Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2021-2022 | 35925-XVI nr. 14 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2021-2022 | 35925-XVI nr. 14 |
Vastgesteld 19 oktober 2021
De vaste commissie voor Volksgezondheid, Welzijn en Sport, belast met het voorbereidend onderzoek van dit voorstel van wet, heeft de eer verslag uit te brengen in de vorm van een lijst van vragen met de daarop gegeven antwoorden.
De vragen zijn op 30 september 2021 voorgelegd aan de Minister van Volksgezondheid, Welzijn en Sport. Bij brief van 15 oktober 2021 zijn ze door de Minister van Volksgezondheid, Welzijn en Sport beantwoord.
Met de vaststelling van het verslag acht de commissie de openbare behandeling van het wetsvoorstel voldoende voorbereid.
De fungerend voorzitter van de commissie, Kuiken
Adjunct-griffier van de commissie, Krijger
Vraag 1
Hoeveel geld werd in 2021 en wordt in 2022 nog uitgegeven aan alle verschillende actieprogramma's die onder het kabinet-Rutte III zijn gelanceerd? Kunnen deze uitgaven per actieprogramma worden weergegeven?
Antwoord:
In de onderstaande tabel worden de uitgaven in 2021 en 2022 aan de verschillende actieprogramma’s weergeven in miljoenen euro’s.
|
Nr |
Actieprogramma (in miljoenen euro's) |
2021 |
2022 |
|---|---|---|---|
|
1 |
Actieprogramma «Eén tegen Eenzaamheid» |
5,0 |
5,0 |
|
2 |
Onafhankelijke cliëntondersteuning |
10,0 |
5,0 |
|
3 |
Actieprogramma «Werken in de zorg»1 |
6,2 |
35,8 |
|
4 |
Actieprogramma «Zorg voor de Jeugd» |
9,0 |
0,0 |
|
5 |
Programmaplan «Rechtmatige zorg 2018–2021» |
1,0 |
0,3 |
|
6 |
Aanpak huiselijk geweld en kindermishandeling. «Geweld hoort nergens thuis» |
10,0 |
5,0 |
|
7 |
Actieplan «(Ont)regel de zorg» |
0,6 |
2,3 |
|
8 |
Programma «Langer Thuis» |
11,0 |
11,0 |
|
9 |
Ontwikkeling Uitkomstgerichte zorg 2018–2022 |
17,2 |
17,3 |
|
10 |
Actieprogramma «Kansrijke Start» |
10,1 |
14,0 |
|
11 |
Onbedoelde (tiener)zwangerschappen (incl. Nu Niet Zwanger) |
11,4 |
13,6 |
|
12 |
Programma Volwaardig leven |
15,0 |
9,0 |
|
13 |
Actieplan ambulancezorg |
0,5 |
0,7 |
|
14 |
Actieprogramma Dak- en Thuisloze Jongeren 2019–2021 |
3,0 |
1,7 |
|
15 |
Programma VN-verdrag Onbeperkt meedoen! |
4,3 |
4,3 |
|
16 |
Inkoop en aanbesteden Sociaal Domein |
5,0 |
3,4 |
|
17 |
Actieprogramma personen met verward gedrag |
9,0 |
11,3 |
|
18 |
Effectieve interventies |
3,0 |
3,2 |
De activiteiten in 2021 en 2022 bij het actieprogramma «Werken in de zorg» worden niet bevoorschot. De uitbetaling op basis van gerealiseerde activiteiten vindt grotendeels plaatst in 2023.
Vraag 2
Kunt u aangeven hoeveel de deelbegrotingen van alle zorgprogramma’s en de actieplannen hebben gekost? Kunt u daarin apart overzichtelijk maken hoeveel budget uitgegeven is aan communicatie, lunches en borrels met de betrokken partijen?
Antwoord:
Voor een overzicht van de begrotingsuitgaven aan actieprogramma’s verwijs ik naar mijn antwoord op nummer 1. Het is niet bekend hoeveel budget is uitgegeven aan communicatie, lunches en borrels met betrokken partijen vanuit alle zorgprogramma’s en actieplannen. Dit wordt binnen de reguliere apparaatsuitgaven op artikel 10 van de VWS-begroting opgevangen. Een dergelijk overzicht kan dan ook niet worden gegeven.
Vraag 3
Hoeveel wordt door dit kabinet geïnvesteerd in de zorg? Kunt u dit zowel weergeven in een totaalbedrag als uitgesplitst in aparte tabellen voor respectievelijk de Zorgverzekeringswet (Zvw), de Wet langdurige zorg (Wlz), de Wet maatschappelijke ondersteuning 2015 (Wmo 2015) en de Jeugdwet?
Antwoord:
Er is in de afgelopen periode ten opzichte van de Startnota geïnvesteerd in de zorg, namelijk € 0,2 miljard in 2018 oplopend tot € 2,8 miljard in 2022. De intensiveringen vanwege de uitbraak van het coronavirus (tot nu toe € 20 miljard cumulatief in 2020, 2021 en 2022, zie ontwerpbegroting 2022 pagina 13) zijn in onderstaande tabel niet meegenomen.
In de onderstaande tabel zijn de omvangrijkste intensiveringen in de Zvw, de Wlz, Wmo en Jeugdwet opgenomen. De toelichtingen bij deze mutaties kunt u vinden in begrotingsstukken 2019, 2020, 2021 en 2022.
|
2018 |
2019 |
2020 |
2021 |
2022 |
Toelichting |
|
|---|---|---|---|---|---|---|
|
Zvw |
100 |
220 |
286 |
395 |
435 |
|
|
Regelgeving veiligheid geneesmiddelen |
70 |
70 |
70 |
70 |
OW 2019, pagina 198 |
|
|
HLA: huisartsenzorg |
50 |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
HLA: wijkverpleging |
50 |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
HLA: geestelijke gezondheidszorg |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
|
Invulling taakstelling MSZ |
40 |
75 |
75 |
OW 2020, pagina 193 |
||
|
Beschikbaarheidsbijdrage Prinses Maxima Centrum |
10 |
11 |
12 |
OW 2020, pagina 193 |
||
|
Standaardisatie inkoop- en verantwoordingseisen in aantal Zvw-sectoren |
7 |
7 |
OW 2021, pagina 172 |
|||
|
Meerkosten ambulancevervoer |
13 |
13 |
OW 2022, pagina 164 |
|||
|
Gedragseffect bevriezen eigen risico 2022 |
80 |
OW 2022, pagina 165 |
||||
|
COVID-19: Fysiotherapie COVID-19-patiënten |
12 |
16 |
OW 2021, pagina 172 |
|||
|
COVID-19: Opschaling IC-capaciteit Zvw |
4 |
4 |
OW 2021, pagina 172 |
|||
|
COVID-19: Opschaling ELV-capaciteit |
0 |
25 |
OW 2021, pagina 172 |
|||
|
Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona |
25 |
9 |
OW 2022, pagina 164 |
|||
|
Reservering opschalingsplan i.v.m. corona |
20 |
OW 2022, pagina 164 |
||||
|
Wlz |
100 |
336 |
958 |
968 |
791 |
|
|
Voorziening voor door gemeenten ervaren knelpunten (interbestuurlijk programma) |
100 |
OW 2019, pagina 208 |
||||
|
Kostenonderzoek Wlz |
128 |
128 |
128 |
128 |
OW 2019, pagina 209 |
|
|
Ontwikkelopgave zorgkantoren |
12 |
10 |
10 |
10 |
OW 2020, pagina 199 |
|
|
Wet zorg en dwang |
1 |
10 |
10 |
10 |
OW 2020, pagina 200 |
|
|
Bijdrage zorgvisie Groningen |
6 |
6 |
6 |
6 |
OW 2020, pagina 200 |
|
|
Tegenvaller Wlz-kader |
190 |
480 |
480 |
480 |
OW 2021, pagina 179 |
|
|
Dak- en thuislozen (sociaal domein) |
75 |
125 |
0 |
OW 2021, pagina 180 |
||
|
Vrouwenopvang (sociaal domein) |
59 |
59 |
54 |
OW 2021, pagina 180 |
||
|
Meerkosten Wet zorg en dwang |
103 |
OW 2022, pagina 173 |
||||
|
COVID-19 Wlz – Zorg in natura |
150 |
OW 2021, pagina 180 |
||||
|
COVID-19 Wlz – Persoonsgebonden budget |
40 |
OW 2021, pagina 180 |
||||
|
Meerkosten corona Wlz |
150 |
OW 2022, pagina 173 |
||||
|
Wmo |
0 |
38 |
50 |
61 |
73 |
|
|
Ambulantisering ggz-domein |
38 |
50 |
61 |
73 |
OW 2020, pagina 204 |
|
|
Jeugdwet |
0 |
350 |
190 |
903 |
1.504 |
|
|
Jeugdhulp |
350 |
190 |
290 |
190 |
OW 2020, pagina 199 |
|
|
Incidentele middelen jeugdzorg1 |
613 |
1.314 |
Begroting gemeentefonds en VWS |
|||
|
Overig |
0 |
0 |
57 |
43 |
0 |
|
|
Covid-19 Caribisch Nederland |
57 |
13 |
OW 2021, pagina 163 |
|||
|
Langdurige zorg en ondersteuning (Artikel 3 corona uitgaven) |
30 |
OW 2022, pagina 158 |
||||
|
Totaal |
200 |
944 |
1.541 |
2.370 |
2.803 |
Bron: VWS-begroting 2019, 2020, 2021 en 2022.
Door het rijk beschikbaar gesteld voor de acute problematiek in de jeugdzorg – deels het gevolg van de corona-pandemie – en de financiële druk die dit veroorzaakt wordt beschikbaar gesteld via het gemeentefonds en de VWS-begroting.
Vraag 4
Kunt u een overzicht sturen met de jaarlijkse uitgaven aan de zorg vanaf 2000 tot en met 2021 in zijn totaal en uitgesplitst per wet?
Antwoord:
In de onderstaande tabellen zijn de niet-gecorrigeerde cijfers (onder meer voor overhevelingen tussen zorgdomeinen) van de ontwikkeling van de zorguitgaven 2000 tot en met 2021 opgenomen in zowel totaal (tabel 1) als uitgegeplitst per wet (tabel 2).
Het betreft hier de zorguitgaven die vallen onder de definitie van het Uitgavenplafond Zorg (het UPZ), dit betreft grotendeels de premiegefinancierde uitgaven. De zorguitgaven die verantwoord worden op de VWS-begroting en de middelen voor de Wmo en Jeugdzorg die per 2019 zijn toegevoegd aan het gemeentefonds zijn niet in de tabellen opgenomen.
|
2000 |
2001 |
2002 |
20032 |
2004 |
2005 |
20063 |
20074 |
2008 |
2009 |
|
|---|---|---|---|---|---|---|---|---|---|---|
|
Bruto zorguitgaven |
34,6 |
38,4 |
43,1 |
43,7 |
44,9 |
46,5 |
48,3 |
51,0 |
55,5 |
59,3 |
|
Eigen risico/ eigen betalingen |
2,6 |
2,6 |
2,4 |
2,4 |
2,2 |
3,8 |
3,8 |
3,7 |
3,0 |
3,0 |
|
Netto zorguitgaven |
32,0 |
35,8 |
40,7 |
41,3 |
42,7 |
42,7 |
44,5 |
47,3 |
52,6 |
56,3 |
De zorguitgaven zijn exclusief de begrotingsgefinancierde zorguitgaven (VWS-begroting en aanvullende post Financiën).
De Zorgverzekeringswet (Zvw) is in 2006 ingevoerd. Daarvoor maakten deze uitgaven deel van het Ziekenfondswet (ZFW), particuliere verzekeringen, eigen betalingen ZFW en eigen betalingen particuliere verzekeringen.
Exclusief de eenmalige stimuleringsimpuls voor de bouw uit het aanvullend coalitieakkoord Balkenende IV (€ 320 miljoen) die niet aan het Uitgavenplafond Zorg is toegerekend.
|
20101 |
2011 |
2012 |
2013 |
2014 |
20152 |
2016 |
2017 |
2018 |
20193 |
2020 |
20214 |
|---|---|---|---|---|---|---|---|---|---|---|---|
|
62,5 |
64,5 |
67,9 |
68,8 |
69,3 |
68,9 |
71,0 |
72,8 |
76,1 |
74,8 |
79,1 |
81,1 |
|
3,0 |
3,2 |
3,6 |
4,6 |
5,1 |
5,1 |
5,1 |
5,0 |
5,0 |
5,0 |
5,1 |
5,1 |
|
59,4 |
61,3 |
64,3 |
64,2 |
64,2 |
63,7 |
65,9 |
67,8 |
71,1 |
69,9 |
74,0 |
76,0 |
De uitgaven voor Wmo en de Jeugdwet betreffen alleen het deel dat valt onder het Uitgavenplafond Zorg. Gemeenten ontvangen via het gemeentefonds via verschillende uitkeringen ook andere budgetten om aan hun wettelijke verantwoordelijkheden op grond van de Wmo 2015 en de Jeugdwet te voldoen. Het totale budget dat gemeenten aan de Wmo 2015 en de Jeugdwet uitgeven kan alleen indicatief worden gegeven op basis van Iv3. De gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijke gerealiseerde uitgaven. Op basis van het Iv3-systeem wordt voor een deel van de taken geen onderscheid gemaakt tussen de Wmo 2015 en de Jeugdwet, en de overhead wordt niet per taak inzichtelijk gemaakt maar op één taakveld door gemeenten geboekt.
Bij de startnota Kabinet Rutte III zijn vanaf het jaar 2019 middelen vanuit het Wmo-budget en jeugdbudget, dat voorheen tot het Uitgavenplafond Zorg behoorde (met uitzondering van het budget voor beschermd wonen) overgeheveld naar de algemene uitkering van het gemeentefonds (Uitgavenplafond Rijksbegroting). Vandaar die afname van de uitgaven van Wmo en Jeugdwet vanaf het jaar 2019.
De zorguitgaven zijn in 2021 gecorrigeerd als gevolg van de technische correctieboeking van de schadelastdip ggz van – € 1,2 miljard. Per 1 januari 2022 wordt een nieuw bekostigingsmodel voor de ggz ingevoerd. In dit nieuwe model wordt voor de bekostiging niet meer gewerkt met DBC’s en komt er een aparte bekostiging voor de basis-ggz. De DBC’s die worden geopend in 2021 worden derhalve uiterlijk 31-12-2021 afgesloten; dit geldt ook voor de huidige bekostiging van de basis-ggz. Hierdoor is er in 2021 om technisch-administratieve redenen sprake van eenmalig lagere zorguitgaven in termen van schadelast. Deze technische aanpassing heeft geen gevolgen voor de hoeveelheid ggz die feitelijk kan worden geleverd of op de omzetten van zorgaanbieders. Er is geen sprake van een bezuiniging. Deze technische bijstelling heeft dan ook geen gevolgen voor het EMU-saldo en geen invloed op de premiehoogte.
De zorguitgaven zijn exclusief de begrotingsgefinancierde zorguitgaven (VWS-begroting en aanvullende post Financiën).
|
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
20061 |
20072 |
2008 |
2009 |
|
|---|---|---|---|---|---|---|---|---|---|---|
|
Zorgverzekeringswet (Zvw) |
||||||||||
|
Bruto Zvw-uitgaven |
18,1 |
20,0 |
22,3 |
23,5 |
23,7 |
24,3 |
25,3 |
26,1 |
31,5 |
33,8 |
|
Eigen risico |
0,7 |
0,9 |
0,8 |
0,5 |
0,4 |
2,0 |
2,1 |
2,0 |
1,3 |
1,4 |
|
Netto Zvw-uitgaven |
17,4 |
19,2 |
21,5 |
23,0 |
23,2 |
22,3 |
23,2 |
24,0 |
30,2 |
32,4 |
|
Algemene Wet Bijzondere Ziektekosten (AWBZ) |
||||||||||
|
/Wet langdurige zorg (Wlz) |
||||||||||
|
Bruto AWBZ/Wlz-uitgaven |
14,6 |
16,2 |
18,4 |
20,2 |
21,2 |
22,2 |
23,0 |
22,9 |
21,8 |
23,2 |
|
Eigen betalingen |
1,6 |
1,6 |
1,6 |
1,8 |
1,8 |
1,8 |
1,8 |
1,6 |
1,6 |
1,6 |
|
Netto AWBZ/Wlz-uitgaven |
12,9 |
14,7 |
16,8 |
18,3 |
19,4 |
20,4 |
21,2 |
21,2 |
20,2 |
21,6 |
|
Wet maatschappelijke ondersteuning (Wmo)3 |
||||||||||
|
Bruto Wmo-uitgaven (gemeentefonds) |
1,4 |
1,5 |
1,5 |
|||||||
|
Jeugdwet4 |
||||||||||
|
Bruto Jeugdwet-uitgaven (gemeentefonds) |
De Zorgverzekeringswet (Zvw) is in 2006 ingevoerd. Daarvoor maakten deze uitgaven deel van het Ziekenfondswet (ZFW), particuliere verzekeringen, eigen betalingen ZFW en eigen betalingen particuliere verzekeringen.
De uitgaven voor Wmo en de Jeugdwet betreffen alleen het deel dat valt onder het Uitgavenplafond Zorg. Gemeenten ontvangen via het gemeentefonds via verschillende uitkeringen ook andere budgetten om aan hun wettelijke verantwoordelijkheden op grond van de Wmo 2015 en de Jeugdwet te voldoen. Het totale budget dat gemeenten aan de Wmo 2015 en de Jeugdwet uitgeven kan alleen indicatief worden gegeven op basis van Iv3. De gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijke gerealiseerde uitgaven. Op basis van het Iv3-systeem wordt voor een deel van de taken geen onderscheid gemaakt tussen de Wmo 2015 en de Jeugdwet, en de overhead wordt niet per taak inzichtelijk gemaakt maar op één taakveld door gemeenten geboekt.
Bij de startnota Kabinet Rutte III zijn vanaf het jaar 2019 middelen vanuit het Wmo-budget en jeugdbudget, dat voorheen tot het Uitgavenplafond Zorg behoorde (met uitzondering van het budget voor beschermd wonen) overgeheveld naar de algemene uitkering van het gemeentefonds (Uitgavenplafond Rijksbegroting). Vandaar die afname van de uitgaven van Wmo en Jeugdwet vanaf het jaar 2019.
|
20101 |
2011 |
2012 |
2013 |
2014 |
20152 |
2016 |
2017 |
2018 |
20193 |
2020 |
20214 |
|---|---|---|---|---|---|---|---|---|---|---|---|
|
35,5 |
36,0 |
36,7 |
39,2 |
39,2 |
41,8 |
43,8 |
45,1 |
46,8 |
48,8 |
50,7 |
50,9 |
|
1,5 |
1,5 |
1,9 |
2,7 |
3,1 |
3,2 |
3,2 |
3,1 |
3,2 |
3,1 |
3,2 |
3,1 |
|
34,0 |
34,5 |
34,7 |
36,5 |
36,1 |
38,6 |
40,6 |
42,0 |
43,6 |
45,6 |
47,6 |
47,8 |
|
24,1 |
25,2 |
27,9 |
27,5 |
27,8 |
19,5 |
19,9 |
20,4 |
21,6 |
23,8 |
25,9 |
28,2 |
|
1,5 |
1,6 |
1,7 |
1,9 |
2,0 |
1,9 |
1,9 |
1,9 |
1,8 |
1,8 |
1,9 |
2,0 |
|
22,7 |
23,6 |
26,2 |
25,5 |
25,8 |
17,7 |
18,0 |
18,5 |
19,9 |
22,0 |
24,0 |
26,2 |
|
1,5 |
1,5 |
1,5 |
1,6 |
1,7 |
4,9 |
4,9 |
4,9 |
5,1 |
1,8 |
1,9 |
1,5 |
|
2,0 |
1,9 |
1,9 |
2,0 |
Bron: VWS
Exclusief de eenmalige stimuleringsimpuls voor de bouw uit het aanvullend coalitieakkoord Balkenende IV (€ 320 miljoen) die niet aan het Uitgavenplafond Zorg is toegerekend.
De Wet langdurige zorg (Wlz) is in 2015 in werking getreden. Hierbij zijn middelen vanuit de AWBZ/Wlz overgeheveld naar de Wmo en Jeugdwet, vandaar die afname van de uitgaven bij de AWBZ/Wlz en toename bij de Wmo en Jeugdwet.
Bij de startnota Kabinet Rutte III zijn vanaf het jaar 2019 middelen vanuit het Wmo-budget en jeugdbudget, dat voorheen tot het Uitgavenplafond Zorg behoorde (met uitzondering van het budget voor beschermd wonen) overgeheveld naar de algemene uitkering van het gemeentefonds (Uitgavenplafond Rijksbegroting). Vandaar die afname van de uitgaven van Wmo en Jeugdwet vanaf het jaar 2019.
De zorguitgaven zijn in 2021 gecorrigeerd als gevolg van de technische correctieboeking van de schadelastdip ggz van – € 1,2 miljard. Per 1 januari 2022 wordt een nieuw bekostigingsmodel voor de ggz ingevoerd. In dit nieuwe model wordt voor de bekostiging niet meer gewerkt met DBC’s en komt er een aparte bekostiging voor de basis-ggz. De DBC’s die worden geopend in 2021 worden derhalve uiterlijk 31-12-2021 afgesloten; dit geldt ook voor de huidige bekostiging van de basis-ggz. Hierdoor is er in 2021 om technisch-administratieve redenen sprake van eenmalig lagere zorguitgaven in termen van schadelast. Deze technische aanpassing heeft geen gevolgen voor de hoeveelheid ggz die feitelijk kan worden geleverd of op de omzetten van zorgaanbieders. Er is geen sprake van een bezuiniging. Deze technische bijstelling heeft dan ook geen gevolgen voor het EMU-saldo en geen invloed op de premiehoogte.
Vraag 5
Wat is de ontwikkeling van de zorgkosten geweest in relatie tot de ontwikkeling van het bruto binnenlands product (bbp) in de afgelopen vier jaar?
Antwoord:
In onderstaande tabel staat de ontwikkeling van de netto-zorguitgaven onder het Uitgavenplafond Zorg in relatie tot de ontwikkeling van het bruto binnenlands product (BBP) in de afgelopen vier jaar.
Bij de beoordeling van deze cijfers is van belang dat de groei van de zorguitgaven wordt beïnvloed door wijzigingen in de definitie van de zorguitgaven onder het BKZ/UPZ (zoals de overheveling van grote delen van de Wmo en de jeugdzorg uit het UPZ in 2019) en door statistische vertekeningen, zoals in 2021 de statistische verlaging van de uitgaven vanwege de nieuwe bekostigingssystematiek in de ggz.
|
Basisjaar 20171 |
20181 |
2019 |
2020 |
20212 |
Gemiddelde 2018–2021 |
|
|---|---|---|---|---|---|---|
|
Netto zorguitgaven (€) |
62,7 |
65,7 |
69,9 |
74,0 |
76,0 |
71,4 |
|
Groei van de netto zorguitgaven (€) |
3,0 |
4,2 |
4,1 |
2,0 |
3,3 |
|
|
Groei van de netto zorguitgaven (%) |
4,8% |
6,4% |
5,9% |
2,7% |
4,9% |
|
|
BBP (€) |
738,1 |
774,0 |
813,1 |
800,1 |
849,7 |
809,2 |
|
Groei BBP (€) |
35,9 |
39,1 |
– 13,0 |
49,6 |
27,9 |
|
|
Groei BBP (%) |
4,9% |
5,1% |
– 1,6% |
6,2% |
3,6% |
|
|
Netto zorguitgaven / BBP (%) |
8% |
8% |
9% |
9% |
9% |
9% |
Dit betreft de netto zorguitgaven exclusief de rijksbijdrage Wmo (met uitzondering van beschermd wonen) en jeugd in 2017 en 2018. Omdat deze vanaf 2019 geen onderdeel meer uitmaken van de netto zorguitgaven is deze correctie nodig om vergelijkbare cijfers te presenteren voor de kabinetsperiode 2017–2021.
De zorguitgaven zijn in 2021 gecorrigeerd als gevolg van de technische correctieboeking van de schadelastdip ggz van –€ 1,2 miljard. Per 1 januari 2022 wordt een nieuw bekostigingsmodel voor de ggz ingevoerd. In dit nieuwe model wordt voor de bekostiging niet meer gewerkt met DBC’s en komt er een aparte bekostiging voor de basis-ggz. De DBC’s die worden geopend in 2021 worden derhalve uiterlijk 31-12-2021 afgesloten; dit geldt ook voor de huidige bekostiging van de basis-ggz. Hierdoor is er in 2021 om technisch-administratieve redenen sprake van eenmalig lagere zorguitgaven in termen van schadelast. Deze technische aanpassing heeft geen gevolgen voor de hoeveelheid ggz die feitelijk kan worden geleverd of op de omzetten van zorgaanbieders. Er is geen sprake van een bezuiniging. Deze technische bijstelling heeft dan ook geen gevolgen voor het EMU-saldo en geen invloed op de premiehoogte.
Vraag 6
Kunt u aangeven op welke terreinen bezuinigd wordt in de begroting voor het jaar 2022 ten opzichte van de begroting voor het jaar 2021? Kunt u per terrein de reden geven van de bezuiniging?
Antwoord:
Er zijn geen nieuwe bezuinigingen in 2022 ten opzichte van de begroting 2021. Wel is er nog de doorwerking van de hoofdlijnenakkoorden 2019–2022 in de curatieve zorg. De besparing op basis van de akkoorden loopt in 2022 op, omdat ook voor dat jaar afspraken zijn gemaakt over een lagere volumegroei dan in het basispad voor de groei van de zorguitgaven was voorzien. Desondanks kent de Zvw-raming nog steeds een toename van ruim 4 miljard euro in 2022 t.o.v. 2021.
N.B. De totale omvang van budgetten voor alle corona uitgaven bij VWS zijn lager in 2022 dan in 2021. Het kabinet beziet op basis van de ontwikkeling van de epidemiologische situatie steeds of dit voldoende is.
Vraag 7
Hoeveel reserves hebben de zorginstellingen in de Wlz, Zvw, Wmo 2015 en in de jeugdzorg opgebouwd?
Antwoord:
Ik beschik niet over de precieze informatie die u vraagt. Onderstaande tabel geeft een overzicht van het eigen vermogen (waar de reserves onderdeel van uitmaken) van instellingen met minimaal tien werknemers in verschillende zorgsectoren in de jaren 2015–2019:
|
Bedragen in € miljoen |
2015 |
2016 |
2017 |
2018 |
20191 |
|---|---|---|---|---|---|
|
Universitair medische centra |
2.072 |
2.228 |
2.479 |
2.784 |
2.980 |
|
Algemene ziekenhuizen |
3.707 |
3.930 |
4.149 |
4.498 |
4.795 |
|
Categorale ziekenhuizen |
341 |
373 |
381 |
395 |
432 |
|
GGZ met overnachting |
1.299 |
1.341 |
1.385 |
1.419 |
1.594 |
|
Gehandicaptenzorg |
2.516 |
2.690 |
2.921 |
3.080 |
3.224 |
|
Jeugdzorg met overnachting |
251 |
267 |
321 |
342 |
283 |
|
Maatschappelijke opvang (24-uurs) |
281 |
271 |
322 |
349 |
314 |
|
Ambulante jeugdzorg |
54 |
63 |
61 |
69 |
75 |
|
Verpleeg-, verzorgingshuizen, thuiszorg |
4.530 |
4.462 |
4.696 |
5.117 |
5.543 |
Bron: CBS Statline, tabel Zorginstellingen; financiën en personeel
Vraag 8
Hoeveel mensen maken gebruik van zorg vanuit de verschillende domeinen Zvw, Wmo 2015, Wlz en jeugdzorg?
Antwoord:
In onderstaande tabel staan cijfers over het aantal gebruikers van zorg in de verschillende domeinen. Een deel van de personen maakt gebruik van zorg uit meerdere domeinen, in welke mate precies is onbekend. Op basis van gegevens van het CBS uit 2015 is bekend dat 94% van de Wmo-cliënten en 86% van de Wlz-cliënten met een eigen bijdrage ook kosten maakte onder het eigen risico in de Zvw.
|
Domein |
Aantal gebruikers |
|---|---|
|
Zvw1 |
17.455 |
|
Wlz2 |
332 |
|
Wmo 20153 |
1.221 |
|
Jeugdzorg4 |
429 |
Cijfer voor 2021. Bron: CPB, MEV 2022. Dit betreft de raming van het aantal verzekerden in 2020. Niet elke verzekerde zal echter gebruik maken van zorg.
Cijfer voor 2020 (voorlopig). Bron: CBS. Betreft het aantal cliënten met een Wmo-maatwerkvoorziening. Er bestaat geen landelijk inzicht in het gebruik van algemene voorzieningen.
Vraag 9
Hoeveel hebben de kabinetten-Rutte I, -Rutte II en -Rutte III bezuinigd op de zorg? Kunt u dit per kabinetsperiode apart aangeven in een tabel met daarin graag tekstuele uitleg waarop bezuinigd is, met hoeveel budget bezuinigd is en wat de reden daarvoor was?
Antwoord:
Kijkend naar het totale Uitgavenplafond Zorg (UPZ) is er de facto niet bezuinigd op de zorg. De uitgaven onder het Uitgavenplafond Zorg (UPZ) zijn tijdens de kabinetten-Rutte I en II gegroeid van € 59,4 miljard in 2010 naar € 67,8 miljard in 2017 en groeit naar € 81,4 miljard in 2022.
Voor de intensiveringen en maatregelen van de kabinetten-Rutte I en II onder het Uitgavenplafond Zorg, verwijs ik u naar de antwoorden op de vragen 16 t/m 19 bij de begroting 2018 (TK 34 775 XVI nr.14).
In onderstaand overzicht is het totaal aan beleidsmatige mutaties (maatregelen, ramingsbijstellingen en intensiveringen) van de zorguitgaven onder het Uitgavenplafond Zorg onder het huidige kabinet-Rutte III opgenomen. Deze zijn uitgesplitst naar de verschillende domeinen (Zvw, Wlz, Wmo en Jeugd). De budgettaire reeksen zijn in beeld gebracht vanaf de ontwerpbegroting 2019. Het overzicht bevat alleen de beleidsmatige mutaties en dus niet de autonome groei.
Alle genoemde maatregelen, ramingsbijstellingen en intensiveringen zijn via de VWS-begrotingen aan uw Kamer gepresenteerd. Voor de volledigheid vindt u hieronder een overzicht van de betreffende Kamerstukken van de VWS-begrotingen en bijbehorende paginanummers.
• Startnota (TK 347 75 XVI 15 nota van wijziging)
• OW 2019 (TK 35 000 XVI, nr. 2), pagina 196 t/m 201, 205 t/m 211 en 2014.
• OW 2020 (TK 35 300 XVI, nr. 2), pagina 190 t/m 194, 197 t/m 201 en 204.
• OW 2021 (TK 35 570 XVI, nr. 2), pagina 168 t/m 173, 178 t/m 182, 185 en 186.
• OW 2022 (TK 35 935 XVI, nr. 2), Pagina 162 t/m 166, 171 t/m 175.
In de eerste tabel zijn de omvangrijkste intensiveringen opgenomen sinds de start van het kabinet-Rutte III en in de tweede tabel zijn de omvangrijkste maatregelen opgenomen. De toelichtingen bij deze mutaties kunt u vinden in desbetreffende begrotingsstukken.
|
2018 |
2019 |
2020 |
2021 |
2022 |
Toelichting |
|
|---|---|---|---|---|---|---|
|
Zvw |
100 |
220 |
286 |
395 |
435 |
|
|
Regelgeving veiligheid geneesmiddelen |
70 |
70 |
70 |
70 |
OW 2019, pagina 198 |
|
|
HLA: huisartsenzorg |
50 |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
HLA: wijkverpleging |
50 |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
HLA: geestelijke gezondheidszorg |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
|
Invulling taakstelling MSZ |
40 |
75 |
75 |
OW 2020, pagina 193 |
||
|
Beschikbaarheidsbijdrage Prinses Maxima Centrum |
10 |
11 |
12 |
OW 2020, pagina 193 |
||
|
Standaardisatie inkoop- en verantwoordingseisen in aantal Zvw-sectoren |
7 |
7 |
OW 2021, pagina 172 |
|||
|
Meerkosten ambulancevervoer |
13 |
13 |
OW 2022, pagina 164 |
|||
|
Gedragseffect bevriezen eigen risico 2022 |
80 |
OW 2022, pagina 165 |
||||
|
COVID-19: Fysiotherapie COVID-19-patiënten |
12 |
16 |
OW 2021, pagina 172 |
|||
|
COVID-19: Opschaling IC-capaciteit Zvw |
4 |
4 |
OW 2021, pagina 172 |
|||
|
COVID-19: Opschaling ELV-capaciteit |
0 |
25 |
OW 2021, pagina 172 |
|||
|
Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona |
25 |
9 |
OW 2022, pagina 164 |
|||
|
Reservering opschalingsplan i.v.m. corona |
20 |
OW 2022, pagina 164 |
||||
|
Wlz |
100 |
336 |
958 |
968 |
791 |
|
|
Voorziening voor door gemeenten ervaren knelpunten (interbestuurlijk programma) |
100 |
OW 2019, pagina 208 |
||||
|
Kostenonderzoek Wlz |
128 |
128 |
128 |
128 |
OW 2019, pagina 209 |
|
|
Ontwikkelopgave zorgkantoren |
12 |
10 |
10 |
10 |
OW 2020, pagina 199 |
|
|
Wet zorg en dwang |
1 |
10 |
10 |
10 |
OW 2020, pagina 200 |
|
|
Bijdrage zorgvisie Groningen |
6 |
6 |
6 |
6 |
OW 2020, pagina 200 |
|
|
Tegenvaller Wlz-kader |
190 |
480 |
480 |
480 |
OW 2021, pagina 179 |
|
|
Dak- en thuislozen (sociaal domein) |
75 |
125 |
0 |
OW 2021, pagina 180 |
||
|
Vrouwenopvang (sociaal domein) |
59 |
59 |
54 |
OW 2021, pagina 180 |
||
|
Meerkosten Wet zorg en dwang |
103 |
OW 2022, pagina 173 |
||||
|
COVID-19 Wlz – Zorg in natura |
150 |
OW 2021, pagina 180 |
||||
|
COVID-19 Wlz – Persoonsgebonden budget |
40 |
OW 2021, pagina 180 |
||||
|
Meerkosten corona Wlz |
150 |
OW 2022, pagina 173 |
||||
|
Wmo |
0 |
38 |
50 |
61 |
73 |
|
|
Ambulantisering ggz-domein |
38 |
50 |
61 |
73 |
OW 2020, pagina 204 |
|
|
Jeugdwet |
0 |
350 |
190 |
903 |
1.504 |
|
|
Jeugdhulp |
350 |
190 |
290 |
190 |
OW 2020, pagina 199 |
|
|
Incidentele middelen jeugdzorg1 |
613 |
1.314 |
Begroting gemeentefonds en VWS |
|||
|
Overig |
0 |
0 |
57 |
43 |
0 |
|
|
Covid-19 Caribisch Nederland |
57 |
13 |
OW 2021, pagina 163 |
|||
|
Langdurige zorg en ondersteuning (Artikel 3 corona uitgaven) |
30 |
OW 2022, pagina 158 |
||||
|
Totaal |
200 |
944 |
1.541 |
2.370 |
2.803 |
Bron: VWS-begroting 2019, 2020, 2021 en 2022
Door het rijk beschikbaar gesteld voor de acute problematiek in de jeugdzorg – deels het gevolg van de corona-pandemie – en de financiële druk die dit veroorzaakt wordt beschikbaar gesteld via het gemeentefonds en de VWS-begroting.
|
2018 |
2019 |
2020 |
2021 |
2022 |
Toelichting |
|
|---|---|---|---|---|---|---|
|
Zvw |
– 100 |
– 303 |
– 369 |
– 309 |
– 454 |
|
|
Ramingsbijstelling geneesmiddelen |
– 100 |
– 100 |
– 100 |
– 100 |
– 100 |
OW 2019, pagina 198 |
|
Prijsontwikkeling genees- en hulpmiddelen (intra- en extramuraal) |
0 |
182 |
182 |
182 |
182 |
OW 2019, pagina 198 |
|
Pakketmaatregel vitaminen, mineralen en paracetamol |
0 |
– 40 |
– 40 |
– 40 |
– 40 |
OW 2019, pagina 198 |
|
Ramingsbijstelling opleidingen |
0 |
– 225 |
– 176 |
– 86 |
– 150 |
OW 2020, pagina 192 |
|
Verlagen groeiruimte geneesmiddelen |
0 |
– 120 |
– 160 |
– 230 |
– 230 |
OW 2020, pagina 192 |
|
Ramingsbijstelling apotheekzorg en hulpmiddelen |
0 |
0 |
– 168 |
– 100 |
– 100 |
OW 2021, pagina 170 |
|
Besparingsverlies vertraging Wgp |
0 |
0 |
88 |
0 |
0 |
OW 2021, pagina 170 |
|
Besparingsverlies uitstel modernisering GVS |
0 |
0 |
0 |
40 |
0 |
OW 2021, pagina 170 |
|
Voorraadverhoging apotheekzorg |
0 |
0 |
5 |
25 |
25 |
OW 2021, pagina 171 |
|
Inzet resterende groeiruimte Zvw |
– 41 |
OW 2022, pagina 165 |
||||
|
Wlz |
– 89 |
– 298 |
– 513 |
– 843 |
– 1.250 |
|
|
Ramingsbijstelling Wlz |
– 100 |
– 223 |
– 159 |
– 165 |
– 159 |
OW 2019, pagina 208 |
|
Ramingsbijstelling groei Wlz |
0 |
– 30 |
– 110 |
– 160 |
– 160 |
OW 2019, pagina 209 |
|
Ramingsbijstelling NHC in Wlz-tarief |
11 |
– 8 |
– 30 |
– 36 |
– 43 |
OW 2019, pagina 208 |
|
Ramingsbijstelling Wlz |
0 |
– 37 |
– 116 |
– 273 |
– 322 |
OW 2020, pagina 199 |
|
Tariefherijking verpleeghuiszorg |
0 |
0 |
– 87 |
– 87 |
– 87 |
OW 2020, pagina 200 |
|
Ramingsbijstellingen overige Wlz-uitgaven |
0 |
0 |
– 11 |
– 121 |
– 138 |
OW 2021, pagina 179 |
|
Bijstellen Zorginfrastructuurmiddelen |
0 |
0 |
0 |
0 |
– 35 |
OW 2022, pagina 174 |
|
Tijdelijke middelen kwaliteitskader |
0 |
0 |
0 |
0 |
– 307 |
OW 2022, pagina 174 |
|
Totaal |
– 189 |
– 601 |
– 882 |
– 1.152 |
– 1.704 |
Bron: VWS-begroting 2019, 2020, 2021 en 2022
Vraag 10
Hoeveel hebben de kabinetten-Rutte I, -Rutte II en -Rutte III geïnvesteerd in de zorg? Kunt u dit per kabinetsperiode apart aangeven in een tabel met daarin graag tekstuele uitleg waarin geïnvesteerd is, met hoeveel budget en wat de reden daarvoor was?
Antwoord:
De uitgaven onder het Uitgavenplafond Zorg (UPZ) zijn tijdens de kabinetten-Rutte I en II gegroeid van € 59,4 miljard in 2010 naar € 67,8 miljard in 2017 en groeit naar € 81,4 miljard in 2022.
Voor de intensiveringen en maatregelen van de kabinetten-Rutte I en II onder het Uitgavenplafond Zorg, verwijs ik u naar de antwoorden op de vragen 16 t/m 19 bij de begroting 2018 (TK 34 775 XVI nr.14).
In onderstaand overzicht is het totaal aan beleidsmatige mutaties (maatregelen, ramingsbijstellingen en intensiveringen) van de zorguitgaven onder het Uitgavenplafond Zorg onder het huidige kabinet-Rutte III opgenomen. Deze zijn uitgesplitst naar de verschillende domeinen (Zvw, Wlz, Wmo en Jeugd). De budgettaire reeksen zijn in beeld gebracht vanaf de ontwerpbegroting 2019. Het overzicht bevat alleen de beleidsmatige mutaties en dus niet de autonome groei.
Alle genoemde maatregelen, ramingsbijstellingen en intensiveringen zijn via de VWS-begrotingen aan uw Kamer gepresenteerd. Voor de volledigheid vindt u hieronder een overzicht van de betreffende Kamerstukken van de VWS-begrotingen en bijbehorende paginanummers.
• Startnota (TK 34 775 XVI 15 nota van wijziging)
• OW 2019 (TK 35 000 XVI, nr. 2), pagina 196 t/m 201, 205 t/m 211 en 2014.
• OW 2020 (TK 35 300 XVI, nr. 2), pagina 190 t/m 194, 197 t/m 201 en 204.
• OW 2021 (TK 35 570 XVI, nr. 2), pagina 168 t/m 173, 178 t/m 182, 185 en 186.
• OW 2022 (TK 35 935 XVI, nr. 2), Pagina 162 t/m 166, 171 t/m 175.
In de eerste tabel zijn de omvangrijkste intensiveringen opgenomen sinds de start van het kabinet-Rutte III en in de tweede tabel zijn de omvangrijkste maatregelen opgenomen. De toelichtingen bij deze mutaties kunt u vinden in desbetreffende begrotingsstukken.
|
2018 |
2019 |
2020 |
2021 |
2022 |
Toelichting |
|
|---|---|---|---|---|---|---|
|
Zvw |
100 |
220 |
286 |
395 |
435 |
|
|
Regelgeving veiligheid geneesmiddelen |
70 |
70 |
70 |
70 |
OW 2019, pagina 198 |
|
|
HLA: huisartsenzorg |
50 |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
HLA: wijkverpleging |
50 |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
HLA: geestelijke gezondheidszorg |
50 |
50 |
50 |
50 |
OW 2019, pagina 199 |
|
|
Invulling taakstelling MSZ |
40 |
75 |
75 |
OW 2020, pagina 193 |
||
|
Beschikbaarheidsbijdrage Prinses Maxima Centrum |
10 |
11 |
12 |
OW 2020, pagina 193 |
||
|
Standaardisatie inkoop- en verantwoordingseisen in aantal Zvw-sectoren |
7 |
7 |
OW 2021, pagina 172 |
|||
|
Meerkosten ambulancevervoer |
13 |
13 |
OW 2022, pagina 164 |
|||
|
Gedragseffect bevriezen eigen risico 2022 |
80 |
OW 2022, pagina 165 |
||||
|
COVID-19: Fysiotherapie COVID-19-patiënten |
12 |
16 |
OW 2021, pagina 172 |
|||
|
COVID-19: Opschaling IC-capaciteit Zvw |
4 |
4 |
OW 2021, pagina 172 |
|||
|
COVID-19: Opschaling ELV-capaciteit |
0 |
25 |
OW 2021, pagina 172 |
|||
|
Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona |
25 |
9 |
OW 2022, pagina 164 |
|||
|
Reservering opschalingsplan i.v.m. corona |
20 |
OW 2022, pagina 164 |
||||
|
Wlz |
100 |
336 |
958 |
968 |
791 |
|
|
Voorziening voor door gemeenten ervaren knelpunten (interbestuurlijk programma) |
100 |
OW 2019, pagina 208 |
||||
|
Kostenonderzoek Wlz |
128 |
128 |
128 |
128 |
OW 2019, pagina 209 |
|
|
Ontwikkelopgave zorgkantoren |
12 |
10 |
10 |
10 |
OW 2020, pagina 199 |
|
|
Wet zorg en dwang |
1 |
10 |
10 |
10 |
OW 2020, pagina 200 |
|
|
Bijdrage zorgvisie Groningen |
6 |
6 |
6 |
6 |
OW 2020, pagina 200 |
|
|
Tegenvaller Wlz-kader |
190 |
480 |
480 |
480 |
OW 2021, pagina 179 |
|
|
Dak- en thuislozen (sociaal domein) |
75 |
125 |
0 |
OW 2021, pagina 180 |
||
|
Vrouwenopvang (sociaal domein) |
59 |
59 |
54 |
OW 2021, pagina 180 |
||
|
Meerkosten Wet zorg en dwang |
103 |
OW 2022, pagina 173 |
||||
|
COVID-19 Wlz – Zorg in natura |
150 |
OW 2021, pagina 180 |
||||
|
COVID-19 Wlz – Persoonsgebonden budget |
40 |
OW 2021, pagina 180 |
||||
|
Meerkosten corona Wlz |
150 |
OW 2022, pagina 173 |
||||
|
Wmo |
0 |
38 |
50 |
61 |
73 |
|
|
Ambulantisering ggz-domein |
38 |
50 |
61 |
73 |
OW 2020, pagina 204 |
|
|
Jeugdwet |
0 |
350 |
190 |
903 |
1.504 |
|
|
Jeugdhulp |
350 |
190 |
290 |
190 |
OW 2020, pagina 199 |
|
|
Incidentele middelen jeugdzorg1 |
613 |
1.314 |
Begroting gemeentefonds en VWS |
|||
|
Overig |
0 |
0 |
57 |
43 |
0 |
|
|
Covid-19 Caribisch Nederland |
57 |
13 |
OW 2021, pagina 163 |
|||
|
Langdurige zorg en ondersteuning (Artikel 3 corona uitgaven) |
30 |
OW 2022, pagina 158 |
||||
|
Totaal |
200 |
944 |
1.541 |
2.370 |
2.803 |
Bron: VWS-begroting 2019, 2020, 2021 en 2022
Door het rijk beschikbaar gesteld voor de acute problematiek in de jeugdzorg – deels het gevolg van de corona-pandemie – en de financiële druk die dit veroorzaakt wordt beschikbaar gesteld via het gemeentefonds en de VWS-begroting.
|
2018 |
2019 |
2020 |
2021 |
2022 |
Toelichting |
|
|---|---|---|---|---|---|---|
|
Zvw |
– 100 |
– 303 |
– 369 |
– 309 |
– 454 |
|
|
Ramingsbijstelling geneesmiddelen |
– 100 |
– 100 |
– 100 |
– 100 |
– 100 |
OW 2019, pagina 198 |
|
Prijsontwikkeling genees- en hulpmiddelen (intra- en extramuraal) |
0 |
182 |
182 |
182 |
182 |
OW 2019, pagina 198 |
|
Pakketmaatregel vitaminen, mineralen en paracetamol |
0 |
– 40 |
– 40 |
– 40 |
– 40 |
OW 2019, pagina 198 |
|
Ramingsbijstelling opleidingen |
0 |
– 225 |
– 176 |
– 86 |
– 150 |
OW 2020, pagina 192 |
|
Verlagen groeiruimte geneesmiddelen |
0 |
– 120 |
– 160 |
– 230 |
– 230 |
OW 2020, pagina 192 |
|
Ramingsbijstelling apotheekzorg en hulpmiddelen |
0 |
0 |
– 168 |
– 100 |
– 100 |
OW 2021, pagina 170 |
|
Besparingsverlies vertraging Wgp |
0 |
0 |
88 |
0 |
0 |
OW 2021, pagina 170 |
|
Besparingsverlies uitstel modernisering GVS |
0 |
0 |
0 |
40 |
0 |
OW 2021, pagina 170 |
|
Voorraadverhoging apotheekzorg |
0 |
0 |
5 |
25 |
25 |
OW 2021, pagina 171 |
|
Inzet resterende groeiruimte Zvw |
– 41 |
OW 2022, pagina 165 |
||||
|
Wlz |
– 89 |
– 298 |
– 513 |
– 843 |
– 1.250 |
|
|
Ramingsbijstelling Wlz |
– 100 |
– 223 |
– 159 |
– 165 |
– 159 |
OW 2019, pagina 208 |
|
Ramingsbijstelling groei Wlz |
0 |
– 30 |
– 110 |
– 160 |
– 160 |
OW 2019, pagina 209 |
|
Ramingsbijstelling NHC in Wlz-tarief |
11 |
– 8 |
– 30 |
– 36 |
– 43 |
OW 2019, pagina 208 |
|
Ramingsbijstelling Wlz |
0 |
– 37 |
– 116 |
– 273 |
– 322 |
OW 2020, pagina 199 |
|
Tariefherijking verpleeghuiszorg |
0 |
0 |
– 87 |
– 87 |
– 87 |
OW 2020, pagina 200 |
|
Ramingsbijstellingen overige Wlz-uitgaven |
0 |
0 |
– 11 |
– 121 |
– 138 |
OW 2021, pagina 179 |
|
Bijstellen Zorginfrastructuurmiddelen |
0 |
0 |
0 |
0 |
– 35 |
OW 2022, pagina 174 |
|
Tijdelijke middelen kwaliteitskader |
0 |
0 |
0 |
0 |
– 307 |
OW 2022, pagina 174 |
|
Totaal |
– 189 |
– 601 |
– 882 |
– 1.152 |
– 1.704 |
Bron: VWS-begroting 2019, 2020, 2021 en 2022
Vraag 11
Hoeveel winst is gemaakt in de Nederlandse zorgsector in 2021?
Antwoord:
Ik beschik niet over de precieze informatie die u vraagt. Het jaar 2021 wordt pas later afgesloten. Het gemiddelde winstpercentage is in deze sector zeer laag. Onderstaande tabel geeft een overzicht van het bedrijfsresultaat (de bedrijfsopbrengsten minus de bedrijfslasten, exclusief het saldo van financiële en buitengewone baten en lasten) van instellingen met minimaal tien werknemers in verschillende zorgsectoren in 2017, 2018 en 2019. In de Zorgverzekeringswet en Wet langdurige zorg vallen instellingen van intramurale zorg en delen van de extramurale zorg, zoals de medisch-specialistische zorg, onder het verbod op winstoogmerk op grond van de Wet toelating zorginstellingen. Zij mogen geen winst uitkeren. Het positieve resultaat dat zij boeken, kan aangewend worden voor het aanleggen van reserves, of herinvesteerd worden in de zorg.
|
2016 |
2017 |
2018 |
20191 |
|
|---|---|---|---|---|
|
Universitair medische centra |
314 |
350 |
244 |
184 |
|
Algemene ziekenhuizen |
563 |
547 |
566 |
559 |
|
Categorale ziekenhuizen |
39 |
31 |
32 |
47 |
|
GGZ met overnachting |
104 |
144 |
77 |
197 |
|
Gehandicaptenzorg |
249 |
308 |
232 |
190 |
|
Jeugdzorg met overnachting |
28 |
36 |
8 |
– 10 |
|
Maatschappelijke opvang (24-uurs) |
– 12 |
43 |
55 |
– 3 |
|
Ambulante jeugdzorg |
12 |
– 3 |
8 |
11 |
|
Verpleeg-, verzorgingshuizen, thuiszorg |
163 |
504 |
592 |
547 |
Bron: CBS Statline
Vraag 12
Hoeveel winst is uitgekeerd aan de investeerders, aandeelhouders en eigenaren in de Nederlandse zorgsector in 2021?
Antwoord:
Er is geen integraal overzicht van uitgekeerde winst. Zoals in antwoord op een vraag bij de VWS-begroting 2020 is vermeld, hebben SIRM en Finance Ideas in 2019 in opdracht van VWS onderzoek gedaan naar dividenduitkering door zorgaanbieders met een Wtzi-toelating.1 In hun rapport zeggen de onderzoekers hier het volgende over: «Het is moeilijk rechtstreeks te achterhalen hoeveel dividend in de zorg is uitgekeerd. Onze ruwe schatting komt op € 275 miljoen voor 2016. Hieronder valt niet eventueel dividend uitgekeerd door BV’s aan wie WTZi toegelaten zorgaanbieders zorg hebben uitbesteed. Daarvoor hebben we onvoldoende gegevens. Wel hebben we de medisch-specialistische bedrijven meegenomen in de schatting. Het in de zorg uitgekeerd dividend bestaat grotendeels uit dividend van bedrijven van medisch specialisten, huisartsen, tandartsen, apothekers en paramedici. Een klein deel, ongeveer € 6 miljoen per jaar, wordt uitgekeerd door BV’s, werkzaam in de extramurale GGZ en thuiszorg. Of een ondernemer-zorgaanbieder kiest voor een BV of werkt als zelfstandige, is deels een juridische en fiscale optimalisatie. Daarom is ook de vergelijking met winst van zelfstandig gevestigde zorgverleners zonder BV relevant. Dat schatten we voor 2016 op € 605 miljoen.»
Vraag 13
Kunt u een overzicht naar de Kamer sturen van de zorgaanbieders die winst uitkeren?
Antwoord:
Op 9 juli 2019 is de Tweede Kamer geïnformeerd over onderzoeken naar winstuitkering in de zorg, waaronder een analyse van de huidige praktijk en de effecten van dividenduitkering in de Nederlandse gezondheidszorg door onderzoeksbureaus SiRM en Finance Ideas.2 De onderzoekers merken op dat winstoogmerk is toegestaan in sectoren die circa 24% van de totale zorgomzet innemen. Binnen die sectoren waar winstoogmerk is toegestaan, wordt ongeveer 30% van de zorg verleend door organisaties met als rechtspersoon een BV (die dividend kan uitkeren). Zorgaanbieders die dividend kunnen uitkeren, leveren dus ongeveer 7% (24%*30%) van de zorg, waardoor over over maximaal 7% van de zorguitgaven mogelijk rechtstreeks dividend wordt uitgekeerd.3 Daarbij wijzen de onderzoekers erop dat mogelijk ook dividend wordt uitgekeerd door BV’s aan wie de zorgverlening is uitbesteed, maar dat daarover geen informatie beschikbaar is. Overigens noemen de onderzoekers dat uitbesteding van zorgverlening relatief weinig voorkomt. Uitbesteding van zorgverlening lijkt met name, maar niet alleen, plaats te vinden bij zelfstandige behandelcentra.
Er zijn slechts beperkte data beschikbaar over zorgaanbieders die winst uitkeren: niet elke zorgaanbieder hoeft zich financieel te verantwoorden. Met de inwerkingtreding van de Aanpassingswet Wet toetreding zorgaanbieders per 1 januari 2022 wordt deze verplichting via het Jaarverslag Maatschappelijke Verantwoording verbreed.
Vraag 14
Kunt u een overzicht naar de Kamer sturen hoe hoog de winsten van alle zorgverzekeraars in totaal en afzonderlijk waren vanaf 2006 tot en met 2021?
Antwoord:
De Nederlandsche Bank (DNB) publiceerde jaarlijks – op basis van de verslagstaten van DNB – een landelijk overzicht van het resultaat technische rekening zorgverzekeraars voor de basisverzekering. Deze overzichten zijn beschikbaar van 2007 t/m 2015.
|
Jaar |
Resultaat technische rekening (bedragen x € 1 miljoen) |
|---|---|
|
2007 |
– 269 |
|
2008 |
– 218 |
|
2009 |
464 |
|
2010 |
125 |
|
2011 |
381 |
|
2012 |
937 |
|
2013 |
1.229 |
|
2014 |
918 |
|
2015 |
323 |
Bron: DNB
Deze resultaten werden gepresenteerd op basis van Solvency I-cijfers en kunnen daardoor niet worden aangevuld met de cijfers na 2015.
Op basis van de transparantieoverzichten van zorgverzekeraars bedraagt het resultaat over 2016 ruim € 300 miljoen negatief; voor 2017 ruim € 550 miljoen negatief; voor 2018 ruim € 260 miljoen positief, voor 2019 € 300 miljoen positief en voor 2020 € 140 positief. Dit bedrag is inclusief beleggingsopbrengsten en na inzet van het resultaat voor lagere premies in het komende jaar van zorgverzekeraars op de basisverzekering. De cijfers 2016, 2017, 2018, 2019 en 2020 betreffen de resultaten conform de systematiek van de jaarrekeningen.
Onderstaande tabel geeft de resultaten en de bestemming van de resultaten per verzekeraar over 2020. Deze resultaten zijn voor aftrek van de teruggave in de premie 2021. Het resultaat over 2021 is nog niet bekend.
|
Resultaat 2020 |
Bestemming lagere premie 2021 |
Bestemming toevoeging reserves |
|
|---|---|---|---|
|
ASR |
4 |
0 |
3 |
|
CZ |
193 |
105 |
88 |
|
DSW-SH |
64 |
5 |
59 |
|
Eno |
17 |
15 |
1 |
|
Menzis |
68 |
135 |
– 67 |
|
ONVZ |
25 |
5 |
20 |
|
VGZ |
152 |
198 |
– 46 |
|
Zilveren Kruis |
211 |
136 |
75 |
|
Z&Z |
24 |
21 |
3 |
|
Totaal |
758 |
620 |
137 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering 2020, zoals door individuele zorgverzekeraars gepresenteerd op de website. Totaal kan door afrondingsverschillen afwijken.
Vraag 15
Hoeveel winst maakten zorgverzekeraars op collectieve zorgverzekeringen die in samenwerking met gemeenten aangeboden werd? Hoe hoog was die winst in 2010, 2011, 2012, 2013, 2014, 2015, 2016, 2017, 2019 en 2020?
Antwoord:
Zorgverzekeraars publiceren hun resultaten niet per polis (modelovereenkomst) en evenmin per (soort) collectiviteit. Ook de gemeentelijke bijdrage per collectief is niet inzichtelijk.
Vraag 16
Hoeveel winst is door welke verzekeraars uitgekeerd?
Antwoord:
Geen. Sinds de invoering van het Zvw-stelsel in 2006 is er nog nooit winst uitgekeerd aan aandeelhouders. Winsten zijn in de vorm van lagere premies grotendeels aan verzekerden teruggegeven.
Vraag 17
Welk beleid dat samenhangt met het actieprogramma Werken in de zorg wordt gecontinueerd en welk beleid niet?
Antwoord:
Het actieprogramma Werken in de zorg (WIDZ) is in een aantal recente rapporten geevalueerd.4 Uit de adviezen van die rapporten volgt de algemene lijn dat het wenselijk is meer focus te leggen op behoud en anders werken, met blijvende aandacht voor voldoende instroom. Instroom begint bij het meer opleiden van zorgpersoneel, maar ook bij het anders opleiden met bijvoorbeeld ruimte voor flexibel en modulair onderwijs om het zo onder andere voor zij-instromers eenvoudiger te maken. Er is daarom ook brede aandacht gevraagd voor opleiden en loopbaanontwikkeling in de zorg. In samenhang betekent dit dat een actieprogramma gericht op werken en leren in de zorg een logische vervolgstap zou kunnen zijn. De precieze inhoud en vormgeving van een vervolg op het actieprogramma Werken in de Zorg is aan een nieuw kabinet.
Vraag 18
Wat zijn de resultaten van de programma’s «extra handen voor de zorg» en «de Nationale Zorgklas»?
Antwoord:
In de periode maart 2020 t/m augustus 2021 hebben in totaal ongeveer 29 duizend mensen zich aangemeld bij Extra Handen voor de Zorg. Van die 29 duizend aanmeldingen waren er ongeveer 17,5 duizend inzetbaar. Daarvan zijn er ongeveer 15 duizend voorgesteld aan zorgorganisaties. Van die 15 duizend mensen die zijn voorgesteld, zijn er circa 6.300 gestart bij een zorgorganisatie. Via de Nationale Zorgklas zijn 3.280 mensen in drieënhalve dag via een interactief, online lesprogramma klaargestoomd om aan de slag te gaan in de zorg in ondersteunende functies. Sinds 1 januari 2021 biedt de Nationale Zorgklas ook mbo-certificaten voor mensen die duurzaam de zorg in willen stromen. Er zijn 1.721 mensen die via een combinatie van online leren en praktijkopdrachten deze landelijk erkende mbo-deelopleidingen op niveau 2 en 3 volgen.
Vraag 19
Hoeveel geld wordt uitgetrokken vanwege de bijgestelde overheidsbijdrage in de arbeidskostenontwikkeling (OVA)? Wat is het effect van de motie Hijink/Bikker op de OVA in de komende jaren?5
Antwoord:
In de brief «Budgettaire uitkomsten APB»6 die de Minister van Financiën op 5 oktober jl. naar uw Kamer heeft gestuurd, is een meerjarig overzicht opgenomen van de financiële effecten van het genomen maatregelenpakket, waaronder de uitvoering van de motie Huijnk/Bikker.
Vraag 20
Kunt u een tabel naar de Kamer sturen met de gerealiseerde OVA (in miljoenen) van de afgelopen vijf jaar én inclusief de raming over 2022?
Antwoord:
In onderstaande tabel is voor de jaren 2017 tot en met 2022 de overheidsbijdrage in de arbeidskostenontwikkeling (ova) in miljarden euro’s weergegeven. Voor 2022 gaat het om het bedrag inclusief de extra middelen als gevolg van uitvoering van de motie Hijink/Bikker.
|
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
|---|---|---|---|---|---|
|
0,8 |
1,7 |
1,9 |
1,1 |
1,0 |
2,2 |
Bron: VWS
Vraag 21
Hoe hoog zijn de geraamde kosten voor een investering in de snellere implementatie van kosteneffectieve en arbeidsbesparende innovaties in de zorg? Is een schatting te maken van dit bedrag voor de langdurige zorg en de curatieve zorg?
Antwoord:
In het verleden zijn hier diverse onderzoeken naar gedaan. Het meest recent is het rapport van SIRM Substantieel potentieel: Schatting van de potentiële opbrengst van substitutie van zorg en inventarisatie van de benodigde voorwaarden7. De conclusie uit dit rapport (en andere rapporten) is dat er op een groot potentieel is voor digitale zorg en de goede verankering van digitale technieken in het zorgproces, maar dat dit sterk afhankelijk is van de context. Dat maakt het moeilijk een concreet besparingscijfer aan te koppelen.
Het realiseren van een versnelling is afhankelijk van de aanwezigheid van de juiste randvoorwaarden (zoals ICT, personeel en het veranderen van organisatieprocessen). In de praktijk zullen de opbrengsten per regio en organisatie sterk kunnen verschillen. Immers, als zorgorganisaties alleen nieuwe technologie inkopen, zonder hun processen aan te passen, dan worden de potentiële besparingen niet behaald, terwijl de zorg duurder wordt.
Vraag 22
Hoeveel zorgverleners zijn er in het afgelopen jaar bijgekomen? Kunt u dit uitsplitsen per zorgsector?
Antwoord:
Tussen het eerste kwartaal van 2020 en het eerste kwartaal van 2021 is het aantal werknemers in zorg en welzijn met ruim 34 duizend personen toegenomen (dat is het aantal werknemers ultimo maart 2021 minus het aantal werknemers ultimo maart 2020). Dit betreft alle werknemers, dus zorgpersoneel en ondersteunend personeel, maar is exclusief het personeel niet in loondienst (o.a. uitzendkrachten en zzp’ers). In onderstaande tabel is een uitsplitsing naar branche gemaakt.
|
2020 1e kwartaal |
2021 1e kwartaal |
Verschil |
|
|---|---|---|---|
|
Universitair medische centra |
78,1 |
80,9 |
2,8 |
|
Ziekenhuizen en overige med. spec. zorg |
220 |
220,9 |
0,9 |
|
Geestelijke gezondheidszorg |
98 |
100,9 |
2,9 |
|
Huisartsen en gezondheidscentra |
31,9 |
32,1 |
0,2 |
|
Overige zorg en welzijn |
123,1 |
126,3 |
3,2 |
|
Verpleging, verzorging en thuiszorg |
435,4 |
454,1 |
18,7 |
|
Gehandicaptenzorg |
184,1 |
187,7 |
3,6 |
|
Jeugdzorg |
31 |
32,4 |
1,4 |
|
Sociaal werk |
53,1 |
53,6 |
0,5 |
|
Totaal zorg en welzijn (smal) |
1.254,6 |
1.288,9 |
34,3 |
Bron: CBS, AZW StatLine
Vraag 23
Hoe groot is het personeelstekort in de ambulancezorg? Hoe is het verloop van het personeelstekort vanaf 2015 tot heden?
Antwoord:
Ik beschik niet over cijfers over het personeelstekort in de ambulancezorg.
Vraag 24
Hoe groot is het personeelstekort in de geestelijke gezondheidszorg (ggz)? Hoeveel nieuw personeel heeft de inzet voor extra personeel in de ggz in 2019 opgeleverd? Wat zijn de verwachtingen voor 2021?
Antwoord:
Tussen het eerste kwartaal van 2019 en het eerste kwartaal van 2021 is het aantal werknemers in de ggz toegenomen met 7.600 (voorlopige cijfers, seizoensgecorrigeerd; bron: CBS, AZW Statline). Op basis van de laatste prognose (najaar 2020) wordt in 2021 een tekort van 3.500 tot 6.800 werknemers verwacht in de ggz (bron: ABF Research, Prognosemodel Zorg en Welzijn). Een nieuwe arbeidsmarktprognose is naar verwachting in november gereed.
Vraag 25
Wat is het percentage psychiaters en psychologen in de ggz dat werkt als zelfstandige zonder personeel (zzp)?
Antwoord:
De meest recente (voorlopige) cijfers van CBS Statline over de positie in de werkkring van BIG-geregistreerde zorgverleners zijn afkomstig uit 2019. Uit deze cijfers blijkt dat er in 2019 3.725 psychiaters geregistreerd stonden in het BIG-register, waarvan bij 3.490 tevens informatie bekend was over de arbeidspositie. Uit deze informatie blijkt dat er van dit totaal 755 psychiaters werkzaam waren als zelfstandige en 630 als werknemer en zelfstandige8.
Voor GZ-psychologen gaat het om 16.000 geregistreerden en van 15.735 is informatie bekend over de arbeidspositie. 3.695 zijn werkzaam als zelfstandige en 2.385 werkzaam als zelfstandige en werknemer.
Vraag 26
Hoe groot is het personeelstekort in de jeugdzorg op dit moment? Is het personeelstekort toegenomen de afgelopen jaren? Kunt u cijfers geven van de afgelopen vijf jaar?
Antwoord:
Op basis van de laatste prognose (najaar 2020) wordt in 2021 een tekort van 600 tot 1.400 werknemers verwacht in de jeugdzorg (bron: ABF Research, Prognosemodel Zorg en Welzijn). Uit het prognosemodel blijkt dat het tekort in 2019 500 werknemers was. Het verwachte tekort voor 2020 werd geraamd op 500 tot 1.100 werknemers. Bij de nieuwe prognose, die naar verwachting in november gereed is, wordt het daadwerkelijke tekort in 2020 berekend. Voor eerdere jaren is het personeelstekort niet bekend.
Vraag 27
Hoeveel openstaande vacatures zijn er voor huisartsen in Nederland?
Antwoord:
Er zijn ons geen eenduidige en betrouwbare gegevens bekend over het aantal openstaande vacatures voor huisartsen.
Vraag 28
In welke steden kunnen mensen geen huisarts krijgen en om hoeveel mensen gaat dit ongeveer?
Antwoord:
De toegankelijkheid van huisartsenzorg is niet alleen in steden een aandachtspunt. Momenteel loopt er vanuit het Ministerie van VWS samen met de Landelijke Huisartsen Vereniging een arbeidsmarktaanpak, waarbij ondersteuning wordt aangeboden in de 9 regio’s waar het het meest knelt in het (dreigende) tekort aan huisartsen. Per regio wordt er door een extern bureau ondersteuning geboden aan die regio, om de vraagstukken waar ondersteuning op is gewenst op een duurzame manier aan te pakken.
De locaties, duur en omvang van tekorten aan huisartsen lopen uiteen en fluctueren sterk. VWS heeft geen cijfers om hoeveel mensen het gaat. Omdat de gegevens te veel fluctueren, is door de zorgverzekeraars in afstemming met de NZa afgesproken om geen landelijke wachtlijst bij te houden.
Indien een verzekerde geen huisarts kan vinden, kan hij zich melden bij zijn verzekeraar. De verzekeraar zal dan bemiddelen vanuit zijn zorgplicht. Als er voor een patiënt geen ruimte is om bij een huisarts in te schrijven, dan dient de zorgverzekeraar ervoor te zorgen dat de patiënt alsnog toegang heeft tot de huisartsenzorg. Dit betreft huisartsenzorg in den brede en niet alleen acute zorg.
Vraag 29
Hoeveel extra huisartsen moeten nieuw worden opgeleid om het grote tekort in de perifere regio’s op te vullen?
Antwoord:
Het Capaciteitsorgaan raamt de landelijke opleidingsbehoefte van huisartsen. Zij heeft in december 2019 een nieuw integraal Capaciteitsplan met instroomadviezen voor de periode 2021–2024 gepubliceerd en in april 2020 is een aangepast advies uitgebracht voor dezelfde periode. Door het Capaciteitsorgaan wordt geadviseerd om jaarlijks een instroom te realiseren van 921 artsen in opleiding. Om de stijging in aantallen opleidingsplaatsen te kunnen realiseren zijn naast beschikbare kandidaten ook meer opleiders en praktijkopleiders nodig. Deze zijn volgens Huisartsen Opleiding Nederland niet in voldoende mate beschikbaar om het advies van het Capaciteitsorgaan te volgen. Voor 2021 zijn uiteindelijk 820 plaatsen beschikbaar gesteld. Voor 2022 neemt dit aantal toe tot 850 plaatsen.
Vraag 30
Kunt u aangeven welke beroepsgroepen er worden meegenomen in de voorbereiding van het vervolg van het actieprogramma Werken in de Zorg in 2022?
Antwoord:
Het eventuele actieprogramma gericht op werken en leren in de zorg zou mijn inziens in de basis zorgbreed moeten worden opgezet. De precieze inhoud en vormgeving van een vervolg op het actieprogramma Werken in de Zorg is aan een nieuw kabinet. Voor de beoogde focus van het programma zie verder het antwoord op vraag 17.
Vraag 31
Kunt u aangeven of apotheekzorg wordt meegenomen in de voorbereidingen van het vervolg van het actieprogramma Werken in de Zorg in 2022?
Antwoord:
Het eventuele actieprogramma gericht op werken en leren in de zorg zou mijn inziens in de basis zorgbreed moeten worden opgezet. De precieze inhoud en vormgeving van een vervolg op het actieprogramma Werken in de Zorg is aan een nieuw kabinet. Voor de beoogde focus van het programma zie verder het antwoord op vraag 17.
Vraag 32
Op welke manier zet u zich in om de arbeidsmarktproblematiek in de apotheekzorg tegen te gaan?
Antwoord:
Het eventuele actieprogramma gericht op werken en leren in de zorg zou mijn inziens in de basis zorgbreed moeten worden opgezet. De precieze inhoud en vormgeving van een vervolg op het actieprogramma Werken in de Zorg is aan een nieuw kabinet. Voor de beoogde focus van het programma zie verder het antwoord op vraag 17.
Vraag 33
Hoeveel zorgverleners werken in deeltijd en voltijds in de zorg? Kunt u dat uitsplitsen per zorgsector?
Antwoord:
Volgens het CBS waren er in 2020 circa 254.000 voltijdsbanen en circa 1,15 miljoen deeltijdbanen binnen de sector zorg, welzijn en kinderopvang (bron: CBS Statline). Cijfers over deeltijdbanen in zorg en welzijn (zonder kinderopvang) en een uitsplitsing per sector zijn niet voor handen.
Vraag 34
In welke regio’s is het arbeidstekort het grootst?
Antwoord:
Bij de laatste prognose (van najaar 2020) was het verwachte personeelstekort voor geheel zorg en welzijn (exclusief kinderopvang) voor 2022 in absolute zin het grootst in de regio’s Rijnmond, Friesland, Zuid-Limburg, Utrecht en omgeving en Haaglanden en Nieuwe Waterweg (bron: ABF Research, Prognosemodel Zorg en Welzijn).
Vraag 35
In welke regio’s is er een tekort aan zorgpersoneel, en aan welk zorgpersoneel?
Antwoord:
In alle regio’s is in meer of mindere mate sprake van een tekort aan zorgpersoneel. De verwachte personeelstekorten voor 2022 zijn in absolute zin het grootst in de regio’s Rijnmond, Friesland, Zuid-Limburg, Utrecht en omgeving en Haaglanden en Nieuwewaterweg. Het betreft voornamelijk verzorgenden en verpleegkundigen.
Vraag 36
Hoe groot zijn de personeelstekorten in de wijkverpleging en in de palliatieve zorg?
Antwoord:
Er zijn geen aparte prognoses van het personeelstekort beschikbaar voor de wijkverpleging of de palliatieve zorg.
Vraag 37
Hoe groot is het tekort aan zwemleraren?
Antwoord:
Hoewel de omvang van het tekort aan zwemleraren niet exact bekend is, geven meerdere grote zwemlesaanbieders aan dat ze een tekort aan zwembadpersoneel hebben. Hieronder vallen dus ook de zwemleraren.
Vraag 38
Wat wordt gedaan tegen het tekort aan zwemleraren?
Antwoord:
De aanbieders van zwemles proberen via actieve werving, stageplaatsen en interne scholing voldoende zwemdocenten te bieden. Dat is – net als voor diverse andere branches in deze economische tijd met historisch lage werkloosheid – niet altijd eenvoudig.
Vraag 39
Welke precieze beroepen in de zorg hebben de grootste tekorten? Hoeveel bedragen deze tekorten?
Antwoord:
Bij de laatste prognose (van najaar 2020) was het verwachte personeelstekort voor geheel zorg en welzijn voor 2022 het grootst bij de beroepen verzorgende en verpleegkundige. Het tekort voor verzorgenden ligt tussen de 18.000 en 19.900, voor mbo-verpleegkundigen tussen 9.300 en 11.700 en voor hbo-verpleegkundigen en verloskundigen tussen 6.000 en 7.200 (bron: ABF Research, Prognosemodel Zorg en Welzijn).
Vraag 40
Wat zijn de verwachte personeelstekorten voor de komende jaren en waar zijn de tekorten het grootst?
Antwoord:
Hiervoor verwijs ik naar de antwoorden op de vragen 34, 35 en 39.
Vraag 41
Hoeveel zorgverleners werkten in de zorg in 2021?
Antwoord:
Er waren in het eerste kwartaal van 2021 1.285.000 werknemers in de zorg (voorlopige cijfers, seizoensgecorrigeerd; bron: CBS, AZW Statline).
Vraag 42
Hoeveel hbo-verpleegkundigen zijn werkzaam in de zorg, uitgesplitst per sector?
Antwoord:
In onderstaande tabel is een indicatie gegeven van het aantal hbo-verpleegkundigen dat werkzaam is in de zorg, uitgesplitst naar branche. Door afrondingen en onvoldoende respons bij sommige branches kan er een verschil ontstaan tussen het totaal zorg en welzijn (smal) en de optelsom van de branches. Er zijn geen recentere cijfers beschikbaar.
|
Universitair Medisch Centrum |
14.100 |
|
Ziekenhuizen en overige medisch specialistische zorg |
50.500 |
|
Geestelijke gezondheidszorg |
15.300 |
|
Huisartsenzorg en gezondheidscentra |
9.400 |
|
Verpleging, verzorging en thuiszorg |
29.700 |
|
Gehandicaptenzorg |
4.400 |
|
Jeugdzorg |
. |
|
Sociaal werk |
. |
|
Overige zorg en welzijn |
5.100 |
|
Zorg en welzijn (exclusief kinderopvang) |
130.900 |
Bron: CBS, AZW Werknemersenquête tweede meting 2019, bewerking door CBS
N.B. Als in plaats van een waarde een punt is weergegeven, is er onvoldoende respons om betrouwbare uitspraken te doen.
Vraag 43
Hoeveel mbo-verpleegkundigen zijn werkzaam in de zorg, uitgesplitst per sector?
Antwoord:
In onderstaande tabel is een indicatie gegeven van het aantal mbo-verpleegkundigen dat werkzaam is in de zorg, uitgesplitst naar branche. Door afrondingen en onvoldoende respons bij sommige branches kan er een verschil ontstaan tussen het totaal zorg en welzijn (smal) en de optelsom van de branches. Er zijn geen recentere cijfers beschikbaar.
|
Universitair Medisch Centrum |
3.300 |
|
Ziekenhuizen en overige medisch specialistische zorg |
21.400 |
|
Geestelijke gezondheidszorg |
4.300 |
|
Huisartsenzorg en gezondheidscentra |
. |
|
Verpleging, verzorging en thuiszorg |
37.300 |
|
Gehandicaptenzorg |
6.100 |
|
Jeugdzorg |
. |
|
Sociaal werk |
. |
|
Overige zorg en welzijn |
. |
|
Zorg en welzijn totaal (exclusief kinderopvang) |
74.200 |
Bron: CBS, AZW Werknemersenquête tweede meting 2019, bewerking door CBS
N.B. Als in plaats van een waarde een punt is weergegeven, is er onvoldoende respons om betrouwbare uitspraken te doen
Vraag 44
Hoeveel wijkverpleegkundigen zijn werkzaam in de thuiszorg?
Antwoord:
Er waren begin 2019 circa 15.000 wijkverpleegkundigen werkzaam in de thuiszorg (bron: CBS, AZW werknemersenquête eerste meting 2019, bewerking door CBS). Er zijn geen recentere cijfers beschikbaar.
Vraag 45
Hoeveel verzorgenden IG zijn werkzaam in de zorg, uitgesplitst per sector?
Antwoord:
In onderstaande tabel is een indicatie gegeven van het aantal verzorgenden IG dat werkzaam is in de zorg, uitgesplitst naar branche. Door afrondingen en onvoldoende respons bij sommige branches kan er een verschil ontstaan tussen het totaal zorg en welzijn (smal) en de optelsom van de branches. Er zijn geen recentere cijfers beschikbaar.
|
Universitair Medisch Centrum |
. |
|
Ziekenhuizen en overige medisch specialistische zorg |
. |
|
Geestelijke gezondheidszorg |
. |
|
Huisartsenzorg en gezondheidscentra |
. |
|
Verpleging, verzorging en thuiszorg |
57.900 |
|
Gehandicaptenzorg |
. |
|
Jeugdzorg |
. |
|
Sociaal werk |
. |
|
Overige zorg en welzijn |
. |
|
Zorg en welzijn totaal (exclusief kinderopvang) |
61.700 |
Bron: CBS, AZW Werknemersenquête tweede meting 2019, bewerking door CBS
N.B. Als in plaats van een waarde een punt is weergegeven, is er onvoldoende respons om betrouwbare uitspraken te doen
Vraag 46
Hoeveel verzorgenden zijn werkzaam in de zorg, uitgesplitst per sector?
Antwoord:
In onderstaande tabel is een indicatie gegeven van het aantal verzorgenden dat werkzaam is in de zorg, uitgesplitst naar branche. Door afrondingen en onvoldoende respons bij sommige branches kan er een verschil ontstaan tussen het totaal zorg en welzijn (smal) en de optelsom van de branches. Er zijn geen recentere cijfers beschikbaar.
|
Universitair Medisch Centrum |
. |
|---|---|
|
Ziekenhuizen en overige medisch specialistische zorg |
. |
|
Geestelijke gezondheidszorg |
. |
|
Huisartsenzorg en gezondheidscentra |
. |
|
Verpleging, verzorging en thuiszorg |
146.300 |
|
Gehandicaptenzorg |
4.900 |
|
Jeugdzorg |
. |
|
Sociaal werk |
. |
|
Overige zorg en welzijn |
8.400 |
|
Zorg en welzijn totaal (exclusief kinderopvang) |
167.400 |
Bron: CBS, AZW Werknemersenquête tweede meting 2019, bewerking door CBS
N.B. Als in plaats van een waarde een punt is weergegeven, is er onvoldoende respons om betrouwbare uitspraken te doen.
Vraag 47
Hoeveel helpenden zijn werkzaam in de zorg, uitgesplitst per sector?
Antwoord:
Er waren eind 2019 circa 24.600 helpenden werkzaam in zorg en welzijn. Circa 21.800 daarvan waren werkzaam in de VVT (bron: CBS, AZW werknemersenquête tweede meting 2019, bewerking door CBS). Over de andere branches kan het CBS geen betrouwbare uitspraken doen in verband met onvoldoende respons in de werknemersenquête. Er zijn geen recentere cijfers beschikbaar.
Vraag 48
Hoeveel alfahulpen zijn werkzaam in de zorg?
Antwoord:
Er zijn geen cijfers beschikbaar over het aantal alfahulpen dat werkzaam is in de zorg.
Vraag 49
Hoeveel huishoudelijk verzorgenden zijn werkzaam in de zorg?
Antwoord:
In de kwalificatiestructuur wordt onderscheid gemaakt tussen helpenden zorg en welzijn (niveau 2) en zorghulpen (niveau 1). De term huishoudelijk verzorgende wordt doorgaans gebruikt voor helpenden zorg en welzijn (niveau 2). In het najaar van 2019 waren er circa 24.600 helpenden en 41.700 zorghulpen werkzaam in de zorg (bron: CBS, AZW Werknemersenquête tweede meting 2019, bewerking door CBS). Er zijn geen recentere cijfers beschikbaar.
Vraag 50
Hoeveel medisch specialisten, uitgesplitst per beroep, zijn werkzaam in de zorg?
Antwoord:
In onderstaande tabel zijn het aantal geregistreerde en een schatting van het aantal werkzame specialisten per 1 januari 2021 opgenomen, inclusief klinisch technologische specialisten en seh-artsen (bron: Capaciteitsorgaan).
|
Specialist |
Aantal geregistreerd 1-1-2021 |
Schatting aantal werkzamen 1-1-2021 |
|---|---|---|
|
Anesthesioloog |
2.138 |
1.821 |
|
Cardioloog |
1.293 |
1.154 |
|
Thorax chirurg |
159 |
138 |
|
Dermatoloog |
670 |
598 |
|
Chirurg |
1.554 |
1.380 |
|
Internist |
2.659 |
2.436 |
|
KNO arts |
587 |
517 |
|
Kindergeneeskundige |
1.735 |
1.560 |
|
Klinisch chemicus |
326 |
326 |
|
Klinische fysica |
458 |
458 |
|
Kl. geneticus |
185 |
169 |
|
Kl. geriater |
355 |
339 |
|
Longarts |
781 |
709 |
|
MDL arts |
671 |
598 |
|
Microbioloog |
341 |
310 |
|
Neurochirurg |
182 |
157 |
|
Neuroloog |
1.133 |
1.049 |
|
Nucl. geneesk. |
208 |
187 |
|
Gynaecoloog |
1.239 |
1.091 |
|
Oogarts |
831 |
708 |
|
Orthopeed |
915 |
818 |
|
Patholoog |
503 |
438 |
|
Plastisch chirurg |
406 |
359 |
|
Arts psychiater |
3.834 |
3.479 |
|
Radioloog |
1.449 |
1.252 |
|
Radiotherapeut |
383 |
336 |
|
Reumatoloog |
382 |
346 |
|
Revalidatie arts |
670 |
623 |
|
Profiel SEH |
649 |
630 |
|
Sportarts |
157 |
147 |
|
Uroloog |
517 |
466 |
|
Ziekenhuisapotheker |
620 |
599 |
|
Totaal |
27.990 |
25.198 |
Vraag 51
Hoeveel verloskundigen, kraamverzorgenden en gynaecologen zijn werkzaam in de zorg?
Antwoord:
Er stonden op 1 oktober 2021 4849 verloskundigen geregistreerd in het BIG register en 1266 medisch specialisten met de specialisatie obstetrie en gynaecologie. Van deze groep samen is niet bekend hoeveel daarvan ook werkzaam zijn. Via het Pensioenfonds Zorg & Welzijn is inzicht in het aantal werkzame kraamverzorgenden: 8.946 (2020).
Vraag 52
Hoeveel huisartsen zijn werkzaam in de zorg?
Antwoord:
Op 1 januari 2021 was het aantal werkzame huisartsen naar schatting 13.693. (bron: Capaciteitsorgaan)
Vraag 53
Hoeveel opleidingsplekken zijn er in 2022 voor gz-psychologen? Wat is de raming van het Capaciteitsorgaan over 2022?
Antwoord:
Er zijn 832 beschikte opleidingsplekken voor gz-psychologen voor 2022. De raming van het Capaciteitsorgaan voor 2022 is 832.
Vraag 54
Hoeveel verpleeghuisartsen zijn werkzaam in de zorg?
Antwoord:
Op 1 januari 2021 was het aantal werkzame specialisten ouderengeneeskunde naar schatting 1.587. (bron: Capaciteitsorgaan)
Vraag 55
Hoeveel nurse practitioners en physician assistants zijn werkzaam in de zorg?
Antwoord:
Op 1 oktober 2021 was het aantal werkzame nurse practitioners en physician assistants naar schatting 5931. (bron: Capaciteitsorgaan)
Vraag 56
Hoeveel anesthesisten zijn werkzaam in de zorg?
Antwoord:
Op 1 januari 2021 was het aantal werkzame anesthesisten naar schatting 1.821. (bron: Capaciteitsorgaan)
Vraag 57
Hoeveel zzp’ers zijn werkzaam in de zorg? Hoe is dit verdeeld over de verschillende sectoren?
Antwoord:
In onderstaande tabel is het aantal zzp’ers in de zorg per branche weergegeven. Hierbij gaat het om het aantal mensen dat hoofdzakelijk als zzp’er werkt. Zorgverleners die naast hun hoofdbaan als werknemer ook nog als zzp’er werken worden zijn hierbij niet meegenomen. Door afrondingen kan er een verschil ontstaan tussen het totaal zorg en welzijn (smal) en de optelsom van de branches.
|
2020 |
|
|---|---|
|
Zorg en welzijn (smal) |
115 |
|
Universitair medische centra |
1 |
|
Ziekenhuizen en overige med. spec. zorg |
9 |
|
Geestelijke gezondheidszorg |
15 |
|
Huisartsen en gezondheidscentra |
8 |
|
Overige zorg en welzijn |
48 |
|
Verpleging, verzorging en thuiszorg |
22 |
|
Gehandicaptenzorg |
3 |
|
Jeugdzorg |
1 |
|
Sociaal werk |
7 |
Bron: CBS, AZW StatLine
Vraag 58
Hoeveel mondhygiënisten zijn werkzaam in de zorg?
Antwoord:
Het exacte aantal van werkzame mondhygiënisten is niet te geven. Inschrijving bij de beroepsvereniging is geen verplichting en evenmin is uit te sluiten dat mensen wel in het register van de beroepsvereniging staan als mondhygiënist, maar inmiddels niet meer werkzaam zijn. Het geschatte aantal werkende mondhygiënisten rond juli/augustus 2019 is 3.569 (Capaciteitsplan 2021–2024 – Deelrapport 3b Eerstelijns Mondzorg, Capaciteitsorgaan december 2019). Het Capaciteitsorgaan komt eind 2022 met een nieuw rapport.
Vanaf 1 juli 2020 is de geregistreerd-mondhygiënist als experimenteerberoep tijdelijk opgenomen in het BIG-register. Op 1 september 2021 staan er 456 geregistreerd-mondhygiënisten in het BIG-register.
Vraag 59
Hoeveel tandartsen zijn in Nederland werkzaam? Kunt u dit uitsplitsen naar zowel Nederlandse als buitenlandse tandartsen?
Antwoord:
In 2019 waren er 8.485 tandartsen werkzaam in Nederland (Staat van Volksgezondheid en Zorg). Dit is het meest actuele cijfer over het aantal werkzame tandartsen. Voor wat betreft registraties staan er op 1 september 2021 12.252 tandartsen in het BIG-register met een actieve BIG-registratie. In Nederland zijn er 9.668 tandartsen met een actieve BIG-registratie op basis van een Nederlands diploma en 2.583 tandartsen met een actieve BIG-registratie op basis van een niet-Nederlands diploma. Het aantal daadwerkelijk werkzame tandartsen wordt niet apart geregistreerd.
Vraag 60
Hoeveel zorgverleners vallen onder een salarisschaal van Functie Waardering Gezondheidszorg (FWG) 30 of lager?
Antwoord:
Ik kan geen sluitend antwoord geven op uw vraag. De functiewaarderingssystematiek FWG wordt niet in alle branches binnen zorg en welzijn toegepast. Ondermeer umc’s, jeugdzorg en sociaal werk kennen een andere functiewaarderingssystematiek.
In het loononderzoek van de Algemene Werkgeversverenging Nederland (AWVN) in opdracht van de Brancheorganisaties Zorg (Boz) is voor een aantal branches die met FWG werken een overzicht opgenomen met de verdeling van de werknemers over de verschillende FWG-schalen. Daaruit blijkt dat binnen de branches VVT, GGZ, ziekenhuiszorg en gehandicaptenzorg gemiddeld ongeveer 23% van de werknemers in FWG 30 of lager zitten. Daarbij moet aangetekend worden dat werknemers die in salarisschalen zitten die afwijken van de reguliere systematiek (zoals de hulpen in het huishouden die in een aparte salarisschaal zitten) niet apart te onderscheiden zijn en dus niet mee konden worden genomen in het percentage werknemers in FWG 30 of lager.
Vraag 61
Hoeveel tandartsen zijn in 2020 en 2021 nieuw opgeleid, hoeveel zijn vanuit het buitenland ingestroomd in de Nederlandse arbeidsmarkt?
Antwoord:
In 2020 zijn er 250 tandartsen met een Nederlands diploma BIG-geregistreerd in Nederland en 173 tandartsen met een niet-Nederlands diploma. In 2021 zijn tot 1 oktober 187 tandartsen met een Nederlands diploma BIG-geregistreerd in Nederland en 165 tandartsen met een niet-Nederlands diploma.
Vraag 62
Hoeveel opleidingsplaatsen zijn er in 2021 bijgekomen, uitgesplitst naar artsen, medisch specialisten, verpleegkundig specialisten en physician assistants?
Antwoord:
Onderstaand schema toont het verloop van de diverse groepen.
|
2019 |
2020 |
2021 |
|
|---|---|---|---|
|
Artsen |
2.785 |
2.785 |
2.785 |
|
Medisch specialist |
1.225 |
1.216 |
1.187 |
|
Verpleegkundig specialisten en physician assistants |
790 |
700 |
700 |
Vraag 63
Hoeveel opleidingsplaatsen zijn opgevuld door zorgverleners afkomstig uit het buitenland? Kunt u dit uitsplitsen per sector?
Antwoord:
Ik beschik niet over de door u gevraagde gegevens.
Vraag 64
Hoeveel buitenlandse zorgverleners zijn geweigerd om in Nederland te komen werken omdat zij niet voldoen aan de eisen?
Antwoord:
De Commissie Buitenslands Gediplomeerden Volksgezondheid is verantwoordelijk voor de inhoudelijke advisering ten aanzien van aanvragen van buitenlandse zorgverleners om in de Nederlandse gezondheidszorg te komen werken. Er zijn van 2016 t/m oktober 2021 in totaal 4.560 aanvragen voor een verklaring van vakbekwaamheid en erkenning van de EU-beroepskwalificiatie ingediend door zorgverleners met een buitenlands diploma. In deze periode zijn 1.093 aanvragen goedgekeurd en 317 positief met voorwaarden. De commissie heeft verder in 710 aanvragen aanvullende opleiding of aanpassingsstages geadviseerd. Er zijn 1.113 aanvragen na een inhoudelijke beoordeling afgewezen. 1.151 aanvragen zijn in deze periode niet in behandeling genomen vanwege onvolledige aanvraag en ontbreken van stukken. De overige aanvragen lopen nog.
Vraag 65
Hoeveel zorgverleners verdienen op basis van een voltijdscontract minder dan een modaal jaarsalaris (€ 36.500)? In welke sectoren bevinden zij zich en in welke aantallen?
Antwoord:
Via het Pensioenfonds Zorg en Welzijn beschikken we over gegevens over de inkomensverdeling van een groot gedeelte van de medewerkers binnen Zorg en Welzijn. In de onderstaande tabel is het bruto jaarinkomen op basis van een voltijdscontract weergegeven over 2019. Daarin ontbreken de gegevens van medewerkers binnen de umc’s en een gedeelte van de eerste lijn. Een verdere uitsplitsing naar branche en/of beroep is niet voor handen. De cijfers betreffen niet alleen zorgverleners, maar ook medewerkers in niet-cliëntgebonden functies, zoals de administratie. Tot slot is het goed om te benadrukken dat het alleen gaat om mensen in loondienst (alle zelfstandigen ontbreken dus).
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat iets minder dan de helft van de werknemers binnen zorg en welzijn (exclusief umc’s en gedeelte eerste lijn) minder dan modaal verdient.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
20.000 of minder |
9.784 |
0,8 |
|
20.001 t/m 30.000 |
275.621 |
23,9 |
|
30.001 t/m 40.000 |
444.292 |
38,6 |
|
40.001 t/m 50.000 |
233.336 |
20,3 |
|
50.001 t/m 60.000 |
111.475 |
9,7 |
|
60.001 t/m 70.000 |
35.134 |
3,0 |
|
70.001 t/m 80.000 |
17.024 |
1,5 |
|
80.001 t/m 90.000 |
6.939 |
0,6 |
|
90.001 t/m 100.000 |
4.249 |
0,4 |
|
100.001 of meer |
14.278 |
1,2 |
|
Totaal |
1.152.132 |
100,0 |
Bron: Pensioenfonds Zorg en Welzijn
Verder is via de kennisbank Openbaar bestuur informatie beschikbaar over de inkomensverdeling van de werknemers van de umc’s. In onderstaande tabel is de inkomensverdeling van werknemers binnen umc’s weergegeven. Het gaat hier om het bruto maandinkomen. Ook hier gaat het alleen om werknemers in loondienst en niet alleen zorgverleners, maar ook om medewerkers in niet-cliëntgebonden functies.
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat circa 10 duizend werknemers binnen de umc’s minder dan modaal verdienen op basis van een voltijdscontract.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
2.000 euro of minder |
213 |
0,3 |
|
2.001 t/m 3.000 |
9.621 |
13,1 |
|
3.001 t/m 4.000 |
23.060 |
31,3 |
|
4.001 t/m 5.000 |
19.573 |
26,6 |
|
5.001 t/m 6.000 |
10.166 |
13,8 |
|
6.001 t/m 7.000 |
2.750 |
3,7 |
|
7.001 t/m 8.000 |
1.304 |
1,8 |
|
8.001 of meer |
6.946 |
9,4 |
|
onbekend |
5 |
0,0 |
|
Totaal |
73.638 |
100 |
Vraag 66
Uit welke landen wordt buitenlands personeel aangetrokken om te werken in de zorg in Nederland?
Antwoord:
Het demissionair kabinet voert geen specifiek beleid in het werven van buitenlands zorgpersoneel. Wel staat het zorginstellingen vrij om buitenlandse zorgverleners in dienst te nemen, mits zij voldoen aan de Nederlandse kwaliteitsstandaarden, zoals vastgelegd in de wet BIG, en de overige voorwaarden van de toelatingsprocedure. In het jaar 2020 hebben zorgverleners uit 96 landen een aanvraag ingediend om in Nederland te mogen werken. Uit landen van elk continent hebben wij aanvragen ontvangen.
Vraag 67
Hoeveel waarschuwingen heeft Nederland ontvangen en gegeven aan andere lidstaten over zorgverleners die niet meer mogen werken vanwege eerdere incidenten?
Antwoord:
Nederland heeft in de periode 1 oktober 2020 t/m 1 oktober 2021 via het Europees waarschuwingssysteem 41 beroepsbeperkingen en – verboden aan de andere lidstaten gemeld. Van zorgverleners kunnen meerdere meldingen gedaan worden. Bij die 41 meldingen ging het dan ook om 29 zorgverleners. Er zijn in deze periode 5.656 meldingen ontvangen van andere lidstaten. Slechts een zeer beperkt aandeel daarvan heeft betrekking op zorgverleners die in Nederland een aanvraag tot erkenning hebben gedaan en/of geregistreerd staan in het BIG-register.
Vraag 68
Hoeveel zorgverleners hebben een beroepsverbod gekregen?
Antwoord:
In de periode van 1 oktober 2020 tot en met 30 september 2021 is voor 10 personen in het BIG-register verwerkt dat hen blijvend de bevoegdheid is ontnomen om het beroep uit te oefenen.
Vraag 69
Hoeveel zorgverleners hebben een schorsing gekregen?
Antwoord:
In de periode van 1 oktober 2020 tot en met 30 september 2021 zijn 6 schorsingen, 12 voorwaardelijke schorsingen en 2 maal een deels onvoorwaardelijke en deels voorwaardelijke schorsing in het BIG-register verwerkt.
Vraag 70
Hoeveel zorgverleners hebben een sanctie gekregen?
Antwoord:
In de periode van 1 oktober 2020 tot en met 30 september 2021 zijn 38 maatregelen verwerkt in het BIG-register.
Vraag 71
Hoe hoog is het ziekteverzuim onder zorgverleners, uitgesplitst per zorgsector
Antwoord:
In onderstaande tabel wordt het ziekteverzuim in het tweede kwartaal van 2021 per branche weergegeven.
|
2021 2e kwartaal |
|
|---|---|
|
Universitair medische centra |
5,1% |
|
Ziekenhuizen en overige med. spec. zorg |
5,8% |
|
Geestelijke gezondheidszorg |
6,1% |
|
Huisartsen en gezondheidscentra |
5,3% |
|
Overige zorg en welzijn |
4,5% |
|
Verpleging, verzorging en thuiszorg |
7,9% |
|
Gehandicaptenzorg |
7,2% |
|
Jeugdzorg |
5,8% |
|
Sociaal werk |
6,1% |
|
Gemiddelde zorg en welzijn (smal) |
6,5% |
Bron: CBS, AZW StatLine
Vraag 72
Kunt u een overzicht geven van de uitstroom van zorgmedewerkers naar leeftijdscategorie als aandeel van het aantal werknemers per leeftijdscategorie?
Antwoord:
In onderstaande tabel wordt uitstroom uit zorg en welzijn naar leeftijdscategorie als aandeel van het aantal werknemers per leeftijdscategorie weergegeven. Het betreft de uitstroom in het eerste kwartaal van 2021.
|
1e kwartaal 2021 |
|
|---|---|
|
Jonger dan 25 jaar |
18% |
|
25 tot 35 jaar |
9% |
|
35 tot 45 jaar |
6% |
|
45 tot 55 jaar |
5% |
|
55 jaar of ouder |
11% |
Bron: berekening op basis van CBS, AZW Statline
Vraag 73
Hoeveel mensen zijn geregistreerd in de Wet op de beroepen in de individuele gezondheidszorg (Wet BIG) en hoeveel mensen zijn dit per beroepsgroep?
Antwoord:
|
Aantal registraties in het BIG-register Per 1 september 2021 |
|
|---|---|
|
Beroepsgroep |
Aantallen |
|
Apothekers |
6.095 |
|
Artsen |
77.092 |
|
Bachelor Medisch Hulpverleners (tijdelijke BIG-registratie) |
290 |
|
Fysiotherapeuten |
37.395 |
|
Geregistreerd-mondhygiënisten (tijdelijke BIG-registratie) |
456 |
|
Gz-psychologen |
17.546 |
|
Klinisch technologen |
311 |
|
Orthopedagogen-generalist |
1.924 |
|
Physician assistants |
1.636 |
|
Psychotherapeuten |
5.378 |
|
Tandartsen |
12.252 |
|
Verloskundigen |
4.815 |
|
Verpleegkundigen |
212.947 |
|
Totaal |
378.137 |
Vraag 74
Waarom is oefentherapie-Mensendieck/Cesar geen BIG-geregistreerd beroep?
Antwoord:
De uitoefening van de individuele gezondheidszorg is in principe vrij voor iedereen. Een uitzondering hierop vormen de beroepen waarbij beroepsbeoefenaren dusdanig handelingen verrichten dat de patiënt moet worden beschermd tegen ondeskundig en onzorgvuldig handelen. Deze beroepen zijn gereguleerd in de Wet BIG (Wet op de beroepen in de individuele gezondheidszorg). Bij de wettelijke beroepenregulering wordt de «nee, tenzij systematiek» gehanteerd: alleen reguleren als dit vanuit patiëntveiligheid strikt noodzakelijk is. Voor de oefentherapeut geldt deze BIG-registratie niet, wel valt het beroep onder artikel 34 van de Wet BIG en heeft daarmee een beschermde opleidingstitel. Dat betekent dat iemand alleen deze beschermde opleidingstitel mag voeren mits hij voldoet aan de opleidingseisen zoals beschreven in de Wet BIG.
Vraag 75
Welke maatregelen treft u om de agressie tegen hulpverleners in de zorg aan te pakken?
Antwoord:
Agressie tegen hulpverleners is te allen tijde onacceptabel. Zorgverleners moeten veilig zijn en zich veilig voelen zodat ze op een gezonde en prettige manier hun beroep kunnen uitoefenen. Helaas krijgt een deel van het personeel in zorg en welzijn toch te maken met agressie en ongewenst gedrag. Dit maakt aandacht voor preventie, goede opvang en nazorg essentieel.
Vanuit de Arbowet ligt de eerste verantwoordelijkheid voor het aanpakken van agressie en geweld op de werkvloer bij de werkgever. Werkgevers zijn verplicht om beleid te voeren om werknemers tegen agressie te beschermen. Ze worden hierbij op verschillende manieren ondersteund door de overheid. De toenmalige Minister voor Medische Zorg en Sport heeft eind vorig jaar specifiek voor de sector zorg en welzijn een brede aanpak van agressie en ongewenst gedrag aangekondigd9.
De eerste stap was een grootschalig onderzoek om in kaart te brengen waar agressie en ongewenst gedrag voorkomen en welke ondersteuningsbehoefte medewerkers hebben. De resultaten van dit onderzoek zijn op 13 april jl. gedeeld met de Kamer10 en besproken met de sector. De volgende stap is aan vertegenwoordigers van werkgevers en werknemers om gericht aan de slag te gaan om branchegerichte aanpakken (verder) te ontwikkelen. VWS biedt de mogelijkheid om hiervoor subsidie aan te vragen.
Tot slot is melden van agressie een belangrijke voorwaarde om er iets mee te doen. We weten dat dit in de praktijk nog niet vanzelfsprekend is en de bekendheid van de Eenduidige Landelijke Afspraken (ELA) die gemaakt zijn rond de opsporing en vervolging van agressie tegen hulverleners, niet overal even groot is. Daarom zoekt VWS hiervoor de samenwerking met de sector, politie, OM en het Ministerie van JenV om de aangiftebereidheid te vergroten. Hierbij kan gedacht worden aan het bieden van kennis en informatie over wat aangiftewaardig is en welke mogelijkheden er zijn om anoniem aangifte te doen.
Vraag 76
Hoe groot zijn de wachtlijsten voor de mbo- en hbo-verpleegkundige opleiding?
Antwoord:
De instroom voor mbo opleidingen in de zorg is hoog. De instroom en het totaal aantal studenten in deze sector groeien sinds schooljaar 2016/2017.11 Voor de meeste mbo-opleidingen geldt geen landelijke numerus fixus. Vanwege tekorten op de arbeidsmarkt in de zorg wordt een landelijke numerus fixus voor mbo verpleegkundige dan ook niet geadviseerd. Instellingen hebben de vrijheid zelf een numerus fixus voor opleidingen in te stellen. In het schooljaar 2019–2020 hanteerden tien opleidingen tot helpende, verzorgende en verpleegkundige een numerus fixus, waarvan vier opleidingen onderdeel zijn van Defensie.12 Bij 11% van de numerus fixus opleidingen in de sector zorg en welzijn is het aantal inschrijvingen hoger dan het aantal beschikbare plaatsen. De monitor toelatingsrecht mbo met hierin de cijfers van het schooljaar 2020–2021 wordt dit najaar met de Kamer gedeeld. De meest opgegeven reden voor het instellen van de numerus fixus in het schooljaar 2019–2020 in de sector zorg & welzijn is het gebrek aan stageplekken.
Tot studiejaar 2018–2019 hadden tien van de zeventien hogescholen een numerus fixus voor de opleiding verpleegkunde. Vanaf studiejaar 2019–2020 is het aantal hogescholen met een numerus fixus gedaald tot één. Deze onderwijsinstelling hanteert een numerus fixus omdat ze al een grote instroom kennen en bij een nog grotere instroom niet kunnen garanderen dat een student een stageplek in de regio kan vinden.
Voor zowel het mbo als het hbo geldt dat wanneer een student zich aanmeldt bij een numerus fixus opleiding de student wordt toegelaten of niet toegelaten. De student kan dan bij een andere onderwijsinstelling terecht. Er zijn derhalve geen wachtlijsten in het mbo en hbo.
Vraag 77
Zijn er wachtlijsten voor andere zorgberoepen? Zo ja, welke? Hoe lang bedraagt de wachttijd gemiddeld?
Antwoord:
Wanneer een student zich aanmeldt bij een numerus fixus opleiding in het hbo of mbo wordt de student toegelaten of niet toegelaten. Er zijn derhalve geen wachtlijsten in het hbo en mbo.
De meest opgegeven reden voor het instellen van de numerus fixus in het schooljaar 2019–2020 in de sector zorg & welzijn is het gebrek aan stageplekken. Voor de opleiding tot doktersassistent geldt eveneens dat door het gebrek aan stageplaatsen onderwijsinstellingen soms kiezen voor een limiet dat aan het aantal studenten dat kan starten gesteld worden. Een aantal hogescholen hebben een numerus fixus voor andere opleidingen in de zorg, voor met name de opleidingen Verloskunde, Fysiotherapie, Medische Hulpverlening of Mondzorgkunde.
Vraag 78
Hoeveel opleidingsplekken zijn er in Nederland voor zorgopleidingen en voor welke niveaus?
Antwoord:
Het Ministerie van VWS is verantwoordelijk voor de bekostiging van diverse vervolgopleidingen in de zorgsector. De aantallen opleidingsplekken in Nederland voor gesubsidieerde vervolgopleidingen in de zorgsector in 2021 zijn in onderstaande tabel weergegeven.
Voor nadere informatie over aantallen opleidingsplekken op mbo- en hbo-niveau en de initiële opleidingen op wo-niveau, verwijs ik u naar de Minister van OCW.
|
Opleiding |
Aantal plaatsen |
|---|---|
|
Medisch specialist c.a. |
5.4431 |
|
Medisch specialisten instroom vooropleiding interne geneeskunde en heelkunde |
2562 |
|
Huisarts |
2.0973 |
|
Specialist ouderengeneeskunde |
4523 |
|
Arts verstandelijk gehandicapten |
643 |
|
Sociaal geneeskundige |
3103 |
|
GGZ |
3.2433 |
|
Verpleegkundig specialist, physician assistant |
1.6922 |
|
Ziekenhuisopleidingen (CZO vervolgopleidingen verpleegkunde en medisch ondersteunende beroepen) |
4.1332 |
Vraag 79
Welke beleidsmogelijkheden zijn er om tijdens een formatie onderscheid te maken in het vrijmaken van middelen voor de zorgsalarissen? In andere woorden: welke varianten zijn er om bepaalde zorgsalarissen te bevoordelen en te benadelen?
Antwoord:
In de brief Reactie SER advies «Aan de slag voor de zorg; een actieagenda voor de zorgarbeidsmarkt»13 die op 3 september jl. naar uw Kamer is gestuurd, heb ik aangegeven dat er veel varianten denkbaar zijn ten aanzien van het verhogen van de lonen.
Als de overheid ook geacht wordt te sturen op de besteding van de extra middelen, dan moeten ook afspraken worden gemaakt met de zorginkopers (gemeenten, zorgkantoren en verzekeraars) over het doorgeven van de extra middelen in hogere tarieven en met sociale partners over het aanpassen van en verwerken in de cao’s. Daarbij is de ruimte voor de overheid om zich in cao-onderhandelingen te mengen beperkt en kan aanpassing van de cao’s zeker niet worden opgelegd in verband met de contractvrijheid van partijen en internationale verdragen die vrije cao-onderhandelingen voorschrijven.
Tevens geldt dat differentiatie in extra loonruimte tussen branches/cao’s zich niet goed verhoudt tot de ova-systematiek en de financieeringssystematiek in de zorg. Wanneer de salarissen van bepaalde (beroeps)groepen extra moet worden verhoogd of juist niet en deze (beroeps)groepen zijn (zeer) ongelijk verdeeld over de verschillende branches/cao’s, dan kan namelijk niet worden volstaan met een generieke aanpassing van de ova-ruimte en generiek doorvertaling van die ruimte door zorginkopers. De middelen zullen dan immers gericht en gedifferentieerd terecht moeten komen bij (mogelijk een deel van de) aanbieders. Anders zullen de betreffende werkgeversorganisaties niet bereid zijn hun cao’s erop aan te passen. In het geval van gedifferentieerde extra loonruimte per branche/cao zijn afspraken met werkgevers nodig om in afwijking van het ova-convenant te differentieren in loonruimte tussen domeinen en financiele kaders. Het is daarbij de vraag of een meerderheid van de werkgevers daartoe bereid is, zeker als de meerderheid daar geen voordeel van heeft. Instemming van een meerderheid van de werkgevers is conform het ova-convenant wel benodigd. Daarnaast zal er ook differentatie nodig zijn in aanpassing van de gereguleerde tarieven en budgetten door de NZa. Tot slot zal ook de afspraak moeten worden gemaakt met zorginkopers dat zij de extra loonruimte gericht toekennen aan de juiste aanbieders. Kortom, er is dan een zeer complex proces nodig om de extra middelen gedifferieerd en gericht bij de juiste aanbieders te krijgen.
Vraag 80
Hoeveel zorgverleners zijn in 2020 en 2021 ontslagen vanwege bezuinigingen, uitgesplitst per zorgsector en beroep? Wat zijn de cijfers van voorgaande jaren?
Antwoord:
Er zijn geen (landelijke) cijfers beschikbaar over het aantal zorgmedewerkers dat in 2020 en 2021 is ontslagen. Voor inzicht in bezuinigingen verwijs ik naar het antwoord op vraag 9.
Vraag 81
Hoeveel werkzoekenden zijn er in de zorg per sector en functieniveau?
Antwoord:
In mei van dit jaar waren er 52.977 mensen bekend bij het UWV die werk zochten in een zorg- of welzijnsberoep. Het gaat hier om werkzoekenden zonder dienstverband, die geregistreerd stonden bij het UWV. Dat zijn mensen die een uitkering ontvangen en wel kunnen werken (verplichte registratie) of mensen die geen uitkering ontvangen maar wel hun cv op de website werk.nl van UWV hebben geplaatst.
Er is een uitsplitsing naar opleidingsniveau mogelijk:
|
Opleidingsniveau |
Aantallen werkzoekenden |
|---|---|
|
basisopleiding |
8.376 |
|
vmbo/mbo algemeen/mbo 1 |
11.528 |
|
havo/vwo |
2.410 |
|
mbo 2, 3 en 4 |
16.099 |
|
hbo |
7.432 |
|
wo |
3.912 |
|
onbekend |
3.220 |
|
totaal |
52.977 |
Vraag 82
Kunt u een overzicht geven van de cao-loonontwikkeling in zorg en welzijn per jaar sinds 2010?
Antwoord:
In onderstaande tabel is een overzicht gegeven van de cao-loonontwikkeling in zorg en welzijn (incl. kinderopvang) per jaar sinds 2010.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
|---|---|---|---|---|---|---|---|---|---|---|
|
100 |
101,7 |
103,3 |
104,9 |
106,3 |
107,6 |
109,3 |
110,6 |
112,5 |
116 |
119,2 |
Bron: CBS statline
Vraag 83
Kunt u aangeven hoeveel zorgverleners onder modaal verdienen? Welke beroepen betreft dit precies?
Antwoord:
Via het Pensioenfonds Zorg en Welzijn beschikken we over gegevens over de inkomensverdeling van een groot gedeelte van de medewerkers binnen Zorg en Welzijn. In de onderstaande tabel is het bruto jaarinkomen op basis van een voltijdscontract weergegeven over 2019. Daarin ontbreken de gegevens van medewerkers binnen de umc’s en een gedeelte van de eerste lijn. Een verdere uitsplitsing naar branche en/of beroep is niet voor handen. De cijfers betreffen niet alleen zorgverleners, maar ook medewerkers in niet-cliëntgebonden functies, zoals de administratie. Tot slot is het goed om te benadrukken dat het alleen gaat om mensen in loondienst (alle zelfstandigen ontbreken dus).
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat iets minder dan de helft van de werknemers binnen zorg en welzijn (exclusief umc’s en gedeelte eerste lijn) minder dan modaal verdient.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
20.000 of minder |
9.784 |
0,8 |
|
20.001 t/m 30.000 |
275.621 |
23,9 |
|
30.001 t/m 40.000 |
444.292 |
38,6 |
|
40.001 t/m 50.000 |
233.336 |
20,3 |
|
50.001 t/m 60.000 |
111.475 |
9,7 |
|
60.001 t/m 70.000 |
35.134 |
3,0 |
|
70.001 t/m 80.000 |
17.024 |
1,5 |
|
80.001 t/m 90.000 |
6.939 |
0,6 |
|
90.001 t/m 100.000 |
4.249 |
0,4 |
|
100.001 of meer |
14.278 |
1,2 |
|
Totaal |
1.152.132 |
100,0 |
Bron: Pensioenfonds Zorg en Welzijn
Verder is via de kennisbank Openbaar bestuur informatie beschikbaar over de inkomensverdeling van de werknemers van de umc’s. In onderstaande tabel is de inkomensverdeling van werknemers binnen umc’s weergegeven. Het gaat hier om het bruto maandinkomen. Ook hier gaat het alleen om werknemers in loondienst en niet alleen zorgverleners, maar ook om medewerkers in niet-cliëntgebonden functies.
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat circa 10 duizend werknemers binnen de umc’s minder dan modaal verdienen op basis van een voltijdscontract.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
2.000 euro of minder |
213 |
0,3 |
|
2.001 t/m 3.000 |
9.621 |
13,1 |
|
3.001 t/m 4.000 |
23.060 |
31,3 |
|
4.001 t/m 5.000 |
19.573 |
26,6 |
|
5.001 t/m 6.000 |
10.166 |
13,8 |
|
6.001 t/m 7.000 |
2.750 |
3,7 |
|
7.001 t/m 8.000 |
1.304 |
1,8 |
|
8.001 of meer |
6.946 |
9,4 |
|
onbekend |
5 |
0,0 |
|
Totaal |
73.638 |
100 |
Vraag 84
Kunt u aangeven hoeveel zorgverleners modaal verdienen? Welke beroepen betreft dit precies?
Antwoord:
Via het Pensioenfonds Zorg en Welzijn beschikken we over gegevens over de inkomensverdeling van een groot gedeelte van de medewerkers binnen Zorg en Welzijn. In de onderstaande tabel is het bruto jaarinkomen op basis van een voltijdscontract weergegeven over 2019. Daarin ontbreken de gegevens van medewerkers binnen de umc’s en een gedeelte van de eerste lijn. Een verdere uitsplitsing naar branche en/of beroep is niet voor handen. De cijfers betreffen niet alleen zorgverleners, maar ook medewerkers in niet-cliëntgebonden functies, zoals de administratie. Tot slot is het goed om te benadrukken dat het alleen gaat om mensen in loondienst (alle zelfstandigen ontbreken dus).
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat iets minder dan de helft van de werknemers binnen zorg en welzijn (exclusief umc’s en gedeelte eerste lijn) minder dan modaal verdient.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
20.000 of minder |
9.784 |
0,8 |
|
20.001 t/m 30.000 |
275.621 |
23,9 |
|
30.001 t/m 40.000 |
444.292 |
38,6 |
|
40.001 t/m 50.000 |
233.336 |
20,3 |
|
50.001 t/m 60.000 |
111.475 |
9,7 |
|
60.001 t/m 70.000 |
35.134 |
3,0 |
|
70.001 t/m 80.000 |
17.024 |
1,5 |
|
80.001 t/m 90.000 |
6.939 |
0,6 |
|
90.001 t/m 100.000 |
4.249 |
0,4 |
|
100.001 of meer |
14.278 |
1,2 |
|
Totaal |
1.152.132 |
100,0 |
Bron: Pensioenfonds Zorg en Welzijn
Verder is via de kennisbank Openbaar bestuur informatie beschikbaar over de inkomensverdeling van de werknemers van de umc’s. In onderstaande tabel is de inkomensverdeling van werknemers binnen umc’s weergegeven. Het gaat hier om het bruto maandinkomen. Ook hier gaat het alleen om werknemers in loondienst en niet alleen zorgverleners, maar ook om medewerkers in niet-cliëntgebonden functies.
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat circa 10 duizend werknemers binnen de umc’s minder dan modaal verdienen op basis van een voltijdscontract.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
2.000 euro of minder |
213 |
0,3 |
|
2.001 t/m 3.000 |
9.621 |
13,1 |
|
3.001 t/m 4.000 |
23.060 |
31,3 |
|
4.001 t/m 5.000 |
19.573 |
26,6 |
|
5.001 t/m 6.000 |
10.166 |
13,8 |
|
6.001 t/m 7.000 |
2.750 |
3,7 |
|
7.001 t/m 8.000 |
1.304 |
1,8 |
|
8.001 of meer |
6.946 |
9,4 |
|
onbekend |
5 |
0,0 |
|
Totaal |
73.638 |
100 |
Vraag 85
Kunt u aangeven hoeveel zorgverleners twee keer modaal verdienen? Welke beroepen betreft dit precies?
Antwoord:
Via het Pensioenfonds Zorg en Welzijn beschikken we over gegevens over de inkomensverdeling van een groot gedeelte van de medewerkers binnen Zorg en Welzijn. In de onderstaande tabel is het bruto jaarinkomen op basis van een voltijdscontract weergegeven over 2019. Daarin ontbreken de gegevens van medewerkers binnen de umc’s en een gedeelte van de eerste lijn. Een verdere uitsplitsing naar branche en/of beroep is niet voor handen. De cijfers betreffen niet alleen zorgverleners, maar ook medewerkers in niet-cliëntgebonden functies, zoals de administratie. Tot slot is het goed om te benadrukken dat het alleen gaat om mensen in loondienst (alle zelfstandigen ontbreken dus).
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat iets minder dan de helft van de werknemers binnen zorg en welzijn (exclusief umc’s en gedeelte eerste lijn) minder dan modaal verdient.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
20.000 of minder |
9.784 |
0,8 |
|
20.001 t/m 30.000 |
275.621 |
23,9 |
|
30.001 t/m 40.000 |
444.292 |
38,6 |
|
40.001 t/m 50.000 |
233.336 |
20,3 |
|
50.001 t/m 60.000 |
111.475 |
9,7 |
|
60.001 t/m 70.000 |
35.134 |
3,0 |
|
70.001 t/m 80.000 |
17.024 |
1,5 |
|
80.001 t/m 90.000 |
6.939 |
0,6 |
|
90.001 t/m 100.000 |
4.249 |
0,4 |
|
100.001 of meer |
14.278 |
1,2 |
|
Totaal |
1.152.132 |
100,0 |
Bron: Pensioenfonds Zorg en Welzijn
Verder is via de kennisbank Openbaar bestuur informatie beschikbaar over de inkomensverdeling van de werknemers van de umc’s. In onderstaande tabel is de inkomensverdeling van werknemers binnen umc’s weergegeven. Het gaat hier om het bruto maandinkomen. Ook hier gaat het alleen om werknemers in loondienst en niet alleen zorgverleners, maar ook om medewerkers in niet-cliëntgebonden functies.
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat circa 10 duizend werknemers binnen de umc’s minder dan modaal verdienen op basis van een voltijdscontract.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
2.000 euro of minder |
213 |
0,3 |
|
2.001 t/m 3.000 |
9.621 |
13,1 |
|
3.001 t/m 4.000 |
23.060 |
31,3 |
|
4.001 t/m 5.000 |
19.573 |
26,6 |
|
5.001 t/m 6.000 |
10.166 |
13,8 |
|
6.001 t/m 7.000 |
2.750 |
3,7 |
|
7.001 t/m 8.000 |
1.304 |
1,8 |
|
8.001 of meer |
6.946 |
9,4 |
|
onbekend |
5 |
0,0 |
|
Totaal |
73.638 |
100 |
Vraag 86
Kunt u aangeven hoeveel zorgverleners drie keer modaal verdienen? Welke beroepen betreft dit precies?
Antwoord:
Via het Pensioenfonds Zorg en Welzijn beschikken we over gegevens over de inkomensverdeling van een groot gedeelte van de medewerkers binnen Zorg en Welzijn. In de onderstaande tabel is het bruto jaarinkomen op basis van een voltijdscontract weergegeven over 2019. Daarin ontbreken de gegevens van medewerkers binnen de umc’s en een gedeelte van de eerste lijn. Een verdere uitsplitsing naar branche en/of beroep is niet voor handen. De cijfers betreffen niet alleen zorgverleners, maar ook medewerkers in niet-cliëntgebonden functies, zoals de administratie. Tot slot is het goed om te benadrukken dat het alleen gaat om mensen in loondienst (alle zelfstandigen ontbreken dus).
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat iets minder dan de helft van de werknemers binnen zorg en welzijn (exclusief umc’s en gedeelte eerste lijn) minder dan modaal verdient.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
20.000 of minder |
9.784 |
0,8 |
|
20.001 t/m 30.000 |
275.621 |
23,9 |
|
30.001 t/m 40.000 |
444.292 |
38,6 |
|
40.001 t/m 50.000 |
233.336 |
20,3 |
|
50.001 t/m 60.000 |
111.475 |
9,7 |
|
60.001 t/m 70.000 |
35.134 |
3,0 |
|
70.001 t/m 80.000 |
17.024 |
1,5 |
|
80.001 t/m 90.000 |
6.939 |
0,6 |
|
90.001 t/m 100.000 |
4.249 |
0,4 |
|
100.001 of meer |
14.278 |
1,2 |
|
Totaal |
1.152.132 |
100,0 |
Bron: Pensioenfonds Zorg en Welzijn
Verder is via de kennisbank Openbaar bestuur informatie beschikbaar over de inkomensverdeling van de werknemers van de umc’s. In onderstaande tabel is de inkomensverdeling van werknemers binnen umc’s weergegeven. Het gaat hier om het bruto maandinkomen. Ook hier gaat het alleen om werknemers in loondienst en niet alleen zorgverleners, maar ook om medewerkers in niet-cliëntgebonden functies.
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat circa 10 duizend werknemers binnen de umc’s minder dan modaal verdienen op basis van een voltijdscontract.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
2.000 euro of minder |
213 |
0,3 |
|
2.001 t/m 3.000 |
9.621 |
13,1 |
|
3.001 t/m 4.000 |
23.060 |
31,3 |
|
4.001 t/m 5.000 |
19.573 |
26,6 |
|
5.001 t/m 6.000 |
10.166 |
13,8 |
|
6.001 t/m 7.000 |
2.750 |
3,7 |
|
7.001 t/m 8.000 |
1.304 |
1,8 |
|
8.001 of meer |
6.946 |
9,4 |
|
onbekend |
5 |
0,0 |
|
Totaal |
73.638 |
100 |
Vraag 87
Hoeveel zorgverleners verdienen meer dan drie keer modaal op voltijdsjaarbasis (>€ 109.500) zowel in loondienst als (naar beste inschatting) als zelfstandige?
Antwoord:
Via het Pensioenfonds Zorg en Welzijn beschikken we over gegevens over de inkomensverdeling van een groot gedeelte van de medewerkers binnen Zorg en Welzijn. In de onderstaande tabel is het bruto jaarinkomen op basis van een voltijdscontract weergegeven over 2019. Daarin ontbreken de gegevens van medewerkers binnen de umc’s en een gedeelte van de eerste lijn. Een verdere uitsplitsing naar branche en/of beroep is niet voor handen. De cijfers betreffen niet alleen zorgverleners, maar ook medewerkers in niet-cliëntgebonden functies, zoals de administratie. Tot slot is het goed om te benadrukken dat het alleen gaat om mensen in loondienst (alle zelfstandigen ontbreken dus).
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat iets minder dan de helft van de werknemers binnen zorg en welzijn (exclusief umc’s en gedeelte eerste lijn) minder dan modaal verdient.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
20.000 of minder |
9.784 |
0,8 |
|
20.001 t/m 30.000 |
275.621 |
23,9 |
|
30.001 t/m 40.000 |
444.292 |
38,6 |
|
40.001 t/m 50.000 |
233.336 |
20,3 |
|
50.001 t/m 60.000 |
111.475 |
9,7 |
|
60.001 t/m 70.000 |
35.134 |
3,0 |
|
70.001 t/m 80.000 |
17.024 |
1,5 |
|
80.001 t/m 90.000 |
6.939 |
0,6 |
|
90.001 t/m 100.000 |
4.249 |
0,4 |
|
100.001 of meer |
14.278 |
1,2 |
|
Totaal |
1.152.132 |
100,0 |
Bron: Pensioenfonds Zorg en Welzijn
Verder is via de kennisbank Openbaar bestuur informatie beschikbaar over de inkomensverdeling van de werknemers van de umc’s. In onderstaande tabel is de inkomensverdeling van werknemers binnen umc’s weergegeven. Het gaat hier om het bruto maandinkomen. Ook hier gaat het alleen om werknemers in loondienst en niet alleen zorgverleners, maar ook om medewerkers in niet-cliëntgebonden functies.
Op basis van de onderstaande tabel kan de grove inschatting worden gemaakt dat circa 10 duizend werknemers binnen de umc’s minder dan modaal verdienen op basis van een voltijdscontract.
|
Inkomensklasse |
Aantal werknemers |
Aandeel in % |
|---|---|---|
|
2.000 euro of minder |
213 |
0,3 |
|
2.001 t/m 3.000 |
9.621 |
13,1 |
|
3.001 t/m 4.000 |
23.060 |
31,3 |
|
4.001 t/m 5.000 |
19.573 |
26,6 |
|
5.001 t/m 6.000 |
10.166 |
13,8 |
|
6.001 t/m 7.000 |
2.750 |
3,7 |
|
7.001 t/m 8.000 |
1.304 |
1,8 |
|
8.001 of meer |
6.946 |
9,4 |
|
onbekend |
5 |
0,0 |
|
Totaal |
73.638 |
100 |
Vraag 88
Kunt u een overzicht geven van alle convenanten die sinds 2020 zijn afgesloten tussen het Ministerie van VWS en de betrokken partijen in de zorg? Kunt u daarbij aangeven welke convenanten succesvol hebben gewerkt en welke convenanten minder succesvol waren, met een toelichting daarop?
Antwoord:
De onderstaande convenanten zijn sinds 2020 met partijen in de zorg afgesloten. Over het succes ervan kunnen we nu nog geen conclusies trekken omdat de convenant periode daarvoor nog te kort is.
|
Titel convenant |
Stand van zaken |
|---|---|
|
Convenant Bevorderen continuïteit jeugdhulp 7-7-2021 |
Convenant tussen de Branches Gespecialiseerde Zorg voor de Jeugd (BGZJ), de Vereniging Nederlandse Gemeenten (VNG) en de Ministeries van Volksgezondheid, Welzijn en Sport (VWS) en Justitie en Veiligheid (JenV) over het bevorderen van de continuïteit van jeugdhulp. |
|
Convenant Versterking Testketen Corona 12-1-2021 |
Afspraken tussen Minister De Jonge, de GGD’en en GGD GHOR Nederland over de samenwerking rond het testen op het coronavirus. |
|
Convenant Randvoorwaarden en facilitering medisch-generalistische zorg voor mensen met een beperking. 29-10-2020 |
Afspraken tussen belangenorganisaties in de zorg voor het organiseren van randvoorwaarden en het faciliteren van zorgverleners om de kwaliteit en toegankelijkheid van de medisch-generalistische zorg voor mensen met een beperking te verbeteren. VWS is geen convenantspartij, maar ondersteunt wel de ervan. In het convenant zijn acties voor VWS opgenomen die VWS ook uitvoert. Om er zo ook aan bij te dragen dat het convenant een succes wordt. |
|
Convenant VWS en REshape 14-1-2020 |
Doel van dit convenant is om in gezamenlijkheid verschillende edities van de Health Innovation School (HIS) mogelijk te maken. De HIS draagt bij aan het stimuleren van een innovatieve manier van denken, het uitwisselen van kennis en vaardigheden en het bevorderen van samenwerking in (regionale) netwerken. Dit stimuleert innovatie waarmee goede zorg toegankelijk en betaalbaar blijft. In 2020 hebben 4 regionale edities plaatsgevonden. |
Vraag 89
Kunt u de uitgaven vanuit de Wmo 2015 op een rij zetten voor de jaren 2007 tot en met 2021?
Antwoord:
Vanwege de decentralisaties zijn per 2015 de Iv3-functies14 voor het sociaal domein gewijzigd. Een aantal nieuwe Iv3-functies betreft zowel de Wmo als Jeugd. Daarom is in de tabel voor 2015 en 2016 een bedrag «onverdeeld Wmo en Jeugd» opgenomen.
Om beter aan te sluiten bij de gemeentelijke praktijk zijn per 2017 de Iv3-functies vervangen door Iv3-taakvelden. Door de overgang naar taakvelden vertegenwoordigen de bedragen niet meer hetzelfde als tot en met 2016. Ook wordt in tegenstelling tot en met 2016 de gemeentelijke overhead niet meer door de individuele gemeenten zelf opgesplitst en toegerekend aan de verschillende Iv3-functies, maar in zijn geheel door de gemeenten op een afzonderlijk taakveld voor de totale overhead geboekt. De gemeentelijke uitgaven aan de Wmo voor het jaar 2020 zijn gebaseerd op voorlopige cijfers, voor 2021 zijn deze nog niet bekend.
|
Jaar |
Uitgaven |
|---|---|
|
2007 |
€ 2.910 miljoen (Wmo) |
|
2008 |
€ 3.104 miljoen (Wmo) |
|
2009 |
€ 3.322 miljoen (Wmo) |
|
2010 |
€ 3.724 miljoen (Wmo) |
|
2011 |
€ 3.705 miljoen (Wmo) |
|
2012 |
€ 3.684 miljoen (Wmo) |
|
2013 |
€ 3.501 miljoen (Wmo) |
|
2014 |
€ 3.485 miljoen (Wmo) |
|
2015 |
€ 4.098 miljoen (Wmo) en € 3.783 miljoen (onverdeeld Wmo en Jeugd) |
|
2016 |
€ 4.121 miljoen (Wmo) en € 3.577 miljoen (onverdeeld Wmo en Jeugd) |
|
2017 |
€ 5.129 miljoen (Wmo) en € 2.651 miljoen (onverdeeld Wmo en Jeugd) |
|
2018 |
€ 5.419 miljoen (Wmo) en € 2.757 miljoen (onverdeeld Wmo en Jeugd) |
|
2019 |
€ 5.930 miljoen (Wmo) en € 2.883 miljoen (onverdeeld Wmo en Jeugd) |
|
2020 |
€ 6.376 miljoen (Wmo) en € 2.833 miljoen (onverdeeld Wmo en Jeugd) |
Bron: CBS, op basis van gemeentelijke rekeningcijfers Iv3 (Iv3: Informatie voor derden, het format voor gemeenten op basis van het Besluit begroting en verantwoording provincies en gemeenten). 2020 op basis van voorlopige cijfers.
Vraag 90
Kunt u de uitgaven vanuit de Wmo 2015 op een rij zetten van de jaren 2015 tot en met 2021?
Antwoord:
Vanwege de decentralisaties zijn per 2015 de Iv3-functies15 voor het sociaal domein gewijzigd. Een aantal nieuwe Iv3-functies betreft zowel de Wmo als Jeugd. Daarom is in de tabel voor 2015 en 2016 een bedrag «onverdeeld Wmo en Jeugd» opgenomen.
Om beter aan te sluiten bij de gemeentelijke praktijk zijn per 2017 de Iv3-functies vervangen door Iv3-taakvelden. Door de overgang naar taakvelden vertegenwoordigen de bedragen niet meer hetzelfde als tot en met 2016. Ook wordt in tegenstelling tot en met 2016 de gemeentelijke overhead niet meer door de individuele gemeenten zelf opgesplitst en toegerekend aan de verschillende Iv3-functies, maar in zijn geheel door de gemeenten op een afzonderlijk taakveld voor de totale overhead geboekt. De gemeentelijke uitgaven aan de Wmo voor het jaar 2020 zijn gebaseerd op voorlopige cijfers, voor 2021 zijn deze nog niet bekend.
|
Jaar |
Uitgaven |
|---|---|
|
2007 |
€ 2.910 miljoen (Wmo) |
|
2008 |
€ 3.104 miljoen (Wmo) |
|
2009 |
€ 3.322 miljoen (Wmo) |
|
2010 |
€ 3.724 miljoen (Wmo) |
|
2011 |
€ 3.705 miljoen (Wmo) |
|
2012 |
€ 3.684 miljoen (Wmo) |
|
2013 |
€ 3.501 miljoen (Wmo) |
|
2014 |
€ 3.485 miljoen (Wmo) |
|
2015 |
€ 4.098 miljoen (Wmo) en € 3.783 miljoen (onverdeeld Wmo en Jeugd) |
|
2016 |
€ 4.121 miljoen (Wmo) en € 3.577 miljoen (onverdeeld Wmo en Jeugd) |
|
2017 |
€ 5.129 miljoen (Wmo) en € 2.651 miljoen (onverdeeld Wmo en Jeugd) |
|
2018 |
€ 5.419 miljoen (Wmo) en € 2.757 miljoen (onverdeeld Wmo en Jeugd) |
|
2019 |
€ 5.930 miljoen (Wmo) en € 2.883 miljoen (onverdeeld Wmo en Jeugd) |
|
2020 |
€ 6.376 miljoen (Wmo) en € 2.833 miljoen (onverdeeld Wmo en Jeugd) |
Bron: CBS, op basis van gemeentelijke rekeningcijfers Iv3 (Iv3: Informatie voor derden, het format voor gemeenten op basis van het Besluit begroting en verantwoording provincies en gemeenten). 2020 op basis van voorlopige cijfers.
Vraag 91
Hoeveel is uitgegeven aan de Wmo 2015 in de periode 2010 tot en met 2021?
Antwoord:
Vanwege de decentralisaties zijn per 2015 de Iv3-functies16 voor het sociaal domein gewijzigd. Een aantal nieuwe Iv3-functies betreft zowel de Wmo als Jeugd. Daarom is in de tabel voor 2015 en 2016 een bedrag «onverdeeld Wmo en Jeugd» opgenomen.
Om beter aan te sluiten bij de gemeentelijke praktijk zijn per 2017 de Iv3-functies vervangen door Iv3-taakvelden. Door de overgang naar taakvelden vertegenwoordigen de bedragen niet meer hetzelfde als tot en met 2016. Ook wordt in tegenstelling tot en met 2016 de gemeentelijke overhead niet meer door de individuele gemeenten zelf opgesplitst en toegerekend aan de verschillende Iv3-functies, maar in zijn geheel door de gemeenten op een afzonderlijk taakveld voor de totale overhead geboekt. De gemeentelijke uitgaven aan de Wmo voor het jaar 2020 zijn gebaseerd op voorlopige cijfers, voor 2021 zijn deze nog niet bekend.
|
Jaar |
Uitgaven |
|---|---|
|
2007 |
€ 2.910 miljoen (Wmo) |
|
2008 |
€ 3.104 miljoen (Wmo) |
|
2009 |
€ 3.322 miljoen (Wmo) |
|
2010 |
€ 3.724 miljoen (Wmo) |
|
2011 |
€ 3.705 miljoen (Wmo) |
|
2012 |
€ 3.684 miljoen (Wmo) |
|
2013 |
€ 3.501 miljoen (Wmo) |
|
2014 |
€ 3.485 miljoen (Wmo) |
|
2015 |
€ 4.098 miljoen (Wmo) en € 3.783 miljoen (onverdeeld Wmo en Jeugd) |
|
2016 |
€ 4.121 miljoen (Wmo) en € 3.577 miljoen (onverdeeld Wmo en Jeugd) |
|
2017 |
€ 5.129 miljoen (Wmo) en € 2.651 miljoen (onverdeeld Wmo en Jeugd) |
|
2018 |
€ 5.419 miljoen (Wmo) en € 2.757 miljoen (onverdeeld Wmo en Jeugd) |
|
2019 |
€ 5.930 miljoen (Wmo) en € 2.883 miljoen (onverdeeld Wmo en Jeugd) |
|
2020 |
€ 6.376 miljoen (Wmo) en € 2.833 miljoen (onverdeeld Wmo en Jeugd) |
Bron: CBS, op basis van gemeentelijke rekeningcijfers Iv3 (Iv3: Informatie voor derden, het format voor gemeenten op basis van het Besluit begroting en verantwoording provincies en gemeenten). 2020 op basis van voorlopige cijfers.
Vraag 92
Hoeveel is bezuinigd op de Wmo 2015 in de periode 2006 tot en met 2021?
Antwoord:
Gemeenten kunnen zelf bepalen in hoeverre zij – binnen de kaders van de wet – sturen op de uitgaven van bepaalde voorzieningen. Er is geen landelijk overzicht beschikbaar van de omvang van eventuele bezuinigingen.
Vraag 93
Hoe hoog waren de uitvoeringskosten van de Wmo 2015?
Antwoord:
Gemeenten zijn niet verplicht om de uitvoeringskosten voor de Wmo 2015 apart te registreren. Het Rijk beschikt dan ook niet over deze gegevens.
Vraag 94
Hoeveel mensen maken gebruik van de Wmo 2015, in aantallen?
Antwoord:
Gemeenten bieden op grond van de Wmo 2015 een diversiteit aan algemeen toegankelijke en individuele maatwerkvoorzieningen op het terrein van de maatschappelijke ondersteuning. Er is geen landelijke registratie van het aantal mensen dat daadwerkelijk een beroep doet op deze voorzieningen. Wel zijn er ramingen van het CBS beschikbaar die een inschatting geven van het gebruik van individuele maatwerkvoorzieningen. De voorzieningen zijn uitgesplitst naar globale categorieën voorzieningen, omdat de precieze definitie van voorzieningen kan verschillen per gemeente.
|
Jaar |
2017 |
2018 |
2019 |
20201 |
|---|---|---|---|---|
|
Totaal2 |
1.051.520 |
1.097.855 |
1.166.485 |
1.220.910 |
|
Ondersteuning thuis |
282.000 |
311.585 |
316.890 |
322.030 |
|
Hulp bij het huishouden |
398.090 |
390.950 |
439.060 |
496.120 |
|
Verblijf en opvang |
34.055 |
42.530 |
44.965 |
47.775 |
|
Hulpmiddelen en diensten |
694.715 |
724.805 |
757.850 |
771.500 |
Bron: Centraal Bureau voor de Statistiek (dataleverancier: gemeenten) Gebruik Wmo-maatwerkvoorzieningen | Gebruik | Monitor Langdurige Zorg
Het totaal is niet de som van de onderliggende categorieën omdat één cliënt meerdere voorzieningen kan gebruiken.
Vraag 95
Wat is de verwachte opbrengst over 2021 van de eigen bijdragen, voor zowel de Wmo 2015 als de Wlz?
Antwoord:
De verwachte opbrengst van de eigen bijdragen Wlz over 2021 wordt in de VWS-begroting 2022 geraamd op € 1.991,6 miljoen (zie pagina 172 van de ontwerpbegroting 2022). De eigen bijdragen Wmo 2015 vallen onder de verantwoordelijkheid van gemeenten. Dit betreft opbrengsten van eigen bijdragen van maatwerkvoorzieningen, algemene voorzieningen, beschermd wonen en opvang. Op dit moment bestaat er nog geen landelijk inzicht in de opbrengsten van de eigen bijdragen voor de Wmo 2015 voor 2021.
Vraag 96
Wat wordt de verwachte opbrengst in 2022 van de eigen bijdragen, voor zowel de Wmo 2015 als de Wlz?
Antwoord:
De verwachte opbrengst van de eigen bijdragen Wlz over 2022 wordt in de VWS-begroting 2022 geraamd op € 2.073,3 miljoen (zie pagina 172 van de ontwerpbegroting 2022). De eigen bijdragen Wmo 2015 vallen onder de verantwoordelijkheid van gemeenten. Dit betreft opbrengsten van eigen bijdragen van maatwerkvoorzieningen, algemene voorzieningen, beschermd wonen en opvang. Op dit moment bestaat er nog geen landelijk inzicht in de opbrengsten van de eigen bijdragen voor de Wmo 2015 voor 2022.
Vraag 97
Welke gemeenten vragen geen eigen bijdrage voor zorg en voorzieningen uit de Wmo 2015?
Antwoord:
Op grond van informatie van het CAK blijkt dat alle gemeenten eigen bijdragen vragen voor op grond van de Wmo 2015 verstrekte voorzieningen. Gemeenten kunnen er wel voor kiezen om voor bepaalde voorzieningen geen eigen bijdrage te vragen. Ook kunnen gemeenten kiezen voor minimabeleid, waarbij zij ervoor kiezen om de eigen bijdrage voor cliënten tot een bepaald bijdrageplichtig inkomen op nul te stellen. In 2021 passen 66 gemeenten minimabeleid toe.
Vraag 98
Gemeenten ontvangen jaarlijks ongeveer € 287 miljoen om zorgkosten en ondersteuning te vergoeden voor mensen die dit nodig hebben, hoeveel van dit geld is uiteindelijk gebruikt voor het bekostigen van de zorgbehoeften van de mensen die in aanmerking komen voor deze subsidie?
Antwoord:
Na de afschaffing van de Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg) en de Compensatie eigen risico (Cer) is besloten om de fiscale aftrekmogelijkheden voor zorgkosten in aangepaste vorm voort te zetten en daarnaast via het Gemeentefonds geld ter beschikking te stellen aan gemeenten (structureel € 268 miljoen), ten behoeve van financieel maatwerk voor hun ingezetenen in verband met hun kosten van zorg en ondersteuning. Ik doe de aanname dat in de vraagstelling gedoeld wordt op deze middelen voor financieel maatwerk.
De middelen die gemeenten ontvangen voor de Wmo 2015 zijn niet geoormerkt en kunnen naar eigen inzicht worden ingezet. Er bestaat geen inzicht welk deel daadwerkelijk wordt ingezet om mensen financieel te ondersteunen ten aanzien van hun zorgkosten.
Vraag 99
Hoeveel mensen betalen een eigen bijdrage uit vermogen, uitgesplitst naar Wmo 2015 en Wlz?
Antwoord:
Onderstaande tabel geeft informatie over het aantal Wlz-cliënten en Wmo-leefeenheden in beschermd wonen waarbij vermogen een rol speelt in de berekening van de eigen bijdrage. Vanwege invoering van het abonnementstarief, speelt vermogen in de Wmo alleen nog een rol in de berekening van de eigen bijdrage voor beschermd wonen.
|
Wlz |
Wmo Beschermd Wonen |
|
|---|---|---|
|
2017 |
70.300 |
1.900 |
|
2018 |
75.900 |
1.900 |
|
2019 |
78.800 |
1.800 |
|
2020 |
70.200 |
1.500 |
|
20211 |
66.500 |
200 |
Vraag 100
Hoeveel personen hebben een volledig pakket thuis (vpt)?
Antwoord:
Volgens de uitvoeringsinformatie van het Zorginstituut hebben 15.448 personen een Volledig Pakket Thuis (vpt) op 1 juli 2021. Dit zijn de meest recente cijfers.
Vraag 101
Hoeveel personen hebben een modulair pakket thuis (mpt)?
Antwoord:
Volgens de uitvoeringsinformatie van het Zorginstituut hebben 40.665 personen een Modulair Pakket Thuis (mpt) op 1 juli 2021. Dit aantal is inclusief cliënten die overbruggingszorg krijgen. Dit zijn de meest recente cijfers.
Vraag 102
Hoe vaak wordt een vpt ingezet in het huis waar een oudere al jarenlang woont?
Antwoord:
Een vpt kan worden ingezet in het huis waar de cliënt al jarenlang woont, maar ook in een geclusterde woonvoorziening of binnen de muren van een zorginstelling. Er is geen centrale registratie van het aantal ouderen dat een vpt ontvangt in het huis waar men al jarenlang woont. Ik beschik daardoor niet over de gevraagde informatie.
Vraag 103
Hoe vaak wordt een vpt aangevraagd in een geclusterde setting?
Antwoord:
Er is geen centrale registratie van de aanvragen voor een vpt in een geclusterde setting. Er wordt ook geen uniforme definitie gehanteerd van een «geclusterde setting». Een clustering is immers denkbaar door te kijken naar adressen, objecten panden of door te kijken naar buurten. Het komt ook voor dat vpt in en pand wordt aangeboden waar ook cliënten verblijven.
Het CBS heeft op mijn verzoek bezien of meer cliënten met vpt woonachtig zijn in hetzelfde pand. Een pand is gedefinieerd als de kleinste bouwkundige eenheid die nog functioneel en bouwkundig-constructief zelfstandig is, direct en duurzaam met de aarde is verbonden en betreedbaar en afsluitbaar is.
De clustering levert het onderstaande beeld op (peildatum november 2019):
|
Woonsituatie |
Wlz-verblijf |
||||
|---|---|---|---|---|---|
|
Totaal vpt |
Niet geclusterd |
Geclusterd |
Niet in Wlz-instelling |
Wel in Wlz-instelling |
|
|
Aantal personen |
13.115 |
3.035 |
10.085 |
4.180 |
5.900 |
|
Aantal clusters |
1.775 |
1.775 |
435 |
1.340 |
|
Door afronding op 5 kunnen getallen afwijken van de som der delen.
Gekozen is voor de volgende methode:
1) Een cliënt heeft «niet geclusterd vpt» indien er in het pand minder dan 3 personen wonen die gebruik maken van een vpt, zonder cliënten met Wlz-verblijf.
2) Een cliënt heeft «geclusterd vpt, niet in instelling» indien er in het pand 3 of meer personen wonen met een vpt, zonder cliënten met Wlz-verblijf.
3) Een cliënt heeft «geclusterd vpt, wel in een instelling» indien er in het pand ten minste 1 persoon met een vpt woont en minimaal 1 persoon met Wlz-verblijf.
U treft alle gegevens en een toelichting aan op: Geclusterd wonen onder personen met een volledig pakket thuis (vpt), 2019 | Maatwerk publicatie | Monitor Langdurige Zorg
Vraag 104
Hoe vaak wordt een mpt ingezet in het huis waar een oudere al jarenlang woont?
Antwoord:
Een mpt kan worden ingezet in het huis waar de cliënt al jarenlang woont, maar ook in een geclusterde woonvoorziening. Er is geen centrale registratie van het aantal ouderen dat een mpt ontvangt in het huis waar men al jarenlang woont. Ik beschik daardoor niet over de gevraagde informatie.
Vraag 105
Hoe vaak wordt een mpt aangevraagd in een geclusterde setting?
Antwoord:
Er is geen centrale registratie van de aanvragen voor een mpt in een geclusterde setting. Er wordt ook geen uniforme definitie gehanteerd van een «geclusterde setting». Ik beschik daardoor niet over de gevraagde informatie.
Vraag 106
Welk percentage van de vpt’s wordt gebruikt op locaties die feitelijk een onofficiële instelling zijn?
Antwoord:
Een vpt kan worden ingezet in diverse situaties. Een cliënt kan een vpt ontvangen in het huis waar hij al jarenlang woont. Ook is het mogelijk dat zorg via een vpt wordt verleend in een complex met geclusterde woonvoorzieningen of binnen de muren van een zorginstelling. Er is geen centrale registratie van de locaties waarop cliënten een vpt ontvangen. Ik beschik daardoor niet over de gevraagde informatie.
Vraag 107
Welk percentage van de mpt’s wordt gebruikt op locaties die feitelijk een onofficiële instelling zijn?
Antwoord:
Een mpt kan worden ingezet in diverse situaties. Een cliënt kan een mpt ontvangen in het huis waar hij al jarenlang woont. Ook is het mogelijk dat zorg via een mpt wordt verleend in een complex met geclusterde woonvoorzieningen. Er is geen centrale registratie van de locaties waarop cliënten een mpt ontvangen. Ik beschik daardoor niet over de gevraagde informatie.
Vraag 108
Hoeveel budget wordt besteed aan de mpt’s?
Antwoord:
In 2020 is een bedrag van circa € 1,1 miljard besteed aan mpt in de Wlz. Dit bedrag is gebaseerd op de declaratiecijfers die de zorgkantoren over het jaar 2020 hebben aangeleverd bij Vektis.
Vraag 109
Hoeveel budget wordt besteed aan de vpt’s?
Antwoord:
In 2020 is een bedrag van circa € 820 miljoen besteed aan vpt in de Wlz. Dit bedrag is gebaseerd op de declaratiecijfers die de zorgkantoren over het jaar 2020 hebben aangeleverd bij Vektis.
Vraag 110
Hoeveel mensen zijn hun zorg vanuit de Wmo 2015 kwijtgeraakt, uitgesplitst per gemeente?
Antwoord:
De Wmo 2015 is een kaderwet die gemeenten opdraagt beleid te voeren op het gebied van maatschappelijke ondersteuning. Er is dan ook geen landelijk beeld van de gevraagde gegevens.
Vraag 111
Hoeveel gemeenten hebben tot nu toe hun Wmo-beleid aangepast conform de uitspraken van de Centrale Raad van Beroep? Welke gemeenten hebben hun beleid nog niet aangepast?
Antwoord:
Ik heb geen inzicht in het aantal gemeenten dat hun beleid conform de uitspraken van de Centrale Raad van Beroep (CRvB) al dan niet heeft aangepast.
In vervolg op de uitspraken van de CRvB heb ik gemeenten, die klachten en bezwaren tegen beschikken op resultaat ontvangen, in mijn brief van 12 april 201917 opgeroepen om samen met de cliënt te zoeken naar een oplossing die past bij de lokale uitgangspunten en tevens recht doet aan de uitspraken van de hoogste bestuursrechter. Verder acht ik het raadzaam dat gemeenten hun lokale beleid en uitvoering al zoveel mogelijk in lijn brengen met de voorgenomen wetswijziging en al datgene doen om de rechtszekerheid van hun cliënten in de praktijk te borgen.
Vraag 112
Met hoeveel procent is de bureaucratie in de Wmo 2015 toegenomen? Welk bedrag is hiermee gemoeid?
Antwoord:
Op landelijk niveau zijn geen gegevens beschikbaar over het percentage en de kosten van bureaucratie in de Wmo 2015 en de Jeugdwet. Het Kabinet zet zich wel in om de bureaucratie in de uitvoering van de Wmo 2015 en de Jeugdwet te verminderen. Onder de vlag van het programma (Ont)Regel de Zorg worden diverse activiteiten ondernomen die bijdragen aan het verminderen van de bureaucratie in het sociaal domein. Bijvoorbeeld door het verbeteren van het proces rondom inkoop en verantwoording door het ketenbureau i-sociaal domein of het organiseren van schrapsessies voor hulpverleners.
In de brief van 14 december 2020 bent u geïnformeerd over de laatste stand van zaken bij de aanpak van de administratieve lasten in de uitvoering van de Wmo 2015 en de Jeugdwet (Tweede Kamer, vergaderjaar 2020–2021, 29 515, nr. 452).
Vraag 113
Met hoeveel procent is de bureaucratie toegenomen na de decentralisaties naar de gemeenten, uitgesplitst naar Wmo 2015 en Jeugdwet? Hoe hoog waren de kosten hiervan, uitgesplitst naar Wmo 2015 en Jeugdwet?
Antwoord:
Op landelijk niveau zijn geen gegevens beschikbaar over het percentage en de kosten van bureaucratie in de Wmo 2015 en de Jeugdwet. Het Kabinet zet zich wel in om de bureaucratie in de uitvoering van de Wmo 2015 en de Jeugdwet te verminderen. Onder de vlag van het programma (Ont)Regel de Zorg worden diverse activiteiten ondernomen die bijdragen aan het verminderen van de bureaucratie in het sociaal domein. Bijvoorbeeld door het verbeteren van het proces rondom inkoop en verantwoording door het ketenbureau i-sociaal domein of het organiseren van schrapsessies voor hulpverleners.
In de brief van 14 december 2020 bent u geïnformeerd over de laatste stand van zaken bij de aanpak van de administratieve lasten in de uitvoering van de Wmo 2015 en de Jeugdwet (Tweede Kamer, vergaderjaar 2020–2021, 29 515, nr. 452).
Vraag 114
Op welke wijze hebben de gemeenten het toezicht op de Wmo-zorg georganiseerd? Wie is per gemeente de toezichthouder?
Antwoord:
Gemeenten zijn verplicht om op grond van artikel 6.1 van de Wmo2015 een toezichthouder aan te wijzen. Uit de jaarrapportage 2020 van de Inspectie Jeugd en Gezondheidszorg (IGJ) is gebleken dat bijna iedere gemeente een toezichthouder heeft aangewezen. Gemeenten hebben op verschillende wijzen invulling gegeven aan de organisatie van het Wmo-toezicht. Ik beschik niet over een overzicht per gemeente, maar kan wel aangeven welke organisatievormen in de uitvoeringspraktijk zijn ontwikkeld. Een groep gemeenten heeft toezicht zelf georganiseerd, een groep gemeenten heeft het Wmo-toezicht georganiseerd bij de regionale GGD en in enkele gevallen zijn samenwerkingsverbanden opgezet voor het Wmo-toezicht.
De IGJ heeft in 2020 geconcludeerd dat de wijze waarop gemeenten het Wmo-toezicht invullen te traag is en dat het toezicht op lokaal niveau nog niet op orde is. Hierover heb ik uw Kamer op 9 december 2020 geïnformeerd18 en tevens mijn voornemen kenbaar gemaakt een verkenning uit te voeren naar de standaardisatie van het Wmo-toezicht. In opdracht van het Ministerie van VWS voert onderzoeksbureau Significant momenteel een onderzoek uit naar het Wmo-toezicht. VNG, GGD GHOR, de IGJ en Toezicht Sociaal Domein (TSD) zijn betrokken bij de uitvoering van het onderzoek. Naar verwachting wordt het onderzoek eind 2021 afgerond. Het is aan een volgend kabinet om de vervolgstappen te bepalen.
Vraag 115
Hoeveel mensen maken gebruik van de Wmo 2015, uitgesplitst in thuiszorg, dagbesteding, begeleiding, beschermd wonen en hulpmiddelen (en/of een combinatie hiervan)?
Antwoord:
Gemeenten bieden op grond van de Wmo 2015 een diversiteit aan algemeen toegankelijke en individuele maatwerkvoorzieningen op het terrein van de maatschappelijke ondersteuning. Er is geen landelijke registratie van het aantal mensen dat daadwerkelijk een beroep doet op deze voorzieningen. Wel zijn er ramingen van het CBS beschikbaar die een inschatting geven van het gebruik van individuele maatwerkvoorzieningen. De voorzieningen zijn uitgesplitst naar globale categorieën voorzieningen, omdat de precieze definitie van voorzieningen kan verschillen per gemeente.
|
Jaar |
2017 |
2018 |
2019 |
20201 |
|---|---|---|---|---|
|
Totaal2 |
1.051.520 |
1.097.855 |
1.166.485 |
1.220.910 |
|
Ondersteuning thuis |
282.000 |
311.585 |
316.890 |
322.030 |
|
Hulp bij het huishouden |
398.090 |
390.950 |
439.060 |
496.120 |
|
Verblijf en opvang |
34.055 |
42.530 |
44.965 |
47.775 |
|
Hulpmiddelen en diensten |
694.715 |
724.805 |
757.850 |
771.500 |
Bron: Centraal Bureau voor de Statistiek (dataleverancier: gemeenten) Gebruik Wmo-maatwerkvoorzieningen | Gebruik | Monitor Langdurige Zorg
Het totaal is niet de som van de onderliggende categorieën omdat één cliënt meerdere voorzieningen kan gebruiken
Vraag 116
Hoe ziet de verdeelsleutel eruit voor de uitkering in het gemeentefonds van gemeenten voor de Wmo 2015, dagbesteding, begeleiding, beschermde woonvormen en de jeugdzorg?
Antwoord:
De middelen die gemeenten ontvangen voor de uitvoering van de Wmo 2015 en de Jeugdwet worden verstrekt via verschillende verdeelmodellen. De middelen die gemeenten ontvangen via de decentralisatie-uitkeringen maatschappelijke opvang en vrouwenopvang, en via de algemene uitkering, worden objectief verdeeld. Dit betekent dat het budget wordt verdeeld op grond van de objectieve structuurkenmerken (demografisch, sociaaleconomisch, gezondheid, fysiek en (sociaal-)geografisch) van de gemeenten. Voor het budget dat gemeenten ontvangen voor beschermd wonen geldt dat dit momenteel wordt verdeeld op basis van historische kosten. Volgens de huidige planning zal in 2023 een deel van de middelen voor beschermd wonen voor het eerst objectief worden verdeeld.
Vraag 117
Wat kost de Wmo 2015 jaarlijks, uitgesplitst in huishoudelijke verzorging, dagbesteding, beschermd wonen, vervoer en hulpmiddelen?
Antwoord:
De gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijke gerealiseerde uitgaven. Het Iv3-systeem kent een sterk geaggregeerd niveau en overlap met andere gemeentelijke taken, waardoor de gevraagde uitsplitsing op landelijk niveau niet kan worden gemaakt.
Vraag 118
Hoeveel personen maken gebruik van vervoer van en naar dagbesteding in de Wmo 2015 en in de Wlz?
Antwoord:
Gemeenten zijn verantwoordelijk voor een passend aanbod aan voorzieningen voor maatschappelijke ondersteuning. Ik beschik niet over een landelijke registratie van het aantal personen dat gebruik maakt van vervoer van en naar dagbesteding in de Wmo.
Volgens gegevens van het CBS zijn er de Wlz op jaarbasis ca. 64.000 unieke personen op jaarbasis waarvoor een vervoersprestatie is gedeclareerd. Dit aantal bevat zowel cliënten die zijn opgenomen, maar op een andere locatie dagbesteding of dagbehandeling ontvangen als thuiswonende cliënten waarvoor de instelling het vervoer van- en naar de dagbesteding of dagbehandeling regelt. Ook zijn cliënten zonder Wlz-indicatie meegenomen die dagbehandeling ontvingen via de Wlz-subsidieregeling.
|
Jaar |
Totaal |
Sector |
||
|---|---|---|---|---|
|
ggz |
ghz |
vv |
||
|
2019 |
64.225 |
25 |
45.615 |
18.670 |
|
2020 |
63.600 |
45 |
45.225 |
18.405 |
De tabel en toelichting hierop treft u aan op: https://www.monitorlangdurigezorg.nl/publicaties/maatwerk-publicaties/2021/10/05/personen-met-een-declaratie-voor-een-wlz-vervoersprestatie-2015–2020
Vraag 119
Hoeveel mensen maken gebruik van begeleiding?
Antwoord:
Op dit detailniveau zijn er geen cijfers bekend, zie verder vraag 94.
Vraag 120
Hoeveel mensen maken gebruik van begeleiding in combinatie met persoonlijke verzorging?
Antwoord:
Op dit detailniveau zijn er geen cijfers bekend, zie verder vraag 94.
Vraag 121
Hoeveel bezwaren zijn in 2020 en 2021 ingediend tegen besluiten van de gemeenten betreffende de Wmo 2015?
Antwoord:
Op landelijk niveau zijn geen gegevens beschikbaar over het aantal bezwaren dat is ingediend tegen besluiten van gemeenten uit hoofde van de Wmo 2015.
Vraag 122
Hoeveel rechtszaken zijn in 2020 en 2021 gevoerd tegen besluiten van de gemeenten betreffende de Wmo 2015?
Antwoord:
Informatie van de Raad voor de Rechtspraak geeft het volgende beeld.
In deze cijfers zijn zowel bodemprocedures als voorlopige voorzieningen opgenomen en ook enkele zaken tegen een andere partij dan een gemeente (zoals een zorgkantoor of zorgverzekeraar). De uitspraken van de Centrale Raad van Beroep in Wmo 2015-zaken zijn hierin niet opgenomen.
|
Jaar |
Aantal zaken waarin rechter uitspraak heeft gedaan |
|---|---|
|
2020 |
1.217 |
|
2021 t/m juni |
554 |
Vraag 123
Hoeveel mensen hebben het afgelopen jaar afgezien van zorg vanuit de Wmo 2015, omdat ze dit niet meer kunnen betalen?
Antwoord:
Hoeveel mensen afzien van ondersteuning vanuit de Wmo 2015 door de eigen bijdrage is onbekend. Het Rijk beschikt niet over deze gegevens.
Vraag 124
Hoeveel Wmo-regio’s (groepen gemeenten die gezamenlijk de zorg inkopen) zijn er?
Antwoord:
Er is geen (landelijk) vastgestelde regio-indeling voor de uitvoering van de Wmo. Voor Maatschappelijke Opvang en Beschermd Wonen bestaan er op dit moment 43 samenwerkingsverbanden. Voor voorzieningen van vrouwenopvang zijn er 35 centrumgemeenten. Er zijn daarnaast 26 Veilig Thuis-organisaties, die tezamen een landelijk dekkend netwerk vormen en nauw samenwerken met de Veiligheidsregio’s.
Vraag 125
Hoeveel gemeenten zijn door u op de vingers getikt omdat zij Wmo-beleid uitvoerden dat in strijd met de wetgeving is en was over de jaren 2020 en 2021? Welke gemeenten waren dit en waarom?
Antwoord:
In 2020 en 2021 zijn, in het kader van interbestuurlijk toezicht, gesprekken gevoerd met de volgende gemeenten: Amsterdam, Hollands Kroon, Krimpen aan den IJssel, Laren, Leusden, Peel en Maas, Oisterwijk en Voorschoten. Met alle gemeenten is gesproken over het lokale beleid dat gemeenten voeren ten aanzien van Hulp bij het Huishouden. Tot op heden heeft dit nog niet geleid tot het opleggen van maatregelen zoals de vernietiging van de lokale besluitvorming.
In het geval van de gemeenten Krimpen aan den IJssel en Leusden is geconstateerd dat zij in strijd met de Wmo2015 handelen. Op 22 juli 2021 heb ik beide gemeenten een brief gestuurd om het lokale beleid voor 15 oktober in overeenstemming te brengen met de Wmo2015 en mij te informeren over de uitkomst van hun besluit. Indien zij dit niet doen dan beraad ik mij op de inzet van het vervolg van de interventieladder in het kader van het interbestuurlijk toezicht. Hiervoor heb ik uw Kamer geïnformeerd op 17 augustus (voetnoot: Kamerstukken II, nr. 3780, 2020/2021).
Vraag 126
Hoeveel verordeningen zijn in 2021 vernietigd inzake de Wmo 2015?
Antwoord:
In 2021 zijn geen verordeningen voorgedragen voor vernietiging.
Vraag 127
Hoeveel is bezuinigd op de huishoudelijke verzorging vanaf 2006 tot en met 2021?
Antwoord:
Gemeenten kunnen zelf bepalen in hoeverre zij – binnen de kaders van de wet – sturen op de uitgaven van bepaalde voorzieningen. Er is geen landelijk overzicht beschikbaar van de omvang van eventuele bezuinigingen.
Vraag 128
Wat zijn de minimumtarieven die gehanteerd mogen worden voor huishoudelijke verzorging?
Antwoord:
Er zijn geen landelijke minimumtarieven voor huishoudelijke verzorging op grond van de Wmo 2015. Op grond van de Wmo 2015 moeten gemeenten een reëel tarief vaststellen voor de gecontracteerde dienstverlening (waaronder huishoudelijke verzorging). Hierbij dienen gemeenten op grond van het Besluit reële prijs lokaal in kaart te brengen met welke kosten aanbieders vanuit de gestelde gemeentelijke kwaliteitseisen te maken hebben en daar hun tarief op te baseren.
Vraag 129
Welke gemeenten hanteren nog steeds te lage tarieven voor huishoudelijke verzorging?
Antwoord:
Ik beschik niet over de gevraagde informatie. Op grond van de Wmo 2015 moeten gemeenten een reëel tarief vaststellen voor de gecontracteerde dienstverlening (waaronder huishoudelijke verzorging). Hierbij dienen gemeenten op grond van het Besluit reële prijs lokaal in kaart te brengen met welke kosten aanbieders vanuit de gestelde gemeentelijke kwaliteitseisen te maken hebben en daar hun tarief op te baseren. Het is primair aan de gemeenteraad om het college van burgemeester en wethouders te controleren op een juiste uitvoering van de wettelijke eisen ten aanzien van de vastgestelde tarieven.
Vraag 130
Hoeveel mensen zijn gekort in hun uren huishoudelijke verzorging, uitgesplitst per gemeente?
Antwoord:
Op grond van de Wmo 2015 zijn gemeenten verantwoordelijk om zorgbehoevende inwoners de zorg en ondersteuning te bieden die passend is bij de specifieke situatie van deze persoon. Ik beschik niet over de gevraagde informatie, omdat er geen landelijke registratie plaatsvindt.
Vraag 131
Hoeveel mensen maken gebruik van huishoudelijke verzorging?
Antwoord:
Gemeenten bieden op grond van de Wmo 2015 een diversiteit aan algemeen toegankelijke en individuele maatwerkvoorzieningen op het terrein van de maatschappelijke ondersteuning. Er is geen landelijke registratie van het aantal mensen dat daadwerkelijk een beroep doet op deze voorzieningen. Wel zijn er ramingen van het CBS beschikbaar die een inschatting geven van het gebruik van individuele maatwerkvoorzieningen. De voorzieningen zijn uitgesplitst naar globale categorieën voorzieningen, omdat de precieze definitie van voorzieningen kan verschillen per gemeente.
|
Jaar |
2017 |
2018 |
2019 |
20201 |
|---|---|---|---|---|
|
Totaal2 |
1.051.520 |
1.097.855 |
1.166.485 |
1.220.910 |
|
Ondersteuning thuis |
282.000 |
311.585 |
316.890 |
322.030 |
|
Hulp bij het huishouden |
398.090 |
390.950 |
439.060 |
496.120 |
|
Verblijf en opvang |
34.055 |
42.530 |
44.965 |
47.775 |
|
Hulpmiddelen en diensten |
694.715 |
724.805 |
757.850 |
771.500 |
Bron: Centraal Bureau voor de Statistiek (dataleverancier: gemeenten) Gebruik Wmo-maatwerkvoorzieningen | Gebruik | Monitor Langdurige Zorg
Het totaal is niet de som van de onderliggende categorieën omdat één cliënt meerdere voorzieningen kan gebruiken
Vraag 132
Kunt u de uitgaven van de dagbesteding en begeleiding op een rij zetten over de jaren 2015 tot en met 2021?
Antwoord:
De uitgaven voor dagbesteding en begeleiding maken onderdeel uit van de totale uitgaven aan de Wmo. In het antwoord op vraag 89 zijn de totale uitgaven aan de Wmo op een rij gezet voor de jaren 2007 t/m 2020. Gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijke gerealiseerde uitgaven. Dit Iv3-systeem kent een sterk geaggregeerd niveau en overlap met andere gemeentelijke taken, waardoor het gevraagde inzicht voor alleen dagbesteding en begeleiding niet kan worden gegeven.
Vraag 133
Hoeveel dagbestedingslocaties zijn er? Hoeveel dagbestedingslocaties zijn gesloten sinds 2015?
Antwoord:
Het aantal locaties waar dagbesteding wordt aangeboden wordt niet op landelijk niveau bijgehouden. Ook het aantal dagbestedingslocaties dat sinds 2015 is gesloten is niet landelijk bekend.
Vraag 134
Hoeveel mensen maken gebruik van dagbesteding?
Antwoord:
Op dit detailniveau zijn geen cijfers bekend, zie verder het antwoord op vraag 115.
Vraag 135
Hoeveel personen maken gebruik van Valysvervoer, leerlingenvervoer en zittend ziekenvervoer?
Antwoord:
Valys:
Uit de meest recente beschikbare gegevens blijkt dat er 371.026 Valys-pashouders zijn. Hiervan hebben 7.792 een hoog Persoonlijk Kilometerbudget (Bron: Kengegevens Valys augustus 2021).
Niet alle Valys-pashouders zijn actief. Er zijn ongeveer 125.000 actieve pashouders.
Leerlingenvervoer:
Het leerlingenvervoer valt onder de verantwoordelijkheid van het Ministerie van Onderwijs, Cultuur en Wetenschap (OCW). Uit de meest recente monitor leerlingenvervoer Nederland die in juni 2018 is gepubliceerd blijkt dat in het schooljaar 2016/17 70.000 leerlingen gebruik maakten van een vervoersvoorziening. Het gaat hierbij om leerlingen in het primair, voortgezet onderwijs en (voortgezet) speciaal onderwijs.
Ziekenvervoer:
Het aantal gebruikers van het ziekenvervoer is in de afgelopen jaren stabiel gebleven. Sinds 2015 zijn het er ongeveer 90.000 per jaar (Bron: Zorginstituut NL). Alleen in 2020 zijn de aantallen teruggevallen, naar verwachting ongeveer naar 80.000. Waarschijnlijk heeft dit te maken met COVID-19.
Vraag 136
Hoeveel klachten en bezwaren heeft Valys in 2021 ontvangen en hoe verhoudt zich dit tot voorgaande jaren? Is hierin een trend waarneembaar?
Antwoord:
Uit de meest recent beschikbare gegevens (over het eerste en tweede kwartaal van 2021), blijkt dat er in 2021 over het eerste en tweede kwartaal 1.028 klachten ontvangen zijn, waarvan 777 gegrond zijn verklaard. In deze periode hebben 264.595 ritten plaatsgevonden.
De afgelopen jaren (2016, 2017, 2018 en 2019 en 2020) zijn er in totaal 24.788 klachten ontvangen. Deze zijn allen afgehandeld. Zie onderstaande tabel voor een overzicht van het aantal klachten, het aantal gegrond verklaarde klachten en het aantal klagers dat in beroep is gegaan.
|
Aantal ritten |
Aantal klachten |
Gegrond verklaard |
In beroep |
|
|---|---|---|---|---|
|
2016 |
965.334 |
5.018 |
4.314 |
4 |
|
2017 |
958.287 |
5.847 |
5.153 |
2 |
|
2018 |
998.429 |
7.054 |
6.523 |
1 |
|
2019 |
1.067.113 |
4.914 |
4.139 |
0 |
|
2020 |
499.263 |
1.955 |
1.542 |
0 |
Er is geen duidelijke trend waarneembaar. Veruit het grootste deel van de klachten (zowel gegrond als ongegrond) gaat over de ophaal- of aankomsttijd en over de reistijd. Daarnaast gaat een groot aantal klachten over het combineren van ritten. VWS heeft regelmatig overleg met de aanbieder om de klachten en (het verbeteren van) de kwaliteit van de dienstverlening te bespreken.
Tot slot dient vermeld dat de jaren 2020 en 2021 een afwijkend beeld geven in absoluut aantal ritten en klachten. Dat valt te verklaren doordat er veel minder ritten hebben plaatsgevonden door de verschillende coroamaatregelen.
Vraag 137
Kunt u de uitgaven ten behoeve van beschermd wonen in een overzicht op een rij zetten over de jaren 2015 tot en met 2021?
Antwoord:
De uitgaven voor beschermd wonen maken deel uit van de totale uitgaven aan de Wmo. Gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijk gerealiseerde uitgaven. Dit Iv3-systeem kent een sterk geaggregeerd niveau en overlap met andere gemeentelijke taken, waardoor het gevraagde inzicht voor alleen beschermd wonen niet kan worden gegeven. Wel kan worden gemeld dat het budget voor beschermd wonen apart via de integratie-uitkering beschermd wonen aan de centrumgemeenten wordt verstrekt.
|
Jaar |
Uitgekeerd budget |
|---|---|
|
2015 |
€ 1,4 miljard |
|
2016 |
€ 1,4 miljard |
|
2017 |
€ 1,5 miljard |
|
2018 |
€ 1,6 miljard |
|
2019 |
€ 1,8 miljard |
|
2020 |
€ 1,9 miljard |
|
2021 |
€ 1,5 miljard1 |
Dit budget is lager dan in 2020 vanwege de openstelling van de Wet langdurige zorg (Wlz) voor mensen met een psychische stoornis per 1 januari 2021
Beschermd wonen wordt separaat benoemd omdat dit budget – in tegenstelling tot de overige onderdelen van de oude integratie-uitkering Sociaal domein deel Wmo 2015 – nog niet is overgeheveld naar de algemene uitkering van het gemeentefonds.
Vraag 138
Hoeveel is bezuinigd op het budget van beschermde woonvormen vanaf 2015 tot en met 2021?
Antwoord:
Er is geen sprake van bezuinigingen op het budget van beschermde woonvormen. Zie verder het antwoord op vraag 137.
Vraag 139
Hoeveel is bezuinigd op dan wel geïnvesteerd in beschermde woonvormen? Kunt u een overzicht geven van de afgelopen jaren?
Antwoord:
De uitgaven voor beschermd wonen maken deel uit van de totale uitgaven aan de Wmo. Gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijk gerealiseerde uitgaven. Dit Iv3-systeem kent een sterk geaggregeerd niveau en overlap met andere gemeentelijke taken, waardoor het gevraagde inzicht voor alleen beschermd wonen niet kan worden gegeven. Wel kan worden gemeld dat het budget voor beschermd wonen apart via de integratie-uitkering beschermd wonen aan de centrumgemeenten wordt verstrekt.
|
Jaar |
Uitgekeerd budget |
|---|---|
|
2015 |
€ 1,4 miljard |
|
2016 |
€ 1,4 miljard |
|
2017 |
€ 1,5 miljard |
|
2018 |
€ 1,6 miljard |
|
2019 |
€ 1,8 miljard |
|
2020 |
€ 1,9 miljard |
|
2021 |
€ 1,5 miljard1 |
Dit budget is lager dan in 2020 vanwege de openstelling van de Wet langdurige zorg (Wlz) voor mensen met een psychische stoornis per 1 januari 2021
Beschermd wonen wordt separaat benoemd omdat dit budget – in tegenstelling tot de overige onderdelen van de oude integratie-uitkering Sociaal domein deel Wmo 2015 – nog niet is overgeheveld naar de algemene uitkering van het gemeentefonds.
Vraag 140
Hoe groot zijn de tekorten op beschikbare plekken in beschermde woonvormen?
Antwoord:
Gemeenten zijn verantwoordelijk voor het bieden van beschermde woonvormen aan mensen die niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn verantwoordelijk voor het inkopen van voldoende plekken, passend bij wat in hun regio noodzakelijk is. Het aantal beschikbare plekken kan daarmee fluctueren. Er is geen centrale registratie van de beschikbare plekken in beschermde woonvormen en dus ook niet van eventuele tekorten op beschikbare plekken.
In 2020 heb ik samen met de VNG een onderzoek laten uitvoeren naar wachtlijsten en wachttijden in beschermd wonen.19 De insteek van het onderzoek was om enerzijds inzicht te krijgen in de wachttijden en -lijsten beschermd wonen (kwantitatief) en anderzijds om een beter beeld te krijgen van oorzaken die ten grondslag liggen aan wachtlijsten en mogelijke oplossingsrichtingen (kwalitatief). Het onderzoek bevat gegevens uit 2017, 2018 en 2019. Uit het onderzoek blijkt dat een groot deel van de centrumgemeenten te maken heeft met omvangrijke wachtlijsten voor beschermd wonen die bovendien een structureel karakter lijken te hebben. De cijfers zijn echter lastig onderling te vergelijken en tevens zijn veel uiteenlopende oorzaken voor het ontstaan van wachtlijsten en wachttijden gevonden. Verschillende ontwikkelingen in de GGZ, zoals de openstelling van de Wet langdurige zorg (Wlz) voor mensen met een psychische stoornis per 1 januari 2021 en de voorgenomen doordecentralisatie van beschermd wonen zullen naar verwachting een effect hebben op de omvang en samenstelling van de wachtlijsten beschermd wonen.
Vraag 141
Hoeveel mensen wonen in een beschermde woonvorm?
Antwoord:
Naar schatting wonen in 2020 ruim 38.000 mensen in een beschermende woonvorm.
Vanwege de openstelling van de Wet langdurige zorg (Wlz) voor mensen met een psychische stoornis per 1 januari 2021, neemt het aantal mensen met een arrangement voor beschermd wonen onder de Wmo 2015 in 2021 met ongeveer 13.000 af.
Vraag 142
Kunt u een overzicht geven van de totale uitgaven in de verpleeghuiszorg, vanaf 2010 tot en met 2021?
Antwoord:
Onderstaand treft u de uitgaven van de intramurale verpleeghuiszorg vanaf 2010 tot en met 2021.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|---|---|---|---|---|---|---|---|---|---|---|---|
|
7,4 |
7,7 |
8,7 |
8,4 |
8,6 |
8,5 |
8,8 |
9,2 |
10,1 |
11,7 |
12,7 |
13,8 |
Bron: VWS-cijfers
Vraag 143
Kunt u een overzicht geven van alle plussen en minnen inzake de verpleeghuiszorg?
Antwoord:
De middelen voor de verpleeghuiszorg nemen in 2022 ten opzichte van 2021 toe met circa € 0,4 miljard. Deze stijging komt voornamelijk voort uit groeiruimte. Hier staan geen minnen tegenover. Naast de extra middelen zal het totale budget bij Voorjaarsnota 2022 worden geïndexeerd voor loon- en prijsontwikkelingen.
Vraag 144
Hoeveel mensen wonen in een verpleeghuis?
Antwoord:
Op 1 juli 2021 maken 116.725 mensen gebruik van intramurale verpleeghuiszorg (zorgprofiel VV4-VV10). Dit aantal is afgeleid uit de uitvoeringsinformatie van het Zorginstituut. Dit zijn de meest recente cijfers.
Vraag 145
Wat is het verschil aan zorgkosten indien iemand nog thuis woont in vergelijking met de kosten van het wonen in een verpleeghuis?
Antwoord:
In dit antwoord vergelijken wij het verschil aan zorgkosten voor cliënten met een Wlz-indicatie voor verpleeghuiszorg die intramuraal zijn opgenomen in een verpleeghuis op basis van een zzp inclusief behandeling met cliënten die thuis wonen en zorg ontvangen op basis van een volledig pakket thuis (vpt) of modulair pakket thuis (mpt).
Gemiddeld bedragen de kosten per verpleeghuiscliënt in 2021 op jaarbasis afgerond € 111.000. Dat is € 304 per dag. Dit zijn de gemiddelde kosten voor cliënten die intramuraal verblijven op basis van een zzp V&V 4 t/m 10 inclusief behandeling. Bij dit bedrag is rekening gehouden met de extra middelen vanuit het kwaliteitsbudget verpleeghuiszorg.
Gemiddeld bedragen de kosten per thuiswonende cliënt met een vpt V&V 4 t/m 10 exclusief behandeling afgerond € 75.000. Dat is € 205 per dag. Het verschil tussen de zorgkosten indien iemand thuis woont met een vpt in vergelijking met de kosten van het wonen in een verpleeghuis bedraagt aldus op jaarbasis circa € 36.000.
Gemiddelde bedroegen de kosten per thuiswonende cliënt met een V&V-indicatie in 2019 circa € 24.200 op jaarbasis voor een mpt. Cijfers over 2021 zijn nog niet bekend. Uitgaande van de gemiddelde loonprijsontwikkeling zou het bedrag van € 24.200 uit 2019 kunnen zijn gestegen naar circa € 25.700. Het verschil tussen de zorgkosten indien iemand thuis woont met een mpt in vergelijking met de kosten van het wonen in een verpleeghuis bedraagt aldus op jaarbasis circa € 77.300.
De verschillen in kosten tussen de verschillende leveringsvormen laten zich verklaren door kosten van huisvesting en maaltijden, medische basiszorg en 24- uurs toezicht, die onderdeel zijn van de intramurale Wlz-zorg. Daarnaast zijn er verschillen in zorgzwaarte tussen de verpleeghuispopulatie en de Wlz-cliënten die nog niet zijn opgenomen.
Vraag 146
Hoeveel kost een verpleegdag in een verpleeghuis?
Antwoord:
De kosten van een verpleegdag in een verpleeghuis zijn afhankelijk van het zorgprofiel van de cliënt. In de tabel bij antwoord 214 zijn de maximumtarieven voor de zzp’s per zorgprofiel opgenomen. Gemiddeld komen de kosten per verpleeghuiscliënt in 2021 uit op afgerond € 111.000. Dat is € 304 per dag. Dit zijn de gemiddelde kosten voor cliënten die intramuraal verblijven op basis van een zzp V&V 4 t/m 10 inclusief behandeling. Bij dit bedrag is rekening gehouden met de extra middelen vanuit het kwaliteitsbudget verpleeghuiszorg. De bedragen zijn afgeleid van de declaraties die zorgkantoren over de eerste helft van 2021 bij Vektis hebben aangeleverd.
Vraag 147
Kunt u een overzicht geven hoeveel commerciële aanbieders van verpleeghuiszorg via een bv-constructie winst uitkeren?
Antwoord:
De NZa brengt jaarlijks de Informatiekaart «Concentraties in de zorg» uit. In deze informatiekaart De NZa brengt jaarlijks de Informatiekaart «Concentraties in de zorg» uit. In deze informatiekaart staan geen absolute aantallen private equity organisaties, die betrokken zijn bij de ouderenzorg, maar wel in hoeverre zij een rol spelen bij concentraties (fusies en degelijke). In 2020 was dat bij 12 van de 51 concentraties in de langdurige zorg (verpleeghuiszorg, gehandicaptenzorg en langdurige ggz) het geval. In de sector langdurige zorg spelen private equity partijen vooral een rol bij zorgorganisaties die zijn gericht op exclusieve woonzorg.
Vraag 148
Hoe verandert de verhouding tussen het aantal ouderen dat thuis blijft wonen en het aantal ouderen dat in een verpleeghuis woont?
Antwoord:
De laatste decennia is er sprake van een trend waarbij ouderen langer zelfstandig blijven wonen. We zien een relatieve daling van het aantal ouderen dat in het verpleeghuis woont ten opzichte van het percentage dat thuis blijft wonen. In 1998 woonde 24,9% van de 80-plussers in institutionele woonvormen waaronder verpleeghuizen (bron: CBS). In 2020 is dat 11,5% van de 80-plussers.
De komende jaren zal het aantal ouderen flink toenemen. Het aantal personen in de bevolking van 80 jaar of ouder neemt naar verwachting toe van ongeveer 0,8 miljoen in 2019 tot ongeveer 1,6 miljoen in 2040 (zie: https://www.cbs.nl/nl-nl/nieuws/2019/51/prognose-19-miljoen-inwoners-in-2039). In welke mate ook het aandeel van de ouderen dat thuis blijft wonen zal stijgen, is niet geheel duidelijk. Ik verwijs u naar de analyses uit het TNO-rapport Prognose capaciteitsontwikkeling verpleeghuiszorg fase II, dat ik u heb toegestuurd op 24 augustus jl (Kamerstukken 31 765, nr. 515) en mijn reactie hierop van 21 september (Kamerstukken 31 765, nr. 517). Aannemelijk is dat als er nieuwe woonvormen tot stand komen, er meer alternatieven voor verpleeghuisopname ontwikkeld kunnen worden. Dit kan binnen de Wlz leiden een verdere verschuiving van verblijf naar extramurale leveringsvormen zoals het VPT, MPT en pgb.
Vraag 149
Hoe groot is de toename van het aantal ouderen dat een beroep zal doen op de verpleeghuiszorg in vergelijking met de groep ouderen die thuis woont? Zal die verhouding veranderen?
Antwoord:
De laatste decennia is er sprake van een trend waarbij ouderen langer zelfstandig blijven wonen. We zien een relatieve daling van het aantal ouderen dat in het verpleeghuis woont ten opzichte van het percentage dat thuis blijft wonen. In 1998 woonde 24,9% van de 80-plussers in institutionele woonvormen waaronder verpleeghuizen (bron: CBS). In 2020 is dat 11,5% van de 80-plussers.
De komende jaren zal het aantal ouderen flink toenemen. Het aantal personen in de bevolking van 80 jaar of ouder neemt naar verwachting toe van ongeveer 0,8 miljoen in 2019 tot ongeveer 1,6 miljoen in 2040 (zie: https://www.cbs.nl/nl-nl/nieuws/2019/51/prognose-19-miljoen-inwoners-in-2039). In welke mate ook het aandeel van de ouderen dat thuis blijft wonen zal stijgen, is niet geheel duidelijk. Ik verwijs u naar de analyses uit het TNO-rapport Prognose capaciteitsontwikkeling verpleeghuiszorg fase II, dat ik u heb toegestuurd op 24 augustus jl (Kamerstukken 31 765, nr. 515) en mijn reactie hierop van 21 september (Kamerstukken 31 765, nr. 517). Aannemelijk is dat als er nieuwe woonvormen tot stand komen, er meer alternatieven voor verpleeghuisopname ontwikkeld kunnen worden. Dit kan binnen de Wlz leiden een verdere verschuiving van verblijf naar extramurale leveringsvormen zoals het VPT, MPT en pgb.
Vraag 150
Zorg in een verpleeghuis is veelal zorg in de laatste levensfase, wat is de huidige gemiddelde opnameduur?
Antwoord:
Volgens gegevens van het CBS bedraagt het gemiddeld aantal opgenomen dagen van alle cliënten die in 2018 zijn overleden 1.101 dagen. Er zijn geen gegevens beschikbaar van de gemiddelde verpleegduur in kleinschalige woonvormen. In onderstaande tabel is het gemiddeld aantal Wlz-opnamedagen weergegeven van personen die in 2018 overleden zijn met een ZZP VV01 t/m VV10.
Te zien is dat cliënten die zijn overleden met als laatste ZZP een VV01 of VV02 gemiddeld langer opgenomen zijn geweest dan cliënten met een hoog zzp bij overlijden. Dit is de meest actuele versie van dit overzicht.
U treft de gegevens aan op:
|
label |
aantal overleden |
Gemiddeld aantal dagen |
|---|---|---|
|
VV01 |
40 |
3.469 |
|
VV02 |
130 |
3.076 |
|
VV03 |
405 |
2.767 |
|
VV04 |
5.055 |
1.026 |
|
VV05 |
22.990 |
1.019 |
|
VV06 |
11.820 |
1.026 |
|
VV07 |
4.080 |
1.666 |
|
VV08 |
895 |
1.514 |
|
VV09B |
685 |
331 |
|
VV10 |
50 |
957 |
|
Totaal VV01 t/m VV10 |
46.150 |
1.101 |
Vraag 151
Hoeveel verpleeghuizen zijn gesloten en hoeveel zullen dat er naar verwachting zijn in 2022?
Antwoord:
Er wordt landelijk geen lijst bijgehouden van locaties die sluiten of gaan sluiten.
Vraag 152
Hoeveel verpleeghuizen voldoen niet aan de norm van de personeelssamenstelling zoals genoemd in het Kwaliteitskader Verpleeghuiszorg?
Antwoord:
Verpleeghuizen moeten vanaf 2022 volledig aan het Kwaliteitskader Verpleeghuiszorg voldoen, inclusief de personeelsnorm. Het Kwaliteitskader wordt in de periode vanaf 2017 geleidelijk geïmplementeerd, waarbij verpleeghuizen in hun eigen tempo hiernaar toe groeien. Het is op dit moment niet mogelijk om aan te geven hoeveel verpleeghuizen er niet aan de genoemde norm voldoen. De vijfde voortgangsrapportage van het programma «Thuis in het verpleeghuis» (TK2020/2021, 31 765 nr 546) laat overigens zien dat de gerealiseerde en geplande extra personeelsinzet in de pas loopt met de gewenste ontwikkelingen.
Vraag 153
Hoeveel verzorgingshuizen, verpleeghuizen en kleinschalige woonvormen zijn er in Nederland?
Antwoord:
Er is geen uniforme definitie van de begrippen locatie, verzorgingshuis, verpleeghuis of kleinschalige woonvorm. Op basis van de bevindingen van TNO schat ik in dat er ruim 2.700 locaties zijn waar verpleeghuiszorg wordt geleverd. Dit aantal treft u aan in tabel 8B op p. 74 van het rapport van TNO dat is verstuurd als bijlage bij mijn brief van 24 augustus 2020 (TK, 31 765, nr. 515). Dit aantal is niet uitgesplitst naar verzorgingshuizen, verpleeghuizen en kleinschalige woonvormen.
Vraag 154
Hoeveel verpleeghuizen en kleinschalige zorgvoorzieningen zijn er bijgebouwd vanaf 2019 tot heden?
Antwoord:
In de rapportage die is gemaakt naar aanleiding van «de ActiZ Leden-enquête; Capaciteitsontwikkeling verpleeghuiszorg 2020» (6 mei 2020) gaven de ActiZ-leden die de enquête hadden ingevuld aan, dat er in 2020 naar verwachting 400 extra verpleeghuisplekken met verblijf zouden worden gerealiseerd. Voor 2021 is de verwachting ruim 2.000 plaatsen. Indien de steekproef als representatief wordt beschouwd, betekent dit dat er landelijk in 2020 750 en in 2021 ruim 3.500 verpleeghuisplekken met verblijf worden gerealiseerd. Er zijn geen gegevens bekend over 2019.
Vraag 155
Hoeveel plaatsen zijn nodig in verpleeghuizen en kleinschalige woonvormen om de toekomstige vraag naar instellingszorg te voldoen voor de komende jaren?
Antwoord:
Uitgaande van de prognose zoals gepresenteerd in het TNO-rapport «Prognose capaciteitsontwikkeling verpleeghuiszorg fase II» (28 juli 2020), zijn er in 2025 ruim 22.000 extra plaatsen en in 2040 ruim 100.000 extra plaatsen nodig om te kunnen voldoen aan de vraag naar verpleegzorg.
Vraag 156
Hoeveel ouderen hebben nu een plek nodig in een kleinschalige woonvorm of een verpleeghuis terwijl er geen plek voor hen is? Wat is de verwachting voor de toekomst, wordt deze groep groter of kleiner?
Antwoord:
Het Zorginstituut publiceert op de site https://www.zorgcijfersdatabank.nl/toelichting/wachtlijstinformatie/wachtlijsten-landelijk-niveau de stand van de wachtlijst op landelijk niveau voor de sectoren verpleging en verzorging, gehandicaptenzorg en geestelijke gezondheidszorg.
In 2021 is de wachtlijstinformatie aangepast. Uit deze informatie is bekend dat voor de sector verpleging en verzorging op 1 augustus 2021 172 cliënten urgent wachten. Zij worden op korte termijn geplaatst; vaak is dat binnen 2 weken. Daarnaast zijn er 1.961 cliënten die actief door de zorgkantoren worden geplaatst binnen een periode van 6 weken. De overige wachtenden (13.660) kunnen nu met behulp van thuiszorg in hun zorgvraag worden voorzien en wachten op een plaats in hun instelling van voorkeur.
De wachtlijstomvang is in de periode januari-juli 2021 afgenomen van 21.000 naar 15.800, maar zou weer kunnen oplopen als de voorgenomen extra te bouwen capaciteit geen gelijke tred houdt met de toenemende zorgvraag.
Vraag 157
Hoeveel partners zijn in 2021 meeverhuisd naar het verzorgingshuis, verpleeghuis of kleinschalige woonvorm?
Antwoord:
Op basis van gegevens van het Zorginstituut schat ik in dat in de eerste helft van het jaar 2021 ruim 320 partners zonder eigen Wlz-indicatie zijn meeverhuisd naar een verzorgingshuis, verpleeghuis of kleinschalige woonvorm op basis van Wlz-verblijf.
Vraag 158
Hoeveel mensen wonen in een kleinschalige woonvorm?
Antwoord:
Mensen die in een kleinschalige woonvorm wonen kunnen zorg ontvangen uit de Wmo, de Wlz of Zvw (wijkverpleging). Er is landelijk geen registratie beschikbaar van het aantal mensen dat in een kleinschalige woonvorm woont.
Vraag 159
Kunt u aangeven hoe er in het interdepartementaal beleidsonderzoek (IBO) Ouderenzorg 2021–2022 invulling wordt gegeven aan de aanbeveling om nieuwe woonvormen te realiseren, tussen thuis en het verpleeghuis in?
Antwoord:
In het IBO worden beleidsopties onderzocht gericht op een houdbare ouderenzorg die met name zien op de eigen verantwoordelijkheid van ouderen en het verhogen van de toegangsgrens. De aanbevelingen van de commissie toekomst zorg thuiswonende ouderen worden naast beleidsopties uit andere trajecten als input voor het IBO ouderenzorg gebruikt. Daarbij wordt expliciet gekeken naar de randvoorwaarden om deze opties mogelijk te maken, zoals het zorgen voor voldoende passende woonzorgvormen.
Vraag 160
Hoeveel ouderen zijn de laatste jaren mishandeld en wat zijn de meest actuele cijfers?
Antwoord:
In 2018 is een onderzoek uitgevoerd door Regioplan naar de aard en omvang van ouderenmishandeling in Nederland. Uit dit onderzoek blijkt dat circa 170.000 ouderen in Nederland te maken hebben met verschillende vormen van ouderenmishandeling. 1 op de 20 thuiswonende 65-plussers krijgt ooit te maken met ouderenmishandeling; 1 op de 50 thuiswonende 65-plussers heeft op jaarbasis te maken met ouderenmishandeling.20
Veilig Thuis-organisaties verstrekken tweemaal per jaar registratiegegevens aan het Centraal Bureau voor de Statistiek (CBS). Volgens de meest recent gepubliceerde cijfers heeft Veilig Thuis in 2020 2.580 meldingen van ouderenmishandeling ontvangen.21
Vraag 161
Hoeveel jongeren, volwassenen en ouderen zijn eenzaam?
Antwoord:
De Gezondheidsmonitor (RIVM) meet elke vier jaar de eenzaamheid onder volwassenen in Nederland. Hieruit blijkt dat in 2020 47% van de volwassenen vanaf 19 jaar zich eenzaam voelt. 11% voelt zich ernstig of zeer ernstig eenzaam. De mate van eenzaamheid neemt toe met de leeftijd. Van de 75-plussers voelt 56% zich eenzaam. Landelijke cijfers over het vóórkomen van eenzaamheid bij jongeren tot 19 jaar zijn niet beschikbaar.
Bron: RIVM, 2021. Gezondheidsmonitor Volwassenen (2020). Beschikbaar via https://www.volksgezondheidenzorg.info/onderwerp/eenzaamheid
Vraag 162
Hoeveel wordt besteed aan het bestrijden van eenzaamheid?
Antwoord:
Dit kabinet heeft voor een brede aanpak eenzaamheid in 2022 en 2023 € 5 miljoen per jaar beschikbaar gesteld. Deze middelen worden onder andere besteed aan de publiekscampagnes en de week tegen eenzaamheid, de verschillende manieren van ondersteuning die aan gemeenten wordt geboden (zoals adviseurs, masterclasses en toolkit), onderzoek en ondersteuning van initiatieven.
Gemeenten hebben sinds de invoering van de Wmo 2015 een verantwoordelijkheid in het bevorderen van zelfredzaamheid van hun inwoners en daarmee ook het terugdringen van eenzaamheid. Gemeenten ontvangen hiervoor middelen via de algemene uitkering van het Gemeentefonds. In verband met de beleidsvrijheid van gemeenten is hier binnen niet geoormerkt welk deel beschikbaar is voor het bestrijden van eenzaamheid.
Vraag 163
Welke effecten heeft eenzaamheid op de fysieke gezondheid? Wat zijn hiervan de kosten?
Antwoord:
Hoe sterk het effect van eenzaamheid op de fysieke gezondheid is en vervolgens welke kosten daar mee samenhangen is niet exact onderzocht. Wel komt uit recent onderzoek komt naar voren dat de zorgkosten van eenzame Nederlandse volwassenen aanmerkelijk hoger zijn dan die van niet eenzame mensen.
Bron: SSPH+ | Does Loneliness Have a Cost? A Population-Wide Study of the Association Between Loneliness and Healthcare Expenditure (ssph-journal.org)
Bereikbaar via: https://www.ssph-journal.org/articles/10.3389/ijph.2021.581286/full
Vraag 164
Hoeveel mensen hebben geen netwerk om zich heen dat kan helpen bij ziekte of zorg?
Antwoord:
Uit de publicatie «Zorg en ondersteuning: kerncijfers 2016» van het SCP blijkt dat één op de tien Nederlanders een sociaal netwerk voor zorg mist. Bij ouderen of mensen met beperkingen geldt dit bij 1 op de 5 mensen.
Vraag 165
Wat is de laatste stand van zaken met betrekking tot ondervoeding van ouderen?
Antwoord:
Er wordt de komende twee jaar nader invulling gegeven aan de uitvoering van de structurele borging van de aanpak ondervoeding bij ouderen. Een basis hiervoor is het adviesrapport BOTO-X dat u per brief van 7 juli 2021 (Kamerstuk 35 570-XVI-193) is aangeboden.
Vraag 166
Welke programma’s zijn er tegen het bestrijden van ondervoeding?
Antwoord:
Als het gaat om het bestrijden van ondervoeding beschik ik niet over een overzicht van programma’s en projecten. Het is belangrijk om het tijdig herkennen en aanpakken van ondervoeding onderdeel uit te laten maken van de reguliere zorg en ondersteuning. Voor wat betreft de aanpak van ondervoeding bij ouderen geeft VWS hier de komende jaren uitvoering aan via de Stuurgroep ondervoeding. Door de Stuurgroep worden interventies doorontwikkeld en pilots regionale samenwerking en een domein-overstijgend partnernetwerk opgezet.
Vraag 167
Hoeveel en welke thuiszorgorganisaties zijn in 2020 en 2021 failliet gegaan?
Antwoord:
Volgens het CBS gingen er in 2020 en 2021 (tot en met augustus22) 39 «instellingen met als hoofdactiviteit maatschappelijke dienstverlening zonder overnachting gericht op ouderen en gehandicapten» failliet. Deze definitie valt niet geheel samen met «thuiszorgorganisaties». Zie ook het antwoord op vraag 335. Ik beschik niet over een overzicht welke thuiszorgorganisaties in deze periode failliet zijn gegaan.
Vraag 168
Hoeveel thuiszorgmedewerkers zijn er vanaf 2015 ontslagen?
Antwoord:
Er zijn geen (landelijke) cijfers beschikbaar over het aantal thuiszorgmedewerkers dat vanaf 2015 is ontslagen.
Vraag 169
Hoeveel mantelzorgers zijn er in Nederland? Wat zijn de meest recente cijfers?
Antwoord:
Ongeveer 35% van de Nederlanders van 16 jaar en ouder gaven in 2019 mantelzorg. Dit komt uit op circa 5 miljoen mantelzorgers. Het aandeel mantelzorgers is iets toegenomen ten opzichte van 2014 en 2016. Dit zijn de meest recente cijfers, daterend uit 2019 (Blijvende bron van zorg, SCP december 2020).
Vraag 170
Wordt verwacht dat het aantal mantelzorgers en vrijwilligers toeneemt, gelijk blijft of daalt? Zo ja, wat is de reden daarvan?
Antwoord:
Het aandeel mantelzorgers is in 2019 iets groter dan in 2014 en 2016 (toen 32%, nu 35%). Evenals het aandeel mensen dat actief is als vrijwilligers in de zorg en ondersteuning (in 2016 was het 8,5%, in 2019 ongeveer 10%). (bron: Een blijvende bron van zorg, SCP december 2020). Voor het aantal mantelzorgers verwachten het PBL en SCP voor 2040 een daling vanwege de toenemende vergrijzing (bron: Planbureau voor de Leefomgeving, Toekomstverkenning mantelzorg aan ouderen in 2040, 2019).
Vraag 171
Hoeveel overbelaste mantelzorgers zijn er in Nederland, wat zijn de meest recente cijfers? Wat is de ontwikkeling hiervan vergeleken met voorgaande jaren?
Antwoord:
In 2019 is bijna een op de tien mantelzorgers (9,1%) ernstig belast door het geven van hulp. Dat is geen significante wijziging ten opzichte van 2016. Het aandeel ernstig belaste mantelzorgers is daarmee niet veranderd. Het absolute aantal is vergeleken met 2016 wel toegenomen (van 380.000 naar 460.000 personen). (Blijvende Bron van Zorg, SCP december 2020).
Vraag 172
Hoe vaak worden mantelzorgers ingezet als vervanging van professionele zorg?
Antwoord:
Dat is niet bekend, omdat hiervan geen landelijke registratie plaatsvindt.
Vraag 173
Kunt u aangeven hoeveel kosten in totaal worden gemaakt voor mantelzorg en op welke plekken in de begroting van VWS deze zijn opgenomen?
Antwoord:
Bij het aantreden van het huidige kabinet is een extra intensivering beschikbaar gesteld voor mantelzorgondersteuning en dagbesteding van € 35 miljoen voor 4 jaar (10, 10, 10, 5 en vanaf 2021 structureel € 5 miljoen per jaar). Verder is tijdens de begrotingsbehandeling 2021 van VWS een amendement ingediend waarmee € 10 miljoen euro extra is vrij is gemaakt voor de verdere ondersteuning van mantelzorgers en mensen met dementie in Nederland.
Vraag 174
Kunt u aangeven wat de reden is voor de kasschuif voor de ondersteuning van mantelzorgen en mensen met dementie?
Antwoord:
Het budget voor de ondersteuning van mantelzorgen en dementie wordt in 2021 mede vanwege de coronabeperkingen niet volledig ingezet. Een bedrag van € 5 miljoen wordt daarom doorgeschoven naar 2022.
Vraag 175
Kunt u toelichting geven hoe Nederland internationaal samenwerkt bij de thema’s vergrijzing en dementie?
Antwoord:
Binnen de EU is er samenwerking in verschillende gremia, waaronder de reguliere overleggen op ministerieel en ambtelijk niveau, in partnerschappen en gezamenlijke initiatieven tussen de Europese Commissie en EU-lidstaten. Daarnaast is er samenwerking met landen via de Verenigde Naties, zoals de UN Open Ended Working Group on Ageing en de UNECE Standing Working Group on Ageing, en met de WHO. Bij het RIVM is een «WHO Collaborating Center Lifecourse and Ageing» in oprichting. Ook zijn er bilaterale samenwerkingen en kennisuitwisselingen met landen wereldwijd, zoals Japan en China.
Specifiek met betrekking tot dementie zijn er ook samenwerkingen via de World Dementia Council en de European Governmental Group of Experts on Dementia.
Vraag 176
Hoeveel kost een verpleegdag in de wijkverpleging?
Antwoord:
In de wijkverpleging is geen sprake van verpleegdagen. Cliënten wonen in hun eigen huis en op basis van de voor die cliënt gestelde indicatie wordt zorg thuis geleverd.
Vraag 177
Hoeveel mensen maken gebruik van wijkverpleging?
Antwoord:
Volgens Vektis hebben in 2020 576 duizend mensen wijkverpleging gekregen.
Vraag 178
Hoeveel patiëntenstops zijn er geweest in de wijkverpleging in 2021? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
De NZa monitor contractering wijkverpleging 2021 (Tweede Kamer 2020–2021, 29 247, nr. 330) laat zien dat in 2020 15% van de zorgaanbieders een cliëntenstop heeft afgegeven in verband met het bereiken van het omzetplafond (tegenover 18% in 2020, 19% in 2018 en 16% in 2017). Daarnaast heeft 10% van de zorgaanbieders in 2020 een cliëntenstop afgegeven als gevolg van een tekort aan personeel (tegenover 20% en 2019, 14% in 2018 en 15% in 2017).
Over 2021 zijn nog geen gegevens beschikbaar.
Vraag 179
Kunt u een overzicht naar de Kamer sturen hoeveel geld sinds 2015 is overgehouden op de wijkverpleging ten opzichte van de geraamde bedragen?
Antwoord:
In de jaren vanaf 2015 is sprake van een toenemende onderschrijding. Zie onderstaande tabel.
|
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
|
|---|---|---|---|---|---|---|
|
Beschikbaar kader |
3.167 |
3.432 |
3.525 |
3.860 |
4.018 |
4.218 |
|
Verwachte realisatie |
3.114 |
3.237 |
3.400 |
3.617 |
3.530 |
3.490 |
|
Onderschrijding t.o.v. beschikbaar kader |
53 |
195 |
125 |
243 |
488 |
728 |
|
Reeds eerder gedane ramingsbijstelling |
401 |
|||||
|
Additionele onderschrijding |
327 |
De totale cumulatieve onderschrijding ten opzichte van het oorspronkelijke budget bedraagt in 2020 € 728 miljoen. Ten opzichte van het bijgestelde kader is de onderschrijding € 327 miljoen.
Vraag 180
Waarom is leeftijd bepalend bij de vergoeding voor wijkverpleging?
Antwoord:
Leeftijd is niet bepalend bij de vergoeding voor wijkverpleging. De wijkverpleegkundige indiceert de zorg die nodig is en leeftijd van de cliënt speelt daarbij geen rol. De vergoeding van de zorg hangt vervolgens af van de polisvoorwaarden en de contractstatus van de aanbieder; als de aanbieder niet-gecontracteerd is, is de vergoeding van de zorg lager.
Vraag 181
Waarom verschillen de vergoedingstarieven voor de wijkverpleging tussen gecontracteerd en niet-gecontracteerd zorg of per zorgverzekering?
Antwoord:
In de zorgverzekeringswet is in artikel 13 bepaald dat als een verzekerde met een naturaverzekering zorg afneemt bij een niet-gecontracteerde zorgaanbieder, de verzekerde recht heeft op een door de zorgverzekeraar te bepalen vergoeding van de voor deze zorg in rekening gebrachte kosten. Het is dus de zorgverzekeraar die de hoogte van de vergoeding voor niet-gecontracteerde zorg bepaalt. In contracten maken zorgverzekeraars met zorgaanbieders afspraken over de beschikbaarheid, kwaliteit, doelmatigheid en de manier waarop de zorg georganiseerd en verleend wordt. Op deze manier wordt geborgd dat verzekerden de zorg kunnen krijgen waar zij recht op hebben en dat deze zorg doelmatig geleverd wordt.
Vraag 182
Wat gaat u doen om het verschil in vergoeding onder gecontracteerde en niet gecontracteerde wijkverpleegkundigen te verminderen?
Antwoord:
Er zijn geen voornemens om het verschil in vergoeding onder gecontracteerde en niet gecontracteerde wijkverpleegkundigen te verminderen. Het verschil in vergoeding is in lijn met artikel 13 van de zorgverzekeringswet, waar is bepaald dat als een verzekerde met een naturaverzekering zorg afneemt bij een niet-gecontracteerde zorgaanbieder, de verzekerde recht heeft op een door de zorgverzekeraar te bepalen vergoeding van de voor deze zorg in rekening gebrachte kosten. Het is dus de zorgverzekeraar die de hoogte van de vergoeding voor niet-gecontracteerde zorg bepaalt. In contracten maken zorgverzekeraars met zorgaanbieders afspraken over de beschikbaarheid, kwaliteit, doelmatigheid en de manier waarop de zorg georganiseerd en verleend wordt. Op deze manier wordt geborgd dat verzekerden de zorg kunnen krijgen waar zij recht op hebben en dat deze zorg doelmatig geleverd wordt.
Vraag 183
Waarom moeten patiënten die een zorgindicatie hebben gekregen van een wijkverpleegkundige soms tot zes weken wachten op goedkeuring en financiering van de zorg?
Antwoord:
Als de aanbieder van wijkverpleging geen contract heeft met de zorgverzekeraar kan de zorgverzekeraar om een machtiging vragen. Zorgverzekeraars kunnen dan het gepast gebruik van de zorg inschatten, bijvoorbeeld op basis van het zorgplan en de indicatiestelling. De NZa heeft recent onderzoek gedaan naar de doorlooptijd van machtigingen bij zorgverzekeraars23. Uit dit onderzoek blijkt dat lange doorlooptijden veelvuldig voorkomen. Daarvoor kunnen verschillende oorzaken zijn, zoals: een incompleet ingediende aanvraag, beperkte capaciteit bij de zorgverzekeraar om aanvragen af te handelen of onduidelijke communicatie en registratie door zorgverzekeraars. De NZa vindt lange doorlooptijden bij het aanvragen van toestemming voor niet-gecontracteerde wijkverpleging of een pgb onacceptabel. De NZa hanteert de vuistregel van een doorlooptijd van vijf werkdagen bij correct ingediende aanvragen van machtigingen voor niet-gecontracteerde wijkverpleging en zes weken bij het aanvragen van een pgb. De NZa heeft een aantal aanbevelingen gedaan om de doorlooptijd te verkorten. De Nza roept zorgverzekeraars op om te zorgen voor een uitgebreid gecontracteerd aanbod wijkverpleging en dit – en de voordelen ervan – goed kenbaar te maken onder verzekerden. Daarnaast moet er voldoende capaciteit zijn bij de zorgverzekeraars om de machtigingsaanvragen voor niet-gecontracteerde wijkverpleging en aanvragen voor pgb’s uit de Zorgverzekeringswet binnen de termijnen af te handelen. Ik verwacht dat de Nza erop toeziet dat zorgverzekeraars deze aanbevelingen opvolgen.
Vraag 184
Waarom bepaalt een zorgverzekeraar hoeveel zorg een patiënt aan huis kan krijgen in plaats van dat de wijkverpleegkundige dat bepaalt?
Antwoord:
Voor de wijkverpleging (gefinancierd uit de Zvw) geldt dat de wijkverpleegkundige een indicatie en bijbehorend zorgplan opstelt. Het behoort tot de taken van de wijkverpleegkundige dat deze indicatie is opgesteld volgens de geldende beroepsnormen en dat deze indicatie voldoende en helder is onderbouwd. De wijkverpleegkundige bepaalt dus hoeveel zorg een cliënt aan huis kan krijgen, niet de zorgverzekeraar. De zorgverzekeraar is verantwoordelijk voor de vergoeding van de verzekerde zorg. De zorgverzekeraar heeft de wettelijke taak om de rechtmatigheid en doelmatigheid van de geïndiceerde zorg vast te stellen. Bij aanbieders met een contract worden hierover afspraken gemaakt in een contract. In het geval van een pgb of bij niet-gecontracteerde wijkverpleging, kan de toets op rechtmatigheid en/of doelmatigheid vooraf plaatsvinden via een machtiging. Controle achteraf op de rechtmatigheid en doelmatigheid van de verleende zorg gebeurt via materiële controle.
Vraag 185
Waarom worden niet-gecontracteerde zorgprofessionals uitgesloten bij een aantal zorgverzekeraars?
Antwoord:
Zorgverzekeraars contracteren zorgaanbieders om daarmee aan hun zorgplicht te kunnen voldoen. In contracten maken zorgverzekeraars met zorgaanbieders afspraken over de beschikbaarheid, kwaliteit, doelmatigheid en de manier waarop de zorg georganiseerd en verleend wordt. Op deze manier wordt geborgd dat verzekerden de zorg kunnen krijgen waar zij recht op hebben. De NZa houdt hier toezicht op. Zorgverzekeraars hoeven dus niet alle zorgaanbieders te contracteren maar wel voldoende om aan hun zorgplicht te kunnen voldoen.
Vraag 186
Hoeveel mensen wonen in een verzorgingshuis?
Antwoord:
Op 1 juli 2021 maken 748 mensen gebruik van intramurale verzorgingshuiszorg (zorgprofiel VV1-VV3). Dit aantal is afgeleid uit de uitvoeringsinformatie van het Zorginstituut. Dit zijn de meest recente cijfers.
Vraag 187
Hoeveel kost een verpleegdag in een verzorgingshuis?
Antwoord:
Verzorgingshuiszorg wordt in dit antwoord gedefinieerd als zorg die wordt geleverd aan cliënten met een zzp VV 1 t/m 3. De kosten voor een verpleegdag in een verzorgingshuis bedragen in 2021 gemiddeld € 154 per dag. Dit gemiddeld bedrag is afgeleid van de declaraties die zorgkantoren over de eerste helft van 2021 bij Vektis hebben aangeleverd.
Vraag 188
Hoeveel verzorgingshuisplekken zijn er op dit moment?
Antwoord:
Op 1 juli 2021 zijn er circa 750 verzorgingshuisplekken in een intramurale instelling voor cliënten met een zorgprofiel VV 1–3. Dit aantal is afgeleid van het aantal cliënten met een zorgprofiel VV 1–3 dat volgens de uitvoeringsinformatie van het Zorginstituut op 1 juli 2021 is opgenomen. Dit zijn de meest recente cijfers.
Vraag 189
Hoeveel verzorgingshuisplekken zijn er onder de kabinetten-Rutte I, -Rutte-II en Rutte-III verloren gegaan? Kunt u dit aangeven per kabinet?
Antwoord:
Verzorgingshuisplekken worden in dit antwoord gedefinieerd als plekken waar zorg is geleverd aan cliënten met een zzp VV 1–3.
In onderstaande tabel is het aantal intramurale verzorgingshuisplekken VV 1–3 weergegeven sinds 2010 dat het startjaar is van het kabinet-Rutte I. In de periode 2010–2013 is het aantal verzorgingshuisplekken afgenomen met circa 21.500 plekken. Dit weerspiegelt de trend die al langer gaande is, namelijk dat mensen steeds langer thuis blijven wonen.
Vanaf 2013 worden geen nieuwe indicaties VV 1–2 meer verstrekt en vanaf 2014 niet meer voor VV 3. Daardoor vindt per 1 januari 2013 geen nieuwe instroom in VV 1–2 meer plaats en per 1 januari 2014 in VV 3 (extramuralisering). Ten tijde van het kabinet-Rutte II is het aantal verzorgingshuisplekken VV 1–3 met circa 24.200 plekken afgenomen van 30.500 in 2013 naar 6.300 in 2017.
Op 1 juli 2021 zijn er circa 750 verzorgingshuisplekken in een intramurale instelling voor cliënten met een zorgprofiel VV 1–3. Hieruit volgt dat onder het kabinet Rutte-III het aantal verzorgingshuisplekken is afgenomen met circa 5.550 plekken van 6.300 in 2017 naar 750 op 1 juli 2021.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
1-7-2021 |
|---|---|---|---|---|---|---|---|---|---|---|---|
|
52.000 |
45.100 |
38.700 |
30.500 |
22.000 |
14.600 |
9.800 |
6.300 |
3.900 |
2.400 |
1.400 |
750 |
Bron: CBS: www.monitorlangdurigezorg.nl
Het aantal plekken tot en met 2017 is afgeleid van de omvang van de productieafspraken die zorgkantoren voor deze zorg hebben gemaakt. Voor de periode 2018–2020 is het aantal plekken afgeleid van de omvang van de declaraties die zorgkantoren bij Vektis hebben aangeleverd voor deze zorg. Het aantal verzorgingshuisplekken op 1 juli 2021 is afgeleid van het aantal cliënten met een zorgprofiel VV 1–3 dat volgens de uitvoeringsinformatie van het Zorginstituut op 1 juli 2021 is opgenomen. Dit zijn de meest recente cijfers.
Vraag 190
Hoeveel verzorgingshuizen zijn tot op heden gesloten en hoeveel zullen dat er naar verwachting in 2022 zijn?
Antwoord:
Er wordt landelijk geen lijst bijgehouden van locaties die sluiten of gaan sluiten.
Vraag 191
Kunt u een overzicht geven van de vermogensontwikkeling van verpleeghuizen, verzorgingshuizen, gehandicapteninstellingen, thuiszorgorganisaties en ziekenhuizen vanaf 2010 tot en met heden?
Antwoord:
Het CBS rapporteert over de vermogens van zorginstellingen over de periode 2015–2019. In onderstaande tabellen zijn het gemiddelde weerstandsvermogen (eigen vermogen/bedrijfsopbrengsten) en het eigen vermogen per sector weergegeven. Voor 2019 gaat het om voorlopige cijfers. Over de periode 2010–2014 zijn deze gegevens volgens deze indeling niet beschikbaar.
|
Weerstandsvermogen (%) |
2015 |
2016 |
2017 |
2018 |
2019 |
|---|---|---|---|---|---|
|
Universitair medisch centra |
25 |
26 |
28 |
31 |
31 |
|
Algemene ziekenhuizen |
21 |
22 |
23 |
24 |
25 |
|
Categorale ziekenhuizen |
27 |
29 |
30 |
28 |
29 |
|
GGZ met overnachting |
24 |
24 |
24 |
24 |
25 |
|
Gehandicaptenzorg |
29 |
29 |
31 |
31 |
30 |
|
Jeugdzorg met overnachting |
18 |
20 |
23 |
23 |
19 |
|
Maatschappelijke opvang (24-uurs) |
17 |
13 |
18 |
21 |
18 |
|
Ambulante jeugdzorg |
9 |
9 |
8 |
10 |
10 |
|
Verpleeg-, verzorgingshuizen, thuiszorg |
27 |
26 |
27 |
28 |
28 |
Bron: CBS, tabel Zorginstellingen; financiële kengetallen
|
Eigen vermogen (x € 1 miljoen) |
2015 |
2016 |
2017 |
2018 |
2019 |
|---|---|---|---|---|---|
|
Universitair medisch centra |
2.072 |
2.228 |
2.479 |
2.784 |
2.980 |
|
Algemene ziekenhuizen |
3.707 |
3.930 |
4.149 |
4.498 |
4.795 |
|
Categorale ziekenhuizen |
341 |
373 |
381 |
395 |
432 |
|
GGZ met overnachting |
1.299 |
1.341 |
1.385 |
1.419 |
1.594 |
|
Gehandicaptenzorg |
2.516 |
2.690 |
2.921 |
3.080 |
3.224 |
|
Jeugdzorg met overnachting |
251 |
267 |
321 |
342 |
283 |
|
Maatschappelijke opvang (24-uurs) |
281 |
271 |
322 |
349 |
314 |
|
Ambulante jeugdzorg |
54 |
63 |
61 |
69 |
75 |
|
Verpleeg-, verzorgingshuizen, thuiszorg |
4.530 |
4.462 |
4.696 |
5.117 |
5.543 |
Bron: CBS, tabel Zorginstellingen; kerncijfers
Vraag 192
Kunt u een overzicht per jaar geven van de kostenontwikkeling van verpleeg- en verzorgingshuizen en de thuiszorg van 2000 tot 2005 en van 2006 tot en met 2021? Kunt u deze cijfers voorzien van uw duiding?
Antwoord:
Ja. Bij de beantwoording van de schriftelijke vragen bij de ontwerpbegroting 2016 (TK2015–2016, 34 300XVI, nr 12, antwoord 230) is het gevraagde overzicht verstrekt tot en met 2013 en van een duiding voorzien. Dat is gedaan via een tabel over de totale ouderenzorg uit de «Zorgrekeningen» van het CBS over de periode 2000–2013. De cijfers uit de «Zorgrekeningen» zijn niet gewijzigd en dat geldt ook voor de duiding.
Hieronder treft u de tabel over de intramurale ouderenzorg voor de periode 2014 tot en met 2021. De cijfers tot en met 2020 zijn gebaseerd op het jaarverslag van VWS. Voor 2021 betreft het cijfers uit de ontwerpbegroting 2022. Dit cijfer wordt bij het jaarverslag geactualiseerd. Naar verwachting stijgen de uitgaven in 2021 ten opzichte van 2020 met circa € 1,1 miljard tot € 13,8 miljard. Daarbij is rekening gehouden met de extra middelen die beschikbaar zijn gesteld voor verbetering van de kwaliteit in verpleeghuizen (van € 1,7 miljard in 2020 naar € 2,1 miljard in 2021), de groeiruimte en de loon- en prijsontwikkelingen.
|
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|---|---|---|---|---|---|---|---|
|
8,6 |
8,5 |
8,8 |
9,2 |
10,1 |
11,7 |
12,7 |
13,8 |
Bron: VWS-cijfers
Vraag 193
Hoeveel bewoners in zorginstellingen moesten in het afgelopen jaar gedwongen verhuizen naar een andere locatie?
Antwoord:
Het komt voor dat mensen door omstandigheden moeten verhuizen naar een andere locatie. Ik beschik echter niet over een landelijke registratie, waaruit af te leiden is hoe vaak dit voorkomt. Relevant daarbij is steeds de context waarbinnen een verhuizing plaatsvindt. Dat is een zaak tussen de cliënt en de zorgaanbieder.
Vraag 194
Wat gebeurt er momenteel om het gebruik van antipsychotica en/of psychofarmaca in de ouderenzorg omlaag te brengen?
Antwoord:
Het toedienen van psychofarmaca bij cliënten met een psychogeriatrische aandoening valt onder de reikwijdte van de Wet zorg en dwang (Wzd). Indien psychofarmaca niet wordt toegediend overeenkomstig de geldende professionele richtlijnen moet altijd het stappenplan van de Wzd worden gevolgd. Hierdoor wordt het gebruik van antipsychotica en psychofarmaca ontmoedigd. Uit de monitor «»Trends in de verpleeghuiszorg voor mensen met dementie» (Kamerstukken II, 2020–2021, 31 765, nr. 546), blijkt dat er een dalende trend is in het gebruik van psychofarmaca in de ouderenzorg.
Vraag 195
Wat zijn de kosten van eerstelijnsverblijf (ELV)-bedden?
Antwoord:
De NZa heeft drie prestaties voor eerstelijnsverblijf vastgesteld met een maximumtarief en één prestatie met een vrij tarief. In onderstaande tabel zijn de bedragen per dag (regelgeving 2021) weergegeven.
|
Prestaties |
Tarief |
|---|---|
|
Eerstelijnsverblijf laag complex |
Maximaal € 174,53 |
|
Eerstelijnsverblijf hoog complex |
Maximaal € 266,09 |
|
Eerstelijnsverblijf voor palliatief terminale zorg |
Maximaal € 357,07 |
|
Resultaatbeloning en zorgvernieuwing |
Vrij tarief |
Uit de realisatiecijfers van Vektis blijkt dat het vergoede bedrag voor ELV laag complex, hoog complex en palliatief terminale zorg in 2020 € 243,90 miljoen bedraagt. Het is daarbij mogelijk dat nog niet alle declaraties over 2020 volledig zijn, waardoor dit cijfer nog kan wijzigen.
Vraag 196
Hoeveel ELV-bedden zijn er?
Antwoord:
Uit de voorlopige realisatiecijfers van Vektis blijkt dat in 2020 ruim 32.100 personen gebruik hebben gemaakt van het eerstelijnsverblijf (ELV). Dat aantal is ruim 4.000 minder dan in 2019. Het is waarschijnlijk dat COVID-19 invloed heeft op het gebruik van bedden laag complex, hoog complex en palliatief terminale zorg. In 2020 zijn er namelijk ook specifieke afspraken gemaakt voor ELV-covidbedden, voor aanbieders met een corona Cohortverpleging binnen het eerstelijnsverblijf. Een exact aantal ELV-bedden is niet beschikbaar.
Vraag 197
Hoeveel kost een verpleegdag in een ELV-organisatie?
Antwoord:
De NZa heeft drie prestaties voor eerstelijnsverblijf vastgesteld met een maximumtarief en één prestatie met een vrij tarief. In onderstaande tabel zijn de bedragen per dag (regelgeving 2021) weergegeven.
|
Prestaties |
Tarief |
|---|---|
|
Eerstelijnsverblijf laag complex |
Maximaal € 174,53 |
|
Eerstelijnsverblijf hoog complex |
Maximaal € 266,09 |
|
Eerstelijnsverblijf voor palliatief terminale zorg |
Maximaal € 357,07 |
|
Resultaatbeloning en zorgvernieuwing |
Vrij tarief |
Vraag 198
Hoeveel tijdelijke bedden zijn er in verzorgingshuizen en verpleeghuizen?
Antwoord:
Er is geen landelijke definitie van tijdelijke bedden in verzorgingshuizen en verpleeghuizen. Ik beschik daardoor niet over de gevraagde informatie. Wel maken de instellingen in hun jaarverslagen melding van het gebruik van plaatsen c.q. bedden op hun locaties voor ELV en GRZ als hier gedurende het jaar ruimte voor is. Het totaal aantal plaatsen hiervoor zoals opgegeven door de zorginstellingen bedraagt per einde 2018 rond 4.490 voor ELV en 7.930 voor GRZ. Deze aantallen treft u aan in de tabel op p. 68 van het rapport van TNO dat is verstuurd als bijlage bij mijn brief van 24 augustus 2020 (TK, 31 765, nr. 515). Het aantal ingekochte plaatsen voor Wlz-crisiszorg heeft TNO helaas niet gespecificeerd.
Vraag 199
Wat zijn de precieze kosten of een inschatting van de kosten voor ziekenhuizen vanwege de hoge bezetting van ouderen die langer in het ziekenhuis verblijven dan noodzakelijk, omdat in de thuissituatie geen plek is of omdat er wachtlijsten zijn bij verpleeghuizen of ELV-bedden?
Antwoord:
Voor ziekenhuizen is er in de bekostiging een prestatie beschikbaar voor het verblijf van patiënten in het ziekenhuis, waarbij er geen medisch-specialistische indicatie meer is en er ook géén sprake is van een Wlz-indicatie. Ik schat het macrobeslag van deze prestatie op ruim € 45 miljoen in 2020. Deze globale inschatting is gebaseerd op het NZa maximumtarief in 2020 van € 387,78 maal het aantal keer dat deze prestatie is gedeclareerd (ruim 146 duizend). Daarnaast bestaat er ook een «verkeerd bed» prestatie voor het verblijf van patiënten in het ziekenhuis, omdat er geen mogelijkheid is tot opname in een instelling die Wlz-zorg met verblijf biedt. Uit gegevens van het Zorginstituut blijkt dat de declaraties «verkeerde bedden» een verwacht macrobeslag in de Wlz hebben van circa € 10,6 miljoen in 2020 (tarief maximaal € 322,85 per dag voor patiënten met een Wlz-indicatie). Ik sluit niet uit dat deze cijfers geen compleet beeld geven van de in deze vraag bedoelde kosten.
Vraag 200
Hoeveel ouderen die opgenomen waren in het ziekenhuis moesten daar noodgedwongen langer blijven omdat er ergens anders geen plek voor hen was?
Antwoord:
Voor ziekenhuizen is er in de bekostiging een prestatie beschikbaar voor het verblijf van patiënten in het ziekenhuis, waarbij er geen medisch-specialistische indicatie meer is en er ook géén sprake is van een Wlz-indicatie. Op basis van cijfers van de NZa ging het bij het verblijf met een vervallen medisch-specialistische indicatie in 2020 om circa 29 duizend personen. Daarnaast bestaat er ook een «verkeerd bed» prestatie voor het verblijf van patiënten in het ziekenhuis, omdat er geen mogelijkheid is tot opname in een instelling die Wlz-zorg met verblijf biedt. Op basis van het macrobeslag van € 10,6 miljoen en het maximumtarief van € 322,85 kan ik enkel een globale schatting geven van het aantal ligdagen (33 duizend) en niet van het aantal personen. Daarbij sluit ik niet uit dat deze cijfers geen compleet beeld geeft van de in deze vraag bedoelde aantallen.
Vraag 201
Hoeveel respijtvoorzieningen en logeeropvanghuizen zijn er in Nederland?
Antwoord:
Dat is niet bekend, omdat hiervan geen landelijke registratie plaatsvindt. Het is aan gemeenten en zorgkantoren om voldoende zorg in te kopen of te regelen. Ook kunnen cliënten vanuit de verschillende domeinen zelf met pgb logeeropvang of zorg organiseren om de thuissituatie te ontlasten.
Vraag 202
Hoeveel kost een verpleegdag in een hospice?
Antwoord:
Het aanbod van hospicevoorzieningen is divers van aard. Naast hospices zijn er bijna-thuis-huizen (BTH’s), high care hospices en palliatieve units die gekoppeld zijn aan een verpleeg- of ziekenhuis. Om een beeld te geven van de kosten is informatie opgevraagd bij de Vrijwillige palliatieve terminale zorg Nederland (VPTZ). Een gemiddeld hospice kost rond de € 175 per dag. Dat is voor het vrijwilligersdeel, coördinatiekosten en huisvesting. De verpleegkundige zorg komt daar nog bij en wordt geleverd door de wijkverpleging. Het aantal uren verpleegkundige zorg per BTH’s verschilt: sommige BTH’s kiezen er voor 24 uur per dag verpleegkundigen in huis te hebben, andere alleen gedurende de avond/nacht en/of op afroep. De Associatie Hospicezorg Nederland (AHzN) heeft eind 2019 door Bureau Berenschot een onderzoek laten uitvoeren naar de kostprijs van high care hospicezorg. Bij high care hospicezorg is 24 uur per dag een verpleegkundige aanwezig en zijn de verpleegkundigen in dienst van het hospice. Volgens dit onderzoek kost een dag in een high care hospice circa € 524.
Vraag 203
Hoeveel mensen hebben een zorgzwaartepakket (ZZP) 1? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hadden 5.995 mensen een indicatie voor een zzp 1 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 1 VV |
1.690 |
1.270 |
950 |
680 |
450 |
300 |
230 |
|
zzp 1 VG |
670 |
615 |
595 |
625 |
620 |
590 |
575 |
|
zzp 1 LVG |
40 |
25 |
25 |
20 |
15 |
15 |
10 |
|
zzp 1 SGLVG |
465 |
415 |
390 |
385 |
320 |
310 |
300 |
|
zzp 1 LG |
315 |
265 |
220 |
195 |
165 |
145 |
130 |
|
zzp 1 ZG vis |
90 |
75 |
65 |
50 |
35 |
25 |
25 |
|
zzp 1 ZG aud |
85 |
80 |
75 |
70 |
65 |
65 |
65 |
|
zzp 1B GGZ |
5 |
5 |
5 |
0 |
0 |
0 |
0 |
|
Zzp 1W GGZ |
. |
. |
. |
. |
. |
. |
4.660 |
|
totaal zzp 1 |
3.360 |
2.750 |
2.325 |
2.025 |
1.670 |
1.450 |
5.995 |
Vraag 204
Hoeveel mensen hebben een ZZP 2? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 10.795 mensen een indicatie voor een zzp 2 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 2 VV |
5.590 |
3.920 |
2.665 |
1.735 |
1.140 |
700 |
540 |
|
zzp 2 VG |
5.375 |
4.825 |
4.605 |
4.445 |
4.210 |
4.020 |
3.910 |
|
zzp 2 LVG |
590 |
510 |
490 |
500 |
475 |
405 |
370 |
|
zzp 2 LG |
1.530 |
1.600 |
1.620 |
1.605 |
1.595 |
1.625 |
1.660 |
|
zzp 2 ZG vis |
330 |
300 |
270 |
245 |
220 |
205 |
205 |
|
zzp 2 ZG aud |
410 |
430 |
455 |
470 |
465 |
470 |
480 |
|
zzp 2B GGZ |
60 |
50 |
50 |
0 |
0 |
0 |
0 |
|
zzp 2W GGZ |
. |
. |
. |
. |
. |
. |
3.630 |
|
totaal zzp 2 |
13.885 |
11.635 |
10.155 |
9.000 |
8.105 |
7.425 |
10.795 |
Vraag 205
Hoeveel mensen hebben een ZZP 3? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 37.980 mensen een indicatie voor een zzp 3 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 3 VV |
10.905 |
7.395 |
4.885 |
3.080 |
2.055 |
1.270 |
985 |
|
zzp 3 VG |
22.395 |
23.845 |
24.405 |
24.880 |
25.215 |
25.545 |
25.895 |
|
zzp 3 LVG |
1.320 |
1.120 |
1.070 |
1.065 |
985 |
960 |
895 |
|
zzp 3 LG |
1.195 |
880 |
690 |
535 |
430 |
350 |
310 |
|
zzp 3 ZG vis |
645 |
645 |
645 |
655 |
625 |
600 |
590 |
|
zzp 3 ZG aud |
455 |
505 |
540 |
565 |
615 |
640 |
635 |
|
zzp 3B GGZ |
585 |
540 |
525 |
145 |
130 |
130 |
95 |
|
zzp 3W GGZ |
. |
. |
. |
. |
. |
. |
8.575 |
|
totaal zzp 3 |
37.500 |
34.930 |
32.760 |
30.925 |
30.055 |
29.495 |
37.980 |
Vraag 206
Hoeveel mensen hebben een ZZP 4? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 57.180 mensen een indicatie voor een zzp 4 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 4 VV |
31.310 |
31.785 |
32.680 |
34.995 |
36.025 |
33.595 |
32.660 |
|
zzp 4 VG |
12.505 |
14.335 |
15.990 |
16.470 |
16.925 |
17.330 |
17.690 |
|
zzp 4 LVG |
375 |
280 |
275 |
275 |
295 |
295 |
285 |
|
zzp 4 LG |
4.010 |
4.350 |
4.490 |
4.510 |
4.605 |
4.705 |
4.840 |
|
zzp 4 ZG vis |
400 |
390 |
400 |
385 |
380 |
355 |
350 |
|
zzp 4 ZG aud |
240 |
230 |
235 |
245 |
235 |
230 |
225 |
|
zzp 4B GGZ |
1.065 |
990 |
915 |
530 |
495 |
405 |
200 |
|
zzp 4W GGZ |
. |
. |
. |
. |
. |
. |
930 |
|
totaal zzp 4 |
49.905 |
52.360 |
54.985 |
57.410 |
58.960 |
56.915 |
57.180 |
Vraag 207
Hoeveel mensen hebben een ZZP 5? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 104.860 mensen een indicatie voor een zzp 5 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 5 VV |
62.500 |
66.340 |
69.670 |
74.660 |
81.005 |
84.750 |
85.910 |
|
zzp 5 VG |
10.115 |
11.270 |
13.210 |
13.535 |
13.820 |
14.215 |
14.500 |
|
zzp 5 LVG |
75 |
35 |
25 |
30 |
30 |
20 |
15 |
|
zzp 5 LG |
1.170 |
1.405 |
1.965 |
1.885 |
1.850 |
1.825 |
1.820 |
|
zzp 5 ZG vis |
560 |
565 |
605 |
610 |
640 |
645 |
630 |
|
zzp 5B GGZ |
3.990 |
3.780 |
3.850 |
2.670 |
2.740 |
2.740 |
1.625 |
|
zzp 5W GGZ |
. |
. |
. |
. |
. |
. |
360 |
|
totaal zzp 5 |
78.410 |
83.395 |
89.325 |
93.390 |
100.085 |
104.195 |
104.860 |
Vraag 208
Hoeveel mensen hebben een ZZP 6? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 70.810 mensen een indicatie voor een zzp 6 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 6 VV |
27.425 |
29.005 |
29.750 |
31.265 |
33.105 |
35.330 |
36.480 |
|
zzp 6 VG |
22.180 |
23.610 |
25.515 |
26.080 |
26.735 |
27.565 |
28.220 |
|
zzp 6 LG |
5.165 |
5.380 |
5.760 |
5.695 |
5.660 |
5.675 |
5.765 |
|
zzp 6B GGZ |
860 |
765 |
670 |
530 |
535 |
520 |
345 |
|
totaal zzp 6 |
55.630 |
58.760 |
61.695 |
63.570 |
66.035 |
69.090 |
70.810 |
Vraag 209
Hoeveel mensen hebben een ZZP 7? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 31.330 mensen een indicatie voor een zzp 7 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 7 VV |
13.670 |
12.560 |
11.700 |
11.070 |
11.520 |
11.905 |
12.350 |
|
zzp 7 VG |
12.520 |
13.225 |
13.895 |
14.580 |
15.325 |
16.035 |
16.420 |
|
zzp 7 LG |
1.525 |
1.505 |
1.550 |
1.510 |
1.495 |
1.570 |
1.540 |
|
zzp 7B GGZ |
1.830 |
1.695 |
1.685 |
1.275 |
1.370 |
1.420 |
1.020 |
|
totaal zzp 7 |
29.545 |
28.985 |
28.830 |
28.435 |
29.710 |
30.930 |
31.330 |
Vraag 210
Hoeveel mensen hebben een ZZP 8? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 11.565 mensen een indicatie voor een zzp 8 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 8 VV |
2.330 |
2.360 |
2.515 |
2.565 |
2.690 |
2.910 |
3.015 |
|
zzp 8 VG |
6.450 |
6.915 |
8.360 |
8.300 |
8.435 |
8.525 |
8.550 |
|
totaal zzp 8 |
8.780 |
9.275 |
10.875 |
10.865 |
11.125 |
11.435 |
11.565 |
Vraag 211
Hoeveel mensen hebben een ZZP 9? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 1.445 mensen een indicatie voor een zzp 9 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 9b VV |
680 |
840 |
1.030 |
1.190 |
1.335 |
1.310 |
1.445 |
Vraag 212
Hoeveel mensen hebben een ZZP 10? Hoeveel waren dit er in voorgaande jaren?
Antwoord:
Op 1 juli 2021 hebben 50 mensen een indicatie voor een zzp 10 (bron: CIZ). De onderstaande tabel laat zien hoeveel dit was in voorgaande jaren op peildatum tweede vrijdag van november (bron: CBS/monitor langdurige zorg).
|
Aantal cliënten op peildatum |
|||||||
|---|---|---|---|---|---|---|---|
|
Zorgprofiel |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
zzp 10 VV |
340 |
280 |
270 |
75 |
35 |
20 |
50 |
Vraag 213
Hoeveel mensen hebben een zorgzwaartepakket? Kunt u de aantallen per zorgzwaartepakket geven?
Antwoord:
Op 1 juli 2021 maken 332.025 mensen gebruik van de Wlz omdat zij een indicatie hebben voor een zorgprofiel (zorgzwaartepakket) in de Wlz (bron: CIZ).
In onderstaande tabel staan de aantallen cliënten per zorgprofiel onderverdeeld naar: de ouderenzorg (VV), verstandelijk gehandicapten (VG), (sterk gedragsgestoord) licht verstandelijk gehandicapten (LVG en SGLVG), zintuiglijk gehandicapten visueel en auditief (ZG), lichamelijk gehandicapten (LG), GGZ-B cliënten en GGZ-Wonen cliënten.
|
Zorgprofiel |
Aantal cliënten op 1 juli 2021 |
|---|---|
|
Totaal Wlz |
332.025 |
|
VV01 |
230 |
|
VV02 |
540 |
|
VV03 |
985 |
|
VV04 |
32.660 |
|
VV05 |
85.910 |
|
VV06 |
36.480 |
|
VV07 |
12.350 |
|
VV08 |
3.015 |
|
VV09b |
1.445 |
|
VV10 |
50 |
|
Totaal VV |
173.665 |
|
VG01 |
575 |
|
VG02 |
3.910 |
|
VG03 |
25.895 |
|
VG04 |
17.690 |
|
VG05 |
14.500 |
|
VG06 |
28.220 |
|
VG07 |
16.420 |
|
VG08 |
8.550 |
|
Totaal VG |
115.765 |
|
LVG01 |
10 |
|
LVG02 |
370 |
|
LVG03 |
895 |
|
LVG04 |
285 |
|
LVG05 |
15 |
|
SGLVG |
300 |
|
Totaal (SG)LVG |
1.875 |
|
ZGVIS01 |
25 |
|
ZGVIS02 |
205 |
|
ZGVIS03 |
590 |
|
ZGVIS04 |
350 |
|
ZGVIS05 |
630 |
|
Totaal ZG/VIS |
1.805 |
|
ZGAUD01 |
65 |
|
ZGAUD02 |
480 |
|
ZGAUD03 |
635 |
|
ZGAUD04 |
225 |
|
Totaal ZG/AUD |
1.405 |
|
LG01 |
130 |
|
LG02 |
1.660 |
|
LG03 |
310 |
|
LG04 |
4.840 |
|
LG05 |
1.820 |
|
LG06 |
5.765 |
|
LG07 |
1.540 |
|
Totaal LG |
16.070 |
|
GGZ03B |
95 |
|
GGZ04B |
200 |
|
GGZ05B |
1.625 |
|
GGZ06B |
345 |
|
GGZ07B |
1.020 |
|
Totaal GGZ-B |
3.285 |
|
GGZ01 Wonen |
4.660 |
|
GGZ02 Wonen |
3.630 |
|
GGZ03 Wonen |
8.575 |
|
GGZ04 Wonen |
930 |
|
GGZ05 Wonen |
360 |
|
Totaal GGZ Wonen |
18.160 |
Bron: https://ciz.databank.nl/
Door afronding op vijftallen kunnen de totalen afwijken van de som der delen.
Vraag 214
Hoe zijn de prijzen van zorgzwaartepakketten de afgelopen jaren veranderd? Kunt u een historisch overzicht geven van de prijsontwikkeling van ZZP's?
Antwoord:
In bijgaande tabel is de ontwikkeling van de maximumtarieven per dag uit de NZa-beleidsregels weergegeven. Dit zijn de integrale tarieven voor de ZZP’s inclusief behandeling en dagbesteding. Naast deze tarieven zijn toeslagen en meerzorg mogelijk. In 2020 (sector verpleging en verzorging) en 2019 (sectoren gehandicaptenzorg en ggz-b) zijn de tarieven gewijzigd als gevolg van het kostprijsonderzoek van de NZa. Per 2021 is de Wlz opengesteld voor mensen met een psychische stoornis. Voor deze doelgroep gelden de ggz-wonen tarieven. In de sector verpleging en verzorging is het kwaliteitsbudget vanaf 2022 verwerkt in integrale tarieven, waardoor deze tarieven een grotere stijging laten zien dan andere sectoren.
De tarieven voor 2022 worden nog aangepast naar aanleiding van mijn brief aan de Tweede Kamer van 23 september jl24 waarin ik reageer op de motie van de leden Hijink en Bikker om extra financiële middelen vrij te maken voor zorgsalarissen. Ik heb de NZa inmiddels verzocht de extra arbeidsvoorwaardenruimte te verwerken door een verhoging van de gereguleerde maximumtarieven in de Wlz. Voor het overige zijn de jaarlijkse indexaties in de cijfers verwerkt.
|
ZZP-tarieven (max. NZa-beleidsregel) |
2018 |
2019 |
2020 |
2021 |
2022 |
|---|---|---|---|---|---|
|
VV 4 |
€ 190,32 |
€ 197,33 |
€ 165,03 |
€ 170,53 |
€ 189,18 |
|
VV 5 |
€ 241,07 |
€ 250,05 |
€ 266,47 |
€ 275,81 |
€ 310,86 |
|
VV 6 |
€ 242,14 |
€ 251,14 |
€ 249,07 |
€ 257,72 |
€ 289,65 |
|
VV 7 |
€ 282,58 |
€ 293,16 |
€ 322,86 |
€ 334,31 |
€ 376,34 |
|
VV 8 |
€ 319,35 |
€ 331,33 |
€ 397,61 |
€ 411,85 |
€ 466,87 |
|
VV 9b |
€ 289,88 |
€ 300,63 |
€ 293,41 |
€ 303,63 |
€ 334.16 |
|
VV 10 |
€ 341,29 |
€ 354,14 |
€ 439,29 |
€ 455,12 |
€ 519,94 |
|
GGZ 3B |
€ 194,73 |
€ 210,33 |
€ 214,37 |
€ 221,67 |
€ 224,13 |
|
GGZ 4B |
€ 215,95 |
€ 222,55 |
€ 226,80 |
€ 234,56 |
€ 237,12 |
|
GGZ 5B |
€ 238,16 |
€ 233,41 |
€ 237,92 |
€ 245,93 |
€ 248,81 |
|
GGZ 6B |
€ 291,76 |
€ 366,18 |
€ 373,07 |
€ 386,26 |
€ 389,94 |
|
GGZ 7B |
€ 390,79 |
€ 429,67 |
€ 437,82 |
€ 453,37 |
€ 457,68 |
|
GGZ wonen 1 |
€ 212,63 |
€ 224,13 |
|||
|
GGZ wonen 2 |
€ 235,86 |
€ 237,12 |
|||
|
GGZ wonen 3 |
€ 260,07 |
€ 248,81 |
|||
|
GGZ wonen 4 |
€ 318,82 |
€ 389,94 |
|||
|
GGZ wonen 5 |
€ 427,15 |
€ 457,68 |
|||
|
VG 3 |
€ 190,95 |
€ 186,10 |
€ 189,68 |
€ 196,11 |
€ 199,06 |
|
VG 4 |
€ 206,67 |
€ 218,97 |
€ 223,15 |
€ 230,85 |
€ 234,49 |
|
VG 5 |
€ 258,21 |
€ 280,76 |
€ 286,06 |
€ 296,00 |
€ 302,53 |
|
VG 6 |
€ 249,59 |
€ 251,38 |
€ 256,14 |
€ 264,98 |
€ 271,06 |
|
VG 7 |
€ 331,98 |
€ 350,87 |
€ 357,44 |
€ 370,05 |
€ 380,09 |
|
VG 8 |
€ 295,08 |
€ 345,41 |
€ 351,97 |
€ 364,29 |
€ 370,62 |
|
LVG 1 |
€ 181,78 |
€ 218,26 |
€ 222,44 |
€ 230,15 |
€ 232,68 |
|
LVG 2 |
€ 224,24 |
€ 259,58 |
€ 264,51 |
€ 273,80 |
€ 278,59 |
|
LVG 3 |
€ 281,04 |
€ 337,38 |
€ 343,78 |
€ 355,91 |
€ 363,58 |
|
LVG 4 |
€ 322,29 |
€ 385,52 |
€ 392,81 |
€ 406,86 |
€ 417,57 |
|
LVG 5 |
€ 321,03 |
€ 367,79 |
€ 374,76 |
€ 388,09 |
€ 398,7 |
|
SGLVG 1 |
€ 405,94 |
€ 421,16 |
€ 428,97 |
€ 443,77 |
€ 466,67 |
|
LG 2 |
€ 200,46 |
€ 199,01 |
€ 203,69 |
€ 211,11 |
€ 213,52 |
|
LG 4 |
€ 223,13 |
€ 255,00 |
€ 259,81 |
€ 268,85 |
€ 271,85 |
|
LG 5 |
€ 236,87 |
€ 274,66 |
€ 279,87 |
€ 289,50 |
€ 292,97 |
|
LG 6 |
€ 301,59 |
€ 340,26 |
€ 346,73 |
€ 358,85 |
€ 363,23 |
|
LG 7 |
€ 310,58 |
€ 351,58 |
€ 358,26 |
€ 370,87 |
€ 375,11 |
|
ZG aud 2 |
€ 355,01 |
€ 390,87 |
€ 398,22 |
€ 412,70 |
€ 419,14 |
|
ZG aud 3 |
€ 405,12 |
€ 457,94 |
€ 466,55 |
€ 483,59 |
€ 491,23 |
|
ZG aud 4 |
€ 285,22 |
€ 295,83 |
€ 301,34 |
€ 311,67 |
€ 316,95 |
|
ZG vis 2 |
€ 183,67 |
€ 190,36 |
€ 198,78 |
€ 205,65 |
€ 209,87 |
|
ZG vis 3 |
€ 232,35 |
€ 240,90 |
€ 244,99 |
€ 253,46 |
€ 258,54 |
|
ZG vis 4 |
€ 291,34 |
€ 302,13 |
€ 316,44 |
€ 327,58 |
€ 334,00 |
|
ZG vis 5 |
€ 319,86 |
€ 331,67 |
€ 349,71 |
€ 362,05 |
€ 369,20 |
Vraag 215
Hoeveel personen hebben een indicatie voor zorg met verblijf
Antwoord:
Op 1 juli 2021 hebben 332.025 mensen een indicatie voor een zorgprofiel (zorgzwaartepakket) in de Wlz (bron: CIZ). Dit is een indicatie voor zorg met verblijf. Met een Wlz-indicatie heeft de cliënt de mogelijkheid om in een zorginstelling te wonen en daar zorg te ontvangen.
Vraag 216
Hoeveel personen hebben een indicatie voor zorg zonder verblijf?
Antwoord:
Er worden in de Wlz na 1 januari 2015 geen indicaties «zorg zonder verblijf» meer afgegeven. Een deel van de ondersteuning op grond van de Wmo 2015 is te scharen onder de term «zorg zonder verblijf». Zie voor het aantal mensen met betrekking tot Wmo-ondersteuning het antwoord op vraag 94.
Vraag 217
Hoe vaak is bij de Ondernemingskamer in de afgelopen jaren melding gemaakt van disfunctionerende bestuurders?
Antwoord:
Op grond van het enquêterecht kan een cliëntenraad van een zorginstelling bij de Ondernemingskamer een verzoek doen tot een onderzoek naar het beleid en de gang van zaken binnen de zorginstelling. Indien uit het onderzoek van de enquêteur blijkt dat er sprake is van wanbeleid kan de Ondernemingskamer voorzieningen treffen die zij op grond van de uitkomst van het onderzoek noodzakelijk acht. De Ondernemingskamer doet daarbij geen uitspraak over de aansprakelijkheid. Navraag bij de Ondernemingskamer wijst uit dat sinds 2010 er zestien dergelijke verzoeken, die betrekking op zorginstellingen hebben, zijn gedaan.
Vraag 218
Kunt u aangeven hoeveel bestuurders uitgesplitst per zorgsector meer verdienen dan de Balkenendenorm? Kunt u een overzicht naar de Kamer sturen van deze bestuurders, met daarbij salariëring, eventuele bonus en auto, in plaats van doorverwijzen naar de Minister van Binnenlandse Zaken en Koninkrijksrelaties?
Antwoord:
Bestuurders die in 2021 meer verdienen dan het algemene WNT-maximum doen dit óf omdat zij een beroep doen op het overgangsrecht, óf omdat aan hen een uitzondering is toegekend. Vanaf 2016 is de algemene digitale meldplicht niet meer verplicht voor de zorgsector, waardoor er geen overzicht bestaat van de topfunctionarissen in de zorg die meer verdienen dan het algemeen bezoldigingsmaximum als gevolg van het overgangsrecht. Topfunctionarissen die vanaf 2014 tot de inwerkingtreding van de verlaagde sectorale maxima in 2016 bezoldigingsafspraken hebben gemaakt kunnen mogelijk een beroep doen op overgangsrecht inclusief de daarbij behorende afbouw. De bezoldiging van deze topfunctionarissen is vanaf 1 januari 2023 op of onder de norm.25
In totaal hebben vanaf januari 2013 tot op heden 28 topfunctionarissen uit de zorgsector een verzoek om uitzondering van het algemeen bezoldigingsmaximum ingediend. Tot op heden hebben vijf, allen werkzaam bij een universitair ziekenhuis, toestemming gekregen om een hogere bezoldiging overeen te komen dan het algemeen bezoldigingsmaximum zoals bedoeld in artikel 2.3 van de Wet Normering Topinkomens. In 2021 is tot op heden geen bestuurder uitgezonderd van bovengenoemde norm. De hogere bezoldiging bedraagt op grond van artikel 2.5 Wet Normering Topinkomens niet meer dan 130 procent van de maximale bezoldiging en omvat de gehele (bruto) bezoldiging, inclusief een eventuele bonus en auto.
Het Ministerie van Binnenlandse Zaken en Koninkrijksrelaties brengt ieder jaar voor 31 december de WNT-jaarrapportage uit waarmee inzicht wordt gegeven in de uitvoering en realisatie van de doelen van de WNT.
Vraag 219
Kunt u een overzicht geven van alle zorgbestuurders die in opspraak zijn geweest vanwege wanbeleid en/of wanbestuur?
Antwoord:
Ik beschik niet over een dergelijk overzicht.
Vraag 220
Heeft u in 2021 of voorgaande jaren zorgbestuurders ontslagen en laten vervangen? Zo ja, wie waren dat en waarom? Zo neen, waarom niet?
Antwoord:
De overheid ontslaat en vervangt geen zorgbestuurders omdat zij geen verantwoordelijkheid draagt voor het bestuur van een zorginstelling. De Raad van Bestuur is eindverantwoordelijk voor en belast met het besturen van de zorgorganisatie. De Raad van Toezicht houdt hier toezicht op en is bevoegd om bestuurders te ontslaan. De Inspectie Gezondheidszorg en Jeugd (IGJ) heeft ook geen bevoegdheid om zorgbestuurders te ontslaan. Wel kan de IGJ – als ultimum remedium – op grond van de Wet kwaliteit, klachten en geschillen zorg een zorgaanbieder een aanwijzing geven om te bewerkstelligen dat de Raad van Bestuur of de Raad van Toezicht van een zorginstelling wordt uitgebreid of een of meer leden daarvan worden vervangen. Deze situatie heeft zich tot op heden niet voorgedaan.
Vraag 221
Wat zijn de meest actuele cijfers met betrekking tot zorgmijding? Wanneer is het volgende onderzoek naar zorgmijding gepland?
Antwoord:
Op de website van de Staat van Volksgezondheid en Zorg26 is te zien dat het percentage van de mensen dat aangeeft de afgelopen twaalf maanden te hebben afgezien van zorg vanwege de kosten, is afgenomen van 16% in 2016 naar 7% in 2020. Deze cijfers zijn afkomstig van het Nivel, gebaseerd op een vragenlijst en worden jaarlijks geactualiseerd. Het is niet bekend in welke mate het hier gaat om ongewenste zorgmijding.
Er heeft recent een onderzoek plaatsgevonden naar het financieel maatwerk door gemeenten. De resultaten van dit onderzoek zijn op 5 juli jl. naar uw Kamer gestuurd (zie Kamerstuk 29 689, nummer 1109).
Vraag 222
Welk verband bestaat er tussen het mijden van zorg en de inkomensgroep waartoe iemand behoort?
Antwoord:
In 2015 heeft het Nivel onderzoek gedaan naar de aard, omvang en redenen van zorgmijding. Daaruit blijkt dat mensen met lagere inkomens vaker afzien van een huisartsenbezoek vanwege financiële redenen dan mensen met hogere inkomens. Dit onderzoek is, inclusief een beleidsreactie, op 28 oktober 2015 aan de Kamer aangeboden (zie Kamerstuk 29 689, nummer 664). Naast financiële redenen kunnen mensen ook vanwege andere redenen, zoals angst of tijdgebrek, afzien van zorg.
Er bestaan verschillende landelijke compensatieregelingen om ervoor te zorgen dat iedereen zijn of haar zorgkosten kan betalen en die helpen om zorgmijding te voorkomen. Zo ontvangen huishoudens met een laag inkomen zorgtoeslag als tegemoetkoming voor de zorgpremie én het eigen risico. Verder zijn verschillende zorgvormen (zoals huisartsenzorg, wijkverpleging, zorg voor 18-minners, kraamzorg, verloskundige zorg en zorg bij bepaalde chronische ziekten) uitgezonderd van het eigen risico en komen sommige zorgkosten in aanmerking voor een fiscale aftrek (de specifieke zorgkosten). Verder bieden zorgverzekeraars de mogelijkheid het eigen risico gespreid te betalen en kunnen zij het eigen risico als sturingsinstrument inzetten, waardoor verzekerden voor bepaalde zorg geen eigen risico verschuldigd zijn.
Daarnaast beschikken gemeenten over de instrumenten én de financiële middelen om te komen tot financieel maatwerk voor de cliënt (structureel € 268 miljoen euro vanaf 2017). Ze zijn vrij om te bepalen op welke wijze en in welke mate zij middelen inzetten. Er heeft recent een onderzoek plaatsgevonden naar het financieel maatwerk door gemeenten. De resultaten van dit onderzoek zijn op 5 juli jl. naar uw Kamer gestuurd (zie Kamerstuk 29 689, nummer 1109).
Op de website van de Staat van Volksgezondheid en Zorg27 is te zien dat het percentage van de mensen dat aangeeft de afgelopen twaalf maanden te hebben afgezien van zorg vanwege de kosten, is afgenomen van 16% in 2016 naar 7% in 2020.
Vraag 223
Hoeveel mensen hebben in 2021 afgezien van zorg vanwege hogere kosten? Kunt u dit uitsplitsen per zorgsector?
Antwoord:
Op de website van de Staat van Volksgezondheid en Zorg28 is te zien dat het percentage van de mensen dat aangeeft de afgelopen twaalf maanden te hebben afgezien van zorg vanwege de kosten, is afgenomen van 16% in 2016 naar 7% in 2020. Deze cijfers zijn afkomstig van het Nivel, zijn gebaseerd op een vragenlijst en worden jaarlijks geactualiseerd. Deze cijfers zijn in onderstaande tabel uitgesplitst naar soort zorg. Deze cijfers zijn voor 2021 nog niet beschikbaar.
|
Jaar |
2016 |
2017 |
2018 |
2019 |
2020 |
|---|---|---|---|---|---|
|
Totaal |
16 |
11 |
8 |
9 |
7 |
|
Bezoek aan arts |
8 |
7 |
5 |
5 |
4 |
|
Medisch onderzoek of (na)behandeling |
8 |
6 |
5 |
5 |
3 |
|
Ophalen recept of overslaan dosering |
8 |
3 |
3 |
5 |
1 |
|
Afzien van alle voornoemde drie vormen van zorg |
2 |
1 |
1 |
1 |
1 |
Bron: Nivel, Consumentenpanel Gezondheidszorg, gepubliceerd op https://www.staatvenz.nl/kerncijfers/financi%C3%ABle-toegankelijkheid-afzien-van-zorg-vanwege-de-kosten
Vraag 224
Hoeveel mensen hebben afgezien van Wlz-zorg, vanwege de hoge eigen bijdrage? Hoe was die verdeling in de vorige jaren?
Antwoord:
De eigen bijdrage die mensen betalen voor Wlz-zorg is inkomens- en vermogensafhankelijk en daarmee gebaseerd op de individuele draagkracht. Het is niet bekend hoeveel mensen afzien van Wlz-zorg vanwege de eigen bijdrage. Er is dus ook geen verdeling over vorige jaren bekend. Wel krijgen mensen zorg als dat gegeven de situatie nodig is.
Vraag 225
Hoe is de verdeling naar inkomensgroep van mensen die in 2021 zorg mijden? Hoe was die verdeling in vorige jaren?
Antwoord:
Deze gegevens zijn voor 2021 niet bekend.
In 2015 heeft het Nivel onderzoek gedaan naar de aard, omvang en redenen van zorgmijding. Daaruit blijkt dat mensen met lagere inkomens vaker afzien van een huisartsenbezoek vanwege financiële redenen dan mensen met hogere inkomens. Dit onderzoek is, inclusief een beleidsreactie, op 28 oktober 2015, aan de Kamer aangeboden (zie Kamerstuk 29 689, nummer 664).
Op de website van de Staat van Volksgezondheid en Zorg29 is te zien dat het percentage van de mensen dat aangeeft de afgelopen twaalf maanden te hebben afgezien van zorg vanwege de kosten, is afgenomen van 16% in 2016 naar 7% in 2020. Zie verder ook het antwoord op vraag 223.
Vraag 226
Hoeveel gehandicaptenzorginstellingen zijn gesloten en hoeveel zullen dat er naar verwachting in 2022 zijn?
Antwoord:
Er wordt landelijk geen lijst bijgehouden van locaties die zijn gesloten of gaan sluiten.
Vraag 227
Kunt u een overzicht geven van alle plussen en minnen inzake de gehandicaptenzorg?
Antwoord:
De middelen voor de gehandicaptenzorg nemen in 2022 ten opzichte van 2021 toe met circa € 0,3 miljard. Deze stijging komt voornamelijk voort uit groeiruimte (circa € 0,2 miljard) en extra middelen in verband met de geraamde meerkosten voor de Wet zorg en dwang (circa € 0,1 miljard). Hier staan geen minnen tegenover. Naast de extra middelen zal het totale budget bij Voorjaarsnota 2022 worden geïndexeerd voor loon- en prijsontwikkelingen.
Vraag 228
Hoeveel mensen wonen in een instelling voor gehandicaptenzorg?
Antwoord:
Op 1 juli 2021 wonen 72.821 mensen in een intramurale instelling voor gehandicaptenzorg. Het betreft mensen die langdurig in een instelling wonen met een zorgprofiel VG (verstandelijk gehandicapt), (SG)LVG ((sterk gedragsgestoord) licht verstandelijk gehandicapt), LG (lichamelijk gehandicapt), ZG (zintuiglijk gehandicapt, visueel of auditief). Dit aantal is afgeleid uit de uitvoeringsinformatie van het Zorginstituut.
Vraag 229
Hoeveel geld is er in 2022 beschikbaar voor het programma Onbeperkt Meedoen!? Hoeveel was dat in 2021?
Antwoord:
In 2021 is er € 4,3 miljoen beschikbaar voor het programma «Onbeperkt meedoen!». Ook in 2022 is er € 4,3 miljoen beschikbaar.
Vraag 230
Welke projecten van het programma Onbeperkt Meedoen! worden doorgefinancierd in 2022? Welke projecten stoppen?
Antwoord:
Tijdens de looptijd van het programma (2018 – 2021) werd een aantal projecten gefinancierd van bestuurlijke en maatschappelijke partners die een bijdrage leverden aan de implementatie van het VN-verdrag handicap in Nederland: (i) het project «MKB Toegankelijk» van VNO-NCW/MKB-Nederland, gericht op het stimuleren van toegankelijkheid onder ondernemers; (ii) Het project «Iedereen doet mee» van de VNG, met als doel het ondersteunen van gemeenten bij het maken van lokaal inclusiebeleid en (iii) het project «Niets over ons zonder ons» van de Alliantie VN-verdrag (Ieder(in), Per Saldo, MIND en LFB), waarin zij de inzet van ervaringsdeskundigheid stimuleren. Het programma Onbeperkt Meedoen! zorgt ook voor financiële ondersteuning van het Samenspeelnetwerk, waarin inmiddels 50 partijen samen werken aan een inclusieve speelcultuur en meer kennis over inclusief spelen. Tot slot financiert VWS het ZonMW-programma «Onbeperkt Meedoen!», een meerjarig subsidieprogramma om diverse (regionale) initiatieven te ondersteunen. De projecten worden, op onderdelen, verlengd tot en met 2022. Zoals het continueren van de projectorganisatie en activiteiten gericht op het borgen van de kennis en ervaring van de bestuurlijke partners. Het ZonMW programma loopt tot en met 2023. Het is aan een volgend kabinet om de kaders te schetsen voor het vervolg van de coördinatie op de implementatie van het VN-verdrag handicap.
Vraag 231
Kunt u een overzicht geven van congressen en reizen waaraan ambtenaren deelnamen in het buitenland? Hoeveel geld werd hieraan uitgegeven? Kunt u hierbij aangeven wat het doel was van deze congressen en reizen?
Antwoord:
Er is op het departement geen separate administratie waarin wordt bijgehouden welke congressen worden bezocht of welke reizen worden afgelegd. De gestelde vragen kunnen derhalve niet op het gevraagde detailniveau worden beantwoord. Wel worden alle declaraties van de politieke en ambtelijke leiding van alle departementen vanaf 1 januari 2013 maandelijks gepubliceerd op de website www.rijksoverheid.nl. Informatie ten aanzien van de bestuurskosten van het Ministerie van VWS is daarmee te allen tijde voor iedereen openbaar te raadplegen en beschikbaar.
Vraag 232
Hoe vaak werden reizen en congressen geheel of gedeeltelijk bekostigd door externe partijen?
Antwoord:
Er is, zoals bij vraag 231 aangegeven, op het departement geen separate administratie, waarin wordt bijgehouden welke congressen worden bezocht of welke reizen worden afgelegd. De gestelde vragen kunnen derhalve niet op het gevraagde detailniveau worden beantwoord. Tot het najaar van 2012 was in het algemeen de lijn dat wanneer een VWS’er was uitgenodigd om een inleiding te houden, de deelname- en verblijfkosten voor rekening van de uitnodigende partij konden zijn. Met ingang van het parlementaire jaar in september 2012 hanteert VWS de lijn dat ook in zulke gevallen VWS bij volledige deelname aan het congres de deelname- en verblijfkosten voor eigen rekening neemt.
Vraag 233
Door wie werden de reizen waar ambtenaren aan deelnamen of hun verblijf bekostigd en hoe hoog was de bijdrage?
Antwoord:
Er is, zoals bij vraag 231 aangegeven, op het departement geen separate administratie, waarin wordt bijgehouden welke congressen worden bezocht of welke reizen worden afgelegd. De gestelde vragen kunnen derhalve niet op het gevraagde detailniveau worden beantwoord. Tot het najaar van 2012 was in het algemeen de lijn dat wanneer een VWS’er was uitgenodigd om een inleiding te houden, de deelname- en verblijfkosten voor rekening van de uitnodigende partij konden zijn. Met ingang van het parlementaire jaar in september 2012 hanteert VWS de lijn dat ook in zulke gevallen VWS bij volledige deelname aan het congres de deelname- en verblijfkosten voor eigen rekening neemt.
Vraag 234
Hoeveel communicatiemedewerkers of hoeveel fte communicatiemedewerkers heeft het Ministerie van VWS in dienst?
Antwoord:
Voor de cijfers verwijs ik naar het openbare overzicht op Overzicht fte directies Communicatie Rijksoverheid 2021 | Publicatie | Rijksoverheid.nl.
Vraag 235
Hoeveel communicatiemedewerkers of hoeveel fte communicatiemedewerkers heeft de Minister van VWS in dienst?
Antwoord:
De medewerkers van de directie communicatie zijn in dienst van het Ministerie van VWS en niet van een bewindspersoon. Voor het aantal verwijs ik naar het openbare overzicht op Overzicht fte directies Communicatie Rijksoverheid 2021 | Publicatie | Rijksoverheid.nl.
Vraag 236
Hoeveel communicatiemedewerkers of hoeveel fte communicatiemedewerkers heeft de Staatssecretaris van VWS in dienst?
Antwoord:
De medewerkers van de directie communicatie zijn in dienst van het Ministerie van VWS en niet van een bewindspersoon. Voor het aantal verwijs ik naar het openbare overzicht op Overzicht fte directies Communicatie Rijksoverheid 2021 | Publicatie | Rijksoverheid.nl.
Vraag 237
Kunt u een overzicht geven van alle (aanjaag)teams die het ministerie heeft ingezet, welke personen (uit welke organisaties) werken voor deze (aanjaag)teams, hoeveel fte dit betreft, hoe hoog hun salariëring is, wat hun doelstellingen zijn en welke resultaten ze tot nu toe hebben geboekt?
Antwoord:
Er zijn «praktijkteams» ingesteld onder verschillende benamingen (zoals aanjaagteam, interventieteam, praktijkteam). Op dit moment zijn er 11 praktijkteams. Praktijkteams bestaan vaak uit mensen werkzaam in de praktijk en VWS-medewerkers. In de meeste gevallen maakt het werken in een praktijkteam deel uit van een breder takenpakket van de betrokkenen. Het aantal uren dat zij werken in de praktijkteams wordt niet geregistreerd, zodat het niet mogelijk is uit te rekenen hoeveel fte er in de praktijkteams aan het werk zijn en wat de salariskosten van deze teams zijn. Zoals gebruikelijk en zoals meermaals toegezegd, wordt aan uw Kamer verslag gedaan van de resultaten van de praktijkteams. Dat gebeurt bij de reguliere voortgangsrapportages aan uw Kamer over de diverse beleidsthema’s. De resultaten en werkwijzen van de praktijkteams zijn te vinden op https://www.rijksoverheid.nl/onderwerpen/kwaliteit-van-de-zorg/praktijkteams-betere-samenwerking-overheid-en-praktijk-in-de-zorg.
Vraag 238
Hoeveel procent van de zorgaanbieders maakten in 2021 gebruik van digitale gegevensuitwisseling met andere zorgaanbieders? Hoe hoog was dat percentage in voorgaande jaren?
Antwoord:
Over het algemeen registreren zorgverleners gegevens wel elektronisch, maar worden deze maar mondjesmaat tussen zorgaanbieders onderling uitgewisseld. Een concreet percentage van hoeveel zorgaanbieders elektronisch gegevens uitwisselen is niet te geven. Recent heeft uw Kamer het wetsvoorstel Elektronische gegevensuitwisseling in de zorg ontvangen. Alvorens te kunnen besluiten tot een aanwijzing van een specifieke gegevensuitwisseling onder de Wegiz wordt een Volwassenheidsscan uitgevoerd. Met een Volwassenheidsscan wordt inzicht verkregen in de mate waarin zorgaanbieders reeds gegevens elektronisch uitwisselen.
Vraag 239
Hoeveel bv’s, nv’s, verenigingen, vof’s, eenmanszaken en stichtingen hebben zich in 2021 geregistreerd als zorgverlener of zorginstelling?
Antwoord:
Het Landelijk Register Zorgaanbieders (LRZa) heeft in 2021 (tot en met 4 oktober 2021) vanuit het Handelsregister de volgende aantallen registraties van zorginstellingen of zorgverleners ontvangen: 2.175 bv’s, 0 nv’s, 69 verenigingen, 763 vof’s, 20.755 eenmanszaken en 848 stichtingen.
Daarnaast heeft het LRZa vanuit het Handelsregister ook nog registraties van andere dan de gevraagde rechtsvormen ontvangen: 10 commanditaire vennootschappen, 33 coöperaties, 6 buitenlandse rechtsvormen en 295 maatschappen.
Vraag 240
Hoeveel zorgorganisaties hebben onderhangende bv’s?
Antwoord:
Het Landelijk Register Zorgaanbieders bij het CIBG bevat 14.159 zorginstellingen met een dochter-bv (peildatum: 4 oktober 2021).
Vraag 241
Hoeveel klachten en bezwaren heeft het Centraal Administratie Kantoor (CAK) het afgelopen jaar gekregen en hoeveel waren dit er in voorgaande jaren?
Antwoord:
In onderstaande tabel is een overzicht opgenomen van het totaal aantal klachten en bezwaren over de Wet maatschappelijke ondersteuning (Wmo), de Wet langdurige Zorg (Wlz), en de burgerregelingen van het CAK.
|
2018 |
2019 |
2020 |
2021 (tm Q3) |
|
|---|---|---|---|---|
|
Klachten Wlz |
432 |
503 |
562 |
333 |
|
Bezwaren Wlz |
2.117 |
2.175 |
2.026 |
1.250 |
|
Klachten Wmo |
424 |
339 |
664 |
675 |
|
Bezwaren Wmo |
3.214 |
3.299 |
2.197 |
1.676 |
|
Klachten burgerregelingen |
215 |
285 |
271 |
201 |
|
Bezwaren burgerregelingen |
3.758 |
3.368 |
3.360 |
2.154 |
Vraag 242
Kunt u nauwkeurig toelichten per beleidsartikel welke extra amendeerruimte nog bestaat? Als deze ruimte ontbreekt, wat is hiervoor de reden?
Antwoord:
Voor een overzicht van de niet-juridisch verplichte uitgaven verwijs ik u naar hoofdstuk 2.3 Overzicht niet-juridisch verplichte uitgaven op pagina 20/21 van de begroting. Daar staat in tabel 4 per beleidsartikel aangegeven welke amendeerruimte nog bestaat.
Vraag 243
Wat zijn de opbrengsten indien het Centrum Indicatiestelling Zorg (CIZ) wordt afgeschaft en de indicatiestelling wordt teruggegeven aan professionele zorgverleners?
Antwoord:
Vorig jaar is op verzoek van Uw Kamer in het kader van Zorgkeuzes in Kaart de mogelijkheid onderzocht om de indicatiestelling voor de Wet langdurige zorg door zorgaanbieders zelf te laten plaatsvinden in plaats van door het CIZ (TK 2019–2020, 29 689 nr. 1075). De structurele budgettaire effecten zijn in dit rapport geraamd op € 160 miljoen aan extra collectieve uitgaven. De verwachte besparing die bij het CIZ wordt geboekt, wordt tenietgedaan door de verwachte upcoding. Daarnaast heeft onderzoeksbureau AEF vorig jaar, in opdracht van het CIZ, onderzoek uitgevoerd naar de waarde van de onafhankelijke indicatiestelling (TK 2020–2021 34 104 nr. 303). Uit het rapport blijkt – naast andere effecten die niet konden worden gemonetariseerd – een naar verwachting forse stijging van de maatschappelijke kosten van circa € 160 miljoen, indien de indicatiestelling door zorgaanbieders zou worden uitgevoerd.
Vraag 244
Kunt u een overzicht geven van de absolute levensverwachting in jaren en de jaren daarvan in
goed ervaren gezondheid, onderverdeeld in laag, midden en hoog sociaaleconomische status én minimum, modaal en hoog inkomen?
Antwoord:
Er zijn meerdere factoren die de sociaaleconomische status van mensen bepalen, waarbij bijvoorbeeld inkomen, opleiding en positie op de arbeidsmarkt belangrijke factoren zijn. Er is in kaart gebracht hoe verschillen in een aantal individuele factoren leiden tot verschillen in zowel levensverwachting als de verwachting in goed ervaren gezondheid. Zo is bekend dat inkomensverschillen hebben geleid tot een verschil in levensverwachting voor de laagste en hoogste inkomensgroep van ongeveer 6 (vrouwen) tot 8 (mannen) jaar in de periode 2014–2017. Het verschil in levensverwachting in goed ervaren gezondheid voor de laagste en hoogste inkomensgroep is ongeveer 20 jaar (zowel mannen als vrouwen).
|
Inkomensklasse |
Levensverwachting (m/v) |
Levensverwachting in goede gezondheid (m/v) |
|---|---|---|
|
Laagste |
74,8 / 79,3 |
52,4 / 52,7 |
|
Midden |
81,5 / 84,6 |
66,0 / 64,9 |
|
Hoogste |
83,1 / 85,5 |
72,5 / 72,4 |
(Bron: CBS)
Voor opleidingsniveau is bekend dat het verschil in hoog- en laagopgeleid leidt tot een verschil in absolute levensverwachting van ongeveer 4 (vrouwen) tot 6 (mannen) jaar (periode 2015–2018), en de verschillen in levensverwachting in goede gezondheid maar liefst 14 jaar (mannen en vrouwen).
De verschillen zijn niet «categoraal» maar «gradueel»: naarmate het inkomens- of onderwijsniveau hoger is, neemt de (gezonde) levensverwachting toe.
Een meer volledig overzicht van cijfers is te vinden op: de Staat van Volksgezondheid en Zorg Levensverwachting | De Staat van Volksgezondheid en Zorg (staatvenz.nl).
Vraag 245
Hoe hebben de sociaaleconomische gezondheidsverschillen zich sinds de jaren tachtig ontwikkeld? Kunt u hierbij ingaan op sterfte, levensverwachting en gezonde levensjaren?
Antwoord:
We kunnen geen trend sinds de jaren ’80 duiden, omdat we niet de juiste gegevens hebben uit die periode. Wel kunnen we duiden hoe de levensverwachting en de ervaren gezondheid zich sinds 2004–2007 heeft ontwikkeld. In onderstaande tabellen zijn de cijfers opgenomen op basis van inkomensklasse vertaald naar levensverwachting en goed ervaren gezondheid voor zowel mannen als vrouwen.
|
Levensverwachting |
Levensverwachting |
Levensverwachting |
||
|---|---|---|---|---|
|
Perioden |
2004–2007 |
2011–2014 |
2014–2017 |
|
|
Inkomensklasse |
Geslacht |
jaren |
jaren |
jaren |
|
Laagste inkomensklasse |
Mannen |
73,9 |
75,1 |
74,8 |
|
Laagste inkomensklasse |
Vrouwen |
78,8 |
78,9 |
79,3 |
|
Laag midden inkomensklasse |
Mannen |
77,5 |
79,3 |
79,5 |
|
Laag midden inkomensklasse |
Vrouwen |
84,1 |
84,3 |
83,4 |
|
Midden inkomensklasse |
Mannen |
78,9 |
81,5 |
81,5 |
|
Midden inkomensklasse |
Vrouwen |
84,5 |
85,3 |
84,6 |
|
Hoog midden inkomensklasse |
Mannen |
80,1 |
82,1 |
82,5 |
|
Hoog midden inkomensklasse |
Vrouwen |
84,2 |
86,2 |
85,2 |
|
Hoogste inkomensklasse |
Mannen |
81,1 |
83,3 |
83,1 |
|
Hoogste inkomensklasse |
Vrouwen |
85,5 |
85,6 |
85,5 |
|
Gezonde levensverwachting – als goed ervaren gezondheid |
Gezonde levensverwachting – als goed ervaren gezondheid |
Gezonde levensverwachting – als goed ervaren gezondheid |
||
|---|---|---|---|---|
|
Perioden |
2004–2007 |
2011–2014 |
2014–2017 |
|
|
Inkomensklasse |
Geslacht |
jaren |
jaren |
jaren |
|
Laagste inkomensklasse |
Mannen |
52,3 |
54,4 |
52,4 |
|
Laagste inkomensklasse |
Vrouwen |
52,4 |
53 |
52,7 |
|
Laag midden inkomensklasse |
Mannen |
60,5 |
59,9 |
59,8 |
|
Laag midden inkomensklasse |
Vrouwen |
60,4 |
59,4 |
58,9 |
|
Midden inkomensklasse |
Mannen |
63,8 |
65,2 |
66 |
|
Midden inkomensklasse |
Vrouwen |
63,6 |
64,1 |
64,9 |
|
Hoog midden inkomensklasse |
Mannen |
66,7 |
68,8 |
69,2 |
|
Hoog midden inkomensklasse |
Vrouwen |
67,5 |
68,4 |
67,6 |
|
Hoogste inkomensklasse |
Mannen |
70,1 |
71,9 |
72,5 |
|
Hoogste inkomensklasse |
Vrouwen |
70 |
71,8 |
72,4 |
Bron: CBS
Vraag 246
Hoeveel kosten keurmerken in de zorg?
Antwoord:
Op basis van de inventarisatie van Nictiz is een schatting gemaakt van de kosten die instellingen maken om de keurmerken te verkrijgen. Het gaat om € 45 miljoen (na indexatie tot niveau 2021). Dit bedrag houden de instellingen die particuliere keurmerken gebruiken, over als deze keurmerken worden afgeschaft. Zie ook Zorgkeuzes in Kaart dat op 24 juli 2020 aan uw Kamer is verzonden (TK 29 689 nr.1075).
Vraag 247
Hoeveel van deze keurmerken per merk worden jaarlijks afgegeven?
Antwoord:
De gevraagde gegevens worden niet op een centrale plaats bijgehouden en daarom is het ook niet bekend hoeveel keurmerken jaarlijks worden afgegeven.
Vraag 248
Welke besparing is mogelijk als keurmerken in de zorg afgeschaft worden?
Antwoord:
Certificering is niet verplicht op grond van wet- en regelgeving; dit is een aangelegenheid van de veldpartijen zelf. Derhalve is een bestuurlijk akkoord nodig met veldpartijen om keurmerken af te schaffen. In Zorgkeuzes in Kaart is op verzoek van Uw Kamer gerekend aan een fiche waarin wordt afgesproken dat particuliere keurmerken in zowel de cure als de care niet meer worden gehanteerd. Op basis van de inventarisatie van Nictiz is een schatting gemaakt van de kosten die instellingen maken om de keurmerken te verkrijgen. Het gaat om € 45 miljoen (na indexatie tot niveau 2021). Dit bedrag houden de instellingen die particuliere keurmerken gebruiken, over als deze keurmerken worden afgeschaft.
Er zijn echter ook andere effecten van deze maatregel die niet zijn te kwantificeren. Het is niet bekend hoeveel tijdwinst het afschaffen van de particuliere keurmerken voor zorgmedewerkers oplevert door minder administratieve lasten, zoals het niet meer hoeven invullen van afvinklijstjes. Zonder keurmerken kunnen zorgaanbieders minder goed vergeleken worden. Dit kan leiden tot minder doelmatigheid en daardoor hogere kosten. Het bedrag dat hiermee gemoeid is, is echter onbekend. U kunt het fiche terugvinden op pagina 46 van het rapport Zorgkeuzes in Kaart dat op 24 juli 2020 aan uw Kamer is verzonden (TK 29 689 nr.1075).
Vraag 249
Welke keurmerken worden vereist bij zorginkoop, uitgesplitst naar zorgkantoorregio?
Antwoord:
Er kan geen uitsplitsing worden gegeven per zorgkantoorregio, omdat bij de zorginkoop geen keurmerken worden vereist.
Vraag 250
Wat kost jaarlijks de bureaucratie in de zorg in Nederland, uitgesplitst per zorgsector?
Antwoord:
Dergelijke cijfers zijn mij niet bekend. Er bestaat geen eenduidige definitie of meting van de omvang van de bureaucratie in de zorg in Nederland.
Vraag 251
Hoe groot is de overhead en de kosten hiervan, uitgesplitst per zorgsector?
Antwoord:
Er is geen totaalbeeld over alle zorgsectoren beschikbaar.
Op basis van cijfers van het CBS (Zorginstellingen, financiële kengetallen 2007–2011) bedroeg het aandeel van de overheadkosten bij ziekenhuizen in 2011 20%. Op basis van de Jaarverslagenanalyse Ziekenhuizen 2018 en 2019 van Intrakoop zijn de algemene kosten (waaronder uitgaven aan administratie en registratie, communicatie, accountants- en externe advisering) circa 15% van de inkoopgerelateerde kosten.
Voor wat betreft de langdurige zorg heeft Berenschot in 2019 onderzoek naar gedaan naar het aandeel van de overhead in de totale kosten. In 2019 bedroegen de overheadkosten in de VVT-sector 16%, voor de GHZ-sector 17% en voor de langdurige ggz (Wlz) sector 21%. De overheadkosten in de ggz zijn hoger dan in de andere twee sectoren wegens het grotere verloop van cliënten en het grotere aantal behandelaren; dit brengt meer administratie en inzet van andere ondersteunende diensten met zich mee.
Vraag 252
Wat waren de onderschrijdingen de afgelopen 10 jaar op de VWS-begroting en hoeveel daarvan is naar de schatkist (algemene middelen) gegaan?
Antwoord:
In onderstaande tabel treft u de historische onderuitputting op zowel de uitgaven als ontvangsten op de VWS-begroting (in miljoenen euro’s).
De VWS-begroting heeft een eindejaarsmarge van 1% van het totale budget. In 2020 was dit bijvoorbeeld circa € 36 miljoen euro. Deze middelen worden hiermee meegenomen naar het volgende jaar. De resterende onderuitputting komt ten goede aan de staatsschuld.
|
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
|
|---|---|---|---|---|---|---|---|---|---|---|
|
Onderuitputting VWS-begroting |
– 39 |
– 62 |
– 87 |
– 103 |
– 146 |
– 168 |
– 68 |
– 169 |
– 187 |
– 273 |
Vraag 253
Hoeveel kinderen leven in armoede? Wat zijn de meest recente cijfers?
Antwoord:
In de CBS Jeugdmonitor wordt bijgehouden hoeveel jongeren opgroeien in een gezin dat rond moet komen van een bijstandsuitkering. Deze indicator laat tot en met 2019 een afname zien van jongeren in een gezin met een bijstandsuitkering. Op 1 november 2021 wordt de jeugdmonitor 2021 gepubliceerd met daarin de data scores op deze indicator over 2020.
|
Jaar |
Aantal |
|---|---|
|
2015 |
225,7 |
|
2016 |
230,5 |
|
2017 |
227,8 |
|
2018 |
216,9 |
|
2019 |
204,3 |
Vraag 254
Wat is de stand van zaken van het verbeterplan voor het financieel beheer bij het Ministerie van VWS dat in het voorjaar 2020 is gepresenteerd?
Antwoord:
Deze vraag betreft de brief over de voortgang van het programma «Verbetering Financieel Beheer VWS» die separaat aan uw Kamer wordt verstuurd voor de begrotingsbehandeling.
Vraag 255
Hoeveel mensen maken gebruik van de ggz?
Antwoord:
Het aantal cliënten dat een beroep doet op de Zvw/Wlz gefinancierde GGZ ligt op € 1,35 miljoen (Monitor Ambulantisering 2020, cijfers 2018).
Vraag 256
Hoeveel bedden in de ggz in totaal zijn er sinds 2013 verdwenen; dus hoeveel intensief beschermd wonen (IBW)-bedden, hoeveel klinische bedden, crisisbedden, bedden in de verslavingszorg, bedden in de vrouwenopvang en bedden in de kinder- en jeugd-ggz zijn geschrapt? Indien dit niet bekend is, kan dit dan op korte termijn geïnventariseerd worden?
Antwoord:
Tussen 2013 en 2019 zijn er 4.250 klinische plaatsen (ggz) afgebouwd. Voor het beschermd wonen is dat 100 plaatsen. Onderstaande tabel maakt deel uit van de Landelijke monitor Ambulantisering 2020 (Kamerstukken II, 25 424, nr. 583). Dit betreffen de meest recente cijfers.
|
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
|
|---|---|---|---|---|---|---|---|
|
Plaatsen eerste opnamejaar |
10.900 |
10.200 |
9.750 |
9.250 |
8.900 |
8.700 |
8.700 |
|
Plaatsen langdurig verblijf |
7.500 |
7.100 |
6.800 |
6.550 |
6.250 |
5.550 |
5.450 |
|
Totaal aantal klinische plaatsen |
18.400 |
17.300 |
16.550 |
15.800 |
15.150 |
14.250 |
14.150 |
|
Plaatsen beschermd wonen |
17.300 |
17.200 |
16.700 |
16.450 |
16.470 |
16.900 |
17.200 |
«Crisisbedden» zijn in de specialistische ggz niet als zodanig geoormerkt, dat geldt ook voor het aantal bedden in de verslavingszorg.
Er zijn geen specifieke landelijke cijfers beschikbaar over plekken in de vrouwenopvang en de kinder- en jeugdpsychiatrie.
Op landelijk niveau wordt inmiddels gewerkt aan de monitor psychische problematiek, waarbij de ambitie is om periodiek een breed en samenhangend beeld te geven op welke wijze ondersteuning en zorg lokaal is vormgegeven, welk deel hiervan uit welk wettelijk kader gefinancierd wordt en wat hierin (mogelijke) toekomstige ontwikkelingen zijn. Het is mijn verwachting dat de eerste editie van de monitor in 2022 beschikbaar komt.
Vraag 257
Kunt u een overzicht geven van de bezuinigingen die sinds 2008 tot en met heden op de ggz hebben plaatsgevonden?
Antwoord:
De onderstaande tabel geeft inzicht in de totale GGZ-uitgaven in de periode 2005–2021.
|
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
|
|---|---|---|---|---|---|---|---|---|---|
|
Uitgaven |
3,7 |
3,8 |
4,1 |
4,9 |
5,3 |
5,2 |
5,7 |
5,7 |
5,6 |
|
Uitgaven |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
|
5,4 |
5,4 |
5,5 |
5,7 |
5,9 |
6,6 |
7,0 |
6,3 |
In deze periode zijn een aantal dalingen in de uitgaven te zien. De daling in 2010 betreft een tariefmaatregel. De daling in de periode 2013–2015 hangt samen met de GGZ-maatregelen in het regeerakkoord-Rutte I. In deze periode heeft daarnaast de decentralisatie van de jeugd-GGZ plaatsgevonden, hierbij is oplopend tot € 1 miljard euro structureel overgeheveld naar gemeenten. Dit bedrag is verder geen onderdeel van de hier gepresenteerde reeks. Tot slot is een daling van de uitgaven te zien in het jaar 2021. Dit betreft geen bezuiniging maar een technisch-administratieve «schadelastdip» (waarbij minder kosten aan 2021 zijn toegerekend). Deze is te verklaren is door de overgang van de huidige GGZ-bekostiging naar het zorgprestatiemodel. De omvang van deze «schadelastdip» is geraamd op € 1,25 miljard.
Vraag 258
Hoeveel is sinds 2013 geïnvesteerd in de ambulante ggz?
Antwoord:
De uitgaven voor ambulante geestelijke gezondheidszorg (GGZ) bestaan uit de Zorgverzekeringswet (Zvw)-uitgaven voor Praktijkondersteuner huisarts (POH)-GGZ, generalistische basis GGZ en specialistische GGZ zonder verblijf. Tussen 2016 en 2020 stegen de uitgaven van de ambulante GGZ van € 2,1 miljard naar € 2,7 miljard. De daling in het jaar 2015 werd veroorzaakt door de overheveling van de jeugd-GGZ naar gemeenten. De daling in het jaar 2021 komt door een «schadelastdip», die wordt veroorzaakt doordat om technisch-administratieve redenen minder kosten aan 2021 worden toegerekend. Dit heeft te maken met de overgang van de huidige GGZ-bekostiging naar het zorgprestatiemodel in de GGZ. Dit effect is puur administratief: de werkelijk geleverde hoeveelheid zorg verandert er niet door, evenmin als de bijbehorende omzet van zorgaanbieders. De «schadelastdip» is verder toegelicht in paragraaf 6.2.5 van de VWS-begroting voor 2021 (dus de begroting van vorig jaar) en in de beantwoording op de schriftelijke vragen bij die begroting (vraag 936).
|
2013 |
2014 |
2015 |
2016 |
2017 |
|
|---|---|---|---|---|---|
|
Uitgaven |
2.418 |
2.362 |
1.972 |
2.072 |
2.187 |
|
Uitgaven |
2018 |
2019 |
2020 |
2021 |
|
|
2.375 |
2.535 |
2.699 |
1.879 |
Vraag 259
Hoeveel patiëntenstops zijn er in 2021 geweest in de ggz?
Antwoord:
Er is geen informatie over het totaal aantal patiëntenstops in de ggz in 2021. De NZa geeft in de Monitor contractering 2020 (Kamerstuk 32 620, nr. 261) wel informatie over patiëntenstops in 2019. De uitkomsten van deze monitor zijn gebaseerd op een enquête. Deze enquête is helaas beperkt ingevuld door vrijgevestigde aanbieders, waardoor uitkomsten voor vrijgevestigden minder betrouwbaar zijn. Uit de monitor blijkt dat ongeveer een derde van de zorgaanbieders die de vragenlijst heeft ingevuld (zowel instellingen als vrijgevestigden), een algemene of specifieke patiëntenstop in hebben moeten stellen door het bereiken van het omzetplafond. Vrijgevestigde zorgaanbieders stellen voornamelijk een patiëntenstop in vanwege gebrek aan personele capaciteit om patiënten te behandelen.
Vraag 260
Hoe vaak hebben zorgverzekeraars extra ggz zorg ingekocht, na het bereiken van het budgetplafond?
Antwoord:
De Monitor contractering ggz 2020 van de Nederlandse Zorgautoriteit (NZa) (Kamerstuk 32 620, nr. 261) bevat voor het contractjaar 2019 informatie over bijcontractering. Uit de gegevens die de NZa ontving van drie grote en twee kleinere zorgverzekeraars en een inkoopcombinatie (die drie kleinere zorgverzekeraars vertegenwoordigt) blijkt dat 79% van de verzoeken tot bijcontractering vanuit instellingen (deels) gehonoreerd is, terwijl dat bij vrijgevestigde zorgaanbieders 59% is. Van de instellingen en vrijgevestigde zorgaanbieders die de enquête van de NZa hebben ingevuld, heeft 73% respectievelijk 25% een verzoek tot bijcontractering ingediend. Daarbij geeft 89% van de instellingen en 94% van de vrijgevestigde zorgaanbieders het bereiken van een omzetplafond aan als reden voor het indienen van een dergelijk verzoek. Gegevens over het contractjaar 2021 zijn niet beschikbaar.
Verzekeraars moeten vanuit hun zorgplicht voldoende zorg voor hun verzekerden inkopen. Zij spreken met zorgaanbieders een omzetplafond af om de zorg betaalbaar te houden. Als een aanbieder dat plafond bereikt, kan een zorgverzekeraar besluiten om het contract bij te stellen en extra zorg in te kopen (bijcontracteren). Het is de verantwoordelijkheid van zorgaanbieders en zorgverzekeraars om hierover tijdig met elkaar te overleggen. De zorgaanbieder moet de zorgverzekeraar informeren als hij verwacht binnen afzienbare tijd het omzetplafond te bereiken en ook tijdig een goed onderbouwde aanvraag voor bijcontractering indienen. De zorgverzekeraar kan vervolgens zorgen dat de zorg toegankelijk blijft door meer zorg in te kopen of patiënten naar een andere aanbieder te bemiddelen.
Vraag 261
Wat is de stand van zaken met betrekking tot de inzet van ggz-expertise in de wijk?
Antwoord:
Hierover zijn geen landelijke gegevens beschikbaar. In de regio zijn er veel goede voorbeelden te vinden van ggz-instellingen die nauw samenwerken met het sociale domein zodat de hulp en steun meer integraal kan plaatsvinden.
Vraag 262
Hoeveel crisisplekken zijn er op dit moment in de (volwassen en jeugd) ggz? Wat is de bezettingsgraad?
Antwoord:
«Crisisplekken» zijn binnen de specialistische ggz voor volwassenen en de jeugd-ggz niet specifiek geoormerkt. Ik heb uw Kamer bij brief van 4 juni 2021 (Kamerstukken II, 25 295, nr. 923) de rol en systematiek van de acute ggz toegelicht.
Mede als gevolg van de coronapandemie is de druk op de acute specialistische jeugd-ggz toegenomen. Uit een uitvraag van de Nederlandse GGZ begin dit jaar bleek dat de gemiddelde bezetting op crisisafdelingen en intensieve ambulante hulp respectievelijk 86% en 95% was. Er is geen landelijk beeld van het totaal aantal beschikbare crisisplekken (210310-Rapport-uitvraag-acute-jeugd-ggz-DEF(1).pdf (denederlandseggz.nl)).
Op 22 april 2021 (Kamerstukken II, 31 839, nr. 774) heb ik uw Kamer geïnformeerd over de afspraken die het kabinet heeft gemaakt met de VNG over extra middelen en maatregelen voor actuele problematiek in de jeugdzorg. Als onderdeel van deze afspraken is specifiek € 50 miljoen gereserveerd voor de tijdelijke uitbreiding van de crisiscapaciteit in de jeugd-ggz. Op basis van plannen van gemeenten en zorgaanbieders zijn deze middelen verdeeld over acht coördinerende gemeenten. De middelen zijn ingezet om extra klinische capaciteit te financieren, maar ook voor het uitbreiden van intensieve ambulante behandelcapaciteit, inzet van extra professionals, wachtlijstondersteuning, uitbreiden van respijtzorg mogelijkheden en het om- en bijscholen van zorgprofessionals.
Vraag 263
Hoeveel geld gaat in totaal naar de ggz? Kunt u een overzicht naar de Kamer sturen van het verloop in de kosten sinds 2005?
Antwoord:
Het verloop van de kosten voor de totale GGZ in de periode 2005–2021 is opgenomen in de beantwoording van vraag 257.
Vraag 264
Hoeveel intramurale plaatsen zijn op dit moment beschikbaar voor de ggz?
Antwoord:
Het aantal klinische plaatsen voor de volwassenen ggz is 14.150 (Monitor Ambulantisering 2020, gegevens 2019). Dit betreft zowel Zvw als Wlz plaatsen. De aantallen plaatsen jeugd- en kinderpsychiatrie is niet inzichtelijk op dit moment.
Vraag 265
Wat kunt u doen om de financiële prikkels in de ggz te voorkomen zodat ook patiënten met
complexe hulpvragen zorg kunnen ontvangen?
Antwoord:
Financiële prikkels in de geneeskundige ggz worden bepaald door de samenloop van enerzijds de (private) financiële contractafspraken die zorgverzekeraars en zorgaanbieders met elkaar maken en anderzijds het door de Nederlandse Zorgautoriteit (NZa) vastgestelde (publieke) bekostigingssysteem, dat wil zeggen: het door de NZa in regelgeving vastgelegde systeem van declarabele prestaties en maximumtarieven.
Per 2022 wordt in de geneeskundige ggz door de NZa een nieuwe bekostiging ingevoerd, het zorgprestatiemodel. Deze nieuwe bekostiging helpt op diverse manieren om de financiële prikkels te verbeteren (zie Kamerstukken 25 424, nrs. 554 en 578). De huidige «DBC-bekostiging» werkt in de praktijk onderfinanciering van zware ggz en overfinanciering van lichte ggz in de hand. De nieuwe bekostiging is niet langer gebaseerd op (gemiddelde) trajecten van diagnostiek en behandeling – zoals de DBC-bekostiging – maar op de feitelijke inzet van beroepen en aantallen behandel- en diagnostiekconsulten. Daarnaast zijn er binnen de nieuwe bekostiging aparte tarieven voor outreachende ggz en hoogspecialistische ggz. De nieuwe bekostiging ondersteunt op die manier dat zorgaanbieders en zorgverzekeraars gerichte (financiële) contractafspraken kunnen maken over de zorg voor ggz-cliënten met een complexe zorgvraag en/of een ernstige psychiatrische aandoening en dat zorgaanbieders een vergoeding op maat krijgen voor hun zorg, juist ook voor de zorg voor genoemde groepen.
Vraag 266
Hoeveel mensen wonen in een ggz-instelling?
Antwoord:
De Landelijke Monitor Ambulantisering en Hervorming Langdurige ggz 2020 van het Trimbos-instituut laat zien dat Nederland in 2019 naar schatting circa 14.150 klinische plaatsen en 17.200 plaatsen beschermd wonen telde. Ik heb deze monitor aan uw Kamer aangeboden op 15 maart 2021 (Kamerstukken II, 25 424, nr. 583). Dit zijn de meest recente cijfers waarover ik beschik.
Vraag 267
Hoeveel mensen maken gebruik van de ambulante ggz?
Antwoord:
Het merendeel van de mensen dat een beroep doet op de ggz wordt ambulant behandeld. Op basis van de Monitor Ambulantisering 2020 (Kamerstukken II, 25 424, nr. 584) ging het in 2019, inclusief de behandeling door de POH GGZ, om 1,29 miljoen cliënten.
Vraag 268
Hoe groot is de toename van personen met verward gedrag in de samenleving sinds gestart is met de afbouw van bedden in 2013?
Antwoord:
Hierover zijn geen cijfers bekend, ten eerste omdat er geen centrale registratie is van het aantal mensen dat verward gedrag vertoont, de politie houdt enkel cijfers bij over de meldingen «overlast door persoon met verward gedrag» (de zogenaamde E33 meldingen). Ten tweede is het zo dat mensen die verward gedrag vertonen en mogelijk in acute zorgnood verkeren niet één op één gelijk te stellen zijn met mensen die kampen met (ernstige) psychiatrische problematiek; het is een veel bredere groep mensen die vanwege persoonlijke omstandigheden of gebeurtenissen hulp nodig hebben. Een beperkt deel van deze mensen heeft te kampen met psychische problematiek. Het Trimbos-instituut gaf in haar factsheet uit 2016 daarom ook al aan dat er geen relatie tussen de (vermeende) toename van het aantal «verwarde» personen en de ambulantisering van de GGZ.
Vraag 269
Kunt u aangeven hoe aandacht wordt besteed aan het ontschotten van de zorg en in het bijzonder in de jeugd-ggz?
Antwoord:
Voor het ontschotten van de zorg is het van belang dat de organisaties, zowel de financiers van de zorg als de zorgaanbieders en hulpverleners, nauw met elkaar samenwerken en de cliënt centraal stellen.
Het ontschotten van de jeugdhulp was één van de doelen van de decentralisatie naar gemeenten. Alle jeugdhulp, waar jeugd-ggz een onderdeel van is, valt onder de jeugdhulpplicht van gemeenten. Lokale teams geven hier integraal vorm aan. In het geval van complexe hulpvragen, waar reguliere hulpverlening niet uitkomt, is er voor elke jeugdhulpregio een expertteam. Vanuit de verschillende specialismes wordt daar voor complexe hulpvragen een passende oplossing gezocht.
Vraag 270
Welke preventieprogramma’s heeft u om de vraag in de ggz te verlagen, aangezien transfermechanismen en de bekostiging van de ggz worden aangegeven als oplossing om de wachttijden in de ggz terug te dringen?
Antwoord:
Preventie is een belangrijk onderdeel van ons beleid. Er zijn verschillende programma’s die bijdragen aan het terugdringen van het beroep op de ggz en ontwikkeling/verergering van psychische klachten. Ik noem hier enkele voorbeelden. Met de publiekscampagne «Hey, het is ok» zetten we al enige jaren in op de bevordering van openheid over psychische klachten (en aandoeningen) zodat mensen zo snel mogelijk steun of hulp kunnen ervaren en mogelijk verergering van klachten kan worden voorkomen. Vroegsignalering is van belang; daarom verspreiden we gericht kennis en handvatten onder scholen en scholieren. Ook zetten we vanuit de derde Landelijke agenda suïcidepreventie in op het verder implementeren van STORM (Strong Teens and Resilient Minds) op scholen; een lokale ketenaanpak, waarbij wordt ingezet op het vergroten van weerbaarheid van jongeren, vroege herkenning en behandeling van depressieve klachten en suïcidaliteit. Met het Meerjarenprogramma depressiepreventie wordt ingezet om het aantal depressies in onze samenleving terug te dringen maar ook met bijvoorbeeld het programma «Kansrijke start» wordt ingezet op een gezonde opvoeding, zowel fysiek als mentaal.
Vraag 271
Hoeveel kinderen en jongeren maken gebruik van de jeugdzorg en/of de jeugd-ggz?
Antwoord:
In 2020 ontvingen 417.000 jongeren jeugdzorg, inclusief jeugd-ggz. Cijfers met betrekking tot jeugdhulpgebruik zijn gepubliceerd in de CBS Jeugdmonitor. De cijfers over 2020 zijn nog voorlopig.
Vraag 272
Kunt u de uitgaven voor de jaren 2015 tot en met 2021 ten behoeve van de jeugdzorg en de jeugd-ggz op een rij zetten en naar de Kamer sturen?
Antwoord:
Het jeugdzorgbudget is een ongedeeld budget. Zowel de budgetten als de uitgaven aan de jeugd-ggz, als onderdeel van de jeugdzorg, is daardoor niet inzichtelijk.
Het budget voor jeugdhulp is onderdeel van de algemene uitkering van het gemeentefonds en valt daarmee onder de beleids- en bestedingsvrijheid van gemeenten. Daardoor is niet precies bekend wat de uitgaven van gemeenten aan de jeugdzorg zijn. Gemeenten hoeven hun uitgaven niet te verantwoorden. Wel dienen zij hun rekeningcijfers in het Iv3-systeem in te vullen. Hieronder volgt een overzicht van de uitgaven aan Jeugd en gecombineerd Wmo en Jeugd.
Vanwege de decentralisaties zijn per 2015 de Iv3-functies voor het sociaal domein gewijzigd. Een aantal nieuwe Iv3-functies betreft zowel de Wmo als Jeugd. Daarom is in de tabel vanaf 2015 een bedrag «onverdeeld Wmo en Jeugd» opgenomen.
Om beter aan te sluiten bij de gemeentelijke praktijk zijn per 2017 de Iv3-functies vervangen door Iv3-taakvelden. Door de overgang naar taakvelden vertegenwoordigen de bedragen niet meer hetzelfde als tot en met 2016. Ook wordt in tegenstelling tot en met 2016 de gemeentelijke overhead niet meer door de individuele gemeenten zelf opgesplitst en toegerekend aan de verschillende Iv3-functies, maar in zijn geheel door de gemeenten op een afzonderlijk taakveld voor de totale overhead geboekt. De gemeentelijke uitgaven aan Jeugd voor het jaar 2020 zijn gebaseerd op voorlopige cijfers, voor 2021 zijn deze nog niet bekend.
|
2015 |
€ 2.963 miljoen (Jeugd) en € 3.783 miljoen (onverdeeld Wmo en Jeugd) |
|
2016 |
€ 3.126 miljoen (Jeugd) en € 3.577 miljoen (onverdeeld Wmo en Jeugd) |
|
2017 |
€ 3.822 miljoen (Jeugd) en € 2.651 miljoen (onverdeeld Wmo en Jeugd) |
|
2018 |
€ 4.257 miljoen (Jeugd) en € 2.757 miljoen (onverdeeld Wmo en Jeugd) |
|
2019 |
€ 4.680 miljoen (Jeugd) en € 2.883 miljoen (onverdeeld Wmo en Jeugd) |
|
2020 |
€ 4.858 miljoen (Jeugd) en € 2.833 miljoen (onverdeeld Wmo en Jeugd) |
Bron: CBS, op basis van gemeentelijke rekeningcijfers Iv3 (Iv3: Informatie voor derden, het format voor gemeenten op basis van het Besluit begroting en verantwoording provincies en gemeenten). 2020 op basis van voorlopige cijfers.
Vraag 273
Zijn er wachtlijsten bij jeugdinstellingen en jeugdreclassering? Zo ja, wat is de omvang van deze wachtlijsten?
Antwoord:
Ja, er zijn wachtlijsten bij jeugdhulpaanbieders. Bij de jeugdreclassering is niet of nauwelijks sprake van wachtlijsten. Er bestaat op dit moment geen landelijk overzicht van de wachtlijsten bij jeugdhulpaanbieders of jeugdreclassering.
Op 22 april jl. heb ik met de VNG afspraken gemaakt over de inzet van extra middelen en maatregelen voor actuele problematiek. Onderdeel van deze afspraken is het krijgen van regionaal en landelijk inzicht en overzicht van wachttijden. In november verwacht ik hierover een eerste rapportage van het Ondersteuningsteam Zorg voor de Jeugd in samenwerking met het Ketenbureau i-Sociaal Domein, minimaal met betrekking tot het aanbod van specialistische hulp.
Vraag 274
Bij hoeveel gemeenten zijn er tekorten op de jeugdzorgbudgetten en wat is de totale omvang van deze tekorten?
Antwoord:
Eind 2020 is het onderzoek «stelsel in groei» opgeleverd waarin is gekeken naar het verschil tussen uitgaven en budget jeugd voor de jaren 2015–2019:
|
(in miljarden €)** |
2015 |
2016 |
2017 |
2018 |
2019 |
|---|---|---|---|---|---|
|
Budget gemeenten |
3,8 mld. |
3,7 mld. |
3,6 mld. |
3,7 mld. |
3,8 mld. |
|
Uitgaven gemeenten |
3,6 mld. |
3,8 mld. |
4,4/4,7 mld. |
4,9/5,2 mld. |
5,4/5,6 mld. |
|
Verschil (uitgaven MINUS budget) |
– 0,1/– 0,2 mld. |
0,1/0,2 mld. |
0,9/1,1 mld. |
1,2/1,5 mld. |
1,6/1,8 mld. |
Het budget voor jeugdhulp is sinds 2019 onderdeel van de algemene uitkering van het gemeentefonds en valt daarmee onder de beleids- en bestedingsvrijheid van gemeenten. Als gevolg van de beleids- en bestedingsvrijheid is niet te zeggen welk deel van het totale gemeentefonds door gemeenten besteed zal worden aan jeugdhulp, net als dat ook niet vast te stellen is hoeveel en welke gemeenten een tekort hebben.
Vraag 275
Hoeveel rechtszaken hebben jeugdzorgorganisaties aangespannen tegen gemeenten en in welke gemeenten?
Antwoord:
Het aantal rechtszaken dat jeugdzorgorganisaties tegen gemeenten hebben aangespannen of welke gemeenten betrokken zijn (geweest) bij dergelijke rechtszaken wordt door ons niet geregistreerd.
Vraag 276
Welke mogelijkheden zijn er om jeugdzorg te centraliseren?
Antwoord:
De meeste jeugdzorg wordt decentraal goed geleverd.
Bepaalde jeugdhulp komt echter zo weinig voor dat gemeenten die niet alleen kunnen organiseren. Om de continuïteit van specialistische jeugdhulp beter te borgen heeft het kabinet het Wetsvoorstel beschikbaarheid zorg voor jeugdigen in voorbereiding. In het wetsvoorstel wordt geregeld dat gemeenten binnen de jeugdhulpregio’s een samenwerkingsverband (Wet Gemeenschappelijke regelingen) oprichten voor het organiseren van specialistische jeugdhulp. De bedoeling is dat ze dit op basis van een regiovisie doen. In het wetsvoorstel wordt ook bepaald waarover er bovenregionale afstemming nodig is.
Een deel van de hoogspecialistische zorg wordt al landelijk georganiseerd door gemeenten via het Landelijk Transitie Arrangement. Het is aan het nieuwe kabinet om te beslissen of verdergaande landelijke sturing van schaarse, hoogspecialistische jeugdhulp nodig is.
Vraag 277
Waar wordt de € 1.314 miljard voor gebruikt die extra beschikbaar wordt gesteld voor gemeenten voor de jeugdzorg, en welk toezicht heeft de rijksoverheid op uitgaven op gemeentelijk niveau?
Antwoord:
De afgelopen jaren hebben gemeenten meer middelen dan hun beschikbare budget uitgegeven aan jeugdzorg. Deze extra middelen zijn ter compensatie, bovenop de eerder toegezegde € 300 miljoen voor 2022. Gemeenten ontvangen de aanvullende middelen via de algemene uitkering van het gemeentefonds en gemeenten zijn daarin vrij om te bepalen waaraan ze de middelen uitgeven. De gemeenteraad is verantwoordelijk voor het (toe)zicht hierop.
Vraag 278
Hoeveel kinderen zijn de afgelopen vijf jaar uithuisgeplaatst?
Antwoord:
Het Ministerie van JenV is verantwoordelijk voor uithuisplaatsingen.
Vraag 279
Wat is de totale omvang aan uitgaven aan maatschappelijke opvang? Kunt u een tabel naar de Kamer sturen van de totale uitgaven, afgezet tegen het aantal dak- en thuislozen sinds 2010?
Antwoord: De uitgaven voor maatschappelijke opvang maken deel uit van de totale uitgaven aan de Wmo. Gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijk gerealiseerde uitgaven. Dit Iv3-systeem kent een sterk geaggregeerd niveau en overlap met andere gemeentelijke taken, waardoor het gevraagde inzicht voor alleen maatschappelijke opvang niet kan worden gegeven.
Wel kan worden gemeld dat het budget voor maatschappelijke opvang via een decentralisatie-uitkering (onderdeel Gemeentefonds) aan 43 centrumgemeenten wordt verstrekt. Hieronder staat een tabel met de hoogte van de decentralisatie-uitkering maatschappelijke opvang vanaf 2010.
|
Jaar |
Decentralisatie-uitkering maatschappelijke opvang (afgerond op miljoen euro’s)1 |
|---|---|
|
2010 |
€ 308 miljoen |
|
2011 |
€ 307 miljoen |
|
2012 |
€ 299 miljoen |
|
2013 |
€ 301 miljoen |
|
2014 |
€ 299 miljoen |
|
2015 |
€ 385 miljoen |
|
2016 |
€ 385 miljoen |
|
2017 |
€ 385 miljoen |
|
2018 |
€ 385 miljoen |
|
2019 |
€ 385 miljoen |
|
2020 |
€ 385 miljoen |
|
2021 |
€ 385 miljoen |
Decentralisatie-uitkeringen hebben een eigen indexatiesystematiek voor loon-, prijs- en volumeontwikkelingen. Deze indexatie wordt toegevoegd aan de algemene uitkering en is daarom niet apart inzichtelijk.
Op 1 januari 2020 telde Nederland volgens het CBS naar schatting ruim 36 duizend dakloze mensen. Het totaal aantal dakloze mensen in Nederland sinds 2010 staat in onderstaande tabel. Cijfers over 2019 ontbreken; later dit najaar verwacht het CBS cijfers met de peildatum 1 januari 2021 te publiceren.
|
Jaar |
Aantal dakloze mensen, gegevens CBS |
|---|---|
|
2010 |
23.400 |
|
2011 |
24.300 |
|
2012 |
27.300 |
|
2013 |
24.700 |
|
2014 |
26.900 |
|
2015 |
30.900 |
|
2016 |
30.500 |
|
2017 |
34.500 |
|
2018 |
39.200 |
|
2019 |
|
|
2020 |
36.000 |
Vraag 280
Hoeveel opvangplekken zijn er voor gezinnen en is dit voldoende?
Antwoord:
Gemeenten zijn verantwoordelijk voor de opvang en begeleiding van mensen die de thuissituatie hebben verlaten en niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn verantwoordelijk voor het inkopen van voldoende opvangplekken, passend bij wat in hun regio noodzakelijk is. De capaciteit en het aantal opvanglocaties fluctueert daarmee en kan ook variëren door het jaar heen. Er is op dit moment geen structurele, centrale registratie van het aantal opvangplekken.
Wel wordt in het kader van het Actieprogramma Dak- en Thuisloze Jongeren en de brede aanpak van dakloosheid (Een (t)huis, een toekomst) gemonitord hoeveel opvangplekken er in totaal in Nederland zijn.30 Begin juli van dit jaar heb ik het rapport over het tweede half jaar van 2020 naar uw Kamer gestuurd.
De centrumgemeenten die gegevens hebben aangeleverd over het aantal opvangplekken laten zien dat er aan het einde van 2020 circa 3.000 directe opvangplekken waren, bijna 8.000 langdurige opvangplekken en ongeveer 1.000 winteropvangplekken. In de monitor dak- en thuisloosheid zijn op dit moment geen gegevens over opvangplekken voor gezinnen opgenomen.
Vraag 281
Hoeveel zwerfjongeren telt Nederland nu en hoeveel opvangplekken hebben wij voor deze zwerfjongeren?
Antwoord:
Het CBS schat dat op 1 januari 2020 ongeveer 8.500 jongeren van 18–27 jaar in Nederland dak- of thuisloos waren. Dit is een lichte daling ten opzichte van 1 januari 2018, toen de schatting van het CBS uitkwam op 9.400 jongeren tussen 18 en 27 jaar. Er is geen landelijk beeld van het aantal dak- en thuisloze jongeren onder de 18 jaar.
Gemeenten zijn verantwoordelijk voor de opvang en begeleiding van mensen die de thuissituatie hebben verlaten en niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn verantwoordelijk voor het inkopen van voldoende opvangplekken, passend bij wat in hun regio noodzakelijk is. De capaciteit en het aantal opvanglocaties fluctueert daarmee en kan ook variëren door het jaar heen. Er is geen centrale registratie van het aantal opvanglocaties of het aantal opvangplekken. Wel is in het kader van het Actieprogramma Dak- en Thuisloze Jongeren en de brede aanpak van dakloosheid (Een (t)huis, een toekomst) in 2020 en 2021 gemonitord hoeveel dak- en thuisloze mensen (incl. jongeren) en opvangplekken er zijn. Zie de laatste rapportage Monitor dak- en thuisloosheid | Rapport | Rijksoverheid.nl en beantwoording vraag 280.
Vraag 282
In welk begrotingsartikel staat het actieprogramma Dak- en thuisloze jongeren? Hoe werden de beschikbare € 200 miljoen verdeeld (waar ging dit geld naartoe)?
Antwoord:
Het actieprogramma dak- en thuisloze jongeren valt onder begrotingsartikel 3 Langdurige zorg en ondersteuning. Gemeenten ontvangen structureel middelen voor maatschappelijke opvang van dak- en thuislozen. Het gaat in totaal om € 385 miljoen euro. Daarnaast is incidenteel € 100 miljoen euro voor 2020 en 2021 beschikbaar gesteld voor de huisvesting van kwetsbare groepen en heeft het kabinet heeft voor de jaren 2020 en 2021 incidenteel € 200 miljoen extra beschikbaar gesteld voor de brede aanpak van dak- en thuisloosheid. Deze middelen zijn niet specifiek voor jongeren bedoeld. Alle 43 regio’s maatschappelijke opvang en beschermd wonen hebben regionale plannen gemaakt. In 2020 is een bedrag van € 73 miljoen aan gemeenten verstrekt. In 2021 was € 123 miljoen voor gemeenten beschikbaar. Deze middelen zijn naar gemeenten gegaan om de regionale plannen op het gebied van dak- en thuisloosheid (versneld) ten uitvoer te brengen. Met de resterende middelen (€ 4 miljoen) wordt onder andere het ondersteuningsaanbod aan gemeenten, de maatschappelijke kosten-batenanalyse en monitoring gefinancierd.
Vraag 283
Zijn er voor zwerfjongeren en daklozen voldoende aansluitingsmogelijkheden naar werk, wonen en zorg? Wat is hiervan de huidige capaciteit?
Antwoord:
Hierover is geen landelijk beeld beschikbaar. Gemeenten zijn verantwoordelijk voor de opvang en begeleiding van mensen die de thuissituatie hebben verlaten en niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn ook verantwoordelijk voor de aansluitingsmogelijkheden naar werk, wonen en zorg. Zowel in de meerjarenagenda beschermd wonen en maatschappelijke opvang, als in het Actieprogramma Dak- en Thuisloze Jongeren en de brede aanpak van dakloosheid (Een (t)huis, een toekomst) is dit een belangrijk uitgangspunt en ondersteun ik gemeenten bij de realisatie hiervan.
Vraag 284
Wat is de voortgang van het programma Dak- en thuisloze jongeren?
Antwoord:
Voor een uitgebreide stand van zaken verwijs ik u graag naar de voortgangsrapportage die voor de zomer naar uw Kamer is verstuurd: Kamerbrief over Voortgangsrapportage beschermd wonen en maatschappelijke opvang | Kamerstuk | Rijksoverheid.nl. De 14 pilotgemeenten van het actieprogramma Dak- en thuisloze jongeren werken hard om de doelstelling van het programma te halen, namelijk een forse teruggang van het aantal dakloze jongeren en een sterk verbeterde uitvoeringspraktijk om jongeren te helpen. Uit gesprekken met deze gemeenten en met jongeren zelf blijkt dat vooruitgang geboekt wordt met een integrale aanpak waarbij jongeren effectiever geholpen worden. Vanuit de individuele casuïstiek is door gemeenten, het Instituut voor Publieke Waarden en maatschappelijke partners gewerkt aan structurele oplossingsrichtingen op thema’s zoals inkomen en schulden, en de overgang van 18- naar 18+. Verder worden grote stappen gezet als het gaat om de regie, waarbij er één duidelijk aanspreekpunt is die de jongeren ondersteunt en overzicht houdt op alle gebieden waarop ondersteuning moet worden geregeld: zorg, wonen, schulden, werk of opleiding en support. De verbeterde uitvoeringspraktijk is essentieel om jongeren snel op de rit te krijgen. Ook de impuls van € 200 miljoen voor de brede aanpak dak- en thuisloosheid helpt gemeenten om de ambities van het actieprogramma dak- en thuisloze jongeren te verwezenlijken.
Vraag 285
Hoeveel dak- en thuisloze jongeren zijn al geholpen als gevolg van het programma Dak- en thuisloze jongeren?
Antwoord:
Bij de veertien pilotgemeenten die meedoen met het actieprogramma heeft over het jaar 2019 een nulmeting plaatsgevonden. Toen waren in totaal 3.913 jongeren in beeld bij deze gemeenten. Over het tweede halfjaar van 2020 zijn in de veertien pilotgemeenten 4.123 jongere dak- en thuisloze jongeren in beeld. Voor een meer gedetailleerd inzicht in de monitor en de voortgang van het actieprogramma verwijs ik u graag naar de meest recente voortgangsrapportage die voor de zomer met uw Kamer is gedeeld.
Vraag 286
Welke acties worden ondernomen om de overgang van 18- naar 18+ binnen de maatschappelijke opvang te verbeteren?
Antwoord:
Bij de maatschappelijke opvang worden jongeren opgevangen van 18 jaar en ouder. Jongeren maken bij problematiek tot 18 jaar gebruik van jeugdhulp vanuit de Jeugdwet. Na de 18e verjaardag kan sprake zijn van begeleiding vanuit de Wmo, behandeling vanuit Zvw in geval van GGZ-problematiek, of van langdurige zorg vanuit de Wlz. In het uiterste geval, wanneer een jongere dakloos raakt, kan deze een beroep doen op de maatschappelijk opvang. We streven er in twee actieprogramma’s juist naar om uitval en een gang naar de maatschappelijke opvang te voorkomen:
• Vanuit het Actieprogramma Zorg voor de Jeugd is een van de doelstellingen om jongeren in kwetsbare posities beter op weg te helpen zelfstandig te worden.
• Ook vanuit het Actieprogramma dak- en thuisloze jongeren (18–27 jaar) wordt aandacht besteed aan de overgang 18-/18+ om de instroom van jongvolwassenen in de opvang te voorkomen. In de 14 pilotgemeenten die zich hebben gecommitteerd aan de ambitie een forse vermindering van het aantal dak- en thuisloze jongeren te bewerkstelligen, is de integrale ondersteuning op alle leefgebieden en de inzet van een jongerenregisseur daarom expliciet onderdeel van beleid en werkwijze (zie ook het antwoord op vraag 284).
Vraag 287
Hoeveel locaties maatschappelijke opvang zijn er in Nederland?
Antwoord:
Gemeenten zijn verantwoordelijk voor de opvang en begeleiding van mensen die de thuissituatie hebben verlaten en niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn verantwoordelijk voor het inkopen van voldoende opvangplekken, passend bij wat in hun regio noodzakelijk is. De capaciteit en het aantal opvanglocaties fluctueert daarmee en kan ook variëren door het jaar heen. Er is op dit moment geen structurele, centrale registratie van het aantal opvangplekken.
Wel wordt in het kader van het Actieprogramma Dak- en Thuisloze Jongeren en de brede aanpak van dakloosheid (Een (t)huis, een toekomst) gemonitord hoeveel opvangplekken er in totaal in Nederland zijn.31 Begin juli van dit jaar heb ik het rapport over het tweede half jaar van 2020 naar uw Kamer gestuurd. De centrumgemeenten die gegevens hebben aangeleverd over het aantal opvangplekken laten zien dat er aan het einde van 2020 circa 3.000 directe opvangplekken waren, bijna 8.000 langdurige opvangplekken en ongeveer 1.000 winteropvangplekken.
Vraag 288
Wat zijn de maatschappelijke én financiële baten in het investeren in het (voorkomen/oplossen van) dak- en thuisloosheid?
Antwoord:
In Een (t)huis, een toekomst worden de maatschappelijke kosten en baten van aanpakken binnen de thema’s preventie, vernieuwing van de opvang en wonen met begeleiding in beeld gebracht. Onderzoeksbureau Cebeon voert in samenwerking met XpertiseZorg en Impuls acht maatschappelijke kosten batenanalyses (MKBA) uit. In mijn voortgangsrapportage mo/bw van 8 juli 202132 heb ik uw Kamer geïnformeerd over een aantal voorlopige conclusies, zoals dat één euro investeren in het mogelijk maken van «wonen bij burgers» ongeveer 4 à 6 euro kan opleveren. Ook de aanpakken «kleinschalig opvangen» en «inzet van ervaringsdeskundige ondersteuning» zagen positieve (im)materiële baten. Er worden onder andere kosten bespaard bij het voorkomen van huisuitzettingen, in de opvang, begeleiding en doordat de hogere kwaliteit van leven tot meer gezonde levensjaren leidt. Binnenkort worden deze rapportages en een tweetal rapportages over het «Anders inrichten van de nachtopvang» en «Wonen Plus; woonplekken met begeleiding wonen/werken voor jongeren» definitief opgeleverd. Eind dit jaar volgt nog een rapportage over vroegtijdige signalering en aanpak van schulden en verschijnen nog twee MKBA’s waarvan het onderwerp in overleg met centrumgemeenten zal worden bepaald.
Vraag 289
Hoeveel locaties opvang voor vrouwen zijn er in Nederland?
Antwoord:
Er is een landelijk dekkend stelsel van vrouwenopvang met landelijke toegankelijkheid. De 35 centrumgemeenten vrouwenopvang hebben hiervoor, mede namens hun regiogemeenten, opvangplaatsen beschikbaar op 22 opvanglocaties. Het aanbod vanuit deze opvanglocaties varieert van crisisbedden en safe houses (bij ernstige bedreiging) tot ambulante hulpverlening.
Vraag 290
Hoeveel opvanglocaties zijn er totaal in Nederland?
Antwoord:
Gemeenten zijn verantwoordelijk voor de opvang en begeleiding van mensen die de thuissituatie hebben verlaten en niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn verantwoordelijk voor het inkopen van voldoende opvangplekken, passend bij wat in hun regio noodzakelijk is. De capaciteit en het aantal opvanglocaties fluctueert daarmee en kan ook variëren door het jaar heen. Er is op dit moment geen structurele, centrale registratie van het aantal opvangplekken.
Wel wordt in het kader van het Actieprogramma Dak- en Thuisloze Jongeren en de brede aanpak van dakloosheid (Een (t)huis, een toekomst) gemonitord hoeveel opvangplekken er in totaal in Nederland zijn.33 Begin juli van dit jaar heb ik het rapport over het tweede half jaar van 2020 naar uw Kamer gestuurd. De centrumgemeenten die gegevens hebben aangeleverd over het aantal opvangplekken laten zien dat er aan het einde van 2020 circa 3.000 directe opvangplekken waren, bijna 8.000 langdurige opvangplekken en ongeveer 1.000 winteropvangplekken.
Vraag 291
Hoeveel maatschappelijke opvang en vrouwencentra hebben te maken met wachtlijsten en hoe lang zijn deze wachtlijsten?
Antwoord:
Gemeenten zijn verantwoordelijk voor de opvang en begeleiding van mensen die de thuissituatie hebben verlaten en niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn verantwoordelijk voor het inkopen van voldoende opvangplekken, passend bij wat in hun regio noodzakelijk is. De capaciteit en het aantal opvanglocaties fluctueert daarmee en kan ook variëren door het jaar heen. Er is op dit moment geen structurele, centrale registratie van wachtlijsten in de maatschappelijke opvang en de vrouwenopvang.
Wel zijn in het kader van het Actieprogramma Dak- en Thuisloze Jongeren en de brede aanpak van dakloosheid (Een (t)huis, een toekomst) de wachttijden maatschappelijke opvang in kaart gebracht.34 Uit de monitor dak- en thuisloosheid blijkt dat het gemiddelde aantal weken tussen de meldingsdatum en start van de langdurige opvang negen weken is, maar er zijn grote verschillen tussen gemeenten.
Voor de vrouwenopvang zijn geen signalen dat sprake is van (structurele) wachtlijsten. Vorig jaar is er vanuit het Rijk € 14 miljoen per jaar structureel extra beschikbaar gekomen voor gemeenten om knelpunten in de in- door- en uitstroom van de vrouwenopvang aan te pakken.
Vraag 292
Hoeveel mensen maakten in 2020 gebruik van de maatschappelijke opvang vanwege dak- of thuisloosheid?
Antwoord:
Gemeenten zijn verantwoordelijk voor de opvang en begeleiding van mensen die de thuissituatie hebben verlaten en niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn verantwoordelijk voor het inkopen van voldoende opvangplekken, passend bij wat in hun regio noodzakelijk is. De capaciteit en het aantal opvanglocaties fluctueert daarmee en kan ook variëren door het jaar heen. Er is op dit moment geen structurele, centrale registratie van hoeveel mensen gebruik maken van de maatschappelijke opvang.
Wel wordt in het kader van het Actieprogramma Dak- en Thuisloze Jongeren en de brede aanpak van dakloosheid (Een (t)huis, een toekomst) gemonitord hoeveel opvangplekken er in totaal in Nederland zijn.35 Begin juli van dit jaar heb ik het rapport over het tweede half jaar van 2020 naar uw Kamer gestuurd. De centrumgemeenten die gegevens hebben aangeleverd over het aantal opvangplekken laten zien dat er aan het einde van 2020 circa 3.000 directe opvangplekken waren, bijna 8.000 langdurige opvangplekken en ongeveer 1.000 winteropvangplekken.
Vraag 293
Wat is de huidige capaciteit voor opvangcentra, welke tekorten zijn er en in welke regio’s?
Antwoord:
Gemeenten zijn verantwoordelijk voor de opvang en begeleiding van mensen die de thuissituatie hebben verlaten en niet in staat zijn zich op eigen kracht te handhaven in de samenleving. Zij zijn verantwoordelijk voor het inkopen van voldoende opvangplekken, passend bij wat in hun regio noodzakelijk is. De capaciteit en het aantal opvanglocaties fluctueert daarmee en kan ook variëren door het jaar heen. Er is op dit moment geen structurele, centrale registratie van het aantal opvangplekken en eventuele tekorten per regio.
Wel wordt in het kader van het Actieprogramma Dak- en Thuisloze Jongeren en de brede aanpak van dakloosheid (Een (t)huis, een toekomst) gemonitord hoeveel opvangplekken er in totaal in Nederland zijn.36 Begin juli van dit jaar heb ik het rapport over het tweede half jaar van 2020 naar uw Kamer gestuurd. De centrumgemeenten die gegevens hebben aangeleverd over het aantal opvangplekken laten zien dat er aan het einde van 2020 circa 3.000 directe opvangplekken waren, bijna 8.000 langdurige opvangplekken en ongeveer 1.000 winteropvangplekken.
Vraag 294
Welke resultaten zijn in 2020 en 2021 behaald met de aanpak van dak- en thuisloosheid? Hoeveel daklozen zijn inmiddels geholpen? Hoe zit dit precies met jongeren?
Antwoord:
Voor een uitgebreide stand van zaken verwijs ik u graag naar de voortgangsrapportage mo/bw die op 8 juli 2021 naar uw Kamer is verzonden37. Eind dit jaar lopen Een (t)huis, een toekomst en het Actieprogramma Dak- en Thuisloze Jongeren af. Ik verwacht uw Kamer eind dit jaar, met behulp van o.a. de Monitor Dak- en Thuisloosheid een overzicht te kunnen bieden van de resultaten die geboekt zijn op de geformuleerde doelstellingen. Voor uw vraag over jongeren verwijs ik ook naar de beantwoording van de vragen 284 en 285.
Vraag 295
Hoeveel extra woonplekken zijn inmiddels gerealiseerd voor dak- en thuislozen?
Antwoord:
Een (t)huis, een toekomst kent de ambitie om voor 1 januari 2022, 10.000 extra woonplekken voor dak- en thuisloze mensen te realiseren. Uit de Monitor Dak- en Thuisloosheid blijkt dat gemeenten in jaar 1 (tot eind 2020) ongeveer de helft van de door hen geambieerde woonplekken hebben kunnen verwezenlijken (ruim 2.200 van de ongeveer 4.500). Verder blijkt uit deze én de Corporatiemonitor Dakloosheid van Aedes dat woningcorporaties in 2020 ongeveer 4.000–4.500 dak- en thuisloze mensen hebben gehuisvest. Momenteel wordt ten behoeve van de Monitor Dak- en Thuisloosheid bij de gemeenten uitgevraagd wat het aantal gerealiseerde plekken tot 1 juli van dit jaar is. Het resultaat van deze uitvraag wordt meegezonden met de voortgangsrapportage mo/bw die eind dit jaar naar uw Kamer zal worden verzonden.
Vraag 296
Hoe heeft de groei van de collectieve zorguitgaven zich ontwikkeld ten opzichte van de groei van de economie in de afgelopen 15 jaar?
Antwoord:
In onderstaande tabel zijn de jaarlijkse groei van de uitgaven onder het BKZ/UPZ en de groei van het BBP weer gegeven. Bij de beoordeling van deze cijfers is van belang dat de groei van de zorguitgaven wordt beïnvloed door wijzigingen in de definitie van de zorguitgaven onder het BKZ/UPZ (zoals de overheveling van grote delen van de Wmo en de jeugdzorg uit het UPZ in 2019) en door statistische vertekeningen, zoals in 2021 de statistische verlaging van de uitgaven vanwege de nieuwe bekostigingssystematiek in de ggz.
|
Basisjaar 2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
|
|---|---|---|---|---|---|---|---|---|---|
|
Netto zorguitgaven (€) |
44,5 |
47,3 |
52,6 |
56,3 |
59,4 |
61,3 |
64,3 |
64,2 |
64,2 |
|
Groei van de netto zorguitgaven (€) |
2,8 |
5,3 |
3,7 |
3,1 |
1,9 |
3,0 |
– 0,1 |
0,0 |
|
|
Groei van de netto zorguitgaven (%) |
6,3% |
11,2% |
7,0% |
5,5% |
3,2% |
4,9% |
– 0,2% |
0,0% |
|
|
BBP (€) |
584,5 |
619,2 |
647,2 |
624,8 |
639,2 |
650,4 |
653,0 |
660,5 |
671,6 |
|
Groei BBP (€) |
34,7 |
28,0 |
– 22,4 |
14,4 |
11,2 |
2,6 |
7,5 |
11,1 |
|
|
Groei BBP (%) |
5,9% |
4,5% |
– 3,5% |
2,3% |
1,8% |
0,4% |
1,1% |
1,7% |
|
2015 |
2016 |
20171 |
20181 |
2019 |
2020 |
20212 |
Gemiddelde 2007–2021 |
|---|---|---|---|---|---|---|---|
|
63,7 |
65,9 |
62,7 |
65,7 |
69,9 |
74,0 |
76,0 |
63,2 |
|
– 0,5 |
2,2 |
– 3,2 |
3,0 |
4,2 |
4,1 |
2,0 |
2,1 |
|
– 0,8% |
3,5% |
– 4,9% |
4,8% |
6,4% |
5,9% |
2,7% |
3,7% |
|
690,0 |
708,3 |
738,1 |
774,0 |
813,1 |
800,1 |
849,7 |
702,6 |
|
18,4 |
18,3 |
29,8 |
35,9 |
39,1 |
– 13,0 |
49,6 |
17,7 |
|
2,7% |
2,7% |
4,2% |
4,9% |
5,1% |
– 1,6% |
6,2% |
2,6% |
Bron: VWS-cijfers en MEV 2022.
Dit betreft de netto zorguitgaven exclusief de rijksbijdrage Wmo (met uitzondering van beschermd wonen) en jeugd in 2017 en 2018. Omdat deze vanaf 2019 geen onderdeel meer uitmaken van de netto zorguitgaven is deze correctie nodig om vergelijkbare cijfers te presenteren voor de kabinetsperiode 2017–2021.
De zorguitgaven zijn in 2021 gecorrigeerd als gevolg van de technische correctieboeking van de schadelastdip ggz van –€ 1,2 miljard. Per 1 januari 2022 wordt een nieuw bekostigingsmodel voor de ggz ingevoerd. In dit nieuwe model wordt voor de bekostiging niet meer gewerkt met DBC’s en komt er een aparte bekostiging voor de basis-ggz. De DBC’s die worden geopend in 2021 worden derhalve uiterlijk 31-12-2021 afgesloten; dit geldt ook voor de huidige bekostiging van de basis-ggz. Hierdoor is er in 2021 om technisch-administratieve redenen sprake van eenmalig lagere zorguitgaven in termen van schadelast. Deze technische aanpassing heeft geen gevolgen voor de hoeveelheid ggz die feitelijk kan worden geleverd of op de omzetten van zorgaanbieders. Er is geen sprake van een bezuiniging. Deze technische bijstelling heeft dan ook geen gevolgen voor het EMU-saldo en geen invloed op de premiehoogte.
Vraag 297
Hoe heeft de groei van de niet-collectieve zorguitgaven zich ontwikkeld ten opzichte van de groei van de economie in de afgelopen 15 jaar?
Antwoord:
In de niet-collectieve zorguitgaven kunnen de volgende financieringsbronnen worden onderscheiden, elk met een eigen groei:
• Aanvullende zorgverzekering
• Eigen risico Zvw en eigen bijdragen Wlz/Wmo
• Directe eigen betalingen
Voor de groei van de economie wordt doorgaans het Bruto binnenlands product (Bbp) gebruikt.
Onderstaande tabel toont op basis van CBS-cijfers de groei van de niet-collectieve zorguitgaven resp. van het Bbp, in absolute bedragen en als index [2006=100]. Ter referentie staat ook het totaal van alle financieringsbronnen erbij.
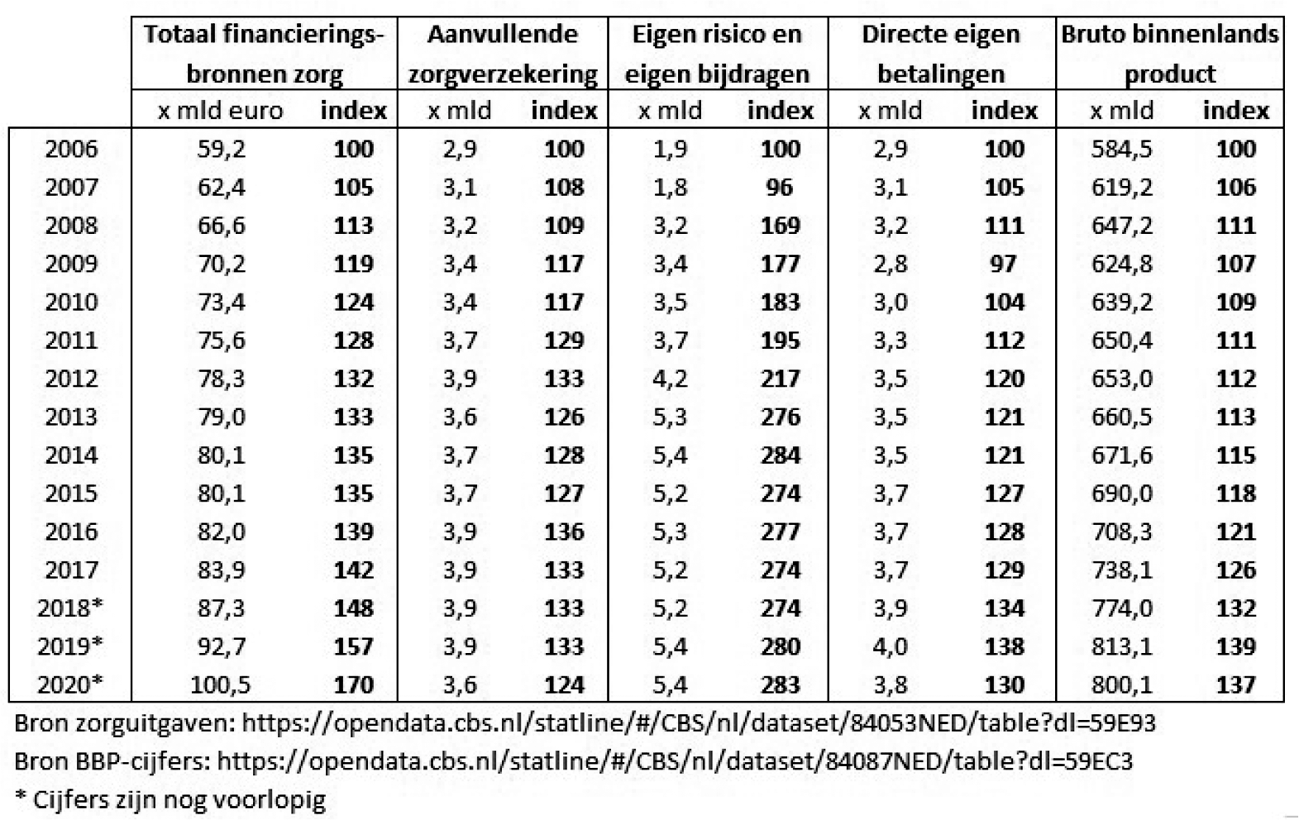
De conclusies zijn dat:
1. het totaal van de niet-collectieve uitgaven is gestegen van € 7,7 miljard in 2006 naar 12,8 miljard in 2020. Uitgedrukt als indexcijfer is dit een groei van 100 (in 2006) naar 166 (2020). Daarmee ligt de groei van de niet-collectieve uitgaven in lijn met de groei van de totale zorguitgaven;
2. de groei van de niet-collectieve uitgaven, gelijk de groei van de totale zorguitgaven, veel sterker is gestegen dan die van het Bbp;
3. de groei van de uitgaven aan aanvullende zorgverzekering resp. van de direct eigen betalingen over een periode van 15 jaar in lijn liggen met die van het Bbp;
4. de groei van het eigen risico en eigen bijdragen tot 2014 veel hoger was dan die van het BBP, maar daarna is teruggebracht tot nagenoeg nul. Over de hele periode van 15 jaar is deze financieringsbron wel sterker gestegen dan het Bbp. Veel huishoudens zijn echter via de zorgtoeslag gecompenseerd voor deze groei. Deze compensatie is niet meegenomen in de cijfers van de tabel.
Vraag 298
Welk percentage van de groei van de collectieve zorguitgaven, zoals begroot voor 2022, komt puur op het conto van de vergrijzing?
Antwoord:
In de begroting is rekening gehouden met de groei van de uitgaven op grond van demografie van 1,3% op basis van de ramingen van het CPB. Dit komt neer op een groei van de netto UPZ-uitgaven met circa € 1,0 miljard van 2021 op 2022 (ofwel circa 17% van de groei van € 6 miljard).
Vraag 299
Welk percentage van de groei van de collectieve zorguitgaven, zoals begroot voor 2022, komt puur op het conto van geneesmiddelen?
Antwoord:
De bruto UPZ-uitgaven stijgen (na verwerking van de hogere arbeidskosten) van 2021 op 2022 met € 6,1 miljard.
De kosten van geneesmiddelen betreffen deels de kosten van apotheekzorg en deels de kosten van intramurale geneesmiddelen (maken onderdeel uit van de uitgaven voor medisch specialistische zorg).
De kosten van apotheekzorg stijgen (als ook rekening wordt gehouden met prijsstijgingen) met circa € 150 miljoen. De kosten van intramurale geneesmiddelen staan niet separaat in de begroting. Indien de gemiddelde groei van de intramurale geneesmiddelen in de jaren 2016–2020 (8%) zich doorzet, bedraagt de groei in 2022 grofweg € 200 miljoen.
De kosten van geneesmiddelen stijgen daarmee in totaal circa € 350 miljoen ofwel circa 6% van de totale groei van de uitgaven.
Vraag 300
Welk percentage van de groei van de collectieve zorguitgaven, zoals begroot voor 2022, puur op het conto van bureaucratie, overhead en verspilling?
Antwoord:
Dit is niet bekend. Er bestaat geen eenduidige definitie of meting van de omvang van de bureaucratie in Nederland.
Vraag 301
Hoeveel procent van hun besteedbaar inkomen waren mensen met een minimum inkomen gemiddeld in 2020 kwijt aan eigen betalingen in de zorg, en hoeveel procent wordt dat in 2022?
Antwoord:
Het bedrag dat burgers kwijt zijn aan eigen betalingen varieert sterk met hun gezondheid. Burgers met een zeer goede gezondheid maken niet of nauwelijks gebruik van de zorg. Hun eigen betalingen zijn dan ook zeer laag of nul. Burgers met een gemiddelde gezondheid maken een deel van het eigen risico Zvw vol, maar doen geen beroep op Wmo- of Wlz-zorg. Burgers met een slechte gezondheid maken veelal het eigen risico Zvw vol. Een flink deel van deze groep maakt ook gebruik van Wmo-ondersteuning (waar een abonnementstarief geldt). Een deel van deze groep maakt naast Zvw-zorg gebruik van Wlz-zorg waar ze een inkomensafhankelijke bijdrage voor betalen.
De gemiddelde eigen betalingen (eigen risico Zvw plus eigen bijdragen Wlz) bedragen in 2020 respectievelijk 2022 € 360 en € 373.
In de onderstaande tabellen zijn de eigen betalingen uitgedrukt als percentage van het besteedbaar inkomen van een alleenstaande (zonder kinderen) met een gemiddeld eigen risico (en geen Wlz en/of Wmo-zorg, en dus een bescheiden eigen bijdrage) en voor een persoon die gebruik maakt van intramurale Wlz-zorg (met daardoor een hoge eigen bijdrage).
Huishoudens met een laag inkomen worden via de zorgtoeslag deels gecompenseerd voor het eigen risico. Een alleenstaande met een minimumloon (wml) en een gemiddeld eigen risico betaalt weliswaar 1,2% van zijn besteedbaar inkomen aan eigen betalingen maar daarvan wordt ongeveer driekwart gecompenseerd middels de zorgtoeslag. Daardoor zijn de «netto» eigen betalingen 0,3%.
Tabel: Eigen betalingen als percentage van besteedbaar inkomen voor een persoon met alleen een gemiddeld eigen risico.
Tabel: Eigen betalingen als percentage van besteedbaar inkomen voor een persoon die het eigen risico volmaakt en daarnaast de hoge eigen bijdrage voor intramurale Wlz-zorg betaalt.
Vraag 302
Hoeveel procent van hun besteedbaar inkomen waren mensen met een modaal inkomen gemiddeld in 2020 kwijt aan eigen betalingen in de zorg, en hoeveel procent wordt dat in 2022?
Antwoord:
Zie het antwoord op vraag 301 en meer specifiek de kolom «modaal».
Vraag 303
Hoeveel procent van hun besteedbaar inkomen waren mensen met een inkomen van tweemaal modaal gemiddeld kwijt in 2020 aan eigen betalingen in de zorg en hoeveel procent wordt dat in 2022?
Antwoord:
Zie het antwoord op vraag 301 en meer specifiek de kolom «2x modaal».
Vraag 304
Hoeveel procent van hun besteedbaar inkomen waren mensen met een inkomen van driemaal modaal gemiddeld kwijt in 2020 aan eigen betalingen in de zorg en hoeveel procent wordt dat in 2022?
Antwoord:
Zie het antwoord op vraag 301 en meer specifiek de kolom «3x modaal».
Vraag 305
Hoeveel procent van hun besteedbaar inkomen waren mensen met een hoog inkomen gemiddeld in 2020 kwijt aan eigen betalingen in de zorg, en hoeveel procent was dat in 2020?
Antwoord:
Het bedrag dat burgers kwijt zijn aan eigen betalingen varieert sterk met hun gezondheid. Burgers met een zeer goede gezondheid maken niet of nauwelijks gebruik van de zorg. Hun eigen betalingen zijn dan ook zeer laag of nul. Burgers met een gemiddelde gezondheid maken een deel van het eigen risico Zvw vol, maar doen geen beroep op Wmo- of Wlz-zorg. Burgers met een slechte gezondheid maken veelal het eigen risico Zvw vol. Een flink deel van deze groep maakt ook gebruik van Wmo-ondersteuning (waar een abonnementstarief geldt). Een deel van deze groep maakt naast Zvw-zorg gebruik van Wlz-zorg waar ze een inkomensafhankelijke bijdrage voor betalen.
De gemiddelde eigen betalingen (eigen risico Zvw plus eigen bijdragen Wlz) bedragen in 2020 respectievelijk 2022 € 360 en € 373.
In de onderstaande tabellen zijn de eigen betalingen uitgedrukt als percentage van het besteedbaar inkomen van een alleenstaande (zonder kinderen) met een gemiddeld eigen risico (en geen Wlz en/of Wmo-zorg, en dus een bescheiden eigen bijdrage) en voor een persoon die gebruik maakt van intramurale Wlz-zorg (met daardoor een hoge eigen bijdrage).
Huishoudens met een laag inkomen worden via de zorgtoeslag deels gecompenseerd voor het eigen risico. Een alleenstaande met een minimumloon (wml) en een gemiddeld eigen risico betaalt weliswaar 1,2% van zijn besteedbaar inkomen aan eigen betalingen maar daarvan wordt ongeveer driekwart gecompenseerd middels de zorgtoeslag. Daardoor zijn de «netto» eigen betalingen 0,3%.
Tabel: Eigen betalingen als percentage van besteedbaar inkomen voor een persoon met alleen een gemiddeld eigen risico.
Tabel: Eigen betalingen als percentage van besteedbaar inkomen voor een persoon die het eigen risico volmaakt en daarnaast de hoge eigen bijdrage voor intramurale Wlz-zorg betaalt.
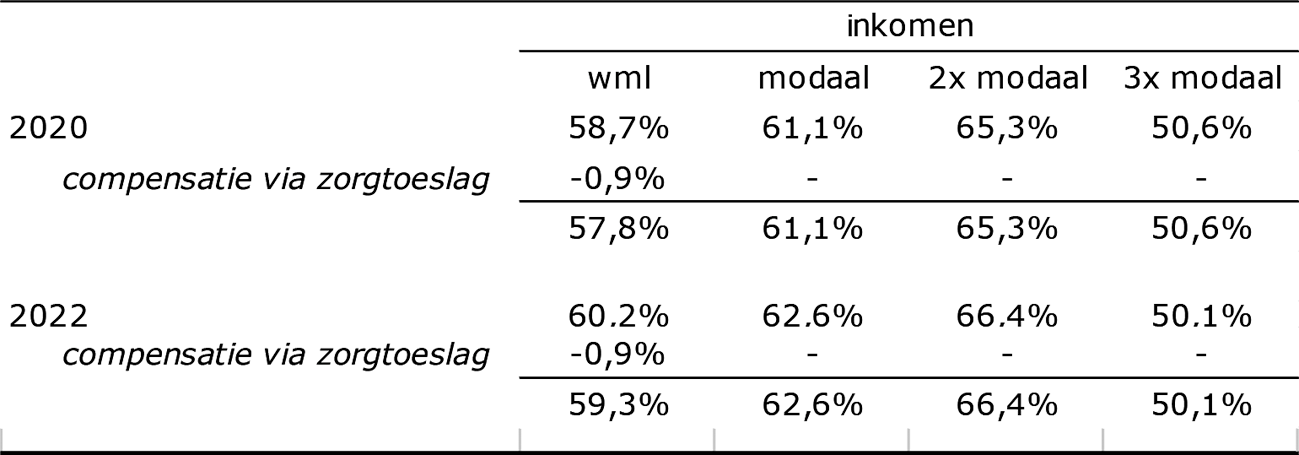
Vraag 306
Wat is een alleenstaande in de bijstand gemiddeld kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
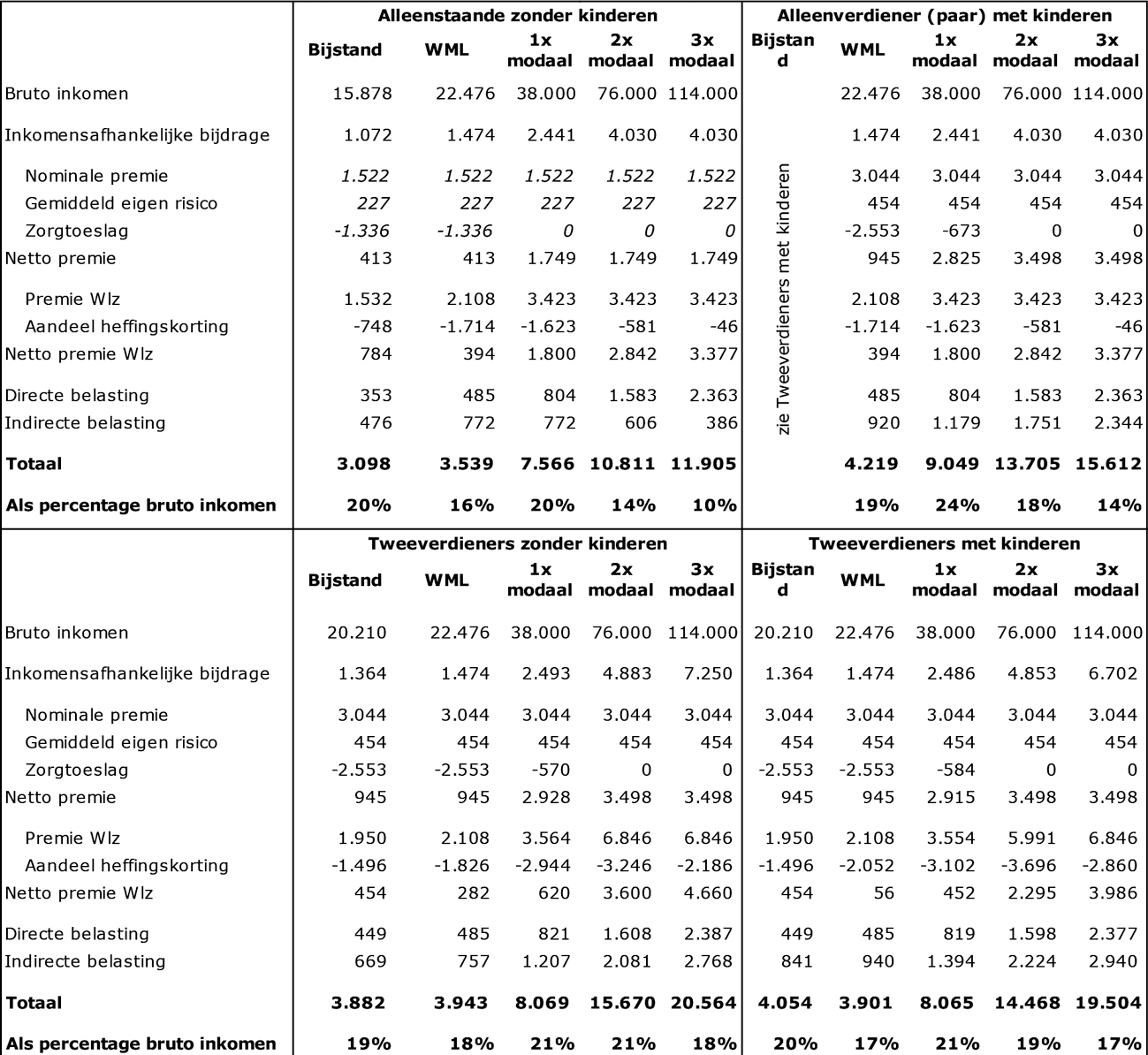
Vraag 307
Wat is een alleenstaande met een minimuminkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.

Vraag 308
Wat is een alleenstaande met een modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
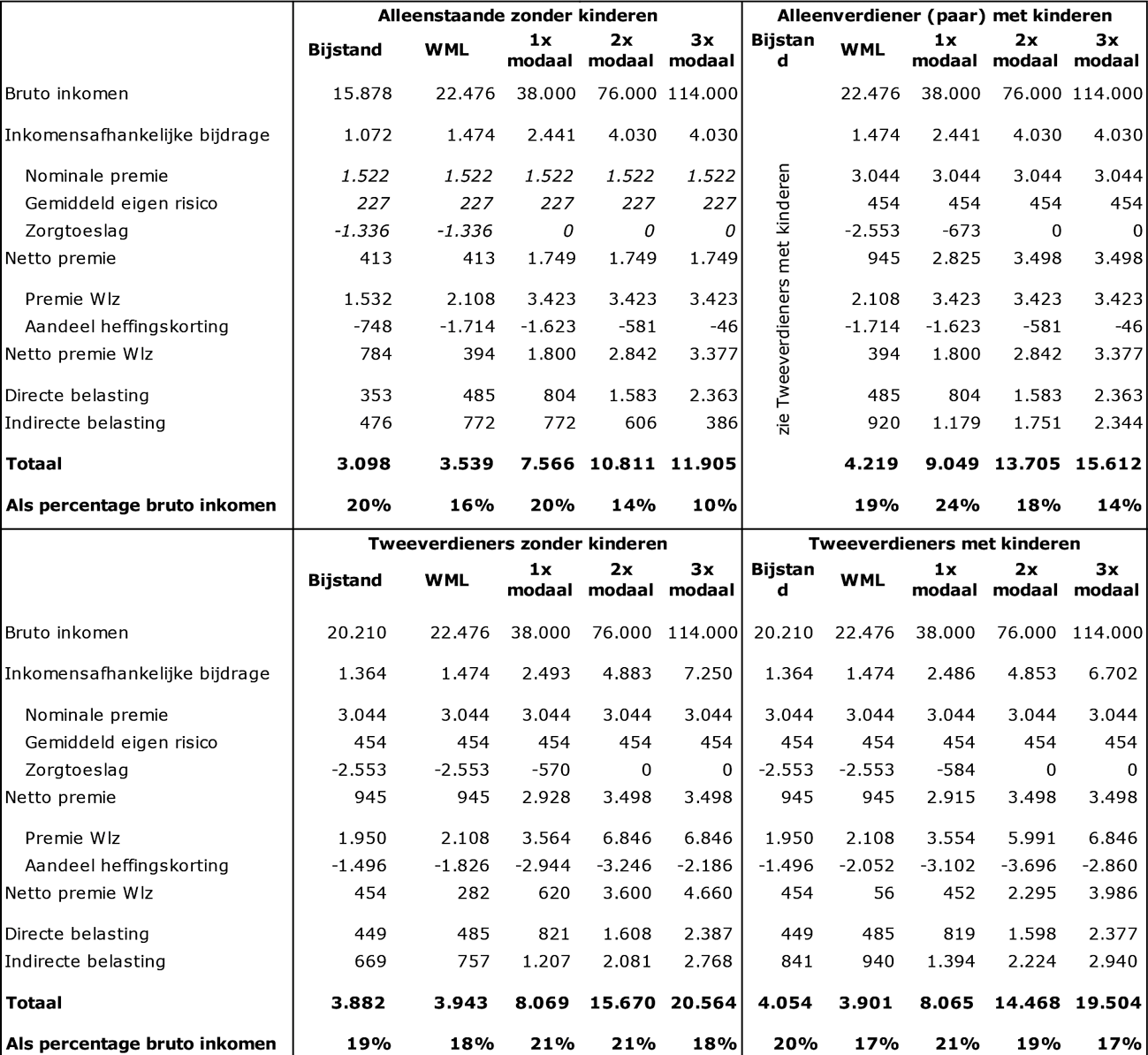
Vraag 309
Wat is een alleenstaande met een twee keer modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
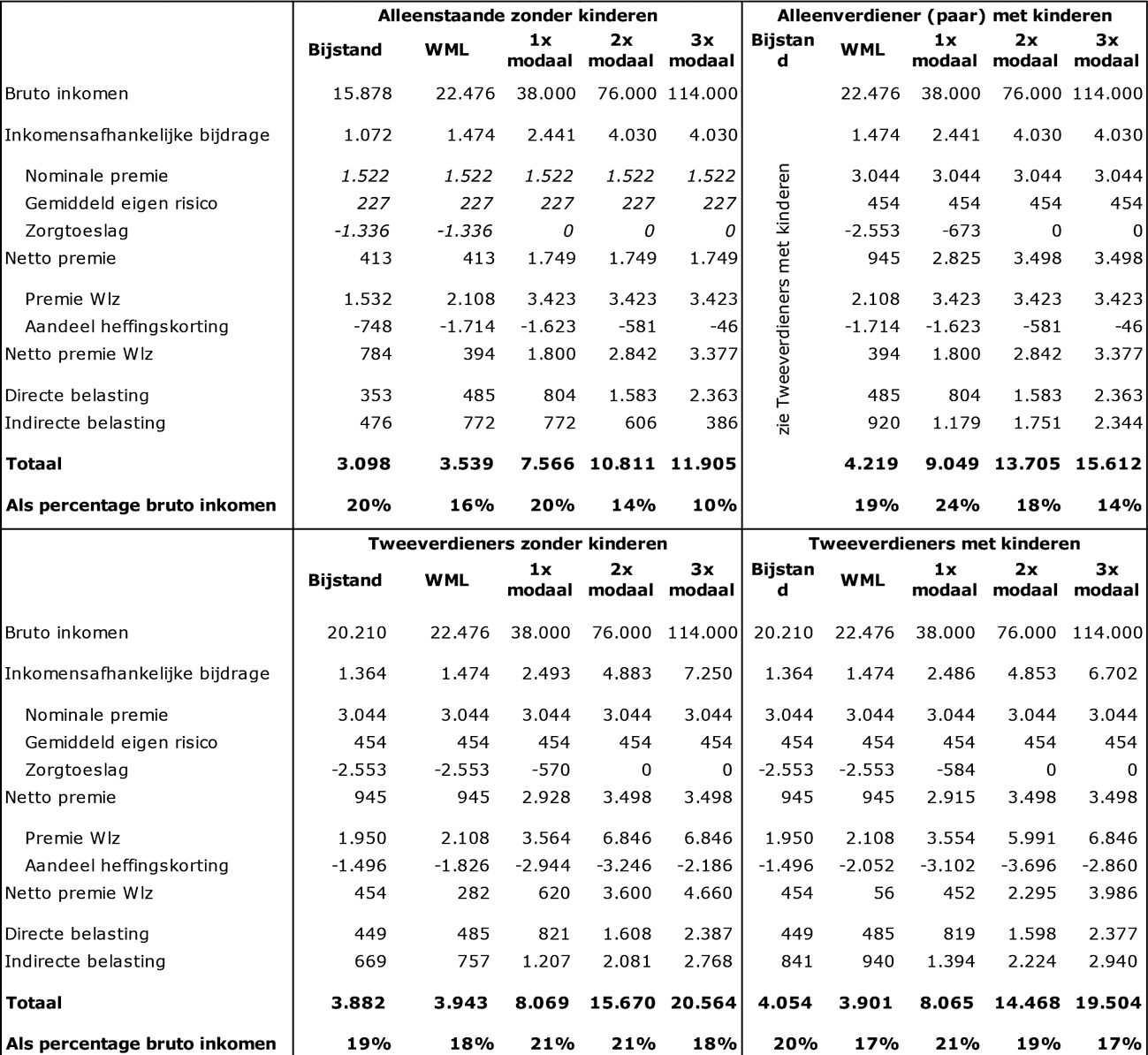
Vraag 310
Wat is een alleenstaande met een drie keer modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
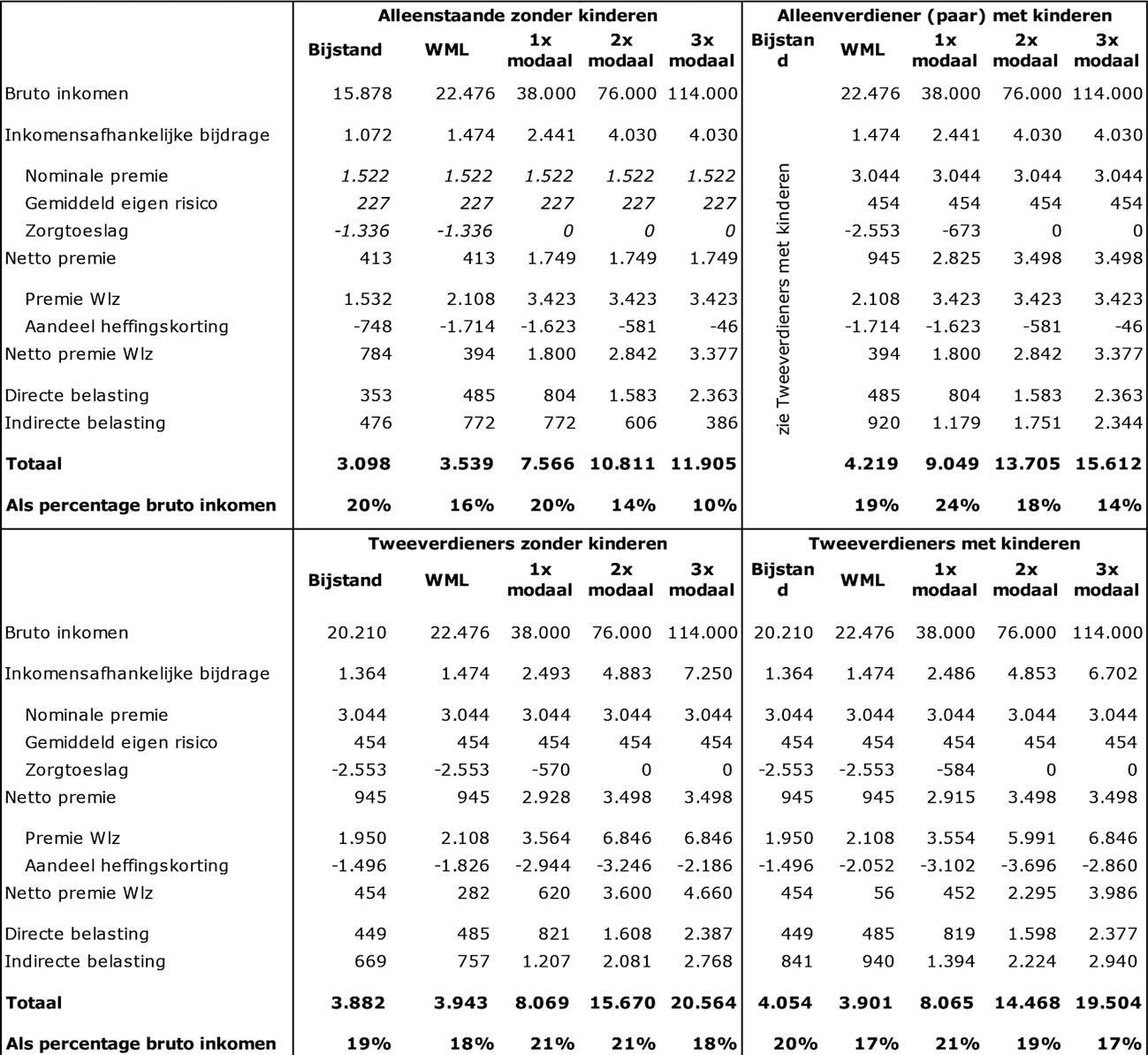
Vraag 311
Wat is een alleenverdiener (paar) met kinderen in de bijstand kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
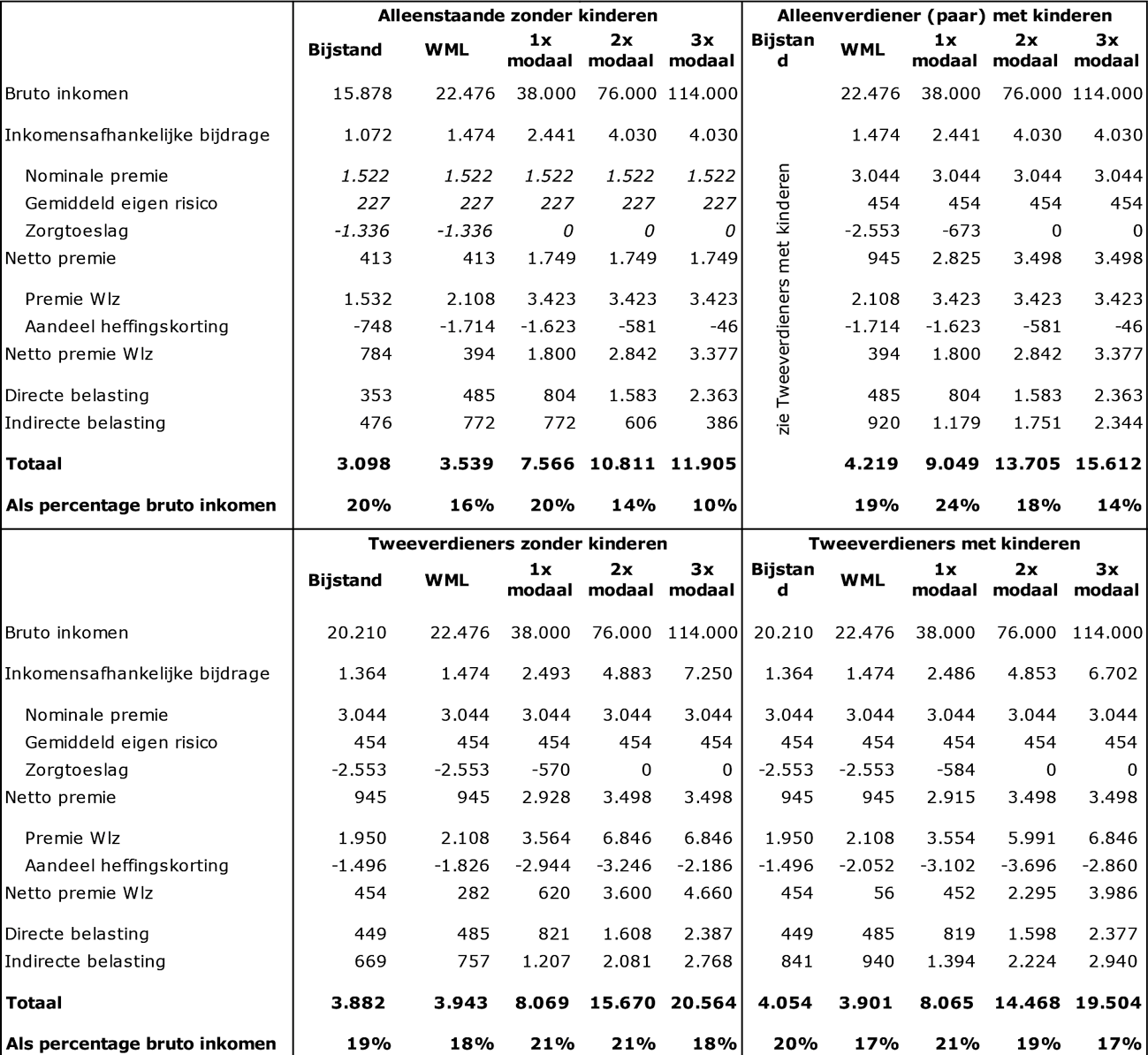
Vraag 312
Wat is een alleenverdiener (paar) met kinderen met een minimuminkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.

Vraag 313
Wat is een alleenverdiener (paar) met kinderen met een modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
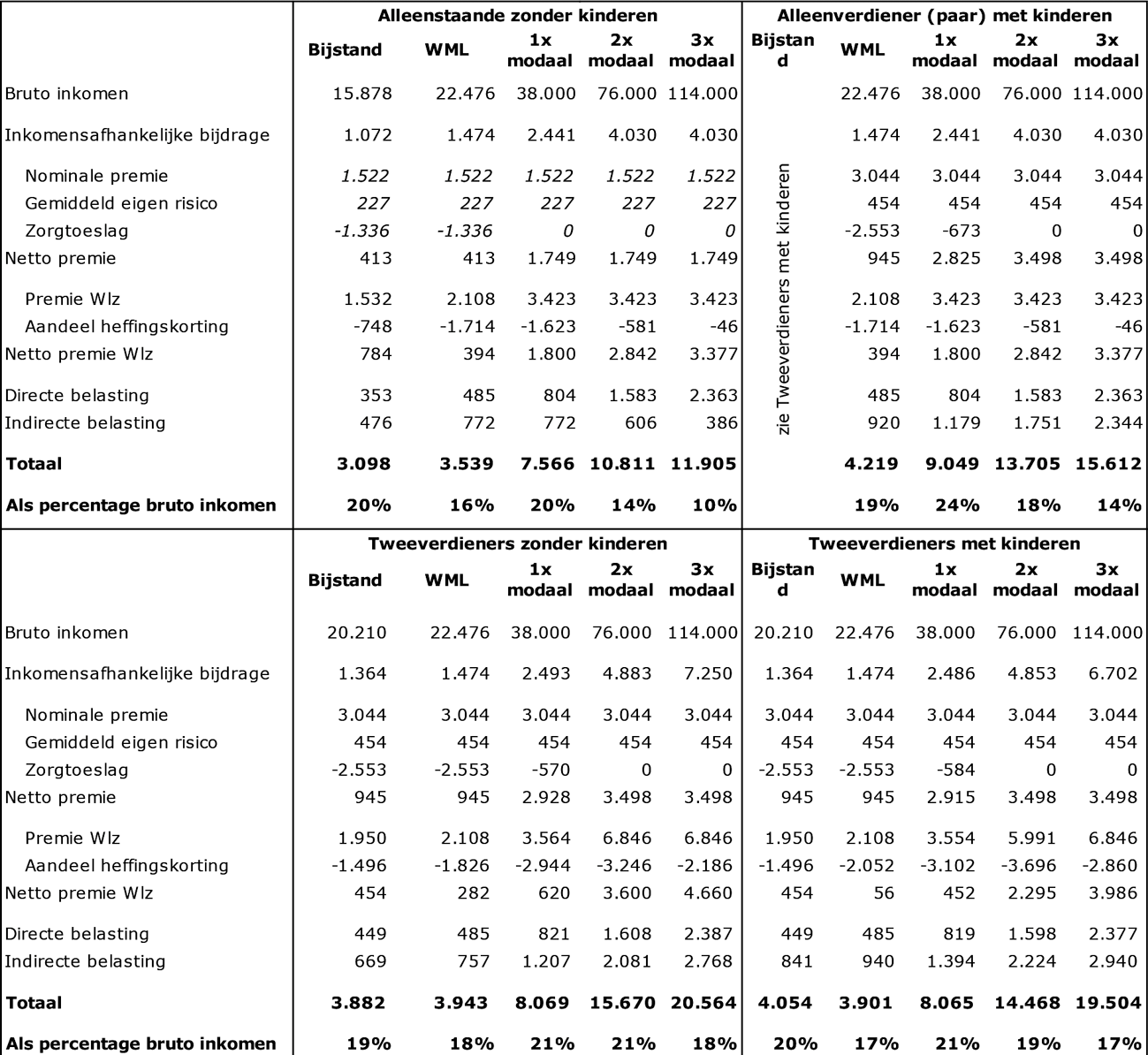
Vraag 314
Wat is een alleenverdiener (paar) met kinderen met een twee keer modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
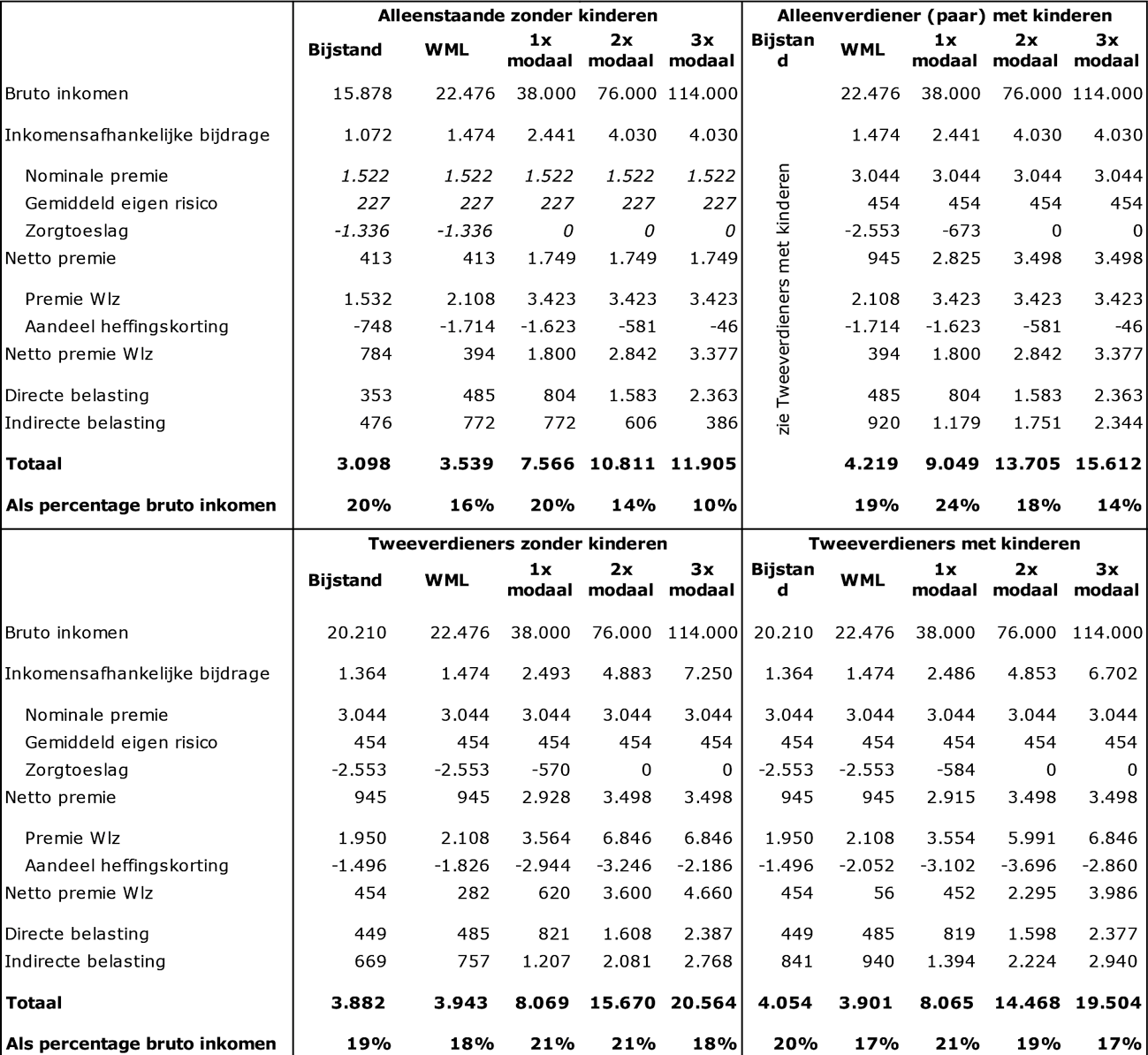
Vraag 315
Wat is een alleenverdiener (paar) met kinderen met een drie keer modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
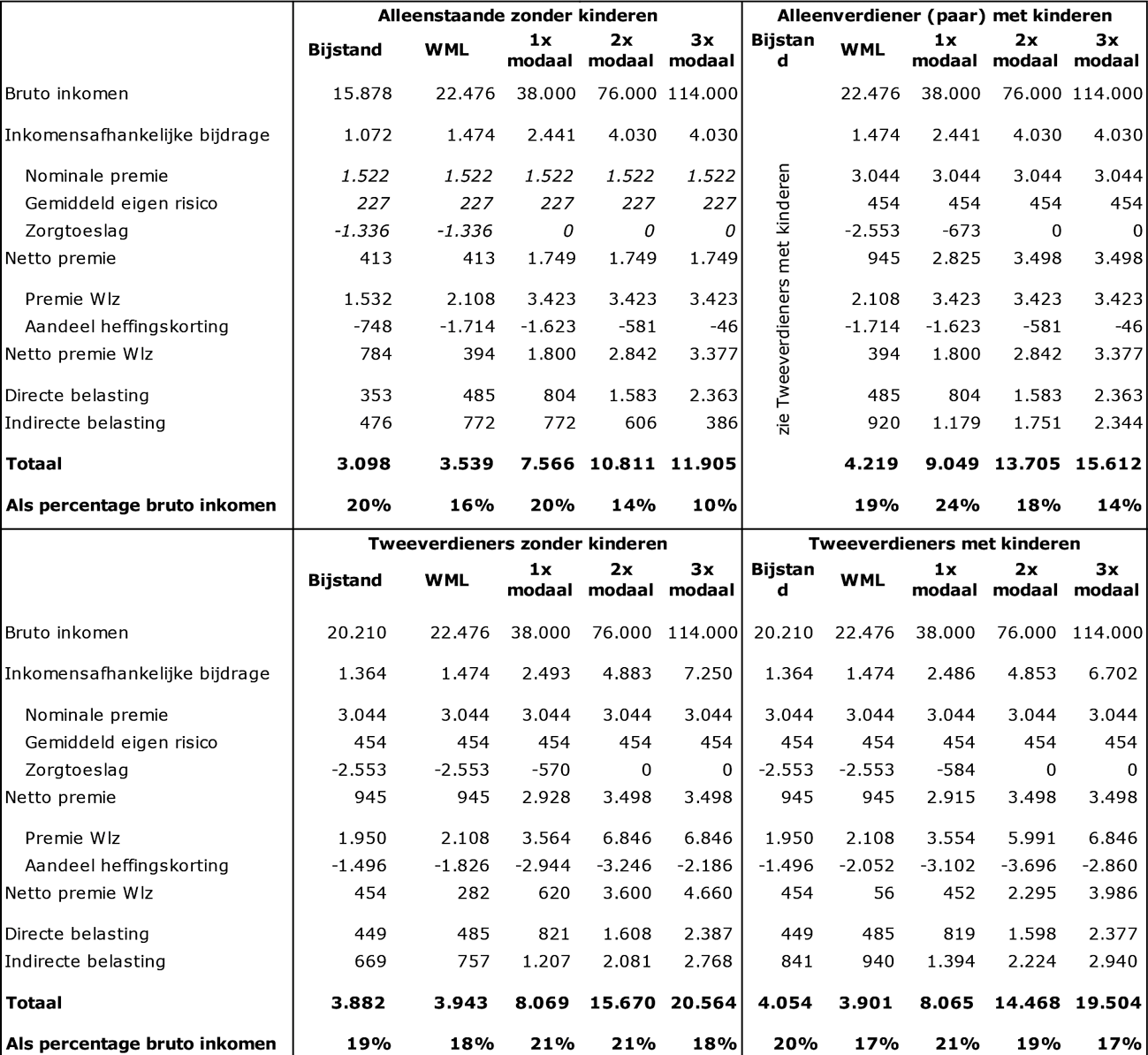
Vraag 316
Wat zijn tweeverdieners met kinderen in de bijstand kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
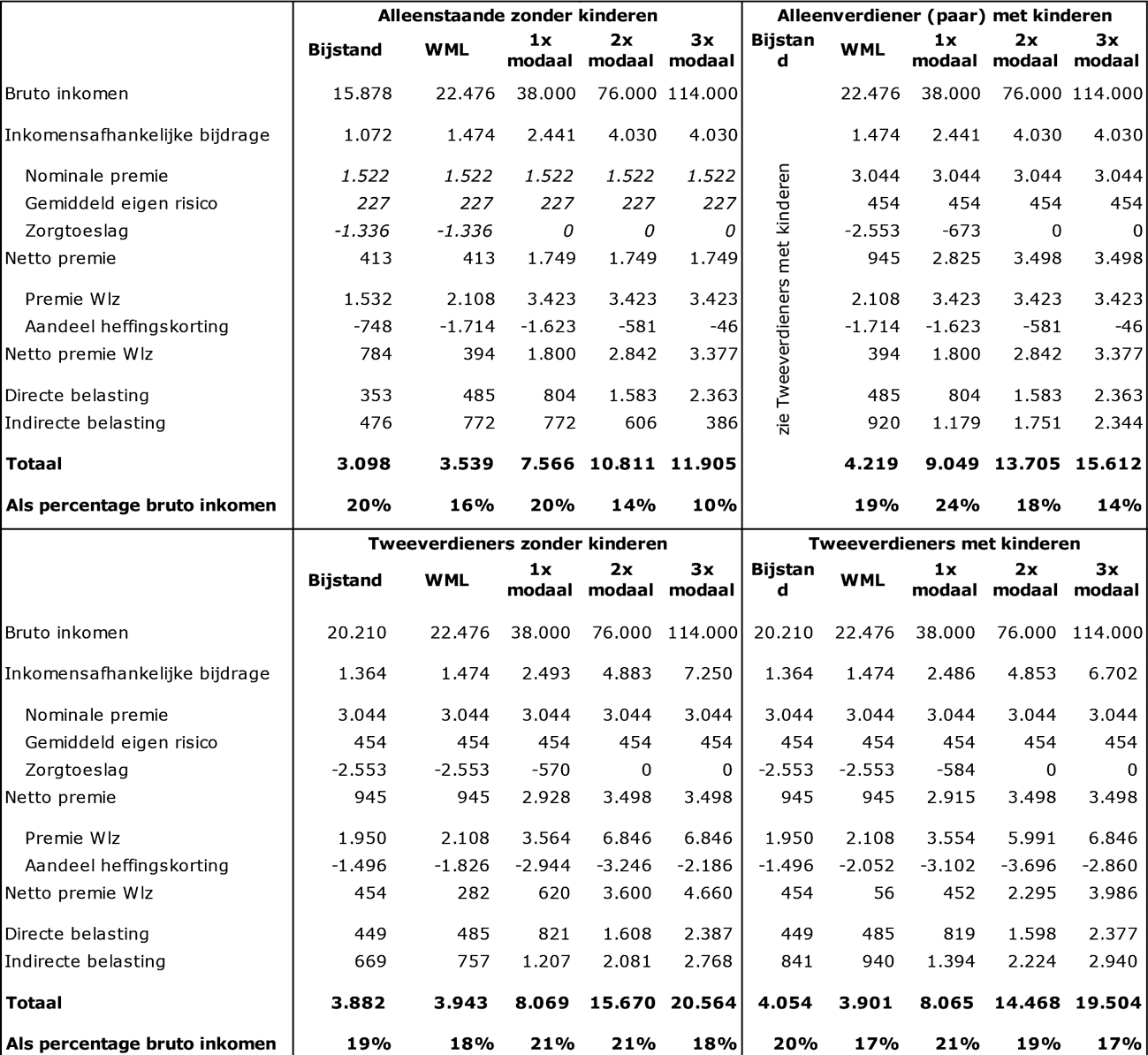
Vraag 317
Hoeveel mensen maken gebruik van de tegemoetkoming specifieke zorgkosten?
Antwoord:
De Tegemoetkoming specifieke zorgkosten is in 2018 aan 200.000 en in 2019 aan 217.000 belastingplichtigen toegekend (stand september 2021).
Vraag 318
Wat zijn tweeverdieners met kinderen met een minimuminkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
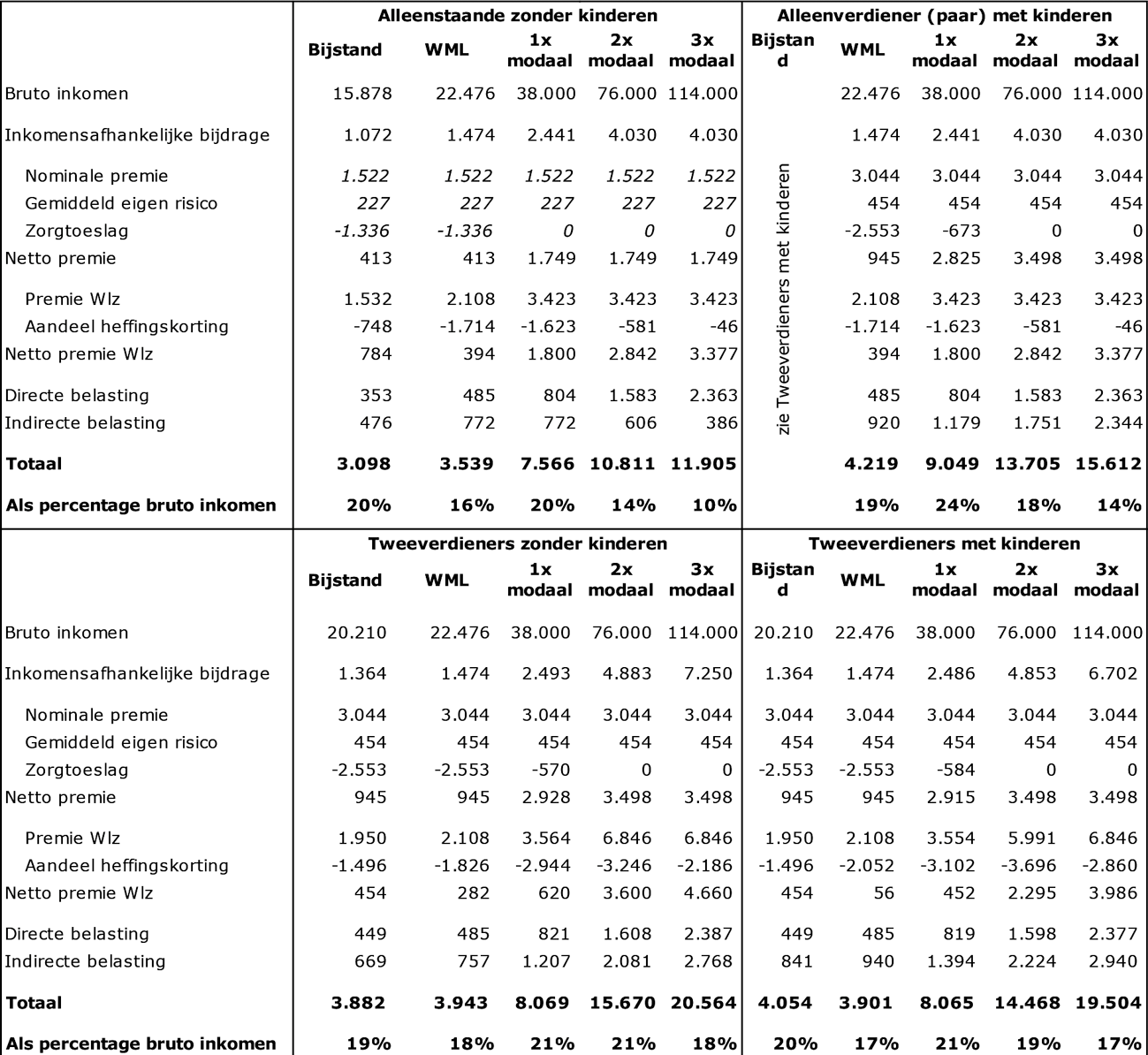
Vraag 319
Wat zijn tweeverdieners met kinderen met een modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
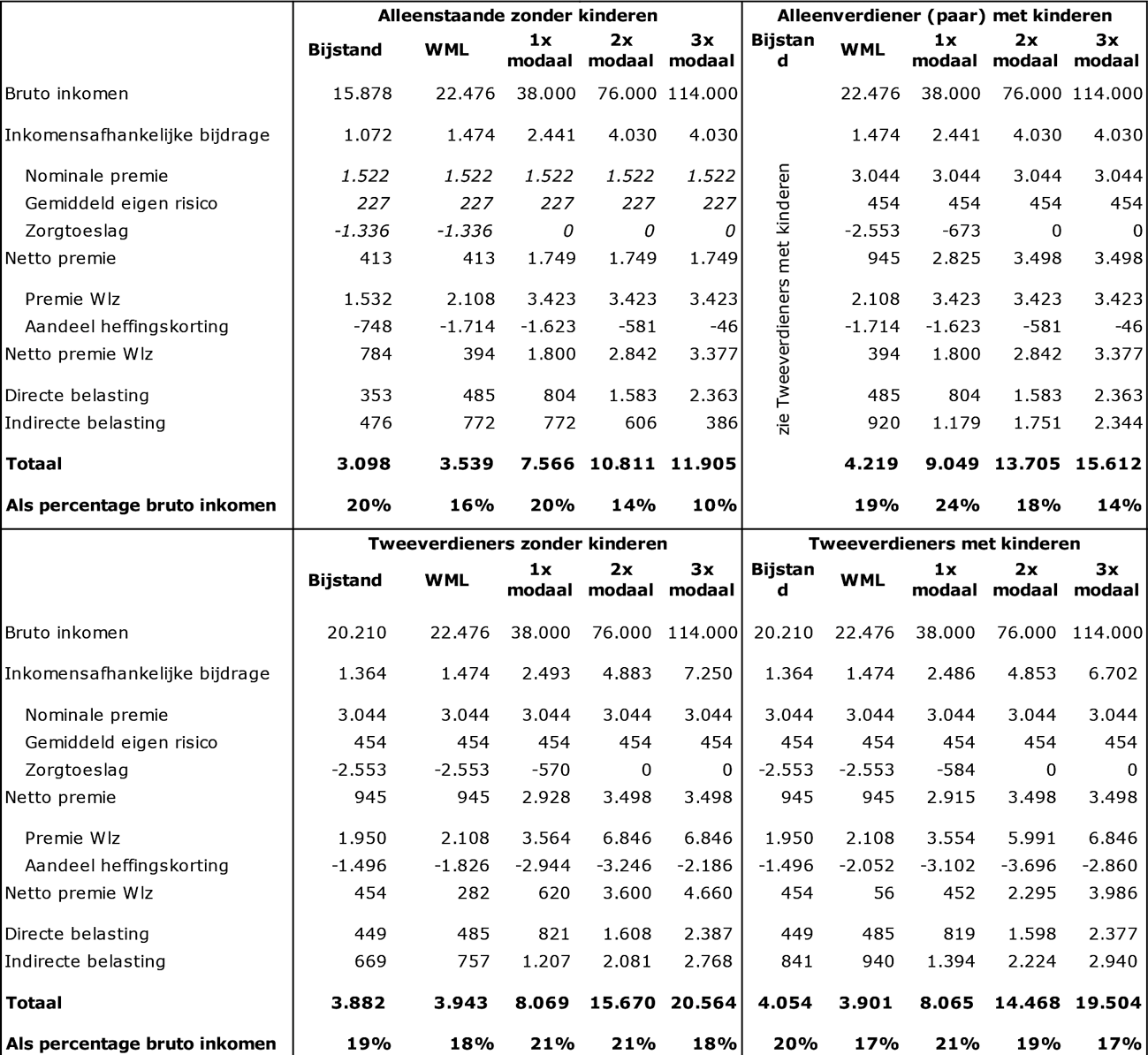
Vraag 320
Wat zijn tweeverdieners met kinderen met een twee keer modaal inkomen kwijt aan zorgkosten
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.

Vraag 321
Wat zijn tweeverdieners met kinderen met een drie keer modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
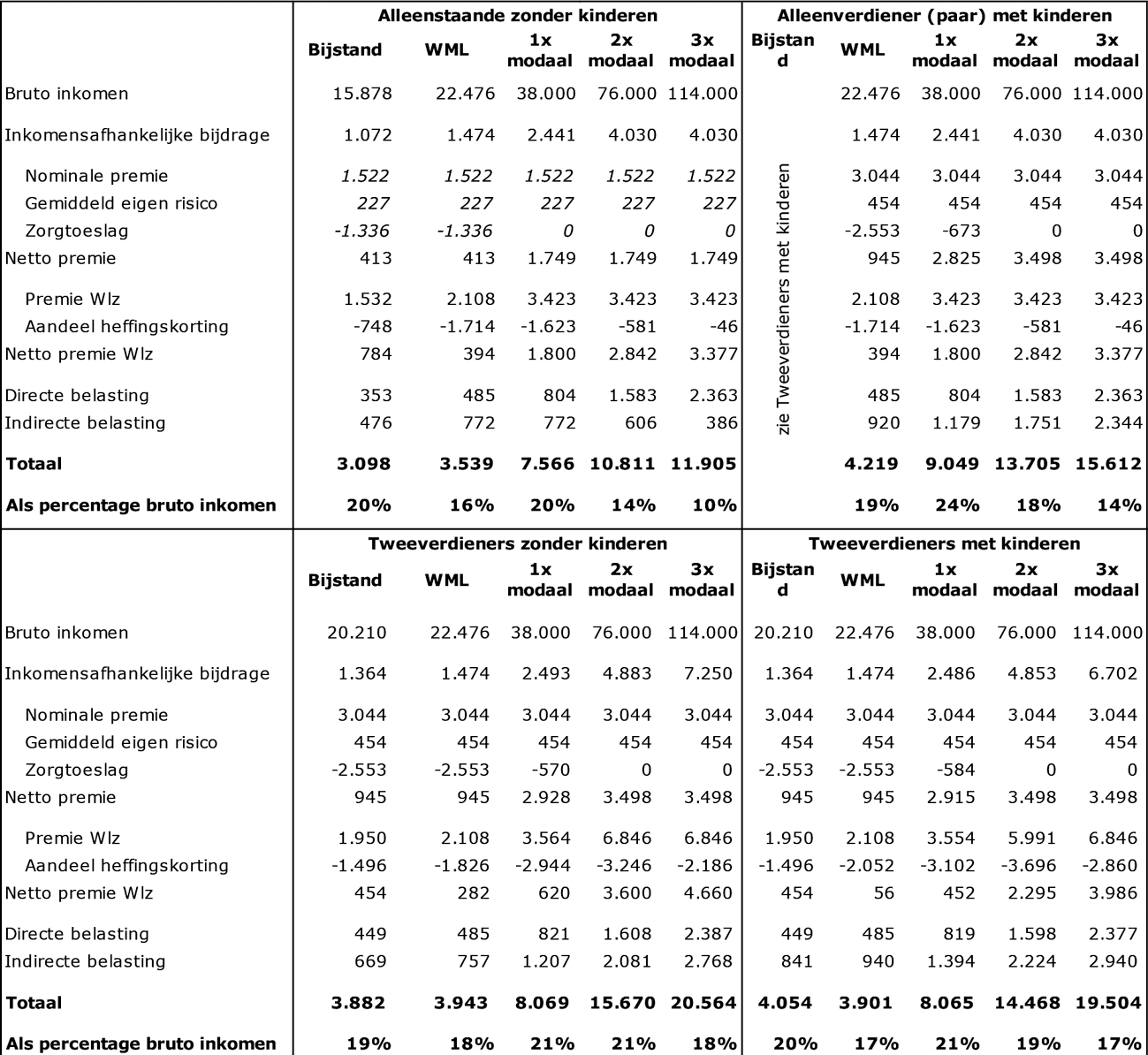
Vraag 322
Wat zijn tweeverdieners in de bijstand kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
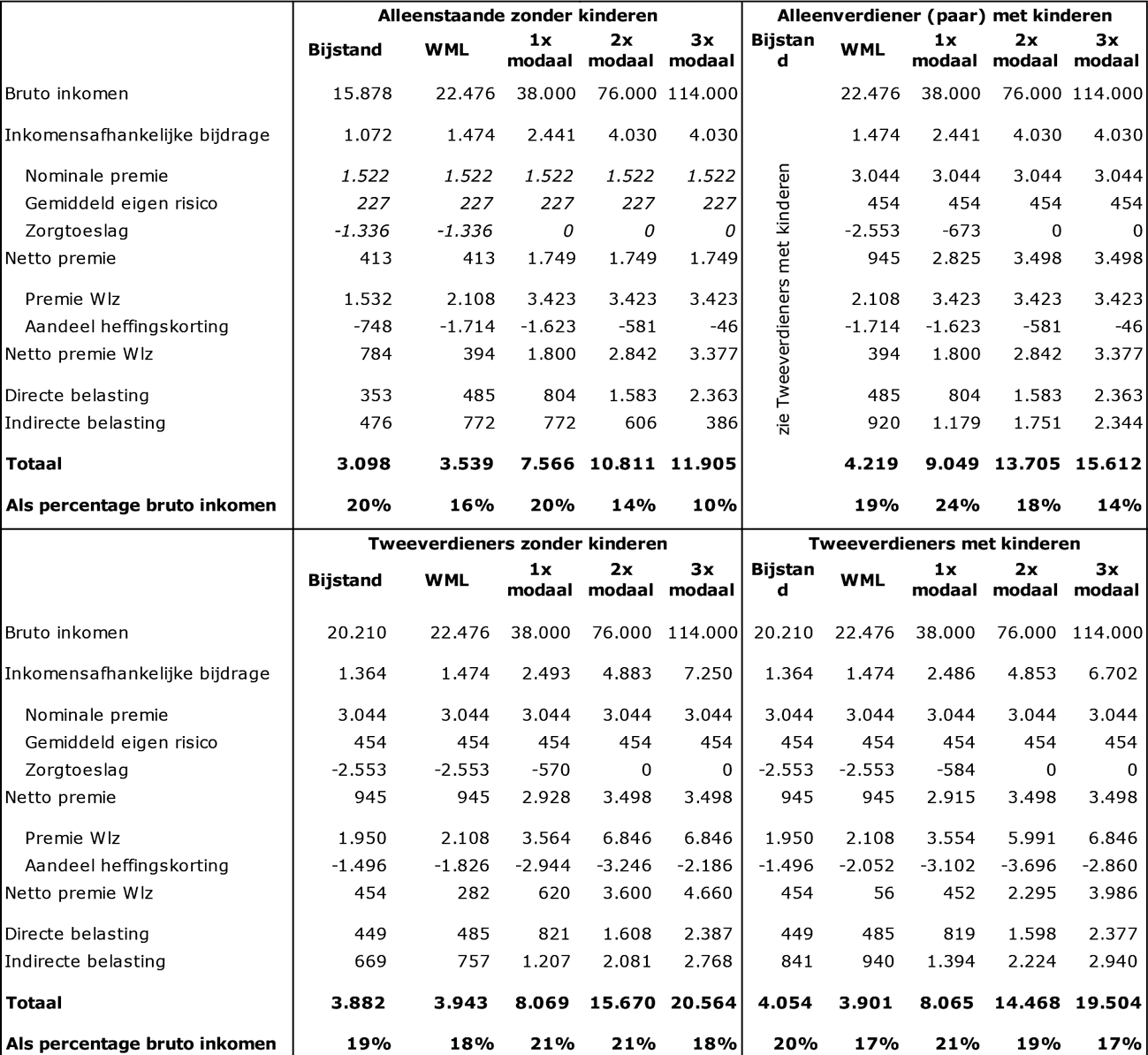
Vraag 323
Wat zijn tweeverdieners met een minimuminkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
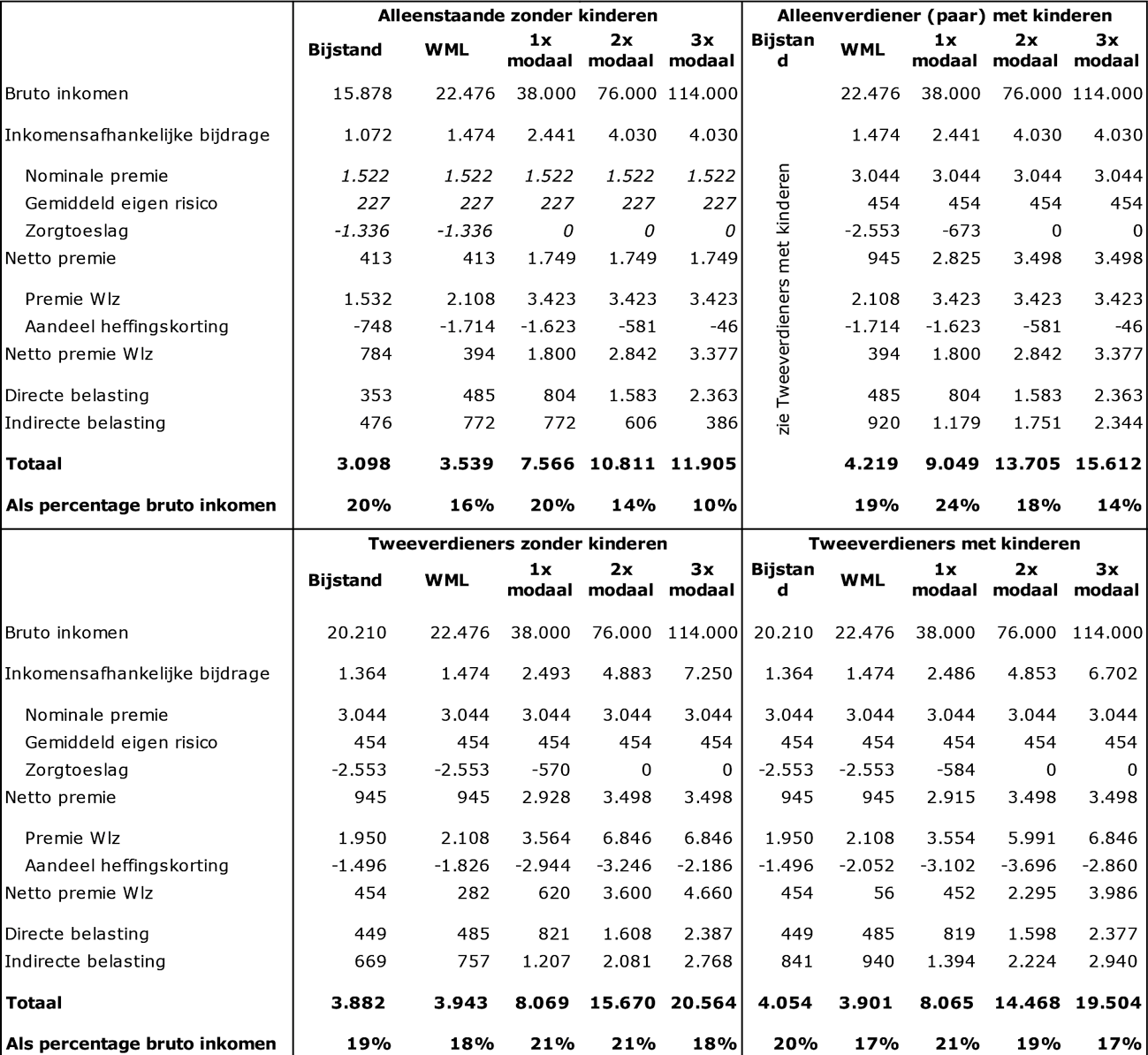
Vraag 324
Wat zijn tweeverdieners met een modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
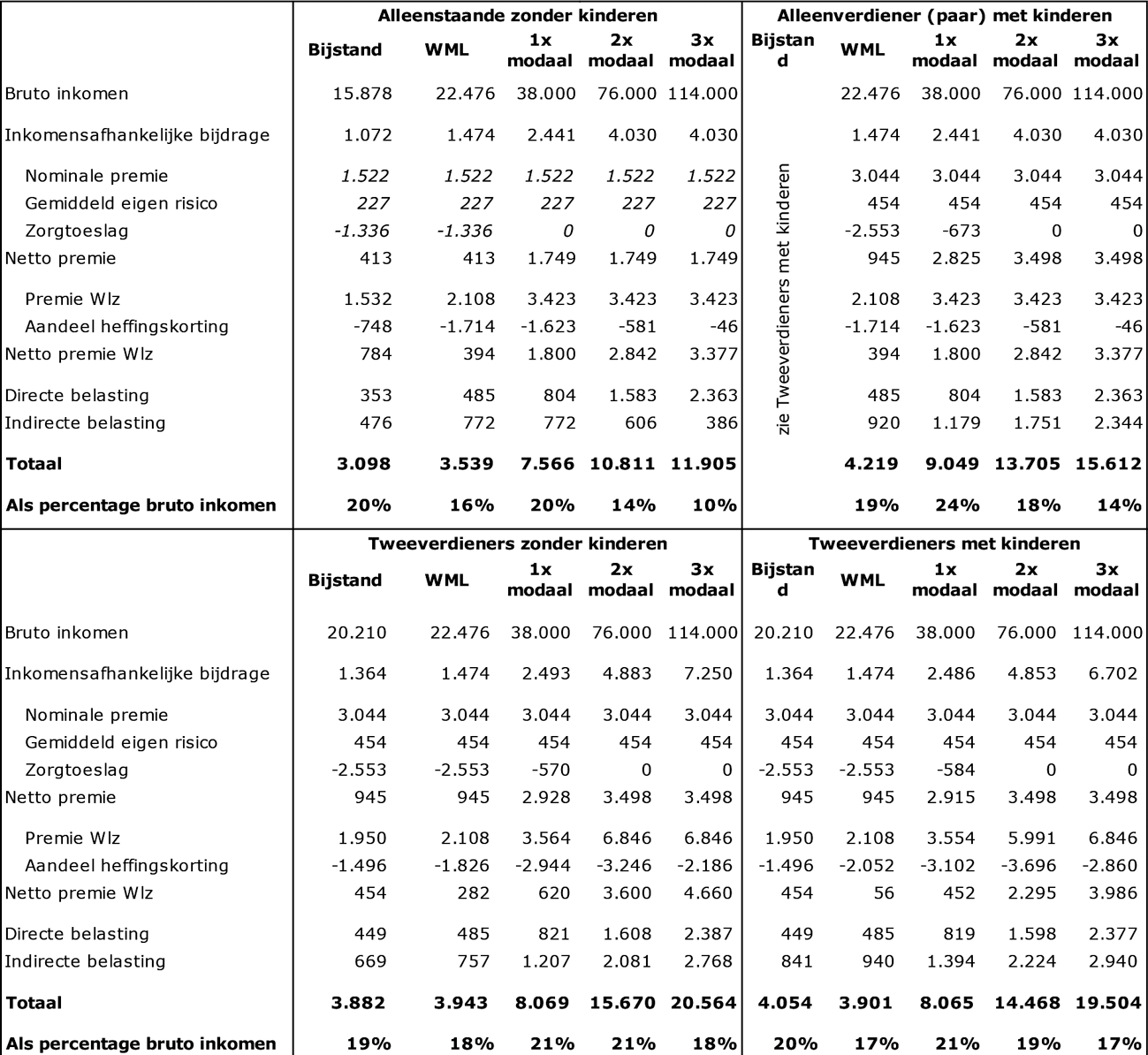
Vraag 325
Wat zijn tweeverdieners met een twee keer modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.
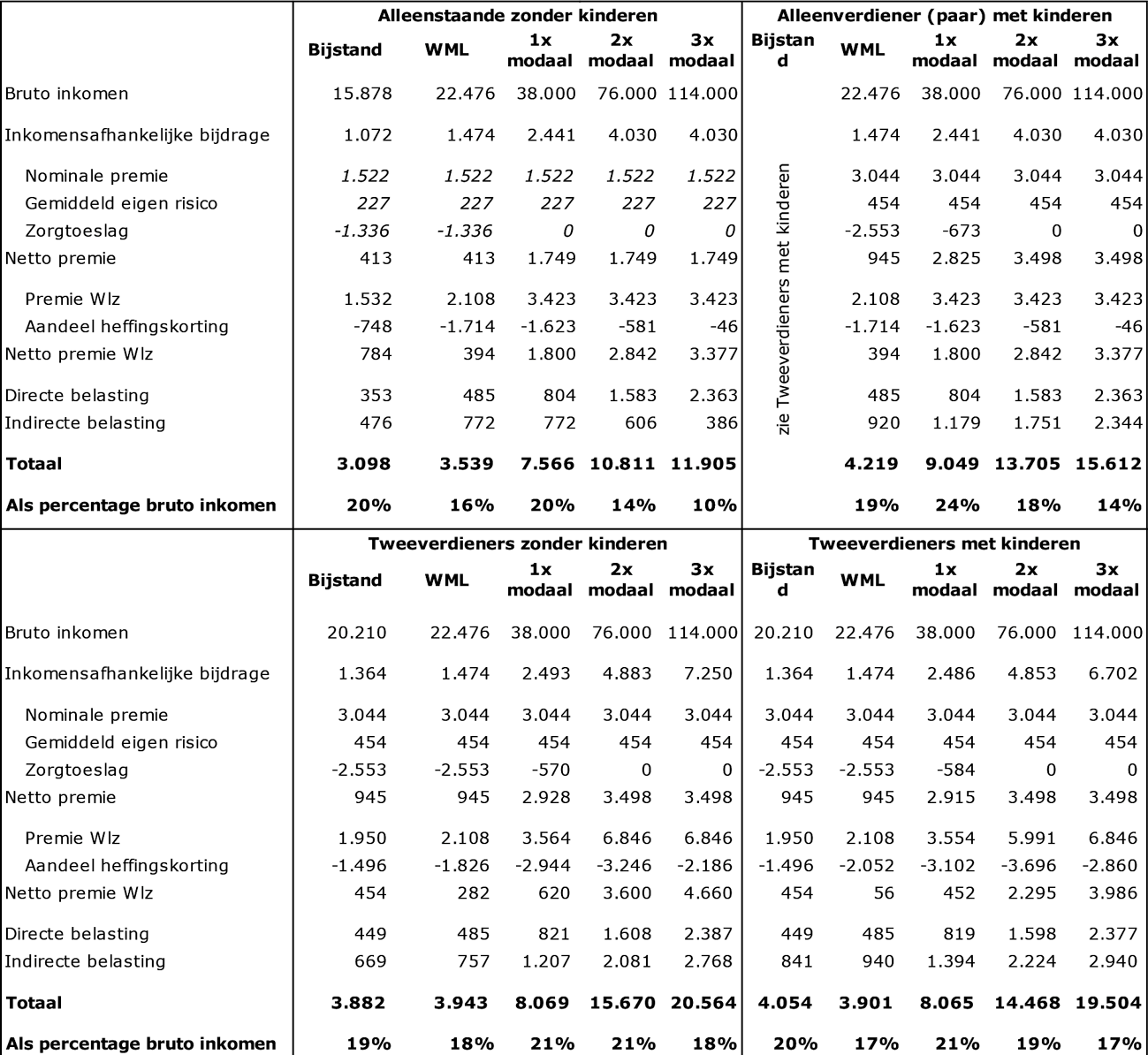
Vraag 326
Wat zijn tweeverdieners met een drie keer modaal inkomen kwijt aan zorgkosten?
Antwoord:
Onderstaande tabel laat voor 2022 zien, wat verschillende huishoudtypen en inkomensklassen gemiddeld aan zorgkosten betalen. Hierin is onderscheid gemaakt naar de inkomensafhankelijke bijdrage, ingeschatte (gemiddelde) nominale premie Zvw, het gemiddeld eigen risico, de zorgtoeslag, de Wlz-premie minus het aandeel algemene heffingskorting en de bijdrage aan het deel van de zorguitgaven dat via directe en indirecte belastingen wordt betaald.

Vraag 327
Kunt u aangeven wat het gemiddelde bedrag is dat een alleenstaande met een bijstandsinkomen, respectievelijk een minimuminkomen, een keer modaal inkomen, twee keer modaal inkomen en drie keer modaal inkomen uitgeeft aan zorg (inkomensafhankelijke bijdrage, premie Zvw gemiddelde eigen risico en zorgtoeslag, de Wlz-premie onder aftrek van het aandeel van de heffingskorting dat betrekking heeft op de Wlz) alsook de bijdrage aan het deel van de zorguitgaven dat via de directe en indirecte belastingen wordt betaald en hoe dit zich vertaalt naar het percentage van het bruto inkomen? Kunt u deze cijfers geven voor 2010 tot nu en kunt u de verschillen duiden in ontwikkelingen in de percentages?
Antwoord:
Onderstaande tabel laat voor de jaren 2010 tot en met 2022 zien wat een alleenstaande gemiddeld betaalt aan zorg in euro’s en als percentage van het brutoinkomen. De cijfers zijn berekend voor verschillende inkomensklasses.
De zorgkosten zijn het totaal van:
– De inkomensafhankelijke bijdrage.
– De nominale premie Zvw en het gemiddeld eigen risico minus de zorgtoeslag.
– De AWBZ/Wlz-premie onder aftrek van het aandeel heffingskortingen dat betrekking heeft op de AWBZ/Wlz.
– Het deel van de zorguitgaven dat uit belastingen betaald wordt (de rijksbijdragen Zvw en AWBZ, de BIKK, de zorgtoeslag, de WMO, de jeugdzorg en het begrotingsgefinancierde deel van het UPZ). Verondersteld is dat deze kosten worden gefinancierd uit directe (circa 60%) en indirecte belastingen (circa 40%). Hierbij wordt gerekend met een vast percentage van het brutoinkomen, waardoor er nog geen rekening wordt gehouden met de progressie van het belastingstelsel.
In de tabel treedt een trendbreuk op in 2017:
– Vanaf 2019 vallen de uitgaven aan de Wmo en de Jeugdzorg niet meer onder het uitgavenkader zorg. Daarom zijn de uitgaven aan de Wmo en de Jeugdzorg vanaf 2019 ook niet meer in de cijfers verwerkt.
– Voor 2017 («2017-II» in de tabel) en 2018 is het mogelijk de cijfers te corrigeren voor de uitgaven Wmo/Jeugd waardoor de cijfers vergelijkbaar zijn met de cijfers voor de periode 2019–2022.
– Voor de jaren 2010–2016 is dit helaas niet mogelijk. Daarom zijn de cijfers (inclusief WMO en Jeugdzorg) voor de periode 2010–2016 en 2017-I niet vergelijkbaar met de cijfers voor de meer recente jaren.
Ontwikkeling totale zorgkosten voor alleenstaanden in euro’s per jaar en als percentage van het brutoinkomen voor 2010 – 2022.
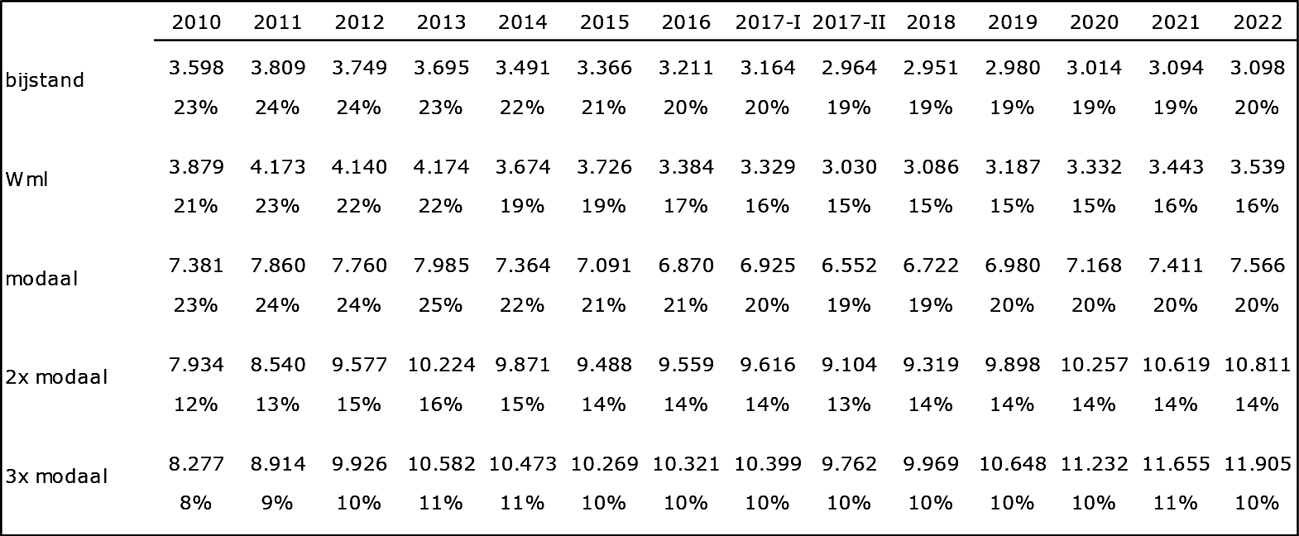
Vraag 328
Kunt u aangeven wat het gemiddelde bedrag is dat een alleenverdiener (paar) met kinderen met een bijstandsinkomen, respectievelijk een minimuminkomen, een keer modaal inkomen, twee keer modaal inkomen en drie keer modaal inkomen uitgeeft aan zorg (inkomensafhankelijke bijdrage, premie Zvw gemiddelde eigen risico en zorgtoeslag, de Wlz-premie onder aftrek van het aandeel van de heffingskorting dat betrekking heeft op de Wlz) alsook de bijdrage aan het deel van de zorguitgaven dat via de directe en indirecte belastingen wordt betaald en hoe dit zich vertaalt naar het percentage van het bruto inkomen? Kunt u deze cijfers geven voor 2010 tot nu? Kunt u de verschillen duiden in de ontwikkelingen in de percentages?
Antwoord:
Zie de algemene opmerkingen bij het antwoord op vraag 327. In onderstaande tabel is de ontwikkeling van de totale zorgkosten voor alleenverdieners met kinderen in euro’s per jaar en als percentage van het brutoinkomen voor 2010 – 2022 opgenomen.
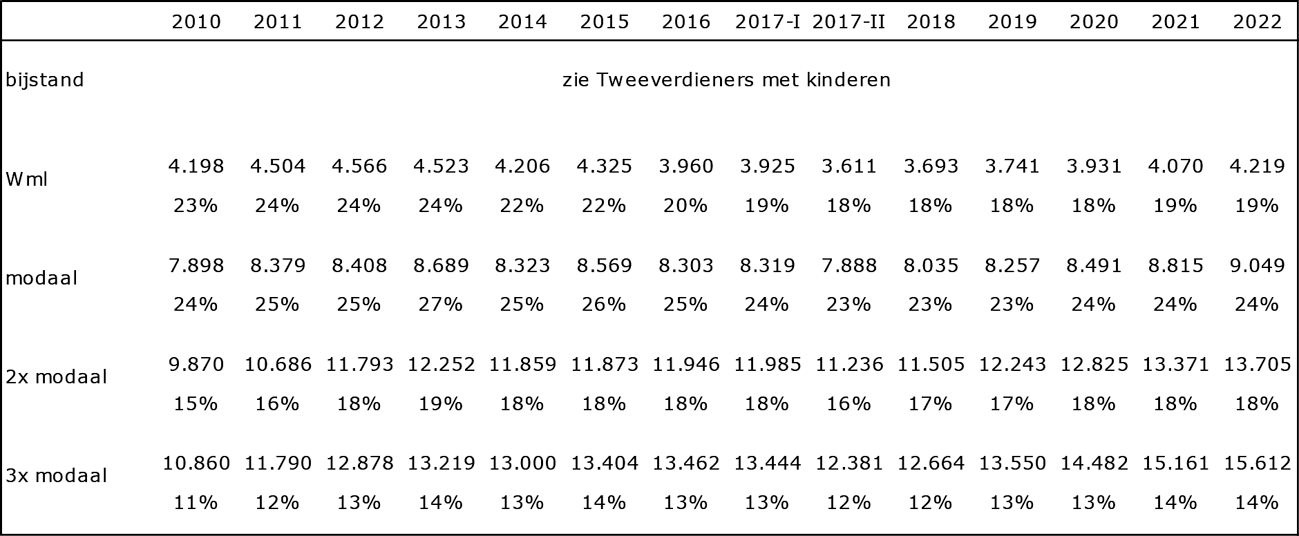
Vraag 329
Kunt u aangeven wat het gemiddelde bedrag is dat tweeverdieners met een bijstandsinkomen, respectievelijk een minimuminkomen, een keer modaal inkomen, twee keer modaal inkomen en drie keer modaal inkomen uitgeven aan zorg (inkomensafhankelijke bijdrage, premie Zvw gemiddelde eigen risico en zorgtoeslag, de Wlz-premie onder aftrek van het aandeel van de heffingskorting dat betrekking heeft op de Wlz) alsook de bijdrage aan het deel van de zorguitgaven dat via de directe en indirecte belastingen wordt betaald en hoe dit zich vertaalt naar het percentage van het bruto inkomen? Kunt u deze cijfers geven voor 2010 tot nu en kunt u de verschillen duiden in ontwikkelingen in de percentages?
Antwoord:
Zie de algemene opmerkingen bij het antwoord op vraag 327. In onderstaande tabel is de ontwikkeling van de totale zorgkosten voor tweeverdieners in euro’s per jaar en als percentage van het brutoinkomen voor 2010 – 2022 opgenomen.
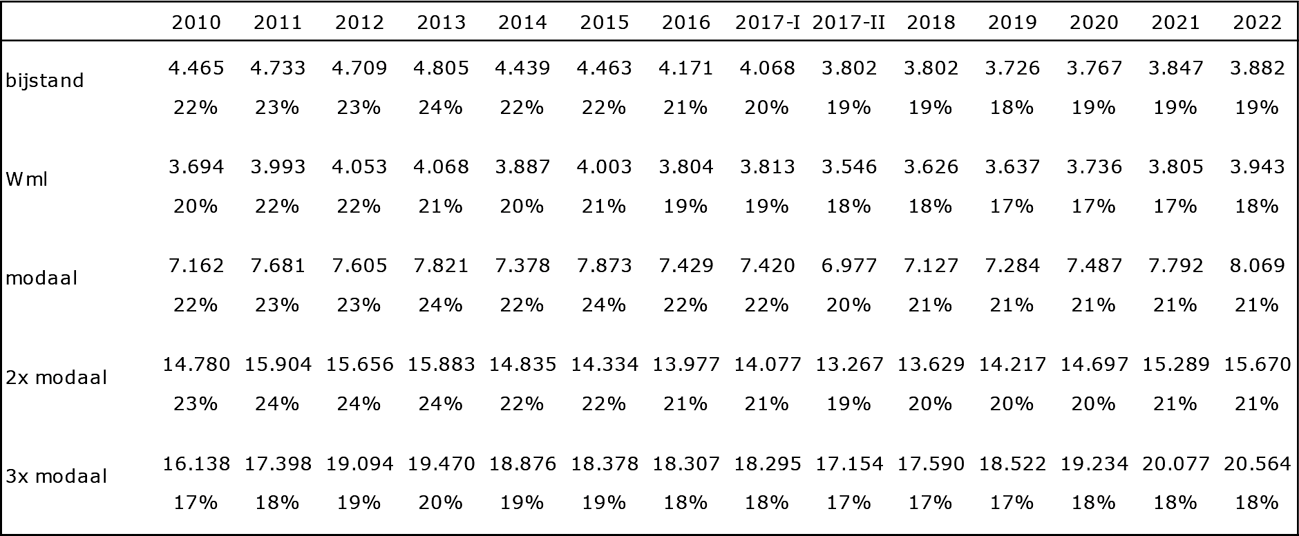
Vraag 330
Kunt u aangeven wat het gemiddelde bedrag is dat tweeverdieners met kinderen met een bijstandsinkomen, respectievelijk een minimuminkomen, een keer modaal inkomen, twee keer modaal inkomen en drie keer modaal inkomen uitgeven aan zorg (inkomensafhankelijke bijdrage, premie Zvw gemiddelde eigen risico en zorgtoeslag, de Wlz-premie onder aftrek van het aandeel van de heffingskorting dat betrekking heeft op de Wlz) alsook de bijdrage aan het deel van de zorguitgaven dat via de directe en indirecte belastingen wordt betaald en hoe dit zich vertaalt naar het percentage van het bruto inkomen? Kunt u deze cijfers geven voor 2010 tot nu en kunt u de verschillen duiden in ontwikkelingen in de percentages?
Antwoord:
Zie de algemene opmerkingen bij het antwoord op vraag 327.
In onderstaande tabel is de ontwikkeling van de totale zorgkosten voor tweeverdieners met kinderen in euro’s per jaar en als percentage van het brutoinkomen voor 2010 – 2022 opgenomen.

Vraag 331
Kunt u een overzicht geven van alle geschrapte regels in de zorg (schrapsessies)?
Antwoord:
Van de 171 acties en maatregelen uit het programma [Ont]Regel de Zorg zijn er inmiddels zo’n 117 gerealiseerd. U bent hierover in meer detail geïnformeerd in de tweede voortgangsrapportage van het programma [Ont]Regel de Zorg, die u afgelopen najaar heeft ontvangen.38 De actuele voortgang is te allen tijde raadpleegbaar op de website behorend bij het programma, www.ordz.nl.
Daarnaast zijn steeds meer zorginstellingen ook zelf aan de slag met het terugdringen van (interne) regeldruk. De totale opbrengsten daarvan worden niet centraal geregistreerd.
Vraag 332
Hoeveel DOT’s (DBC’s op weg naar Transparantie) zijn geopend in 2021, uitgesplitst per specialisme?
Antwoord:
Op dit moment zijn de gegevens van 2021 nog niet beschikbaar. Gegevens van Vektis laten zien dat er in 2020 circa 18 miljoen zorgproducten zijn geopend.
|
Specialisme |
Aantal DBC-zorgproducten (×1.000) |
|---|---|
|
Onbekend |
16,7 |
|
Oogheelkunde |
2.002,2 |
|
Keel-, Neus- en Oorheelkunde |
1.047,4 |
|
Chirurgie |
1.733,4 |
|
Plastische chirurgie |
384,7 |
|
Orthopedie |
1.212,9 |
|
Urologie |
834,1 |
|
Gynaecologie |
1.110,5 |
|
Neurochirurgie |
118,5 |
|
Dermatologie |
1.411,5 |
|
Inwendige Geneeskunde |
2.661,7 |
|
Kindergeneeskunde |
720,5 |
|
Maag-, Darm-, en Leverziekten |
793,9 |
|
Cardiologie |
1.844,8 |
|
Longgeneeskunde |
986,4 |
|
Reumatologie |
538,8 |
|
Allergologie |
39,9 |
|
Revalidatiegeneeskunde |
368,3 |
|
Cardio-pulmonale chirurgie |
41,1 |
|
Psychiatrie |
23,1 |
|
Neurologie |
1.132,5 |
|
Geriatrie |
131,3 |
|
Radiotherapie |
138,4 |
|
Radiologie |
1,0 |
|
Anesthesiologie |
287,2 |
|
Klinische genetica |
50,8 |
|
Audiologie |
94,1 |
|
Geriatrische revalidatiezorg |
49,9 |
* Declaraties verwerkt t/m 30 juni 2021
Vraag 333
Hoeveel kost een verpleegdag in het ziekenhuis?
Antwoord:
Er is niet één standaard (kost)prijs voor een verpleegdag binnen een ziekenhuis, dat verschilt per ziekenhuis per afdeling/(sub)specialisme (type behandeling). Het is wel zo dat hoe complexer de zorg van een afdeling/specialisme is, hoe duurder de verpleegdag is. Een verpleegdag op een urologie-afdeling is goedkoper dan bijvoorbeeld een verpleegdag op een kindergeneeskunde-afdeling.
De kostprijsinformatie van de NZa is € 475,– per verpleegdag (prijspeil 2020). Dit betreft alleen ziekenhuiskosten inclusief kapitaallasten, dus exclusief honorarium (maar wel inclusief andere personeelskosten). Over het algemeen is het honorarium 20% van de totale kosten.
Vraag 334
Hoeveel intensive care (ic)-capaciteit en hoeveel ic-bedden zijn verdwenen door ziekenhuisfaillissementen?
Antwoord:
We beschikken niet over een overzicht van het exacte aantal IC-bedden dat is verdwenen door ziekenhuisfaillissementen. We kunnen wel aangeven over de afgelopen 10 jaar welke IC-afdelingen in ziekenhuizen zijn gesloten door een faillissement of een fusie. Dat zijn de volgende:
• Admiraal De Ruyter ziekenhuis, Vlissingen
• Ruwaard van Putten Ziekenhuis, Spijkenisse
• Ommelander Ziekenhuisgroep, locatie Delfzicht, Delfzijl
• Ommelander Ziekenhuis, locatie Lucas, Winschoten
• Diaconessenhuis Leiden, Leiden
• Bethesda Ziekenhuis, Hoogeveen
• Bernhoven ziekenhuis, locatie Veghel
• Treant zorggroep, Stadskanaal
• Spaarne Gasthuis, Hoofddorp
• Dijklanderziekenhuis, Purmerend
• Ziekenhuisgroep Twente, locatie Hengelo
• Isala Klinieken, locatie Weezenlanden, Zwolle
• Zuwe Hofpoort, Woerden
• Havenziekenhuis, Rotterdam
• Noordwest ziekenhuisgroep, locatie Den Helder
• MC Zuiderzee, Lelystad
• MC Slotervaart, Amsterdam
• Diaconessenhuis (Isala), Meppel
• Bronovo HMC, Den Haag
De IC-zorg die in deze ziekenhuizen verleend werd, is overgenomen door andere ziekenhuizen (concentratie). Per saldo is het aantal IC-bedden in Nederland (in de periode vanaf 2013 tot aan de COVID-19 pandemie) volgens de cijfers van Stichting NICE ongeveer gelijk gebleven.
Vraag 335
Hoeveel faillissementen hebben het afgelopen jaar plaatsgevonden, uitgesplitst per zorgsector?
Antwoord:
Onderstaande tabel geeft een overzicht van het aantal gefailleerde bedrijven en instellingen per zorgsector in 2020 en in de periode januari-augustus 2021. Dit is exclusief natuurlijke personen. Voor de periode januari-augustus 2021 gaat het voor wat betreft juli en augustus om voorlopige cijfers.
|
Aantal faillissementen |
2020 |
Januari-augustus 2021 |
|---|---|---|
|
Ziekenhuizen en ggz-aanbieders |
2 |
0 |
|
Medische praktijken |
8 |
3 |
|
Overige ambulante gezondheidszorg |
22 |
6 |
|
Verpleeghuizen |
0 |
0 |
|
Huizen verstandelijk gehandicapten |
2 |
3 |
|
Huizen lichamelijk gehandicapten |
1 |
1 |
|
Welzijnszorg met overnachting |
0 |
1 |
|
Welzijnswerk ouderen, gehandicapten |
26 |
13 |
|
Kinderopvang, jeugd- en welzijnswerk |
20 |
11 |
Bron: CBS, tabel Faillissementen; bedrijven en instellingen, SBI 2008.
Vraag 336
Hoe vaak hebben ambulances in 2021 uit moeten wijken naar een ander ziekenhuis omdat een ziekenhuis geen capaciteit had om mensen op te vangen? Kunt u hiervan een overzicht geven?
Antwoord:
Ik heb geen inzicht in het aantal keren dat een ambulance in 2021 heeft moeten uitwijken naar een ander ziekenhuis omdat een ziekenhuis geen capaciteit had om mensen op te vangen.
Zoals ik ook heb aangegeven in mijn recente brief (3255931–1015270-CZ) over het sluiten van spoedeisende hulpposten aan uw Kamer, kan een SEH met «time-outs» de zorgvraag op piekmomenten reguleren, om ervoor te zorgen dat de patiënten die op een SEH komen tijdig de juiste zorg kunnen krijgen. Dit komt de patiëntveiligheid en kwaliteit van zorg ten goede. Een time-out betekent niet dat een SEH gesloten is. Een time-out is een signaal aan de ambulancedienst dat het tijdelijk erg druk is op de betreffende afdeling en dat het beter is om naar een ander ziekenhuis te rijden dat wat verder weg ligt. In alle regio’s is afgesproken dat patiënten in levensbedreigende situaties ook in geval van een time-out op de SEH altijd terecht kunnen bij de meest geschikte SEH.
Vraag 337
Hoeveel standplaatsen voor ambulances waren er in 2021? Hoeveel waren dit er in 2015, 2016, 2017, 2018 en 2019 en 2020?
Antwoord:
2015: 228
2016: 235
2017: 234
2018: 238
2019: 241
2020: 240
Deze cijfers komen uit het Sectorkompas Ambulancezorg 2020 van Ambulancezorg Nederland. De cijfers over 2021 komen in het Sectorkompas Ambulancezorg 2021, dat in september 2022 verschijnt.
Vraag 338
Hoe vaak is passend (ambulance)vervoer ingezet in 2020 en 2021 voor mensen met verward gedrag of acute ggz-problematiek?
Antwoord:
Landelijke cijfers over het aantal keren waarop in de genoemde jaren passend (ambulance)vervoer is ingezet voor mensen met verward gedrag of acute ggz-problematiek zijn niet beschikbaar.
In (een deel van) 2017, in 2018, 2019 en 2020 hebben in een aantal regio’s wel pilots plaatsgevonden met passend vervoer van personen met verward gedrag. Het ging hier zowel om pilots waarbij het vervoer door Regionale Ambulancevoorzieningen (RAV’s) werd aangeboden als om pilots met andere aanbieders van dit vervoer. In rapportages van KPMG en Ambulancezorg Nederland (AZN) is terug te vinden hoeveel ritten met personen met verward gedrag binnen deze pilots hebben plaatsgevonden.
Daarnaast hebben – buiten deze pilots om – ook registraties plaatsgevonden van reguliere ambulance-inzetten voor personen met verward gedrag door een aantal RAV’s. In de bovengenoemde rapportage van AZN wordt hier inzicht in gegeven.
De eindrapportage van AZN en de eindrapportage van KPMG zijn te vinden op de website van ZonMw:
Vraag 339
Kunt u een overzicht geven van buitenlandse zorgaanbieders die in Nederland zorgorganisaties hebben opgericht dan wel opgekocht?
Antwoord:
Ik heb geen uitputtend overzicht van buitenlandse zorgaanbieders die in Nederland zorgorganisaties hebben opgericht dan wel opgekocht. De NZa heeft alle besluiten met betrekking tot de zorgspecifieke fusietoets van januari 2018 tot en met december 2020 geanalyseerd. In mijn beantwoording voor de begroting 2021 heb ik reeds een overzicht gegeven van de uitkomsten van de periode tot juli 2019. Hierbij geef ik een overzicht van de aanvullende uitkomsten vanaf juli 2019 tot en met december 2020, met tussen haakjes de aantallen uit de vorige rapportage. De NZa gaf in die periode in totaal 243 (285) keer groen licht voor een concentratie in de zorg. Bij 52 (118) aanvragen was er sprake van betrokkenheid van een buitenlandse partij. De NZa hanteert de volgende definitie voor buitenlandse partij: Een organisatie waar één of meer naar buitenlands recht opgerichte rechtspersonen zeggenschap uitoefenen over het concern. Bij veel van deze aanvragen zijn partijen betrokken die al langer op de Nederlandse markt actief zijn. Verreweg de meeste concentraties met een buitenlandse partij hadden betrekking op de mondzorg, te weten 31 (86) keer. Dat er in de mondzorgsector het vaakst sprake is van betrokkenheid van een buitenlandse partij is volgens de NZa goed te verklaren door het feit dat vrijwel alle mondzorgketens een zetel hebben in het buitenland. Andere sectoren betroffen de medisch-specialistische zorg met 7 (9), de langdurige zorg met 7 (7), de farmacie met 6 (14), de paramedische zorg met 0 (2) en de geboortezorg met 1 (0) concentraties.
Vraag 340
Bij hoeveel zorgaanbieders in de ggz zijn er wachtlijsten en hoe lang zijn deze wachtlijsten?
Antwoord:
De Nederlandse Zorgautoriteit (NZa) monitort de gemiddelde wachttijden op landelijk en regionaal niveau. Met de aanpassing van de Transparantieregeling van begin 2021, geven zorgaanbieders in de ggz naast hun wachttijden ook het aantal wachtenden39 periodiek aan de NZa door. Uw Kamer is bij brief van 12 juli jl. geïnformeerd over de meest actuele cijfers met betrekking tot de wachttijden die door de NZa met mij zijn gedeeld (Kamerstuk 25 424, nr. 590). Ik heb de NZa gevraagd om mij voor het einde van dit kalenderjaar nogmaals te voorzien van een actueel beeld. De hoeveelheid aanbieders in de ggz die een wachtlijst hebben wordt niet meegenomen. Actuele wachttijden (per diagnose) van individuele instellingen en praktijken zijn vanzelfsprekend wel raadpleegbaar voor patiënten, bijvoorbeeld via kiezenindeggz.nl.
Vraag 341
Voor hoeveel locaties in de intramurale ouderenzorg bestaan wachtlijsten en wat is de omvang van elk van deze wachtlijsten, zowel binnen als buiten de Treeknorm?
Antwoord:
Het Zorginstituut publiceert op de site https://www.zorgcijfersdatabank.nl/toelichting/wachtlijstinformatie/wachtlijsten-instellingsniveau de stand van de wachtlijst op instellings- en locatieniveau.
Dit overzicht geeft voor de sector verpleging en verzorging, per locatie, inzicht in het aantal wachtenden, zowel binnen als buiten de Treeknorm.
Vraag 342
Voor hoeveel locaties in de intramurale gehandicaptenzorg bestaan wachtlijsten en wat is de omvang van elk van deze wachtlijsten, zowel binnen als buiten de Treeknorm?
Antwoord:
Het Zorginstituut publiceert op de site https://www.zorgcijfersdatabank.nl/toelichting/wachtlijstinformatie/wachtlijsten-instellingsniveau de stand van de wachtlijst op instellings- en locatieniveau.
Dit overzicht geeft voor de sector gehandicaptenzorg, per locatie, inzicht in het aantal wachtenden, zowel binnen als buiten de Treeknorm.
Vraag 343
Voor hoeveel locaties in de intramurale ggz bestaan wachtlijsten en wat is de omvang van elk van deze wachtlijsten, zowel binnen als buiten de Treeknorm?
Antwoord:
De Nederlandse Zorgautoriteit (NZa) monitort de gemiddelde wachttijden op landelijk en regionaal niveau. Met de aanpassing van de Transparantieregeling van begin 2021, geven zorgaanbieders in de ggz naast hun wachttijden ook het aantal wachtenden40 periodiek aan de NZa door. Uw Kamer is bij brief van 12 juli jl. geïnformeerd over de meest actuele cijfers met betrekking tot de wachttijden die door de NZa met mij zijn gedeeld (Kamerstuk 25 424, nr. 590). Ik heb de NZa gevraagd om mij voor het einde van dit kalenderjaar nogmaals te voorzien van een actueel beeld. De hoeveelheid aanbieders in de ggz die een wachtlijst hebben wordt niet meegenomen. Actuele wachttijden (per diagnose) van individuele instellingen en praktijken zijn vanzelfsprekend wel raadpleegbaar voor patiënten, bijvoorbeeld via kiezenindeggz.nl.
Vraag 344
Hoeveel mensen staan op een wachtlijst voor zorg thuis, wat is de gemiddelde wachttijd en wat zijn de minimum- en maximumwachttijden?
Antwoord:
Het leeuwendeel van de mensen stroomt vanuit de wijkverpleging door naar zorg vanuit de Wlz, zodra zij een Wlz-indicatie hebben gekregen van het CIZ. De zorg wordt meestal geleverd in de vorm van een modulair pakket thuis (leveringsvorm mpt). De omzetting is doorgaans binnen 5 dagen geregeld, waardoor er geen sprake is van een significante wachttijd.
Vraag 345
Hoe zien de wachtlijsten eruit in de Wlz, uitgesplitst naar de afzonderlijke sectoren?
Antwoord:
Het Zorginstituut publiceert op de site https://www.zorgcijfersdatabank.nl/toelichting/wachtlijstinformatie/wachtlijsten-landelijk-niveau de stand van de wachtlijst op landelijk niveau voor de sectoren verpleging en verzorging, gehandicaptenzorg en geestelijke gezondheidszorg.
Vraag 346
Hoe zien de wachtlijsten eruit bij zorginstellingen die gefinancierd worden vanuit de Zorgverzekeringswet, inclusief de ggz?
Antwoord:
De NZa monitort op het terrein van de Zorgverzekeringswet de wachttijden op drie gebieden: de medisch specialistische zorg, de ggz en casemanagement dementie. De wachttijden voor de medisch specialistische zorg zijn te raadplegen via volksgezondheidenzorg.info en per augustus 2021 ook via Zorgkaart Nederland41. Over de wachttijden in de ggz doet de NZa mij periodiek een rapportage toekomen. Over de meest actuele cijfers is uw Kamer geïnformeerd op 12 juli jl. (Kamerstuk 25 424, nr. 590). Voor de wachttijden in het casemanagement dementie geldt dat deze sinds 1 juli jl. worden gemonitord middels de vernieuwde regeling Transparantie zorgaanbieders casemanagement dementie. Uw Kamer is hierover op 12 juli jl. geïnformeerd42. Dit najaar zullen de eerste inzichten op basis van deze nieuwe regeling bekend worden.
Vraag 347
Hoeveel jongeren met een eetstoornis staan op dit moment op een wachtlijst om hulp te ontvangen? Wat wordt gedaan om dit aantal in beeld te krijgen?
Antwoord:
Er bestaat op dit moment geen landelijk overzicht van de wachtlijsten bij eetstoornisinstellingen en jeugd-ggz voor jongeren.
Op 22 april jl. heb ik uw Kamer geïnformeerd over afspraken die met de VNG zijn gemaakt over extra middelen en maatregelen voor actuele problematiek in de jeugdzorg.43
Een onderdeel van deze afspraken is het krijgen van regionaal en landelijk inzicht en overzicht van wachttijden. In november verwacht ik een eerste rapportage van het Ondersteuningsteam Zorg voor de Jeugd in samenwerking met het Ketenbureau i-Sociaal Domein met inzicht in wachttijden met betrekking tot het aanbod van specialistische hulp.
Een ander onderdeel van de afspraken is dat specifiek voor acute jeugd-ggz, waaronder eetstoornissen, € 50 miljoen beschikbaar is gekomen. Dit omdat mede als gevolg van corona de druk op de specialistische jeugd-ggz is toegenomen. Op basis van plannen van gemeenten en zorgaanbieders zijn deze beschikbare middelen verstrekt aan acht coördinerende gemeenten.
Vraag 348
Hoeveel jongeren staan op dit moment op een wachtlijst om psychische hulp te ontvangen? Wat wordt gedaan om dit aantal in beeld te krijgen?
Antwoord:
Er bestaat op dit moment geen landelijk overzicht van de wachtlijsten bij jeugd-ggz voor jongeren.
Op 22 april jl. heb ik uw Kamer geïnformeerd over afspraken die met de VNG zijn gemaakt over extra middelen en maatregelen voor actuele problematiek in de jeugdzorg.44
Een onderdeel van deze afspraken is het krijgen van regionaal en landelijk inzicht en overzicht van wachttijden. In november verwacht ik een eerste rapportage van het Ondersteuningsteam Zorg voor de Jeugd in samenwerking met het Ketenbureau i-Sociaal Domein met inzicht in wachttijden minimaal met betrekking tot het aanbod van specialistische hulp.
Een ander onderdeel van de afspraken is dat er specifiek voor acute jeugd-ggz, € 50 miljoen beschikbaar is gekomen. Dit omdat mede als gevolg van corona de druk op de specialistische jeugd-ggz is toegenomen. Op basis van plannen van gemeenten en zorgaanbieders zijn deze beschikbare middelen verstrekt aan acht coördinerende gemeenten.
Vraag 349
Kunt u de uitgaven ten behoeve van preventie op een rij zetten voor de jaren 2005 tot met 2021?
Antwoord:
In aansluiting met de internationale definitie van de OECD (zoals ook gehanteerd in het antwoord op vraag 350) houdt het CBS de uitgaven op preventie bij.
In onderstaande tabel staan de totaaluitgaven in miljoenen euro’s (2e kolom) met een uitsplitsing naar uitgaven overheid (3e kolom) en eigen betalingen (4e kolom). De uitgaven in 2020 wijken vanwege COVID-19 sterk af van voorgaande jaren.
|
Preventie zorg |
Totaal in miljoen euro’s |
Overheid en sociale verzekering |
Vrijwillige regelingen, eigen betaling |
|---|---|---|---|
|
2005 |
2.354 |
1.491 |
863 |
|
2006 |
2.279 |
1.637 |
642 |
|
2007 |
2.447 |
1.748 |
699 |
|
2008 |
2.480 |
1.844 |
636 |
|
2009 |
2.728 |
1.993 |
735 |
|
2010 |
2.815 |
2.070 |
744 |
|
2011 |
2.712 |
1.976 |
736 |
|
2012 |
2.708 |
1.949 |
759 |
|
2013 |
2.628 |
1.915 |
713 |
|
2014 |
2.689 |
1.971 |
718 |
|
2015 |
2.497 |
1.779 |
719 |
|
2016 |
2.561 |
1.805 |
756 |
|
2017 |
2.492 |
1.705 |
787 |
|
2018 |
2.514 |
1.697 |
816 |
|
2019 |
2.720 |
1.830 |
890 |
|
2020 |
4.163 |
3.202 |
961 |
Vraag 350
Hoeveel geven andere Europese landen in algemene zin uit aan preventie?
Antwoord:
Eind 2017 is door de OECD een rapport uitgebracht, waarin zij de hoogte en verdeling van uitgaven aan preventie vergelijken in OECD-landen. Onder preventie-uitgaven vallen volgens de OECD-definitie, uitgaven aan campagnes, vaccinaties, screeningen, epidemiologische surveillance, gezondheidschecks bij bijvoorbeeld zwangere vrouwen, in de jeugdgezondheidszorg of tandartscontrole. Hieruit blijkt dat bijna alle OECD-landen tussen de 2 en 4% van hun totale zorguitgaven aan preventie besteden.
Zie https://www.oecd-ilibrary.org/social- issues-migration-health/how-much-do-oecd-countries-spend-on- prevention_f19e803c-en.
De statistieken uit dit rapport zijn sindsdien bijgewerkt. De volgende tabel geeft de meest recente cijfers weer.
|
Germany |
€ 187,8 |
|
United Kingdom |
€ 185,2 |
|
Netherlands |
€ 163,4 |
|
Sweden |
€ 156,8 |
|
Finland |
€ 155,1 |
|
Italy |
€ 148,4 |
|
Norway |
€ 145,4 |
|
Switzerland |
€ 135,7 |
|
Ireland |
€ 116,9 |
|
Denmark |
€ 116,4 |
|
Luxembourg |
€ 114,4 |
|
Austria |
€ 103,1 |
|
Slovenia |
€ 90,7 |
|
Iceland |
€ 88,1 |
|
France |
€ 85,4 |
|
Estonia |
€ 77,8 |
|
Belgium |
€ 76,4 |
|
Czech Republic |
€ 73,9 |
|
Spain |
€ 66,6 |
|
Lithuania |
€ 63,9 |
|
Hungary |
€ 59,8 |
|
Portugal |
€ 51,4 |
|
Latvia |
€ 45,6 |
|
Poland |
€ 41,2 |
|
Greece |
€ 27,1 |
|
Slovak Republic |
€ 15,3 |
Preventie-uitgaven Europese OECD-landen, in voor koopkracht gecorrigeerde euro’s, per hoofd van de bevolking (2019). Bron: stats.OECD.org.
Vraag 351
Wat geven Europese landen uit specifiek aan het voorkomen van het beginnen met roken, het ondersteunen bij het stoppen met roken, het voorkomen van overmatig alcoholgebruik, depressiepreventie, suïcidepreventie, het voorkomen van overgewicht en het ondersteunen bij het komen tot een gezond gewicht? Kunt u hiervan een overzicht naar de Kamer sturen?
Antwoord:
Betrouwbare internationaal vergelijkbare cijfers over deze specifieke preventie- uitgaven zijn niet beschikbaar. Zie vraag 350 voor de definitie van preventie- uitgaven waarvoor een internationale vergelijking wel mogelijk is.
Vraag 352
Welke bedragen zijn gemoeid met de preventie van schadelijk middelengebruik, onderverdeeld in alcohol, drugs en tabak? Waar wordt dit aan besteed?
Antwoord:
In 2022 is er € 5,115 miljoen begroot voor de preventie van alcohol, € 6,066 miljoen voor de preventie van drugs, € 4,647 miljoen voor de preventie van tabak en € 7,848 miljoen voor de preventie van deze drie thema’s samen. Opgeteld gaat het om een bedrag van € 23,676 miljoen voor de drie thema’s samen (zie mijn antwoord op vraag 710 waarom dit totaalbedrag niet overeenkomt met het bedrag op de begroting van € 17,8 miljoen in 2022). Dit budget bevat zowel subsidies als opdrachten. Het budget wordt gebruikt voor inzet op het terrein van bijvoorbeeld de financiering van PUUR Rookvrij en de NIX18-campagne, de financiering van verschillende monitors zoals het Peilstationonderzoek en de Nationale Drug Monitor (NDM), preventieprogramma’s op drugs en alcohol, vroegsignalering van problematisch alcoholgebruik, de infolijnen roken, alcohol en drugs en de rookvrije zorg.
Vraag 353
Welke bedragen zijn gemoeid met depressiepreventie, suïcidepreventie en het voorkomen van overgewicht/obesitas?
Antwoord:
Voor depressiepreventie is er jaarlijks € 750.000 gereserveerd voor 2022 en verder in de begroting. Er was initieel € 10,8 miljoen beschikbaar voor suïcidepreventie in 2022. De intensivering uit het huidige Regeerakkoord voor suïcidepreventie loopt in 2021 af. Voor 2022 is er in afwachting op het beleid van het nieuw te vormen kabinet eenmalig € 5,5 miljoen euro aanvullend beschikbaar gesteld voor suïcidepreventie om het werk van 113 zelfmoordpreventie in 2022 te kunnen continueren op een vergelijkbaar niveau als in 2021. Dat maakt het totaalbedrag voor suïcidepreventie in 2022 € 16,3 miljoen in plaats van € 10,8 miljoen, wat in de begroting staat. Tot slot, voor gezond gewicht is ca. € 19,3 miljoen aan subsidies opgenomen in de begroting voor 2022.
Vraag 354
Kunt u aangeven op welke manier u uitvoering geeft aan de motie van het lid Van Esch c.s. over een voorstel om het preventiebeleid op niveau te houden?45
Antwoord:
In deze motie werd verzocht om met een voorstel te komen, inclusief de financiële middelen, om het preventiebeleid de komende jaren op niveau te houden en waar nodig aan te vullen in de strijd tegen corona. Over de uitvoering van de motie is de Kamer geïnformeerd (Kamerstukken II, 2020/21, 25 295, nr. 1033). Hierin is te lezen dat preventiebeleid onderdeel is van het steunpakket sociaal en mentaal welzijn en leefstijl, waarvoor in het totaal € 200 miljoen is uitgetrokken. Het doel van het steunpakket was om op korte termijn de negatieve gevolgen van de coronamaatregelen te dempen en structurele schade zo veel mogelijk te voorkomen.
Vraag 355
Hoe houdt u rekening met de verschillende culturen en gewoontes in Nederland in relatie tot zorgpreventie en gezondheidsbehoefte?
Antwoord:
Dit gebeurt op verschillende manieren waarbij het expertisecentrum Pharos dat door VWS wordt gesubsidieerd, een belangrijke rol speelt. De inzet van Pharos is om informatie, voorlichting en (zorg)oplossingen toegankelijk en begrijpelijk te maken voor iedereen én kanalen en middelen (mede) te ontwikkelen (en te ontsluiten) die aansluiten bij de belevingswereld, zodat iedereen bereikt en betrokken kan worden. Hierbij richt het Pharos zich ook op mensen met een migratieachtergrond. Aan zorgprofessionals stelt Pharos tevens kennis over cultuursensitief werken ter beschikking.
In samenwerking met Pharos worden er op dit moment ook rond-de-tafel gesprekken georganiseerd in het kader van tegengaan van discriminatie in de zorg.
Vraag 356
Hoe worden laaggeletterdheid en lage gezondheidsvaardigheden meegenomen in de financiering van zorg en preventieprojecten en zorgbeleid?
Antwoord:
Via het gesubsidieerde stimuleringsprogramma GezondIn en de GIDS-gelden voor gemeenten zetten we in op het bestrijden van gezondheidsachterstanden; daarin is ook aandacht voor gezondheidsvaardigheden. Ook ondersteunt VWS de projecten vanuit Kansrijke Start waardoor de kansen van een kind tijdens de eerste 1.000 dagen worden versterkt; daar gaat zowel een preventieve werking vanuit als dat gezondheidsvaardigheden van ouders worden verbeterd. Zo wordt vanuit het actieprogramma Kansrijke Start in 2021 en 2022 subsidie verleend aan het project «Taalschatten» van de Stichting Number 5 foundation, de Tilburg University en de Stichting Lezen en Schrijven. De missie van Taalschatten is dat in 2025 alle 170.000 kinderen die jaarlijks geboren worden taalvaardig aan de basisschool beginnen. Met deze projectsubsidie wordt een integrale aanpak opgezet gericht op alle (aanstaande) ouders met kinderen van 0–4 jaar. Hiertoe wordt aangesloten bij lokale coalities Kansrijke Start.
Via inzet van Pharos is er ook bij de ontwikkeling van e-health toepassingen aandacht oor het mee kunnen komen van mensen met lage gezondheidsvaardigheden.
Vraag 357
Welke opties zijn er voor het invoeren van een suikertaks? Wat zijn de opbrengsten van deze opties?
Antwoord:
In het rapport «Bouwstenen voor een beter belastingstelsel» (bijlage bij Kamerstuk 32 359-4) zijn verschillende gezondheidsgerelateerde belastingen uitgewerkt. Hieruit blijkt dat verschillende uitvoeringsaspecten aan de orde zijn bij eventuele invoering van gezondheidsgerelateerde belastingen, waardoor deze niet zonder meer op korte termijn te realiseren zijn. Onder andere moet scherp onderscheid gemaakt kunnen worden tussen gezonde en ongezonde producten en een in te voeren prijsmaatregel moet passen binnen de Europese afspraken over btw en accijnzen. In het rapport wordt een heffing op suikerhoudende dranken geanalyseerd. Hierbij wordt een trapsgewijs tarief met drie treden naar suikergehalte voorgesteld in de bestaande Wet verbruiksbelasting op alcoholvrije dranken. In het genoemde rapport zijn geen ramingen gemaakt van de budgettaire opbrengst, dit mede omdat deze sterk afhankelijk zijn van de precieze vormgeving van de tarieftreden. Hieronder zijn twee aanpassingen van de huidige verbruiksbelasting uitgewerkt ter indicatie van de mogelijke orde van grootte van de budgettaire opbrengst: een tariefaanpassing (twee varianten) en een grondslagversmalling (bij beide varianten) door dranken die in de Schijf van Vijf passen zoals mineraalwater vrij te stellen van verbruiksbelasting. Daarbij is geen rekening gehouden met gedragseffecten waarbij consumenten minder suikerhoudende dranken consumeren en producenten het suikergehalte van hun producten verlagen.
In 2022 bedraagt de totale opbrengst van de huidige verbruiksbelasting op alcoholvrije dranken naar verwachting € 280 miljoen. Als mineraal- en bronwaters worden uitgezonderd dan leidt dit tot een derving van € 45 miljoen. Als het huidige tarief vervolgens wordt verhoogd met 10% levert dit € 24 miljoen op. Per saldo leidt het uitzonderen van mineraal- en bronwaters en verhogen van het tarief met 10% dus tot een derving van ongeveer € 20 miljoen. De consumentenprijs wordt in dit geval bij een literfles suikerhoudende drank van een euro ongeveer 1% hoger.
Een verdriedubbeling van het tarief naar het tariefniveau in Noorwegen (zie ook antwoord 606) in combinatie met een uitzondering van mineraal- en bronwaters leidt tot een extra budgettaire opbrengst van ongeveer € 500 miljoen, bovenop de huidige opbrengst van € 280 miljoen. In dit geval zou de consumentenprijs voor een literfles suikerhoudende drank van een euro ongeveer 20% hoger worden.
De vormgeving en tariefkeuze wordt mede bepaald door het voornaamste doel van de belasting; een gezondheidseffect of een gewenste opbrengst.
Vraag 358
Welke concrete beleidsplannen en aanpassingen heeft u, buiten informatiespotjes en campagnes, genomen om ongezonde leefstijl onaantrekkelijk te maken, aangezien in de begroting van VWS staat dat een vijfde deel van de ziektelast gerelateerd is aan ongezonde leefstijl?
Antwoord:
Met het Nationaal Preventieakkoord heeft het Kabinet samen met 70 maatschappelijke organisaties, afspraken gemaakt om roken, overgewicht en problematisch alcoholgebruik terug te dringen. Met dit Preventieakkoord worden in de periode 2019 – 2022 meer dan 200 acties en maatregelen uitgevoerd om Nederland gezonder te maken. Roken, overgewicht (weinig bewegen en ongezonde voeding) en problematisch alcoholgebruik zijn de belangrijkste factoren voor een ongezonde leefstijl. De acties en maatregelen omvatten o.a. de accijnsverhoging op sigaretten en shag, de neutrale verpakkingen, het uitstalverbod, het verbod op rookruimten, het verbod op prijsacties van meer dan 25% op alcoholhoudende dranken en het verbod op wederverstrekking van alcoholhoudende dranken aan minderjarigen. Zie hiertoe ook het Nationaal Preventieakkoord46.
Vraag 359
Welke opties zijn er en welke acties zijn ondernomen om aanbiedingen op alcoholische dranken stop te zetten?
Antwoord:
Om aanbiedingen op alcoholische dranken stop te zetten zijn er grofweg twee opties: 1) het creëren van wettelijke maatregelen en 2) zelfregulering door verstrekkers en producenten.
Vóór 1 juli 2021 was er alleen sprake van zelfregulering. Verstrekkers en producenten hadden afspraken omtrent het geven van aanbiedingen op alcoholische dranken vastgelegd in de Reclamecode voor Alcoholhoudende dranken (RvA). In de RvA zijn regels opgenomen over de inhoud en vorm van alcoholreclame. Per 1 juli 2021 is de nieuwe Alcoholwet in werking getreden. Met deze wet is er een wettelijk verbod op prijsacties van meer dan 25% op alcoholische dranken. Met deze maatregel wil de regering voorkomen dat volwassenen vanwege een scherpe aanbieding verleid worden om meer alcohol te kopen dan dat zij oorspronkelijk van plan waren.
Vraag 360
Waarom is er nog geen verbod op alcoholadvertenties, aangezien advertenties over tabak verboden zijn?
Antwoord:
Voor tabak volgen we internationale afspraken die landen verplichten tot het invoeren van wetgeving, zoals een verbod op tabaksadvertenties. Voor alcohol zijn die afspraken er niet en maken we eigen beleidskeuzen over hoe om te gaan met alcoholreclame. Dit kabinet kiest voor een combinatie van wetgeving, zelfregulering en afspraken met partijen in het Nationaal Preventieakkoord (NPA).
In de Mediawet is vastgelegd dat er op televisie en radio geen reclameboodschappen voor en productplaatsing van alcoholhoudende dranken tussen 06.00 uur en 21.00 uur uitgezonden mag worden. Daarnaast bestaan er zelfreguleringsafspraken over de inhoud en vorm van alcoholadvertenties die zijn vastgelegd in de Reclamecode voor Alcoholhoudende dranken en de Reclamecode voor Alcoholvrij en Alcoholarm Bier.
Met het NPA hebben we met o.a. verstrekkers, producenten en gezondheidsorganisaties afgesproken dat we willen voorkomen dat marketing voor alcoholhoudende dranken bijdraagt aan problematisch alcoholgebruik. Daarbij streven we ernaar dat alcoholmarketing jongeren niet of zo weinig mogelijk bereikt en beïnvloedt. Dit gaat verder dan dat alcoholmarketing niet gericht mag zijn op jongeren.
Naar aanleiding van het uitvoeren van verschillende onderzoeken, waaronder de kennissynthese alcoholmarketing47, het onderzoek naar het bereik en de beïnvloeding van jongeren door alcoholmarketing48 en het onderzoek naar alcoholmarketing via sociale media49, heb ik verstrekkers en producenten gevraagd om met passende maatregelen te komen om de doelstellingen uit het NPA te behalen. Ik verwacht uw Kamer voor het aanstaande Commissiedebat Leefstijlpreventie van 18 november te informeren over de voortgang.
Vraag 361
Welke middelen zet u in om overmatige alcoholconsumptie en overlast te stoppen?
Antwoord:
Met de Alcoholwet (voorheen Drank- en Horecawet) bieden we een kader om overmatige alcoholconsumptie en overlast tegen te gaan. Per 1 juli 2021, met de inwerkingtreding van deze wet, zijn daar extra maatregelen aan toegevoegd. Met het verbod op prijsacties van meer dan 25% op alcoholhoudende dranken wil de regering voorkomen dat volwassenen vanwege een scherpe aanbieding verleid worden om meer alcohol te kopen dan dat zij oorspronkelijk van plan waren. Daarnaast verwacht de regering door middel van de strafbaarstelling van volwassenen die alcohol doorgeven aan minderjarigen (wederverstrekking) te voorkomen dat minderjarigen alcohol gebruiken. Elke hoeveelheid alcoholgebruik door minderjarigen is immers overmatig.
Daarnaast streven we, samen met zo’n dertig partijen, door middel van afspraken en maatregelen uit het Nationaal Preventieakkoord naar geen alcoholgebruik door zwangeren en jongeren onder de 18 jaar, minder overmatig en zwaar alcoholgebruik en meer bewustwording van de effecten van het eigen drinkgedrag. Op het gebied van bewustwording hecht ik veel waarde aan campagnes zoals Dranquilo en NIX18 en ondersteun ik campagnes als IkPas en «zien drinken doet drinken», omdat deze campagnes alcoholgebruik onder minderjarigen tegen gaan en bijdragen aan een normverandering en bewustwording over schadelijk alcoholgebruik.
Wat betreft vroegsignalering van schadelijk alcoholgebruik zet het Samenwerkingsverband Vroegsignalering (SVA) zich ervoor in dat mensen met een (beginnend) alcoholprobleem sneller effectieve ondersteuning krijgen. Hierbij is sprake van specifieke aandacht voor ouderen, zwangeren, jeugd/jongvolwassenen, werknemers en tweedelijnszorg. Er is o.a. een e-health keten ontwikkeld om ervoor te zorgen dat er landelijk een kwalitatief goede standaard is voor zorgprofessionals en publiek. Daarnaast is er aandacht voor het (door)ontwikkelen van interventies, zoals Moti55.
Verder wordt er ook ingezet op naleving en handhaving van de leeftijdsgrens en dronkenschap. Zo is er een e-learning ontwikkeld voor slijters, horeca, sport- en studentenverenigingen om kennis en kunde te vergroten ten aanzien van naleving van de leeftijdsgrens, het niet doorschenken bij dronkenschap, het voorkomen van wederverstrekking en het weigeren van de toegang van personen in een kennelijke staat van dronkenschap.
Daarnaast wordt er samengewerkt met gemeenten en de Nederlandse Vereniging voor Drank- en Horecawet Inspecteurs op het gebied van (risicogerichte) handhaving. Met het Ministerie van Infrastructuur en Waterstaat zetten we in op het voorkomen dat mensen onder invloed van alcohol deelnemen aan het verkeer. Zie verder ook de acties die genoemd zijn in het Nationaal Preventieakkoord50 en de voortgangsrapportages over het Nationaal Preventieakkoord51.
Vraag 362
Welke alcoholpreventieprogramma’s worden nu uitgevoerd?
Antwoord:
Het beleid rondom alcohol zet zich breed in op het tegengaan van alcoholgebruik onder jongeren, alcoholmisbruik en -verslaving. Door middel van campagnes wordt ingezet op bewustwording en de versterking van de sociale norm. De NIX18-campagnes ondersteunen bijvoorbeeld de sociale norm dat het normaal is om tot je 18e niet te drinken. Dit jaar is de campagne «Dranquilo» gelanceerd, een brede campagne om niet drinken normaler en sociaal geaccepteerd te maken. Daarnaast worden er activiteiten en onderzoeken uitgevoerd, gericht op voorkomen van alcoholgebruik onder jongeren, alcoholmisbruik en -verslaving. Zo wordt voorlichting en ondersteuning aan scholen over alcohol binnen het integrale programma Helder op School gefinancierd. Daarnaast wordt gekeken naar drinkgedrag in Nederland, de naleving van de leeftijdsgrens en effecten van (mogelijke) beleidsmaatregelen. Voor een volledig overzicht verwijs ik u naar het Nationaal Preventieakkoord52.
Vraag 363
Wat doet u tegen primaire preventie van infectieziekten in Nederland?
Antwoord:
Alle interventies of activiteiten, die het voorkómen van een infectieziekte tot doel hebben, behoren tot de primaire preventie. Daarbij kan gedacht worden aan het gehele rijksvaccinatieprogramma en de vaccinatieprogramma’s voor griep en pneumokokken én het werk dat wordt verricht rond individuele vaccinatie in risicogroepen. De activiteiten van het RIVM en GGD’en, samen met alle andere stakeholders, op het gebied van infectieziektebestrijding richten zich op het voorkomen van uitbreiding van infectieziekten binnen de bevolking. Dat houdt in dat ze zich richten op de preventie van het voorkomen van infectieziekten bij individuele mensen. Ook dat valt onder primaire preventie. Op basis van de Wet publieke gezondheid zijn het Rijk en gemeenten gezamenlijk verantwoordelijk voor de publieke gezondheidszorg en daarmee voor preventie van infectieziekten.
Ook het coronabeleid moet grotendeels gezien worden als primaire preventie, waarbij in de afgelopen periode soms zeer ingrijpende maatregelen zijn genomen om ziekte te voorkomen.
Vraag 364
Waarom is het HPV-vaccinatieprogramma tijdens de coronapandemie stopgezet
Antwoord:
De HPV-vaccinatie voor geboortecohort 2007 is uitgesteld van voorjaar naar najaar 2020. Groepsvaccinaties waren vanwege de toen geldende COVID-19 maatregelen niet mogelijk. Met het uitstel van een half jaar kwam volgens het RIVM de bescherming niet in gevaar. Vanwege de al hoge werkdruk door COVID-19 had de Jeugdgezondheidszorg (JGZ) deze extra tijd nodig om de omslag te kunnen maken naar individuele vaccinaties. Zoals gemeld in de Kamerbrief «Voortgang Verder met Vaccineren» (d.d. 1 juli 2021), heeft het uitstel ook geen effect gehad op de opkomst: deze was vergelijkbaar met de opkomst van het jaar daarvoor.
Vraag 365
Hoe verwacht u dat de epidemie van seksueel overdraagbare aandoeningen (soa’s) zich zal ontwikkelen nadat er minder testcapaciteit was voor soa’s?
Antwoord:
Er is op dit moment geen sprake van een epidemie van seksueel overdraagbare aandoeningen. GGD-en hebben tijdens de corona-uitbraak minder capaciteit ingezet op de soa-poli’s. Weliswaar was er vanwege corona minder testcapaciteit voor soa’s beschikbaar, maar gezien de landelijke maatregelen in het kader van de coronabestrijding was het aantal contacten en dus het risico op het oplopen van een soa ook veel minder. De GGD-en zetten nu weer in op de soa-bestrijding op het reguliere niveau van voor de corona-uitbraak.
Vraag 366
Welke mogelijkheden zijn er om gratis condooms te verstrekken om ongewenste zwangerschappen en soa’s te voorkomen?
Antwoord:
Vanuit de middelen die beschikbaar zijn gesteld voor de uitvoering van de aanvullende seksuele gezondheidszorg verstrekken de GGD’en gratis condooms bij specifieke evenementen waar de hoog risicogroep doelgroep van uitmaakt. Vanwege de corona-uitbraak zijn deze activiteiten op dit moment grotendeels opgeschort.
Vraag 367
Wat is de stand van zaken rondom het verbod op consumptief lachgas gebruik en preventie van illegaal gebruik?
Antwoord:
Binnen de ondermijningsgelden is € 14 miljoen structureel beschikbaar gesteld voor de handhaving van het lachgasverbod door de politie. Nu er middelen beschikbaar zijn voor de handhaving kan de AMvB, waarmee plaatsing van lachgas op lijst II bij de Opiumwet wordt bewerkstelligd, verder worden gebracht in het wetgevingstraject. Dit betekent dat de AMvB geagendeerd zal worden voor de ministerraad, het voorgehangen wordt in de Tweede Kamer en Eerste Kamer, de Raad van State om advies zal worden gevraagd en het zal worden genotificeerd bij de Europese Commissie. Het streven is het lachgasverbod in werking te laten gaan in het voorjaar van 2022.
Vraag 368
Welke adviezen heeft u overgenomen van het Trimbos-instituut en geïmplementeerd om drugsgebruik onder jongeren te laten verminderen?
Antwoord:
De activiteiten van het Trimbos Instituut komen tot stand in samenspraak met het Ministerie van VWS. Om drugsgebruik onder jongeren te verminderen richt het Trimbos Instituut zich onder andere op jongeren zelf, zoals bijvoorbeeld met de voorlichtingswebsite www.drugsenuitgaan.nl en met in ontwikkeling zijnde interventies om het eerste gebruik onder jongeren tegen te gaan. Ook op scholen is het Trimbos Instituut actief, onder andere via Helder op School, de integrale aanpak voor drugspreventie op scholen.
Verder biedt het Trimbos Instituut ook ondersteuning aan lokale instanties om beter om te gaan met drugsproblematiek. De handreikingen voor gemeenten ten behoeve van de aanpak van de problematiek rond GHB en lachgas zijn hier een voorbeeld van. Ook is er naar aanleiding van het Advies preventieaanpak Experiment Gesloten Coffeeshopketen van het Trimbos Instituut (brief TK 26-6-2020) in overleg met de deelnemende gemeenten een vijftal interventies bepaald die met prioriteit worden ontwikkeld. In 2022 zijn deze beschikbaar voor gemeenten ter implementatie.
Daarnaast richt het Trimbos Instituut zich op ouders, omdat zij vaak meer invloed hebben op het middelengebruik van hun kind dan ze zelf vaak denken. Zo informeren ze ouders over hoe om te gaan met het middelengebruik van hun kind via de website www.helderopvoeden.nl, specifieke kanalen op sociale media en via folders en animaties. Tevens ondersteunt het Trimbos Instituut preventieprofessionals in hun omgang met ouders en is er voorlichtingsmateriaal over middelengebruik voor ouders van aankomende studenten in de maak.
Tot slot ontplooit het Trimbos Instituut ook preventie- en voorlichtingsactiviteiten voor verschillende doelgroepen ten aanzien van nieuwe wet- en regelgeving, zoals het verbod op 3-MMC en lachgas.
Vraag 369
Kunt u aangeven waarop andere Europese landen bezuinigen als het gaat om zorg? Kunt u hiervan een overzicht en uw duiding daarbij naar de Kamer sturen?
Antwoord:
Er is geen systematisch inzicht in beleidsevaluaties die andere landen op dit terrein hebben opgesteld. Wel is er eerder een overzicht gemaakt van de evaluaties in de wetenschappelijke literatuur sinds 1970. Deze inventarisatie beperkt zich tot slechts twee studies:
• Uit het onderzoek van Celsus (2016) blijkt dat dat de meeste maatregelen zich richten op het bedwingen van het volume van zorg. Ongeveer een derde van de maatregelen is gericht op aanpassingen in de werking van de zorgmarkt, een vijfde grijpt in op de prijs van zorg en de minste maatregelen betreffen budgettering. Dit komt overeen met de verhoudingen van ingezette maatregelen die zijn beschreven voor Nederland.
• Uit het onderzoek van Van Gool & Pearson (2014) worden als de meest voorkomende maatregelen genoemd om de zorgkosten te bedwingen: 1) het aanpassen van de financiering, bijvoorbeeld door het verhogen van de Btw-tarieven of belastingen, 2) het aanpassen van het verzekerd pakket, 3) het verhogen van de eigen betalingen, 4) het verlagen van de prijs van zorg, zoals de lonen en prijzen van geneesmiddelen, 5) Het beperken van het zorgaanbod, bijvoorbeeld het aantal artsen, en 6) structurele hervormingen.
Vraag 370
Kunt u een overzicht geven van EU-richtlijnen en -verordeningen, binnen het domein van VWS, die nog niet zijn aangenomen?
Antwoord:
|
Titel |
Document |
Korte beschrijving |
Stand van Zaken |
|---|---|---|---|
|
Voorstel voor verordening betreffende een grotere rol van het Europees Geneesmiddelenagentschap inzake crisisparaatheid en -beheersing op het gebied van geneesmiddelen en medische hulpmiddelen. |
COM(2020)725 |
Voorstel voor wijziging van het EMA-mandaat |
De verordening bevindt zich in de triloogfase. |
|
Voorstel voor verordening tot wijziging van Verordening nr 851/2004 tot oprichting van een Europees Centrum voor ziektepreventie en – bestrijding |
COM(2020)726 |
Voorstel voor wijziging van het ECDC-mandaat |
De verordening bevindt zich in de triloogfase. |
|
Voorstel voor verordening inzake ernstige grensoverschrijdende bedreigingen van de gezondheid en houdende intrekking van Besluit nr 1082/2013/EU |
COM(2020)727 |
Aanpassing van de systematiek voor voorbereiding op en bestrijding van ernstige grensoverschrijdende gezondheidsbedreigingen. |
De verordening bevindt zich in de triloogfase. |
|
Voorstel voor Verordening inzake algemene productveiligheid, tot wijziging van Verordening (EU) nr. 1025/2012 van het Europees Parlement en de Raad en tot intrekking van Richtlijn 87/357/EEG van de Raad en Richtlijn 2001/95/EG van het Europees Parlement en de Raad |
COM(2021) 346 |
Deze Algemene productveiligheid Verordening (ook wel de General Product Safety Regulation, GPSR) bestaat uit een modernisering van de bestaande Algemene productveiligheidsrichtlijn, ook wel de GPSD, die komt met dit voorstel te vervallen. Er wordt ook een richtlijn inzake producten die levensmiddelen nabootsen ingetrokken en een verordening gewijzigd om het normalisatie proces te vereenvoudigen. |
De verordening is in onderhandeling in de Raadswerkgroep. In het Europees Parlement is een rapporteur benoemd en zal ook een positie worden bepaald. |
|
Proposal for a Council Regulation on a framework of measures for ensuring the supply of crisis-relevant medical countermeasures in event of a public health emergency at Union level. [nog geen NLse titel beschikbaar] |
COM(2021) 577 |
De verordening heeft twee doelen: het bepalen van het moment en de manier waarop de crisisfase van de Health Emergency Preparedness and Response Authority (HERA) actief wordt, in relatie tot de bepalingen in de verordening over grens-overschrijdende gezondheids-bedreigingen enerzijds én het door de Raad bepalen welke instrumenten door de HERA ingezet zullen worden tijdens een gezondheidscrisis. |
Voorstel is 16 september jl. gepubliceerd. De onderhandelingen over de verordening zijn zeer recent gestart in de Raadswerkgroep. |
Vraag 371
Hoeveel mensen ontvangen zorgtoeslag?
Antwoord:
In 2020 ontvingen 4.657.351 mensen zorgtoeslag. In 2021 ontvingen tot half september 4.551.622 mensen zorgtoeslag. Dit aantal loopt voor 2021 nog op, omdat er ook nog in de resterende maanden van 2021 zorgtoeslag aangevraagd en toegekend kan worden.
Vraag 372
Wat zijn de afbouwgrenzen van de zorgtoeslag vanaf 2006 tot en met 2021?
Antwoord:
De zorgtoeslag bouwt – bij zowel een- als meerpersoonshuishoudens – af boven het wettelijk minimumloon (WML) met een afbouwpercentage. Dat wil zeggen dat de Zorgtoeslag boven het WML afneemt met dit percentage maal het verschil tussen het inkomen en het WML. In onderstaande tabel staat de hoogte van het WML en het afbouwpercentage (dat gelijk is voor een- en meerpersoonshuishoudens).
|
WML |
Afbouwpercentage |
|
|---|---|---|
|
2006 |
€ 17.494 |
5,00% |
|
2007 |
€ 17.905 |
5,00% |
|
2008 |
€ 18.496 |
5,00% |
|
2009 |
€ 19.135 |
5,00% |
|
2010 |
€ 19.528 |
5,00% |
|
2011 |
€ 19.890 |
5,030% |
|
2012 |
€ 20.079 |
5,435% |
|
20131 |
€ 19.043 |
8,713% |
|
2014 |
€ 19.253 |
9,118% |
|
2015 |
€ 19.463 |
13,40% |
|
2016 |
€ 19.758 |
13,43% |
|
2017 |
€ 20.109 |
13,46% |
|
2018 |
€ 20.451 |
13,49% |
|
2019 |
€ 20.941 |
13,52% |
|
2020 |
€ 21.431 |
13,55% |
|
2021 |
€ 21.836 |
13,58% |
De daling van het WML in 2013 hangt samen met het vervallen van de bijtelling van de inkomensafhankelijke bijdrage bij het belastbaar inkomen.
Vraag 373
Waar liggen de grenzen van de zorgtoeslag en vanaf welke percentages geldt de toeslag niet meer? Wilt u dit aangeven voor de verschillende inkomenscategorieën?
Antwoord:
De zorgtoeslag is (voor zowel een- als meerpersoonshuishoudens) maximaal tot een huishoudinkomen gelijk aan het wettelijk minimumloon (WML). Boven het WML daalt de zorgtoeslag met een afbouwpercentage. Dit afbouwpercentage is gelijk voor een- en meerpersoonshuishoudens. Omdat de maximale zorgtoeslag voor eenpersoonshuishoudens lager is dan voor meerpersoonshuishouden, hebben meerpersoonshuishoudens recht op zorgtoeslag tot een hoger inkomen.
In onderstaande tabel staat voor 2021 en 2022 de hoogte van het minimumloon en het maximale inkomen waarbij recht bestaat op zorgtoeslag, voor zowel een- als meerpersoonshuishoudens. Dat maximale inkomen is nog voorlopig. Als de zorgverzekeraars in november hun premie hoger of lager vaststellen dan geraamd door VWS dan verschuift de grens (omdat de maximale zorgtoeslag dan verandert).
|
2021 |
2021 |
2022 |
2022 |
|
|---|---|---|---|---|
|
Eenpersoonshuishouden |
Meerpersoonshuishouden |
Eenpersoonshuishouden |
Meerpersoonshuishouden |
|
|
WML |
€ 21.835 |
€ 21.835 |
€ 22.356 |
€ 22.356 |
|
Maximaal inkomen met recht op zorgtoeslag |
€ 31.138 |
€ 39.979 |
€ 31.998 |
€ 40.944 |
Vraag 374
Kunt u een berekening naar de Kamer sturen hoe hoog de zorgtoeslag voor de verschillende inkomensgroepen wordt in 2022?
Antwoord:
In onderstaande tabel staat de hoogte van de zorgtoeslag in 2022 voor een- en meerpersoonshuishoudens bij verschillende inkomenshoogtes.
|
Inkomen |
Eenpersoons-huishouden |
Meerpersoons-huishouden |
|---|---|---|
|
€ 15.000 |
€ 1.336 |
€ 2.553 |
|
€ 20.000 |
€ 1.336 |
€ 2.553 |
|
€ 22.356 |
€ 1.336 |
€ 2.553 |
|
€ 25.000 |
€ 976 |
€ 2.193 |
|
€ 30.000 |
€ 296 |
€ 1.513 |
|
€ 35.000 |
0 |
€ 832 |
|
€ 40.000 |
0 |
€ 152 |
|
€ 45.000 |
0 |
0 |
Vraag 375
Hoeveel mensen hebben in 2020 hun gehele eigen risico opgemaakt? Kan dit percentage gegeven worden voor de jaren 2010 tot en met 2020?
Antwoord:
In onderstaande tabel vindt u de schattingen van het percentage volwassenen dat het verplicht eigen risico volledig volmaakt voor de periode 2010 tot en met 2021:
|
Jaar |
Volwassenen die het verplicht eigen risico volmaken (in % van het totaal aantal volwassenen) |
|---|---|
|
2010 |
60% |
|
2011 |
60% |
|
2012 |
59% |
|
2013 |
54% |
|
2014 |
51% |
|
2015 |
49% |
|
2016 |
47% |
|
2017 |
47% |
|
2018 |
48% |
|
2019 |
48% |
|
2020 |
48% |
|
2021 |
48% |
Vraag 376
Hoeveel mensen hebben in 2021 hun gehele eigen risico in de eerste maand van het jaar opgemaakt?
Antwoord:
Hierover zijn geen gegevens beschikbaar.
Vraag 377
Hoeveel chronisch zieken en mensen met een beperking hebben in 2021 hun gehele eigen risico opgemaakt?
Antwoord:
Er bestaat geen eenduidige definitie voor chronisch ziek. Daarom wordt aangesloten bij de definitie die gehanteerd wordt in het kader van de risicoverevening. Iemand wordt hierbij als chronisch ziek beschouwd indien hij/zij in een Diagnosekostengroep (DKG), Farmaciekostengroep (FKG), Hulpmiddelenkostengroep (HKG), Fysiotherapiediagnosegroep (FDG), in een Meerjarig hoge kosten (MHK) klasse groter dan 1 of in een Meerjarig hoge kosten verpleging en verzorging (MVV) klasse groter dan 0 valt. Voor specifieke mensen met een beperking zijn geen gegevens beschikbaar.
In onderzoek voor de risicoverevening is aandacht besteed aan de vraag in hoeverre chronisch zieken en niet-chronisch zieken kosten onder het verplicht eigen risico maken. Hieruit komt naar voren dat 86 procent van de chronisch zieken het eigen risico volmaakt. Dit percentage is een schatting voor 2021, gebaseerd op data uit 2019. Een exact antwoord is niet beschikbaar.
Vraag 378
Hoeveel chronisch zieken en mensen met een beperking hebben in 2021 hun gehele eigen risico in de eerste maand van het jaar opgemaakt?
Antwoord:
Hierover zijn geen gegevens beschikbaar.
Vraag 379
Hoeveel mensen konden in 2021 hun eigen risico niet meer betalen? Wat zijn hiervan de laatste cijfers?
Antwoord:
Er zijn geen gegevens beschikbaar over het aantal mensen dat specifiek het eigen risico niet kan betalen. Wel heeft een inventarisatie uitgewezen dat circa 1,1 miljoen verzekerden gebruik maken van de mogelijkheid om het eigen risico gespreid te betalen. Dit hoeft overigens niet te duiden op financiële problemen. Ook voor mensen met een hoog inkomen kan dit een prettige service zijn. Daarnaast ontvangen huishoudens met een laag inkomen zorgtoeslag ter compensatie van een deel van de premie en het eigen risico.
Vraag 380
Kunt u in een overzicht weergeven hoeveel mensen respectievelijk 100%, 75%, 50%, 25% en 0% van het verplicht eigen risico kwijt waren?
Antwoord:
De hoogte van het verplicht eigen risico kan in 6 klassen worden onderscheiden:
• 23% van de volwassenen heeft € 0 tot € 25 aan kosten;
• 12% van de volwassenen heeft € 25 tot € 100 aan kosten;
• 8% van de volwassenen heeft € 100 tot € 200 aan kosten;
• 5% van de volwassenen heeft € 200 tot € 300 aan kosten;
• 3% van de volwassenen heeft € 300 tot € 385 aan kosten;
• 48% van de volwassenen maakt het verplicht eigen risico vol.
Deze cijfers betreffen schattingen voor 2021 op basis van de verwachte zorguitgaven en de onderzoeken ten behoeve van de risicoverevening.
Vraag 381
Hoeveel mensen hebben het eigen risico voor 2021 vrijwillig verhoogd tot respectievelijk € 485, € 585, € 685, € 785 en € 885?
Antwoord:
In de Zorgthermometer «Verzekerden in beeld 2021»53 van Vektis is te zien dat 13,1% van de verzekerden ervoor heeft gekozen om in 2021 zijn eigen risico te verhogen. Van die groep heeft driekwart gekozen voor de maximale verhoging van 500 euro. In onderstaande tabel staan ook de percentages voor de andere mogelijke bedragen voor het vrijwillig eigen risico (in de eerste kolom als percentage van het totaal aantal verzekerden en in de tweede kolom als percentage binnen de groep verzekerden die heeft gekozen voor een vrijwillig eigen risico).
|
Vrijwillig eigen risico |
Aandeel |
Verdeling hoogte vrijwillig eigen risico |
|---|---|---|
|
Geen vrijwillig eigen risico |
86,9% |
|
|
Wel vrijwillig eigen risico |
13,1% |
|
|
– Verhoging van € 100 naar € 485 |
1,2% |
9,4% |
|
– Verhoging van € 200 naar € 585 |
1,2% |
9,4% |
|
– Verhoging van € 300 naar € 685 |
0,6% |
4,7% |
|
– Verhoging van € 400 naar € 785 |
0,2% |
1,3% |
|
– Verhoging van € 500 naar € 885 |
9,9% |
75,2% |
Vraag 382
Welke groep van de bevolking maakt gebruik van een vrijwillig eigen risico? Hoeveel wanbetalers waren er in 2021?
Antwoord:
In 2021 heeft 13,1 procent van de verzekerden gekozen voor een vrijwillig eigen risico. Uit eerder onderzoek van het Centraal Planbureau (zie Kamerstuk 29 689, nummer 783) blijkt dat over het algemeen meer mannen dan vrouwen, meer jongeren dan ouderen, meer mensen met een hoog inkomen dan met een laag inkomen, meer hoogopgeleiden dan laagopgeleiden en meer mensen met lage zorgkosten dan hoge zorgkosten voor een vrijwillig eigen risico kiezen.
Het aantal wanbetalers aan wie een bestuursrechtelijke premie werd opgelegd is gedaald van 325.810 eind 2014 naar 173.000 op 1 oktober 2021.
Vraag 383
Kunnen mensen die leven van een minimuminkomen kwijtschelding van het eigen risico krijgen? Zo ja, onder welke voorwaarden zou dit kunnen en wat zullen de kosten en baten zijn?
Antwoord:
Nee, mensen die leven van een minimuminkomen kunnen geen kwijtschelding krijgen van het eigen risico. Wel spelen gemeenten een belangrijke rol om te komen tot financieel maatwerk voor hun ingezetenen in verband met hun kosten voor zorg en ondersteuning. Op 5 juli jl. heeft uw Kamer de resultaten van een onderzoek naar het financieel maatwerk door gemeenten ontvangen (zie Kamerstuk 29 689, nummer 1109). Dit onderzoek laat zien dat gemeenten bijvoorbeeld ervoor gekozen hebben om het eigen risico te herverzekeren in de gemeentepolis. Ook biedt een aantal gemeenten een tegemoetkoming voor het eigen risico. De hoogte van de tegemoetkoming en de voorwaarden verschillen per gemeente.
Daarnaast bestaan er verschillende landelijke compensatiemaatregelen om ervoor te zorgen dat iedereen zijn of haar zorgkosten kan betalen en die helpen om zorgmijding te voorkomen. Zo ontvangen huishoudens met een laag inkomen zorgtoeslag als tegemoetkoming voor de zorgpremie én het eigen risico. Ook bieden zorgverzekeraars de mogelijkheid om het eigen risico gespreid te betalen en kunnen zij het eigen riscio als sturingsinstrument inzetten, waardoor verzekerden voor bepaalde zorg geen eigen risico verschuldigd zijn.
Vraag 384
Hoeveel mensen moeten op dit moment een bestuursrechtelijke premie betalen omdat zij een betalingsachterstand van meer dan zes maanden hebben op hun zorgverzekeringspremie?
Antwoord:
Op 1 oktober 2021 waren er 172.734 wanbetalers aan wie een bestuursrechtelijke premie werd opgelegd.
Vraag 385
Kunt u een trendmatig overzicht geven van hoeveel mensen sinds 2010 een bestuursrechtelijke premie hebben moeten betalen? Kunt u een overzicht geven per jaar?
Antwoord:
|
Per ultimo |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
|---|---|---|---|---|---|---|
|
Aantal |
325.810 |
312.037 |
277.023 |
249.044 |
223.714 |
312.037 |
|
Per ultimo |
2016 |
2017 |
2018 |
2019 |
2020 |
1 okt 2021 |
|---|---|---|---|---|---|---|
|
Aantal |
277.023 |
249.044 |
223.714 |
202.702 |
189.652 |
172.734 |
Vraag 386
Hoe was in 2020 de verdeling naar inkomensgroep van mensen die de bestuursrechtelijke premie betaalden? Hoe was dat in vorige jaren?
Antwoord:
In de onderstaande tabel is de groep wanbetalers verdeeld over de verschillende inkomensgroepen (bron CBS), afgezet tegen de totale bevolkingsgroep (ouder dan 18 jaar) per inkomenscategorie. Hierbij is uitgegaan van het jaarlijks gestandaardiseerd besteedbaar huishoudensinkomen. Het gestandaardiseerd besteedbaar huishoudensinkomen is gecorrigeerd voor verschillen in grootte en samenstelling van het huishouden. De cijfers over 2019 en 2020 zijn nog niet beschikbaar. Omdat het CBS niet van iedere wanbetaler de inkomensgegevens beschikbaar heeft, liggen de totalen iets lager dan de werkelijke aantallen wanbetalers.
|
Inkomensgroep |
2015 |
2016 |
2017 |
2018 |
Totaal NL 2018 |
|---|---|---|---|---|---|
|
Totaal |
282.190 |
249.930 |
229.870 |
206.100 |
13.924.860 |
|
< € 10.000 |
29.820 |
26.340 |
22.200 |
20.000 |
449.260 |
|
€ 10.000 tot € 20.000 |
149.860 |
126.210 |
109.890 |
92.050 |
2.542.260 |
|
€ 20.000 tot € 30.000 |
68.260 |
64.640 |
63.040 |
58.400 |
4.116.510 |
|
€ 30.000 tot € 40.000 |
21.140 |
20.510 |
22.240 |
22.330 |
3.524.620 |
|
€ 40.000 tot € 50.000 |
4.410 |
4.490 |
5.170 |
5.880 |
1.793.610 |
|
> € 50.000 |
1.660 |
1.570 |
1.950 |
2.070 |
1.381.580 |
|
Onbekend |
7.040 |
6.180 |
5.380 |
5.370 |
116.570 |
Vraag 387
Hoeveel mensen hebben een betaalregeling getroffen voor de zorgpremie? Kunt u een overzicht geven per jaar sinds 2010?
Antwoord:
In de onderstaande tabel is het aantal lopende betalingsregelingen (intern of extern bij een incassopartner) en het aantal stabilisatieovereenkomsten opgenomen dat per jaar open stond. Het betreft hier regelingen en overeenkomsten waar ten minste de premieschuld in zit. Betalingsregelingen bij de externe incassopartner hebben zowel betrekking op de buitengerechtelijke als de gerechtelijke fase. Een stabilisatieovereenkomst is reden tot opschorting van de betalingsverplichting van de bestuursrechtelijke premie, zodat de wanbetaler meer financiële ruimte krijgt voor afbetaling van de schulden. Er zijn geen aantallen bekend voor de jaren voorafgaand aan 2014.
|
Intern |
Extern |
Stabilisatie |
|
|---|---|---|---|
|
2014 |
152.985 |
119.110 |
6.852 |
|
2015 |
137.468 |
93.515 |
7.978 |
|
2016 |
156.109 |
95.305 |
8.812 |
|
2017 |
161.509 |
95.726 |
8.544 |
|
2018 |
165.173 |
88.758 |
7.292 |
|
2019 |
176.236 |
89.775 |
6.204 |
|
2020 |
189.461 |
107.986 |
6.942 |
Vraag 388
Waarom kunnen mensen met een betalingsachterstand bij acute klachten geen beroep doen op behandelingen uit het aanvullend pakket?
Antwoord:
Zorgverzekeraars beëindigen de aanvullende verzekering (AV) bij een betalingsachterstand van tussen de één en drie maanden zorgpremie. Bij sommige zorgverzekeraars mogen verzekerden die een betalingsregeling hebben getroffen, de AV opnieuw aanvragen. Bij de meeste zorgverzekeraars moet je eerst je hele schuld hebben betaald. De juridische sturingsmogelijkheden op de aanvullende zorgverzekeringen zijn beperkt, omdat het gaat om particuliere verzekeringen zonder grondslag in de Zorgverzekeringswet. Polisvoorwaarden (als ook pakketsamenstelling, acceptatiebeleid en premiestelling) van de aanvullende verzekeringen behoren tot de eigen bevoegdheden van de verzekeraar.
Vraag 389
Kan kwantitatief en kwalitatief worden aangegeven in hoeverre het eigen risico in 2020 heeft geleid tot het minder gebruik maken van zorg en of dit heeft geresulteerd in gezondheidsschade?
Antwoord:
Er is geen inzicht in eventuele effecten op de gezondheid. Op de website van de Staat van Volksgezondheid en Zorg is te zien dat het percentage van de mensen dat aangeeft de afgelopen twaalf maanden te hebben afgezien van zorg vanwege de kosten afgenomen van 16% in 2016 naar 7% in 2020.
Vraag 390
Waar kunnen onverzekerden terecht wanneer zij hun zorgkosten niet kunnen betalen?
Antwoord:
Indien een persoon onverzekerd is kan een zorgaanbieder de kosten van medisch noodzakelijke zorg declareren op grond van de volgende regelingen:
1. Voor niet-rechtmatig verblijvende personen: de regeling financiering medisch noodzakelijke zorg aan onverzekerbare vreemdelingen en illegalen (artikel 122a Zvw)
2. Voor rechtmatig verblijvende personen: de Subsidieregeling medisch noodzakelijke zorg aan onverzekerden.
Vraag 391
Hoeveel gemeenten bieden een collectieve ziektekostenverzekering aan voor minima?
Antwoord:
Het onderzoek van Zorgweb uit 2020 naar de feiten rondom de gemeentepolis laat zien dat in 2020 339 van de 355 gemeenten een gemeentepolis aanboden (zie Kamerstuk 29 689, nummer 1081). Het gaat hier dus om 95 procent van de gemeenten. BS&F heeft mij laten weten dat in 2021 334 van de 352 gemeenten een gemeentepolis aanbieden, wat ook neerkomt op 95 procent.
Vraag 392
Hoeveel gemeenten zijn de afgelopen twee jaar gestopt met het aanbieden van een collectieve ziektekostenverzekering voor minima?
Antwoord:
Er zijn mij zeven gemeenten bekend die per 1 januari 2020 niet langer een gemeentepolis aanbieden.54 Deze gemeenten bieden nu andere compensatiemaatregelen aan, zoals individuele bijzondere bijstand, een tegemoetkoming ten aanzien van het eigen risico of de aanvullende verzekering of keuzehulpen (bijvoorbeeld de VoorzieningenWijzer of de Poliswijzer) (zie Kamerstuk 29 689, nummer 1081).
BS&F heeft mij laten weten dat twee gemeenten per 1 januari 2021 zijn gestopt met het aanbieden van een gemeentepolis. Beide gemeenten bieden nu een tegemoetkoming aan voor het eigen risico.
Vraag 393
Hoeveel mensen maken gebruik van een collectieve ziektekostenverzekering voor minima?
Antwoord:
Het onderzoek van Zorgweb naar de gemeentepolis laat zien dat in 2020 ongeveer 685.000 verzekerden gebruik maakten van een gemeentepolis. In 2019 waren dit 700.000 verzekerden (zie Kamerstuk 29 689, nummer 1081).
Vraag 394
In hoeverre zijn deze gemeentelijke verzekeringen gunstiger dan een lage polis bij een verzekeraar?
Antwoord:
Deelname aan een gemeentepolis kan voor een verzekerde met een minimuminkomen gunstiger zijn dan een andere polis bij een verzekeraar. Maar het kan ook ongunstiger zijn. De gemeentelijke polissen voor minima bevatten vaak uitgebreide aanvullende verzekeringen. Het onderzoek van Zorgweb uit 2020 laat zien dat de premies van de aanvullende verzekeringen behorende bij de gemeentepolis aanzienlijk hoger liggen dan de premies van de onderliggende aanvullende verzekeringen.55 Met name de gemeentelijke bijdrage en in mindere mate de collectiviteitskorting van de zorgverzekeraar op de basis- en aanvullende verzekering zorgen ervoor dat de uiteindelijke premie voor gemeentepolishouders iets lager is dan voor een onderliggende reguliere polis. Desalniettemin bedraagt de totale premie bij de variant waar een verzekerde kiest voor de uitgebreide aanvullende verzekering gemiddeld circa 150 euro per maand (zie Kamerstuk 29 689, nummer 1081).56
De gemeentepolis is één van de instrumenten die gemeenten kunnen inzetten om tot financieel maatwerk voor hun ingezetenen te komen. Het is echter niet per definitie de beste oplossing voor iedereen. Uw Kamer heeft de afgelopen jaren diverse onderzoeken ontvangen waarin aandacht wordt besteed aan andere – en wellicht minder bekende – maatregelen die gemeenten kunnen nemen (zie Kamerstuk 29 689, nummer 1081 en Kamerstuk 29 689, nummer 1109).
Vraag 395
Hoeveel mensen hebben in 2021 een naturapolis? Zijn hierin verschillen te zien per zorgverzekeraar?
Antwoord:
In 2021 zijn er 57 verschillende polissen op de markt: 37 hiervan zijn naturapolissen, 15 restitutiepolissen en 5 combinatiepolissen. In 2020 waren 34 van de 55 polissen naturapolissen. In 2019 waren 34 van de 59 polissen naturapolissen.
Het aantal verzekerden met een naturapolis is licht gestegen van 13,2 miljoen (76%) in 2020 naar 13,5 miljoen (77%) in 2021.
Er zijn geen gegevens beschikbaar over het aantal verzekerden met een naturapolis per verzekeraar. Wel over het aantal naturapolissen per verzekeringsconcern in 2021: Achmea heeft 11 naturapolissen, ASR 2, CZ 4, DSW 0, ENO 1, EUCARE 3, Menzis 3, ONVZ 1, VGZ 10 en Zorg en Zekerheid 2.
Vraag 396
Hoeveel mensen hebben in 2021 een budgetpolis en zijn hierin verschillen te zien per zorgverzekeraar?
Antwoord:
Een budgetpolis is een naturapolis, maar dan met meer beperkende voorwaarden dan een gemiddelde naturapolis. Zo kunnen er minder zorgaanbieders gecontracteerd zijn en/of is de vergoeding voor niet-gecontracteerde zorg lager dan 75%. Daar staat tegenover dat de premie voor een budgetpolis vaak lager is dan voor een gemiddelde naturapolis.
Het aantal polissen met beperkende voorwaarden is toegenomen van 10 polissen in 2020 naar 16 polissen in 2021. Het aantal mensen dat een polis heeft met beperkende voorwaarden is toegenomen van 14,1% (2020) naar 18,4% (2021). In totaal zijn er in 2021 ruim 17,3 miljoen verzekerden, dus circa 3,2 miljoen mensen hebben een budgetpolis. De stijging van het aantal polissen met beperkende voorwaarden komt zowel door toename van polissen met een lage vergoeding voor niet-gecontracteerde zorg (minder dan 75%) als een toename van polissen die selectief contracteren (vooral in de fysiotherapie, wijkverpleging en geneesmiddelen).
De meeste verzekeraars bieden een polis met beperkende voorwaarden aan. Er zijn geen gegevens beschikbaar over het aantal verzekerden met een polis met beperkende voorwaarden per verzekeraar.
Vraag 397
Hoeveel mensen hebben in 2021 een restitutiepolis en zijn hierin verschillen te zien per zorgverzekeraar?
Antwoord:
In 2021 zijn er 57 verschillende polissen op de markt: 37 hiervan zijn naturapolissen, 15 restitutiepolissen en 5 combinatiepolissen. In 2020 waren 17 van de 55 polissen restitutiepolissen. In 2019 waren 21 van de 59 polissen restitutiepolissen en 4 combinatiepolissen.
Het aantal verzekerden met een restitutiepolis is gedaald van 3,2 miljoen (18,3%) in 2020 naar 2,6 miljoen (14,9%) in 2021.
Er zijn geen gegevens beschikbaar over het aantal verzekerden met een restitutiepolis per verzekeraar. Wel over het aantal restitutiepolissen per verzekeringsconcern in 2021: Achmea heeft 2 restitutiepolissen, ASR 1, CZ 3, DSW 1, ENO 1, EUCARE 1, Menzis 1, ONVZ 0, VGZ 4 en Zorg en Zekerheid 1.
Vraag 398
Hoeveel mensen hebben in 2021 een aanvullende polis afgesloten en zijn hierin verschillen te zien per zorgverzekeraar?
Antwoord:
In 2021 kozen meer verzekerden voor een aanvullende verzekering: 84,9% van de verzekerden ten opzichte van 83,2% van de verzekerden in 2020. In totaal zijn er ruim 17,3 miljoen verzekerden, dus circa 14,7 miljoen mensen hebben in 2021 een aanvullende verzekering. Deze cijfers volgen uit de Vektis «Zorgthermometer: Verzekerden in beeld 2021».57 Er zijn bij het Ministerie van VWS geen gegevens bekend over het aantal afgesloten aanvullende verzekeringen per zorgverzekeraar.
Vraag 399
Hoeveel mensen hebben in 2021 een naturapolis en zijn hierin verschillen te zien per inkomensgroep?
Antwoord:
13,5 miljoen mensen hebben in 2021 een naturapolis. Er zijn geen gegevens beschikbaar over de verschillen per inkomensgroep.
Vraag 400
Hoeveel mensen hebben in 2021 een budgetpolis en zijn hierin verschillen te zien per inkomensgroep?
Antwoord:
In 2021 hebben 3,2 miljoen mensen een budgetpolis, dit is 18,4% van het totaal aantal verzekerden. Er is geen informatie beschikbaar over het aantal mensen met een budgetpolis naar inkomensgroep. Uit onderzoek van de NZa naar de verzekerden met een polis met beperkende voorwaarden58 blijkt wel dat verzekerden met lage en zeer lage inkomens oververtegenwoordigd zijn terwijl verzekerden met midden en hoge inkomens ondervertegenwoordigd zijn.
Vraag 401
Hoeveel mensen hebben in 2021 een restitutiepolis en zijn hierin verschillen te zien per inkomensgroep?
Antwoord:
2,6 miljoen mensen hebben in 2021 een restitutiepolis. Er zijn geen gegevens beschikbaar over de verschillen per inkomensgroep.
Vraag 402
Hoeveel mensen hebben in 2021 een aanvullende polis afgesloten en zijn hierin verschillen te zien
per inkomensgroep?
Antwoord:
In 2021 hebben 14,7 miljoen mensen een aanvullende polis afgesloten, dit is 84,9% van het totaal aantal verzekerden. Er is geen informatie beschikbaar over het aantal mensen met een aanvullende polis naar inkomensgroep.
Vraag 403
Hoeveel van hun reserves hebben zorgverzekeraars ingezet voor het betalen van de extra coronagerelateerde kosten?
Antwoord:
Zorgverzekeraars hebben circa € 620 miljoen van hun reserves aangewend om de kosten voor het jaar 2021 te dekken. Welk deel van deze inzet specifiek is gereserveerd voor het betalen van extra coronagerelateerde kosten, is niet bekend.
Vraag 404
Kunt u per zorgverzekeraar de solvabiliteit noemen? Hoe groot is voor elk van deze verzekeraars het bedrag aan reserves bovenop de door De Nederlandsche Bank (DNB) vereiste solvabiliteit? Wat is het totaal aan reserves van zorgverzekeraars bovenop de door de DNB vereiste solvabiliteit?
Antwoord:
Voor 2020 (meest recente cijfers) vindt u hieronder de aanwezige en vereiste solvabiliteit basisverzekering en de solvabiliteitsratio’s 2014–2020. Cijfers op basis van Solvency II zijn voor oudere jaren niet beschikbaar aangezien Solvency II pas per 1 januari 2016 van kracht is. Sinds de jaarcijfers 2014 presenteren zorgverzekeraars zelf wel al cijfers op basis van Solvency II voor de basisverzekering op hun website. De aanwezige reserves basisverzekering van zorgverzekeraars tezamen bedragen ultimo 2020 ruim € 9,9 mld. Hiervan is ruim € 6,7 mld. wettelijk vereist. De solvabiliteitsratio bedraagt gemiddeld 148%.
|
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
Aanwezige solvabiliteit 2020 |
Vereiste solvabiliteit 2020 |
|
|---|---|---|---|---|---|---|---|---|---|
|
ASR |
151% |
146% |
144% |
138% |
140% |
144% |
140% |
190 |
135 |
|
CZ |
163% |
169% |
173% |
149% |
157% |
154% |
160% |
2.355 |
1.472 |
|
DSW – SH |
154% |
157% |
141% |
147% |
134% |
130% |
144% |
392 |
273 |
|
Eno |
114% |
108% |
160% |
159% |
166% |
155% |
144% |
88 |
61 |
|
Menzis |
129% |
124% |
123% |
129% |
138% |
145% |
142% |
1.270 |
896 |
|
ONVZ1 |
157% |
166% |
142% |
121% |
132% |
124% |
155% |
229 |
147 |
|
VGZ1 |
137% |
155% |
149% |
141% |
142% |
143% |
136% |
2.328 |
1.708 |
|
Z&Z |
172% |
188% |
157% |
151% |
165% |
168% |
171% |
373 |
217 |
|
Zilveren Kruis2 |
162% |
174% |
167% |
137% |
141% |
146% |
149% |
2.725 |
1.830 |
|
Macro |
151% |
160% |
155% |
140% |
145% |
146% |
148% |
9.950 |
6.741 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering, zoals door individuele zorgverzekeraars gepresenteerd op de website.
Conform het transparantieoverzicht jaarcijfers 2015 van VGZ en ONVZ betreffen de solvabiliteitsratio’s van VGZ en ONVZ de basis- en aanvullende verzekering en ontbreken de onderliggende cijfers voor VGZ; voor 2016, 2017, 2018, 2019 en 2020 geldt dit alleen voor VGZ. Daardoor kunnen de cijfers niet opgeteld worden tot de getallen uit het bovenstaande antwoord.
Betreft een optelling door VWS van de solvabiliteitcijfers van de risicodragers van Zilveren Kruis.
Vraag 405
Als de volledige reserve zou worden ingezet voor premieverlaging, hoeveel zouden de premies dan dalen?
Antwoord:
Verzekeraars hadden ultimo 2020 ruim € 9,9 miljard aan reserves, maar daarvan is ruim € 6,7 miljard op basis van Solvency II verplicht. In de raming van de nominale premie 2022 in de VWS-begroting 2022 is geraamd dat de verzekeraars een deel van hun reserves zullen afbouwen, namelijk € 900 miljoen. Hiermee is de verwachting dat positieve resultaten uit coronajaren 2020 en 2021, voor zover nog niet teruggegeven in de premie van 2021, grotendeels worden teruggegeven in de premie van 2022. Indien verzekeraars hun niet-verplichte reserves volledig zouden afbouwen (€ 3,2 miljard), dan zou dit een eenmalig premie-dempend effect van circa € 100 per verzekerde hebben. Echter, om continu te kunnen voldoen aan de solvabiliteitseis houden zorgverzekeraars zelf een door hen veilig geachte marge boven het wettelijk vereiste minimum aan. Bovendien bepalen ze zelf hoeveel reserves zij daadwerkelijk inzetten en iedere zorgverzekeraar maakt daarin een eigen keuze. Zorgverzekeraars zetten in op een stabiele premieontwikkeling en dus op een geleidelijke inzet van reserves. Reserves kunnen namelijk maar één keer worden ingezet. Indien verzekeraars in één keer alle niet-verplichte reserves afbouwen, leidt dit in het daaropvolgende jaar tot een forse premiestijging doordat verzekeraars niet langer de reserves kunnen inzetten om de premiestijging te dempen. Uiterlijk 12 november maken zorgverzekeraars hun premie voor het volgende jaar bekend. Dan is duidelijk hoeveel zij totaal zullen inzetten aan reserves.
Vraag 406
Wat waren de reserves uitgesplitst naar zorgverzekeraars in 2021? Welke reserves waren wettelijk verplicht? Hoe hoog waren die bedragen in 2009, 2010, 2011, 2012, 2013, 2014 en 2015, 2016, 2017, 2018, 2019 en 2020?
Antwoord:
Voor 2020 (meest recente cijfers) vindt u hieronder de aanwezige en vereiste solvabiliteit basisverzekering en de solvabiliteitsratio’s 2014–2020. Cijfers op basis van Solvency II zijn voor oudere jaren niet beschikbaar aangezien Solvency II pas per 1 januari 2016 van kracht is. Sinds de jaarcijfers 2014 presenteren zorgverzekeraars zelf wel al cijfers op basis van Solvency II voor de basisverzekering op hun website. De aanwezige reserves basisverzekering van zorgverzekeraars tezamen bedragen ultimo 2020 ruim € 9,9 mld. Hiervan is ruim € 6,7 mld. wettelijk vereist. De solvabiliteitsratio bedraagt gemiddeld 148%.
|
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
Aanwezige solvabiliteit 2020 |
Vereiste solvabiliteit 2020 |
|
|---|---|---|---|---|---|---|---|---|---|
|
ASR |
151% |
146% |
144% |
138% |
140% |
144% |
140% |
190 |
135 |
|
CZ |
163% |
169% |
173% |
149% |
157% |
154% |
160% |
2.355 |
1.472 |
|
DSW – SH |
154% |
157% |
141% |
147% |
134% |
130% |
144% |
392 |
273 |
|
Eno |
114% |
108% |
160% |
159% |
166% |
155% |
144% |
88 |
61 |
|
Menzis |
129% |
124% |
123% |
129% |
138% |
145% |
142% |
1.270 |
896 |
|
ONVZ1 |
157% |
166% |
142% |
121% |
132% |
124% |
155% |
229 |
147 |
|
VGZ1 |
137% |
155% |
149% |
141% |
142% |
143% |
136% |
2.328 |
1.708 |
|
Z&Z |
172% |
188% |
157% |
151% |
165% |
168% |
171% |
373 |
217 |
|
Zilveren Kruis2 |
162% |
174% |
167% |
137% |
141% |
146% |
149% |
2.725 |
1.830 |
|
Macro |
151% |
160% |
155% |
140% |
145% |
146% |
148% |
9.950 |
6.741 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering, zoals door individuele zorgverzekeraars gepresenteerd op de website.
Conform het transparantieoverzicht jaarcijfers 2015 van VGZ en ONVZ betreffen de solvabiliteitsratio’s van VGZ en ONVZ de basis- en aanvullende verzekering en ontbreken de onderliggende cijfers voor VGZ; voor 2016, 2017, 2018, 2019 en 2020 geldt dit alleen voor VGZ. Daardoor kunnen de cijfers niet opgeteld worden tot de getallen uit het bovenstaande antwoord.
Betreft een optelling door VWS van de solvabiliteitcijfers van de risicodragers van Zilveren Kruis.
Vraag 407
Hoe hebben de reserves van de verzekeraars zich jaarlijks ontwikkeld? Kunt u een overzicht hiervan geven van de verzekeraars in totaliteit en van de afzonderlijke verzekeraars vanaf 2004?
Antwoord:
Voor 2020 (meest recente cijfers) vindt u hieronder de aanwezige en vereiste solvabiliteit basisverzekering en de solvabiliteitsratio’s 2014–2020. Cijfers op basis van Solvency II zijn voor oudere jaren niet beschikbaar aangezien Solvency II pas per 1 januari 2016 van kracht is. Sinds de jaarcijfers 2014 presenteren zorgverzekeraars zelf wel al cijfers op basis van Solvency II voor de basisverzekering op hun website. De aanwezige reserves basisverzekering van zorgverzekeraars tezamen bedragen ultimo 2020 ruim € 9,9 mld. Hiervan is ruim € 6,7 mld. wettelijk vereist. De solvabiliteitsratio bedraagt gemiddeld 148%.
|
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
Aanwezige solvabiliteit 2020 |
Vereiste solvabiliteit 2020 |
|
|---|---|---|---|---|---|---|---|---|---|
|
ASR |
151% |
146% |
144% |
138% |
140% |
144% |
140% |
190 |
135 |
|
CZ |
163% |
169% |
173% |
149% |
157% |
154% |
160% |
2.355 |
1.472 |
|
DSW – SH |
154% |
157% |
141% |
147% |
134% |
130% |
144% |
392 |
273 |
|
Eno |
114% |
108% |
160% |
159% |
166% |
155% |
144% |
88 |
61 |
|
Menzis |
129% |
124% |
123% |
129% |
138% |
145% |
142% |
1.270 |
896 |
|
ONVZ1 |
157% |
166% |
142% |
121% |
132% |
124% |
155% |
229 |
147 |
|
VGZ1 |
137% |
155% |
149% |
141% |
142% |
143% |
136% |
2.328 |
1.708 |
|
Z&Z |
172% |
188% |
157% |
151% |
165% |
168% |
171% |
373 |
217 |
|
Zilveren Kruis2 |
162% |
174% |
167% |
137% |
141% |
146% |
149% |
2.725 |
1.830 |
|
Macro |
151% |
160% |
155% |
140% |
145% |
146% |
148% |
9.950 |
6.741 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering, zoals door individuele zorgverzekeraars gepresenteerd op de website.
Conform het transparantieoverzicht jaarcijfers 2015 van VGZ en ONVZ betreffen de solvabiliteitsratio’s van VGZ en ONVZ de basis- en aanvullende verzekering en ontbreken de onderliggende cijfers voor VGZ; voor 2016, 2017, 2018, 2019 en 2020 geldt dit alleen voor VGZ. Daardoor kunnen de cijfers niet opgeteld worden tot de getallen uit het bovenstaande antwoord.
Betreft een optelling door VWS van de solvabiliteitcijfers van de risicodragers van Zilveren Kruis.
Vraag 408
Hoe hoog is het bedrag dat zorgverzekeraars uitgeven aan reclame? Hoe hoog waren die bedragen in 2010, 2011, 2012, 2013, 2014, 2015, 2016, 2017, 2018, 2019 en 2020?
Antwoord:
In de transparantieoverzichten van de jaarcijfers basisverzekering, die sinds de jaarcijfers 2014 door individuele zorgverzekeraars worden gepubliceerd, worden de uitgaven aan reclame vermeld. Op basis daarvan is onderstaande tabel opgesteld. Voor de jaren daarvoor zijn geen cijfers beschikbaar.
|
Concern |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
|---|---|---|---|---|---|---|---|
|
ASR |
90 |
878 |
150 |
74 |
162 |
321 |
235 |
|
CZ |
5.751 |
6.589 |
4.449 |
4.975 |
4.464 |
2.984 |
3.048 |
|
De Friesland |
2.517 |
2.649 |
2.555 |
||||
|
DSW |
559 |
465 |
671 |
709 |
853 |
807 |
851 |
|
Eno |
1.031 |
686 |
767 |
918 |
900 |
883 |
636 |
|
Menzis |
4.835 |
4.408 |
3.900 |
3.900 |
3.710 |
3.545 |
2.881 |
|
ONVZ |
886 |
977 |
1.404 |
869 |
882 |
693 |
1.657 |
|
Stad Holland |
110 |
19 |
121 |
127 |
|||
|
VGZ |
6.286 |
4.581 |
5.962 |
5.962 |
4.877 |
4.950 |
4.667 |
|
Zilveren Kruis |
10.808 |
10.808 |
13.598 |
11.093 |
12.326 |
8.307 |
5.922 |
|
Z&Z |
1.269 |
1.277 |
1.288 |
1.455 |
1.511 |
1.254 |
1.117 |
|
Totaal |
39.736 |
35.469 |
33.992 |
30.082 |
29.685 |
23.744 |
21.014 |
|
Gemiddeld per premiebetaler (in €) |
3,0 |
2,6 |
2,5 |
2,2 |
2,2 |
1,7 |
1,5 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering 2014–2020 zoals door individuele zorgverzekeraars gepresenteerd op de website.
vanaf 2017 zijn de jaarcijfers van Zilveren Kruis inclusief de jaarcijfers van De Friesland, vanaf 2018 zijn de jaarcijfers van DSW inclusief de jaarcijfers van Stad-Holland.
Vraag 409
Kunt u aangeven wat sinds de inwerkingtreding van de Zorgverzekeringswet in 2006 de jaarlijkse verschuiving van collectief gefinancierde zorg naar eigen betalingen is geweest?
Antwoord:
In onderstaande tabel staat welk aandeel van de (verwachte) Zvw-uitgaven sinds 2006 is gedekt uit het eigen risico en de no-claimteruggaveregeling (bedragen x € miljard).
|
Zvw-uitgaven |
Eigen risico/no-claim |
Aandeel |
|
|---|---|---|---|
|
2006 |
25,3 |
2,1 |
8% |
|
2007 |
26,1 |
2,0 |
8% |
|
2008 |
31,5 |
1,3 |
4% |
|
2009 |
33,8 |
1,4 |
4% |
|
2010 |
35,6 |
1,5 |
4% |
|
2011 |
36,0 |
1,5 |
4% |
|
2012 |
36,7 |
1,9 |
5% |
|
2013 |
39,2 |
2,7 |
7% |
|
2014 |
39,2 |
3,1 |
8% |
|
2015 |
41,8 |
3,2 |
8% |
|
2016 |
43,8 |
3,2 |
7% |
|
2017 |
45,1 |
3,2 |
7% |
|
2018 |
46,6 |
3,2 |
7% |
|
2019 |
49,3 |
3,1 |
6% |
|
2020 |
50,6 |
3,2 |
6% |
|
2021 |
50,9 |
3,2 |
6% |
Vraag 410
Hoeveel geeft elke zorgverzekeraar uit aan bedrijfskosten? Kunt u dit per zorgverzekeraar aangeven?
Antwoord:
Conform de transparantieoverzichten van de jaarcijfers basisverzekering 2020, zoals gepubliceerd door individuele zorgverzekeraars, bedragen de bedrijfskosten (ook wel beheerskosten of uitvoeringskosten genoemd) van zorgverzekeraars over 2020 totaal bijna € 1,2 miljard. De jaarcijfers 2021 komen uiterlijk 1 juni 2022 beschikbaar.
Onderstaande tabel geeft de bedrijfskosten per zorgverzekeraar op concernniveau weer voor de jaren 2014–2020, in euro’s (x1.000) en als percentage van de zorgkosten (basisverzekering).
|
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2020 |
|
|---|---|---|---|---|---|---|---|---|
|
% |
% |
% |
% |
% |
% |
% |
€ x1.000 |
|
|
ASR |
5,9 |
5,7 |
6,3 |
5,9 |
5,7 |
5,3 |
5,6 |
42.327 |
|
CZ |
2,5 |
2,3 |
2,6 |
2,8 |
2,6 |
2,4 |
2,3 |
227.893 |
|
De Friesland |
4,2 |
3,9 |
3,7 |
|||||
|
DSW |
3,5 |
3,7 |
3,1 |
2,7 |
2,7 |
2,7 |
2,7 |
50.107 |
|
Eno |
6,1 |
7,7 |
7,4 |
8,4 |
8,1 |
8,0 |
8,8 |
31.151 |
|
Menzis |
3,0 |
2,9 |
2,6 |
2,8 |
2,7 |
2,6 |
2,4 |
144.455 |
|
ONVZ |
4,5 |
5,0 |
4,7 |
4,7 |
4,1 |
3,7 |
3,8 |
38.795 |
|
Stad Holland |
5,0 |
5,4 |
4,3 |
4,0 |
||||
|
VGZ |
3,8 |
3,6 |
3,2 |
2,8 |
2,8 |
2,8 |
2,4 |
251.799 |
|
Zilveren Kruis |
4,7 |
4,0 |
3,5 |
3,3 |
3,2 |
3,0 |
2,7 |
336.954 |
|
Z&Z |
3,4 |
3,2 |
3,7 |
3,7 |
3,5 |
3,0 |
3,0 |
39.436 |
|
Totaal |
3,7 |
3,5 |
3,2 |
3,1 |
3,0 |
2,8 |
2,6 |
1.162.917 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering 2014, 2015, 2016, 2017, 2018, 2019 en 2020 zoals door individuele zorgverzekeraars gepresenteerd op de website.
vanaf 2017 zijn de jaarcijfers van Zilveren Kruis inclusief de jaarcijfers van De Friesland, vanaf 2018 zijn de jaarcijfers van DSW inclusief de jaarcijfers van Stad-Holland.
Vraag 411
Hoeveel premiegeld verdwijnt in 2021 in het eigen vermogen van de zorgverzekeraars? Hoeveel was dit in voorgaande jaren?
Antwoord:
In 2020 hebben zorgverzekeraars een gedeelte van het resultaat, namelijk € 10 per premiebetaler, toegevoegd aan de reserves. Ieder jaar stijgt de vereiste solvabiliteit van verzekeraars vanwege de stijging van de zorgkosten. Het overige deel van het resultaat over 2020, € 45 per premiebetaler, hebben zorgverzekeraars teruggegeven aan de verzekerden door de premie lager vast te stellen dan kostendekkend. Ook in 2018 en 2019 hebben zorgverzekeraars reserves ingezet door bij de vaststelling van de premie uit te gaan van een premie onder kostendekkend niveau. Op deze wijze hebben verzekeraars in 2018 € 17 per premiebetaler teruggegeven en in 2019 € 23 per premiebetaler.
Vraag 412
Hoeveel mensen stapten de afgelopen 10 jaar meer dan een keer over naar een andere zorgverzekeraar?
Antwoord:
In de «Zorgthermometer: Verzekerden in beeld 2021»59 van Vektis zijn deze cijfers voor de afgelopen 7 jaar in kaart gebracht. Daaruit blijkt dat vanaf 2014 12,5% van de Nederlanders twee keer of vaker is overgestapt.
Vraag 413
Hoeveel zorgverleners zijn in 2021 contractvrij gaan werken? Kunt u dit uitsplitsen per sector?
Antwoord:
Deze gegevens zijn helaas niet beschikbaar.
Vraag 414
Hoeveel premiegeld geven zorgverzekeraars uit om te controleren of patiënten recht hebben op een vergoeding?
Antwoord:
Uit de transparantieoverzichten van de jaarcijfers basisverzekering blijkt dat de totale schadebehandelingskosten voor de basisverzekering in 2020 ca. € 183 miljoen bedragen, oftewel ca. € 13 per premiebetaler. De schadebehandelingskosten omvatten alle kosten die verband houden met de afwikkeling of uitkering van zorgkosten. Welk deel hiervan wordt besteed aan het controleren of verzekerden recht hebben op een vergoeding, is niet bekend.
Vraag 415
Hoeveel premiegeld geven zorgverzekeraars uit om zorgaanbieders te controleren?
Antwoord:
Uit de transparantieoverzichten van de jaarcijfers basisverzekering blijkt dat de totale schadebehandelingskosten voor de basisverzekering in 2020 ca. € 183 miljoen bedragen, oftewel ca. € 13 per premiebetaler. De schadebehandelingskosten omvatten alle kosten die verband houden met de afwikkeling of uitkering van zorgkosten. Welk deel hiervan wordt besteed aan het controleren van zorgaanbieders, is niet bekend.
Vraag 416
Hoeveel premiegeld gaan naast reclame- en acquisitiekosten gemoeid met het jaarlijkse overstapcircus van de zorgverzekeraars?
Antwoord:
Welk gedeelte van de reclamekosten tijdens het overstapseizoen worden gemaakt, is niet bekend. De totale reclamekosten per verzekeraar worden hieronder beschreven.
In de transparantieoverzichten van de jaarcijfers basisverzekering, die sinds de jaarcijfers 2014 door individuele zorgverzekeraars worden gepubliceerd, worden de uitgaven aan reclame vermeld. Op basis daarvan is onderstaande tabel opgesteld. Voor de jaren daarvoor zijn geen cijfers beschikbaar.
|
Concern |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
|---|---|---|---|---|---|---|---|
|
ASR |
90 |
878 |
150 |
74 |
162 |
321 |
235 |
|
CZ |
5.751 |
6.589 |
4.449 |
4.975 |
4.464 |
2.984 |
3.048 |
|
De Friesland |
2.517 |
2.649 |
2.555 |
||||
|
DSW |
559 |
465 |
671 |
709 |
853 |
807 |
851 |
|
Eno |
1.031 |
686 |
767 |
918 |
900 |
883 |
636 |
|
Menzis |
4.835 |
4.408 |
3.900 |
3.900 |
3.710 |
3.545 |
2.881 |
|
ONVZ |
886 |
977 |
1.404 |
869 |
882 |
693 |
1.657 |
|
Stad Holland |
110 |
19 |
121 |
127 |
|||
|
VGZ |
6.286 |
4.581 |
5.962 |
5.962 |
4.877 |
4.950 |
4.667 |
|
Zilveren Kruis |
10.808 |
10.808 |
13.598 |
11.093 |
12.326 |
8.307 |
5.922 |
|
Z&Z |
1.269 |
1.277 |
1.288 |
1.455 |
1.511 |
1.254 |
1.117 |
|
Totaal |
39.736 |
35.469 |
33.992 |
30.082 |
29.685 |
23.744 |
21.014 |
|
Gemiddeld per premiebetaler (in €) |
3,0 |
2,6 |
2,5 |
2,2 |
2,2 |
1,7 |
1,5 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering 2014–2020 zoals door individuele zorgverzekeraars gepresenteerd op de website.
vanaf 2017 zijn de jaarcijfers van Zilveren Kruis inclusief de jaarcijfers van De Friesland, vanaf 2018 zijn de jaarcijfers van DSW inclusief de jaarcijfers van Stad-Holland.
Vraag 417
Hoeveel dure geneesmiddelen stromen jaarlijks in de sluis en hoeveel stromen uit? Hoelang duurt de sluisperiode minimaal, maximaal en gemiddeld?
Antwoord:
Het aantal dure geneesmiddelen dat jaarlijks in de sluis stroomt neemt toe en is opgelopen tot 14 in 2021. In 2021 stroomden er tot nu toe zes middelen uit de sluis.
Gemiddeld duurt een sluisperiode iets meer dan een jaar. De sluisperiode varieert van 0 dagen tot aan 630 dagen. Hierbij wordt gerekend vanaf het moment dat het vergoedingsdossier compleet is verklaard door het Zorginstituut tot aan publicatie in de Staatscourant over de opname in het basispakket. Alleen de middelen die aan de stand van wetenschap en praktijk voldoen zijn hierin meegenomen.
Vraag 418
Wat zijn de kosten om een burgerforum te organiseren ten behoeve van het basispakket zoals deze is uitgevoerd door het Radboud UMC en Erasmus Universiteit in 2017?
Antwoord:
Dat valt op voorhand niet te zeggen. De vergelijking met het burgerforum van het RadboudUMC is beperkt omdat in dat specifieke forum met 24 burgers gesproken over wat zij redelijke pakketcriteria vinden om pakketbeslissingen te nemen. Daarmee ging dat forum niet over de inhoud van het basispakket.
Recent heeft de WRR het vraagstuk van een burgerforum aangehaald in haar advies «Kiezen voor houdbare zorg». Daarin schrijft de WRR dat het belangrijk is dat burgers betrokken worden bij het maken van keuzes binnen het basispakket, bijvoorbeeld via een burgerforum. Die vraag is aanzienlijk breder. Om te komen tot goede deliberatieve besluitvorming over de inhoud van het basispakket zal een duidelijk afgebakende vraag geformuleerd moeten worden en een representatieve groep burgers samengesteld moeten worden. Daarmee kan een burgerforum een kostbare aangelegenheid worden. Voor de volledigheid wordt opgemerkt dat het kabinet nog bezig is met haar kabinetsreactie op het WRR-rapport.
Vraag 419
Kunt u een overzicht sturen welke zaken aan het basispakket zijn toegevoegd of eruit gehaald vanaf 2005 tot en met 2021?
Antwoord:
Bij de inwerkingtreding van de Zorgverzekeringswet (Zvw) per 1 januari 2006 is besloten dat het verzekerde pakket van de Ziekenfondswet zoals dat eind 2005 gold, bepalend was voor de aard, inhoud en omvang van het basispakket van de Zvw. Het basispakket 2006 was dan ook gelijk aan het ziekenfondspakket van ultimo 2005. Per 1 januari 2006 zijn er geen wijzigingen in het pakket aangebracht; geen uitbreidingen en ook geen beperkingen.
De te verzekeren prestaties van het basispakket zijn zo omschreven dat de medisch-inhoudelijke en maatschappelijke ontwikkelingen worden gevolgd. Hierdoor stromen nieuwe interventies en zorgvormen die voldoen aan de stand van wetenschap en praktijk «automatisch» het basispakket in. Daartegenover staat dat verouderde interventies en zorgvormen die in de medische praktijk niet meer worden toegepast «automatisch» uit het basispakket verdwijnen, omdat deze niet langer voldoen aan de stand van wetenschap en praktijk. Deze open in- en uitstroom is met name van belang ten aanzien van wijzigingen in de medisch-specialistische zorg. Omdat deze «automatische» in- en uitstroom in veel gevallen niet plaatsvindt op basis van uitspraken van het Zorginstituut, is het niet mogelijk hiervan een volledig beeld te geven. Wel zijn er in de medische wetenschap in brede zin de afgelopen 10 jaar veel ontwikkelingen geweest die ook impact hebben op het verzekerde pakket, zoals nieuwe dure geneesmiddelen en medische technologie.
Behalve de hiervoor genoemde automatische in- en uitstroom, vinden ook wijzigingen in het basispakket plaats op basis van politieke besluitvorming. In bijgaande drie tabellen is een overzicht hiervan opgenomen. De tabellen 1 en 2 geven een overzicht van respectievelijk de uitbreidingen en beperkingen in het basispakket. Tabel 3 betreft de voorwaardelijk toegelaten behandelingen.
|
Jaar |
Uitbreiding |
|---|---|
|
2007 |
uitbreiding aantal zittingen psychotherapie |
|
2008 |
jeugdtandzorg t/m 21 jaar |
|
2009 |
dyslexiezorg aan kinderen t/m 12 jaar |
|
2010 |
geen uitbreidingen basispakket |
|
2011 |
– bekkenfysiotherapie in verband met urine-incontinentie – stoppen met roken |
|
2012 |
geen uitbreidingen basispakket |
|
2013 |
– brillenglazen voor kinderen met medische indicatie – vervallen minimum leeftijdsgrens van 6 jaar bij fluorideapplicatie blijvende gebitselementen – geriatrische revalidatie (overheveling uit AWBZ) – bruikleen hulpmiddelen (overheveling uit AWBZ) |
|
2014 |
geen uitbreidingen basispakket |
|
2015 |
– niet-invasieve prenatale test (NIPT) – zintuiglijk gehandicaptenzorg (overheveling uit AWBZ) – verpleging en verzorging zonder verblijf (overheveling uit AWBZ) – tweede en derde jaar intramurale geneeskundige geestelijke gezondheidszorg (overheveling uit AWBZ) |
|
2016 |
geen uitbreidingen basispakket |
|
2017 |
– fysiotherapie bij claudicatio intermittens (etalagebenen) – plastische chirurgie bij het uitvoeren van een bovenooglidcorrectie – borstvergroting bij agenesie of aplasie van de borst – circumcisie om medische redenen – (uitgestelde) fronttandvervanging bij verzekerden tot hun drieëntwintigste levensjaar – bijzondere tandheelkunde, implantaatgedragen gebitsprothesen voor verzekerden die voor eigen rekening implantaten heeft laten plaatsen |
|
2018 |
– fysiotherapie bij artrose aan heup- en kniegewrichten – verleggen van de afbakening tussen het basispakket en de Jeugdwet als het gaat om verzorging bij verzekerden jonger dan achttien jaar – wijzigen van de prestatie zittend ziekenvervoer bij oncologische behandelingen waar het gaat om immuuntherapie met geneesmiddelen |
|
2019 |
– fysiotherapie bij Chronic Obstructive Pulmonary Disease (COPD) – Uitbreiding aanspraak ziekenvervoer naar consulten, (na)controles en (bloed)onderzoek die nodig zijn voor de oncologische behandelingen, nierdialyses en vergelijkbare situaties die onder de hardheidsclausule vallen. |
|
2020 |
– Geneeskundige zorg van de specialist ouderengeneeskunde en de arts verstandelijk gehandicapten is overgeheveld vanuit de «Tijdelijke subsidieregeling extramurale behandeling» naar de Zvw. – Verruiming in de vergoeding van apotheekbereidingen van geneesmiddelen. – De geriatrische revalidatiezorg is formeel (als categorie) aan de aanspraak voor ziekenvervoer toegevoegd. – In situaties waarop normaalgesproken vervoer wordt vergoed, en dit vervoer op tenminste drie achtereenvolgende dagen nodig is, kan de zorgverzekeraar een vergoeding voor de kosten van logeren verstrekken die gedeeltelijk in de plaats komt van een vergoeding voor vervoerskosten. |
|
2021 |
– Dagbehandeling voor verschillende patiëntgroepen, de gedragswetenschapper (gespecialiseerde psycholoog en orthopedagoog-generalist) en de paramedische zorg is overgeheveld vanuit de «Tijdelijke subsidieregeling extramurale behandeling» naar de Zvw. – Ziekenvervoer van en naar dagbehandeling die onderdeel is van een zorgprogramma bij chronisch progressieve degeneratieve aandoeningen, niet-aangeboren hersenletsel of in verband met een verstandelijke beperking is toegevoegd aan het basispakket. – Orgaandonoren hoeven geen verplicht eigen risico meer te betalen voor medische kosten die verband houden met de donatie en die optreden na 13 weken na de donatie bij leven. – Het maximaal aantal behandelingen en onderhoudsbehandelingen voor COPD-patiënten in subcategorie B2 is gelijkgetrokken met die van categorieën C en D. |
|
Jaar |
Beperking |
|---|---|
|
2007 |
geen beperkingen basispakket |
|
2008 |
geen beperkingen basispakket |
|
2009 |
– slaapmiddelen – cholesterolverlagers – hulpmiddelen |
|
2010 |
acetylcysteïne |
|
2011 |
– antidepressiva – jeugd tandzorg boven 18 jaar – extracties – anticonceptie – fysiotherapie 9 naar 12 behandelingen voor eigen rekening |
|
2012 |
– fysiotherapie 12 naar 20 behandelingen voor eigen rekening – fysiotherapie, beperking chronische lijst – maagzuurremmers, met uitzondering van chronisch gebruik – stoppen met roken – dieetadvisering – eerstelijns psychologische zorg, van 8 naar 5 behandelingen – aanpassingsstoornissen |
|
2013 |
– eenvoudige mobiliteitshulpmiddelen – redressiehelm – beperking aantal terug te plaatsen embryo’s bij ivf – vruchtbaarheidsbehandelingen voor vrouwen van 43 jaar of ouder – paracetamol/codeïne |
|
2014 |
geen beperkingen basispakket |
|
2015 |
– jeugd-ggz, inclusief dyslexiezorg voor kinderen naar Jeugdwet – combinatietest voor zwangere vrouwen vanaf 36 jaar |
|
2016 |
geen beperkingen basispakket |
|
2017 |
geen beperkingen basispakket |
|
2018 |
geen beperkingen basispakket |
|
2019 |
vitaminen, mineralen en paracetamol waarvoor een gelijkwaardig of nagenoeg gelijkwaardig alternatief bestaat in de vrije verkoop |
|
2020 |
Geen beperkingen basispakket |
|
2021 |
Geen beperkingen basispakket |
|
Jaar |
Voorwaardelijk toegelaten behandelingen |
|---|---|
|
2012 |
anesthesiologische pijnbestrijdingstechnieken bij patiënten met chronische aspecifieke lage rugpijn |
|
2013 |
– renale denervatie bij patiënten met therapieresistentie – behandeling van een herseninfarct met toepassing van intra-arteriële thrombolyse |
|
2014 |
– het endoscopisch in plaats van chirurgisch behandelen van abcessen bij patiënten met geïnfecteerde pancreasnecrose – autologe stamceltransplantaties bij therapierefractaire patiënten (patiënten die niet voldoende reageren op medicamenteuze behandeling met o.a. TNF-alfa blokkers) met de ziekte van Crohn |
|
2015 |
– het geneesmiddel Belimumab (Benlysta®) bij een deel van de volwassen patiënten met Systemische Lupus erythematosus (SLE) – tumor infiltrerende lymfocyten (TIL) bij patiënten met uitgezaaid melanoom in de laatste stadia – een bepaald type chemotherapie (HIPEC) ter preventie van uitzaaiingen in de buik bij bepaalde patiënten met darmkanker – borstreconstructie na borstkanker met autologe vet transplantatie |
|
2016 |
– percutane transforaminale endoscopische discectomie (PTED) bij lumbosacraal radiculair syndroom en lumbale hernia – behandeling van medicamenteus onbehandelbare chronische clusterhoofdpijn met occipitale zenuwstimulatie – het geneesmiddel fampridine (Fampyra®) bij multiple sclerosis (MS) – dendritische celvaccinaties bij patiënten met stadium IIIB en IIIC melanoom na complete resectie – sacrale neuromodulatie bij therapieresistente functionele obstipatie met vertraagde darmpassage |
|
2017 |
– geïntensifieerde, alkylerende chemotherapie met autologe stamceltransplantatie voor behandeling van stadium III BRCA1-like borstkanker – combinatiebehandeling van cytoreductieve chirurgie en hypertherme intraperitoneale chemotherapie (HIPEC) bij patiënten met zowel maagcarcinoom als synchrone buikvliesmetastasen of tumorpositief buikvocht |
|
2018 |
– geen nieuwe voorwaardelijke toelatingen tot het basispakket – verlenging van de periode van voorwaardelijke toelating van percutane transforaminale endoscopische discectomie (PTED) bij lumbosacraal radiculair syndroom en lumbale hernia tot 1 december 2020 – verlenging van de periode van voorwaardelijke toelating van borstreconstructie na borstkanker met autologe vet transplantatie tot 1 oktober 2022 |
|
2019 |
– CardioMEMS arteria pulmonalis monitoring bij patiënten met chronischhartfalen New York Heart Association (NYHA) klasse III met recidiverende ziekenhuisopnamen – De behandeling met Binamed medische zilverkleding of Dermacura antibacterieel verbandkleding van kinderen en volwassenen met matig tot ernstig constitutioneel eczeem – Langdurige actieve fysiotherapie vanaf de eenentwintigste behandeling bij patiënten met axiale spondyloartritis met ernstige functionele beperkingen; – Langdurige actieve fysiotherapie vanaf de eenentwintigste behandeling bij patiënten met reumatoïde artritis met ernstige functionele beperkingen. – Verlenging van de periode van voorwaardelijke toelatingen van de behandeling met tumor infiltrerende lymfocyten van uitgezaaid melanoom irresectabel stadium IIIc en stadium IV tot 1 juli 2022, – Verlenging van de periode van voorwaardelijke toelatingen van de behandeling met dendritische cel vaccinaties van patiënten met stadium IIIB en IIIC melanoom na complete resectie tot 1 augustus 2022, en – Verlenging van de periode van voorwaardelijke toelatingen van de behandeling met sacrale neuromodulatie voor therapieresistente, functionele obstipatie met vertraagde darmpassage tot 1 januari 2022 |
|
2020 |
– Nusinersen (Spinraza®) bij patiënten met 5q spinale spieratrofie (SMA) die 9,5 jaar en ouder zijn; – Hypertherme intraperitoneale chemotherapie (HIPEC) toegevoegd aan primaire debulking bij patiënten met stadium III ovariumcarcinoom. |
|
2021 |
– Larotrectinib (Vitrakvi®) voor de behandeling van volwassen en pediatrische patiënten met solide tumoren die een neurotrofe tyrosine receptor kinase-genfusie vertonen – Entrectinib (Rozlytrek®) voor de behandeling van volwassen patiënten en kinderen van 12 jaar en ouder met solide tumoren die een neurotrofe tyrosine receptor kinase-genfusie vertonen |
Vraag 420
Hoeveel medicatie (in bedragen en aantal medicijnen) wordt jaarlijks vernietigd na inlevering? Hoe is de ontwikkeling ten opzichte van eerdere jaren?
Antwoord:
Op basis van onderzoek door RTL Nieuws in 201260 wordt de hoeveelheid vernietigde medicatie geschat op circa 150.000 kilogram. Dit betreft de geneesmiddelen die zijn ingeleverd bij apotheken en die vervolgens worden vernietigd.
De waarde van deze geneesmiddelen werd in dat onderzoek geschat op circa € 100 miljoen. Uit het onderzoek in 2018 van de Sint Maartenskliniek samen met het Universitair Medisch Centrum Utrecht61blijkt dezelfde conclusie van circa € 100 miljoen. Er is mij geen andere informatie bekend.
Voor mijn inzet op verspilling verwijs ik u naar het antwoord op vraag 512.
Vraag 421
Hoeveel apothekers zijn er?
Antwoord:
Er zijn per 1 september 2021 6.095 BIG-geregistreerde apothekers.
Vraag 422
Hoeveel apotheekhoudende huisartsen zijn er?
Antwoord:
Er zijn in Nederland 445 praktijken waar apotheekhoudende huisartsen werkzaam zijn.
Vraag 423
Bij welke medicijnen waren afgelopen jaar tekorten en kon er niet geleverd worden?
Antwoord:
Het afgelopen jaar was er voor vrijwel ieder geneesmiddel met leveringsproblemen gelukkig een passend alternatief beschikbaar. Bijvoorbeeld door een patiënt te laten wisselen naar een ander merk (met dezelfde werkzame stof) of het betrekken van een vergelijkbaar geneesmiddel uit het buitenland. Op het moment dat dit niet het geval is, moet een patiënt omgezet worden naar een minder wenselijk alternatief (bijvoorbeeld een suboptimale behandeling), worden er afspraken gemaakt over de inzet van de resterende voorraad en/of wordt beperkt voorraad meegegeven aan de patiënt. Het afgelopen jaar is dit gebeurd bij Visudyne (verteporfine), Ancotil (flucytosine) en RoActemra (tociluzmab).62
Vraag 424
Hoeveel patiënten moesten vanwege de tekorten in het afgelopen jaar overstappen op een ander medicijn?
Antwoord:
Het is niet bekend hoeveel patiënten het afgelopen jaar precies moesten overstappen wegens tekorten. Uit een eerdere kwantitatieve analyse van Vektis blijkt dat het aantal wisselingen in de periode oktober 2015 tot en met september 2018 als gevolg van een tekort 1,7% is van het totaal aantal wisselingen, zijnde 434.000 patiënten. Er is een actualisatie van de analyse naar wisselingen voor de periode 2019 t/m februari 2020 uitgevoerd. Helaas kan ik uit deze data geen conclusies trekken over de wisselingen als gevolg van geneesmiddelentekorten. Om het aandeel wisselingen als gevolg van tekorten te kunnen vaststellen, ben ik afhankelijk van de beschikbaarheid van gegevens van andere partijen. Ondanks dat het belang van de analyse is onderstreept, hebben niet alle partijen hieraan willen meewerken.
Vraag 425
Hoeveel patiënten moesten vanwege andere redenen dan tekorten overstappen op een ander medicijn?
Antwoord:
Het is niet bekend hoeveel patiënten het afgelopen jaar precies moesten wisselen vanwege andere redenen dan tekorten. Uit de in vraag 424 genoemde analyse van Vektis blijkt dat er over de periode oktober 2015 tot en met september 2018 in totaal 5.432.000 patiënten vanwege andere redenen dan tekorten zijn gewisseld naar een ander medicijn. Dit is 92,6% van het totaal aantal gewisselde patiënten.
Vraag 426
Hoeveel patiënten moesten vanwege het preferentiebeleid van zorgverzekeraars in het afgelopen jaar overstappen op een ander medicijn?
Antwoord:
De in vraag 424 genoemde analyse is vorig jaar geactualiseerd. Hieruit blijkt dat over de periode september 2018 tot en met februari 2020 in totaal 5.390.000 patiënten zijn overgezet naar een ander medicijn. Het totaal aantal wisselingen betrof 22.263.000. Hiervan was 16%, 3.562.080 wisselingen, als gevolg van het preferentiebeleid van de zorgverzekeraars.
Vraag 427
Wat zou het kosten en opleveren als alle cruciale geneesmiddelen voortaan in Europa zouden worden gemaakt?
Antwoord:
De kosten zullen waarschijnlijk stijgen in verband met te verwachten duurdere productie. Het levert mogelijk wel meer leveringszekerheid op, maar er zijn ook alternatieve maatregelen mogelijk om de leveringszekerheid te vergroten zoals bijvoorbeeld diversificatie van productie- en toeleveringsketens of het aanleggen van (ijzeren) voorraden. Hierbij is het van belang om niet alleen naar de productie van eindproducten te kijken, maar ook naar de benodigde grondstoffen, werkzame bestanddelen, hulpstoffen en halffabricaten. Tijdens de pandemie is ook productie in de EU gestart. De voorgestelde samenwerking in de Europese gezondheidsunie, de lancering van de HERA en farmaceutische strategie ondersteunen de productie van geneesmiddelen (waaronder vaccins) in Europa. Het is aan de toekomstige beleidsvorming door een volgend kabinet om het belang, de mogelijkheden, de meerwaarde en de kosten van het stimuleren van productie dichtbij huis in Nederland en de EU mee te wegen.
Vraag 428
Wat zou het kosten en opleveren als alle cruciale geneesmiddelen voortaan in Nederland zouden worden gemaakt?
Antwoord:
De kosten zullen waarschijnlijk stijgen in verband met te verwachten duurdere productie. Het levert mogelijk wel meer leveringszekerheid op, maar er zijn ook alternatieve maatregelen mogelijk om de leveringszekerheid te vergroten zoals bijvoorbeeld diversificatie van productie- en toeleveringsketens of het aanleggen van (ijzeren) voorraden. Het is aannemelijk dat de kosten voor Nederland bij productie in Europa lager zijn dan als de productie volledig in Nederland zou plaatsvinden. Hierbij is het van belang om niet alleen naar de productie van eindproducten te kijken, maar ook naar de benodigde grondstoffen, werkzame bestanddelen, hulpstoffen en halffabricaten. Het is aan de toekomstige beleidsvorming door een volgend kabinet om het belang, de mogelijkheden, de meerwaarde en de kosten van het stimuleren van productie dichtbij huis in Nederland en de EU mee te wegen.
Vraag 429
Hoe hoog was in het afgelopen jaar het marketingbudget van de farmaceutische industrie in Nederland?
Antwoord:
Ik heb geen integraal overzicht van de uitgaven die bedrijven in Nederland aan marketing doen. Land specifieke verschillen en de beperkte gegevens die hierover beschikbaar zijn, maken het niet mogelijk om uit internationale studies duidelijke conclusies te trekken en deze vraag te beantwoorden.
Vraag 430
Hoeveel apothekers bereiden zelf medicijnen?
Antwoord:
Het is niet exact bekend in hoeveel apotheken in Nederland nog zelf medicijnen worden bereid. In een tiental zogeheten «doorleverende» apotheken, en in de ziekenhuisapotheken, worden grootschalig en structureel nog geneesmiddelen «magistraal» bereid.
Enkele tientallen openbare apotheken leggen zich daarnaast ook toe op (gespecialiseerde) bereidingen; voor de overige apotheken zal het gaan om incidentele en eenvoudige bereidingshandelingen.
Vraag 431
Wat is de trend ten aanzien van vermijdbare gezondheidsschade?
Antwoord:
Uit het Vervolgonderzoek Medicatieveiligheid van 2017 bleek dat het aantal vermijdbare medicatie-incidenten, ziekenhuisopnamen en overlijdens nog steeds veel te hoog was. Het ging toen om ruim 25.000 vermijdbare ziekenhuisopnames en ruim 1.000 vermijdbare overlijdens per jaar. Het betreft vooral ouderen. Veel aanbevelingen uit eerdere onderzoeken, zoals de Harm-Wrestling aanbevelingen63, waren nog niet voldoende geïmplementeerd.
Er zijn geen onderzoeken van meer recente data, maar sinds 2017 ondersteunt VWS diverse initiatieven op basis van deze aanbevelingen om de medicatieveiligheid te verbeteren. Deze initiatieven richten zich op het verbeteren van het voorschrijven, verstrekken en toedienen van medicatie door professionals, maar ook op het goed gebruiken van medicatie door patiënten. Waarbij speciale aandacht is voor ouderen die veel geneesmiddelen gebruiken (polyfarmacie), voor risico-geneesmiddelen (zoals opioïden) en overdrachtssituaties (zoals ontslag uit het ziekenhuis).
Vraag 432
Hoe heeft het tarief voor logopedisten per behandeling zich de afgelopen tien jaar ontwikkeld?
Antwoord:
In de NZa monitor Paramedische Zorg – overzicht van de ontwikkelingen 2012–2018 (TK 2018–2019, 33 578, nr. 62) (p. 51) staat de tariefontwikkeling in de logopedie weergegeven in tabel 4.18, Tarief gespecialiseerde prestaties – logopedie. Het gemiddeld tarief van de specifieke prestaties logopedie heeft zich in de periode 2012–2018 ontwikkeld van 63,96 naar 68,80 euro. Het gemiddeld tarief reguliere prestatie logopedie heeft zich in de periode 2012–2019 ontwikkeld van 29,16 euro naar 32,15 euro per zitting, zo blijkt uit genoemde monitor en recentere cijfers van de NZa (kerncijfers logopedie, https://www.nza.nl/zorgsectoren/paramedische-zorg/kerncijfers-paramedische-zorg/kerncijfers-logopedie). Gegevens over 2020 en 2021 zijn nog niet bekend.
Vraag 433
Hoe lang is de gemiddelde wachttijd voor een logopedie behandeling?
Antwoord:
De gemiddelde wachttijd voor logopedie is onbekend. De NZa monitor Paramedische Zorg – overzicht van de ontwikkelingen 2012–2018 (TK 2018–2019, 33 578, nr. 62) gaat in op wachtlijsten (p. 80). Voor de logopedie heeft ongeveer de helft van de respondenten aan de NZa aangegeven dat een patiënt binnen één week terecht kan voor de eerste afspraak. Van de respondenten antwoordde 18% dat een nieuwe patiënt langer dan één maand moet wachten voordat hij terecht kan voor de eerste afspraak. Dit betekent echter niet dat niet aan de afgesproken norm van maximaal aanvaardbare wachttijden wordt voldaan. Patiënten kunnen namelijk wellicht wel bij een andere zorgaanbieder terecht, zo geeft de NZa aan.
Vraag 434
Hoeveel rechtszaken zijn de afgelopen vier jaar aangespannen wegens medische missers?
Antwoord:
Er worden niet specifiek cijfers bijgehouden voor het aantal jaarlijks aangespannen civiele rechtszaken wegens medische missers.
Vraag 435
Hoe heeft het tarief voor fysiotherapeuten per behandeling zich de afgelopen tien jaar ontwikkeld?
Antwoord:
In de NZa monitor Paramedische Zorg – overzicht van de ontwikkelingen 2012–2018 (TK 2018–2019, 33 578, nr. 62) (p. 50) staat de tariefontwikkeling in de fysiotherapie beschreven in tabel 4.16 Tarief gespecialiseerde prestaties – fysiotherapie. Het gemiddeld tarief van de gespecialiseerde prestaties fysiotherapie heeft zich in de periode 2012–2018 ontwikkeld van 38,83 euro naar 39,49 euro. Het gemiddeld tarief van de reguliere prestatie fysiotherapie heeft zich in de periode 2012–2019 ontwikkeld van 28,00 euro naar 30,21 euro per zitting, zo blijkt uit genoemde monitor en uit recentere cijfers van de NZa (kerncijfers fysiotherapie, https://www.nza.nl/zorgsectoren/paramedische-zorg/kerncijfers-paramedische-zorg/kerncijfers-fysiotherapie). Gegevens over 2020 en 2021 zijn nog niet bekend.
Vraag 436
Hoe haalbaar wordt de maximale volumegroei in de verschillende hoofdlijnenakkoorden geschat in het kader van de covid-19-crisis?
Antwoord:
In 2018 heb ik met partijen in de curatieve zorg inhoudelijke afspraken gemaakt in combinatie met financiële afspraken over de maximale groei in de periode 2019–2022. De noodzaak tot kostenbeheersing is onveranderd aanwezig. Partijen staan nog steeds voor hun handtekening. In de voortgangsbrief van de Hoofdlijnenakkoorden die op 29 juni 2020 aan uw Kamer is toegestuurd64, is benoemd dat partijen over het algemeen voortvarend aan de slag zijn met het uitvoeren van de gemaakte afspraken. Partijen spannen zich actief in om de vraagstukken aan te pakken. Aangezien de HLA’s tot en met 2022 lopen, kan nog geen definitief uitsluitsel worden gegeven over het bereiken van de inhoudelijke en daarmee samenhangende financiële doelen van de akkoorden en welke invloed COVID-19 daar eventueel op heeft. Met partijen van de bestuurlijke akkoorden monitoren en bespreken we periodiek de voortgang van de bestuurlijke afspraken.
Voor de tijdelijke effecten van COVID-19 zijn een aantal specifieke regelingen getroffen. Op aanwijzing van de toenmalig Minister voor Medische Zorg65 heeft de NZa per 1 maart 2020 op grond van de Wet marktordening gezondheidszorg (Wmg), prestatiebeschrijvingen voor meerkosten en continuïteitsbijdragenn in verband met COVID-19 vastgesteld binnen de Zvw en voor delen van het aanvullend pakket66. Hierdoor kunnen zorgaanbieders tot en met 31 december 2021 op grond van een overeenkomst met zorgverzekeraars respectievelijk aanvullende ziektekostenverzekeraars, coronagerelateerde zorgkosten declareren bij de betrokken (zorg)verzekeraars. Tijdens de pandemie heeft dit geleid tot bilaterale afspraken tussen zorgaanbieders en zorgverzekeraars. Daarnaast zijn er door Zorgverzekeraars Nederland uniforme regelingen opgesteld die binnen een bepaalde sector invulling geven of gaven aan de voorwaarden voor het ontvangen van vergoedingen voor meerkosten of compensatie voor omzetderving door zorgverzekeraars.
Uitgaven op grond van de prestaties meerkosten corona en continuïteitsbijdragen maken op grond van de genoemde aanwijzing geen onderdeel uit van de macrobeheersinstrumenten. Dat betekent dat ze niet meetellen voor de financiële afrekening van de hoofdlijnenakkoorden. De financiële afspraken in de hoofdlijnenakkoorden vormen dus geen belemmering om tot vergoeding van meerkosten of verstrekken van continuïteitsbijdragen over te gaan.
Vraag 437
Kunt u aangeven wat de stand van zaken is per hoofdlijnenakkoord en of de beoogde effecten zijn gerealiseerd?
Antwoord:
In de voortgangsbrief van de Hoofdlijnenakkoorden die op 29 juni 2020 aan uw Kamer is toegestuurd67, wordt benoemd dat partijen over het algemeen voortvarend werken aan het uitvoeren van de gemaakte afspraken. Er wordt gezien dat partijen zich actief inspannen om de veelheid aan vraagstukken aan te pakken. Daarnaast is de Tweede Kamer over verschillende deelonderwerpen afzonderlijk geïnformeerd, zoals bijvoorbeeld de monitors contractering van de NZa van 19 april 202168, de monitor medisch specialistische zorg van de NZa van 2 juni 202169, de brief over de stand van zaken wijkverpleging van 12 juli 202170 en de midterm review van het Hoofdlijnenakkoord Huisartsenzorg71. Ten aanzien van het HLA GGZ is in de afgelopen periode de Kamer op deelonderwerpen geïnformeerd. Het gaat daarbij onder meer om de verschillende brieven over wachttijden72, bredere brieven waarin verschillende onderwerpen aan de orde zijn73 en de brief over nieuwe bekostiging74.
Vraag 438
Hoeveel geld is begroot voor de duizenden mensen met gezondheidsproblemen in het gaswinningsgebied van Groningen? Hoe wordt dit ingezet? Wie betaalt dit?
Antwoord:
In 2019 hebben de regio en het Rijk in overleg met de GGD Groningen besloten extra te investeren in preventieve zorg. Aardbevingsgemeenten hebben middelen gekregen om extra capaciteit in te zetten voor de sociale en emotionele ondersteuning van inwoners. Hiervoor is in totaal € 5.4 miljoen vrijgemaakt. De kosten zijn 50/50 verdeeld tussen het Nationaal Programma Groningen (NPG) en het Rijk (50/50 Ministeries van EZK en VWS). Deze middelen zijn in 2019 en 2020 ter beschikking gesteld aan de gemeenten in het aardbevingsgebied. Zij staan het dichtst bij hun bewoners c.q. de getroffenen en worden vaak rechtstreeks geconfronteerd met hun problematiek. De aardbevingsgemeenten kunnen naar eigen inzicht de middelen inzetten voor sociale en emotionele ondersteuning, bijvoorbeeld voor coaches of geestelijk verzorgers, die inwoners ondersteunen bij gezondheidsklachten als gevolg van aardbevingen. Daarnaast worden professionals in het sociaal domein getraind om de problematiek bij inwoners beter te herkennen.
Voor 2022 zal VWS € 550.000 beschikbaar stellen aan de GGD Groningen voor financiering van de Aardbevings Academie, een platform bedoeld voor alle professionals, die werken met mensen die geraakt zijn door de Groningse aardbevingsproblematiek.
Vraag 439
Kan in een overzicht worden weergegeven welke gezondheidsproblemen (in Groningen) in welke mate voorkomen?
Antwoord:
In 2016 heeft GGD Groningen onderzoek uit laten voeren naar aardbevingen en gezondheid (Aardbeving en Gezondheid 2016). Dit onderzoek levert geen overzicht op van klachten, maar constateert wel dat met name mensen die vaker getroffen worden door aardbevingsschade nadelige gevolgen ondervinden voor ervaren gezondheid, voor psychische gezondheid en dat dit gepaard gaat met een toename van het aantal gezondheidsklachten.
Recent onderzoek van het Nivel en Rijksuniversiteit Groningen (13 september 2021 – Gezondheidsverkenning gaswinningsproblematiek Groningen: 2010–2018) laat zien dat er van 2010 tot en met 2018 geen toename was van gezondheidsklachten. Hierbij baseren de onderzoekers zich op registraties door huisartsen in het gaswinningsgebied. In dit nieuwe onderzoek is gekeken naar de algemene populatie, die met klachten bij de huisarts komt. Daar blijken factoren gerelateerd aan gaswinning nauwelijks effect te hebben. Deze rapportage kijkt echter naar de populatie in Groningen als geheel en niet naar de situatie van individuele mensen.
Vraag 440
Welke maatregelen worden getroffen om deze gezondheidsproblemen te doen verdwijnen?
Antwoord:
In 2019 en 2020 hebben regio en Rijk gezamenlijk € 5,4 miljoen ter beschikking gesteld aan de gemeenten in het aardbevingsgebied. De aardbevingsgemeenten kunnen deze middelen naar eigen inzicht inzetten voor sociale en emotionele ondersteuning, bijvoorbeeld voor coaches of geestelijk verzorgers, die inwoners ondersteunen bij gezondheidsklachten als gevolg van aardbevingen. Daarnaast worden professionals in het sociaal domein getraind om de problematiek bij inwoners beter te herkennen. Voor alle professionals, die werken met mensen die geraakt zijn door de Groningse aardbevingsproblematiek, is de Aardbevings Academie opgericht.
Vraag 441
Zijn reeds structurele maatregelen genomen om de GGD’en te versterken?
Antwoord:
In de stand van zakenbrief COVID-19 van 18 juni jl. heb ik aangegeven toe te werken naar een beleidsagenda voor het verbeteren van de paraatheid en het vergroten van het aanpassingsvermogen om in de toekomst verschillende crisis aan te kunnen. Het versterken van de infrastructuur voor de Publieke Gezondheid, waaronder de GGD’en, is onderdeel van de beleidsagenda. Op dit moment is een ambtelijke verkenning gestart naar een centrale landelijke functionaliteit ten behoeve van de ondersteuning van de uitvoering van infectieziektebestrijding bij infectieziektecrises met landelijke impact. De verkenning wordt ambtelijk uitgevoerd door de GGD GHOR Nederland, RIVM en VWS. Daarnaast wordt er ambtelijk verkend welke mogelijkheden er zijn om de publieke gezondheid – en daarbinnen de GGD’en – te versterken, mede gebaseerd op de uitkomsten van het Verweij-Jonker rapport. Ook hebben de GGD’en ideeën over de versterking van de publieke gezondheid op papier gezet inclusief een begroting, waarover nadere gesprekken worden gevoerd. Over een verdere uitwerking van de beleidsagenda zal een nieuw kabinet besluiten.
Vraag 442
Hoeveel fte is op dit moment werkzaam bij de GGD’en? Hoeveel was dit in 2020?
Antwoord:
VWS heeft geen actueel overzicht van het aantal fte’s dat werkzaam is bij de verschillende GGD'en. VWS heeft geen rol in het bepalen van het aantal fte’s van GGD’en. Gemeenten zijn verantwoordelijk voor de budgetten van de GGD’en voor zover het gaat om de taken die ze uitvoeren in opdracht van de gemeenten. Een deel van die taken zijn verplichte taken op basis van de Wet publieke gezondheid (Wpg), maar GGD’en voeren ook taken uit voor andere wetten (bijvoorbeeld de Wet kinderopvang) en taken die niet verplicht zijn op basis van de Wpg. Daarnaast kan de GGD ook nog andere inkomsten hebben. De GGD bepaalt vervolgens hoeveel fte wordt ingezet. Het aantal fte zegt daarom niet zo veel over de taken die GGD’en uitvoeren in het kader van de Wpg.
Een complicerende factor om een eenduidig overzicht te creëren van het aantal fte’s werkzaam bij de GGD’en op jaarbasis, is dat een aantal GGD'en onderdeel zijn van een grotere organisatie en het aantal fte kan fluctueren gedurende het jaar. Bij een eenvoudige optelsom van fte’s worden dan appels met peren vergeleken.
Vraag 443
Hoeveel budget gaat in totaal naar de GGD’en? Zowel vanuit de landelijke overheid als de gemeenten in 2019, 2020 en 2021? Hoe duidt u deze ontwikkeling?
Antwoord:
Zoals ik ook gemeld heb in antwoord op de Kamervragen van Paternotte en Van der Laan (beiden D66) over de capaciteit bij de GGD’en (2021Z06757 ingezonden 22 april 2021), beantwoord op 27 september 2021, zijn GGD’en gemeenschappelijke regelingen die worden gefinancierd door de aangesloten gemeenten. De gemeenten bespreken elk jaar met de GGD’en welke taken in die regio moeten worden uitgevoerd en hoeveel geld daarvoor beschikbaar is. Het is aan de GGD’en en de gemeenten om daar een goede balans in te vinden. De gemeenten ontvangen geld van het Rijk in het Gemeentefonds om publieke gezondheidstaken te financieren. Maar welk deel van dit budget aan de GGD wordt toegekend is niet van tevoren vastgelegd en verschilt per gemeente. Er is dus ook geen helder beeld te schetsen van welke ontwikkeling ten aanzien van de financiering van GGD’en heeft plaatsgevonden. Ten tijde van het Stimuleringsprogramma Betrouwbare Publieke Gezondheid is door AEF onderzoek gedaan naar taken, mensen en middelen van de GGD’en met als titel «GGD’en in beeld». De Kamer heeft per brief van 12 september 2017 dit onderzoek ontvangen (Kamerstukken 32 793, nr. 277).
Vraag 444
De Minister-President gaf tijdens de Algemene Politieke Beschouwingen op 22 en 23 september 2021 aan dat aan het eind van het jaar 2021, 90% van de uitgestelde behandelingen afgerond zal zijn, kunt u in dit verband aangeven welk bedrag gereserveerd is voor de nog niet ingeplande zorg omdat patiënten niet of te laat naar de zorgverlener zijn gegaan?
Antwoord:
In de begroting 2022 is geen reservering opgenomen voor de uitgaven aan zogenaamde inhaalzorg. Op het moment van het opstellen van de begroting was, en ook nu nog is, er onvoldoende zicht op de eventuele (extra) uitgaven als gevolg van inhaalzorg. Aangezien er geen goede raming kan worden gemaakt heb ik – gezien die onzekerheid – voor het jaar 2022 besloten tot een macronacalculatie van 70% voor het somatische- en eigen-risicomodel, waarbij ik heb meegewogen dat de toepassing van de Catastroferegeling (artikel 33, tweede lid, Zvw) eind 2021 afloopt. Deze macronacalculatie wordt alleen voor 2022 ingevoerd. Ik ga ervan uit dat er in 2022 weer zoveel mogelijk op gebruikelijke wijze wordt gecontracteerd en dat hierbij de invloed van COVID-19 op de zorgverlening op adequate wijze in de individuele contracten tussen zorgverzekeraars en zorgaanbieders wordt vertaald.
Overigens heeft de Minister-President tijdens de Algemene Politieke Beschouwingen op 22 en 23 september geen uitspraken gedaan over het verwachte percentage ingehaalde zorg in 2021. Wel staat in de Kamerbrief over de uitvoering van de medisch-specialistische inhaalzorg van 27 augustus 2021 dat Zorgverzekeraars Nederland (ZN) inschat dat driekwart van de patiënten met een inhaalzorgvraag in 2021 geholpen kan worden. Dit is een ruwe inschatting vanwege onzekerheden als een nieuwe COVID-19 opleving, de beschikbaarheid van voldoende en uitgerust zorgpersoneel en patiënten die zich mogelijk nog gaan melden.
Vraag 445
Waarom ontbreekt het budget voor de Kickstart Medicatieoverdracht, een programma dat valt onder lopend beleid? Hoe staat het met dit project?
Antwoord:
Gezien de demissionaire status van het kabinet is de besluitvorming over de besluitvorming over en financiering van de Kickstart Medicatieoverdracht doorverwezen naar het nieuwe kabinet.
Vraag 446
Wat is de stand van zaken van de bekostiging en aanleg van de ijzeren (geneesmiddelen) voorraad?
Antwoord:
Ik verwijs u voor de stand van zaken naar de voortgangsbrief van afgelopen april en de antwoorden op de vragen van uw Kamer naar aanleiding van deze brief van afgelopen juli.75 Hierin stonden de tussenresultaten van de Europese inventarisatie van het voorraadbeleid geneesmiddelen in andere landen, de pilot om nationaal ervaring op te doen met verdergaande voorraadopbouw en de relevante ontwikkelingen uit Europa. De volgende voortgangsbrief ontvangt u eind oktober. In deze brief zal ik u informeren over de laatste stand van zaken, inclusief de eindresultaten van de Europese inventarisaties, en de conclusies die ik (mede) daaraan verbind voor de voorraadverplichting in Nederland
Vraag 447
Kunt u toelichten hoeveel kosten er worden gemaakt om de geneesmiddelentekorten tegen te
gaan en op welke plekken in de begroting van VWS deze zijn opgenomen?
Antwoord:
De werkzaamheden van het Meldpunt Geneesmiddelentekorten en -defecten worden uitgevoerd door het College ter Beoordeling van Geneesmiddelen (CBG) en de Inspectie Gezondheidszorg en Jeugd (IGJ).Het CBG ontvangt in 2022 een vergoeding van € 0,8 miljoen voor werkzaamheden in het kader van aanpassing van het meldpunt Geneesmiddelentekorten- en defecten (pagina 129 van de begroting). In het kader van het verstevigen van de voorraden voor geneesmiddelen is het Uitgavenplafond zorg (UPZ) structureel opgehoogd met € 25 miljoen om eventuele prijsstijgingen als gevolg van het verstevigen van de voorraadposities van geneesmiddelen (deels) op te vangen / mogelijk te maken. Deze ophoging van het UPZ is eerder al verwerkt en opgenomen in de budgettaire kaders voor Apotheekzorg en Medisch-specialistische zorg (zie pagina 167 voor de standen).
Voor de volledigheid wijs ik u ook op de kosten van de tijdelijke beleidsregel geneesmiddelen prijzen bij de Wet geneesmiddelenprijzen. Met deze tijdelijke maatregel is op verzoek voor producten met een lage omzet tijdelijk geen prijsdaling doorgevoerd om eventuele risico’s op beschikbaarheidsproblemen in dit segment te verkleinen. Deze maatregel kost ongeveer € 5 miljoen tot € 10 miljoen per zes maanden (ongeveer € 5 miljoen voor apotheekzorg, de overige kosten vallen binnen de medisch specialistische zorg (MSZ)) en geldt nog tot en met april 2022.76
Ik verwacht dat in de komende jaren aanvullende Europese (wets)voorstellen komen die mogelijk aanvullende budgetimpact hebben. Hiervoor wacht ik het Europese traject nader af.
Vraag 448
Waar wordt in de begroting van VWS geld vrijgemaakt voor het tegengaan van geneesmiddeltekorten? Zo ja, op welke manier? Wat is de stand van zaken ten aanzien van het oogmedicijn Visudyne? Hoe staat het met de aanleg van de ijzeren voorraad?
Antwoord:
De werkzaamheden van het Meldpunt Geneesmiddelentekorten en -defecten worden uitgevoerd door het College ter Beoordeling Geneesmiddelen (CBG) en de Inspectie Gezondheidszorg en Jeugd (IGJ). Het CBG ontvangt in 2022 een vergoeding van € 0,8 miljoen voor werkzaamheden in het kader van aanpassing van het meldpunt Geneesmiddelentekorten- en defecten (pagina 129 van de begroting). In het kader van het verstevigen van de voorraden voor geneesmiddelen is het Uitgavenplafond zorg (UPZ) structureel opgehoogd met € 25 miljoen om eventuele prijsstijgingen als gevolg van het verstevigen van de voorraadposities van geneesmiddelen (deels) op te vangen / mogelijk te maken. Deze ophoging van het UPZ is eerder al verwerkt en opgenomen in de budgettaire kaders voor Apotheekzorg en Medisch-specialistische zorg (zie pagina 167 voor de standen).
Voor de volledigheid wijs ik u ook op de kosten van de tijdelijke beleidsregel geneesmiddelen prijzen bij de Wet geneesmiddelenprijzen. Met deze tijdelijke maatregel is op verzoek voor producten met een lage omzet tijdelijk geen prijsdaling doorgevoerd om eventuele risico’s op beschikbaarheidsproblemen in dit segment te verkleinen. Deze maatregel kost ongeveer € 5 miljoen tot € 10 miljoen per zes maanden (ongeveer € 5 miljoen voor apotheekzorg, de overige kosten vallen binnen de medisch specialistische zorg (MSZ)) en geldt nog tot en met april 2022.77 Ik verwacht dat in de komende jaren aanvullende Europese (wets)voorstellen komen die mogelijk aanvullende budgetimpact hebben. Hiervoor wacht ik het Europese traject nader af.
Uw Kamer is in juli geïnformeerd over het tekort aan Visudyne, de situatie is ongewijzigd.78 Het protocol van het Nederlands Oogheelkundig Gezelschap (NOG) wordt gebruikt om de resterende Nederlandse voorraad zo goed als mogelijk te verdelen. De fabrikant verwacht nog steeds in het eerste kwartaal van 2022 weer te kunnen leveren. Het Europees Medicijn Agentschap (EMA) staat in nauw contact met de leverancier. Ik volg de situatie aandachtig.
Uw Kamer heeft in april een voortgangsbrief over de geneesmiddelenvoorraden ontvangen en in juli de antwoorden op verschillende Kamervragen die naar aanleiding van deze brief zijn gesteld.79 Hierin stonden de tussenresultaten van de Europese inventarisatie van het voorraadbeleid geneesmiddelen in andere landen, de pilot om nationaal ervaring op te doen met verdergaande voorraadopbouw en de relevante ontwikkelingen uit Europa. De volgende voortgangsbrief ontvangt u rond eind oktober. In deze brief zal ik u informeren over de laatste stand van zaken, inclusief de eindresultaten van de Europese inventarisaties, en de conclusies die ik (mede) daaraan verbind voor de voorraadverplichting in Nederland.
Vraag 449
Hoe gaat u bevorderen dat zorginstellingen aantoonbaar zorgen voor betere informatiebeveiliging?
Antwoord:
Zorginstellingen zijn zelf verantwoordelijk voor de eigen ICT en de toevertrouwde informatie. Datalekken en hacks kunnen nooit helemaal worden voorkomen. Ik zet me in op het verkleinen van de risico’s en impact van die risico’s door te zorgen voor meer bewustwording, door samen met de IGJ meer aandacht te besteden aan de naleving van de geldende informatiebeveiligingsnormen (NEN-7510, 7512, 7513), door te zorgen voor meer kennis in het zorgveld en voor snelle hulp als er toch iets gebeurt. Zo heb ik samen met ICTU en vereniging Brancheorganisaties Zorg (BoZ) het Actieplan informatieveilig gedrag opgezet en werk ik samen met Z-CERT aan een risico gestuurde aanpak om kwetsbare sectoren vrijwillig aan te laten sluiten. Bij cyberincidenten kunnen aangesloten zorginstellingen rekenen op hulp van Z-CERT die helpt bij het bestrijden ervan.
Vraag 450
Hoeveel overtredingen zijn er in 2020 en 2021 in zorginstellingen en gemeenten geconstateerd als het gaat om naleven van de Algemene Verordening Gegevensbescherming (AVG)?
Antwoord:
Overtredingen die centraal worden gemeld (bij de autoriteit persoonsgegevens, hierna; AP) zijn datalekken. Over de gemelde datalekken in 2021 zijn nog geen gegevens bekend.
In 2020 ontving de AP 23.976 datalekmeldingen. Dat is een daling van 11% ten opzichte van 2019. 30% van de datalekken kwamen uit de sector gezondheid en welzijn en 22% van de datalekmeldingen kwamen uit de sector Openbaar-Bestuur. Er wordt niet specifiek op niveau van gemeenten gerapporteerd.
Vraag 451
Hoeveel winst is gemaakt door aanbieders van gegevensuitwisselingssystemen in ziekenhuizen?
Antwoord:
Hoeveel winst is gemaakt door aanbieders van gegevensuitwisselingssystemen in ziekenhuizen is mij niet bekend. Het is aan zorgpartijen zelf om de juiste ICT-producten tegen de juiste prijzen in te kopen. Bedrijven mogen een eerlijke prijs vragen voor het leveren van hun producten of diensten, er mag geen sprake zijn van misbruik van een economische machtpositie. Ik neem signalen over hoge winsten van ICT-leveranciers die actief zijn in de gezondheidszorg serieus. De ACM doet een sectoronderzoek naar mogelijke marktproblemen op het gebied van informatiesystemen van ziekenhuizen en gegevensuitwisseling in de zorg. Het is de rol van de ACM om te oordelen over ingrijpen in eventueel verstoorde markten noodzakelijk is. Zodra het ACM daar meer over bekend maakt zal ik uw Kamer daarover informeren.
Vraag 452
Wat kosten de persoonsgebonden budgetten (pgb’s) jaarlijks, in totaal en uitgesplitst per wet?
Antwoord:
In onderstaande tabel zijn de (geraamde) uitgaven voor de persoonsgebonden budgetten opgenomen voor de jaren 2015–2020 in totaal en per wet.
|
Uitgaven (bedragen x € 1 miljoen) |
Wlz |
Wmo |
Jeugdwet |
Zvw |
|---|---|---|---|---|
|
2015 |
1.285 |
673 |
297 |
297 |
|
2016 |
1.463 |
591 |
286 |
307 |
|
2017 |
1.756 |
447 |
189 |
328 |
|
2018 |
1.895 |
424 |
182 |
344 |
|
2019 |
2.0901 |
406 |
174 |
333 |
|
2020 |
2.2902 |
386 |
165 |
316 |
|
2021 |
2.3883 |
Het betreft hier de geraamde pgb-uitgaven (zie voor bedrag 2021, tabel 10 van het Financieel Beeld Zorg in de VWS ontwerpbegroting 2022).
Op basis van SVB-gegevens over de toekenningen in de Wmo en Jeugdwet. Voorts geldt ook voor de Wmo en Jeugdwet dat vooraf geen afzonderlijk budgettair kader wordt vastgesteld voor het pgb en er dus voor 2021 nog geen gegevens beschikbaar zijn.
In de Zvw wordt binnen het kader voor de wijkverpleegkundige zorg vooraf geen afzonderlijk kader voor het pgb vastgesteld. Na afloop van 2021 zal derhalve pas bekend zijn wat is uitgegeven aan het pgb in dat jaar.
Vraag 453
Hoeveel pgb’s worden jaarlijks afgegeven per zorgdoelgroep en sector?
Antwoord:
In onderstaande tabel zijn het aantal afgegeven pgb’s opgenomen voor de Wet langdurige zorg (Wlz), Wet maatschappelijke ondersteuning (Wmo) en de Jeugdwet. De aantallen voor het Zvw-pgb over 2021 worden bekend in de eerste helft van 2022 wanneer de gegevens over de uitvoering van het Zvw-pgb in 2021 beschikbaar zijn. Op 1 januari 2020 was het aantal budgethouders 18.150. Op 1 december 2020 bedroeg het aantal budgethouders 16.869.
|
Wlz |
Wmo |
Jeugdwet |
|
|---|---|---|---|
|
September 2021 |
61.128 |
55.118 |
17.517 |
|
September 2020 |
55.817 |
57.208 |
18.647 |
|
September 2019 |
51.700 |
62.219 |
20.393 |
Bron: SVB
In de afgelopen jaren zijn de aantallen per abuis weergegeven gebaseerd op het PGB1.0-systeem. Vanaf heden worden de aantallen weergegeven uit het PGB1.0- en PGB2.0-systeem. Dit verklaart waarom de aantallen van 2019 en 2020 nu hoger uitvallen dan vorig jaar gepubliceerd.
Wlz
De globale verdeling van de verzekerden met een zorgprofiel is als volgt (ultimo juni 2021, o.b.v. Vektis cijfers):
– Verpleging en verzorging: 26%
– Verstandelijke beperking: 58%
– Lichamelijke beperking: 11%
– Zintuiglijke beperking: 1%
– GGZ-Wlz (per 1 januari 2021 in de Wlz): 4%
Vraag 454
Hoeveel indicaties «Begeleiding» hebben een pgb financiering?
Antwoord:
In september 2021 waren er 32.178 Wmo-BG-budgetten in PGB1.0 geregistreerd. In PGB2.0 wordt nog geen splitsing gemaakt in begeleiding en hulp bij het huishouden. Vanaf Q3 2022 wordt het mogelijk om de splitsing in PGB2.0 te maken. Naast deze groep die expliciet begeleiding geïndiceerd heeft gekregen, kan begeleiding ook ingekocht worden met een Jeugdwet-pgb en een Wlz-pgb, deze worden niet apart geregistreerd.
Vraag 455
Hoeveel indicaties «Persoonlijke verzorging» hebben een pgb financiering?
Antwoord:
In september 2021 waren er 61.128 Wlz-budgetten met (onder meer) een zorgfunctie m.b.t. Persoonlijke verzorging.
Van Zvw-budgethouders die hun declaraties rechtstreeks indienen bij de eigen zorgverzekeraar geldt dat eind 2020 1.717 van hen formele verzorging en 7.120 informele verzorging inkochten. Eén budgethouder kan overigens zowel formele verzorging als informele verzorging inkopen.
Vraag 456
Hoeveel informele zorgverleners worden betaald uit het pgb?
Antwoord:
Er is geen eenduidige definitie van informele zorg waardoor registratie van informele zorgverleners niet mogelijk is. De SVB maakt daarom in de administratie geen onderscheid tussen «formele» en «informele» zorgverleners.
KPMG heeft het afgelopen jaar een verdiepingsonderzoek uitgevoerd naar de inzet van pgb-zorgverleners die met een informeel tarief worden uitbetaald. Op 14 september is de rapportage van dit verdiepingsonderzoek80 naar de Tweede Kamer gestuurd81. Hieruit is gebleken dat er in 2019 280.211 zorgovereenkomsten bij de SVB geregistreerd staan waarbij 57% van deze zorgovereenkomsten sprake is van informele zorg omdat de zorgverlener het informele tarief krijgt uitbetaald. Kanttekening bij dit percentage is dat een zorgverlener meerdere zorgovereenkomsten kan hebben.
Van Zvw-budgethouders die hun declaraties rechtstreeks indienen bij de eigen zorgverzekeraar is bekend dat eind 2020 2.177 van hen informele verpleging en 7.120 informele verzorging inkochten. Eén budgethouder kan overigens zowel informele verpleging als informele verzorging inkopen.
Vraag 457
Hoeveel mensen zetten in 2020 en 2021 hun zorg in natura om in een pgb?
Antwoord:
Op landelijk niveau zijn voor de Wmo, Jeugdwet en Zvw geen gegevens bekend van hoeveel mensen jaarlijks hun zorg omzetten van zorg in natura naar pgb.
In 2020 hebben 950 cliënten met een Wlz-indicatie hun zorg in natura omgezet naar een pgb. In het eerste halfjaar van 2021 waren dat 285 mensen. In de Wlz kunnen cliënten naturazorg afnemen via verblijf, VPT of MPT. Het CBS heeft een selectie gemaakt van cliënten waarvan in de periode één van deze leveringsvormen is beëindigd en de leveringsvorm pgb is gestart dan wel voortgezet.
In onderstaande tabel is het aantal personen weergegeven met Wlz-pgb na beëindiging van Wlz zorg in natura.
|
Jaar |
Jaarhelft |
Totaal |
Leveringsvorm van zorg op moment beëindigen niet-pgb-zorg |
|||
|---|---|---|---|---|---|---|
|
Verblijf |
Vpt |
Mpt zonder pgb |
Mpt met pgb |
|||
|
2020 |
1 |
630 |
170 |
25 |
70 |
365 |
|
2020 |
2 |
320 |
85 |
5 |
25 |
205 |
|
2021 |
1 |
285 |
70 |
5 |
20 |
190 |
Bron CBS/MLZ.
Deze tabel met een toelichting treft u aan op: https://www.monitorlangdurigezorg.nl/publicaties/maatwerk-publicaties/2021/10/05/personen-met-wlz-pgb-na-beeindiging-van-wlz-zorg-in-natura-per-half-jaar-2020-2021-1e-halfjaar
Vraag 458
Hoeveel klachten heeft de Sociale Verzekeringsbank (SVB) de afgelopen twee jaar binnengekregen?
Antwoord:
In 2020 heeft de SVB 1.002 klachten binnengekregen. In 2021 heeft de SVB tot en met augustus 540 klachten binnen gekregen.
Vraag 459
Kunt u een overzicht geven van alle plussen en minnen uit de begroting VWS voor het jaar 2022 met betrekking tot het pgb?
Antwoord:
In 2022 is € 2.451 miljoen benodigd voor pgb binnen de Wlz. (Dit is € 108 miljoen meer dan in 2021, toen er € 2.343 miljoen was voor pgb binnen de Wlz. Deze oploop wordt met name verklaard door loon- en prijsbijstelling (€ 47 miljoen) volumegroei (€ 70 miljoen), verschuiving van ggz-cliënten van de Wmo naar de Wlz (- € 9 miljoen) (Zie: Open data Financieel beeld zorg en verdiepingsbijlage Wlz en ZVW (2015–2022) OW 2022.)
Voor de Zvw, Wmo 2015 en de Jeugdwet wordt vooraf geen specifiek pgb-kader begroot en is pas achteraf vast te stellen hoeveel in de betreffende domeinen aan pgb’s is uitgegeven.
Daarnaast is aan artikel 3 voor 2022 € 27,1 miljoen toegevoegd voor de uitvoeringskosten van pgb’s voor de Wmo en de jeugdwet vanuit het systeem van trekkingsrecht door de SVB (Verdiepingshoofdstuk tabel 46). Bijlage 2: Verdiepingshoofdstuk | Ministerie van Financiën – Rijksoverheid (rijksfinancien.nl)
Vraag 460
Hoeveel procent van de maandelijks ingediende pgb declaraties wordt goedgekeurd en hoeveel procent wordt afgekeurd?
Antwoord:
Het percentage declaraties dat direct kan worden goedgekeurd door de SVB is constant. Tot en met september 2021 is per maand gemiddeld 98,2% van de declaraties direct goedgekeurd. 0,6% wordt in eerste instantie afgekeurd waarbij vervolgens aanvullende informatie wordt opgevraagd bij de budgethouder om tot goedkeuring van de declaratie over te kunnen gaan. De overige 1,2% van de declaraties is afgewezen. Het merendeel van de declaraties zal tot uitbetaling leiden indien er voldoende budget beschikbaar is.
Vraag 461
Hoeveel pgb’s zijn in 2021 afgegeven, uitgesplitst per maand, indicatie en zorgsector? Hoeveel was dit in 2020?
Antwoord:
In onderstaande tabellen is voor 2020 en 2021 het aantal pgb’s opgenomen per wet.
|
2020 (ultimo per maand) |
Wlz |
Jeugdwet |
Wmo |
Zvw |
|---|---|---|---|---|
|
januari |
44.633 |
15.526 |
49.024 |
18.150 |
|
februari |
44.996 |
15.609 |
48.909 |
18.082 |
|
maart |
45.315 |
15.660 |
48.892 |
18.059 |
|
april |
45.668 |
15.500 |
48.412 |
17.889 |
|
mei |
46.090 |
15.395 |
48.214 |
17.766 |
|
juni |
46.425 |
15.351 |
48.182 |
17.724 |
|
juli |
46.706 |
15.155 |
47.998 |
17.679 |
|
augustus |
46.866 |
14.138 |
46.802 |
17.581 |
|
september |
47.126 |
14.224 |
46.631 |
17.441 |
|
Oktober |
47.525 |
14.099 |
46.429 |
17.278 |
|
November |
47.806 |
14.099 |
46.298 |
17.071 |
|
December |
49.032 |
14.417 |
47.002 |
16.869 |
In de afgelopen jaren zijn de aantallen per abuis weergegeven gebaseerd op het PGB1.0-systeem. Vanaf heden worden de aantallen weergegeven uit het PGB1.0- en PGB2.0-systeem. Dit verklaart waarom de aantallen van 2020 nu hoger uitvallen dan vorig jaar gepubliceerd.
In 2020 zijn 20.889 nieuwe Zvw-pgb’s afgegeven. De aantallen Zvw-pgb over 2021 worden bekend in de eerste helft van 2022 wanneer de gegevens over de uitvoering van het Zvw-pgb in 2021 beschikbaar zijn.
|
2021 (ultimo per maand) |
Wlz |
Jeugdwet |
Wmo |
|---|---|---|---|
|
januari |
49.159 |
13.639 |
44.987 |
|
februari |
49.700 |
13.704 |
44.754 |
|
maart |
50.236 |
13.800 |
44.712 |
|
april |
50.805 |
13.779 |
44.367 |
|
mei |
51.233 |
13.782 |
43.813 |
|
juni |
51.596 |
13.678 |
43.316 |
|
juli |
52.140 |
13.418 |
42.261 |
|
augustus |
NB* |
12.843 |
41.479 |
|
september |
NB* |
12.410 |
40.546 |
In onderstaande tabel staat het aantal budgethouders dat volgens informatie van Vektis een persoonsgebonden budget uit de Wlz heeft, uitgesplitst naar het geïndiceerde zorgzwaartepakket (ZZP) en onderverdeeld naar: de ouderenzorg (VV), verstandelijk gehandicapten (VG), licht verstandelijk gehandicapten (LVG en SGLVG), zintuiglijk gehandicapten visueel en auditief (ZG), lichamelijk gehandicapten (LG) en GGZ-cliënten (GGZ).
|
ZZP |
Aantal budgethouders (ultimo juni 2019) |
Aantal budgethouders (ultimo juni 2020) |
Aantal budgethouders (ultimo juni 2021) |
|---|---|---|---|
|
ZZP VV 1–3 |
2 |
0 |
0 |
|
ZZP VV 4–10 |
9.767 |
12.049 |
13.177 |
|
ZZP LVG 1–5 |
59 |
32 |
8 |
|
ZZP VG 1–2 |
108 |
80 |
81 |
|
ZZP VG 3–8 |
26.744 |
28.267 |
29.770 |
|
ZZP LG 1,3 |
32 |
27 |
25 |
|
ZZP LG 2, 4–7 |
5.148 |
5.390 |
5.740 |
|
ZZP ZG 2–5 |
536 |
580 |
591 |
|
ZZP GGZ-W 1–5 |
n.v.t. |
n.v.t. |
2.204 |
|
Totaal |
42.396 |
46.425 |
51.596 |
Vraag 462
Wat gaat u doen tegen fraude bij pgb’s?
Antwoord:
De afgelopen periode was de aanpak van fraude een van de zeven thema’s in de Agenda pgb waarop verbeteracties zijn geformuleerd. Hierover heb ik op 6 juli jl. een slotbrief Agenda pgb naar de Kamer gestuurd.82
Voor de aanpak van pgb-fraude heb ik eind vorig jaar een advies ontvangen van gemeenten en zorgkantoren over de (persoons)gegevens die zij nodig hebben bij het verdiepend fraudeonderzoek. Daarnaast is er een pilot pgb-risicoscan ontwikkeld. Deze pilot is met succes afgerond. De besluitvorming over de uitwerking van het hiervoor genoemd advies en de pgb-risicoscan is aan het volgend kabinet.
Vraag 463
Hoeveel budget is in 2021 beschikbaar voor de opsporing van fraude met pgb’s en voor welk bedrag is sinds de invoering van het Trekkingsrecht gefraudeerd met pgb-gelden?
Antwoord:
Voor de Inspectie SZW is er vanaf 2020 structureel € 10,6 miljoen beschikbaar voor de opsporing van zorgfraude. De meest recente en beschikbare cijfers over fraude met pgb gaan over de resultaten van de strafrechtelijke opsporing- en ontnemingsonderzoeken die de Inspectie SZW in 2020 heeft uitgevoerd. Op basis van deze onderzoeken heeft de Inspectie SZW circa € 0,7 miljoen aan wederrechtelijk verkregen voordeel berekend. Dit bedrag van € 0,7 miljoen heeft betrekking op fraude met pgb.
Ter vergelijking, in 2019 ging het om een totaalcijfer van € 3,7 miljoen aan wederrechtelijk verkregen voordeel, waarvan € 3,5 miljoen fraude met het pgb betrof. De omvang van het wederrechtelijk verkregen voordeel is onder andere afhankelijk van de afbakening in een onderzoek die bijvoorbeeld kan zien op de onderzoeksperiode of de te onderzoeken persoon. Daarnaast stelt de Inspectie SZW andere instanties zoals gemeenten, zorgverzekeraars en zorgkantoren in staat om fraude te bewijzen, te stoppen en terug te vorderen.
Vraag 464
Hoeveel mensen maken op dit moment gebruik van een persoonlijke gezondheidsomgeving?
Antwoord:
Persoonlijke Gezondheidsomgevingen (PGO’s) bieden diverse ingebouwde functionaliteiten met directe waarde voor de gebruiker, zoals e-health toepassingen, alsmede zelfzorg- en leefstijladvies. Het is mij niet bekend hoeveel mensen gebruik maken van deze functionaliteiten.
De belangrijkste functionaliteit betreft de veilige en gestandaardiseerde uitwisseling van gegevens tussen burger en de zorgverlener. In 2020 hebben ongeveer 100 mensen meegedaan aan pilots in het kader van Medmij en maakten daarbij gebruik van een PGO. De verwachting vorig jaar was dat de uitwisseling van gezondheidsgegevens via PGO’s in 2021 op gang zou komen en dat het aantal mensen dat gebruik kan maken van deze functionaliteit en dus een PGO snel zal toenemen.
Sinds kort is het inderdaad voor mensen mogelijk om een overzicht van de eigen gegevens bij de huisarts in een PGO op te halen. Omdat het de eerste sector is waar de uitwisseling in de praktijk wordt gebracht, komen er nog onvolkomenheden aan het licht (soms lukte de uitwisseling niet of werden niet alle gegevens compleet of juist uitgewisseld). Op dit moment worden alle mogelijke combinaties tussen huisartsensystemen en PGO’s getest en worden mogelijke onvolkomenheden snel opgelost. Dit duurt naar verwachting nog enkele weken.
Zowel PGO-leveranciers als partijen verzameld in de PGO-alliantie (die via het programma «PGO on air» de brede communicatie rondom PGO’s coördineert), zullen als alles goed functioneert meer publiciteit gaan geven aan PGO’s. Ook VWS zal haar kanalen inzetten om PGO’s onder de aandacht te brengen. Naast de huisartsenzorg zullen andere zorgsectoren volgen in 2022 en daarna. Dit alles zal het grootschaligere gebruik van PGO’s stimuleren (zowel op korte als wat langere termijn).
Vraag 465
Hoeveel persoonlijke gezondheidsomgevingen zijn er momenteel?
Antwoord:
Er zijn op dit moment ruim 30 aanbieders van persoonlijke gezondheidsomgevingen (PGO’s) met een MedMij label, waarvan er ruim 20 ook daadwerkelijk gegevens kunnen uitwisselen (zie https://www.medmij.nl/pgo/). PGO’s met een MedMij label voldoen aan de juridische en technische eisen voor een veilige en gestandaardiseerde uitwisseling van gegevens tussen burger en de zorgverlener. Op PGO.nl staan op dit moment 10 PGO’s met het MedMij label die door de Patientenfederatie Nederland (trekker van de PGO-alliantie) gereed genoeg worden geacht om uit te kiezen.
Vraag 466
Wat is de precieze omvang van bekende én vermoede fraude in de zorg?
Antwoord:
De NZa heeft een meldpunt waar zorgprofessionals en burgers meldingen kunnen doen van vermeende zorgfraude. Er wordt hier niet geregistreerd om welke vorm van fraude het gaat. De Rapportage Fraudebeheersing van Zorgverzekeraars Nederland (ZN) over 2020 is de meest bruikbare rapportage om de precieze omvang van bekende én vermoede fraude in de zorg weer te geven. Dit rapport geeft geen volledig beeld van het totaal aan zorgfraude. Het onderzoek van ZN is bedoeld om de door zorgverzekeraars aangetoonde fraude in kaart te brengen. Dit onderzoek is niet bedoeld om het totaal aan (vermoede) fraude weer te geven. In 2020 bleek bij ruim een derde van de 841 onderzochte dossiers sprake te zijn van fraude. Dit waren in totaal 297 dossiers. Er werd in 2020 € 34 miljoen aan fraude vastgesteld door zorgverzekeraars.
De precieze omvang van fraude in de zorg niet te kwantificeren. Dit komt omdat fraude per definitie heimelijk plaatsvindt en we niet weten wat we niet weten. We zijn ons ervan bewust dat meer met zorggeld wordt gefraudeerd dan gemeld wordt. Hoeveel geld daar concreet mee gemoeid gaat, blijft ook na verschillende onderzoeken onduidelijk. Ook is de precieze omvang van vermoede fraude in de zorg niet goed vast te stellen.
Vraag 467
Hoeveel fraudesignalen waren er in 2021 en hoeveel daarvan zijn voorgelegd voor strafrechtelijk onderzoek? Hoeveel fraudezaken die betrekking hebben op de gezondheidszorg worden momenteel behandeld door het Openbaar Ministerie, uitgesplitst per zorgsector?
Antwoord:
In 2021 zijn (t/m 30 september) 304 unieke signalen bij het Informatie Knooppunt Zorgfraude (IKZ) binnengekomen. Deze signalen zijn afkomstig van ketenpartners die aangesloten zijn bij het IKZ. Onderstaande tabel geeft het aantal ingebrachte signalen per ketenpartner bij het IKZ weer.
Fraudesignalen komen niet alleen via het IKZ binnen, maar kunnen ook op andere wijze bekend worden. Exacte cijfers hiervan zijn niet beschikbaar.
|
Melder |
Totaal |
|---|---|
|
Belastingdienst |
0 |
|
CIZ |
11 |
|
Gemeenten |
82 |
|
IGJ |
29 |
|
iSZW |
21 |
|
NZa |
146 |
|
ZN |
15 |
|
Eindtotaal |
304 |
De besluitvorming over welke fraudesignalen in aanmerking komen voor strafrechtelijke afdoening vindt plaats in de zogeheten Stuur- en Weegploeg Zorg, onder voorzitterschap van het Openbaar Ministerie (het onder andere in fraude gespecialiseerde Functioneel Parket, OM/FP). Om de voortgang van de onderzoeken niet te schaden, geeft het OM geen nadere informatie over lopende onderzoeken uit 2021 noch over welke specifieke (sub)sectoren het betreft.
Vraag 468
In welke zorgsectoren vindt de meeste fraude plaats en wat zijn de oorzaken hiervan?
Antwoord:
De totale hoeveelheid gepleegde fraude is niet bekend. We weten wel welke resultaten verschillende betrokken partijen melden vanuit hun fraudebeheersingsprocessen. Een belangrijke bron van cijfers over de omvang van zorgfraude is de jaarlijkse rapportage van Zorgverzekeraars Nederland (ZN).
Zorgverzekeraars hebben over het jaar 2020 fraude vastgesteld in diverse zorgsoorten. Uit de Rapportage Fraudebeheersing Zorgverzekeraars 2020 van ZN blijkt dat vorig jaar de door zorgverzekeraars vastgestelde fraude in de Wijkverpleging (58%) het hoogst was, gevolgd door de GGZ (21%) en pgb Wlz (13%). Onderstaande diagram geeft de vastgestelde fraude per zorgsoort weer. De drie genoemde sectoren matchen met de sectoren waar zorgverzekeraars structureel verhoogde frauderisico’s zien.
Vraag 469
Hoeveel personen zijn in 2021 opgepakt voor fraude in de zorg? Hoeveel waren dat in voorgaande jaren?
Antwoord:
Het OM kan geen mededelingen doen over (lopende) strafrechtelijke onderzoeken. Dit om het verloop van de onderzoeken niet te schaden. Derhalve is dit niet bekend.
Vraag 470
Hoeveel personen zijn in 2021 berecht voor fraude in de zorg?
Antwoord:
Opsporingsinstanties en het OM houden niet systematisch bij of het om fraude in de zorg gaat. Deze informatie is derhalve niet beschikbaar.
Vraag 471
Hoeveel fte is beschikbaar voor de fraudeopsporing? Kunt u dit uitsplitsen naar de Nederlandse Zorgautoriteit (NZa), het Functioneel Pakket, het Openbaar Ministerie, zorgverzekeraars en gemeenten?
Antwoord:
De strafrechtelijke opsporing van fraude in de zorg is belegd bij de bijzondere opsporingsdiensten Inspectie SZW en FIOD. Deze diensten voeren strafrechtelijke onderzoeken uit onder gezag van het Functioneel Parket van het Openbaar Ministerie (OM/FP). Het OM/FP is tevens verantwoordelijk voor de strafrechtelijke vervolging.
– De totaal beschikbare capaciteit voor zorgfraudebestrijding bij het gehele OM is niet exact in fte’s aan te geven. Elke medewerker is in beginsel toegerust om fraudezaken af te doen en kan dit doen als onderdeel van een breder takenpakket. Hierdoor wordt de totale beschikbare capaciteit van het OM ingezet daar waar deze op dat moment het meest nodig is.
– De Inspectie SZW is verantwoordelijk voor de opsporing van zorgfraude en heeft structureel circa 90 fte. formatieplaatsen hiervoor beschikbaar.
– De FIOD heeft voor zorgfraude op jaarbasis circa 10.000 opsporingsuren beschikbaar.
– De NZa heeft juridisch gezien geen opsporingstaak. De capaciteit die de NZa in 2021 in totaal beschikbaar heeft voor toezicht en handhaving is 108 fte. Dat omvat krachtens de Wet marktordening gezondheidszorg (Wmg) het bestuursrechtelijke toezicht en de handhaving van de rechtmatigheid in de Zorgverzekeringswet (Zvw) en de Wet langdurige zorg (Wlz). Ook het toezicht op de toegankelijkheid en doelmatigheid van zorg, het toezicht op het CAK, de zorgfusietoets (markttoezicht) en de voorbereidingen voor de nieuwe taken in het kader van de aanpassingswet Wet toetreding zorgaanbieders (aWtza) zijn onderdeel van het toezicht dat de NZa uitvoert.
Voor de zorgverzekeraars geldt eveneens dat zij juridisch gezien geen opsporingstaak hebben. Zij voeren reguliere (formele en materiële) controles uit op de rechtmatigheid van de door zorgaanbieders en verzekerden ingediende declaraties. Bij vermoedens van fraude stellen zorgverzekeraars een fraudeonderzoek in. Zorgverzekeraars Nederland houdt geen administratie bij van de aantallen medewerkers die bij de verschillende zorgverzekeraars en zorgkantoren zijn belast met het uitvoeren van controles en (fraude)onderzoeken.
Gemeenten zijn verantwoordelijk voor de rechtmatigheid van de uitgaven in het kader van de Wmo en Jeugdwet. Er is geen landelijke administratie van de aantallen medewerkers bij gemeenten of medewerkers die in opdracht van gemeenten, zijn belast met het uitvoeren van deze taken.
Vraag 472
Hoeveel fte was in 2021 in totaal belast met het toezichthouden in de zorg? Hoe groot was dat aantal in vorige jaren? Hoe was dat uitgesplitst naar toezichthoudende instanties zoals de FIOD, de Nederlandse Voedsel- en Warenautoriteit (NVWA), de NZa en de Inspectie Gezondheidszorg en Jeugd (IGJ)?
Antwoord:
In onderstaande tabel zijn het aantal fte voor de Inspectie Gezondheidszorg en Jeugd (IGJ), en de Nederlandse Zorgautoriteit (NZa) opgenomen die in totaal belast zijn met toezicht in de zorg. Het toezicht dat de NVWA voor VWS uitoefent op onder andere voedsel- en productveiligheid vindt plaats in het kader van de bescherming van de volksgezondheid. Dit is geen toezicht op de zorg. De FIOD is een bijzondere opsporingsdienst en geen toezichthouder en is daarom niet opgenomen in de tabel.
|
2019 |
2020 |
2021 |
|
|---|---|---|---|
|
IGJ |
778 |
818 |
825 |
|
NZa |
105 |
107 |
108 |
|
NVWA |
525 |
560 |
5141 |
Als gevolg van een uitplaatsing van het voedselveiligheidlaboratorium van de NVWA naar het Wageningen Food Safety Research (WFSR) zijn de VWS middelen voor de NVWA afgenomen
Vraag 473
Hoeveel jongeren hebben dit jaar meegedaan aan de maatschappelijke diensttijd?
Antwoord:
In het eerste half jaar van 2021 doen circa 32.000 jongeren mee aan MDT. Dit betreft circa 8.000 jongeren in de reguliere MDT-projecten en circa 24.000 in de coronaprojecten van MDT. In de recente kamerbrief nr. 35034.22zijn de actuele cijfers over de reguliere MDT-projecten toegelicht. De 24.000 is een raming van deelname aan de coronaprojecten. Het onderzoek over deze projecten loopt nog. In de komende onderzoekrapportage (verwacht over circa 3 maanden) wordt u nader geïnformeerd over de coronaprojecten van MDT.
Op basis van de uitvoering van de lopende subsidieronden wordt verwacht dat in de tweede helft van dit jaar het aantal te starten trajecten in de reguliere MDT-projecten flink gaat toenemen, onder andere doordat de scholen weer volledig zijn opengesteld. Daarnaast starten eind dit jaar MDT-trajecten vanuit de in november te honoreren projecten in de meest recente subsidieronde. In de komende onderzoekrapportage is er meer bekend over de aantallen gestarte trajecten in de 2e helft van 2021.
Vraag 474
Hoeveel en welke gemeenten bieden schoolzwemmen aan in hun verordening?
Antwoord:
– 26 procent van de gemeenten kleiner dan 20.000 inwoners
– 34 procent van de gemeenten van 20.000 tot 75.000 inwoners
– 36 procent van de gemeenten groter dan 75.000 inwoners.
– In totaal komt dit neer op 118 gemeenten van de 355 gemeenten (33 procent).
Vraag 475
Hoeveel kinderen verlaten de basisschool zonder zwemdiploma?
Antwoord:
Volgens de laatste meting in 2018 had 4 procent van de 11 tot 16-jarigen geen enkel zwemdiploma in bezit. Omgerekend zijn dat ongeveer 46.000 van de € 1,2 miljoen kinderen in die leeftijdscategorie. Later dit najaar komt een nieuwe meting beschikbaar.
Vraag 476
Kunt u een overzicht naar de Kamer sturen van het aantal scholen dat een uur, twee uur of drie uur gymonderwijs geeft, zowel voor het basis- als voortgezet onderwijs en speciaal onderwijs?
Antwoord:
Voor het primair onderwijs is de volgende verdeling in percentages aan te geven, naar groep 1–2 en de groepen 3 t/m 8: – Groep 1–2: 20% van de scholen geeft 1 les bewegingsonderwijs per week, 44% geeft 2 lessen en 36% geeft 3 lessen of meer. – Groepen 3 t/m 8: 23% van de scholen geeft 1 les bewegingsonderwijs per week, 75% geeft 2 lessen en 2% geeft 3 lessen of meer.
In het voortgezet onderwijs zijn er tussen de verschillende leerjaren grote verschillen in het aantal lessen bewegingsonderwijs, daarom worden deze hier apart toegelicht.
Leerjaar 1: 1% van de scholen geeft 1 les, 25% 2 lessen en 74% minimaal 3 lessen
Leerjaar 2: 1% van de scholen geeft 1 les, 53% 2 lessen en 46% minimaal 3 lessen
Leerjaar 3: 2% van de scholen geeft 1 les, 83% 2 lessen en 14% minimaal 3 lessen
Leerjaar 4: 10% van de scholen geeft 1 les, 88% 2 lessen en 3% minimaal 3 lessen
Leerjaar 5: 46% van de scholen geeft 1 les, 54% 2 lessen en 1% minimaal 3 lessen
Leerjaar 6: 83% van de scholen geeft 1 les, 16% 2 lessen en 1% minimaal 3 lessen
In het speciaal onderwijs maken we onderscheid tussen het speciaal basisonderwijs en het speciaal voortgezet onderwijs.
Voor het speciaal basisonderwijs is de volgende verdeling in percentages aan te geven, naar groep 1–2 en de groepen 3 t/m 8: – Groep 1–2: 13% van de scholen geeft 1 les bewegingsonderwijs per week, 53% geeft 2 lessen en 35% geeft 3 lessen of meer. – Groepen 3 t/m 8: 9% van de scholen biedt 1 les bewegingsonderwijs aan per week, 84% geeft 2 lessen en 8% geeft 3 lessen of meer.
In het voortgezet speciaal onderwijs zijn er maar kleine verschillen tussen het aantal lessen bewegingsonderwijs in de verschillende leerjaren. Daarom wordt dit antwoord niet uitgesplitst per leerjaar. 14% van de scholen geeft 1 les per week, 68% geeft 2 lessen en 18% geeft minimaal drie lessen per week.
Deze data en aanvullende getallen (per schoolniveau op het regulier VO) zijn te vinden in het rapport «Lesuren bewegingsonderwijs in Nederland» van het Mulier Instituut (2021). De cijfers voor het primair onderwijs komen uit 2020/2021, het voortgezet onderwijs uit 2017/2018 en het speciaal onderwijs uit 2018/2019. In verband met afronding op hele percentages kan het voorkomen dat de optelsom niet exact op 100% uitkomt, maar op 99% of 101% (onderzoek afronding).
Vraag 477
Hoeveel scholen geven inmiddels drie uur gym? Hoeveel door een ALO (leraar lichamelijke opvoeding)-opgeleid docent?
Antwoord:
Zie mijn antwoord op vraag 476 en aanvullend:
Uit de 1-meting bewegingsonderwijs in het primair onderwijs van het Mulier Instituut is gebleken dat voor groep 1–2 in totaal 23% een ALO-opgeleide leerkracht is. Voor de groepen 3 t/m 8 is dat 59%.
Uit de 1-meting in het voortgezet onderwijs van het Mulier Instituut (2018) is gebleken dat ruim de helft van het voortgezet onderwijs (vmbo, havo, vwo) 2 of 3–5 lesuren per week geeft. Op het vmbo gaat het om respectievelijk 58% (2 uur) en 37% (3–5 uren) les. Voor havo geeft 61% 2 uren les en 23% 3–5 lesuren. Op het vwo geeft 63% 2 lesuren en 18% 3–5 uren les. Een vakselectie voor Lichamelijke Opvoeding bestaat op een schoollocatie uit gemiddeld 5,4 vakleerkrachten (bevoegd) per school.
Vraag 478
Wat kost het om op alle basisscholen drie uur gymles te geven, en hoeveel wordt nu uitgegeven aan gymles op de basisscholen?
Antwoord:
De berekeningen uit het onderzoek van Regioplan Bewegingsonderwijs en vakleerkrachten (2017) laten zien dat een derde lesuur bewegingsonderwijs bij benadering € 180–190 miljoen extra kost. Voor de totale kosten van het bewegingsonderwijs op dit moment verwijs ik u naar het Ministerie van OCW en de begroting van OCW.
Vraag 479
Hoeveel gemeenten hebben een of meerdere (dus minimaal een) speeltuin(en) die geschikt zijn voor kinderen met een beperking?
Antwoord:
Een peiling uit 2019, uitgevoerd door de Branchevereniging Spelen & Bewegen en Jantje Beton, laat zien dat van de 47 gemeenten die de enquête invulden 89% een of meerdere speelplekken heeft die geschikt zijn voor kinderen met een beperking. Echter het aantal fysieke speelplekken bepaalt niet alleen of kinderen in de buurt kunnen spelen. Er moet ook sprake zijn van een veilige, inclusieve speelcultuur in de buurt. Daarom zorgt VWS, met het programma Onbeperkt Meedoen!, voor financiële ondersteuning van het Samenspeelnetwerk, waarin inmiddels 50 partijen zich samen inzetten voor een inclusieve speelcultuur, meer samenspeelplekken en meer kennis over inclusief spelen.
Vraag 480
Hoe vaak werd in 2020 en 2021 gedwongen zorg gemeld bij de IGJ? Wat voor gedwongen zorg betrof dit? Kunt u aangeven hoe het aantal meldingen zich verhoudt tot voorgaande jaren?
Antwoord:
Op 1 januari 2020 zijn de Wet verplichte ggz (Wvggz) en de Wet zorg en dwang (Wzd) in werking getreden. Op grond van deze wetten wordt onvrijwillige en verplichte zorg niet meer per individu gemeld aan de IGJ, maar per halfjaarlijks overzicht van de uitgevoerde onvrijwillige en verplichte zorg. Zoals onder meer gemeld in de brief van 20 december 2019 (Kamerstukken 2019–2020, 32 399, nr. 91) hebben de zorgaanbieders aangegeven dat de systemen in 2020 nog niet op orde waren om te voldoen aan de verplichting op grond van de Wvggz en de Wzd om (halfjaarlijks) cijfers m.b.t. de uitgevoerde onvrijwillige en verplichte zorg aan te leveren bij de IGJ. Er zijn daarom afwijkende afspraken gemaakt. Als gevolg hiervan heeft de IGJ geen compleet overzicht aangeleverd gekregen van de uitgevoerde onvrijwillige en verplichte zorg in 2020. Op basis van onder meer de minimale dataset heeft de inspectie een factsheet over de Wvggz gepubliceerd: Analyseren om te sturen | Publicatie | Inspectie Gezondheidszorg en Jeugd (igj.nl)
In 2021 zijn de systemen van de zorgaanbieders op orde gebracht om te voldoen aan de verplichting om cijfers m.b.t. de uitgevoerde onvrijwillige en verplichte zorg aan te leveren bij de IGJ. In de reparatiewet Wvggz en Wzd is aanvullend opgenomen dat de IGJ hierbij het BSN (burgerservicenummer) op individueel niveau ontvangt. Van zorgaanbieders wordt verwacht dat zij de betreffende cijfers op die wijze aanleveren na inwerkingtreding van de reparatiewet. Zodoende ontvangt de IGJ aan het einde van dit jaar de cijfers over de uitgevoerde onvrijwillige en verplichte zorg in de eerste helft van 2021. Aan de hand van deze cijfers zal de IGJ naar verwachting begin 2022 een publicatie uitbrengen. In de loop van volgend jaar kan de IGJ een totaalbeeld geven van de uitgevoerde onvrijwillige en verplichte zorg in 2021.
De IGJ heeft gedurende de afgelopen periode wel andere informatie ontvangen over de uitvoering van de uitgevoerde onvrijwillige en verplichte zorg. Dit is terug te vinden in de publicaties van de IGJ (Een beeld uit klachten, meldingen en crisissituaties over dwang in de zorg | Publicatie | Inspectie Gezondheidszorg en Jeugd (igj.nl)).
Vraag 481
Hoeveel meldingen ontvangt de IGJ jaarlijks met betrekking tot de ouderenzorg, gehandicaptenzorg, geestelijke gezondheidszorg, ziekenhuiszorg en jeugdzorg?
Antwoord:
IGJ heeft in 2020 11.700 meldingen ontvangen (Kamerstukken 2020–2021, 33 149-65).
Vraag 482
Hebben de meldingen die de IGJ binnenkrijgt betrekking op veel dezelfde problemen, zo ja welke problemen zijn dit?
Antwoord:
Van de 11.700 meldingen die IGJ in 2020 ontving, betroffen 1.680 een calamiteit en 230 ontslag wegens disfunctioneren (Kamerstukken 2020–2021, 33 149-65).
Vraag 483
Hoeveel sancties heeft de IGJ in 2021 gegeven en hoe was dat in vorige jaren? Kunt u dit duiden?
Antwoord:
In het jaarverslag IGJ 2020 in Vogelvlucht dat ik uw Kamer deed toekomen (Kamerstukken 2020–2021, 33 149-65) geeft IGJ een overzicht van de aantallen maatregelen, zoals waarschuwingen, lasten onder dwangsom en invorderingsbeschikkingen die zij de afgelopen drie jaar heeft opgelegd. De aantallen sancties voor 2021 publiceert IGJ in haar komend jaarverslag, maar zijn op dit moment nog niet beschikbaar.
Vraag 484
Bij hoeveel nieuw opgerichte zorgorganisaties is de IGJ langs geweest? Hoeveel nieuwe zorgorganisaties zijn niet bezocht?
Antwoord:
Tot 1 oktober 2021 (2019- 2021) heeft IGJ toezichtcontact gehad met bijna 1.700 nieuw opgerichte zorgorganisaties; vanwege de coronapandemie was een groot gedeelte daarvan op afstand. In 2021 hebben bijna 3.000 nieuw gestarte zorgaanbieders zich bij IGJ gemeld (peildatum 1 oktober 2021). Omdat het melden van nieuwe zorgorganisaties tot 1 januari 2022 vrijwillig is, heeft IGJ geen zicht op het totaal aantal nieuw gestarte zorgorganisaties en daarmee ook niet op het aantal waar geen contact mee is geweest.
Vraag 485
Hoeveel nieuw opgerichte zorgorganisaties mochten niet starten vanwege het verleden van de oprichter, dat betrekking heeft op fraude, wanbeleid etc.?
Antwoord:
Iedereen mag in Nederland een zorgorganisatie starten. IGJ beoordeelt niet of een zorgorganisatie wel of niet mag starten. Op grond van de Handelsregisterwet toetst de Kamer van Koophandel (KvK) of voor een in te schrijven bestuurder een bestuursverbod geldt, zodat in die gevallen aan de voorkant de inschrijving kan worden tegenhouden. Hoe vaak dat geleid heeft tot het niet mogen starten van een zorgorganisatie onder een geschrapte bestuurder is niet bekend. Daarbij wordt per 1 januari 2022 het systeem van de WTZi-toelating vervangen door de meldplicht en de Wtza-vergunning. De Wtza-vergunning bevat meer weigerings- en intrekkingsgronden, bijvoorbeeld als de zorginstelling desgevraagd geen verklaring omtrent gedrag kan verstrekken of op grond van de Wet bevordering integriteitsbeoordelingen door het openbaar bestuur.
Vraag 486
Hoeveel onderaannemers zijn de afgelopen jaren door de IGJ bezocht?
Antwoord:
IGJ houdt toezicht op zorgaanbieders. De hoofdaannemer is integraal verantwoordelijk voor kwaliteit en veiligheid van de geboden zorg. IGJ maakt in haar registratie van toezichtsbezoeken en handhavingstrajecten geen onderscheid tussen hoofdaannemers en onderaannemers. In het jaarverslag IGJ 2020 in Vogelvlucht dat ik uw Kamer deed toekomen (Kamerstukken 2020–2021, 33 149-65) geeft IGJ een overzicht van de aantallen toezichtsvormen en maatregelen van de afgelopen drie jaar.
Vraag 487
Hoeveel hoofdaannemers zijn door de IGJ op de vingers getikt of hebben een sanctie gekregen, omdat de onderaannemer(s) de zaken niet op orde had?
Antwoord:
IGJ houdt toezicht op zorgaanbieders. De hoofdaannemer is integraal verantwoordelijk voor kwaliteit en veiligheid van de geboden zorg. IGJ maakt in haar registratie van toezichtsbezoeken en handhavingstrajecten geen onderscheid tussen hoofdaannemers en onderaannemers. In het jaarverslag IGJ 2020 in Vogelvlucht dat ik uw Kamer deed toekomen (Kamerstukken 2020–2021, 33 149-65) geeft IGJ een overzicht van de aantallen toezichtsvormen en maatregelen van de afgelopen drie jaar.
Vraag 488
Hoeveel mensen maken gebruik van de Zvw, in aantallen?
Antwoord:
In onderstaande tabel is aangegeven hoeveel mensen gebruikmaken van de Zvw.
|
2021 |
|
|---|---|
|
Totaal aantal verzekerden |
17.410.941 |
Bron: Zorginstituut Nederland
Vraag 489
Kunt u de uitgaven vanuit de Zvw op een rij zetten van de jaren 2007 tot en met 2021?
Antwoord:
In de onderstaande tabellen zijn de niet-gecorrigeerde cijfers (onder meer voor overhevelingen tussen zorgdomeinen) van de ontwikkeling van de zorguitgaven 2000 tot en met 2021 opgenomen in zowel totaal (tabel 1) als uitgegeplitst per wet (tabel 2).
Het betreft hier de zorguitgaven die vallen onder de definitie van het Uitgavenplafond Zorg (het UPZ), dit betreft grotendeels de premiegefinancierde uitgaven. De zorguitgaven die verantwoord worden op de VWS-begroting en de middelen voor de Wmo en Jeugdzorg die per 2019 zijn toegevoegd aan het gemeentefonds zijn niet in de tabellen opgenomen.
|
2000 |
2001 |
2002 |
20032 |
2004 |
2005 |
20063 |
20074 |
2008 |
2009 |
|
|---|---|---|---|---|---|---|---|---|---|---|
|
Bruto zorguitgaven |
34,6 |
38,4 |
43,1 |
43,7 |
44,9 |
46,5 |
48,3 |
51,0 |
55,5 |
59,3 |
|
Eigen risico/ eigen betalingen |
2,6 |
2,6 |
2,4 |
2,4 |
2,2 |
3,8 |
3,8 |
3,7 |
3,0 |
3,0 |
|
Netto zorguitgaven |
32,0 |
35,8 |
40,7 |
41,3 |
42,7 |
42,7 |
44,5 |
47,3 |
52,6 |
56,3 |
De zorguitgaven zijn exclusief de begrotingsgefinancierde zorguitgaven (VWS-begroting en aanvullende post Financiën).
De Zorgverzekeringswet (Zvw) is in 2006 ingevoerd. Daarvoor maakten deze uitgaven deel van het Ziekenfondswet (ZFW), particuliere verzekeringen, eigen betalingen ZFW en eigen betalingen particuliere verzekeringen.
Exclusief de eenmalige stimuleringsimpuls voor de bouw uit het aanvullend coalitieakkoord Balkenende IV (€ 320 miljoen) die niet aan het Uitgavenplafond Zorg is toegerekend.
|
20101 |
2011 |
2012 |
2013 |
2014 |
20152 |
2016 |
2017 |
2018 |
20193 |
2020 |
20214 |
|---|---|---|---|---|---|---|---|---|---|---|---|
|
62,5 |
64,5 |
67,9 |
68,8 |
69,3 |
68,9 |
71,0 |
72,8 |
76,1 |
74,8 |
79,1 |
81,1 |
|
3,0 |
3,2 |
3,6 |
4,6 |
5,1 |
5,1 |
5,1 |
5,0 |
5,0 |
5,0 |
5,1 |
5,1 |
|
59,4 |
61,3 |
64,3 |
64,2 |
64,2 |
63,7 |
65,9 |
67,8 |
71,1 |
69,9 |
74,0 |
76,0 |
De Wet langdurige zorg (Wlz) is in 2015 in werking getreden. Hierbij zijn middelen vanuit de AWBZ/Wlz overgeheveld naar de Wmo en Jeugdwet, vandaar die afname van de uitgaven bij de AWBZ/Wlz en toename bij de Wmo en Jeugdwet.
De uitgaven voor Wmo en de Jeugdwet betreffen alleen het premiedeel dat valt onder het Uitgavenplafond Zorg. Gemeenten ontvangen via het gemeentefonds via verschillende uitkeringen ook andere budgetten om aan hun wettelijke verantwoordelijkheden op grond van de Wmo 2015 en de Jeugdwet te voldoen. Het totale budget dat gemeenten aan de Wmo 2015 en de Jeugdwet uitgeven kan alleen indicatief worden gegeven op basis van Iv3. De gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijke gerealiseerde uitgaven. Op basis van het Iv3-systeem wordt voor een deel van de taken geen onderscheid gemaakt tussen de Wmo 2015 en de Jeugdwet, en de overhead wordt niet per taak inzichtelijk gemaakt maar op één taakveld door gemeenten geboekt..
De zorguitgaven zijn in 2021 gecorrigeerd als gevolg van de technische correctieboeking van de schadelastdip ggz van ‒ € 1,2 miljard. Per 1 januari 2022 wordt een nieuw bekostigingsmodel voor de ggz ingevoerd. In dit nieuwe model wordt voor de bekostiging niet meer gewerkt met DBC’s en komt er een aparte bekostiging voor de basis-ggz. De DBC’s die worden geopend in 2021 worden derhalve uiterlijk 31-12-2021 afgesloten; dit geldt ook voor de huidige bekostiging van de basis-ggz. Hierdoor is er in 2021 om technisch-administratieve redenen sprake van eenmalig lagere zorguitgaven in termen van schadelast. Deze technische aanpassing heeft geen gevolgen voor de hoeveelheid ggz die feitelijk kan worden geleverd of op de omzetten van zorgaanbieders. Er is geen sprake van een bezuiniging. Deze technische bijstelling heeft dan ook geen gevolgen voor het EMU-saldo en geen invloed op de premiehoogte.
De zorguitgaven zijn exclusief de begrotingsgefinancierde zorguitgaven (VWS-begroting en aanvullende post Financiën).
|
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
20061 |
20072 |
2008 |
2009 |
|
|---|---|---|---|---|---|---|---|---|---|---|
|
Zorgverzekeringswet (Zvw) |
||||||||||
|
Bruto Zvw-uitgaven |
18,1 |
20,0 |
22,3 |
23,5 |
23,7 |
24,3 |
25,3 |
26,1 |
31,5 |
33,8 |
|
Eigen risico |
0,7 |
0,9 |
0,8 |
0,5 |
0,4 |
2,0 |
2,1 |
2,0 |
1,3 |
1,4 |
|
Netto Zvw-uitgaven |
17,4 |
19,2 |
21,5 |
23,0 |
23,2 |
22,3 |
23,2 |
24,0 |
30,2 |
32,4 |
|
Algemene Wet Bijzondere Ziektekosten (AWBZ) |
||||||||||
|
/Wet langdurige zorg (Wlz) |
||||||||||
|
Bruto AWBZ/Wlz-uitgaven |
14,6 |
16,2 |
18,4 |
20,2 |
21,2 |
22,2 |
23,0 |
22,9 |
21,8 |
23,2 |
|
Eigen betalingen |
1,6 |
1,6 |
1,6 |
1,8 |
1,8 |
1,8 |
1,8 |
1,6 |
1,6 |
1,6 |
|
Netto AWBZ/Wlz-uitgaven |
12,9 |
14,7 |
16,8 |
18,3 |
19,4 |
20,4 |
21,2 |
21,2 |
20,2 |
21,6 |
|
Wet maatschappelijke ondersteuning (Wmo)3 |
||||||||||
|
Bruto Wmo-uitgaven (gemeentefonds) |
1,4 |
1,5 |
1,5 |
|||||||
|
Jeugdwet4 |
||||||||||
|
Bruto Jeugdwet-uitgaven (gemeentefonds) |
De Zorgverzekeringswet (Zvw) is in 2006 ingevoerd. Daarvoor maakten deze uitgaven deel van het Ziekenfondswet (ZFW), particuliere verzekeringen, eigen betalingen ZFW en eigen betalingen particuliere verzekeringen.
De uitgaven voor Wmo en de Jeugdwet betreffen alleen het premiedeel dat valt onder het Uitgavenplafond Zorg. Gemeenten ontvangen via het gemeentefonds via verschillende uitkeringen ook andere budgetten om aan hun wettelijke verantwoordelijkheden op grond van de Wmo 2015 en de Jeugdwet te voldoen. Het totale budget dat gemeenten aan de Wmo 2015 en de Jeugdwet uitgeven kan alleen indicatief worden gegeven op basis van Iv3. De gemeenten leveren via het Iv3-systeem (informatie voor derden) informatie aan over hun begroting en hun daadwerkelijke gerealiseerde uitgaven. Op basis van het Iv3-systeem wordt voor een deel van de taken geen onderscheid gemaakt tussen de Wmo 2015 en de Jeugdwet, en de overhead wordt niet per taak inzichtelijk gemaakt maar op één taakveld door gemeenten geboekt..
Bij de startnota Kabinet Rutte III zijn vanaf het jaar 2019 middelen vanuit het Wmo-budget en jeugdbudget, dat voorheen tot het Uitgavenplafond Zorg behoorde (met uitzondering van het budget voor beschermd wonen) overgeheveld naar de algemene uitkering van het gemeentefonds (Uitgavenplafond Rijksbegroting). Vandaar die afname van de uitgaven van Wmo en Jeugdwet vanaf het jaar 2019.
|
20101 |
2011 |
2012 |
2013 |
2014 |
20152 |
2016 |
2017 |
2018 |
20193 |
2020 |
20214 |
|---|---|---|---|---|---|---|---|---|---|---|---|
|
35,5 |
36,0 |
36,7 |
39,2 |
39,2 |
41,8 |
43,8 |
45,1 |
46,8 |
48,8 |
50,7 |
50,9 |
|
1,5 |
1,5 |
1,9 |
2,7 |
3,1 |
3,2 |
3,2 |
3,1 |
3,2 |
3,1 |
3,2 |
3,1 |
|
34,0 |
34,5 |
34,7 |
36,5 |
36,1 |
38,6 |
40,6 |
42,0 |
43,6 |
45,6 |
47,6 |
47,8 |
|
24,1 |
25,2 |
27,9 |
27,5 |
27,8 |
19,5 |
19,9 |
20,4 |
21,6 |
23,8 |
25,9 |
28,2 |
|
1,5 |
1,6 |
1,7 |
1,9 |
2,0 |
1,9 |
1,9 |
1,9 |
1,8 |
1,8 |
1,9 |
2,0 |
|
22,7 |
23,6 |
26,2 |
25,5 |
25,8 |
17,7 |
18,0 |
18,5 |
19,9 |
22,0 |
24,0 |
26,2 |
|
1,5 |
1,5 |
1,5 |
1,6 |
1,7 |
4,9 |
4,9 |
4,9 |
5,1 |
1,8 |
1,9 |
1,5 |
|
2,0 |
1,9 |
1,9 |
2,0 |
Bron: VWS
Exclusief de eenmalige stimuleringsimpuls voor de bouw uit het aanvullend coalitieakkoord Balkenende IV (€ 320 miljoen) die niet aan het Uitgavenplafond Zorg is toegerekend.
De Wet langdurige zorg (Wlz) is in 2015 in werking getreden. Hierbij zijn middelen vanuit de AWBZ/Wlz overgeheveld naar de Wmo en Jeugdwet, vandaar die afname van de uitgaven bij de AWBZ/Wlz en toename bij de Wmo en Jeugdwet.
Bij de startnota Kabinet Rutte III zijn vanaf het jaar 2019 middelen vanuit het Wmo-budget en jeugdbudget, dat voorheen tot het Uitgavenplafond Zorg behoorde (met uitzondering van het budget voor beschermd wonen) overgeheveld naar de algemene uitkering van het gemeentefonds (Uitgavenplafond Rijksbegroting). Vandaar die afname van de uitgaven van Wmo en Jeugdwet vanaf het jaar 2019.
De zorguitgaven zijn in 2021 gecorrigeerd als gevolg van de technische correctieboeking van de schadelastdip ggz van – € 1,2 miljard. Per 1 januari 2022 wordt een nieuw bekostigingsmodel voor de ggz ingevoerd. In dit nieuwe model wordt voor de bekostiging niet meer gewerkt met DBC’s en komt er een aparte bekostiging voor de basis-ggz. De DBC’s die worden geopend in 2021 worden derhalve uiterlijk 31-12-2021 afgesloten; dit geldt ook voor de huidige bekostiging van de basis-ggz. Hierdoor is er in 2021 om technisch-administratieve redenen sprake van eenmalig lagere zorguitgaven in termen van schadelast. Deze technische aanpassing heeft geen gevolgen voor de hoeveelheid ggz die feitelijk kan worden geleverd of op de omzetten van zorgaanbieders. Er is geen sprake van een bezuiniging. Deze technische bijstelling heeft dan ook geen gevolgen voor het EMU-saldo en geen invloed op de premiehoogte.
Vraag 490
Hoeveel mensen maken gebruik van ziekenhuiszorg?
Antwoord:
Uit cijfers van Vektis (declaratiedata zorgverzekeraars) blijkt dat het aantal personen dat gebruik maakt van ziekenhuiszorg in 2019 € 7,57 miljoen bedroeg. Op dit moment zijn recentere gegevens nog niet beschikbaar.
Vraag 491
Hoeveel mensen in Nederland zijn momenteel niet verzekerd voor de Zvw/Wlz? Om welke groepen gaat het hierbij?
Antwoord:
Van de ingezetenen (mensen die in Nederland wonen) zijn bepaalde groepen personen niet verzekerd ingevolge de Wlz en/of de Zvw. Een deel van deze mensen is op grond van specifieke regelgeving uitgesloten van verzekering ingevolge de Wlz en/of de Zvw, een deel van deze mensen zou verzekerd moeten zijn, maar is dat niet. Van een aantal van deze groepen is niet bekend hoeveel personen het betreft of is het aantal geschat.
Het betreft de volgende groepen personen:
Uitgesloten op grond van specifieke regelgeving:
– actieve militairen (wel Wlz-verzekerd) 41.000
– buitenlandse studenten83 86.000
– gemoedsbezwaarden 12.000
– verdragsgerechtigden 11.000
– diplomaten en soortgelijke ambtenaren en hun gezinsleden onbekend
– werknemers van internationale organisaties en hun gezinsleden onbekend
Anderszins onverzekerd:
– illegalen en andere onverzekerbare vreemdelingen 40.000
– dak- en thuislozen84 onbekend
– overige onverzekerden Zvw 20.000
Vraag 492
Op basis waarvan is de 0,067 procentpunt verlaging van de normpremie voor eenpersoonshuishoudens voor de zorgverzekering bepaald?
Antwoord:
De aanpassing is tot stand gekomen in het jaarlijks overleg over de koopkracht. Dit is één van de maatregelen die het kabinet neemt ten behoeve van een evenwichtige koopkracht.
Vraag 493
Hoeveel levert de 0,067 procentpunt verlaging van de normpremie voor eenpersoonshuishoudens toeslaggerechtigde huishoudens maandelijks op?
Antwoord:
De verlaging van de normpremie met 0,067 procentpunt leidt op jaarbasis tot een € 15 hogere zorgtoeslag. Per maand is dit dus ruim € 1.
Vraag 494
Hoeveel mensen hebben recht op de tegemoetkoming specifieke zorgkosten en/of aftrek van specifieke zorgkosten? Hoeveel mensen maken er in praktijk gebruik van?
Antwoord:
In 2018 waren er 926.000 belastingplichtigen die een Aftrek specifieke zorgkosten in hun aangifte claimden, in 2019 waren dat er 900.000. De Tegemoetkoming specifieke zorgkosten (TSZ) is over die jaren aan respectievelijk 200.000 en 217.000 belastingplichtigen toegekend (stand september 2021).
In hoeverre dit feitelijk gebruik van de regelingen afwijkt van het aantal mensen dat recht heeft op toepassing van deze regelingen is niet bekend. Recent onderzoek van de Algemene Rekenkamer wees wel uit dat mensen de Aftrek specifieke zorgkosten over het algemeen goed weten te vinden85. Verder geldt dat de TSZ op basis van de ingediende aangifte inkomstenbelasting automatisch wordt verleend; iedereen die aangifte doet, zijn specifieke zorgkosten opvoert en recht heeft op de TSZ krijgt deze daardoor vanzelf. De afgelopen jaren is door voorlichting van de Belastingdienst en uitbreiding van de toelichting bij de aangifte inkomstenbelasting getracht eventueel niet-gebruik van deze regelingen terug te dringen.
Vraag 495
Kunt u specificeren waar de in 2022 beschikbaar gestelde € 4 miljoen uit de subsidieregeling De Juiste Zorg op de Juiste Plek naartoe gaat?
Antwoord:
ZonMw heeft de volgende onderdelen op de planning staan voor 2022 (inclusief budgettair beslag bij benadering):
a. € 1,5 miljoen voor de regionale uitrol van landelijk succesvolle initiatieven; gericht op het duurzaam implementeren en opschalen van best practices in de regio.
b. € 0,5 miljoen voor kennisontwikkeling en evaluatie van lopende projecten. De samenwerkingsverbanden die inmiddels zijn gesubsidieerd of in de toekomst nog zullen worden gesubsidieerd, ontwikkelen kennis en ervaring rondom een breed scala aan organisatorische en inhoudelijke vraagstukken aangaande hun specifieke JZOJP-aanbod. Met deze middelen wordt deze kennis en ervaring opgehaald, geaggregeerd, geanalyseerd en weer gedeeld met de samenwerkingsverbanden en andere relevante JZOJP-initiatieven.
c. € 1,0 miljoen voor een open subsidieronde voor Regio-impulsen; waar bestaande samenwerkingsverbanden subsidie kunnen aanvragen om hun samenwerking door te ontwikkelen met een focus op de transformatie, organiseerbaarheid, en duurzame implementatie van hun JZOJP-aanbod afgestemd op de behoeften van de burger.
d. € 1,0 miljoen voor een doorstroom subsidieronde, waar succesvolle Startimpulsen subsidie kunnen aanvragen voor een Uitvoeringsimpuls. Met een focus op het verduurzamen van de samenwerking en implementatie van succesvolle werkwijzen.
Daarnaast worden er programmakosten gemaakt door ZonMw voortkomend uit de uitvoering van het ZonMw programma JZOJP in het algemeen (zoals de (lerende) monitoring en begeleiding van lopende projecten) alsmede de specifieke subsidieregelingen. Hierdoor komt het totale beschikbare budget voor de regeling uit op € 4,3 miljoen.
Vraag 496
Hoe hebben de premies voor de Zvw, Wlz en hun voorgangers zich sinds de jaren tachtig ontwikkeld?
Antwoord:
In onderstaande tabel staan de zorgpremies sinds 1994. Voor eerdere jaren zijn de premies niet snel te achterhalen. Dit kan mogelijk door stukken op te vragen uit oude papieren archieven, maar dat is niet mogelijk binnen de korte termijn.
|
Ziekenfondswet werkg. premie |
Ziekenfondswet werkn.premie |
Nom.premie Ziekenfondwet |
AWBZ- premie |
Nom.premie Zvw |
IAB-perc |
Wlz-premie |
|
|---|---|---|---|---|---|---|---|
|
1994 |
5,15% |
1,20% |
€ 90 |
8,55% |
|||
|
1995 |
7,25% |
1,10% |
€ 90 |
8,85% |
|||
|
1996 |
5,35% |
1,65% |
€ 155 |
7,35% |
|||
|
1997 |
5,55% |
1,35% |
€ 98 |
8,85% |
|||
|
1998 |
5,60% |
1,20% |
€ 98 |
9,60% |
|||
|
1999 |
5,85% |
1,55% |
€ 179 |
10,25% |
|||
|
2000 |
6,35% |
1,75% |
€ 188 |
10,25% |
|||
|
2001 |
6,25% |
1,70% |
€ 157 |
10,25% |
|||
|
2002 |
6,25% |
1,70% |
€ 181 |
10,25% |
|||
|
2003 |
6,75% |
1,70% |
€ 356 |
12,30% |
|||
|
2004 |
6,75% |
1,25% |
€ 308 |
13,40% |
|||
|
2005 |
6,75% |
1,45% |
€ 301 |
13,45% |
|||
|
2006 |
12,55% |
€ 773 |
6,50% |
||||
|
2007 |
12,00% |
€ 848 |
6,50% |
||||
|
2008 |
12,15% |
€ 1.049 |
7,20% |
||||
|
2009 |
12,15% |
€ 1.059 |
6,90% |
||||
|
2010 |
12,15% |
€ 1.095 |
7,05% |
||||
|
2011 |
12,15% |
€ 1.199 |
7,75% |
||||
|
2012 |
12,15% |
€ 1.226 |
7,10% |
||||
|
2013 |
12,65% |
€ 1.213 |
7,75% |
||||
|
2014 |
12,65% |
€ 1.098 |
7,50% |
||||
|
2015 |
€ 1.158 |
6,95% |
9,65% |
||||
|
2016 |
€ 1.201 |
6,75% |
9,65% |
||||
|
2017 |
€ 1.286 |
6,65% |
9,65% |
||||
|
2018 |
€ 1.308 |
6,90% |
9,65% |
||||
|
2019 |
€ 1.384 |
6,95% |
9,65% |
||||
|
2020 |
€ 1.414 |
6,70% |
9,65% |
||||
|
2021 |
€ 1.478 |
7,00% |
9,65% |
||||
|
2022 |
€ 1.522 |
6,75% |
9,65% |
Vraag 497
Er zijn in Nederland een aantal bewonersinitiatieven dat zich bezighoudt met welzijn, wonen en zorg, zoals «’t Laefhoes» in America, hier komen onder andere curatieve zorg, preventieve zorg, langdurige zorg samen, voorziet deze begroting in een mogelijkheid van een budget hiervoor, bijvoorbeeld een zogenaamd «inwonersbudget» voor dit soort initiatieven?
Antwoord:
Voor de totstandkoming van nieuwe wooninitiatieven kunnen bewonersinitiatieven en sociale ondernemers gebruik maken van de stimuleringsregeling wonen en zorg. Deze regeling is erop gericht nieuwe wooninitiatieven te helpen bij de financiering met een garantiestelling of lening en bestaat uit drie onderdelen. Een subsidie voor de initiatieffase van een woonzorgarrangement, waarin de haalbaarheid van het initiatief getoetst kan worden; een lening voor de planontwikkelfase. Een borgstelling voor een achtergestelde lening van de stichtingskosten bij de bouw- en nafinancieringsfase. Daarnaast kan financiering eruit bestaan dat via het initiatief zorg of ondersteuning wordt aangeboden en hierover inkoopafspraken met de gemeente of het zorgkantoor worden gemaakt.
Vraag 498
Welke structurele beleidsoplossingen worden getroffen om een gezonde voedselomgeving te realiseren?
Antwoord:
Veel van de acties uit het Nationaal Preventieakkoord overgewicht zijn gericht op het realiseren van een gezonde voedselomgeving om de gezonde keuze makkelijker te maken. Dit gaat bijvoorbeeld om school-, sport- en bedrijfskantines gezonder inrichten op basis van de richtlijn eetomgevingen van het Voedingscentrum en het voedingsaanbod in ziekenhuizen gezond maken. De voedselomgeving structureel gezonder maken vraagt een lange adem omdat de veranderingen verankerd moeten worden in het beleid van de betrokken organisaties. Het programma JOGG zet hier op lokaal niveau ook op in. Supermarkt, horeca en cateraars hebben zich onder andere gecommitteerd aan verhogen van de omzet schijf van vijf producten en verbeteren van de productsamenstelling.
Daarnaast is verkend hoe gemeenten vanuit een gezondheidsmotief (omgevingsrechtelijke) instrumenten zouden kunnen inzetten om aanbieders van ongezond voedsel te weren (bijvoorbeeld rondom de schoolomgeving). De huidige wetgeving biedt daar nog geen mogelijkheid toe. Hierover heeft de Staatssecretaris van VWS u per brief dd 4 juni 2021 geïnformeerd (Kamerstuk 32 793-551).
Vraag 499
Kunt u aangeven waar en of er financiën zijn ingebed om anderstaligen die gebruik maken van zorg in Nederland te voorzien van goede zorg door middel van een tolk(en telefoon)?
Antwoord:
Voor het leveren van goede zorg moeten de zorgverlener en de patiënt goed met elkaar kunnen communiceren in een voor beiden begrijpelijke taal. In sommige gevallen betekent dat dat de inzet van een professionele tolk noodzakelijk is om goede zorg te kunnen verlenen. Dat schrijft het Zorginstituut ook in het standpunt over de tolkvoorziening in de geneeskundige geestelijke gezondheidszorg (ggz) (TK 2020–2021, 25 424, nr. 555). Als het inschakelen van een professionele tolk noodzakelijk is om goede zorg te verlenen, moeten zorgaanbieders en zorgverzekeraars afspraken maken over de financiering daarvan. De Nederlandse Zorgautoriteit (NZa) heeft aangegeven dat de bekostiging van de zorg hiervoor ruimte biedt. In veel gevallen zijn tolkenkosten verdisconteerd in door de NZa vastgestelde (maximum)tarieven en/of kunnen zorgaanbieders en zorgverzekeraars aanvullend afspraken maken over tolkenkosten. Als blijkt dat de bestaande regelgeving toch onvoldoende ruimte biedt om deze afspraken te maken, dan kunnen partijen dat melden bij de Nederlandse Zorgautoriteit (NZa). Zij beziet dan of er wijzigingen in de regelgeving nodig zijn. De NZa heeft – na overleg met betrokken partijen – bekend gemaakt dat per 2022 in de ggz en forensische zorg een aparte toeslag voor de talentolk wordt ingevoerd. De generieke opslag die in de tarieven verdisconteerd is, verdwijnt dan in deze sectoren.
Vraag 500
Kunt u aangeven op welke wijze er uitvoering aan de motie Kuik c.s.86 is gegeven en welk bedrag er in 2022 op de begroting gereserveerd wordt voor de start van het opstellen van een Nederlands integraal plan voor de aanpak van kanker?
Antwoord:
Op dit moment wordt binnen het Ministerie van VWS breed geïnventariseerd welke inspanningen reeds worden gedaan op het gebied van het beter omgaan met kanker. Zodoende wordt een integraal en samenhangend beeld verkregen. Bij de aanpak van kanker komen immers veel verschillende facetten aan bod. Denk bijvoorbeeld aan vroege opsporing, behandeling, onderzoek en psycho-sociale ondersteuning. Met betrokken partijen uit het veld wordt tevens verkend welke rol een eventueel toekomstig nationaal plan voor de aanpak van kanker zou kunnen spelen. Op basis van deze verkenning zal het nieuwe kabinet de afweging maken of er een (aanvullend) actieplan moet komen en zo ja, welke vorm dit krijgt en welke middelen hiervoor nodig zijn.
Vraag 501
Kunt u aangeven waar en hoe antwoord gegeven wordt op de motie Kuik c.s. om een nationaal integraal plan voor kankerbestrijding op te zetten?
Antwoord:
Op dit moment wordt binnen het Ministerie van VWS breed geïnventariseerd welke inspanningen reeds worden gedaan op het gebied van het beter omgaan met kanker. Zodoende wordt een integraal en samenhangend beeld verkregen. Bij de aanpak van kanker komen immers veel verschillende facetten aan bod. Denk bijvoorbeeld aan vroege opsporing, behandeling, onderzoek en psycho-sociale ondersteuning. Met betrokken partijen uit het veld wordt tevens verkend welke rol een eventueel toekomstig nationaal plan voor de aanpak van kanker zou kunnen spelen. Op basis van deze verkenning zal het nieuwe kabinet de afweging maken of er een (aanvullend) actieplan moet komen en zo ja, welke vorm dit krijgt en welke middelen hiervoor nodig zijn.
Vraag 502
Op welke manier worden de uitgestelde kankerscreeningsprogramma’s hervat en per wanneer?
Antwoord:
Het bevolkingsonderzoek baarmoederhalskanker is nog bezig met een inhaalslag. Op dit moment wordt 120% van het normale aantal uitnodigingen verstuurd en met dit tempo is de verwachting dat de achterstanden in januari 2022 zijn ingelopen. Volgend jaar zullen vrouwen die in de afgelopen jaren niet mee hebben gedaan aan het bevolkingsonderzoek een extra herinnering ontvangen.
Voor het bevolkingsonderzoek borstkanker geldt dat er door een te kort aan screeningsmedewerkers en de maatregelen die in het kader van de COVID-19 pandemie zijn genomen, flinke achterstanden zijn ontstaan. Ondanks de grote inspanningen van met name Bevolkingsonderzoek Nederland om de beschikbare capaciteit zo efficiënt mogelijk te benutten en de productie van de standplaatsen te maximaliseren is het onder de huidige omstandigheden niet haalbaar om de doelgroep elke 2 jaar te screenen. Daarom is het screeningsinterval tijdelijk verlengd, de Staatssecretaris van VWS heeft uw Kamer op 2 september 2021 geïnformeerd over de laatste ontwikkelingen met betrekking tot het screeningsinterval. De verwachting is dat vanaf begin 2024 vrouwen weer elke twee jaar kunnen worden uitgenodigd.
Bij het bevolkingsonderzoek darmkanker zijn, dankzij de inzet van Bevolkingsonderzoek Nederland en de coloscopiecentra, de achterstanden inmiddels weggewerkt.
Vraag 503
Kunt u nader specificeren en uitsplitsen welke organisaties uit het voor oncologie gereserveerde bedrag van € 59,6 miljoen een bijdrage ontvangen?
Antwoord:
Voor de oncologie is in 2022 in totaal € 59,6 miljoen beschikbaar. Het Nederlands Kanker Instituut (NKI) ontvangt in 2022 een instellingssubsidie van € 18,2 miljoen voor het bevorderen van fundamenteel, translationeel en klinisch kankeronderzoek ten behoeve van verbetering van de overleving van kanker en het bevorderen van kwaliteit van leven van de patiënt. Integraal Kankercentrum Nederland (IKNL) ontvangt in 2022 een instellingssubsidie van € 36,9 miljoen voor het verbeteren van de oncologische en palliatieve zorg door het verzamelen van gegevens, het bewaken van kwaliteit, het faciliteren van samenwerkings-verbanden en bij- en nascholing. IKNL ontvangt in 2022 als onderdeel van de totale instellingssubsidie voor activiteiten op het gebied van palliatieve zorg een bedrag van € 3,7 miljoen. Het Pathologisch Anatomisch Landelijk Geautomatiseerd Archief (PALGA) ontvangt in 2022 een instellingssubsidie van € 4,5 miljoen voor de eenmalige registratie van alle pathologie-uitslagen het beheer hiervan in een landelijke databank en het computernetwerk voor de gegevensuitwisseling met alle pathologielaboratoria in Nederland. Deze gegevens vormen de basis voor de landelijke kankerregistratie, zijn zeer belangrijk voor de evaluatie en monitoring van de bevolkingsonderzoeken, ondersteunen de patiëntenzorg en worden gebruikt voor wetenschappelijk onderzoek.
Vraag 504
Kunt u aangeven welk bedrag is gereserveerd voor uitgestelde behandelingen omdat patiënten door covid-19 niet of te laat naar de zorgverlener zijn gegaan?
Antwoord:
In de begroting 2022 is geen reservering opgenomen voor de uitgaven aan zogenaamde inhaalzorg. Op het moment van het opstellen van de begroting was, en ook nu nog is, er onvoldoende zicht op de eventuele (extra) uitgaven als gevolg van inhaalzorg. Aangezien er geen goede raming kan worden gemaakt heb ik – gezien die onzekerheid – voor het jaar 2022 besloten tot een macronacalculatie van 70% voor het somatische- en eigen-risicomodel, waarbij ik heb meegewogen dat de toepassing van de Catastroferegeling (artikel 33, tweede lid, Zvw) eind 2021 afloopt. Deze macronacalculatie wordt alleen voor 2022 ingevoerd. Ik ga ervan uit dat er in 2022 weer zoveel mogelijk op gebruikelijke wijze wordt gecontracteerd en dat hierbij de invloed van COVID-19 op de zorgverlening op adequate wijze in de individuele contracten tussen zorgverzekeraars en zorgaanbieders wordt vertaald.
Overigens heeft de Minister-President tijdens de Algemene Politieke Beschouwingen op 22 en 23 september geen uitspraken gedaan over het verwachte percentage ingehaalde zorg in 2021. Wel staat in de Kamerbrief over de uitvoering van de medisch-specialistische inhaalzorg van 27 augustus 2021 dat Zorgverzekeraars Nederland (ZN) inschat dat driekwart van de patiënten met een inhaalzorgvraag in 2021 geholpen kan worden. Dit is een ruwe inschatting vanwege onzekerheden als een nieuwe COVID-19 opleving, de beschikbaarheid van voldoende en uitgerust zorgpersoneel en patiënten die zich mogelijk nog gaan melden.
Vraag 505
In de begroting van VWS wordt de overbelasting van de zorg toegeschreven aan covid-19 patiënten, wat is naast de ziekenhuisopname als gevolg van covid-19 nog meer een factor die leidt tot zorgoverbelasting?
Antwoord:
Zorgoverbelasting duidt op een situatie waarbij er voor (delen van) de zorg een grotere belasting geldt dan het normale prestatievermogen toelaat. Overbelasting kan ontstaan wanneer de zorgvraag (tijdelijk) sterk toeneemt. COVID-19 is hiervan een sprekend voorbeeld, maar ook een griepepidemie kan leiden tot een toenemende druk op de continuïteit van de zorg. Anderzijds kunnen factoren aan de aanbodkant ook van invloed zijn. Hoog ziekteverzuim onder personeel en oplopend personeelstekort zijn voorbeelden van beperkende factoren.
Vraag 506
Kunt u uitleggen welke onderdelen kwetsbaar zijn naar aanleiding van de volgende passage in de begroting van VWS: «In de aanpak van de coronapandemie bleek dat onze pandemische paraatheid op onderdelen kwetsbaar is. Het komt er nu op aan om deze kwetsbaarheden aan te pakken en daar niet mee te wachten totdat zich een nieuwe pandemie aandient»?
Antwoord:
De zorg heeft ernstig onder druk gestaan tijdens de coronapandemie. Op onderdelen bleek de beschikbare capaciteit onvoldoende om tijdens de crisis goed te kunnen opereren. Hierbij ging het zowel om de beschikbaarheid van gekwalificeerd personeel als om de beschikbaarheid en toegang op middelen. Deze crisis combineert een snelle uitbraak met een ongekend lange duur. De snelle uitbraak en opmars vroeg om veel improvisatievermogen en creativiteit. In de infrastructuur en in de instrumenten kunnen we bijvoorbeeld mogelijk meer paraatheid organiseren en beter voorbereid zijn op snelle opschaling. De lange duur vroeg om veel uithoudingsvermogen. Ook daarop kunnen we in de toekomst beter anticiperen. Tijdens de crisis ontstonden ook goede oplossingen, die we in de toekomst mogelijk willen vasthouden. Over de hele linie van de zorg zijn en worden lessen getrokken, deze vormen een belangrijke bron van inspiratie in de planvorming voor de toekomst. Zoals in de stand van zaken brief Covid-19 van 18 juni jl.87 staat, komt er nu op aan om deze kwetsbaarheden aan te pakken en daar niet mee te wachten totdat zich een nieuwe pandemie aandient. Daartoe werken we aan een beleidsagenda. Het streven is deze agenda eind 2021 aan uw Kamer voor te leggen. Uiteraard is het aan een volgend Kabinet om te kiezen welke beleidsmaatregelen hieruit volgen.
Vraag 507
Welke lessen heeft u getrokken uit de corona-aanpak en het uitgevoerd beleid?
Antwoord:
Uw Kamer is eerder, per brief van 1 september 2020, geïnformeerd over de lessen die er getrokken zijn uit de eerste fase van de bestrijding van corona88. Momenteel loopt de evaluatie door de Onderzoeksraad voor Veiligheid die een onderzoek uitvoert naar de aanpak van de Coronacrisis door de Nederlandse overheid en andere betrokken partijen.
Vraag 508
Waar bent u tekort geschoten bij het coronabeleid?
Antwoord:
Voor het antwoord op deze vraag wil ik graag verwijzen naar de evaluatie. De Onderzoeksraad voor Veiligheid voert een onderzoek uit naar de aanpak van de coronacrisis door de Nederlandse overheid en andere betrokken partijen.
Vraag 509
Welke aanbevelingen over gezondheidsverschillen onder verschillende groepen Nederlanders, zoals aangegeven in de jaarlijkse rapporten van Stichting Pharos, zijn overgenomen?
Antwoord:
De kennis en aanbevelingen van Pharos vormen een belangrijke bijdrage bij de ontwikkeling van beleid en de versterking van de uitvoering voor vele professionals op nationaal, regionaal en lokaal niveau. Denk bijvoorbeeld aan een aanbeveling omtrent begrijpelijke taal zodat verstrekte informatie begrijpelijk is voor kwetsbare doelgroepen. Door de kennis en ondersteuning van Pharos wordt er zowel binnen als buiten het zorgdomein steeds effectiever impact gemaakt op het verkleinen van gezondheidsachterstanden in Nederland. Deze waardevolle inzet van Pharos wordt mede mogelijk gemaakt door een subsidie vanuit VWS.
Vraag 510
Waarom wacht u altijd eerst op Nederlandse resultaten in plaats van lering te trekken uit internationale data ten behoeve van de bestrijding van het coronavirus?
Antwoord:
Internationale data ten behoeve van de bestrijding van het coronavirus worden gebruikt voor de advisering door het RIVM, het OMT en de Gezondheidsraad en over het beleid wordt in Europees verband wekelijks in diverse gremia overleg gevoerd. In sommige gevallen vergt het toepassen van deze data informatie over de resultaten binnen specifiek Nederlandse omstandigheden, daarvoor worden Nederlandse resultaten gebruikt. Daarnaast dragen Nederlandse resultaten bij aan de wereldwijde kennis over het coronavirus.
Vraag 511
Welke verschillende evaluaties van de coronacrisis lopen er op dit moment (nationaal, Europees, internationaal), welke vraagstukken worden daarbij onderzocht en wanneer komen de eerste resultaten?
Antwoord:
In mijn brief van 14 september heb ik uw Kamer geïnformeerd over de lopende evaluaties binnen VWS op dit moment. Bij de brief was tevens een overzicht gevoegd van de onderwerpen waar deze evaluaties op zien en bijbehorende te verwachten opleverdata van de nationale evaluaties die lopen. Daarnaast worden er ook Europees en mondiaal evaluaties uitgevoerd binnen het beleidsterrein van VWS. Op mondiaal gebied gebeurt dat bijvoorbeeld door de Wereldgezondheidsorganisatie (WHO) die dit vooral op het terrein van volksgezondheid zal doen. De Europese Commissie is een evaluatie gestart waarbij ik uw Kamer middels het reguliere BNC traject heb geïnformeerd over de mededeling «eerste lessen uit de COVID-19 pandemie». Deze mededeling bevat enkel een summiere analyse en moet, zoals ook aangegeven door de Commissie, worden gezien als een rapportage met eerste lessen. Dit zal door de Commissie worden opgevolgd door een uitgebreidere evaluatie. In oktober 2020 heeft het kabinet haar eigen eerste lessen getrokken uit de coördinatie tussen EU-lidstaten in de beginfases van de COVID-19 crisis. Hiertoe bracht het kabinet een non-paper uit waarin ideeën uiteen worden gezet voor een versterkt, permanent Raadsinstrument dat voortbouwt op het «Integrated Political Crisis Response» (IPCR) mechanisme.
Vraag 512
Welke oplossingen draagt u aan om verspilling van producten te voorkomen, aangezien in deze begroting het begrip schaarste wordt genoemd en er tegelijkertijd jaarlijks middelen worden vernietigd omdat ze dure opslagkosten hebben of niet meer houdbaar zijn?
Antwoord:
Er wordt al veel gedaan om verspilling van geneesmiddelen tegen te gaan: bijvoorbeeld een prescriptieregeling met uniforme afspraken over de eerste uitgifte van dure geneesmiddelen tot voorschrijven op maat, waarbij de patiënt een geneesmiddel gepast krijgt voorgeschreven tot het volgende evaluatiemoment. Ik verwijs u hiervoor naar de Kamerbrief van oktober 2020.89 Daarin staan best practices die verspilling van geneesmiddelen helpen voorkomen.
Het is de bedoeling hiermee ook anderen te inspireren om met de goede voorbeelden of eigen initiatieven aan de slag gaan.
Verspilling kan ook beïnvloed worden door houdbaarheidseisen en aflevertermijnen die partijen in de geneesmiddelenketen hanteren, zoals bijvoorbeeld groothandels, apothekers en zorgverzekeraars. Geneesmiddelen worden dan niet meer geaccepteerd door partijen in de keten, terwijl deze producten in bepaalde gevallen nog veilig – en binnen de houdbaarheidstermijnen- gebruikt kunnen worden. Ik zal de komende maanden een dialoog tussen de veldpartijen faciliteren zodat zij onderling een leidraad c.q. werkafspraken kunnen maken hierover.
Om de grote milieudruk van de zorg te verminderen, werken overheid, zorgorganisaties en marktpartijen binnen de Green Deal Duurzame Zorg samen aan het vergroenen van de zorg. Het bevorderen van circulair werken en tegen gaan van (rest)afval is één van de onderdelen daarvan. Dit omvat ook het terugdringen van eenmalig gebruik van medische hulpmiddelen. Hierop lopen meerdere acties zoals bijvoorbeeld de Groene OK en Groene IC, het NEN platform duurzaamheid en medische hulpmiddelen.
Vraag 513
Welke wettelijke mogelijkheden zijn er om het mogelijk te maken tijdens de coronapandemie export van vaccins te faciliteren om verdere vernietiging van levensreddende vaccins te voorkomen?
Antwoord:
Nederland kent zelf geen specifieke wettelijke regels inzake de export van vaccins. Echter, op grond van Europese regelgeving is uitvoer van coronavaccins naar bepaalde landen uitsluitend mogelijk met een uitvoervergunning. Lidstaten van de Europese Unie mogen een uitvoervergunning verstrekken, indien het volume van de uitvoer geen gevaar vormt voor (a) de uitvoering van de aankoopovereenkomsten tussen de EU en de producenten en (b) de voorzieningszekerheid van de vaccins in de EU. Deze vergunningseis is waarschijnlijk tot het einde van dit jaar van kracht. Het is nog niet bekend welke regels nadien zullen gelden.
Nederland heeft reeds aan enkele landen vaccins gedoneerd en werkt momenteel aan donatie van 27 miljoen vaccins, waarvan 21 miljoen via COVAX. Dit is het VN-systeem dat is ingesteld om coronavaccins wereldwijd te verdelen.
Vraag 514
Wat is de definitie van een zorginfarct en welke indicatoren gelden hiervoor?
Antwoord:
Van een zorginfarct wordt in de volksmond gesproken als (een deel van) de zorg dreigt vast te lopen. De term wordt in het debat, zowel politiek als in de media, steeds vaker gebezigd, maar er is geen universele definitie beschikbaar. De Inspectie Gezondheidszorg en Jeugd (IGJ) verstaat onder een zorginfarct een situatie waarbij de toegang tot zorg in één of meer zorgsectoren en/of regio’s in de knel komt, dat (eigenlijk) onaanvaardbare concessies aan kwaliteit van zorg gedaan moeten worden. Er zijn geen specifieke indicatoren aan deze term gekoppeld.
Vraag 515
Wat is de definitie van «zorgdiscriminatie»?
Antwoord:
Discriminatie in de zorg bekijken wij tweeledig. Enerzijds gaat het hierbij om ervaren discriminatie bij zorgverleners, anderzijds gaat het om ervaren discriminatie bij zorggebruikers.
Vraag 516
Waarom wordt het bestrijden van zorgdiscriminatie niet meegenomen in de begroting van VWS?
Antwoord:
VWS heeft verschillende trajecten gestart rond discriminatie en zorg. Zo heeft VWS kennisinstituut Pharos opdracht gegeven om een kennisdossier over discriminatie en racisme in zorg en welzijn op te bouwen. Deze opdracht wordt bekostigd uit de structurele subsidies voor kennisinstellingen en wordt daarom niet specifiek in de begroting van VWS genoemd.
Vraag 517
Waarom wordt cultuur sensitieve zorg niet meegenomen in de begroting?
Antwoord:
De norm voor goede zorg is persoonsgerichte zorg. Waar aan de orde vergt persoonsgerichte zorg ook cultuur sensitieve zorg. Het Netwerk van Organisaties van Oudere Migranten (NOOM) ontvangt subsidie van het Ministerie van VWS ten behoeve van het vervaardigen van een leidraad voor cultuur sensitieve zorg in het verpleeghuis. NOOM richt zich op kwetsbare ouderen met een migratie- achtergrond en zet zich in om oudere migranten wegwijs te maken in het zorgveld. Ook zet NOOM zich in om de brug te slaan in informatievoorziening tussen oudere migranten en de zorgaanbieders. Zo wordt er gewerkt aan meer passende ondersteuning, aansluitend bij de leefwereld van oudere migranten.
Vraag 518
Wat is volgens u de betekenis van cultuur sensitieve zorg?
Antwoord:
Cultuursensitieve zorg is een onderdeel van persoonsgerichte zorg. Persoonsgerichte zorg wil zeggen dat zorg zo wordt geboden dat deze past bij wat de cliënt nodig heeft en wil. Het betekent dat de zorgverlener zich bewust is van de effecten die culturele en levensbeschouwelijke achtergronden hebben op het leven van mensen en daar ook rekening mee houdt in het contact met de cliënt.
Vraag 519
Wat is volgens u de meerwaarde van cultuur sensitieve zorg?
Antwoord:
De norm voor goede zorg is zorg die persoonsgericht is, toegesneden op wat een cliënt nodig heeft en wil. Een onderdeel daarvan kan zijn de cultuursensitieve zorg, waarbij de zorgverlener zich bewust is van de effecten die culturele en levensbeschouwelijke achtergronden hebben op het leven van mensen en daar ook rekening mee houdt in het contact met de cliënt.
Vraag 520
Wat kunt u eraan doen om gezondheidsverschillen tussen verschillende groepen Nederlanders te verminderen?
Antwoord:
We zetten reeds in op het verkleinen van gezondheidsachterstanden. Zo is het een van de vier prioritaire thema’s in de Landelijke nota gezondheidsbeleid (LNG) en zetten we met verschillende programma’s in op het terugdringen van de gezondheidsachterstanden. Zie de beantwoording op vraag 593 voor een overzicht van onze huidige inzet.
We richten ons in beleid op de doelgroepen met gezondheidsachterstanden en zetten in op verschillende factoren (o.a. genen, leefomgeving, onderwijs, leefstijl) en maatschappelijke problemen die ten grondslag liggen aan gezondheidsachterstanden. Gezondheidsachterstanden kunnen bijvoorbeeld ook samenhangen met schulden, armoede en een ongezonde leefomgeving. Dit maakt dat een integrale aanpak gewenst is, zoals ook in het RVS rapport «Een eerlijke kans op gezond leven» is aanbevolen.
Vraag 521
Welk invloed heeft de toenemende armoede in Nederland op de begroting van VWS voor het jaar 2022 en de daaropvolgende jaren?
Antwoord:
Leven in armoede beïnvloedt de gezondheid en daarmee ook de zorgkosten. Er is veel wetenschappelijk bewijs over de mate waarin de stress van geldzorgen doorwerkt in een significant slechtere leefstijl (bijvoorbeeld meer roken en minder bewegen en daaruit voortvloeiende zorgkosten en meer gebruik van de GGZ). Hiermee zorgt armoede dus ook voor gezondheidsachterstanden resulterend in minder jaren goed ervaren gezondheid. Ook leiden geldzorgen soms tot ongewenste zorgmijding en zorgbehandelingen die minder goed aanslaan.
De meest significante samenhang lijkt er te bestaan tussen het hebben van financiële problemen en de geestelijke gezondheidszorg. Zo zijn bijvoorbeeld de GGZ-kosten voor mensen in de wanbetalersregeling drie keer hoger dan gemiddeld in Nederland (CBS, 2018) en nemen alle uitkeringsgerechtigden samen 58,2 procent van de kosten van de GGZ voor hun rekening (CBS en Harvard University, 2017).
Gezien de stevige samenhang tussen enerzijds geldzorgen, en breder bestaanszekerheid, en anderzijds gezondheid en gezondheidsachterstanden, neemt het Ministerie van VWS actief deel aan bijvoorbeeld de Brede Schuldenaanpak en het programma sociaal domein. Ook kent het Ministerie van VWS een eigen programma «schulden en gezondheid» van waaruit acties worden ondernomen vanuit de genoemde samenhang. In algemene zin wordt er breed ingezet op het terugdringen van gezondheidsachterstanden.
Vraag 522
Welke interventies zet u in tegen menstruatie-armoede in Nederland?
Antwoord:
Zoals in de beantwoording van Kamervragen van 11 januari 202190 aangegeven, zijn voor de meeste vrouwen de kosten van menstruatieproducten geen probleem. Voor een groep vrouwen die wel problemen ervaren geldt dat ik voorstander ben van een decentrale en integrale aanpak. Die moet zich zoveel mogelijk richten op de verscheidenheid aan oorzaken van armoede. Het kabinet heeft op basis van het regeerakkoord diverse maatregelen genomen om de structurele oorzaken van armoede aan te pakken. Daarbovenop heeft het kabinet extra middelen voor het voorkomen van schulden en het bestrijden van armoede beschikbaar gesteld. Met het derde steun- en herstelpakket zijn nog eens extra middelen (€ 146 miljoen) vrij gemaakt voor het tegengaan van armoede en problematische schulden. Een groot deel van deze middelen gaat naar gemeenten. Bij de aanpak van armoede hebben gemeenten een belangrijke rol. Zij kennen de lokale situatie en kunnen maatwerk bieden. Een drietal gemeenten gaat bekijken in hoeverre de aanschaf van de menstruatieproducten kan lopen via de welbekende stadspassen voor minima.
Daarnaast geldt dat om het taboe op menstruatie te doorbreken scholen een rol spelen. Scholen in het basis- en voortgezet onderwijs zijn op grond van het kerndoelonderdeel seksualiteit en seksuele diversiteit verplicht om in hun lesaanbod aandacht te besteden aan seksuele vorming en gezondheid, relaties en seksuele diversiteit. Scholen zijn vrij om zelf te kiezen welke methoden of lespakketten ze hiervoor gebruiken. Binnen het thema seksuele gezondheid besteden diverse lesmethoden aandacht aan menstruatie(welzijn). De Staatssecretaris van Volksgezondheid, Welzijn en Sport heeft hierover op 14 november 2019 een brief gestuurd naar uw Kamer naar aanleiding van een petitie van de Endometriose Stichting en GirlsTalk. Ook kunnen professionals zoals de huisarts, apotheker of drogisterijhouder advies geven over het gebruik van zelfhulpmiddelen, zoals menstruatieproducten.
Vraag 523
Wat zijn de mogelijkheden om sport voor volwassenen, die onder een risicogroep voor chronische ziekte vallen of al een chronische ziekte hebben, te subsidiëren?
Antwoord:
• Binnen het deelakkoord Inclusief sporten en bewegen worden sport- en beweegaanbieders ondersteund om voor onder andere mensen met een chronische aandoening sport- en beweegaanbod te creëren;
• Hiervoor is via NOC*NSF een microbudget beschikbaar. Hier kunnen sport- en beweegaanbieders een kleine bijdrage vragen om het aanbod voor bijvoorbeeld mensen met een chronische aandoening praktisch aan te passen. Het gaat om maximaal € 850 per aanvraag.
• In de alliantie «Sporten en bewegen voor iedereen» is één van de partners de Bas van de Goor Foundation. Deze foundation brengt mensen met diabetes en andere chronische aandoeningen in beweging door wandelgroepen op te starten. Deze foundation wordt financieel ondersteund door het Ministerie van VWS met in totaal € 556.000,– van 2020 tot en met 2022;
• Het Volwassenenfonds Sport en Cultuur is in 2020 opgestart met als doel het wegnemen van financiële drempels tot sport & cultuur bij volwassenen. Samen met gemeenten en partners maken we dit mogelijk. Dit geldt ook voor mensen met een chronische aandoening die een financiële drempel hebben. Het ministerie ondersteunt het Volwassenenfonds van 2020 tot en met 2022 met ruim € 1.100.000,–.
Vraag 524
Als slechts 36% van de 12-plussers naar de mondhygiënist gaan, hoe verklaart u dat de overige 64% geen gebruik maakt van preventieve mondzorg? Wat kunt u doen dit percentage te verhogen?
Antwoord:
Preventieve mondzorg kan worden geleverd door de tandarts, de tandarts- of preventie-assistent, of de mondhygiënist. Dat 64% van de 12-plussers niet naar de mondhygiënist gaat, betekent dus niet dat deze geen gebruik maken van preventieve mondzorg. Bij de kinderen die naar de mondzorgverlener gaan is een stijging zichtbaar van het aantal gedeclareerde preventieve prestaties.
De inzet in het veld is erop gericht om meer kinderen naar de mondzorgverlener te krijgen. In de reactie op de initiatiefnota mondzorg van het lid Van den Berg (CDA) zal worden toegelicht welke acties ondernomen worden om meer kinderen naar de mondzorgverlener te krijgen.
Vraag 525
Welke opties zijn er om mondzorg onder ouderen te verbeteren en ondervoeding te voorkomen, aangezien ouderen met een slechte gezondheid, die mondzorg niet kunnen betalen, kauw- en eetproblemen ervaren, wat leidt tot ondervoeding?
Antwoord:
Een gezonde mond is belangrijk voor het welbevinden van ouderen, onder meer om goed te kunnen eten. De laatste periode dat ouderen thuis wonen blijkt de mondgezondheid sterk achteruit te gaan. Dit komt onder meer omdat mensen met een toenemende kwetsbaarheid minder goed voor hun eigen mond kunnen zorgen. Ook is de drempel om naar de mondzorgverlener te gaan hoger, onder andere vanwege de afnemende mobiliteit. De beroepsvereniging van tandartsen, de KNMT, heeft voor mondzorgprofessionals een «praktijkwijzer mondzorg aan kwetsbare ouderen» ontwikkeld om professionals te ondersteunen bij het bieden van goede zorg aan deze doelgroep. Deze is in 2020 gepubliceerd. De praktijkwijzer gaat in op alle niet-klinische aspecten van de mondzorg aan ouderen, zoals een toegankelijke praktijkinrichting.
Het is belangrijk dat professionals en mantelzorgers rondom de oudere aandacht hebben voor de mondgezondheid en de dagelijks verzorging van het gebit. De stichting «De Mond Niet Vergeten!» (DMNV) zet zich daarvoor in. VWS heeft eerder een subsidie verstrekt aan DMNV om professionals beter te laten samenwerken rondom kwetsbare ouderen. Recent heeft het Ministerie van VWS ook een subsidie verstrekt waarmee DMNV een publiekscampagne opzet over het belang van mondgezondheid en mondverzorging, gericht op ouderen en hun mantelzorgers. Uw Kamer wordt in 2022 geïnformeerd over de resultaten van deze campagne.
Vraag 526
Welke opties zijn er voor preventieve mondzorg als deze gratis wordt voor 65-plussers?
Antwoord:
(Preventieve) mondzorg voor 65-plussers maakt – net als voor alle andere volwassenen – grotendeels geen deel uit van het basispakket van de Zvw. Mensen kunnen zich voor deze zorg aanvullend verzekeren of hiervoor zelf betalen.
Het Zorginstituut laat op dit moment onderzoeken of en op welke manier de mondzorg in de zorg voor kwetsbare thuiswonende ouderen kan worden versterkt. Hierbij wordt onderzocht hoe deze groep dient te worden afgebakend, wat goede mondzorg voor deze groep inhoudt en hoe deze zorg toegankelijk wordt. Het is echter de vraag of het «gratis» maken van preventieve behandelingen in de mondzorg leidt tot beter toegankelijke mondzorg voor ouderen. Uit onderzoek blijkt namelijk dat er veel verschillende redenen zijn waarom mensen niet naar de mondzorgprofessional gaan (zie stand van zaken brief mondzorg Kamerstukken 2020–2021 32 620 nr. 270). Bij ouderen speelt bijvoorbeeld de afnemende mobiliteit een belangrijke rol.
Vraag 527
Welke programma’s bestaan er tegen het bestrijden van lage gezondheidsvaardigheden?
Antwoord:
Vanuit VWS wordt ingezet op de versterking van basisvaardigheden (waaronder taalvaardigheden) in het interdepartementale programma «Tel mee met Taal» en specifiek voor de zorg «Zorg voor basisvaardigheden». Daarnaast ondersteunt VWS de Alliantie Gezondheidsvaardigheden, waarin tal van zorgprofessionals en organisaties kennis en ervaringen uitwisselen om gezondheidsvaardigheden te versterken. Ook heeft VWS de ontwikkeling van toegankelijke bijsluiters ondersteund via de stichting Kijksluiter en ondersteunt VWS via het Netwerk Patiënten Informatie (NPI) begrijpelijke online medicijninformatie. Zorgverzekeraars hebben de voorwaarden van verzekeringen toegankelijk gemaakt d.m.v. zorgverzekeringskaarten op B1-taalniveau te formuleren.
Tot slot ondersteunt de Patiëntenfederatie (met subsidie van het Ministerie van VWS in het kader van het programma Uitkomstgerichte Zorg) patiënten en zorgprofessionals bij het samen beslissen met mensen met beperkte gezondheidsvaardigheden.
Vraag 528
Welke concrete acties zult u nemen om telemedicine in te zetten voor zorg continuïteit, aangezien telemedicine de toekomst is voor zorg op afstand?
Antwoord:
Samen met veldpartijen zet ik via afspraken in hoofdlijnenakkoorden en beleidsprogramma’s als de Juiste Zorg Op de Juiste Plek volop in op inzet van vormen van e-health/digitale zorg zoals telemedicine en andere vormen van zorg op afstand.
Partijen werken hier via het programma digitale zorg van de NVZ, de taskforce digitale zorg van ZN, de vliegwielcoalitie van de Patiëntenfederatie en het Citrienfonds van de NFU aan.
Tegelijk blijf ik o.a. samen met NZa, Zorginstituut en IGJ inzetten op het zorgen voor de juiste randvoorwaarden zoals goede voorbeelden helpen delen, vraagkant versterken, vaardigheden stimuleren, stimuleren via bekostiging en richtlijnen, voorwaarden als het gaat om veilige toegang en gegevensuitwisseling en voorwaarden voor borging van kwaliteit en veiligheid zoals via het toetsingskader e-health van de IGJ.
Zo is bijvoorbeeld per 2021 de facultatieve prestatie medisch-specialistische zorg ingevoerd door de NZa en zijn de door de Nza in verband met de COVID-crisis ingestelde tijdelijke verruimingen voor de bekostiging van zorg op afstand per 1 januari 2021 structureel gemaakt. Ondertussen werken de branche- en beroepsorganisaties, zorgverzekeraars en de NZa samen aan een nieuwe bekostiging van telemonitoring met als beoogde ingangsdatum 2023.
Daarnaast ondersteunt en stimuleert VWS de toepassing en opschaling van e-health initiatieven, onder andere door het communicatieplatform Zorg van Nu, het steunpunt voor innovatoren Zorg voor Innoveren, het aanbieden van elearnings en een voucherregeling voor implementatie- en opschalingscoaching.
Tijdens de coronacrisis heeft VWS het initiatief genomen voor een versnellingsimpuls digitale/hybride zorg. Deze impuls heeft tot doel om – gegeven de noodzaak om de zorg toegankelijk en organiseerbaar te houden tijdens en na de coronacrisis – door te pakken met slimme inzet van digitale/hybride zorg en aanpassing (transformatie) van zorgpaden en -processen teneinde deze mogelijkheden optimaal te benutten.
Vraag 529
Welke plannen heeft u om long covid patiënten te identificeren om gepaste zorg te leveren dat uit het basispakket vergoed kan worden?
Antwoord:
Momenteel wordt via ZonMw onderzoek gedaan naar de aard en omvang van klachten, onderliggende pathofysiologie, risicofactoren voor het krijgen van aanhoudende klachten en aanknopingspunten voor behandeling.
Tegelijkertijd heeft het RIVM een eigen onderzoek opgezet om vast te stellen hoeveel mensen met corona op langere termijn nog klachten hebben, wat deze klachten precies zijn en hoe ernstig ze zijn. Ook onderzoekt het RIVM of voorspeld kan worden welke mensen langdurig klachten houden en welke mensen juist niet. Ik onderhoud nauw contact met ZonMw en het RIVM over de ontwikkelingen van dit onderzoek.
Bepaalde patiënten met Long COVID zijn gebaat bij paramedische herstelzorg in het verminderen van hun klachten. Deze paramedische herstelzorg bestaat uit fysiotherapie, oefentherapie, logopedie, diëtetiek en/of ergotherapie. De huisarts of medisch specialist bepaalt op grond van de klachten welke zorg nodig is. Met een verwijzing van de huisarts of medisch specialist kan deze zorg vergoed worden volgens de regeling paramedische herstelzorg.
Vraag 530
Welke definitie hanteert u voor long covid in verband met de bekostiging van behandelingen en codering vanuit de zorgverzekering?
Antwoord:
Er is vooralsnog geen universele definitie van Long COVID, daarom wordt aanvullend onderzoek gedaan om nieuwe kennis te generen over definiëring van aanhoudende klachten na COVID-19. Om aanspraak te maken op paramedische herstelzorg i.v.m. COVID-19 wordt momenteel van Long COVID gesproken als mensen 3 maanden na COVID-19 (aangetoond middels een test) of na klachten die suggestief zijn voor COVID-19 (niet getest: met name in de 1e golf) niet hersteld zijn. De huisarts of medisch specialist bepaalt op grond van de klachten welke zorg nodig is.
Vraag 531
Zijn er al werkgroepen opgericht voor het opstellen van een multidisciplinaire richtlijn voor het behandelen van long covid patiënten? Zo ja, wie leidt het initiatief en welke groepen maken hier onderdeel van uit?
Antwoord:
De Federatie Medisch Specialisten (FMS), Nederlands Huisartsen Genootschap (NHG) en Long Alliantie Nederland (LAN) hebben het initiatief genomen voor het opstellen van de multidisciplinaire richtlijn. Voor de ontwikkeling en het actueel houden van de richtlijn zijn werkgroepen gestart gericht op de diagnostiek van aanhoudende klachten in de eerste lijn en op de integrale herstel- en nazorg. Hierbij wordt samengewerkt met (para)medische beroepsgroepen en patiëntenvertegenwoordiging die bij het betreffende onderwerp betrokken zijn.
Dit zijn onder andere fysiotherapeuten, ergo- en oefentherapeuten, diëtisten, psychologen, revalidatieartsen, bedrijfsartsen, verzekeringsartsen, huisartsen, KNO-artsen, internisten en specialisten ouderengeneeskunde. Daarnaast nemen andere (beroeps)organisaties plaats in de klankbordgroep: maatschappelijk werkers, apothekers, logopedisten, klinische geriaters, verzorgenden, verpleegkundigen en sportartsen. De inbreng van COVID-19 patiënten is onderdeel van de diverse werkgroepen.
Vraag 532
Wat bent u van plan te doen tegen corona agressie en polarisatie in de samenleving?
Antwoord:
Er worden verschillende wegen bewandeld om corona-agressie en polarisatie zoveel mogelijk te voorkomen en te verminderen.
1) Zorgen dat maatregelen proportioneel zijn door onder andere het mee laten wegen van sociaal maatschappelijke en gedragseffecten effecten in de besluitvorming. Daarbij laten we ons onder door de gedragsunit van het RIVM. Zij doen doorlopend onderzoek naar het welzijn van Nederlanders en het draagvlak voor maatregelen in coronatijden. Dat geeft o.a. inzicht in het draagvlak en voorkeuren voor maatregelen
2) We zoeken voortdurend en actief de dialoog op met de samenleving bij lastige (ethische) kwesties bv. rondom het vaccineren. Zo zijn we in gesprek met sociale partners over veilig werken en met de GGD’en en sectoren zijn we in gesprek over de weerstand die er bij groepen is om zich te laten vaccineren.
Vraag 533
Waarom zijn er geen sectorspecifieke coronapreventie richtlijnen?
Antwoord:
Er zijn wel sectorspecifieke corona preventie richtlijnen, veel brancheorganisaties hebben de RIVM-richtlijnen immers vertaald naar de dagelijkse praktijk van hun sector in concrete plannen voor op de werkvloer, ook wel protocollen genoemd. Een protocol gaat over veilig werken binnen een bedrijf of organisatie. Er staan afspraken in over onder meer afstand houden, hygiëne, beschermingsmiddelen en druk op de publieke ruimte. Deze protocollen zijn te vinden Mijncoronaprotocol.nl. Die site is een initiatief van VNO-NCW en MKB-Nederland, in samenwerking met de rijksoverheid.
Vraag 534
Wanneer is sprake van een endemie?
Antwoord:
In een endemische situatie er is sprake van een beheersbaar virus, lage, tot geen, druk op de zorg en de bestrijding vindt plaats door reguliere infectieziektebestrijding.
Vraag 535
Wat zijn de vaccinatie- en testcapaciteit plannen wanneer het coronavirus endemisch is?
Antwoord:
In de «Aanpak najaar» die ik op 14 september jl. aan uw Kamer heb aangeboden wordt aan de hand van scenario’s geschetst hoe de endemische fase en de overgangsperiode daarnaartoe eruit kunnen zien en welk instrumentarium daarbij nodig kan zijn. Aangezien het verloop van de corona epidemie tot nu toe grillig is, is lastig exact te voorspellen wanneer de endemische fase aanbreekt. In de «Aanpak najaar» wordt uitgegaan van een endemische situatie wanneer er sprake is van een beheersbaar virus, lage, tot geen, druk op de zorg en bestrijding plaatsvindt door reguliere infectieziektebestrijding.
De Gezondheidsraad zal adviseren over de vaccinatiestrategie in de endemische fase. Op dit moment zijn er nog onduidelijkheden rond de vaccinatie en hoe het virus zich ontwikkelt, wat het moeilijk maakt te voorspellen of en hoe we ons al dan niet op structurele basis moeten beschermen met een vaccin. Zo is nog onduidelijkheid over de mate waarin de samenleving immuniteit opbouwt na een doorgemaakte SARS-Cov-2 infectie of vaccinatie en is nog niet goed te voorspellen wat de effectiviteit van de vaccinatie op termijn is. Hoe de uitvoering van de vaccinatie en de capaciteit die nodig is in de endemische fase uit komt te zien, is nog niet bekend. Ik heb de Gezondheidsraad en het OMT gevraagd de meest waarschijnlijke toekomstige ontwikkelingen te beschrijven, rekening houdend met recente epidemiologische data, uitkomsten van modellering en nieuwe wetenschappelijke inzichten, op nationaal en internationaal niveau. Hierover zal ik uw Kamer op een later moment informeren.
Wat de testcapaciteit voor de endemische fase betreft zou dit kunnen betekenen dat volstaan kan worden met zaken als kiem-surveillance, rioolwatermonitoring en nivelpeilstations, maar het is ook voorstelbaar dat een bepaalde basis testcapaciteit nodig blijft. Dat is nu nog niet met zekerheid te stellen. Voordat de endemische fase aanbreekt is er eerst sprake van een overgangsfase. Ik heb de Landelijke Coördinatiestructuur Testcapaciteit (LCT) gevraagd om mij te adviseren over de inrichting van de testcapaciteit voor de overgangsfase van de pandemische naar de endemische fase. Hierover zal ik uw Kamer later dit najaar informeren.
Vraag 536
Welke maatregelen worden getroffen om een komende influenza en covid-19 golf te voorkomen?
Antwoord:
In de Kamerbrief «Stand van zaken COVID-19» van 14 september jl. heb ik uw Kamer geïnformeerd over de nieuwe corona aanpak najaar.91 Het kabinet heeft deze nieuwe corona aanpak najaar opgesteld op basis van de aanwezige kennis en de opgedane ervaringen in het afgelopen jaar. Het kabinet gebruikt de corona aanpak najaar als kompas voor volgende besluitvorming tot versoepelingen of verzwaringen van de coronamaatregelen.
Het verloop van de corona epidemie is tot nu toe grillig, en zal nooit exact te voorspellen zijn. Vanuit de epidemiologie liggen er twee belangrijke pijlers onder de corona aanpak najaar: 1) blijven inzetten op het zo hoog mogelijk, en homogeen krijgen van de vaccinatiegraad en 2) besmetting van het aantal mensen dat niet immuun is voldoende te spreiden in de tijd teneinde te hoge pieken en druk op de zorg te voorkomen – waarbij ook oog is voor de voorziene piekdrukte door het griepseizoen.
Het kabinet blijft de komende tijd waakzaam en alert om de druk op de gehele zorgketen beheersbaar te houden en de kwetsbaren te beschermen. Aan de hand van contextindicatoren, afgezet tegen de bredere context van dat moment en sociaal-maatschappelijke effecten, weegt het kabinet welke maatregelen nodig zijn. Deze contextfactoren zijn onder andere: het aantal opgenomen gevaccineerde en niet gevaccineerde personen, de immuniteitsontwikkeling in de maatschappij en de beschikbare ruimte op de IC op dat moment. De ziekenhuisinstroom en IC instroom zijn bepalend. Het is van groot belang om de druk op de zorg te blijven monitoren en tijdig in te grijpen indien nodig.
Vraag 537
Welk verschil in maatregelen en aanpassingen van het beleid maakt u bij covid-19 infectietransmissie via de gemeenschap en via ziekenhuizen?
Antwoord:
Ruim 80% van alle volwassenen in Nederland is volledig gevaccineerd. Een groot deel van de bevolking is daarmee beschermd tegen het virus. Een groep van ongeveer 1,8 miljoen mensen is echter nog niet beschermd door vaccinatie en heeft nog geen bescherming opgebouwd door infectie. Om besmetting van deze groep mensen voldoende te spreiden in de tijd teneinde te hoge pieken en druk op de zorg te voorkomen, en om de kwetsbare mensen in onze samenleving te beschermen, resteert vooralsnog een aantal landelijke maatregelen. Bijvoorbeeld het gebruik van een coronatoegangsbewijs in settings waar personen dicht op elkaar verblijven en een verlengde mondkapjesplicht in het openbaar vervoer.
In aanvulling op de landelijke maatregelen, treffen ziekenhuizen allerlei maatregelen om de kans te verkleinen dat mensen in het ziekenhuis besmet raken. Ziekenhuizen maken zelf een inschatting van welke maatregelen zij hiertoe noodzakelijk achten en stellen daar protocollen voor op conform de wet kwaliteit, klachten en geschillen in de zorg (wkkgz). Om ziekenhuizen en andere locaties die niet te vermijden zijn voor kwetsbare mensen veiliger te maken, roep ik alle zorgwerkgevers bijvoorbeeld wel op het belang van mondkapjes in de zorg te blijven benadrukken.
Vraag 538
Geldt een positieve antistoffentest op SARS-CoV-2 als een bewijs van immuniteit?
Antwoord:
Nee. De reden is dat serologische testen niet gevoelig genoeg zijn bevonden om met zekerheid immuniteit tegen het virus aan te tonen. Tevens is het niet mogelijk om met deze testen het tijdsstip van infectie, en dus de duur van immuniteit met voldoende zekerheid te bepalen.
Vraag 539
Waarom maakt het RIVM verschil tussen een positieve antistoffentest en een positieve coronatest niet ouder dan 180 dagen ter gebruik als coronabewijs?
Antwoord:
Het RIVM gebruikt de serologische test alleen voor populatieonderzoek en niet voor individueel gebruik om immuniteit te bepalen. De reden hiervoor is tweeledig: ten eerste zijn veel serologische testen die te koop zijn onvoldoende gevoelig. Ten tweede gaan we nog steeds uit van de aanname dat immuniteit na een doorgemaakte infectie alleen in de eerste 6 maanden na de infectie voldoende bescherming geeft. Daarom heeft het herstelbewijs slechts een geldigheid van 6 maanden na een positieve test. Aan het resultaat van een serologische test kan het moment van infectie echter niet worden afgelezen, waardoor er daarmee geen herstelbewijs kan worden afgegeven.
We begrijpen echter wel dat mensen behoefte kunnen hebben aan inzicht in hun eigen serologische status. Het RIVM volgt actief de stand van zaken rond serologische testen en het OMT heeft verkend of het bepalen van antistoffen voor het aantonen van een doorgemaakte infectie nog een aanvullende bijdrage aan het CTB zou kunnen leveren maar dit wordt niet geadviseerd.
Vraag 540
Waarom is het niet mogelijk om een antistoffentest te laten doen bij aanbieders die vallen onder de Stichting Open Nederland?
Antwoord:
Het RIVM en Sanquin gebruiken antistoffentesten alleen voor populatie-onderzoek en niet voor individueel gebruik om immuniteit te bepalen. Het Outbreak Management Team heeft verkend of het bepalen van antistoffen voor het aantonen van een doorgemaakte infectie met een serologische test verantwoord gebruikt kan worden om een coronatoegangsbewijs af te geven. Dit wordt niet geadviseerd.
De Stichting Open Nederland voert de opdracht uit voor de testinfrastructuur van de testcapaciteit ten behoeve van de toegangstesten. Aangezien het niet mogelijk is om met een serologische test een coronatoegangsbewijs af te geven, vraagt de Stichting geen serologische testen van de testaanbieders.
Vraag 541
Waarom wordt een positieve antistoffentest op SARS-CoV-2 niet meegenomen als bewijs van bescherming voor de Corona Check App?
Antwoord:
Het RIVM en Sanquin gebruiken serologische testen alleen voor populatie onderzoek en niet voor individueel gebruik om immuniteit te bepalen. De reden is dat veel serologische testen die te koop zijn onvoldoende gevoelig zijn bevonden voor dat doel. Voort kan aan het resultaat van een serologische test het moment van infectie echter niet worden afgelezen, waardoor er daarmee geen herstelbewijs kan worden afgegeven. Het OMT heeft verkend momenteel wel of het bepalen van antistoffen voor het aantonen van een doorgemaakte infectie toch een aanvullende bijdrage aan het CTB kan leveren, maar dit wordt niet geadviseerd.
Vraag 542
Wat is het verschil in kosten voor de overheid als een individu een PCR-test laat doen of een antistoffentest?
Antwoord:
De kosten van een serologische test (test op de aanwezigheid van antistoffen) zijn niet eenduidig te geven. Serologische testen om vast te stellen of iemand Corona heeft gehad en is beschermd worden vanuit de overheid nu niet ingezet omdat nog niet is vastgesteld of deze betrouwbaar. Een vergelijking van de kosten van een serologische en PCR test is daarom nu niet te geven.
Vraag 543
Kunt u de Kamer inzage in de financiën van Stichting Open Nederland leveren, zo nee waarom niet?
Antwoord:
Ik kan een toelichting geven op de financiering van de opdracht van VWS aan SON. Hieronder vindt u een tabel met de begrootte kosten (contractwaardes) per fase voor de uitvoering van toegangstesten door Stichting Open Nederland (zonder de kosten voor de antigeentest; deze wordt om-niet geleverd door DienstTesten). In oktober vindt de gehele afrekening van fase 0 tot en met fase 3d plaats, waarna definitieve realisatie cijfers bekend zijn. De uiteindelijke realisatiekosten zullen naar verwachting lager uitvallen dan begroot. De Stichting Open Nederland (SON) werkt zonder winstoogmerk.
Over de realisatie in 2021 wordt u in het jaarverslag geïnformeerd.
|
Fase SON |
Begrootte kosten |
|---|---|
|
Fase 0 (6 februari-5 maart) |
€ 5,5 miljoen |
|
Fase 1 (6 maart- 30 maart) |
€ 79 miljoen |
|
Fase 2 (1 april- 30 april) |
€ 104 miljoen |
|
Fase 3a (31 april- 27 mei) |
€ 56,5 miljoen |
|
Fase 3b (28 mei- 27 juni) |
€ 69 miljoen |
|
Fase 3c (26 juni- 22juli) |
€ 95 miljoen |
|
Fase 3d 23 juli- 31 augustus) |
€ 75,5 miljoen |
|
Fase 3e (september) |
€ 84 miljoen |
|
Fase 3f (oktober) |
€ 165 miljoen1 |
Deze fase is ruim begroot, omdat de inschatting voor de behoefte aan testcapaciteit lastig in te schatten was voor oktober, vanwege het betalen vaneen prijs per afgenomen test in de nieuwe Open House zonder een maximale afname.
Vraag 544
Waarom hebben private testaanbieders geen toegang tot het overheidssysteem dat gelinkt is aan de Corona Check App?
Antwoord:
De aansluiting op de CoronaCheck App is niet exclusief voor Testen voor Toegang testaanbieders. Het staat andere commerciële testaanbieders vrij zich aan te sluiten op de CoronaCheck app zodat burgers hun testuitslagen in kunnen laden in de app. Dit is bijvoorbeeld nodig voor mensen die willen testen om te reizen. Sinds 1 oktober vergoedt de overheid dat niet meer.
Vraag 545
Waarom wordt ruim € 1 miljard voor testen ondergebracht in een apart opgerichte stichting zonder toezicht en niet via bestaande kanalen?
Antwoord:
Stichting Open Nederland (SON) is opgericht (onder andere in samenwerking met VNO-NCW) met als doel een bijdrage te leveren aan het openen van de samenleving. Het kabinet heeft besloten de Stichting een opdracht te geven voor het realiseren van speciale teststraten vanwege het non-profit karakter, de ervaring die werd ingebracht en de snelheid die nodig was. Deze Stichting had een kwartiermakersfunctie en in de latere fasen een coördinerende functie om met hulp van het bedrijfsleven snel een landelijk dekkend netwerk van testaanbieders voor toegangstesten te realiseren. Er waren op dat moment geen andere kanalen beschikbaar die deze taak op zich konden nemen. Dat gold ook voor de GGD die deze taak er dit voorjaar en deze zomer niet bij kon hebben. Het genoemde bedrag van € 1 miljard is niet ondergebracht bij de Stichting Open Nederland. De opdracht aan Stichting Open Nederland wordt per fase verleend (zie ook vraag 543).
Langs verschillende wegen wordt toezicht gehouden op SON:
1. SON heeft sinds 7 september 2021 een raad van toezicht, welke controle houdt op de werkzaamheden die uitgevoerd worden door SON.
2. Tevens heeft SON een accountant, welke de controle doet op alle uitgaven van SON.
3. De opdracht aan de Stichting is in fasen opgedeeld (go/no go momenten); er wordt per fase door het kabinet een beslissing genomen of er gestart wordt met een volgende fase; inclusief de financiering van een volgende fase.
4. Tevens draagt de Stichting de zorg om bij verdere realisatie van testcapaciteit vanaf de exploitatie nadat het wetsvoorstel Toegangstesten van kracht is geworden, de aanbestedingsregels in acht te nemen.
5. Daarnaast is er sprake van intensief overleg om de realisatie te monitoren en verantwoording te controleren en vindt er controle plaats op de facturatie van SON.
Vraag 546
Wat zijn de kosten voor Testen voor Toegang in 2022 en wat worden de baten, aangezien in de begroting de volgende passage staat: «Daarnaast zijn middelen beschikbaar gesteld voor het initiatief Testen voor Toegang»?
Antwoord:
Voor 2022 zijn vooralsnog geen middelen geraamd. De passage in de begroting ziet op de tabel 1 over alle coronamiddelen (realisatie 2020, begroting 2021 en verder). De passage waar in de vraag naar wordt verwezen in de vraag ziet dus op 2021.
Vraag 547
Hoeveel is voor het jaar 2021 in zijn totaliteit uitgegeven aan het beschikbaar stellen van gratis zelftesten aan huishoudens?
Antwoord:
Het is nog niet bekend hoeveel de totale kosten zijn van het beschikbaar stellen van gratis zelftesten aan huishoudens. De zelftesten konden tot en met 1 oktober worden besteld, en daarom is de administratieve afhandeling van de uitvoeringskosten nog onderhanden. De uitgaven zullen binnen de beschikbaar gestelde € 20 miljoen blijven die betrekking had op de verstrekking aan huishoudens en reizigers op vliegvelden.
Vraag 548
Wie is deze groep, wat zijn de statistieken en hoe worden zij benaderd, aangezien in de begroting de volgende passage staat: «actief de groep te benaderen die nog niet gevaccineerd is»?
Antwoord:
Periodiek informeer ik de TK over de voortgang en aanpak om de vaccinatiegraad te verhogen, zoals in mijn kamerbrief van 14 september jongstleden. Op het Coronadashboard is per leeftijdsgroep informatie over de vaccinatiegraad beschikbaar. Ook in de Technische Briefing van 15–9 is het RIVM uitgebreid ingegaan op de aanpak richting de verschillende nog te bereiken doelgroepen.
De groep mensen die niet is gevaccineerd is niet homogeen van samenstelling maar bestaat uit mensen die bijvoorbeeld twijfelen of ze zich willen laten vaccineren, prikangst hebben, van wege religieuze overtuiging geen vaccinatie willen, priklocaties te ver weg vinden en sommige weten zeker dat zij geen vaccin willen.
Voor deze mensen proberen we de drempel naar vaccinatie zo laag mogelijk te maken. Dit vraagt een gedifferentieerde aanpak. Dat wil zeggen dat er voor mensen met prikangst speciale prikmomenten zijn. Prikbussen worden ingezet om te voorkomen dat mensen ver moeten reizen om een vaccinatie te halen. Er zijn GGD locaties waar men zonder afspraak kan binnen lopen.
Er wordt veel samengewerkt met sleutelfiguren in verschillende gemeenschappen, artsen en zorgprofessionals, om deze groepen te bereiken en vaak in een individueel gesprek vragen te beantwoorden en hen mee te nemen wat het vaccin voor hen en hun omgeving kan betekenen. Er wordt gezorgd voor voorlichting en priklocaties op bekende plekken bijvoorbeeld op de markt of in het buurthuis.
Hierdoor worden nog steeds nieuwe mensen bereikt en stijgt de vaccinatiegraad ook nog steeds.
Het RIVM geeft iedere week een update van de Covid-cijfers met daarin aandacht voor het aantal gezette vaccinaties van die week. Zo weten we in welk tempo de vaccinatiegraad toeneemt.
Vraag 549
Welke mogelijkheden zijn er om wijkverpleegkundigen toegang te verlenen tot het coronavaccin om kwetsbare ouderen in de wijken te vaccineren?
Antwoord:
Vaccinatie is een voorbehouden handeling. De wet BIG geeft hiervoor het handelingskader. Een goedgekeurd COVID-19 vaccin mag zelfstandig worden toegediend door een arts of een verpleegkundig specialist. En daarnaast door een physician assistant of klinisch technoloog. Anderen, zoals bijvoorbeeld een (wijk)verpleegkundige of doktersassistente, mogen vaccineren onder de voorwaarden die in de wet BIG genoemd worden. Dat betekent: enkel in opdracht van een zelfstandig bevoegde (arts), verpleegkundig specialist of physician assistant. Dus (wijk)verpleegkundigen kunnen enkel in opdracht en in het bijzijn van een arts vaccineren. Dit is nu ook de praktijk. Het zijn juist de artsen die schaars zijn.
Bij de COVID-19 vaccinatie zien we vaker anafylactische en andere stress gerelateerde reacties. Deze moet je goed kunnen onderscheiden snel en adequaat op kunnen reageren want deze zijn potentieel fataal bij tekortschietende opvolging. Juist voor vaak al extra kwetsbare ouderen, met daarbij vaak ook onderliggend lijden, is het des te meer noodzakelijk dat iemand met de juiste vaardigheden en deskundigheid deze voorbehouden handeling verricht en de reacties goed kan monitoren en opvangen. De wet BIG is er op gericht dit goed te kunnen waarborgen.
Vraag 550
Wat heeft het preferentiebeleid tot zover opgeleverd?
Antwoord:
Het is niet exact bekend wat het preferentiebeleid jaarlijks oplevert; daarvoor zouden de huidige uitgaven af moeten worden gezet tegen een fictieve situatie waarin er in Nederland geen preferentiebeleid zou zijn. Een dergelijke berekening is op dit moment niet beschikbaar. Desalniettemin, de afgelopen jaren is de uitgavengroei bij extramurale geneesmiddelen zeer beperkt gebleven, mede door het inkoopbeleid vanuit verzekeraars. Een voorbeeld: sinds 2015 is er grofweg een miljard euro «onderuitputting» gerealiseerd op dit financiële kader. Welk deel van de besparing exáct het gevolg is van het preferentiebeleid is moeilijk vast te stellen, maar het gaat wel om aanzienlijke bedragen.
Vraag 551
Hoeveel medische incidenten zijn voorgekomen door het preferentiebeleid?
Antwoord:
Bij het preferentiebeleid gaat het per definitie om onderling vervangbare geneesmiddelen (dezelfde werkzame stof, dezelfde dosering). Van het preferentiebeleid als zodanig zijn geen medische incidenten bekend. De apotheker moet de patiënt uiteraard wel goed begeleiden bij het wisselen van geneesmiddelen.
Vraag 552
Hoeveel mensen doen er een beroep op heroïnebehandelingen, aangezien in de begroting van VWS de heroïnebehandeling wordt genoemd en € 15.8 miljoen wordt verstrekt aan gemeenten?
Antwoord:
Op 1 januari 2021 waren er 534 cliënten in behandeling. Verder zijn er 19 cliënten die op een wachtlijst of in de screening tot toelating zitten. Met dit bedrag bekostigen de betrokken gemeenten de exploitatiekosten van de 17 medische heroïne units (MHU’s) verspreid over het land.
Vraag 553
Wat is de trend van de groep langdurige opiaatverslaafden in de afgelopen 10 jaar?
Antwoord:
Voor het verkrijgen van landelijke cijfers over het beroep op verslavingszorg zijn we afhankelijk van LADIS, de nationale database voor verslavingszorg. Deze database is sinds 2016 niet operationeel omdat de gegevensverwerking niet voldoet aan de vereisten van de AVG. Momenteel wordt gewerkt aan een wettelijke grondslag waarmee onder de AVG de gegevens van de landelijke verslavingszorg verwerkt kunnen worden. De inwerkingtreding van deze wetgeving staat in de loop van 2022 gepland. Met terugwerkende kracht ontstaat er dan weer een actueel zicht op trends en omvang van de hulpvraag in de verslavingszorg. De cijfers van 2006 t/m 2015 laten zien dat het aantal cliënten bij de verslavingszorg met primaire of secundaire opiaatproblematiek gestaag daalt. Ook stijgt de gemiddelde leeftijd van deze cliënten over de tijd in deze periode, mede dankzij een zeer lage instroom van nieuwe cliënten. Van de medische heroïne units (MHU’s) zijn wel jaarlijkse bezettingscijfers tot en met 2020 beschikbaar. Ook deze cijfers tonen een daling van het aantal cliënten.
Vraag 554
Welke maatregelen neemt u om abortus en ongewenste zwangerschap te voorkomen?
Antwoord:
Het kabinet heeft in 2018 samen met een brede coalitie van veldpartijen het Zevenpuntenplan «Onbedoelde (tiener)zwangerschappen» opgesteld. Met dit zevenpuntenplan wordt ingezet op preventie (bijvoorbeeld via scholing), ondersteuning (bijvoorbeeld via keuzehulpgesprekken) en op onderzoek. De Kamer is over de voortgang van de acties geïnformeerd in de Voortgangsrapportage Zevenpuntenplan van 1 april 2021 (Kamerstukken II 2020/2021, 32 279, nr. 212).
Daarnaast is ingezet op het terugdringen van het aantal (herhaalde) zwangerschapsafbrekingen via twee actielijnen, namelijk 1) het wegnemen van (financiële) belemmeringen voor langdurige anticonceptie voor vrouwen die een risico lopen op een (herhaalde) onbedoelde zwangerschap en 2) het versterken van de rol van de huisarts, zowel in het voortraject als tijdens de nazorg na een zwangerschapsafbreking. Met de brief van 6 februari 2020 (Kamerstukken II 2019/2020, 30 371, nr. 41) is uw Kamer geïnformeerd over de stand van zaken van deze twee actielijnen. Een aantal acties is inmiddels succesvol geïmplementeerd in de praktijk:
– Per 1 januari 2020 wordt de plaatsing van langdurige anticonceptie in een abortuskliniek vergoed via de Subsidieregeling abortusklinieken. Dit tarief is verhoogd met 10% van de kosten van de meest gebruikte hormoonspiraal, zodat abortusklinieken de ruimte hebben om, indien zij dat nodig achten, (een deel van) de kosten van het langdurige anticonceptiemiddel voor een vrouw te vergoeden. Hiervan wordt veelvuldig gebruikgemaakt.
– Per 1 januari 2021 is de terhandstellingsbevoegdheid van hormonale anticonceptiva door artsen in een abortuskliniek wettelijk vastgelegd in de Regeling geneesmiddelenwet.
– In de achterliggende periode heeft een pilot gelopen om een viertal abortusklinieken aan te laten sluiten bij Nu Niet Zwanger (NNZ). Deze pilot is afgerond en de betreffende klinieken werken nu met de NNZ-methode. Met NNZ zal aan de hand van de resultaten van de pilot bezien worden hoe de andere klinieken, indien zij nog niet werken met de NNZ-methode, ook aansluiting kunnen maken.
– Veldpartijen werken op dit moment aan de implementatie van de Leidraad huisartsen bij een onbedoelde zwangerschap.
Vraag 555
Welke mogelijkheden zijn er om alle vormen van anticonceptie en medicijnen voor vrouwen te bekostigen vanuit het basispakket zonder dat dit effect heeft op het eigen risico?
Antwoord:
Het in het basispakket Zvw opnemen van anticonceptie voor vrouwen vanaf 21 jaar en de kosten daarvan uitzonderen van het eigen risico kost naar verwachting € 60 miljoen per jaar. Het Zorginstituut heeft echter vastgesteld92dat het voorbehoeden van zwangerschap gaat om «family-planning» en niet om geneeskundige zorg. Vanuit de Zvw wordt alleen de behoefte aan geneeskundige zorg verzekerd (art. 10). De Minister kan dit advies niet zomaar naast zich neerleggen.
Vraag 556
Wat is de definitie van de rijksoverheid en de gemeenten van een «kwetsbare zwangere», aangezien in de begroting staat dat gemeenten prenataal huisbezoek kunnen verrichten bij kwetsbare zwangeren?
Antwoord:
Voor het prenataal huisbezoek door de jeugdgezondheid wordt gebruikgemaakt van de door het Erasmus MC en gemeente Rotterdam opgestelde beschrijving93 van een zwangere in een kwetsbare situatie. In de nog in ontwikkeling zijnde handreiking prenataal huisbezoek door de jeugdgezondheidszorg wordt van deze definitie uitgegaan. Deze definitie is gebaseerd op meest voorkomende risico- en beschermende factoren en geeft ruimte voor betrokken partijen (gemeente, geboortezorg, jeugdgezondheidszorg) om op lokaal niveau met elkaar het gesprek aan te gaan over kwetsbaarheid. Tegelijkertijd zal er door een professional altijd naar de individuele situatie worden gekeken; naar de risico- en beschermende factoren die in een gezin aanwezig zijn om te bepalen of iemand in een kwetsbare situatie zit.
Zoals ik uw Kamer heb toegezegd, ontvangt u de handreiking zodra deze definitief is. Ik verwacht de definitieve versie uiterlijk eind 2021 aan u toe te sturen.
Vraag 557
Wat is volgens u de definitie van «hoog risicogroepen» als het gaat om seksuele gezondheid?
Antwoord:
De seksuele gezondheidszorg richt zich op de soa-bestrijding van en seksualiteitshulpverlening aan hoog-risicogroepen. Tot de hoog-risicogroepen van de soa-bestrijding behoren onder meer:
– Personen die jonger zijn dan 25 jaar;
– Personen die veel wisselende seksuele contacten hebben;
– Mannen die seks hebben met andere mannen;
– Personen met klachten die wijzen op een soa;
– Personen die gewaarschuwd zijn voor een soa;
– Personen die slachtoffer zijn van seksueel geweld;
– Personen met een lichte verstandelijke beperking (LVB);
– Personen met lage SES (lage sociaaleconomische status);
– Personen met een migratieachtergrond.
– De seksualiteitshulpverlening richt zich tot alle jongeren tot 25 jaar.
Vraag 558
Wat zijn de vijf grootste zorgpunten in Caribisch Nederland ten gevolge van de coronapandemie en wat wordt hiertegen gedaan?
Antwoord:
Tijdens de coronacrisis is gebleken dat de pandemische paraatheid van het Koninkrijk verbeterd dient te worden. De eilanden waren, net als het Europese deel van Nederland, voor de coronacrisis onvoldoende voorbereid op dreigingen van (nog onbekende) ziekteverwekkers. Het is daarom van belang om de infrastructuur van publieke gezondheid te versterken. Onder andere door te investeren in kwantiteit, kwaliteit en vormgeving van stevige (Koninkrijksbrede) ondersteuning ten behoeve van crises. De ondersteuning moet zich richten op meer samenwerking tussen en met de 6 eilanden in het Caribisch gebied in combinatie met ondersteuning door RIVM en VWS. Dit betekent onder meer het genereren van voldoende capaciteit in de publieke gezondheid. Verder zijn de landen van het Koninkrijk met elkaar in gesprek om een structurele samenwerking neer te zetten en het kwaliteits- en capaciteitsprobleem van de curatieve zorg op te lossen. Ten slotte is ook het verbeteren van de ICT-infrastructuur nodig om het datagedreven bestrijden van gezondheidscrises mogelijk te maken.
De coronacrisis heeft daarnaast impact op reeds bestaande maatschappelijke problemen. Consequenties van de coronacrisis zoals baanonzekerheid hebben de druk op het welzijn van de inwoners doen toenemen. Daarom is middels een samenwerking van meerdere partijen een Coronasteunpunt gestart met gratis zorg, ondersteuning en hulpverlening aan mensen die in hun huidige situatie vastlopen.
Het is van belang om te werken aan een structurele aanpak. VWS zal zich dan ook onverminderd blijven inzetten voor het promoten en mogelijk maken van fysieke en mentale gezondheid, via onder andere het Jongeren op Gezond Gewicht programma, de
Gecombineerde Leefstijl Interventie, het Sport- en Preventieakkoord, de verbetering en versterking van de eerstelijns ondersteuning door de openbare lichamen en de aanpak van huiselijk en geweld en kindermishandeling via het Bestuursakkoord.
Vraag 559
Wat gaat u doen ten behoeve van de Nederlandse inzet voor een bijdrage aan COVAX?
Antwoord:
In totaal heeft Nederland nu € 242 miljoen beschikbaar gesteld sinds het begin van de coronacrisis aan de Access to COVID-19 Tools Accelerator, het mondiale coördinatiemechanisme van de WHO om LMICs te voorzien van vaccins, beschermende middelen, diagnostische tests en geneesmiddelen. Hiervan gaat € 90 miljoen naar COVAX voor de aanschaf van vaccins. Van de totaal beschikbare € 242 miljoen is vorig jaar € 50 miljoen door mijn ministerie bijgedragen. Het grootste probleem voor Covax op dit moment is echter de beschikbaarheid van vaccins. Het kabinet heeft daarom besloten om in 2021 ons surplus aan vaccins om niet te doneren aan lage en middeninkomenslanden; bilateraal, of via Covax. Nederland streeft ernaar om in 2021 net zoveel vaccins te doneren, als dat we er zelf gebruiken voor onze nationale campagne94.
Vraag 560
Wat gaat u doen ten behoeve van de Nederlandse inzet om de stijging in vaccinprijzen tegen te houden om zodoende vaccins voor alle landen betaalbaar te houden?
Antwoord:
Het kabinet hecht eraan om discussies over de prijs van vaccins op een juiste wijze te voeren. Allereerst verschillen de prijzen van de verschillende vaccins sterk. Ook is het kabinet van mening dat het voor een land als Nederland – alhoewel het om veel geld gaat – ook vanuit een financieel-economisch perspectief, verstandig is om deze vaccins aan te kopen.
Tegelijk moeten de vaccins ook beschikbaar komen voor lage en middeninkomenslanden. Daarom heeft het kabinet ook besloten om in 2021 ten minste net zoveel vaccins te doneren, als dat we er zelf gebruiken. Tevens zet Nederland zich in voor de verbetering van de beschikbaarheid van vaccins elders in de wereld. Bijvoorbeeld door met de WHO op te trekken bij de organisatie van het eerste World Local Production Forum.
Vraag 561
Hoe is het totaal gereserveerde bedrag voor de langdurige zorg in 2022 verdeeld over Wlz, Wmo 2015 en Zvw?
Antwoord:
Het bedrag voor de langdurige zorg voor 2022 is als volgt verdeeld over de Wlz, Wmo beschermd wonen en de Zvw (wijkverpleging en langdurige ggz):
|
2022 |
||
|---|---|---|
|
Wlz |
30,2 |
Zie OW 2022 tabel 10 pagina 177 |
|
Wmo beschermd wonen |
2,0 |
Zie OW 2022 tabel 12 pagina 180 |
|
Zvw (wijkverpleging) |
4,1 |
Zie OW 2022 tabel 7 pagina 167 |
|
Zvw (langdurige ggz)1 |
0,2 |
Zie OW 2022 tabel 7 pagina 167 |
|
Totaal |
36,5 |
Bron: VWS begroting 2022
Een beperkt deel van de ggz-uitgaven onder de Zvw, welke in de VWS-begroting 2022 is opgenomen, valt onder de langdurige ggz.
Vraag 562
Hoeveel extra zorgkosten worden geraamd voor de bestrijding van het coronavirus in 2022, indien de situatie nagenoeg gelijk zal blijven aan de situatie van nu?
Antwoord:
In tabel 1 op pagina 13 van de beleidsagenda van de begroting van VWS worden alle geraamde uitgaven aan COVID-19 gerelateerde maatregelen gepresenteerd. Voor 2022 gaat het in de ontwerpbegroting om € 2,15 miljard. Indien nodig wordt deze raming geactualiseerd en worden beide kamers hierover geïnformeerd. Voor het Uitgavenplafond Zorg wordt voor 2022 op dit moment geen meerkosten in beeld gebracht, met uitzondering van de eveneens in tabel 1 op pagina 13 opgenomen bedragen voor € 29 miljoen.
Vraag 563
Hoeveel wordt in 2022 in totaal geïnvesteerd in pandemische paraatheid?
Antwoord:
In 2022 wordt er € 22 miljoen geïnvesteerd in pandemische paraatheid. Daarvan is € 7 miljoen voor de mensen die gaan werken aan pandemische paraatheid. Dit bedrag is bestemd voor apparaatskosten en opstartkosten waaronder het formuleren van de beleidsagenda voor de pandemische paraatheid. De overige € 15 miljoen is gereserveerd voor onderdelen die bijdragen aan het verbeteren van de pandemische paraatheid van de zorg(sector), zoals de agenda leveringszekerheid en de vorming van een nationale zorgreserve. De agenda leveringszekerheid betreft onderzoek naar kwetsbaarheden in de mondiale productie en toeleveringsketen voor geneesmiddelen, persoonlijke beschermingsmiddelen, medische technologie en een verder verkenning van mogelijkheden voor eventuele productie in Europees en nationaal verband. Tevens blijft een Nationale Zorgreserve van oud-zorgmedewerkers (verpleegkundigen en verzorgden die bij noodsituaties/ crisis tijdelijk inzetbaar zijn binnen verschillende sectoren in de zorg) beschikbaar. Daarnaast wordt voor de langdurige zorg inzet gevraagd voor het bevorderen en handhaven van hygiënemaatregelen, richtlijnontwikkeling alsook ventilatie op locaties voor langdurige zorg en ondersteuning; een blijvend goede aansluiting op de ROAZ en ander regionale samenwerkingsverbanden; het ondersteunen van vrijwilligersnetwerken en respijtzorgmogelijkheden; en het systematisch monitoren van sociale effecten.
Vraag 564
(1) Hoe rijmt u de volgende passage in de begroting: «Ondanks de hoge vaccinatiegraad zou een grote groep mensen nog niet immuun zijn voor het coronavirus omdat zij zich niet hebben laten vaccineren, dat zou alsnog kunnen leiden tot een ongewenst sterke toename in het aantal ziekenhuisopnames», met het Pienter-onderzoek waaruit blijkt dat in week 31 reeds 95% van de mensen antistoffen tegen het coronavirus had en 98% van de 60-plussers? (2) Wat zijn de meest recente gegevens van dit Pienter-onderzoek? (3) Kunt u de onderbouwende som waaruit zou blijken dat een code zwart nog steeds mogelijk zou zijn zodat we onze grondwettelijke controlerende taak kunnen uitvoeren naar de Kamer sturen? Kunt u de som helemaal uit laten schrijven en voorzien van bronvermeldingen? Kunt u dit controleerbaar formuleren? (4) Kunt u een opsomming van de geleerde lessen naar de Kamer sturen? (5) Wat zijn de karaktereigenschappen van het coronavirus als het gaat om besmettelijkheid, dodelijkheid en transmissie? (6) Hoe valt daar het beste op de anticiperen als men de verspreiding van dit virus zou willen voorkomen?
Antwoord:
(1) Hoe rijmt u de volgende passage in de begroting: «Ondanks de hoge vaccinatiegraad zou een grote groep mensen nog niet immuun zijn voor het coronavirus omdat zij zich niet hebben laten vaccineren, dat zou alsnog kunnen leiden tot een ongewenst sterke toename in het aantal ziekenhuisopnames», met het Pienter-onderzoek waaruit blijkt dat in week 31 reeds 95% van de mensen antistoffen tegen het coronavirus had en 98% van de 60-plussers?
Mogelijk is hier sprake van een misverstand. De in de vraag genoemde percentages komen niet uit het Pienter onderzoek. Deze percentages komen wel overeen met het zogenaamde Vinger aan de Pols (VAP) studie van Sanquin. Sanquin onderzocht met deze studie wekelijks een steekproef van ongeveer 2.000 bloeddonors op corona-antistoffen. Omdat deze studie plaatsvindt onder donoren zijn de cijfers niet representatief voor de gehele bevolking van Nederland.
Tijdens de technische briefing van 15 september jl is professor Van Dissel ingegaan op de modellering en de prognose voor het najaar. De onzekerheid in de prognose hangt vooral samen met de onzekerheid over de precieze waarde van vaccin-effectiviteit tegen IC-opname en ziekenhuisopname en de vaccin-effectiviteit tegen infectie met de delta-variant. Daarnaast zijn een aantal andere aspecten en onzekerheden van belang zoals de resterende achtergrondincidentie die kan zorgen voor groei in de herfst, samen met import vanuit buitenland, lokale circulatie in groepen met lage vaccinatiegraad, veranderingen in contactpatronen en tot slotte het effect van versoepelingen.
(2) Wat zijn de meest recente gegevens van dit Pienter-onderzoek?
De meest recente gegevens betreft die van de vijfde bemonstering van 14 juni tot 19 juli, met 90% van de bemonstering voor 5 juli toen het vaccinatieprogramma minder ver gevorderd was. In het Pienter-onderzoek had bij bemonstering van de 18–24 jarigen net meer dan 30% een eerste vaccinatie ontvangen, ongeveer 35% van de 25–29 jarigen, 50% van de 30–40 jarigen en circa 85% van de 40–50 jarigen; in de leeftijden daarboven was meer dan 90% gevaccineerd. Ook in dit onderzoek blijkt de ontwikkeling van sero-immuniteit hoog: in de groep van 50–59 jaar had 91% antistoffen en in de groep van 60 en hoger 94–98%. Graag verwijs ik hier ook naar het 123e en 124e advies van het OMT95.
(
3) Kunt u de onderbouwende som waaruit zou blijken dat een code zwart nog steeds mogelijk zou zijn zodat we onze grondwettelijke controlerende taak kunnen uitvoeren naar de Kamer sturen? Kunt u de som helemaal uit laten schrijven en voorzien van bronvermeldingen? Kunt u dit controleerbaar formuleren?
Zoals in het antwoord op uw eerste vraag aangegeven gaat het bij de prognose om een ingewikkeld samenspel van factoren met grote onzekerheden die zich niet gemakkelijk in een som laten vatten. In het advies naar aanleiding van het 123 en 124 OMT heeft het outbreak management team (OMT) aangegeven dat op grond van de schatting van het aantal doorgemaakte infecties en de immuniteit opgebouwd door vaccinatie grofweg bepaald kan worden hoe groot het aantal personen is dat nog geen afweer tegen SARS-CoV-2 heeft. Deze personen zouden bij oplopende verspreiding na versoepelen van maatregelen ziek kunnen worden, omdat ze vroeger of later met SARS-CoV-2 in aanraking komen. Gecorrigeerd voor leeftijdsfactoren komen zij op een prognose voor het aantal ziekenhuisopnames 16.000 – 22.000 en het aantal IC-opnames 2.200 – 3.400. Dat is de laatst bekende prognose.
(4) Kunt u een opsomming van de geleerde lessen naar de Kamer sturen?
Ik heb uw kamer eerder een brief gestuurd met de geleerde lessen. Daarnaast voert de Onderzoeksraad voor Veiligheid een onderzoek uit naar de aanpak van de Coronacrisis door de Nederlandse overheid en andere betrokken partijen, het doel van dit onderzoek is om lessen te trekken voor eventuele toekomstige epidemieën.
(5) Wat zijn de karaktereigenschappen van het coronavirus als het gaat om besmettelijkheid, dodelijkheid en transmissie?
De besmettelijkheid van het virus is afhankelijk van de variant. De zogenaamde R van de deltavariant is hoger dan die van de eerdere varianten en wordt, zonder maatregelen, door het Amerikaanse CDC geschat op tussen de 6 en 9. In Nederland zijn er sinds 27 februari 2020 meer dan 2 miljoen personen met SARS-CoV-2 gemeld, meer dan 18.000 mensen zijn sinds het begin van de epidemie als overleden gemeld. De transmissie van mens tot mens gaat via contact en druppels.
(6) Hoe valt daar het beste op de anticiperen als men de verspreiding van dit virus zou willen voorkomen?
Over de beste manier om te anticiperen op de verspreiding van dit virus verwijs ik u graag naar de stand van zaken brieven die ik u regelmatig over deze materie doe toekomen.
Vraag 565
Wordt met betrekking tot de pandemische paraatheid ook nagedacht over wat al in gang kan worden gezet voordat een nieuw kabinet is aangetreden?
Antwoord:
In mijn brief van 18 juni heb ik de opgaven geschetst voor de pandemische paraatheid van de infectieziektebestrijding en de zorg. Voor de beleidsagenda infectieziektebestrijding heb ik een aantal elementen benoemd: versterken infrastructuur publieke gezondheid, beschikbaarheid vaccins en uitvoering vaccinatiezorg, versterking zoönosestructuur en tot slot internationale samenwerking. In de beleidsagenda die u eind dit jaar ontvangt, zullen de eerste richtingen voor beleidslijnen hiervoor zijn uitgewerkt. Vervolgens zal het (nieuwe) kabinet besluiten nemen over de verdere invulling, uitvoering en de middelen daarvoor. Over pandemische paraatheid van de zorg wordt u op onderdelen separaat geïnformeerd. In de brief over de beleidsagenda geven we u een overzicht van lopende trajecten.
Vraag 566
De organisatie van de (publieke) gezondheidszorg moet te allen tijde robuust en flexibel zijn om voorbereid te zijn op dreigingen van (nog onbekend) ziekteverwerkers of andere bedreigingen, in hoeverre is dat met deze begroting voor het jaar 2022 en verder gewaarborgd? Wat is daar voor nodig de komende jaren? Wat hebben de GGD(/GHOR) nodig?
Antwoord:
In de begroting van 2022 is budget van € 22 miljoen voorzien voor de eerste stappen gericht op pandemische paraatheid, zoals de verkenning van een Landelijke Functionaliteit. In de beleidsagenda die eind 2021 aan de Tweede Kamer wordt verzonden, wordt ingegaan wat er voor de komende jaren voor inzet nodig is. Zie hiervoor ook antwoord 565.
Vraag 567
Eind 2021 wordt een beleidsagenda gepresenteerd over de pandemische paraatheid, maar in hoeverre is in de begroting 2022 daarvoor al budget geraamd? Wordt 2022 anders niet een verloren jaar?
Antwoord:
In de ontwerpbegroting voor volksgezondheid zijn middelen gereserveerd voor de opstartkosten en apparaatskosten voor pandemische paraatheid van de infectieziektebestrijding. Het (nieuwe) kabinet zal in samenspraak met de Tweede Kamer besluiten nemen over de verdere invulling, uitvoering en de middelen daarvoor. Zeker met het oog op het nieuwe kabinet kan nu nog niet vooruit worden gelopen op deze keuzes. 2022 is geen verloren jaar. De begrote middelen zijn bestemd om hard te werken aan plannen ten behoeve van een betere pandemische paraatheid. De werving voor die mensen daarvoor is al gestart.
Vraag 568
Het organiserend en aanpassingsvermogen van de partijen in de zorg is in de coronapandemie van grote waarde gebleken, wat en hoe kan dit vastgehouden worden?
Antwoord:
We hebben inderdaad veel geleerd in deze crisis en nieuw ontwikkelde structuren en samenwerkingsverbanden zijn van waarde gebleken. We hebben lessen geleerd over het belang van samenwerking en een beter inzicht gekregen in actuele gegevens in de zorg. Denk hierbij bijvoorbeeld aan het behouden en uitbouwen van een vorm van zorgcoördinatie. Of aan de versterkte samenwerking binnen en tussen de zorgsectoren (zowel cure- als caresector) en tussen regio’s, bijvoorbeeld via het Regionaal Overleg Acute Zorgketen (ROAZ). Ook kan gedacht worden aan versnellen van de digitalisering en het delen van gegevens over bijvoorbeeld het aantal beschikbare bedden. De COVID-19 pandemie heeft tevens laten zien dat er tijdens crises behoefte is aan tijdelijk inzetbare zorgprofessionals. Ik voer oriënterende gesprekken met partijen in de zorg om gezamenlijk te werken aan een toekomstbestendig flexibel en robuust zorglandschap. Besluitvorming hierover is aan het volgende kabinet.
Vraag 569
Voor welke andere uitdagingen kan samenwerking over domeinen heen vastgehouden en benut worden? Is het vormgeven van een gezamenlijke data infrastructuur binnen de zorg daar ook onderdeel van en welke rol heeft de overheid daarin?
Antwoord:
De beleidsagenda voor het versterken van de pandemische paraatheid omvat het formuleren van een agenda om samenwerking over domeinen heen vast te houden en te benutten om zo beter voorbereid te zijn op een eventuele crisis in de toekomst. Ook na de coronacrisis vind ik het van belang om samenwerkingen over domeinen heen vast te houden en te benutten zoals bijvoorbeeld samenwerkingen binnen en tussen de zorgsectoren (zowel cure- als caresector) en tussen regio’s, bijvoorbeeld via het ROAZ en het LCPS. Vanuit de uitdaging gezondheidsbevordering waarbij de koppeling tussen publieke gezondheidszorg en zorg een actueel thema is, is het komen tot een data infrastructuur die beter op elkaar aansluit ook een belangrijk aandachtspunt. Ik vind het belangrijk dat zorgverleners uit verschillende domeinen eenvoudig en veilig gegevens met elkaar kunnen uitwisselen. Dit wil ik bewerkstelligen via het wetsvoorstel elektronische gegevensuitwisseling in de zorg (Wegiz) dat op dit moment bij uw Kamer ligt.
Vraag 570
Zijn preventie en gezonde voedselomgeving voor een gezond voedingspatroon onderdeel van de beleidsagenda over pandemische paraatheid die eind 2021 naar de Kamer wordt verzonden?
Antwoord:
Ik realiseer me het belang van preventie en een gezonde voedselomgeving voor een betere weerbaarheid van mensen. Pandemische paraatheid is echter een zeer breed begrip dat veel raakvlakken heeft. Een goede afbakening van de opgaven in de beleidsagenda is daarom van belang. Zoals geschetst in mijn brief van 18 juni, zal de beleidsagenda zich richten op de pandemische paraatheid van de infectieziektebestrijding. Centraal staan hierin het zorgdragen voor een robuust en flexibel zorglandschap en een goede organisatie van de publieke gezondheid.
Vraag 571
Welke lessen zijn geleerd op het gebied van preventie en een gezonde voedselomgeving voor een gezond voedingspatroon naar aanleiding van de covid-19 crisis?
Antwoord:
In het rapport «Verder kijken dan corona, over de toekomst van onze gezondheid» (RIVM, 2020) is te lezen dat de meerderheid van de Nederlanders aangeeft dat zij tijdens en na de eerste lockdown hetzelfde zijn blijven eten. Ongeveer een derde van de Nederlanders, die ongezonder waren gaan eten tijdens de eerste lockdown, geeft aan dat dit komt door meer ervaren voedselverleidingen thuis. Ook blijken mensen met overgewicht of obesitas vaker ongezonder te zijn gaan eten, net als mensen met een laag opleidingsniveau. De duur van de pandemie, de omvang en de aard van maatregelen spelen waarschijnlijk een rol bij hoe blijvend veranderde eetpatronen op lange termijn zullen zijn.
De COVID-19 crisis heeft het belang van een gezonde leefstijl en een gezond voedingspatroon als onderdeel daarvan benadrukt. Dit onderschrijft het belang van een gezonde voedselomgeving omdat we weten dat wat we eten slechts in kleine mate het gevolg is van individuele keuzes en onder meer sterk beïnvloed wordt door onze voedselomgeving.
Vraag 572
Hoeveel geld wordt bespaard met de huidige e-health mogelijkheden op de zorgkosten?
Antwoord:
In het verleden zijn hier diverse onderzoeken naar gedaan. Het meest recent is het rapport van SIRM Substantieel potentieel: Schatting van de potentiële opbrengst van substitutie van zorg en inventarisatie van de benodigde voorwaarden96. De conclusie uit dit rapport (en andere rapporten) is dat er op lange termijn een groot potentieel is voor digitale zorg en de goede verankering van digitale technieken in het zorgproces, maar dat dit sterk afhankelijk is van de context. Dat maakt het moeilijk een concreet besparingscijfer aan te koppelen.
Dat vereist een forse investering in randvoorwaarden (zoals ICT, personeel en het veranderen van organisatieprocessen). In de praktijk zullen de opbrengsten per regio en organisatie sterk kunnen verschillen. Immers, als zorgorganisaties alleen nieuwe technologie inkopen, zonder hun processen aan te passen, dan worden de potentiële besparingen niet behaald, terwijl de zorg duurder wordt.
In het rapport wordt voor de komende vier jaar op basis van bovengenoemde afhankelijkheden een besparingspotentieel van het totaal aan veranderingen (dus niet alleen digitaal, maar ook het substitueren over de domeinen heen) van € 250 miljoen geschetst. Op de langere termijn kunnen deze opbrengsten toenemen.
Vraag 573
Wat wordt concreet bedoeld met de passage dat de organisatie van de publieke gezondheidszorg te allen tijde robuust en flexibel moet zijn om voorbereid te zijn op dreiging van (nog onbekende) ziekteverwekkers of andere bedreigingen?
Antwoord:
Met deze passage wordt bedoeld dat we ons wendbaar organiseren en indien nodig snel kunnen opschalen of afschalen. Hier is een adequate capaciteit en een kwalitatief hoogwaardige structuur en governance van de publieke gezondheid voor nodig. Als de organisatie van de publieke gezondheid op deze manier paraat is voor toekomstige crises, kan zij sneller reageren op bedreigingen en zich aanpassen aan de op dat moment noodzakelijke situatie aangezien geen enkele crises hetzelfde is en dus altijd vraagt om maatwerk. Dit vraagt ook om een nieuwe «waakvlam» stand en grotere urgentie in niet- crisistijden. In de agenda pandemische paraatheid zullen we uitwerken wat we kunnen doen om beter wendbaar te zijn, beter te kunnen opschalen en daarmee parater te staan.
Vraag 574
Hoe hoog was het ziekteverzuim onder zorgverleners voor de coronacrisis en hoe hoog is deze nu?
Antwoord:
Het gemiddelde verzuimpercentage in zorg en welzijn (excl. kinderopvang) bedroeg in het 2e kwartaal van 2021 6,5%. Vanwege een sterk seizoenspatroon dient dit cijfer te worden vergeleken met hetzelfde kwartaal voor corona. In het 2e kwartaal van 2019 was het verzuim 5,7%.
Vraag 575
Hoeveel ziekenhuislocaties hadden we in 2010, hoeveel in 2020 en hoeveel nu? Wat is de prognose voor 2030?
Antwoord:
In onderstaande tabel treft u per jaar het aantal algemene ziekenhuizen, academische ziekenhuizen, buitenpoli’s en kinderziekenhuizen over de afgelopen 12 jaar. De jaren 2017 en 2020 ontbreken. In deze jaren heeft er geen telling plaatsgevonden. Vanaf 2016 worden de kinderziekenhuizen voor het eerst apart vermeld.
We stellen voor deze cijfers geen prognoses op.
|
Algemene ziekenhuizen |
Academische ziekenhuizen |
Buitenpoli's |
Kinderziekenhuizen |
|
|---|---|---|---|---|
|
2010 |
126 |
11 |
83 |
|
|
2011 |
123 |
11 |
88 |
|
|
2012 |
121 |
11 |
97 |
|
|
2013 |
120 |
11 |
106 |
|
|
2014 |
120 |
11 |
111 |
|
|
2015 |
115 |
11 |
124 |
|
|
2016 |
108 |
8 |
144 |
5 |
|
2018 |
105 |
8 |
134 |
6 |
|
2019 |
101 |
8 |
129 |
7 |
|
2021 |
99 |
8 |
141 |
7 |
|
Toelichting: Dit overzicht per jaar is tot stand gekomen op basis van handmatige inventarisaties. Er bestaat namelijk geen eenduidige bron waarmee we de jaarlijkse update kunnen verzorgen op de website vzinfo.nl. De handmatige inventarisatie is gebaseerd op de websites van de ziekenhuizen. Buitenpoli’s zijn vaak moeilijk terug te vinden op de websites, bijvoorbeeld als voor maar 1 of 2 specialismen een spreekuur is. Niet altijd is duidelijk of dan gesproken kan worden over een buitenpolikliniek. Datum: 5 oktober 2021 |
||||
Vraag 576
Hoeveel intensivisten hadden we in 2010, hoeveel bij aanvang van de coronacrisis en hoeveel nu?
Antwoord:
Ik beschik niet over de door u gevraagde gegevens.
Vraag 577
Hoeveel ic-afdelingen en ic-bedden waren er in 2010, hoeveel waren er bij aanvang van de coronacrisis en hoeveel nu?
Antwoord:
Cijfers over het gemiddelde aantal IC-bedden in 2010 heb ik niet tot mijn beschikking.
Op verzoek van de Minister voor Medische Zorg heeft het Landelijk Netwerk Acute Zorg (LNAZ) in de zomer van 2020 het IC-opschalingsplan opgesteld. Volgens dit plan lag de IC-capaciteit bij aanvang van de coronacrisis op 1.150 IC-bedden, waarvan 1.032 IC-bedden operationeel (direct inzetbaar) waren. Hoeveel bedden er operationeel zijn is afhankelijk van de beschikbaarheid van zorgprofessionals en van wat er op dat moment nodig is. Het opschalingsplan voorziet voor de periode 2020 t/m 2022 in een opschaling tot 1350 IC bedden die direct beschikbaar zijn als het nodig is en tot 1.700 IC-bedden die flexibel inzetbaar zijn in het geval van een grote piek. Afgelopen jaar is op basis van dit plan een uitbreiding van de capaciteit in de ziekenhuizen gerealiseerd. Deze opgeschaalde IC bedden zijn fysiek aanwezig, maar niet allemaal altijd direct inzetbaar. Dat hoeft ook niet, de inzetbaarheid van deze bedden is zoals gezegd afhankelijk van benodigd aantal IC-bedden op dat moment en van de beschikbaarheid van zorgpersoneel. In de eerste golf was de maximale Covid bezetting op de IC 1.417 Covid-patiënten (het totale aantal inclusief non-covid was tijdens de eerste golf niet beschikbaar). Tijdens de tweede golf was de maximale IC bezetting (Covid en non-Covid) 1146 bedden (841 Covid), in de derde golf was de maximale IC bezetting 1278 bedden (731 Covid).
Deze zomer heeft VWS aan het LNAZ verzocht om een evaluatie en actualisatie van het opschalingsplan op te stellen en aan te geven hoeveel IC bedden er in de praktijk operationeel kunnen zijn. In het kader van deze exercitie hebben de ROAZ-voorzitters bij het LNAZ aangeven dat er komend najaar voor een korte piekperiode maximaal 1.350 IC-bedden in Nederland ingezet kunnen worden, gegeven de beperkte beschikbaarheid van zorgprofessionals. Op basis van dit signaal gaat het LNAZ uitvraag doen bij de ziekenhuizen hoeveel IC-bedden zij komend najaar en winter maximaal kunnen inzetten. Daarnaast blijf ik steeds onderzoeken of en hoe we de beschikbare IC-capaciteit optimaal kunnen inzetten en waar mogelijk extra flexibiliteit kunnen inbouwen.
Vraag 578
Hoeveel ic-verpleegkundigen hadden we in 2010, hoeveel waren er bij aanvang van de coronacrisis en hoeveel nu?
Antwoord:
De oudste cijfers dateren uit 2013. Op 31 december 2013 waren er 5.738 ic-verpleegkundigen, op 31 december 2019 waren er 4.824 ic-verpleegkundigen en op 31 december 2020 waren er 4.977 ic-verpleegkundigen.
Vraag 579
Wat verdiende een ic-verpleegkundige per maand in 2010 en wat nu?
Antwoord:
In 2019 verdiende een ic-verpleegkundige in een algemeen ziekenhuis gemiddeld € 57.321 per jaar inclusief ORT, eindejaarsuitkering en vakantiegeld. Dat komt neer op € 4.777 per maand. Exclusief ORT is het € 51.321 per jaar, oftewel € 4.277 per maand.
Ik beschik niet over recentere gegevens of gegevens over 2010.
Vraag 580
Welke structurele beleidsoplossingen worden getroffen om een gezonde voedselomgeving te realiseren?
Antwoord:
Veel van de acties uit het Nationaal Preventieakkoord overgewicht zijn gericht op het realiseren van een gezonde voedselomgeving om de gezonde keuze makkelijker te maken. Dit gaat bijvoorbeeld om school-, sport- en bedrijfskantines gezonder inrichten op basis van de richtlijn eetomgevingen van het Voedingscentrum en het voedingsaanbod in ziekenhuizen gezond maken. De voedselomgeving structureel gezonder maken vraagt een lange adem omdat de veranderingen verankerd moeten worden in het beleid van de betrokken organisaties. Het programma JOGG zet hier op lokaal niveau ook op in. Supermarkt, horeca en cateraars hebben zich onder andere gecommitteerd aan verhogen van de omzet schijf van vijf producten en verbeteren van de productsamenstelling.
Daarnaast is verkend hoe gemeenten vanuit een gezondheidsmotief (omgevingsrechtelijke) instrumenten zouden kunnen inzetten om aanbieders van ongezond voedsel te weren (bijvoorbeeld rondom de schoolomgeving). De huidige wetgeving biedt daar nog geen mogelijkheid toe. Hierover heeft de Staatssecretaris van VWS u per brief dd 4 juni 2021 geïnformeerd (Kamerstuk 32 793-551).
Vraag 581
Welke extra (financiële) inzet is gepleegd op het gebied van preventie ten gevolge van de covid-19 crisis? In hoeverre is deze financiële inzet structureel?
Antwoord:
Met het Steunpakket sociaal en mentaal welzijn en leefstijl heeft het kabinet op 12 februari 2021 bekend gemaakt € 58 miljoen beschikbaar te stellen voor (het intensiveren van) diverse activiteiten langs vijf lijnen:
1. impuls leefstijl «bewegen»: via gemeenten en sportakkoorden;
2. inzet gemeenten leefstijlinterventies ondersteund door Centrum Gezond Leven;
3. impuls leefstijltraject jongeren via JOGG en Gezonde School-activiteiten;
4. communicatie (incl. publiekscampagne) over gezonde leefstijl;
5. activiteiten gericht op de mentale weerbaarheid van (thuis)werkenden.
Deze middelen zijn eenmalig voor het begrotingsjaar 2021 beschikbaar gesteld (Kamerstuk 25 295, nr. 988).
Vraag 582
Kunt u aangeven hoe wordt ingezet op een integraal herstelplan voor mentaal welzijn met betrekking op de gevolgen van covid-19?
Antwoord:
Door middel van het steunpakket sociaal en mentaal welzijn en leefstijl wordt in 2021 ingezet op bestaande initiatieven om Nederlanders mentaal te ondersteunen gedurende de Corona crisis.
Daarnaast wordt met de mogelijke gevolgen van COVID-19 voor de mentale gezondheid rekening gehouden tijdens de verkenning naar de mogelijkheden en contouren van een Nationaal Preventieakkoord Mentale Gezondheid, in het kader van de motie Dik-Faber/Diertens. Op 18 juni 2021 is door de Staatssecretaris van VWS aan de Gezondheidsraad de opdracht gegeven om een onderzoek uit te voeren naar de effecten van de COVID-19 pandemie op de mentale gezondheid en veerkracht.
De resultaten van deze studie worden begin 2022 verwacht, waarna deze met de Kamer worden gedeeld. Deze resultaten worden gebruikt voor het vormgeven van mogelijke verdere inzet voor de aanpak van mentale gezondheidsproblemen.
Vraag 583
Kunt u aangeven hoe verder invulling wordt gegeven aan het uitdragen van de discussienota Zorg voor de Toekomst?
Antwoord:
De kernvraag van de Discussienota Zorg voor de Toekomst (hierna: Discussienota)97 is hoe we de houdbaarheid van de Nederlandse zorg kunnen waarborgen, gezien de uitdagingen die op ons afkomen. De precieze opgave verschilt per zorgdomein. De Discussienota stelt dat er een herijking nodig is op drie gebieden (1.) preventie en gezondheid, (2.) regie en organisatie van de gezondheidszorg en (3.) vernieuwing en werkplezier in de gezondheidszorg. Voor de in de Discussienota genoemde beleidsopties zijn veelal keuzes nodig waarvan ik gezegd heb dat het aan een volgend kabinet is om die te maken.
Vraag 584
Welke structurele beleidsoplossingen worden getroffen om een gezonde voedselomgeving te realiseren?
Antwoord:
Veel van de acties uit het Nationaal Preventieakkoord overgewicht zijn gericht op het realiseren van een gezonde voedselomgeving om de gezonde keuze makkelijker te maken. Dit gaat bijvoorbeeld om school-, sport- en bedrijfskantines gezonder inrichten op basis van de richtlijn eetomgevingen van het Voedingscentrum en het voedingsaanbod in ziekenhuizen gezond maken. De voedselomgeving structureel gezonder maken vraagt een lange adem omdat de veranderingen verankerd moeten worden in het beleid van de betrokken organisaties. Het programma JOGG zet hier op lokaal niveau ook op in. Supermarkt, horeca en cateraars hebben zich onder andere gecommitteerd aan verhogen van de omzet schijf van vijf producten en verbeteren van de productsamenstelling.
Daarnaast is verkend hoe gemeenten vanuit een gezondheidsmotief (omgevingsrechtelijke) instrumenten zouden kunnen inzetten om aanbieders van ongezond voedsel te weren (bijvoorbeeld rondom de schoolomgeving). De huidige wetgeving biedt daar nog geen mogelijkheid toe. Hierover heeft de Staatssecretaris van VWS u per brief dd 4 juni 2021 geïnformeerd (Kamerstuk 32 793-551).
Vraag 585
Welke initiatieven waarin regionaal tegelijk wordt ingezet op (1) preventie en gezondheid, (2) samenwerking, coördinatie en regie én (3) zorgvernieuwing en werkplezier zijn er momenteel?
Antwoord:
Regionaal werken steeds meer gemeenten en GGD’en, zorgverzekeraars en/of zorgkantoren, zorgaanbieders, aanbieders van ondersteuning en welzijn en burger- en patiëntenorganisaties samen aan vernieuwing van de zorg langs de in de vraag genoemde lijnen. Er zijn inmiddels talloze initiatieven bekend die in meer of mindere mate aan alle drie van de genoemde aspecten invulling geven.
Deze zijn onder andere beschikbaar via de praktijkvoorbeelden op de website van de Juiste Zorg op de Juiste Plek (https://www.dejuistezorgopdejuisteplek.nl/praktijkvoorbeelden/), via de door ZonMw in het kader van JZOJP gesubsidieerde impulsregeling (https://www.zonmw.nl/nl/onderzoek-resultaten/geestelijke-gezondheid-ggz/programmas/programma-detail/juiste-zorg-op-de-juiste-plek/t/projecten-impulsen/) en via de projecten die ondersteund worden in het kader van het Actieprogramma Werken in de Zorg en waarover de Tweede Kamer periodiek wordt geïnformeerd. Ook de GROZzerdammen en het kavelmodel van HealthKIC richten zich feitelijk op alle drie aspecten.
Een volledig beeld geven van wat er allemaal in het veld gebeurd, is niet mogelijk. In het kader van de transformatie van enthousiasmeren naar duurzaam implementeren en opschalen werkt VWS in overleg met ZonMw en het RIVM wel aan het in kaart brengen van alle opgedane ervaringen en ontwikkelde kennis; in elk geval van de door VWS financieel ondersteunde initiatieven (onder andere via een zogenoemde lerende evaluatie door het RIVM en een kennissynthese binnen ZonMw).
Vraag 586
Welke van deze regionale initiatieven worden financieel ondersteund door of via het Ministerie van VWS? Hoe groot is die financiële steun per initiatief en wordt effectiviteit gemonitord hierop?
Antwoord:
Het Ministerie van VWS ondersteunt momenteel meerdere regionale initiatieven. VWS ondersteunt via een meerjarige subsidie Samen Regionaal Sterk 2020–2024 (€ 18 miljoen 2022) het samenwerkingsverband van regionale werkgeversorganisaties, Regioplus. Het ZonMw-programma Juiste Zorg op de Juiste Plek geeft subsidie aan regionale samenwerkingsverbanden die werken aan vernieuwing in de zorg. Hiervoor is in 2022 € 4,3 miljoen beschikbaar. Beide trajecten worden periodiek via rapportages gemonitord.
In 2021 werden het kavelmodel van HealthKIC en de GROZzerdammen van Health Holland gesubsidieerd op grond van de Kaderregeling subsidies OCW, SZW en VWS (https://www.rijksoverheid.nl/ministeries/ministerie-van-sociale-zaken-en-werkgelegenheid/subsidieregelingen-szw/kaderregeling-subsidies). Voor het kavelmodel was € 0,2 miljoen beschikbaar; voor de GROZzerdammen € 0,6 miljoen. Met HealthKIC en de GROZzerdammen is periodiek overleg om de voortgang te monitoren. Tevens moeten zij de besteding van de middelen verantwoorden volgens de geldende regels als vastgelegd in de Kaderregeling.
Vraag 587
Op welke regionale samenwerkingen wordt gestructureerd onderzoek gedaan naar de resultaten van deze initiatieven? Waar zijn die onderzoeken terug te vinden?
Antwoord:
Binnen het programma JZOJP wordt door het RIVM een lerende evaluatie uitgevoerd. In deze evaluatie worden met meerdere leerregio’s ervaringen verzameld en kennis opgehaald over de vijf volgende bouwstenen: bekostiging, financiering, inwonersparticipatie, lerend vermogen, de behoeften van kwetsbare groepen en samenwerking. Het RIVM heeft daarnaast een begin gemaakt met een gedragen kernset van indicatoren om de trends binnen de beweging JZOJP in kaart te brengen. Informatie en voortgang van de evaluatie zijn te vinden op de website van het RIVM (https://www.rivm.nl/zorg/organisatie-van-zorg/lerende-evaluatie-juiste-zorg-op-juiste-plek).
ZonMw gaat met een kennissynthese de geleerde lessen en resultaten van regionale initiatieven ophalen. Daarnaast heeft HealthKIC een NWA-aanvraag gedaan om onderzoek te doen naar de werking van het kavelmodel. Ook worden de JZOJP-subsidieregeling en het programma Samen Regionaal Sterk gemonitord. Tussentijdse resultaten van Samen regionaal Sterk zijn te vinden op: https://regioplus.nl/over-regioplus/publicaties/. In de voortgangsrapportage van JZOJP over het jaar 2021 wordt u nader geïnformeerd over de tussentijdse resultaten van de JZOJP-subsidieregeling en de voortgang met betrekking tot het kavelmodel.
Vraag 588
Hoeveel budget gaat naar medische preventie en hoeveel naar leefstijlpreventie?
Antwoord:
Voor de medische preventie zijn de volgende budgetten beschikbaar:
– Bevolkingsonderzoeken € 208,7 miljoen
– Vaccinaties € 190,7 miljoen
Voor leefstijlpreventie is beschikbaar:
– Preventie van schadelijk middelengebruik € 17,8 miljoen
– Gezonde leefstijl en gezond gewicht € 19,2 miljoen
– Letselpreventie € 4,5 miljoen
– Bevordering van de seksuele gezondheid € 63,0 miljoen
– Opdrachten Gezondheidsbevordering € 4,3 miljoen
Zie ook Tabel 8 Tabel Budgettaire gevolgen van beleid artikel 1 op pagina 34.
Vraag 589
Zijn extra financiële middelen gereserveerd in 2022 en structureel voor de door het RIVM geïnventariseerde nieuwe maatregelen, zoals de vier prijsmaatregelen (btw-vrijstelling voor Schijf van Vijf producten, een suikertaks, true pricing en belasting op ultra-bewerkt voedsel), een wettelijke verplichting tot herformulering, en een marketingverbod voor ongezonde voeding, om de ambities uit het Nationaal Preventieakkoord te halen? Zo ja, kunt u hier een overzicht van sturen? Zo nee, waarom niet?
Antwoord:
Nee. Er zijn geen extra middelen vrijgekomen naar aanleiding van het RIVM rapport. Deze keuzes zijn voor een volgend kabinet.
Vraag 590
Hoeveel budget is in 2022 en de komende jaren gereserveerd voor het Programma Gezonde Groene Leefomgeving (PGGL) en kunt u inzichtelijk maken hoeveel van dit budget gereserveerd is voor het realiseren van een gezonde voedselomgeving?
Antwoord:
Voor het Programma Gezonde Groene Leefomgeving (PGGL) is van 1 juli 2021 tot en met 1 juli 2022 € 1,35 miljoen gereserveerd. Hiervoor wordt een programma ingericht met zowel inhoudelijke lijnen als een programma-organisatie en uiteindelijk een programmaplan, waarbij de brief aan de Tweede Kamer (Kamerstukken 32 793, nr. 549) met de actielijnen leidend is. De kosten voor de hierop volgende jaren (tweede helft) 2022 tot en met 2026 worden op dit moment- in samenwerking met het Ministerie van LNV – in kaart gebracht. Los van het PGGL wordt o.a. via het Voedingscentrum en de JOGG-aanpak ongeveer € 3,1 miljoen geïnvesteerd in een gezondere voedselomgeving, zoals in schoolkantines, ziekenhuizen en sportkantines.
Vraag 591
Hoeveel geld gaat nu naar innovatie in de zorg om deze sector toekomstbestendig te maken?
Antwoord:
In principe is het aan zorginstellingen zelf om te investeren in innovatie. Een eenduidig overzicht van subsidies en opdrachten voor innovatie in de VWS-begroting is niet te geven omdat innovatie onderdeel is van grotere programma’s of initiatieven. Op de VWS-begroting is voor het Programma Innovatie en Subsidie in 2022 € 19 miljoen beschikbaar voor subsidies en opdrachten in 2022 (in 2023 en de jaren daarna is dat € 6 miljoen) en voor de Stimuleringsregeling e-health thuis is in 2022 € 12,3 miljoen beschikbaar. Voor de subsidieregeling JZOJP van ZonMw is in 2022 € 4,3 miljoen beschikbaar voor het vervangen, voorkomen en verplaatsen van zorg waarbij innovatie een belangrijke rol speelt.
Vraag 592
Hoeveel geld geven landen om ons heen, met een vergelijkbare hoogte aan publieke zorguitgaven, uit aan onderzoek voor innovatie in de zorg?
Antwoord:
Dat is mij niet bekend.
Vraag 593
Kunt u een overzicht geven van het beleid en de initiatieven om de sociaaleconomische gezondheidsverschillen aan te pakken?
Antwoord:
Het verkleinen van gezondheidsachterstanden is een van de vier prioritaire thema’s in de Landelijke nota gezondheidsbeleid (LNG). In de LNG is onder andere de volgende ambitie geformuleerd met betrekking tot het verkleinen van gezondheidsachterstanden: «In 2024 is de levensverwachting van mensen met een lage SES toegenomen en het aantal jaren in goed ervaren gezondheid voor mensen met een lage én een hoge SES toegenomen.». Naar aanleiding van het RVS rapport «Een eerlijke kans op gezond leven» zijn we aan de slag met de aanbevelingen die daarin staan om de gezondheidsverschillen aan te pakken. Zo is er onder andere een interdepartementale stuurgroep gestart met het thema. Daarnaast loopt er een aantal programma’s dat bijdraagt aan het behalen van deze ambitie:
Instellingssubsidie Pharos
We subsidiëren Pharos, dat als expertisecentrum gericht is op terugdringen van gezondheidsverschillen. Pharos ontwikkelt en verspreidt kennis en handreikingen. Daarnaast is Pharos op tal van thema’s actief om bij te dragen aan het terugdringen van gezondheidsverschillen. Denk onder andere aan inzet op gezondheidsvaardigheden, bereiken en betrekken van kwetsbare doelgroepen, Kansrijke Start en GIDS.
Kansrijke Start:
Het is bewezen effectief de aanpak van gezondheidsachterstanden preventief en vroegtijdig te startten, bij voorkeur in de eerste 1.000 dagen van het leven. Het programma Kansrijke Start helpt gemeenten om beleid in te richten dat de gezondheid van jongeren en zwangeren bevordert, zeker waar dit vanuit de omgeving niet vanzelfsprekend is. Het programma richt zich op de verbinding tussen het medisch en het sociaal domein rondom cognitieve ontwikkeling en de relatie tussen ouders en kind.
Nationaal Preventieakkoord:
Roken, overgewicht en problematisch alcoholgebruik zijn belangrijke leefstijlfactoren die gezondheidsachterstanden veroorzaken. Via het nationaal preventieakkoord, dat in november 2018 door de Staatssecretaris van VWS is gesloten met ruim 70 partijen, wordt hier op ingezet. Gemeenten besteden extra aandacht aan de wijken met de grootste gezondheidsachterstanden. Dat gebeurt met de inzet van een lokale aanpak en bindende afspraken met partners in lokale of regionale preventieakkoorden.
Gezond in de stad (GIDS) en Programma Sociaal Domein:
Programma’s als het stimuleringsprogramma Gezond in de Stad (GIDS) (uitgevoerd door Pharos en Platform 31) en traject 5 «Wegwerken gezondheidsverschillen» van het Programma Sociaal Domein werken vanuit een adaptieve aanpak. GIDS helpt 150 gemeenten bij het versterken van hun lokale aanpak van gezondheidsachterstanden door ze te voorzien van actuele (inter)nationale kennis, goede voorbeelden en advies over een domeinoverstijgende aanpak. Het Programma Sociaal Domein ondersteunt 14 gemeenten met een leer- en verandertraject bij het ontwikkelen van een gezamenlijke aanpak voor het sociaal, gezondheids-, medisch en ruimtelijk domein.
Vraag 594
Wat is de trade-off (uitgedrukt in geld) tussen enerzijds investeringen in innovatie in de zorg en anderzijds de kostenbesparingen die hiermee gepaard gaan?
Antwoord:
In het verleden zijn hier diverse onderzoeken naar gedaan. Het meest recent is het rapport van SIRM Substantieel potentieel: Schatting van de potentiële opbrengst van substitutie van zorg en inventarisatie van de benodigde voorwaarden98. De conclusie uit dit rapport (en andere rapporten) is dat er op lange termijn een groot potentieel is voor digitale zorg en de goede verankering van digitale technieken in het zorgproces, maar dat dit sterk afhankelijk is van de context. Dat maakt het moeilijk een concreet besparingscijfer aan te koppelen.
Dat vereist een forse investering in randvoorwaarden (zoals ICT, personeel en het veranderen van organisatieprocessen). In de praktijk zullen de opbrengsten per regio en organisatie sterk kunnen verschillen. Immers, als zorgorganisaties alleen nieuwe technologie inkopen, zonder hun processen aan te passen, dan worden de potentiële besparingen niet behaald, terwijl de zorg duurder wordt.
In het rapport wordt voor de komende vier jaar op basis van bovengenoemde afhankelijkheden een besparingspotentieel van het totaal aan veranderingen (dus niet alleen digitaal, maar ook het substitueren over de domeinen heen) van € 250 miljoen geschetst. Op de langere termijn kunnen deze opbrengsten toenemen.
Vraag 595
In het kader van preventie, wat zijn de kosten en de baten van het opzetten van longkankerscreenings (met als kosten, het opzetten van de screenings. Met als baten, de gezondheidswinst, zowel financieel als in levens)?
Antwoord:
Op 24 juni 2021 verleende de Staatssecretaris van VWS een vergunning aan het Erasmus MC voor de «4-IN-THE-LUNG-RUN’studie. Dit proefbevolkingsonderzoek richt zich op de uitkomsten van jaarlijks of tweejaarlijks screenen van zware rokers. De vergunning loopt tot 1 september 2026. De uitkomsten van dit onderzoek zijn van belang om te zijner tijd een schatting te kunnen maken van de baten, in termen van gezondheidswinst, die een dergelijke screening zou kunnen opleveren. Afhankelijk van de resultaten van het onderzoek kan een toekomstig kabinet overwegen om het opzetten van een screening verder te verkennen. Daartoe horen onder meer de uitvoeringsconsequenties en de middelen die hiermee gemoeid zijn. Daarbij zal bepalend zijn welke gezondheidswinst, in termen van gewonnen gezonde levensjaren, met een eventuele screening te halen is. De kosten van een dergelijke screening zijn in grote mate afhankelijk van hoe deze wordt ingericht, bijvoorbeeld of de screening jaarlijks of tweejaarlijks wordt aangeboden. In de tussentijd kiest dit kabinet ervoor om de aandacht te richten op het terugdringen van roken. Dat laat onverlet dat, door de ontwikkeling van het rookgedrag in Nederland over de afgelopen decennia en de vergrijzing, longkanker nog lange tijd een belangrijk gezondheidsprobleem zal zijn. Het is daarom van groot belang dat nu onderzoek wordt gedaan naar de mogelijkheden die screening, in welke vorm dan ook, eventueel biedt om de ziektelast van longkanker op termijn terug te dringen.
Vraag 596
Kan aangegeven worden, in het kader van goede zorg snel bij de patiënt, hoe ingezet wordt op het snel beschikbaar maken van een behandeling waar een preventieve werking vanuit gaat?
Antwoord:
Preventie en leefstijlgeneeskunde vormen een belangrijk onderdeel van de zorg. Vanuit het programma Preventie in het Zorgstelsel stimuleert VWS dat effectieve preventieve interventies en leefstijlbehandelingen bij patiënten en mensen met hoog op risico op ziekte, vanuit het curatieve domein worden aangeboden. Om deze zorg onderdeel te laten zijn van het basispakket is het belangrijk dat deze voldoet aan de pakketcriteria, waaronder het criterium «effectiviteit». Dit blijkt in de praktijk lastig aan te tonen. Daarom financiert VWS onderzoek naar de effectiviteit van deze interventies. Tevens is VWS in gesprek met het Zorginstituut Nederland en de Nederlandse Zorgautoriteit over de reikwijdte van de zorgplicht van zorgverzekeraars voor geïndiceerde en zorggerelateerde preventie (wat valt nu al onder basispakket) en de handvatten die geboden kunnen worden om kansrijke leefstijlinterventies bij risicogroepen en patiënten sneller vanuit het basispakket te kunnen vergoeden.
Vraag 597
Hoe beoordeelt het Zorginstituut Nederland behandelingen in relatie tot preventie?
Antwoord:
Het Zorginstituut oordeelt dat preventie onder de Zvw valt als het gaat om geïndiceerde preventie of zorggerelateerde preventie. Geïndiceerde preventie is erop gericht om ziekte te voorkomen bij een individu met een verhoogd risico op die ziekte. Hieronder vallen bijvoorbeeld leefstijlinterventies gericht op individuen, zoals de gecombineerde leefstijlinterventie bij mensen met overgewicht. Zorggerelateerde preventie voorkomt dat complicaties bij ziekte optreden of dat het ziektebeeld van een individu verergert. Onder zorggerelateerde preventie valt bijvoorbeeld de revalidatie na een hartinfarct. Het Zorginstituut beoordeelt geïndiceerde en zorggerelateerde preventie op dezelfde wijze als andere vormen van curatieve zorg. Dat betekent dat voldaan moet zijn aan de pakketcriteria om in aanmerking te komen voor vergoeding vanuit het basispakket. Dit geldt ook voor leefstijlgeneeskundige interventies.
Vraag 598
Uit welke elementen moet het beschreven «fundament onder het toekomstige preventiebeleid» bestaan?
Antwoord:
De volgende elementen zijn in de gesprekken die de Staatssecretaris van VWS heeft gevoerd met diverse partijen, veel genoemd voor een fundament onder toekomstig preventiebeleid:
1. landelijke gezondheidsdoelen die meerjarig perspectief bieden en op korte termijn richting geven. Zoals de doelen uit het Nationaal Preventieakkoord voor de leefstijlthema’s en de beweegnorm.
2. een wettelijke invulling van een plicht tot gezondheidsbevordering: verantwoordelijkheden en taken van onder meer gemeenten helder beleggen in de wet, met een regionale aanpak;
3. de regionale en lokale aanpak faciliteren vanuit het rijk;
4. geoormerkte en structurele financiering van preventiebeleid en de regionale samenwerking;
5. een kennisinfrastructuur van landelijke betekenis en regionale relevantie;
6. verminderen van gezondheidsachterstanden met een brede aanpak over domeinen heen;
7. meer aandacht voor gezondheidsbevordering en preventie door zorgprofessionals.
8. Een toelichting op deze elementen is te vinden in de brief Bouwstenen voor een fundament onder toekomstig preventiebeleid van 7 juli 2021 (Kamerstuk 32 793 nr. 558).
Vraag 599
In welke regionale initiatieven wordt naast De Juiste Zorg op de Juiste Plek (sturen op zorg) ook gestuurd op gezondheid?
Antwoord:
Regionaal werken steeds meer gemeenten en GGD's, zorgverzekeraars en/of zorgkantoren, zorgaanbieders, aanbieders van ondersteuning en welzijn en burger- en patiëntenorganisaties samen aan vernieuwing van de zorg vanuit de invalshoek gezondheid. Er zijn inmiddels talloze initiatieven die zich hierop richten. Deze zijn onder andere beschikbaar via de praktijkvoorbeelden op de website van de Juiste Zorg op de Juiste Plek (https://www.dejuistezorgopdejuisteplek.nl/praktijkvoorbeelden/).
Vraag 600
Welke invloed heeft covid op de levensverwachting? Wat was de trend in levensverwachting voordat het huidige coronavirus er was en wat is die voor de komende jaren?
Antwoord:
In 2020 is de levensverwachting iets gedaald ten opzichte van vorige jaren naar 79,7 jaar voor mannen en 83,1 jaar voor vrouwen. Gelet op de nieuwe golven van de pandemie in 2021 zal dit naar verwachting ook zichtbaar zijn in 2021. Voor de lange termijn verwacht het RIVM – op basis van de corona-inclusieve Volksgezondheid Toekomst Verkenning – dat de levensverwachting voor mannen en vrouwen samen zal stijgen naar 85,4 jaar in 2040 (https://www.volksgezondheidtoekomstverkenning.nl/c-vtv/gezondheid-sterfte-levensverwachting). In de VTV 2018 was dit 85,8 jaar in 2040 (Levensverwachting | Volksgezondheid Toekomst Verkenning (vtv2018.nl)). De trend blijft hiermee stijgend.
Vraag 601
Als patiënten voor hun inhaalzorg verder moeten reizen, krijgen zij dan reis- en/of verblijfkosten vergoed?
Antwoord:
Sinds de uitbraak van de COVID-19 pandemie zet het zorgpersoneel zich maximaal in om zorg onder hoge druk te kunnen leveren. Door de toename aan COVID-19 gerelateerde ziekenhuis opnamen werd de capaciteit van instellingen op de proef gesteld. Inmiddels zien we de druk op de ziekenhuizen afnemen. Geleidelijk aan wordt nu reguliere medisch specialistische zorg die ten tijde van de hoogtepunten van COVID-19 niet geleverd kon worden ingehaald.
Behandelaren informeren patiënten actief over de wachttijd voor hun uitgestelde behandeling en over de mogelijkheid tot zorgbemiddeling via de zorgverzekeraar. De zorgverzekeraar kan uitzoeken of een patiënt op en andere plek sneller kan worden geholpen. Dit is altijd een vrije keus voor de patiënt, dus iemand kan altijd terecht bij de instelling waar zij gewoonlijk zorg geleverd krijgen. Als iemand besluit om gebruik te maken van de optie om op een andere plek sneller te worden geholpen, dan worden de vervoerskosten in een aantal gevallen vergoed99. Deze gevallen zijn gespecificeerd in een aantal categorieën. Er is daarbij geen aparte categorie gecreëerd voor inhaalzorg vanwege COVID-19. Valt de zorg van de patiënt niet binnen één van de categorieën, dan kan er door zorgverzekeraars toch een uitzondering worden gemaakt als de afstand groot is of als de patiënt voor een langere tijd vervoer nodig heeft en daarmee binnen de hardheidsclausule valt. Patiënten moeten hierover contact opnemen met de zorgverzekeraar. Ook verblijfskosten kunnen in bepaalde gevallen vanuit het basispakket vergoed worden. Als een patiënt recht heeft op (vergoeding van) vervoer en hij heeft drie of meer achtereenvolgende dagen vervoer nodig, dan kan de zorgverzekeraar logeerkosten vergoeden.
Vraag 602
Wat zijn de knelpunten in de samenwerking tussen financiers van de zorg om de werkzaamheden in de verschillende domeinen (Zvw, Wlz, Jeugdwet en Wmo 2015) goed op elkaar af te stemmen? Wat wordt daaraan gedaan?
Antwoord:
De Discussienota Zorg voor de Toekomst100 beschrijft een aantal knelpunten in de samenwerking tussen financiers van de zorg om de werkzaamheden in de verschillende domeinen goed op elkaar af te stemmen. De Discussienota noemt versnippering, gebrek aan samenwerking, onduidelijkheid over of zelfs gebrek aan taken en verantwoordelijkheden. Ook het gebrek aan structurele middelen voor inzet op interventies of onderzoek naar effectieve interventies wordt genoemd. Regels en bekostiging kunnen samenwerking en investeringen in de weg staan, doordat de baten van een investering bij andere zorgpartijen terecht komen dan partijen die de investering hebben gedaan. De Discussienota Zorg voor de Toekomst noemt ook gegevensuitwisseling als een belangrijk thema waar nog grote stappen te zetten zijn. De Discussienota Zorg voor de Toekomst geeft bij alle genoemde knelpunten beleidsopties die die knelpunten aanpakken. Voor de in de Discussienota genoemde beleidsopties zijn veelal keuzes nodig waarvan ik gezegd heb dat het aan een volgend kabinet is om die te maken.
Vraag 603
Kunnen patiënten in de grensstreek naar de buurlanden voor inhaalzorg als zij daar eerder aan de beurt zijn? Wie bepaalt dat?
Antwoord:
Een actuele opgave in de gezondheidszorg is de inhaalzorg voor de patiënten die tijdens de verschillende golven van de pandemie te maken kregen met uitstel van hun behandeling. Daar wordt ketenbreed in de zorg nu hard aan gewerkt. In mijn brief van 1 oktober jl. heb ik uw Kamer geïnformeerd over de stand van zaken in de uitvoering van inhaalzorg en de monitor van de NZa m.b.t. de medisch specialistische zorg.101
Het is cliënten niet altijd duidelijk wat zij zelf kunnen doen om (sneller) toegang tot de zorg te krijgen. Het is van belang dat cliënten zich bij vragen over wachttijden of zorgbemiddeling melden bij hun behandelaar en/of zorgverzekeraar. In het geval dat de cliënt naar een zorgaanbieder wil in het buitenland en die aanbieder de zorg binnen de gewenste tijd kan bieden, is (gedeeltelijke) vergoeding van die zorg in beginsel mogelijk. Het gaat dan om geplande zorg waarvoor in het algemeen voorafgaande toestemming van de zorgverzekeraar nodig is. De cliënt doet er goed aan om zich bij de zorgverzekeraar te laten informeren over de toepasselijke polisvoorwaarden en EU-regelgeving, zodat hij niet voor (financiële) verrassingen komt te staan. Ter voorbereiding op dit gesprek kan de cliënt alle relevante informatie vinden op de website van het Nationaal Contactpunt grensoverschrijdende zorg.102
Vraag 604
Hoe wordt voorkomen dat patiënten voor hun uitgestelde zorg twee keer het eigen risico moeten betalen?
Antwoord:
Het is heel vervelend voor mensen als hun behandeling is uitgesteld door het afschalen van de reguliere zorg. Dit kan gevolgen hebben voor het eigen risico dat zij betalen. Patiënten betalen echter alleen voor zorg die zij daadwerkelijk hebben ontvangen. Zij betalen niet voor een behandeling die niet door is gegaan. Het kan gebeuren dat door uitstel van de behandeling het behandeltraject over de jaargrens getild wordt en het eigen risico over twee jaar aangesproken wordt. Wat daarvan de financiële consequenties zijn hangt af van allerlei individuele factoren. Voor mensen die hun eigen risico sowieso al vol maken, zoals veel chronisch zieken, zal het verlengen van een behandeltraject geen consequenties hebben voor hun eigen risico. Voor mensen die weinig andere zorgkosten hebben mogelijk wel. Als patiënten zowel in 2020 als in 2021 zorg hebben ontvangen, zullen zij in veel gevallen in beide jaren hun eigen risico aanspreken. Dat is voor deze groep patiënten niet anders dan voor andere patiënten die twee of meerdere jaren achter elkaar zorg ontvangen. Daarom acht ik het – naast uitvoeringstechnische uitdagingen – niet nodig om maatregelen te nemen om dit te voorkomen.
Vraag 605
Waarom wordt een aandacht besteedt aan geneesmiddelen tegen besmetting met het coronavirus, waarom is daar geen budget voor vrijgemaakt?
Antwoord:
Ik ga ervan uit dat u bedoelde te vragen waarom er geen aandacht wordt besteed aan geneesmiddelen tegen besmetting van het Coronavirus.
Er wordt wel aandacht besteed aan geneesmiddelen die werkzaam kunnen zijn tegen een besmetting met het Coronavirus. Sinds het begin van de pandemie heb ik ingezet op het beschikbaar stellen van behandelingen van COVID-19. Hiertoe heb ik budget vrijgemaakt en zorg ik, bij voorkeur via de gezamenlijke inkoopprocedures van de Europese Commissie dat de, vaak schaarse, geneesmiddelen beschikbaar komen voor Nederland.
Er zijn inmiddels drie raamwerkovereenkomsten gesloten waar Nederland op is aangesloten. Dit geeft de mogelijkheid tot aankoop van de behandeling zodra het middel bewezen werkzaam en veilig is. Via één van deze overeenkomsten heb ik ook een behandeling ingekocht, namelijk de antilichaambehandeling van fabrikant Roche. Dit middel wordt door de medisch specialisten ingezet bij de behandeling van COVID-19.
Daarnaast kunnen geneesmiddelen worden aangeschaft via noodaankopen. Volgend jaar kan dat voor maximaal € 5 miljoen.
Met de relevante beroepsgroepen is overleg over de behandelmogelijkheden en beschikbaarheid van de COVID-19 behandelingen. Dit is belangrijk omdat de beroepsgroep gaat over de daadwerkelijk inzet van deze middelen.
Vraag 606
In het kader van preventie; hoeveel zou een suikertaks, conform de suikertaks in Noorwegen, opleveren aan accijnzen en aan (indirecte) gezondheidswinst?
Antwoord:
Bij de beantwoording van deze vraag is aangenomen dat de vraag betrekking heeft op de belasting van niet alcoholische dranken en niet op de overige suikerrijke producten waarop Noorwegen een belasting heft (zoals chocolade en snoepgoed). Een inschatting van het extra effect van zo’n uitgebreidere suikerbelasting kan niet op korte termijn gemaakt worden.
Volgens het rapport «Suikertaks: een vergelijking tussen drie Europese landen»(RIVM, 2020) wordt in Noorwegen een verbruiksbelasting van € 0,30 per liter gehanteerd voor niet alcoholische dranken waaraan suiker of andere zoetstof is toegevoegd. Alternatieve tarieven voor bijvoorbeeld siropen worden hier buiten beschouwing gelaten.
In Nederland geldt een verbruiksbelasting van € 0,09 per liter voor alle niet-alcoholische dranken, inclusief niet-suikerhoudende dranken waaronder ook water. Een verhoging van het huidige tarief van € 0,09 naar € 0,30 per liter met uitzondering van de mineraalwaters zal zonder rekening te houden met gedragseffecten rond de € 500 miljoen per jaar opleveren. Dit komt bovenop de huidige belastingopbrengst van € 280 miljoen. Als rekening wordt gehouden met gedragseffecten kan de belastingopbrengst mogelijk aanmerkelijk lager uitkomen. Ook is geen rekening gehouden met de afwijkende btw-tarieven in Noorwegen ten opzichte van Nederland.
De (indirecte) gezondheidswinst van een belasting volgens Noors model is niet op korte termijn te geven. Als indicatie kan gekeken worden naar de doorrekening van de maatregel «bijzondere verbruiksbelasting op frisdrank van 30% per liter» in de Brede Maatschappelijke Heroverweging Naar een Duurzamer Voedselsysteem (Tenminste houdbaar tot: Bewegen naar een duurzaam voedselsysteem; 20 april 2020). Hierbij moet rekening gehouden worden met dat de aannames in deze berekening nog veel onzekerheden bevatten en de inschatting daarom ook onzeker is.
De indicatie van het gezondheidseffect van een dergelijke verbruiksbelasting is op termijn een daling van het aantal nieuwe patiënten met beroerten, coronaire hartziekten en diabetes type II met respectievelijk 3.000, 3.500 en 2.000 per jaar. Ook is op termijn een daling voorzien van het totaal aantal patiënten met overgewicht met 11.000 (volwassenen) en 8.000 (kinderen) en met obesitas met 11.000 (volwassenen) en 3.000 (kinderen).
Vraag 607
Welke initiatieven voor samenwerking op het gebied van inkoop binnen de zorg ondersteunt u?
Antwoord:
Ik ondersteun alle initiatieven van samenwerking op het gebied van inkoop die leiden tot betere zorg voor patiënten, zeker als het gaat om samenwerking tussen partijen die geen concurrenten zijn, zoals zorgverzekeraars en gemeenten. Zo stimuleren we vanuit het Programma Preventie in het Zorgstelsel de samenwerking tussen zorgverzekeraars en gemeenten bij verschillende preventieve interventies zoals de gecombineerde leefstijlinterventie voor mensen met overgewicht, de aanpak van overgewicht bij kinderen en valpreventie bij ouderen. Een ander voorbeeld van samenwerking tussen zorgverzekeraars en gemeenten is de collectieve zorgverzekering voor minima. Afspraken tussen concurrenten (dus bijvoorbeeld zorgverzekeraars onderling) moeten passen in de mededingingswetgeving; zorgverzekeraars mogen bijvoorbeeld geen prijsafspraken maken. Er is wel altijd samenwerking mogelijk op non-concurrentiële onderwerpen, bijvoorbeeld op het gebied van gegevensuitwisseling of administratie, zoals afspraken om een bepaald format van een inkoopformulier of contract te gebruiken.
Vraag 608
Bent u voornemens om op het gebied van inkoop binnen de zorg nieuwe samenwerkingsinitiatieven te stimuleren en te ondersteunen en daarmee kosten te besparen?
Antwoord:
Voor een toekomstbestendige inrichting van de zorg is het van belang dat het zorgaanbod beter aansluit bij wat mensen echt nodig hebben. Dat vraagt een intensivering van samenwerking tussen alle betrokken partijen. Dit geldt ook voor inkopende partijen, zowel binnen als tussen de sectoren en domeinen. In de Discussienota Zorg voor de Toekomst benadruk ik het belang hiervan en schets ik verschillende beleidsopties om deze samenwerking te verstevigen. In de Houtskoolschets Acute Zorg ga ik specifiek in op mogelijkheden om de inkoop van acute zorg effectiever te maken en in de Dialoognota Ouder Worden benoem ik opties om samenwerking in de zorg voor ouderen via de inkoop te stimuleren. Gezien de demissionaire status van het kabinet is nadere invulling van deze opties aan een nieuw kabinet. Voor een overzicht van lopende initiatieven verwijs ik naar mijn antwoord op vraag 607.
Vraag 609
Waarom is de passage over De Juiste Zorg op de Juiste Plek met daarin de doelstelling: «Missie 2: In 2030 wordt zorg 50% meer (of vaker) in de eigen leefomgeving (in plaats van in zorginstellingen) georganiseerd, samen met het netwerk rond mensen» die vorig jaar nog op pagina 14–16 van de begroting stond nu verplaatst naar bijlage 7 op pagina 321? Waarom antwoordde de Minister-President tijdens de Algemeen Politieke Beschouwingen in de richting van het lid Wilders (PVV) dat deze missie niet leidt tot de sluiting van ziekenhuizen en verpleeghuizen?
Antwoord:
Dit betreft één van de missies voor de maatschappelijke uitdaging gezondheid en zorg, zoals vastgesteld door het kabinet voor de topsector Life Sciences and Health. Deze missies geven richting aan de activiteiten van de Topsectoren in de komende jaren.
Hoewel de missies oorspronkelijk bedoeld zijn voor het Topsectorenbeleid, hebben ze betekenis voor het beleid van VWS in de volle breedte. Het verplaatsen van zorg naar de eigen leefomgeving komt bijvoorbeeld terug in het programma de Juiste Zorg op de Juiste Plek. De zorg verplaatsen naar thuis of dichtbij huis is echter geen doel op zich, gekeken wordt naar de individuele patiënt en waar en op welke wijze hij of zij het beste verzorgd en ondersteund kan worden. Dat is het uitgangspunt van de Juiste Zorg op de Juiste Plek. In het najaar van 2021 stelt het RIVM een indicatorenset vast waarmee de beweging JZOJP naast kwalitatief ook kwantitatief in beeld kan worden gebracht en gemonitord kan worden.
Het meer of vaker organiseren van zorg in de eigen leefomgeving is bovendien nodig om onze zorg toegankelijk te houden. De vergrijzing zet de zorg onder druk en dwingt ons om zorg en ondersteuning anders te organiseren. De vergrijzing is al ingezet, maar bereikt pas rond 2040 zijn hoogtepunt. Op dit moment heeft één op de zes inwoners de leeftijd van 65 jaar bereikt. In 2040 zal dit één op de vier inwoners zijn. We moeten daarom nu andere keuzes maken, zodat ook in de toekomst degenen die dat nodig hebben in een ziekenhuis of verpleeghuis terecht kunnen.
Vraag 610
Welke concrete afspraken zijn in de werkagenda ouderenhuisvesting gemaakt over wanneer iedere gemeente in Nederland uiterlijk een woonzorgvisie moet hebben ontwikkeld? Hoeveel gemeenten hebben deze nog niet?
Antwoord:
In de bestuurlijke afspraken is afgesproken dat medio 2021 elke gemeente een woonzorgvisie heeft. De Taskforce heeft in het voorjaar van 2021 opdracht gegeven aan SiRM/Finance Ideas om onderzoek te doen naar de aandacht voor wonen en zorg in gemeentelijke beleidsvisies. Het onderzoek laat zien dat het overgrote deel van alle gemeenten (346 van 352) een woonzorgvisie heeft. Dit onderzoek volgt op de eerdere nulmeting van juni 2020 van de Taskforce Wonen en Zorg waaruit bleek dat al wel veel gemeenten een woonzorganalyse hadden, maar slechts een derde een woonzorgvisie. De aandacht voor verschillende thema’s en de uitwerking daarvan in concrete doelen laten echter nog grote verschillen zien. De Taskforce gaat de komende maanden met de ambassadeurs in gesprek over de resultaten van het onderzoek. Ook bekijkt de Taskforce of het aan de hand hiervan gemeenten op maat kan helpen met het verbreden en verdiepen van de aandacht voor wonen en zorg en de vertaling naar concrete doelen en prestatieafspraken.
Vraag 611
Hoeveel geld komen gemeenten structureel tekort voor het uitvoeren van hun taken met betrekking tot de jeugdzorg?
Antwoord:
Eind 2020 is het onderzoek «stelsel in groei» opgeleverd waarin is gekeken naar het verschil tussen uitgaven en budget jeugd voor de jaren 2015–2019:
|
(in miljarden €)** |
2015 |
2016 |
2017 |
2018 |
2019 |
|---|---|---|---|---|---|
|
Budget gemeenten |
3,8 mld. |
3,7 mld. |
3,6 mld. |
3,7 mld. |
3,8 mld. |
|
Uitgaven gemeenten |
3,6 mld. |
3,8 mld. |
4,4/4,7 mld. |
4,9/5,2 mld. |
5,4/5,6 mld. |
|
Verschil (uitgaven MINUS budget) |
– 0,1/-0,2 mld. |
0,1/0,2 mld. |
0,9/1,1 mld. |
1,2/1,5 mld. |
1,6/1,8 mld. |
Het budget voor jeugdhulp is sinds 2019 onderdeel van de algemene uitkering van het gemeentefonds en valt daarmee onder de beleids- en bestedingsvrijheid van gemeenten. Als gevolg van de beleids- en bestedingsvrijheid is niet te zeggen welk deel van het totale gemeentefonds door gemeenten besteed zal worden aan jeugdhulp, net als dat ook niet vast te stellen is hoeveel en welke gemeenten een tekort hebben.
Vraag 612
Kunt u een overzicht geven van de structurele tekorten in de (volwassen) ggz? Hoeveel geld zou structureel extra nodig zijn om deze tekorten weg te werken?
Antwoord:
Ik begrijp uw vraag als een verzoek om in beeld te brengen welke financiële middelen benodigd zijn voor het oplossen van de problematiek van de te lange wachttijden in de ggz. Betreffende de wachttijden monitort de Nederlandse Zorgautoriteit (NZa) de gemiddelde wachttijden op landelijk en regionaal niveau. Uw Kamer is bij brief van 12 juli jl. geïnformeerd over de meest actuele cijfers met betrekking tot de wachttijden die door de NZa met mij zijn gedeeld (Kamerstuk 25 424, nr. 590). Ik heb de NZa gevraagd mij voor het einde van dit kalenderjaar nogmaals te voorzien van een actueel beeld.
De wachttijden zijn een hardnekkig probleem die door veel verschillende factoren worden veroorzaakt. Voorbeelden hiervan zijn behandelduur, behandelcapaciteit, matching van zorgvraag en zorgaanbod, maar ook de wijze van samenwerken tussen de betrokken partijen.
Daarnaast hebben ook andere aspecten invloed op de wachttijden, zoals de bekostiging in de ggz en het arbeidsmarktbeleid.
Met een brede beleidsinzet wordt gewerkt aan het aanpakken van de wachttijden. Over deze aanpak informeer ik uw Kamer regelmatig, zoals bij brief van 12 juli jl. De aanpak behelst onder meer de opzet van transfermechanismen, de inzet van versnellers in een aantal regio’s, versterkte inzet op zorgbemiddeling en gezamenlijk toezicht door IGJ en NZa. De nieuwe bekostiging ondersteunt dat zorgaanbieders en zorgverzekeraars gerichte (financiële) contractafspraken kunnen maken over de zorg voor ggz-cliënten met een complexe zorgvraag en/of een ernstige psychiatrische aandoening en dat zorgaanbieders een vergoeding op maat krijgen voor hun zorg. Ook dat helpt bij de aanpak van wachttijden.
VWS heeft reeds circa € 1 miljoen euro beschikbaar gesteld om landelijk versnellers in te zetten in regio’s waar de wachttijden het hoogst zijn. Een totaaloverzicht van benodigde middelen om de uitdagingen rondom wachtlijsten op te lossen is echter niet te geven.
Vraag 613
Wat is c.q. wordt er concreet gedaan om de ic-capaciteit (flexibel) te vergroten?
Antwoord:
Op verzoek van de toenmalig Minister van Medische Zorg heeft het Landelijk Netwerk Acute Zorg (LNAZ) in de zomer van 2020 het IC-opschalingsplan opgesteld. Het plan voorziet in een opschaling tot maximaal 1.700 IC-bedden en bijbehorende klinische verpleegbedden. VWS heeft hiervoor een subsidieregeling opengesteld.
Deze zomer heeft VWS aan het LNAZ verzocht om een evaluatie en actualisatie van het opschalingsplan op te stellen. In het kader van deze exercitie hebben de ROAZ-voorzitters bij het LNAZ aangeven dat er komend najaar voor een korte piekperiode maximaal 1.350 IC-bedden in Nederland beschikbaar kunnen worden gemaakt. Daarom heb ik het LNAZ gevraagd om te onderzoeken hoe we de beschikbare IC-capaciteit komend najaar optimaal kunnen inzetten en waar mogelijk extra flexibiliteit kunnen inbouwen.
Zo is opnieuw met Duitsland (Noordrijn Westfalen) afgesproken dat naar gelang de situatie in eigen land, beide landen de intentie hebben wederzijds IC-patiënten over te nemen wanneer één van de partijen tegen de grenzen aanloopt van het leveren van goede IC-zorg. Ook heb ik het LNAZ gevraagd te verkennen of de COVID-zorg ten tijde van een piekbelasting op de IC en in de kliniek anders ingericht kan worden. Bijvoorbeeld door concentratie van COVID-zorg op een beperkt aantal plekken die flexibel kunnen worden ingericht, naast de al bestaande capaciteit in de ziekenhuizen.
Vraag 614
Zijn er reeds verkenningen en onderzoeken gedaan naar een zorgstelsel zonder eigen risico? Zo ja, kunt u hier een overzicht van geven?
Antwoord:
Ja, in Zorgkeuzes in Kaart van het Centraal Planbureau103 zijn de gevolgen in kaart gebracht van zowel het afschaffen van het verplicht als het vrijwillig eigen risico. VWS heeft geen aanvullende verkenningen of onderzoeken hiernaar gedaan. Het (demissionaire) kabinet heeft er immers voor gekozen om het eigen risico te behouden en de hoogte van 2019 tot en met 2021 te bevriezen op 385 euro per jaar. Op verzoek van de Tweede Kamer wordt het eigen risico ook in 2022 gehandhaafd en bevroren op 385 euro per jaar (Kamerstukken II 2020/21, 25 295, nr. 1307).
Vraag 615
Welke inspanningen worden in 2022 gedaan om te zorgen voor «een prettige en veilige werkomgeving met veel aandacht voor een goede sfeer, flexibele werktijden, mogelijkheden voor ontwikkeling en tijd voor persoonlijk contact met cliënten en patiënten met een minimum aan ervaren regeldruk» in de zorg?
Antwoord:
Het behoud van medewerkers is één van de grootste uitdagingen waar de zorgsector voor staat. We hebben iedereen nodig om goede zorg te geven en kunnen blijven geven in de toekomst. Dit vraagt om goed werkgeverschap, met ruimte voor zeggenschap van zorgprofessionals. Daarnaast is onder meer aandacht nodig voor loopbaanontwikkeling en de balans tussen werk en privé. Hoe dit precies vorm krijgt in de praktijk, moet vooral door individuele werkgevers in gesprek met hun werknemers worden opgepakt. Het kabinet heeft hen de afgelopen jaren met het Actieprogramma Werken in de Zorg op verschillende manieren ondersteund hierbij. Deze inspanningen blijven naar de toekomst toe van belang. De precieze inhoud en vormgeving van een vervolg op het Actieprogramma Werken in de Zorg is aan een nieuw kabinet.
Vraag 616
Wanneer wordt de Nota naar aanleiding van verslag bij het wetsvoorstel Wet elektronische gegevensuitwisseling in de zorg (Wegiz) naar de Kamer gestuurd?
Antwoord:
U ontvangt de Nota naar aanleiding van het verslag bij de Wegiz binnen enkele weken samen met de geactualiseerde Meerjarenagenda Wegiz.
Vraag 617
Hoeveel van de € 5.472 miljoen die in 2021 is uitgegeven aan testcapaciteit is gegaan naar toegangstesten? Hoeveel is gegaan naar het testen bij klachten bij de GGD? Hoeveel naar het testen voor reizen?
Antwoord:
Er is in 2021 € 5.472 miljoen begroot. Hoeveel er daadwerkelijk wordt uitgegeven zal worden toegelicht in het jaarverslag over 2021. In onderstaande tabel is toegelicht welk bedrag voor welke post is begroot. De post Testen COVID-19 bevat zowel testen via de GGD bij klachten, maar bijvoorbeeld ook de aanschaf van zelftesten en laboratoriummaterialen.
Ten laste van de VWS-begroting zijn geen aparte uitgaven gedaan aan testen voor reizen, anders dan de laboratoriumkosten voor testen die via de GGD zijn afgenomen in het kader van reistesten. In de stand-van-zaken-brief van 14 september jl. (Kamerstukken 2020/2021, 25 295 nr. 1422) heb ik toegelicht dat tot 1 september er bij de GGD circa 264.000 reistesten zijn afgenomen. Dit heeft naar verwachting circa € 13,2 miljoen gekost, welke zijn opgenomen onder de post Testen COVID-19.
|
(x 1 miljoen euro) |
Begroot |
|---|---|
|
Testen COVID-19 |
3.812,8 |
|
Spoor 2a Toegangstesten |
753,5 |
|
Spoor 2b Werkgeverstesten |
544,5 |
|
Overig |
360,8 |
|
Totaal |
5.472 |
Vraag 618
Hoeveel van de € 753 miljoen die voor 2022 is begroot voor testcapaciteit is begroot voor toegangstesten? Hoeveel naar het testen bij klachten bij de GGD? Hoeveel naar het testen voor reizen?
Antwoord:
De € 753 miljoen die begroot is voor testen in 2022 is geheel bedoeld voor testen bij klachten bij de GGD. Er zijn geen middelen begroot voor toegangstesten of testen voor reizen.
Vraag 619
Hoeveel heeft de testcapaciteit in totaal gekost en hoeveel kost Testen voor Toegang?
Antwoord:
Er is voor 2021 € 5.472 miljoen begroot. Hoeveel er daadwerkelijk wordt uitgegeven zal worden toegelicht in het jaarverslag over 2021. In onderstaande tabel is toegelicht welk bedrag voor welke post is begroot. De post Testen COVID-19 bevat zowel testen via de GGD bij klachten, maar bijvoorbeeld ook de aanschaf van zelftesten en laboratoriummaterialen.
|
(x 1 miljoen euro) |
Begroot |
|---|---|
|
Testen COVID-19 |
3.812,8 |
|
Spoor 2a Toegangstesten |
753,5 |
|
Spoor 2b Werkgeverstesten |
544,5 |
|
Overig |
360,8 |
|
Totaal |
5.472 |
Vraag 620
Hier wordt alleen gesproken over overeenkomsten van de EU voor vaccins, hoe zit het met antivirale middelen? Kan aangegeven worden welke overeenkomsten de EU daarvoor heeft afgesloten? Kan aangegeven worden welke landen hiervoor bilateraal afspraken c.q. overeenkomsten hebben?
Antwoord:
De EU heeft vier (raamwerk-)overeenkomsten gesloten met betrekking tot antivirale middelen.
• In oktober 2020 heeft de Europese Commissie een overeenkomst gesloten met Gilead voor het middel remdesivir (Veklury).
• In maart 2021 heeft de Europese Commissie een raamwerkovereenkomst gesloten met Roche voor een antilichaambehandeling (casirivimab/imdevimab; REGN-COV2)
• In juli 2021 heeft de Europese Commissie een raamwerkovereenkomst gesloten met GSK voor een antilichaambehandeling (sotrovimab; VIR-7831)
• In september 2021 heeft de Europese Commissie een raamwerkovereenkomst gesloten met Eli Lilly voor een antilichaambehandeling (bamlanivimab/etesevimab).
• Ik heb geen inzage in bilaterale afspraken of overeenkomsten van andere landen. Dit type afspraken zijn in de regel vertrouwelijk.
Vraag 621
Conform de regeling herregistratie zijn er mensen in staat gesteld zich weer te registreren voor extra handen in de zorg, hoeveel waren dit er? Hoeveel zijn er daardoor de zorg weer ingestroomd? Loopt dit programma door in 2022?
Antwoord:
Doel van het tot nader order opschorten van de herregistratie-verplichting voor alle artikel 3 Wet BIG-beroepsbeoefenaren is het voorkomen dat in deze noodsituatie zorgverleners uit het BIG-register worden gehaald en daardoor hun bevoegdheden verliezen of in deze tijd worden belast met uitstelbare administratieve lasten. Ik heb sinds 17 maart 2020 geen inschrijvingen van zorgverleners in het BIG-register doorgehaald. Ik heb geen zicht op in hoeveel gevallen de BIG-registratie van de mensen bij Extra Handen voor de Zorg verlopen zou zijn zonder deze tijdelijke opschorting. Daarmee is er ook geen zicht op in hoeverre deze mensen door het tot nader order opschorten van de herregistratie weer de zorg zijn ingestroomd. Extra Handen voor de Zorg stopt per 31-12-2021. Over wanneer de herregistratie weer wordt opgestart, zal ik u dit najaar informeren.
Vraag 622
Conform de subsidieregeling coronabanen, sectorplan plus en Extra handen voor de zorg zijn mensen in staat gesteld zich (om) te scholen en de zorg in te gaan, hoeveel waren dit er? Hoeveel zijn er nog werkzaam in de zorg? Loopt dit programma nog door?
Antwoord:
In het eerste tijdvak van de subsidieregeling Coronabanen in de Zorg (COZO) zijn er in totaal 3740 coronabanen aangevraagd door 381 aanvragers. In het tweede tijdvak zijn er in totaal 4359 coronabanen aangevraagd door 387 aanvragers, waarvan 1789 voor een coronabaan in combinatie met een opleiding waarmee een mbo-certificaat behaald kan worden om daarmee duurzaam de zorg in te stromen. Zorgaanbieders waaraan subsidie is verleend kunnen tot en met 31 december 2021 coronabanen inzetten. De COZO wordt niet verlengd.
In de periode maart 2020 t/m augustus 2021 hebben in totaal ongeveer 29 duizend mensen zich aangemeld bij Extra Handen voor de Zorg. Van die 29,5 duizend aanmeldingen waren er 17,5 duizend inzetbaar. Daarvan zijn er ongeveer 15 duizend voorgesteld aan zorgorganisaties. Van die 15 duizend mensen die zijn voorgesteld, zijn er circa 6.300 mensen gestart bij een zorgorganisatie. Momenteel wordt onderzocht hoeveel van de mensen die zich hebben aangemeld bij EHvdZ duurzaam zijn gaan werken in de zorg. Dit zal naar verwachting in november bekend zijn. Doel van EHvdZ is het tijdelijk koppelen van beschikbare oud-zorgprofessionals aan zorgorganisaties in nood, het betreft een crisismaatregel. Wij hopen dat van het Extra Handen-initiatief een prikkel uitgaat om werkzaam te blijven in de zorg, maar dit is niet het doel. EHvdZ stopt per 31-12-2021.
Binnen de vier onder de subsidie SectorplanPlus vallende tijdvakken is voor ruim 650.000 zorgprofessionals een opleidingstraject aangevraagd. Deze opleidingstrajecten waren de eerste drie tijdvakken gericht op nieuwe instroom dan wel op nieuwe instroom gerichte opscholing. Met ingang van tijdvak vier zijn deze trajecten naast instroom ook gericht op behoud van zorgprofessionals. De looptijd van deze subsidie is 2017–2022. Voor een vervolg op dit instrument zijn als onderdeel van het breed pakket voor werken in de zorg dat op Prinsjesdag 2020 is gepresenteerd middelen gereserveerd. Het is aan het nieuwe kabinet om daar invulling aan te geven.
Vraag 623
Kunt u aangeven of rioolwateronderzoek alleen ingezet wordt voor het opsporen van het coronavirus, of ook voor het opsporen van infectieziekten in de bredere zin?
Antwoord:
VWS is aan het verkennen om het rioolwateronderzoek in de toekomst breder in te zetten.104 Rioolwater werd – voor SARS-CoV-2 – al gebruikt voor het monitoren van de verspreiding van ziekteverwekkers, zoals bacteriën die ongevoelig zijn voor antibiotica. Daarnaast kan rioolwater worden ingezet voor het meten van medicijn- en drugsresten, microplastics en bestrijdingsmiddelen. Rioolwater kan daardoor dienen als een graadmeter voor de volksgezondheid. Op dit moment is VWS in gesprek met het RIVM en de UvW (Unie van Waterschappen) om de mogelijkheden voor verbreding van rioolwateronderzoek, bijvoorbeeld voor de monitoring van andere infectieziekten, te verkennen. Daartoe voert het RIVM een literatuurstudie en een verkenning van de uitvoerbaarheid uit van de mogelijke toepassingen en de ethische aspecten van een verbreding. Dit gebeurt in samenwerking met de Stichting Toegepast Onderzoek Waterbeheer (STOWA), waterschappen, waterlaboratoria, en de UvW. Na de winter worden de eerste pilots uitgevoerd met kansrijke andere gezondheidsaspecten, die met behulp van rioolwater kunnen worden gemonitord. Deze pilots starten later dan eerder gemeld, namelijk na de winter van 2021 in plaats van na de zomer van 2021 in verband met de drukte rondom de coronacrisis.105 Na deze verkennende fase wordt besloten of en voor welke gezondheidsaspecten monitoring wordt ingezet.
Vraag 624
Wat wordt precies gefinancierd met het begrotingsartikel «voorbereiding van de Pallasreactor» en onder welke voorwaarden vindt deze financiering plaats?
Antwoord:
In het begrotingsartikel 2 Curatieve Zorg is voor 2022 een bedrag van € 35 miljoen gereserveerd voor de voorbereiding van de bouw van een reactor voor medische isotopen (Pallas). Mijn ambtsvoorganger heeft in haar brief aan de Kamer van 11 maart 2021 aangeven dat met de Stichting Pallas afspraken zijn gemaakt over kostenbeheersing en temporisering van activiteiten zodat er geen onomkeerbare stappen worden gezet, in afwachting van een kabinetsbeslissing aan het einde van het eerste kwartaal van 2022. In het kabinetsbesluit zullen dus verschillende scenario’s moeten worden gewogen, waarbij onder meer de kosten en voorzieningszekerheid een rol zullen spelen.
Vraag 625
Hoe verhouden de opgenomen bedragen over 2022 voor Pallas (€ 24.970.000) en SHINE (€ 5.000.000) zich tot de motie Dik-Faber106 over gelijke kansen bieden voor de productie van medische isotopen?
Antwoord:
In januari 2021 heeft Minister van Ark een brief gestuurd aan SHINE, waarin zij heeft toegelicht dat de Nederlandse overheid zich zal inspannen voor een gelijk speelveld. Dit betekent dat partijen die een bijdrage kunnen leveren aan de voorzieningszekerheid van medische isotopen gelijke kansen krijgen om de markt te betreden. De spelers in de markt moeten kunnen concurreren met marktconforme prijzen. Leningen die van overheidswege verstrekt zijn mogen niet marktverstorend zijn, conform de staatssteunregels. Dit is te allen tijde een leidend principe. Hoewel Pallas en SHINE beide kunnen bijdragen aan de voorzieningszekerheid, is het goed om te benadrukken dat beide ook op belangrijke punten van elkaar verschillen. Zo verschillen beide initiatieven in de bijdrage die ze kunnen leveren aan de voorzieningszekerheid, de mate waarin de technologieën bewezen zijn en wat betreft de structurering van het bedrijf. De bijdragen die in de begroting zijn opgenomen, zijn daarmee ook niet één op één vergelijkbaar. Er is sprake van een verschillende financieringsrelatie. Dit doet niets af aan het bovenstaande principe van gelijk speelveld. SHINE is een Amerikaans initiatief dat in de VS door de Amerikaanse overheid is ondersteund en private investeerders heeft aangetrokken. Het ontwikkelt een nog experimentele technologie, die naar verwachting in een deel van de behoefte aan medische isotopen kan voorzien. Het bedrag van € 5.000.000 in 2021 en 2022, dat als lening aan SHINE wordt verstrekt, is bedoeld ter ondersteuning van die private investering. Het dient als matching van de gezamenlijke bijdrage van de investerings- en ontwikkelmaatschappij voor Noord-Nederland en de Provincie Groningen van € 10 miljoen in hoogwaardige werkgelegenheid in Noord-Nederland. De € 35 miljoen die in 2022 is gereserveerd voor Pallas, is bedoeld voor de voorbereiding van de bouw van een nieuwe reactor in afwachting van een kabinetsbeslissing aan het einde van het eerste kwartaal van 2022. Europese studies wijzen uit dat een nieuwe Europese reactor nodig blijft om aan de behoefte naar medische isotopen te voldoen. Uw Kamer is op 14 oktober geïnformeerd over de Europese studie over toekomstige beschikbaarheid van medische isotopen die is uitgevoerd door Technopolis. Als besloten wordt tot de bouw van een nieuwe reactor dan zal deze publiek gefinancierd worden, omdat private financiering van een reactor niet haalbaar is.
Vraag 626
Kunt u aangeven welk risico bestaat dat SHINE en/of andere mogelijk geïnteresseerde innovatieve marktpartijen als gevolg van deze (ogenschijnlijke) ongelijke financiële behandeling besluiten om (toch) niet in Nederland te investeren?
Antwoord:
De verschillende financiële behandeling volgt uit een verschillende financieringsrelatie. Als een Kabinet besluit tot de bouw van een nieuwe reactor dan zal de bouw publiek gefinancierd worden, omdat private financiering van een reactor niet haalbaar is.
Vraag 627
Indien het nieuwe kabinet in 2022 besluit om niet door te gaan met Pallas, welke kosten dan wel vrijgekomen middelen zou dit met zich meebrengen en op welke wijze is dit nu opgenomen in de begroting?
Antwoord:
De tot op heden aan Pallas verstrekte leningen niet kunnen worden terugbetaald. Mogelijk zullen er daarnaast middelen nodig zijn om de voorzieningszekerheid van medische isotopen op andere wijze zo goed mogelijk te borgen, waarbij opgemerkt moet worden dat de nu bekende nieuwe technologieën niet het volledige pallet aan medische isotopen kunnen produceren.
Vraag 628
Waarom gaat u nog steeds uit van een opschaling naar 1.700 ic-bedden, aangezien volgens een update van het opschalingsplan ic-capaciteit 1.700 bedden niet haalbaar is en de grens bij 1.350 bedden ligt en dat nog maar voor een periode van vier weken?
Antwoord:
Op verzoek van de toenmalig Minister voor Medische Zorg en Sport heeft het Landelijk Netwerk Acute Zorg (LNAZ) in de zomer van 2020 het IC-Opschalingsplan opgesteld. Het plan voorziet in een opschaling tot 1.700 IC-bedden met bijbehorende klinische bedden. Op basis van dit plan heeft VWS de Subsidieregeling opschaling curatieve zorg COVID-19 opgesteld voor de bekostiging van deze 1.700 IC-bedden en bijbehorende klinische bedden. Deze zomer heeft VWS aan het LNAZ verzocht om een evaluatie en actualisatie van het opschalingsplan op te stellen. In het kader van deze exercitie hebben de ROAZ-voorzitters bij het LNAZ aangeven dat er voor een korte piekperiode maximaal 1.350 IC-bedden in Nederland beschikbaar kunnen worden gemaakt. Ik heb het LNAZ daarom gevraagd om te onderzoeken of en hoe we de beschikbare IC-capaciteit optimaal kunnen inzetten en waar mogelijk extra flexibiliteit kunnen inbouwen.
Vraag 629
Hoeveel extra ic-verpleegkundigen zijn nodig voor opschaling naar 1.700 ic-bedden? Hoeveel extra ic-verpleegkundigen zijn er het afgelopen bij gekomen? Hoeveel extra ic-verpleegkundigen zijn nu in opleiding?
Antwoord:
Volgens het opschalingsplan van het Landelijk Netwerk Acute Zorg (LNAZ) zijn er zo’n 5.253 fte IC-verpleegkundigen nodig voor de opschaling naar 1.700 IC-bedden (uitgaande van een ratio verpleegkundige-patiënt van 1:2). Op 31 december 2020 waren er 3.782 fte (4.977 personen) IC-verpleegkundigen beschikbaar. Op basis van dit aantal zijn er 1.471 fte te vervullen plaatsen. Uitgaande van een ratio van 1:3 zijn er geen extra fte IC-verpleegkundigen nodig. Een ratio van 1:3 wordt alleen voor de duur van een maand wenselijk genoemd, vanwege de extreem hoge werkdruk die daarmee gepaard gaat.
In 2019 behaalden 339 IC-verpleegkundigen hun diploma, in 2020 waren dit er 360 en in 2021 zijn er tot augustus 2021 186 diploma’s IC-verpleegkunde behaald. In 2019 stroomden er 440 verpleegkundigen in de opleiding tot IC-verpleegkundige, in 2020 463 en in 2021 zijn er tot augustus 296 ingestroomd. In 2020 is ook vervroegd gestart met de opleiding Basis Acute Zorg (BAZ), omdat bij de acute zorg (IC, SEH, Ambulancezorg en Cardiac care) sprake is van grote personeelstekorten als gevolg van de toegenomen zorgvraag door de coronapandemie. De BAZ opleiding bevat de basis modules van het acute cluster. Na de BAZ opleiding kunnen verpleegkundigen verschillende taken uitvoeren op de afdelingen acute zorg en ook uitgewisseld worden binnen deze afdelingen. Tevens kun je de opleiding tot IC-verpleegkundige versneld doorlopen, omdat je de basis modules al behaald hebt. In 2020 zijn er 74 verpleegkundigen ingestroomd in de 6 maanden durende BAZ-opleiding. In 2021 zijn er tot augustus 190 verpleegkundigen ingestroomd.
Vraag 630
Wat is de reden voor de kasschuif van de middelen voor de ondersteuning van mantelzorgers en mensen met dementie?107 Hoe worden deze middelen in 2022 ingezet?
Antwoord:
Tijdens de begrotingsbehandeling van de begroting van 2021 is een amendement ingediend waarmee € 10 miljoen euro vrij is gemaakt voor de verdere ondersteuning van mantelzorgers en mensen met dementie in Nederland. Om deze middelen effectief te besteden en betrokken partijen meer tijd te geven om te komen tot goede besteding, is ervoor gekozen om de helft van deze middelen (€ 5 miljoen) door te schuiven naar 2022. Van de in 2022 beschikbare middelen wordt +/- 2 miljoen besteed middels een ZonMw programma om te komen tot versterking van het aanbod voor thuiswonende mensen met dementie. Daarnaast wordt er op verschillende manieren geïnvesteerd in een beter toegankelijk en passender aanbod voor mantelzorgers. € 2 miljoen wordt besteed aan een programma waarbij gemeenten lokaal experimenteren met het verbeteren van de toegang tot hun mantelzorgvoorzieningen & het bewerkstelligen van een mantelzorgverklaring. € 1 miljoen wordt besteed aan de landelijke uitrol van de mantelzorgtest, waarbij mantelzorgers snel en laagdrempelig worden doorgeleid naar ondersteuning bij hen in de buurt.
Vraag 631
In de begroting voor 2022 valt te lezen dat de voorbereidingen van de Pallasreactor in 2021 tot lagere kosten hebben geleid dan geraamd en dat deze kosten (€ 24.970.000) worden doorgeschoven naar de begroting 2022, wat is de oorzaak van deze onderbesteding?
Antwoord:
Toenmalig Minister voor Medische Zorg en Sport heeft in haar brief van 11 maart 2021 aangegeven dat ze met Pallas concrete en afdwingbare afspraken zou maken over kostenbeheersing en temporisering van activiteiten zodat er geen onomkeerbare stappen worden gezet, zolang een nieuw kabinet nog geen positieve beslissing over de bouw van de reactor heeft genomen. Deze afspraken hebben ervoor gezorgd dat Pallas in afwachting van een kabinetsbesluit aan het eind van het eerste kwartaal van 2022, minder heeft uitgegeven dan oorspronkelijk begroot.
Vraag 632
Hoe verhouden de in tabel 2 opgenomen bedragen over 2022 voor Pallas (€ 24.970.000) en SHINE (€ 5.000.000) zich tot de Kamerbreed aangenomen motie Dik-Faber108 over gelijke kansen bieden voor de productie van medische isotopen)?
Antwoord:
In januari 2021 heeft Minister van Ark een brief gestuurd aan SHINE, waarin zij heeft toegelicht dat de Nederlandse overheid zich zal inspannen voor een gelijk speelveld. Dit betekent dat partijen die een bijdrage kunnen leveren aan de voorzieningszekerheid van medische isotopen gelijke kansen krijgen om de markt te betreden. De spelers in de markt moeten kunnen concurreren met marktconforme prijzen. Leningen die van overheidswege verstrekt zijn mogen niet marktverstorend zijn, conform de staatssteunregels. Dit is te allen tijde een leidend principe. Hoewel Pallas en SHINE beide kunnen bijdragen aan de voorzieningszekerheid, is het goed om te benadrukken dat beide ook op belangrijke punten van elkaar verschillen. Zo verschillen beide initiatieven in de bijdrage die ze kunnen leveren aan de voorzieningszekerheid, de mate waarin de technologieën bewezen zijn en wat betreft de structurering van het bedrijf. De bijdragen die in de begroting zijn opgenomen, zijn daarmee ook niet één op één vergelijkbaar. Er is sprake van een verschillende financieringsrelatie. Dit doet niets af aan het bovenstaande principe van gelijk speelveld. SHINE is een Amerikaans initiatief dat in de VS door de Amerikaanse overheid is ondersteund en private investeerders heeft aangetrokken. Het ontwikkelt een nog experimentele technologie, die naar verwachting in een deel van de behoefte aan medische isotopen kan voorzien. Het bedrag van € 5.000.000 in 2021 en 2022, dat als lening aan SHINE wordt verstrekt, is bedoeld ter ondersteuning van die private investering. Het dient als matching van de gezamenlijke bijdrage van de investerings- en ontwikkelmaatschappij voor Noord-Nederland en de Provincie Groningen van € 10 miljoen in hoogwaardige werkgelegenheid in Noord-Nederland. De € 35 miljoen die in 2022 is gereserveerd voor Pallas, is bedoeld voor de voorbereiding van de bouw van een nieuwe reactor in afwachting van een kabinetsbeslissing aan het einde van het eerste kwartaal van 2022. Europese studies wijzen uit dat een nieuwe Europese reactor nodig blijft om aan de behoefte naar medische isotopen te voldoen. Als besloten wordt tot de bouw van een nieuwe reactor dan zal deze publiek gefinancierd worden, omdat private financiering van een reactor niet haalbaar is.
Vraag 633
Betekent de kamerbrede aangenomen motie Dik-Faber over gelijke kansen bieden voor de productie van medische isotopen dat overige (markt-)partijen die investeren in innovaties, toekomstbestendigheid en de voorzieningszekerheid van medische isotopen in ons land in gelijke mate als Pallas een beroep kunnen doen op overheidsfinanciering? Zo ja, in hoeverre is hiermee rekening gehouden in de begroting 2022? Zo nee, waarom niet?
Antwoord:
Het is primair aan private investeerders om deze investeringen te financieren. In het geval van Pallas is echter duidelijk geworden dat de beoogde private financiering van de reactor niet haalbaar is. Vanuit dat oogpunt heeft het kabinet besloten de financiering aan Pallas voort te zetten, waarbij er afspraken zijn gemaakt over kostenbeheersing en temporisering van activiteiten zodat er geen onomkeerbare stappen worden gezet, in afwachting van een definitief besluit aan het einde van het eerste kwartaal van 2022. Daarnaast is er incidentele dekking gevonden in de begroting van 2021 en 2022 voor een lening aan SHINE om zich in Nederland te vestigen, waarbij er sprake is van de matching van een lening van de NOM en de provincie Groningen vanwege een investering in hoogwaardige werkgelegenheid in Noord-Nederland.
Vraag 634
Kunt u aangeven hoe middelen voor ondersteuning van mantelzorg en mensen met dementie in 2022 worden ingezet?
Antwoord:
Van de in 2022 beschikbare middelen wordt +/- € 2 miljoen besteed middels een ZonMw programma om te komen tot versterking van het aanbod voor thuiswonende mensen met dementie. Daarnaast wordt er op verschillende manieren geïnvesteerd in een beter toegankelijk en passender aanbod voor mantelzorgers. € 2 miljoen wordt besteed aan een programma waarbij gemeenten lokaal experimenteren met het verbeteren van de toegang tot hun mantelzorgvoorzieningen & het bewerkstelligen van een mantelzorgverklaring. € 1 miljoen wordt besteed aan de landelijke uitrol van de mantelzorgtest, waarbij mantelzorgers snel en laagdrempelig worden doorgeleid naar ondersteuning bij hen in de buurt.
Vraag 635
Er wordt € 9 miljoen van de € 1,314 miljard ingezet voor de uitvoeringskosten van de hervormingsagenda Jeugd, is het mogelijk een specificatie van deze uitgaven te ontvangen in plaats van alleen de globale beschrijving zoals deze nu te lezen is?
Antwoord:
De nu voorziene onderdelen van de uitvoeringskosten staan in de begroting gespecificeerd. Nadere details zullen pas in een later stadium duidelijk worden.
Vraag 636
Voor de planontwikkelfase van de stimuleringsregeling Wonen en zorg wordt een revolverend fonds opgezet. Wat is de stand van zaken met betrekking tot dit fonds aangezien het nog niet gereed is?
Antwoord:
Er worden op dit moment gesprekken gevoerd met de Stichting Volkshuisvesting Nederland om te bezien of zij de rol van fondsbeheerder kunnen vervullen. Daarbij wordt mede gekeken naar de uitvoeringskosten en de verbinding met de Rijksdienst voor Ondernemend Nederland die de subsidie voor de initiatieffase en de borgstelling voor de bouw- en nafinancieringsfase uitvoert. Er wordt naar gestreefd voor 1 januari 2022 het revolveren van de middelen op structurele wijze te hebben geregeld.
Vraag 637
Kunt u aangeven waarom twee keer verschillende bedragen worden vrijgemaakt voor digitale oplossingen met betrekking tot covid-19?
Antwoord:
Voor de realisatie van digitale oplossingen die kunnen bijdragen aan de bestrijding van het Coronavirus is voor 2022 een incidenteel budget van € 23,04 miljoen beschikbaar. De middelen worden op diverse begrotingsartikelen ingezet en daarmee als afzonderlijke posten in de begroting verwerkt. Van de beschikbare middelen wordt € 15,67 miljoen ingezet voor de inhuur van extra personele capaciteit en € 5,3 miljoen voor het uitzetten van opdrachten op zorgbreed beleid. Voor 2022 zijn kosten voorzien voor de communicatie, doorontwikkeling en het beheer van genoemde digitale oplossingen, waaronder CoronaMelder, CoronaCheck en GGD Contact. Daarnaast worden het expertteam dat de GGD ondersteunt bij privacy en informatiebegeleiding n.a.v. het eerdere datalek en het «Red Team» gecontinueerd. Het «Red Team» is een aanpak om de digitale verdediging van een organisatie en van systemen te testen en daarmee de privacy en informatiebeveiliging te verbeteren.
Vraag 638
Hoe komt het dat het aandeel niet-juridisch verplichte uitgaven bij artikel 1 volksgezondheid zo laag is?
Antwoord:
Het lage aandeel van de niet-juridisch verplichte uitgaven bij artikel 1 volksgezondheid wordt veroorzaakt doordat een groot deel van de uitgaven al bestemd is voor de uitvoering van subsidieregelingen, de opdrachtverlening aan het RIVM, de NVWA en ZonMw en bestuurlijke afspraken die gemaakt zijn voor het Nationaal Preventieakkoord, Kansrijke Start, Nu niet zwanger en Onbedoelde zwangerschappen.
Voorts is op artikel 1 ter dekking van problematiek op de VWS-begroting, vooruitlopend op de jaarlijkse onderuitputting, een korting verwerkt van € 31,1 miljoen. Daarmee is beoogd om het budget op de VWS-begroting zo goed mogelijk te verdelen en gedurende het jaar minder onderuitputting op te laten treden.
Vraag 639
Wordt bij de SEA over «preventie, gezondheid en aanpak COVID-19» ook meegenomen welke lessen getrokken kunnen worden naar aanleiding van de coronacrisis op het gebied van preventie, gezonde leefstijl en een gezonde voedselomgeving?
Antwoord:
Ja, bij lerend evalueren is het doel van de evaluaties zowel verantwoording af te leggen en leerlessen in en met de praktijk op te doen. De COVID-19 crisis heeft het belang van een gezonde leefstijl, gezond voedingspatroon en voedselomgeving en preventie onderstreept.
Vraag 640
Wanneer worden de resultaten verwacht van het onderzoek van de Onderzoeksraad voor Veiligheid naar de aanpak van de coronacrisis door de Nederlandse overheid en andere betrokken partijen?
Antwoord:
Het is op dit moment nog niet bekend wanneer de Onderzoeksraad zijn eerste resultaten zal publiceren.
Vraag 641
Wanneer worden de resultaten verwacht van de evaluatie van de hoofdlijnenakkoorden in de curatieve zorg in 2021?
Antwoord:
Aan het einde van dit jaar verschijnt het rapport over de lerende evaluatie van de Hoofdlijnenakkoorden in de curatieve zorg. Dit is een evaluatie die in opdracht van VWS door het adviesbureau SiRM wordt uitgevoerd.
Vraag 642
Waarom is niet afgestapt van de 0% volumegroei voor de ziekenhuizen in 2022 uit het hoofdlijnenakkoord? Wat betekent 0% volumegroei voor de ziekenhuizen concreet? Hoeveel geld zouden ziekenhuizen extra beschikbaar hebben bij 1% volumegroei?
Antwoord:
In 2018 heb ik met partijen in de medisch specialistische zorg (MSZ) inhoudelijke afspraken gemaakt in combinatie met financiële afspraken over de maximale groei in de periode 2019–2022. De noodzaak tot kostenbeheersing is onveranderd aanwezig. Partijen zijn daarbij nog steeds goed voor hun handtekening. Met partijen van het Hoofdlijnenakkoord (HLA) MSZ monitoren en bespreken we periodiek de voortgang van de bestuurlijke afspraken.
De nul % volumegroei betekent concreet dat de MSZ sector als geheel in 2022 geen extra budget krijgt voor volumegroei. Dit is geen generiek percentage; het is aan zorgverzekeraars en ziekenhuizen om afspraken te maken. Daarbij kan het ene ziekenhuis meer of minder krijgen dan een ander ziekenhuis. Het macrokader MSZ stijgt wel met de beschikbare middelen voor loon- en prijsbijstellingen. Voor het vraagstuk van inhaalzorg verwijs ik u naar antwoord op vraag 444.
Het beschikbare macrokader van de MSZ is circa € 25 miljard. Als de beschikbare volumegroei 1% zou zijn, betekent dit voor de ziekenhuissector een extra beschikbaar bedrag van € 250 miljoen.
Vraag 643
In 2017 stelde het Centraal Planbureau naar aanleiding van zijn doorrekening van het regeerakkoord dat de rek uit de hoofdlijnenakkoorden was en dat een nieuw hoofdlijnenakkoord zou leiden tot kwaliteitsverlies, waarom werd voor de periode 2018–2022 dan toch een nieuw hoofdlijnenakkoord gesloten?
Antwoord:
Het Centraal Planbureau heeft in Keuzes in Kaart 2018–2021 duidelijk gemaakt dat een korting op zichzelf niet de doelmatigheid in de zorg verbetert en leidt tot minder zorg en/of kwaliteitsverlies. In de huidige hoofdlijnenakkoorden zijn naast financiële afspraken ook uitgebreide inhoudelijke afspraken met het zorgveld gemaakt. Hiermee werd beoogd de groei van uitgaven aan de curatieve zorg – met name de medisch specialistische zorg – af te remmen zonder dat hierdoor sprake is van kwaliteitsverlies. Belangrijk hierbij is de ingezette beweging naar de Juiste Zorg op de Juiste Plek, waarbij het voorkómen, verplaatsen en vervangen van zorg centraal staat. Daarom hanteerde het CPB in zijn doorrekeningen een maximum van 1%, maar gaf het CPB ook aan dat een verbetering mogelijk is als partijen erin slagen hierop gerichte afspraken te maken, bijvoorbeeld in het kader van een hoofdlijnenakkoord, en dat de door het CPB berekende besparing dan verder kan toenemen.
Vraag 644
Recentelijk stelde de Raad voor Volksgezondheid en Zorg in haar advies «Opnieuw akkoord» ook dat de rek eruit is voor een nieuw hoofdlijnenakkoord, is de regering voornemens opnieuw een hoofdlijnenakkoord te sluiten? Zo ja, waarom?
Antwoord:
De huidige hoofdlijnenakkoorden lopen nog door tot en met 2022. Het advies van de RVS wordt, net als de lerende evaluatie van de HLA’s die aan het einde van dit jaar wordt opgeleverd, meegenomen in de gedachtevorming over het afsluiten van (eventuele) nieuwe akkoorden. Besluitvorming over eventueel afsluiten van nieuwe hoofdlijnenakkoorden vanaf 2023 is aan het nieuwe kabinet.
Vraag 645
Kan een overzicht gegeven worden van alle beleidsdoorlichtingen van artikelen in de begroting over de afgelopen vier jaar en de komende vier jaar? Hoe past dit in de afspraken in het kader van de Comptabiliteitswet over de beleidsdoorlichtingen?
Antwoord:
Met de operatie Inzicht in Kwaliteit zijn Rijks breed stappen gezet in de ontwikkeling van de evaluatieagenda’s per departement. Zo ook door VWS met de introductie van de Strategische Evaluatieagenda (SEA). De thema’s zijn complexe beleidsvraagstukken op het brede terrein van VWS. De inhoud staat centraal en wordt niet begrensd door de begrotingsindeling van VWS. Anders dan bij de situatie van voor 2018 worden naast de betreffende uitgaven op de VWS-begroting ook – waar dat aan de orde is – de betreffende uitgaven die vallen onder het Budgettair Kader Zorg betrokken in de evaluatieonderzoeken. Hiermee is de reikwijdte van de SEA breder dan volgens de Comptabiliteitswet zou hoeven.
Qua opbouw van de SEA wordt per beleidsthema verwezen naar het meest recente uitgevoerde evaluatieonderzoek als ook 3 jaar voortuit gekeken. In feite is de opgenomen tabel in de begroting van VWS het overzicht waarnaar wordt gevraagd.
Vraag 646
Wanneer zal het IBO Ouderenzorg 2021–2022 worden afgerond en op welke manier wordt gevolg gegeven aan de resultaten?
Antwoord:
Het IBO ouderenzorg wordt naar verwachting in maart 2022 afgerond. Daarna zal de Minister van VWS een kabinetsreactie op het IBO rapport opstellen en naar de Tweede Kamer sturen. Uit de kabinetsreactie zal blijken wat het kabinet voor gevolg wil geven aan de resultaten.
Vraag 647
Wordt in het IBO Ouderenzorg 2021–2022 specifiek aandacht besteed aan mensen met dementie?
Antwoord:
Er wordt op voorhand in het IBO niet gekeken naar specifieke groepen. Tegelijkertijd zal een aanzienlijk deel van de mensen die nu en in de toekomst voor zorg vanuit de Wlz in aanmerking komt met dementie kampen. Als gekeken wordt naar de randvoorwaarden kan daar ook aandacht voor zijn.
Vraag 648
Hoe wordt in het IBO Ouderenzorg 2021–2022 invulling gegeven aan de aanbeveling van de commissie Toekomst zorg thuiswonende ouderen om nieuwe woonvormen, tussen het huis en verpleeghuis in, te realiseren?
Antwoord:
In het IBO worden beleidsopties onderzocht gericht op een houdbare ouderenzorg die met name zien op de eigen verantwoordelijkheid van ouderen en het verhogen van de toegangsgrens. De aanbevelingen van de commissie toekomst zorg thuiswonende ouderen worden naast beleidsopties uit andere trajecten als input voor het IBO ouderenzorg gebruikt. Daarbij wordt expliciet gekeken naar de randvoorwaarden om deze opties mogelijk te maken, zoals het zorgen voor voldoende passende woonzorgvormen.
Vraag 649
Kan de regering toelichten welke aanbevelingen in de loop van 2021–2022 zullen worden opgepakt naar aanleiding van de evaluatie goed bestuur?
Antwoord:
Momenteel voert een onafhankelijke klankbordgroep een overkoepelende analyse uit op de drie onderzoeken die in het kader van de evaluatie Goed Bestuur109 hebben plaatsgevonden. Ik verwacht de aanbevelingen van de klankbordgroep binnenkort. De verwachting is dat uw Kamer eind 2021 over de aanbevelingen en beleidsreactie nader wordt geïnformeerd. Gezien de demissionaire status van het kabinet wordt verdere besluitvorming overgelaten aan het volgende kabinet.
Vraag 650
Wat is de gemiddelde winstmarge van ziekenhuizen? Hoeveel en welke ziekenhuizen zijn of verwachten financiële problemen?
Antwoord:
Onderstaande tabel geeft een overzicht van de ontwikkeling van de totale bedrijfsopbrengsten en het resultaat van instellingen met minimaal tien werknemers in de medisch specialistische zorg in 2017, 2018 en 2019110.
|
Totale bedrijfsopbrengsten |
Resultaat |
|||||||
|---|---|---|---|---|---|---|---|---|
|
Bedragen in miljoen euro |
2016 |
2017 |
2018 |
2019* |
2016 |
2017 |
2018 |
2019* |
|
Universitair medische centra |
8.437 |
8.818 |
9.058 |
9.544 |
314 |
350 |
244 |
184 |
|
Algemene ziekenhuizen |
17.923 |
17.998 |
18.653 |
19.398 |
563 |
547 |
566 |
559 |
|
Categorale ziekenhuizen |
1.267 |
1.277 |
1.423 |
1.509 |
39 |
31 |
32 |
47 |
Bron: Statline tabel kerncijfers zorginstellingen.
Op basis hiervan zijn de gemiddelde winstmarges berekend:
|
Gemiddelde winstmarge |
||||
|---|---|---|---|---|
|
% |
2016 |
2017 |
2018 |
2019* |
|
Universitair medische centra |
3,7% |
4,0% |
2,7% |
1,9% |
|
Algemene ziekenhuizen |
3,1% |
3,0% |
3,0% |
2,9% |
|
Categorale ziekenhuizen |
3,1% |
2,4% |
2,3% |
3,1% |
In zijn algemeenheid kan ik geen uitspraken doen over ziekenhuizen die mogelijk in financiële problemen verkeren, dit is vertrouwelijke informatie. Elke (communicatie-)uiting hierover naar buiten, kan er voor zorgen dat de oplossingen voor herstel verder uit zicht raken. In het kader van het zogenaamde Early Warning System (EWS), hebben zorgverzekeraars hun eigen systemen uitgebreid en worden signalen sneller gedeeld met de Nederlandse Zorgautoriteit (NZa). In werkafspraken tussen de NZa, zorgverzekeraars en zorgkantoren is vastgelegd op welk moment zorgverzekeraars en zorgkantoren mogelijke risico’s in ieder geval moeten melden. Het EWS leunt daarnaast niet langer op informatie van zorgverzekeraars alleen. De NZa houdt zelf de financiële positie van zorgaanbieders scherper in de gaten dan voorheen, bijvoorbeeld door gebruik te maken van openbare informatie uit jaarrekeningen en media-analyses.
Tevens zijn in 2020 werkafspraken gemaakt tussen het Ministerie van VWS en de NZa, waarbij een uitwisseling van signalen plaatsvindt tussen de NZa en VWS over mogelijke risico’s op discontinuïteit. VWS wordt in een eerder stadium geïnformeerd over zorgaanbieders waarvan de dreigende discontinuïteit een grote maatschappelijke impact zou (kunnen) hebben. Dit brengt VWS in de positie om regie te nemen zodra partijen er onderling niet uit dreigen te komen en daarmee de continuïteit van zorg in gevaar komt. Niet met het doel om een zorgaanbieder koste wat kost overeind te houden, maar juist om te voorkomen dat een acuut faillissement leidt tot onverantwoorde risico’s voor de continuïteit, kwaliteit en veiligheid van de individuele patiënten-/cliëntenzorg.
Vraag 651
Door hoeveel deelnemers aan het Waarborgfonds voor de Zorgsector (WFZ) wordt gebruikt gemaakt van rentederivaten? Om welke rentederivaten gaat het hierbij?
Antwoord:
Ruim 30 WFZ-deelnemers maken momenteel nog gebruik van rentederivaten. Dit aantal laat een dalende tendens zien, waarbij de bedragen waar het om gaat ook afnemen. In de meeste gevallen gaat het om renteswaps. Een renteswap wordt voornamelijk ingezet om renterisico’s te beheersen of af te dekken.
WFZ-deelnemers behoeven voorafgaande toestemming voor het toepassen van rentederivaten vanwege de risico's die hieraan verbonden kunnen zijn. Het WFZ geeft deze toestemming, mits de derivaten geen onaanvaardbare risico’s bevatten.
Vraag 652
Waar is de inhaalcampagne HPV-vaccinatie à € 40 miljoen terug te zien op de begroting omdat onder subsidies-vaccinaties en/of RIVM vanaf 2022 geen stijging zichtbaar is die overeenkomt met een bedrag van € 40 miljoen?
Antwoord:
Het budget voor de inhaalcampagne HPV-vaccinatie is terug te vinden onder het instrument Bijdrage aan agentschappen: RIVM: Vaccinaties van Artikel 1 Volksgezondheid. Deze middelen zijn bij de voorjaarsbesluitvorming 2020 beschikbaar gesteld voor de periode 2021 tot en met 2024 en daarmee al in 2020 meerjarig verwerkt. Hierdoor is er geen stijging van € 40 miljoen zichtbaar ten opzichte van 2021. De stijging is wel zichtbaar als het jaar 2020 wordt vergeleken met 2022.
Vraag 653
Wat zijn de jaarlijks te verwachten kosten voor het invoeren van een rotavaccin voor alle pasgeborenen in Nederland?
Antwoord:
Er kan op dit moment alleen een grove schatting gegeven worden van de jaarlijkse kosten voor de mogelijke invoering van rotavirus vaccinatie. Op basis van een aantal aannames zou naar schatting ca. € 20 miljoen per jaar nodig zijn voor de vaccinatiekosten inclusief implementatiekosten.
Er is een aantal factoren die zorgen voor een marge van onzekerheid rondom deze schatting:
– De prijs van de vaccinatie is nog niet vast te stellen voordat een aanbestedingsprocedure is doorlopen. Er zijn twee verschillende vaccin-aanbieders in Nederland. In de besluitvorming ten aanzien van de implementatie van universele rotavaccinatie111 is benoemd dat dit afhankelijk is van een zodanige daling van de prijs dat rotavirus vaccinatie kosteneffectief kan worden ingevoerd. De Gezondheidsraad heeft in zijn advies een vaccinprijs van 50 euro per kind aangegeven als grens.112 Bij een dergelijke prijs zouden de vaccinatiekosten komen op € 7 à 8 miljoen per jaar (170.000 zuigelingen, deelname 90%).
– Overige kostenposten zijn ook nog niet volledig uitgekristalliseerd, zoals de vaststelling van de hoogte van het vaccinatie-tarief aan de uitvoerders (vergoeding per gezet vaccin) en de implementatiekosten voor bijvoorbeeld communicatie, e-learning en ICT, die nader in beeld gebracht zullen worden in het implementatieplan van het RIVM. Hier zijn wel schattingen van te geven op basis van eerdere trajecten en voorbespreking met het RIVM.
– Afhankelijk van het tarief per gezette vaccinatie voor de jeugdgezondheidszorg komt de vergoeding hiervoor op ca. € 6 à 9 miljoen, voor een vaccin met 2 of 3 doseringen (zie vraag 654).
– De overige implementatie- en uitvoeringskosten bedragen zullen naar verwachting jaarlijks € 1,5 à 2 miljoen bedragen.
Vraag 654
Wat is momenteel de prijs van het rotavaccin?
Antwoord:
Er zijn in Nederland twee orale vaccins beschikbaar tegen het Rotavirus: Rotarix en Rotateq. Als een kind wordt gevaccineerd met Rotarix dan zijn er 2 doseringen nodig; bij Rotateq gaat het om 3 doseringen. De apothekersinkoopprijs van het vaccin Rotarix is 63,83 euro per dosering (exclusief BTW), dus 127,66 euro per kind. Rotateq is niet verkrijgbaar op de private markt, daarom is er geen apothekersprijs bekend.
Als er wordt besloten om vaccinatie tegen het rotavirus op te nemen in het Rijksvaccinatieprogramma, dan zal het RIVM de opdracht krijgen de aanbesteding te starten. De vaccins worden vaak fors onder de apothekersinkoopprijs aangeboden, mits er concurrentie is. Dit besluit is aan het nieuwe kabinet.
Vraag 655
Is bekend of de prijs van het rotavaccin wel kosteneffectief is in andere landen binnen Europa?
Antwoord:
Er zijn studies, die aangeven dat rotavaccinatie in landen buiten Europa kosteneffectief is. Voor landen in Europa zijn de resultaten van dergelijke studies minder eenduidig. In Europa hebben nu 12 landen rotavaccinatie ingevoerd als algemene vaccinatie voor alle zuigelingen. België en Oostenrijk waren de eersten (in 2006 en 2007), in 2017 is het in Italië als laatste toegevoegd.113
Of vaccinatie in een bepaald land kosteneffectief is, is sterk afhankelijk van de vaccinprijs en daarnaast van de manier waarop het zorgstelsel en het vaccinatieprogramma is ingericht. Er is geen reden om aan te nemen dat de incidentie van (ernstige) infecties van rotavirus in Nederland sterk afwijkt van andere Europese landen.
Vaak wordt in Nederland voor preventieve interventies een grens van 20.000 euro per QALY (quality-adjusted life year, een gewonnen levensjaar in goede gezondheid) als referentiewaarde aangehouden. Voor rotavaccinatie heeft de Gezondheidsraad aangegeven dat deze grens bij vaccinatiekosten van 50 euro per kind bereikt wordt. Sommige andere landen zijn bereid meer te betalen per QALY. Uitgaande van de huidige marktprijs van de vaccins is invoering van algemene rotavaccinatie niet kosteneffectief (uitgaande van 20.000 euro per QALY). Zoals toegelicht bij vraag 654 zal een aanbesteding naar verwachting nog invloed hebben op de prijs.
Vraag 656
Hoeveel euro is in totaal voor 2021 en 2022 begroot voor onderzoek naar long covid?
Antwoord:
In 2021 en 2022 is voor onderzoek naar Long COVID € 5,38 miljoen beschikbaar. Dit geld is of wordt beschikbaar gesteld aan ZonMw en wordt vervolgens gebruikt voor onder andere het ontwikkelen van een multidisciplinaire richtlijn en nieuw en aanvullend onderzoek in het kader van het deelprogramma voor Long COVID.
Vraag 657
U heeft € 7,8 miljoen extra uitgetrokken voor onderzoek naar long covid, er is echter € 14 miljoen begroot, kunt u uitsplitsen hoe deze bedragen zich tot elkaar verhouden?
Antwoord:
Het klopt dat er € 7,8 miljoen beschikbaar is gesteld voor onderzoek naar Long COVID. Echter de € 14 miljoen waar u naar verwijst, betreft budget voor Innovatieve Behandelingen van COVID-19. Dit bedrag is vanuit 2021 naar latere jaren verschoven, zoals gemeld in de 9e incidentele suppletoire begroting. De € 14 miljoen is beschikbaar voor kansrijke behandelingen, en betreft niet alleen behandelingen voor langdurige klachten. Per abuis is de toelichting die wordt genoemd in tabel 2 en tabel 39 hier niet op aangepast.
Innovatieve behandelingen richten zich op 1) het vinden van behandelingen waarmee mensen beter en sneller herstellen van een COVID-19-besmetting en 2) behandelingen die COVID-19 kunnen voorkomen.
Vraag 658
Hoeveel euro is in 2022 beschikbaar voor lotgenoten contact bij long covid? Hoeveel euro is nodig om de versnippering tegen te gaan en lotgenotencontact meer te centraliseren zoals u aangeeft in uw brief aan de Kamer van 20 september jongstleden?114
Antwoord:
Zoals is toegelicht in de brief aan uw Kamer inzake de reactie op de petitie en het D66 10-puntenplan Long COVID wordt er met patiënten- en gehandicaptenorganisaties gesproken over de extra ondersteuning van mensen met Long COVID om versnippering tegen te gaan en lotgenotencontact meer te centraliseren115. De gesprekken zijn nog niet afgerond. Daarom kan ik op dit moment nog niet nader specificeren wat nodig is om het lotgenotencontact voor de Long COVID doelgroep vanuit één goed bereikbare plek te organiseren. Ik verwacht uw Kamer hier uiterlijk voor het einde van het jaar over te kunnen informeren.
Vraag 659
Wat is uw verklaring voor de afnemende levensverwachting?
Antwoord:
De levensverwachting wordt berekend met sterftekansen in een bepaald jaar. Doordat COVID-19 in 2020 veel sterfte heeft veroorzaakt, heeft dit invloed op de levensverwachting die is berekend voor het jaar 2020. Om die reden is de levensverwachting voor 2020 gedaald. In antwoord 600 ga ik in op de langere termijn trend.
Vraag 660
Wat zijn de gezondheidsgevolgen van het uitstellen van de inhaalcampagne HPV-vaccinatie naar 2022, hoeveel jongens en hoeveel meisjes zullen per 2022 worden gevaccineerd?
Antwoord:
Vanaf 2022 zullen naast meisjes ook jongens worden gevaccineerd tegen HPV. Daarnaast wordt de leeftijd waarop de vaccinatie wordt gegeven verlaagd naar het jaar waarin het kind 10 jaar wordt. Dit wordt gecombineerd met een grootschalige inhaalcampagne voor alle meisjes onder de 18 jaar die niet eerder zijn ingegaan op de uitnodiging en alle jongens onder de 18 jaar die niet eerder de mogelijkheid hebben gehad om zich te laten vaccineren. Deze inhaalcampagne wordt verspreid over twee jaren, respectievelijk in 2022 en 2023. Elk jaar worden er vijf jaarcohorten uitgenodigd, hoeveel jongens en meisjes er daadwerkelijk worden gevaccineerd hangt af van de opkomst. Het RIVM schat de opkomst op hoogstens 70%.
Door de leeftijdsverlaging te combineren met een inhaalcampagne voor alle kinderen tot 18 jaar is de verwachting dat door deze extra inhaalmogelijkheden de gezondheidsgevolgen van het uitstellen van de inhaalcampagne beperkt blijven.
Daarnaast blijft in het kader van «Verder met Vaccineren» onverminderd ingezet worden op het verhogen van de vaccinatiegraad, ook ten aanzien van de HPV-vaccinatie. En met resultaat: zoals gemeld in de Kamerbrief van 1 juli jl. heeft 63% van de meisjes geboren in 2006 zich op 14-jarige leeftijd – de leeftijd waarop de vaccinatiegraad wordt vastgesteld – laten vaccineren tegen HPV-gerelateerde kanker. Dit is een toename van 10 procentpunt ten opzichte van de vaccinatiegraad onder meisjes geboren in 2005, zoals een jaar eerder werd gemeld door het RIVM.
Vraag 661
Wat kost het om de HPV-vaccinatie aan te bieden tot 26 jaar, in lijn met het gezondheidsraadadvies?
Antwoord:
Op dit moment zijn de kosten voor de aanvullende HPV-vaccinatiecampagne voor jongvolwassenen van 18 tot en met 26 jaar nog niet bekend.
Vraag 662
Kunt u uiteenzetten welk percentage van de uitgaven binnen Artikel 1 voor niet-covid gerelateerde uitgaven juridisch verplicht is en kunt u dit uiteenzetten per subartikel?
Antwoord:
De uitgaven binnen Artikel 1 voor niet-covid gerelateerde uitgaven zijn voor alle subartikelen 100% juridisch verplicht.
Zie verder mijn antwoord op vraag 638.
Vraag 663
Wanneer is sprake van «te zwaar gewicht», wanneer is sprake van «overmatig drankgebruik», hoeveel mensen rookten in 2020 en hoe worden voorgaande kwalificaties gemeten?
Antwoord:
In 2020 was bijna de helft van de volwassenen te zwaar, dat wil zeggen dat zij een Body Mass Index (BMI) van >25 hadden. Onder overmatig drankgebruik verstaan we bij mannen een consumptie van 21 glazen alcohol of meer per week, bij vrouwen van 14 glazen of meer per week. In 2020 rookte 20,2% van de bevolking van 18 jaar en ouder. Deze leefstijlindicatoren worden gemeten via het vragenlijstonderzoek binnen de Gezondheidsenquête/Leefstijlmonitor van het CBS in samenwerking met het RIVM.
Vraag 664
Kan aangegeven worden wanneer de wetenschappelijke evaluatie van het voedselkeuzelogo gereed zal zijn?
Antwoord:
Nederland heeft in november 2019 gekozen voor het (internationale) voedselkeuzelogo Nutri-Score. Hierbij is aangegeven dat de achterliggende criteria moeten worden aangepast, zodat het logo beter in lijn is gebracht met de voedingsrichtlijnen.
Op dit moment wordt door de aan Nutri-Score deelnemende landen gewerkt aan de evaluatie van de achterliggende criteria. Hiertoe is een wetenschappelijk comité ingericht, waarin wetenschappers uit alle deelnemende landen participeren. De evaluatie is een omvangrijke exercitie en wordt stapsgewijs uitgevoerd. Suggesties vanuit de levensmiddelenindustrie, wetenschap en andere deskundigen worden beoordeeld en gewogen. De eerste resultaten van de evaluatie worden rond het eind van dit jaar verwacht. In Nederland zal de Gezondheidsraad een inhoudelijke reflectie doen op deze eerste resultaten en suggesties geven voor de verdere doorontwikkeling van Nutri-Score.
De wetenschappelijke beoordeling van de criteria van het logo is een continu proces, waarbij nieuwe (wetenschappelijke) inzichten voortdurend worden beoordeeld door het internationale wetenschappelijke comité.
Vraag 665
Er wordt in 2022 aanzienlijk minder geld uitgegeven aan subsidies voor ziektepreventie, is deze daling van € 425 miljoen voor 100% te verklaren door het feit dat er minder subsidies zullen zijn voor de bestrijding van covid-19? Zo nee, op welke subsidies wordt verder gekort?
Antwoord:
De daling van € 425 miljoen op het instrument subsidies ziektepreventie is inderdaad voor 100% te verklaren door het feit dat er op basis van huidige verwachtingen minder subsidies zullen zijn voor de bestrijding van covid-19.
Vraag 666
Is er de verwachting dat bij één van de subsidies uit ziektepreventie in 2022 niet het volledige bedrag zal worden uitgegeven?
Antwoord:
De budgetten voor ziektepreventie zijn bestemd voor de opschaling van IC-bedden (incidenteel in het kader van de bestrijding van COVID-19), de uitvoering van de subsidieregeling Publieke Gezondheid, de beleidsregels subsidiëring regionale centra prenatale screening en de Kaderregeling subsidies OCW, SZW en VWS. Voorts is op deze budgetten ter dekking van problematiek op de VWS-begroting, vooruitlopend op de jaarlijkse onderuitputting op het geheel van de VWS-begroting, een korting verwerkt van € 7,7 miljoen. Daarmee is beoogd om het budget op de VWS-begroting zo goed mogelijk te verdelen en het zo mogelijk te maken om extra middelen voor nieuw beleid in te zetten en gedurende het jaar minder onderuitputting op te laten treden.
Vraag 667
Waarom wordt in 2021 € 15 miljoen minder uitgegeven aan subsidies voor vaccinaties terwijl de doelgroep voor de griepvaccinatie wordt vergroot en andere vaccinaties op het punt staan toegevoegd te worden aan het rijksvaccinatieprogramma?
Antwoord:
De uitvoering van griep- en pneumokokkenvaccinatie bij de huisarts wordt via deze post van subsidies voor vaccinaties gefinancierd. De post bedraagt € 61,8 miljoen in 2020, € 70,9 miljoen in 2021 en bedraagt € 55,3 miljoen voor 2022. Er wordt dus in 2021 € 15 miljoen meer uitgegeven aan subsidies, niet minder.
De uiteindelijke daadwerkelijke kosten zijn rechtstreeks afhankelijk van de opkomst voor deze vaccinaties en zijn daarmee moeilijk te voorspellen. Voor 2021 zijn incidenteel extra middelen beschikbaar gesteld om een opkomst tot 75% op het griepvaccinatieprogramma te kunnen financieren. Besluitvorming over de uitgangspunten voor 2022 moet nog volgen.
Vraag 668
Welk bedrag moet op de begroting worden opgenomen om de deelnamegraad van de bevolkingsonderzoeken te vergroten?
Antwoord:
Ten eerste is het verhogen van de deelnamegraad van het bevolkingsonderzoek naar kanker geen doel op zich. Deelname aan een bevolkingsonderzoek is een vrije keuze, en de inspanningen zijn erop gericht cliënten de nodige handvatten te bieden om een goed geïnformeerde keuze hierover te maken. In dit kader buigt het RIVM zich op dit moment over de communicatie aan genodigden om te kijken of hiermee de doelgroep beter kan worden ondersteund in het maken van keuzes over deelname. Ook is er voortdurend aandacht voor mogelijkheden om de toegankelijkheid te verbeteren, zoals bijvoorbeeld het breder aanbieden van de zelfafnameset bij het bevolkingsonderzoek baarmoederhalskanker. Op dit moment speelt een gebrek aan financiële middelen hierbij geen rol. Het gaat met name om de juiste instrumenten in te zetten en de juiste informatie te verschaffen.
Vraag 669
Waarom wordt € 8 miljoen extra uitgegeven aan subsidies aan bevolkingsonderzoeken?
Antwoord:
De stijging van € 8 miljoen aan subsidies Bevolkingsonderzoeken wordt veroorzaakt door de invoering van de 13-weken echo per 1 september 2021. In 2021 zijn hiervoor maar voor 5 maanden middelen nodig. Vanaf 2022 zijn de middelen voor het volledige jaar begroot.
Vraag 670
Wat zijn de tijdelijke kosten om private partijen te vragen om bij te springen om de achterstanden bij het bevolkingsonderzoek voor borstkanker op te vangen zodat het screeningstermijn terug kan naar twee jaar totdat de problemen bij het rijkswege aanbieden van bevolkingsonderzoek zijn opgelost?
Antwoord:
Het RIVM heeft nauwkeurig onderzocht welke mogelijkheden er zijn om extra capaciteit te betrekken uit onder andere ziekenhuizen om de frequentie van screening op borstkanker zo hoog mogelijk te krijgen. In zijn brief van 2 september 2021 (Kamerstuk 32 793, nr. 564) schetst de Staatssecretaris van VWS wat de mogelijkheden zijn. Capaciteit die via detachering kan worden ingezet in die regio’s waar de screeningsorganisatie kampt met tekorten wordt zo veel mogelijk benut. Waar het gaat om uitbesteding van de screening zelf aan derde partijen blijkt dit niet realiseerbaar binnen een redelijke termijn. De kosten zijn hierbij niet de belemmering. De inspanningen die dit vergt van partijen zijn niet inpasbaar naast de grote opgave die er nu ligt om voor begin 2024 voldoende personeel te werven en op te leiden zodat vanaf dat moment vrouwen weer eens per twee jaar kunnen worden uitgenodigd.
Vraag 671
Wat is de verklaring dat in 2022 € 9 miljoen minder wordt uitgegeven aan gezondheidsbevordering dan in 2021, waarin zit dat verschil met name?
Antwoord:
Dit is het gevolg van de afloop van de middelen van het Nationaal Preventieakkoord in 2021.
Vraag 672
Waarom is ervoor gekozen om voor gezonde leefstijl en gezond gewicht alsmede opdrachten gezondheidsbevordering minder uit te geven dan in 2021?
Antwoord:
Dit is deels het gevolg van de afloop van de middelen van het Nationaal Preventieakkoord in 2021. Veel activiteiten zijn gefinancierd met tijdelijke middelen van het Nationaal Preventieakkoord.
Vraag 673
Hoeveel geld wordt over alle departementen besteed aan gezondheidsbevordering?
Antwoord:
Gezondheidsbevordering betekent bevorderen dat mensen zich gezonder gedragen, zodat de kans groter is dat zij langer leven in goede gezondheid. Dit kan door individueel gedrag van mensen te beïnvloeden met een gezonde leefstijl, maar ook door een gezonde leefomgeving te creëren. Bijvoorbeeld de woonomgeving, op het werk en op scholen. De bedragen die het Ministerie van VWS aan het bevorderen van een gezonde leefstijl besteed, zijn opgenomen in artikel 1.3 en artikel 6 van de begroting. Voor de gezonde leefomgeving werkt het Ministerie van VWS samen met andere departementen. De hiermee gemoeide budgetten zijn echter niet concreet toe te wijzen aan het thema «gezondheidsbevordering». In het antwoord op vraag 590 is aangegeven welke kosten gemoeid zijn met het Programma Gezonde Groene Leefomgeving dat samen met de Minister van LNV wordt voorbereid.
Vraag 674
Zijn er ook nog andere beleidsartikelen binnen de VWS begroting die betrekking hebben op gezondheidsbevordering of is dit beperkt tot artikel 1.3?
Antwoord:
Naast artikel 1.3 hebben ook uitgaven onder artikel 6, sport en bewegen, betrekking op gezondheidsbevordering.
Vraag 675
Is geld gereserveerd voor valpreventie bij ouderen en zo ja, hoeveel? Wordt rekening gehouden met een mogelijke toename van valincidenten door vergrijzing?
Antwoord:
Nee, hier zijn extra geen middelen voor gereserveerd. Op dit moment vergoedt een deel van de zorgverzekeraars vanuit aanvullende verzekeringen (deels) de deelname aan (erkende) valpreventieprogramma’s. Het zorginstituut (ZiNL) onderzoekt in hoeverre valpreventie gerekend kan worden tot verzekerde zorg. De Kamer is hierover geïnformeerd middels de voortgangsbrief van het programma Preventie in het Zorgstelsel (Kamerstuk 32 793, nr. 562). Het kennisinstituut Veiligheid.nl speelt een belangrijke rol bij kennisontwikkeling- en verspreiding over valpreventie. Ook ondersteunt zij lokale professionals bij de implementatie van effectieve aanpakken. Veiligheid.nl krijgt hier komend jaar instellingsubsidie voor (€ 643.000,00). Bij alle beleidsinzet wordt rekening gehouden met het toenemend aantal ouderen. Besluitvorming over extra inzet voor valpreventie is een beleids- en budgettaire keuze van het volgende kabinet.
Vraag 676
Kunt u in een overzicht aangegeven wat de totale uitgaven aan verschillende vaccinaties sinds 2010 geweest zijn en wat de verwachting is voor de uitgaven in de komende jaren? Hoe verhouden deze bedragen zich tot de € 95,4 miljoen en € 40 miljoen (pagina 46/43), € 55,3 miljoen (pagina 44/p41) en € 203,5 miljoen (pagina 145/143) die elders in de begroting genoemd staan met betrekking tot de inkoop en uitvoer van vaccinatieprogramma’s?
Antwoord:
Hieronder vindt u wat de totale uitgaven vanuit de VWS-begroting aan verschillende vaccinaties in de periode vanaf 2010 zijn geweest en wat de verwachting is voor de uitgaven in de komende jaren:
|
Jaar |
RVP |
Griep |
Pneumokokken |
|---|---|---|---|
|
2010 |
95,3 |
55,3 |
0,0 |
|
2011 |
105,7 |
58,8 |
0,0 |
|
2012 |
106,8 |
53,2 |
0,0 |
|
2013 |
94,9 |
54,4 |
0,0 |
|
2014 |
94,4 |
53,3 |
0,0 |
|
2015 |
95,0 |
50,1 |
0,0 |
|
2016 |
84,6 |
48,3 |
0,0 |
|
2017 |
84,4 |
47,8 |
0,0 |
|
2018 |
95,3 |
47,5 |
0,0 |
|
2019 |
100,8 |
57,0 |
6,0 |
|
2020 |
59,7 |
67,8 |
32,1 |
|
2021 |
88,6 |
87,6 |
36,5 |
|
2022 |
97.6 |
66,4 |
30,6 |
|
2023 |
98,4 |
67,6 |
33,7 |
|
2024 |
80.0 |
68,8 |
36,8 |
|
2025 |
79,9 |
70,1 |
36.8 |
|
2026 |
66,3 |
70,1 |
36.8 |
De fluctuatie van 2019 ten opzichte van 2020 wordt verklaard doordat de uitvoeringskosten voor het RVP (€ 31,8 miljoen) vanaf 2019 zijn overgeheveld naar het Gemeentefonds. Daarnaast hebben in 2019 vier aanvullende leeftijdscohorten een meningokokken ACWY-vaccinatie aangeboden gekregen (€ 34,3 miljoen).
De fluctuatie in de periode 2021 – 2026 heeft te maken met de inhaalcampagne HPV-vaccinatie waar in de voorjaarsbesluitvorming extra middelen voor beschikbaar zijn gesteld.
De toename van de griep in 2021 wordt veroorzaakt door de verwachte extra deelname van de griepvaccinatie gezien de hogere opkomst vorig griepseizoen.
De geraamde uitgaven voor de vaccinaties in 2022 bedragen in totaal € 194,6 miljoen. De bedragen van € 95,4 miljoen en € 40 miljoen (pagina 46/43), € 55,3 miljoen (pagina 44/p 41) tellen op tot € 190,7 miljoen. Het verschil van ca. € 4 miljoen wordt veroorzaakt, doordat ter dekking van problematiek op de VWS-begroting, vooruitlopend op de jaarlijkse onderuitputting, in de begroting een korting is verwerkt op diverse beleidsartikelen. Daarmee is beoogd om het budget op de VWS-begroting zo goed mogelijk te verdelen en in te zetten en gedurende het jaar minder onderuitputting op te laten treden.
De € 203,5 miljoen (pagina 145/143) die door het RIVM in de agentschapsparagraaf zijn opgenomen bestaat uit:
1. kosten voor aanschaf vaccins voor het RVP, de inhaalcampagne HPV, de griep en de pneumokokken € 99,1 miljoen;
2. kosten voor het zetten van de vaccinaties voor RVP-onderdeel Maternale kinkhoest116, de inhaalcampagne HPV, de griep en de pneumokokken € 64,0 miljoen;
3. Overige materiële kosten = diensten door derden (zoals opslag, handling en distributie) en verbruiksmaterialen) € 40,2 miljoen.
4. De onder 1 en 2 en het deel diensten door derden van de onder 3 opgenomen kosten zijn verwerkt in de tabel opgenomen uitgaven aan Vaccinaties. De kosten voor verbruiksmaterialen worden naar de verwachting van het RIVM gedekt uit andere opdrachten.
Vraag 677
Kunt u aangeven waarom het budget voor gezondheidsbeleid in 2022 lager is dan voorgaande jaren en blijft dalen tot en met 2026?
Antwoord:
De afname in het budget voor gezondheidsbeleid vanaf 2022 wordt vooral veroorzaakt door de instrumenten «RIVM: wettelijke taken en beleidsondersteuning zorgbreed» en «ZonMw: programmering».
Op Artikel 1 Volksgezondheid is de coördinatie van de opdrachtverlening aan het RIVM en ZonMw ondergebracht. Indien vanuit andere artikelen van de VWS-begroting of andere ministeries opdrachten aan het RIVM en ZonMw worden verstrekt, worden de daarbij behorende middelen voor de duur van de opdrachten overgeboekt naar Artikel 1. Door de tijdelijkheid van de opdrachten neemt het budget vanaf 2022 af. De verwachting is wel dat door het verstrekken van nieuwe opdrachten aan het RIVM en ZonMw deze budgetten weer zullen toenemen.
Vraag 678
Kunt u aangeven (op grond van tabel 8) waarom de bijdragen voor subsidies (regelingen) voor gezonde leefstijl en gezond gewicht in 2022 lager zijn dan in voorgaande jaren en blijven dalen tot en met 2026?
Antwoord:
De daling is het gevolg van de afloop van de beschikbare middelen voor het Nationaal Preventieakkoord.
Vraag 679
Er is nog een bedrag van € 665 miljoen aan opdrachten nog niet verplicht voor de bestrijding van covid-19, waar is dit bedrag voor bedoeld (graag met een onderverdeling)? In hoeverre is dit voldoende?
Antwoord:
In 2022 is het opdrachtenbudget voor COVID-19 ruim € 1,5 miljard. Dit bedrag is bedoeld voor de aanschaf van vaccins, de vaccinimplementatie, onderzoeken en het uitvoeren van testen en de uitvoering van het coronabeleid bij de GGD-GHOR. Het kabinet beziet op basis van de ontwikkeling van de epidemiologische situatie steeds of dit voldoende is.
Vraag 680
Wat is de stand van zaken met betrekking tot het creëren van een wettelijke mogelijkheid voor actieve levensbeëindiging bij kinderen in de leeftijd 1–12 jaar die ernstig en ondragelijk lijden?
Antwoord:
Het Ministerie van VWS is samen met het Ministerie van JenV bezig met het opstellen van een Regeling levensbeëindiging bij kinderen 1–12 jaar in samenspraak met experts en professionals uit de praktijk. Met deze regeling wordt voorzien in zorgvuldigheidseisen die een arts in acht dient te nemen bij de levensbeëindiging van een kind. Hiermee wordt beoogd om artsen meer juridische waarborgen te bieden en om de zorgvuldigheid en transparantie van het medisch handelen bij levensbeëindiging bij kinderen tussen 1 en 12 jaar beter te waarborgen. Dat is ook noodzakelijk ter bescherming van de belangen van de kinderen die het aangaat. De verwachting is dat in het einde van het jaar een schriftelijke consultatieronde plaatsvindt. In de eerste helft van 2022 zal de regeling mogelijk vastgesteld worden.
Vraag 681
Hoe kan het voor zorgverzekeraars aantrekkelijker worden gemaakt om meer in te zetten op preventie? Wat zijn daarbij de knelpunten en welke maatregelen zouden daaraan kunnen bijdragen?
Antwoord:
De huidige verantwoordelijkheid van zorgverzekeraars voor geïndiceerde en zorggerelateerde preventie moet worden verduidelijkt, zodat zorgverzekeraars meer comfort krijgen bij het investeren in preventieve (leefstijl)interventies vanuit de Zvw. Een verduidelijking zorgt er tevens voor dat de grens met selectieve preventie (waarvoor de gemeente verantwoordelijk is) helderder wordt. Om innovatie en experimenten met kansrijke (leefstijl)interventies op het snijvlak van selectieve en geïndiceerde preventie te stimuleren, verkent VWS in hoeverre het wenselijk en haalbaar is om zorgverzekeraars experimenteerruimte te geven bij het investeren in bepaalde vormen van (selectieve) preventie. Hierbij kijken we naar mogelijkheden binnen en buiten het kader van de Zvw. Zoals toegezegd in de brief van 7 juli 2021117 over de bouwstenen voor een fundament onder toekomstig preventiebeleid, wordt de Kamer hierover dit najaar geïnformeerd.
Vraag 682
Kunt u inzichtelijk maken waaraan de € 6 miljoen aan subsidie voor het programma Kansrijke Start wordt besteed en kunt u aangeven of dit voldoende is om de doelen van het programma, zijnde elk kind laten opgroeien in een gezonde omgeving, te behalen?
Antwoord:
Zie ook het antwoord op vraag 984.
In september 2018 lanceerde dit kabinet het actieprogramma Kansrijke Start vanuit de overtuiging dat ieder kind de best mogelijke start van zijn of haar leven verdient en de eerste 1.000 dagen cruciaal zijn voor een kans op een goede toekomst.
En vanuit de overtuiging dat je dit kan bereiken door gezinnen in kwetsbare situaties zo vroegtijdig mogelijk te signaleren en te ondersteunen door in te zetten op een sterke verbinding tussen het sociaal en medisch domein.
Inmiddels wordt er in 275 gemeenten gewerkt aan het versterken van de verbinding tussen het medisch en sociaal domein, door samen te werken in lokale coalities Kansrijke Start.
Voor het programma Kansrijke Start is voor 2022 € 7 miljoen extra beschikbaar gekomen (€ 6 miljoen op het instrument subsidies en € 1 miljoen op het instrument opdrachten). Deze middelen worden ingezet om het voortbestaan van de lokale coalities Kansrijke Start te borgen. Gemeenten krijgen hiervoor met deze middelen een extra financiële impuls in 2022. Daarnaast worden deze middelen besteed aan de borging van Nu Niet Zwanger (NNZ), in navolging op een toezegging van Staatssecretaris Blokhuis tijdens een AO Zwangerschap en geboorte (d.d. 10 december 2020). Gezien de goede resultaten en het brede draagvlak van NNZ is het voornemen om deze aanpak structureel te borgen bij gemeenten. Inzet is om de landelijke ondersteuning nog minstens 2 jaar voort te zetten en gemeenten deels tegemoet te komen in de kosten van de uitvoering van NNZ.
Ook is structureel budget gereserveerd voor de uitvoering van de prenatale huisbezoeken door de jeugdgezondheidszorg (€ 5,3 miljoen euro).
Het actieprogramma loopt in zijn huidige vorm eind 2021 af. De € 7 miljoen aan extra middelen zijn minimaal nodig om de inzet vanuit het actieprogramma in zijn huidige vorm te borgen. En dit betekent ook dat het actieprogramma in feite in 2022 nog zal doorlopen om dit te ondersteunen. Hoe de verdere inzet op het thema Kansrijke Start er in 2022 en latere jaren precies uit gaat zien is aan het volgende kabinet.
Vraag 683
Hoeveel gemeenten worden bediend met de € 2,2 miljoen beschikbare middelen voor preventie-activiteiten voor risicogroepen?
Antwoord:
De subsidieregeling preventiecoalities bestaat sinds 2017. Verzekeraars kunnen een aanvraag indienen voor een periode van ten hoogste drie jaar. Voorwaarde is dat één of meerdere gemeenten betrokken zijn. Zij konden dit doen tot 1 oktober 2021. Er zijn tot op heden 16 aanvragen toegekend, waarbij tenminste 70 gemeenten zijn betrokken. De coalitie kan zich richten op individuele gemeenten of op een samenwerkingsverband met meerdere gemeenten. Het gaat steeds vaker om een samenwerkingsverband dat zich richt op een groter geografisch gebied. Er zijn op dit moment nog meerdere subsidie-aanvragen in behandeling, dus het genoemde aantal preventiecoalities/aantal betrokken gemeenten neemt zeer waarschijnlijk nog toe.
De € 2,2 miljoen in 2022 wordt ingezet voor 7 nog lopende coalities en naar verwachting 5 nieuwe coalities. Zie voor meer informatie: Preventiecoalities | Loketgezondleven.nl
Vraag 684
Hoeveel van de € 105 miljoen beschikbaar gestelde middelen voor de NVWA gaat respectievelijk naar handhaving van de drank- en horecawet en de tabaks- en rookwarenwet en hoeveel fte aan personeel betreft dit?
Antwoord:
In 2022 heeft de NVWA circa € 8,4 miljoen euro beschikbaar voor het toezicht op de Tabaks- en rookwarenwet. Dit betreft circa 52 fte. Voor het toezicht op de Alcoholwet heeft de NVWA in 2022 circa € 1,5 miljoen euro beschikbaar. Dit betreft circa 9 fte.
Vraag 685
Op welke wijze wordt invulling gegeven aan de financiering van het Oncode Instituut vanaf 1 september 2022, het moment waarop de financiering van de eerste vijf-jaars periode afloopt?
Antwoord:
VWS financiert het Oncode Institute samen met KWF, de Ministeries van EZK en OCW en Health Holland. Momenteel vindt overleg plaats tussen Oncode Institute en de financierende partijen over de vervolgfinanciering vanaf september 2022. Deze vervolgfinanciering is afhankelijk van een evaluatie door een International Review Committee en de beoordeling van een nieuw strategisch plan door diezelfde International Review Committee. Dit zal plaatsvinden in februari 2022. De komende tijd zal VWS een besluit nemen over vervolgfinanciering in periode 2022–2027.
Vraag 686
Is er een verantwoording beschikbaar voor de aan gemeenten beschikbaar te stellen middelen voor het versnellen van de ambities uit het Nationaal Preventieakkoord?
Antwoord:
De gemeenten kunnen een beroep doen op de middelen via de Specifieke uitkering lokale preventieakkoorden en preventieaanpakken. Om aanspraak te maken op de middelen dient de aanvraag vergezeld te zijn van een positief advies van de kerngroep «Ondersteuningsprogramma Lokale Preventieakkoorden VNG» over het lokaal preventieakkoord. Dit advies krijgt de gemeente na een inhoudelijke toets van het lokaal preventieakkoord. Gemeenten melden vervolgens jaarlijks of en hoe zij het geld hebben besteed. Die verantwoording van de middelen geschiedt via de zogenaamde «Single information Single Audit (SiSa)-systematiek».
Vraag 687
Om een versnelling aan te brengen in het realiseren van de ambities uit het Nationaal Preventieakkoord is, in lijn met de sportakkoorden, besloten om ook voor de uitvoering van maatregelen uit lokale en regionale preventieakkoorden een bijdrage voor gemeenten beschikbaar te stellen, hoe wordt in dit kader de versnelling in het realiseren van de ambities gemonitord?
Antwoord:
Monitoring gebeurt tweeledig. In algemene zin gebeurt dit via een voortgangsrapportage over het Nationaal Preventieakkoord. Het RIVM stelt deze rapportage jaarlijks op waardoor er een duidelijk beeld komt van de behaalde ambities, ook over de lokale en regionale preventieakkoorden. Daarnaast worden de lokale preventieakkoorden ook nog specifiek gemonitord en geëvalueerd door het RIVM. Zo wordt er onder andere bijgehouden hoeveel akkoorden er zijn gesloten, wat de inhoud van die akkoorden is en hoe deze qua proces tot stand zijn gekomen. Een aantal akkoorden wordt ook gericht gevolgd via een lerende evaluatie.
Vraag 688
Er is € 10 miljoen beschikbaar voor gemeenten om de ambities uit het Nationaal Preventieakkoord te versnellen, welke maatregelen op het gebied van preventie worden genomen om de kans op dementie te verkleinen?
Antwoord:
Het Nationaal Preventieakkoord richt zich op de bestrijding van obesitas, roken en overmatig alcoholgebruik. Een gezonde leefstijl kan ook het risico op dementie verkleinen, maar het preventieakkoord richt zich niet specifiek op maatregelen ter preventie van dementie. Binnen het onlangs gestarte dementieonderzoeksprogramma (2021–2030) bij ZonMw is één van de werkpakketten specifiek gericht op preventie van dementie. Dit omvat zowel onderzoek als implementatie van onderzoeksresultaten. Daarnaast werkt het RIVM aan een dossier preventie van dementie binnen het thema «gezond en vitaal ouder worden».
Vraag 689
Kan een overzicht gegeven worden van de huidige landelijke vaccinatiegraad per vaccinatie in het huidige Rijksvaccinatieprogramma?
Antwoord:
Op 1 juli jl. heeft de Tweede Kamer de Voortgangsbrief «Verder met Vaccineren» ontvangen. Aan de hand van het Vaccinatiegraadrapport 2020 van het RIVM is de Kamer geïnformeerd over de voortgang en de laatste ontwikkelingen met betrekking tot de vaccinatiegraad. Er is toen goed nieuws gemeld: de vaccinatiegraad stijgt verder door. Het volledige rapport is te raadplegen via de website van het RIVM (http://www.rivm.nl/bibliotheek/rapporten/2021–0011.pdf.). In het rapport is figuur P1 (zie pagina 4) opgenomen met de landelijke vaccinatiegraad per geboortecohort en vaccinatie uit het Rijksvaccinatieprogramma.
Vraag 690
Er is € 25,6 miljoen gereserveerd voor griepvaccins, hoeveel extra vaccins zijn dan ten opzichte van 2019 en van 2020?
Antwoord:
Er zijn dit jaar 4.676.000 vaccins ingekocht. In 2019 en 2020 waren er respectievelijk 3.360.000 miljoen en 4.084.000 miljoen vaccins ingekocht. Dit jaar zijn dus bijna 600.000 vaccins meer vaccins ingekocht ten opzichte van vorig jaar.
Vraag 691
Wat is de meest recente status van de uitvoering van de aangenomen motie118 over het gordelroosvaccin (RZV, Recombinant Zoster Vaccin) en wanneer verwacht u dat deze wordt ingevoerd in Nederland?
Antwoord:
Dit jaar zijn gesprekken gestart tussen de producent van dit vaccin en het RIVM, met het oog op de verwachting dat de beschikbaarheid van het vaccin op korte termijn toe zal nemen. Uit dit overleg blijkt dat de prijs van het vaccin waarschijnlijk relatief hoog zal zijn en dat het vaccin met die prijs niet kosteneffectief aangeboden kan worden. De Gezondheidsraad heeft in 2019 in zijn advies aangegeven dat de kosteneffectiviteit bij deze vaccinatie zwaar mee moet wegen. Ondanks dat is de kosteneffectiviteit niet de enige factor die meegewogen wordt in besluitvorming over het aanbieden van een vaccinatie. Ook de uitvoering vergt verkenning. Gezien de demissionaire status van het kabinet kan nu geen definitieve besluitvorming over de vervolgstappen plaatsvinden.
Vraag 692
Waarom is het gordelroosvaccin wel of niet kosteneffectief om in te voeren in Nederland en wordt dan een onderscheid gemaakt tussen risicogroepen of alle 18-plussers?
Antwoord:
De Gezondheidsraad heeft in 2019 geadviseerd over het vanuit de overheid aanbieden van het gordelroosvaccin. Het advies was om dit vaccin aan te bieden aan alle 60-jarigen en een inhaalcampagne te organiseren voor alle 60-plussers. De Gezondheidsraad gaf aan dat de prijs van het vaccin flink zou moeten dalen voordat het vaccin kosteneffectief aangeboden kan worden. De kosteneffectiviteit hangt primair af van de inkoopprijs van het vaccin. De Gezondheidsraad geeft in zijn advies aan dat de ziektelast van gordelroos weliswaar aanleiding geeft tot vaccineren, maar in vergelijking met bijvoorbeeld pneumokokken of influenza relatief laag is en zelden sterfte of blijvende restverschijnselen veroorzaakt. Om die reden adviseert de Gezondheidsraad om de kosteneffectiviteit zwaar mee te wegen.
De kosteneffectiviteit, zoals de Gezondheidsraad adviseert, is van toepassing op het aanbieden van een vaccinatie in het kader van collectieve preventie, aan de genoemde doelgroep van 60-plussers. Er is inderdaad een onderscheid tussen de beoordeling van de kosteneffectiviteit voor collectieve preventie of voor medische risicogroepen. Ook bij de aanspraak op vaccinatie voor medische risicogroepen speelt de beoordeling van de kosteneffectiviteit een rol. Dit wordt gedaan door het Zorginstituut Nederland (ZIN).
Bij de beoordeling van de kosteneffectiviteit voor medische risicogroepen wordt door ZIN een andere methodiek gehanteerd. Dit komt, omdat er eerst wordt gekeken naar de verwachtte budget impact. Bij een verwachte budget impact lager dan € 10 miljoen per jaar in de drie jaar na opname in het basispakket wordt er een vrijstelling gegeven voor een anders verplichte kosteneffectiviteitsanalyse. Indien een kosteneffectiviteitsanalyse verplicht is, wordt er rekening gehouden met de individuele ziektelast om te bepalen welke referentiewaarde van toepassing is. De vergelijking met de referentiewaarde geeft aan of een nieuwe interventie (zoals een vaccin) kosteneffectief is.
De berekende budget impact van het vaccineren van alleen de relevante medische risicogroepen bij gordelroosvaccinatie is lager dan € 10 miljoen en daarom is er niet gekeken naar de kosteneffectiviteit. ZIN heeft afgelopen juni geadviseerd om het gordelroosvaccin voor bepaalde medische risicogroepen te vergoeden vanuit de Zvw en dit is vanaf 1 augustus ingeregeld.
Vraag 693
Voor C-support is in 2022 € 3,9 miljoen beschikbaar, in hoeverre is dit voldoende?
Antwoord:
Voor de nazorg van COVID-19 patiënten is door Q-support – met de ervaringen voor de Q-koortspatiënt als basis – C-support (€ 3,9 miljoen) ingericht. Inmiddels is gebleken dat dit onvoldoende is om patiënten met langdurige klachten na een besmetting met COVID-19 op de juiste manier te kunnen ondersteunen in 2022. C-support heeft daarvoor een aangepaste subsidieaanvraag ingediend.
Vraag 694
Voor pandemische paraatheid volksgezondheid is € 6 miljoen beschikbaar, in hoeverre is dit voldoende?
Antwoord:
De ontwerpbegroting stelt in het totaal voor 2022 in totaal € 18 miljoen beschikbaar voor een betere pandemische paraatheid. Daarvan is € 7 miljoen voor de mensen die gaan werken aan pandemische paraatheid op het terrein van de volksgezondheid. Dit bedrag is bestemd voor apparaatskosten en opstartkosten waaronder het formuleren van de beleidsagenda voor de pandemische paraatheid van de infectieziektebestrijding. Voor de uitvoering is nog geen budget beschikbaar.
Vraag 695
Welke acties zijn er om de deelname van de bevolkingsonderzoeken te stimuleren en wat is de opkomst per onderzoek in procenten van de groep genodigden?
Antwoord:
Zie antwoord op vraag 668. In 2020 nam 50% van de doelgroep deel aan het bevolkingsonderzoek baarmoederhalskanker, 70% van de doelgroep nam deel aan het bevolkingsonderzoek borstkanker en 72% van de doelgroep nam deel aan het bevolkingsonderzoek darmkanker. Ik zal uw Kamer dit najaar nader informeren over de ontwikkelingen binnen de bevolkingsonderzoeken naar kanker.
Vraag 696
In tabel 11 van de begroting wordt duidelijk dat de deelname aan bevolkingsonderzoeken afneemt (er is € 163,3 miljoen gereserveerd voor het instrument bevolkingsonderzoeken), kunt u aangeven welke stappen u zult zetten om de deelnamegraad te verhogen? Welk bedrag moet op de begroting daarvoor worden opgenomen?
Antwoord:
Ten eerste is het verhogen van de deelnamegraad van het bevolkingsonderzoek naar kanker geen doel op zich. Deelname aan een bevolkingsonderzoek is een vrije keuze, en de inspanningen zijn erop gericht cliënten de nodige handvatten te bieden om een goed geïnformeerde keuze hierover te maken. In dit kader buigt het RIVM zich op dit moment over de communicatie aan genodigden om te kijken of hiermee de doelgroep beter kan worden ondersteund in het maken van keuzes over deelname. Ook is er voortdurend aandacht voor mogelijkheden om de toegankelijkheid te verbeteren, zoals bijvoorbeeld het breder aanbieden van de zelfafnameset bij het bevolkingsonderzoek baarmoederhalskanker. Op dit moment speelt een gebrek aan financiële middelen hierbij geen rol. Het gaat met name om de juiste instrumenten in te zetten en de juiste informatie te verschaffen.
Vraag 697
Is er een plan dan wel begroting hoe de jaarlijkse € 6 miljoen aan pandemische paraatheid ingezet gaat worden? Is daarbij ook aandacht voor de ontwikkeling van testen, geneesmiddelen en preventieve interventies? Dekt dit plan ook de dreiging op het vlak van antimicrobiële resistentie? Hoe verhoudt deze investering zich tot de € 6 miljard (tot € 30 miljard) die de Europese Commissie in de Health Preparedness and Response Authority (HERA) wil investeren? Draagt Nederland nog separaat bij aan HERA?
Antwoord:
In de ontwerpbegroting is in het artikel voor volksgezondheid tot en met 2026 jaarlijks € 6 miljoen opgenomen ten behoeve van de pandemische paraatheid. Dit bedrag is bestemd voor opstartkosten voor de (herstel)opgaven en transitie naar de versterking van de pandemische paraatheid. Zoals in de toelichting op de begroting aangegeven, omvat de opstart het kwartiermaken en formuleren van onder andere de beleidsagenda. In mijn brief van 18 juni heb ik u de contouren voor deze beleidsagenda geschetst. De precieze invulling van de middelen zal onderdeel vormen van de jaarplannen van VWS. Naast de middelen voor pandemische paraatheid van publieke gezondheid en infectieziektebestrijding is er € 15 miljoen beschikbaar voor onderdelen die bijdragen aan het verbeteren van de pandemische paraatheid van de zorg(sector), zoals o.a. een deel van de planvorming van een nationale zorgreserve.
Deze bedragen in de begroting staan los van internationale initiatieven, zoals de HERA. De middelen voor de HERA worden vrijgemaakt uit de bestaande middelen via programma’s EU4Health, Horizon Europe en het Union Civil Protection Mechanism (UCPM)/RescEU. Een deel van deze middelen wordt gefinancierd via het EU-Herstelinstrument (NextGenerationEU). Verder zullen andere EU-programma’s bijdragen aan het versterken van de voorbereiding op gezondheidsbedreigingen en aan de uitvoering van HERA gerelateerde taken.
Vraag 698
Wanneer is het interval waarin het landelijke bevolkingsonderzoek naar kanker plaatsvindt weer terug naar twee jaar?
Antwoord:
De verwachting is dat vanaf 2024 de capaciteit bij Bevolkingsonderzoek Nederland zodanig op sterkte is dat vrouwen vanaf dan weer kunnen rekenen op een uitnodiging elke 2 jaar. Op dit moment lopen alle acties daarvoor op schema. Het is gelukt bij de meeste standplaatsen een screeningsinterval van significant minder dan 3 jaar te halen. De inzet is om de komende jaren met de instroom van nieuwe medewerkers terug te gaan naar 2 jaar. Vanzelfsprekend worden onderweg alle kansen benut om de screeningsinterval zo kort mogelijk te houden en om waar mogelijk de instroom van nieuwe medewerkers te versnellen. Daarbij staat wel voorop dat de kwaliteit van de screening en de continuïteit van de screeningsorganisatie geborgd blijven. Bevolkingsonderzoek Nederland heeft een grootschalige campagne in gang gezet om in de komende jaren circa 200 nieuwe screeningsmedewerkers te werven en op te leiden. Omdat de opleiding voor een belangrijk deel op de werkvloer gebeurt, zijn er grenzen aan het tempo waarmee dit kan worden ingepast in de lopende screening.
Vraag 699
Zijn de bevolkingsonderzoeken weer terug op het niveau van voor de ontwikkelingen rondom het coronavirus? Zo nee, wanneer weer wel?
Antwoord:
Bij het bevolkingsonderzoek darmkanker zijn, dankzij de inzet van Bevolkingsonderzoek Nederland en de coloscopiecentra, de achterstanden inmiddels weggewerkt.
Het bevolkingsonderzoek baarmoederhalskanker is nog bezig met een inhaalslag. Op dit moment wordt 120% van het normale aantal uitnodigingen verstuurd en met dit tempo is de verwachting dat de achterstanden in januari 2022 zijn ingelopen. Volgend jaar zullen vrouwen die in de afgelopen jaren niet mee hebben gedaan aan het bevolkingsonderzoek een extra herinnering ontvangen.
Voor het bevolkingsonderzoek borstkanker geldt dat er door een te kort aan screeningsmedewerkers en de maatregelen die in het kader van de COVID-19 pandemie zijn genomen, flinke achterstanden zijn ontstaan. Ondanks de grote inspanningen van met name Bevolkingsonderzoek Nederland om de beschikbare capaciteit zo efficiënt mogelijk te benutten en de productie van de standplaatsen te maximaliseren is het onder de huidige omstandigheden niet haalbaar om de doelgroep elke 2 jaar te screenen. Daarom is het screeningsinterval tijdelijk verlengd, de Staatssecretaris van VWS heeft uw Kamer op 2 september 2021 geïnformeerd over de laatste ontwikkelingen met betrekking tot het screeningsinterval. De verwachting is dat vanaf begin 2024 vrouwen weer elke twee jaar kunnen worden uitgenodigd.
Vraag 700
Er wordt hier gesproken over dat de afspraken voor aankoop van vaccins aansluit bij de vaccinatiebehoefte in 2022, welke is dat en waarop is dat gebaseerd?
Antwoord:
Het kabinet heeft eerder besloten en met uw Kamer gedeeld, dat we ervoor kiezen om ook voor de periode 2022/2023 over voldoende vaccins te beschikken.
Dit is vanwege het feit dat we nog niet weten op welke manier de COVID-19 pandemie zich de komende tijd zal ontwikkelen en of de huidige vaccins ook op langere termijn afdoende bescherming zullen blijven bieden.
Voor 2022 en 2023 betekent dit dat er voldoende vaccins zijn om de gehele Nederlandse bevolking boven de 12 jaar, nogmaals volledig te kunnen vaccineren, indien dit geadviseerd wordt door de Gezondheidsraad.
Vraag 701
Er is € 15,7 miljoen gereserveerd voor vaccinonderzoek door Intravacc, waar is dat precies voor bedoeld?
Antwoord:
In haar vijfjarenprogramma 2021–2025 beschrijft Intravacc aan welke projecten zij in deze periode wil werken. Het gaat om projecten op het terrein van het (door)ontwikkelen van platformtechnologieën en vaccins en alternatieven voor dierproeven. Een voorbeeld van een platformtechnologie waar Intravacc onderzoek naar doet is het OMV platform en voorbeelden van vaccins waar Intravacc onderzoek naar doet zijn Lyme en gonorroe. Over de precieze invulling van de activiteiten in 2022 worden nog nadere afspraken gemaakt met Intravacc.
Verder is in Artikel 1 Volksgezondheid is onder het instrument Opdrachten Ziektepreventie, kopje COVID-19 per abuis de volgende zinssnede opgenomen: «Verder is voor ontwikkeling van Covid emerging vaccins door Intravacc € 14 miljoen beschikbaar.» Hiervoor zijn in 2022 echter geen middelen beschikbaar.
Vraag 702
Is er in de € 17,2 miljoen die is gereserveerd voor Passende zorg en levensbrede ondersteuning budget opgenomen voor de stimulering van informele zorg en ondersteuning van mensen die leven met en na kanker?
Antwoord:
De post van € 17,2 miljoen betreft een post bestaande uit diverse onderdelen waaronder een subsidie voor MantelzorgNL. Deze instellingssubsidie bedraagt in 2022 € 2,7 miljoen. Belangenbehartiging door MantelzorgNL is 1 van de taken binnen de instellingssubsidie, ook voor naasten van mensen die leven met kanker.
Verder is bij het aantreden van het huidige kabinet een extra intensivering beschikbaar gesteld voor mantelzorgondersteuning en dagbesteding van € 35 miljoen voor 4 jaar (10, 10, 10, 5 en vanaf 2021 structureel € 5 miljoen per jaar). Aanvullend daarop is tijdens de begrotingsbehandeling van VWS van de begroting van 2021 een amendement ingediend waarmee 10 miljoen euro extra is vrij is gemaakt voor de verdere ondersteuning van mantelzorgers en mensen met dementie in Nederland. Tot slot stimuleert VWS de inzet van vrijwilligers in de palliatieve terminale fase via de regeling Palliatieve Terminale Zorg en Geestelijke Verzorging Thuis. Daarbij gaat het alleen al voor 2022 om € 42,7 miljoen. Deze subsidieregeling is onlangs verlengd met vijf jaar tot 2027.
Vraag 703
Hoeveel vaccins worden ingekocht met de € 134 miljoen die is gereserveerd? Hoeveel daarvan kunnen naar verwachting worden gedoneerd, mochten deze niet nodig zijn voor de Nederlandse vaccinatiecampagne?
Antwoord:
Deze € 134 miljoen zijn bedoeld voor de organisatie en uitvoering van een mogelijke vaccinatiecampagne in 2022. De aankoop van vaccins nodig voor zo’n campagne, wordt echter niet uit deze reservering betaald. Hier zijn reeds middelen voor gereserveerd (€ 400 miljoen in 2022). Dit is o.a. bedoeld voor de aankoop van € 35 miljoen doses van het BionTech/Pfizer vaccin. Het kabinet koos er eerder voor om voor de periode 2022/2023 over voldoende vaccins te beschikken om de gehele Nederlandse bevolking boven de 12 jaar, nogmaals volledig te kunnen vaccineren, mocht dit nodig blijken te zijn.
Vraag 704
Hoeveel geld krijgt Siriz?
Antwoord:
Per 2020 is de subsidieverlening van VWS aan Siriz volledig gestopt. VWS werkt sinds 1 juni 2019 met een open house financiering keuzehulp bij onbedoelde zwangerschap. Zorgaanbieders die aan de kwaliteitscriteria voldoen, kunnen aanspraak maken op financiering via deze open house. Siriz is één van de vijf zorgaanbieders die is toegelaten tot de open house en kan daarvoor geleverde diensten omtrent keuzehulp factureren bij VWS. Aangezien deze betaling achteraf en op basis van geleverde diensten plaatsvindt is het niet mogelijk om vooraf aan te geven hoeveel geld Siriz zal ontvangen in 2022.
Vraag 705
Over welke vaccinaties en preventieve medicatie gaat het met betrekking tot de uitbreiding van € 2,4 miljoen? Welke voorbereidingen worden daartoe getroffen
Antwoord:
Deze uitbreiding van € 2,4 miljoen dient ter financiering van aanvullende activiteiten in het kader van «Verder met vaccineren»119, zoals de organisatie van de vaccinatiealliantie, de inzet van activiteiten en verkenningen voor nieuwe vaccinaties en andere preventieve middelen. Deze activiteiten hebben onder andere tot doel het verhogen van de vaccinatiegraad, het verbeteren van de communicatie rondom vaccineren en het optimaliseren van het vaccinatieaanbod. Een vervolgstrategie op dit thema wordt momenteel voorbereid. Inkoopkosten van vaccins en vergoedingen voor uitvoerders voor het vaccineren worden vanuit andere posten in de begroting gefinancierd.
Vraag 706
Hoeveel subsidie is er voor de verstrekking van PrEP?
Antwoord:
Zoals de Minister voor MZS in de brief van 10 juli 2018120 heeft aangegeven, is voor een pilot van vijf jaar (1 augustus 2019-1 augustus 2024) in totaal € 22 miljoen beschikbaar gesteld voor de PrEP verstrekking en de medische begeleiding van maximaal 6.500 deelnemers. Op 18 december 2020121 is aan uw Kamer aangegeven dat vanaf 2021 voor de resterende looptijd van de pilot € 4,2 miljoen extra beschikbaar is gesteld voor verruiming van de pilot naar 8.500 deelnemers. Het totale budget voor de PrEP-verstrekking komt daarmee op € 26,2 miljoen.
Vraag 707
Hoeveel mannen kunnen worden geholpen met PrEP?
Antwoord:
Er kunnen maximaal 8.500 deelnemers meedoen aan de PrEP-verstrekking bij de GGD-en.
Vraag 708
Hoe hoog is de vraag naar PrEP?
Antwoord:
De meest recente informatie van het RIVM laat zien dat het aantal deelnemers op 1 augustus 2021 een totaal van ca. 7.200 betreft, met ca. 1.200 mannen die seks hebben met mannen (MSM) die nog wachten op instroom. Dit najaar wordt de tweede jaarrapportage van het RIVM verwacht met meer duiding en cijfers over het verloop van de PrEP-verstrekking bij de GGD-en en de instroom van deelnemers in het tweede uitvoeringsjaar van de vijf-jarige pilot. Uw Kamer zal deze jaarrapportage ook ontvangen.
Vraag 709
Aan welke organisaties wordt in 2022 subsidie verstrekt voor activiteiten gericht op preventie van alcohol-, tabaks- en drugsgebruik?
Antwoord:
Subsidies voor de preventie van alcohol-, tabaks- en drugsgebruik worden vooral verstrekt aan het Trimbos-instituut, de Gezonde School, GGD GHOR, stichting Positieve Leefstijl, stichting Mainline, KWF Kankerbestrijding, de Universiteit van Utrecht, het UMCG en aan verslavingszorginstellingen.
Vraag 710
Kunt u aangeven waarom voor preventie van schadelijk middelengebruik (alcohol, drugs en tabak) slechts € 17,8 miljoen is opgenomen?
Antwoord:
Voor 2022 is er € 17,8 miljoen begroot aan subsidies voor de preventie van schadelijk middelengebruik (alcohol, drugs en tabak). Daarbij is er een bedrag van € 4,347 miljoen gereserveerd voor opdrachten op het terrein van gezondheidsbevordering (waaronder alcohol, drugs en tabak). Daarnaast worden er middelen overgeboekt aan andere ministeries (voor de verschillende campagnes NIX18, Dranquilo en PUUR Rookvrij), maar deze zijn niet zichtbaar in de VWS begroting. Bij elkaar is er een bedrag van € 23,676 miljoen gereserveerd voor de preventie van schadelijk middelengebruik (alcohol, drugs en tabak). De bedragen lopen sinds 2020 terug. Dit hangt – zoals ook blijkt uit de begrotingsreeksen van 2020, 2021 en 2022 – samen met de aflopende middelen voor het Nationaal Preventieakkoord.
Vraag 711
Welke concrete stappen neemt u om de consumptie van tabak en alcohol onder mensen met lage SES, waar problemen het grootst zijn, te ontmoedigen?
Antwoord:
Met het Nationaal Preventieakkoord is er een brede inzet geformuleerd op het terugdringen van roken en overmatig alcoholgebruik. Een aantal maatregelen is voor het brede publiek bedoeld, zoals de algemene prijsverhogingen van tabaksproducten en de maximering van prijsacties op alcoholhoudende dranken. We weten hierbij dat dergelijke prijsmaatregelen een effect hebben op gezond gedrag, met name voor mensen met een lage sociaaleconomische status (SES)122. Om iedereen de kans te geven om zo nodig met hulp te stoppen met roken, is stoppen-met-rokenondersteuning inmiddels vrijgesteld van het eigen risico onder de basisverzekering. Tevens wordt er in kaart gebracht onder welke voorwaarden zorgverzekeraars intensievere stoppen-met-rokenondersteuning kunnen vergoeden.
Vraag 712
Hoeveel subsidie ontvangt de Stichting Jongeren Op Gezond Gewicht (JOGG)? Kan ook meerjarig inzicht gegeven worden welke bedragen JOGG ontvangt?
Antwoord:
In 2022 ontvangt JOGG € 7,25 miljoen. Dit is exclusief de jaarlijkse overheidsbijdrage in de arbeidskostenontwikkeling(OVA)-bijstelling en eventuele herzieningen. De afgelopen jaren heeft JOGG de volgende subsidies ontvangen: € 5,4 miljoen (2018), € 7,28 miljoen (2019), € 7,92 miljoen (2020) en € 9,32 miljoen (2021).
Vraag 713
Zijn er de komende jaren voldoende middelen beschikbaar voor de Stichting JOGG om de gestarte activiteiten voort te kunnen zetten in alle deelnemende 183 gemeenten?
Antwoord:
Ja. Dit kabinet heeft ervoor gezorgd dat stichting JOGG niet is teruggevallen in middelen, ondanks de afloop van de middelen van het Nationaal Preventieakkoord. Het is een gezamenlijke uitdaging om het groeiend aantal gemeenten de komende jaren op een goede manier te blijven bedienen.
Vraag 714
Valt afbouwmedicatie ook onder de € 4,3 miljoen voor gezondheidsbevordering? Zo nee, waarom niet en waar wordt de afbouwmedicatie dan van betaald?
Antwoord:
Nee. Afbouwmedicatie is bedoeld voor patiënten die willen stoppen met hun medicijnen, en bij wie dit met bestaande sterktes niet goed lukt. Afbouwmedicatie verlaagt in kleine stapjes geleidelijk de dagelijkse dosis van een medicijn, met sterktes die niet op de markt zijn. Deze lagere sterktes moeten door een apotheek op maat gemaakt worden. De kosten van deze apotheekbereidingen vallen onder de Zorgverzekeringswet, specifiek het budgettair kader voor Apotheekzorg. Hierbij geldt dat apotheekbereidingen alleen voor vergoeding in aanmerking komen als er geen (nagenoeg) gelijkwaardig geregistreerd geneesmiddel beschikbaar is, en de behandeling aan te merken is als rationele farmacotherapie. De randvoorwaarden voor rationele farmacotherapie zijn vastgelegd in het Besluit zorgverzekering. Zorgverzekeraars bepalen binnen deze randvoorwaarden wanneer sprake is van rationele farmacotherapie. Kortom: afbouwmedicatie wordt vergoed via de basisverzekering, mits er voor de verzekerde aanspraak bestaat.
Vraag 715
Voor de implementatie van EU-verordening 536/2014 krijgt de Centrale Commissie Mensgebonden Onderzoek (CCMO) extra taken en bevoegdheden, kunt u specificeren om welke taken en bevoegdheden dit gaat?
Antwoord:
Door de komst van EU-verordening 536/2014 wordt de procedure tot goedkeuring van geneesmiddelenonderzoek ingrijpend gewijzigd met als doel het goedkeuringsproces voor geneesmiddelenonderzoek in de Europese Unie te harmoniseren en vereenvoudigen. Het wetsvoorstel tot aanpassing van de Wet medisch-wetenschappelijk onderzoek (WMO) in verband met de invoering van de verordening is in maart 2017 door de Eerste Kamer aangenomen123.
Binnen het in Nederland geldende decentrale systeem nemen nog steeds de medisch-ethische toetsingscommissies (METC’s) de toetsing van geneesmiddelenstudies grotendeels voor hun rekening. Bij (het secretariaat van) de CCMO zijn de volgende coördinerende en ondersteunende taken neergelegd:
– namens Nederland mededelingen te doen over de bereidheid van Nederland om als rapporterende lidstaat op te treden. De rol van rapporterende lidstaat houdt in dat de betreffende lidstaat het voortouw neemt bij de beoordeling van aanvraagdossiers waarvoor een verzoek om toelating is ingediend;
– een eerste controle (validatie) van de verzoeken om toelating alsmede de validatie van in een later stadium ingediende substantiële wijzigingen van het voorgestelde onderzoek. De validatie betreft het nagaan of het voorgestelde medisch-wetenschappelijk onderzoek onder de reikwijdte van de verordening valt en een controle van de volledigheid van het dossier over het geneesmiddelenonderzoek dat in Nederland moet worden getoetst;
– verdelen van dossiers over de verschillende METC’s die de inhoudelijke beoordeling zullen uitvoeren;
– het beheer van de toegang tot het EU-portaal en de daaraan gekoppelde EU-databank;
– administratieve ondersteuning verlenen aan METC’s die multinationale studies beoordelen. Dat zijn studies die niet uitsluitend in Nederland worden verricht;
– monitoren van beoordelingstermijnen;
– ondersteuning van de METC’s bij de communicatie met beoordelingsinstanties van andere landen en met de aanvrager;
– ondersteuning van de METC’s door een «technische voorbeoordeling» van de productinformatie.
– innen van tarieven bij indiener en vergoedingen toekennen aan METC’s.
Vraag 716
Via het wetsvoorstel domein-overstijgende samenwerking wordt ingezet op betere samenwerking in de regio. Is hier ook een programma in voorzien tot personele uitwisseling?
Antwoord:
Op 26 februari 2021 heeft de Minister de kamer geïnformeerd over de stand van zaken domein-overstijgende samenwerking. Begin maart j.l. is het wetsvoorstel domein overstijgende samenwerking geconsulteerd via internetconsultatie. Deze consultatie biedt input voor de formatie. Een volgend kabinet kan dan een besluit nemen over het vervolg en de specifieke inhoud.
Personele uitwisseling is een belangrijk en actueel thema binnen het actieprogramma Werken in de Zorg. Zo lopen er diverse initiatieven en pilots (in 8 van de 13 werkgeverorganisaties Zorg en welkzijn), gebaseerd op de specifieke casuïstiek in de regio’s. Deze initiatieven worden vanuit VWS gevolgd en ondersteund. Regio+ faciliteert regionale uitwisseling rondom deze initiatieven middels diverse werkgroepen, waarin geleerde lessen worden gedeeld.
|
Regio |
WGO |
Initiatieven |
Beoogd doel |
|---|---|---|---|
|
Gelderland |
WZW |
De Werkgeverij |
Collectief werkgeverschap om personele uitwisseling te faciliteren. |
|
Rotterdam-Rijnmond |
De Rotterdamsezorg |
Flow+ |
Basis op orde. Regionale uitwisseling van personeel in loondienst (modern werkgeverschap) |
|
Match dRz |
Gezamenlijke inhuur via centraal inkoop loket |
||
|
Haaglanden/ Rijn-Gouwe |
ZW-Connect |
RegioNet |
Regie op flex terug naar de regio en meer grip op kosten, kwaliteit en compliant inhuur. Maken business case op basis van scans. |
|
ZZP-verzorgt, pilot Goudse VVT |
Opzetten van een regionale pool voor zzp. |
||
|
Overijssel |
WGV Zorg en Welzijn |
Flex-app Zorgselect |
Digitaal platform waar openstaande diensten kunnen worden aangeboden aan zorgprofessionals die (extra) diensten willen draaien. |
|
Matchtafels |
Intersectorale uitwisseling |
||
|
Groningen/Friesland/Drenthe |
ZorgPlein Noord |
NoorderWerken |
Samenwerking bij instroom, mobiliteit en flexibiliteit |
|
Brabant |
Transvorm |
Samen Slimmer organiseren |
Ambitie is happy professionals in dienst, geen zzp. Uitwisseling mogelijk via poolconstructie. |
|
Limburg |
Zorg aan Zet |
Project Flexibele arbeid |
Ambitie is happy professionals in dienst, geen zzp. Uitwisseling mogelijk via poolconstructie. |
|
Zeeland |
ViaZorg |
Regionale afspraken over inhuur |
Regie terug op inhuur en meer gelijkheid tussen vast en flexibel personeel. |
Vraag 717
Op welke beleidsartikelen is de 2,8% van de subsidies niet juridisch verplicht van toepassing? Om welke subsidies gaat het?
Antwoord:
Bij de budgetflexibiliteit onder de tabel van beleidsartikel 2 is aangegeven dat voor het instrument subsidies van het beschikbare budget voor 2022 van € 372,7 miljoen 97,2% juridisch is verplicht. Daaruit volgt dat voor dat artikel 2,8% niet-juridisch verplicht is. Het gaat om de subsidies voor 1e lijnzorg (€ 10,2 miljoen) en medisch specialisten (€ 0,3 miljoen).
Vraag 718
Wat is de reden dat over het algemeen er in 2022 € 16 miljoen extra aan subsidies wordt uitgegeven binnen artikel 2.1, is dat covid-gerelateerd en waarom is voor 2023 geprognosticeerd dit terug te brengen met € 60 miljoen naar € 177 miljoen?
Antwoord:
Het in de vraag genoemde bedrag van € 16 miljoen extra aan subsidies in 2022 binnen artikel 2.1 wordt niet herkend. In 2022 wordt ten opzichte van 2021 circa € 36 miljoen extra aan niet-corona subsidies uitgegeven, waaronder een eenmalig bedrag van € 5,5 miljoen euro aanvullend voor suïcidepreventie om het werk van 113 zelfmoordpreventie in 2022 te kunnen continueren op een vergelijkbaar niveau als in 2021. Daarnaast wordt voor de VIPP regeling Farmacie is in 2022 € 33 miljoen gereserveerd. VIPP Farmacie heeft als doel de farmaceutische patiëntenzorg veiliger en efficiënter te maken en de positie van de patiënt te versterken.
In 2022 is een bedrag van € 35 miljoen gereserveerd in verband met de besluitvorming over de mogelijke bouw van een reactor voor medische radio-isotopen (Pallas), en de komst van een medische radio-isotopenfabriek in Groningen (Shine). De middelen met betrekking tot medische radio-isotopen (Shine en Pallas) en het hierboven genoemde VIPP-Farmacie (á € 33 miljoen) zijn niet structureel waardoor het budget in 2023 circa € 60 miljoen lager is dan 2022.
Vraag 719
Welk deel van de subsidies en opdrachten voor medisch specialistische zorg is bedoeld om geneesmiddelen sneller bij de patiënt te krijgen? Kunt u een specificatie geven?
Antwoord:
Verschillende subsidies vanuit Ministerie van VWS zijn erop gericht om geneesmiddelen in de medisch specialistische zorg sneller bij de patiënt te krijgen. Zo is er een pilot waarin het College ter Beoordeling Geneesmiddelen (CBG) en het Zorginstituut de beoordeling voor de markttoelating en de pakkettoelating van een nieuw geneesmiddel parallel (in plaats van volgordelijk) laten verlopen. Hiervoor is € 0,1 miljoen gereserveerd.
Daarnaast is er de subsidieregeling Veelbelovende Zorg. Met deze subsidieregeling wordt beoogd veelbelovende zorg sneller in het basispakket op te nemen door onderzoek te doen naar de therapeutische meerwaarde en de kosteneffectiviteit van deze behandelingen. Voor deze subsidieregeling is een budget gereserveerd oplopend naar structureel € 69 miljoen per jaar. Dit gaat naar zorg in den brede, dus nieuwe behandelingen, medische technologie én geneesmiddelen. Voor geneesmiddelen valt onderzoek naar off-label-gebruik van geregistreerde, bestaande, geneesmiddelen en onderzoek naar niet-geregistreerde Advanced Therapeutic Medicinal Products (ATMP’s) onder deze subsidieregeling. Zo is vanuit deze subsidieregeling € 30 miljoen aan subsidie verleend aan het Universitair Medisch Centrum Groningen (UMCG) voor verder onderzoek naar een veelbelovende kankerbehandeling (CAR-T’s).
Verder is er beleid gericht op de voorwaardelijke toelating van specifieke typen geneesmiddelen die vaak met minder of ander type bewijs tot de markt worden toegelaten, namelijk de voorwaardelijke toelating weesgeneesmiddelen, conditionals en exceptionals. De voorwaardelijke toelating beoogt voor deze specifieke middelen de toegang voor patiënten te versnellen door de middelen voorwaardelijk en tijdelijk tot het verzekerde pakket toe te laten. Deze toelating gebeurt onder de voorwaarde dat vervolgonderzoek gedaan wordt naar de effectiviteit (en daarmee de pakketwaardigheid). Voor deze regeling is een budget gereserveerd oplopend naar structureel € 36,8 miljoen per jaar. Zowel de subsidieregeling Veelbelovende Zorg als de voorwaardelijke toelating geneesmiddelen komen voort uit het voormalige instrument voorwaardelijke toelating. Hierbij is geleerd van de knelpunten van het voormalige instrument en is beoogd de twee nieuwe instrumenten laagdrempeliger en eenvoudiger te maken. Het oude instrument loopt nog tot de laatste gehonoreerde onderzoeken afgerond zijn.
Tot slot spelen ook de beroepsgroepen een belangrijke rol bij het versnellen van toegang tot de patiënt, door het tijdig bepalen van de toegevoegde waarde van een geneesmiddel en wat de beste plek van dit middel is in de behandeling van de patiënt. Om hen hierin te faciliteren, ben ik in gesprek met de Federatie Medisch Specialisten (FMS) over financiële ondersteuning.
Vraag 720
Kunt u nader uitleggen wat u bedoeldt met deze passage «»gezien de jaarlijkse onderuitputting wordt in 2022 ter dekking van problematiek op de begroting van VWS een taakstellende korting verwerkt op subsidies Medisch Specialistische Zorg»?
Antwoord:
Op basis van de historische onderuitputting is het budget voor de subsidie Medisch Specialistische Zorg verminderd zonder de beleidsvoornemens te verkleinen. Deze middelen zijn vervolgens ingezet voor problematiek elders binnen de VWSbegroting. Dit is gedaan met als doel het budget op de VWS-begroting zo goed mogelijk te alloceren en onderuitputting aan het eind van het jaar te beperken. Dit is binnen meerdere artikelen en regelingen gedaan. Uw Kamer wordt in de reguliere begrotingsstukken bij de Voorjaarsnota, Najaarsnota en het Financieel Jaarverslag Rijk over de uitputting van de begroting geïnformeerd. Mocht het nodig zijn de korting anders te alloceren, omdat de onderuitputting zich niet voordoet op deze specifieke post, dan zal dat dan worden bezien. Voor de uitvoering van deze subsidieregeling zijn er geen gevolgen.
Vraag 721
Op welke manier wordt de € 59,6 miljoen voor onderzoek naar kanker besteed? Wordt ook onderzocht waarom Nederland in sommige kankerbehandelingen slechter scoort dan andere landen in Europa? Waarom is de oprichting van een Nationaal Kankerplan niet overwogen?
Antwoord:
De onderzoeksactiviteiten richten zich onder meer op het onderzoeken van de oorzaak van kanker, het ontwikkelen van nieuwe behandelmethoden, het verbeteren van bestaande methoden en het voorbereiden van implementatie van deze nieuwe kennis in de kliniek middels klinische trials en klinisch onderzoek. Daarnaast worden onderzoeken gedaan die resulteren in een beter inzicht in het ontstaan van kanker bij de mens en tot verbeterde behandelmethoden en diagnostiek.
De kankerincidentie en kankersterfte in Nederland wordt regelmatig vergeleken met die in het buitenland124. Doordat kanker in Nederland vaker voorkomt dan elders is het niet verbazingwekkend dat ook de sterfte aan kanker hoger is dan gemiddeld. Het is echter opvallend, dat bij alle kankersoorten die in Nederland vaker voorkomen dan gemiddeld de sterfte minder van het Europese gemiddelde afwijkt. Dat is een aanwijzing voor de hoge kwaliteit van zorg, waardoor de diagnose vroeger wordt gesteld en/of de behandeling effectiever is.
Ten aanzien van de vraag over een Nationaal Kankerplan verwijs ik naar het antwoord op vraag 500.
Vraag 722
Voor oncologie is in 2022 € 59,6 miljoen beschikbaar, hoe wordt ingezet op het leven na en met kanker (psychosociale hulp en begeleiding)?
Antwoord:
De genoemde middelen hebben betrekking op onderzoek naar kanker en niet op psychosociale hulp en begeleiding. Hoe psychosociale zorg voor de individuele patiënt concreet wordt ingevuld, hangt af van veel verschillende factoren: de fase van de ziekte, waar en door wie hij wordt behandeld, of de mogelijkheden van het zorgstelsel worden benut en in hoeverre management en andere betrokken zorgprofessionals zich bewust zijn van de mogelijkheden om mensen psychosociale hulp en begeleiding te bieden. Om ervoor te zorgen dat zorgverleners meer houvast hebben over wanneer, hoe en door wie psychosociale zorg geboden dient te worden en langs welke weg de bekostiging daarbij loopt, is in opdracht van de Minister van Volksgezondheid, Welzijn en Sport (VWS) de kwaliteitsstandaard «Psychosociale zorg bij somatische ziekte»125 opgesteld. Zorginstituut Nederland heeft de kwaliteitsstandaard getoetst en op 14 november 2019 ingeschreven in het Openbaar Register. Hiermee is deze kwaliteitsstandaard dé landelijke norm voor goede psychosociale zorg bij somatische ziekte.
Vraag 723
Wat houdt de taakstellende korting op subsidies medisch specialistische zorg precies in? Wat zijn daarvan de gevolgen? Hoe kan het dan dat het budget in 2022 groter is dan de beschikbare middelen?
Antwoord:
Op basis van de historische onderuitputting is het budget voor de subsidie Medisch Specialistische Zorg verminderd zonder de beleidsvoornemens te verkleinen. Deze middelen zijn vervolgens ingezet voor problematiek elders binnen de VWS begroting. Dit is gedaan met als doel het budget op de VWS-begroting zo goed mogelijk te alloceren en onderuitputting aan het eind van het jaar te beperken. Dit is binnen meerdere artikelen en regelingen gedaan. Uw Kamer wordt in de reguliere begrotingsstukken bij de Voorjaarsnota, Najaarsnota en het Financieel Jaarverslag Rijk over de uitputting van de begroting geïnformeerd. Mocht het nodig zijn de korting anders te alloceren, omdat de onderuitputting zich niet voordoet op deze specifieke post, dan zal dat dan worden bezien. Voor de uitvoering van deze subsidieregeling zijn er geen gevolgen.
Vraag 724
Kunt u aangeven op welke manier de € 59,6 miljoen voor onderzoek naar kanker besteed gaat worden? Hoe waarborgt u dat de vondsten uit dit onderzoek ook vertaald kunnen worden naar betere zorg voor de patiënt?
Antwoord:
Voor het eerste gedeelte van de vraag verwijs ik naar mijn antwoord op vraag 721.
De nieuwste inzichten en technieken uit onderzoek zijn direct beschikbaar voor behandelaren en patiënten. Andersom geven ervaringen in de dagelijkse zorg het onderzoek richting. Zo ontstaan er steeds nieuwe, betere behandelingen die meteen in de praktijk toepasbaar zijn.
Vraag 725
Kunt u nader specificeren welke organisaties uit het aan oncologie gereserveerde bedrag van € 59,6 miljoen een bijdrage ontvangen? Kunt u ook specificeren hoe deze bedragen zich tot elkaar verhouden?
Antwoord:
Voor de oncologie is in 2022 in totaal € 59,6 miljoen beschikbaar. Het Nederlands Kanker Instituut (NKI) ontvangt in 2022 een instellingssubsidie van € 18,2 miljoen voor het bevorderen van fundamenteel, translationeel en klinisch kankeronderzoek ten behoeve van verbetering van de overleving van kanker en het bevorderen van kwaliteit van leven van de patiënt. Integraal Kankercentrum Nederland (IKNL) ontvangt in 2022 een instellingssubsidie van € 36,9 miljoen voor het verbeteren van de oncologische en palliatieve zorg door het verzamelen van gegevens, het bewaken van kwaliteit, het faciliteren van samenwerkings-verbanden en bij- en nascholing. IKNL ontvangt in 2022 als onderdeel van de totale instellingssubsidie voor activiteiten op het gebied van palliatieve zorg een bedrag van € 3,7 miljoen. Het Pathologisch Anatomisch Landelijk Geautomatiseerd Archief (PALGA) ontvangt in 2022 een instellingssubsidie van € 4,5 miljoen voor de eenmalige registratie van alle pathologie-uitslagen het beheer hiervan in een landelijke databank en het computernetwerk voor de gegevensuitwisseling met alle pathologielaboratoria in Nederland. Deze gegevens vormen de basis voor de landelijke kankerregistratie, zijn zeer belangrijk voor de evaluatie en monitoring van de bevolkingsonderzoeken, ondersteunen de patiëntenzorg en worden gebruikt voor wetenschappelijk onderzoek.
Vraag 726
Kunt u uiteenzetten hoe het gereserveerde geld voor fundamenteel, translationeel en klinisch kankeronderzoek besteed gaat worden?
Antwoord:
De onderzoeksactiviteiten richten zich onder meer op het onderzoeken van de oorzaak van kanker, het ontwikkelen van nieuwe behandelmethoden, het verbeteren van bestaande methoden en het voorbereiden van implementatie van deze nieuwe kennis in de kliniek middels klinische trials en klinisch onderzoek. Daarnaast worden onderzoeken gedaan die resulteren in een beter inzicht in het ontstaan van kanker bij de mens en tot verbeterde behandelmethoden en diagnostiek.
De kankerincidentie en kankersterfte in Nederland wordt regelmatig vergeleken met die in het buitenland126. Doordat kanker in Nederland vaker voorkomt dan elders is het niet verbazingwekkend dat ook de sterfte aan kanker hoger is dan gemiddeld. Het is echter opvallend, dat bij alle kankersoorten die in Nederland vaker voorkomen dan gemiddeld de sterfte minder van het Europese gemiddelde afwijkt. Dat is een aanwijzing voor de hoge kwaliteit van zorg, waardoor de diagnose vroeger wordt gesteld en/of de behandeling effectiever is.
Ten aanzien van de vraag over een Nationaal Kankerplan verwijs ik naar het antwoord op vraag 500.
Vraag 727
In hoeverre wordt ingezet op publiek-private samenwerkingen om kankeronderzoek te bevorderen?
Antwoord:
Het mede door VWS gefinancierde Oncode Institute is een grote publiek-private samenwerking op het gebied van kankeronderzoek. De private partij hierin is KWF. Mogelijk zullen er in de vervolgfase van het Oncode Institute ook andere private partijen een rol gaan spelen. Het nieuwe strategische plan voor de vervolgfase (2022–2027) is nog in ontwikkeling.
Vraag 728
Op welke manier hangen de uitgaven voor oncologie samen met het Europees Kankerbestrijdingsplan?
Antwoord:
De uitgaven voor oncologie zijn langjarig en gericht op Nederlandse (kennis)infrastructuur. Ze hangen niet samen met het Europees Kankerbestrijdingsplan dat gedurende een korte periode Europese samenwerkingsprojecten stimuleert.
Vraag 729
Hoeveel oncologische geneesmiddelen zijn er in Nederland beschikbaar voor patiënten, hoeveel komen er elk jaar bij? Kunt u een vergelijking maken met andere landen waaronder Duitsland?
Antwoord:
Momenteel zijn er voor ruim 140 dure oncologische middelen specifieke declaratietitels beschikbaar, de zogenaamde add-ons. De innovatie in de oncologie gaat snel. Als we naar de Horizonscan geneesmiddelen kijken, staan daar op dit moment 56 oncologische middelen in waarvan registratie in 2022 of 2023 verwacht wordt. Ook worden bij reeds beschikbare oncologische middelen indicaties toegevoegd, waardoor het geneesmiddel breder inzetbaar wordt.
In hetPatient W.A.I.T. indicator rapport van de Europese Federatie van Farmaceutische Bedrijven en Verenigingen (EFPIA) van april 2021 wordt een vergelijking gemaakt tussen Europese landen, waaronder Duitsland. In dit rapport is te zien dat van de 41 oncologische middelen die tussen 2016–2019 door het Europees Medicijn Agentschap (EMA) zijn geregistreerd, er in Nederland 31 beschikbaar zijn. Dat dit niet alle 41 middelen zijn kan veroorzaakt worden doordat fabrikanten het middel (nog) niet in Nederland op de markt brachten, Zorginstituut Nederland nog een beoordeling moet afronden, of dat middelen een negatieve beoordeling hebben gekregen van de beroepsgroep in verband met de onzekere of onvoldoende toegevoegde waarde.
Ditzelfde rapport laat zien dat Nederland zich ten aanzien van de beschikbaarheid van nieuw geregistreerde oncologische geneesmiddelen qua snelheid van beschikbaarheid in de top tien van Europese landen bevindt. Gezien de kleine onderlinge verschillen presteert Nederland daarmee vrijwel gelijk aan acht andere EU landen en significant beter dan het EU-gemiddelde (24 middelen beschikbaar). De verschillen tussen EU landen worden veroorzaakt door de diversiteit in vergoedingssystemen. In vergelijking tot andere Europese landen hebben we in Nederland een boven gemiddelde toegang tot innovatieve oncologische geneesmiddelen.
Vraag 730
Kan aangegeven worden welke regio’s stappen willen zetten richting passende bekostiging voor integrale geboortezorg?
Antwoord:
Er zijn op dit moment 8 regio’s in Nederland die een integrale geboortezorgorganisatie (IGO) hebben gevormd en gebruik maken van integrale bekostiging via de experimentbeleidsregel van de Nederlandse Zorgautoriteit voor integrale geboortezorg. Wanneer we het hebben over passende bekostiging voor integrale geboortezorg is dat de ontwikkeling waarin met de geboortezorgpartijen op landelijk niveau wordt gewerkt aan een beter passende bekostiging voor integrale geboortezorg. Dit is niet gebonden aan regio’s.
Vraag 731
Worden de gestelde doelen van het actieplan Ambulancezorg eind 2022 gehaald, aangezien het plan dan afloopt?
Antwoord:
De uitvoering van het actieplan Ambulancezorg verloopt voorspoedig. Ik informeer uw Kamer in december 2021 over de voortgang van het actieplan.
Vraag 732
Kan er, sinds de laatste voortgangsbrief van 6 juli jl., een update gegeven worden van de sluitende aanpak voor personen met verward gedrag en kan aangegeven worden hoe de middelen hiervoor verdeeld worden?
Antwoord:
Zoals in de voortgangsbrief van 6 juli jl. is aangegeven wordt ingezet op vijf vastgestelde prioriteiten. Ook is in deze brief aangekondigd dat er een vervolg op het actieprogramma Lokale initiatieven voor mensen met verward gedrag zou komen. Sinds verzending van de brief is in het kader van de prioriteit gegevensdeling de handreiking gegevensdeling afgerond en vastgesteld in afstemming met veldpartijen. Daarnaast wordt voor de prioriteit hoog risicodoelgroep het dashboard beveiligde bedden momenteel geëvalueerd, waarover uw Kamer dit najaar nog separaat wordt geïnformeerd. Ook is inmiddels het actieprogramma Grip op onbegrip van start gegaan; lokale partijen kunnen hierdoor weer middelen aanvragen voor initiatieven die hun aanpak voor mensen met verward of onbegrepen gedrag versterken.
Wat betreft de middelen voor de aanpak – in 2022 in totaal € 33,1 miljoen – zijn er drie grote posten te onderscheiden. Dit zijn het (vervolg)actieprogramma, waarvoor € 12 miljoen beschikbaar is, de subsidieregeling medisch noodzakelijke zorg onverzekerden (€ 14,8 miljoen budget in 2022), en de inzet op gepast vervoer (psycholances) (€ 6 miljoen beschikbaar komend jaar). Daarnaast zijn er onder andere middelen beschikbaar voor het dashboard beveiligde bedden, de doorontwikkeling van de Hulpkaart, het Meldpunt Zorgwekkend Gedrag en de Meerjarenagenda zorg- en veiligheidshuizen 2021–2024.
Vraag 733
Welke organisaties krijgen in 2022 subsidie (totaal € 10,8) voor de uitvoering van doelstellingen en activiteiten in het kader van suïcidepreventie?
Antwoord:
Het totaalbedrag voor suïcidepreventie in 2022 bedraagt € 16,3 miljoen in plaats van € 10,8 miljoen, wat in de begroting staat. Voor suïcidepreventie lopen er drie financiële stromen. Ten eerste gaat er een instellingssubsidie naar Stichting 113 Zelfmoordpreventie. Daarnaast ontvangt Stichting 113 Zelfmoordpreventie een projectsubsidie voor de uitvoering van de derde landelijke agenda suïcidepreventie. Gezien de breedte van deze agenda ontvangen verschillende externe partijen via Stichting 113 Zelfmoordpreventie een deel van de subsidie voor het uitvoeren van een betreffende activiteit. Tot slot ontvangt ZonMw financiering voor de uitvoering van het onderzoeksprogramma suïcidepreventie.
Vraag 734
Kunt u toelichten hoe in het programma Gender en Gezondheid aandacht wordt besteed aan hoe er vervolg wordt gegeven na afloop van het programma in 2022?
Antwoord:
Het Ministerie van VWS hecht waarde aan het voortzetten en bestendigen van de beweging die met het programma Gender en Gezondheid is ingezet. Sekse/gender moet waar nodig aandacht krijgen in het toekomstige onderzoek dat via ZonMw geprogrammeerd wordt. Daarom heeft VWS aan ZonMw verzocht om:
• sekse/gender verder te verankeren in de programmering en procedures van ZonMw zelf, met de doorontwikkeling van tools en met borging binnen de gehele keten rond subsidieverstrekking door ZonMw als einddoel;
• de ontwikkelingen rondom methodologische omgang met sekse en gender in gezondheidsonderzoek actief te stimuleren om de verdere inbedding van sekse en gender in wetenschappelijk onderzoek te bewerkstelligen, ook als het onderzoek niet specifiek op sekse/gender gericht is.
Vraag 735
Waarom is er structureel nog € 11 miljoen beschikbaar voor de implementatie en uitvoering van de Wet verplichte geestelijke gezondheidszorg (Wvggz), is dit bedrag in 2021 volledig gebruikt en is de verwachting dat dit voor 2022 ook zal gebeuren?
Antwoord:
Met de inwerkingtreding van de Wet verplichte geestelijke gezondheidszorg (Wvggz) op 1 januari 2020 is er structureel € 10,7 miljoen beschikbaar om de implementatie en uitvoering van de wet in de praktijk in goede banen te leiden en aan de wettelijke verplichtingen te kunnen voldoen. Dit budget is grotendeels bedoeld voor het vertrouwenswerk127 door de patiëntvertrouwenspersoon (pvp) en de familievertrouwenspersoon (fvp) voor patiënten, familie en naasten die te maken krijgen met verplichte zorg. Voor de pvp en de fvp is respectievelijk € 6 miljoen en € 1,8 miljoen beschikbaar, dit is inclusief een ophoging vanwege de uitvoering van de Wvggz. Het overige bedrag (€ 2,9 miljoen) wordt onder andere besteed aan de wetsevaluatie Wvggz, het locatieregister voor de Wvggz en het ketenprogramma Wvggz.
In hoeverre de middelen voor 2021 volledig worden benut, valt nu nog niet met zekerheid te zeggen. De verantwoording loopt te zijner tijd mee in het jaarverslag 2021. Voor 2022 is de verwachting dat het geraamde budget wordt uitgegeven.
Vraag 736
Kan een overzicht worden gegeven van de bedragen die de afgelopen vier jaar zijn uitgegeven aan het informeren van de bevolking over orgaandonatie?
Antwoord:
In de afgelopen 4,5 jaar is € 22,3 miljoen euro besteed aan het informeren van de bevolking over orgaandonatie. Dit bedrag omvat de activiteiten behorend bij de door VWS gevoerde publiekscampagne over de nieuwe Donorwet («Het nieuwe Donorregister. Wat betekent dat voor mij/jou?»).
De jaren 2019 – 2021 kenden een intensivering in verband met de inwerkingtreding van de nieuwe Donorwet op 1 juli 2020. In deze jaren heeft het zogenoemde «brievenproces» plaatsgevonden waarbij alle ingezetenen van 18 jaar en ouder die nog geen keuze hadden gemaakt in het Donorregister, werden aangeschreven om alsnog hun keuze te registreren. Voor de voorbereiding en aanschrijving van dit «brievenproces» is een bedrag van ruim € 20,7 miljoen euro ingezet.
In de tabel zijn de bedragen uitgesplitst per jaar opgenomen.
|
Onderwerp |
2017 |
2018 |
2019 |
2020 |
2021 |
Totaal |
|---|---|---|---|---|---|---|
|
Voorlichting Donorwet |
€ 1.585.000 |
€ 1.800.000 |
€ 7.608.704 |
€ 6.405.000 |
€ 4.918.000 |
€ 22.316.704 |
|
Brievenproces |
€ 1.619.536 |
€ 18.349.942 |
€ 738.305 |
€ 20.707.783 |
||
|
€ 43.024.487 |
Naast de publiekscampagne zijn gedurende de afgelopen jaren in opdracht van VWS continu informatie- en voorlichtingsactiviteiten uitgevoerd gericht op moeilijker te bereiken doelgroepen. Deze activiteiten zijn per 30 september 2021 afgerond.
De Nederlandse Transplantatiestichting (NTS) heeft in dit kader voorlichtings- en communicatieactiviteiten verzorgd gericht op jongeren en mensen met een migratieachtergrond. Hiervoor werd een bedrag in de instellingssubsidie van de NTS beschikbaar gesteld. Dit bedrag is niet meegenomen in bovenstaande tabel.
Vraag 737
Gaat het bij het informeren van de bevolking over orgaandonatie enkel over de nieuwe Donorwet, of wordt ook gewezen op flankerende maatregelen ter stimulering van orgaandonatie? Welk bedrag is hiermee gemoeid?
Antwoord:
Het informeren van de bevolking over orgaandonatie gaat niet enkel over de nieuwe donorwet, maar over het gehele proces van orgaan- en weefseldonatie en -transplantatie. Met betrekking tot flankerende maatregelen voor orgaandonatie wordt via de website van de Nederlandse Transplantatie Stichting (NTS) de bevolking geïnformeerd over onder meer donatie bij leven en donatie na euthanasie. Hiervoor zijn geen specifieke budgetten in de begroting van de NTS geoormerkt, maar maken de activiteiten onderdeel uit van de gehele communicatiestrategie vanuit de NTS. Voor communicatie door de NTS is ruim € 2 miljoen begroot in 2022, die via de instellingssubsidie vanuit VWS wordt gefinancierd.
Vraag 738
Hoe heeft de wachtlijst voor orgaandonatie zich in de afgelopen vier jaar ontwikkeld? Kan het eerste effect van de nieuwe Donorwet al worden gemeten?
Antwoord:
De wachtlijst voor orgaandonatie is de afgelopen vier jaar langer geworden. Eind 2017 stonden 1115 mensen op de wachtlijst voor een orgaantransplantatie. Eind 2020 waren dat er 1257. Door COVID-19 heeft in 2019 en 2020 minder orgaandonatie plaatsgevonden. Het eerste effect van de nieuwe Donorwet is nog niet zichtbaar. Dit heeft ermee te maken dat pas in juli 2021 alle mensen boven 18 jaar geregistreerd zijn in het nieuwe Donorregister.
Vraag 739
Welke bedragen zijn gereserveerd voor het stimuleren van orgaandonatie na euthanasie, de nierteams aan huis en het onder de aandacht brengen van de mogelijkheid van orgaandonatie bij patiëntenverenigingen voor spierziekten zoals ALS?
Antwoord:
Nierteams aan huis worden sinds 1 januari 2021 door de zorgverzekeraars vergoed. Er zijn geen bedragen gereserveerd op de VWS begroting van 2022 voor het stimuleren van orgaandonatie na euthanasie en het onder de aandacht brengen van orgaandonatie na euthanasie bij patiëntenverenigingen zoals ALS. Via de website van de NTS en de belangrijkste patiëntenverenigingen is informatie beschikbaar over orgaandonatie na euthanasie.
Vraag 740
Is compensatie beschikbaar voor de extra inspanning die het specialisten aan beide kanten kost om orgaandonatie na euthanasie te faciliteren?
Antwoord:
De inspanningen van de medisch professionals om orgaandonatie na euthanasie te faciliteren worden gefinancierd vanuit reguliere bekostiging van de zorg. Er is dus geen extra compensatie daarvoor noodzakelijk.
Vraag 741
Kunt u nader uiteenzetten waar de € 3,9 miljoen voor het uitvoeren van opdrachten ter bevordering van de kwaliteit, toegankelijkheid en betaalbaarheid in de geestelijke curatieve gezondheidszorg voor bedoeld is?
Antwoord:
In 2022 is € 3,9 miljoen beschikbaar voor het uitvoeren van opdrachten ter bevordering van de kwaliteit, toegankelijkheid en betaalbaarheid in de geestelijke curatieve gezondheidszorg, waaronder € 0,7 miljoen voor landelijk Meldpunt Zorgwekkend Gedrag en € 1,0 miljoen voor publiekscampagne depressie en € 2,0 miljoen voor Ketenprogramma Wet verplichte ggz. Daarnaast worden enkele kleinere opdrachten verstrekt.
Vraag 742
Kunt u aangeven hoeveel stamceldonoren er nu in Nederland geregistreerd staan? Kunt u inzichtelijk maken wat het effect van wervingscampagnes is geweest?
Antwoord:
Op dit moment staan er 364.625 stamceldonoren geregistreerd bij stichting Matchis. Dit is een flinke stijging ten opzichte van 2014 toen er nog maar 54.000 donoren geregistreerd stonden. Uit ervaring heeft Matchis geleerd dat zonder actieve wervingscampagnes er nauwelijks tot geen spontane aanmeldingen van donoren zijn. Dit werd met name duidelijk uit een groei van 80.000 nieuwe donoren in 2018 als reactie op een opeenvolging van wervingsactiviteiten.
De wervingscampagne van Matchis bestaat uit tal van activiteiten door het hele jaar heen waarvan de effectiviteit nauwlettend wordt gevolgd om jaarlijks de strategie hierop aan te passen. Uit de analyses is onder andere gebleken dat van opeenvolgende activiteiten een versterkend effect uit gaat.
De activiteiten reikten in 2020 van kleinschalige donor-werft-donor campagnes (3.000 nieuwe inschrijvingen), tot grootschalige wervingsacties via de radio middels een samenwerking met KRO-NCRV op radio 3 in het voorjaar 2020 (2.200 nieuwe inschrijvingen) en social media campagnes en radio spotjes (in het laatste kwartaal van 2020 heeft dit voor 25.000 nieuwe inschrijvingen gezorgd). Er is de afgelopen jaren ook specifiek aandacht besteed aan werving bij minderheden, omdat het vinden van donoren voor niet-westerse patiënten lastig is. Op dit moment wordt er extra aandacht besteed aan het werven van mannen door onder andere voetballers uit het Nederlands elftal te betrekken bij de campagne omdat mannen ondervertegenwoordigd zijn in het register.
Vraag 743
Waarom ontbreekt het budget voor de Kickstart Medicatieoverdracht, een programma dat valt onder lopend beleid?
Antwoord:
Gezien de demissionaire status van het kabinet is de besluitvorming over het uitvoeren en de financiering van de Kickstart Medicatieoverdracht doorverwezen naar het nieuwe kabinet.
Vraag 744
Wanneer wordt het budget voor de Kickstart Medicatieoverdracht wel vrijgegeven zodat deze Kickstart zo snel mogelijk van start kan gaan?
Antwoord:
Gezien de demissionaire status van het kabinet is de besluitvorming over de financiering van de Kickstart Medicatieoverdracht doorverwezen naar het nieuwe kabinet. De regeling van de Kickstart is al wel gereed. Parallel aan de Kickstart zal dan ook de VIPP Farmacie met Medicatieoverdracht voor apothekers als belangrijk onderdeel starten (zie vraag 749).
Vraag 745
Hoe verhoudt het niet beschikbaar stellen van budget voor de Kickstart zich tot de benodigde financiering van het gehele programma Medicatieoverdracht?
Antwoord:
Zie ook antwoord op vraag 445.
De Kickstart is een mogelijke voorbereidingsactiviteit die aansluit op de al langer lopende voorbereiding en begeleiding van de betrokken partijen. De besluitvorming over programma Medicatieoverdracht in de zin van de besluitvorming over de landelijke implementatie van Medicatieoverdracht en de financiering daarvan is een zaak van het nieuwe kabinet.
Vraag 746
Aan het Nationaal Farmaceutisch Kennis- en adviescentrum is een meerjarige subsidie (in 2022 € 4,1 miljoen) verstrekt, kunt u aangeven dat deze middelen ingezet worden om de productie van de beschreven therapieën op locatie niet ziet op valorisatie van kennis maar juist ingezet moeten worden voor de doorontwikkeling van geneesmiddelen die zonder deze ondersteuning niet bij de patiënt komen omdat de farmaceutische sector dergelijke therapieën niet oppakt, links laat liggen of omdat de prijs van de farmaceut tot een exces leidt?
Antwoord:
Het Nationaal Farmaceutisch Kenniscentrum (NFKC) wil nieuwe, verbeterde of (wees)geneesmiddelen op een kostenefficiënte manier naar de patiënt brengen. Hierdoor kan ingespeeld worden op het betaalbaar houden van (wees)geneesmiddelen en wordt geneesmiddelenproductie minder kwetsbaar en afhankelijk. De stichting doet dit door kennisopbouw te verzorgen en te bundelen zodat ook niet-commerciële partijen die aan geneesmiddelen onderzoek doen, ontwikkelen en/of produceren cq bereiden, ook geregistreerd worden teneinde de kwaliteit, veiligheid en werkzaamheid ook voor geneesmiddelen, bijvoorbeeld voor zeer kleine patiëntpopulaties, te waarborgen. Een recent voorbeeld is de aangegane samenwerking met «ABC Pharma», wat weer een samenwerking is van Erasmus MC, Radboud UMC, het UMCG uit Groningen en Catharina Ziekenhuis uit Eindhoven en de apotheek A15.
Vraag 747
Kunt u toelichten hoeveel kosten van de € 3,9 miljoen dat beschikbaar wordt gesteld voor het uitvoeren van opdrachten ter bevordering van kwaliteit, toegankelijkheid en betaalbaarheid in de geestelijke curatieve gezondheidszorg gaat naar bevordering van toegankelijkheid en hoe hier in invulling aan wordt gegeven?
Antwoord:
In 2022 is € 3,9 miljoen beschikbaar voor het uitvoeren van opdrachten ter bevordering van de kwaliteit, toegankelijkheid en betaalbaarheid in de geestelijke curatieve gezondheidszorg, waaronder € 0,7 miljoen voor landelijk Meldpunt Zorgwekkend Gedrag en € 1,0 miljoen voor publiekscampagne depressie en 2,0 miljoen voor Ketenprogramma Wet verplichte ggz. Daarnaast worden enkele kleinere opdrachten verstrekt.
Vraag 748
Hoe verhoudt het niet beschikbaar stellen van budget voor de Kickstart zich tot de benodigde financiering van het gehele programma Medicatieoverdracht?
Antwoord:
Zie ook antwoord op vraag 445.
De Kickstart is een mogelijke voorbereidingsactiviteit die aansluit op de al langer lopende voorbereiding en begeleiding van de betrokken partijen. De besluitvorming over programma Medicatieoverdracht in de zin van de besluitvorming over de landelijke implementatie van Medicatieoverdracht en de financiering daarvan is een zaak van het nieuwe kabinet.
Vraag 749
Kunt u toelichten hoe de VIPP-regeling Farmacie de positie van de patiënt versterkt en welk deel van de € 33,0 miljoen specifiek daarop is gericht?
Antwoord:
De VIPP Farmacie is in voorbereiding en bestaat uit drie hoofdonderdelen. 1) De overdracht van medicatiegegevens tussen apothekers en andere zorgverleners om actuele en complete medicatieoverzichten en toedienlijsten voor patiënten te kunnen maken (Medicatieoverdracht), 2) een versterking van de farmaceutische medicatiebewaking voor een verhoging van de medicatieveiligheid en 3) een ontsluiting van dit alles naar een persoonsgebonden gezondheidsomgeving (PGO) van de patiënt. Alle drie de onderdelen versterken de positie van de patiënt. En daarmee is het gehele bedrag ook gericht op de versterking van de positie van de patiënt.
De VIPP Farmacie is helaas vertraagd.
Vraag 750
Kunt u specificeren op welke therapieën en voor welke doelgroepen de meerjarige subsidie (in 2022 € 4,1 miljoen) aan het Nationaal Farmaceutisch Kennisadviescentrum (NFKC) zich richt?
Antwoord:
De subsidie aan het Nationaal Farmaceutisch Kennisadviescentrum (NFKC) richt zich op registratie van drie «academische geneesmiddelen». Door de stichting wordt nu gewerkt aan de registratie van een medicijn dat gebruikt wordt bij de spierziekte LEMS, een product voor chemotherapie en een product dat gebruikt wordt bij patiënten die behandeling nodig hebben door een elektrolyten stoornis. Daarnaast wordt gewerkt aan de ontwikkeling van 3D-print technologie ten bate van geneesmiddelenproductie.
Vraag 751
Kunt u toelichten of de meerjarige subsidie (in 2022 € 4,1 miljoen) aan het NFKC zich richt op doorontwikkeling van geneesmiddelen die niet bij de patiënt komen, omdat de farmaceutische sector deze geneesmiddelen niet oppakt?
Antwoord:
Het werk van de Stichting Nationaal Farmaceutisch Kennisadviescentrum (NFKC) past bij ontwikkelingen in het veld dat in kennisinstellingen meer en meer aan geneesmiddelen ontwikkeling en bereidingen wordt gedaan en er ook vanuit deze kennisinstellingen een wens tot registreren van bepaalde producten komt. De subsidie aan het NFKC richt zich ook op registratie van drie «academische geneesmiddelen», waarvan twee producten die niet door de farmaceutische sector zijn opgepakt.
Vraag 752
Waarom is veel minder geld uitgetrokken voor medische producten?
Antwoord:
In 2020 – en in mindere mate in 2021 – is veel geld uitgetrokken voor de aankoop van persoonlijke beschermingsmiddelen en andere medische producten die nodig waren voor de bestrijding van COVID-19. In 2022 wordt (op dit moment) niet verwacht dat dergelijke uitgaven nog nodig zijn. Zorginstellingen zijn weer grotendeels in staat om hun eigen medische producten in te kopen via de reguliere kanalen. Daarnaast is een grote noodvoorraad aan PBM opgebouwd door het LCH.
Vraag 753
Hoeveel nieuwe geneesmiddelen zitten er de komende vier jaar aan te komen volgens de Horizonscan?
Antwoord:
De Horizonscan Geneesmiddelen van Zorginstituut Nederland kijkt twee jaar vooruit. Op dit moment staan er 185 geneesmiddelen op de Horizonscan waarvan de registratie verwacht wordt in 2022 of 2023.
Vraag 754
In hoeverre zijn de bedragen voor het stimuleren van lokale productie in het kader van de pandemische paraatheid voldoende? Wat gaat precies met het geld gedaan worden?
Antwoord:
De evaluatie ten behoeve van de pandemische paraatheid moet nog volgen. Hierbij zal naar de diverse categorieën van medisch producten gekeken gaan worden (vaccins, geneesmiddelen, hulpmiddelen, persoonlijke beschermingsmiddelen). Vervolgens zal gekeken worden naar benodigde aanpassingen van het beleid, waaronder stimulatie van lokale productie. Hierbij zal ook gekeken worden naar samenwerking in internationaal (EU) verband omdat Nederland te klein is om alles zelf te produceren. Deze eventueel benodigde investering in productie ten behoeve van pandemische paraatheid zullen aansluiten bij het al ingezette beleid en onderzoek om de leveringszekerheid van medische producten te verbeteren. Kortom, de passende omvang van het benodigde budget is nog niet vast te stellen.
Voor het onderdeel vaccin productie is al wel een analyse van de Special Envoy vaccins beschikbaar, waarover ik op 13 augustus 2021 de kamer heb geïnformeerd (https://www.rijksoverheid.nl/documenten/kamerstukken/2021/08/13/stand-van-zaken-covid-19). Hieruit is gebleken dat er behoefte is aan standaardisatie van productie materialen en uitbreiding van de personele capaciteit ten behoeve van Tech transfer voor vaccin productie. Deze adviezen worden dit jaar al opgevolgd.
Vraag 755
Waar wordt uit het budget van de ggz € 33,1 miljoen voor 2022 een bijdrage gehaald van € 14,8 miljoen in verband met de subsidieregeling Medisch noodzakelijke zorg onverzekerden?
Antwoord:
Het budget van € 33,1 miljoen waaraan wordt gerefereerd in de vraag betreft geen bedrag zoals vermeld in de budgettaire tabel van artikel 2. Het betreft het totale budget dat in 2022 is begroot voor de diverse activiteiten in het kader van de sluitende aanpak voor personen met verward gedrag.
De middelen voor het uitvoeren van deze activiteiten staan geraamd op de daarvoor bestemde begrotingsposten. Zo staan de middelen voor de uitvoering van de regeling medisch noodzakelijke zorg onverzekerden geraamd op artikel 2. De middelen voor het ZonMw programma Grip op onbegrip staan op artikel 1 bij alle andere programma’s die worden uitgevoerd door ZonMw. De middelen voor de psycholances staan geraamd onder het uitgavenplafond zorg.
Vraag 756
Kunt u toelichten of er naast een Horizonscan Geneesmiddelen (€ 1 miljoen) ook een Horizonscan Medische hulpmiddelen wordt uitgevoerd?
Antwoord:
Het Zorginstituut voert momenteel een pilot uit over innovatieve medische technologie in de diabeteszorg. Ik ben met het Zorginstituut in gesprek of er in 2022 een vervolg aan deze horizonscan valt te geven.
Vraag 757
Kunt u aangeven hoe het opgezette Landelijk Coördinatiecentrum Geneesmiddelen (LCG) ook wordt ingezet om medicijntekorten, anders dan tegen covid-19, tegen te gaan?
Antwoord:
Momenteel is de voornaamste taak van het LCG het monitoren van de CCV, een crisisvoorraad van COVID-19-gerelateerde intensive care-geneesmiddelen, en vervullen zij geen rol in het tegengaan van tekorten van geneesmiddelen die niet worden ingezet bij de behandeling van COVID-19. Op dit moment worden de werkzaamheden van het LCG geëvalueerd, ook om te bekijken welke zaken we eventueel moeten verankeren richting de toekomst.
Vraag 758
Kan van de afgelopen vijf jaar een overzicht gegeven worden van de hoogte van de subsidies voor medisch noodzakelijke zorg aan onverzekerden?
Antwoord:
De toegekende subsidies aan zorgaanbieders vanuit de Subsidieregeling medisch noodzakelijke zorg aan onverzekerden over 2017–2021 bedragen:
|
2017 |
2018 |
2019 |
2020 |
20211 |
|
|---|---|---|---|---|---|
|
Farmacie (incl. SEZ) |
€ 12.000 |
€ 12.000 |
€ 55.000 |
€ 614.148 |
€ 366.546 |
|
GGZ (incl. SEZ) |
€ 420.000 |
€ 2.495.000 |
€ 9.041.000 |
€ 16.624.679 |
€ 11.369.545 |
|
Huisartsenzorg |
€ 580 |
€ 3.000 |
€ 8.000 |
€ 25.026 |
€ 19.145 |
|
Overige Zorg |
€ 33.000 |
€ 72.000 |
€ 104.000 |
€ – |
€ – |
|
Hulpmiddelen |
€ – |
€ – |
€ – |
||
|
Tandheelkundige hulp |
€ 1.333 |
||||
|
Eerstelijnsverblijf |
€ – |
€ – |
€ 43.830 |
€ 63.764 |
|
|
Verloskundige zorg |
€ – |
€ 1.000 |
€ 6.000 |
€ 14.563 |
€ 5.436 |
|
Wijkverpleging |
€ – |
€ 12.000 |
€ 14.000 |
€ 42.890 |
€ 24.559 |
|
Ziekenhuizen (incl. SEZ) |
€ 278.000 |
€ 2.489.000 |
€ 9.092.000 |
€ 17.355.019 |
€ 12.820.148 |
|
Kraamzorg |
€ – |
€ – |
€ 8.552 |
€ – |
|
|
Paramedische zorg |
€ – |
€ – |
€ 298 |
€ – |
|
|
€ 743.580 |
€ 5.084.000 |
€ 18.319.000 |
€ 34.730.338 |
€ 24.669.143 |
Vraag 759
Kan aangegeven worden, in het kader van de subsidieregeling Veelbelovende zorg, welke innovaties de afgelopen jaren op een veilige wijze en sneller dan voorheen in het basispakket gestroomd zijn?
Antwoord:
De subsidieregeling Veelbelovende zorg is in 2019 gestart. Via deze regeling is het mogelijk tijdelijke financiering voor behandelingen te krijgen die qua (kosten)effectiviteit veelbelovend lijken, maar nog niet uit het basispakket worden vergoed, omdat de effectiviteit nog niet is bewezen. Onderzoek naar de effectiviteit en kosteneffectiviteit van (nieuwe) zorg ten opzichte van de huidige behandeling neemt tijd in beslag omdat er voldoende follow-up gegevens moeten worden verzameld. Het betreft hier langlopend onderzoek. Er zijn dus nog geen nieuwe innovaties vanuit de subsidieregeling Veelbelovende Zorg het basispakket ingestroomd. De eerste onderzoeken zijn in 2020 gehonoreerd, met een maximale looptijd van 6 jaar kunnen de eerste resultaten van de subsidieregeling in 2024 worden verwacht. Eén van de kernproblemen vanuit de voorwaardelijke toelating was dat het complex was dat kosten van de zorg via de basisverzekering verliepen en de kosten van het onderzoek via ZonMw. Dit leverde hoge administratieve lasten op. Ook is het aanvraagproces in de nieuwe subsidieregeling efficiënter ingericht. De versnelling ten opzicht van de voorwaardelijke toelating zit dus met name in het ingekorte voortraject.
Vraag 760
Kan van de afgelopen vijf jaar een overzicht gegeven worden welke zorg uit het basispakket gestroomd is? Wat waren de belangrijkste oorzaken die ten grondslag lagen aan deze uitstroom?
Antwoord:
De te verzekeren prestaties van het basispakket zijn zo omschreven dat de medisch-inhoudelijke en maatschappelijke ontwikkelingen worden gevolgd. Hierdoor stromen verouderde interventies en zorgvormen die in de medische praktijk niet meer worden toegepast «automatisch» uit het basispakket, omdat deze niet langer voldoen aan de stand van wetenschap en praktijk. Omdat de «automatische» uitstroom in veel gevallen niet plaatsvindt op basis van uitspraken van het Zorginstituut, is hiervan geen volledig beeld te geven. In verschillende programma’s binnen het Ministerie van VWS wordt gericht op gepast gebruik van zorg. Bijvoorbeeld met het programma Zorgevaluatie en Gepast Gebruik waarvoor de partijen van het Hoofdlijnenakkoord Medisch Specialistische Zorg (HLA MSZ) jaarlijks € 10 miljoen euro ter beschikking gesteld krijgen. Het doel van dit programma is om therapeutische meerwaarde van bestaande zorg, dat onderdeel uitmaakt van het basispakket, vast te stellen door middel van zorgevaluaties. Uit de zorgevaluaties moet blijken in welke gevallen en voor welke patiënten de zorg van meerwaarde is en wanneer niet. De resultaten worden geïmplementeerd in de richtlijnen en kwaliteitsstandaarden om vervolgens toegepast te worden in de behandel-/spreekkamer. Het doel hiervan is onder meer om zorg die (in sommige situaties) niet effectief is sneller uit te laten stromen.
Behalve de automatische uitstroom, vinden ook wijzigingen in het basispakket plaats op basis van politieke besluitvorming. Een overzicht van de zorg die de afgelopen vijf jaar op deze wijze is uitgestroomd uit het basispakket is te vinden in onderstaande tabel. Per 2019 worden vitaminen, mineralen en paracetamol waarvoor een gelijkwaardig of nagenoeg gelijkwaardig alternatief bestaat in de vrije verkoop niet meer vergoed uit het basispakket, omdat deze middelen vergelijkbaar zijn met zelfzorgmiddelen en voor eigen rekening en verantwoording van verzekerden kunnen komen. Dit maakt deze middelen volgens het Zorginstituut geen noodzakelijk te verzekeren zorg.
|
Jaar |
Beperking |
|---|---|
|
2016 |
geen beperkingen basispakket |
|
2017 |
geen beperkingen basispakket |
|
2018 |
geen beperkingen basispakket |
|
2019 |
vitaminen, mineralen en paracetamol waarvoor een gelijkwaardig of nagenoeg gelijkwaardig alternatief bestaat in de vrije verkoop |
|
2020 |
Geen beperkingen basispakket |
|
2021 |
Geen beperkingen basispakket |
Vraag 761
Wat zijn de resultaten geweest van de regeling voor de voorwaardelijke pakkettoelating? In hoeverre heeft dit voldaan aan de doelen? Wat is ervan geleerd en welke lessen zijn daaruit getrokken voor de subsidieregeling Veelbelovende zorg?
Antwoord:
De regeling voor de voorwaardelijke toelating tot het basispakket is op 1 januari 2012 gelanceerd. Met deze regeling werd beoogd om zorg die niet bewezen effectief is toch, tijdelijk toe te laten tot het basispakket onder de voorwaarde dat in de periode van de voorwaardelijke toelating gegevens over de effectiviteit en kosteneffectiviteit van de interventie worden verzameld in het hoofdonderzoek. Op dit moment lopen er nog 12 voorwaardelijke toelatingstrajecten en zijn er 11 afgerond. Tot op heden heeft het Zorginstituut de onderzoeksresultaten van de afgeronde hoofdonderzoeken kunnen gebruiken voor een beoordeling van de «stand van de wetenschap en praktijk». Hiermee is het doel van de regeling bereikt. Van de 11 beoordeelde interventies voldeden er 6 aan de stand van de wetenschap en praktijk. Deze zorg wordt dus nu vergoed uit het basispakket. De overige interventies hadden geen aangetoonde meerwaarde qua effectiviteit en/of kosten ten opzichte van de middelen die al uit het basispakket worden vergoed.
Er waren echter ook knelpunten. De belangrijkste knelpunten van deze regeling zijn beschreven in de Kamerbrief over de herinrichting van de regeling voor voorwaardelijke pakkettoelating128. Kernprobleem was dat bij deze regeling het proces te complex werd ervaren voor gebruikers, met een voorbereidingsprocedure van twee jaar en veel administratieve- en juridische verplichtingen. Concluderend bleek hieruit dat vormgeving van het versnellende instrument via de Zorgverzekeringswet onvoldoende werkte. Deze geleerde lessen zijn meegenomen bij de opvolger van de voorwaardelijke toelating: de Subsidieregeling veelbelovende zorg129. Zo is de aanvraagprocedure voor de nieuwe subsidieregeling verkort en laagdrempeliger gemaakt. Ook is er vanuit de subsidieregeling Veelbelovende zorg veel aandacht voor begeleiding van subsidieaanvragers. Hierdoor wordt het voornamelijk voor kleinere partijen zoals algemene ziekenhuizen makkelijker om aanspraak te maken op subsidie vanuit de regeling.
Vraag 762
Welke kleine partijen de met de regeling Veelbelovende zorg ondersteund? Kunnen startup-bedrijven ook aanspraak maken op deze subsidie?
Antwoord:
Vanuit de subsidieregeling Veelbelovende zorg is veel aandacht voor begeleiding van subsidieaanvragers. Het Zorginstituut Nederland en ZonMw ondersteunen alle partijen in het aanvraagproces. Eén van de kernpunten van de subsidieregeling Veelbelovende Zorg is dat er ook goede ondersteuning geboden wordt aan kleinere partijen. Omdat alleen zorgaanbieders aanspraak kunnen maken op subsidie, wordt daarbij wel gestimuleerd om samen te werken met start-ups en MKB’s. Een voorbeeld hiervan is een subsidieaanvraag die dit jaar vanuit de regeling is gehonoreerd over onderzoek naar een kunstmatige alvleesklier voor diabetes patiënten130. Voor dit onderzoek werkt de zorgaanbieder nauw samen met de fabrikant.
Vraag 763
Welke kosten worden vergoed vanuit de subsidieregeling medisch noodzakelijke zorg onverzekerden? Welke kosten vallen daarbuiten?
Antwoord:
Vanuit de subsidieregeling medisch noodzakelijke zorg onverzekerden worden alle medische kosten die vallen onder de aanspraken van artikel 11 van de Zvw vergoed, voor zover de arts deze zorg medisch noodzakelijk acht. Bepaalde vormen van zorg of diensten zijn uitgesloten van subsidie, zoals in-vitro fertilisatie, buikliposuctie, niet-medische circumcisie of hulp bij werk- en relatieproblemen.
Vraag 764
Hoe snel krijgen mensen gemiddeld een reactie wanneer zij een klacht indienen bij de Stichting Klachten en Geschillen Zorgverzekeringen (SKGZ)?
Antwoord:
Als een klacht wordt ingediend dan hanteert de SKGZ de volgende termijnen. De eerste reactie met ontvangstbevestiging van de klacht en een eerste uitvraag van stukken wordt na 1–2 werkdagen verstuurd. Als alle benodigde stukken binnen zijn dan duurt de behandeling gemiddeld een maand. Afhankelijk van de soort klacht, kan dit langer of korter zijn. De gemiddelde totale doorlooptijd van een bemiddeling is over 2021 tot nu toe (september 2021) 61 dagen. Binnen die periode is de klacht dus volledig afgehandeld. Volgens de ADR-Richtlijn is de maximale termijn voor de afwikkeling van een klacht 90 dagen. De SKGZ handelt klachten dan ook ruim binnen die termijn af.
Vraag 765
Kunt u aangeven hoe in de begroting aandacht wordt besteed aan het oplossen van de opstoppingen bij het CAK in de doorverwijzing naar de ggz?
Antwoord:
Het CAK heeft geen invloed op de doorverwijzing naar de GGZ. Het CAK is slechts belast met het verrichten van betalingen in het kader van de subsidieregeling medisch noodzakelijke zorg aan onverzekerden (voor een substantieel deel betalingen voor GGZ-zorg aan onverzekerden).
Vraag 766
Kunt u toelichten hoe er in de begroting wordt gewerkt aan versnelling van het beoordelingsproces en beslissing over opname in het basispakket van nieuwe geneesmiddelen?
Antwoord:
Er zijn in de begroting geen afzonderlijke activiteiten opgenomen om het proces van pakketopname te versnellen. Als onderdeel van lopend beleid worden wel diverse maatregelen uitgevoerd. Een voorbeeld hiervan is de Parallelle beoordelingen waarbij het Zorginstituut samen met CBG tegelijkertijd zowel markttoelating als pakketbeoordeling uitvoeren. Daarbij kan de tijd tot vergoeding tot een minimum beperkt worden.
Vraag 767
Wat is de verhouding tussen specialisten in loondienst en vrijgevestigde specialisten? In hoeveel ziekenhuizen werken de specialisten in loondienst? Wat verdienen zij gemiddeld en wat verdienen de vrijgevestigde specialisten?
Antwoord:
Er zijn 21.235 BIG-geregistreerde medisch specialisten (exclusief psychiaters) in Nederland. Hiervan werken 17.685 personen in de zorg- en welzijnssector, waarvan het grootste deel in de ziekenhuiszorg. Er zijn 7.885 vrijgevestigde medisch specialisten, daarnaast combineren 1.350 personen een loondienst met vrije vestiging.131 Vrijgevestigde medisch specialisten werken over het algemeen in de algemene ziekenhuizen, hiervan zijn 101 locaties in Nederland132 en de medisch specialisten van Universitair Medisch Centra (8) zijn allen in loondienst. Gemiddeld verdient een arts in loondienst bruto € 160.100 (gemiddeld jaarloon 2019 inclusief bijzondere beloning) per jaar. Het gemiddelde resultaat vóór belastingheffing van een vrijgevestigde bedraagt in 2018 € 169.800.133
Vraag 768
Welke maatregelen op het gebied van e-health zijn tot nu toe ingezet om de wachtlijsten te verminderen en op welke manier? Welke resultaten zijn met de inzet van e-health tot nu toe bereikt om de wachtlijsten te verminderen?
Antwoord:
Ik ga er bij de beantwoording van deze vraag vanuit dat u vooral doelt op de lange wachttijden in de ggz.
De te lange wachttijden in de ggz zijn een complex probleem dat door veel verschillende factoren wordt beïnvloed. Het oplossen van dit probleem vraagt daarom ook om een brede aanpak.
De inzet van e-health is belangrijk om patiënten meer steun te kunnen bieden als zij op de wachtlijst staan, en ervoor te zorgen dat de patiënt eerder bij de juiste zorgverlener terecht kan. Hierdoor kan er doelmatiger worden behandeld, wat op termijn bijdraagt aan kortere wachttijden.
Hiertoe wordt onder andere via het versnellingsprogramma informatie-uitwisseling patiënt en professional (VIPP GGZ) meer gebruik van e-health modules gestimuleerd. Instellingen konden hiervoor subsidie aanvragen waarbij zij onder andere het gebruik van e-health modules moesten aantonen. Het programma wordt begin volgend jaar afgerond. De resultaten zullen geëvalueerd worden.
Gegeven de complexiteit van de wachttijd-problematiek is het niet mogelijk om de bijdrage van de inzet van e-health modules te kwantificeren.
Overigens wordt ook in andere deelsectoren ingezet op slimmer en anders organiseren met inzet van e-health/digitale zorg, waarbij één van de doelen is om de wachtlijsten te verminderen en de beschikbare schaarse capaciteit aan professionals en benodigde kennis zo optimaal mogelijk in te zetten voor zorg.
Vraag 769
Hoe wordt de afname van participatie van ouderen boven de 75 jaar in het afgelopen jaar verklaard?
Antwoord:
Vanaf maart 2020 heeft de Nederlandse samenleving te maken met de uitbraak van het coronavirus en heeft de overheid ingrijpende maatregelen getroffen. Om te volgen of thuiswonende ouderen zoveel mogelijk naar wens deel konden blijven nemen aan het maatschappelijk leven en of ze op een verantwoorde en veilige manier contact konden hebben met belangrijke mensen in hun persoonlijke netwerk, is het RIVM verzocht voor het Ministerie van VWS een kennisintegratie uit te voeren.
Uit de tot op heden door het RIVM opgeleverde informatie blijkt inderdaad dat de participatie van ouderen134 in 2020 lager lag dan in voorgaande jaren. Hetzelfde gold overigens ook voor de participatie van andere leeftijdscategorieën. De afname in participatie gedurende de besmettingsgolven is te verklaren op grond van de geldende overheidsmaatregelen in relatie tot het coronavirus. Daarnaast moest de zorg en ondersteuning soms worden afgeschaald. Dagbesteding in groepen kon tijdens de eerste golf bijvoorbeeld vaak niet op een veilige manier worden gecontinueerd. En tot slot had het coronavirus ook het effect dat ouderen voorzichtiger werden. Dit laatste bleek ook een rol te spelen in de periodes waarin de coronamaatregelen werden versoepeld.
Voor een uitgebreidere uiteenzetting van de genoemde factoren die van invloed zijn geweest op de participatie van thuiswonende ouderen in 2020 wordt verwezen naar de factsheets die door het RIVM zijn opgeleverd in het kader van de uitgevoerde kennisintegratie135.
Vraag 770
Kunt u toelichten hoe de inzet van e-health in de ggz ook na 2021 wordt gewaarborgd?
Antwoord:
Per 2022 wordt een nieuwe bekostiging voor de geneeskundige ggz ingevoerd, het zorgprestatiemodel. Het zorgprestatiemodel geeft behandelaren de ruimte om consulten digitaal vorm te geven in afstemming met de patiënt. Een consult kan zowel face-to-face als telefonisch of via beeldbellen plaatsvinden. Daarnaast wordt met het zorgprestatiemodel de facultatieve prestatie geïntroduceerd, die onder andere de mogelijkheid biedt om nieuwe vormen van e-health te bekostigen. Hiernaast bevordert het Ministerie van VWS de inzet van digitale zorg in de ggz via Zorg voor innoveren en Zorg van Nu. Zorg voor innoveren is een samenwerkingsverband van 5 overheidsorganisaties en informeert over hoe zorginnovaties snel toegepast kunnen worden, adviseert partijen die vragen hebben bij zorginnovaties en verbindt door het organiseren van netwerkbijeenkomsten. Daarnaast biedt Zorg voor innoveren verschillende financieringsmogelijkheden voor zorginnovatie aan. Zorg van nu is een communicatieprogramma van het Ministerie van VWS om zorginnovaties en e-Health toepassingen meer bekendheid te geven zodat ze kunnen bijdragen aan de gezondheid en kwaliteit van leven van iedereen. De ZorgZandBak van het Zorginstituut Nederland richt zich op het wegnemen van knelpunten die de landelijke opschaling van zorginnovatie en e-health belemmeren.
Vraag 771
Hoe groot is de gemiddelde huisartsenpraktijk? Kunt u een overzicht van de afgelopen 10 jaar geven?
Antwoord:
In Nederland zijn er gemiddeld 3.317 patiënten ingeschreven per praktijk, wat neerkomt op 2.095 patiënten per fte huisarts-eigenaar (praktijkhouder). Uit de meting over 2010 bleek een fte huisartseigenaar gemiddeld 2.168 ingeschreven verzekerden te hebben. De Nederlandse Zorgautoriteit werkt momenteel aan een nieuw kostenonderzoek.
Vraag 772
Kunt u een overzicht geven van alle bedragen die beschikbaar zijn voor digitalisering in de zorg, digitale zorg, e-health en (digitale) gegevensuitwisseling, aangezien hier op verschillende plekken in de begroting budgetten voor staan?
Antwoord:
In principe is het aan zorginstellingen zelf om te investeren in digitalisering. VWS ondersteunt en stimuleert digitalisering in de zorg, maar vaak als integraal onderdeel van grotere al lopende programma’s. De middelen beschikbaar voor digitalisering zijn daarmee ook vaak verweven met de budgetten van deze programma’s, zoals bijvoorbeeld bij het programma Innovatie en Zorgvernieuwing.
In ieder geval is vanuit VWS via de versnellingsprogramma’s informatie-uitwisseling patiënt – professional, de zogenaamde VIPP’s, vanaf 2017 tot en met 2023 circa € 425 miljoen beschikbaar voor zorginstellingen uit diverse sectoren om het invoeren van een nieuwe werkwijze voor informatie-uitwisseling tot stand te brengen. Andere trajecten met een grote digitaliseringscomponent zijn eHealth thuis, trajecten rondom identificatie en authenticatie (DigiD, UZI) en trajecten rondom standaardisatie van informatie door kenniscentrum Nictiz.
Vraag 773
Kunt u aangeven hoe vaak en voor wat voor zorg er gebruik gemaakt wordt van de regeling financiering zorg aan illegalen en andere onverzekerbare vreemdelingen?
Antwoord:
In onderstaande tabel – afkomstig van het CAK – is aangegeven welke soort zorg is gedeclareerd en hoe vaak op grond van de regeling financiering zorg aan illegalen en andere onverzekerbare vreemdelingen (artikel 122a Zvw) de zorg is verleend.
|
Soort zorg |
2017 |
2018 |
2019 |
2020 |
20211 |
|---|---|---|---|---|---|
|
Eerstelijnsverblijf |
1 |
4 |
6 |
6 |
|
|
Farmacie |
1 |
1 |
30 |
408 |
1.040 |
|
GGZ |
1.465 |
1.308 |
1.078 |
1.180 |
659 |
|
Huisartsenzorg |
10.973 |
9.954 |
10.405 |
9.925 |
7.911 |
|
Kraamzorg |
674 |
690 |
806 |
698 |
351 |
|
Overige Zorg |
658 |
475 |
524 |
530 |
361 |
|
Paramedische zorg |
706 |
277 |
286 |
399 |
334 |
|
Tandheelkundige hulp |
907 |
747 |
739 |
589 |
347 |
|
Verloskundige zorg |
1.055 |
949 |
1.093 |
1.289 |
667 |
|
Wijkverpleging |
97 |
136 |
181 |
359 |
549 |
|
Ziekenhuizen |
19.024 |
17.241 |
20.276 |
19.754 |
11.696 |
|
Zintuigelijk gehandicapten |
8 |
6 |
4 |
– |
Vraag 774
Hoeveel wanbetalers voor de zorgpremie zijn er? Wat is het totale bedrag aan achterstallige zorgpremie dat openstaat en wat zijn de verwachtingen om dit bedrag alsnog te incasseren?
Antwoord:
Op 1 oktober 2021 waren er 172.734 wanbetalers aan wie een bestuursrechtelijke premie werd opgelegd.
De totale openstaande bestuursrechtelijke premie bij het CAK per ultimo 2020 is € 832 miljoen. Dit betreft alle openstaande vorderingen sinds 2009.
De ervaring leert dat circa 60% van de opgelegde bestuursrechtelijke premie wordt geïncasseerd. Een groot deel hiervan wordt geïnd door middel van broninhouding en door het omleiden van de zorgtoeslag. Naar verwachting zal een groot deel van de oude openstaande vorderingen (€ 832 miljoen) niet meer worden geïnd.
Vraag 775
Hoe wordt in 2020 het ruim € 4 miljoen beschikbare budget voor de subsidieregeling De Juiste Zorg op de Juiste Plek verdeeld? Is hierbij specifieke aandacht voor de doelgroep van mensen met dementie?
Antwoord:
We gaan ervan uit dat deze vraag betrekking heeft op 2022.
ZonMw heeft de volgende onderdelen op de planning staan voor 2022 (inclusief budgettair beslag bij benadering):
a. € 1,5 miljoen voor de regionale uitrol van landelijk succesvolle initiatieven; gericht op het duurzaam implementeren en opschalen van best practices in de regio.
b. € 0,5 miljoen voor kennisontwikkeling en evaluatie van lopende projecten. De samenwerkingsverbanden die inmiddels zijn gesubsidieerd of in de toekomst nog zullen worden gesubsidieerd, ontwikkelen kennis en ervaring rondom een breed scala aan organisatorische en inhoudelijke vraagstukken aangaande hun specifieke JZOJP-aanbod. Met deze middelen wordt deze kennis en ervaring opgehaald, geaggregeerd, geanalyseerd en weer gedeeld met de samenwerkingsverbanden en andere relevante JZOJP-initiatieven.
c. € 1,0 miljoen voor een open subsidieronde voor Regio-impulsen; waar bestaande samenwerkingsverbanden subsidie kunnen aanvragen om hun samenwerking door te ontwikkelen met een focus op de transformatie, organiseerbaarheid, en duurzame implementatie van hun JZOJP-aanbod afgestemd op de behoeften van de burger.
d. € 1,0 miljoen voor een doorstroom subsidieronde, waar succesvolle Startimpulsen subsidie kunnen aanvragen voor een Uitvoeringsimpuls. Met een focus op het verduurzamen van de samenwerking en implementatie van succesvolle werkwijzen.
Daarnaast worden er programmakosten gemaakt door ZonMw voortkomend uit de uitvoering van het ZonMw programma JZOJP in het algemeen (zoals de (lerende) monitoring en begeleiding van lopende projecten) alsmede de specifieke subsidieregelingen. Hierdoor komt het totale beschikbare budget voor de regeling uit op € 4,3 miljoen.
Gezien de brede doelgroep van JZOJP (alle burgers in de regio’s) is er tot nu toe geen specifieke aandacht geweest voor mensen met dementie. In de periode 2019–2021 is er binnen de subsidieregelingen JZOJP wel aan elf projecten subsidie toegekend die zich (mede) richten op mensen met dementie. Daarnaast zijn er binnen ZonMw (buiten de subsidieregeling JZOJP) specifieke programma’s gericht op mensen met dementie en met veel goede voorbeelden van projecten.
Vraag 776
In hoeverre biedt de Wmo 2015 gemeenten de mogelijkheid om in een keukentafelgesprek iemands aanspraak op zorg en ondersteuning af te wijzen? Hoe kan worden gestuurd op doelmatigheid?
Antwoord:
Het keukentafelgesprek, het onderzoek dat in vervolg op een melding van een behoefte aan maatschappelijke ondersteuning op basis van artikel 2.3.2 Wmo 2015 moet worden ingesteld, gaat vooraf aan de eventuele aanvraag door een cliënt voor een maatwerkvoorziening. Indien de cliënt een aanvraag voor een maatwerkvoorziening indient, beslist het college van burgemeester en wethouders (hierna: het college) op basis van de uitkomsten van dit onderzoek over de toekenning van een maatwerkvoorziening. Dit betekent dat de aanspraak op een maatwerkvoorziening in een keukentafelgesprek niet kan worden afgewezen, simpelweg omdat er dan nog geen aanvraag van een cliënt is. Zodra er een aanvraag is, beslist het college binnen 2 weken op de aanvraag.
Sturing op doelmatigheid van de aanvraag vindt plaats doordat uitsluitend een maatwerkvoorziening wordt toegekend voor zover de cliënt de beperkingen naar het oordeel van het college niet op eigen kracht, met een algemeen gebruikelijke voorziening, met gebruikelijke hulp, met mantelzorg of met hulp van andere personen uit zijn sociale netwerk dan wel met gebruikmaking van algemene voorzieningen kan verminderen of wegnemen. Daarnaast is vereist dat de maatwerkvoorziening een passende bijdrage levert aan het realiseren van een situatie waarin de cliënt in staat wordt gesteld tot zelfredzaamheid of participatie en zo lang mogelijk in de eigen leefomgeving kan blijven.
Vraag 777
Waarom is er maar € 1,5 miljard beschikbaar voor de Wlz, terwijl in de bestuurlijke afspraken wonen en zorg € 2 miljard was afgesproken?
Antwoord:
De bestuurlijke afspraken over wonen en zorg heb ik uw Kamer mede namens de Minister van BZK op 2 juni doen toekomen (Kamerstukken II, 2020/2021, 31 765, nr. 568). Hierin zijn ambities geformuleerd over te realiseren nultredenwoningen, geclusterde woningen en verpleeghuisplekken in 2026 en in 2031, en wat van de verschillende partijen wordt gevraagd om deze ambitie te realiseren. Als randvoorwaarde voor de uitbreiding van de verpleegzorgcapaciteit is een adequaat Wlz-budget nodig voor zorgkantoren gegeven de demografische ontwikkeling. Afhankelijk van de verdeling over leveringsvormen bedraagt de benodigde groeiruimte voor de ouderenzorg in de Wlz daarmee circa € 2 miljard over een periode van 5 jaar (t/m 2026). Door middel van de definitieve kaderbrief Wlz-kader 2022, die ik op 28 september jl. aan uw Kamer heb gestuurd (Kamerstukken II, 2021/22, 34 104, nr. 342), heb ik de groeiruimte voor de Wlz in 2022 vastgesteld op € 745 miljoen. De groeiruimte is gebaseerd op demografische ontwikkelingen met inkomenseffecten en overige effecten (zoals technologie en sociaal-culturele ontwikkelingen). De groeiruimte kan afhankelijk van de ontwikkelingen binnen de Wlz worden ingezet voor cliënten met een indicatie voor verpleeghuiszorg, gehandicaptenzorg of geestelijke gezondheidszorg. Met deze groeiruimte worden aldus ook de betrokken partijen in staat gesteld om de gemaakte afspraken over de verpleegzorgcapaciteit na te leven en daarmee per 2022 een eerste stap te zetten om de ambities uit de bestuurlijke afspraken te realiseren.
Vraag 778
Wat zijn tot nu toe de resultaten van de afspraken in de landelijke aanpak «Samen sterk voor mantelzorg»?
Antwoord:
De landelijke aanpak Samen sterk voor mantelzorg is in oktober 2020 tot stand gekomen. Sinds die tijd is er invulling gegeven aan een landelijk campagne (jonge) mantelzorg, is er een intentieovereenkomst gesloten voor een mantelzorgvriendelijk arbeidsklimaat in Nederland tussen de Ministeries SZW, VWS, MantelzorgNL en VNO/NCW/MKB- Nederland, heeft het adviesteam mantelzorg voor gemeenten ruim 50 gemeenten van advies en ondersteuning voorzien, gaan er 80 gemeenten aan de slag met het verbeteren van de toegang tot ondersteuning en het gebruik van een mantelzorgverklaring en is 1 landelijke overzichtspagina gerealiseerd van alle lokale en regionale steunpunten mantelzorg incl. contactgegevens. In de laatste voortgangsrapportage van het programma Langer Thuis is uitgebreid ingegaan op de behaalde doelen voor mantelzorg.
Vraag 779
Kan al iets gezegd worden over de resultaten van het programma Langer Thuis, dat eind 2021 zal aflopen?
Antwoord:
Zie het antwoord op vraag 781.
Vraag 780
In hoeverre zijn de vooraf gestelde doelen uit het programma Eén tegen eenzaamheid gehaald? Kunt u hierbij onderscheid maken per doel?
Antwoord:
De doelstelling van het programma Eén tegen eenzaamheid is om de trend van eenzaamheid onder ouderen (75+-ers) te doorbreken, via het signaleren en bespreekbaar maken en het doorbreken en duurzaam aanpakken van eenzaamheid.
Via de gezondheidsmonitor wordt elke vier jaar eenzaamheid gemeten. Uit de laatste cijfers blijkt dat de eenzaamheid bij 75+-ers over de afgelopen jaren mede als gevolg van de coronacrisis is toegenomen (van 54% (2016) naar 56% (2020)) Met de ex-durante beleidsevaluatie is de afgelopen jaren onderzocht of het programma op weg was om het vooraf gestelde doel te behalen. Het eindrapport van deze evaluatie stuur ik u met de voortgangsrapportage eind van dit jaar.
Uit de tussenrapporten van de beleidsevaluatie in 2019 en 2020 en mijn voortgangsrapportages over het programma Eén tegen eenzaamheid is duidelijk gebleken dat meer partijen zich inzetten voor de aanpak van eenzaamheid. Het aantal deelnemende gemeenten is gegroeid naar 250 en de Nationale Coalitie tegen eenzaamheid bestaat inmiddels uit 165 bedrijven en organisaties met een landelijk bereik. Via deze groeiende beweging is eenzaamheid bespreekbaarder geworden, wordt het vaker gesignaleerd en zijn er meer en beter onderbouwde initiatieven.
Het bespreekbaar maken is ook gestimuleerd via de jaarlijkse publiekscampagne eenzaamheid. Uit het campagne effectonderzoek blijkt dat het effect is geweest dat meer mensen bereid zijn actie te ondernemen voor onbekende eenzame ouderen. (https://www.rijksoverheid.nl/documenten/rapporten/2021/01/27/campagne-effectonderzoek-een-tegen-eenzaamheid)
Vraag 781
In hoeverre zijn de vooraf gestelde doelen van het programma Langer Thuis, dat eind 2021 stopt, behaald? Kunt u deze vraag per doel beantwoorden?
Antwoord:
Zoals u hebt kunnen lezen in de derde voortgangsrapportage van het programma Langer Thuis is er – met resultaat – hard gewerkt langs drie actielijnen. Actielijn 1, goede ondersteuning en zorg thuis, actielijn 2 mantelzorgers en vrijwilligers in zorg en welzijn en actielijn 3 wonen. Is de opgave reeds gerealiseerd? Nee, daarvoor is het vergrijzingsvraagstuk te complex. Blijvende aandacht voor zelfstandig wonende ouderen is daarom belangrijk. Hieronder is een beknopte weergave van de behaalde resultaten op de gemeten indicatoren, per doelstelling. De resultaten van de eerste en de derde monitor zijn in het overzicht opgenomen. De volledige weergave en nadere omschrijving zijn terug te lezen in de derde monitor die reeds met de Kamer is gedeeld. (Kamerstuk: TK 2020–2021, 35 570-XVI, nr. 193)
|
Doel |
Indicator |
Monitor I en Monitor III |
|---|---|---|
|
Overall indicator: kwaliteit van leven |
Het percentage 75-plussers met een goede kwaliteit van leven. |
2019 – 65% 2021 – 69% |
|
doelstelling 1 van actielijn 1: Versterken van de zelfraadzaamheid van ouderen en hun sociale omgeving |
Het percentage 75-plussers dat regie ervaart over zijn of haar leven. |
2019 – 71% 2021 – 73% |
|
Het aantal investeringen in maatschappelijke initiatieven gericht op ouderen door gemeenten, Rijk en lokale partners binnen het programma Sociaal Domein. |
2019 – 10 2021 – 10 |
|
|
Het aantal toegekende subsidie aanvragen Stimuleringsregeling E-health Thuis. |
2019 – nvt 2021 – 108 |
|
|
doelstelling 2 van actielijn 1: Professionals werken als een team rondom een oudere met een complexe zorgvraag en leveren afgestemde zorg op maat. |
Het percentage 75-plussers dat aansluiting van de professionele ondersteuning en zorg ervaart. |
2019 – 60% 2021 – 68% |
|
Het percentage 75-plussers dat ondersteuning en zorg naar eigen zeggen goed geregeld krijgt. |
2019 – 71% 2021 – 75% |
|
|
Het rapportcijfer waarmee inkopende partijen in de regio de kwaliteit van de samenwerking waarderen. |
2019 – nvt 2021 – 6,6 |
|
|
Het aantal door programma LZO gesubsidieerde integrale netwerken ouderenzorg in de wijk. |
2019 – 35 2021 – 125 |
|
|
doelstelling 3 van actielijn 1: Specialist ouderengeneeskunde op het juiste moment, op de juiste plek. |
Het aantal uren dat specialisten ouderengeneeskunde zijn ingezet voor behandeling in de eerstelijn en acute zorg. |
2019 – 65.9851 2021 – 37.469 |
|
doelstelling 4 van actielijn 1: De doorstroom van en naar tijdelijk verblijf soepel laten verlopen. |
Het percentage regionale coördinatie- functies met vier werkende functionaliteiten voor zorgvormen met tijdelijk verblijf. |
2019 – 49% 2021 – 75% |
|
Het percentage overbelaste mantelzorgers. |
2019 – 8,5% 2021 – 9,1% |
|
|
doelstelling 1 van actielijn 2: Verbeteren van maatschappelijke bewustwording over mantelzorg. |
Het percentage mantelzorgers dat aangeeft goed geïnformeerd te zijn over het ondersteuningsaanbod. |
2019 – 70% 2021 – 70% |
|
Het potentieel aantal mantelzorgers in krimpgebieden. |
2019 – 13,7 2021 – 13,3 |
|
|
Het aantal bereikte mantelzorgers via bewustwordingsactiviteiten (Moeder aan de Lijn). |
2019 – 580 2021 – 422 |
|
|
doelstelling 2 van actielijn 2: Ondersteuningsaanbod verbeteren en beter toegankelijk maken (inclusief respijtzorg). |
Het aantal gemeenten dat inzet op bewustwording van mantelzorgers als gevolg van bevindingen aanjager respijtzorg. |
2019 – nvt. 2021 – 156 |
|
Het aantal pilots logeerzorg die zijn opgezet door VWS, gemeenten en zorgaanbieders. |
2019 – 10 2021 – 10 |
|
|
Het aantal pilots sociale benadering dementie door VWS, gemeenten, zorgaanbieders |
2019 – 4 2021 – 7 |
|
|
doelstelling 3 van actielijn 2: Samenwerking formele en informele zorg versterken. |
Het percentage mantelzorgers dat goede afstemming met de formele zorg ervaart |
2019 – 89% 2021 – 86% |
|
Het percentage mensen dat als vrijwilliger actief is in het veld van zorg en welzijn |
2019 – 8,8% 2021 – 7,3% |
|
|
Het aantal lokale pilots dat is opgestart naar aanleiding van het programma In voor Mantelzorg. |
2019: nvt. 2021 – 27 |
|
|
Het aantal bewonersinitiatieven in het domein Zorg en Welzijn. |
2019 – 536 2021 – 1.471 |
|
|
Het aantal lokale pilots dat is opgestart naar aanleiding van het programma Samen Ouder Worden. |
2019 – 19 2021 – 40 |
|
|
doelstelling 1 van actielijn 3: Het in beeld brengen van de lokale woonopgave voor ouderen. |
Het percentage 75-plussers dat aangeeft dat hun huidige woning geschikt is. |
2019 -81% 2021 -81% |
|
Aantal gemeenten dat bij de prestatie- afspraken aparte afspraken heeft gemaakt over ouderenhuisvesting. |
2019 – 143 2021 -292 |
|
|
Het aantal toegekende subsidie aanvragen Stimuleringsregeling Wonen en Zorg |
2019 – nvt. 2021 – 87 |
|
|
doelstelling 2 van actielijn 3: Het vergroten van het aanbod van (geclusterde) woon(zorg)vormen voor ouderen. |
Aantal (nieuwe) locaties van geclusterde woon(zorg)vormen voor ouderen |
2019 – nvt. 2021 – 2.807 |
|
doelstelling 3 van actielijn 3: Ertoe bijdragen dat minder mensen in een ongeschikte woning wonen. |
Aantal gebiedscoalities dat meedoet met innovatieprogramma Langer thuis-inclusieve wijk |
2019 – 24 2021 – 22 |
Nader onderzoek naar de cijfers heeft inmiddels aangetoond dat in 2019 nog zorg voor Wlz-cliënten is gedeclareerd als eerstelijnszorg. Ook werd in sommioge gevallen de zorg door gedragswetenschappers als zorg van een SO gedeclareerd.
Vraag 782
Kunt u aangeven wanneer de evaluatie van het programma Onbeperkt Meedoen! wordt verwacht?
Antwoord:
De evaluatie van het programma Onbeperkt meedoen! is recent afgerond. Onlangs heb ik u geïnformeerd over de afronding van deze evaluatie en heb ik u het eindrapport aangeboden.136
Vraag 783
Kunt u aangeven of het programma Eén tegen eenzaamheid, waar momenteel alleen ouderen als doelgroep wordt gesteld, ook kan worden uitgebreid naar andere doelgroepen en zo ja, naar welke doelgroepen?
Antwoord:
Het actieprogramma Eén tegen eenzaamheid is in 2018 opgezet als onderdeel van het «Pact voor de Ouderenzorg». De focus was op ouderen omdat daar prevalentie van eenzaamheid het grootst is en met de vergrijzende bevolking dus ook een groeiend urgent probleem. Levensgebeurtenissen die eenzaamheid kunnen versterken of veroorzaken komen op oudere leeftijd meer voor (bv. verlies van partner, gezondheidsproblemen, minder mobiel, geen werk/dagactiviteit). Ook bij andere leeftijdsgroepen komt eenzaamheid bij bijna de helft (47%) voor. Groepen die daarin zijn oververtegenwoordigd zijn mensen met een migratieachtergrond, mensen in armoede, mensen met een beperking of chronische ziekte en alleenstaanden. Gemeenten kiezen in hun lokale aanpak van eenzaamheid op welke doelgroep ze zich richten. Met adviseurs, toolkits en bijeenkomsten ondersteun ik gemeenten in hun aanpak tegen eenzaamheid, ook als dit breder is dan ouderen. En in de publiekscampagne besteed ik ook aandacht aan situaties waar primair jongeren of mensen van middelbare leeftijd zich mee kunnen associëren.
Vraag 784
Waar is in 2020 geld voor inclusiviteit besteed en waarom wordt daar in 2022 minder aan besteed?
Antwoord:
De middelen onder inclusieve samenleving zijn in 2020 besteed aan de programma’s Onbeperkt Meedoen, Een tegen Eenzaamheid en Langer Thuis. In 2020 is dit bedrag substantieel hoger omdat hierin ruim 55 miljoen aan uitgaven voor de tijdelijke subsidieregelingen SET COVID-19 1.0 en 2.0 zijn opgenomen. Een deel van de uitgaven voor SET COVID-19 2.0 leiden tot uitgaven in 2021. Hiervoor zijn bij 1e suppletoire wet 2021 nog eenmalig extra middelen toegekend. Verder zijn in 2021 voor subsidies inclusieve samenleving en passende zorg en levensbrede ondersteuning incidenteel extra middelen beschikbaar gesteld in het kader van de bestrijding van de coronacrisis. Deze zijn ingezet voor een maatschappelijk steunpakket mentaal en sociaal welzijn en extra inzet van het Rode Kruis.
Vraag 785
Wat is de reden dat de subsidies voor Passende zorg en levensbrede ondersteuning en Inclusieve samenleving worden gehalveerd in 2022?
Antwoord:
De middelen onder inclusieve samenleving zijn in 2020 besteed aan de programma’s Onbeperkt Meedoen, Een tegen Eenzaamheid en Langer Thuis. In 2020 is dit bedrag substantieel hoger omdat hierin ruim € 55 miljoen aan uitgaven voor de tijdelijke subsidieregelingen SET COVID-19 1.0 en 2.0 zijn opgenomen. Een deel van de uitgaven voor SET COVID-19 2.0 leiden tot uitgaven in 2021. Hiervoor zijn bij 1e suppletoire wet 2021 nog eenmalig extra middelen toegekend. Verder zijn in 2021 voor subsidies inclusieve samenleving en passende zorg en levensbrede ondersteuning incidenteel extra middelen beschikbaar gesteld in het kader van de bestrijding van de coronacrisis. Deze zijn ingezet voor een maatschappelijk steunpakket mentaal en sociaal welzijn en extra inzet van het Rode Kruis.
Vraag 786
Waarom voorziet de begroting vanaf 2022 op de post «Palliatieve zorg en ondersteuning» structureel een lager bedrag dan voorzien voor 2021? Kunt u een lijst overleggen van organisaties (vrijwilligers en netwerken die deze zorg verlenen) die een bijdrage ontvangen uit deze gelden?
Antwoord:
Het lagere bedrag vloeit voort uit de wijziging van het subsidiebudget voor de inzet van geestelijke verzorging thuis. In de jaren 2019–2021 was bovenop het budget voor de subsidie tijdelijk een extra bedrag vrijgemaakt voor de opbouw van de infrastructuur. Zie voor een verdere toelichting mijn reactie van 15 juli 2021 op een brief van projectleiders en bestuurders van enkele centra voor levensvragen/netwerken palliatieve zorg aan de vaste Kamercommissie van VWS (Kamerstukken II 2020–2021, 29 214, nr. 92).
Jaarlijks wordt in de Staatscourant de lijst van ontvangers van subsidie voor de netwerken palliatieve zorg en de inzet van geestelijk verzorgers gepubliceerd, zie voor de meeste recente lijst: https://zoek.officielebekendmakingen.nl/stcrt-2020–62402.html. Er is geen soortgelijke lijst beschikbaar voor de inzet van vrijwilligers.
Daarnaast zullen onder de subsidieontvangers in 2022 naar alle waarschijnlijkheid meer dan 200 hospices zijn, alsook koepels en kenniscentra. De aanvraagprocedures lopen momenteel.
Vraag 787
Kunt u aangeven hoe en waarom de kosten voor een inclusieve samenleving in 2020 zakten van bijna € 71 miljoen naar € 14 miljoen in 2021? Waarom daalden deze kosten in de opvolgende jaren nog meer?
Antwoord:
De post inclusieve samenleving was in 2020 incidenteel opgehoogd door uitgaven aan de tijdelijke subsidieregelingen SET COVID-19 1.0 en SET COVID-19 2.0. Hiervoor is in 2020 € 55,5 miljoen euro uitgetrokken. De verdere daling in de opvolgende jaren komt doordat er na 2021 minder regeerakkoordmiddelen van het kabinet Rutte III beschikbaar zijn. Zo zijn er de komende jaren nog wel middelen gereserveerd voor de uitvoering van de Stimuleringsregeling E-health Thuis (SET), maar kunnen er na 2021 geen nieuwe subsidieaanvragen meer voor de SET ingediend worden.
Vraag 788
Hoe groot is het huidige tandartsentekort in Nederland?
Antwoord:
Op dit moment neemt nog 84% van de tandartspraktijken nieuwe patiënten aan. Dit was vorig jaar nog 87%. Ongeveer de helft hiervan stelt eisen aan deze patiënten, zoals dat het een bekende is van een ingeschreven patiënt of dat de patiënt is doorverwezen door een collega. Bij de Nederlandse Zorgautoreit (NZa) en de Inspectie Gezondheidszorg en Jeugd (IGJ) komen op dit moment nog nauwelijks meldingen van wachtlijsten of patiëntenstops binnen. Het Capaciteitsorgaan vangt wel zorgen op rondom rurale tekorten (Zuid-Limburg, Zeeland, Drenthe, Friesland).
Vraag 789
Kunt u een overzicht geven van de tandartsendichtheid in Nederland per regio?
Antwoord:
De tandartsdichtheid in Nederland is gemiddeld 5,5 per 10.000 inwoners. Naar verhouding tellen de KNMT-regio's Amsterdam-Haarlem e.o., Gelderland Centraal en Utrecht Polderland de meeste tandartsen per 10.000 inwoners. In de KNMT-regio’s Zuid-Holland Zuid en Zuid-West Nederland is het aantal tandartsen per 10.000 inwoners minder dan 4,5. Zie: Eerstelijnszorg | Regionaal & Internationaal | Tandartsenzorg | Volksgezondheidenzorg.info
Vraag 790
Is een verband tussen de nationale spreiding van tandartsen en lokale verschillen in mondgezondheid? Kunt u uw antwoord onderbouwen met cijfers per regio?
Antwoord:
Lokale verschillen in mondgezondheid zijn niet bekend. Dat is één van de redenen waarom het RIVM is verzocht om via een Delphi panel te komen met een set breed gedragen indicatoren, waarmee effectief de mondgezondheid kan worden vastgesteld. Deze set indicatoren zal vervolgens worden gebruikt om te komen tot een structurele monitor mondgezondheid.
Er is wel informatie bekend over het aantal inwoners dat minimaal één keer per jaar naar de tandarts gaat. Gemiddeld heeft 80,2% van de totale bevolking minstens één keer per jaar contact met de tandarts. In de GGD-regio Groningen (75,8%) en Fryslân (76,8%) gaan significant minder inwoners minstens één keer per jaar naar de tandarts. In de regio's Gelderland-Zuid, Kennemerland, Hollands Noorden en Hart voor Brabant is het percentage (meer dan 82%) significant hoger ten opzichte van de rest van Nederland.
Als ik kijk naar de spreiding van tandartsen en lokale verschillen in tandartsbezoek dan zie ik geen directe relatie tussen de spreiding van tandartsen en het aantal mensen dat minstens één keer per jaar de tandarts bezoekt.
Vraag 791
Wat zijn de belangrijkste factoren die van invloed zijn op de geografische spreiding van tandartsen? Kunt u in ieder geval de invloed van de opleidingsplaats hierin meenemen?
Antwoord:
De factoren die van invloed zijn op de geografische spreiding van tandartsen zijn mij niet bekend. Een verklaring voor de hoge tandartsdichtheid in de KNMT-regio’s Amsterdam-Haarlem e.o. en Gelderland Centraal en Utrecht Polderland kan worden gezocht in het feit dat Amsterdam en Nijmegen opleidingsplaatsen zijn (Utrecht was dat in het verleden) en dat veel tandartsen na hun afstuderen in de betreffende regio aan het werk gaan. Dit geldt overigens ook voor de stad Groningen en de omgeving daarvan (regio Noord Nederland).
Vraag 792
Kunt u een overzicht voor de komende tien jaar geven van het aantal fte’s van tandartsen dat per jaar nodig is om aan de groeiende zorgvraag te kunnen voldoen?
Antwoord:
Als onderdeel van het Capaciteitsplan 2021–2024 – Deelrapport 3b Eerstelijns Mondzorg heeft het Capaciteitsorgaan gekeken naar het benodigd aantal tandartsen in fte voor de komende tien jaar. Deze is als volgt:
|
Benodigd aanbod tandartsen in FTE |
2019 |
2020 |
2021 |
2022 |
2023 |
2024 |
2025 |
2026 |
2027 |
2028 |
2029 |
2030 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Benodigde aanbod in FTE |
8.556 |
8.549 |
8.539 |
8.527 |
8.512 |
8.494 |
8.451 |
8.406 |
8.357 |
8.307 |
8.253 |
8.269 |
Vraag 793
Kunt u voor de komende tien jaar een inschatting maken van het aantal fte’s van tandartsen dat beschikbaar is, waarbij rekening wordt gehouden met de vergrijzende beroepsgroep?
Antwoord:
Als onderdeel van het Capaciteitsplan 2021–2024 – Deelrapport 3b Eerstelijns Mondzorg heeft het Capaciteitsorgaan gekeken naar het beschikbaar aantal tandartsen in fte voor de komende tien jaar, waarbij uitgegaan is van de huidige in- en uitstroom. Deze is als volgt:
|
Huidige aanbod tandartsen in FTE |
2019 |
2020 |
2021 |
2022 |
2023 |
2024 |
2025 |
2026 |
2027 |
2028 |
2029 |
2030 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Aantal FTE bij huidige in- en uitstroom |
8.471 |
8.346 |
8.218 |
8.085 |
7.948 |
7.807 |
7.796 |
7.554 |
7.508 |
7.654 |
7.604 |
7.610 |
Vraag 794
Kunt u voor de komende tien jaar een inschatting maken van het aantal fte’s van tandartsen dat per jaar nodig is om aan de groeiende zorgvraag te voldoen?
Antwoord:
Als onderdeel van het Capaciteitsplan 2021–2024 – Deelrapport 3b Eerstelijns Mondzorg heeft het Capaciteitsorgaan gekeken naar het benodigd aantal tandartsen in fte voor de komende tien jaar. Deze is als volgt:
|
Benodigd aanbod tandartsen in FTE |
2019 |
2020 |
2021 |
2022 |
2023 |
2024 |
2025 |
2026 |
2027 |
2028 |
2029 |
2030 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Benodigde aanbod in FTE |
8.556 |
8.549 |
8.539 |
8.527 |
8.512 |
8.494 |
8.451 |
8.406 |
8.357 |
8.307 |
8.253 |
8.269 |
Vraag 795
Kunt u voor komende tien jaar een inschatting maken van het aantal fte’s tandartsen dat naar schatting beschikbaar is – rekening houdend met de vergrijsde beroepsgroep?
Antwoord:
Als onderdeel van het Capaciteitsplan 2021–2024 – Deelrapport 3b Eerstelijns Mondzorg heeft het Capaciteitsorgaan gekeken naar het beschikbaar aantal tandartsen in fte voor de komende tien jaar, waarbij uitgegaan is van de huidige in- en uitstroom. Deze is als volgt:
|
Huidige aanbod tandartsen in FTE |
2019 |
2020 |
2021 |
2022 |
2023 |
2024 |
2025 |
2026 |
2027 |
2028 |
2029 |
2030 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Aantal FTE bij huidige in- en uitstroom |
8.471 |
8.346 |
8.218 |
8.085 |
7.948 |
7.807 |
7.796 |
7.554 |
7.508 |
7.654 |
7.604 |
7.610 |
Vraag 796
Kunt u voor de komende tien jaar een inschatting making van het verwachte tekort aan tandartsen wanneer het aantal opleidingsplaatsen niet wordt verruimd – rekening houdend met de opleidingsduur van zes jaar en de vergrijsde beroepsgroep?
Antwoord:
De ramingen van het Capaciteitsorgaan houden rekening met de leeftijdsopbouw van de betreffende beroepsgroep en de opleidingsduur. Het Capaciteitsorgaan adviseert een uitbreiding met 100 opleidingsplaatsen (per jaar) voor de opleiding Tandheelkunde, teneinde te borgen dat ook in de toekomst voldoende tandartsen beschikbaar zijn met het oog op de voorziene zorgvraag. Als het huidige advies van het Capaciteitsorgaan niet wordt opgevolgd dan komen er per jaar dat dit het geval is 100 tandartsen minder beschikbaar en neemt ceteris paribus het tekort met dezelfde omvang toe.
Vraag 797
Welke concrete acties worden ondernomen met de € 5 miljoen die beschikbaar is voor het verbeteren van cliëntondersteuning?
Antwoord:
Op basis van het Regeerakkoord Vertrouwen in de toekomst (2017–2021) is € 10 miljoen structureel beschikbaar gesteld voor de versterking van cliëntondersteuning. Hiervan wordt 5 miljoen ingezet voor versterking van cliëntondersteuning op grond van de wet maatschappelijke ondersteuning en € 5 miljoen ten behoeve van cliëntondersteuning op grond van de wet langdurige zorg.
De € 5 miljoen die beschikbaar is voor versterking van cliëntondersteuning op grond van de Wmo2015 wordt besteed aan kennisontwikkeling en het financieel ondersteunen van gemeenten om cliëntondersteuning lokaal te versterken. Met extra impulsen voor onderzoek en projectleiding kunnen gemeenten cliëntondersteuning lokaal versterken. Daarnaast wordt met betrokken partijen zoals de beroepsgroep, cliëntenorganisaties en aanbieders gekeken hoe effectief kan worden ingezet op verbetering van kwaliteit en vindbaarheid van cliëntondersteuning. De voor cliëntondersteuning op grond van de wet langdurige zorg beschikbare € 5 miljoen wordt ingezet voor continuering en borging van de pilots gespecialiseerde cliëntondersteuning en de financiering van de toegenomen vraag naar cliëntondersteuning.
Vraag 798
Waarom is in de € 17,2 miljoen subsidie voor MantelzorgNL – ten behoeve van brede aanpak LVB, daklozen en zwerfjongeren, Stimulering e-health thuis, actieprogramma Schadelijke praktijken en opvang mensenhandel – geen budget opgenomen voor de stimulering van informele zorg en ondersteuning van mensen die leven met en na kanker?
Antwoord:
Vanuit de landelijke aanpak samen sterk voor mantelzorg is aandacht voor alle mantelzorgers, ook voor diegenen die een naaste met kanker ondersteunen. Bij het aantreden van het huidige kabinet is een extra intensivering beschikbaar gesteld voor mantelzorgondersteuning en dagbesteding van € 35 miljoen voor 4 jaar (10, 10, 10, 5 en vanaf 2021 structureel € 5 miljoen per jaar). Aanvullend daarop is tijdens de begrotingsbehandeling van VWS van de begroting van 2021 een amendement ingediend waarmee € 10 miljoen euro extra is vrij is gemaakt voor de verdere ondersteuning van mantelzorgers en mensen met dementie in Nederland. Verder stimuleert VWS de inzet van vrijwilligers in de palliatieve terminale fase via de regeling Palliatieve Terminale Zorg en Geestelijke Verzorging Thuis. Daarbij gaat het alleen al voor 2022 om € 42,7 miljoen. Deze subsidieregeling is onlangs verlengd met vijf jaar tot 2027. NB In de vraag wordt gesuggereerd dat er een instellingssubsidie van € 17,2 miljoen voor MantelzorgNL is. Dit betreft echter een post bestaande uit diverse onderdelen waaronder een subsidie voor MantelzorgNL. Voor MantelzorgNL is in 2022 een budget voor instellingssubsidie beschikbaar van € 2,7 miljoen.
Vraag 799
Welke concrete resultaten heeft de Stimuleringsregeling E-Health Thuis (SET) opgeleverd voor cliënten in de langdurige zorg?
Antwoord:
De Stimuleringsregeling E-health Thuis (SET) is gericht op de doelgroepen ouderen en mensen met een (risico op) chronische ziekte of beperking die thuis wonen. De slimme inzet van technologie voor zorg en ondersteuning kan voor hen onder meer bijdragen aan meer regie en een betere kwaliteit van leven. Op dit moment is er subsidie toegekend aan 131 SET-projecten en zijn er meer aanvragen in behandeling. Aangezien dit om meerjarige projecten gaat, zijn deze projecten op dit moment nog in uitvoering. Het is daarom te vroeg om aan te geven hoeveel cliënten er met deze projecten zijn bereikt en wat de slimme inzet van technologie deze cliënten concreet heeft opgeleverd. Naar mate er meer SET-projecten worden afgerond in de komende jaren kan een steeds beter beeld gegeven worden van de concrete resultaten. Naar verwachting kan in de loop van 2022 hiervan een eerste indicatie gegeven worden.
Vraag 800
Wat is de reden voor het afschalen van de SET?
Antwoord:
De Stimuleringsregeling E-health Thuis (SET) is onderdeel van het programma Langer Thuis. Dit programma loopt tot aan het einde van 2021. Subsidieaanvragen voor de SET kunnen ook tot uiterlijk 31 december 2021 worden ingediend, tenzij het subsidieplafond eerder bereikt wordt. Vanaf 2022 komen er dus geen nieuwe SET-projecten meer bij. Aangezien SET-subsidies toegekend worden aan meerjarige projecten ten behoeve van de opschaling van e-health bij aanbieders van zorg en ondersteuning zijn er ook de komende jaren nog wel middelen gereserveerd voor de uitvoering van de SET-regeling.
Vraag 801
Is ook voorzien in beschikbaarheid van taaltolken bij bijvoorbeeld linguïstisch onderzoek, om zo zorgpersoneel te ontlasten en een goede diagnose te kunnen stellen?
Antwoord:
Voor het leveren van goede zorg moeten de zorgverlener en de patiënt goed met elkaar kunnen communiceren in een voor beiden begrijpelijke taal. In sommige gevallen betekent dat dat de inzet van een professionele tolk noodzakelijk is om goede zorg te kunnen verlenen. Als het inschakelen van een professionele tolk noodzakelijk is om goede zorg te verlenen en het betreft (Zvw-)verzekerde zorg, moeten zorgaanbieders en zorgverzekeraars afspraken maken over de financiering van tolkenkosten. Tolkenkosten zijn op dit moment veelal verdisconteerd in (maximum)tarieven die door de Nederlandse Zorgautoriteit worden vastgesteld. In sectoren waar vrije tarieven gelden – zoals de logopedie – kunnen zorgaanbieders en zorgverzekeraars zelf afspraken maken over de hoogte van het tarief en de financiering van tolkenkosten.
Vraag 802
Waarom is in 2022 € 4,4 miljoen beschikbaar voor het programma Langer Thuis, terwijl op pagina 63 te lezen valt dat dit programma in 2021 wordt afgerond?
Antwoord:
Met het Regeerakkoord Vertrouwen in de toekomst (2017–2021) zijn voor diverse onderwerpen structurele middelen beschikbaar gekomen. De middelen voor respijtzorg, dagopvang en landelijke vrijwilligersorganisaties zijn de afgelopen jaren ingezet voor acties in het kader van het programma Langer Thuis. Aangezien het gaat om structurele middelen, blijven deze ook na afronding van het programma Langer Thuis beschikbaar. Hoewel op pagina 70 van de begroting de term Langer Thuis is gebruikt («voor het programma Langer thuis is in 2022 onder opdrachten € 4,4 miljoen beschikbaar») is dit niet helemaal correct. De middelen blijven beschikbaar voor de doelen waarvoor ze beschikbaar zijn gesteld: respijtzorg, dagopvang en vrijwilligersorganisaties.
Vraag 803
Kunt u aangeven wat de inzet is van het programma Thuis in het Verpleeghuis en wat bewoners hiervan mogen verwachten en van gaan merken? Kunt u aangeven hoe u de Kamer hierover zal informeren?
Antwoord:
In april 2018 heeft de Tweede Kamer het programma «Thuis in het verpleeghuis» ontvangen. Daarin is aangegeven dat de inzet op kwaliteitsverbetering vraagt om een andere manier van werken en organiseren: kleinschalig, vraaggericht, innovatief, met minder regels en meer vertrouwen in de zorgprofessionals. Dit moet daadwerkelijk leiden tot een aantoonbare verbetering van de kwaliteit. Om tot voldoende tijd, aandacht en goede zorg voor alle bewoners te komen en om te bevorderen dat alle bewoners het effect merken zijn in «Thuis in het verpleeghuis» de volgende actielijnen genoemd:
• Meer tijd en aandacht voor de bewoner, met meer zorgverleners en zicht op kwaliteit per locatie.
• Door onze regionale arbeidsmarktaanpak en door verlaging van de administratieve lasten zorgen we voor voldoende zorgverleners die gemotiveerd en deskundig zijn.
• Leren, verbeteren en innoveren, door inzet van «Waardigheid en Trots op Locatie», door het investeren in meer kennis voor professionalisering van zorgverleners en door ruim baan te bieden voor innovatie.
In maart van dit jaar heeft de Tweede Kamer de vijfde (en laatste) voortgangsrapportage over «Thuis in het verpleeghuis» ontvangen (Kamerstukken 31 765-546). In deze voortgangsrapportage is aangegeven dat (ondanks COVID-19) de beweging naar betere kwaliteit van zorg en leven gestalte heeft gekregen en wordt voortgezet. Kortheidshalve wordt verwezen naar genoemde voortgangsrapportage.
Vraag 804
Wat is de stand van zaken met betrekking tot de implementatie van het Kwaliteitskader Verpleeghuiszorg?
Antwoord:
In maart van dit jaar heeft de Tweede Kamer de vijfde (en laatste) voortgangsrapportage over «Thuis in het verpleeghuis» ontvangen (Kamerstukken 31 765-546). In deze voortgangsrapportage is aangegeven dat (ondanks COVID-19) de beweging naar betere kwaliteit van zorg en leven gestalte heeft gekregen en wordt voortgezet. Daarin genoemde resultaten zijn onder meer:
• Bewoners en naasten waarderen de verpleeghuiszorg steeds beter. Op basis van de gegevens op Zorgkaart Nederland blijkt dat de gemiddelde cliënttevredenheidsscore in 2020 is gestegen naar een 8,4, vergeleken met een 8,3 in 2019, een 8,0 in 2018 en een 7,9 in 2017. Daaruit blijkt dat er, ondanks de moeilijke omstandigheden waar bewoners en medewerkers mee te maken hadden, een grote waardering is voor de zorg die de verpleeghuizen en hun professionals geleverd hebben in deze periode.
• In de eerste drie kwartalen van 2020 is de werkgelegenheid in de verpleeghuiszorg verder gestegen, met 8.000 werknemers. Daarmee komt de totale groei sinds 2017 uit op 42.000 werknemers. Dat betekent dat er per verpleeghuislocatie gemiddeld 18 werknemers extra ingezet worden. Deze personele groei wordt deels ingezet voor extra volume (+8.000 werknemers) maar voor het grootste deel voor extra kwaliteit (+34.000 werknemers). De sector ligt hiermee op schema van het beoogde groeipad. Positief is dat het aantal gerealiseerde stageplaatsen en leerwerkplaatsen met 15% aanzienlijk is gestegen.
• Verpleeghuizen maken meer en meer gebruik van de tools en kennisproducten die vanuit Waardigheid en trots zijn ontwikkeld. Zo is het aantal bezoeken aan de website in 2020 met 44% gestegen, het aantal volgers op sociale media met 29% en het aantal abonnees op de nieuwsbrief met 28%.
Voor het overige wordt kortheidshalve wordt verwezen naar genoemde voortgangsrapportage.
Vraag 805
In hoeverre wordt voldaan aan het Kwaliteitskader Verpleeghuiszorg als het gaat om de personeelsbezetting? Hoeveel fte en hoeveel zorgmedewerkers in absolute aantallen komen we op dit moment te kort om te kunnen voldoen aan het Kwaliteitskader Verpleeghuiszorg? Kunt u een concreet getal geven?
Antwoord:
Het Kwaliteitskader Verpleeghuiszorg wordt geleidelijk geïmplementeerd. Het toegenomen aantal werknemers wordt ingezet voor extra volume en extra kwaliteit. Uiteindelijk doel is dat er in 2022 34.600 extra fte ingezet worden voor kwaliteit, dus de benodigde medewerkers voor de stijging van het aantal cliënten niet meegerekend. Eind derde kwartaal 2020 is de gerealiseerde personeelsgroei (ruim 21.000 fte oftewel 34.000 medewerkers; gegevens van het Pensioenfonds Zorg en Welzijn (PFZW)) ten behoeve van de kwaliteit gelijk aan de beoogde groei. Er zijn dus nog 13.600 fte nodig om de beoogde doelstelling te bereiken. Daarmee ligt de personele groei op schema van het beoogde ingroeipad.
Vraag 806
In hoeverre zijn de vooraf gestelde doelen uit het programma Volwaardig leven behaald? In hoeverre zijn de vooraf gestelde doelen uit het programma Thuis in het Verpleeghuis behaald? Kunt u deze vraag per doel beantwoorden?
Antwoord:
Uw Kamer wordt met voortgangsrapportages geïnformeerd over het bereiken van de doelen uit de genoemde programma’s. Over het bereiken van de doelen van het programma Thuis in het Verpleeghuis heb ik uw Kamer het meest recent geïnformeerd op 11 maart 2021 in de vijfde en tevens laatste voortgangsrapportage. Over het bereiken van de doelen van het programma Volwaardig Leven heeft de toenmalige Minister voor Medische Zorg en Sport u het meest recent geïnformeerd op 1 oktober 2020 in de tweede voortgangsrapportage. Voor het kerstreces ontvangt u de eindrapportage Volwaardig Leven.
Vraag 807
Kunt u aangeven waar de borging van € 29,1 miljoen van het programma Thuis in het Verpleeghuis naartoe gaat?
Antwoord:
Een onderdeel van «Thuis in het verpleeghuis» is «Waardigheid en Trots op locatie». «Waardigheid en Trots op locatie» helpt zorgaanbieders die dat willen met het gaan voldoen aan het kwaliteitskader verpleeghuiszorg. Zorgaanbieders konden zich tot medio 2021 melden voor ondersteuning door «Waardigheid en Trots op locatie». Dat hebben nog vele zorgaanbieders gedaan, waarvan ook diverse met aanzienlijke kwaliteitsvraagstukken. Aangezien een ondersteuningstraject van «Waardigheid en Trots op locatie» al snel anderhalf jaar vergt, zal «Waardigheid en Trots op locatie» in elk geval tot eind 2022 doorlopen om de benodigde ondersteuning te bieden. Daarvoor zijn de aangegeven middelen in hoofdzaak noodzakelijk. Dan zullen naar verwachting in totaal ruim 550 locaties ondersteund zijn via «Waardigheid en Trots op locatie».
Vraag 808
Kunt u aangeven wat de te verwachten resultaten zijn van het programma Thuis in het Verpleeghuis?
Antwoord:
In het antwoord op vraag 803 is aangegeven dat in maart van dit jaar de Tweede Kamer de vijfde (en laatste) voortgangsrapportage over «Thuis in het verpleeghuis» heeft ontvangen (Kamerstukken 31 765-546). In deze voortgangsrapportage is aangegeven dat (ondanks COVID-19) de beweging naar betere kwaliteit van zorg en leven gestalte heeft gekregen en wordt voortgezet. Daarin genoemde resultaten zijn onder meer:
• Bewoners en naasten waarderen de verpleeghuiszorg steeds beter. Op basis van de gegevens op Zorgkaart Nederland blijkt dat de gemiddelde cliënttevredenheidsscore in 2020 is gestegen naar een 8,4, vergeleken met een 8,3 in 2019, een 8,0 in 2018 en een 7,9 in 2017. Daaruit blijkt dat er, ondanks de moeilijke omstandigheden waar bewoners en medewerkers mee te maken hadden, een grote waardering is voor de zorg die de verpleeghuizen en hun professionals geleverd hebben in deze periode.
• In de eerste drie kwartalen van 2020 is de werkgelegenheid in de verpleeghuiszorg verder gestegen, met 8.000 werknemers. Daarmee komt de totale groei sinds 2017 uit op 42.000 werknemers. Dat betekent dat er per verpleeghuislocatie gemiddeld 18 werknemers extra ingezet worden. Deze personele groei wordt deels ingezet voor extra volume (+8.000 werknemers) maar voor het grootste deel voor extra kwaliteit (+34.000 werknemers). De sector ligt hiermee op schema van het beoogde groeipad. Positief is dat het aantal gerealiseerde stageplaatsen en leerwerkplaatsen met 15% aanzienlijk is gestegen.
• Verpleeghuizen maken meer en meer gebruik van de tools en kennisproducten die vanuit Waardigheid en trots zijn ontwikkeld. Zo is het aantal bezoeken aan de website in 2020 met 44% gestegen, het aantal volgers op sociale media met 29% en het aantal abonnees op de nieuwsbrief met 28%.
Voor het overige wordt kortheidshalve wordt verwezen naar genoemde voortgangsrapportage.
Vraag 809
Kunt u aangeven wanneer de Kamer wordt geïnformeerd over de voortgang van het programma Thuis in het Verpleeghuis?
Antwoord:
Zie ook het antwoord op vraag 135.
Vraag 810
Wordt met het subsidiegeld voor vrijwilligers en netwerken die palliatieve zorg verlenen ook geïnvesteerd in personeel die deze vaak arbeidsintensieve zorg leveren?
Antwoord:
Met de subsidiemiddelen uit de Regeling palliatieve terminale zorg wordt op indirecte wijze in personeel geïnvesteerd, te weten:
• budget dat is bestemd voor de coördinatie, opleiding en inzet van vrijwilligers;
• budget dat de netwerken palliatieve zorg aanwenden voor het coördineren van de zorg door professionele aanbieders van palliatieve terminale zorg.
Vraag 811
Is er, naar aanleiding van het onderzoek van de Algemene Rekenkamer, geld gereserveerd voor het verbeteren van de toegankelijkheid van palliatieve terminale zorg? Zo ja, op welke manier? Zo nee, waarom niet?
Antwoord:
Palliatieve terminale zorg thuis wordt voor een belangrijk deel gefinancierd via premiegeld dat voor de wijkverpleging beschikbaar is. Sinds de overheveling naar de Zvw (in 2015) blijft er budget voor de wijkverpleging over. Zie het antwoord op vraag 179. Daarom wordt er geen extra geld gereserveerd. Wel is onlangs in het bestuurlijk overleg wijkverpleging afgesproken dat palliatief terminale patiënten door zorgaanbieders en zorgverzekeraars buiten de cliëntenstops worden gehouden. Dit voorkomt onnodige vertraging bij het vinden van zorg.
Vraag 812
Bestaat de mogelijkheid tot vergoeding van een dubbel consult voor zorgverlening rondom de laatste levensfase om het gesprek over levenseindewensen te voeren en zo ja, in hoeverre wordt hier gebruik van gemaakt?
Antwoord:
De vergoeding van gesprekken over levenseindewensen verschilt per sector. In meerdere sectoren is de vergoeding onderdeel van de integrale tarieven. Dit is bijvoorbeeld het geval in de wijkverpleging en het Eerstelijnsverblijf. De huisarts kan hier tijd voor rekenen in de vorm van consulten of visites. Als de huisarts denkt dat het nodig is, kan een langer consult ingezet worden. Hierbij is niet inzichtelijk hoe vaak dit voor gesprekken rondom levenseindewensen gebeurt. Bij de bekostiging van medisch specialistische zorg (MSZ) bleek in 2017137 dat professionals eerder meerdere consulten wilden bieden dan langere consulten. Voor de situaties waarbij samen beslissen substantieel meer tijd in beslag neemt dan een standaardconsult heeft de NZa per 1 januari 2018 een nieuwe zorgactiviteitcode geïntroduceerd (190066). Met deze registratiecode kunnen zorgaanbieders in de MSZ de eventuele extra inzet tijdens een consult voor samen beslissen inzichtelijk maken.
Vraag 813
Hoeveel subsidie zal het Expertisecentrum Euthanasie in 2022 ontvangen en hoe verhoudt dit zich tot voorgaande jaren? Is in de vaststelling van dit bedrag rekening gehouden met de toegenomen wachtlijsten bij het Expertisecentrum Euthanasie, de uitbreiding van diens takenpakket en diens positie als kenniscentrum op het gebied van levenseindevragen?
Antwoord:
Het Expertisecentrum Euthanasie zal – evenals voorgaande jaren – als instelling in 2022 geen subsidie ontvangen. In 2019 heeft het Expertisecentrum Euthanasie (voorheen Stichting Levenseinde Kliniek) eenmalig een projectsubsidie ontvangen voor de uitvoering van een onderzoek naar psychiatrische patiënten bij het Expertisecentrum Euthanasie.
Euthanasie wordt vergoed vanuit de basisverzekering. Dit betreft ook (uitvoering van) euthanasieverzoeken door het Expertisecentrum Euthanasie. Het Ministerie van VWS biedt voor de overige werkzaamheden geen financiële ondersteuning aan het Expertisecentrum Euthanasie, omdat deze activiteiten primair een verantwoordelijkheid van de beroepsgroep zijn.
In de Kamerbrief dd. 6 juli jl. inzake Euthanasie bij psychiatrie en euthanasie bij dementie is de Kamer geïnformeerd over de voortgang van de gesprekken die het Ministerie van VWS voert over de aanpak van de wachtlijst voor patiënten met psychiatrisch lijden die zich melden bij het Expertisecentrum Euthanasie, als ook over de uitvoering van de motie Bergkamp c.s.138waarin gevraagd wordt om na te gaan of en zo ja, hoe VWS (financiële) ondersteuning kan geven aan het Expertisecentrum Euthanasie voor de verdere ontwikkeling en verspreiding van scholing en begeleiding door het Expertisecentrum Euthanasie onder artsen.139
Vraag 814
Hoeveel mensen met een mobiliteitsbeperking maken in 2021 gebruik van het bovenregionaal sociaalrecreatief vervoer en voor hoeveel mensen is dat in 2022 begroot?
Antwoord:
Zie ook het antwoord op vraag 135.
Uit de meest recente beschikbare gegevens blijkt dat er 371.026 Valys-pashouders zijn. Hiervan hebben 7.792 een hoog Persoonlijk Kilometerbudget (Bron: Kengegevens Valys augustus 2021).
Niet alle Valys-pashouders zijn actief. Er zijn ongeveer 125.000 actieve pashouders. Het bovenstaande leidt op dit moment tot een sluitend bedrag op de begroting van 2022.
Vraag 815
Kunt u aangeven hoeveel in 2022 minder beschikbaar is voor de programma’s Onbeperkt meedoen! en Waardig ouder worden?
Antwoord:
In 2021 in er € 4,3 miljoen beschikbaar voor het programma «Onbeperkt meedoen!». Dit is in 2022 ook beschikbaar. Voor Waardig ouder worden is in 2022 circa € 11 miljoen beschikbaar. In 2021 is dit circa € 20 miljoen vanwege extra middelen die dit jaar beschikbaar zijn gesteld in het kader van de bestrijding van de coronacrisis.
Vraag 816
Kunt u aangeven waarom de subsidie Palliatieve zorg en ondersteuning wordt verlengd met slechts vijf jaar? Welke mogelijkheden ziet u om hierin blijvend te ondersteunen in relatie tot de te verwachten toekomstige zorg en ondersteuningsvraag?
Antwoord:
Dat de verlenging van de geldigheidsduur van de subsidieregeling is beperkt tot vijf jaar is gelegen in de Comptabiliteitswet 2016, waarin als hoofdregel is opgenomen dat subsidieregelingen maximaal vijf jaar van kracht mogen zijn in art. 4.10 Horizonbepaling bij subsidieregelingen. Van deze hoofdregel mag alleen bij uitzondering worden afgeweken met een geldigheidsduur tot maximaal tien jaar, als gelet op de activiteiten waarvoor de subsidie wordt verstrekt dit afbreuk doet aan de effectiviteit van die activiteiten. Van deze uitzonderingssituatie is hier geen sprake.
Verlenging van een subsidieregeling is uiteraard mogelijk, nadat een voorstel daartoe – voorzien van motivering waarom verlenging nodig is – aan uw Kamer is voorgelegd. Zodoende kan ook op langere termijn worden voorzien in financiële ondersteuning van palliatieve terminale zorg en geestelijke verzorging thuis.
Vraag 817
Kunt u aangeven hoe de € 59,6 miljoen die beschikbaar wordt gesteld voor oncologie, verdeeld wordt onder de beschreven doelen en specifiek welk deel daarvan naar palliatieve zorg gaat?
Antwoord:
Voor de oncologie is in 2022 in totaal € 59,6 miljoen beschikbaar. Het Nederlands Kanker Instituut (NKI) ontvangt in 2022 een instellingssubsidie van € 18,2 miljoen voor het bevorderen van fundamenteel, translationeel en klinisch kankeronderzoek ten behoeve van verbetering van de overleving van kanker en het bevorderen van kwaliteit van leven van de patiënt. Integraal Kankercentrum Nederland (IKNL) ontvangt in 2022 een instellingssubsidie van € 36,9 miljoen voor het verbeteren van de oncologische en palliatieve zorg door het verzamelen van gegevens, het bewaken van kwaliteit, het faciliteren van samenwerkings-verbanden en bij- en nascholing. IKNL ontvangt in 2022 als onderdeel van de totale instellingssubsidie voor activiteiten op het gebied van palliatieve zorg een bedrag van € 3,7 miljoen. Het Pathologisch Anatomisch Landelijk Geautomatiseerd Archief (PALGA) ontvangt in 2022 een instellingssubsidie van € 4,5 miljoen voor de eenmalige registratie van alle pathologie-uitslagen het beheer hiervan in een landelijke databank en het computernetwerk voor de gegevensuitwisseling met alle pathologielaboratoria in Nederland. Deze gegevens vormen de basis voor de landelijke kankerregistratie, zijn zeer belangrijk voor de evaluatie en monitoring van de bevolkingsonderzoeken, ondersteunen de patiëntenzorg en worden gebruikt voor wetenschappelijk onderzoek.
Vraag 818
Kunt u toelichten op welke manier er in de bekostiging die is vrijgemaakt voor palliatieve zorg (€ 42,7 miljoen) aandacht wordt besteed aan een tijdige overgang van curatieve naar palliatieve zorg?
Antwoord:
De tijdige overgang van curatieve naar palliatieve zorg is de basis van het Kwaliteitskader Palliatieve Zorg en zal centraal staan als hoofdthema «pro-actieve zorg en ondersteuning» in het vervolg op het Nationaal Programma Palliatieve Zorg. Daarnaast is het een belangrijk thema in de Palliantie-programma’s van ZonMw. Over deze programma’s zal ik u voor het eind van het jaar schriftelijk nader informeren.
Vraag 819
Kunt u toelichten op welke manier er in de bekostiging die is vrijgemaakt voor palliatieve zorg (€ 42,7 miljoen) aandacht wordt besteed aan het verbeteren van informatie voor de patiënt en naasten?
Antwoord:
Het verbeteren van informatie voor patiënten en naasten is een speerpunt in het vervolg op het Nationaal Programma Palliatieve Zorg en ook de Palliantie-programma’s van ZonMw dragen hieraan bij. Over beide zal ik u nader informeren in een brief voor het eind van het jaar. Vooruitlopend daarop kan ik u melden dat informatie voor de patiënt en naasten vanaf dit najaar een gemakkelijke vindplaats heeft: PZNL lanceert op de Internationale Dag van de Palliatieve Zorg op 9 oktober 2021 de vernieuwde website www.overpalliatievezorg.nl. Deze website is gemaakt met patiënten, naasten en experts in de palliatieve zorg.
Vraag 820
Kunt u toelichten op welke manier er in de bekostiging die is vrijgemaakt voor palliatieve zorg (€ 42,7 miljoen) aandacht wordt besteed aan het creëren van één duidelijk aanspreekpunt voor de patiënt en naasten?
Antwoord:
Het creëren van één duidelijk aanspreekpunt voor de patiënt en naasten is een aandachtspunt in het werk van de coöperatie Palliatieve Zorg Nederland (PZNL).
Hierover zal ik u nog dit jaar schriftelijk nader informeren.
Vraag 821
Kan worden gespecificeerd welk bedrag beschikbaar is voor de doorontwikkeling van het PGB 2.0 systeem en welke concrete acties hier in het komende jaar aan worden verbonden?
Antwoord:
De gerealiseerde en geraamde kosten door de doorontwikkeling en implementatie van het PGB2.0-systeem bedragen in totaal € 88 miljoen Hiervan wordt € 16,6 miljoen besteed aan de doorontwikkelingsactiviteiten in 2022.
De doorontwikkeling van het PGB2.0-systeem is volgend jaar primair gericht op de uitwisseling iPGB berichten, autorisatie functionaliteit (eHerkenning, vertegenwoordigers, functiescheiding voor gemeenten, samenwerkingsverbanden gemeenten), het inzetten van Business Intelligence voor rapportages en het verbeteren van scan/brief functionaliteit.
Vraag 822
Wordt in de komende jaren een stijging van de pgb-uitgaven verwacht?
Antwoord:
De verwachting is dat de algehele zorgkosten zullen stijgen bij ongewijzigd beleid dus de uitgaven voor het persoonsgebonden budget ook. Bijvoorbeeld in de Wlz-pgb zijn de uitgaven in de afgelopen jaren toegenomen; van bijna € 1,3 miljard in 2015 naar (geraamd) bijna € 2,4 miljard in 2021 (zie de beantwoording van vraag 452). Het aantal budgethouders in de Wlz groeit (zie de beantwoording van vraag 461) en ook de pgb-bestedingen per budgethouder stijgen, zo constateer ik op basis van getallen uit de Monitor Langdurige Zorg.
Vraag 823
Hoeveel meldingen van zorgfraude binnen de Zvw zijn in 2020 en 2021 bij de toezichthouders binnengekomen? Welke vormen van fraude betroffen deze meldingen?
Antwoord:
De Inspectie Gezondheidszorg en Jeugd (IGJ) en de Nederlandse Zorgautoriteit (NZa) houden toezicht op de Zvw. Meldingen over zorgfraude binnen de Zvw worden door IGJ niet als afzonderlijke categorie geregistreerd en kunnen daarom niet gerapporteerd worden. De NZa heeft een meldpunt waar zorgprofessionals en burgers meldingen kunnen doen van vermeende zorgfraude. Er wordt hier niet geregistreerd om welke vorm van fraude het gaat. In 2020 zijn er 1339 meldingen binnen gekomen over mogelijke zorgfraude binnen de Zvw. In 2021 zijn dit tot nu toe 299 meldingen. Overigens kunnen meldingen over vermeende zorgfraude binnen de Zvw ook binnenkomen bij zorgverzekeraars. Over het aantal meldingen bij zorgverzekeraars wordt landelijk geen administratie bijgehouden.
Vraag 824
Wordt de apotheekzorg en vrijgevestigde psychiaters meegenomen in de voorbereidingen van het vervolg van het actieprogramma Werken in de Zorg in 2022?
Antwoord:
Het eventuele actieprogramma gericht op werken en leren in de zorg zou mijn inziens in de basis zorgbreed moeten worden opgezet. De precieze inhoud en vormgeving van een vervolg op het actieprogramma Werken in de Zorg is aan een nieuw kabinet. Voor de beoogde focus van het programma zie verder het antwoord op vraag 17.
Vraag 825
Zijn bij de doorrekeningen om artsen in loondienst te nemen ook de (vrijgevestigde) psychiaters meegenomen?
Antwoord:
Nee, wanneer het cijfers over het aantal medisch specialisten betreft is dat exclusief psychiaters. Bij de doorrekeningen op dit onderwerp is deze groep specialisten dan ook niet meegenomen.
Vraag 826
Wat heeft het programma (Ont)Regel de Zorg concreet opgeleverd in de afgelopen jaren en wat juist niet?
Antwoord:
De aftrap van het programma [Ont]Regel de Zorg begin 2018 met schrapsessies met honderden zorgverleners heeft geleid tot een werkagenda met ruim 170 concrete actiepunten. Daarvan zijn er inmiddels 117 afgerond. Daarnaast is de afgelopen jaren een lokale beweging op gang gekomen, door VWS ondersteund met diverse instrumenten, die heeft geleid tot een veelheid aan inspirerende voorbeelden en goede praktijken zoals terug te lezen in het rapport Goede praktijken140. Een voorbeeld van zo’n instrument is de [ont]regelbus die in instellingen aan de slag ging met (de omgang met) lokale regels. Deze goede voorbeelden zijn vervolgens breed gedeeld, bijvoorbeeld door interviews te houden met zorgverleners en bestuurders in de zorg.
In de monitoringsinformatie is terug te zien dat, na jaren waarin de ervaren regeldruk alleen maar toenam, voor het eerst een daling zichtbaar is. Bij de fysiotherapeuten als beroepsgroep is deze daling het grootst. Enkele van de meest effectieve acties van de afgelopen periode zijn het schrappen van de verplichting altijd een begin- en eindmeting te doen voor fysiotherapeuten en het vereenvoudigen van registratie van deze meting in het (elektronisch Patiëntendossier) EPD, het niet langer in het EPD vastleggen van afvinklijstjes voor werkprocessen in de medisch specialistische zorg en het schrappen van het verplichte uitvoeringsverzoek voor risicovolle handelingen in de wijkverpleging.
Als gevolg van deze maatregelen is zowel een vermindering in de ervaren regeldruk als in de ervaren tijdsbesteding zichtbaar. De geconstateerde daling is weliswaar bescheiden en nog niet over de gehele linie aanwezig, maar wel een kentering ten opzichte van de voorgaande jaren. Wij zien dit vooral als een aanmoediging om op de ingeslagen weg door te gaan en de komende periode de merkbaarheid voor zorgverleners verder te vergroten.
Niet alle actiepunten zijn afgerond. Gedurende de looptijd van het programma hebben we geleerd dat voor een deel van de actiepunten niet een landelijke maar een lokale aanpak nodig was. Een goed voorbeeld hiervan is de al eerder genoemde [ont]regelbus waarbij de focus meer op de regeldruk lag die vanuit instellingen zelf is ontstaan. Wij willen dan ook meer gaan inzetten op vermindering van regeldruk op instellingsniveau.
Daarnaast heeft COVID-19 impact gehad op het resultaat van het programma. De aanpak van interne regeldruk op lokaal niveau had geen hoge prioriteit wat ertoe heeft geleidt dat deze gedurende een lange tijd nagenoeg stil heeft gelegen.
Vraag 827
Is al specifiek aan te geven hoe het thema zeggenschap concreet uitgewerkt gaat worden? Wat is het stappenplan?
Antwoord:
Zorgprofessionals kunnen en moeten meer betrokken worden als het gaat over de inrichting van zorg en hun werk. Ik vind het daarom ontzettend belangrijk dat er een merkbare verandering komt in de mate van zeggenschap zoals die door zorgprofessionals wordt ervaren. In de Kamerbrief (Kamerstukken II, vergaderjaar 2020/21, 29 282, nr.433) heb ik de ontwikkelingen op het gebied van zeggenschap uiteengezet. Kort samengevat en vooruitkijkend kan ik aangeven dat ZonMw bezig is – conform de toezegging – om € 2 miljoen van het onderzoeksprogramma Verpleging & Verzorging in te zetten op het thema zeggenschap. ZonMw zet daarbij in op onder meer een leiderschapsprogramma, persoonsgebonden onderzoeksbudgetten en het delen van goede voorbeelden t.a.v. zeggenschap. Daarnaast verwacht ik – dit najaar – van onze Chief Nursing Officer de adviezen over een onafhankelijke monitoring van zeggenschap en het stimuleren van cultuuromslagen141. En als laatste, heb ik vrij recent van de beroepsvereniging V&VN en de NVZ en NFU een werkagenda zeggenschap voor de ziekenhuizen ontvangen. Van de overige sectoren verwacht ik dit najaar uitgewerkte werkagenda’s op het gebied van zeggenschap. De komende tijd zal ik de eerstgenoemde werkagenda nader bestuderen en bezien hoe hier een vervolg aan te geven. Waarna ik de verdere besluitvorming, gezien de demissionaire status van dit Kabinet, overlaat aan een nieuw kabinet.
Vraag 828
Wanneer kan de Kamer het voorstel voor een vervolg op het programma Werken in de Zorg verwachten?
Antwoord:
Gezien de situatie op de arbeidsmarkt in de zorg en de recent verschenen rapporten142 ligt het in de rede dat er een vervolg zal komen op het actieprogramma WIDZ. De precieze inhoud en vormgeving van een vervolg op het actieprogramma Werken in de Zorg is aan een nieuw kabinet.
Vraag 829
Wanneer komt de volgende update over de voortgang van het programma (Ont)Regel de Zorg?
Antwoord:
Het huidige, demissionaire, kabinet is niet voornemens nog een voortgangsrapportage over het programma [Ont]Regel de Zorg naar de Kamer te sturen. De afgelopen periode is een aantal onderzoeken en evaluaties uitgezet die tezamen bouwstenen opleveren voor een vervolg op de aanpak. Deze onderzoeken zullen ook aan uw Kamer worden aangeboden. Een volgend kabinet zal u informeren over de aanpak op basis van alle bouwstenen.
Vraag 830
Welke inspanningen zullen worden gedaan om het voor zorgprofessionals aantrekkelijk te maken om in de sector zorg en welzijn te gaan en blijven werken, nu het actieprogramma Werken in de Zorg afloopt?
Antwoord:
Uit de adviezen van de verschillende rapporten volgt de algemene lijn dat het wenselijk is meer focus te leggen op behoud en anders werken, met blijvende aandacht voor voldoende instroom. Instroom begint bij het meer opleiden van zorgpersoneel, maar ook bij het anders opleiden met bijvoorbeeld ruimte voor flexibel en modulair onderwijs om het zo onder andere voor zij-instromers eenvoudiger te maken. Er is daarom ook brede aandacht gevraagd voor opleiden en loopbaanontwikkeling in de zorg. De precieze inhoud en vormgeving van een vervolg op het actieprogramma Werken in de Zorg is aan een nieuw kabinet.
Vraag 831
Hoeveel zorgmedewerkers heeft het actieprogramma Werken in de Zorg netto concreet opgeleverd? In hoeverre zijn de vooraf gestelde doelen uit het actieprogramma behaald? Kunt u deze vraag per doel beantwoorden?
Antwoord:
Sinds het begin van het actieprogramma (vierde kwartaal van 2017) is het aantal werknemers in zorg en welzijn met circa 114.000 gestegen. De hoofdambitie van het Actieprogramma Werken in de Zorg is voldoende medewerkers, die goed zijn toegerust voor en tevreden zijn met het belangrijke werk dat zij doen. De voortgang op deze hoofdambitie meten we aan de hand van vier kernindicatoren, namelijk verwachte personeelstekort, aantal werknemers, werktevredenheid en toegerust voor het werk. Het verwachte personeelstekort in 2022 bedraagt 53 tot 74 duizend. Daarmee is het personeelstekort niet volledig teruggedrongen. Wel is een groot deel van de medewerkers tevreden over hun werk, namelijk 81% in het voorjaar van 2021. Daarnaast geeft 92% van de werknemers in het voorjaar van 2021 aan goed toegerust te zijn voor het werk. De overige indicatoren van het actieprogramma zijn te vinden op het AZW dashboard (https://dashboards.cbs.nl/v3/AZWDashboard/) onder «Werken in de zorg».
Vraag 832
Hoeveel geld is nodig voor het volledig uitvoeren van de meerjarenagenda Wegiz – indien het wetsvoorstel Wegiz wordt aangenomen?
Antwoord:
De verplichting voor zorgaanbieders om elektronisch gegevens te laten uitwisselen leidt tot zowel implementatie- als nalevingskosten. Het is moeilijk in te schatten wat de totale kosten hiervan zullen zijn. Dat komt doordat de kosten per uitwisseling verschillen en doordat de meerjarenagenda Wegiz in de komende jaren continu zal worden aangevuld.
Ik maak wel per gegevensuitwisseling een inschatting van zowel de kosten als de baten. Dit doe ik door een Maatschappelijke Kosten en Baten Analyse (MKBA) en een volwassenheidsscan (VHS) uit te laten voeren. De scan geeft antwoord op de vraag: «hoe «implementatie gereed» is het zorgveld?». De MKBA toetst de maatschappelijke toegevoegde waarde van een specifieke gegevensuitwisseling. Met het inzetten van beide instrumenten wordt de beslissing om een gegevensuitwisseling wel of niet te gaan verplichten onderbouwd. Hierbij worden ook de implicaties voor de bekostiging betrokken.
Vraag 833
Wat is de schatting van kosten voor het invoeren van een landelijke Elektronisch Patiëntendossier (EPD) in Nederland, bijvoorbeeld door een aanbieder te vragen alle zorgaanbieders in Nederland te voorzien van een EPD?
Antwoord:
De zorg in Nederland werkt al op grote schaal digitaal. Er bestaat daarom een groot landschap van op maat toegesneden systemen. Zorgaanbieders doen op verschillende manieren aan dossiervorming en stellen verschillende eisen aan procesondersteuning. De verschillende systemen die nu in de zorg gebruikt worden zijn daarom goed toegesneden op hun verschillende behoeftes. Het ontwikkelen van één systeem dat aan al deze behoeftes voldoet is te complex.
Vraag 834
Wanneer is de meerjarenagenda Wegiz gereed? Hoe wordt hieraan gewerkt?
Antwoord:
De Meerjarenagenda Wegiz (MJA Wegiz) heb ik voor de zomer in samenwerking met het zorgveld geactualiseerd. De gegevensuitwisselingen op de MJA Wegiz zijn daarbij opnieuw getoetst aan de criteria uit het wetsvoorstel elektronische gegevensuitwisseling in de zorg: toegevoegde waarde, draagvlak en realiseerbaarheid. U ontvangt de geactualiseerde MJA Wegiz binnen enkele weken samen met de Nota naar aanleiding van het verslag bij het wetsvoorstel.
Vraag 835
Is er een concreet stappenplan beschikbaar van het versneller van de BIG-procedure van statushouders?
Antwoord:
Conform de toezegging in de brief van 10 november 2020, wordt momenteel bezien hoe de toelatingsprocedure voor buitenlandse gediplomeerden, met behoud van kwaliteit, kan worden gestroomlijnd en versneld. Hierover zijn gesprekken gevoerd met de Commissie Buitenslands Gediplomeerden Volksgezondheid (CBGV), de Vereniging Buitenlands Gediplomeerde Artsen (VBGA), het UAF en Vluchtelingenwerk. Met genoemde partijen en de beroepsorganisaties KNMG, KNMT en V&VN, werkgeversorganisaties Actiz en VGN, het Ministerie van Sociale Zaken en Werkgelegenheid, instituut Babel en de uitvoeringsorganisatie CIBG is een werkgroep ingesteld. In deze werkgroep heb ik samen met de betrokken partijen knelpunten en oplossingsrichtingen verzameld. Over de ingezette activiteiten zal uw Kamer in het najaar worden geïnformeerd. Het oplossen van de verschillende knelpunten draagt bij aan een betere procedure, waar de statushouders ook profijt van hebben.
Ook is er n.a.v. de motie en het amendement op de SZW-begroting 2020 een subsidie van € 300.000 beschikbaar gesteld om gevluchte buitenlandse hoogopgeleide zorgprofessionals te ondersteunen tijdens het doorlopen van de toelatingsprocedure voor buitenlands gediplomeerden. Deze subsidie wordt gebruikt voor een pilot om via een buddysysteem betere begeleiding te realiseren. Deze pilot start naar verwachting in december 2021. Het idee is dat de pilot zodanig vormgegeven wordt dat de ervaringen uiteindelijk ook toegepast kunnen worden bij de begeleiding van buitenlanders zonder vluchtelingenachtergrond en zo alle buitenlandse zorgverleners eenvoudiger en sneller aan de slag kunnen.
Daarnaast ontvangt u op korte termijn een integrale reactie van het kabinet op het rapport «Van asielzoeker naar zorgverlener» van de adviescommissie voor Vreemdelingenzaken. In deze reactie wordt ingegaan op de adviezen van de commissie aangaande de inzet van meer asielmigranten in de zorgsector.
Vraag 836
Hoeveel geld is nodig om alle zorgaanbieders aan te laten sluiten bij Z-CERT? Hoeveel geld is nodig voor de jeugdzorg en GGD’en specifiek?
Antwoord:
De exacte aansluitkosten van alle zorgaanbieders verschillen per sector. Dit heeft te maken met de grootte van de sector, de staat van informatieveiligheid in de sector, de behoefte van de sector op gebied van informatiebeveiliging en de diensten die Z-CERT kan aanbieden. Ik help mee deze kosten zo laag mogelijk te houden door Z-CERT financieel te steunen.
Ik kan u melden dat Z-CERT momenteel bezig is met het collectief aansluiten van de leden van Jeugdzorg Nederland. De koepel GGD GHOR is recent aangesloten bij Z-CERT en fungeert als «kwartiermaker» voor het mogelijk aansluiten van lokale GGD-en. Daarnaast is Z-CERT op dit moment ook in gesprek met de Ambulancezorg en de branchevereniging medische diagnostisch centra (SAN) over de aansluiting. Ik ben blij met de groei van Z-CERT door vrijwillige stapsgewijze deelname en wil de groei van Z-CERT beheerst laten verlopen zodat de continuïteit en kwaliteit van de dienstverlening gelijke tred kan houden.
Vraag 837
Kunt u aangeven hoeveel procent van de zorginstellingen op dit moment zijn gecertificeerd voor de NEN 7510 normen voor informatiebeveiliging in de zorg?
Antwoord:
Het is mij niet bekend hoeveel procent van de zorginstellingen momenteel gecertificeerd zijn voor de NEN 7510. Hierover zijn geen recente onderzoeksgegevens bekend op landelijke schaal.
Vraag 838
Welke voorzieningen zijn nodig om elektronische gegevensuitwisseling te intensiveren? Klopt het dat daarbij geen geld beschikbaar is voor een data-infrastructuur?
Antwoord:
Met de Wet Elektronische Gegevensuitwisseling in de Zorg (Wegiz) wordt een belangrijke stap gezet om meer richting te geven hoe interoperabiliteit door middel van eenheid van taal en techniek kan worden bereikt. Daarmee is de maximale interoperabiliteit nog niet bereikt.
De eenvoudige, eenduidige, landelijke beschikbaarheid van een infrastructuur en randvoorwaardelijke voorzieningen zijn noodzakelijk om het elektronisch uitwisselen van gegevens te intensiveren. Op dit moment zijn generieke functies in de zorg-ICT ontoereikend of soms zelfs ontbrekend. De generieke functies die vanuit het veld, bijvoorbeeld via het Informatieberaad Zorg, en VWS de hoogste prioriteit krijgen zijn:
• lokalisatie: bepalen welke zorgaanbieders de relevante informatie van een patiënt beschikbaar hebben.
• adressering: de juiste (digitale) adressen.
• authenticatie / identificatie: kunnen bewijzen dat je bent wie je zegt te zijn.
• autorisatie: het verlenen van toegangsrechten.
• toestemmingen: toestemming van de patiënt/cliënt is nodig voor zorgaanbieders om haar/zijn informatie beschikbaar te stellen.
• Om op de korte termijn tempo te maken heb ik u al aangegeven dat vooreerst zal worden ingezet op de voorzieningen die al beschikbaar zijn.
In de begroting is geld beschikbaar om onderdelen van een infrastructuur te realiseren zoals bijvoorbeeld voor afspraken in de vorm van normen of standaarden bij de Wegiz of de voorzieningen van het CIBG.
Vraag 839
Hoe wordt in kaart gebracht of zorgorganisaties voldoen aan de eisen (NEN 7510) voor informatiebeveiliging? Wordt door een onafhankelijke partij vastgesteld of zorginstellingen aan de eisen voldoen?
Antwoord:
Volgens het Besluit elektronische gegevensverwerking door zorgaanbieders moeten zorgaanbieders voldoen aan de NEN 7510 en aanverwante normen. De Inspectie Gezondheidzorg en Jeugd gebruikt bij toezicht het toetsingskader «Inzet van eHealth door zorgaanbieders». Dit toetsingskader bestaat uit een aantal normen en daarbij horende toetsingscriteria. Deze zijn gebaseerd op wet- en regelgeving en door beroepsorganisaties van zorgverleners opgestelde «veldnormen». De NEN7510 en aanverwante normen zijn opgenomen in dit toetsingskader.
Vraag 840
Hoeveel zorgaanbieders zijn in 2021 aangesloten op DigiD en de machtigingsvoorziening?
Antwoord:
Op dit moment is van ongeveer 3.817 zorgaanbieders bekend dat zij zijn aangesloten op DigiD. Hiervan zijn er 985 zorgaanbieders via de Toegangsverleningsservice van DICTU aangesloten, hebben 152 zorgaanbieders een rechtstreekse DigiD-aansluiting en zijn 2.680 zorgaanbieders aangesloten via een groepsaansluiting. Daarnaast is een onbekend aantal zorgaanbieders via het Landelijk schakelpunt van de Vereniging van Zorgaanbieders voor Zorgcommunicatie op DigiD aangesloten. Dit zijn naar verwachting alle huisartsen en apothekers.
Op dit moment zijn twee ziekenhuizen aangesloten op de Machtigingsvoorziening.
Ik werk samen met de Staatssecretaris van BZK om deze aantallen in de komende jaren snel te vergroten.
Vraag 841
Hoe gaat u bevorderen dat zorginstellingen aantoonbaar zorgen voor betere informatiebeveiliging
Antwoord:
Zorginstellingen zijn zelf verantwoordelijk voor de eigen ICT en de toevertrouwde informatie. Datalekken en hacks kunnen nooit helemaal worden voorkomen. Ik zet me in op het verkleinen van de risico’s en impact van die risico’s door te zorgen voor meer bewustwording, door samen met de IGJ meer aandacht te besteden aan de naleving van de geldende informatiebeveiligingsnormen (NEN-7510, 7512, 7513), door te zorgen voor meer kennis in het zorgveld en voor snelle hulp als er toch iets gebeurt. Zo heb ik samen met de vereniging Brancheorganisaties Zorg (BoZ) het Actieplan informatieveilig gedrag opgezet en werk ik intensief samen met Z-CERT aan een risico gestuurde aanpak om kwetsbare sectoren vrijwillig aan te laten sluiten. Bij cyberincidenten kunnen aangesloten zorginstellingen rekenen op hulp van Z-CERT die helpt bij het bestrijden ervan.
Vraag 842
Bent u bereid te overwegen een verplichte rapportage over het beleid rondom informatiebeveiliging in te stellen voor alle zorgorganisaties?
Antwoord:
In lijn met het Besluit elektronische gegevensuitwisseling is een zorgaanbieder al verplicht om aan te tonen overeenkomstig de NEN 7510 te handelen. Ik overweeg op dit moment niet om certificering voor de verplichte basisnormen in te stellen. Wel zet ik in op het verkleinen van de risico’s en impact van die risico’s door te zorgen voor meer bewustwording, samen met de Inspectie Gezondheidzorg en Jeugd meer aandacht te besteden aan de naleving van de geldende informatiebeveiligingsnormen (NEN-7510, 7512, 7513), voor meer kennis en voor snelle hulp als er toch iets gebeurt.
Vraag 843
Wil u de mogelijkheden in kaart brengen om certificering (NEN 7510) voor zorgorganisaties verplicht te stellen?
Antwoord:
In lijn met het Besluit elektronische gegevensuitwisseling is een zorgaanbieder al verplicht om aan te tonen overeenkomstig de NEN 7510 te handelen. Ik overweeg op dit moment niet om certificering voor de verplichte basisnormen in te stellen. Wel zet ik in op het verkleinen van de risico’s en impact van die risico’s door te zorgen voor meer bewustwording, samen met de Inspectie Gezondheidzorg en Jeugd meer aandacht te besteden aan de naleving van de geldende informatiebeveiligingsnormen (NEN-7510, 7512, 7513), voor meer kennis en voor snelle hulp als er toch iets gebeurt.
Vraag 844
Waarom zijn subsidies aan de arbeidsmarkt/beroepenstructuur ongeveer € 1 miljard lager dan in 2021?
Antwoord:
Het grootste deel van het ongeveer € 1 miljard lagere begrotingsbedrag in 2022 wordt verklaard door de incidenteel hogere uitgaven in 2021 in verband met Corona.
Het betreft hier met name de voor de zorgbonus 2021 beschikbare middelen (circa € 800 miljoen) en middelen voor de Coronabanen (€ 96 miljoen) in 2021.
Vraag 845
Waarom worden binnen de opdrachten voor de positie cliënt en transparantie van zorg de uitgaven teruggeschroefd van € 35 miljoen naar € 8,6 miljoen?
Antwoord:
Het verschil van circa € 27 miljoen wordt vooral veroorzaakt door de wijze van administreren van de uitvoering van campagnes en communicatie-trajecten binnen het ministerie.
In de loop van het jaar worden budgetten voor de uitvoering van campagnes en communicatie-trajecten vanuit andere artikel(onderdelen) overgeboekt naar dit artikel(onderdeel). Aannemelijk is dat het budget in de loop van 2022 stijgt vanwege de publiekscampagnes omtrent de diverse Corona-onderwerpen, zoals vaccinatie, testen/quarantaine, app, mentale gezondheid, leefstijl etc. en de overige communicatietrajecten.
Het beschikbare budget voor «ondersteuning cliënt organisaties» en «transparantie van zorg» is in 2022 ongeveer gelijk aan 2021, namelijk € 6,5 miljoen.
Vraag 846
Hoeveel procent van artikel 4.3 in de begroting van VWS, aangaande de subsidie voor maatschappelijke diensttijd, is juridisch verplicht?
Antwoord:
97% van de MDT-middelen zijn juridisch verplicht. Met de subsidieregeling van MDT worden in 2022 een aantal subsidieronden voor MDT-projecten uitgevoerd. Op basis van de ervaringen tot nu toe is de verwachting dat het gehele bedrag van 2022 kan worden ingezet voor het aangaan van verplichtingen ten behoeve van MDT-projecten (zie ook het antwoord op vraag 847).
Vraag 847
Is, kijkend naar afgelopen jaren en dan met name 2018 en 2019, het de voorspelling dat de volledige € 94,7 miljoen bestemd voor maatschappelijke diensttijd ook wordt ingezet in 2022? Waarom wel of waarom niet?
Antwoord:
De beschikbare middelen in de afgelopen jaren (2018 t/m 2020) zijn volledig ingezet. De ervaringen tot nu toe met de subsidierondes laten zien dat er voor meer goede projecten middelen worden aangevraagd dan er budget beschikbaar is. In een aantal gevallen is het mogelijk geweest om het budgetplafond te kunnen verhogen.
Na de opstartfase bevindt MDT zich nu in de doorgroeifase naar een landelijk dekkend netwerk. Hierbij is het streven om iedere jongere binnen de eigen woonregio te voorzien van een passend aanbod. De verwachting is dat de volledige € 94,7 miljoen voor 2022 zal kunnen worden ingezet voor het aangaan van verplichtingen ten behoeve van MDT-projecten, ook vanwege de verdere uitbreiding van het MDT-netwerk, waardoor nog meer organisaties projecten zullen gaan indienen.
Vraag 848
Kunt u uiteenzetten hoe de € 94,7 miljoen bestemd voor maatschappelijke diensttijd is opgebouwd? Welke berekening schuilt daar achter?
Antwoord:
Met het bedrag van circa € 95 miljoen kunnen naar verwachting circa 60.000 jongeren een MDT-traject gaan doen. Dit is een raming op basis van de ervaringen in de afgelopen jaren. In de eerstvolgende onderzoekrapportage (verwacht over circa 3 maanden) komen nieuwe realisatiegegevens beschikbaar.
Vraag 849
Op welke subartikelen zijn de uitgaven niet juridisch verplicht, gegeven het feit dat van het beschikbare budget van de subsidies in artikel 4 van de € 804,4 miljoen 98,6% juridisch verplicht is? Kunt u dat verder uitsplitsen?
Antwoord:
Bij de budgetflexibiliteit onder de tabel van beleidsartikel 4 is per instrument aangegeven welk deel van de het beschikbare budget voor 2022 juridisch is verplicht. De verdeling juridisch en niet-juridisch verplicht voor artikel 4 uitgesplitst naar artikel onderdeel en instrument is als volgt:
|
Bedrag juridisch verplicht |
% |
Bedrag niet juridisch verplicht |
% |
||
|---|---|---|---|---|---|
|
Totaal artikel 4 |
1.305.729 |
1.285.129 |
98,4% |
20.600 |
1,6% |
|
Subsidies |
804.362 |
793.262 |
98,6% |
11.100 |
1,4% |
|
Opdrachten |
57.364 |
50.364 |
87,8% |
7.000 |
12,2% |
|
Bijdragen aan ZBO's/RWT's |
254.325 |
251.825 |
99,0% |
2.500 |
1,0% |
|
Subsidies: |
11.100 |
||||
|
4.1 Transparantie kwaliteit van zorg |
2.000 |
||||
|
4.1 Patiënten- en gehandicaptenorganisaties |
1.500 |
||||
|
4.2 Arbeidsmarkt beroepen en opleidingen (MEVA) |
2.000 |
||||
|
4.3 Maatschappelijke diensttijd |
3.000 |
||||
|
4.3 Informatiebeleid |
1.000 |
||||
|
4.3 Overig subsidies |
1.000 |
||||
|
4.4 Duurzame Zorg |
600 |
||||
|
Opdrachten: |
7.000 |
||||
|
4.1 opdrachten |
1.000 |
||||
|
4.2 Arbeidsmarkt beroepen en opleidingen (MEVA) |
3.000 |
||||
|
4.3 Informatiebeleid |
2.000 |
||||
|
4.3 Overig opdrachten |
1.000 |
||||
|
Bijdragen aan ZBO's/RWT's: |
2.500 |
||||
|
4.4. Bijdragen aan ZBO's/RWT's |
2.500 |
||||
Vraag 850
Waarom daalt de komende jaren de bijdrage aan het Zorginstituut Nederland terwijl het Zorginstituut er steeds meer taken en werkzaamheden bij krijgt en intussen al hopeloos achterloopt met het beoordelen van nieuwe innovatieve geneesmiddelen
Antwoord:
De begroting van het Zorginstituut heeft een kader van grofweg € 50 miljoen om de wettelijke taken uit te voeren en een kader van grofweg € 20 miljoen voor het uitvoeren van tijdelijke projecten. Het meerjarig financieel kader van het Zorginstituut daalt omdat de financiering van bijna alle tijdelijke projecten de komende vier jaren afloopt. Dat betekent niet dat deze projecten ook daadwerkelijk stoppen; per project zal de komende periode besloten moeten worden of het noodzakelijk is om een project voort te zetten en hoe een vervolgopdracht eruit moet komen te zien. Daarbij is een belangrijke randvoorwaarde of er vanuit de Rijksbegroting opnieuw middelen beschikbaar kunnen worden gesteld voor de financiering van een project. Voorbeelden van dergelijke projecten zijn het programma Keteninformatie Kwaliteit Verpleeghuiszorg (KIK-V), het programma Zorgevaluatie en Gepast Gebruik (ZEGG) of de uitvoeringskosten voor de subsidieregeling Veelbelovende Zorg.
Het beoordelen van nieuwe dure geneesmiddelen is een wettelijke taak van het Zorginstituut. Voor de wettelijke taken is geen verandering van het meerjarig financieel kader voorzien. Het meerjarig financieel kader voor wettelijke taken staat dus los van een daling in het meerjarig financieel kader voor de projecten.
Vraag 851
Hoeveel nieuwe geneesmiddelen beoordeelt het Zorginstituut jaarlijks?
Antwoord:
Zorginstituut Nederland adviseert elk jaar over een wisselend aantal nieuwe geneesmiddelen of deze kunnen worden opgenomen in het verzekerde pakket. Het gaat hierbij zowel om intramurale als extramurale geneesmiddelen. Intramurale geneesmiddelen worden verstrekt als onderdeel van de behandeling vanuit het ziekenhuis en vallen onder geneeskundige zorg. Extramurale geneesmiddelen worden verstrekt over de toonbank van de apotheek en vallen onder de farmaceutische zorg.
In totaal adviseert het Zorginstituut jaarlijks over circa 30 nieuwe geneesmiddelen. In 2020 bracht het Zorginstituut vier adviezen uit over intramurale geneesmiddelen en 26 adviezen over extramurale geneesmiddelen.
In 2021 gaat het tot nu om één advies voor een intramuraal geneesmiddel en veertien adviezen voor extramurale geneesmiddelen. Het gaat hierbij om afgeronde procedures, waarbij het geneesmiddel definitief is toegelaten of afgewezen.
Vraag 852
Hoe komt het dat de uitgaven voor de maatschappelijke diensttijd hier over 2020 € 0 zijn en in 2022 ineens € 95 miljoen?
Antwoord:
De middelen voor MDT stonden voorheen op de begroting van het Ministerie van Financiën; op de aanvullende post van de regeerakkoordmiddelen. In de begroting 2021 zijn deze middelen overgekomen naar de begroting van VWS. Een heel groot deel van de middelen wordt ingezet voor de subsidieregeling van MDT. Deze regeling verloopt tot dusver via ZonMw. De middelen voor de regeling zijn t/m 2019 opgenomen onder «ZonMw programmering» in artikel 4 en vanaf de begroting 2020 in artikel 1.
Vraag 853
Op welke subartikelen zijn de uitgaven niet juridisch verplicht, gegeven het feit dat van het beschikbare budget voor de opdrachten in artikel 4 van de € 57,4 miljoen 87,8% juridisch verplicht is? Kunt u dat verder uitsplitsen?
Antwoord:
Bij de budgetflexibiliteit onder de tabel van beleidsartikel 4 is per instrument aangegeven welk deel van de het beschikbare budget voor 2022 juridisch is verplicht. De verdeling juridisch en niet-juridisch verplicht voor artikel 4 uitgesplitst naar artikel onderdeel en instrument is als volgt:
|
Bedrag juridisch verplicht |
% |
Bedrag niet juridisch verplicht |
% |
||
|---|---|---|---|---|---|
|
Totaal artikel 4 |
1.305.729 |
1.285.129 |
98,4% |
20.600 |
1,6% |
|
Subsidies |
804.362 |
793.262 |
98,6% |
11.100 |
1,4% |
|
Opdrachten |
57.364 |
50.364 |
87,8% |
7.000 |
12,2% |
|
Bijdragen aan ZBO's/RWT's |
254.325 |
251.825 |
99,0% |
2.500 |
1,0% |
|
Subsidies: |
11.100 |
||||
|
4.1 Transparantie kwaliteit van zorg |
2.000 |
||||
|
4.1 Patiënten- en gehandicaptenorganisaties |
1.500 |
||||
|
4.2 Arbeidsmarkt beroepen en opleidingen (MEVA) |
2.000 |
||||
|
4.3 Maatschappelijke diensttijd |
3.000 |
||||
|
4.3 Informatiebeleid |
1.000 |
||||
|
4.3 Overig subsidies |
1.000 |
||||
|
4.4 Duurzame Zorg |
600 |
||||
|
Opdrachten: |
7.000 |
||||
|
4.1 opdrachten |
1.000 |
||||
|
4.2 Arbeidsmarkt beroepen en opleidingen (MEVA) |
3.000 |
||||
|
4.3 Informatiebeleid |
2.000 |
||||
|
4.3 Overig opdrachten |
1.000 |
||||
|
Bijdragen aan ZBO's/RWT's: |
2.500 |
||||
|
4.4. Bijdragen aan ZBO's/RWT's |
2.500 |
||||
Vraag 854
Is de € 27 miljoen die u beschikbaar stelt voor de opleiding van artsen op het gebied van infectieziektebestrijding, TBC, medische milieukunde en jeugdgezondheidszorg ook het totaalbedrag dat u uittrekt voor de opleiding van artsen in deze sectoren? Zo nee, hoe ziet de totale financiering van deze opleidingen eruit?
Antwoord:
Het bedrag van € 27 miljoen is het totaalbedrag dat op dit moment beschikbaar is voor het opleiden van artsen infectieziektebestrijding, TBC, medische milieukunde en jeugdgezondheidszorg.
Vraag 855
Acht u de € 27 miljoen voor de opleiding van artsen op het gebied van infectieziektebestrijding, TBC, medische milieukunde en jeugdgezondheidszorg voldoende?
Antwoord:
Het beschikbare bedrag is gebaseerd op de reële instroom. De instroom in de opleidingen blijft echter achter bij de door het Capaciteitsorgaan geadviseerde instroom. Wanneer de geadviseerde instroom in deze opleidingen zou worden gehaald, zal een groter bedrag nodig zijn om de instroom in deze opleidingen te kunnen financieren. Van het veld hebben we het signaal gekregen dat er, o.a. door de COVID-19 pandemie, een verhoogde instroom nodig is voor IZB-en jeugdartsen ten opzichte van het advies uit 2020. Het Capaciteitsorgaan is daarom thans bezig met het opstellen van een tussentijdse raming. Deze verwacht ik eind 2021. Daaruit zal moeten blijken of er meer instroom nodig is dan eerder is geraamd.
Vraag 856
Wat zijn de jaarlijkse kosten indien ook Rotterdam een opleiding krijgt voor tandartsen? Is het volgens het capaciteitsorgaan nodig dat deze wordt opgestart?
Antwoord:
Het Capaciteitsorgaan adviseert uitbreiding met 100 opleidingsplaatsen voor de opleiding tandheelkunde, dus van in totaal 259 bekostigde plaatsen naar 359. De jaarlijkse extra kosten hiervan zijn € 26,3 miljoen. Dat staat los van de vraag wie de opleiding verzorgt. Het Capaciteitsorgaan zegt niets over de locatie van de extra opleidingsplaatsen en ook niet of er een opleiding in Rotterdam gestart moet worden.
Vraag 857
Hoeveel vergunningaanvragen zijn er binnengekomen naar aanleiding van de Wet toetreding zorgaanbieders (Wtza), die per 1 januari 2022 in zal gaan? Naar hoeveel organisaties is een brief verstuurd over de vergunningplicht onder de Wtza?
Antwoord:
De Wet toetreding zorgaanbieders (Wtza) treedt per 1 januari 2022 in werking. Vanaf die datum kunnen zorgaanbieders een Wtza-vergunning aanvragen. Op dit moment geldt de WTZi-toelating en kunnen zorgaanbieders een WTZi-toelating aanvragen. Het CIBG ziet geen toename in de aanvragen voor een WTZi-toelating. Op grond van overgangsrecht in de Wtza wordt de WTZi-toelating van een instelling die per 1 januari 2022 vergunningplichtig is door het CIBG automatisch omgezet in een Wtza-vergunning. Het CIBG heeft in september 4.100 organisaties die op dit moment beschikken over een WTZi-toelating geïnformeerd over de Wtza-vergunning. Daarnaast heeft het CIBG 800 organisaties een voornemen tot intrekken van de WTZi-toelating gestuurd, waarvan er 630 al definitief zijn ingetrokken.
Vraag 858
Hoeveel opleidingsplaatsen zijn er beschikbaar via de in 2022 lopende regeling Opleiding in een jeugd-ggz-instelling?
Antwoord:
Er zijn 20 opleidingsplaatsen toegewezen via de in 2022 lopende regeling Opleiding in een jeugd-ggz instelling.
Vraag 859
Hoeveel zorgmedewerkers heeft de Subsidieregeling Stagefonds Zorg netto concreet opgeleverd?
Antwoord:
De Subsidieregeling Stagefonds Zorg voorziet in een tegemoetkoming aan stageaanbieders in de zorgsector voor begeleidingskosten of loonkosten van stagiairs. In 2020 is er uit het Stagefonds Zorg een subsidie van € 112 miljoen verstrekt aan zorgaanbieders voor 56.750 fte aan gelopen stages. Deze stages zijn gelopen door meer dan 100.000 verschillende studenten aan zorgopleidingen.
Vraag 860
Is al aan te geven hoeveel tandartsen en gz-psychologen opgeleid gaan worden in 2022?
Antwoord:
De numerus fixus voor tandheelkunde is 259 per jaar, dus ook in 2022 zullen er weer 259 studenten starten aan de opleiding tandheelkunde. Er zijn 832 beschikte opleidingsplekken voor gz-psychologen voor 2022. De raming van het Capaciteitsorgaan voor 2022 is 832.
Vraag 861
Hoeveel mensen zijn er sinds de start van de subsidie SectorplanPlus in 2017 ingestroomd?
Antwoord:
De instroomcijfers van het CBS hebben steeds betrekking op de instroom in het jaar voorafgaand aan het meetmoment. De meetmomenten zijn de laatste dag van een kwartaal.
SectorplanPlus is gestart op 24 augustus 2017. Het meetmoment dat daar het dichtst bij in de buurt komt is 30 september. De instroom sinds 30 september 2017 is als volgt:
|
Instroom tussen 30-09-2017 en 30-09-2018 |
145.250 |
|
Instroom tussen 30-09-2018 en 30-09-2019 |
157.650 |
|
Instroom tussen 30-09-2019 en 30-09-2020 |
146.800 |
|
Totale instroom tussen 30-09-2017 en 30-09-2020 |
449.700 |
Over de instroom tussen 30-09-2020 en 30-09-2021 zijn nog geen gegevens beschikbaar
Vraag 862
Worden de voortgang en het effect van de inzet van het communicatietraject Zorg van Nu periodiek geëvalueerd? Welke partijen en organisaties zijn daarbij betrokken?
Antwoord:
Er komt in het voorjaar van 2022 wederom een Voortgangsrapportage van Zorg van Nu over 2020 en 2021. Daarin worden de inzet en de resultaten van de diverse ingezette activiteiten beschreven. Daarnaast is in bijlage 2 bij de voortgangsrapportage Innovatie en Zorgvernieuwing van september 2020 (TK 27 529 nr. 218) een impressie op hoofdlijnen gegeven van de activiteiten en resultaten tot dan toe in 2020. Trajecten van Zorg van Nu worden na afloop met betrokken partijen besproken. Onderwerp van gesprek zijn het doorlopen proces, het behaalde en beoogde resultaat en welke lessen er te trekken zijn voor volgende activiteiten.
Vraag 863
Komen er van communicatietraject Zorg van Nu ook voortgangrapportages over 2020 en 2021 beschikbaar, aangezien de laatste dateert uit 2018/2019? Zo ja, wanneer zijn deze gereed?
Antwoord:
Er komt een voortgangsrapportage van Zorg van Nu over 2020 en 2021. Deze is gereed in het voorjaar van 2022. In de Voortgangsrapportage van september 2020 is in de bijlage reeds een impressie op hoofdlijnen gegeven van de activiteiten en resultaten tot dan toe in 2020.
Vraag 864
Worden de voortgang en het effect van de inzet van het communicatietraject Zorg van Nu periodiek geëvalueerd? Welke partijen en organisaties zijn daarbij betrokken?
Antwoord:
Er komt in het voorjaar van 2022 wederom een Voortgangsrapportage van Zorg van Nu over 2020 en 2021. Daarin worden de inzet en de resultaten van diverse ingezette activiteiten en organisaties beschreven. Daarnaast is in Bijlage 2 bij de voortgangsrapportage Innovatie en Zorgvernieuwing van september 2020 (TK 27 529 nr. 218) een impressie op hoofdlijnen gegeven van de activiteiten en resultaten tot dan toe in 2020. Trajecten van Zorg van Nu worden na afloop met betrokken partijen besproken. Onderwerp van gesprek zijn het doorlopen proces, het behaalde en beoogde resultaat en welke lessen er te trekken zijn voor volgende activiteiten.
Vraag 865
Welke voorbeelden zijn er op dit moment in het zorgveld van het gebruik van Artificiële Intelligentie en andere vormen van meervoudig gebruik van medische data?
Antwoord:
Ik heb in 2020 twee nulmetingen uit laten voeren om inzicht te krijgen in het gebruik van AI toepassingen in de zorgpraktijk en de beschikbaarheid van data voor ontwikkeling, training, validatie en toepassing van AI. Deze nulmetingen geven een basis om de vorderingen op AI voor gezondheid en zorg in Nederland over de jaren heen te kunnen volgen en zijn openbaar beschikbaar. Uit de nulmetingen blijkt dat de geïnventariseerde AI-toepassingen veelal nog op kleine schaal toepast worden en zich concentreren op toepassingsgebieden waar het nut van AI zich inmiddels laat bewijzen: beeld-verwerkende technieken, veelal in de diagnostiek en aan het begin van het zorgproces. Daarnaast blijkt dat er op zich geen gebrek is aan gezondheidsdata, maar dat er wel beperkingen zijn aan het hergebruik van deze data voor de ontwikkeling en opschaling van AI-toepassingen voor de praktijk.
Daarnaast is er een groot aantal voorbeelden uit de praktijk waar data wordt hergebruikt, met name voor wetenschappelijk onderzoek. Een voorbeeld is Santeon. Santeon is een samenwerkingsverband van zeven topklinische ziekenhuizen die gezamenlijk werken aan betere zorg. Zo heeft Santeon het Health Intelligence Platform ontwikkelt wat fungeert als het gezamenlijke dataplatform. Hierin kunnen de aangesloten ziekenhuizen snel informatie met elkaar uitwisselen en vergelijken om te onderzoeken, te verbeteren en te innoveren. Samen beschikken de deelnemende ziekenhuizen aan Santeon over een groot volume aan waardevolle data rondom aandoeningen, behandelingen en behandelresultaten van patiënten.
Vraag 866
Hoeveel is het procent niet-juridisch verplicht van de maatschappelijke diensttijd voor 2022? Is er sprake van onder uitputting in 2021 van de maatschappelijke diensttijd?
Antwoord:
3% van de middelen van MDT zijn niet-juridisch verplicht. Dit betreft een deel van de uitvoeringskosten voor nieuwe opdrachten voor met name onderzoek.
Over 2021 zal er sprake zijn van onderuitputting vanwege door de coronacrisis opgelopen vertraging bij het uitzetten van nieuwe reguliere MDT-projecten. Een deel van deze onderuitputting is besteed aan de coronaprojecten van MDT (zie ook het antwoord op vraag 473).
Vraag 867
Is er al zicht op de invulling van de bijzondere uitkeringen die beschikbaar zijn om verschillende activiteiten op de BES-eilanden te ondersteunen?
Antwoord:
De uitkeringen zijn bestemd voor de uitvoering van verschillende activiteiten op het VWS-domein in nauw overleg met de openbare lichamen, al dan niet vastgelegd in een afzonderlijk akkoord. Denk daarbij bijvoorbeeld aan het: Bestuursakkoord Huiselijk Geweld en Kindermishandeling (2021–2024), het Caribische Sport- en Preventieakkoord (2019–2022), Wet Publieke Gezondheid BES (2020–2023) etc.
Vraag 868
Is er enig zicht op hoeveel gemeenten de € 1,3 miljard extra voor de tekorten vanwege de jeugdzorg ook echt gaan inzetten voor de jeugdzorg en niet om gaten op de begroting in te vullen?
Antwoord:
Zie antwoord op vraag 277.
Vraag 869
Wordt er gekeken naar evidence-based behandelmethoden?
Antwoord:
Ja, er wordt via ZONMW onderzoek naar effectieve interventies verricht, waarvan de resultaten worden opgenomen in een databank van het Nederlands Jeugdinstituut. Het aantal bewezen effectieve interventies in de hoogste categorie is nog beperkt (7 van de geschatte 1.000 interventies). Deze bewezen effectieve interventies worden in de regel wel meer toegepast dan niet bewezen effectieve interventies. Het verhogen van de effectiviteit van Jeugdhulp is een belangrijk onderwerp in de Hervormingsagenda Jeugdhulp.
Vraag 870
Hoeveel gemeenten maken gebruik van open house-aanbestedingen bij hun zorginkoop? Van hoeveel van de langdurige contracten met zorgaanbieders worden gemonitord en/of onderzocht welke effecten dit heeft op de gemeentefinanciën?
Antwoord:
Op 21 oktober 2020 heb ik uw Kamer geïnformeerd over de monitor gemeentelijke zorginkoop 2020 van het onderzoeksbureau PPCR (Kamerstuk 34 477 nr. 74). PPCR geeft in haar monitor inzicht in de instrumenten die gemeenten hanteren bij de zorginkoop.
In de Wmo is 53% van de nieuw gesloten overeenkomsten in 2020 tot stand gekomen via open house aanbestedingen. In totaal is 23% van de lopende overeenkomsten in de Wmo tot stand gekomen via open house. In 2020 is dan ook een stijging van het aantal overeenkomsten dat via een open house tot stand is gekomen waarneembaar.
In de Jeugdwet is 23% van de nieuwe overeenkomsten in 2020 via open house tot stand gekomen. In totaal is 31% van de lopende overeenkomsten in de Jeugdwet via open house tot stand gekomen. In 2020 is daarmee een daling waarneembaar van het aantal overeenkomsten dat via open house tot stand is gekomen.
Er is geen zicht op hoeveel van de langdurige contracten met zorgaanbieders worden gemonitord en/of onderzocht welke effecten dit heeft op de gemeentefinanciën.
Vraag 871
Hoe wordt de jeugdhulp merkbaar en meetbaar verbeterd en waaruit blijkt dat?
Antwoord:
Via verschillende acties wordt ingezet op het verbeteren van de jeugdhulp en het meetbaar maken daarvan. Zo wordt vernieuwing van de jeugdhulp gestimuleerd met het ZONMW programma «Wat werkt voor jeugd» met daarin onder meer aandacht voor onderzoek naar de effectiviteit naar interventies, cliënt-professional relatie en innovatie. Daarnaast functioneren 15 regionale kenniswerkplaatsen jeugd om kansrijke regionale initiatieven ook daadwerkelijk te implementeren. Alle data zijn beschikbaar op: Home | Jeugdmonitor (cbs.nl).
Een ander voorbeeld is het programma Zorg voor de Jeugd waarin Rijk, VNG, aanbieders, professionals en cliëntenorganisaties de afgelopen jaren langs zes actielijnen hebben gewerkt om de zorg voor jeugd te verbeteren, waaronder betere toegang tot jeugdhulp voor kinderen en gezinnen, meer kinderen zolang mogelijk thuis laten opgroeien en kwetsbare jongeren beter op weg helpen zelfstandig te worden. Het meten van het resultaat van de acties vindt plaats via reguliere bronnen zoals de CBS Beleidsinformatie Jeugd. De Kamer ontvangt in de loop van november 2021 de eindrapportage van het programma Zorg van de Jeugd.
De kwaliteit van de jeugdhulp wordt in beeld gebracht met 4 zogenoemde outcome criteria: 1. Herhaald beroep op jeugdhul 2. Zorgtrajecten eenzijdig beëindigd door cliënt 3. Mate van cliënttevredenheid en 4. Kan de cliënt verder zonder hulp. Hiervan zijn de eerste twee verplicht en worden de laatste twee op vrijwillige basis uitgevraagd. Op 30 oktober 2021 worden de halfjaarcijfers jeugdhulpgebruik gepubliceerd, op 1 november 2021 komt het jaarrapport van de jeugdmonitor uit met daarin scores op maatschappelijke indicatoren die samenhangen met het jeugdhulpgebruik. Deze zullen in de brief die voor het wetgevingsoverleg Jeugd naar de Kamer wordt gestuurd, worden meegenomen.
Vraag 872
Hoeveel meldingen van zorgfraude en zorgverwaarlozing bij jeugdhulpaanbieders hebben de IGJ en het Informatie Knooppunt Zorgfraude in 2020 en 2021 binnengekregen?
Antwoord:
Meldingen over fraude en zorgverwaarlozing door jeugdhulpaanbieders worden door IGJ niet als afzonderlijke categorieën geregistreerd en kunnen daarom niet gerapporteerd worden. Het Informatie Knooppunt Zorgfraude (IKZ) heeft vorig jaar 24 signalen en dit jaar tot en met september 10 signalen ontvangen die betrekking hadden op jeugdhulp. Het betreft hier vermoedens van fraude. Dit aantal geeft geen inzicht in het totaal aantal fraudesignalen noch in de totaalomvang van fraude met betrekking tot jeugdhulp. Voor gemeenten en IKZ partners geldt namelijk geen meldplicht bij het IKZ.
Vraag 873
Hoe ver is de hervormingsagenda gevorderd?
Antwoord:
De VNG en het Rijk hebben de afgelopen tijd met de meest betrokken partijen, zoals jongeren, cliënten, aanbieders en professionals het proces in de stijgers gezet om te komen tot een hervormingsagenda die begin volgend jaar wordt opgeleverd. Op 28 en 29 september jl. heeft met deze partijen een startbijeenkomst plaatsgevonden waarbij is gesproken over de financiële kaders, uitgangspunten, de in te richten werkgroepen en de samenwerking (governance) tussen de betrokkenen. Betrokken partijen gaan nu, ieder vanuit zijn eigen verantwoordelijkheid, aan de slag in de werkgroepen. Daarbij worden per thema nog andere relevante partijen betrokken zoals jongeren zelf, de Inspectie Gezondheidszorg en Jeugd (IGJ), de Associatie Wijkteams, de FNV, experts etc. De hervormingsagenda zal uiteindelijk vastgesteld worden door een nieuw kabinet.
Vraag 874
Kan de Kamer een voortgangsbrief krijgen over de hervormingsagenda?
Antwoord:
Uw Kamer ontvangt ter voorbereiding op het wetgevingsoverleg Jeugd van 29 november een brief met de stand van zaken op het terrein van de jeugdzorg. Ik zal in deze brief ook ingaan op de hervormingsagenda.
Vraag 875
Wordt in de hervormingsagenda toegewerkt naar financiële houdbaarheid van het jeugdzorgstelsel?
Antwoord:
Ja. De hervormingsagenda moet leiden tot een beter maar ook financieel houdbaar jeugdzorgstelsel.
Vraag 876
Wordt er een voorstel gedaan voor de reikwijdte van de Jeugdwet?
Antwoord:
Het vraagstuk van de reikwijdte van de jeugdwet is een belangrijk onderdeel van de Hervormingsagenda, die ik samen met de VNG en zorgaanbieders, beroepsorganisaties en cliëntenorganisaties uitwerk. In dit kader zullen voorstellen worden voorbereid over de afbakening van de reikwijdte van de jeugdwet. Het is aan een nieuw kabinet besluiten te nemen over deze voorstellen.
Vraag 877
Wanneer is de consultatieronde voor het toekomstscenario kind- en gezinsbescherming afgerond?
Antwoord:
De consultatieronde voor het toekomstscenario kind- en gezinsbescherming is op 20 juni jl. gesloten. De resultaten worden geanalyseerd. In de geplande voortgangsbrief aan de Tweede Kamer voorafgaand aan het wetgevingsoverleg dat gepland staat in november 2021 wordt uw Kamer nader geïnformeerd over de consultatie.
Vraag 878
Hoe wordt de al eerder toegezegde € 300 miljoen extra voor jeugdzorg in 2022 besteedt? Kunt u specifiëren waar het naar toe gaat?
Antwoord:
Gemeenten ontvangen de aanvullende middelen via de algemene uitkering van het gemeentefonds en gemeenten zijn daarin vrij om te bepalen waaraan ze de middelen uitgeven.
Vraag 879
Wat als gemeenten de besparing van € 214 miljoen in 2022 op de jeugdzorg niet voor elkaar krijgen? Blijft de € 1,3 miljard extra dan staan of wordt daarop gekort?
Antwoord:
Gemeenten hebben € 214 miljoen minder ontvangen dan het tekort dat in beeld is gebracht door de Commissie van Wijzen. Gemeenten hebben zich gecommitteerd aan de invulling van een set aan maatregelen die in 2022 een besparing van € 214 miljoen moet opleveren. Deze maatregelen zijn mogelijk binnen bestaande wetgeving.
Vraag 880
Kunt u toelichten hoe u de samenhang tussen de hervormingsagenda jeugdzorg en de jeugdgezondheidszorg (JGZ) ziet?
Antwoord:
De hervormingsagenda heeft tot doel te komen tot betere en tijdige jeugdzorg voor het juiste kind (en gezin) op de juiste plek en een beheersbaar en houdbaar stelsel – ook op de lange termijn. De jeugdgezondheidszorg zal hierbij betrokken worden wanneer raakvlakken bestaan, zoals bijvoorbeeld op het terrein van vroegsignalering en preventie.
Vraag 881
Hoeveel gaat het opzetten van de hervormingsagenda kosten? Hoeveel geld is daarvoor gereserveerd?
Antwoord:
Voor het lopende jaar 2021 is een bedrag van € 650.000 gereserveerd voor het opzetten van de Hervormingsagenda. Mogelijk dat er voor het opzetten van de agenda ook begin 2022 nog kosten gemaakt worden.
Vraag 882
Klopt het dat het Ondersteuningsteam Zorg voor Jeugd (OZJ) stopt per 1 januari 2022? Zo ja, waarom stopt dit project? Hoe worden de taken van dit team overgenomen of opgevolgd? Hoeveel geld is hiervoor uitgetrokken?
Antwoord:
Nee, het Ondersteuningsteam Zorg voor de Jeugd stopt niet, maar wordt (voorlopig) met beperktere omvang en opdracht verlengd tot juni 2022. Tot juni 2022 wordt continuïteit geboden op de bemiddelings- en casuïstiekfuncties en het aanpakken van wachttijden. Een kwartiermaker zal worden aangesteld met als opdracht het Ondersteuningsteam Zorg voor de Jeugd door te ontwikkelen naar de volgende fase, passend bij de ondersteuningsbehoeften die voortvloeien uit de Hervormingsagenda Jeugd. Hiervoor trekt VWS € 2,3 miljoen uit.
Vraag 883
Hoeveel procent van het geld dat in 2022 naar jeugdzorg gaat komt terecht bij coördinatiekosten en hoeveel naar daadwerkelijke zorg aan jongeren? Hoeveel procent van het geld is er in 2021 opgegaan aan coördinatiekosten? In hoeverre zijn administratieve lasten teruggedrongen? Is daar een overzicht van?
Antwoord:
Het is niet precies bekend hoeveel procent van het budget dit jaar en volgend jaar naar coördinatiekosten gaat. Het onderzoeksbureau Berenschot heeft in haar benchmarkanalyse in het jaar 2020 de coördinatiekosten geraamd op 29%. De definitie die Berenschot voor coördinatiekosten hanteert, betreft in feite alle kosten die geen cliëntgebonden kosten zijn. De uitsplitsing die Berenschot maakt voor de coördinatiekosten bestaat uit de volgende onderdelen:
• De kosten die het Rijk maakt (bijv. inspectie (IGJ);
• De kosten die gemeenten maken (bijvoorbeeld voor de toegang tot zorg en inkoop);
• De kosten die zorgaanbieders maken (bijvoorbeeld kantoorruimten, personele overhead, ICT).
Administratieve lasten en coördinatiekosten kennen een andere definitie. Administratieve lasten wordt bezien vanuit de professional: het tijdsbestek dat de professional niet bezig is met direct cliëntgebonden handelen. Die tijd wordt veelal op 30% geschat. Een deel van die tijd is nuttig besteed, maar een aanzienlijk deel van die tijd zien professionals als vermijdbare administratieve lasten.
Administratieve lastenvermindering is een zeer taai onderwerp en zal steeds op de agenda moeten blijven staan. Het wordt daarom ook meegenomen in de Hervormingsagenda Jeugdzorg om zo in de periode 2022–2028 opnieuw een slag te slaan in het verminderen van administratieve lastendruk.
Vraag 884
Hoeveel signalen van kindermishandeling, huiselijk geweld en seksueel misbruik zijn er in 2020 en 2021 binnengekomen bij Veilig Thuis en via apothekers met het codewoord «masker 19»?
Antwoord:
Het totale aantal meldingen bij Veilig Thuis(VT)-organisaties, waaronder van kindermishandeling, huiselijk geweld en seksueel misbruik, in 2020 is 127.335. In 2020 zijn 121.970 adviesvragen ontvangen.143 De volgende CBS-publicatie, met de cijfers over het aantal meldingen en adviesvragen over het eerste half jaar van 2021, wordt op 31 oktober 2021 verwacht.
Slachtoffers kunnen sinds 1 mei 2020 met codewoord «Masker 19» een melding doen bij de apotheek waarna de apotheek meteen hulp inschakelt. Er is geen monitoringssysteem voor het bijhouden van de meldingen die via deze weg bij Veilig Thuis binnenkomen, wat betekent dat het aantal wordt meegenomen in het totale aantal meldingen en adviesvragen bij VT.
Vraag 885
In hoeveel gevallen is er opvolging gegeven aan gemelde signalen van kindermishandeling, huiselijk geweld en seksueel misbruik bij Veilig Thuis en via apothekers?
Antwoord:
Het totale aantal meldingen bij Veilig Thuis (VT)-organisaties, waaronder van kindermishandeling, huiselijk geweld en seksueel misbruik, in 2020 is 127.335. In 2020 zijn 121.970 adviesvragen ontvangen.144
VT geeft opvolging aan alle meldingen die binnenkomen. In het eerste halfjaar van 2020 is in het overgrote deel (bijna 80%) van het totale aantal casussen besloten tot een directe overdracht (naar het lokale veld, een reeds betrokken hulpverlenende instantie, een multidisciplinair team of naar het eigen netwerk van de betrokkene zelf). Bij de rest is onderzoek gestart of zijn veiligheidsvoorwaarden gesteld, en heeft Veilig Thuis zorggedragen voor het inzetten van een vervolgtraject gericht op de stabiele veiligheid.145 Er is geen monitoringssysteem voor het bijhouden van de adviesvragen en meldingen die via de apotheek bij Veilig Thuis binnenkomen.
Vraag 886
Bij hoeveel kinderen is er jaarlijks sprake van kindermishandeling? Is dit aantal gestegen de afgelopen jaren? Zo ja met hoeveel? Kunt u de cijfers van de afgelopen vijf jaar geven?
Antwoord:
Het aantal kinderen dat in een jaar slachtoffer is van kindermishandeling wordt onderzocht met een prevalentiestudie. De meest recente prevalentiestudie is in 2018 verschenen. Volgens deze studie van Universiteit Leiden/TNO Child Health onder professionals (informanten), hebben naar schatting tussen de 89 duizend en 127 duizend kinderen van 0 tot en met 17 jaar in 2017 te maken gehad met kindermishandeling146. Dit komt neer op ongeveer 3 procent van alle minderjarigen. De meeste kinderen waarover wordt gerapporteerd door de informanten, zijn slachtoffer van emotionele en/of fysieke verwaarlozing.
Deze omvangrijke studies worden niet jaarlijks uitgevoerd. Eerder zijn prevalentiestudies uitgevoerd in 2005 en in 2010. In de prevalentiestudie uit 2005147 wordt de omvang van kindermishandeling geschat op 107.200 gevallen en de prevalentie van het aantal kinderen dat in 2010 te maken heeft gehad met mishandeling wordt geschat op 118.836148 gevallen.
Vraag 887
Hoeveel van de € 50 miljoen extra voor de crisiscapaciteit in de jeugd-ggz is al uitgegeven? Tot hoeveel extra plekken heeft dit geld geleid?
Antwoord:
Op basis van voorstellen van gemeenten en zorgaanbieders zijn de beschikbare middelen verdeeld over acht coördinerende gemeenten. De middelen worden niet alleen ingezet om extra bedden te financieren, maar ook voor het uitbreiden van intensieve ambulante behandelcapaciteit, inzet van extra professionals, wachtlijstondersteuning, uitbreiden van respijtzorg mogelijkheden en het om- en bijscholen van zorgprofessionals.
De gemeenten voeren op dit moment met de jeugd-ggz aanbieders de plannen uit. Het is afhankelijk van de specifieke situatie van de zorgaanbieder in hoeverre direct extra capaciteit gecreëerd kan worden. Dit is bijvoorbeeld afhankelijk van of personeel per direct ingezet kan worden. Er is daarom op dit moment geen kwantitatief beeld te schetsen van de met deze middelen extra gerealiseerde zorgcapaciteit. Eind dit jaar informeer ik uw Kamer over de stand van zaken.
Vraag 888
Hoeveel jongeren zitten er op dit moment nog in de JeugdzorgPlus?
Antwoord:
Op dit moment verblijven ruim 700 jongeren in de JeugdzorgPlus.
In heel 2020 verbleven er in totaal 1.814 jongeren in de JeugdzorgPlus. Dat was een voortzetting van de daling die de afgelopen jaren is ingezet: 2019: 2012 jongeren in de JeugdzorgPlus en in 2018: 2059.
Vraag 889
Hoeveel expertisecentra voor jongeren met complexe problematiek zijn er inmiddels opgezet? Zijn alle expertisecentra inmiddels in gebruik? Hoeveel plekken (bedden) zijn er in deze expertisecentra voor jongeren die acuut hulp nodig hebben? Waaraan wordt de jaarlijkse € 26 miljoen besteed? Waar zal het in 2022 naartoe gaan? Is de € 26 miljoen genoeg of komen de centra geld tekort?
Antwoord:
Er zijn acht bovenregionale expertisecentra opgezet door acht coördinerende gemeenten. Deze expertisecentra zijn bedoeld voor jongeren met meervoudige problematiek, die nu nog te vaak tussen wal en schip vallen. Elk centrum heeft drie functies: 1) consultatie en advies. 2) het organiseren van hulp en 3) kennis en leren. De expertisecentra zijn netwerken van professionals om expertise te organiseren en bundelen. Vanuit de beschikbare gelden stellen de 8 coördinerende gemeenten via de expertisecentra onder andere middelen beschikbaar om individueel maatwerk of nieuwe zorginitiatieven te realiseren, zoals kleinschalige woonvoorzieningen voor kinderen met autisme en gedragsproblematiek. Er wordt niet landelijk gemonitord hoeveel kinderen geholpen worden dankzij de expertisecentra of hoeveel nieuwe plekken gerealiseerd zijn door nieuwe zorginitiatieven. Zoals ik uw Kamer eerder heb laten weten, zijn de expertisecentra versterkend en aanvullend op bestaande structuren en nemen zij de verantwoordelijkheden van partijen niet over.149
In 2021 ging € 24 miljoen via coördinerende gemeenten naar de netwerken, € 0,7 miljoen naar landelijke ondersteuning en implementatie en € 1,3 miljoen naar de ketenaanpak eetstoornissen. In 2022 zal € 25 miljoen via de coördinerende gemeenten naar de netwerken gaan. € 1 miljoen wordt gereserveerd voor landelijke ondersteuning en de kennisfunctie. Er zijn tot op heden geen signalen vanuit coördinerende gemeenten dat de netwerken geld tekort komen. De beschikbare middelen zijn dus voldoende voor de uitvoering van de functies die aan de centra zijn gekoppeld.
Vraag 890
Om welke niet volledig uitgeputte subsidies bij jeugd gaat het? Hoeveel is er per subsidie overgebleven?
Antwoord:
Het betreft hier een raming van de ontvangsten in 2022 over alle subsidies. Hier liggen dus geen specifieke subsidies aan ten grondslag.
Vraag 891
Aan welke doelstellingen wordt gedacht bij het door ontwikkelen van de Sportakkoorden?
Antwoord:
• De huidige doelstelling van het Sportakkoord is ieder Nederlander met plezier een leven lang te kunnen laten sporten op een veilige manier;
• Het komende jaar zal het nieuwe kabinet samen met de partners het Sportakkoord doorontwikkelen en bekijken welke rol het Sportakkoord vanaf 2023 zal krijgen;
• Dan zal ook worden nagedacht wat de doelstelling van het nieuwe sportbeleid zal zijn;
• Dit zal ook in samenspraak met de Tweede Kamer worden gedaan.
Vraag 892
Hoeveel sporttalenten op CTO’s hebben door de coronacrisis hun carrière beëindigd?
Antwoord:
Deze gegevens worden niet gemonitord.
Vraag 893
Welke schade heeft de coronacrisis aan het talent herkennings- en ontwikkelingsproces geleden?
Antwoord:
De langetermijngevolgen van de coronamaatregelen op de talentvolle sporters en het herkennings- en ontwikkelproces zijn nog onduidelijk. De coronacrisis heeft op verschillende manieren gevolgen (gehad) op talentvolle sporters, zowel positief als negatief zo blijkt uit een recent gepubliceerde factsheet van het Mulier Instituut (https://www.mulierinstituut.nl/publicaties/26320/gevolgen-van-de-coronacrisis-voor-talentvolle-sporters-in-nederland/). Drie op de tien talentvolle sporters gaven aan dat hun sportcarrière negatief is beïnvloed door de coronacrisis. Bijna de helft ervaarde zowel negatieve als positieve effecten. De sporters die fulltime op een TeamNL-centrum trainen ervaren minder vaak een (zeer) negatief effect op hun sportcarrière dan de sporters die daar niet of gedeeltelijk trainen. Ook de sporters die deel hebben kunnen nemen aan wedstrijden ervaren minder vaak een negatief effect (20%) dan de sporters die geen wedstrijden hebben kunnen doen (36%). Inzichten uit dit onderzoek levert waardevolle aandachtspunten voor de sportbonden en TeamNLcentra voor het optimaliseren van de opleidingsprogramma’s voor deze groep sporters.
Vraag 894
Welke uitvoeringskosten heeft de sportraad tot nu toe gemaakt?
Antwoord:
De Nederlandse Sportraad (NLsportraad) publiceert op de website www.nederlandse-sportraad.nl jaarlijks een jaarverslag waarin de raad verantwoording aflegt over het voorliggende jaar. In dat jaarverslag wordt gerapporteerd over onder andere de samenstelling van de raad en het secretariaat, de gegeven adviezen en het budget van de NLsportraad. De NLsportraad heeft voor het jaar 2021 een budget van € 1,195 miljoen om uitvoering te geven aan hun activiteiten.
Vraag 895
Over hoeveel fte beschikt de NLsportraad?
Antwoord:
De raad bestaat uit een voorzitter (0,2 fte) en negen raadsleden (9x 0,1 fte). Het secretariaat van de NLsportraad bestaat momenteel uit zeven fte ingevuld door acht personen: een algemeen secretaris, vier adviseurs, een medewerker bedrijfsvoering en twee managementondersteuners.
Vraag 896
Hoeveel gevraagde adviezen en ongevraagde adviezen heeft de NLsportraad geschreven?
Antwoord:
Alle adviestrajecten staan op de website150 van de NLsportraad en worden opgenomen in de werkprogramma’s en de jaarverslagen. Ook de ongevraagde adviezen worden hierin opgenomen.
In 2020 heeft de NLsportraad vier gevraagde adviezen gegeven: drie over subsidies aan grote sportevenementen en het omvangrijke advies over de organisatie en financiering van de sport, De opstelling op het speelveld. Het laatste advies was gevraagd door de Minister van Medische Zorg en Sport mede namens NOC*NSF en de Vereniging Nederlandse Gemeenten/Vereniging Sport en Gemeenten. Aan dit advies liggen zeven analyserapporten en scenariostudies ten grondslag.
In 2021 heeft de NLsportraad het Wettelijk en financieel addendum gepubliceerd bij het advies De opstelling op het speelveld. Daarnaast heeft de raad zes gevraagde adviezen uitgebracht over subsidies aan sportevenementen. De raad werkt momenteel aan een gevraagd advies over de doorontwikkeling van de paralympische sport, een ongevraagd advies over het pedagogisch sportklimaat en een advies over de organisatie en financiering van de topsport dat in De opstelling op het speelveld is aangekondigd. Ook heeft de raad uit eigen beweging een brief151 aan de informateur gestuurd.
Vraag 897
Voor welke taak is de NLsportraad in de basis opgericht?
Antwoord:
De taak waarvoor de NLsportraad is opgericht is vastgelegd in het koninklijk besluit van 20 mei 2016. Hierin staat dat de raad is opgericht om te adviseren over het beleid ten aanzien van sportevenementen. Bij aanbieding van het Werkprogramma 2017 heeft toenmalig Minister Schippers aangegeven voorstander te zijn van een bredere taakopvatting voor de NLsportraad. Deze taakopvatting is ingezet met het meerjarig werkprogramma Stip op de horizon 2018–2020 en heeft een vervolg gekregen in het meerjarig werkprogramma Sport in het systeem 2021–2024.
Op 13 maart 2020 heeft Minister Bruins in een brief aan de Tweede Kamer aangegeven de opdracht van de NLsportraad ook formeel te willen verbreden en de raad een permanente wettelijke status te geven. Uw Kamer ontvangt hiervoor binnenkort het wetsvoorstel, met het advies van de Raad van State, waarin is opgenomen dat de NLsportraad de regering en beide kamers der Staten-Generaal adviseert over beleid ten aanzien van sport en maatschappelijke vraagstukken in relatie tot sport.
Vraag 898
Wat zijn de onkostenvergoedingen voor de leden van de NLsportraad?
Antwoord:
Op basis van het Vergoedingenbesluit Nederlandse Sportraad en in lijn met het Besluit vergoedingen adviescolleges en commissies ontvangen de raadsleden sinds 1 januari 2021 een vaste maandelijkse vergoeding. Deze vergoeding is overeenkomstig het maximum van salarisschaal 18 zoals overeengekomen in de laatstelijk afgesloten collectieve arbeidsovereenkomst voor rijksambtenaren, vermenigvuldigd met een arbeidsduurfactor van 0,1 fte. Sinds 1 januari 2018 ontvangt de voorzitter van de NLsportraad eenzelfde maandelijkse vergoeding, vermenigvuldigd met een arbeidsduurfactor van 0,2 fte.
Vraag 899
Wat is de reden dat leden van de NLsportraad afscheid hebben genomen?
Antwoord:
Aan het vertrek van enkele raadsleden liggen uiteenlopende oorzaken ten grondslag. Hierbij moet gedacht worden aan o.a. gebrek aan tijd, een carrièrewisseling, mogelijke belangenverstrengeling vanwege het aanvaarden van een nieuwe functie en het hebben van een andere visie over de koers van de NLsportraad.
Vraag 900
Is er om ruimte te maken binnen de begroting van VWS voor gekozen om te bezuinigen op artikel 6, Sport en Bewegen? Zo ja, waarvoor is deze bezuiniging ingezet? Zo nee, wat verklaart de significante daling bij sport en bewegen – die niet te zien is in andere begrotingsartikelen?
Antwoord:
Op artikel 6 van de VWS begroting, Sport en Bewegen, heeft geen bezuiniging plaatsgevonden. Het budgettaire kader 2021 is inclusief de incidentele middelen die beschikbaar zijn gesteld voor de steunpakketten sport in het kader van COVID-19. In 2022 is dit steunpakket niet meer beschikbaar. Dit veroorzaakt de daling bij Sport en Bewegen.
Vraag 901
Hoeveel subsidie is er voor 2022 vrijgemaakt voor de preventie van matchfixing? Hoeveel was dit in 2021? Hoeveel kost het op jaarbasis om op een juiste manier preventie te bieden tegen matchfixing?
Antwoord:
De preventie van matchfixing is één van de onderdelen van de subsidie Sport en Integriteit voor NOC*NSF. Naast de Coördinator Matchfixing (die ik gezamenlijk met mijn collega van JenV financier) is die subsidie, die loopt van 2018 tot en met 2021, het belangrijkste instrument om matchfixing in de sport tegen te gaan. In de subsidie waren er in 2018 en 2019 middelen beschikbaar voor het maken van voorlichtingsmaterialen, die in de jaren daarna ingezet werden tijdens voorlichtingsbijeenkomsten. In totaal is voor de jaren 2018–2021 ruim € 160.000,– beschikbaar gesteld specifiek voor voorlichting op matchfixing.
Daarnaast is er in 2021 € 152.000,– beschikbaar voor bredere integriteitszaken waar matchfixing onderdeel van is. Hiermee wordt ingezet op bredere voorlichting over integriteit in de sport en personeel bij NOC*NSF dat zich met integriteit in de sport bezig houdt. Het is hierbij niet mogelijk om aan te geven welk deel van de middelen specifiek aan het bestrijden van matchfixing wordt besteed. Wel zijn ze relevant voor het totaalbeeld van investeringen door de overheid in de bestrijding van matchfixing.
De subsidie Sport en Integriteit loopt eind 2021 af. Naar de vormgeving van een vervolg daarop zal moeten worden gekeken in het licht van de plannen van een nieuw kabinet.
Vraag 902
Wat zijn de jaarlijkse kosten die Centrum Veilige Sport, als onderdeel van NOC*NSF, momenteel heeft?
Antwoord:
De jaarlijkse kosten van NOC*NSF voor het Centrum Veilige Sport Nederland zijn momenteel € 915.000,–. Ik draag voor de jaren 2020–2021 circa € 245.000,– bij voor extra capaciteit voor het stijgend aantal meldingen grensoverschrijdend gedrag. Ik ben voornemens dit voort te zetten.
Vraag 903
Wat zijn de jaarlijkse kosten om het Centrum Veilige Sport als onafhankelijke organisatie te laten opereren?
Antwoord:
Op dit moment zijn de kosten van het Centrum Veilige Sport Nederland als onafhankelijke organisatie niet bekend. NOC*NSF is voornemens om dit jaar verschillende scenario’s op basis van haar visie sport en integriteit te laten door rekenen. Een onafhankelijk Centrum Veilige Sport Nederland is daar één van.
Vraag 904
Wat waren de onderzoekskosten voor het rapport over de turnsport «Ongelijke leggers»?
Antwoord:
De onderzoekskosten voor het rapport «Ongelijke leggers» waren € 138.908,–.
Vraag 905
Op welke subartikelen zijn de uitgaven niet juridisch verplicht, gegeven het feit dat van het beschikbare budget van de subsidies in artikel 6 van de € 164,2 miljoen 97,6% juridisch verplicht is? Kunt u dat verder uitsplitsen?
Antwoord:
Naast de uitgaven die als juridisch verplicht beschouwd kunnen worden is de beschikbare budgettaire ruimte op de Sportbegroting waarvoor nog geen juridische verplichtingen zijn aangegaan in 2022 beperkt. Deze nog niet juridisch verplichte uitgaven (i.c. € 4 + € 0,6 miljoen stand medio juli 2021) zijn niet te beschouwen als vrij beschikbare middelen zonder bestemming: In veel gevallen liggen er politieke en/of bestuurlijke afspraken en beleidsmatige voornemens ten grondslag voor subsidies en opdrachten op het terrein van sportevenementen (nog te ontvangen aanvragen voor het organiseren van EK’s/WK’s etc), de onderliggende thema’s van het Sportakkoord (Inclusief sporten, Vaardig in bewegen, Vitale aanbieders en Positieve sportcultuur met als voorbeelden: Hulpmiddelen, Volwassenenfonds, Nationale Spelen, Motorische fitheid, Bewegend leren, monitoring Sportblessures, monitortool buurtsportcoaches, criminele inmenging amateursport, etc.) en kennis en innovatie.
Vraag 906
Op welke subartikelen zijn de uitgaven niet juridisch verplicht, gegeven het feit dat van het beschikbare budget voor de opdrachten in artikel 6 is van de € 1,7 miljoen 64,9% juridisch verplicht i? Kunt u dat verder uitsplitsen?
Antwoord:
Zie het antwoord bij 905.
Vraag 907
Wat is het salaris van de algemeen directeur van NOC*NSF?
Antwoord:
In de meest recent gepubliceerde jaarrekening NOC*NSF 2020 wordt vermeld dat bezoldiging van de algemeen directeur € 266.000,– bedroeg. Inmiddels is bekend dat de huidige algemeen directeur op 1 oktober 2021 met pensioen gaat. NOC*NSF heeft eerder besloten dat alle nieuwe arbeidsovereenkomsten binnen de WNT-norm moeten vallen.
Vraag 908
Wat is het salaris van de financieel directeur van NOC*NSF?
Antwoord:
In de meest recent gepubliceerde jaarrekening NOC*NSF 2020 wordt vermeld dat bezoldiging van de zakelijk directeur € 190.000,– bedroeg.
Vraag 909
Wat is het salaris van de technisch directeur van NOC*NSF?
Antwoord:
De functie van technisch directeur maakt geen deel uit van de directie van NOC*NSF. Alleen de bezoldiging van de directie van NOC*NSF (bestaande uit de algemeen directeur en zakelijk directeur) wordt separaat vermeld in de gepubliceerde jaarrekening.
Vraag 910
Is het stipendium geïndexeerd in de afgelopen jaren?
Antwoord:
Ja, de stipendiumbedragen worden jaarlijks geïndexeerd conform de indexatie van het wettelijke minimumloon en loopt mee in de financiering vanuit het Ministerie van VWS.
Vraag 911
Hoeveel sporters maken gebruik van het stipendium?
Antwoord:
Op jaarbasis hebben in 2020 gemiddeld per maand 428 sporters met een A- of High Potential-status gebruik gemaakt van het stipendium.
Vraag 912
Welke internationaal presterende sporters mogen geen gebruik maken van het stipendium?
Antwoord:
Op jaarbasis waren er in 2020 gemiddeld per maand 563 sporters die internationaal niveau presteren (A- of High Potential (HP)-status), van deze totale groep heeft 76% (428 sporters) gebruik gemaakt van de stipendiumregeling. Op basis van het uitkeringsreglement van het Fonds voor de Topsporter kunnen in aanmerking komen voor een stipendium.
Vraag 913
Zijn er sportbonden die in rode cijfers verkeren? Zo ja welke?
Antwoord:
Het financiële beeld dat de sportbonden laten zien over het jaar 2020 is zeer divers en varieert van bonden die financieel flink geraakt worden door de impact van de coronacrisis tot bonden waar deze impact te overzien is. In de vierde Monitor Sport en Corona van het Mulier Instituut wordt nader gekeken naar de financiële situatie van sportbonden. Daarbij moet ook worden opgemerkt dat de financiële situatie van sportbonden nog kan veranderen, omdat een deel van de mogelijke impact van de coronacrisis (zoals afname van ledenaantallen) pas in 2021 of 2022 zal doorwerken in de inkomsten van de bonden.
Vraag 914
Kunt u een overzicht geven welke bijdragen sportbonden van NOC*NSF krijgen?
Antwoord:
Een totaaloverzicht van de toekenningen vanuit NOC*NSF voor de topsportprogramma’s van de bonden en topsportcentra voor 2021 is te raadplegen op de website van NOC*NSF (https://nocnsf.nl/media/3723/nocnsf-lijst-topsporttoekenningen-2021.pdf).
Vraag 915
Kunt u een lijst geven van alle subsidiënten van het Ministerie van VWS met betrekking tot sport? Welk bedrag krijgen zij?
Antwoord:
Van jaar tot jaar is de lijst met subsidiënten met betrekking tot sport verschillend. Op 1 oktober 2021 geldt de bijgevoegde lijst (zie bijlage) met vastgelegde subsidiënten voor 2022. Het aantal subsidiënten op deze lijst zal toenemen door het afwikkelen van subsidieaanvragen die op dit moment in behandeling zijn en naarmate het begrotingsjaar 2022 vordert. Een groot deel van subsidieaanvragen wordt immers gedurende 2022 ingediend en verwerkt. Op voorhand is niet (altijd) aan te geven wie de subsidieontvangers zullen zijn en welke bedragen zij ontvangen.
Vraag 916
Vanaf welk bedrag leggen subsidiënten verantwoording aan u af?
Antwoord:
De regelingen op basis waarvan door VWS subsidies worden verstrekt alsmede het financieel beheer en de uitvoering van verstrekte subsidies vinden hun grondslag in de Kaderregeling subsidies OCW, SZW en VWS. Aan de kaderregeling hebben het Uniform subsidiekader (USK) en de Aanwijzingen voor subsidieverstrekking ten grondslag gelegen. Het USK uniformeert en vereenvoudigt de regels voor de uitvoering en verantwoording van alle rijkssubsidies. Onder regelingen vallen wetten, AMvB’s, ministeriële regelingen, beleidsregels en interne regels die betrekking hebben op de subsidieverstrekking. De aanwijzingen uit het subsidiekader zijn gebaseerd op de uitgangspunten: proportionaliteit, sturing op prestaties en hoofdlijnen, uniformering en vereenvoudiging, verantwoord vertrouwen en risicoacceptatie. Het USK kent drie verantwoordingsarrangementen, te weten:
|
Grensbedragen hoogte subsidie |
Arrangement |
|---|---|
|
Tot € 25.000 |
Direct vaststellen of desgevraagd verantwoording over prestaties |
|
Vanaf € 25.000 tot € 125.000 |
Verantwoording over activiteiten en prestaties |
|
Vanaf € 125.000 |
Verantwoording over kosten en prestaties |
Een eenduidig antwoord op de vraag vanaf welk bedrag subsidiënten verantwoording aan mij afleggen is niet mogelijk. Per subsidieregeling wordt aan de hand van een risicoanalyse bezien welk verantwoordingsarrangement het meest passend is. Het moge duidelijk zijn dat naarmate het subsidiebedrag per subsidiënt hoger is er doorgaans meer eisen aan de verantwoording worden gesteld.
Tot € 25.000: Direct vaststellen of desgevraagd verantwoording over prestaties
Bij dit arrangement zijn de administratieve lasten en uitvoeringslasten het laagst. Het subsidiebedrag is een vast bedrag dat in de regeling wordt vastgesteld of wordt bepaald op basis van een begroting die wordt ingediend bij de aanvraag. Kenmerkend is dat de subsidieontvanger achteraf niet standaard verantwoording hoeft af te leggen aan de subsidieverstrekker. Binnen dit arrangement zijn twee varianten mogelijk:
– de subsidie wordt direct vastgesteld na afloop van de activiteiten; of
– de subsidie wordt verleend en na afloop van de activiteiten ambtshalve vastgesteld.
Zolang de termijn voor de ambtshalve vaststelling nog niet is verstreken, houd ik de mogelijkheid om steekproefsgewijs verantwoording te vragen over de aan de subsidie verbonden verplichtingen en om – indien niet of niet geheel aan de voorwaarden is voldaan – terug te vorderen
Vanaf € 25.000 tot € 125.000: Verantwoording over activiteiten en prestaties
Voor subsidies boven de € 25.000 die zijn verleend voor meetbare prestatie-eenheden geldt dat verantwoording plaatsvindt over de prestaties. De verantwoording geschiedt over een vooraf overeengekomen meetbare prestatie-eenheid (bijvoorbeeld het aantal opgeleide studenten). Bij de prestatieverantwoording kunnen verschillende instrumenten worden gebruikt, zoals bestuurs- en activiteitenverslagen, een managementverklaring, alternatieve toetsen, deskundigenverklaring of bewijsstukken (bijvoorbeeld een publicatie). De gewenste bewijsstukken die nodig zijn om de prestatie te verantwoorden, worden in de regeling of in de verleningsbeschikking opgenomen. Het is toegestaan om steekproefsgewijs aanvullende informatie op te vragen of ter plekke te controleren of de prestatie is verricht. Er wordt geen bijkomende financiële verantwoording over de werkelijke kosten en geen accountantsverklaring gevraagd.
Voor subsidies vanaf € 25.000 anders dan voor meetbare prestatie-eenheden wordt bij de aanvraag tot de vaststelling van de subsidie in beginsel een activiteitenverslag overlegd waarin wordt aangetoond dat de activiteiten zijn verricht en dat aan de verplichtingen is voldaan. Er kan ook gekozen worden om dit verslag achterwege te laten als daar geen behoefte aan is. Dit kan het geval zijn als subsidie is verleend voor bijvoorbeeld een congres en duidelijk is dat dat congres heeft plaatsgevonden. Kenmerkend voor deze subsidies is dat de subsidie moet worden verantwoord over de activiteiten. De subsidieontvanger moet aantonen dat de activiteiten zijn uitgevoerd.
Indien onvoldoende zekerheid bestaat over de kosten en opbrengsten van een te subsidiëren activiteit, is bij de vaststelling in aanvulling op het activiteitenverslag een verantwoording nodig aan de hand van een verklaring inzake werkelijke kosten en opbrengsten. De ontvanger verklaart daarmee ook dat de activiteiten zijn verricht en dat is voldaan aan de verplichtingen. Dit wordt gedaan met behulp van een verklaring inzake werkelijke kosten en opbrengsten.
Vanaf € 125.000: Verantwoording over kosten en prestaties
Bij dit arrangement vindt de vaststelling van de subsidie plaats op basis van prestaties, bij subsidies voor meetbare prestatie-eenheden, of door middel van een financiële verantwoording (gerealiseerde kosten en opbrengsten). Bij de financiële verantwoording vraagt VWS een assurance verklaring of controleverklaring van een accountant. Tevens vraagt VWS bij subsidies over meerdere jaren een tussentijds voortgangsverslag.
Aan (vrijwel) alle subsidies is voor de subsidieontvanger de verplichting verbonden om onverwijld melding te doen bij de subsidieverstrekker zodra aannemelijk is dat de activiteiten waar voor de subsidie is verleend, niet, niet tijdig of niet geheel zullen worden verricht of niet, niet tijdig of niet geheel aan de aan de subsidie verbonden verplichtingen zal worden voldaan.
Vraag 917
Hoe kunnen signalen van subsidiemisbruik bij subsidienten die geen verantwoording bij het Ministerie van VWS afleggen, bij u terechtkomen?
Antwoord:
De regelingen op basis waarvan door VWS subsidies worden verstrekt alsmede het financieel beheer en de uitvoering van verstrekte subsidies vinden hun grondslag in de Kaderregeling subsidies OCW, SZW en VWS. Aan de Kaderregeling hebben het Uniform subsidiekader (USK) en de Aanwijzingen voor subsidieverstrekking ten grondslag gelegen. Het USK uniformeert en vereenvoudigt de regels voor de uitvoering en verantwoording van alle rijkssubsidies. Belangrijk uitgangspunt van het USK is de proportionaliteit tussen het subsidiebedrag enerzijds en de lasten die met de subsidie gepaard gaan anderzijds. Zie de beantwoording van vraag 916. Verder gaat het USK uit van het werken vanuit vertrouwen in plaats van wantrouwen. Aan dit vertrouwensprincipe wordt vormgegeven door niet meer alle subsidieontvangers in alle gevallen te belasten met verantwoordingen, rapportages en controles. Dit betekent ook meer eigen verantwoordelijkheid van de subsidieontvanger. Zo zal de subsidieontvanger direct aan de subsidieverstrekker moeten melden wanneer de activiteiten waarvoor de subsidie is verleend niet zullen worden verricht, of dat niet aan subsidieverplichtingen zal worden voldaan. Dit alles is vastgelegd in de Kaderregeling subsidies OCW, SZW en VWS: artikel 7.3 Subsidies tot € 25.000 die direct worden vastgesteld (feitelijk verantwoording voorafgaand aan de verlening en onmiddellijke vaststelling) en artikel 7.4 Subsidies tot € 25.000 die ambtshalve worden vastgesteld. Een signaal kan voortkomen uit de steekproef die VWS verricht op de ingediende aanvragen. Tenslotte kan VWS ook meldingen ontvangen van betrokkenen of buitenstaanders.
Vraag 918
Wat is de reden dat in 2021 nog € 230 miljoen beschikbaar was voor subsidies in het sportakkoord en dit voor 2022 dit is teruggebracht naar € 77 miljoen? Welke subsidies worden niet meer gegeven en welke nog wel?
Antwoord:
Het budgettaire kader 2021 is inclusief de incidentele middelen die beschikbaar zijn gesteld voor de steunpakketten sport in het kader van COVID-19. In 2022 is dit steunpakket niet meer beschikbaar. Dit veroorzaakt de daling bij Sport en Bewegen op het onderdeel subsidies Sportakkoord.
Vraag 919
Wat is de reden dat in 2021 nog € 282 miljoen beschikbaar was voor bijdrage aan medeoverheden ten behoeve van het sportakkoord en dit voor 2022 is teruggebracht naar € 10 miljoen? Wat wordt in 2022 niet meer verstrekt en wat nog wel?
Antwoord:
Het budgettaire kader 2021 is inclusief de incidentele middelen die beschikbaar zijn gesteld voor de steunpakketten sport in het kader van COVID-19 en Leefstijl. In 2022 zijn deze middelen niet meer beschikbaar. Dit veroorzaakt de daling bij Sport en Bewegen op het onderdeel bijdrage aan medeoverheden.
Vraag 920
Kan aangegeven worden aan welke indicatoren gedacht wordt om de maatschappelijke waarde van topsport in bredere zin te laten zien?
Antwoord:
Het begrip maatschappelijke waarde van topsport werken we nu met verschillende betrokken partijen nader uit. Op basis daarvan zal een concrete indicatoren set worden ontwikkeld. Het is de bedoeling dat de set meer gaat omvatten dan de internationale medaillespiegel. Die nu wordt gehanteerd. Daarbij kan gedacht worden aan indicatoren die meer prestaties laten zien dan de medailles op het hoogste niveau zoals het welzijn van sporters en de waarden die Nederlanders aan topsport en topsportprestaties verbinden (Mapping Elite Sports» potential Societal Impact» (MESSI)-model»).
Vraag 921
Wat is de verwachte ontwikkeling van obesitas bij jongeren voor de komende vijf en tien jaar?
Antwoord:
Bij jongeren is het vanwege de «dynamiek in hun groei» lastig in te schatten hoe de ontwikkeling van obesitas zal verlopen. Over het algemeen verwachten we bij volwassenen dat het percentage overgewicht en obesitas gaat stijgen. Of dit bij jongeren ook gaat gebeuren is onzeker. We zien dat een aantal preventieprogramma’s op korte termijn effectief is zoals JOGG. Echter, het is onzeker of dit op lange termijn gaat leiden tot stabilisatie of afname van overgewicht en obesitas. Voor het Nationaal Preventieakkooord is het trendscenario berekend voor overgewicht bij volwassenen (18 jaar en ouder, zie ook: https://www.volksgezondheidtoekomstverkenning.nl/c-vtv/trendscenario-update-2020/leefstijl-en-gedrag). In het kader van de doorrekening van de impact van het Nationaal Preventieakkoord gaat het RIVM bekijken of het mogelijk is om deze trend tot 2040 ook bij jongeren te kunnen inschatten.
Vraag 922
Welk effect heeft een derde lesuur bewegingsonderwijs in het basisonderwijs op het afremmen van obesitas bij kinderen?
Antwoord:
Er is mij geen specifiek onderzoek bekend naar het effect van een derde lesuur bewegingsonderwijs op het afremmen van obesitas. Wel is duidelijk dat gezonde voeding en meer bewegen in het onderwijs een positief effect hebben op de afname van overgewicht en obesitas. In het voorjaar heb ik u geïnformeerd over de implementatiemogelijkheden van een gezonde lunch en extra beweegaanbod in het onderwijs (Tweede Kamer, vergaderjaar 2020–2021, 32 793, nr. 548).
Vraag 923
Wat zijn de gezondheidskosten van obesitas bij kinderen?
Antwoord:
Voor zover mij bekend zijn er geen specifieke studies gedaan naar de zorguitgaven van obesitas bij kinderen. Veel van de gezondheidsimpact van obesitas bij kinderen wordt pas op latere leeftijd zichtbaar. De gezondheidskosten van obesitas bij kinderen zullen daardoor pas op latere leeftijd tot zorguitgaven leiden.
Vraag 924
Welke bijdrage heeft elke ondertekenaar van het sportakkoord tot nu toe geleverd?
Antwoord:
• De partners van het Nationaal Sportakkoord zijn NOC*NSF namens de Sport en Verenging Sport en Gemeenten namens de gemeenten.
• Mulier Instituut monitort de voortgang elk half jaar;
• De laatste voortgangsmonitor is met uw Kamer gedeeld voorafgaand aan het commissiedebat op 29 juni jl.
• De eerstvolgende monitor zal met uw Kamer worden gedeeld voorafgaand aan het Wetgevingsoverleg dat nu gepland staat op 15 november 2021;
• Enkele resultaten uit de laatste monitor van juni 2021 zijn (Monitor «Sport verenigt Nederland, de zes pijlers gepeild»:
• Er zijn 347 lokale sportakkoorden afgesloten. Hierdoor is tussen veel verschillende organisatie zowel landelijk als lokaal samenwerking ontstaan. Deze samenwerking zorgt voor een stevige basis waarop de ambities die we hebben vastgesteld kunnen worden gehaald;
• Onderzoekers concluderen dat op vrijwel alle thema’s grote stappen zijn gezet wat betreft agendering, bewustwording en kennisoverdracht.
• Goede samenwerking en brede agendering zijn belangrijke pijlers onder een gezonde sportinfrastructuur. En nu de sport weer open is profiteren alle mensen van de infrastructuur die relatief goed overeind gebleven is.
• In juni 2021 zijn 76 adviseurs lokale sport werkzaam om aanbieders te ondersteunen;
• Tussen september 2019 en 31 maart 2021 zijn in totaal 2.933 diensten (services) aangevraagd (+1.625 tov 30 september 2020)
• 1.424 trajecten verduurzaming bij sportverenigingen (de meeste) en 213 binnen het thema positieve sportcultuur (de minste).
Vraag 925
Hoe is de ontwikkeling van het ledenaantal van sportverenigingen het afgelopen jaar en wat zijn de verwachtingen voor 2022?
Antwoord:
• Uit de monitor «Sport en Corona» van het Mulier Instituut (mei 2021), blijkt dat bij 43 procent van de verenigingen het ledental afgelopen jaar (licht) is gedaald. Dit wordt slechts deels toegeschreven aan Corona. Bij 49% is het ledental gelijk gebleven en bij 8% is het ledental (sterk) gestegen.
• Met name zaalsportverenigingen (57%), overige binnensportverenigingen (51%), verenigingen zonder eigen accommodatie (49%) en middelgrote verenigingen (101–250 leden, 49%) hebben met ledendaling te maken.
• Bij 8% van de sportaanbieders (bv. golf en tennis) daarentegen is er een groei in ledenaantallen zien.
• Van de verenigingen waar leden hun lidmaatschap in de afgelopen twaalf maanden hebben opgezegd, geeft ongeveer de helft (51%) aan dat dit gaat om specifieke groepen. Specifieke groepen die deze verenigingen noemen zijn 65-plussers (17%), leden die voor de coronacrisis al minder vaak kwamen (17%) en mensen met beperkte financiële middelen (10%).
• De verwachtingen voor 2022 zijn vooralsnog niet bekend. Uiteraard heb ik nauw contact met de sportsector over de ontwikkeling van hun ledenaantallen
• Daarnaast blijft het Mulier Instituut de impact van Corona en de ontwikkeling van ledenaantallen monitoren. In het najaar van 2021 komt een nieuwe meting uit.
Vraag 926
Hoe vaak is er aanspraak gemaakt op het Fonds voor de Topsporter?
Antwoord:
Op jaarbasis hebben in 2020 gemiddeld per maand 428 sporters met een A- of High Potential-status gebruik gemaakt van een aanvulling op het stipendium. In datzelfde jaar hebben gemiddeld per maand 533 sporters met een A-, High Potential- en Selectiestatus gebruik gemaakt van de kostenvergoedingsregeling.
Vraag 927
Welk deel van Team NL kan rondkomen van sport en is voor het andere deel van de sporters het stipendium voldoende? Welke eigen bijdrage wordt er door de sporters gemiddeld nog geleverd?
Antwoord:
Het is niet aan te geven welk deel van de TeamNL sporters al dan niet kunnen rondkomen van hun sport of welke eigen bijdrage sporters nog moeten doen. Dit is per sporter verschillend en afhankelijk van zijn/haar status, overige inkomsten, uitgaven en type sport die wordt beoefend. Op basis van de stipendiumregeling kunnen topsporters met een A- of High Potential-status een stipendium ontvangen als aanvulling op (eventueel) eigen inkomen, als tegemoetkoming in de kosten van hun levensonderhoud en worden ze in staat gesteld hun topsportprogramma fulltime te beoefenen. Topsporters met een inkomen hoger dan de leeftijdsafhankelijke inkomensgrens komen niet of in mindere mate in aanmerking voor een stipendium. Het maximale stipendiumbedrag per maand is gebaseerd op de leeftijd van de sporter en het daarbij horende minimumloon en loopt op tot modaal niveau bij het bereiken van de leeftijd van 27 jaar en ouder.
Sporters met een A- of High Potential-status kunnen daarnaast gebruik maken van de kostenvergoedingsregeling voor het declareren van reis- en verblijfkosten tot een maximum van € 200 per maand. Sporters met een Selectiestatus kunnen reis- en verblijfkosten declareren tot een maximum van € 300 per maand.
Vraag 928
Hoeveel geld wordt er in 2022 naar verwachting terugbetaald door gemeenten als gevolg van de vaststellingen op de «Regeling specifieke uitkering stimulering sport» 2020? Hoe komt het dat dit wordt terugbetaald?
Antwoord:
Op basis van de voorlopige inzichten van de SISA afrekening over 2020 lijkt het erop dat ongeveer € 60 miljoen zal worden gevorderd en iets meer dan € 10 miljoen aanvullend zal worden verleend. Daarmee wordt netto iets minder dan € 50 miljoen teruggevorderd, bijna € 15 miljoen minder dan in 2020 over de vaststellingen op de regeling 2019.
Het Mulier Instituut heeft in het voorjaar een korte uitvraag onder gemeenten gedaan naar de redenen van de onderbesteding. Gemeenten gaven hierbij in grote meerderheid, ruim 70%, aan dat het om uitstel van verwachtte bouw- en onderhoudswerkzaamheden ging en bij bijna 20% speelde ook de onduidelijkheid over de interpretatie van de verruiming van de BTW-sportvrijstelling een rol.
Vraag 929
Hoe is concreet geborgd dat de uitvoeringsorganisaties rondom pensioenen voor oorlogsslachtoffers en deelnemers aan het verzet zich aanpassen en dat dit zorgvuldig gebeurt? Is hier een invulling van bekend?
Antwoord:
Het uitgangspunt van het beleid en bij de uitvoering van de verschillende wetten en regelingen voor oorlogsgetroffenen is dat de continuïteit en kwaliteit van de (financiële) zorg gewaarborgd dient te blijven voor alle erkende oorlogsgetroffenen uit de Tweede Wereldoorlog. Dit ongeacht de dalende omvang van de doelgroep die gebruik maakt van de verschillende regelingen. De Pensioen- en Uitkeringsraad (PUR) en de Sociale Verzekeringsbank (SVB) zijn belast met de uitvoering van de verschillende pensioen- en uitkeringsregelingen voor oorlogsslachtoffers en deelnemers aan het verzet. Zij geven hier in samenspraak met VWS invulling aan, met als oogmerk dat de kwaliteit van de dienstverlening voor deze doelgroep op hoog niveau blijft.
De PUR is een zelfstandig bestuursorgaan en is verantwoordelijk voor de beleidsregels met betrekking tot de uitvoering van de verschillende wetten en regelingen. Het functioneren van de PUR wordt iedere vijf jaar geëvalueerd. De laatste evaluatie heeft in 2019 plaatsgevonden, de volgende staat gepland voor 2024. De Wet uitvoering wetten voor verzetsdeelnemers en oorlogsgetroffenen (Wuvo) schrijft voor dat de samenstelling van de PUR een afspiegeling vormt van de verschillende doelgroepen. De huidige raad bestaat uit vijf leden en voldoet aan deze voorwaarde. Mede door de samenstelling van de PUR wordt gewaarborgd dat de belangen van de verschillende doelgroepen worden behartigd bij de totstandkoming van beleid en de uitvoering van de verschillende regelingen.
Daarnaast hebben de PUR, SVB en VWS regelmatig overleg met organisaties die nauw contact onderhouden met de doelgroep, zoals Pelita, Stichting 1940–1945 en het Joods Maatschappelijk Werk (JMW). Daardoor kan er geanticipeerd worden op wensen en behoeften van de doelgroep. Dit is een continu proces.
Tenslotte blijft de PUR, zoals u in het jaarverslag kunt lezen (bijlage bij Kamerstuk 20 454, nr. 161) haar beleid aanpassen aan nieuwe wetgeving, uitspraken van de Centrale Raad van beroep, maatschappelijke ontwikkelingen en signalen vanuit de uitvoering. Doordat de PUR nauw samenwerkt met de SVB en inspeelt op actuele ontwikkelingen, is de toekomstige uitvoering van de verschillende regelingen ook voor de komende jaren geborgd.
Vraag 930
Klopt het dat er geen budget is vrijgemaakt voor de HERA?
Antwoord:
Ja, dat klopt. De Health Emergency Preparedness and Response Authority (HERA) wordt gefinancierd uit het Meerjarig Financieel Kader 2021–2027 en het EU-herstelinstrument (Next Generation EU).
Vraag 931
Hoe wordt er ingespeeld op de toenemende vergrijzing?
Antwoord:
Op 29 april van dit jaar heeft de Tweede Kamer de «Dialoognota Ouder worden 20–40» (DNO) ontvangen. De DNO is een notitie aan de hand waarvan met diverse partijen is gesproken over de mogelijke betekenis voor beleid van het toenemend aantal ouderen en de veranderende inzichten omtrent ouder worden. Hiermee wordt de motie van de leden Laan-Geselschap en Bergkamp ingevuld die de regering verzoekt om een plan van aanpak te schetsen hoe te komen tot een brede langetermijnvisie op de ouderenzorg (35 570-XVI-113).
Belangrijke punten zijn:
– Omdat de komende decennia het aantal ouderen majeur zal toenemen, schetst de DNO diverse beleidsopties voor de bevordering van hun gezondheid, het stimuleren van zelfredzaamheid en de borging van de kwaliteit, de toegankelijkheid en de betaalbaarheid. Deze nota is een gespreksnotitie en bevat geen keuzen, noch een visie.
– De veldraadpleging van de concept DNO leerde dat er brede erkenning is van de urgentie om tot beleid te komen. Er leeft een breed gedragen wens te komen tot een stip op de horizon en samenhang in het beleid over de domeinen heen.
– Op basis van de DNO vindt momenteel een maatschappelijke dialoog plaats met als doel om tot een breed gesteunde agenda voor de langere termijn (2040) te komen. Dit is een brede dialoog, waaraan tal van partijen deelnemen. Op de site www.ouderworden2040.nl is een en ander te volgen.
De aangegeven beleidsopties kunnen worden gebruikt ten behoeve van het formuleren van beleid door het volgende kabinet.
In oktober wordt gestart met een IBO ouderenzorg, in dat IBO worden beleidsopties uitgewerkt die toewerken naar houdbare ouderenzorg.
Vraag 932
Wat wordt er op dit moment allemaal gedaan met betrekking tot dementie?
Antwoord:
Het Ministerie van VWS geeft op dit moment uitvoering aan de Nationale Dementiestrategie. Dit omvat op dit moment:
• een dementieonderzoeksprogramma met een looptijd van 10 jaar;
• een project ter uitbreiding van het aantal ontmoetingscentra en het bevorderen van zinvolle activiteiten/vrijwilligerswerk door mensen met dementie;
• de versteviging van de positie van regionale netwerken dementie en de landelijke ondersteuning van die netwerken;
• een project voor de implementatie van de zorgstandaard dementie;
• een project voor de verdere ontwikkeling van het register dementie en zorg.
Daarnaast is er aandacht voor verbetering van de intramurale dementiezorg door verschillende projecten in het kader van Thuis in het Verpleeghuis en zijn er experimenten sociale benadering van dementie.
In het voorjaar van 2022 ontvangt Uw Kamer de voortgangsrapportage over de uitvoering van de Nationale Dementiestrategie.
Vraag 933
Op welke (gezondheidszorg)thema’s zou samenwerking met andere EU-lidstaten, al dan niet in het verband van de EU-gezondheidsunie, geld kunnen besparen?
Antwoord:
De COVID-19 pandemie heeft laten zien dat gecoördineerd samenwerken en leren van elkaar, zowel op Europees als mondiaal niveau, toegevoegde waarde heeft. De voorstellen van de Europese Commissie met betrekking tot de oprichting van een EU-Gezondheidsunie zijn een uitvloeisel daarvan.
Het samenwerken in de Europese Unie wordt ingekaderd door de bevoegdheids-verdeling zoals die is vastgelegd in het Verdrag. Het optreden van de EU is aanvullend op het nationale beleid van de lidstaten, die exclusief verantwoordelijk zijn voor de inrichting en financiering van de zorg. Samenwerking binnen de EU op het gebied van volksgezondheidsbeleid is daarom ook niet primair gericht op het besparen van geld. Samenwerking is voor het kabinet vooral van belang waar dit ten goede komt aan bijvoorbeeld de kwaliteit van zorg, door te profiteren van schaalvergroting. Tevens heeft Nederland bijvoorbeeld belang bij internationale samenwerking, omdat we hiermee samen sterker staan in geopolitieke kwesties die meespelen bij het bewerkstelligen van bijvoorbeeld pandemische paraatheid en of leveringszekerheid. De gezamenlijke onderhandeling en aanschaf van vaccins tijdens de Covid-pandemie is daar een goed voorbeeld van. Dit maakte niet alleen dat we zo snel als mogelijk toegang hadden tot vaccins, maar ook dat de EU lidstaten vanwege hun gezamenlijke bevolking sterker stonden in de onderhandelingen met de farmaceutische industrie.
Vraag 934
Waaruit bestaat de internationale samenwerking met andere landen die ook te maken hebben met een vergrijzende samenleving?
Antwoord:
Ik verwijs hierbij graag naar het antwoord op vraag 175.
Vraag 935
Hoeveel meldingen van zorgfraude en zorgverwaarlozing bij Wlz-instellingen zijn in 2020 en 2021 binnengekomen bij de toezichthouders?
Antwoord:
De Inspectie Gezondheidszorg en Jeugd (IGJ) en de Nederlandse Zorgautoriteit (NZa) houden toezicht op de Wlz. Meldingen over zorgfraude en/of zorgverwaarlozing bij Wlz-instellingen worden door IGJ niet als afzonderlijke categorie geregistreerd en kunnen daarom niet gerapporteerd worden. De NZa heeft een meldpunt waar zorgprofessionals en burgers meldingen kunnen doen van vermeende zorgfraude. Meldingen van zorgfraude die mogelijk ook te maken hebben met zorgverwaarlozing worden niet apart geregistreerd. In 2020 zijn er 97 meldingen binnen gekomen over mogelijke zorgfraude binnen de Wlz. In 2021 zijn dit tot nu toe 67 meldingen.
Overigens kunnen meldingen over vermeende zorgfraude en/of zorgverwaarlozing binnen de Wlz ook binnenkomen bij zorgkantoren. Over het aantal meldingen bij zorgkantoren wordt landelijk geen administratie bijgehouden.
Vraag 936
Wat is er de afgelopen jaren uitgegeven aan de Gezondheidsraad en wat zijn de budgetten voor de komende jaren?
Antwoord:
Ik verwijs hierbij graag naar het antwoord op vraag 175.
Onderstaande tabel geeft de uitgaven aan de Gezondheidsraad in 2019 en 2020 weer en de budgetten voor de Gezondheidsraad in de periode 2021–2024. In de tabel zijn de totale uitgaven/budgetten gesplitst in VWS-bijdragen en bijdragen van andere departementen.
|
X € 1.000 |
||||||
|---|---|---|---|---|---|---|
|
Uitgaven |
Budgetten |
|||||
|
2019 |
2020 |
2021 |
2022 |
2023 |
2024 |
|
|
VWS-bijdrage |
4.210 |
4.001 |
4.119 |
3.210 |
3.203 |
3.202 |
|
Bijdragen andere departementen |
1.972 |
2.094 |
2.221 |
1.978 |
1.978 |
1.978 |
|
Totaal |
6.182 |
6.095 |
6.340 |
5.188 |
5.181 |
5.180 |
Vraag 937
Wordt er in de begroting geld vrijgemaakt voor het tegengaan van geneesmiddelentekorten, anders dan de aanpassing van het meldpunt?
Antwoord:
In het kader van het verstevigen van de voorraden voor geneesmiddelen is het Uitgavenplafond zorg (UPZ) structureel opgehoogd met € 25 miljoen om eventuele prijsstijgingen als gevolg van het verstevigen van de voorraadposities van geneesmiddelen (deels) op te vangen / mogelijk te maken. Deze ophoging van het UPZ is eerder al verwerkt en opgenomen in de budgettaire kaders voor Apotheekzorg en Medisch-specialistische zorg (zie pagina 167 voor de standen).
Voor de volledigheid wijs ik u ook op de kosten van de tijdelijke beleidsregel geneesmiddelen prijzen bij de Wet geneesmiddelenprijzen. Met deze tijdelijke maatregel is op verzoek voor producten met een lage omzet tijdelijk geen prijsdaling doorgevoerd om eventuele risico’s op beschikbaarheidsproblemen in dit segment te verkleinen. Deze maatregel kost ongeveer € 5 miljoen tot € 10 miljoen per zes maanden (ongeveer € 5 miljoen voor apotheekzorg, de overige kosten vallen binnen de medisch specialistische zorg (MSZ)) en geldt nog tot en met april 2022.152
Ik verwacht dat in de komende jaren aanvullende Europese (wets)voorstellen komen die mogelijk aanvullende budgetimpact hebben. Hiervoor wacht ik het Europese traject nader af.
Voor de volledigheid meld ik dat de werkzaamheden van het Meldpunt Geneesmiddelentekorten en -defecten worden uitgevoerd door het CBG en de IGJ. Het CBG ontvangt in 2022 een vergoeding van € 0,8 miljoen voor werkzaamheden in het kader van aanpassing van het meldpunt Geneesmiddelentekorten- en defecten (pagina 129 van de begroting).
Vraag 938
Hoeveel geneesmiddelen zijn de afgelopen vier jaar goedgekeurd door het EMA en hoeveel daarvan zijn er nu in Nederland beschikbaar voor patiënten? Kunt u hierbij een vergelijking met andere Europese landen maken, waaronder Duitsland?
Antwoord:
Om een vergelijking te kunnen maken baseer ik mij op het W.A.I.T.-indicator onderzoek dat door de European Federation of Pharmaceutical Industries and Associations (EFPIA) periodiek wordt uitgevoerd. Dit onderzoek beschrijft de jaren 2016–2019. Het onderzoek geeft aan dat er in die periode 152 nieuwe geneesmiddelen door het Europees geneesmiddelenbureau (EMA) werden geregistreerd. In 2019 zouden daarvan 96 in Nederland beschikbaar zijn.
Het rapport laat zien dat Nederland zich qua beschikbaarheid op plaats acht in de top tien van Europese landen, waaronder Duitsland, bevindt. Afgezet tegen het EU-gemiddelde van 74 producten over die periode heeft Nederland bovengemiddelde toegang tot innovatieve geneesmiddelen.
Overigens scoort Nederland met een vierde plaats goed als het gaat om de snelheid waarmee geneesmiddelen gemiddeld na markttoelating beschikbaar (vergoed) worden voor de patiënt.
Dat dit niet alle 152 middelen beschikbaar zijn, kan veroorzaakt worden doordat fabrikanten middelen (nog) niet in Nederland op de markt brachten, een vergoedingsaanvraag is afgewezen, of doordat middelen een negatieve beoordeling hebben gekregen door de beroepsgroep. Als een middel een negatieve beoordeling krijgt dan komt dat veelal doordat de toegevoegde waarde van het geneesmiddel niet voldoende bewezen is.
Vraag 939
Hoeveel tijd zit er gemiddeld, minimaal en maximaal, tussen de goedkeuring van een nieuw geneesmiddel door het EMA en opname daarvan in het basispakket in Nederland?
Antwoord:
Het W.A.I.T.-indicator onderzoek dat door de European Federation of Pharmaceutical Industries and Associations (EFPIA) periodiek wordt uitgevoerd, poogt inzicht te geven in de mate waarin geneesmiddelen in Europese landen beschikbaar zijn en de tijd tot vergoeding. Dit onderzoek beschrijft de jaren 2016–2019. De resultaten laten zien dat Nederland met een vierde plaats goed presteert als het gaat om de snelheid waarmee geneesmiddelen gemiddeld na markttoelating beschikbaar komen (worden vergoed).
Door de variatie in de Nederlandse vergoedingssystematiek en de oorzaken voor de lengte van doorlooptijden van individuele geneesmiddelen is het niet goed mogelijk om goede gemiddelde minimale en maximale doorlooptijden te formuleren.
Er zijn ruwweg drie routes die invloed kunnen hebben op de tijd tussen de introductie door de fabrikant in Nederland en het pakketbesluit:
1. Bij intramurale geneesmiddelen is sprake van een open instroom. Daarbij is het theoretisch mogelijk dat een geneesmiddel na markttoelating vrijwel direct kan worden vergoed, op voorwaarde dat het product voldoet aan de pakketcriteria.
2. Intramurale geneesmiddelen kunnen op basis van hun kostenbeslag of prijs per patiënt in aanmerking komen voor een financieel arrangement. Het product wordt dan tijdelijk uitgezonderd van vergoeding in afwachting van de uitkomsten ervan.
Gemiddeld duurt een sluisperiode iets meer dan een jaar.
3. Hierbij wordt gerekend vanaf het moment dat het vergoedingsdossier compleet is verklaard door het Zorginstituut tot aan publicatie in de Staatscourant over de opname in het basispakket.
4. Extramurale geneesmiddelen die een nieuwe werkzame stof bevatten, vereisen een vergoedingsbesluit van de Minister op basis van een pakketadvies van het Zorginstituut. In 2021 duurden het pakketadvies van het Zorginstituut en pakketbesluit door de Minister samen gemiddeld 158 dagen.
Vraag 940
Hoeveel nieuwe geneesmiddelen worden er jaarlijks door het EMA toegelaten?
Antwoord:
In 2020 heeft het EMA voor 97 geneesmiddelen een handelsvergunning afgegeven, hiervan bevatten 39 een nieuw werkzaam bestanddeel. In 2019 ging het om 66 handelsvergunningen, waarvan 30 een nieuw werkzaam bestanddeel bevatten. In 2018 betrof het 84 handelsvergunningen, waarvan 42 een nieuw werkzaam bestanddeel bevatten.
Vraag 941
Hoe worden de extra miljoenen die het RIVM vanaf 2022 jaarlijks krijgt voor hun essentiële infrastructuur besteed? Zijn dit bijvoorbeeld extra fte? Hoe worden deze verdeeld over de uitvoering van hun wettelijke taken, crisispreventie en crisisbeheersing? Is dit anders in tijden van crisis dan in tijden van «rust»?
Antwoord:
De basisfinanciering essentiële infrastructuur (BEI) is onderdeel van bepaalde programma’s bij het RIVM waar de beschikbaarheid van essentiële infrastructuur gegarandeerd moet zijn. Voorbeelden van essentiële infrastructuur bij het RIVM zijn laboratoria, het meetwagenpark van de responsorganisatie voor milieu en stralingsongevallen, landelijke meetnetten en biobanken. Indien nodig worden er ook FTE’s van betaald. Ook als er geen actieve opdrachten zijn, moet deze infrastructuur beschikbaar zijn om gebruikt te worden en/of opgeschaald te worden zodra dat nodig is.
De BEI wordt elke 5 jaar herijkt. De huidige BEI voldoet niet meer. Een verhoging van de BEI is vastgesteld om het RIVM in staat te stellen om up-to-date laboratoria te realiseren, om een uniform Laboratory Information and Management Systeem (LIMS) in gebruik te nemen en om investeringsachterstand in te lopen op onder andere gebouwen en apparatuur.
De verdeling van de BEI is afhankelijk van hoeveel een programma gebruik maakt van essentiële infrastructuur. Het programma Sport heeft bijvoorbeeld geen vaste infrastructuur, maar het programma bij het Centrum voor Infectieziektebestrijding heeft een grote BEI-component omdat daarvoor laboratoria met specifieke apparatuur nodig zijn. De BEI-verdeling over programma’s is dus onderwerp-afhankelijk en is niet anders in tijden van crisis dan in tijden van «rust».
Vraag 942
Hoe is de groei van de zorguitgaven in de periode 2021 en 2025 van respectievelijk € 76,6 miljard en € 92,8 miljard opgebouwd?
Antwoord:
In onderstaande tabel is de opbouw van de groei van de netto zorguitgaven in de periode 2021–2025 opgenomen.
|
2021 |
20221 |
2023 |
2024 |
2025 |
Totale groei |
|
|---|---|---|---|---|---|---|
|
Netto Zorguitgaven |
76,0 |
81,4 |
84,6 |
88,6 |
92,8 |
|
|
Groei netto zorguitgaven |
5,3 |
3,3 |
4,0 |
4,1 |
16,8 |
|
|
Wv. loon- en prijsontwikkeling |
3,9 |
2,1 |
2,3 |
2,4 |
10,8 |
|
|
Wv. volumegroei (groeiruimte) |
1,9 |
2,1 |
2,0 |
2,0 |
7,9 |
|
|
Wv. overig beleidsmatige en autonome ontwikkelingen |
– 0,5 |
– 0,9 |
– 0,3 |
– 0,2 |
– 1,9 |
Bron: VWS-cijfers
De verwachte groei van de totale netto zorguitgaven in 2022 ten opzichte van 2021 komt hoger uit. Dit komt voornamelijk door de incidentele neerwaartse bijstelling van de netto Zvw-uitgaven in 2021, als gevolg van de technische correctieboeking van de schadelastdip ggz van – € 1,2 miljard.
Vraag 943
Welke mogelijkheden zijn er op het gebied van innovatie in de zorg om publieke uitgaven naar de zorgsector te verminderen, c.q. om minder handen aan het bed nodig te hebben?
Antwoord:
Om te kunnen voldoen aan de toenemende zorgvraag binnen de huidige krappe arbeidsmarkt, is het van belang om naar slimme zorgoplossingen te kijken. Op 12 juli 2021 is het onderzoeksrapport naar tijdsbesparende technologieën in de ouderenzorg met u gedeeld153. Hierin wordt geconcludeerd dat de toepassing van een aantal onderzochte technologieën, mits goed geïntegreerd in de werkprocessen, in potentie bijdragen aan meer capaciteit om cliënten te helpen doordat minder tijd aan reizen hoeft te worden besteed of het aantal zorgmomenten afneemt. Het gaat hierbij bijvoorbeeld om technologieën zoals een medicijndispenser of een heupairbag. In het onderzoek wordt de potentiële opbrengst van een aantal technologieën uitgewerkt op macroniveau. Hierbij gaat het om de opbrengsten in zowel financiële termen als in aantal FTE. Daarbij moet wel worden opgemerkt dat de context waarbinnen de innovatie is ingezet sterk bepalend is voor de budgettaire effecten. Een productinnovatie zelf leidt namelijk niet tot de besparing. Het gaat altijd om de wijze waarop de innovatie is geïntegreerd in het werk. Pas dan kan een productinnovatie tot een besparing leiden.
Naast het opschalen en implementeren van goede initiatieven op het gebied van (arbeidsbesparende) innovatie en het vergroten van de digitale vaardigheden van zorgprofessionals en patiënten, is het van belang om ook anders te gaan werken. Het gaat hierbij om bijvoorbeeld het anders inrichten van werkprocessen en om het creëren van nieuwe functies (jobcarving en jobcrafting). Anders werken is afgelopen jaren dan ook expliciet onderdeel geweest van het actieprogramma Werken in de Zorg. Deze inspanningen blijven naar de toekomst toe van belang. De precieze inhoud en vormgeving van een vervolg op het Actieprogramma Werken in de Zorg is aan een nieuw kabinet.
Vraag 944
Welke andere landen hebben ook te maken met grote stijgingen in de zorguitgaven? In hoeverre zijn deze te vergelijken met de Nederlandse situatie?
Antwoord:
De totale zorguitgaven als percentage van het bbp stijgen in Nederland gemiddeld langzamer dan het gemiddelde van de andere OECD-landen (in de periode van 2011–2019). Dit komt o.a. doordat er in de curatieve zorg hoofdlijnakkoorden zijn gesloten. Ontwikkelingen die aan de stijging van de zorguitgaven ten grondslag liggen zijn demografische ontwikkelingen (zoals bevolkingsgroei en vergrijzing) en andere ontwikkelingen (zoals een veranderend zorggebruik als gevolg van medische technologie en welvaartstijging).
Vraag 945
Welke beleidsmaatregelen treffen deze landen (of hebben deze landen in de afgelopen jaren getroffen) om de zorgkosten te drukken? Welke beleidsmaatregelen zijn hier succesvol gebleken?
Antwoord:
Er is geen systematisch inzicht in beleidsevaluaties die andere landen op dit terrein hebben opgesteld. Wel is er eerder een overzicht gemaakt van de evaluaties in de wetenschappelijke literatuur sinds 1970. Deze inventarisatie beperkt zich tot slechts twee studies:
• Uit het onderzoek van Celsus (2016) blijkt dat dat de meeste maatregelen zich richten op het bedwingen van het volume van zorg. Ongeveer een derde van de maatregelen is gericht op aanpassingen in de werking van de zorgmarkt, een vijfde grijpt in op de prijs van zorg en de minste maatregelen betreffen budgettering. Dit komt overeen met de verhoudingen van ingezette maatregelen die zijn beschreven voor Nederland.
• Uit het onderzoek van Van Gool & Pearson (2014) worden als de meest voorkomende maatregelen genoemd om de zorgkosten te bedwingen: 1) het aanpassen van de financiering, bijvoorbeeld door het verhogen van de Btw-tarieven of belastingen, 2) het aanpassen van het verzekerd pakket, 3) het verhogen van de eigen betalingen, 4) het verlagen van de prijs van zorg, zoals de lonen en prijzen van geneesmiddelen, 5) Het beperken van het zorgaanbod, bijvoorbeeld het aantal artsen, en 6) structurele hervormingen.
Vraag 946
Waarom wordt in «Figuur 1 Verwachte ontwikkeling van de netto zorguitgaven 2021–2025» de y-as begonnen bij € 70 miljoen in plaats van bij € 0, terwijl dit een vertekenend beeld geeft van de ontwikkeling van de zorguitgaven? Bent u bereid om dit in het vervolg duidelijker weer te geven, door de y-as bij € 0 te laten beginnen?
Antwoord:
Figuur 1 is een lijndiagram, waarin de verwachte ontwikkeling van de netto zorguitgaven wordt gepresenteerd voor de periode 2021–2025. De netto zorguitgaven in die periode zit in een bandbreedte van tussen € 75 miljard en € 95 miljard. Vandaar dat er ook voor gekozen is om deze op de huidige manier te presenteren. De waarden tussen € 0 miljard en € 70 miljard op de y-as voegen mijns inziens weinig toe aan het figuur.
Vraag 947
Met hoeveel miljard euro zijn de netto zorguitgaven sinds 2012 minder gestegen dan de prognoses? Welk deel komt door de hoofdlijnenakkoorden? Wat was in 2012 de prognose voor de netto zorguitgaven in 2022? Wat was in 2017 de prognose voor de netto zorguitgaven in 2022?
Antwoord:
In de VWS-begroting worden prognoses van de netto zorguitgaven gemaakt voor een periode van 5 jaar. In de ontwerpbegroting 2012 is een prognose van de netto zorguitgaven gemaakt voor de jaren 2012 t/m 2016 en was er derhalve nog geen prognose voor het jaar 2022 beschikbaar.
In de ontwerpbegroting 2017 is een prognose van de netto zorguitgaven gemaakt voor de jaren 2017 t/m 2021 en was er ook nog geen prognose voor het jaar 2022 beschikbaar.
Een eerste prognose van de netto zorguitgaven voor het jaar 2022 is terug te vinden in de VWS-begroting 2018 (TK 34 775 XVI, nr. 2) in de factsheet op pagina 160/161. Daarin is een prognose voor de netto zorguitgaven van € 91,5 miljard voor het jaar 2022 opgenomen. In de ontwerpbegroting 2022 is de raming van de netto zorguitgaven voor het jaar 2022 € 81,4 miljard (zie TK 34 775 XVI, nr. 2, tabel 2 pagina 154).
In de afzonderlijke jaarverslagen is aangegeven hoeveel de zorgkosten afweken van de ramingen in de betreffende begroting. In onderstaande tabel zijn deze gegevens samengebracht. Hierin is 2020 als laatste jaar opgenomen, omdat er voor de jaren 2021 en 2022 uiteraard nog geen jaarverslag beschikbaar is.
|
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
|
|---|---|---|---|---|---|---|---|---|---|
|
Raming netto zorguitgaven (begrotingen) |
63,5 |
65,8 |
67,8 |
66,4 |
67,8 |
68,5 |
72,6 |
71,4 |
73,4 |
|
Realisatie netto zorguitgaven (jaarverslagen) |
64,0 |
64,6 |
65,1 |
65,1 |
66,1 |
68,0 |
70,7 |
69,7 |
73,9 |
|
Verschil geraamde en gerealiseerde netto zorguitgaven |
0,4 |
– 1,2 |
– 2,7 |
– 1,2 |
– 1,7 |
– 0,6 |
– 1,9 |
– 1,7 |
0,4 |
Bron: VWS begrotingen en jaarverslagen 2012 t/m 2020.
Bij de vraag over de hoofdlijnenakkoorden ga ik uit van de opbrengst ten opzichte van de oorspronkelijke ramingen zónder hoofdlijnenakkoorden.
• Over de opbrengsten van de hoofdlijnenakkoorden in de periode 2012–2017 heb ik uw Kamer geïnformeerd met de brief van 7 september 2018 (TK 2017–2018, 34 775 XVI, nr. 153). Hierin is toegelicht dat de financiële besparingen die samenhangen met de akkoorden 2012–2017 oplopen tot grosso modo € 3 miljard.
• In de VWS-begroting 2018 (Financieel Beeld Zorg, tabel 4) is de opbrengst van de aanvullende afspraken voor 2018 toegelicht. Als gevolg van de gematigde groei die is afgesproken in de bestuurlijke afspraken voor het jaar 2018 voor de sectoren MSZ, ggz, huisartsenzorg/multidisciplinaire zorg en wijkverpleging, vallen de geraamde zorguitgaven vanaf 2018 structureel € 280 miljoen lager uit. Voor flankerend beleid was in 2018 circa € 36 miljoen beschikbaar, zodat de netto geraamde opbrengst van de afspraken 2018 circa € 0,25 miljard betrof.
• Daarbovenop liepen de (per saldo) onderschrijdingen bij de hoofdlijnensectoren in 2018 met circa € 0,35 miljard op ten opzichte van de € 0,2 miljard waarmee al rekening was gehouden bij de financiële besparingen t/m 2017. Bij het afsluiten van de akkoorden vanaf 2019 zijn € 0,35 miljard lagere uitgaven in de beginstanden van de akkoorden verwerkt.
• Met de bestuurlijke akkoorden 2019 t/m 2022 is een opbrengst van € 2,7 miljard gemoeid. In de VWS-begroting 2019 is deze opbrengst nader toegelicht. Deze opbrengst betreft de invulling van de ombuigingstaakstelling uit het regeerakkoord van € 1,9 miljard vanaf 2021 plus een extra opbrengst van € 0,8 miljard aangezien er ook afspraken zijn gemaakt over het jaar 2022. De realisatie van de huidige akkoorden voor de periode 2019–2022 is vanzelfsprekend nog niet bekend. De actuele inzichten voor 2019 en 2020 duiden op (per saldo) onderschrijdingen ten opzichte van de afgesproken kaders.
Vraag 948
Kunt u de stijging van € 16,8 miljard van de verwachte ontwikkeling van de netto zorguitgaven 2021–2025 uitsplitsen? Welk bedrag is gereserveerd voor loonstijging? Welk bedrag voor inflatie en dergelijke? Welk bedrag is gereserveerd voor bevolkingstoename? Welk bedrag voor vergrijzing? Welk bedrag voor geneesmiddelen? Kunt u een zo ruim mogelijke uiteenzetting geven? Welke van deze bedragen zijn zeker en welke zijn onzeker?
Antwoord:
De geraamde stijging van de zorguitgaven tussen 2021 en 2025 bedraagt € 17,4 miljard, van € 76,0 miljard naar € 93,5 miljard. Dit is hoger dan de eerder geraamde stijging van € 16,8 miljard door de recent afgesproken verhoging van de lonen in de zorg (Kamerstukken II, 2020/21, 35 925 XVI, nr. 10).
Voor de raming van de groei van de zorguitgaven in de volgende kabinetsperiode wordt aangesloten bij de raming van het CPB. Die raming staat beschreven in het CPB document «Middellangetermijnverkenning zorg 2022–2025».
De totale groei wordt van het CPB overgenomen, maar VWS maakt een gedetailleerdere onderbouwing van de loon- en prijsontwikkeling en de ontwikkeling van de eigen betalingen.
VWS raamt zelf de uitgavenstijging als gevolg van loon- en prijsstijging, op basis van de door het CPB geraamde contractloonstijging en inflatie. De loonstijging leidt tot een stijging van € 6,5 miljard en de prijsstijging leidt tot een stijging van € 2,7 miljard. Samen € 9,2 miljard.
Voor demografie (bevolkingsgroei plus vergrijzing) maakt VWS niet zelf een raming. Het CPB verwacht voor de komende kabinetsperiode een uitgavenstijging van circa € 4,5 miljard. De overige groei bedraagt daarmee € 3,7 miljard.
In de CPB raming wordt de groei uitgesplitst in de categorieën loon- en prijsontwikkeling, demografie, economische ontwikkeling en overig. Het CPB levert dus geen nadere uitsplitsing naar beleidsterreinen.
Vraag 949
Hoe groot was de verwachte ontwikkeling van de netto zorguitgaven 2017–2021 (periode kabinet-Rutte III)? Wat was de daadwerkelijke ontwikkeling van de netto zorguitgaven 2017–2021?
Antwoord:
Zie antwoord bij vraag 951.
Vraag 950
Hoe groot was de verwachte ontwikkeling van de netto zorguitgaven 2012–2017 (periode kabinet-Rutte II)? Wat was de daadwerkelijke ontwikkeling van de netto zorguitgaven 2012–2017?
Antwoord:
Zie antwoord bij vraag 951.
Vraag 951
Hoe groot was de verwachte ontwikkeling van de netto zorguitgaven 2012–2021 (kabinetten-Rutte II en III)? Wat was de daadwerkelijke ontwikkeling van de netto zorguitgaven 2012–2021?
Antwoord:
In onderstaande tabel is de verwachte ontwikkeling en de realisatie van de netto zorguitgaven opgenomen van de Kabinetten-Rutte II en III. Hierin is 2020 als laatste jaar van realisatie opgenomen. In de ontwerpbegroting 2021 is een raming van € 75,3 miljard opgenomen voor het jaar 2021 en in de ontwerpbegroting 2022 is deze raming bijgesteld naar € 76,0 miljard. De realisatie voor het jaar 2021 zal in het jaarverslag 2021 worden opgenomen.
|
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
|---|---|---|---|---|---|---|---|---|---|---|
|
Raming netto zorguitgaven (begrotingen) |
63,5 |
65,8 |
67,8 |
66,4 |
67,8 |
68,5 |
72,6 |
71,4 |
73,4 |
75,3 |
|
Realisatie netto zorguitgaven (jaarverslagen) |
64,0 |
64,6 |
65,1 |
65,1 |
66,1 |
68,0 |
70,7 |
69,7 |
73,9 |
n.v.t. |
Bron: VWS begrotingen en jaarverslagen 2012 t/m 2021.
Vraag 952
Hoe groot was de verwachte ontwikkeling van de netto zorguitgaven 2012–2040? Hoe groot is de verwachte ontwikkeling van de netto zorguitgaven 2021–2040?
Antwoord:
De verwachte ontwikkeling en realisatie van de netto zorguitgaven 2012–2021 is reeds opgenomen bij de beantwoording van Kamervraag 951.
In de VWS-begroting worden ramingen van de netto zorguitgaven gemaakt voor een periode van 5 jaar en niet voor latere jaren vanwege de onzekerheden in voorspelbaarheid. In de ontwerpbegroting 2022 is de raming van de netto zorguitgaven voor de jaren 2022–2026 opgenomen (zie ontwerpbegroting 2022, tabel 13 pagina 181/182). Deze ramingen zullen in de komende budgettaire stukken, waar nodig op basis van actualisaties, worden bijgesteld.
In onderstaande tabel is de raming van de netto zorguitgaven 2022–2026 opgenomen.
|
2022 |
2023 |
2024 |
2025 |
2026 |
|
|---|---|---|---|---|---|
|
Raming netto zorguitgaven |
81,4 |
84,6 |
88,6 |
92,8 |
97,2 |
Bron: VWS-begroting 2022
VWS maakt zelf niet van dergelijke ramingen. In de Toekomstverkenning zorguitgaven 2015–2060 van het RIVM is te zien hoe de zorguitgaven zich op de langere termijn zouden kunnen ontwikkelen. Uit figuur 4.7 op pagina 42 kan afgeleid worden dat de geschatte zorguitgaven op basis van de langetermijnanalyses in 2040 oplopen tot circa € 174 miljard (2015 prijzen).
Vraag 953
Nederland telde in 2010 16,8 miljoen inwoners, hoeveel zullen dat er in 2022 zijn? Wat is de prognose voor 2025? Welk deel van de verwachte ontwikkeling van de netto zorguitgaven 2021–2025 is toe te schrijven aan immigratie, aangezien deze bevolkingstoename bijna volledig toe te schrijven is aan immigratie?
Antwoord:
De huidige inschatting van het CBS is dat er in 2022 17,5 miljoen inwoners zijn en in 2025 € 17,9 miljoen.
Welk deel van de uitgavenstijging valt toe te schrijven aan migratie valt niet goed te zeggen. De jaarlijkse groei van de zorguitgaven ligt tussen 2021 en 2025 rond de 4%.
De geraamde jaarlijkse bevolkingsgroei is circa 0,5%. Zorgkosten doen zich vooral voor bij ouderen. Migranten zijn over het algemeen geen ouderen. Aangenomen mag daarom worden dat toename van de zorgkosten door migratie minder is dan 0,5% per jaar.
Vraag 954
Welk deel van de netto zorguitgaven in 2021 is toe te schrijven aan de bevolkingstoename tussen 1995 en 2021 (toename bedraagt 2.050.571 personen)?
Antwoord:
Tussen 1995 en 2021 is de bevolking toegenomen met ruim 2 miljoen personen; een groei van ruim 13% (gemiddeld 0,5% per jaar). Als de bevolkingssamenstelling gelijk zou zijn gebleven, dan zou 12% (13/113) van de zorgkosten samenhangen met bevolkingstoename.
In die zelfde periode is echter ook de samenstelling van de bevolking gewijzigd. In 1995 was 13% van de bevolking 65-plus; in 2021 was dat 20%%. Bij 80-plussers is de groei nog groter. In 1995 was 3% van de bevolking 80-plus; in 2021 bijna 5%.
De bevolkingsgroei bij ouderen was dus veel hoger dan gemiddeld. Omdat ouderen relatief hoge zorgkosten maken, zal het aandeel van de zorgkosten dat valt toe te schrijven aan de bevolkingstoename en veranderende bevolkingssamenstelling duidelijk meer dan 13% zijn.
Vraag 955
Is er binnen het budget voor de apotheekzorg ook gedacht aan de apotheekhoudende huisarts en zo ja hoe?
Antwoord:
Ja, de kosten van de farmaceutische zorg «die voortkomen uit de apotheekhoudende huisartsen» vallen binnen het financiële kader voor Apotheekzorg. Met ander woorden er is budgettaire ruimte voor het opvangen van deze kosten (er is en wordt rekening mee gehouden bij het opstellen van de hoogte van het budgettaire kader).
Vraag 956
Kunt u aangeven of apotheekzorg wordt meegenomen in de voorbereidingen van het vervolg van het actieprogramma Werken in de Zorg in 2022?
Antwoord:
Het eventuele actieprogramma gericht op werken en leren in de zorg zou mijn inziens in de basis zorgbreed moeten worden opgezet. De precieze inhoud en vormgeving van een vervolg op het actieprogramma Werken in de Zorg is aan een nieuw kabinet. Voor de beoogde focus van het programma zie verder het antwoord op vraag 17.
Vraag 957
Hoeveel winst hebben de zorgverzekeraars gemaakt in 2020 en hoeveel is daarvan coronagerelateerd? Wat waren de winstmarges van de zorgverzekeraars de afgelopen vier
jaar?
Antwoord:
Zorgverzekeraars hebben in 2020 een positief resultaat behaald van ongeveer € 140 miljoen, dit bedrag is inclusief beleggingsopbrengsten (€ 120 miljoen) en na inzet van het resultaat voor lagere premies in het komende jaar van zorgverzekeraars op de basisverzekering (€ 620 miljoen). Verzekeraars hebben in 2020 te maken gehad met een coronagerelateerde uitval van zorg en met coronagerelateerde kosten, waarvoor zorgverzekeraars in aanmerking komen voor een bijdrage vanuit het Zorgverzekeringsfonds op grond van de catastroferegeling. De hoogte van de bijdrage uit de catastroferegeling is maximaal zo hoog als de hoogte van de coronakosten. Omdat niet bekend is welk deel van de lagere kosten in de reguliere zorg veroorzaakt is door uitval door corona of door een andere oorzaak, is niet te zeggen welk deel van de bovengenoemde resultaten exact het gevolg zijn van coronagerelateerde effecten.
Voor de winstmarges van afgelopen jaren baseren wij ons op de transparantieoverzichten van zorgverzekeraars. Op basis van deze transparantieoverzichten bedraagt het resultaat van zorgverzekeraars over 2016 ruim € 300 miljoen negatief; voor 2017 ruim € 550 miljoen negatief; voor 2018 ruim € 260 miljoen positief, voor 2019 € 300 miljoen positief en voor 2020 € 140 positief. Dit bedrag is inclusief beleggingsopbrengsten en na inzet van het resultaat voor lagere premies in het komende jaar van zorgverzekeraars op de basisverzekering. De cijfers 2016, 2017, 2018, 2019 en 2020 betreffen de resultaten conform de systematiek van de jaarrekeningen.
Onderstaande tabel geeft de resultaten en de bestemming van de resultaten per verzekeraar over 2020. Deze resultaten zijn voor aftrek van de teruggave in de premie 2021. Het resultaat over 2021 is nog niet bekend.
|
Resultaat 2020 |
Bestemming lagere premie 2021 |
Bestemming toevoeging reserves |
|
|---|---|---|---|
|
ASR |
4 |
0 |
3 |
|
CZ |
193 |
105 |
88 |
|
DSW-SH |
64 |
5 |
59 |
|
Eno |
17 |
15 |
1 |
|
Menzis |
68 |
135 |
– 67 |
|
ONVZ |
25 |
5 |
20 |
|
VGZ |
152 |
198 |
– 46 |
|
Zilveren Kruis |
211 |
136 |
75 |
|
Z&Z |
24 |
21 |
3 |
|
Totaal |
758 |
620 |
137 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering 2020, zoals door individuele zorgverzekeraars gepresenteerd op de website. Totaal kan door afrondingsverschillen afwijken.
Vraag 958
Wat kost het verlagen van het eigen risico met respectievelijk € 100 en € 200? Wat kost de afschaffing van het eigen risico?
Antwoord:
Het wetsvoorstel waarmee het eigen risico voor 2022 is vastgelegd op € 385 is inmiddels aangenomen in zowel de Tweede als Eerste Kamer. In onderstaande tabel vindt u daarom de schattingen van de kosten van het verlagen van het eigen risico in 2023 met respectievelijk € 100 en € 200 en de schatting van de kosten van het afschaffen van het eigen risico gebaseerd op de huidige begrotingsstand.
Volgens de huidige ramingen zal het verplichte eigen risico in 2023 stijgen naar € 400. Dit betekent dat het verlagen van het verplicht eigen risico met € 100 of € 200 leidt tot een verplicht eigen risico ter hoogte van € 300 of € 200 respectievelijk. In dit rekenvoorbeeld is ervanuit gegaan dat het verplicht eigen risico daarna weer volgens de gebruikelijke systematiek meegroeit met de stijging van de zorguitgaven.
De schatting van de budgettaire gevolgen bevat zowel de derving van de opbrengst van het eigen risico als de hogere collectieve zorguitgaven als gevolg van het lagere remgeldeffect.
|
2022 |
2023 |
2024 |
2025 |
2026 |
|
|---|---|---|---|---|---|
|
1) Verlagen eigen risico met € 100 in 2023 |
1,410 |
1,480 |
1,560 |
1,640 |
|
|
2) Verlagen eigen risico met € 200 in 2023 |
2,880 |
3,040 |
3,190 |
3,350 |
|
|
3) Afschaffen eigen risico |
5,500 |
5,730 |
5,960 |
6,200 |
Vraag 959
Hoeveel patiënten verbruiken jaarlijks hun eigen risico, in aantal en procentueel?
Antwoord:
In 2021 zijn er naar verwachting 14,3 miljoen volwassen verzekerden. Naar schatting zal ongeveer 48% van de mensen hun verplicht eigen risico volledig volmaken in 2021, dit komt overeen met 6,9 miljoen verzekerden. Zie ook het antwoord op vraag 380.
Vraag 960
Wat betekent de grote geraamde groei (gemiddeld 5,5% per jaar) van de netto zorguitgaven van de Wlz voor de betaalbaarheid van zorg in Nederland?
Antwoord:
De uitgaven aan de WLZ groeien in de periode 2022–2025 met circa 6% per jaar, inclusief de verwachte ontwikkeling van lonen en prijzen. Dit is in deze periode hoger dan de economische groei. Kijken we alleen naar de volumegroei dan is de groei circa 3% per jaar. Het merendeel van deze groei (circa 2%) hangt samen met de demografische ontwikkelingen, waaronder bijvoorbeeld de toename van het aantal ouderen ten gevolge van de vergrijzing.
Als de groei van de zorguitgaven voor een langere tijd hoger uitvalt dan de economische groei, zal een steeds groter deel van wat we in Nederland met elkaar verdienen nodig zijn voor de zorg. Dit kan leiden tot verdringing van andere collectieve uitgaven of tot een verzwaring van de lastendruk. In het laatste geval zal dit ten koste gaan van de groei van het besteedbaar inkomen.
Daarnaast is het leveren van goede zorg mensenwerk. Een verdere stijging van de zorgvraag gaat gepaard met een stijgende behoefte aan zorgprofessionals, terwijl de beroepsbevolking de komende twintig jaar nauwelijks groeit en het aantal beschikbare mantelzorgers zal dalen. Dit is niet houdbaar en vraagt van ons om de zorg anders te organiseren.
Vraag 961
Welke factoren spelen naast de demografische ontwikkelingen een rol in het tot stand komen van raming van de netto zorguitgaven voor de Wlz?
Antwoord:
De raming voor de netto zorguitgaven in de Wlz is gebaseerd op netto zorguitgaven in het meest recente realisatiejaar, aangevuld met ramingen van het CPB, beleidseffecten en loon- en prijsontwikkelingen. De raming van het CPB houdt naast demografische ontwikkelingen rekening met inkomenseffecten en overige effecten (zoals technologie en sociaal-culturele ontwikkelingen).
Vraag 962
Wat kost de toelating van fysiotherapie tot het basispakket voor chronisch zieken?
Antwoord:
Fysio- en oefentherapie wordt vergoed vanuit het basispakket bij een aantal chronische aandoeningen (zie bijlage 1 van het Besluit Zorgverzekeringen). Wel geldt bij de meeste aandoeningen dat patiënten de eerste twintig behandelingen zelf moeten betalen. De kosten die gepaard gaan met een open aanspraak fysiotherapie voor chronische aandoeningen zijn niet exact bekend. De kosten fysio- en oefentherapie die gedekt worden door aanvullende verzekeringen liggen rond de € 1,1 mld (NZa, Monitor paramedische zorg, cijfers 2017). Echter, vanuit de aanvullende verzekeringen wordt fysio- en oefentherapie niet alleen bij chronische aandoeningen vergoed maar ook bij kortdurende klachten, zoals blessures en nekklachten. De lijst van chronische aandoeningen is daarnaast niet up-to-date en niet altijd consistent, zie ook de recente Kamerbrief154 over fysio- en oefentherapie. In deze brief wordt aangekondigd dat er opnieuw naar de lijst van chronische aandoeningen wordt gekeken. Het is mogelijk dat er chronische aandoeningen zijn waarvoor geldt dat fysio- en oefentherapie effectief is, maar waarvoor geen vergoeding is vanuit het basispakket. Het is niet bekend hoe hoog de kosten fysio- en oefentherapie bij deze aandoeningen zijn.
Vraag 963
Wat kost de toelating van mondzorg voor volwassenen tot het basispakket?
Antwoord:
Opname van mondzorg in het basispakket zonder dat eigen risico van toepassing is kost € 2,27 miljard per jaar (zie: Zorgkeuzes in kaart155). Indien het eigen risico wel van toepassing is, is het netto effect op de collectieve zorguitgaven € 1,45 miljard per jaar. De nominale premie zal per jaar 15 euro hoger zijn.156 Daar moeten eventuele kosten voor eigen risico bij worden opgeteld.
Vraag 964
Verwacht u dat de € 8,7 miljoen die is begroot voor de regeling Voorwaardelijke toelating paramedische herstelzorg in 2022 voldoende zal zijn? Verwacht u dat deze regeling nog verlengd zal moeten worden?
Antwoord:
De begroting is gebaseerd op een advies van het Zorginstituut (TK 2020–2021, 25 295, nr. 1297). Er zijn geen signalen waaruit blijkt dat het begrote bedrag voor 2022 onvoldoende zal zijn. De regeling loopt tot 1 augustus 2022. Of de regeling verlengd moet worden, is mede afhankelijk van hoe de pandemie zich ontwikkelt in de komende maanden en de evaluatie van deze paramedische zorg. Een nieuw kabinet zal over een eventuele verlenging in de loop van 2022 een besluit nemen.
Vraag 965
Hoe is terug te zien in tabel 7 dat wordt ingezet op De Juiste Zorg op de Juiste Plek en op een verschuiving van de tweede- naar de eerstelijnszorg?
Antwoord:
Aan de hand van tabel 7 kan deze beweging en verschuiving niet worden geïllustreerd.
Vraag 966
Op basis van welke factoren is rekening gehouden met structurele daling van € 5 miljoen voor tandheelkundige zorg in de Wlz?
Antwoord:
Er is rekening gehouden met een structurele daling van € 5 miljoen op basis van de actualisatiecijfers van het Zorginstituut Nederland over de tandheelkundige zorg in de Wlz. Deze laten zien dat de gerealiseerde uitgaven lager zijn dan begroot. In de tweede suppletoire begroting 2020 van VWS en de Najaarsnota 2020 is een incidentele meevaller in 2020 van € 10,5 miljoen verwerkt. De coronapandemie zal uiteraard een rol spelen bij deze onderuitputting. Om tot een verantwoorde ramingsbijstelling te komen kijken wij daarom ook naar realisatiecijfers van eerdere jaren. De realisaties over 2018 en 2019 bedragen € 68 miljoen resp. € 76 miljoen. Het budget in 2021 bedroeg aanvankelijk € 87 miljoen. Een ramingsbijstelling van € 5 miljoen, waarmee het budget uitkomt op € 82 miljoen, is derhalve een verantwoorde bijstelling in het licht van de realisatiecijfers.
Vraag 967
Wat zijn de redenen voor de meerkosten van de in- en uitvoering, wat blijkt uit de rapportage over de financiële impact van de Wet zorg en dwang psychogeriatrische en verstandelijk gehandicapte cliënten (Wzd)?
Antwoord:
Het leveren van onvrijwillige zorg gaat gepaard met complexe afwegingen over de noodzaak ervan. De Wet zorg en dwang (Wzd) beschrijft onder welke voorwaarden onvrijwillige zorg overwogen en toegepast mag worden. Dat vraagt van zorgverleners veelal extra tijd en inzet, zo is uit een kostenonderzoek door de NZa duidelijk geworden. De kosten komen voort uit extra tijd voor onderling overleg in de vorm van het opstellen en periodiek evalueren van een aangepast zorgplan, voor het inzetten van externe deskundigen en voor een verantwoorde vastlegging in het elektronisch cliëntendossier. Daarnaast is er sprake van aanvullende incidentele en structurele ICT-kosten.
Vraag 968
Wat wordt precies bedoeld met «niet geheel» inzake de hogere uitgaven van de Wlz door de overheveling van de ggz naar de Wlz?
Antwoord:
Dit komt doordat de zorgkosten in de Wlz voor de overgehevelde GGZ-cliënten hoger zijn dan in het sociaal domein. Dit heeft onder meer te maken met de bredere aanspraken en de extra inzet van behandeling en dagbesteding in de Wlz ten opzichte van het sociaal domein. Conform het principe «geld volgt cliënt» is de uitname uit het Gemeentefonds gebaseerd op de uit de nacalculatie gebleken daadwerkelijke uitgaven voor deze cliënten. Dit leidt ertoe dat de extra uitgaven in de Wlz als gevolg van deze overheveling niet volledig worden gecompenseerd door middel van de uitname uit het Gemeentefonds.
Vraag 969
Kunt u aangeven hoeveel de nacalculatie overheveling hulpmiddelen Wlz 2022 bedraagt?
Antwoord:
Mobiliteitshulpmiddelen voor Wlz-cliënten in een zorginstelling worden vanaf 1 januari 2020 vanuit de Wlz gefinancierd. Op basis van een raming is (een voorlopig) budget overgeheveld van de Wmo naar de Wlz. Tevens is met de VNG afgesproken deze overheveling zo nodig te corrigeren op basis van de gerealiseerde uitgaven aan mobiliteitshulpmiddelen in de Wlz in 2020. De gerealiseerde uitgaven bleken hoger dan de oorspronkelijke raming. Dit heeft voor 2022 geleid tot een extra overheveling vanuit de Wmo naar de Wlz van € 13,5 miljoen. In de toelichting onder tabel 11A in de ontwerpbegroting van VWS 2022 is abusievelijk een toelichting over de nacalculatie mobiliteitshulpmiddelen opgenomen, terwijl deze reeks betrekking heeft op de nacalculatie beschermd wonen.
Vraag 970
Kunt u het budget van de gehandicaptenzorg (ruim € 8 miljard) uitsplitsen naar de verschillende zorgzwaartepakketten?
Antwoord:
De geraamde uitgaven aan intramurale gehandicaptenzorg in 2022 bedragen € 8,1 miljard. De geraamde uitgaven zijn niet op te splitsen naar zorgzwaartepakketten. Dit is wel mogelijk voor de gerealiseerde uitgaven zoals deze zijn opgenomen in het jaarverslag van VWS over 2020. De gerealiseerde uitgaven aan intramurale gehandicaptenzorg bedroegen in 2020 € 7,5 miljard. Het aandeel van de zorgzwaartepakketten hierin was € 6,75 miljard. Bijgaande tabel splitst dit bedrag uit naar de verschillende pakketten. Deze uitsplitsing is gebaseerd op de declaratiegegevens over het jaar 2020 zoals aangeleverd door de zorgkantoren bij Vektis.
Naast de uitgaven aan zorgzwaartepakketten zijn er binnen de intramurale gehandicaptenzorg ook uitgaven aan bijvoorbeeld dagbesteding, vervoer en meerzorg. Samen ging het in 2020 om een resterend bedrag van € 0,75 miljard (€ 7,5 miljard minus € 6,75 miljard). Deze bedragen zijn niet opgedeeld over de verschillende zorgprofielen.
|
ZZP LG 1 |
5 |
|
ZZP LG 3 |
10 |
|
ZZP LG 2 |
40 |
|
ZZP LG 4 |
170 |
|
ZZP LG 5 |
39 |
|
ZZP LG 6 |
280 |
|
ZZP LG 7 |
125 |
|
ZZP LVG 1 |
1 |
|
ZZP LVG 2 |
23 |
|
ZZP LVG 3 |
80 |
|
ZZP LVG 4 |
24 |
|
ZZP LVG 5 |
2 |
|
ZZP SGLVG 1 |
36 |
|
ZZP VG 1 |
5 |
|
ZZP VG 2 |
44 |
|
ZZP VG 3 |
621 |
|
ZZP VG 4 |
546 |
|
ZZP VG 5 |
744 |
|
ZZP VG 6 |
1.334 |
|
ZZP VG 7 |
1.715 |
|
ZZP VG 8 |
665 |
|
ZZP ZG Auditief 1 |
1 |
|
ZZP ZG Visueel 1 |
1 |
|
ZZP ZG Auditief 2 |
33 |
|
ZZP ZG Auditief 3 |
77 |
|
ZZP ZG Auditief 4 |
9 |
|
ZZP ZG Visueel 2 |
6 |
|
ZZP ZG Visueel 3 |
25 |
|
ZZP ZG Visueel 4 |
27 |
|
ZZP ZG Visueel 5 |
65 |
|
totaal zzp's GHZ |
6.750 |
Vraag 971
Kunt u aangeven hoeveel minder baten eigen bijdragen u verwacht in de Wlz in 2022?
Antwoord:
De verwachte opbrengst van de eigen bijdragen Wlz over 2022 wordt in de VWS-begroting 2022 geraamd op € 2.073,3 miljoen (zie pagina 172 van de ontwerpbegroting 2022). Ten opzichte van de verwachte opbrengst van de eigen bijdragen Wlz over 2021 (€ 1.991,6 miljoen), verwacht ik € 81,7 miljoen meer opbrengsten van de eigen bijdragen Wlz in 2022.
Vraag 972
Kunt u figuur 6 in absolute getallen aanleveren in plaats van in percentages?
Antwoord:
In onderstaande tabel zijn de bijstellingen van de netto zorguitgaven van de Zvw en de AWBZ/Wlz na het verschijnen van de VWS-jaarverslagen in zowel percentages (figuur 6) als in absolute bedragen weergegeven voor de jaren 2012–2020.
|
Procentueel |
In miljarden |
|
|---|---|---|
|
2012 |
0,5% |
0,3 |
|
2013 |
– 0,6% |
– 0,4 |
|
2014 |
– 1,4% |
– 0,9 |
|
2015 |
– 2,4% |
– 1,4 |
|
2016 |
– 0,3% |
– 0,2 |
|
2017 |
– 0,3% |
– 0,2 |
|
2018 |
0,7% |
0,4 |
|
2019 |
0,2% |
0,1 |
|
2020 |
0,2% |
0,1 |
Bron: Financieel Beeld Zorg uit de jaarverslagen VWS, diverse jaren en de actuele VWS stand.
Vraag 973
Wat is de verwachte groei (nu 1,7%) van het bedrag dat de gemiddelde Nederlander jaarlijks aan zorg betaalt als de uitgaven in de Wlz en Zvw met gemiddeld 5,5 procent per jaar blijven stijgen?
Antwoord:
De verwachte bruto zorguitgaven voor de Wlz groeien vanaf 2022 met circa 5,5% per jaar. De verwachte bruto zorguitgaven voor de Zvw groeien minder hard, namelijk met circa 4,1% per jaar. De totale bruto zorguitgaven groeien met gemiddeld 4,5% per jaar vanaf 2022. Aangezien het aantal verzekerden in dezelfde periode ongeveer toeneemt met 0,6% per jaar, nemen de verwachte zorguitgaven die een gemiddelde Nederlander jaarlijks aan zorg betaalt in dezelfde periode toe met circa 3,8% per jaar.
Vraag 974
Kunt u een overzicht geven van het daadwerkelijk gerealiseerde percentage van de 50/50 regel van de afgelopen vijf jaar?
Antwoord:
In onderstaande tabel staan de opbrengsten van de inkomensafhankelijke bijdrage (IAB) enerzijds en de nominale premie, het eigen risico en de rijksbijdrage 18-min anderzijds.
|
2017 |
2018 |
2019 |
2020 |
2021 |
|
|---|---|---|---|---|---|
|
IAB |
22.220 |
23.990 |
25.184 |
25.413 |
27.378 |
|
Aandeel IAB |
48,9% |
50,0% |
50,0% |
49,6% |
50,5% |
|
Nominale premie |
17.583 |
18.055 |
19.298 |
19.896 |
20.940 |
|
Eigen risico |
3.128 |
3.204 |
3.124 |
3.190 |
3.102 |
|
Rijksbijdrage 18-min |
2.490,5 |
2.696 |
2.749 |
2.723 |
2.796 |
|
Subtotaal |
23.202 |
23.955 |
25.172 |
25.809 |
26.838 |
|
Aandeel nominaal |
51,1% |
50,0% |
50,0% |
50,4 |
49,5% |
Vraag 975
Welke Europese (aanbestedings)regels zouden voorschrijven dat nooit afgeweken mag worden van de 50/50-regel? Kunt u een oorspronkelijke bron vanuit de EC/EU delen waar dit in staat?
Antwoord:
De 50/50-regel is een onderdeel van het risicovereveningssysteem van de Zorgverzekeringswet (Zvw), welke onderhevig is aan de Europese staatssteunregels. De wijze waarop de staatssteunregels invloed hebben op deze 50/50-regel voor het Nederlandse risicovereveningsysteem zal ik hierna nader toelichten.
Het zorgverzekeringsstelsel is een privaatrechtelijk stelsel met publiekrechtelijke elementen. De uitvoering van de zorgverzekering, op basis van een privaatrechtelijke overeenkomst tussen verzekeraar en verzekerde, gebeurt door private partijen die daarbij zijn gebonden aan publieke waarborgen.
Deze combinatie van publiek en privaat komt ook tot uiting in de 50/50-verhouding in de inkomsten van zorgverzekeraars. Zorgverzekeraars dekken circa de helft van hun zorguitgaven via de nominale premie en het verplicht eigen risico en ontvangen voor de andere helft de vereveningsbijdrage vanuit het Zorgverzekeringsfonds. De gekozen combinatie van publiek en privaat, als ook de vormgeving van het ex ante risicovereveningssysteem, heeft ten doel de publieke belangen zo optimaal mogelijk te borgen; zorg die kwalitatief goed is, toegankelijk is voor iedereen en doelmatig in de uitvoering. Concreet zorgt de risicoverevening voor solidariteit tussen gezonde verzekerden en chronisch zieke verzekerden en maakt deze het verbod op premiedifferentiatie en de acceptatieplicht mogelijk. De vereveningsbijdrage die zorgverzekeraars vanuit het Zorgverzekeringsfonds ontvangen, is een vorm van staatssteun.
Bij de totstandkoming van de Zvw in 2005 heeft de Europese Commissie, in een beschikking voor onbepaalde tijd, geoordeeld dat de staatssteun die Nederland in het kader van de risicoverevening aan zorgverzekeraars verleent, kan worden aangemerkt als geoorloofde staatssteun (Steunmaatregelen nr. N 541/2004 en N 542/2004 – Nederland – Behoud financiële reserves door ziekenfondsen en het Risicovereveningssysteem, PbEU 2005, C 324). Leidend uitgangspunt in de beoordeling van de staatssteun, en dus ook expliciet onderdeel van de goedkeuringsbeschikking van de Europese Commissie, is de 50/50-verhouding in de financieringssystematiek van de Zvw.
De voornoemde goedkeuring geldt dus alleen voor de huidige financieringssystematiek. Wanneer Nederland een wijziging doet in de financieringssystematiek van de Zvw, kan geen dekking meer worden gevonden in het goedkeuringsbesluit uit 2005 en volgt de formele plicht om het gehele zorgverzekeringsstelsel opnieuw ter goedkeuring bij de Europese Commissie te melden. Daarbij moet rekening worden gehouden met een doorlooptijd van minimaal twee jaar, waarbij op voorhand de gevolgen voor het stelsel onzeker zijn.
Vraag 976
Hoe ontwikkelde de zorgpremie zich de afgelopen vier jaar? Wat is de verwachting voor de komende vier jaar?
Antwoord:
In onderstaande tabel staat de gerealiseerde premieontwikkeling voor 2018 tot en met 2021 en de geraamde premieontwikkeling voor 2022 tot en met 2024.
|
2018 |
2019 |
2020 |
2021 |
2022 |
2023 |
2024 |
2025 |
|
|---|---|---|---|---|---|---|---|---|
|
Nominale premie |
€ 1.308 |
€ 1.384 |
€ 1.414 |
€ 1.478 |
€ 1.522 |
€ 1.596 |
€ 1.653 |
€ 1.720 |
Vraag 977
Wat houdt de correctie op de 50/50-regel precies in, die leidt tot een daling van € 0,6 miljard van de inkomensafhankelijke bijdrage (IAB)?
Antwoord:
In de Zvw ligt vast dat de inkomensafhankelijke bijdrage (IAB) evenveel moet opleveren als de nominale premie, het eigen risico en de rijksbijdrage 18-min samen. Ook staat in de Zvw dat als achteraf blijkt dat de verhouding in het verleden niet 50/50 is geweest, dit wordt verrekend in volgende jaren. Deze afwijkingen kunnen optreden of omdat de zorgverzekeraars de premie anders vaststellen dan geraamd door VWS, of omdat de IAB meer of minder oplevert omdat de grondslag waarover de IAB wordt geheven (het inkomen van werknemers, uitkeringsgerechtigden, zelfstandigen en gepensioneerden) hoger of lager uitkomt dan geraamd.
In de begroting 2021 zijn de premies zo geraamd dat er sprake was van de beoogde 50/50 verhouding, terwijl tevens het in september 2020 ingeschatte verschil in oude jaren voor een vierde was weggewerkt. De IAB levert naar huidige inschatting circa € 0,95 miljard meer op dan geraamd in de begroting 2021, terwijl de nominale premie in 2021 circa € 0,05 miljard meer heeft opgeleverd. De IAB is daarmee € 0,45 miljard meer en de nominale premie € 0,45 miljard minder dan de beoogde verdeling van 50/50. Anders gezegd: als de inkomsten in 2022 precies 50/50 verdeeld zouden worden (uitgaande van dezelfde correctie oude jaren als in de begroting 2021), dan zou de IAB dus € 0,45 miljard minder hoeven op te leveren en de nominale premie, het eigen risico en de rijksbijdrage samen € 0,45 miljard meer.
Over de jaren 2006 tot en met 2021 levert de inkomensafhankelijke bijdrage naar huidige inschatting € 332,9 miljard op, terwijl nominale premie, eigen risico en rijksbijdrage 18-min samen in dezelfde jaren € 329,9 miljard hebben opgeleverd. Het verschil bedraagt € 3 miljard. Daarom worden het IAB-percentage en de rekenpremie zodanig vastgesteld dat naar verwachting in 2022 een vierde van dit verschil (€ 0,75 miljard) wordt weggewerkt. Daarom kan de groei van de IAB € 0,38 miljard achterblijven, terwijl de nominale premie, het eigen risico en de rijksbijdrage 18-min samen € 0,38 meer moeten stijgen. In de begroting 2021 was verwerkt dat de IAB € 0,25 miljard minder hoefde te stijgen vanwege de 50/50 correctie oude jaren. Dat wordt dus nu € 0,13 miljard extra minder.
De groei van de IAB kan daarom € 0,6 miljard (€ 0,45 miljard + € 0,13 miljard) minder groeien dan puur op basis van de ontwikkeling van de te financieren lasten.
Vraag 978
Hoe hebben de reserves van de zorgverzekeraars zich de afgelopen vier jaar ontwikkelt?
Antwoord:
Voor 2020 (meest recente cijfers) vindt u hieronder de aanwezige en vereiste solvabiliteit basisverzekering en de solvabiliteitsratio’s 2014–2020. Cijfers op basis van Solvency II zijn voor oudere jaren niet beschikbaar aangezien Solvency II pas per 1 januari 2016 van kracht is. Sinds de jaarcijfers 2014 presenteren zorgverzekeraars zelf wel al cijfers op basis van Solvency II voor de basisverzekering op hun website. De aanwezige reserves basisverzekering van zorgverzekeraars tezamen bedragen ultimo 2020 ruim € 9,9 mld. Hiervan is ruim € 6,7 mld. wettelijk vereist. De solvabiliteitsratio bedraagt gemiddeld 148%.
|
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
Aanwezige solvabiliteit 2020 |
Vereiste solvabiliteit 2020 |
|
|---|---|---|---|---|---|---|---|---|---|
|
ASR |
151% |
146% |
144% |
138% |
140% |
144% |
140% |
190 |
135 |
|
CZ |
163% |
169% |
173% |
149% |
157% |
154% |
160% |
2.355 |
1.472 |
|
DSW – SH |
154% |
157% |
141% |
147% |
134% |
130% |
144% |
392 |
273 |
|
Eno |
114% |
108% |
160% |
159% |
166% |
155% |
144% |
88 |
61 |
|
Menzis |
129% |
124% |
123% |
129% |
138% |
145% |
142% |
1.270 |
896 |
|
ONVZ1 |
157% |
166% |
142% |
121% |
132% |
124% |
155% |
229 |
147 |
|
VGZ1 |
137% |
155% |
149% |
141% |
142% |
143% |
136% |
2.328 |
1.708 |
|
Z&Z |
172% |
188% |
157% |
151% |
165% |
168% |
171% |
373 |
217 |
|
Zilveren Kruis2 |
162% |
174% |
167% |
137% |
141% |
146% |
149% |
2.725 |
1.830 |
|
Macro |
151% |
160% |
155% |
140% |
145% |
146% |
148% |
9.950 |
6.741 |
Bron: transparantieoverzichten van de jaarcijfers basisverzekering, zoals door individuele zorgverzekeraars gepresenteerd op de website.
Conform het transparantieoverzicht jaarcijfers 2015 van VGZ en ONVZ betreffen de solvabiliteitsratio’s van VGZ en ONVZ de basis- en aanvullende verzekering en ontbreken de onderliggende cijfers voor VGZ; voor 2016, 2017, 2018, 2019 en 2020 geldt dit alleen voor VGZ. Daardoor kunnen de cijfers niet opgeteld worden tot de getallen uit het bovenstaande antwoord.
Betreft een optelling door VWS van de solvabiliteitcijfers van de risicodragers van Zilveren Kruis.
Vraag 979
Hoeveel zou de nominale premie per maand kunnen worden verlaagd als de IAB voor 2022 niet zou worden verlaagd, maar 7,0% zou blijven (en de 50/50 systematiek dus losgelaten zou worden)?
Antwoord:
De IAB premie wordt in 2022 6,75%. Het verhogen van de IAB met 0,25%-punt levert circa € 1 miljard extra inkomsten op. Daarmee zou de nominale premie circa € 65 kunnen worden verlaagd. Echter, in de Zvw is vastgelegd dat evenveel inkomsten worden gegenereerd via de inkomensafhankelijke bijdrage als via de nominale premie, de eigen betalingen en de rijksbijdrage kinderen samen; de zogenaamde 50/50-verdeling. Hiermee dragen zowel burgers als bedrijven bij aan de (hogere) zorgkosten. Het wijzigen van de financieringssystematiek van de Zvw betreft een fundamentele wijziging van het stelsel die de aard van de wet wijzigt. Een dergelijke fundamentele wetswijziging vergt, naast de gebruikelijke toetsen en parlementaire behandelingen, daarmee tevens een Europeesrechtelijke toetsing en vervolgens nieuwe goedkeuring van ons stelsel door de Europese Commissie.
Vraag 980
Kunt u een uitbreiding van de tabel Verdeling van de zorglasten (bedragen x € 1 miljard) over de afgelopen tien jaar geven?
Antwoord:
In onderstaande tabel staat het gevraagde overzicht. Vanwege decentralisaties zijn de cijfers voor de jaren t/m 2017 niet goed vergelijkbaar met de cijfers vanaf 2017. In 2015 en 2016 is in de reeks Burgers en bedrijven ook de dekking van de Jeugdzorg en het beschermd wonen meegenomen en in 2012 tot en met 2014 de huishoudelijke verzorging. Die vallen thans niet meer onder het UPZ.
|
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
|---|---|---|---|---|---|---|---|---|---|---|
|
Burgers (nominale premie, Wlz-premie, eigen betalingen, deel IAB) |
41,4 |
45,1 |
44,1 |
41,3 |
45,8 |
45,2 |
47,2 |
47,1 |
47,1 |
49,5 |
|
Compensatie burgers via zorgtoeslag |
– 4,6 |
– 5,0 |
– 4,1 |
– 3,9 |
– 4,2 |
– 4,3 |
– 4,6 |
– 4,9 |
– 5,3 |
– 5,4 |
|
Burgers totaal |
36,8 |
40,1 |
40,1 |
37,3 |
41,6 |
41,0 |
42,6 |
42,1 |
41,8 |
44,1 |
|
Werkgevers (IAB) |
15,3 |
17,1 |
16,9 |
16,0 |
15,7 |
16,0 |
17,2 |
18,1 |
18,1 |
19,4 |
|
Burgers en bedrijven (uit belastingen) |
15,6 |
13,4 |
12,7 |
18,9 |
18,8 |
13,3 |
13,6 |
15,6 |
20,0 |
22,0 |
|
Totaal |
67,8 |
70,6 |
69,6 |
72,2 |
76,1 |
70,2 |
73,3 |
75,8 |
79,0 |
85,5 |
Vraag 981
Kan van de afgelopen vijf jaar een overzicht gegeven worden van wat een volwassene in Nederland jaarlijks aan collectief gefinancierde zorg betaalt?
Antwoord:
In onderstaande tabel staat wat een volwassene tussen 2017 en 2022 aan collectief gefinancierde zorg betaalt. In onderstaande tabel is voor alle jaren uitgegaan van de huidige definitie van het Uitgavenplafond Zorg. Voor 2017 en 2018 zijn de uitgaven voor Wmo en Jeugdzorg die toen wel en nu niet in het UPZ vallen, daarom niet meegenomen.
|
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
|
|---|---|---|---|---|---|---|
|
Nominale premie |
€ 1.286 |
€ 1.308 |
€ 1.384 |
€ 1.414 |
€ 1.478 |
€ 1.522 |
|
Zorgtoeslag |
– € 312 |
– € 336 |
– € 354 |
– € 373 |
– € 384 |
– € 394 |
|
Inkomensafh.bijdrage |
€ 1.625 |
€ 1.738 |
€ 1.806 |
€ 1.806 |
€ 1.932 |
€ 1.902 |
|
Wlz-premie |
€ 1.068 |
€ 1.076 |
€ 1.111 |
€ 1.021 |
€ 1.123 |
€ 1.111 |
|
Eigen betalingen |
€ 364 |
€ 360 |
€ 356 |
€ 360 |
€ 368 |
€ 373 |
|
Belasting |
€ 973 |
€ 983 |
€ 1.121 |
€ 1.425 |
€ 1.552 |
€ 1.690 |
|
Totaal |
€ 5.004 |
€ 5.130 |
€ 5.425 |
€ 5.653 |
€ 6.069 |
€ 6.204 |
Vraag 982
Hoe wordt de € 14 miljoen besteed die extra beschikbaar is voor onderzoek naar long covid? Hoeveel gaat naar internationaal onderzoek?
Antwoord:
De € 14 miljoen waar u naar verwijst, betreft budget voor Innovatieve Behandelingen van COVID-19. Dit bedrag is vanuit 2021 naar latere jaren verschoven, zoals gemeld in de 9e incidentele suppletoire begroting. De € 14 miljoen is beschikbaar voor kansrijke behandelingen, en betreft niet alleen behandelingen voor langdurige klachten. Per abuis is de toelichting die wordt genoemd in tabel 2 en tabel 39 hier niet op aangepast.
Innovatieve behandelingen richt zich op 1) het vinden van behandelingen waarmee mensen beter en sneller herstellen van een COVID-19-besmetting en 2) behandelingen die COVID-19 kunnen voorkomen.
De € 14 miljoen van innovatieve behandelingen wordt als volgt ingezet: 1) € 5 miljoen voor de aankoop van nieuwe middelen voor de behandeling van COVID-19, 2), € 2 miljoen zal worden ingezet voor het vervolgen van succesvolle onderzoeken uit het lopende ZonMw programma en 3) € 7 miljoen zal worden gebruikt om via FAST (Future, Affordable and Sustainable Therapies) verder door te bouwen op bestaande publieke investeringen in onderzoek naar kansrijke behandelingen tegen COVID-19.
Ik vind het belangrijk dat kennis die is opgedaan in onderzoeken zoveel mogelijk wordt gedeeld en dat zowel nationaal als internationaal intensief wordt samengewerkt. Daarom hebben de onderzoeken die VWS financiert, indien dat meerwaarde heeft, een internationale component.
Vraag 983
Waarvoor is het extra geld voor gezondheidsonderzoek bij rampen voor bestemd? Kunt u dat uiteenzetten?
Antwoord:
• Het uitvoeren van Gezondheidsonderzoek en psychosociale hulp bij Rampen (GOR) is in de wet Publieke Gezondheid een taak voor burgemeesters en wethouders. Doel van het onderzoek is om te achterhalen wat het effect van een ramp is op de (psychosociale) gezondheid van de bevolking, en hiermee duidelijk te maken welke hulp het beste geboden kan worden.
• Bij het opstellen van de wet is echter uitgegaan van een lokale/regionale schaal van rampen. De COVID pandemie vindt plaats op landelijke schaal. Vanwege deze landelijke schaal is bij deze ramp landelijk opdrachtgeverschap wenselijk. Vandaar dat vanuit VWS opdracht is gegeven en budget beschikbaar is gesteld voor een GOR o.g.v. de COVID-19 pandemie.
• Het GOR onderzoekt meerjarig de (psychosociale) gezondheidsgevolgen van COVID-19 voor de gehele bevolking van Nederland en formuleert op basis van de uitkomsten handelingsperspectieven voor nationaal, regionaal en lokaal beleid. Alle bevolkingsgroepen en leeftijden zijn relevant omdat iedereen geraakt is door deze crisis; direct door een besmetting, indirect door uitgestelde zorg of besmettingen van naasten, of via de effecten van de maatregelen. Meerjarige monitoring is essentieel omdat het voor adequaat beleid op alle niveaus o.g.v. psychosociale hulp bij rampen noodzakelijk is om te beschikken over meerjarige representatieve data om de handelingsopties te kunnen inzetten.
• Het GOR loopt via ZonMw en wordt uitgevoerd door een consortium van het RIVM, GGD GHOR, Nivel en Arq.
• Uiteraard vindt er momenteel ook al veel ander onderzoek plaats naar (de effecten van) Covid-19. Deze onderzoeken richten zich echter m.n. op verschillende onderdelen van Covid-19, op verschillende bevolkingsgroepen van de samenleving en/of zijn niet meerjarig zoals het GOR dat 5 jaar zal lopen. Het GOR zal daarmee een overkoepelend beeld geven van de effecten van de Covid-19 pandemie op de (psychosociale) gezondheid van de Nederlandse bevolking, op korte en langere termijn.
Vraag 984
Waarom is het programma Kansrijke Start niet begroot na 2022?
Antwoord:
Zie ook het antwoord op vraag 682.
Het actieprogramma loopt in zijn huidige vorm eind 2021 af. De € 7 miljoen aan extra middelen in 2022 zijn minimaal nodig om de inzet vanuit het actieprogramma in zijn huidige vorm te borgen. En dit betekent ook dat het actieprogramma in feite in 2022 nog zal doorlopen om dit te ondersteunen. Hoe de verdere inzet op het thema Kansrijke Start er in 2022 en latere jaren precies uit gaat zien is aan het volgende kabinet.
Vraag 985
Waarom krijgt het RIVM € 10 miljoen extra voor hun werkzaamheden ten opzichte van 2021?
Antwoord:
Uw vraag heeft betrekking op Tabel 39 Toelichting belangrijkste nieuwe mutaties beleidsartikel 1. Daarin is voor het RIVM opgenomen:
|
(bedragen x € 1.000) |
2021 |
2022 |
2023 |
2024 |
|---|---|---|---|---|
|
Dit betreft de middelen voor her RIVM voor de werkzaamheden die zij uitvoeren in het kader van de beheersing van het coronavirus, exclusief het vaccinatieprogramma |
5.000 |
15.000 |
15.000 |
0 |
De € 5 miljoen voor 2021 is bestemd voor het continueren van de kiemsurveillance – Sequencing. Om mutaties tijdig te identificeren is een kiemsurveillance ingericht, waarbij het RIVM wekelijks steekproefsgewijs de sequentie van positieve COVID-19 monsters analyseert.
De € 15 miljoen voor 2022 en 2023 is bestemd voor de rioolwatersurveillance. Het RIVM doet vaker en meer onderzoek en heeft hiervoor meer laboratoriumcapaciteit beschikbaar gemaakt.
Vraag 986
Waarvoor is de € 15 miljoen compensatie voor de veiligheidsregio bestemd?
Antwoord:
Dit bedrag is een compensatie voor de meerkosten voor veiligheidsregio’s, gebaseerd op een onderzoek van bureau AEF uit 2020. De € 15 miljoen is op basis van uitgaven vorig jaar, en de raming voor dit jaar. De verwachting is dat de meerkosten over 2021 pas in 2022 betaald zullen worden.
De meerkosten hebben betrekking op extra gemaakte kosten die direct aan corona-activiteiten zijn toe te wijzen (coronacentrum/-hotel, distributie persoonlijke beschermingsmiddelen, crisiscommunicatie, bestuurlijke aangelegenheden, etc.). Daarnaast is sprake van extra gemaakte kosten voor reguliere taken (bijvoorbeeld voor uitgestelde dienstverlening die moet worden ingehaald en leidt tot externe inhuur). Tevens is dit bedrag bedoeld voor het compenseren van inkomstenderving (bijvoorbeeld door wegvallen van inkomsten uit adviestaken of uit het geven van opleidingen).
Vraag 987
Waar is het bedrag voor de pandemische paraatheid van € 6 miljoen op gebaseerd?
Antwoord:
In de ontwerpbegroting voor volksgezondheid zijn middelen gereserveerd voor de opstartkosten en apparaatskosten voor pandemische paraatheid van de infectieziektebestrijding. Hiermee kunnen mensen aan de slag met de uitwerking van onderwerpen zoals de versterking van de GGD-governance, de ICT-en data-infrastructuur, juridische kaders voor de pandemische paraatheid, beschikbaarheid tot pandemische vaccins, het kennis-, onderzoeks- en ontwikkelklimaat, (internationale) samenwerking en afstemming rond pandemische paraatheid en de monitoring, surveillance en opvolging.
Vraag 988
Kunt u nader toelichten hoe de € 134 miljoen voor het reserveren van coronavaccinaties voor volgend jaar is opgebouwd (begrootte prijs per vaccin, aantal verwachtte vaccinaties en aantal vaccinaties per persoon)?
Antwoord:
De € 134 miljoen is gereserveerd voor een mogelijk uit te voeren vaccinatiecampagne in 2022. Hiermee kunnen de verschillende uitvoerende partijen worden bekostigd, dit is niet opgebouwd op basis van een prijs per vaccinatie. De € 134 miljoen bevat geen budget voor de aankoop van de vaccins omdat dit al reeds gemeld is aan uw Kamer.
Of en zo ja in welke omvang sprake zal zijn van een volledige vaccinatiecampagne voor de gehele Nederlandse bevolking of voor specifieke groepen is nog niet te zeggen, dit hangt mede af van ontwikkelingen in de epidemiologische situatie in de komende tijd. De Gezondheidsraad heeft mede op basis van inzichten van het RIVM aangegeven dat de huidige bescherming tegen ernstige ziekte door de vaccinatie hoog is en er op dit moment nog geen noodzaak is tot een booster om eventuele daling van de bescherming tegen te gaan. Het RIVM houdt het niveau van bescherming goed in de gaten. De situatie is dus afhankelijk van de ontwikkeling van het virus zelf en het beschermings- en besmettingsniveau.
In het kader van goede voorbereiding is rekening gehouden met een reservering voor 2022 ter grootte van 15% van het implementatiebudget van 2021. In de aankomende periode zal op basis van de actuele ontwikkelingen eventuele nadere besluitvorming, mede over de gereserveerde middelen, volgen.
Vraag 989
Wat wordt er bedoeld met de uitgave raming 18-? Wat is dat voor een bedrag?
Antwoord:
De uitgave raming 18- betreft de Rijksbijdrage Zorgverzekeringsfonds voor financiering van verzekerden 18-. Dit is een bijdrage vanuit de overheid vanuit de begroting van VWS aan het Zorgverzekeringsfonds (Zvf) voor de zorgkosten van kinderen onder de 18 jaar.
Vraag 990
Wat is de organisatie Rescue? Waarom is desaldering nodig en waar is het bedrag in 2026 voor bedoeld?
Antwoord:
In maart 2020 hebben de EC en de lidstaten besloten om een Europese voorraad van medische producten (RescEU medical stockpile) te gaan ontwikkelen. Lidstaten konden zich bij de EC aanmelden om een medische voorraad aan te leggen en te beheren voor de EC. De kosten hiervoor worden gefinancierd uit het budget voor het Union Civil Protection Mechanism.
Nederland is sinds dit jaar ook beheerder van een deel van de Europese RescEU voorraad (voor medische apparatuur). Nederland ontvangt hiervoor een totaal van ongeveer € 47 miljoen EUR van de EC voor een periode van vijf jaar. Van dit bedrag wordt 90% door de EC bevoorschot, de laatste 10% wordt uitbetaald bij de eindafrekening. Het bedrag in 2026 is o.a. bedoeld voor deze eindafrekening. Daarnaast is een deel gereserveerd voor kosten van eventuele re-deployment van de medische apparatuur. Re-deployment houdt in dat de medische apparatuur die – in geval van hoge nood – naar een lidstaat is gebracht en gebruikt, terug wordt gehaald naar de oorspronkelijke RescEU voorraad – in dit geval Nederland – en gecontroleerd en geschikt wordt gemaakt voor (her-)gebruik.
Vraag 991
Wat is de bestemming van de extra ontvangst van het CAK? Waarom wordt dit eenmalig op de rekening van het Ministerie van VWS gestort? Worden hiermee eenmalige bedragen uitgegeven?
Antwoord:
Het CAK heeft als taak om de zorgpremie te incasseren bij wanbetalers. Indien dit niet lukt via de mogelijkheden die het CAK ter beschikking heeft, wordt de vordering overgedragen naar het CJIB en gaat deze aan de slag om de vordering te incasseren. Van het geïncasseerde bedrag gaat 77% naar het Zorgverzekeringfonds en VWS ontvangt de resterende 23%. Het percentage van 23% is wettelijk bepaald en bedoeld voor de financiering van de uitvoeringskosten. Bij deelbetalingen (door de wanbetaler) was het eerder voor het CJIB en hierdoor ook voor het CAK, vanwege technische beperkingen, niet mogelijk om deze bedragen direct af te storten naar het Zorgverzekeringsfonds en naar VWS. Dit kon pas nadat het volledige bedrag door de wanbetaler voldaan was. In de loop van de jaren is het nog af te storten bedrag opgelopen. Door technische verbeteringen wordt het per 2022 wel mogelijk om deelbetalingen direct af te storten. Ook vindt er een inhaalslag plaats in 2022, doordat eerdere deelbetalingen nu ook afgestort kunnen worden. Naar verwachting leidt dit tot incidentele baten van € 43 miljoen. Dit bedrag wordt in 2022 gebruikt om budgettaire knelpunten in de begroting van VWS op te lossen.
Vraag 992
Waar is de € 5 miljoen voor de Nationale Zorgreserve structureel op gebaseerd? Hoeveel medewerkers kan je hiermee paraat houden?
Antwoord:
Het kabinet stelt een bedrag van € 5 miljoen beschikbaar voor de Natinoale Zorgreserve. In 2022 is een deel van dat bedrag benodigd om de Nationale Zorgreserve in te richten. Inschatting is dat na inrichting het bedrag van € 5 miljoen voldoende is om een reserve van ongeveer 2.000 zorgreservisten paraat te kunnen houden. In mijn brief van 5 oktober 2021 heb ik u uitgebreid geïnformeerd over het ontwerp voor de Nationale Zorgreserve en wat er nodig is om deze in te richten.157
Vraag 993
Voor welke stages is de € 63,5 miljoen, beschikbaar gesteld voor het oplossen van stagetekorten, bedoeld? Wat is de reden dat er in 2021 slechts € 29.9 miljoen is uitgegeven?
Antwoord:
Door de COVID-19 pandemie zijn veel stages in de zorg uit- of afgesteld. Deze moeten weer ingehaald worden. Verder is het zo dat de instroom in zorgopleidingen op mbo en hbo niveau in de afgelopen jaren steeds verder is toegenomen. Daarnaast stonden het afgelopen jaar zorgprofessionals onder grote druk, waardoor er veel minder ruimte was om te voorzien in de begeleiding van stagiairs, met uit- en afstel van stages tot gevolg.
We staan dus voor de uitdaging om de uit- en afgestelde stages in te halen en tevens de beschikbaarheid van kwalitatief goede stages duurzaam te verhogen met het oog op de toekomst. Voor de komende periode is het daarom van belang deze stages in te halen en de stagebegeleiding op innovatieve wijze vorm te geven, waarbij de tijd van zorgprofessionals in hun rol als stagebegeleider zo goed mogelijk wordt benut.
Deze opgave is het grootst in het mbo (met een piek op niveau 2) en hbo. Ik heb samen met het Ministerie van OCW en andere betrokken partijen de mogelijkheden verkend hoe de begeleidingscapaciteit van stages verhoogd kan worden en zo efficiënter om te gaan met de tijd van zorgprofessionals in hun rol als stagebegeleider.
Om deze innovatie in stagebegeleiding een stimulans te bieden stel ik in 2022 € 63,5 miljoen extra beschikbaar, bovenop de bestaande arrangementen. Om stageaanbieders reeds op korte termijn meer financiële ruimte te bieden wordt in 2021 reeds een bedrag van € 13 miljoen beschikbaar gesteld. Zo kunnen stageaanbieders ook op korte termijn al aan de slag met het inhalen van uit- en afgestelde stages. Daarnaast is € 16 miljoen ingezet om het budget van de subsidieregeling Coronabanen in de zorg in 2021 op te hogen.
Het kabinet heeft voor deze doelen in totaal € 92,5 miljoen beschikbaar gesteld. Om zowel in 2021 als in 2022 te voorzien in een impuls voor het inhalen van uit- en afgestelde stages is er zowel een bedrag in 2021 als in 2022 beschikbaar gemaakt.
Vraag 994
Waaruit bestaan de nieuwe mutaties uit beleidsartikel 6?
Antwoord:
De belangrijkste nieuwe mutaties genoemd in bijlage 2: Verdiepingshoofdstuk in de ontwerpbegroting van VWS 2022 zijn mutaties van boven de € 5 miljoen die verwerkt zijn na de eerste suppletoire begroting. Voor artikel 6 zijn na de eerste suppletoire begroting geen belangrijke nieuwe mutaties van boven de € 5 miljoen verwerkt.
Vraag 995
Waaruit bestaan de nieuwe mutaties uit beleidsartikel 7?
Antwoord:
De belangrijkste nieuwe mutaties genoemd in bijlage 2: Verdiepingshoofdstuk in de begroting van VWS 2022 zijn mutaties van boven de € 5 miljoen die verwerkt zijn na de eerste suppletoire begroting. Voor artikel 7 zijn na de eerste suppletoire begroting geen belangrijke nieuwe mutaties van boven de € 5 miljoen verwerkt.
Vraag 996
Waaruit bestaan de nieuwe mutaties uit beleidsartikel 8?
Antwoord:
De belangrijkste nieuwe mutaties genoemd in bijlage 2: Verdiepingshoofdstuk in de begroting van VWS 2022 zijn mutaties van boven de € 5 miljoen die verwerkt zijn na de eerste suppletoire begroting. Per abuis zijn niet alle belangrijkste nieuwe mutaties zichtbaar in de bijlage. Voor artikel 8 zijn na de eerste suppletoire begroting de volgende belangrijke nieuwe mutaties van boven de € 5 miljoen verwerkt:
|
art. 8 |
||||||
|---|---|---|---|---|---|---|
|
2021 |
2022 |
2023 |
2024 |
2025 |
2026 |
|
|
Structurele bijstelling ten behoeve van hogere uitgaven voor de Tegemoetkoming Specifieke Zorgkosten. |
13.500 |
13.500 |
13.500 |
13.500 |
13.500 |
13.500 |
|
Bijstelling eigen risico zorgtoeslag. |
0 |
14.000 |
14.000 |
14.000 |
14.000 |
14.000 |
|
Dit betreft de bijstelling van de uitgavenraming zorgtoeslag naar aanleiding van actuele ramingen van het CPB. |
– 61.300 |
– 128.000 |
– 2.700 |
18.700 |
84.900 |
151.600 |
Vraag 997
Waaruit bestaan de nieuwe mutaties uit beleidsartikel 9?
Antwoord:
De belangrijkste nieuwe mutaties genoemd in bijlage 2: Verdiepingshoofdstuk in de VWS-begroting 2022 zijn mutaties van boven de € 5 miljoen die verwerkt zijn na de eerste suppletoire begroting. Voor artikel 9 zijn na de eerste suppletoire begroting geen belangrijke nieuwe mutaties van boven de € 5 miljoen verwerkt.
Vraag 998
Waaruit bestaan de nieuwe mutaties uit beleidsartikel 10?
Antwoord:
De belangrijkste nieuwe mutaties genoemd in bijlage 2: Verdiepingshoofdstuk zijn mutaties van boven de € 5 miljoen die verwerkt zijn na de eerste suppletoire begroting. Per abuis is de onjuiste tabel voor artikel 10 in de begroting gepresenteerd en zijn voor dit artikel niet alle belangrijkste nieuwe mutaties zichtbaar in de bijlage. Voor artikel 10 zijn na de eerste suppletoire begroting de volgende belangrijke nieuwe mutaties van boven de € 5 miljoen verwerkt:
|
art. 10 |
||||||
|---|---|---|---|---|---|---|
|
2021 |
2022 |
2023 |
2024 |
2025 |
2026 |
|
|
Om de toenemende hoeveelheid corona gerelateerde Wob-verzoeken af te kunnen handelen is versterking van de huidige Wob-capaciteit noodzakelijk. |
2.087 |
5.008 |
0 |
0 |
0 |
0 |
|
Voor het realiseren van digitale oplossingen die kunnen bijdragen aan de bestrijding van het Coronavirus is in 2022 aanvullend incidenteel budget benodigd. |
0 |
15.670 |
0 |
0 |
0 |
0 |
|
Dit betreft middelen voor de beheersing van het coronavirus. |
0 |
7.822 |
0 |
0 |
0 |
0 |
Vraag 999
Waarom is er voor 2023, ten behoeve van de beheersing van het coronavirus, ongeveer € 7,8 miljoen gereserveerd?
Antwoord:
De € 7,8 miljoen die is opgenomen in Tabel 63, is per abuis in het verkeerde jaar geplaatst in deze tabel. De middelen zijn bedoeld voor 2022 en zijn ook voor dat jaar toegevoegd aan de begroting. Dit betreft personeelskosten voor de Dienst Testen.
Vraag 1000
Zijn er, in 2022 en structureel, extra financiële middelen gereserveerd voor een van de scenario's van een Gezonde Schoollunch en beweegaanbod? Zo ja, kunt u hier een overzicht van sturen? Zo nee, waarom niet?
Antwoord:
In de kamerbrief van 30 maart 2020 (TK 32 793 nr.548) worden verschillende mogelijkheden voor implementatie van een gezonde schoollunch en extra beweegaanbod uitgewerkt. Er is geconstateerd dat in alle scenario’s sprake is van een extra belasting van het onderwijsveld. Daarom wordt het aan een volgend kabinet overgelaten om, in de bredere context van investeringen en maatregelen, te beoordelen in hoeverre het wenselijk is om een van de in de brief genoemde scenario’s tot uitvoering te brengen.
Vraag 1001
Welke baten loopt de overheid mis met het niet verhogen van de tabaksaccijns per 1 april 2022?
Antwoord:
Als wordt besloten de accijns te verhogen dan hangt de opbrengst af van de hoogte van de accijnsverhoging. Als de accijns in twee stappen wordt verhoogd, zodat een gemiddeld pakje sigaretten van twintig stuks in 2023 ongeveer € 10 kost, dan levert dit in 2022 ongeveer € 180 miljoen op en vanaf 2023 ongeveer
€ 480 miljoen structureel per jaar.
Vraag 1002
Kunt u aangeven wat het effect is van het niet verhogen van de accijns voor het halen van de doelstelling van een rookvrije generatie in 2040?
Antwoord:
Verhoging van tabaksaccijns is een bewezen effectieve maatregel bij het tegengaan van tabaksverslaving en de daarmee gepaard gaande ernstige gezondheidsschade. Het RIVM heeft in haar quickscan158 aangegeven dat accijnsverhoging nodig is om de doelstelling van het regeerakkoord met betrekking tot een rookvrije generatie te bereiken en stelt dat een verhoging van de prijs van een pakje sigaretten tot 10 euro daartoe een effectieve maatregel is. Het niet verhogen van de accijns zal een negatieve consequentie hebben op het bereiken van de doelstelling. Het is niet bekend in hoeverre.
Vraag 1003
Kunt u een duidelijke motivatie geven voor het niet verhogen van de accijns conform de eerdere afspraken in het Nationaal Preventieakkoord?
Antwoord:
In het NPA is afgesproken dat, voordat de prijs verder verhoogd kan worden tot 10 euro in 2023, het kabinet in 2021 een evaluatie zal uitvoeren omdat grenseffecten de effectiviteit van en het draagvlak voor de maatregel kunnen ondermijnen. Vanwege de demissionaire status laat het kabinet de besluitvorming hierover aan een volgend kabinet.
Vraag 1004
Kunt u aangeven op welke wijze er uitvoering aan de aangenomen motie Kuik c.s.159 gegeven wordt en welk bedrag er in 2022 op de begroting gereserveerd wordt voor de start van het opstellen van een Nederlands integraal plan voor de aanpak van kanker?
Antwoord:
Zie antwoord op vraag 500. Als onderdeel van de verkenning die momenteel door het Ministerie van VWS wordt uitgevoerd ten behoeve van een eventueel plan voor de aanpak van kanker, wordt in beeld gebracht welke middelen vanuit de begroting nu al worden ingezet op het gebied van kanker. De afweging of hier extra middelen aan toe moeten worden gevoegd is aan een nieuw kabinet.
Vraag 1005
Kunt u aangeven welke baten de overheid misloopt met het niet verhogen van de tabaksaccijns per 1 april 2022?
Antwoord:
Als wordt besloten de accijns te verhogen dan hangt de opbrengst af van de hoogte van de accijnsverhoging. Als de accijns in twee stappen wordt verhoogd, zodat een gemiddeld pakje sigaretten van twintig stuks in 2023 ongeveer € 10 kost, dan levert dit in 2022 ongeveer € 180 miljoen op en vanaf 2023 ongeveer
€ 480 miljoen structureel per jaar.
Vraag 1006
Kunt u aan aangeven wat het effect is van het niet verhogen van de accijns voor het halen van de doelstelling van een rookvrije generatie in 2040?
Antwoord:
Verhoging van tabaksaccijns is een bewezen effectieve maatregel bij het tegengaan van tabaksverslaving en de daarmee gepaard gaande ernstige gezondheidsschade. Het RIVM heeft in haar quick scan160 aangegeven dat accijnsverhoging nodig is om de doelstelling van het regeerakkoord met betrekking tot een rookvrije generatie te bereiken en stelt dat een verhoging van de prijs van een pakje sigaretten tot 10 euro daartoe een effectieve maatregel is.
Het niet verhogen van de accijns zal een negatieve consequentie hebben op het bereiken van de doelstelling. Het is niet bekend in hoeverre.
Vraag 1007
Op welke manier wordt de aangenomen motie Westerveld/Ceder over afspraken met schuldeisers om vordering financiële compensatie te voorkomen uitgevoerd?
Antwoord:
Samen met het Ministerie van J&V wordt momenteel gewerkt aan een brief over deze motie. U zult deze brief op korte termijn ontvangen.
Vraag 1008
Wanneer wordt de Kamer geïnformeerd over de motie Hijink161 over een voorstel voor aanpassing van de Wet publieke gezondheid?
Antwoord:
In het schriftelijk verslag van de Tweede Kamer op de Goedkeuringswet derde verlenging geldingsduur Twm covid-19 is door de leden van de SP-fractie eveneens gevraagd naar de stand van zaken van de motie Hijink. In de nota naar aanleiding van het verslag wordt uw Kamer geïnformeerd over de uitvoering van deze motie.
Vraag 1009
Wat is de stand van zaken met betrekking tot het aangekondigde wetsvoorstel Integere bedrijfsvoering zorgaanbieders?
Antwoord:
Op dit moment wordt het wetsvoorstel Integere bedrijfsvoering zorgaanbieders (Wibz) ambtelijk voorbereid. De eerstvolgende fase is het doen van de uitvoeringstoetsen door de IGJ en de NZa, daarna volgt de internetconsultatie.
Gezien de demissionaire status van het kabinet wordt verdere besluitvorming op dit dossier overgelaten aan het volgende kabinet.
Vraag 1010
Kunt u aangeven hoeveel kosten er in totaal worden gemaakt voor de invoering van het zorgprestatiemodel en op welke plekken in de begroting deze zijn opgenomen?
Antwoord:
De ontwikkeling van de nieuwe ggz-bekostiging en de voorbereidingen op de implementatie vinden sinds de start in 2019 tot nu toe plaats binnen het Programma Zorgprestatiemodel waarin de NZa samenwerkt met koepelorganisaties van zorgaanbieders, zorgprofessionals, zorgverzekeraars en ggz-cliënten.
De (voorbereiding op de) invoering van de nieuwe bekostiging voor de geneeskundige ggz, het zorgprestatiemodel, en de bijbehorende nieuwe wijze van zorgvraagtypering, worden in 2021 op meerdere manieren door VWS ondersteund. Hiermee is een bedrag van circa € 1 miljoen gemoeid. Deze financiële ondersteuning is op de begroting opgenomen onder Artikel 2 «Curatieve zorg», Onderdeel 3 «Ondersteuning van het stelsel» onder «Subsidies» en «Opdrachten».
In de jaren 2019 en 2020 is de ontwikkeling van het zorgprestatiemodel en de nieuwe zorgvraagtypering in totaal, dus voor de jaren 2019 en 2020 bij elkaar opgeteld, met circa 1 miljoen euro ondersteund vanuit premiemiddelen die in eerdere jaren al gereserveerd waren voor de uitvoering van de Agenda voor Gepast Gebruik en Transparantie (de ontwikkeling van een nieuwe ggz-bekostiging met een verbeterde zorgvraagtypering was onderdeel van de Agenda voor Gepast Gebruik en Transparantie, zie Kamerstuk 25 424, nr. 292). Het gaat hier om de premiemiddelen die genoemd worden in de VWS-begroting 2018 bij artikel 2 onder «Toelichting belangrijkste nieuwe mutaties».
De Nederlandse Zorgautoriteit (NZa) doet binnen het Programma Zorgprestatiemodel een personele inzet voor de ontwikkeling en implementatie van het zorgprestatiemodel en de nieuwe zorgvraagtypering. Ook koepelorganisaties en hun achterbannen leveren binnen het programma een personele inzet.
Daarnaast zijn er kosten voor individuele zorgaanbieders en zorgverzekeraars voor implementatie van het zorgprestatiemodel en de nieuwe zorgvraagtypering in hun eigen organisaties (personele kosten en bijvoorbeeld kosten op het vlak van ICT). Met partijen is afgesproken dat deze kosten worden opgevangen binnen het macrobudgettair kader voor de geneeskundige ggz.
Vraag 1011
Klopt het dat het project «Monitoring en evaluatie preventie in het zorgstelsel» in 2017 is gestart en in 2021 is/wordt afgerond? Wat is de voortgang en/of wat zijn de resultaten daarvan?
Antwoord:
Het programma «Preventie in het Zorgstelsel» is in 2017 gestart en wordt jaarlijks geëvalueerd. Over de resultaten van het jaar 2020 heeft de Staatssecretaris van VWS u op 9 juli 2021 geïnformeerd met de brief «Voortgang Preventie in het Zorgstelsel»162. In de eerste helft van 2022 volgt een eindevaluatie van het programma. Over de resultaten hiervan wordt de Kamer ik u voor het zomerreces van 2022 geïnformeerd.
Vraag 1012
Welke gevolgen heeft «de zorg in eigen leefomgeving» voor zorginstellingen, hun omzet en hun personeel? Moet de helft van de instellingen verdwijnen of fuseren? Kunt u een uitgebreide toelichting geven?
Antwoord:
Het meer of vaker organiseren van zorg in de eigen leefomgeving heeft niet als doel dat ziekenhuizen en verpleeghuizen worden gesloten. De vergrijzing stelt ons voor een grote opgave om de zorg toegankelijk te houden. De vergrijzing is al ingezet, maar bereikt pas rond 2040 zijn hoogtepunt. Op dit moment heeft één op de zes inwoners de leeftijd van 65 jaar bereikt. In 2040 zal dit één op de vier inwoners zijn. We moeten daarom nu keuzes maken, ook over de organisatie van de zorg, om ervoor te zorgen dat ook in de toekomst degenen die dat nodig hebben in een ziekenhuis of verpleeghuis terecht kunnen.
Vraag 1013
Is het zo dat er voor 2022 € 1 miljard ruimte is voor extra uitgaven, aangezien de netto-zorguitgaven jaarlijks meer dan € 1 miljard onder het gestelde plafond blijven?
Antwoord:
Het uitgavenplafond is onderverdeeld in drie deelplafonds: Rijksbegroting, Sociale Zekerheid en Zorg. Het kabinet stuurt in zijn begrotingsbeleid op uitgavenplafonds die voor ieder jaar van de kabinetsperiode worden vastgesteld. Het uitgavenplafond geeft de maximale ruimte weer voor uitgaven binnen de kabinetsperiode en hoeft niet maximaal benut te worden.
In 2021 heeft deelplafond Zorg een onderschrijding van € 0,6 miljard. Echter hebben de deelplafonds Rijksbegroting en Sociale Zekerheid een overschrijding van € 5,6 en € 0,4 miljard. Het totaalplafond heeft dus een overschrijding van € 5,4 miljard euro in 2021 en zijn daarmee hoger dan in het regeerakkoord van Rutte III vastgelegd. Het kabinet kiest ervoor deze overschrijding niet te dekken om bezuinigingen op staand beleid te voorkomen.
Vraag 1014
Kunt u aangeven hoe ver het staat met de ambitie om het aantal mensen met een chronische ziekte of levenslange beperking dat naar wens en vermogen kan meedoen in de samenleving met 25% toe te laten nemen?
Antwoord:
Deze doelstelling is geformuleerd binnen de missies die zijn opgesteld voor het Missiegedreven Topsectoren- en Innovatie beleid (MTIB) van het kabinet. Het is een ambitieuze missie waar topsector Topsector Life Sciences & Health haar Kennis- en Innovatie agenda op heeft gericht. De Kamer zal dit najaar door het Ministerie van EZK worden geïnformeerd over de voortgang met betrekking tot het MTIB. De missies hebben een horizon van tien jaar of langer; de Kennis- en Innovatieagenda’s schetsen de aanpak voor de eerste vier jaar. De meeste resultaten gaan we in de komende jaren zien. Hiertoe is een systeem van monitoring en effectmeting opgezet, waarbij wij naast de voortgang op de missies ook de projecten met publiek-private financiering in detail zullen volgen.
Vraag 1015
Is het actuele personeelstekort van 56–74 duizend een tekort in fte of in absolute aantallen? Kunt u een opdeling geven naar deelsector; ziekenhuizen, verpleeghuizen gehandicapteninstellingen, etc.?
Antwoord:
Het personeelstekort van 56–74 duizend in 2022 betreft het tekort in aantal werknemers. Vanwege de onzekere periode door de coronapandemie zijn vorig najaar twee scenario’s gemaakt gebaseerd op de gelijknamige scenario’s van het CPB uit de MEV 2021. Bij het corona basis scenario werd uitgegaan van gedeeltelijk herstel vanaf het derde kwartaal 2020 en bij corona tweede golf scenario van een nieuwe coronagolf aan het eind van 2020. Een uitgebreide beschrijving van de scenario’s is beschikbaar op www.prognosemodelzw.nl. Een uitsplitsing van het tekort naar branche per scenario is weergegeven in onderstaande tabel.
|
2022 Corona basis |
2022 Corona tweede golf |
|
|---|---|---|
|
Universitair medische centra |
2.200 |
3.100 |
|
Ziekenhuizen en overige med. spec. zorg |
6.400 |
8.600 |
|
Geestelijke gezondheidszorg |
3.000 |
6.100 |
|
Huisartsen en gezondheidscentra |
1.700 |
2.100 |
|
Overige zorg en welzijn |
2.300 |
3.200 |
|
Verpleeghuiszorg |
29.600 |
31.700 |
|
Thuiszorg |
8.500 |
12.200 |
|
Gehandicaptenzorg |
1.300 |
3.700 |
|
Jeugdzorg |
500 |
1.100 |
|
Sociaal werk |
700 |
2.000 |
|
Totaal |
56.300 |
73.800 |
Bron: ABF Research, Prognosemodel Zorg en Welzijn
Vraag 1016
Wanneer kan de Kamer een actuele stand met betrekking tot de indicator eenzaamheid onder ouderen verwachten, gezien deze nog niet gereed is?
Antwoord:
De Gezondheidsmonitor (RIVM) meet elke vier jaar de eenzaamheid onder volwassenen in Nederland. Van de 75-plussers voelde 56% zich in 2020 eenzaam.
Bron: RIVM, 2021. Gezondheidsmonitor Volwassenen (2020). Beschikbaar via https://www.volksgezondheidenzorg.info/onderwerp/eenzaamheid
De berekening is als volgt gemaakt. De onderzoekers merken op dat winstoogmerk is toegestaan in sectoren die circa 24% van de totale zorgomzet innemen. Binnen die sectoren waar winstoogmerk is toegestaan, wordt ongeveer 30% van de zorg verleend door organisaties met als rechtspersoon een BV (die dividend kan uitkeren). Zorgaanbieders die dividend kunnen uitkeren, leveren dus ongeveer 7% (24%*30%) van de zorg.
Het CBS hanteert de omschrijving van een zelfstandige als een persoon die voor eigen rekening of risico arbeid verricht in een eigen bedrijf of praktijk (als zelfstandig ondernemer), als directeur-grootaandeelhouder, in het bedrijf of de praktijk van een gezinslid zonder schriftelijke overeenkomst (meewerkend gezinslid), of als overige zelfstandige (bv. freelancer).
Informatie voor Derden (Iv3) is een informatiesysteem met financiële informatie van gemeenten, provincies en gemeenschappelijke regelingen. Iv3 bevat gegevens uit de begroting, kwartaalcijfers en jaarrekening. Iv3 wordt ingevuld door gemeenten, provincies en gemeenschappelijke regelingen.
Informatie voor Derden (Iv3) is een informatiesysteem met financiële informatie van gemeenten, provincies en gemeenschappelijke regelingen. Iv3 bevat gegevens uit de begroting, kwartaalcijfers en jaarrekening. Iv3 wordt ingevuld door gemeenten, provincies en gemeenschappelijke regelingen.
Informatie voor Derden (Iv3) is een informatiesysteem met financiële informatie van gemeenten, provincies en gemeenschappelijke regelingen. Iv3 bevat gegevens uit de begroting, kwartaalcijfers en jaarrekening. Iv3 wordt ingevuld door gemeenten, provincies en gemeenschappelijke regelingen.
https://www.cbs.nl/nl-nl/maatwerk/2020/26/aard-van-geweld-casussen-veilig-thuis-2e-halfjaar-2019
De cijfers over de maanden juli en augustus in 2021 zijn op het moment van schrijven nog voorlopig.
Zie het persbericht Zorgverzekeraars moeten wachttijd verkorten voor aanvragen wijkverpleging en pgb | Nieuwsbericht | Nederlandse Zorgautoriteit (nza.nl)
Dit zijn de reguliere aanvullende verzekeringen die zorgverzekeraars aanbieden, waar de gemeentepolis op gebaseerd is. Ten opzichte van deze onderliggende reguliere aanvullende verzekeringen worden voor de gemeentepolis dekkingen toegevoegd. Als deze extra dekkingen worden uitgedrukt in een gemiddeld dekkingsbedrag, dan blijkt de uitgebreide aanvullende verzekering van de gemeentepolis in 2020 236 euro meer te dekken dan de reguliere aanvullende verzekering. In 2012 ging het nog om 89 euro.
Ter vergelijking: cijfers van Vektis (Verzekerden in beeld 2020) laten zien dat de gemiddelde maandelijkse premie voor de basisverzekering in 2020 120 euro bedroeg. De gemiddelde premie voor de aanvullende verzekering bedroeg in 2018 circa 26 euro.
Proefschrift van Charlotte Bekker over de Duurzaamheid van geneesmiddelen, samen met de Sint Maartenskliniek en Universitair Medisch Centrum Utrecht, november 2018.
Dit zijn aanbevelingen uit het HARM-Wrestling rapport uit 2008, dat in opdracht van VWS is uitgevoerd. Deze aanbevelingen zijn door de Expertgroep Medicatieveiligheid gedaan om de extramurale medicatieveiligheid op korte termijn kunnen verbeteren. Het betreft een analyse op basis van de in die tijd bestaande bronnen: het HARM onderzoek (Hospital Admissions Related to Medication), de IPCI database (integrated Primary Care Information) van het Erasmus Medisch Centrum en literatuur. Het is niet duidelijk waar de term Wrestling op gebasseerd is.
Aanwijzing van 23 april 2020 inzake de meerkosten en continuïteitsbijdrage vanwege het coronavirus in curatieve en forensische zorg
Die delen van het aanvullend pakket waar tarief- en/of prestatieregulering van de Wmg van toepassing is, zoals fysiotherapie en mondzorg.
Notitie over Mid term Review Hoofdlijnenakkoord Huisartsenzorg | Rapport | Rijksoverheid.nl
het aantal daklozen in Nederland is ongeveer 36.000. Hoeveel daarvan onverzekerd zijn is onbekend.
Rapport Algemene Rekenkamer «Resultaten verantwoordingsonderzoek 2020 Ministerie van VWS», Kamerstuk 35 830 XVI, nr 2, paragraaf 5.2 (Conclusies in het kort).
Wulffraat A, Blanchette L, Bertens L, Ernst H, van der Meer L, de Graaf H, Steegers E., 2019; Jansma A, Zwart de O., 2020
https://www.rijksoverheid.nl/documenten/rapporten/2020/12/31/discussienota-zorg-voor-de-toekomst
https://www.rijksoverheid.nl/documenten/rapporten/2020/12/31/discussienota-zorg-voor-de-toekomst
De budgetten voor het zetten van de overige vaccinatie zijn vanaf 2019 overgeheveld naar het Gemeentefonds
Kamerstuk 32 793, nr. 338. Kamerstuk 32 793, nr. 393. Kamerstuk 32 793, nr. 473. Kamerstuk 32 793, nr. 485. Kamerstuk 32 793, nr. 539, Kamerstuk 32 793, nr 555.
Croes, E. & Willemsen, M. (2020) Factsheet «Effecten van accijns en prijs op het gebruik van tabaksproducten», Nationaal Expertisecentrum Tabaksontmoediging, onderdeel van het Trimbos-instituut. Artikelnummer AF13577.
Wet van 22 maart 2017 tot wijziging van de Wet medisch-wetenschappelijk onderzoek met mensen en de Geneesmiddelenwet in verband met de uitvoering van verordening 536/2014 op het gebied van klinische proeven met geneesmiddelen voor menselijk gebruik, Stb. 2017, 147.
Kamerstuk 29689, nr. 806 | Overheid.nl > Officiële bekendmakingen (officielebekendmakingen.nl)
CBS, StatLine – Medisch geschoolden; arbeidspositie, werkkring, specialisme, vanaf 1999 (cbs.nl), voorlopige cijfers 2019 (meest recent).
Volksgezondheidenzorg.info Ziekenhuiszorg | Cijfers & Context | Aanbod | Volksgezondheidenzorg.info
NZa, november 2018, Samenwerken in de palliatieve zorg – zorg rondom de patiënt – Nederlandse Zorgautoriteit (overheid.nl)
[Ont]Regel de Zorg – Goede praktijken, terug te vinden via Goede praktijken, mooie (ont)regelinitiatieven vanuit organisaties en zorgverleners zelf | Zelf aan de slag | (Ont)Regel de Zorg (ordz.nl)
Nationale prevalentiesstudie mishandeling van kinderen en jeugdigen (NPM-2017), 2018, Alink e.a.
Kindermishandeling in Nederland Anno 2005:De Nationale Prevalentiestudie Mishandeling van Kinderen en Jeugdigen (NPM-2005), 2007, M.H van IJzendoorn e.a.
Kindermishandeling in Nederland Anno 2010. De Tweede Nationale Prevalentiestudie Mishandeling van Kinderen en Jeugdigen (NPM-2010), 2013, Alink e.a.
Onderzoeksrapport Tijdsbesparende technologieën in de ouderenzorg, Kamerstukken II 2020–2021, 27 529-266
Voortgang overgangstraject systeemadvies fysio- en oefentherapie | Tweede Kamer der Staten-Generaal
Daarnaast stijgen de werkgeverslasten (die linksom of rechtsom ten laste van de loonruimte gaan) met circa 50 euro per volwassene per jaar.
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-35925-XVI-14.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
