Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2012-2013 | 33400-XVI nr. 12 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2012-2013 | 33400-XVI nr. 12 |
Vastgesteld 31 oktober 2012
De vaste commissie voor Volksgezondheid, Welzijn en Sport, belast met het voorbereidend onderzoek van dit wetsvoorstel, heeft de eer verslag uit te brengen in de vorm van een lijst van vragen met de daarop gegeven antwoorden.
Met de vaststelling van het verslag acht de commissie de openbare behandeling van het wetsvoorstel voldoende voorbereid.
De fungerend voorzitter van de commissie, Elias
De griffier van de commissie, Teunissen
1
Kan een overzicht gegeven worden van de absolute en procentuele bijdrage van mensen in Nederland aan de totale zorguitgaven, waarbij onderscheid wordt gemaakt naar inkomenscategorieën. Kortom: hoeveel draagt de 10% met de laagste inkomens in absolute en relatieve zin bij aan de zorg, hoeveel draagt de 10% met de hoogste inkomens in absolute zin en relatieve bij aan de zorg, en hoe zit het voor de 8 tussenliggende «groepen»?
In onderstaande tabellen is voor alleenstaanden en tweeverdieners met kinderen voor inkomens oplopend van € 10 000 tot € 100 000 aangegeven wat totaal aan zorg wordt uitgegeven. De uitgaven aan zorg betreffen de inkomensafhankelijke bijdrage, de nominale premie Zvw, het gemiddelde eigen risico, de zorgtoeslag evenals de AWBZ-premie onder aftrek van het aandeel van de heffingskorting dat betrekking heeft op de AWBZ. Tevens is rekening gehouden met het feit dat een deel van de zorguitgaven wordt betaald uit belastingen (o.a. rijksbijdrage Zvw & AWBZ, BIKK, zorgtoeslag, deel van het Opleidingsfonds, Wmo en Caribisch Nederland). Verondersteld is dat deze kosten gefinancierd worden uit de directe (60%) en indirecte belasting (40%).
|
Bruto inkomen |
10 000 |
20 000 |
30 000 |
40 000 |
50 000 |
60 000 |
70 000 |
80 000 |
90 000 |
100 000 |
|---|---|---|---|---|---|---|---|---|---|---|
|
Inkomensafhankelijke bijdrage |
775 |
1 526 |
2 261 |
2 996 |
3 731 |
3 941 |
3 941 |
3 941 |
3 941 |
3 941 |
|
Nominale premie |
1 273 |
1 273 |
1 273 |
1 273 |
1 273 |
1 273 |
1 273 |
1 273 |
1 273 |
1 273 |
|
Gemiddeld eigen risico |
186 |
186 |
186 |
186 |
186 |
186 |
186 |
186 |
186 |
186 |
|
Zorgtoeslag |
1 095 |
1 039 |
212 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Netto premie |
364 |
420 |
1 247 |
1 459 |
1 459 |
1 459 |
1 459 |
1 459 |
1 459 |
1 459 |
|
Premie AWBZ |
1 265 |
2 491 |
3 691 |
4 220 |
4 220 |
4 220 |
4 220 |
4 220 |
4 220 |
4 220 |
|
minus aandeel heffingskorting |
-801 |
-1 273 |
-1 273 |
-1 273 |
-1 165 |
-1 035 |
-906 |
-872 |
-872 |
-872 |
|
netto |
464 |
1 218 |
2 418 |
2 947 |
3 055 |
3 185 |
3 315 |
3 348 |
3 348 |
3 348 |
|
Directe belasting |
240 |
473 |
700 |
928 |
1 156 |
1 383 |
1 611 |
1 839 |
2 066 |
2 294 |
|
Indirecte belasting |
174 |
330 |
428 |
539 |
648 |
752 |
840 |
933 |
1 029 |
1 125 |
|
Totaal inclusief IAB |
2 016 |
3 967 |
7 054 |
8 870 |
10 049 |
10 721 |
11 166 |
11 520 |
11 844 |
12 167 |
|
Als percentage inkomen |
20% |
20% |
24% |
22% |
20% |
18% |
16% |
14% |
13% |
12% |
|
Bruto inkomen |
10 000 |
20 000 |
30 000 |
40 000 |
50 000 |
60 000 |
70 000 |
80 000 |
90 000 |
100 000 |
|---|---|---|---|---|---|---|---|---|---|---|
|
Inkomensafhankelijke bijdrage |
775 |
1 549 |
2 317 |
3 052 |
3 787 |
4 411 |
5 146 |
5 881 |
6 616 |
7 351 |
|
Nominale premie |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
|
Gemiddeld eigen risico |
372 |
372 |
372 |
372 |
372 |
372 |
372 |
372 |
372 |
372 |
|
Zorgtoeslag |
2 132 |
2 050 |
1 187 |
360 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Netto premie |
786 |
869 |
1 732 |
2 558 |
2 918 |
2 918 |
2 918 |
2 918 |
2 918 |
2 918 |
|
Premie AWBZ |
1 265 |
2 529 |
3 782 |
4 220 |
4 220 |
4 220 |
4 220 |
4 220 |
4 220 |
4 220 |
|
minus aandeel heffingskorting |
-1 783 |
-2 023 |
-2 607 |
-3 100 |
-3 165 |
-2 546 |
-2 546 |
-2 546 |
-2 480 |
-2 350 |
|
netto |
0 |
506 |
1 174 |
1 120 |
1 056 |
1 674 |
1 674 |
1 674 |
1 741 |
1 870 |
|
Directe belasting |
240 |
480 |
718 |
945 |
1 173 |
1 366 |
1 594 |
1 821 |
2 049 |
2 277 |
|
Indirecte belasting |
265 |
442 |
585 |
697 |
770 |
830 |
945 |
1 061 |
1 172 |
1 280 |
|
Totaal inclusief IAB |
2 066 |
3 847 |
6 526 |
8 373 |
9 704 |
11 199 |
12 277 |
13 355 |
14 496 |
15 696 |
|
|
|
|||||||||
|
Als percentage inkomen |
21% |
19% |
22% |
21% |
19% |
19% |
18% |
17% |
16% |
16% |
2
Wat is het verschil in kostprijs van geleverde zorg door nieuwe zorgaanbieders en bestaande zorgaanbieders in de AWBZ? Is dit een criterium bij het contracteren?
Er bestaat geen inzicht in de kostprijs van verschillende zorgaanbieders. Slechts bekend is welk tarief is vergoed aan aanbieders naar aanleiding van de contractonderhandelingen tussen het zorgkantoor en de zorgaanbieder. Uit deze gegevens blijkt dat de vergoeding aan nieuwe aanbieders iets lager uitvalt dan de vergoeding aan bestaande aanbieders. De vergoeding is echter sterk afhankelijk van de aard van de geleverde AWBZ-zorg.
In de criteria voor zorginkoop van de zorgkantoren zijn geen specifieke vergoedingen opgenomen voor nieuwe aanbieders, die alleen samenhangen met het feit dat men nieuwe aanbieder is. Wel kan het voorkomen dat een nieuwe aanbieder nog niet kan voldoen aan alle gestelde
(kwaliteits-)eisen, waardoor de vergoeding voor de nieuwe aanbieder lager uitvalt.
3
Er zijn in de loop der jaren veel innovaties projectmatig gefinancierd, zoals door ZonMw. Hoeveel van deze projectmatig gefinancierde innovaties zijn omgevormd tot structurele innovaties, na het aflopen van de projectmatige financiering?
ZonMw brengt jaarlijks in kaart hoeveel van de door ZonMw gefinancierde projecten een resultaat hebben opgeleverd dat bruikbaar is voor toepassing in de praktijk van de zorg en waar praktijkpartijen bereid zijn om een vervolg aan te geven. Van alle in 2010 en 2011 afgeronde projecten (respectievelijk 383 en 377) is van circa de helft nagegaan of er een vervolg kan worden vastgesteld. Van deze projecten heeft ruwweg 25% geen vervolg, 50% wel vervolg, en 25% heeft nog geen vervolg gekregen maar krijgt dit wellicht nog wel in de komende jaren.
Het is lastig om eenduidig aan te geven of een project een innovatie is of niet. Er zijn vele soorten innovatie in de zorg te onderscheiden zoals productinnovatie, procesinnovatie, sociale innovatie etc. Daarnaast zijn de activiteiten die gefinancierd worden vaak verschillend van karakter. Slechts een deel van de door ZonMw gefinancierde projecten zijn duidelijk te benoemen als innovatieprojecten die mogelijk tot structurele invoering leiden na afloop van de financiering. Een veel groter deel van de projecten leidt bijvoorbeeld tot kennis die gebruikt wordt in kleinere innovaties en zorgverbetering. Te denken valt hierbij aan het actualiseren van behandelrichtlijnen, aanpassen van kwaliteitsbeleid en vernieuwingen in het onderwijscurriculum.
De overheid stimuleert ook op een andere manier vernieuwing van zorg. Zo hebben zorgverzekeraars en zorgaanbieders de mogelijkheid om te experimenteren met nieuwe zorgprestaties via de beleidsregel Innovatie ten behoeve van nieuwe zorgprestaties. Na drie jaar wordt bepaald of het experiment een reguliere zorgprestatie wordt. In veel gevallen leidt dit tot structurele innovatie.
4
Wordt in de discussie over de toekomstige taakschikking tussen Rijk en gemeente ten aanzien van langdurige zorg en ondersteuning ook gekeken naar de positie van de RIBW's?
Ja, Regionale Instellingen voor Beschermd Wonen (RIBW’en) leveren een deel van de langdurige geestelijke gezondheidszorg voor mensen met chronische psychische stoornissen. Ook in de huidige situatie hebben RIBW’en daarbij op het terrein van wonen, werken en vrijetijdsbesteding al veelvuldig te maken met gemeenten. Bij de discussie over de toekomstige taakherschikking tussen Rijk en gemeente wordt gekeken naar de positie, mogelijkheden en belangen van RIBW’en en hun cliënten.
5
Kan een overzicht gegeven worden van het aantal mensen dat zowel gebruik maakt van de verschillende AWBZ functies (per functie) en van ondersteuning vanuit SZW (zoals de Wajong), aangegeven in absolute getallen en %en per AWBZ functie?
In opdracht van het Ministerie van Sociale Zaken en Werkgelegenheid (SZW) heeft in het jaar 2011 het CBS het rapport «Samenloop van zorg en inkomen 2009» uitgebracht. In 2012 is een vervolgstudie verschenen. Het CBS heeft gerapporteerd over het aantal mensen dat meer voorzieningen tegelijk heeft op de domeinen zorg en sociale zekerheid. Het gaat om voorzieningen in het kader van arbeidsongeschiktheidsuitkeringen, waaronder WAO, WIA, WAZ of Wajong, de Wet Sociale Werkvoorziening (Wsw) en de voorzieningen uit de Algemene Wet Bijzonder Ziektekosten (AWBZ).
In 2009 zijn er ruim 1 miljoen mensen met een AWBZ-indicatie en/of een Wsw-indicatie en/of een AO-uitkering. Van deze 1 miljoen mensen zijn er 205 duizend met samenloop: zij hebben twee of meer AWBZ-indicaties en/of Wsw-indicaties en/of AO-uitkeringen in 2009 waarvan er minstens één is toegekend of verleend in 2009.
Personen met een AWBZ-indicatie, AO-uitkering of Wsw-indicatie naar samenloop:
|
Totaal |
Samenloop |
percentage |
|
|---|---|---|---|
|
Indicaties en uitkeringen geldig in 2009 waarbij ten minste één indicatie of uitkering is toegekend of verleend in 2009 |
1 038 315 |
205 180 |
20 |
Gegevens over de samenloop met AWBZ-functies treft u aan in tabellen 3, 6 en 9 van de bijlagen bij het rapport en in bijlagen 1c, 2c en 3c van de vervolgstudie. Beide rapportages treft u aan op www.cbs.nl.
6
Hoeveel scholen hebben schoolzwemmen in het onderwijspakket zitten?
Hoeveel scholen schoolzwemmen in het onderwijspakket hebben zitten is niet precies aan te geven.
Uit de zwem(lesaanbieder)monitor en de zwemvaardigheidsmonitor van de Vereniging Sport en Gemeenten blijkt dat ruim 40% van de gemeenten die de monitor hebben ingevuld nog schoolzwemmen aanbieden. Dit wil niet automatisch zeggen dat schoolzwemmen op ruim 40% van de scholen in het onderwijspakket is opgenomen. Zo wordt in de grote steden schoolzwemmen juist aangeboden vanwege het grote aantal kinderen dat anders niet zou leren zwemmen.
Naast het schoolzwemmen bieden gemeenten soms ook andere instrumenten aan. Er zijn gemeenten waar de buurtsportcoaches ingezet worden bij zogeheten «natte gymlessen», waarbij een apart programma wordt aangeboden aan kinderen die nog niet kunnen zwemmen. Enkele gemeenten kennen speciale faciliteiten voor minima, die het bekostigen van reguliere zwemlessen mogelijk maken.
7
Wat zijn de kosten van het geven van 2u gym op school, uitgesplitst naar primair onderwijs en voortgezet onderwijs?
De kosten van het geven van twee uur gym op het primair onderwijs bedragen
€ 505 mln. per jaar. De kosten van het geven van twee uur gym op school voor het voortgezet onderwijs bedragen € 270 mln. per jaar.
De kosten van het geven van drie uur gym op school voor het voortgezet onderwijs bedragen € 405 mln. per jaar.
Indien de uren worden gegeven door extra personeel bedragen de kosten van 3 uur gym op een basisschool € 760 mln. per jaar. Indien al deze uren door de eigen leerkracht worden gegeven zijn er dus geen extra personele kosten maar wel huisvesting en exploitatie kosten van circa € 175 mln.
8
Wat zijn de kosten van het geven van 3u gym op school voor voortgezet onderwijs?
Zie het antwoord op vraag 7.
9
Wat zijn de kosten van het geven van 3u gym op school in het primair onderwijs, zowel wanneer een specifieke gymleraar aangesteld moet worden, als wanneer een «bestaande» leraar ook gym mag geven?
Zie het antwoord op vraag 7.
10
In de begroting van 2012 stond dat er voor de jaren 2012, »13 en »14 jaarlijks 10 miljoen aan de sportbegroting wordt toegevoegd. Waar wordt deze 10 miljoen aan uitgegeven? Het is bekend dat 4 miljoen naar topsportevenementen gaat, maar waar gaat de overige 6 miljoen naartoe?
De overige € 6 mln. gaat naar het programma Sport en bewegen in de buurt.
11
In de antwoorden op de feitelijke vragen voor de begroting 2012 is gesteld dat bij het verlenen van subsidies voor sport en bewegen in de buurt een passage wordt opgenomen dat subsidiegeld niet mag worden aangewend voor gescheiden sporten. Kan de regering bevestigen dat deze passage inderdaad is opgenomen?
Ja. Deze passage is inderdaad opgenomen in de desbetreffende subsidiebeschikkingen voor het beleidskader «Sport en Bewegen in de buurt: Private interventies».
12
Wat zijn de verwachte extra afdrachten van de Lotto en de Staatsloterij in 2013?
De extra afdrachten vanuit de Staatsloterij aan het sportbudget van VWS bedragen in 2013 minimaal € 6 mln..
De extra afdrachten van de Lotto zijn nog moeilijk in te schatten. Die worden gegenereerd door een nieuw spel bij de Lotto (Eurojackpot) waarvan de afdrachten voornamelijk naar het NOC*NSF gaan. De introductie van dat nieuwe spel verkeert nog in de aanloopfase waardoor de afdrachten momenteel nog minimaal zijn. Voor 2013 wordt de extra afdracht geschat op maximaal € 1 mln.
13
In 2013 is in de begroting gesproken over de Taskforce Belemmeringen onder leiding van Onno Hoes. Wanneer komt de Taskforce met zijn bevindingen?
De Taskforce «Belemmeringen Sport en Bewegen in de Buurt» zal dit najaar met zijn bevindingen komen.
14
Op welke wijze heeft het ministerie kunnen controleren of in de jeugdgezondheidszorg regio’s niet meer standaard gebruik maken van vragenlijsten die enkel bedoeld zijn voor risicogevallen?
De IGZ heeft in maart van dit jaar een brief gestuurd aan jeugdgezondheidszorgorganisaties waarin zij hen verzoekt om zorgvuldig om te gaan met het gebruik van vragenlijsten (dat wil zeggen de juiste vragenlijsten gebruiken op de juiste wijze) en heeft gewezen op het belang van een goede communicatie. In de brief is aangegeven wat een zorgvuldige werkwijze in de praktijk inhoudt. Tevens heeft de Inspectie hierover met een aantal JGZ-organisaties gesprekken gevoerd. Daarnaast neemt de Inspectie dit onderwerp mee in de reguliere toezichtbezoeken.
15
Wat is de stand van zaken met betrekking tot de uitvoering van de motie Wolbert/Klijnsma (25847–108 ) over het opstellen van heldere criteria voor het toewijzen van Valyskilometers?
Ik zal de Kamer zal vóór de begrotingsbehandeling schriftelijk informeren over de uitvoering van de motie-Wolbert/ Klijnsma.
16
Wanneer komt de impactanalyse m.b.t. de ratificatie van het VN-verdrag Handicap naar de Kamer?
Bij brieven van 1 juli 2011 (Kamerstuk 29 355, nr. 51) en 7 november 2011 (Kamerstuk 29 355, nr. 53) is uw Kamer geïnformeerd over de impactanalyse die wordt uitgevoerd naar de juridische en financiële gevolgen van ratificatie van het VN-Verdrag betreffende de rechten van personen met een handicap (het Verdrag). De juridische analyse die is uitgevoerd door het Studie- en Informatiecentrum Mensenrechten (SIM) van de Universiteit Utrecht is gereed.
Het onderzoek naar de financiële en economische gevolgen van ratificatie loopt nog. Dit onderzoek naar de kosten en baten zal naar verwachting voorjaar 2013 gereed zijn.
Ook vindt op dit moment een aanvullend onderzoek plaats met betrekking tot Caribisch Nederland, aangezien deze eilanden als openbare lichamen een status hebben vergelijkbaar met Nederlandse gemeenten.
17
Wat is de stand van zaken met betrekking tot de ratificatie van het VN-verdrag handicap? Welke belemmeringen staan een snelle ratificatie in de weg? Wanneer komt de impactanalyse m.b.t. de ratificatie van het VN-verdrag Handicap naar de Kamer?
Zie het antwoord op vraag 16.
18
Hoeveel extra budget hebben gemeenten gekregen voor het uitvoeren van de zorgtaken die gepaard gaan met het extramuraliseren van ZZP 1 t/m 3? Waar is dit extra budget op gebaseerd?
Voor 2013 wordt incidenteel € 15 mln. toegevoegd aan de integratie-uitkering huishoudelijke hulp van het gemeentefonds. Doordat cliënten langer thuis blijven wonen, blijven ze langer gebruik maken van gemeentelijke voorzieningen. Het bedrag voor 2013 is gebaseerd op een gemiddeld beroep dat cliënten in de Wmo doen op huishoudelijke verzorging en het aantal cliënten dat in 2013 langer thuis blijft wonen. Met de VNG heb ik de afspraak gemaakt om de effecten voor het gemeentelijk domein voor 2014 en verder in beeld te brengen. De incidentele toevoeging voor 2013 is niet leidend voor de compensatie 2014 en verder.
19
Zijn alle zorginstellingen gereed om hun kamers te verhuren nu mensen geen indicatie voor verblijf meer krijgen voor de ZZP’s 1 t/m 3? Zo nee, welke zorginstellingen zijn hier nog niet klaar voor?
Ik heb geen inzicht in de mate waarin individuele zorginstellingen gereed zijn om hun kamers te verhuren aan nieuwe cliënten die geen indicatie meer krijgen voor de ZZP’s 1 t/m 3. Doordat de maatregel geen betrekking heeft op de bestaande cliëntenpopulatie, kan de instelling gedurende het jaar bij het vrijkomen van een kamer bezien of deze ook verhuurd kan worden aan cliënten met een extramurale indicatie. Een instelling kan er ook voor kiezen om zich te richten op het leveren van zorg aan zwaardere doelgroepen.
20
Welk budget zal er worden uitgetrokken zodat zorginstellingen de noodzakelijke investeringen kunnen doen nu zij al per 2013 kamers moeten gaan verhuren? Hoe is dit budget over de zorginstellingen verdeeld?
Ik heb geen budget uitgetrokken voor investeringen door instellingen om kamers te kunnen verhuren.
21
Hoeveel mensen zullen naar schatting in 2013 geïndiceerd worden voor de ZZP’s die geëxtramuraliseerd gaan worden? Kan dit uitgesplitst worden per ZZP?
Zie het antwoord op vraag 23.
22
Hoeveel mensen zullen naar schatting in 2014 geïndiceerd worden voor de ZZP’s die geëxtramuraliseerd gaan worden? Kan dit uitgesplitst worden per ZZP?
Zie het antwoord op vraag 23.
23
Hoeveel mensen zullen naar schatting in 2015 geïndiceerd worden voor de ZZP’s die geëxtramuraliseerd gaan worden? Kan dit uitgesplitst worden per ZZP?
Voor nieuwe cliënten geldt dat zij met ingang van het jaar waarin een ZZP geëxtramuraliseerd gaat worden in plaats van een ZZP-indicatie een indicatie ontvangen voor extramurale zorg in functies en klassen.
Cliënten blijven nu ook al steeds vaker thuis wonen met een ZZP-indicatie.
Om het effect van de maatregel weer te geven, wordt in onderstaande tabel aangegeven in welk tempo naar verwachting de uitstroom van cliënten met een licht ZZP niet wordt vervangen door nieuwe cliënten met een licht ZZP.
In het onderstaande schema wordt het invoeringscenario gehanteerd zoals ik dat in mijn brief van 28 september 2012 (Kamerstuk 30 597, nr. 266) heb geschetst, namelijk invoering voor nieuwe cliënten van 23 jaar en ouder per 1 januari 2013 voor ZZP VV 1 en VV 2, GGZ 1 en 2 en VG 1 en 2. Per 1 januari 2014 wordt ook de nieuwe instroom voor ZZP VV 3 geëxtramuraliseerd en per 2015 volgen ZZP GGZ 3 en VG3. In de onderstaande tabel wordt het gemiddeld cliënten weergegeven in enig jaar.
|
Zorgzwaartepakket |
2013 |
2014 |
2015 |
|---|---|---|---|
|
VV1 |
1 100 |
3 500 |
5 800 |
|
VV2 |
3 000 |
9 000 |
15 100 |
|
VV3 |
- |
3 000 |
9 400 |
|
VG1 |
100 |
200 |
400 |
|
VG2 |
200 |
700 |
1 200 |
|
VG3 |
- |
- |
600 |
|
GGZ1 |
100 |
300 |
400 |
|
GGZ2 |
400 |
1 100 |
1 900 |
|
GGZ3 |
- |
- |
900 |
|
Totaal |
4 900 |
17 800 |
35 700 |
24
Klopt het dat de intramurale contracteerruimte die samenhangt met de ZZP’s 1 t/m 3 niet aangewend mag worden om mensen met een zwaardere indicatie te verzorgen?
Nee, dat klopt niet. De regionale contracteerruimte kent geen compartimenten tussen intramurale en extramurale zorg. Binnen de contracteerruimte hebben de zorgkantoren als taak om zowel voor cliënten met een ZZP-indicatie als voor mensen met een extramurale indicatie op een doelmatige wijze kwalitatief verantwoorde zorg in te kopen. Het zorgkantoor beslist binnen de contracteerruimte waar ze welke zorg zullen inkopen.
25
Klopt het dat mensen met een lagere indicatie het verzorgingshuis niet in mogen omdat hun zorgvraag te laag zou zijn, en dat mensen met een hogere indicatie er niet in mogen omdat het budget niet voor hen gebruikt mag worden? Welke mensen mogen er straks dan nog wel het verzorgingshuis in?
Nee, dat klopt niet. Binnen de regionale contracteerruimte heeft het zorgkantoor als taak om zowel zorg voor cliënten met een ZZP-indicatie als voor mensen met een indicatie voor extramurale zorg in te kopen. Cliënten met een ZZP-indicatie komen in aanmerking voor een plek in een intramurale instelling.
Cliënten die voorheen geïndiceerd zouden worden voor een licht ZZP, kunnen er vanaf 1 januari 2013 voor kiezen om met hun extramurale indicatie thuis of in een andere extramurale setting te ontvangen. Bij extramurale zorg is het verblijf geen onderdeel van de aanspraak en kiest de cliënt zelf voor de plek waar hij wil wonen en van wie hij zijn zorg wil ontvangen.
26
Wat gebeurt er wanneer iemand met een ZZP 2 in 2013 geherindiceerd wordt voor ZZP 3? Verliest degene dan zijn aanspraak op verblijf en wordt hij op straat gezet?
Bestaande cliënten verliezen hun aanspraak op verblijf niet (ook niet bij herindicatie) en worden dus ook niet op straat gezet. De maatregel heeft immers betrekking op nieuwe cliënten. In 2013 wordt ZZP 3 nog niet geëxtramuraliseerd en gewoon toegekend indien blijkt dat iemand daarvoor in aanmerking komt (dat geldt zowel voor bestaande als voor nieuwe cliënten).
27
Hoe staat het met de contractering van de verzorgingshuizen? Hoe ver zijn de verzorgingshuizen met de inkoop voor 2013?
In juli 2012 is het inkooptraject 2013 gestart. Het overleg tussen de zorgkantoren en de verzorgingshuizen zal op 31 oktober 2012 worden afgerond.
28
Hoeveel ZZP 1 is er ingekocht door verzorgingshuizen? Verwacht u dat dit nog verder zal stijgen? Zo ja, met hoeveel?
Het huidige inkooptraject voor 2013 loopt nog tot 31 oktober 2012. Het is daarom nog niet bekend hoeveel zorg er is ingekocht voor ZZP 1 tot en met 4.
Het is de verwachting dat van alle zorgsoorten na 1 november 2012 nog aanvullende zorg zal worden ingekocht. Dit komt omdat het merendeel van de zorgkantoren in de eerste inkoopronde niet het volledige budget opmaakt en nog niet het volledige volume bij de gecontracteerde zorgaanbieders vastlegt.
Daarnaast zullen de zorgkantoren na 1 november 2012 aanvullende afspraken maken voor ZZP 3 omdat is besloten om de extramuralisering van dit zorgzwaartepakket voor de V&V-sector voor nieuwe cliënten te verschuiven van 2013 naar 2014.
Voor ZZP 4 hebben de voorgenomen extramuraliseringsvoorstellen geen effect.
29
Hoeveel ZZP 2 is er ingekocht voor verzorgingshuizen? Verwacht u dat dit nog verder zal stijgen? Zo ja, met hoeveel?
Zie het antwoord op vraag 28.
30
Hoeveel ZZP 3 is er ingekocht door verzorgingshuizen? Verwacht u dat dit nog verder zal stijgen? Zo ja, met hoeveel?
Zie het antwoord op vraag 28.
31
Hoeveel ZZP 4 is er ingekocht door verzorgingshuizen? Verwacht u dat dit nog verder zal stijgen? Zo ja, met hoeveel?
Zie het antwoord op vraag 28.
32
Hoeveel verzorgingshuizen zullen noodgedwongen moeten sluiten in 2013 als gevolg van het extramuraliseren van ZZP 1 t/m 3? En in 2014, 2015 en 2016?
Ik ben van mening dat ik in mijn brief d.d. 28 september (Kamerstuk 30 597, nr. 266) een verantwoord invoeringsscenario heb gepresenteerd dat kan rekenen op draagvlak in het veld. De brancheorganisaties van zorgaanbieders achten dit invoeringsscenario hanteerbaar. Ik heb de NZa gevraagd om de maximale effecten van de maatregel voor mij door te rekenen en mede op basis daarvan besloten tot een gefaseerd invoeringsscenario. Tevens heb ik de NZa gevraagd om bij dat gefaseerde invoeringsscenario samen met mij de effecten van de maatregel te bewaken.
33
Hoeveel ggz-instellingen zullen noodgedwongen moeten sluiten in 2013 als gevolg van het extramuraliseren van ZZP 1 t/m 3? En in 2014, 2015 en 2016?
Zie het antwoord op vraag 32.
34
Hoeveel GHZ instellingen zullen noodgedwongen moeten sluiten in 2013 als gevolg van het extramuraliseren van ZZP 1 t/m 3? En in 2014, 2015 en 2016?
Zie het antwoord op vraag 32.
35
Welke gevolgen heeft dit beleid voor aanleunwoningen als de verzorgingshuizen moeten sluiten? Waar leunen zij dan nog tegenaan?
Verzorgingshuizen hoeven als gevolg van het extramuraliseren van ZZP’s niet per definitie te sluiten.
In aanleunwoningen wordt nu al extramurale zorg geleverd aan cliënten met een relatief lichte zorgvraag. Bij het extramuraliseren van de lichte ZZP’s zullen meer cliënten zorg aan huis krijgen.
36
Indien de woning van een zorgbehoevend persoon niet aan de Arbo-eisen voldoet, wordt de woning dan verbouwd? Zo ja, wie draait op voor de kosten van de verbouwing? Zo nee, mag het thuiszorgpersoneel er dan wel werken?
De thuiszorgorganisatie die zorg wil leveren bij een cliënt thuis mag eisen stellen aan de werksituatie in het kader van de Arbo-eisen. Deze zijn vastgelegd in het Convenant Arbeidsomstandigheden Thuiszorg. Dit convenant beschrijft dat de arbeidsomstandigheden van de werknemers op een zodanig niveau moeten zijn dat de risico’s van fysieke belasting tot een minimum worden teruggebracht. Dit kan bereikt worden door werkplekken zo in te richten dat ongunstige werkhoudingen worden voorkomen, het beschikbaar stellen van hulpmiddelen en het laten aanbrengen van voorzieningen in de werksituatie die de zwaarte en de frequentie van tillen en bukken reduceren. Indien niet aan deze voorwaarden wordt voldaan dan kan men met de bewoner in overleg over de mogelijke aanpassingen. Overigens hoeft dit niet direct een verbouwing in te houden, maar kan het ook gaan over de aanschaf van hulpmiddelen of een hoog-laagbed. Indien er sprake is van woningaanpassingen die onder de reikwijdte van de Wmo vallen, dan kan men zich wenden tot het Wmo-loket van de gemeente waar men woont. Daarnaast kan een bewoner met eigen financiële middelen een woning aanpassen of hulpmiddelen aanschaffen. Deze situatie verandert niet door de voorgenomen extramuralisering van ZZP’s.
37
In hoeveel gevallen hebben mensen bewust gekozen voor verblijf in een verzorgingshuis, omdat ze daar wel een sociaal netwerk hebben terwijl ze thuis zaten te vereenzamen? Klopt het dat het om 10% van alle bewoners gaat?
Het is bij mij niet bekend of dat 10% van de bewoners betreft en om hoeveel personen het gaat. Ik heb daar geen gegevens over.
38
Hoeveel mensen met een ZZP 1 t/m 3 staan momenteel op een wachtlijst?
Om bovenstaande vragen inhoudelijk goed te kunnen beantwoorden heb ik specifieke informatie nodig over aantallen wachtenden. In mijn brief van 3 oktober (Kamerstuk 30 597, nr. 268) aan de Tweede Kamer heb ik aangegeven dat ik begin november, voor de begrotingsbehandeling, wachtlijstcijfers publiek zal maken.
Ik verwacht cijfers te kunnen verstrekken over de omvang (aantallen) en samenstelling van de wachtlijst, onderverdeeld naar ZZP (intramuraal) en prestatie (extramuraal). Daarbij concentreer ik mij op de wachttijd van de actief wachtenden, afgezet tegen de Treeknorm.
39
Hoeveel mensen die momenteel op een wachtlijst staan willen liever thuis verzorgd worden?
Zie het antwoord op vraag 38.
40
Hoe gaat er permanent toezicht in de thuissituatie geregeld worden wanneer iemand daar vanwege zijn zorgvraag behoefte aan heeft?
Bij de ZZP’s 1 en 2 die per 1 januari 2013 worden geëxtramuraliseerd voor nieuwe cliënten, is permanent toezicht geen noodzakelijk onderdeel van het zorgzwaartepakket. Voor de diverse ZZP’s 3 speelt dit mogelijk wel een rol en om die reden heb ik meer tijd genomen om in overleg met de sector te bezien hoe dit ook in de thuissituatie kan worden vorm gegeven.
41
Hoeveel personeel is er in 2013 minder nodig in de verzorgingshuizen doordat het aantal cliënten met ZZP 1 t/m 3 afneemt? Wat gebeurt er met dit personeel?
Er is ondanks de maatregelen die worden getroffen nog steeds sprake van groei in de zorg en dus is er toenemende vraag naar personeel.
42
Hoeveel personeel is er in 2014 minder nodig in de verzorgingshuizen doordat het aantal cliënten met ZZP 1 t/m 3 afneemt? Wat gebeurt er met dit personeel?
Zie het antwoord op vraag 41.
43
Hoeveel personeel is er in 2013 minder nodig in de ggz doordat het aantal cliënten met ZZP 1 t/m 3 afneemt? Wat gebeurt er met dit personeel?
Zie het antwoord op vraag 41.
44
Hoeveel personeel is er in 2014 minder nodig in de ggz doordat het aantal cliënten met ZZP 1 t/m 3 afneemt? Wat gebeurt er met dit personeel?
Zie het antwoord op vraag 41.
45
Hoeveel personeel is er in 2013 minder nodig in de GHZ doordat het aantal cliënten met ZZP 1 t/m 3 afneemt? Wat gebeurt er met dit personeel?
Zie het antwoord op vraag 41.
46
Hoeveel personeel is er in 2014 minder nodig in de GHZ doordat het aantal cliënten met ZZP 1 t/m 3 afneemt? Wat gebeurt er met dit personeel?
Zie het antwoord op vraag 41.
47
Klopt het dat er een half miljoen levensloopgeschikte woningen tekort zijn? Hoe wordt dit tekort aangepakt en met welk budget? Per wanneer zal het tekort verdwenen zijn?
Op 7 juli 2011 heeft de minister van BZK de Monitor Investeren voor de Toekomst 2009 aangeboden. Daarin werd als opgave tot 2018 tussen de 330 000 en 362 000 geschikte woningen voor ouderen vermeld.
De verwachting is dat het merendeel van deze opgave door nieuwbouw kan worden gerealiseerd. Naast nieuwbouw zal een aantal woningen geschikt worden gemaakt door verbouw. Ook zullen geschikte woningen beter worden toegewezen.
Het tekort aan geschikte woningen was in 2009 met 87 000 woningen fors lager dan in 2006 toen het tekort nog 130 000 woningen bedroeg. In 2013 komen nieuwe cijfers uit het Woon Onderzoek Nederland beschikbaar. Het actieplan ouderenhuisvesting dat voor het voorjaar 2013 is aangekondigd zal mede op basis van deze gegevens worden opgesteld. De minister van BZK heeft aangekondigd om in het nieuwe actieplan ook rekening te houden met ontwikkelingen in de zorg.
48
Hoeveel mensen zullen door het extramuraliseren van ZZP 1 t/m 3 thuis blijven wonen in een niet-levensloopgeschikte woning?
Naar mijn mening hoeft niemand te blijven wonen in een niet-levensloopgeschikte woning. Voor cliënten met ZZP 1 en 2 geldt dat de zorgbehoefte zodanig gering is dat deze geen speciale eisen stelt aan de woonomgeving. Voor cliënten met ZZP 3 geldt dat de fysieke beperkingen een grotere rol spelen. In veel gevallen kan de woning aangepast worden aan de zorgbehoefte van de cliënt of kan de cliënt verhuizen naar een geschikte woonomgeving. De cliënt kan ook verhuizen naar een meer geclusterde woonomgeving, bijvoorbeeld in een zorginstelling waar hij zelf huur betaalt en extramurale zorg ontvangt.
49
Hoeveel verzorgingshuizen zijn er momenteel in Nederland? Onder hoeveel organisaties vallen deze?
Volgens de website kiesbeter.nl zijn er 1 428 verzorgingshuizen of woonzorgcombinaties en 883 instellingen die verpleeghuiszorg aanbieden (http://www.kiesbeter.nl/zorg-en-kwaliteit/verpleging-en-verzorging/resultaat/tabel/). Ik heb niet het inzicht voorhanden over het aantal concerns waar deze organisaties onder vallen.
Volgens dezelfde website zijn er 950 thuiszorginstellingen die onder andere persoonlijke verzorging aanbieden. Voor meer informatie over het thuiszorgaanbod verwijs ik naar http://www.kiesbeter.nl/zorg-en-kwaliteit/thuiszorg/resultaat/tabel/.
50
Hoeveel verpleeghuizen zijn er momenteel in Nederland? Onder hoeveel organisaties vallen deze?
Zie het antwoord op vraag 49.
51
Hoeveel thuiszorgorganisaties zijn er in Nederland actief?
Zie het antwoord op vraag 49.
52
Hoeveel winst is er in 2011 gemaakt door alle thuiszorgorganisaties tezamen? Welke organisatie boekte de meeste winst? Hoe hoog was deze winst?
Het Centraal Bureau voor de Statistiek levert jaarlijks de rapportage «financiële kengetallen van zorginstellingen»aan. De rapportage met de cijfers uit de jaarrekeningen 2011, verwacht ik eind van het jaar.
De resultaten van de gewone bedrijfsvoering van de thuiszorg vanaf 2007 vindt u hieronder.
|
Thuiszorg |
2007 |
2008 |
2009 |
2010 |
|---|---|---|---|---|
|
Gemiddelde |
-2,3 |
-2,7 |
2,3 |
5,4 |
|
1e deciel |
-9,3 |
-22,7 |
-4,2 |
-3,2 |
|
2e deciel |
-4,3 |
-6,9 |
-0,7 |
0,0 |
|
8e deciel |
2,3 |
7,6 |
7,9 |
9,5 |
|
9e deciel |
10,7 |
21,4 |
19,1 |
18,2 |
*Bron: CBS financiële kengetallen van zorginstellingen 2010
* Toelichting: decielen gerangschikt naar resultaat: 1e deciel: tussen 0% -10% van de instellingen (minste resultaat), 2e deciel: tussen 10% – 20% van de instellingen, 8e deciel: tussen 80%-90% van de instellingen, 9e deciel: tussen 90% en 100% van de instellingen (beste resultaat).
53
Welk deel van de Agemagelden (636 miljoen euro) is nog niet uitgekeerd aan zorginstellingen?
De extra middelen zijn beschikbaar gekomen door middel van een ophoging van de maximum ZZP-tarieven. Zorginstellingen hebben plannen kunnen indienen bij de zorgkantoren om in aanmerking te komen voor de tariefsophoging. Dit is ook massaal gebeurd. De zorgkantoren zien toe op de doelmatige aanwending van de middelen. Bij de definitieve afrekening over 2012 wordt duidelijk welk deel van de middelen daadwerkelijk is ingezet. In 2013 komt daar derhalve meer zicht op.
54
Hoeveel personeel is er extra aangenomen en/of in opleiding in de ggz en de GHZ als gevolg van de Agemagelden?
Wat gebeurt er met het extra aangenomen en/of in opleiding zijnde personeel in de ggz en de GHZ nu de Agemagelden daar verdwijnen? Welke gevolgen heeft dit voor de zorgverlening?
Als gevolg van het begrotingsakkoord 2013 kunnen de extra middelen voor de ggz en de GHZ na 2012 geen doorgang vinden.
Dit betekent dat ik genoodzaakt was om het convenant per 1 januari 2013 op te zeggen.
Dit heeft ook gevolgen voor de mate waarin de plannen die de aanbieders in de ggz en GHZ hebben ingediend tot uitvoering zijn gebracht, aangezien meerjarige investeringen uit hoofde van het convenant niet meer mogelijk zijn.
Over de afrekening over het lopende jaar 2012 heb ik op 31 augustus 2012 een brief gestuurd aan Zorgverzekeraars Nederland om er zorg voor te dragen dat de zorgkantoren hier rekening mee kunnen houden.
Het is mij niet bekend hoeveel personeel er is aangenomen en/of in opleiding is. In de monitor wordt dat ook niet gevolgd, omdat die zich nu volledig concentreert op de VVT.
Over de gevolgen van het verdwijnen van de extra middelen (in relatie tot mogelijke ontslagen) in de betreffende sectoren heb ik uw Kamer op 8 oktober jl. een brief gestuurd (Kamerstuk 24 170, nr. 138).
Hierin heb ik aangegeven dat mij twee individuele gevallen hebben bereikt waarin dit speelt. De extra middelen zijn voor 2012 behouden gebleven en er is als gevolg van natuurlijk verloop en autonome groei ook «regulier» behoefte aan personeel.
Als gevolg hiervan ga ik er vanuit dat er niet op grote schaal personeel wordt ontslagen. Dit neemt niet weg dat hier in individuele gevallen wel sprake van kan zijn. Aangezien het gaat om «extra» personeel heb ik niet de verwachting dat de zorgverlening hierdoor in gevaar komt.
55
Welk deel van de Agemagelden dat inmiddels door instellingen is ontvangen is nog niet ingezet voor het aantrekken van extra medewerkers en/of het opleiden van medewerkers? Wanneer zijn de instellingen van plan dit geld uit te geven?
Zie het antwoord op vraag 53.
56
Hoeveel zorginstellingen waarvan een bestuurder meer verdiende dan de Balkenendenorm hebben een deel van de Agemagelden gekregen? Om welke zorginstellingen gaat het?
Een groot deel van de instellingen die intramurale langdurige zorg bieden, hebben inmiddels een deel van de intensiveringmiddelen ontvangen. In het kader van de Wet Openbaarmaking Publiekgefinancierde Topinkomens (WOPT) wordt op dit moment – op basis van de jaarrekeningen 2011- geanalyseerd welke bestuurders in 2011 meer dan de Balkenendenorm verdienden. De resultaten hiervan worden in december door de minister van BZK aan de Kamer toegezonden. De analyse over 2012 komt in december 2013 beschikbaar.
57
Welke maatregelen worden getroffen indien een zorginstelling vanwege de bezuinigingen een greep uit de Agemagelden doet, en dit niet investeert in personeel?
De zorgkantoren zien toe op de doelmatige aanwending van de middelen. Indien de zorgaanbieder zich aantoonbaar niet heeft ingespannen voor de uitvoering hiervan of de middelen heeft aangewend voor andere doeleinden kan het zorgkantoor besluiten om de plannen alsnog niet voor vergoeding in aanmerking te laten komen.
58
Hoeveel mensen met een geldige indicatie zullen af (moeten) zien van zorg omdat zorginstellingen te weinig budget hebben, als gevolg van de verlaagde groeiruimte?
Zorgkantoren hebben de zorgplicht om aan alle cliënten met een geldige indicatie zorg te leveren. Voor 2013 wordt een contracteerruimte vastgesteld en vervolgens worden de beschikbare middelen vertaald naar regionale budgetten voor de zorgkantoren. Rekening houdend met de maatregelen die voor 2013 worden voorzien, is de verwachting dat dit budget toereikend zal zijn om aan de zorgplicht te kunnen voldoen. Op voorhand zullen dan ook geen cliënten hoeven af te zien van zorg.
Daarbij laat ik jaarlijks de NZa een advies uitbrengen over de ontwikkeling van de zorgvraag in relatie tot de beschikbare middelen. Dit advies komt in mei 2013 uit.
59
Wat zal de zogenoemde «piepgrens» zijn voor het jaar 2013, zowel voor alleenstaanden als (echt)paren?
De piepgrens betreft het in artikel 23, eerste lid, van de Wet werk en bijstand geregelde bedrag. Dat bedrag is de bijstandsnorm voor mensen die in een instelling verblijven. Per 1 januari 2012 is deze norm door de staatssecretaris van Sociale Zaken en Werkgelegenheid (SZW) vastgesteld op € 296,26 voor alleenstaanden en € 460,79 voor (echt)paren. De bedragen voor 2013 worden aan het eind van het jaar bij ministeriële regeling door de staatssecretaris van SZW vastgesteld. Deze zijn dus nog niet bekend.
60
Hoeveel mensen zitten er momenteel op of onder de piepgrens?
Hoeveel mensen er onder de piepgrens zitten, is niet bekend. Wel is bekend dat 6 524 mensen in 2012 van het CAK een positieve beschikking hebben ontvangen op hun verzoek om het peiljaar te verleggen. Peiljaarverlegging vindt plaats indien het vrij besteedbare inkomen na het betalen van de eigen bijdrage minder bedraagt dan het in artikel 23, eerste lid, van de Wet werk en bijstand geregelde bedrag, vermeerderd met de standaardpremie voor de zorgverzekering, gecorrigeerd met de zorgtoeslag. Is dat het geval dan berekent het CAK de eigen bijdrage op basis van het inkomen van het lopende kalenderjaar in plaats van het inkomen van twee jaar terug.
61
Hoeveel mensen zitten momenteel tussen de 1 en 100 euro boven de piepgrens?
Het is niet exact aan te geven hoeveel mensen boven de piepgrens zitten. Wel kan worden aangegeven hoeveel mensen een eigen bijdrage betalen die ligt tussen de € 1 en € 100. Dit geeft een indicatie van hoe het bijdrageplichtig inkomen zich verhoudt tot het huidige zak- en kleedgeld, vermeerderd met de toeslagen. Als de eigen bijdrage € 1 euro bedraagt, heeft de cliënt een bijdrageplichtig inkomen dat € 1 boven de zak- en kleedgeldnormen, vermeerderd met de toeslagen, uitkomt1.
Hiervan uitgaande gaat het om 15 122 mensen. In het zorgjaar 2012 heeft het CAK namelijk 15 122 mensen een eigen bijdrage die ligt tussen de € 0 en € 100 opgelegd.
62
Hoeveel mensen zitten er momenteel tussen de 100 en 200 euro boven de piepgrens?
Het is niet exact aan te geven hoeveel mensen boven de piepgrens zitten. Wel kan worden aangegeven hoeveel mensen een eigen bijdrage betalen die ligt tussen de € 100 en € 200. Dit geeft een indicatie van hoe het bijdrageplichtig inkomen zich verhoudt tot het huidige zak- en kleedgeld, vermeerderd met de toeslagen. Als de eigen bijdrage € 100 euro bedraagt, heeft de cliënt een bijdrageplichtig inkomen dat € 100 boven de zak- en kleedgeldnormen, vermeerderd met de toeslagen, uitkomt1.
Hiervan uitgaande gaat het om 8 952 mensen. In het zorgjaar 2012 heeft het CAK namelijk 8 952 mensen een beschikking opgelegd voor een eigen bijdrage die ligt tussen de € 100 en € 200 per maand.
63
Hoeveel bewoners van verpleeg- en verzorgingshuizen hebben alleen een volledige AOW-uitkering?
De eigen bijdrage wordt vastgesteld op basis van het verzamelinkomen. VWS kent dan ook alleen de hoogte van het verzamelinkomen en niet de aard van het inkomen van de mensen die een eigen bijdrage betalen.
Op basis van het verzamelinkomen is het niet mogelijk om na te gaan of iemand een volledig of onvolledig AOW-uitkering heeft. Zo kan iemand die een volledige AOW-uitkering heeft, maar tegelijkertijd een hoge aftrekpost heeft een relatief laag verzamelinkomen hebben.
Daarnaast kan iemand met een onvolledige AOW-uitkering, maar wel met aanvullend inkomen, bijvoorbeeld uit pensioen of vermogen een verzamelinkomen hebben dat vergelijkbaar is aan iemand met een volledig AOW.
Het verzamelinkomen is dan ook geen goede indicator om na te gaan wat de aard van het inkomen is. Op basis van gegevens waarover VWS beschikt is het dan ook niet mogelijk deze vraag te beantwoorden.
64
Hoeveel bewoners van verpleeg- en verzorgingshuizen hebben een niet-volledige AOW-uitkering?
Zie het antwoord op vraag 63.
65
Hoeveel bewoners van verpleeg- en verzorgingshuizen hebben een volledige AOW-uitkering met een aanvullend pensioen? Hoe hoog is dit aanvullend pensioen gemiddeld?
Zie het antwoord op vraag 63.
66
Welke kosten moet een bewoner van een zorginstelling nog maken nadat de eigen bijdrage betaald is? Hoe hoog zijn deze kosten gemiddeld?
Ik heb geen gegevens beschikbaar welke kosten een bewoner van een zorginstelling maakt nadat de eigen bijdrage betaald is. Dit is sterk afhankelijk van welke diensten en producten een zorginstelling aanbiedt en waar een cliënt gebruik van wil maken.
67
Hoeveel mystery guests voeren momenteel inspecties uit in de langdurige zorg? Op welke punten zijn mystery guests van meerwaarde gebleken?
In samenwerking met de IGZ hebben twee mystery guests in totaal 36 instellingen bezocht in de ouderenzorg. De inspectie ziet de inzet van mystery guests als een waardevolle aanvulling om informatie te verzamelen over een zorgaanbieder. Deze informatie betreft vooral de «zachte» kant van de zorg, zoals bejegening, huiselijkheid en een prettige woonomgeving. Op dit moment bekijkt de IGZ op welke wijze de bijdrage van de mystery guests het toezicht op zorginstellingen verder kan verbeteren. De inspectie zal dit onderzoek in november afronden.
68
Hoe hoog is het percentage personeel in overheadfuncties ten opzichte van het totale personeel in de gezondheidszorg, uitgesplitst naar academische ziekenhuizen, algemene ziekenhuizen, verzorgingshuizen, verpleeghuizen, thuiszorginstellingen en ggz?
Het CBS heeft cijfers van het percentage personeel in overheadfuncties. Hierbij wordt gekeken naar het aantal voltijdbanen van werknemers in algemene, administratieve, hotel-, terrein- en gebouwgebonden functies gedeeld door het totaal aantal voltijdbanen van werknemers.
Voor de verschillende sectoren zijn de volgende percentages over 2010 gepubliceerd: GGZ 17%, Ziekenhuizen 18%, Gehandicaptenzorg 9%, Algemene ziekenhuizen 18% en Verpleeg- en verzorgingshuizen & thuiszorg 9%.
Het geldbedrag dat aan overhead wordt uitgegeven in de verschillende sectoren wordt niet geregistreerd.
69
Hoe hoog is het geldbedrag dat aan overhead uitgegeven wordt ten opzichte van het totale geldbedrag dat uitgegeven wordt in de gezondheidszorg, uitgesplitst naar academische ziekenhuizen, algemene ziekenhuizen, verzorgingshuizen, verpleeghuizen, thuiszorginstellingen en ggz?
Zie het antwoord op vraag 68.
70
Momenteel is een medewerker in de langdurige zorg gemiddeld 40% van de tijd kwijt aan administratieve handelingen. Waarom is er in de begroting geen streefgetal opgenomen? Welk percentage is aanvaardbaar en op welke termijn moet dit percentage bereikt zijn?
Percentages van de tijd die zorgverleners moeten besteden aan administratieve lasten variëren per onderzoek. Een eenduidig percentage is niet te geven. Het beeld van overbodige administratieve handelingen blijkt niet alleen uit onderzoeken, maar wordt ook bevestigd in de gesprekken met zorgprofessionals en in werkbezoeken aan de langdurige zorg. Werd in het verleden vanuit de regelgevers bezien welke mogelijkheden er zijn om de administratieve belasting te verminderen, nu is bewust gekozen voor een aanpak vanuit de ervaringen van het veld zelf. Dit heeft geleid tot het programma «Meer tijd voor de cliënt». Het hart daarvan wordt gevormd door de ca. 700 meldingen van hinderende wet- en regelgeving, zoals die zijn gedaan door zorgaanbieders, en de 28 experimenten met een regelarme werkwijze. De maatregelen die hieruit voortvloeien, zullen geleidelijk leiden tot een substantieel ervaren reductie van de overbodige administratieve lasten in de langdurige zorg. De omvang van de reductie hangt overigens niet alleen van maatregelen van de rijksoverheid, maar vooral ook van de inrichting van de bedrijfsvoering van de zorgaanbieders zelf. Ook zij zullen zich «de kunst van het loslaten» en «het bieden van vertrouwen» eigen moeten maken. Een streefpercentage voor een reductie van de administratieve lasten is ook daarom lastig te geven.
71
Hoeveel zou het kosten om casemanagement dementie landelijk in te voeren? Binnen hoeveel jaar zal deze investering zich terug betalen?
Casemanagement is een combinatie van een aantal taken die in de Zvw, AWBZ en Wmo zijn vervat. Ter uitvoering van het stappenplan dat op 7 november 2011 aan de Kamer is gezonden (Kamerstuk 29 689, nr. 362) wordt nu in samenspraak met het veld een beschrijving van casemanagement opgesteld. Deze zal nog dit jaar gereed zijn. Op basis van die beschrijving zal een monitor uitgevoerd worden naar de inkoop van casemanagement binnen de drie genoemde domeinen. De monitor moet inzicht geven in de wijze waarop en de mate waarin casemanagement nu wordt ingekocht. Op basis van de uitkomsten van de monitor, gecombineerd met de beschrijving van casemanagement, zal een inschatting gemaakt worden van de kosten van casemanagement vormgegeven overeenkomstig die beschrijving.
72
Hoeveel mensen werken er in de langdurige zorg, uitgesplitst naar opleidingsniveau? Wat is hun gemiddelde salaris?
Van de 591 670 banen in 2010 in de langdurige zorg (=verpleeg- en verzorgingshuizen, thuiszorg en gehandicaptenzorg) werden er 136 100 (=23%) ingenomen door werknemers met een lagere opleiding (maximaal vmbo of mbo niveau 1/2), 301 800 (=51%) door werknemers met een middelbare opleiding (havo, vwo of mbo niveau 3/4) en 153 800 (=26%) door werknemers met een hogere opleiding (hbo of hoger). Er zijn geen gegevens bekend over het gemiddelde salaris van deze groepen.
73
Op welke wijze wordt onderzoek naar dementie door het ministerie van VWS ondersteund? Hoeveel geld wordt er in totaal aan onderzoek besteed en naar welke instellingen gaat welk bedrag?
Het ministerie van VWS ondersteunt het onderzoek naar dementie vaak als onderdeel van onderzoek naar gerelateerde onderwerpen in bredere programma’s, bijvoorbeeld, het Nationaal Programma Ouderenzorg of in het kader van het topsectorenbeleid.
74
Hoe hoog zijn de uitvoeringskosten van de AWBZ door de zorgkantoren in percentage van de totale AWBZ-kosten?
De uitvoeringskosten AWBZ van zorgkantoren (en zorgverzekeraars) worden voor 2013 geraamd op € 178 mln. (valt onder tabel 2, regel Beheerskosten/diversen AWBZ op pagina 205 van de Begroting). De totale AWBZ-uitgaven in 2013 worden geraamd op € 27 296 mln. (zie pagina 205 van de VWS-begroting 2013). Daarmee worden de uitvoeringskosten als percentage van de totale AWBZ-kosten geraamd op 0,65%.
75
Hoe hoog zijn de uitvoeringskosten van de Zorgverzekeringswet (Zvw) door de zorgverzekeraars in percentage van de totale Zvw-kosten?
In de onlangs door Vektis gepubliceerde rapportage Jaarcijfers 2012 komen op basis van de jaarlijkse Marktenquête voor 2011 de uitvoeringskosten exclusief exploitatiesaldi uit op € 1 150 mln..
Dit komt neer op 3,1 % van de totale uitgaven Zorgverzekeringswet van individuele zorgverzekeraars. Daarbij is voor de uitgaven in 2011 uitgegaan van € 37 339,3 mln. euro (zie VWS-begroting 2013, p 172).
76
Hoeveel tijd mag er zitten tussen het moment dat een gemeente zijn inwoners op de hoogte stelt dat er een eigen bijdrage voor Wmo-voorzieningen gevraagd gaat worden, en de daadwerkelijke opdracht van de gemeente aan het CAK om deze eigen bijdrage te berekenen/innen?
Er geldt geen wettelijke termijn of tijdslimiet voor het moment van het informeren van inwoners tot het tijdstip van de opdrachtverstrekking aan het CAK. De algemene procedure is dat een gemeente in een Wmo-verordening het opleggen van de eigen bijdrage vanaf een bepaalde datum vaststelt. De verordening wordt bijvoorbeeld in het najaar gepubliceerd en treedt in werking met ingang van 1 januari van het volgende jaar. Het is van belang en ook gebruikelijk dat de gemeente haar burgers hierover actief informeert. Wanneer burgers een voorziening aanvragen en ontvangen levert de gemeente (of zorgaanbieder) de voor de berekening van de eigen bijdrage relevante gegevens aan het CAK aan. Dit is het moment waarop het CAK ziet dat een voorziening is toegekend en geleverd, waarvoor volgens de instructies van de gemeente een eigen bijdrage moet worden geïnd.
77
Zijn zorginstellingen en gemeenten verplicht cliënten mee te delen dat er een eigen bijdrage gevraagd zal worden? Zo ja, binnen welke termijn moeten cliënten hiervan op de hoogte gesteld worden? Welke andere verplichtingen gelden hier nog meer voor gemeenten en zorginstellingen?
Het is aan zorgkantoren, die de AWBZ uitvoeren, om met zorgaanbieders afspraken te maken dat zij cliënten informeren dat zij een eigen bijdrage moeten betalen zodra zij AWBZ-zorg ontvangen.
Het is aan gemeenten zelf om in de Wmo-verordening al dan niet te bepalen of voor een Wmo-voorziening een eigen bijdrage betaald moet worden. Dat geldt ook voor de wijze waarop de gemeente haar inwoners informeert over dat gebruikmaking van een voorziening inhoudt dat een eigen bijdrage betaald moet worden.
78
In hoeveel % van alle eerste facturen die het CAK verstuurt betreft het een factuur over meerdere periodes?
Voor zorg zonder verblijf / Wmo betreft 80,6% van alle eerste facturen een factuur over meerdere perioden. De reden dat de eerste factuur vaak meerdere perioden omvat is dat eerst voor de cliënt vastgesteld moet worden welke bedrag aan eigen bijdrage hij, gezien zijn inkomen, maximaal per vier weken verschuldigd is. Hiertoe moeten, nadat het CAK voor het eerst gegevens heeft ontvangen van de zorgaanbieder, de persoonsgegevens worden geverifieerd bij de gemeentelijke basisregistratie persoonsgegevens (GBA) en moet het inkomen worden opgevraagd bij de Belastingdienst.
Voor zorg met verblijf betreft 99% van alle eerste facturen een factuur over meerdere perioden. De reden hiervoor is dat mensen meestal in de loop van de maand worden opgenomen en niet per definitie op de eerste van de maand. Op de eerste factuur wordt een eigen bijdrage in rekening gebracht voor het deel van de maand van opname en voor de daaropvolgende volledige maand.
79
Hoe wordt men op de hoogte gesteld dat de eerste factuur van het CAK hoger kan zijn omdat deze over meerdere periodes gaat?
Bij de brief (kennisgeving) van het CAK waarmee de cliënt geïnformeerd wordt dat het CAK een eigen bijdrage gaat berekenen, stuurt het CAK een folder over de eigen bijdrage mee. Daarin wordt verwezen naar de website van het CAK. De informatie dat de eerste factuur hoger kan zijn omdat deze over meerdere perioden kan gaan, is op deze website te vinden. Zie: http://www.hetcak.nl/portalserver/portals/cak-portal/pages/k1-1-3-de-factuur
De folder wordt overigens ook al vaak door de zorgaanbieder verstrekt.
80
Hoeveel tijd moet er zitten tussen de brief van het CAK dat zij een eigen bijdrage gaan berekenen, en de eerste factuur?
De tijd die moet zitten tussen de brief van het CAK dat het CAK een eigen bijdrage gaat berekenen, beschikking en de factuur moet zo kort mogelijk zijn. De gemiddelde termijn tussen de beschikking en de factuur is 26 dagen.
81
Mag het CAK een eigen bijdrage berekenen/innen over een periode voorafgaand aan de brief waarin het CAK meedeelt dat er een eigen bijdrage berekend gaat worden? Zo ja, tot hoe ver terug mag het CAK een eigen bijdrage innen?
Nee, de cliënt moet eerst een beschikking van het CAK ontvangen waarin is vastgesteld dat hij een bijdrage moet betalen en wat de hoogte daarvan is, of, bij zorg zonder verblijf en Wmo, wat de maximumbijdrage per vier weken is.
Op de termijn van inning is hoofdstuk 4, titel 4.4 van de Algemene wet bestuursrecht van toepassing. Daarin is geregeld dat de rechtsvordering verjaart vijf jaren nadat de voorgeschreven betalingstermijn is verstreken. Daarin is ook geregeld dat, en op welke wijze, de verjaring kan worden gestuit.
82
Hoeveel mensen hebben in 2011 een betalingsregeling getroffen met het CAK? Hoeveel mensen zullen dit naar schatting in 2012 doen?
In 2011 hebben 24 441 mensen een betalingsregeling getroffen met het CAK. Daarbij gaat het om 13 782 mensen die zorg zonder verblijf / Wmo ontvangen en 10 657 mensen die zorg met verblijf ontvangen.
Naar verwachting gaat het in 2012 om circa 19 500 mensen, waarvan circa 10 700 mensen die zorg zonder verblijf / Wmo ontvangen en 8 800 mensen die zorg met verblijf ontvangen.
83
Hoeveel gemeenten vragen een eigen bijdrage voor hulp bij het huishouden?
Door alle gemeenten wordt een eigen bijdrage voor hulp bij het huishouden gevraagd. Enkele gemeenten rekenen daarbij niet met het betaalde uurtarief, maar met een lager tarief, dat in het voordeel van de cliënt uitpakt (bron CAK). De regelgeving kent een maximum waar gemeenten zich aan moeten houden en laat de ruimte om een lagere bijdrage te vragen.
84
Hoeveel gemeenten vragen een eigen bijdrage voor «tastbare» Wmo-voorzieningen, zoals een scootmobiel?
Circa 80% van de gemeenten vraagt een eigen bijdrage voor overige «tastbare» Wmo- voorzieningen, zoals hulpmiddelen, vervoersvoorzieningen en woonvoorzieningen.
85
Hoeveel gemeenten die een eigen bijdrage vragen, vragen een eigen bijdrage die gelijk is aan het wettelijk maximum?
Bijna alle gemeenten vragen een eigen bijdrage die gelijk is aan het wettelijke maximum. Tien gemeenten hanteren een minimabeleid (gemeente verzoekt om de eigen bijdrage voor deze cliënten op nul te stellen) en enkele gemeenten hanteren een lagere eigen bijdrage in het voordeel van de cliënt (bron CAK).
86
Welk percentage van de stijgende levensverwachting brengt men door in goede gezondheid? Met andere woorden: als de levensverwachting met 1 jaar stijgt, hoeveel maanden zal iemand dan langer in goede gezondheid verkeren alvorens hij/zij (chronisch) ziek wordt?
Jaren in goede gezondheid zijn niet per definitie jaren zonder (chronische) ziekten. Mensen met een chronische ziekte kunnen zich gezond voelen. Het kan dus niet gezegd worden dat mensen in goede gezondheid verkeren totdat ze chronisch ziek worden. In de Volksgezondheid ToekomstVerkenningen 2010 (VTV 2010) concludeerde het RIVM dat we in Nederland tegelijkertijd zowel gezonder als zieker worden. Het grootste deel van de jaren die er bij komen, worden doorgebracht in goed ervaren gezondheid. Het gemiddeld aantal jaren dat mensen zonder chronische ziekten doorbrengen neemt nog steeds af. Daarbij spelen zowel medische als maatschappelijke factoren een rol. Door toename in medisch kennen en kunnen worden chronische ziekten eerder ontdekt, en is de overlevingskans hoger. Daardoor leven we langer in goede gezondheid, maar wel met een chronische ziekte.
87
Hoeveel mensen hebben vorig jaar in totaal een eigen bijdrage moeten betalen? Kan dit uitgesplitst worden naar Wmo, extramurale AWBZ-zorg en intramurale AWBZ-zorg?
Het aantal bijdrageplichtigen bedroeg in 2011 voor de Wmo 565 000, voor AWBZ-zorg zonder verblijf 539 000 en voor AWBZ-zorg met verblijf 356 000.
Dit betreffen mensen die gedurende het jaar enige tijd in zorg zijn geweest.
88
Waarom heeft de minister niet voor alle onderwerpen van VWS om de zeven jaar beleidsdoorlichtingen voorzien, zoals dat is overeengekomen met de Kamer?
In verband met de nieuwe indeling van de beleidsartikelen in de begroting 2013, is het niet gelukt al voor de begroting van 2013 te komen tot een dekkende meerjarige programmering die aansluit bij deze nieuwe indeling.
VWS doet veel beleidsonderzoek, zo is VWS bijna ieder jaar betrokken bij de IBO- ronde (interdepartementale beleidsonderzoeken). Veel beleidsonderzoek voldoet echter niet aan de formele criteria van beleidsdoorlichting. En de planning van het onderzoek is er tot op heden niet op gericht geweest om een volledige dekking te verkrijgen.
De afgelopen periode zijn de inspanningen gericht geweest op de nieuwe begrotingsindeling en ontbrak de tijd en capaciteit om een op die nieuwe indeling aansluitend dekkend schema van beleidsdoorlichtingen op te stellen. Doelstelling is om voor alle relevante beleidsonderwerpen tot een beleidsdoorlichting te komen. Deze programmering zal worden opgenomen in de begroting 2014.
89
Is de minister bereid per beleidsdoorlichting de Kamer te informeren over de opzet en inhoud ervan, voordat de doorlichting van start gaat?
De beleidsdoorlichtingen van VWS zullen qua opzet en inhoud voldoen aan de kenmerkende eigenschappen voor deze doorlichtingen (zie bijlage 6 Miljoenennota 2013). Ik zal de Kamer bij begroting 2014 een dekkende meerjarige programmering van beleidsdoorlichtingen toesturen. Het is niet gebruikelijk om de Kamer vooraf over de opzet en inhoud van ieder afzonderlijk beleidsonderzoek te informeren. Niet zelden wordt de onderzoeksvraag nader toegespitst nadat het beleidsonderzoek van start is gegaan. Algemene informatie vooraf en informeren over bijstellingen leidt tot extra administratieve lasten. Specifieke vragen over beleidsdoorlichtingen zal ik vanzelfsprekend graag beantwoorden.
90
Hoeveel formele controles zijn uitgevoerd door de zorgverzekeraars in de medisch-specialistische zorg en in de ggz; uitgesplitst naar zorgverzekeraars.
De verantwoordelijkheid voor controles ligt bij de zorgverzekeraars. Het aantal controles wordt niet geregistreerd.
Hierbij teken ik het volgende aan. Formele controles worden meestal uitgevoerd tijdens het declaratieproces, via de zogenaamde geprogrammeerde controles in het geautomatiseerde systeem. Daarnaast worden ook controles achteraf uitgevoerd, mede afhankelijk van welke risico’s al via het geautomatiseerde systeem worden afgedekt. Zorgverzekeraars controleren, voor bijvoorbeeld medisch specialistische zorg, achteraf op onterechte samenloop van declaraties. Het is niet aan te geven hoeveel formele controles iedere zorgverzekeraar verricht. Deze worden voortdurend uitgevoerd via de geprogrammeerde controles en richten zich op een veelvoud aan aspecten. Het aantal wordt niet bijgehouden.
Materiële controles moeten worden uitgevoerd conform de bepalingen uit de Regeling zorgverzekering. Materiële controles worden hierdoor proportioneel ingezet met een scala aan werkzaamheden, zoals cijferanalyses, verbandscontroles, benchmarking, gebruik maken van AO/IC-verklaringen, lichten van medische dossiers indien daar aanleiding toe bestaat, verzekerdenenquêtes, uitkeringsberichten, etc. Door de inzet van de verschillende controle-instrumenten per risico en per zorgverzekeraar kunnen ook de materiële controles niet worden uitgedrukt in aantallen.
91
Hoeveel materiële controles zijn uitgevoerd door de zorgverzekeraars in de medisch-specialistische zorg en in de ggz; uitgesplitst naar zorgverzekeraar?
Zie antwoord op vraag 90.
92
Hoeveel % van de zorgaanbieders handelt in derivaten, hoeveel zorgaanbieders zijn dit en wat is het totaalbedrag waarover risico wordt gelopen?
De vraag hoeveel % van de zorgaanbieders gebruik maakt van derivaten is moeilijk te beantwoorden. Een analyse van de jaarverslagen van alle ongeveer 1 500 zorginstellingen biedt geen zekerheid omdat niet zeker is of alle derivaten wel gemeld worden in de jaarverslagen. Daar komt bij dat het risico dat gelopen wordt per dag kan fluctueren met de beweging van de variabele rente.
In het antwoord op schriftelijke vragen van de leden Wolbert en Groot, verzonden op vrijdag 5 oktober 2012, heb ik aangegeven de resultaten van een uitvraag die het Waarborgfonds voor de Zorgsector deed onder zijn aangesloten leden, af te wachten. Ik verwacht dan een beter beeld dan nu te hebben over het gebruik van derivaten. Ik heb aangegeven die resultaten later dit jaar te verwachten.
93
Hoeveel kosten de HKZ en andere keurmerken in de zorg? Hoeveel keurmerken per merk worden jaarlijks afgegeven? Welke besparing is mogelijk als keurmerken in de zorg afgeschaft worden?
Er bestaan diverse keurmerken in de zorg (zie de website www.keurmerk.nl/NL/Zorg-en-Welzijn/Keurmerken-in-de-zorgsector).
De twee meest gangbare keurmerken in de zorg zijn HKZ en NIAZ.
Op de websites van HKZ (Harmonisatie kwaliteitsbeoordeling in de zorgsector; www.hkz.nl) en NIAZ (Nederlands Instituut voor Accreditatie in de zorg; www.niaz.nl) vind u informatie over de kosten van HKZ-certificatie en NIAZ-accreditatie. Deze kosten variëren afhankelijk van onder meer het aantal medewerkers van de zorginstelling. Bij HKZ kunnen de kosten variëren tussen € 2 300 en € 27 000. Het HKZ-certificaat heeft een beperkte geldigheidsduur (3 jaar) en tussentijdse toetsing is verplicht. Na drie jaar vindt hercertificatie plaats.
Bij NIAZ variëren de kosten van een eerste accreditatie tussen de € 8 000 en € 110 000 en volgt daarna een jaarbijdrage tussen de € 2 000 en € 28 000. Tot slot zal de zorgaanbieder kosten maken om te kunnen voldoen aan de normen uit de HKZ-certificatieschema’s of de NIAZ-kwaliteitsnormen. Deze kosten verschillen per zorgaanbieder; hierop heb ik geen zicht.
Op deze websites vindt u tevens overzichten van zorgaanbieders met HKZ-certificaat en NIAZ-accreditatie, met vermelding van de jaartallen van de afgegeven certificaten en accreditaties. Volgens de informatie op de HKZ-website zijn er in 2012 tot dusver 282 HKZ-certificaten afgegeven; in 2011 waren dat er 359. In totaal zijn er tot dusver 3 160 HKZ-certificaten afgegeven. Volgens de informatie op de NIAZ-website beschikken momenteel 40 zorginstellingen over een «eerste accreditatiestatus», 42 over een «tweede accreditatiestatus» en 13 over een «derde accreditatiestatus», zijn er 33 «lopende trajecten» en 9 «aanvragen prereservering».
Op de vraag welke besparing mogelijk is als keurmerken in de zorg afgeschaft worden wil ik allereerst opmerken dat certificatie of accreditatie door het ministerie van VWS nooit verplicht is gesteld. De overheid heeft tot dusver HKZ gesubsidieerd, maar deze subsidie wordt per 1 januari 2013 geheel afgebouwd. Het is in het verleden de eigen keuze van zorgaanbieders geweest om zich te laten certificeren of accrediteren, al dan niet daartoe aangespoord door een inkopende zorgverzekeraar. Het ministerie van VWS kan dus ook niet keurmerken in de zorg afschaffen; daartoe besluiten de veldpartijen zelf.
Ik beschik zelf over ontoereikende informatie om een voldoende betrouwbare schatting te geven van de mogelijke besparing als veldpartijen ervoor kiezen geen gebruik meer te maken van keurmerken in de zorg.
Tot slot wil ik opmerken dat zorgaanbieders op grond van de Kwaliteitswet verplicht zijn een kwaliteitssysteem te hebben. Certificeren of accrediteren, mits goed toegepast binnen de zorginstelling, draagt bij aan het kwaliteitssysteem en de kwaliteit van zorg; daarmee genereert het ook baten.
94
Kunt u per punt inhoudelijk duidelijk maken in de begroting waarom een alternatieve aanwending van deze middelen niet mogelijk is, conform de afgesproken systematiek van «verantwoord begroten»?
Zoals in de leeswijzer van de begroting is aangegeven is bij ieder begrotingsartikel het percentage opgenomen van de uitgaven die juridisch verplicht zijn. Dit percentage geeft de mate van budgetflexibiliteit weer. De juridisch verplichte uitgaven zijn uitgaven die het gevolg zijn van verplichtingen die reeds zijn aangegaan, uitgaven waar een wettelijke aanspraak op bestaat (zoals de zorgtoeslag en de Wtcg) of uitgaven waar op grond van de Algemene Beginselen van Behoorlijk Bestuur een redelijke termijn in acht genomen moet worden om de uitgaven te kunnen afbouwen, zoals het geval is bij veel subsidierelaties. De budgetflexibiliteit, en daarmee de amendeerbaarheid van de begroting, is op korte termijn meestal beperkt. Verder in de toekomst neemt de ruimte voor alternatieve aanwending toe.
Het feit dat uitgaven nog niet juridisch verplicht zijn betekent overigens niet dat het betreffende budget volledig vrij beschikbaar is. De meeste uitgaven liggen bestuurlijk vast, bijvoorbeeld op grond van afspraken en convenanten met andere ministers of overheden, zelfstandige bestuursorganen/rechtspersonen met een wettelijke taak of private partijen of op basis van toezeggingen aan de Tweede Kamer. Voor niet juridisch verplichte uitgaven wordt in de begroting een bestemming voorgesteld.
De uitgaven op artikel 2 worden gedomineerd door de rijksbijdrage 18- aan het Zorgverzekeringsfonds. Daarnaast bestaan de uitgaven uit inkomensoverdrachten, bijdragen aan ZBO’s, RWT’s en baten-lastendiensten en meerjarige subsidierelaties. De niet juridisch verplichte gelden zijn onder andere bestemd voor wet verplichte geestelijke gezondheidszorg, frictiekosten overheveling geriatrische revalidatie, prestatiebekostiging en versterking van de eerstelijnszorg.
Voor artikel 3 zijn de niet juridisch verplichte gelden bestemd voor programma’s gericht op de verbetering van participatie, zelfredzaamheid en de kwaliteit van zorg zoals onder andere het programma Kwaliteit van zorg, het actieprogramma Brandveiligheid, het Europese programma Ambient Assisted Living en de landelijke uitrol van de experimenten regelarme instellingen.
De niet juridisch verplichte middelen op artikel 4 zijn voornamelijk bestemd voor de verbetering van de positie van de cliënt in het zorgstelsel en maatregelen gericht op een toekomstbestendige capaciteit van zorgverleners. De werking van het stelsel vraagt om een sterke positie van de cliënt en een evenwichtige arbeidsmarkt. Zonder de voorziene inzet op deze gebieden kunnen de publieke belangen toegankelijkheid, betaalbaarheid en kwaliteit in het gedrang komen.
Het niet juridisch verplichte deel van artikel 6 betreft een inschatting van dat deel van het totale budget waarvoor geldt dat er op 1 oktober nog geen juridische verplichtingen voor zijn aangegaan, danwel waarvoor nog geen sluitende bestuurlijke afspraken zijn gemaakt. De middelen die het betreft zijn direct gekoppeld aan verschillende beleidsdoelstellingen en programma’s.
Het betreft veelal (deel)budgetten waarvoor geldt dat er in de loop van het begrotingsjaar nog aanvragen voor ingediend kunnen worden. Een goed voorbeeld daarvan is het budget voor topsportevenementen. Nieuwe aanvragen kunnen gedurende het gehele begrotingsjaar worden ingediend. Van het beschikbare budget van € 8,8 mln. in 2013 is momenteel nog ruim € 7 mln. niet in juridische verplichtingen vastgelegd.
Ook voor de programma’s Sport en bewegen in de buurt, Verantwoord sporten en bewegen, Kennis en innovatie en Olympische ambitie geldt dat nog niet het gehele budget in verplichtingen is vastgelegd. Maar ook daar is sprake van beleidsvoornemens die in de loop van 2013 gerealiseerd gaan worden. Op basis van ervaring van de afgelopen jaren zal het aantal aanvragen voor deze programma’s het beschikbare budget overtreffen.
Voor wat betreft artikel 7 is het beperkte nog niet juridisch verplichte of bestuurlijk gebonden deel van de gelden bestemd voor immateriële projecten en subsidies voor zorg- en dienstverlening aan verzetsdeelnemers en oorlogsgetroffenen WOII en de herinnering aan WOII.
95
Kunt u nauwkeurig toelichten welke extra amendeerruimte nog bestaat? Als deze ruimte ontbreekt, wat is hiervan de reden?
Zie het antwoord op vraag 94.
96
Hoeveel interim-managers zijn in 2010 en 2012 werkzaam (geweest) bij de Bureaus Jeugdzorg en kunt u aangeven wat zij op jaarbasis verdienden
Met het oog op de beperking van de administratieve lasten bij de bureaus jeugdzorg en de jeugdzorginstellingen behoort deze informatie niet tot de gegevens die op reguliere basis worden opgevraagd. Over 2010 en 2012 zijn deze gegevens daarom niet beschikbaar. Bij een eenmalige inventarisatie is gebleken dat de kosten voor de inhuur van interim managers bij de bureaus jeugdzorg in 2008 circa 0,8% van de totale personeelskosten bedroegen.
97
Hoeveel opvangplekken hebben wij in Nederland voor meisjes die het slachtoffer zijn geworden van pooierboys?
Minderjarige slachtoffers van loverboys kunnen worden opgevangen en behandeld in een jeugdzorginstelling. Indien de problematiek van het meisje hier aanleiding toe geeft, kunnen slachtoffers van loverboys ook worden behandeld in een jeugdzorgplus instelling. Dit kan het geval zijn wanneer het meisje zich onttrekt aan de behandeling of de loverboy haar aan de behandeling probeert te onttrekken.
De jeugdzorg kent geen specifieke plekken voor meisjes die het slachtoffer zijn van pooierboys. Dat laat onverlet dat zowel in de open als de gesloten jeugdzorg capaciteit beschikbaar is voor deze doelgroep. Daarnaast is er één categorale (vrouwen)opvangvoorziening voor (Nederlandse) meisjes en jonge vrouwen die slachtoffer zijn of dreigen te worden van gedwongen prostitutie/pooierboys. Voor niet-Nederlandse volwassen vrouwelijke slachtoffers van mensenhandel (waaronder ook slachtoffers van pooierboys) die gebruik maken van de «bedenktijd» van de B9-regeling zijn 54 plaatsen beschikbaar in de Categorale Opvang Slachtoffers Mensenhandel.
98
Hoeveel zwerfjongeren telt Nederland nu, en hoeveel opvangplekken hebben wij voor deze zwerfjongeren?
Het totaal aantal zwerfjongeren op een willekeurige dag wordt geschat op ruim 3 600 en over een heel jaar op bijna 8 0003. De meeste zwerfjongeren worden (tijdelijk) opgevangen bij vrienden of familie. Voor de zwerfjongeren die nergens anders terecht kunnen zijn ongeveer 365 opvangplaatsen beschikbaar. Wanneer de plekken voor begeleid wonen worden meegerekend is het totaal aantal plekken bijna 8004.
99
Hoeveel Centra voor Jeugd en Gezin (CJG) zijn er momenteel gerealiseerd? In hoeveel van deze gemeenten is ook een fysiek inlooppunt gerealiseerd?
Momenteel wordt de laatste hand gelegd aan het Inhoudelijk verslag Brede Doeluitkering Centra voor Jeugd en Gezin over het jaar 2011, waaruit onder andere blijkt hoeveel gemeenten een Centrum voor Jeugd en Gezin hebben gerealiseerd. Dit verslag zal ik uw Kamer doen toekomen bij de beantwoording van de schriftelijke vragen van de algemene commissie Jeugdzorg over het rapport van de Algemene Rekenkamer «Rapport Centra voor Jeugd en Gezin in gemeenten; een samenwerkingsproject met gemeentelijke rekenkamers» (Kamerstuk 31 839, nr. 216). Ik streef ernaar de beantwoording van deze vragen vóór 1 november aan uw Kamer te doen toekomen.
100
Wat zijn de laatste wachtlijstcijfers bij de Bureaus, de ambulante zorg, de ggz en de (semi-) residentiële jeugdzorg? Kunt u deze cijfers specificeren naar provincie en stadsregio? Zo nee, waarom niet?
Met het Interprovinciaal Overleg is afgesproken dat er één keer per jaar over de omvang van de wachtlijsten in de provinciale jeugdzorg wordt gerapporteerd. Voor het antwoord op de vraag over de wachtlijst in de ggz verwijs ik u naar mijn antwoord op vraag 102.
In de oktoberbrief die ik aan de Tweede Kamer stuur over de ontwikkeling van de wachtlijsten in de provinciale jeugdzorg is de stand per provincie opgenomen. Op totaalniveau ziet dit er als volgt uit:
|
1/7/2010 |
1/7/2011 |
1/7/2012 |
|---|---|---|
|
2 873 |
2 974 |
2 859 |
|
1/7/2010 |
1/7/2011 |
1/7/2012 |
|---|---|---|
|
1 540 |
1 583 |
1 476 |
|
1/7/2010 |
1/7/2011 |
1/7/2012 |
|---|---|---|
|
1 333 |
1 391 |
1 383 |
101
Wat is momenteel de gemiddelde doorlooptijd van aanmelding bij Bureau Jeugdzorg en aanvang van geïndiceerde zorg?
Op basis van het huidige rapportageformat voor de beleidsinformatie kan deze vraag in deze vorm niet beantwoord worden. Wel kan, op basis van het huidige rapportageformat, antwoord worden gegeven op de vraag wat de doorlooptijd is tussen instroom en vestiging 1e aanspraak(en) (vrijwillig kader) ingedeeld naar wachtperioden. In bijgevoegde tabel zijn de cijfers van het aantal aanspraken vanaf het 2e kwartaal 2011 opgenomen.
Gegeven de indeling van de tabel in wachtperioden is het niet mogelijk hieruit een gemiddelde doorlooptijd te berekenen. Dit is de reden dat onderstaande tabel in zijn volledigheid wordt weergegeven.
Vóór 2011 was er in de beleidsinformatie wel een tabel waarin de gemiddelde doorlooptijd was opgenomen. In het kader van de aanpassing van de beleidsinformatie is per 1-1-2011 deze tabel komen te vervallen.
|
2011 – 2e kwrt |
2011 – 3e kwrt |
2011 – 4e kwrt |
2012 – 1e kwrt |
2012 – 2e kwrt |
||
|---|---|---|---|---|---|---|
|
Amsterdam |
Spoedeisende zorg |
104 |
128 |
126 |
123 |
80 |
|
Doorlooptijd tot en met 4 weken |
177 |
132 |
82 |
54 |
3 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
98 |
60 |
26 |
66 |
2 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
65 |
39 |
10 |
36 |
6 |
|
|
Doorlooptijd langer dan 12 weken |
55 |
49 |
25 |
19 |
19 |
|
|
Totaal unieke jeugdigen |
499 |
408 |
269 |
298 |
110 |
|
|
Drenthe |
Spoedeisende zorg |
29 |
7 |
21 |
17 |
20 |
|
Doorlooptijd tot en met 4 weken |
10 |
12 |
12 |
23 |
7 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
15 |
10 |
20 |
23 |
12 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
32 |
19 |
26 |
32 |
20 |
|
|
Doorlooptijd langer dan 12 weken |
31 |
54 |
40 |
40 |
15 |
|
|
Totaal unieke jeugdigen |
117 |
102 |
119 |
135 |
74 |
|
|
Flevoland |
Spoedeisende zorg |
49 |
51 |
46 |
56 |
43 |
|
Doorlooptijd tot en met 4 weken |
44 |
69 |
77 |
109 |
52 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
100 |
80 |
63 |
74 |
53 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
55 |
40 |
28 |
31 |
30 |
|
|
Doorlooptijd langer dan 12 weken |
23 |
25 |
24 |
22 |
16 |
|
|
Totaal unieke jeugdigen |
271 |
265 |
238 |
292 |
194 |
|
|
Friesland |
Spoedeisende zorg |
0 |
0 |
0 |
0 |
0 |
|
Doorlooptijd tot en met 4 weken |
65 |
68 |
106 |
79 |
84 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
159 |
89 |
87 |
71 |
47 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
82 |
56 |
30 |
60 |
31 |
|
|
Doorlooptijd langer dan 12 weken |
43 |
60 |
60 |
48 |
53 |
|
|
Totaal unieke jeugdigen |
349 |
273 |
283 |
258 |
215 |
|
|
Gelderland (wijziging in registratiemethode tussen 1e en 2e kwartaal 2012 |
Spoedeisende zorg |
70 |
56 |
54 |
66 |
57 |
|
Doorlooptijd tot en met 4 weken |
346 |
308 |
266 |
263 |
205 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
264 |
183 |
197 |
195 |
103 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
233 |
198 |
163 |
234 |
57 |
|
|
Doorlooptijd langer dan 12 weken |
212 |
260 |
222 |
271 |
103 |
|
|
Totaal unieke jeugdigen |
1 125 |
1 005 |
902 |
1 029 |
525 |
|
|
Groningen |
Spoedeisende zorg |
46 |
46 |
62 |
53 |
57 |
|
Doorlooptijd tot en met 4 weken |
35 |
44 |
70 |
57 |
75 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
32 |
18 |
73 |
74 |
21 |
|
|
Doorlooptijd vanaf 8 tot en met 12 wek |
67 |
21 |
34 |
17 |
10 |
|
|
Doorlooptijd langer dan 12 weken |
38 |
85 |
116 |
26 |
35 |
|
|
Totaal unieke jeugdigen |
218 |
214 |
355 |
227 |
198 |
|
|
Haaglanden |
Spoedeisende zorg |
0 |
0 |
0 |
0 |
0 |
|
Doorlooptijd tot en met 4 weken |
81 |
67 |
93 |
81 |
90 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
139 |
133 |
125 |
151 |
134 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
182 |
138 |
122 |
124 |
86 |
|
|
Doorlooptijd langer dan 12 weken |
145 |
165 |
183 |
167 |
146 |
|
|
Totaal unieke jeugdigen |
547 |
503 |
523 |
523 |
456 |
|
|
Limburg |
Spoedeisende zorg |
41 |
24 |
51 |
46 |
40 |
|
Doorlooptijd tot en met 4 weken |
67 |
54 |
75 |
57 |
45 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
103 |
108 |
70 |
68 |
79 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
70 |
48 |
58 |
74 |
82 |
|
|
Doorlooptijd langer dan 12 weken |
154 |
95 |
69 |
95 |
79 |
|
|
Totaal unieke jeugdigen |
435 |
329 |
323 |
340 |
325 |
|
|
Noord-Brabant |
Spoedeisende zorg |
113 |
92 |
88 |
105 |
100 |
|
Doorlooptijd tot en met 4 weken |
224 |
234 |
275 |
214 |
246 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
294 |
223 |
251 |
181 |
201 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
264 |
248 |
198 |
199 |
156 |
|
|
Doorlooptijd langer dan 12 weken |
182 |
202 |
194 |
179 |
107 |
|
|
Totaal unieke jeugdigen |
1 077 |
999 |
1 006 |
878 |
810 |
|
|
Noord-Holland |
Spoedeisende zorg |
58 |
53 |
62 |
61 |
68 |
|
Doorlooptijd tot en met 4 weken |
55 |
56 |
60 |
54 |
41 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
228 |
101 |
289 |
212 |
97 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
162 |
199 |
113 |
98 |
57 |
|
|
Doorlooptijd langer dan 12 weken |
62 |
122 |
122 |
68 |
38 |
|
|
Totaal unieke jeugdigen |
565 |
531 |
646 |
493 |
301 |
|
|
Overijssel |
Spoedeisende zorg |
96 |
42 |
67 |
85 |
124 |
|
Doorlooptijd tot en met 4 weken |
65 |
64 |
99 |
96 |
92 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
55 |
64 |
56 |
66 |
66 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
50 |
64 |
35 |
49 |
38 |
|
|
Doorlooptijd langer dan 12 weken |
108 |
109 |
111 |
50 |
41 |
|
|
Totaal unieke jeugdigen |
374 |
343 |
368 |
346 |
361 |
|
|
Rotterdam |
Spoedeisende zorg |
0 |
0 |
0 |
0 |
0 |
|
Doorlooptijd tot en met 4 weken |
329 |
292 |
313 |
287 |
125 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
93 |
60 |
102 |
88 |
89 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
73 |
69 |
66 |
81 |
64 |
|
|
Doorlooptijd langer dan 12 weken |
100 |
126 |
114 |
131 |
91 |
|
|
Totaal unieke jeugdigen |
595 |
547 |
595 |
587 |
369 |
|
|
Utrecht |
Spoedeisende zorg |
0 |
0 |
0 |
0 |
0 |
|
Doorlooptijd tot en met 4 weken |
75 |
64 |
90 |
83 |
125 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
53 |
61 |
73 |
76 |
54 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
76 |
53 |
39 |
56 |
52 |
|
|
Doorlooptijd langer dan 12 weken |
140 |
123 |
142 |
134 |
103 |
|
|
Totaal unieke jeugdigen |
344 |
301 |
344 |
349 |
334 |
|
|
Zeeland |
Spoedeisende zorg |
1 |
0 |
1 |
2 |
0 |
|
Doorlooptijd tot en met 4 weken |
32 |
60 |
24 |
25 |
26 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
56 |
48 |
57 |
34 |
25 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
38 |
43 |
30 |
42 |
34 |
|
|
Doorlooptijd langer dan 12 weken |
69 |
48 |
25 |
25 |
34 |
|
|
Totaal unieke jeugdigen |
196 |
199 |
137 |
128 |
119 |
|
|
Zuid-Holland |
Spoedeisende zorg |
0 |
0 |
0 |
0 |
0 |
|
Doorlooptijd tot en met 4 weken |
51 |
71 |
91 |
74 |
76 |
|
|
Doorlooptijd vanaf 4 tot en met 8 weken |
187 |
163 |
181 |
168 |
146 |
|
|
Doorlooptijd vanaf 8 tot en met 12 weken |
237 |
172 |
107 |
167 |
102 |
|
|
Doorlooptijd langer dan 12 weken |
288 |
335 |
263 |
262 |
240 |
|
|
Totaal unieke jeugdigen |
763 |
741 |
642 |
671 |
564 |
102
Wat is momenteel de gemiddelde doorlooptijd van aanmelding binnen de jeugd-ggz en aanvang van de behandeling/begeleiding binnen de jeugd-ggz?
Volgens «ggz in tabellen 2010» , gepubliceerd in 2011, van het Trimbos Instituut bedraagt de gemiddelde doorlooptijd van aanmelding tot het eerste gesprek binnen de jeugd-ggz zes weken. De gemiddelde doorlooptijd van aanmelding tot aanvang van de behandeling/begeleiding binnen de jeugd-ggz bedraagt 18 weken.
103
Hoeveel Zorg en Advies Teams (ZAT’s) zijn er nu in het primair, voortgezet en middelbaar onderwijs?
In het voortgezet onderwijs heeft in 2011 98% van de schoollocaties een ZAT. De scholen zonder ZAT vinden dat hun schoolinterne zorg in combinatie met bilaterale samenwerkingsrelaties met externe instellingen bij de ondersteuning van leerlingen, ouders en docenten, toereikend is.
Bij het middelbaar beroepsonderwijs is het percentage ROC’s met een ZAT eveneens 98%. Bij de AOC’s en vakscholen met een mbo-afdeling, waar de ZAT-ontwikkeling later op gang is gekomen, bedragen de respectieve percentages 92% en 58%. In 2010 had respectievelijk 77% en 42% een ZAT.
In 2011 is er in het kader van de ontwikkelingen rond passend onderwijs voor gekozen geen gegevens te verzamelen voor het primair onderwijs. In 2010 rapporteerde 67% van de WSNS-verbanden over een ZAT of soortgelijk multidisciplinair casusoverleg te beschikken. Driekwart van de basisscholen (74%) heeft toegang tot een ZAT en 71% van de basisscholen beschikt over een zorgteam waarin de intern begeleider vaak samenwerkt met een schoolmaatschappelijk werker en een schoolverpleegkundige.
104
Hoeveel gemeenten hebben hoeveel bezuinigd op het (preventief) jeugdbeleid?
Het is mij niet bekend hoeveel gemeenten hoeveel bezuinigd hebben op het (preventief) jeugdbeleid.
105
Hoe ziet de verdeelsleutel eruit voor de uitkering in het gemeentefondsen van gemeenten wanneer jeugdzorg een verantwoordelijkheid is van gemeenten? Als dat nog niet bekend is, wanneer dan wel?
Op dit moment wordt door de onderzoekscombinatie SCP en Cebeon onderzoek verricht naar een verdeelmodel voor de decentralisatie-uitkering Jeugd in het Gemeentefonds. In de meicirculaire 2013 worden de bedragen per gemeente gepubliceerd.
106
Hoeveel moeten de GGD en haar verschillende afdelingen bezuinigen, en hoe gaan de GGD’S deze bezuinigingen invullen? Kunt u zowel een bedrag als een percentage aangeven?
Ik kan deze vraag niet beantwoorden. De gemeenten zijn eigenaar van de GGD’en en daarmee verantwoordelijk voor het financiële beleid en de keuzes die daarbinnen worden gemaakt. Controle vindt plaats door de gemeenteraden van de aangesloten gemeenten. Daar ga ik niet over. Het Rijk is alleen systeem verantwoordelijk.
107
Hoe kan de begrotingssystematiek zodanig worden gewijzigd dat niet alleen de kosten, maar ook de financiële baten van zorguitgaven zichtbaar worden gemaakt?
De begrotingssystematiek wordt vastgesteld door het kabinet. In het verleden zijn verschillende vormen van begrotingsbeleid gevoerd. De huidige begrotingssystematiek (het trendmatig begrotingsbeleid) is erop gericht de uitgaven te normeren (door middel van vaste uitgavenkaders voor de rijksbegroting en de collectieve uitgaven aan sociale zekerheid en zorg) en de inkomsten zoveel mogelijk te laten meebewegen met de economische ontwikkeling. Een belangrijk doel van de begrotingssystematiek is het voorkomen van overschrijdingen van de Europese normen uit het Stabiliteit- en Groeipact voor EMU-saldo en de EMU-schuld.
Het kwantificeren van de financiële baten van de zorguitgaven is geen eenvoudige opgave. Voor zover deze baten ten gunste komen van de collectieve sector zijn deze overigens al impliciet in de rijksbegroting opgenomen. Zo heeft de overheid als werkgever financieel voordeel bij een laag ziekteverzuim of een hoge arbeidsproductiviteit van ambtenaren als gevolg van goede gezondheidszorg. De meeste financiële baten van de zorg komen echter ten goede aan het individu en hebben dus geen invloed op het EMU-saldo of de EMU-schuld. Wanneer deze baten in de begrotingssystematiek tot uiting worden gebracht ontstaat mogelijk additionele uitgavenruimte die bij aanwending een opwaarts effect heeft op het EMU-saldo en de EMU-schuld. Een dergelijke aanpassing van de begrotingssystematiek brengt gezonde overheidsfinanciën niet dichterbij.
108
Hoe kan de begrotingssystematiek zodanig worden gewijzigd dat niet alleen de (korte termijn) opbrengsten van een bezuiniging, maar ook de negatieve financiële gevolgen van zo’n maatregel in beeld worden gebracht; bijvoorbeeld hogere kosten voor politie en justitie als gevolg van een eigen bijdrage op de ggz of hogere zorgkosten, en lagere arbeidsproductiviteit als gevolg van het schrappen van de aanspraak op fysiotherapie voor reumapatiënten?
De korte-termijnopbrengst van maatregelen is het directe effect van een maatregel oftewel het eerste orde-effect. De negatieve (of positieve) gevolgen van zo’n maatregel op andere beleidsterreinen of sectoren vormen het tweede orde-effect. De mate waarin dergelijke tweede orde-effecten (waaronder ook gedragseffecten) zich voor zullen doen is vaak onzeker en de budgettaire effecten zijn heel moeilijk in te schatten. Daarom wordt het uitgangspunt gehanteerd dat in de ramingen geen rekening wordt gehouden met tweede orde-effecten. Uitzondering daarop zijn de in- en uitverdieneffecten van maatregelen op de economische groei. Ook in bepaalde gevallen waarin het tweede orde-effect evident is en het budgettaire effect goed is in te schatten wordt soms een uitzondering gemaakt. Voorbeelden hiervan zijn de weglekeffecten van maatregelen op de Werkloosheidswet naar de bijstand of het effect van premie-wijzigingen op de zorgtoeslag. Overigens worden uiteindelijk alle tweede orde-effecten in de begroting verwerkt, omdat in de uitvoering knelpunten of meevallers ontstaan die in het kader van de begrotingsbesluitvorming worden geaccommodeerd.
109
Hoeveel geeft een Nederlandse burger jaarlijks uit aan geneesmiddelen in verhouding tot omliggende landen?
In vergelijking met andere West-Europese landen wordt in Nederland weinig geld aan geneesmiddelen besteed. Minder dan 10% van de totale zorguitgaven in Nederland komt voor rekening van geneesmiddelen. Gemiddeld consumeerde een Nederlander in 2010 voor € 347 aan geneesmiddelen (inclusief de levering van dure geneesmiddelen) en ligt hiermee 14% onder het West-Europees gemiddelde (€ 401). In de landen om Nederland heen, zoals België (€ 393), Duitsland (€ 487) en Frankrijk (€ 556), wordt gemiddeld 13 tot 60% meer uitgegeven aan geneesmiddelen per hoofd van de bevolking.
110
Kan de minister toelichten welke prioritering wordt gevolgd voor 2013, met name voor de artikelen 2 «Curatieve zorg», 6 «Sport en bewegen» en 8 «Tegemoetkoming specifieke kosten»?
De prioritering voor 2013 is opgenomen in de beleidsagenda en in de paragraaf «prioriteiten en beleidswijzigingen 2013» bij de betreffende artikelen. De prioritering weerspiegelt de prioriteiten van de bewindspersonen van VWS en is het resultaat van het politieke afwegingsproces.
111
Kan inzicht worden gegeven in de prestatie-indicatoren, indicatoren over doeltreffendheid van beleid en de streefwaarden die de minister wil bereiken in 2013?
De begroting van VWS is dit jaar in lijn gebracht met de vereisten van Verantwoord Begroten. Hierbij wordt de focus gelegd op de rollen en verantwoordelijkheden die de minister heeft ten aanzien van een bepaald beleidsterrein en met welke (financiële) instrumenten de minister invulling geeft aan die rol. Er worden vier rollen onderscheiden: stimuleren, regisseren, financieren en uitvoeren van beleid. De koppeling van de doelstellingen van beleid, de rol en verantwoordelijkheid van de minister en de instrumenten die worden ingezet om de doelstellingen te realiseren geven aan op welke resultaten de minister daadwerkelijk aanspreekbaar is.
De minister van VWS vervult ten aanzien van grote delen van de zorg de rol van regisseur of financier. De minister is verantwoordelijk voor de werking van het zorgstelsel, terwijl de uitvoering in handen is van veelal private partijen in het veld. Het gebruik van indicatoren sluit daar minder goed bij aan, omdat de relatie tussen het gevoerde beleid en de beoogde maatschappelijke effecten een indirecte is. De minister voert immers niet zelf uit. Daarom is in de begroting van VWS veelal gekozen voor kengetallen. Kengetallen geven relevante informatie over het beleidsterrein, maar kennen geen streefwaarde.
Bijvoorbeeld: de minister ondersteunt topsport met als doel bij de top 10 van best presterende landen te behoren, maar heeft geen directe invloed op het aantal behaalde medailles op de Olympische Spelen. De medaillespiegel is daarom geen indicator voor het succes van het topsportbeleid, maar wel een relevant kengetal dat iets zegt over de ontwikkelingen binnen de topsport.
Onder «Verantwoord Begroten» is het gebruik van indicatoren en kengetallen beperkter dan voorheen gebruikelijk was. In plaats daarvan is meer aandacht voor beleidsevaluaties en -doorlichtingen. Deze geven doorgaans een beter beeld van de effectiviteit van beleid. Goede indicatoren die relevante informatie verschaffen, uit betrouwbare bron afkomstig zijn en regelmatig beschikbaar komen blijken niet voor alle beleidsterreinen voorhanden te zijn.
112
Kan de minister aangeven op welke onderdelen van haar beleidsterrein Europa een rol speelt, en welke inzet zij daar het komende jaar op zal plegen?
Hieronder volgt een overzicht van lopende VWS EU dossiers:
Medische producten
– Voorstel voor een verordening klinisch geneesmiddelenonderzoek
– Voorstel voor verordeningen voor medische hulpmiddelen en in-vitrodiagnostiek (en hiermee samenhangend de toekomstige introductie van een Europees registratiesysteem met daaraan gekoppeld een uniforme barcodering)
– Uitvoering van het actieplan van de Europese Commissie (van de voormalige commissaris Dalli)
– Voorstel voor een richtlijn over transparantie van prijzen en vergoedingen
Voedselveiligheid
– Voorstel Parnuts (voeding voor bijzonder gebruik: bijvoorbeeld voor medische doeleinden of kindervoeding)
Productveiligheid
pakket van voorstellen betreffende het versterken van markttoezicht en de buitengrenscontrole van non-food en non-feedproducten
Onderzoek en Innovatie
– Innovatie Unie: KP7 en Horizon 2020 (KP8)
– Health for Growth
Overige actuele dossiers
– Het besluit grensoverschrijdende gezondheidsbedreigingen (onder andere infectieziekten)
– Voorstel voor een herziening van de richtlijn erkenning beroepskwalificaties
– Voorstel voor een herziening van de tabaksproductenrichtlijn
– Antibioticaresistentie (terugdringen gebruik nieuwe antibiotica, terugdringen humaan en veterinair gebruik, ontwikkelen nieuwe antibiotica)
– Op de terreinen Jeugd en Sport is geen Europese regelgeving van toepassing
– Actuele onderwerpen bij sport zijn match-fixing, anti-doping (herziening van de WADA-code) en de bijdrage die sport kan leveren aan economische groei en werkgelegenheid
Door middel van BNC fiches en geannoteerde agenda’s voor EU raden wordt uw Kamer door het kabinet over de ontwikkelingen en de inzet van het kabinet op deze dossiers geïnformeerd.
113
Kan de minister toelichten of er meer amendeerruimte is dan de beperkte ruimte die is aangegeven? Zo ja, welke extra ruimte is er nog? En zo nee, hoe kunt u dat verklaren?
Zie het antwoord op vraag 94.
114
Kan de minister de kwalitatieve beschrijving van de niet-juridisch verplichte uitgaven geven zoals dat is afgesproken?
Zie het antwoord op vraag 94.
115
Waarom heeft de minister niet voor alle onderwerpen van VWS om de zeven jaar beleidsdoorlichtingen voorzien, zoals dat is overeengekomen met de Kamer?
Zie het antwoord op vraag 88.
116
Is de minister bereid per beleidsdoorlichting de Kamer te informeren over de opzet en inhoud ervan, voordat de doorlichting van start gaat?
Zie het antwoord op vraag 89.
117
Kan de minister aangeven in hoeverre zij kan worden afgerekend op de in de begroting genoemde rollen, doelen en verantwoordelijkheden?
Zie het antwoord op vraag 111.
118
Hoe wordt de opvang voor tienermoeders bekostigd? Hoe groot is de post voor de opvang van tienermoeders? Hoe vervult de minister een coördinerende functie als het gaat om opvang van en activiteiten voor tienerouders?
De opvang van tienermoeders valt onder de vrouwenopvang en valt daarmee primair onder de verantwoordelijkheid van de centrumgemeenten voor vrouwenopvang. De centrumgemeenten krijgen voor de vrouwenopvang een decentralisatie-uitkering. Hoeveel hiervan wordt gebruikt voor de opvang van tienermoeders, is niet bekend. Verder kan de hulp en opvang voor tienermoeders ook via andere kanalen worden bekostigd. Hierbij kan worden gedacht aan maatschappelijke opvang, Jeugdzorg en AWBZ. Ook daarvan is niet bekend hoeveel geld aan opvang van tienermoeders wordt besteed.
Er wordt voorts voor het tienermoederopvanghuis van Siriz in Gouda tot en met 2014 jaarlijks een extra bedrag van € 229 000 toegevoegd aan de decentralisatie-uitkering voor Gouda. Vanaf 2015 moet het nieuwe stelsel voor vrouwenopvang in werking treden, waarbij speciale aandacht is voor de opvang van tienermoeders, inclusief de extra bekostiging van Gouda voor het tienermoederopvanghuis in Gouda. Er wordt momenteel gekeken hoe de opvang voor tienermoeders kan worden ondergebracht in het opvangstelsel, conform de brief van de staatssecretaris van VWS van 14 december 2011 (Kamerstuk 28 345, nr. 117). De uitwerking hiervan is onderdeel van het project Aanpak Geweld in Huiselijke Kring van VNG, Federatie Opvang en VWS.
119
Op welke wijze is er door de minister het afgelopen jaar actief beleid gevoerd om een gelijk speelveld te creëren tussen eerstelijns zorgaanbieders en zorgverzekeraars als het gaat om de contractering van zorg?
De Nederlandse Zorgautoriteit ziet als marktmeester toe op de ontwikkeling van de machtsverhouding tussen eerstelijns zorgaanbieders en verzekeraars.
De NZa kan indien nodig actief optreden om evenwichtige machtsverhoudingen te garanderen.
Verder is het aan verzekeraars en zorgaanbieders onderling om zich bezig te houden met de contractering. Eén van de verwachtingen die bij sommige eerstelijns zorgaanbieders leeft, is dat er een individueel aanbod zou moeten zijn tussen elke individuele zorgaanbieder en elke verzekeraar. Dat hoeft niet. Verzekeraars moeten een realistisch bod doen en zij moeten voldoen aan hun zorgplicht. Ook mag van verzekeraars worden verwacht dat zij verschil maken als een zorgaanbieder een ander pakket aan service en/of kwaliteit en/of behandeluitkomsten kan bieden. We zien ook in de praktijk dat er een verscheidenheid aan prijs- en prestatieafspraken ontstaat. Maar dit betekent nog niet dat er een recht is op een contract. Wel ben ik van mening dat verzekeraars bij de inkoop van zorg meer over de sectoren heen kunnen kijken. De inkoop van zorg in de tweede lijn heeft direct effecten op de ontwikkelingen in de eerste lijn. Het is voor verzekeraars daarom raadzaam om de inkoop van deze sectoren in samenhang te bezien. Geschillen over contractering kunnen worden voorgelegd aan de burgerlijke rechter.
Er is voor mij uitsluitend een rol als het bovenstaande systeem geen zorg kan dragen voor evenwichtige marktverhoudingen. Slechts in specifieke situaties treed ik actief op.
In het afgelopen jaar heb ik een paar maatregelen genomen om ervoor te zorgen dat de verhoudingen tussen zorgaanbieders en verzekeraars gelijkwaardig zijn, zodat de eerstelijnszorg optimaal kan functioneren.
Hierbij denk ik onder andere aan het afschaffen van de macronacalculatie en het stapsgewijze afbouwen van overige ex postcompensatie binnen de risicoverevening. Hierdoor gaan verzekeraars meer risico lopen, en komt er een gelijk risico voor eerste en tweedelijnszorg, zodat verzekeraars gestimuleerd worden (goedkopere) zorg in de eerste lijn in te kopen.
Ook heeft de Nederlandse Mededingingsautoriteit (NMa) voorlichting gegeven aan huisartsen over wat wel en wat niet mag. Ik zal er alles aan doen om dit komend jaar voort te zetten om te voorkomen dat gewenste acties niet van de grond komen of stokken. Activiteiten die gericht zijn op verbetering van kwaliteit en service aan de patiënt mogen ook van de NMa.
Een andere actie die ik heb ondernomen is dat ik heb besloten om meer financiële ruimte te creëren om substitutie van tweede naar eerste lijn te accommoderen.
120
Hoe zijn de afspraken die tot stand zijn gekomen in het convenant ggz terug te vinden in de begroting?
De financiële afspraken van het bestuurlijk akkoord toekomst ggz zijn terug te vinden in tabel 19 op pagina 199 van de begroting van VWS. In deze tabel is onder andere de volgende regel opgenomen:
|
2011 |
2012 |
2013 |
2014 |
|
|---|---|---|---|---|
|
Stand BA ggz |
4 258,3 |
4 028,9 |
4 129,5 |
4 232,8 |
Deze stand is rechtstreeks terug te vinden in het bestuurlijk akkoord.
Uit deze stand is terug te rekenen dat in 2013 en 2014 sprake is van 2,5% groei (toename in 2013 is € 100,6 mln. = 2,5%).
121
Hoeveel middelen worden er uitgetrokken voor suïcidepreventie? Waaraan worden deze middelen besteed?
Voor suïcidepreventie wordt jaarlijks ruim € 1 mln. structureel uitgetrokken. Deze middelen worden besteed aan subsidies voor de Stichting 113online en de Stichting Ex6, organisaties die hulp bieden aan personen met suïcidale gedachten en mensen die eerder een poging hebben ondernomen.
122
Herinnert u zich de toezegging van de staatssecretaris van V&J, gedaan tijdens het Algemeen Overleg van 19 april 2012, dat hij met de staatssecretaris van VWS in overleg zou treden over de vormgeving en de structurele financiering van adoptiespecifieke nazorg? Wat is de huidige stand van zaken van dat overleg?
Ja. Dit overleg heeft vlak na het Algemeen Overleg van 19 april 2012 plaatsgevonden. In dit overleg heb ik aangegeven na te zullen gaan welke vormgeving en financiering van adoptiespecifieke nazorg gewenst is.
Gezien de koers om alle zorg voor jeugdigen onder gemeentelijke verantwoordelijkheid te brengen, zodat sturing op goede integrale zorg in één hand ligt, ligt het voor de hand om die optie ook voor adoptiespecifieke nazorg te verkennen. Ik doe dat vanzelfsprekend met de VNG en relevante experts. Uiteraard zal ik uw Kamer over de uitkomsten van deze verkenning informeren.
123
Is de informatie waar dat het ministerie van VWS inmiddels contact heeft gehad met de Stichting Adoptievoorzieningen (SAV), dat de door deze stichting voorgestelde projectplannen veelbelovend zijn, maar dat er toch geen geld voor beschikbaar wordt gesteld? Kan de achtergrond hiervan worden toegelicht? Wilt u alsnog structureel geld hiervoor beschikbaar stellen, mede gelet op de conclusies uit de brief van de Inspectie Jeugdzorg van 3 november 2011 en de beleidsdoorlichting?
De Inspectie Jeugdzorg constateert dat het zicht op het kind in het gezin onvoldoende is gewaarborgd en doet de aanbeveling om de adoptienazorg een vast onderdeel te laten uitmaken van de adoptieprocedure. In een overleg tussen VWS en de Stichting Adoptievoorzieningen (SAV), gaf de SAV aan mogelijkheden te zien dit in te vullen op een wijze waarbij geringe additionele financiële middelen benodigd zijn. VWS heeft de SAV gevraagd haar idee daarover kort op papier te zetten. De SAV heeft dit gedaan, waarbij bleek dat de additionele kosten circa
€ 260 000 per jaar bedroegen. Vanuit VWS is aangegeven dat dit een fors bedrag is; de totale subsidie voor adoptienazorg aan de SAV bedraagt jaarlijks circa
€ 730 000. VWS onderzoekt daarom of er andere mogelijkheden zijn om invulling te geven aan de aanbeveling van de Inspectie Jeugdzorg zonder dat er forse extra uitgaven voor nodig zijn.
124
Bij brief van 9 juli 2012 constateert de minister dat er in Nederland – ondanks enkele initiatieven van met name de ziekenhuissector – nog onvoldoende gebruik gemaakt wordt van uniforme barcodering. Kunt u een inschatting geven van de mogelijke besparingen wanneer de uniforme barcodering zorgsectorbreed wordt geïmplementeerd? Ziet u mogelijkheden om – in aanvulling op Europese en internationale ontwikkeling – de implementatie van een uniform barcoderingssysteem te versnellen? Welke rol ziet u daarbij voor zichzelf weggelegd, naast de rol van de zorgsector?
Met de invoering van een uniforme barcodering zullen er verbeteringen optreden ten aanzien van onder andere de patiëntveiligheid, de traceerbaarheid, het voorraadbeheer, de logistiek en het bestrijden van vervalste medische producten. Daardoor is het aannemelijk dat het invoeren van een uniforme barcodering besparingen met zich mee zal brengen. Ziekenhuizen, apothekers en de farmaceutische- en medische hulpmiddelen industrie moeten daarvoor uiteraard wel eerst investeren in systemen, (rand)apparatuur en invoeringskosten om het coderingssysteem te implementeren. Er zijn meerdere internationaal aanvaarde coderingssystemen, fabrikanten zijn in beginsel vrij om te kiezen uit deze systemen. Omdat er nog geen duidelijkheid is over welke codering er ingevoerd zal worden kan ik nog geen uitspraken doen over de mogelijke besparingen.
De doelmatigheidswinst zit voornamelijk in de besparingen op de administratieve lasten en het voorkomen van verlies van inkomsten (bijvoorbeeld doordat de voorraad over de datum is). Zoals ik eerder in de brief (Kamerstuk 29 477, nr. 197) aan de Tweede Kamer over dit onderwerp heb aangegeven, vind ik het belangrijk dat we anticiperen op Europese – en mondiale ontwikkelingen en regelgeving op dit terrein. De implementatie van een coderingssysteem vereist een gezamenlijke, internationale en coherente aanpak. Eerder heb ik de verschillende partijen in het veld dringend opgeroepen om voortvarend met uniforme barcodering aan de slag te gaan. De overheid schept daarbij de juiste randvoorwaarden en zal waar mogelijk een stimulerende rol vervullen.
125
Kan de minister de budgetflexibiliteit van artikel 6 «Sport en bewegen» (14%) in kwalitatieve zin beschrijven? Heeft u voor dit deel van artikel 6 al beleidsvoornemens? Zo ja, welke?
Zie het antwoord op vraag 94.
126
Kunt u aangeven welk deel van de uitgaven aan zorgopleidingen wordt toegerekend aan het Budgettair Kader Zorg (BKZ)? Kunt u aangeven of in deze toerekening aan het BKZ de afgelopen jaren wijzigingen zijn doorgevoerd?
De totale uitgaven aan zorgopleidingen bedragen structureel € 1 410 mln. Van deze uitgaven wordt € 1 274 mln. (circa 90 %) toegerekend aan het Budgettair Kader Zorg (BKZ). De uitgaven aan zorgopleidingen toegerekend aan het BKZ zijn deels premiegefinancierd (€ 1 073 mln.) en deels begrotingsgefinancierd (€ 197 mln.). Een bedrag van € 136 mln. wordt via de VWS- begroting aan zorgopleidingen uitgegeven.
De afgelopen jaren zijn er twee wijzigingen geweest. De opleiding tot huisarts is in 2011 van de begroting van VWS naar het BKZ overgeheveld en het fonds ziekenhuisopleidingen is vanaf de start in 2011 meteen aan het BKZ toegevoegd.
Daarnaast worden met ingang van 2013 de zorgopleidingen 1e en 2e tranche – met uitzondering van de publieke gezondheidszorg opleidingen – en de huisartsenopleiding via beschikbaarheidsbijdragen gefinancierd. Om dat mogelijk te maken wordt de raming van het begrotingsgefinancierd BKZ verlaagd en de raming van het premiegefinancierd BKZ overeenkomstig verhoogd.
127
Kunt u aangeven wel deel van de uitgaven aan zorgopleidingen wordt toegerekend aan het BKZ? Kunt u aangeven of in deze toerekening aan het BKZ de afgelopen jaren wijzigingen zijn doorgevoerd?
Zie het antwoord op vraag 126.
128
Welke mogelijkheden zijn er om preventie onder BKZ-uitgaven te laten vallen?
Er zitten al veel preventieve interventies in het BKZ (bijvoorbeeld stoppen met roken; ook worden alle zorgverleners geacht preventieve zorg/ advies te verlenen/ geven. Denk hierbij aan de huisarts, de verloskundige, de tandarts en de fysiotherapeut. Het is mogelijk om meer preventie onder het BKZ te laten vallen. Voorwaarde hierbij is dat het noodzakelijke, kosteneffectieve en uitvoerbare preventieve interventies zijn. Daarbij zijn veel vragen te stellen. Bijvoorbeeld wat behoort tot het zorgdomein en wat niet? Hierbij kan bijvoorbeeld gedacht worden aan voeding. Eten is onderdeel in de preventie tegen ziekten, maar het is de vraag of dit dan ook als zorg moet worden gezien.
129
Hoeveel werd er in 2010 en 2011 aan hoeveel personen uitgekeerd op basis van de Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg)? Hoeveel zal er in 2013, 2014 en 2015 worden uitgekeerd?
In 2010 werd de tegemoetkoming over 2009 uitbetaald. Een substantieel aantal rekeningnummers van rechthebbenden was toen (nog) niet bekend, waardoor in 2010 een bedrag van € 487 mln. is uitgekeerd. In 2011 en 2012 is dit bedrag aan uitbetaalde tegemoetkomingen over 2009 opgelopen tot € 590 mln. In totaal ontvingen ruim 2,1 mln. personen een tegemoetkoming over 2009.
Over het tegemoetkomingsjaar 2010 (uitbetaald vanaf 2011) ontvangen circa 2,3 mln. personen een tegemoetkoming. Hiervan is € 593 mln. uitbetaald in 2011 en dit bedrag zal uiteindelijk op kunnen lopen tot ruim € 630 mln.
Aangezien er momenteel nog steeds betalingen worden verricht over deze tegemoetkomingsjaren, kan het definitieve bedrag nog niet precies worden vastgesteld.
In 2013 wordt de uitbetaling gedaan over vier tegemoetkomingsjaren: de restanten van 2009, 2010, 2011 en 2012. Omdat de Wtcg wordt afgeleid van zorggebruik is het bedrag pas definitief vast te stellen als het zorggebruik van 2012 duidelijk wordt. We moeten ons dus baseren op een raming. Vooralsnog is de volgende raming in de begroting opgenomen: in 2013 € 375 mln., in 2014 € 356 mln. en in 2015 € 364 mln.
130
Hoe kan de AWBZ-premie aan de inkomstenkant kostendekkend worden gemaakt, zodat het exploitatietekort in het AFBZ vermindert, of in ieder geval niet verder oploopt?
De inkomsten van het fonds kunnen verhoogd worden door de premie voor de AWBZ te verhogen. Om de AWBZ-premie lastendekkend te krijgen in 2013 dient deze te worden verhoogd met 1,5 procentpunt tot 14,15%.
Een dergelijke premiestijging heeft natuurlijk forse inkomensgevolgen en verbetert ook het EMU-saldo.
Als wordt besloten tot een verhoging van de AWBZ-premie met 1,5% en een verlaging van het belastingtarief in de 1e en 2e schijf met 1,5% dan wordt de AWBZ-premie lastendekkend zonder inkomensgevolgen en zonder gevolgen voor het EMU-saldo.
131
Op welke wijze verantwoorden zorgverzekeraars en zorgkantoren de BKZ-uitgaven aan het ministerie van VWS?
De financiële informatie voor de bepaling van de uitgaven onder het BKZ komt tot stand door een getrapte levering. Het College voor Zorgverzekeringen (CVZ) en de Nederlandse Zorgautoriteit (NZa) verzamelen de informatie bij verzekeraars en instellingen en leveren deze geaggregeerd bij VWS aan.
CVZ
Voor de AWBZ is de financiële informatie gebaseerd op de cijfers van het Centraal Administratiekantoor (CAK) en de zorgkantoren. De financieringscijfers van het CVZ over de AWBZ hebben evenals voorgaande jaren betrekking op de bevoorschotting door het CAK. Een klein deel van de cijfers is gebaseerd op de rapportages van de zorgkantoren en subsidies die het CVZ verstrekt.
Voor de Zvw is deze informatie voornamelijk gebaseerd op de gegevens van de zorgverzekeraars. Dit betreft de door de zorgverzekeraars ontvangen en geaccepteerde schade met daarbij een raming van de nog te verwachte schade. Een klein deel van de CVZ-gegevens betreft de beschikbaarheidsbijdragen aan instellingen.
NZa
De NZa ontvangt van de gebudgetteerde instellingen de budgetafspraken en budgetrealisatie. Dit geldt voor het RIVM, de AWBZ-instellingen die zorg in natura leveren en de van oudsher gebudgetteerde ggz-instellingen. Daarnaast worden de budgetgegevens van het A-segment bij de ziekenhuizen betrokken.
132
Er wordt aangegeven dat zonder nadere maatregelen de zorguitgaven in de periode 2012–2017 naar verwachting met 18 miljard euro stijgen: van ruim 64 miljard tot 82 miljard. In de CPB publicatie Keuzes in Kaart werd uitgegaan van een stijging van 11 miljard euro zonder nadere maatregelen. Kan het verschil tussen beide bedragen worden toegelicht?
Het bedrag van 18 miljard euro heeft betrekking op de nominale stijging van de zorguitgaven. Zowel de verwachte toename van het zorggebruik als de stijging van de prijzen in de zorg zijn in dit bedrag verwerkt.
Het bedrag van 11 miljard euro heeft daarentegen betrekking op de reële – voor inflatie gecorrigeerde – stijging van de zorguitgaven. Het verschil tussen het bedrag van 18 miljard euro en het bedrag van 11 miljard euro wordt volledig veroorzaakt door deze inflatiecorrectie.
133
Er wordt aangegeven dat we door goede zorg langer kunnen werken en dat de arbeidsproductiviteit stijgt. Hoeveel extra arbeidsjaren en arbeidsproductiviteit levert een investering van 1 miljard euro in goede zorg op?
Er is geen cijfer te plakken op hoeveel extra arbeidsjaren en arbeidsproductiviteit een investering van 1 miljard euro in goede zorg oplevert. Dit is teveel afhankelijk van de situatie. Voor een uitgebreide uiteenzetting van bekende data betreffende arbeid en zorg verwijs ik u naar hoofdstuk 3 van het deelrapport «Maatschappelijke baten» van de Volksgezondheid Toekomst Verkenning 2010 van het RIVM (RIVM-rapportnummer 270 061 009, ISBN: 978 9078 12 237 1).
134
Hoeveel gevallen van suïcide en tentamen suïcide zijn er de afgelopen vijf jaar in Nederland geweest?
In de jaren 2007 tot en met 2011 hebben in Nederland de volgende absolute aantallen suïcides plaatsgevonden:
2007: 1 353
2008: 1 435
2009: 1 524
2010: 1 600
2011: 1 647
Het aantal geregistreerde suïcidepogingen in Nederland in de jaren 2006 tot en met 2010 die leiden tot een ziekenhuisopname bedraagt gemiddeld 9 400. Daarnaast zijn er gemiddeld 15 000 SEH-behandelingen per jaar (bron: Jaarrapportage Vermindering Suïcidaliteit 2011). De gemiddelde aantallen suïcidepogingen over de meest recente vijfjaarsperiode (2007 tot en met 2011) zijn op dit moment nog niet bekend.
135
Een doorsnee gezin betaalt meer dan 11 000 euro per jaar aan collectief verzekerde zorg. Hoeveel betaalt een doorsnee gezin aan aanvullende zorgverzekeringen? Hoeveel betaalt een doorsnee gezin aan eigen betalingen?
De aanvullende verzekeringen zijn moeilijk te vergelijken, omdat de verzekeraars over de inhoud van de aanvullende verzekeringen gaan en de verzekeringen daarom fors kunnen verschillen. Het beeld is dat de gemiddelde premie van beperkte aanvullende verzekeringen ongeveer € 110 per jaar bedraagt. De premie van uitgebreide aanvullende verzekeringen ligt op ongeveer € 770 per jaar. Daarnaast betaalt een doorsnee gezin in 2013 gemiddeld € 200 per volwassene aan eigen betalingen voor de Zvw. Dat is € 15 minder ten opzichte van de begroting als gevolg van het vervallen van de eigen bijdrage voor de tweedelijns ggz en de eigen bijdrage voor de ligdagen in een ziekenhuis.
136
Hoeveel mensen zijn aanvullend verzekerd? Is er sprake van een dalende of een stijgende trend? Zijn er grote verschillen tussen inkomensgroepen of leeftijdsgroepen?
Er is sprake van een dalende tendens. Had in 2006 93% van alle verzekerden een aanvullende verzekering afgesloten, in 2012 was dat 88%. Bij de mensen die collectief verzekerd waren was de daling minder sterk dan bij de individueel verzekerden. Het is bekend dat ouderen sterker geneigd zijn een aanvullende verzekering af te sluiten dan jongeren maar detailinformatie over hun aandeel in de dalende trend is niet beschikbaar. Het geven van algemene informatie over de ontwikkeling van de aanvullende verzekeringen is lastig omdat het niet om een homogeen product gaat. De aanvullende polissen variëren van enkelvoudige verzekeringen met een bescheiden vergoeding voor tandzorgkosten tot uitgebreide polissen met (ruime) vergoedingen voor vele vormen van aanvullende zorg met inbegrip van alternatieve zorg. Uitgebreidere informatie over de aanvullende verzekeringen is te vinden in de zorgthermometer 2012 van Vektis. http://www.vektis.nl/downloads/Publicaties/2012/Zorgthermometer%20-%20Verzekerden%20in%20beweging/#/22/zoomed
137
Op basis van welke onderzoeken is de verwachting gebaseerd dat in 2 040 de zorguitgaven zijn gestegen tot bijna de helft van het gezinsinkomen?
Deze verwachting is gebaseerd op de policy brief «Trends in gezondheid en zorg» van het Centraal Planbureau (CPB). Hierin worden vier scenario’s beschreven voor de zorg. Het CPB beschrijft in het scenario «Betere zorg» wat er gebeurt indien de zorguitgaven net zo blijven stijgen als in de afgelopen tien jaar. In dat scenario stijgen de zorguitgaven tot bijna de helft van het gezinsinkomen.
138
Hoeveel betalen de volgende inkomens bij ongewijzigd beleid aan zorg? Wat is het percentage van het inkomen in 2012, 2013 en 2040?
– Minimum
– Modaal
– 70 000
– 100 000
– 225 000
– 1 000 000
Welk percentage van het inkomen in 2012, 2013 en 2040?
In onderstaande tabel is voor de hierboven gevraagde inkomens en jaren aangegeven wat totaal aan zorg wordt uitgegeven (inkomensafhankelijke bijdrage, premie Zvw gemiddelde eigen risico en zorgtoeslag, de AWBZ-premie onder aftrek van het aandeel van de heffingskorting dat betrekking heeft op de AWBZ. Een deel van de zorguitgaven wordt uit belastingen betaald (o.a. rijksbijdrage Zvw & AWBZ, BIKK, Zorgtoeslag, deel van het Opleidingsfonds, WMO, Wtcg en BES). Verondersteld is dat deze kosten gefinancierd worden uit de directe (60%) en indirecte belasting (40%). Bijgevoegde berekening is conform de berekening bij de VWS-begroting 2012 gestelde soortgelijke vraag. Bij de gepresenteerde getallen moet in ogenschouw worden genomen dat de uitgaven aan zorg als percentage van het inkomen weliswaar afloopt met het oplopen van het inkomen, maar dat de belastingen navenant oplopen.
|
Bruto inkomen |
minimum |
modaal |
70 000 |
100 000 |
225 000 |
1 000 000 |
|---|---|---|---|---|---|---|
|
Inkomensafhankelijke bijdrage |
1 317 |
2 272 |
3 555 |
3 555 |
3 555 |
3 555 |
|
Nominale premie |
1 253 |
1 253 |
1 253 |
1 253 |
1 253 |
1 253 |
|
Gemiddeld eigen risico |
133 |
133 |
133 |
133 |
133 |
133 |
|
Zorgtoeslag |
838 |
66 |
0 |
0 |
0 |
0 |
|
Netto premie |
548 |
1 320 |
1 386 |
1 386 |
1 386 |
1 386 |
|
Premie AWBZ |
2 413 |
4 114 |
4 114 |
4 114 |
4 114 |
4 114 |
|
minus aandeel heffingskorting |
-1283 |
-1338 |
-1 309 |
-1 309 |
-1 309 |
-1 309 |
|
netto |
1 130 |
2 777 |
2 805 |
2 805 |
2 805 |
2 805 |
|
Directe belasting |
536 |
926 |
1 908 |
2 676 |
5 877 |
25 726 |
|
Indirecte belasting |
356 |
519 |
957 |
1 285 |
2 651 |
11 120 |
|
Totaal inclusief IAB |
3 888 |
7 814 |
10 611 |
11 707 |
16 274 |
44 591 |
|
Als percentage inkomen |
21% |
24% |
15% |
12% |
7% |
4% |
|
Bruto inkomen |
minimum |
modaal |
70 000 |
100 000 |
225 000 |
1 000 000 |
|---|---|---|---|---|---|---|
|
Inkomensafhankelijke bijdrage |
1 463 |
2 536 |
3 941 |
3 941 |
3 941 |
3 941 |
|
Nominale premie |
1 273 |
1 273 |
1 273 |
1 273 |
1 273 |
1 273 |
|
Gemiddeld eigen risico |
186 |
186 |
186 |
186 |
186 |
186 |
|
Zorgtoeslag |
1 095 |
0 |
0 |
0 |
0 |
0 |
|
Netto premie |
364 |
1 459 |
1 459 |
1 459 |
1 459 |
1 459 |
|
Premie AWBZ |
2 387 |
4 140 |
4 220 |
4 220 |
4 220 |
4 220 |
|
minus aandeel heffingskorting |
-1264 |
-1273 |
-906 |
-872 |
-872 |
-872 |
|
netto |
1 123 |
2 867 |
3 315 |
3 348 |
3 348 |
3 348 |
|
Directe belasting |
453 |
785 |
1 611 |
2 294 |
5 140 |
22 783 |
|
Indirecte belasting |
320 |
467 |
840 |
1 125 |
2 320 |
9 730 |
|
Totaal inclusief IAB |
3 722 |
8 115 |
11 166 |
12 167 |
16 208 |
41 261 |
|
Als percentage inkomen |
19% |
24% |
16% |
12% |
7% |
4% |
In onderstaande tabel is een raming gegeven voor het jaar 2040. Hierbij is verondersteld dat zich geen wijzigingen voordoen in de financiering. Verondersteld is dat de uitgaven in de periode 2013 – 2 040 met 4,6% per jaar toenemen en het inkomen over dezelfde periode met 1,7% (CPB trendanalyse zorg 2011).
|
Bruto inkomen |
minimum |
modaal |
110 348 |
157 640 |
354 689 |
1 576 397 |
|---|---|---|---|---|---|---|
|
Inkomensafhankelijke bijdrage |
4 926 |
8 542 |
13 273 |
13 273 |
13 273 |
13 273 |
|
Netto premie |
1 226 |
4 914 |
4 914 |
4 914 |
4 914 |
4 914 |
|
Premie AWBZ |
3 782 |
9 655 |
11 163 |
11 276 |
11 276 |
11 276 |
|
Directe belasting |
1 525 |
2 645 |
5 425 |
7 725 |
17 309 |
76 729 |
|
Indirecte belasting |
1 077 |
1 572 |
2 828 |
3 787 |
7 813 |
32 769 |
|
Totaal inclusief IAB |
12 536 |
27 329 |
37 604 |
40 977 |
54 586 |
138 962 |
|
Als percentage inkomen |
42% |
51% |
34% |
26% |
15% |
9% |
139
Hoeveel betalen minimuminkomens bij ongewijzigd beleid aan zorg? Wat is het percentage van het inkomen in 2012, 2013 en 2040?
Zie het antwoord op vraag 138.
140
Hoeveel betalen inkomens van 70 000 euro bij ongewijzigd beleid aan zorg? Wat is het percentage van het inkomen (voor inflatie gecorrigeerd) in 2012, 2013 en 2040?
Zie het antwoord op vraag 138.
141
Hoeveel betalen inkomens van 100 000 euro bij ongewijzigd beleid aan zorg? Wat is het percentage van het inkomen (voor inflatie gecorrigeerd) in 2012, 2013 en 2040?
Zie het antwoord op vraag 138.
142
Hoeveel betalen inkomens van 225 000 euro bij ongewijzigd beleid aan zorg? Wat is het percentage van het inkomen (voor inflatie gecorrigeerd) in 2012, 2013 en 2040?
Zie het antwoord op vraag 138.
143
Hoeveel betalen inkomens van 1 000 000 euro bij ongewijzigd beleid aan zorg? Wat is het percentage van het inkomen (voor inflatie gecorrigeerd) in 2012, 2013 en 2040?
Zie het antwoord op vraag 138.
144
Hoeveel bedden in de ggz zijn er sinds het aantreden van het kabinet Rutte- verdwenen, uitgesplitst naar intensief beschermd wonen (IBW)-bedden, klinische bedden, crisisbedden, bedden in de verslavingszorg, bedden in de vrouwenopvang en bedden in de kinder- en jeugd-ggz zijn er geschrapt?
Het Kabinet-Rutte-Verhagen is eind 2010 aangevangen. Vanaf dat moment (het jaar 2011) zijn er nog geen landelijke cijfers beschikbaar en is het nog niet mogelijk te bezien hoeveel bedden er geschrapt zijn. Op dit moment werkt VWS samen met veldpartijen aan een nulmeting die inzicht geeft in de functioneel in gebruik zijnde beddencapaciteit.
145
Wanneer zullen de concrete kosten en baten van ambulantisering in kaart zijn gebracht met betrokken partijen?
In het Bestuurlijk Akkoord ggz is afgesproken dat er eerst een nulmeting voor de gehele sector wordt uitgevoerd die inzicht geeft in de functioneel in gebruik zijnde beddencapaciteit. Om te komen tot een adequate afbouw is een transitie noodzakelijk (tempo, aantallen, randvoorwaarden). Partijen willen eind 2012 inzicht hebben in dit proces en zullen op basis daarvan een weloverwogen en onderbouwd besluit nemen hoe om te gaan met het tempo van afbouw, welke bedden wel of niet kunnen worden afgebouwd en de randvoorwaardelijke sfeer hieromtrent. Ook de kosten en de baten van ambulantisering zullen, gezamenlijk met partijen, in kaart worden gebracht. Het streven is om dit eind 2013 gereed te hebben.
146
Hoeveel % van het BBP besteden West-Europese en Noord-Europese landen aan de gezondheidszorg?
De OESO verzamelt ten behoeve van internationale vergelijkingen gegevens over gezondheid en zorg in haar lidstaten. Deze worden ingedeeld volgens het System of Health Accounts (SHA) dat uitgaat van zorgfuncties. Op Luxemburg na hebben de meest recente gegevens betrekking op 2010.
Ondanks het feit dat alle landen de SHA als uitgangspunt nemen, is het maken van een internationale vergelijking toch nog heel erg lastig. Dit komt door verschillen in de omvang van het pakket, verschillen in bekostiging en verschillende registratiesystemen.
Om cijfers internationaal te kunnen vergelijken wordt vaak de maat «uitgaven aan gezondheidszorg als % BBP» genomen. Toepassing van deze maat op West-Europese en Noord-Europese landen levert onderstaande tabel op. Nederland staat bovenaan, maar het verschil met nummer 6 (Oostenrijk) is slechts 1%.
|
Uitgaven gezondheidszorg als %BBP in 2010 |
|
|---|---|
|
Nederland |
12,0% |
|
Frankrijk |
11,6% |
|
Duitsland |
11,6% |
|
Zwitserland |
11,4% |
|
Denemarken |
11,1% |
|
Oostenrijk |
11,0% |
|
België |
10,5% |
|
Zweden |
9,6% |
|
Groot Brittannië |
9,6% |
|
Noorwegen |
9,4% |
|
IJsland |
9,3% |
|
Ierland |
9,2% |
|
Finland |
8,9% |
|
Luxemburg [2009] |
7,9% |
147
Kan een actualisatie gegeven worden van het dreigende tekort aan personeel in de zorg, uitgesplitst naar care en cure, waarbij rekening gehouden wordt met beleid dat de afgelopen 2 jaar is ingevoerd?
Op 19 april 2012 heb ik het rapport «Arbeidsmarktprognoses van VOV-personeel in Zorg en Welzijn 2011–2015» aan de Tweede Kamer toegestuurd (Kamerstuk 29 282, nr. 152). Daarin zijn 2 scenario’s opgenomen, afhankelijk van de ontwikkeling van de zorgvraag. Gegeven het beleid dat recentelijk is gevoerd, is het lage scenario het meest plausibel.
148
Wie neemt er deel aan de «keukentafeldiscussie», welke middelen worden ervoor ingezet, wie stuurt dit aan en op welke termijn zijn de eerste uitkomsten te verwachten?
Voor de «keukentafeldiscussie» wordt voornamelijk gebruik gemaakt van de publicatie «De zorg: hoeveel extra is het ons waard?» die u op 12 juni 2012 heeft ontvangen. Het agenderen van het onderwerp betaalbaarheid van de zorg vindt verder vooral plaats via «management by speech» door de minister en ambtenaren van VWS. Hierbij wordt een zo breed mogelijk publiek geïnformeerd.
Om de publicatie van «De zorg: hoeveel extra is het ons waard?» extra kracht bij te zetten is er bij publicatie gebruik gemaakt van een persbericht, Twitter, Facebook en een interview bij RTL. Geïnteresseerden kunnen verder informatie vinden op rijksoverheid.nl en Youtube. Bovendien wordt er via Facebook (waar een discussiepagina aangemaakt is) en www.rijksoverheid.nl/doe-mee opgeroepen om deel te nemen aan de discussie.
De eerste uitkomsten van het onder de aandacht brengen van het thema «betaalbaarheid van de zorg» zijn reeds zichtbaar in het maatschappelijk debat. In media en op straat wordt de discussie steeds vaker gevoerd.
149
Hoeveel poliklinieken bestaan thans waar zorg wordt verleend die een eerstelijns karakter heeft («pretpoli’s). Wat is het verschil met 2011?
Het begrip pretpoli is niet eenduidig gedefinieerd. Over het algemeen wordt er zorg onder verstaan met een lage ziektelast en een doorgaans gunstige prognose zonder verdere behandeling. Dit is niet altijd hetzelfde als zorg met een eerstelijns karakter. In iedere polikliniek wordt weleens zorg met een eerstelijns karakter verleend. Het hangt onder andere af van het verwijsbeleid van de huisarts, eventuele interne doorverwijzing binnen het ziekenhuis en het zorginkoopbeleid van de zorgverzekeraar, welke vorm en omvang dit aanneemt.
Er is geen inzicht in de inhoud, zwaarte en complexiteit van het zorgaanbod van poliklinieken in Nederland. Dat betekent dat er ook over het aantal en kosten van zogenaamde pretpoli’s geen gegevens zijn.
150
Wat zijn de totale kosten van pretpoli’s, en hoeveel kan worden bespaard wanneer deze zorg wordt verplaatst naar de eerste lijn?
Zie het antwoord op vraag 149.
151
Hoeveel zorgverleners zijn werkzaam in verpleeg- en verzorgingshuizen, thuiszorg, gehandicaptenzorg en in de ziekenhuizen?
Uitgaande dat u met zorgverleners alle medewerkers in de zorg bedoelt met een patiënt- en bewonersgebonden functie, dan geeft het CBS voor 2010 de volgende aantallen banen van medewerkers:
– Verpleeg-, verzorgingshuizen en thuiszorg: 298 000 banen
– Gehandicaptenzorg 129 760 banen
– Ziekenhuizen: 186 170 banen
152
Hoe hoog is het ziekteverzuim onder zorgverleners, uitgesplitst naar zorgsector?
Het onderzoeksprogramma Arbeid in Zorg en Welzijn geeft voor 2011 de volgende cijfers omtrent ziekteverzuim (1ste en 2de ziektejaar exclusief zwangerschap ):
– Ziekenhuizen 4,51%
– ggz 5,12%
– Gehandicaptenzorg 5,65%
– Verpleging, verzorging en thuiszorg 6,00%
– Jeugdzorg 5,33%
N.B. Deze percentages werden voorheen (o.a. in de begroting) gebaseerd op het ziekteverzuim van alleen het 1ste jaar. Echter het wordt steeds meer gangbaar om de gegevens voor de gehele ziektewetperiode weer te geven. De hier genoemde percentages zijn 0,5% tot 1% lager indien alleen het 1ste ziekteverzuimjaar genomen wordt.
153
Wat is de gemiddelde uittredeleeftijd van zorgverleners, uitgesplitst naar zorgsector?
De gemiddelde uittredeleeftijd van specifiek het zorgpersoneel is niet bekend, wel dat van al het personeel in de sector zorg & welzijn. In 2011 was de gemiddelde uittredeleeftijd 63,5 jaar (bron: PGGM).
154
Wat is de in- en uitstroom onder de opleidingen zorghulp, helpende, verzorgende IG, mbo-verpleegkundige en de hbo-verpleegkundige van de afgelopen 5 jaar?
In onderstaande tabel is per opleiding het gemiddeld aantal instromers en gediplomeerden over de afgelopen 5 jaar opgenomen (exclusief degenen die geen opleiding hebben gevolgd, maar wel een diploma hebben behaald).
|
Opleiding |
Gem. instroom per jaar |
Gem. diploma’s per jaar |
|---|---|---|
|
Zorghulp |
1 189 |
979 |
|
Helpende |
11 693 |
8 148 |
|
Verzorgende |
10 403 |
5 754 |
|
Mbo-verpleegkundige |
7 187 |
3 840 |
|
Hbo-verpleegkundige |
4 120 |
2 258 |
Uit de gegevens blijkt verder dat in het meest recente jaar (2011–2012) sprake is van een duidelijke stijging bij de instroom in alle opleidingen, met uitzondering van de opleiding tot helpende.
155
Wat is het bruto en netto jaarsalaris van zorgverleners van niveau 1 t/m 5 na 1 jaar, 5 jaar, 10 jaar, 15, jaar, 20 jaar en 25 jaar werken?
Het antwoord is verwerkt in de onderstaande tabel. Daarin staan alleen brutobedragen bij een volledig dienstverband afkomstig uit de cao-ziekenhuizen. Afhankelijk van welke cao concreet van toepassing is, kan dat enkele euro’s schelen. Tussen haakjes staan de maandbedragen, de jaarsalarissen zijn inclusief 8% vakantietoeslag en 8,33% eindejaarsuitkering, maar zonder toelagen voor overwerk en/of onregelmatige dienst (dat laatste kan, afhankelijk van het gedraaide rooster, tot wel 20% meerinkomsten leiden).
Tabel maand- en jaarsalaris enkele FWG-schalen in euro’s
|
niveau |
FWG-schaal |
Aantal periodieken |
Nulde periodiek |
Laatste periodiek |
|---|---|---|---|---|
|
1 |
10 |
10 |
(1396) 19 600 |
(1841) 25 850 |
|
2 |
15 |
11 |
(1421) 19 960 |
(1966) 27 517 |
|
3 |
35 |
11 |
(1643) 21 995 |
(2443) 34 300 |
|
4 |
45 |
12 |
(1966) 27 517 |
(2817) 39 550 |
|
5 |
55 |
12 |
(2443) 34 300 |
(3592) 50 430 |
156
In welke regio’s is er tekort aan zorgpersoneel, en aan welk personeel?
Voor het verpleegkundig, verzorgend en sociaalagogisch personeel zijn er op dit moment geen structurele tekorten. Incidenteel zijn er overigens wel problemen met het vervullen van vacatures. Het gaat dan veelal om specifieke functies bij een beperkt aantal instellingen. Daar is overigens geen integraal overzicht van.
In het kader van het Onderzoeksprogramma «Arbeidsmarkt Zorg en Welzijn» is ook bekeken in welke regio’s zich de komende jaren de grootste tekorten dreigen voor te doen. Uitgaande van het lage scenario (zie ook antwoord op vraag 147) dreigen de grootste te korten zich voor te doen in de regio’s:
– Achterhoek (verzorgenden);
– Flevoland (verpleegkundigen);
– Gooi- en Vechtstreek (verpleegkundigen en verzorgenden);
– Noord-Holland Noord (verzorgenden)
– Amsterdam (verpleegkundigen)
– Amstelland, Kennemerland en Meerlanden (verzorgenden);
– Drechtsteden (verpleegkundigen).
De dreigende problemen zijn nergens zodanig dat instellingen ze niet op zouden kunnen lossen, ondersteund door relevante partijen.
157
Wat zijn de jaarlijkse kosten van zorgopleidingen uitgesplitst per niveau 1 t/m 5?
|
niveau |
Kosten per jaar |
|---|---|
|
Niveau 1 |
Cursusgeld € 221,00 |
|
Niveau 2 |
Cursusgeld € 221,00 |
|
Niveau 3 |
BBL cursusgeld € 536,00 BOL collegegeld € 1 065,00 |
|
Niveau 4 |
BBL cursusgeld € 536,00 BOL collegegeld € 1 065,00 |
|
Niveau 5 |
Voltijds collegegeld € 1 771,00 Duaal/deeltijd collegegeld van € 1 003,00–1771,00 |
158
Kan het verbeterpotentieel op het gebied van (de organisatie van) zorg en de inkoop van medische hulpmiddelen en geneesmiddelen nader worden ingevuld? Welke concrete maatregelen zijn mogelijk met welke opbrengst?
Afgelopen voorjaar heb ik u een rapport toegestuurd, vergezeld van mijn standpunt daarop (Kamerstuk 32 805, nr. 9), dat ziet op de intramurale inkoop van medische hulpmiddelen. Uit dit rapport blijkt onder andere dat er een enorm verbeterpotentieel is bij de inkoop van medische hulpmiddelen door zorginstellingen. Het verbeterpotentieel valt echter op basis van het rapport niet te kwantificeren. Ik heb in mijn standpunt op het rapport aangegeven dat zorginstellingen vrij zijn om hun eigen organisatie in te richten en dat zorgverzekeraars een stimulerende rol moeten nemen om te prikkelen tot kostenbewustzijn. Het is evident dat hier een belangrijke kostenbeheersende slag valt te maken.
In het algemeen geldt dat de inkoop van zowel geneesmiddelen als medische hulpmiddelen een eigen verantwoordelijkheid van de zorgaanbieders is. Zorgverzekeraars zien direct (bij extramurale inkoop door prijsafspraken) dan wel indirect (bij intramurale inkoop door te onderhandelen over de prijs van het DBC-product) toe op de efficiëntie daarvan.
159
Kunt u een eerste inzicht geven in de daadwerkelijke realisatie in 2012 van de afspraken in het bestuurlijk hoofdlijnenakkoord met ziekenhuizen en medisch specialisten?
Hoewel het op dit moment nog te vroeg is om echt iets te zeggen over de zorguitgaven in 2012, zijn zorgverzekeraars, ziekenhuizen en medisch specialisten positief over de gemaakte beheerste groeiafspraken in relatie tot het afgesproken kader. Zo spreekt Achmea eind augustus over «een voorzichtig bewijs dat het ingezette beleid, waaronder het Hoofdlijnenakkoord, resultaat begint op te leveren en dat de stijging van de zorgkosten succesvol kan worden beïnvloed». Er is duidelijk een begin gemaakt met het meer selectief inkopen van zorg. Op korte termijn ziet het beeld er daarmee hoopgevend uit.
Andere onderwerpen vergen zoals verwacht een langere adem. Voor de spreiding en specialisatie van ziekenhuisfuncties, substitutie, het afbouwen van overbodige zorgcapaciteit, het doelmatig voorschrijven zijn de eerste stappen gezet. In het kader van het afbouwen van onnodige zorgcapaciteit hebben zorgverzekeraars bijvoorbeeld een visie voor de acute zorg ontwikkeld. Voor de stand van zaken van het veiligheidsmanagement systeem (VMS) verwijs ik u naar de antwoorden op vraag 302.
160
Hoe wordt gegarandeerd dat het bestuurlijk hoofdlijnenakkoord niet ten koste gaat van de toegankelijkheid en kwaliteit van zorg?
Met de handtekeningen onder het Hoofdlijnenakkoord zijn afspraken gemaakt die bijdragen aan toegankelijke, betaalbare en kwalitatief goede zorg. Zo hebben zorgverzekeraars zich gecommitteerd aan selectieve inkoop op basis van prijs, kwaliteit, doelmatigheid en gepast gebruik met als doel de zorguitgaven niet meer dan 2,5% (excl. prijs- en loonindexering) te laten groeien. In het akkoord is het volgende hierover opgenomen: «Zorgaanbieders werken mee aan de totstandkoming van dergelijke afspraken en spannen zich tot het uiterste in om de zorg binnen de Treeknormen te blijven leveren waarmee wordt voorkomen dat wachtlijsten ontstaan of zullen oplopen.»
Belangrijk onderdeel van het akkoord is het terugdringen van ongewenste praktijkvariatie. Dit verhoogt de kwaliteit en verlaagt de zorguitgaven. Het betaalbaar houden van de zorg betekent ook dat zorg toegankelijk blijft.
Maar ook de andere afspraken in het Hoofdlijnenakkoord dragen bij aan de kwaliteit, betaalbaarheid en toegankelijkheid van zorg: spreiding en specialisatie van ziekenhuisfuncties, substitutie van de tweedelijns zorg naar de eerstelijnszorg waar mogelijk, afbouwen overbodige zorgcapaciteit, doelmatig voorschrijven van geneesmiddelen en de ontwikkeling van het veiligheidsmanagement systeem.
161
Hoe wordt gewaarborgd dat onder het bestuurlijk hoofdlijnenakkoord ruimte blijft bestaan voor nieuwe innovatie hulpmiddelen en behandelingen?
De ruimte voor innovaties onder het bestuurlijk hoofdlijnenakkoord bestaat uit de financiële ruimte en de ruimte die er is om innovaties spoedig op te nemen in het DOT-systeem.
Voor wat betreft de financiële ruimte is in de groeiruimte van 2,5% (excl. loon- en prijsindexering) van het Hoofdlijnenakkoord rekening gehouden met innovaties die extra druk leggen op de zorguitgaven. Er zijn uiteraard ook innovaties die juist minder druk leggen op de zorguitgaven, doordat deze zorgen voor meer kwaliteit en/of efficiëntie. Ziekenhuizen hebben alle ruimte om hierin hun eigen beleid te voeren.
Daarnaast is het sinds vorig jaar mogelijk om veelbelovende innovaties voorwaardelijk en tijdelijk toe te laten tot het basispakket. Met het instrument voorwaardelijke toegang tot het verzekerde pakket wordt meer ruimte geboden voor zorgvernieuwingen. Op deze wijze kan op grote schaal onderzoek worden gedaan naar de werkzaamheid van een innovatie.
Ten slotte zijn afspraken gemaakt in het kader van de doorontwikkeling van het DOT-systeem om opname van nieuwe behandelingen zo efficiënt mogelijk te laten verlopen.
162
Uitgangspunt in het bestuurlijk akkoord ggz is dat passende zorg op de juiste plek wordt verleend. Was dit voorheen niet het geval? Wie bepaalt de juiste plek? Zijn de kosten leidend bij het bepalen van de juiste plek?
In het Bestuurlijk Akkoord ggz is afgesproken dat een aanzienlijk deel (minimaal 20%) van de patiënten die nu in de gespecialiseerde GGZ geholpen worden naar de generalistische Basis GGZ kan verschuiven. Het gaat veelal om mensen met lichte tot matige psychische problematiek. De hulpverleners bepalen, op basis van objectieve criteria en/ of met een ondersteunende triagetool op welke plek de patiënt het best de zorg kan ontvangen. Het type patiënten, hun psychische problematiek en de zorg die een patiënt nodig heeft, moeten leidend zijn bij het bepalen van de juiste plek.
163
Per wanneer stapt de ggz over op prestatiebekostiging, en wanneer wordt het terugdringen van de administratieve lasten inzichtelijk?
De tweedelijns curatieve geestelijke gezondheidszorg (ggz) gaat in 2013 over op prestatiebekostiging. Vanaf 2013 is het voor de voormalige gebudgetteerde zorgaanbieders niet meer noodzakelijk om naast de DBC-registratie ook budgetparameters bij te houden, de zogenaamde «dubbele administratie». Daarmee worden de administratieve lasten voor deze zorgaanbieders substantieel verlaagd. Zie ook Kamerstukken 25 424, nr. 160, 175 en 183.
164
Als de afspraken over de uitgavengroei in de ggz niet leiden tot de gewenste opbrengst, wordt de inzet voor de aanpassing van de eigen bijdrage dan eveneens aangepast?
In het bestuurlijk akkoord toekomst is afgesproken om door heldere afspraken vooraf overschrijdingen te voorkomen. Indien in het eventuele onverhoopte geval blijkt dat er sprake is van een overschrijding zal ik daarover met partijen nader in overleg treden. Naast het (al dan niet gedifferentieerd) korten van aanbieders kunnen daarbij ook maatregelen in de sfeer van pakket en eigen bijdragen worden overwogen, waarbij gekeken zal worden naar aard en oorzaak van de overschrijdingen.
Overigens is in het deelakkoord begroting 2013 besloten om de eigen bijdrage in de ggz te schrappen.
165
Waarom is de raming van VWS voor de ziekenhuiszorg structureel enkele honderden miljoenen euro te laag en wat is er ondernomen om deze raming nauwkeuriger te maken?
De raming van de groei van de uitgaven aan ziekenhuiszorg wordt bepaald door de verwachte demografische ontwikkeling, de extrapolatie van de trendmatige groei van de uitgaven in de afgelopen periode en door de verwachte effecten van beleidsmaatregelen.
Het verschil tussen de geraamde en de gerealiseerde uitgaven kan dus meerdere oorzaken hebben. Door het hoge aggregatieniveau – het gaat immers om de totale uitgaven aan ziekenhuiszorg in alle Nederlandse ziekenhuizen – valt er achteraf zelden één specifieke oorzaak aan te wijzen voor een overschrijding. Daarbij moet ook bedacht worden dat de totale uitgaven aan ziekenhuiszorg inmiddels meer dan € 20 miljard euro per jaar bedragen. Relatief kleine afwijkingen in de raming, van één of twee procentpunt, leiden daardoor al snel tot mee- of tegenvallers van enkele honderden miljoenen euro.
De aanpak om de voorspelbaarheid van de uitgaven te verbeteren richt zich daarom vooral op de uitgaven zelf. In 2011 zijn twee akkoorden gesloten; een hoofdlijnenakkoord met de ziekenhuizen en zorgverzekeraars; en een convenant met de medisch specialisten, met als doel een beheerste kostenontwikkeling in de ziekenhuiszorg. De ambitie is om de jaarlijkse uitgavengroei in de ziekenhuiszorg in de periode 2012 tot 2015 tot 2,5% te beperken.
166
Hoeveel hulpmiddelen worden er jaarlijks verstrekt? Hoeveel worden er tweedehands verstrekt?
Aan hulpmiddelen in de Zvw werd in 2011 € 1,4 miljard uitgegeven ten behoeve van € 2,3 mln. gebruikers. Aan AWBZ-uitleenhulpmiddelen wordt circa € 75 mln. per jaar uitgegeven. Hier worden alleen de uitgaven en niet het aantal gebruikers geregistreerd. Het aantal gebruikers en exacte uitgaven aan Wmo-hulpmiddelen is niet bekend, omdat gemeenten niet apart aan VWS rapporteren hoeveel en welke hulpmiddelen zij op grond van de Wmo verstrekken. De Wmo is een gedecentraliseerde voorzieningenwet; er bestaat geen centrale registratie van hulpmiddelen.
Het aantal hulpmiddelen dat uit de Zvw wordt verstrekt is niet precies bekend omdat het hier zowel verbruikshulpmiddelen (bijv. stomamiddelen) als gebruikshulpmiddelen (bijv. infuuspompen) betreft. Van verbruikshulpmiddelen worden de kosten geregistreerd maar niet het aantal gebruikte hulpmiddelen. De meeste gebruikshulpmiddelen worden herverstrekt aan verschillende gebruikers, zolang dit economisch rendabel is. Hoeveel hulpmiddelen nieuw of tweedehands verstrekt wordt, weten we niet. Voor gegevens over het aantal gebruikers en uitgaven per categorie hulpmiddelen verwijs ik u naar de GIP databank van het CVZ (www.gipdatabank.nl).
167
Hoeveel personen krijgen jaarlijks een orthopedisch hulpmiddel?
In 2011 is in Nederland aan 118 000 mensen orthopedisch schoeisel verstrekt en aan 113 000 mensen een orthese.
168
Hoeveel personen maken gebruik van hulpmiddelen vanuit de Wmo?
De Wmo richt zich op het bevorderen van de zelfredzaamheid en maatschappelijke participatie, waarbij dat resultaat op verschillende manieren bereikt kan worden. Gemeenten houden geen eigen of gezamenlijke registratie van verstrekte hulpmiddelen bij. Over eigen bijdragen die voor hulpmiddelen gevraagd worden, zijn de volgende gegevens (bron CAK) beschikbaar. Wat betreft vervoersvoorzieningen gaat het op jaarbasis om circa 50 000 personen en voor woonvoorzieningen om circa 30 000 personen. Opgemerkt moet worden dat deze cijfers een gedeeltelijk beeld geven, omdat gemeenten hier zelf ook een eigen bijdrage kunnen innen (wanneer gemeenten een financiële tegemoetkoming geven aan burgers wordt het deel dat mensen zelf betalen eigen aandeel genoemd).
169
Hoeveel personen maken gebruik van hulpmiddelen vanuit de AWBZ?
Het aantal mensen dat gebruik maakt van een uitleenhulpmiddel uit de AWBZ is niet bekend. Overigens worden de uitleenhulpmiddelen per 2013 onder de Zvw gebracht.
170
Hoeveel personen maken gebruik van medische hulpmiddelen?
In 2011 werd aan 2,3 miljoen verzekerden een Zvw-hulpmiddel verstrekt. Aan AWBZ uitleenhulpmiddelen wordt circa € 75 mln. per jaar uitgegeven. Hier worden alleen de uitgaven en niet het aantal gebruikers geregistreerd. Het aantal gebruikers en exacte uitgave aan Wmo-hulpmiddelen is niet bekend, omdat gemeenten niet apart aan VWS rapporteren hoeveel en welke hulpmiddelen zij op grond van de Wmo verstrekken. De Wmo is een gedecentraliseerde voorzieningenwet; er bestaat geen centrale registratie van hulpmiddelen.
Het aantal «intramurale» medische hulpmiddelen dat door zorgverleners aan patiënten wordt voorgeschreven (zoals knieprothesen) is niet bekend en net zomin het aantal hulpmiddelen dat mensen zelf aanschaffen (zoals brillen).
171
Wat zijn de opbrengsten van de eigen bijdrage in de eerstelijns ggz?
In 2012 wordt de opbrengst van de eigen bijdrage in de eerstelijns ggz geraamd op circa € 30 mln..
172
Wordt de eigen bijdrage in de eerstelijns ggz ook geschrapt, nu in het Deelakkoord de eigen bijdrage in de tweedelijn is geschrapt? Zo nee, waarom niet?
I In het Deelakkoord is besloten de eigen bijdrage tweedelijns ggz af te schaffen. De eigen bijdrage voor de eerste lijn is niet aangepast in dit deelakkoord.
173
Komt er een compensatie voor de eigen bijdrage in de eerstelijns ggz, aangezien de eigen bijdrage in de tweedelijns ggz is geschrapt in het deelakkoord?
Er bestaat geen voornemen de eigen bijdrage voor de eerste lijn te compenseren.
174
Welk verbeterpotentieel ziet de minister op het gebied van de inkoop van medische hulpmiddelen en geneesmiddelen?
Zie het antwoord op vraag 158.
175
Hoeveel wijkverpleegkundigen zijn actief in Nederland? Zijn deze wijkverpleegkundigen in dienst dankzij de projecten die de komende twee jaar opnieuw gefinancierd worden door VWS en BZK? Zo nee, hoe worden deze andere wijkverpleegkundigen gefinancierd en hoeveel zijn het er?
Er zijn ongeveer 18 500 (wijk)verpleegkundigen werkzaam in Nederland in de extramurale zorg. Van deze 18 500 hebben ca 6 500 een aparte opleiding voor wijkverpleegkundige gevolgd. Allen leveren door het Centrum Indicatiestelling Zorg (CIZ) geïndiceerde zorg. Mede vanwege de behoefte om naast geïndiceerde zorg, ook niet geïndiceerde activiteiten te kunnen doen, is het programma Zichtbare Schakel vormgegeven. De wijkverpleegkundigen die werken in het kader van dit programma zijn in de gelegenheid om activiteiten te doen met een preventief, signalerend en coördinerend karakter.
Ongeveer 350 wijkverpleegkundigen zijn werkzaam in het programma Zichtbare schakel. Zij worden de komende twee jaar via een decentralisatie-uitkering gefinancierd via de betreffende gemeenten waar projecten plaatsvinden. De overige wijkverpleegkundigen worden gefinancierd vanuit de AWBZ, waarbij de CIZ-indicatie leidend is.
176
Huisartsen gaan voor 50 miljoen euro besparen op de uitgaven aan geneesmiddelen. Hoe is deze besparing berekend?
De € 50 mln. is tot stand gekomen op basis van onderhandelingen tussen de minister van VWS en de Landelijke Huisartsen Vereniging (LHV) op het gebied van doelmatig voorschrijven. Het betreft hier een nieuwe resultaatsafspraak, zoals staat vermeld in het convenant huisartsenzorg. Er ligt geen specifieke berekening aan ten grondslag, het genoemde bedrag wordt door VWS en LHV mogelijk geacht. Meer aandacht en gerichte acties om het doelmatig voorschrijven te verbeteren leiden uiteindelijk tot een efficiënter voorschrijfgedrag over de gehele linie van het geneesmiddelengebruik. Of de resultaatsafspraak zoals vastgelegd in het convenant is gerealiseerd, zal echter aan de hand van besparingen op de volgende geneesmiddelengroepen worden getoetst: Statines, Protonpompremmers, Ace-remmers, Triptanen, Antidepressiva, Astma R03A en R03B.
177
Wanneer worden de resultaten van het onderzoek van de commissie Meurs, die uiterlijk op 1 oktober 2012 gepresenteerd zouden worden, wel gepresenteerd? Op welke termijn kunt u meer duidelijkheid geven over de wijze waarop u uw voornemens uit het begrotingsakkoord 2013 – om de norminkomens van medisch specialisten meer in lijn te brengen met de inkomens van collega’s uit andere landen – vorm gaat geven?
Kan de Kamer vóór de behandeling van de begroting een voorstel tegemoet zien ten aanzien van de norminkomens van medisch specialisten, waarin zowel de resultaten van de commissie Meurs als die van het onderzoek van economen van de Vrije Universiteit en de universiteit van Amsterdam worden meegenomen?
Ik heb de Tweede Kamer op 10 oktober jl. het rapport van de commissie Meurs aangeboden. Bij de aanbieding van het rapport heb ik aangegeven dat ik gezien de demissionaire status van dit kabinet een reactie op het rapport aan een nieuwe minister laat. Het rapport is tevens naar de informateurs gestuurd.
178
Wordt medisch specialisten ook een taakstelling van 50 miljoen euro opgelegd ten aanzien van doelmatig voorschrijven? Op welke wijze wordt het de huisarts mogelijk gemaakt daadwerkelijk het goedkoopste geneesmiddel voor te schrijven, terwijl de medisch specialist vaak in eerste instantie een middel voorschrijft?
In overleg met de Orde van Medisch Specialisten (OMS) is voor doelmatig voorschrijven door medisch specialisten een afspraak gemaakt van structureel € 30 mln. euro per jaar. Dit bedrag is lager omdat huisartsen aanzienlijk meer recepten voorschrijven dan medisch specialisten. Huisartsen hebben bij het verzoek om een herhaalrecept de mogelijkheid om een patiënt een medicijn voor te schrijven dat doelmatiger is dan het medicijn dat in eerste instantie is voorgeschreven, maar als de specialist direct al een generiek geneesmiddel voorschrijft, als dat mogelijk is met behoud van kwaliteit, is dat voor de huisarts een stuk makkelijker.
Op basis van de afspraken in het convenant huisartsenzorg ben ik samen met de OMS en de LHV goed aan het kijken naar de gehele keten die betrokken is bij medicijngebruik. Er is ondermeer afgesproken dat er een overzicht zal worden gemaakt van alle actoren/ketenpartijen die een rol spelen bij doelmatig voorschrijven. Genoemd zijn in elk geval huisartsen, medisch specialisten, ziekenhuisapothekers (in verband met het inkoopbeleid intramuraal), verzekeraars (onder andere vanwege het preferentiebeleid extramuraal). Het idee hierachter is dat er nu teveel wisselingen plaatsvinden in de keten en dat het voor een huisarts lastig is om een patiënt die een bepaald middel van de specialist voorgeschreven heeft gekregen, weer om te zetten naar een ander generiek middel.
179
Op welke wijze wordt de poortwachterrol van de huisarts versterkt?
Het convenant huisartsenzorg, dat op 22 juni door partijen is getekend, bekrachtigt de poortwachtersrol van de huisarts in Nederland. Een sterke poortwachtersfunctie van de huisarts kan bijdragen aan de kwaliteit van zorg en de houdbaarheid van de zorguitgaven. Voor de toegang tot de tweedelijns curatieve zorg geldt de wettelijke verplichting dat zorgverzekeraars in hun modelovereenkomst opnemen dat geneeskundige zorg zoals medisch specialisten die plegen te bieden, slechts toegankelijk is na verwijzing, door ondermeer de huisarts5. Ook in de AWBZ heeft de huisarts een dergelijke functie.
Op diverse manieren wordt er gewerkt aan het versterken van de poortwachtersfunctie. Het delen van informatie en ontwikkeling van expertise spelen daarbij een grote rol. In het convenant huisartsenzorg zijn bijvoorbeeld expliciet afspraken gemaakt over de versterking van de POH-ggz functie zodat de huisarts bij de beoordeling en toeleiding naar de basis ggz en de tweedelijns ggz beter wordt ondersteund. Oplopend wordt daar in 2015 per jaar € 35 mln. extra aan besteed. Ook zijn in het convenant afspraken gemaakt over het opleveren van spiegelinformatie door verzekeraars over het aantal verwijzingen van huisartsen naar de medisch specialist. Ook zijn ziekenhuizen sinds dit jaar verplicht om te registreren wie de verwijzer van de patiënt is. Wanneer er geen verwijzer bekend is (met uitzondering van acute zorg), zal de zorgverzekeraar de rekening voor de zorg niet ten laste mogen brengen van het zorgverzekeringsfonds.
180
Wat is de stand van zaken met betrekking tot de BTW-heffing bij multidisciplinaire samenwerkingsverbanden in de eerste lijn? Voor welke diensten zijn betreffende organisaties BTW-plichtig, en voor welke niet? Hoeveel zorgcentra en praktijken moeten onder de huidige regels BTW afdragen? Wanneer kan de Kamer de uitkomsten van het overleg tussen de staatssecretaris van Financiën en de minister van VWS om tot een aanpassing van de regelgeving te komen tegemoet zien?
– Op 25 september jl. heb ik in antwoord op Kamervragen van het lid Kuiken over dit onderwerp6 aangegeven dat het overleg met het ministerie van Financiën hierover reeds opgestart is. Binnenkort zal een afspraak worden gemaakt met vertegenwoordigers uit de sector om te bezien of er haalbare mogelijkheden zijn, die verder kunnen worden uitgewerkt. Ik verwacht dat de Kamer vóór het kerstreces kan worden geïnformeerd over de uitkomsten van het overleg en de (eventuele) vervolgacties.
– De vraag voor welke diensten de multidisciplinaire samenwerkingsverbanden btw-plichtig zijn, ligt primair op het beleidsterrein van de staatssecretaris van Financiën. Graag verwijs ik daarom naar diens antwoord op vraag 2 bij de beantwoording van de Kamervragen van het lid Leijten over dit onderwerp7.
– Het is niet bekend hoeveel zorgcentra en praktijken onder de huidige regels voor de betreffende diensten btw-plichtig zijn. Wel mag aangenomen worden dat dit een belangrijk deel van het totaal aantal zorgcentra en samenwerkingsverbanden betreft.
181
Op welke geneesmiddelen gaan de huisartsen 50 miljoen euro besparen?
Zie het antwoord op vraag 176.
182
I. Kunt u een overzicht geven van het aantal zelfverwijzers naar een Spoedeisende eerste hulp (SEH) per jaar over de periode 2005 tot heden?
II. Is het aantal SEH’s in 2012 gewijzigd ten opzichte van 2011? Zo ja, wat is het verschil?
III. Op welke wijze wordt het onnodig gebruik van SEH’s tegen gegaan? Wordt oneigenlijk gebruik van de SEH in rekening gebracht van de patiënt? Zo ja, hoe wordt dat in de uitvoering vormgegeven?
I. Ik beschik over onvoldoende informatie om een overzicht te geven van het aantal zelfverwijzers over de gevraagde periode. De percentages zelfverwijzers op de SEH, waarnaar vaak wordt verwezen, zijn gebaseerd op onderzoek bij enkele SEH’s en geven een gedifferentieerd beeld. Daarnaast hebben deze cijfers betrekking op de terechte en onterechte zelfverwijzers.
II. Ik laat periodiek door het RIVM de bereikbaarheid van de SEH’s analyseren. De laatste analyse dateert van juli 2011. Deze analyse laat zien dat tussen 2008 en 2011 het aantal SEH’s waarbij 24 uur per dag en 7 dagen per week openstelling is en acht poortspecialismen worden aangeboden, terug is gelopen van 104 naar 67. Ik kan geen antwoord geven op de vraag of het aantal SEH’s in 2012 is gewijzigd ten opzichte van 2011. De cijfers over 2011 en 2012 heb ik niet tot mijn beschikking.
III. Het terugdringen van onnodig gebruik van de SEH heeft mijn volle aandacht. Het huidige beleid is er al op gericht zelfverwijzers op de SEH te ontmoedigen. Zo wordt er sterk ingezet op integratie tussen HAP en SEH waarbij de patiënt via triage meteen naar de juiste plek wordt gestuurd. Het is echter niet altijd eenvoudig onnodig gebruik te detecteren. Wel is het zo dat een SEH-bezoek, in tegenstelling tot een bezoek aan de huisarts, onder het eigen risico valt. Op die manier «betalen» patiënten voor een SEH-bezoek.
183
Hoeveel patiënten kwamen in 2010, 2011 en 2012 in de zorg terecht via e-health toepassingen?
Op dit moment is er geen overzicht van het gebruik van e-health toepassingen in de zorg. Om in de toekomst een duidelijk beeld te krijgen van het gebruik van e-health toepassingen heb ik onlangs aangekondigd dit te gaan monitoren (Kamerstuk 25 529, nr. 108). Deze monitor zal worden uitgevoerd door Nictiz en het NIVEL. De komende jaren, te beginnen in het najaar van 2013, zal ik de kamer rapporteren over de uitkomsten van deze monitor.
184
Hoeveel medische apps worden thans aangeboden in Nederland, eventueel bij benadering? Op welke wijze wordt toezicht gehouden op deze ontwikkeling?
Het is niet bekend hoeveel medische apps in Nederland worden aangeboden. Wanneer een app onder de definitie van een medisch hulpmiddel valt, moet de app voldoen aan de daarvoor geldende wettelijke bepalingen. De IGZ ontwikkelt op dit moment een brede toezichtvisie «ICT in de zorg». Eén van de onderwerpen in deze toezichtvisie is het toezicht op medische apps. De IGZ streeft ernaar om voor het eind van dit jaar een handhavingsplan gereed te hebben op basis waarvan de IGZ in 2013 kan gaan toezien op de kwaliteit en veiligheid van medische apps als medisch hulpmiddel.
185
Wanneer krijgt de Kamer meer duidelijkheid over het zogenoemd «meekijktarief» voor medisch specialisten om te voorkomen dat mensen naar het ziekenhuis moeten gaan?
De Nederlandse Zorgautoriteit (NZa) heeft eerder dit jaar de mogelijkheden onderzocht om in de bekostiging een consultatie van een medisch specialist door een huisarts («meekijktarief») vorm te geven (Kamerstuk 32 620, nr. 71). De NZa stelde voor om als bekostigingsvorm een module voor consultatie van een medisch specialist door een huisarts in te voeren. Deze optie stimuleert lokale initiatieven tot structurele samenwerking tussen huisartsen, ziekenhuizen en medisch specialisten. De NZa adviseert om de bekostiging van consultatie in eerste instantie in te voeren als een experiment. Op deze manier wordt inzichtelijk op welke manier en met welke frequentie de huisarts de consultatiemogelijkheid inzet en welke consequenties deze consultatie heeft voor doorverwijzingen en vervolgkosten. Voor het invoeren van een dergelijk experiment is een aanwijzing van de minister nodig. De beslissing om (een experiment) met het «meekijktarief» te starten is aan een volgend kabinet.
186
Welke mogelijkheden ziet de minister om het preferentiebeleid medicijnen ook voor ziekenhuizen in te voeren?
Binnen de huidige ziekenhuisaanspraak (de aanspraak geneeskundige zorg) zie ik geen mogelijkheid om preferentiebeleid mogelijk te maken voor zorgverzekeraars.
De aanspraak geneeskundige zorg verschilt namelijk van de extramurale aanspraak farmaceutische zorg. In de extramurale aanspraak farmaceutische zorg bestaat aanspraak op expliciet door de minister van Volksgezondheid, Welzijn en Sport (VWS) aangewezen geneesmiddelen. Preferentiebeleid houdt in dat een zorgverzekeraar uit de door de minister van VWS aangewezen geneesmiddelen, ten minste één geneesmiddel per werkzame stof moet aanwijzen waarop zijn verzekerden aanspraak hebben. De aanspraak geneeskundige zorg is functioneel omschreven. Dit betekent dat de verzekerde aanspraak heeft op de integrale prestatie die door het ziekenhuis wordt geleverd. Dat is inclusief het gebruik van daarbij noodzakelijke geneesmiddelen. Er geldt binnen de aanspraak geneeskundige zorg dus geen limitatieve lijst van geneesmiddelen waarop verzekerden aanspraak hebben. Overigens profiteren ziekenhuizen bij de inkoop van geneesmiddelen ook van de door het extramurale preferentiebeleid afgedwongen prijsverlagingen als zij die in prijs verlaagde geneesmiddelen inkopen.
187
Welke doelen zijn in het bestuurlijk akkoord opgenomen ten aanzien van het realiseren van flexibele openingstijden bij huisartsen?
In het Convenant Huisartsenzorg staat specifiek vermeld dat de Landelijke Huisartsen Vereniging (LHV) zich zal inspannen voor de verdere verbetering van de eerstelijnszorg en de realisatie van «zorg op de juiste plaats». Flexibele openingstijden zijn hier een belangrijk onderdeel van, mede omdat door het flexibeler openstellen van de praktijken, patiënten minder snel naar de duurdere huisartsenpost of SEH zullen gaan. De LHV heeft aangegeven actief aan de slag te gaan met het stimuleren van flexibele openingstijden die zijn afgestemd op de populatie. Het betreft een inspanningsverplichting van de LHV. Er zijn geen specifieke resultaatsafspraken gemaakt voor wat betreft de flexibilisering van openingstijden.
188
In het bestuurlijk akkoord huisartsenzorg is extra geld gereserveerd voor praktijkondersteuners-ggz. Hoeveel extra praktijkondersteuners kunnen hiervan worden aangesteld?
De huidige ruimte (€ 38.2 mln.) groeit door toevoegen van € 7 mln. in 2013, € 25 mln. in 2014 en € 35 mln. in 2015. Van de extra middelen kunnen in 2013 ongeveer 100 fte POH-ggz worden aangesteld; dit aantal loopt op naar 500 fte in 2015.
Overigens overwegen we de POH-ggz ondersteuning functioneel te omschrijven, zodat er naast een inzet van personeel ook bijvoorbeeld een consult in deze lijn aangevraagd kan worden of e-health toepassing kan worden gebruikt.
189
Welke prognoses hanteert u ten aanzien van de toename van het aantal chronisch zieken?
VWS hanteert geen separate prognose van het aantal chronisch zieken in de raming van de zorguitgaven.
190
Het kabinet investeert de komende jaren structureel 10 miljoen euro extra in projecten rond wijkverpleegkundigen. Hoeveel extra wijkverpleegkundigen zullen door deze middelen kunnen worden ingezet? Hoe vindt de overgang in de praktijk plaats van de ZonMw projecten naar de gemeenten?
Er is sinds 2009 € 10 mln. per jaar beschikbaar voor extra wijkverpleegkundigen. In 2009 is gekozen voor een programma van vier jaar (Zichtbare schakel) dat wordt uitgevoerd door ZonMw. Eind 2012 loopt het programma via ZonMw af. Er zijn inmiddels zo’n 350 wijkverpleegkundigen aan het werk. De komende twee jaar worden de middelen uitgezet via een decentralisatie-uitkering in het gemeentefonds. De middelen dienen door de gemeente ingezet te worden voor de lopende projecten. Dit betekent dat er in de komende jaren in principe niet meer wijkverpleegkundigen bij komen vanuit deze middelen.
De gemeenten die in aanmerking komen voor de middelen voor het voortzetten van de Zichtbare Schakel-projecten zijn via een brief geïnformeerd over het te besteden geld. In de septembercirculaire staan de bedragen die deze gemeenten ontvangen. Het is aan deze gemeenten te bepalen hoe zij de middelen gaan verstrekken aan de betreffende organisaties. De ministeries van VWS en BZK en ZonMw kunnen zo nodig gemeenten en zorgaanbieders adviseren bij vragen vanuit gemeenten gedurende deze overgangsperiode. De ministeries van VWS en BZK zullen ook de voortgang van de projecten monitoren, zodat vastgesteld kan worden of de middelen worden ingezet voor de projecten waarvoor zij zijn bedoeld.
191
Wat zijn de eigen bijdragen in de zorgkosten in de internationale vergelijking? Kan er ook een internationaal overzicht gegeven worden van de premies c.q. belastingen die betaald worden voor de zorgkosten, waar in ieder geval België, Frankrijk, Spanje, Duitsland, Zwitserland, Oostenrijk, Engeland en Italië meegenomen worden?
Een goede internationale vergelijking maken van de eigen bijdragen en de premies en/of belastingen die betaald worden om de zorgkosten te financieren is niet voorhanden. Het maken van een internationale vergelijking is heel erg lastig door onder andere verschillende definities, verschillen in de omvang van het pakket, verschillen in bekostiging en verschillende registratiesystemen. Een goed voorbeeld van verschillen in definities is het feit dat het verplicht eigen risico in de Zvw niet meetelt bij de eigen betalingen in de internationale vergelijking van de OESO.
Op hoofdlijnen valt er (met veel onzekerheid omgeven) wel iets te zeggen over de eigen betalingen in de curatieve zorg. De opbrengst van de eigen betalingen in de curatieve zorg lijkt, na de verhoging van het verplicht eigen risico in 2012 en 2013 redelijk in lijn te liggen met omringende landen zoals Frankrijk en Duitsland. Ook valt op dat Nederland vooral werkt met generieke instrumenten (zoals het verplicht eigen risico) die gelden voor bijna alle zorg. In veel van de ons omringende landen wordt juist vaak gewerkt met losse eigen bijdragen. Dit kan leiden tot een stapeling van eigen bijdragen die behoorlijk kan oplopen omdat er geen maximum is dat iemand betaalt aan eigen betalingen.
192
Hoeveel mensen die zijn aangewezen op een hoortoestel gaan meer betalen als gevolg van de eigen bijdrage van 25% en hoeveel mensen gaan hierdoor minder betalen? Kunt u dit uitsplitsen naar leeftijdscategorie?
Anno 2012 heeft ongeveer 21% van de verzekerden geen bijbetaling voor een hoortoestel. De overige 79% van de verzekerden betaalt gemiddeld € 700 bij per hoortoestel. Een verdeling per leeftijdscategorie is niet mogelijk.
Per 2013 gaat iedereen 25% van de kosten van een adequaat hoortoestel betalen. Op basis van de verwachte gemiddelde prijs in 2013 zal dat gemiddeld € 175 per toestel zijn. Daarmee krijgt iedere verzekerde wel betere kwaliteit hoorzorg en een geschikt hoortoestel tegen een relatief lagere eigen bijdrage.
193
Naast de rollator worden ook andere eenvoudige mobiliteitshulpmiddelen uit het basispakket gehaald. Kunt u aangeven om welke hulpmiddelen het hier precies gaat?
Naast rollators gaat het om krukken, loophulpen met drie of vier poten, looprekken, loopwagens en serveerwagens.
194
Het kabinet is voornemens vanaf 2013 patiënten een eigen bijdrage voor verblijfkosten van 7,50 per dag als compensatie voor voeding en verblijf te laten betalen. Hoe denkt u dat praktisch te gaan uitvoeren, zonder dat dit grote administratieve lasten met zich mee zal brengen?
In het Deelakkoord is de invoering van een eigen bijdrage van € 7,50 per verpleegdag in instellingen voor medisch-specialistische zorg teruggedraaid.
195
Is er een overzicht van standaarden, richtlijnen en indicatoren die al gereed zijn, en welke nog niet?
Er zijn de afgelopen jaren al veel standaarden, richtlijnen en indicatoren ontwikkeld door verschillende veldpartijen en organisaties. Zij hebben zelf overzichten gepubliceerd. Dat geldt bijvoorbeeld voor zorgstandaarden (Coördinatieplatform Zorgstandaarden), richtlijnen voor medisch-specialistische zorg (de Kwaliteitskoepel van de Orde van Medisch Specialisten), de standaarden van het Nederlands Huisartsen Genootschap, de indicatoren die in het kader van Zichtbare Zorg zijn ontwikkeld en CQI-instrumenten.
Veldpartijen kunnen deze verschillende instrumenten toetsen aan het voorlopig toetsingskader dat het nieuw op te richten Kwaliteitsinstituut heeft gepubliceerd. Dit kader biedt instructie aan diegenen die betrokken zijn bij het ontwikkelen van professionele standaarden en meetinstrumenten of bij het actualiseren en onderhouden daarvan. De criteria erin maken duidelijk aan welke voorwaarden professionele standaarden en meetinstrumenten moeten voldoen. Op basis van de criteria van het toetsingskader kan het nieuw op te richten Kwaliteitsinstituut, zodra het wetsvoorstel in werking is getreden, besluiten de ingediende kwaliteitsstandaard of meetinstrument in het register op te nemen, eventueel met suggesties voor doorontwikkeling van bepaalde onderdelen.
Het College voor Zorgverzekeringen is, in het kader van het nieuw op te richten Kwaliteitsinstituut, bezig met een inventarisatie van onderwerpen waarvoor de komende jaren professionele standaarden en/of indicatoren moeten worden ontwikkeld. Deze lijst wordt pas definitief vastgesteld wanneer het wetsvoorstel dat de taken en bevoegdheden van het Kwaliteitsinstituut regelt in werking is getreden. Voor die tijd zal een voorlopige meerjarenagenda worden gepubliceerd. Ik verwacht dat deze voorlopige meerjarenagenda eind 2012 gereed zal zijn.
196
Welke bevoegdheden krijgt het Kwaliteitsinstituut?
Het nieuw op te richten Kwaliteitsinstituut krijgt de volgende taken:
– het stimuleren en ondersteunen van het veld bij de totstandkoming van professionele standaarden,
– het ondersteunen van het veld bij de implementatie van professionele standaarden en innovatie,
– het inzichtelijk maken van de kwaliteit van verleende zorg door het verzamelen en beschikbaar maken van gegevens over kwaliteit van zorg ten behoeve van keuze- en toezichtinformatie in de zorg,
– het bevorderen van gepast gebruik in de zorgverlening,
Om die taken te kunnen uitvoeren krijgt het nieuw op te richten Kwaliteitsinstituut de bevoegdheid om:
– een toetsingskader vast te stellen dat eisen bevat waaraan professionele standaarden moeten voldoen;
– een meerjarenagenda vast te stellen die duidelijk maakt op welke moment een professionele standaard moet worden aangeboden, en door wie;
– de regie over te nemen door de Adviescommissie Kwaliteit te vragen een professionele standaard te ontwikkelen wanneer de partijen die een professionele standaard zouden opleveren in gebreke zijn gebleven;
– professionele standaarden in een register op te nemen;
– keuze- informatie over kwaliteit van zorg te verzamelen, samen te voegen en beschikbaar te maken.
197
Hoe is de ontwikkeling van de werkgelegenheid voor verpleegkundig specialisten en physician assistants?
Op basis van welke gegevens is besloten meer opleidingsplaatsen voor verpleegkundig specialisten en physician assistants te creëren? Kunt u toelichten hoeveel extra opleidingsplaatsen per nieuw beroep komen?
Hoeveel verpleegkundig specialisten en physician assistants zijn er inmiddels afgestudeerd?
Welk verschil bestaat er in taken en werkzaamheden van de ziekenhuisarts en de verpleegkundig specialist/physician assistant?
De ontwikkeling van de werkgelegenheid voor de verpleegkundig specialisten en physician assistants kent een stijgende lijn. Er worden sinds de start van de opleiding telkens meer opleidingsplaatsen beschikbaar gesteld. Afgelopen jaren hebben enkele onderzoeken van het Kenniscentrum beroeponderwijs arbeidsmarkt, STG/Health management Forum en het Capaciteitsorgaan van de medische specialisten voeding gegeven aan de vraagformulering van de zorginstellingen.
In 2004 is begonnen met 250 opleidingplaatsen. Sindsdien is het aantal plaatsen stapsgewijs uitgebreid van 325 via 400 naar 550 opleidingsplaatsen in 2012. In 2013 stijgt het aantal plaatsen naar 700 opleidingsplaatsen.
Het aantal opleidingsplaatsen is door de duale leerweg gerelateerd aan de vraag van de zorginstellingen. De vraag naar beroepsbeoefenaren en aanbod van afgestudeerden zijn hiermee aan elkaar gekoppeld.
De verdeling van deze extra plaatsen over de beide categorieën wordt in samenspraak met de hogescholen en zorginstellingen bepaald.
Er zijn 495 physician assistants afgestudeerd en 1 500 verpleegkundig specialisten geregistreerd bij het College Specialisme Verpleegkunde.
De verschillen tussen de taken en werkzaamheden liggen in het feit dat de ziekenhuisarts een medische vooropleiding heeft en in het wetenschappelijke domein is afgestudeerd. De verpleegkundig specialist heeft een verpleegkundige vooropleiding en een hbo-masteropleiding afgerond. De physician assistant heeft een verpleegkundige of een paramedische vooropleiding en heeft daarna een hbo-masteropleiding afgerond.
In de pilot van de ziekenhuisarts die onlangs is gestart maakt ook de afstemming met de nieuwe beroepsgroepen onderdeel uit. Op de resultaten hiervan kunnen we nog niet vooruitlopen.
198
Kunt u aangeven hoe de (verwachte) benodigde aantallen medisch specialisten zich de komende jaren ontwikkelen?
Voor het bepalen van de benodigde aantallen medisch specialisten in de komende jaren, baseer ik mij mede op de ramingen van het Capaciteitsorgaan voor medische en tandheelkundige vervolgopleidingen. De meest recente ramingen zijn opgenomen in het Capaciteitsplan 2010 (Kamerstuk 29 282, nr. 125). Ongeveer eens in de drie jaar worden deze ramingen geactualiseerd. Een nieuw capaciteitsplan verschijnt naar verwachting in de loop van 2013. Bij zijn ramingen houdt het Capaciteitsorgaan rekening met tal van factoren die relevant zijn bij het bepalen van de te verwachten zorgvraag en het benodigd aantal beroepsbeoefenaren om aan die zorgvraag tegemoet te komen. Aan de kant van de zorgvraag gaat het bijvoorbeeld om demografische, epidemiologische en sociaal-culturele ontwikkelingen. Daarnaast wordt onder meer rekening gehouden met een toename van het aantal vrouwen in de medisch specialistische vervolgopleidingen en met een zekere uitval uit de opleiding. In de ramingen wordt verder een inschatting gemaakt van het effect van verticale substitutie (taakherschikking).
Aldus ontstaat het volgende beeld ten aanzien van het benodigde aantal medisch specialisten in de komende jaren:
|
2013 |
2016 |
2019 |
2022 |
2025 |
2028 |
|
|---|---|---|---|---|---|---|
|
Aantal medisch specialisten excl. verticale substitutie |
19 317 |
20 903 |
22 562 |
24 258 |
26 020 |
27 660 |
|
Aantal fte medisch specialisten excl. verticale substitutie |
17 182 |
18 498 |
19 873 |
21 280 |
22 763 |
24 131 |
|
Aantal medisch specialisten incl. verticale substitutie |
19 048 |
20 322 |
21 607 |
22 893 |
24 199 |
25 337 |
|
Aantal fte medisch specialisten incl. verticale substitutie |
16 943 |
17 984 |
19 044 |
20 099 |
21 181 |
22 121 |
199
Kunt u aangeven op basis van welke informatie de behoefte aan extra plaatsen voor verpleegkundig specialisten en physician assistants?
Zie het antwoord op vraag 197.
200
Hoeveel opleidingsplaatsen zijn er in 2012 bijgekomen, uitgesplitst naar artsen, medisch specialisten, verpleegkundig specialisten en physician assistants?
Wat zijn de kosten voor een opleidingsplaats voor respectievelijk artsen, medisch specialisten, verpleegkundig specialisten en physician assistants?
In onderstaande tabel is de toename van het aantal opleidingsplaatsen in 2012 ten opzichte van 2011 weergegeven:
|
Opleiding |
Aantal plaatsen |
|---|---|
|
Basisopleiding geneeskunde* |
200, via zij-instroom in de masterfase |
|
Huisarts |
120 |
|
Medisch specialist |
39 |
|
Verpleegkundig specialisten, physician assistants* |
150, de verdeling van deze extra plaatsen over de beide categorieën hbo-zorgmasters wordt in samenspraak met de hogescholen en zorginstellingen bepaald |
* de aantallen betreffen het studiejaar 2012/2013
De vergoeding voor opleidingsplaats bij geneeskunde is € 20 000, – p.j.
(Een opleiding geneeskunde duurt gemiddeld 6 jaar)
De vergoeding voor de medisch specialistische vervolgopleidingen hangt af van het type en de grootte van het opleidende ziekenhuis.
(Dit zijn de bedragen voor 2013)
Academische ziekenhuizen € 123 800, – p.j.
Algemene ziekenhuizen 1–50 opleidingsplaatsen € 164 000,- p.j.
Algemene ziekenhuizen 50–150 opleidingsplaatsen€ 152 700,- p.j.
Algemene ziekenhuizen 150 of meer opleidingsplaatsen € 122 100,- p.j.
(Een opleiding tot medisch specialist duurt gemiddeld 5 – 6 jaar)
De vergoeding voor de opleiding tot verpleegkundig specialist of de opleiding tot physician assistant is € 21 000,- p.j.
(Een opleiding tot verpleegkundig specialist duurt gemiddeld 2 jaar en een opleiding tot physican assistant duurt gemiddeld 2,5 jaar.)
201
Kunt u aangeven hoe de (verwachte) benodigde aantallen medisch specialisten zich de komende jaren ontwikkelen?
Zie het antwoord op vraag 198.
202
Volgende de begroting stijgt het aantal plaatsen bij de hbo-masteropleidingen voor verpleegkundig specialisten physician assistants. Kunt u het aantal van 300 extra plaatsen uitsplitsen naar beide groepen?
Zie het antwoord op vraag 197.
203
Hoe wordt bepaald of veldpartijen het laten afweten bij de ontwikkeling van standaarden en richtlijnen, zodat het Kwaliteitsinstituut gaat ingrijpen?
De meerjarenagenda die het Kwaliteitsinstituut na inwerkingtreding van de wet zal vaststellen, bevat een overzicht van organisaties van cliënten, zorgaanbieders en zorgverzekeraars die de ontwikkeling van de verschillende professionele standaarden op zich hebben genomen, alsmede de bijbehorende tijdsplanning. Dit document vormt het kader, op basis waarvan de voortgang van de ontwikkeling van professionele standaarden bewaakt kan worden. In het jaarlijks vast te stellen werkprogramma worden de professionele standaarden die in dat jaar ontwikkeld moeten worden, van een definitieve deadline voorzien. In het geval dat deze termijnen worden overschreden, zijn de betrokken organisaties door het nieuw op te richten Kwaliteitsinstituut daarop aanspreekbaar en zal het Kwaliteitsinstituut de Adviescommissie Kwaliteit kunnen vragen de professionele standaard te ontwikkelen.
204
Hoeveel meer inspecties voort de IGZ uit op de werkvloer? Wat is het streefpercentage voor onaangekondigde bezoeken?
De IGZ registreert met ingang van dit jaar niet alleen het aantal uitgebrachte rapporten maar ook het aantal aangekondigde en niet aangekondigde bezoeken. Het aantal bezoeken dat de IGZ in de eerste drie kwartalen van 2012 heeft gebracht bedraagt ruim 1800. Hiervan zijn een kleine 400 onaangekondigd.
De IGZ hanteert geen streefpercentage voor onaangekondigde bezoeken.
Onderstaand een overzicht van het aantal inspecteurs werkzaam bij de IGZ en de openstaande vacatures (peildatum 09–2012).
|
Sector |
Beschikbaar |
Vacatures |
|---|---|---|
|
Inspecteurs Publieke gezondheid |
20 |
0 |
|
Inspecteurs Eerstelijnsgezondheidszorg |
23 |
2 |
|
Inspecteurs Specialistische somatische zorg |
31 |
1 |
|
Inspecteurs Gehandicaptenzorg |
21 |
1 |
|
Inspecteurs Ouderenzorg |
34 |
0 |
|
Inspecteurs Zorg thuis |
13 |
1 |
|
Inspecteurs Geneesmiddelen |
37 |
1 |
|
Inspecteurs Geestelijke Gezondheidszorg / forensische zorg |
28 |
1,5 |
|
Inspecteurs Medische Technologie |
13 |
3 |
|
Programmadirecteuren en -secretarissen |
18 |
|
|
Meldpunt IGZ |
24 |
1 |
|
Bureau opsporing |
10 |
2 |
|
Ondersteuning toezicht |
63 |
2 |
|
325 |
15,5 |
205
Hoe gaat ervoor gezorgd worden dat mensen die geen indicatie meer krijgen voor verblijf, wel terecht kunnen in een instelling wanneer zij hier behoefte aan hebben? Krijgen deze mensen een herindicatie met een hoger ZZP?
Nee, zij krijgen geen hoger ZZP geïndiceerd. Cliënten met een indicatie voor extramurale zorg die de behoefte hebben om meer geclusterd te gaan wonen, bijvoorbeeld in de buurt van andere mensen met dezelfde zorgvraag, kunnen terecht bij instellingen die woonruimte verhuren.
206
Waarom worden mensen verplicht thuis te blijven wonen? Welke problemen leverde de keuzevrijheid die men had op, waardoor u deze beslissing heeft genomen?
Met het extramuraliseren van de lichte zorgzwaartepakketten wordt aangesloten bij een trend die al langer zichtbaar is. Mensen willen en blijven langer thuis wonen. De cliënten die naar een instelling gaan, zijn gemiddeld genomen de zwaardere cliënten. Het extramuraliseren geeft een impuls aan keuzevrijheid. Door nu de lichte zorgzwaartepakketten te extramuraliseren bevorder ik dat cliënten langer zelf regie kunnen voeren en dat er een gevarieerd extramuraal zorg- en woonaanbod zal ontstaan.
207
Hoe gaat ervoor gezorgd worden dat iemand die thuis woont geholpen kan worden bij onplanbare zorg, zoals naar het toilet moeten? Kunt u garanderen dat er in geen enkel geval incontinentiemateriaal gebruikt zal worden bij continente mensen?
Bij cliënten in de ZZP’s 1 en 2, die per 1 januari 2013 voor nieuwe cliënten worden geëxtramuraliseerd, is de zorg over het algemeen planbaar. Cliënten zijn zelf in staat om naar het toilet te gaan. Voor de diverse ZZP’s 3 speelt onplanbaarheid van zorg mogelijk wel een rol en om die reden heb ik meer tijd genomen om in overleg met de sector te bezien hoe dit ook in de thuissituatie kan worden vorm gegeven. Ik kan geen absolute garantie geven dat er in geen enkel geval onnodig individueel gebruik van incontinentiemateriaal wordt gemaakt. Ik houd dat wel in de gaten, onder meer via mijn inspectie.
208
Hoe gaat een beschermde woonomgeving voor een drugsverslaafde gecreëerd worden als hij in zijn eigen sociale omgeving moet blijven wonen?
De extramuralisering van lichte intramurale zorg (ZZP 1 en 2) wordt in enkele jaren geleidelijk ingevoerd. Gedurende die jaren geldt de maatregel alleen voor nieuwe cliënten die lichte zorg en ondersteuning behoeven. Komende periode krijgen aanbieders van zorg, begeleiding en ondersteuning de tijd om hun aanbod aan te passen aan de reeds ingezette trend van ondersteuning en verzorging van mensen in hun eigen woonomgeving. Daarbij kan aangesloten worden bij het concept van zorg in de buurt, dat al een aantal lokale succesvolle uitwerkingen kent. De in het Bestuurlijk Akkoord Toekomst ggz neergelegde afspraken over ambulantisering, Basis-ggz en versterking eerstelijns-ggz sluiten goed aan bij het concept zorg in de buurt.
209
Voor hoeveel locaties in de intramurale ouderenzorg bestaan wachtlijsten, en wat is de omvang van elk van deze wachtlijsten?
Zie het antwoord op vraag 38.
210
Voor hoeveel locaties in de intramurale gehandicaptenzorg bestaan wachtlijsten en wat is de omvang van elk van deze wachtlijsten?
Zie het antwoord op vraag 38.
211
Hoeveel mensen staan op een wachtlijst voor zorg thuis (AWBZ), wat is de gemiddelde wachttijd en wat zijn de minimum- en maximumwachttijden?
Zie antwoord vraag 38.
212
Kan aangegeven worden hoe de extra middelen voor het verhogen van de maximum ZZP-tarieven zijn besteed, hoeveel extra personeel is aangenomen, in welke functies, in hoeveel en welke opleidingen is geïnvesteerd?
Om in aanmerking te komen voor de extra middelen konden de zorgaanbieders een plan indienen bij het zorgkantoor. In deze plannen dienden zij aan te geven hoe zij invulling geven aan het extra aannemen en opleiden van personeel. De zorgkantoren zien toe op de doelmatige aanwending van deze middelen. Bij de definitieve afrekening over 2012 wordt duidelijk welk deel van de middelen daadwerkelijk is ingezet. In 2013 komt daar derhalve meer zicht op. In opdracht van mijn ministerie wordt de realisatie van de doelstellingen op macroniveau gemeten. Hierin komen aspecten aan bod als de groei van het personeel en opleidingen als gevolg van de extra middelen. Momenteel wordt gewerkt aan de afronding van de nulmeting. In 2013 wordt in deze monitor bezien hoeveel extra personeel er in 2012 is aangesteld en opgeleid als gevolg van de investeringsmiddelen. De uitkomsten van de monitor worden met de Kamer gedeeld.
213
Er wordt aangegeven dat het kabinet oog heeft voor de cumulatieve effecten. Kan dit worden toegelicht?
– Het Kabinet-Rutte-Verhagen is in het sociale domein een aantal omvangrijke hervormingen gestart. Het betreft onder meer passend onderwijs, de decentralisaties van de jeugdzorg en de begeleiding en de invoering van de Wet werken naar Vermogen. Het is nog onduidelijk welke van de ingezette hervormingen doorgang vinden, maar de uitdaging om inhoudelijke samenhang tussen de domeinen zorg, onderwijs en arbeidsmarkt te realiseren blijft. Ook de decentraliserende beweging zal naar verwachting voortgezet worden. Het is derhalve van groot belang dat het Rijk de decentralisaties in samenhang uitvoert en gemeenten zo goed mogelijk in staat stelt samenhangend onderwijs-zorg-arbeidsmarktbeleid op lokaal en regionaal niveau te realiseren.
– De Ministerraad heeft minister Kamp (SZW) aangewezen als coördinerend bewindspersoon voor de samenhang van regeerakkoordmaatregelen in het sociale domein. Hij heeft aangegeven de (bedoelde en onbedoelde) effecten van de samenloop van decentralisaties te willen volgen voor burgers (met name kwetsbare groepen8) en voor gemeenten. Ook de Tweede Kamer heeft hierom gevraagd (motie-Sterk, Kamerstuk 33 000 XV, nr. 39).
– Gemeenten staan voor de uitdaging om samenhang te brengen tussen de maatregelen. Voor gemeenten zelf (hoe de dienstverlening efficiënter, effectiever en doelmatiger te organiseren) en voor hun burgers (hoe burgers naar vermogen te laten participeren).
– Om een beeld te krijgen van (bedoelde en onbedoelde) effecten van de samenloop van (regeerakkoord)maatregelen voor gemeenten (en personen), worden twaalf zogenaamde focusgemeenten intensief gevolgd en desgewenst ondersteund door de betrokken departementen. Bij onbedoelde effecten zoeken gemeenten samen met het kabinet naar een oplossing, bijvoorbeeld bij mogelijke (huidige en toekomstige) knelpunten in de samenhang tussen landelijke wet- en regelgeving.
– De kwantitatieve effecten voor burgers worden gevolgd door middel van een monitor die wordt opgezet en aan de Tweede Kamer is toegezegd.
214
Hoe groot is de groep «overbelaste mantelzorgers»? Is bekend hoeveel extra formele zorg vanwege de overbelasting van mantelzorgers geleverd moet worden?
Volgens het SCP zijn er ongeveer 450 000 overbelaste mantelzorgers op een totaal van 3,5 miljoen mantelzorgers. Het is onbekend hoeveel extra formele zorg vanwege de overbelasting van mantelzorgers geleverd moet worden.
215
Hoe groot zijn de verschillen in kosten van vervoer voor cliënten in de AWBZ-instellingen? Wat zijn respectievelijk de laagste en wat de hoogste kosten die cliënten kwijt zijn in AWBZ instellingen aan vervoer?
De kosten van vervoer verschillen in de AWBZ aanzienlijk. Van circa € 2,- tot circa € 150,- per vervoersbeweging (retour), zo blijkt uit onderzoek van PWC «Rapportage onderzoek vervoerskosten», van maart 2012 uitgevoerd in opdracht van de NZa. Vervoer is een aanspraak, waarvoor cliënten geen eigen bijdrage betalen.
216
Met welk percentage zijn drang- en dwangmaatregelen in de ggz teruggedrongen in het afgelopen jaar? Welk percentage was de doelstelling voor 2012? Welk percentage is de doelstelling voor 2013?
Aangezien de informatie in het BOPZ-registratiesysteem (Bopzis) van de IGZ over 2012 nog niet compleet is, is er geen betrouwbare vergelijking te maken tussen de dwangmaatregelen zoals gemeld bij de Inspectie in 2011 ten opzichte van de dwangmaatregelen zoals gemeld in 2012.
In de afgelopen jaren is er een dalende lijn in de toepassing van separaties te zien maar de ingezette daling stagneert. Waar in 2009 een afname werd bereikt van 10% minder separaties, is over 2010 een afname van 5,5 % bereikt en in 2011 een reductie van nog geen 1%. Op basis van de Bopzis-gegevens geldt naar verwachting een vergelijkbare reductie ook voor 2012.
Voor het terugdringen van drang- en dwangmaatregelen worden geen na te streven percentages meer gehanteerd. Het is de verantwoordelijkheid van het veld zelf om met elkaar daarover afspraken te maken.
217
Met welk percentage zijn drang- en dwangmaatregelen in de gehandicaptenzorg en ouderenzorg teruggedrongen in 2012? Welk percentage was de doelstelling voor 2012? Welk percentage terugdringing is de doelstelling in 2013?
Zie het antwoord op vraag 224.
218
Hoe hoog is de afgelopen vijf jaar het zak- en kleedgeld voor bewoners in AWBZ instellingen geweest, waarin de hoogte van het zak- en kleedgeld gespecificeerd wordt op:
– Leeftijd van cliënten
– Zorgzwaarte van de cliënten, en
– Verschillende sectoren in de AWBZ.
In onderstaande tabel is de vrijstelling weergegeven die cliënten ontvangen op basis van het zak- en kleedgeld en de eventuele toeslagen bovenop dit zak- en kleedgeld. De zorgzwaarte van de cliënten en de sector is niet van belang voor het vaststellen van de hoogte van het zak- en kleedgeld.
219
Wordt bij het «harmoniseren van vervoerskosten instellingen» bij het verdeelmodel rekening gehouden met specifieke omstandigheden als platteland/stad? Met welke omstandigheden wordt rekening gehouden?
Nee, er wordt geen rekening gehouden met een verschil platteland/stad. Daarvoor is ook geen aanleiding. In het onderzoek «Rapportage onderzoek vervoerkosten» van maart 2012, uitgevoerd door PWC in opdracht van de NZa, is gekeken naar verbanden die verschillen in vervoerskosten verklaren. Die werden niet gevonden. Er is onder andere geen verband gevonden tussen reisafstand en kosten en tussen reistijd en kosten.
Er wordt in de nieuwe beleidsregel van de NZa nog onderscheid gemaakt in de tarieven voor vervoer naar AWBZ-sector (ggz, Gehandicaptenzorg en ouderenzorg), en specifiek voor de gehandicaptensector is er onderscheid gemaakt naar intramuraal, extramuraal en wel of geen rolstoelgebruiker.
220
Wat zijn de actuele cijfers over de landelijke beschikbaarheid van casemanagement bij dementie?
NIVEL en Trimbos hebben begin 2011 een inventarisatie gemaakt van het aanbod van casemanagement bij dementie. Uit deze inventarisatie blijkt dat de beschikbaarheid van deze vorm van casemanagement een grote ontwikkeling heeft doorgemaakt. In alle 74 onderzochte netwerken voor samenhangende dementiezorg wordt een vorm van casemanagement aangeboden. Een groot aantal netwerken verkeert echter nog in een prille fase, waardoor zij vaak op beperkte schaal casemanagement aanbieden.
Inmiddels zijn 87 dementienetwerken bekend die allen casemanagement aanbieden. Tezamen bedienen deze netwerken vrijwel geheel Nederland.
221
Welke hulpmiddelen vallen allemaal onder de bovenbudgettaire vergoedingen? Hoeveel kosten deze hulpmiddelen?
Op basis van artikel 15 van het besluit zorgaanspraken AWBZ hebben cliënten met verblijf inclusief behandeling recht op individueel aangepaste rolstoelen, orthopedische schoenen, verbandschoenen, therapeutische elastische kousen, prothesen, orthesen en persoonsgebonden tilbanden. Al deze hulpmiddelen worden bovenbudgettair vergoed.
De hoogste aantallen en kosten betreffen individueel aangepaste rolstoelen. Het gaat hier om ruim 75% van de kosten. Als tweede grote kostenpost wil ik de orthopedische schoenen noemen. Bij de andere hulpmiddelen gaat het om kleinere aantallen en relatief weinig kosten.
222
Hoe kan een zorginstelling een jaar van tevoren weten welke cliëntgebonden hulpmiddelen zij nodig zal hebben? Hoe kan een zorginstelling überhaupt weten welke cliënten zij volgend jaar zal hebben?
Een instelling weet van tevoren niet exact wat de hulpvraag van cliënten in het komend jaar zal zijn en welke cliëntgebonden hulpmiddelen daarin noodzakelijk zijn.
Qua hulpvraag voor de zorg sluit de instelling op basis van het heden een contract voor het komend jaar met het zorgkantoor. Dit contract kan tot november van het komend jaar bijgesteld worden in overleg met het zorgkantoor.
Voor cliëntgebonden hulpmiddelen is er een geoormerkte landelijk beschikbare ruimte omdat de vraag hiernaar op regioniveau moeilijk voorspelbaar is.
223
Is het onder de contracteerruimte brengen van de bovenbudgettaire vergoedingen niet gewoon het verlagen van de contracteerruimte? Zo nee, waarom niet?
Neen, het bij de contracteerruimte als geoormerkte middelen betrekken is gebeurd door dezelfde middelen toe te voegen, die voorheen onder het CVZ vielen. De aanwending van middelen voor bovenbudgettaire vergoedingen door CVZ is derhalve per 1-1-2013 niet meer mogelijk.
De door de zorgkantoren goedgekeurde aanwending voor bovenbudgettaire vergoedingen bij instellingen moeten de zorgkantoren nu maandelijks melden aan de NZa. Die neemt dit element mee in haar rapportage over de contracteerruimte 2013.
224
Hoeveel mensen zijn het afgelopen jaar gefixeerd geweest als gevolg van dwangzorg?
Hoeveel mensen zijn langer dan drie maanden gefixeerd geweest?
Dwangzorg zoals omschreven in de Wet Bopz in artikel 38 en artikel 39 moet aan de inspectie gemeld worden. De inspectie registreert dit in haar Bopz-registratiesysteem. Aangezien de informatie in het BOPZ-registratiesysteem over 2012 nog niet compleet zijn er geen betrouwbare cijfers te geven. In 2011 zijn in totaal 14 fixaties in de ggz toegepast, 711 fixaties in de gehandicaptenzorg en 70 in de ouderenzorg.
De IGZ onderzoekt niet alle fixaties. Wel heeft de IGZ in het kader van het terugdringen van vrijheidsbeperkende maatregelen (waaronder fixatie met de onrustband) in 2011 en 2012 onderzoek gedaan bij 100 zorgaanbieders en 220 cliënten in de ouderen- en gehandicaptenzorg. Het rapport hierover verschijnt in december 2012. Ten aanzien van dwangbehandelingen (fixaties) in de ggz heeft de IGZ steekproefsgewijs toezicht gehouden.
225
Heeft de IGZ alle meldingen van fixatie onderzocht? Zo nee, waarom niet?
Bij hoeveel meldingen van fixatie is een inspecteur op locatie langs geweest om de melding te beoordelen?
Zie het antwoord op vraag 224.
226
In hoeveel gevallen heeft de IGZ beoordeeld dat fixatie onterecht toegepast is? Welke stappen neemt de IGZ als zij oordeelt dat fixatie onterecht is?
Vanuit haar rol en positie beoordeelt de Inspectie voor de Gezondheidszorg (IGZ) primair of de verantwoordelijke zorgverlener het besluit om over te gaan tot fixatie zorgvuldig heeft genomen én of er actie is ondernomen om de fixatie af te bouwen en te stoppen. De IGZ zal de instelling altijd aanspreken op het voldoen aan kwaliteitseisen zoals multidisciplinair overleg, vastlegging in het zorgdossier, betrokkenheid externe deskundigen en het toepassen van alternatieve maatregelen en voorzien van verbeteringen indien aan de orde.
227
In hoeveel gevallen hebben instellingen de hulp van het CCE ingeroepen voordat tot fixatie overgegaan is.
In hoeveel gevallen hebben instellingen de hulp van het CCE ingeroepen nadat tot fixatie overgegaan is? Met hoeveel is het aantal fixaties vervolgens gedaald?
Wanneer het CCE wordt ingeschakeld, concentreert de vraag zich primair op handelingsverlegenheid. Die handelingsverlegenheid kan zich uiten in een vorm van vrijheidsbeperking, maar dat is niet noodzakelijk. Het CCE rondt een consultatie over het algemeen af als instelling en het CCE het er over eens zijn dat de instelling weer zelf verder kan en de handelingsverlegenheid verdwenen is. Het afbouwen van vrijheidsbeperkende maatregelen kan daarna soms nog een tijd duren.
Representatieve cijfers over fixatie voor of na inschakeling van het CCE zijn er niet. Een steekproef onder 36 cliënten over alle vormen van vrijheidsbeperking tezamen geeft het volgende beeld;
– in zo'n 40% van de vragen die het CCE binnenkrijgt is (nog) geen sprake van vrijheidsbeperking in enigerlei vorm.
– de ernst van de maatregelen neemt volgens respondenten na een interventie van het CCE betekenisvol en significant af. Men schrijft dit resultaat ook toe aan de interventie van het CCE.
228
Met welke reden ontvangen zorgbehoevende mensen geen mantelzorgcompliment meer zodra zij geïndiceerd zijn voor zorg met verblijf, maar nog thuis wonen omdat zijn op een wachtlijst staan?
Waarom komt iemand niet in aanmerking voor het mantelzorgcompliment wanneer hij/zij thuis iemand verzorgd met een intramurale indicatie?
Komt iemand in aanmerking voor het mantelzorgcompliment wanneer iemand met ZZP 1 t/m 3 thuis verzorgd wordt?
De SVB verwacht in 2012 395 200 mensen een mantelzorgcompliment te verstrekken. Voor het mantelzorgcompliment is jaarlijks een bedrag van € 65 mln. beschikbaar. Om binnen dit budget te kunnen blijven, moesten nadere criteria worden gesteld. Om voor een compliment in aanmerking te komen moet men beschikken over een indicatie voor extramurale AWBZ-zorg; deze indicatie moet ten minste 371 dagen geldig zijn.
Daarbij is overwogen dat in geval van een indicatie voor intramurale AWBZ-zorg in beginsel in veel mindere mate sprake zal zijn van een beroep op mantelzorg. Voor mensen met een intramurale indicatie die om uiteenlopende redenen niet in een instelling verblijven, geldt dat het uitvoeringstechnisch gezien niet mogelijk is gebleken deze groep in aanmerking te brengen voor de regeling, omdat de vereiste informatie over de beoordeling van deze aanspraak niet beschikbaar is.
229
Hoeveel mensen ontvangen een mantelzorgcompliment?
Welke selectie wordt er gehanteerd voor het bepalen of iemand recht heeft op een mantelzorgcompliment? Waarop is deze selectie gebaseerd?
Zie het antwoord op vraag 228.
230
Hoeveel mantelzorgers zijn er overbelast? Op welke wijze zal de ondersteuning van mantelzorgers worden verbeterd?
Volgens het SCP zijn er ongeveer 450 000 overbelaste mantelzorgers
Gemeenten zijn verantwoordelijk voor de ondersteuning van mantelzorgers op grond van de Wmo. In de beleidsbrief mantelzorg (Kamerstuk 30 169, nr. 26) is ondersteuning van gemeenten dan ook een belangrijk onderwerp.
231
Hoeveel mensen hebben wel een mantelzorgcompliment aangevraagd maar niet gekregen, en met welke redenen worden aanvragen niet gehonoreerd?
Het uitvoeringsproces van de SVB is zodanig ingericht dat alleen zorgvragers die aan de criteria van de regeling voldoen automatisch een aanvraagformulier krijgen opgestuurd. Deze zorgvragers hebben altijd een extramurale indicatie van 371 dagen of meer.
Over 2012 (tot en met september) zijn er 292 500 mensen die een aanvraag hebben ingediend. Daarvan zijn 5 600 aanvraagformulieren negatief beoordeeld. De belangrijkste reden daarvoor is dat in 95% van de gevallen de mantelzorger al een compliment had ontvangen via een andere zorgvrager.
Bij 13 800 mensen is het formulier retour gestuurd aan de zorgvrager, omdat het incompleet was. In de meeste gevallen wordt het formulier uiteindelijk volledig weer teruggestuurd naar de SVB.
232
Hoeveel mensen die in een instelling wonen zullen naar verwachting afzien van dagbesteding als gevolg van harmonisatie van de vervoerskosten voor instellingen? Wil de regering dit bijhouden en de Kamer hierover informeren?
Vervoer is een aanspraak. De harmonisatie leidt tot een reductie van het aantal tarieven en verlaging van de normtarieven. Cliënten betalen geen eigen bijdrage en er is geen reden om af te zien van dagbesteding vanwege voor hen persoonlijk stijgende kosten. Overigens is er € 25 mln. beschikbaar voor het opvangen van onverwachte effecten.
Mede op verzoek van lid Dijkstra ben ik voornemens de NZa in de aanwijzing contracteerruimte 2013 opdracht te geven om de vinger aan de pols te houden. Over de voorgenomen inhoud van deze aanwijzing heb ik op 3 oktober 2012 een voorhangbrief gestuurd naar de Eerste en Tweede Kamer.
233
Wat zijn de actuele cijfers over de landelijke beschikbaarheid van casemanagement bij dementie? Hoe staat het met uw inspanningen om de beschikbaarheid van casemanagement dementie te vergroten door bijvoorbeeld ontschotting in de financiering tussen de AWBZ en de Zvw?
Zie het antwoord op vraag 220.
234
Welke concrete afspraken kunnen verbeterd worden als het gaat om het in te plannen overleg met werkgevers, gemeenten, huisartsen en andere professionals als het gaat om het organiseren van informele zorg? Op welke wijze wordt ervoor gezorgd dat werkgevers, gemeenten, huisartsen en anderen zich houden aan deze afspraken?
In de beleidsbrief mantelzorg (Kamerstuk 30 169, nr. 26) staat dat op verschillende terreinen coalities rond mantelzorg worden geëntameerd.
235
Wat zijn met het oog op de ondersteuning van dementiepatiënten en hun mantelzorgers, de actuele cijfers over de landelijke beschikbaarheid van casemanagement bij dementie?
Hoeveel casemanagement is er in Nederland voor dementiepatiënten en hun mantelzorgers en wat doet de regering concreet om dit aantal te vergroten?
Hoe staat het met de inspanningen van VWS om de beschikbaarheid van casemanagement dementie te vergroten, o.a. door wegnemen van schotten in de financiering tussen AWBZ en Zvw?
Zie het antwoord op vraag 220.
236
Hoeveel mensen gokten er in 2012 illegaal online?
Er zijn geen cijfers over 2012 beschikbaar.
Uit het onderzoek «Gokken in kaart» (december 2011) is af te leiden dat 2,2% (ongeveer 300 000 mensen) van de Nederlandse bevolking van 16 jaar en ouder ooit wel eens heeft deelgenomen aan een kansspel (al dan niet online) waarvan men wist dat het illegaal was.
237
Hoe is de verdeling van de 90 miljoen euro extra voor preventie? Hoeveel gaat er naar dieetadvisering, stoppen met roken en het tegengaan van overgewicht bij kinderen? Welke streefcijfers worden er gehanteerd?
Conform de Voorjaarsnota 2012 is de verdeling ten aanzien van de € 90 mln. als volgt:
– Dieetadvisering in het pakket, € 44 mln.;
– Stoppen met roken, € 20 mln.;
– Bestrijding overgewicht bij kinderen, € 26 mln.
Voor dieetadvisering geldt in 2013 dat de prestatie dieetadvisering weer voor maximaal 3 behandeluren per kalenderjaar in het basispakket is opgenomen.
Voor «stoppen met roken»-programma’s als onderdeel van de verzekerde zorg worden geen streefcijfers gehanteerd. Het betreft hier zorg conform richtlijnen.
Voor de bestrijding van overgewicht bij kinderen geldt het volgende.
Zoals mijn brief d.d. 25 juni (Kamerstuk 31 899, nr. 21) over de verdeling van inzet bij de bestrijding van overgewicht bij kinderen beschrijft, wordt dit ingezet voor het versterken en intensiveren van bestaande programma’s gericht op het bevorderen van een gezonde leefstijl van de jeugd. De inzet is primair gericht op voeding en bewegen, maar daar waar mogelijk wordt – aansluitend bij de omslag in het leefstijlbeleid – een verbredingslag gemaakt naar andere leefstijlthema’s. Dit betekent dat de totale inzet verdeeld wordt over 5 hoofdlijnen waarbij iedere hoofdlijn een eigen doel en inzet heeft.
De hoofdlijnen zijn:
– Jongeren op gezond gewicht: intensiveren op en ook na 2014 continueren van het Convenant Gezond Gewicht, door eerder op te schalen en de aansluiting met de lokale zorgsector te verbeteren (€ 3 mln.). De JOGG-aanpak staat hierin centraal en het doel is 75 JOGG gemeenten in 2015.
– Gezonde school: de aanpak behelst zowel de doorontwikkeling van de gezonde schoolmethode, als ook het meer inzetten op de «voorschool», een doorlopende leerlijn gezond gewicht, behoud van kennis over voeding en gezond gedrag (waaronder bewegen) binnen het primair onderwijs en het verspreiden van interventies gericht op een gezonde schoolomgeving (€ 5 mln.).
– Geoormerkte verhoging van de Sportimpuls (onderdeel van het programma Sport en Bewegen in de Buurt) voor het kopiëren van interventies die gericht zijn op de aanpak van overgewicht bij kinderen (€ 2 mln.).
– Impuls individueel contactmoment voor adolescenten (vanaf 14 jaar) en evt. aanvullende (collectieve) activiteiten voor leerlingen en voortgezet en middelbaar onderwijs door de jeugdgezondheidszorg (€ 15 mln.).
– Betere informatievoorziening via Centra voor Jeugd en Gezin over een gezonde leefstijl aan ouders en jeugd (Stichting opvoeden.nl) (€ 1 mln.).
238
Onderschrijft de regering de uitkomsten van de kosten-batenanalyse diëtetiek van oktober 2012? Zo nee, welke conclusies worden niet onderschreven en waarom?
In welke begroting zijn de baten van de uitgaven aan dieetadvisering te vinden?
Ik heb kennis genomen van de kosten-batenanalyse die de Nederlandse Vereniging van Diëtisten heeft laten uitvoeren. We zullen hierover met hen in overleg gaan. Conform het Begrotingsakkoord 2013 is dieetadvisering per 2013 weer in het pakket opgenomen (geraamde kosten € 44 mln.). Hierbij geldt in 2013 dat de prestatie dieetadvisering beschikbaar is voor maximaal 3 behandeluren per kalenderjaar. De baten van dieetadvisering zijn niet terug te vinden in de VWS begroting.
239
Er wordt aangegeven dat er per 1 januari 2013 de geriatrische revalidatiezorg grotendeels naar de Zvw wordt overgeheveld. Wat wordt er precies bedoeld met grotendeels, en wat gaat er niet over?
Er is in de begroting aangegeven dat de geriatrische revalidatiezorg grotendeels naar de Zvw wordt overgeheveld. Bedoeld is aan te geven dat cliënten die reeds in het verpleeghuis waren opgenomen, voorafgaand aan ziekenhuisopname en daarna nog nazorg nodig hebben, deze zorg uit de AWBZ blijven verkrijgen.
240
In de beleidsagenda van VWS voor 2013 is de aandacht voor gezonde leefstijl en preventie van ziekte is aandacht voor diverse doelgroepen. Hoe zit dit precies voor de doelgroep ouderen?
In de beleidsagenda worden ten aanzien van leefstijl en ziektepreventie extra maatregelen genoemd die voor de gehele bevolking van toepassing zijn, inclusief ouderen. In de begroting is ook aandacht voor zaken die specifiek, of met name, op ouderen zijn gericht. Te denken valt aan de invoering van darmkankerscreening en activiteiten van de Zichtbare Schakel verpleegkundige die vanaf 2013 naar het Gemeentefonds zijn overgeheveld (begroting BZK). Naast nieuw beleid in 2013 is er ook doorlopend beleid op het gebied van leefstijl en ziektepreventie voor ouderen. Hierbij valt te denken aan de jaarlijkse grieppriek en het Nationaal Programma Ouderenzorg (NPO), waar in het project «Delfgoud» het effect onderzocht wordt van leefstijlinterventies gericht op ouderen. Veel van de andere projecten in het NPO, gericht op onder andere de zelfredzaamheid van kwetsbare ouderen, leiden naar verwachting indirect tot een meer gezonde leefstijl en tot preventie van ziekte. Ook zijn er verschillende acties in gang gezet om ondervoeding tegen te gaan. Ondervoeding is enigszins afgenomen, maar blijft aandacht houden.
Het Nederlands Instituut voor Sport en Bewegen (NISB) biedt ondersteuning door het verzamelen, verrijken, valideren en verspreiden van kennis over succesvol sport- en beweegaanbod. Een deel daarvan is specifiek gericht op (sub)doelgroepen van ouderen. Ook de buurtsportcoach is een belangrijk middel om ouderen aan het bewegen te krijgen. De buurtsportcoach kan daarvoor ook worden ingezet. Er is € 47,3 mln. uitgetrokken voor de buurtsportcoach in 2013.
241
Kunnen met betrekking tot de 10 miljoen euro extra voor palliatieve zorg praktische voorbeelden gegeven worden hoe de middelen worden ingezet?
Kan meer specifiek inzicht worden gegeven in de besteding van dit bedrag?
Wordt bij de besteding van de middelen ook invulling gegeven aan motie-van der Staaij 29509–40, waarin gevraagd wordt te bewerkstelligen dat palliatieve ziekenhuiszorg zo veel mogelijk gesubstitueerd wordt naar (bijna-)thuissettings, hospices en palliatieve units van verpleeghuizen en de financiering van de palliatieve zorg daarop af te stemmen?
Is de regering bereid te onderzoeken op welke wijze het onderbrengen van palliatieve zorg in de basisverzekering een bijdrage kan leveren aan de substitutie van palliatieve zorg?
Mijn streven is om de Kamer hieromtrent te informeren voor de behandeling van de Begroting 2013.
242
Hoe staat het met de voorbereiding van de gemeenten betreffende de implementatie van de nieuwe Drank- en Horecawet per 1 januari 2013?
Overal in het land zijn gemeenten op lokaal of regionaal niveau bezig met het treffen van de nodige voorbereidingen voor de implementatie van de nieuwe Drank- en Horecawet. Er is een handreiking Drank- en Horecawet voor gemeenten opgesteld die zeer positief is ontvangen door gemeenten.9 Er is bij de NVWA een expertisecentrum handhaving Drank- en Horecawet opgericht dat gemeenten actief ondersteunt en waar gemeenten terecht kunnen voor informatie en met vragen. De opleidingen voor lokale toezichthouders zijn van start gegaan, er zijn modelverordeningen ontwikkeld door verschillende partijen, er vinden geregeld presentaties plaats en de wijziging van de Drank- en Horecawet wordt besproken tijdens landelijke en regionale congressen en seminars.
243
Welke meetbare doelen worden gesteld ten aanzien van het tegengaan van overgewicht en obesitas bij kinderen en jongeren? Wat wordt precies verwacht in ruil voor de 3 miljoen euro extra investering in JOGG?
Zie ook het antwoord op vraag 237 en 292.
We streven er samen met partijen naar om de ontwikkeling van overgewicht en obesitas (ernstig overgewicht) tot stilstand te brengen en de trend om te buigen in een daling. Volgens de laatst beschikbare cijfers10 heeft 12,8% van de kinderen (2–20 jaar) overgewicht (inclusief obesitas). Een verbetering ten opzichte van deze cijfers is ons streven.
Ik heb u geïnformeerd (Kamerstuk 31 899, nr. 21) dat we met de intensivering gericht op de bestrijding van overgewicht bij kinderen inzetten op vijf verschillende hoofdlijnen.
De extra middelen voor JOGG hebben het bereiken van 75 JOGG gemeenten in 2015 (motie-Wiegman, Kamerstuk 31 899, nr. 10) tot doel. De teller staat nu op 19 gemeenten. Na analyse is o.a. gebleken dat ondersteuning voor gemeenten nodig is om lokale processen te stimuleren en intensiever te begeleiden in bijvoorbeeld de opstartfase. De extra middelen worden dan ook voornamelijk ingezet om het huidige aantal deelnemende gemeenten versneld en met behoud van kwaliteit op te schroeven naar het beoogde aantal van 75. Daarnaast ontbreekt lokaal vaak de koppeling tussen preventie en zorg voor kinderen met ongezond gewicht. Hiermee vloeit potentieel resultaat weg. De extra middelen worden ook ingezet om deze verbinding passend en met behoud van kwaliteit te ondersteunen.
244
Hoe vaak kan men een beroep doen op het programma stoppen met roken? Wat is het percentage succesvolle behandelingen? Wanneer is de behandeling succesvol? Hoeveel mensen stoppen uit zichzelf met roken? Wat zijn de kosten van farmacologische ondersteuning?
De basisverzekering vergoedt het programma stoppen met roken één maal per jaar. Mensen kunnen vaker deelnemen aan een stoppen met roken programma in een jaar, maar dan voor eigen rekening. De kans om te stoppen met roken is zonder begeleiding 2 tot 5%. Begeleiding vergroot de kans op succes: wanneer gebruik gemaakt wordt van farmacologische ondersteuning in combinatie met gedragsmatige begeleiding, is de kans op blijvend stoppen met roken 8 tot 20%. Jaarlijks worden ongeveer 1 miljoen stoppogingen ondernomen. Van de mensen die een stoppoging ondernemen zonder ondersteuning, valt dus ruim 95% terug en van de mensen die stoppen met behulp van farmacologische ondersteuning in combinatie met begeleiding is dat 80%.
De kosten van de farmacologische ondersteuning worden geraamd op € 20 mln. per jaar.
245
Hoeveel jongeren zijn afgelopen jaar opgenomen in een alcoholpoli?
In 2011 zijn 762 jongeren in het ziekenhuis opgenomen vanwege een alcoholvergiftiging (bron: Nederlands Signaleringscentrum Kindergeneeskunde). Zij hebben nazorg ontvangen via de alcoholpoli. De cijfers over 2012 komen in het voorjaar van 2013.
246
Wat is de gemiddelde leeftijd van jongeren die behandeld worden voor comazuipen?
De gemiddelde leeftijd is 15,3 jaar. Uit een trendanalyse van het Trimbos-instituut van registratiegegevens van het Nederlands Signaleringscentrum Kindergeneeskunde blijkt de leeftijd van de jongeren in de afgelopen jaren stabiel te zijn op 15 jaar gemiddeld.
247
Hoeveel personen hebben in Nederland te maken met een alcoholverslaving?
Uit het jaarbericht 2011 van de Nationale Drug Monitor (NDM) is af te leiden dat ruim 475 000 mensen van 18 tot 65 jaar kampen met een alcoholstoornis. Volgens de definities van de Diagnostic and Statistical Manual of Mental Disorders (DSM-IV) gaat het om 395 600 mensen waarvan het alcoholgebruik problematisch is en 82 400 mensen met alcoholverslaving.
248
Hoeveel diagnoses adhd zijn er de afgelopen 5 jaar gesteld bij kinderen onder de 18 jaar? In hoeveel gevallen werd er de afgelopen jaar ook medicatie aan kinderen onder de 18 jaar voor adhd voorgeschreven?
Het aantal gestelde diagnoses wordt in Nederland niet bijgehouden. Op basis van buitenlands onderzoek wordt aangenomen dat drie tot vijf procent van de kinderen (onder de 16 jaar) in Nederland aan ADHD lijdt (Bron: Landelijk Basisprogramma ADHD bij kinderen en jeugdigen, 2007; dit percentage is ook te vinden op de sites van het RIVM, het Nederlands Jeugd Instituut en het Kenniscentrum Kinder- en Jeugdpsychiatrie). Wel is in Nederland het aantal voorschriften van ADHD-medicatie bekend. Volgens cijfers van de Stichting Farmaceutische Kengetallen maakten in 2011 113 186 kinderen en jongeren (tot en met 17 jaar) gebruik van methylfenidaat.
249
Wanneer gaan de experimenten met een nieuwe bekostiging voor de curatieve en eerstelijnszorg van start? Kan een overzicht van de experimenten gegeven worden?
Ik laat de subsidie van de experimenten over aan een nieuw kabinet.
250
Welke doelstellingen zijn er opgesteld om agressie in de zorg tegen hulpverleners tegen te gaan? Zijn deze doelstellingen in 2012 behaald?
Agressie en geweld tegen zorgverleners is onacceptabel en moet worden teruggedrongen. Om die reden heb ik in maart 2012 het Actieplan «Veilig werken in de zorg» aan de Tweede Kamer aangeboden, mede namens de minister van Veiligheid en Justitie en de minister van Binnenlandse Zaken en Koninkrijksrelaties (BZK). Daarbij onderschrijf ik de doelstelling van het programma Veilige Publieke Taak van de minister van BZK om in de periode 2011–2015 agressie en geweld tegen medewerkers met een publieke taak per sector, inclusief de zorg, met 25 % te verminderen. Met het Actieplan wil ik daar samen met alle betrokken partijen mijn bijdrage aan leveren voor de zorgsector.
251
Zijn er al resultaten bekend van het experiment regelarme instellingen? Zo ja, wat zijn deze resultaten?
Nee.
252
Kan een overzicht gegeven worden van de groei van het percentage medisch personeel en niet-medisch personeel in de curatieve en langdurige zorg afzonderlijk in de afgelopen 10 jaar, in aantallen en in kosten?
Het CBS geeft de volgende aantallen voor medisch en sociaal-wetenschappelijke functies aan:
2006: 39 020
2010: 48 480
Dit komt overeen met een jaarlijkse stijging van 5,6%. De definitie die CBS hierbij hanteert: specialisten voor klinische zorg; specialisten voor laboratorium en apothekers; tandartsen en overige medici direct betrokken bij diagnose en therapie zoals agio's, agnio's (assistent geneeskunde (niet) in opleiding), klinisch fysiologen of klinisch psychologen in loondienst. Dit is exclusief medici en sociaal wetenschappers die in vrij beroep of in loondienst elders werkzaam zijn.
Het CBS publiceert ook het aantal werkzame personen in de zorg. Wordt hier het medisch en sociaal-wetenschappelijke personeel vanaf gehaald dan blijven de volgende aantallen over voor niet-medisch personeel:
2006: 1 075 000
2010: 1 177 000
Dit komt overeen met een jaarlijkse stijging van 2,3%
Deze aantallen zijn niet te scheiden in curatieve en langdurige zorg.
In het geval uw vraag zich richt op het onderscheid tussen zorgverlenend personeel en niet-zorgverlenend personeel verwijs ik u naar vraag 151 en 68.
253
Hoeveel ouderen zijn er de laatste jaren mishandeld en wat zijn de meest actuele cijfers?
De meest actuele cijfers gaan over de meldingen ouderenmishandeling die bij de steunpunten huiselijk geweld binnen zijn gekomen. Volgens Movisie zijn in 2011 994 meldingen gedaan van ouderenmishandeling (zowel in huiselijke kring als door professionals). Dit is een stijging van 16% ten opzichte van 2010. In 2010 bedroeg het aantal meldingen 855, in 2009 656 en in 2008 662.
De IGZ heeft sinds 15 juni 2011 41 meldingen in het kader van ouderenmishandeling onderzocht en bij 7 meldingen loopt het onderzoek nog. In 10 situaties is na onderzoek vastgesteld dat het daadwerkelijk om ouderenmishandeling ging. In 23 gevallen kon ouderenmishandeling niet (meer) bewezen worden en bij 8 meldingen bleek uiteindelijk geen sprake te zijn van ouderenmishandeling.
254
Hoeveel ouderen komen jaarlijks bij de huisarts en bij de SEH met opmerkelijk en onverklaarbaar letsel?
Er vinden bij huisartsen en SEH’s geen aparte registratie en screening plaats van vermoedens of gevallen van ouderenmishandeling.
Huisartsen en SEH’s kunnen bij vermoedens van ouderenmishandeling gebruik maken van de vijf stappen uit de meldcode huiselijk geweld en kindermishandeling. In het kader van de voorgenomen Wet verplichte meldcode zullen professionals de plicht krijgen om op basis van de stappen uit de meldcode te handelen bij signalen van geweld in huiselijke kring.
Om er voor te zorgen dat zorgverleners weten wat te doen bij signalen van ouderenmishandeling is in het kader van het VWS-Actieplan «Ouderen in veilige handen» een speciale e-learningmodule ontwikkeld over signalering en melding van ouderenmishandeling. Deze module is bestemd voor (student) verzorgenden, verpleegkundigen en medici en is gebaseerd op de vijf stappen uit de meldcode.
255
Vindt er screening plaats in de SEH bij acute opname naar mishandeling?
Zie het antwoord op vraag 254.
256
Vindt er screening plaats in de intramurale zorg door een vertrouwenspersoon naar mishandeling van ouderen?
Veel instellingen in de intramurale zorg hebben een vertrouwenspersoon bij wie men ook terecht kan met vermoedens of signalen van ouderenmishandeling. Er is geen screening van alle ouderen door vertrouwenspersonen.
257
Vindt er screening plaats door de huisarts naar mishandeling van ouderen?
Zie het antwoord op vraag 254.
258
Zijn er het afgelopen jaar mensen opgepakt en berecht naar aanleiding van mishandeling van ouderen? Zo ja, hoeveel mensen betreft dit?
Politie en Openbaar Ministerie registreren niet specifiek op ouderenmishandeling in de definitie die in dit kader gehanteerd wordt11. Wel blijkt uit politiecijfers over huiselijk geweld in 2008 dat 5,2% van de slachtoffers tussen de 55 en 66 jaar is en 1,7% ouder is dan 66 jaar. Ouderen blijken in vergelijking met andere leeftijdsgroepen vaker het slachtoffer te worden van bedreiging.
259
Wat zijn de laatste cijfers met betrekking tot ondervoeding onder ouderen?
Over de prevalentie van ondervoeding zijn onderstaande cijfers beschikbaar.
Een kanttekening bij de cijfers is dat wetenschappelijke consensus over de definitie van en een goede meetmethode voor ondervoeding ontbreekt. De Gezondheidsraad merkte in haar advies over ondervoeding bij ouderen12 op dat hierdoor de als ondervoed aangemerkte groep ouderen mogelijk te groot is.
Uit onderzoek uitgevoerd via eerstelijnszorgverleners13 kwamen in 2009/2010 de volgende ondervoedingspercentages:
– Bij patiënten die voor een griepprik bij de huisarts waren (gemiddelde leeftijd 75): 12%;
– Van zelfstandig wonende mensen die thuiszorg ontvingen (gemiddelde leeftijd 81): 35%.
Uit de Landelijke Prevalentiemeting Zorgproblemen (LPZ) 201214 waaraan 10 ziekenhuizen en 52 instellingen voor wonen, zorg en welzijn hebben meegedaan kwam een prevalentie van:
– 21,8% voor ziekenhuizen;
– 17 % in instellingen voor wonen, zorg en welzijn.
In 2013 verwacht ik cijfers van de Voedselconsumptiepeiling bij zelfstandig thuiswonende ouderen van 70 jaar en ouder van het RIVM. Hierin is ook gescreend op ondervoeding.
260
Welke concrete mogelijkheden ziet u om in de zorgsector door slimmer of minder beleid papier te besparen en in overbodige regels te snoeien?
Ik heb als onderdeel van de huidige kabinetsaanpak om de administratieve lasten te reduceren een programma opgesteld dat de regeldruk merkbaar zal verminderen.
Voor de ontwikkelingen in de langdurige zorg verwijs ik u graag naar de antwoorden op vragen 70 en 360. In de curatieve zorg vindt op dit moment een verkenning plaats naar de mogelijkheden om de regeldruk te verminderen.
261
Er lopen meerdere initiatieven om administratieve lasten voor het veld te laten dalen. Welke rol hebben zorgkantoren hierbij?
Er zijn 28 zorgaanbieders geselecteerd in het kader van de experimenten met regelarme instellingen. Hun voorstellen zijn omgezet in plannen van aanpak, die zijn afgestemd met alle uitvoeringsorganisaties, waaronder ook de zorgkantoren. De bij de experimenten betrokken zorgkantoren worden geacht hun inzet en bijdrage te leveren aan het slagen van deze experimenten en hebben daartoe een verzoek van VWS ontvangen.
In het kader van het proces van de inkoop van AWBZ-zorg moeten zorgaanbieders zorgkantoren structureel van informatie voorzien. Uitkomsten van onderzoek hebben laten zien dat dit veel administratieve lasten voor zorgaanbieders met zich brengt. Door onder andere de uitvraag door zorgkantoren te standaardiseren, het uniformeren van het proces en de inhoud van het beleid, het hergebruiken van bestaande gegevens, het maken van meerjarenafspraken, het inkorten van de inkoopdocumenten en minder controle en rapportages kan de administratieve belasting sterk worden gereduceerd. Ik verwijs hierbij tevens kortheidshalve naar de brief aan de Tweede Kamer van 3 april 2012 (Kamerstuk 31 765, nr. 59).
262
Kan de minister voor de begrotingsbehandeling de shortlist van de geselecteerde experimenten in de curatieve en de eerstelijnszorg aan de Tweede Kamer sturen?
Zie het antwoord op vraag 249.
263
Wat bedoelt de minister concreet met de opmerking dat de compacte overheid ook minder capaciteit voor begeleiding en reactie op kennis- en adviesrapporten heeft?
Interactie tussen beleid, onderzoek en praktijk is nodig om kennis ook waardevol te laten zijn. Die interactie is nodig bij alle fasen van het onderzoeksproces: formulering van de probleemstelling, bespreken van tussentijdse resultaten en aanvullende vragen en bij presentatie van eindresultaten. Dit betekent dat er capaciteit beschikbaar moet zijn om deze interactie aan te gaan. Bij een compacte overheid is die capaciteit in mindere mate aanwezig.
264
a) Vindt de minister het niet raadzaam om eerder in eigen vlees dan in het vlees van adviesorganen te snijden?
b) Wanneer kan de minister een overzicht sturen van de onderwerpen waarover zij zich niet meer laat adviseren?
c) Voor welke taken heeft het ministerie precies externen moeten inhuren, en waarom konden deze taken niet door eigen personeel worden vervuld?
a) Naast een taakstelling op eigen capaciteit is voor de realisatie van de taakstelling zoals opgenomen in het Begrotingsakkoord 2013 (waarvan het VWS-aandeel in totaal € 41 mln. bedroeg) € 10 mln. omgebogen op «kennis en advies». Hiervoor zijn 3 verschillende lijnen uitgezet:
– adviesraden en strategisch onderzoek van RIVM en ZonMW;
– instellingssubsidies kennisinstellingen;
– ZonMw programma’s en opdrachten.
Bij de uitwerking van de taakstelling is derhalve gekozen voor een aanpak waarbij ook gekort wordt op overheidsdiensten en adviesraden die onder het ministerie van VWS vallen. Uitgangspunt bij de invulling van de taakstelling op kennis en advies is dat een kleinere overheid minder capaciteit heeft voor begeleiding en reactie op kennis- en adviesrapporten.
b) Door minder te besteden middelen zal er een sterkere prioritering plaatsvinden op nieuwe onderwerpen voor adviesaanvragen. Zie verder het antwoord op vraag 265.
c) De uitgaven voor inhuur van externen bedroegen in 2011 in totaal € 45,6 mln., waarmee VWS met een inhuurpercentage van 12,9% onder de inhuurnorm van 13% is gebleven. In het algemeen geldt binnen VWS de regel dat structurele werkzaamheden worden «verambtelijkt» aangezien vast personeel goedkoper is dan de inhuur van externen. De inhuur van externen vindt daarom vooral plaats voor het opvangen van pieken en voor tijdelijke activiteiten zoals projecten waarbij geen structurele inzet is voorzien (bijv. ICT-implementaties, specialistische kennis bij wettrajecten). De inhuur van externen heeft met name plaats gevonden bij het kerndepartement (€ 14,3 mln.) bestaande uit diverse departementsbrede ICT-trajecten (€ 6,6 mln.), uitzendkrachten (€ 4,1 mln.), beleidsadvies (€ 1,5 mln.) en communicatieadvies (€ 1,6 mln.). Bij het RIVM (€ 12,6 mln.) is voor € 5,3 mln. aan uitzendkrachten ingehuurd, voor bedrijfsvoeringvraagstukken (w.o. de samenvoeging met het NVI) € 4,1 mln. en voor € 1,1 mln. aan beleidsadvies. Het CIBG (€ 8,5 mln.) en het aCBG (€ 4,6 mln.) hebben hoofdzakelijk uitzendkrachten ingehuurd (€ 8,5 mln. respectievelijk € 3,7 mln.) voor het opvangen van productiepieken. Voor de baten-lastendiensten gold in 2011 dat zowel een inhuurnorm bestond van 13% als een personele taakstelling vanuit het Kabinet Balkenende-IV waardoor het in vaste dienst nemen van personeel beperkt mogelijk was.
265
Welke onderwerpen zal VWS niet meer onderzoeken als gevolg van het hanteren van een samenhangende kennisagenda? Wie maakt de keuze van de selectie van de onderwerpen?
De strategische kennisagenda geeft voor de middellange termijn een overzicht van de belangrijkste trends en doelen op het terrein van volksgezondheid, zorg en ondersteuning en geeft aan op welke bijbehorende thema’s het ministerie van VWS op de middellange termijn kennis wil ontwikkelen. Het dient dus als input voor de toekomstige werkprogramma’s van de kennisinstellingen. Ook de bestaande uitgezette kennislijnen passen goed onder de strategische kennisagenda.
De kennisagenda maakt het gemakkelijker kennis voor verschillende sectoren in samenhang te ontwikkelen en te delen. De kennisagenda geeft focus op wat met voorrang moet worden onderzocht en voorkomt onnodige overlap. Ambtelijke en politieke leiding blijven verantwoordelijk voor de uiteindelijke kennisvragen.
266
De vermogensinkomensbijtelling wordt verhoogd met 8%. Wat is de maximum bijdrage die cliënten gevraagd mag worden voor zorg, uitgedrukt in percentage van de daadwerkelijke kosten van deze zorg? Geldt dit voor zowel de AWBZ als de Wmo? Wordt hier ook rekening mee gehouden bij het bepalen van de hoogte van de eigen bijdrage in de AWBZ en de Wmo?
Bij de AWBZ is uitgangspunt dat maximaal 90% van de kosten aan eigen bijdrage gevraagd mag worden. Dat is echter lang niet het geval. Voor AWBZ-zorg met verblijf bedraagt het maximum in 2013 € 2 189,20 per maand. Voor AWBZ-zorg zonder verblijf geldt in 2013 een bijdrage van € 13, 60 per uur (met een inkomensafhankelijk maximum per vier weken). Zowel voor zorg met verblijf als voor zorg zonder verblijf geldt dat deze bedragen maar een beperkt deel van de kosten zijn.
Bij de Wmo mag de eigen bijdrage 100% van de kosten bedragen. Dat is niet altijd het geval. De hoogte van de eigen bijdrage voor Wmo-voorzieningen kan per gemeente verschillen. Bij de Wmo geldt verder hetzelfde inkomensafhankelijke maximum per vier weken dat ook voor de AWBZ gold. Dit maximum geldt voor de AWBZ-zorg en de Wmo-voorzieningen tezamen.
267
Hoeveel rollators zijn er in 2011 verstrekt? Wat was de gemiddelde prijs van deze rollators? Hoeveel rollators zullen er naar verwachting in 2013 verstrekt worden.
In 2011 zijn er 56 600 rollators verstrekt. De gemiddelde prijs per gebruiker bedroeg volgens cijfers van het CVZ € 108. In 2013 worden er geen rollators meer uit het basispakket verstrekt.
268
Wat wordt bedoeld met «andere loophulpmiddelen»?
Met andere loophulpmiddelen wordt bedoeld krukken, loophulpmiddelen op drie of vier poten, looprek of loopwagen.
269
Waardoor zijn de uitgaven voor zorgkosten illegalen en onverzekerbare vreemdelingen lager uitgevallen dan geraamd?
Hoewel de zorglasten voor illegalen en andere onverzekerbare vreemdelingen de afgelopen jaren zijn toegenomen (zie pagina 26 van de VWS-verzekerdenmonitor 2012), vallen deze lager uit dan wij aanvankelijk hadden geraamd. Dit kan liggen aan meerdere factoren, bijvoorbeeld minder dan verondersteld zorggebruik door illegalen en andere onverzekerbare vreemdelingen of meer eigen betalingen. Er zijn echter geen data beschikbaar die de mogelijke oorzaken nader kunnen onderbouwen.
Bij de inwerkingtreding van de vergoedingsregeling van artikel 122a Zvw (op 1 januari 2009) is een inschatting gemaakt welk deel van de toentertijd bestaande vergoedingsregeling (bij ziekenhuizen) gebruikt werd voor zorg aan illegalen en andere onverzekerbare vreemdelingen. Dit deel is toen te hoog ingeschat. In de langetermijnraming voor de uitgaven zorgkosten aan illegalen en andere onverzekerbare vreemdelingen werd dientengevolge uitgegaan van een hoger bedrag aan zorgkosten dan blijkens de door het CVZ verstrekte feitelijke uitputtingsoverzichten naar voren komt.
De raming voor 2013 is naar aanleiding van deze uitputtingsoverzichten naar beneden bijgesteld.
270
Wat is de oorzaak dat de uitgaven voor zorgkosten illegalen en andere onverzekerbare vreemdelingen lager zijn uitgevallen dan geraamd?
Zie het antwoord op vraag 269.
271
Kunt u aangeven wat de oorzaak is van de verschillende vergoedingen voor medisch specialistische vervolgopleidingen tussen verschillende ziekenhuizen?
In 2005 hebben de Nederlandse Vereniging van Ziekenhuizen in de aanloop naar het Opleidingsfonds, de Nederlandse Federatie van Universitair Medische Centra, de Orde van Medisch Specialisten en Zorgverzekeraars Nederland, een gezamenlijk voorstel gedaan voor de bekostiging van Arts In Opleiding tot Specialist (aios) uit het Opleidingsfonds. In dit voorstel werd de vergoeding per aios gedifferentieerd naar aantallen aios per ziekenhuis volgens de zogenoemde staffelbenadering (aantal aios respectievelijk minder dan 50, van 50 tot 150 en 150 of meer). VWS heeft CTG/Zaio destijds gevraagd dit voorstel te betrekken bij het vaststellen van de opleidingsvergoedingen. Dit resulteerde in de verschillende vergoedingen zoals die op dit moment nog worden gehanteerd.
272
In 2013 zou een IBO Gehandicaptenzorg verschijnen. Wat is de afbakening van deze IBO? Wat is de tijdsplanning? Wat is de vraagstelling?
Wij verwijzen kortheidshalve naar de Miljoenennota 2013. In paragraaf 6.2 wordt ingegaan op de Interdepartementale Beleidsonderzoeken. De afbakening, tijdsplanning en vraagstelling van het IBO Gehandicaptenzorg staan daar vermeld.
273
Waarom groeit het aantal jaren dat mensen in goede gezondheid leven niet meer?
De trend in levensverwachting in goed ervaren gezondheid kent een grilliger verloop dan de absolute levensverwachting. Dat komt omdat hiervoor ook gegevens uit enquêtes gebruikt worden. De aantallen zijn hierdoor minder groot, waardoor schattingen sterker fluctueren, en bijbehorende betrouwbaarheidsintervallen breder zijn. Om die reden is het op basis van cijfers over slechts enkele jaren moeilijk te zeggen of de levensverwachting in goed ervaren gezondheid daalt of stijgt. Daarom is het belangrijk dit soort ontwikkelingen in een lange termijn perspectief te plaatsen. Doen we dit, dan is een stijging in de levensverwachting in goed ervaren gezondheid te zien.
274
In hoeveel % van de kroegen en horecagelegenheden wordt nog gerookt waar dit niet is toegestaan? Wat zijn de absolute gevallen hiervan?
Intraval meet, in opdracht van de NVWA, tweemaal per jaar de naleving van het rookverbod in verschillende typen horecagelegenheden. Tijdens de observaties wordt gekeken of ter plekke wordt gerookt en of asbakken op de tafels staan. De belangrijkste conclusies uit de voorjaarsmeting 2012 zijn als volgt:
– Bij 51% van de cafés en discotheken waren geen rokers aanwezig;
– Bij 50% van de cafés en discotheken zijn geen asbakken op de tafels geobserveerd.
Deze percentages zijn gebaseerd op metingen bij cafés en discotheken die niet uitgezonderd zijn van het rookverbod.
Bij deze laatste meting in maart/april 2012 zijn in totaal 400
observaties verricht, verdeeld over vier subcategorieën, te weten: 100 discotheken; 100 eetcafés; 100 cafés die niet onder de uitzondering vallen; en 100 cafés die wel onder de uitzondering vallen.
275
Op welke manier wordt gezorgd dat de inspanningen die geleverd worden ter bevordering van een gezonde levensstijl juist die groepen bereiken die ongezond leven?
Het beleid richt zich via verschillende kanalen op mensen die risico lopen: gerichte informatievoorziening en informatiemethoden in plaats van algemene campagnes; meer inzet op leefstijl en preventie in de zorg en een integrale aanpak waarbij de sociaalfysieke omgeving als uitgangspunt dient om gedrag te veranderen (waaronder de wijk-buurt aanpak). Goede voorbeelden zijn: de aanpak van babysterfte, de JOGG-aanpak, de buurtsportcoaches en de lespakketten op school. Vooral risicogroepen profiteren ook van generieke pakketmaatregelen zoals «stoppen met roken»-programma’s en dieetadvisering, die beide terug komen in het Zorgverzekeringspakket.
Het beleid stimuleert maatwerk vanuit zorg en sport in de buurt. Via het extra contactmoment binnen de jeugdgezondheidszorg voor leerlingen op het voortgezet en middelbaar onderwijs wordt advies over gezonde leefstijl aan pubers en signalering van problemen beter mogelijk. Ander voorbeeld van maatwerk is de sportimpuls, waarmee lokale aanbieders worden ondersteund bij het opstarten van nieuwe lokale activiteiten, om meer mensen te laten sporten en bewegen die dat nu nog niet of structureel onvoldoende doen.
Voor de hele bevolking wil ik de gezonde keuze makkelijker maken door te stimuleren dat via zelfregulering het productaanbod gezonder wordt met betrekking tot zout en verzadigd vet. Met als stok achter de deur regulering op nationaal en Europees niveau. Mensen die nu onbedoeld veel producten met hoge gehaltes eten, hebben baat daarbij.
276
Op welke wijze vindt de voorbereiding op uitbraken zoönosen plaats?
De uitbraak van Q-koorts heeft duidelijk de noodzaak onderstreept om de bescherming van de volks- en diergezondheid met elkaar te verbinden. Daarnaast heeft ook het Emerging Zoönoses programma (EmZoo) dat in 2010 is afgerond belangrijke input gegeven voor de voorbereiding op het gebied van monitoring, surveillance, onderzoek en risicoanalysestructuur. In Nederland hebben we een geïntegreerde humaan-veterinaire risicoanalyse structuur tot stand gebracht en werkverbanden met standaardprocedures als er daadwerkelijk een zoönose-uitbraak plaatsheeft. Professionals uit beide domeinen, zowel regionaal als centraal, delen op bijeenkomsten, symposia en congressen regelmatig inzichten en expertise.
Uit de soepele samenwerking bij de problemen die er in de veehouderij waren met het Schmallenberg-virus is gebleken dat de geïntegreerde humaan-veterinaire risicoanalysestructuur daadwerkelijk tot verbeteringen heeft geleid. Daarna zijn er nog formele afspraken gemaakt over het vergaand delen van data tussen de veterinaire en humane lijnen in het samenwerkingsconvenant tussen GGD, RIVM, NVWA en GD. Ook op onderzoeksgebied wordt er steeds meer samengewerkt, zo zijn er detacheringen over en weer tussen de veterinaire en humane overheidsinstituten.
Een goed voorbeeld van hoe de voorbereiding werkt is het Usutu virus. De merelsterfte is onder de aandacht van het Signaleringsoverleg Zoönose. Het Dutch Wildlife Health Centre (DWHC) (mede door VWS en EL&I gefinancierd) houdt, middels samenwerking met alle vogelorganisaties de sterfte onder wilde vogels in de gaten. Het Centrum Monitoring Vectoren (CMV) bij de NVWA (eveneens gezamenlijk gefinancierd door VWS en EL&I) vangt muggen en laat deze op het virus onderzoeken. Het RIVM volgt informatie in Europa over mogelijke gezondheidseffecten en heeft gezorgd dat er goede testen in huis zijn.
Ten slotte wordt gewerkt aan draaiboeken voor opkomende zoönosen en worden regelmatig kleinere onderdelen van de crisisstructuur geoefend.
277
Welke overwegingen spelen een rol bij de besluitvorming over het al dan niet opstellen van wetgeving om tot zoutreductie in voeding te komen? In welke landen is deze wetgeving al van kracht, met welke bevindingen/resultaten.
De belangrijkste overweging voor mijn beleid is dat mensen die een normaal voedingspatroon hebben, niet onbedoeld teveel zout binnen krijgen. Voor zoutconsumptie betekent dat mensen met een normaal voedingspatroon kunnen voldoen aan de richtlijn van maximaal 6 gram per dag.
Ik wil dat bedrijven met voldoende vaart en op een haalbare wijze producten aanpassen. Houdbaarheid, structuur en smaak zijn daarbij aspecten om rekening mee te houden omdat zout daar invloed op kan hebben.
Zoals ik in de landelijke nota gezondheidsbeleid heb aangekondigd, zal ik eind dit jaar de voortgang beoordelen en op basis daarvan besluiten of ik wetgeving nodig acht.
Voor mij is daarbij belangrijk dat producenten en aanbieders collectief laten zien zoutreductie serieus te hebben opgepakt en dat er ook concrete plannen zijn hier de komende jaren aan verder te werken om significante reductie te bereiken.
Zover mij bekend is alleen in Finland wetgeving met betrekking tot het zoutgehalte in producten van kracht. Daar moeten producten die meer zout bevatten dan vastgestelde gehalten expliciet op het etiket «hoog zoutgehalte» vermelden. Dit is begin jaren negentig ingevoerd als onderdeel van een breder pakket aan maatregelen. De zoutconsumptie in Finland is in 30 jaar zo’n 30% verlaagd. De consumptie is nu iets lager dan in Nederland.
Daarnaast zijn er enkele landen waar net als in Nederland een maximum zoutgehalte voor brood in de wet staat.
278
Welke maatregelen en afspraken heeft de voedingsindustrie de afgelopen jaren gemaakt om het vet-, zout- en suikergehalte in voeding te verlagen? Tot wat voor concrete verbeteringen heeft dit geleid?
De levensmiddelenindustrie heeft de afgelopen jaren het transvetzuurgehalte gereduceerd waardoor de consumptie nu voldoet aan de maximale richtlijn voor transvetzuurconsumptie.
Op de website van de levensmiddelenindustrie http://www.fnli.nl/taskforce-zout.html kunt u commitments van bedrijven lezen op het gebied van zoutreductie.
Op initiatief van het bedrijfsleven is het Vinkje (voedselkeuzelogo) geïntroduceerd. Dit stimuleert bedrijven om producten gezonder te maken. Als een product van een deelnemend bedrijf aan criteria voor onder andere verzadigd vet, zout en suiker voldoet, mag het logo op het etiket worden gezet. Ruim 100 bedrijven doen mee aan het Vinkje en ruim 6 500 producten hebben het Vinkje. Dit is een voortgaand proces omdat niet de criteria scherper worden, maar worden aangepast aan de wetenschappelijke ontwikkeling.
Via het Convenant Gezond Gewicht wordt gewerkt aan het stimuleren van een betere energiebalans via gezond eten en bewegen. Portiegrootte is daarbij ook een aandachtspunt.
Eind dit jaar beoordeel ik zoals aangekondigd in de landelijke nota gezondheidsbeleid (mei 2011) de voortgang van de productaanpassingen voor zout en verzadigd vet. Daar zal ik u dan over informeren.
279
Hoeveel gezonde levensjaren worden verloren door te hoge gehaltes vet, suiker en zout, toegevoegd door de voedingsmiddelenindustrie?
Hoe mensen eten wordt bepaald door welke producten iemand kiest, wat de samenstelling daarvan is en hoeveel van deze producten iemand eet. Verloren gezonde levensjaren door toevoegingen van de voedingsmiddelenindustrie zijn dus niet zo te noemen.
Het RIVM schat met behulp van haar Chronisch Ziektemodel verloren gezonde levensjaren (Disability Adjusted Life Years (DALY’s): het aantal jaren dat iemand eerder overlijdt plus het aantal jaren dat men in verminderde gezondheid leeft. Dit doet het RIVM door het huidige consumptiepatroon met de richtlijnen voor gezonde voeding te vergelijken. Dit zijn ingewikkelde berekeningen met veel aannames.
Als iedereen volgens de richtlijnen voor vet, suiker en zout zou eten zou dat volgens deze berekening jaarlijks maximaal 120 000 gezonde levensjaren (DALY’s) op kunnen leveren.
Hoeveel daarvan door andere keuzes van de consument kunnen worden behaald en hoeveel door aanpassingen in producten is niet te zeggen.
280
Welke concrete maatregelen vallen onder «De landelijke aanpak van perinatale sterfte wordt in 2013 vervolgd»?
Binnen het project Healthy Pregnancy 4 All worden in de komende jaren de volgende concrete maatregelen in de veertien deelnemende gemeenten uitgevoerd.
– Op basis van een sociaal demografische analyse wordt aan vrouwen uit de risicogroepen programmatische preconceptiezorg aangeboden. Deze preconceptiezorg is gericht op vermindering van de risico’s op ongewenste zwangerschapsuitkomsten en secundair op vermindering van perinatale morbiditeit en mortaliteit.
– Daarnaast wordt een nieuw ontwikkeld risico signaleringsinstrument ingezet. Dit signaleringsinstrument screent niet alleen op medische en obstetrische risicofactoren, maar ook op sociale, psychische, zorg- en leefstijlgerelateerde risicofactoren die de zwangerschapsuitkomst negatief kunnen beïnvloeden. Bij de gesignaleerde risico’s worden voor de betreffende zwangeren zorgpaden ingezet. De zorgpaden richten zich zowel op medische als niet-medische problemen. De zorgpaden worden op de lokale situatie aangepast in samenwerking met de diverse zorg- en hulpverleners in de deelnemende gemeenten. Gestreefd wordt naar een brede samenwerking van alle ketenpartners bij de zorg van zwangere vrouwen in risicosituaties.
– Een specifiek op de risicogroepen toegesneden communicatie en voorlichtingsplan ondersteunt de bovengenoemde instrumenten.
– Aanvullend wordt door ZonMw onderzoek uitgezet naar de doeltreffendheid, doelmatigheid en gewenste implementatie van een kinderwensconsult specifiek gericht op risicopopulaties.
– Daarnaast wordt onderzoek uitgezet naar de effectiviteit en doelmatigheid van echoscopie in het derde trimester.
281
Welke trends in drugsgebruik zijn er gesignaleerd gerelateerd aan leeftijd in het afgelopen jaar?
– Over het middelengebruik onder de volwassen bevolking (15–64 jaar) zijn afgelopen jaar geen nieuwe cijfers beschikbaar gekomen waaruit trends kunnen worden afgeleid. De laatste meting vond plaats in 2009.
– Het gebruik van drugs en andere middelen door jongeren wordt om de vier jaar gemeten via het onderzoek Jeugd en Riskant Gedrag van het Trimbos-instituut, voor het laatst in 2011.
– Hieruit bleek, dat in 2011 van de 12–18 jarigen scholieren 17,7% ooit wel eens cannabis gebruikt had. 8% gaf aan de afgelopen maand cannabis te hebben gebruikt.
– Van alle 12–18 jarigen gaf 3,5% aan ooit wel eens harddrugs ( amfetamine, cocaïne, heroïne, maar het vaakst XTC) te hebben gebruikt. Minder dan 1% gaf aan de afgelopen maand harddrugs te hebben gebruikt.
– In vergelijking met vorige metingen is het gebruik van zowel cannabis als harddrugs door jongeren stabiel.
282
Hoeveel kinderen onder de 16 jaar hebben er in 2012 alcohol in resp. supermarkten en horecagelegenheden kunnen kopen?
Daarover zijn geen exacte gegevens bekend. Uit de Monitor alcoholverstrekking 2011 van Bureau Intraval blijkt dat steeds minder kinderen onder de 16 jaar een poging doen alcoholhoudende drank te kopen. Uit deze monitor blijkt echter ook dat als kinderen onder de 16 jaar het toch proberen, de kans op slagen onverminderd groot is in vergelijking met de voorgaande jaren.15 Dit beeld wordt bevestigd door de uitkomsten van het landelijk onderzoek dat de Universiteit Twente in 2011 in opdracht van het ministerie van VWS heeft uitgevoerd om de naleving van de leeftijdsgrenzen bij de verkoop van alcohol in Nederland te toetsen.16
De verwachting is dat door de overdracht van het toezicht meer toezicht zal worden gehouden, hetgeen zal leiden tot een betere naleving van de leeftijdsgrenzen bij de verkoop van alcoholhoudende dranken. Ook het gebruik van de nieuwe bevoegdheden door de burgemeester (zoals de mogelijkheid de vergunning bij horeca en slijterij te schorsen en de zogenaamde «3 strikes out» bepaling bij supermarkten) zal naar verwachting leiden tot een betere naleving.
283
Klopt het dat het beleid en bijbehorende budget voor gezonde leefstijl en preventie van ziekte volledig gericht is op jongeren en hun ouders. Waarom is deze keuze gemaakt? Is er nog gezondheidswinst te behalen bij ouderen, zo nee, waarom niet? Zo ja, waarom is daar geen beleid en/of budget voor?
In de beleidsagenda worden ten aanzien van leefstijl en ziektepreventie maatregelen genoemd die voor de gehele bevolking van toepassing zijn, inclusief ouderen. Het is niet het geval dat beleid en bijbehorend budget voor gezonde leefstijl en preventie van ziekte volledig gericht is op jongeren en hun ouders.
Het hoofdstuk waar u naar verwijst gaat over prioriteiten en beleidswijzigingen, maar er is natuurlijk meer dan dat. Daarnaast komt de invoering van de darmkankerscreening, genoemd in het betreffende hoofdstuk, wel vooral ten goede aan ouderen.
Een groot deel van het beleid/budget komt ten goede aan alle leeftijdscategorieën. Echter, binnen het beleid is er specifieke aandacht voor de jeugd, waarbij ingezet wordt op het aanleren van een gezonde leefstijl om jongeren een gezonde basis te geven, jongeren weerbaar te maken en ze te leren omgaan met verleidingen uit het dagelijks leven. Volwassen hebben hierin een grotere eigen verantwoordelijkheid ten opzichte van de jeugd. Ook bij ouderen is nog gezondheidswinst te behalen, alleen zijn de afwegingen daar anders als het gaat om leefstijl. Bij een oudere die al zijn hele leven rookt bijvoorbeeld kan nog steeds gezondheidswinst behaald worden door te stoppen maar of dat opweegt tegen het algehele welbevinden zal niet door iedere oudere op dezelfde manier worden beantwoord. Gemeenten spelen op basis van de Wet publieke gezondheid een belangrijke rol ten aanzien van preventieve gezondheidszorg voor ouderen. Maar ook zijn er verschillende landelijke onderzoeks- en ondersteuningsprogramma’s die aandacht hebben voor deze groep. In de interventiedatabase van het Centrum Gezond Leven zijn interventies voor ouderen bijvoorbeeld bij elkaar gezet. Het Nederlands Instituut voor Sport en Bewegen (NISB) biedt ondersteuning door het verzamelen, verrijken, valideren en verspreiden van kennis over succesvol sport- en beweegaanbod. Een deel daarvan is specifiek gericht op (sub)doelgroepen van ouderen. Ook de buurtsportcoach is een belangrijk middel om ouderen aan het bewegen te krijgen. De buurtsportcoach kan daarvoor ook worden ingezet. Er is € 47,3 mln. uitgetrokken voor de buurtsportcoach in 2013.
284
Kan per jaar voor de periode 2013–2017 worden aangegeven welk deel van het geraamde subsidiebedrag specifiek ten goede komt aan tabaksontmoediging? Kan tevens worden aangegeven hoe groot deze financiële inzet voor tabaksontmoediging was/is in de jaren 2010–2012?
Het Trimbos-instituut ontvangt in 2013 voor tabakspreventie een bedrag van ruim € 1,7 mln. Vanaf 2014 is dit een bedrag van ruim € 1,3 mln. Ten opzichte van de periode 2010–2012 betekent dit een bezuiniging van resp. 25% en 50%.
Overigens wordt ook aan andere organisaties subsidie verleend ten behoeve van tabaksontmoediging. Bijvoorbeeld aan het RIVM (voor onder ander de site Tabaksinfo.nl en voor onderzoek).
Daarnaast komt extra geld voor de leefstijlbrede inzet voor jongeren ook ten goede aan tabaksontmoediging. Bijvoorbeeld het programma De Gezonde School en Genotmiddelen (roken is hierin een onderdeel); de Gezonde School methode van het RIVM (deelcertificaat alcohol en roken) en bijvoorbeeld het extra contactmoment in de JGZ voor 15-jarigen, waarin ook aandacht besteed zal worden aan middelengebruik. Onder andere scholen en GGD’en geven aan een voorkeur te hebben voor gebundelde informatie en interventies over middelengebruik. Binnen integrale programma’s is geen «geoormerkt» bedrag voor roken, maar is roken wel altijd een onderdeel.
Het beleid is meer gericht op een integrale aanpak van verslaving (roken, alcohol, etc.). Die aanpak komt bij elkaar door de bundeling bij het Trimbos-instituut.
285
Het aantal huisartsenbezoeken i.v.m. met SOA is met 30% toegenomen. Waarom wordt de subsidie ter bevordering van seksuele gezondheid in de komende jaren afgebouwd? Gaat de subsidie anders besteedt worden? Welke projecten voor SOA-onderzoek financiert het RIVM?
Deze verschuiving laat zien dat mensen het steeds gewoner vinden om met een SOA naar de huisarts te gaan. Daarom is er steeds minder reden om gratis voorzieningen in stand te houden. De verlaging van het budget voor de subsidies ter bevordering van seksuele gezondheid wordt verklaard door de afbouw van de instellingssubsidie aan het Fiom.
Dit budget wordt niet anders besteed, maar is ingeleverd ter dekking van de taakstellingen uit het Begrotingsakkoord 2013.
Het RIVM, Centrum Infectieziektebestrijding is verantwoordelijk voor de coördinatie van de subsidieregeling Aanvullende seksuele gezondheidszorg. De uitvoering is belegd bij de GGD-en. De soa-poliklinieken, van de GGD-en, waar mensen met vragen rond SOA en seksualiteit worden geholpen, leveren gegevens voor de surveillance van soa en hiv in Nederland onder risicogroepen.
286
Hoeveel geld is er jaarlijks vanaf 2005 naar het NVWA gegaan voor handhaving van het tabaksbeleid en hoeveel geld gaat er nog naartoe tot 2017?
Het toezicht op de naleving van de Tabakswet is onderdeel van het NVWA-toezichtarrangement Alcohol en Tabak. Op basis van de beschikbare gegevens is het niet mogelijk om een exacte uitsplitsing te geven van de uitgaven voor de handhaving op de deelterreinen Tabak en Alcohol. Een deel van de inspecties op het gebied van Alcohol en Tabak wordt bijvoorbeeld gecombineerd uitgevoerd, zoals de inzet van het alcohol leeftijdsgrenzenteam dat tegelijkertijd toezicht houdt op de naleving van het rookverbod in de horeca. De uitgaven voor de handhaving en het toezicht door de NVWA op de naleving bij Alcohol en Tabak zijn:
|
2005 |
€ 5,7 mln. |
|
2006 |
€ 5,7 mln. |
|
2007 |
€ 7,0 mln. |
|
2008 |
€ 6,4 mln. |
|
2009 |
€ 12,5 mln. |
|
2010 |
€ 13,2 mln. |
|
2011 |
€ 8,2 mln. |
|
Raming |
|
|
2012 |
€ 7,8 mln. |
|
2013 |
€ 7,8 mln. |
Naar schatting is het aandeel van het toezicht op Tabak na de invoering van het rookverbod in de Horeca in 2008 € 4 à 5 mln. en momenteel ongeveer 50% van de uitgaven. De hogere bedragen in de tabel voor 2009 en 2010 hebben vooral te maken met een tijdelijke intensivering op het terrein van alcohol en jeugd. In verband met de decentralisering van het toezicht op de naleving van Drank- en Horecawet naar de gemeenten zullen de uitgaven die de NVWA voor deze taak doet verminderen en zullen de kosten die in het kader van het NVWA-toezichtsarrangement Alcohol en Tabak worden gemaakt voornamelijk nog betrekking hebben op het toezicht op de naleving van de Tabakswet.
Met betrekking tot het budget voor de jaren 2014 tot en met 2017 dient nog besluitvorming plaats te vinden, waarbij ook rekening moet worden gehouden met de invulling van de bezuiniging van het Kabinet-Rutte-Verhagen (20% krimp op het totale VWS-opdrachtgeversbudget voor de NVWA).
287
Kunt u de verdeling van de middelen voor preventie van schadelijk middelengebruik uitsplitsen naar organisaties, programma's en projecten?
In de begroting staat voor 2013 een bedrag van € 7 920 000 opgenomen. Dit bedrag is bestemd voor subsidies aan organisaties.
Het grootste deel van de subsidiemiddelen is bestemd voor het Trimbos instituut. Het Trimbos instituut betaalt hieruit onder meer activiteiten op het gebied van:
– het schoolprogramma De gezonde school en genotmiddelen (alcohol, drugs en tabak);
– het programma Uitgaan Alcohol en Drugs;
– het Partnership Vroegsignalering Alcohol (waaronder het project inzake de
alcoholpoli’s voor jongeren);
– de monitor Maatschappelijke Opvang;
– het masterplan GGZ;
– de nationale Drugs Monitor;
– bureau DIMS (Drugs Informatie en Monitoring Systeem);
– de informatielijnen op het gebied van alcohol, drugs en tabak;
– het Landelijk Steunpunt Preventie.
De voornaamste reden voor de daling van de middelen voor preventie van schadelijk middelengebruik na 2013 betreft de in het Regeer- en Gedoogakkoord van het Kabinet-Rutte-Verhagen opgenomen korting op budget voor leefstijlactiviteiten. Deze korting is gerealiseerd via een herziening van het leefstijlbeleid op basis van de uitgangspunten uit de landelijke gezondheidsnota «Gezondheid dichtbij». Deze bezuiniging is zoveel mogelijk opgevangen door een meer integrale aanpak van preventie van middelengebruik te realiseren en daarmee een efficiencyslag.
Overigens ben ik dit jaar een driejarig programma gestart om een gezonde leefstijl van de jeugd te bevorderen via scholen en door de inzet van social media. Deze «Jeugdimpuls», die wordt gecoördineerd door het Centrum Gezond Leven en wordt uitgevoerd door relevante gezondheids- en onderwijspartners, omvat een bedrag van in totaal € 6 mln.. Dit budget wordt onder andere ingezet ten behoeve van preventie van schadelijk middelengebruik.
Daarnaast wordt er vanuit de intensivering bestrijding van overgewicht bij kinderen (totaalbedrag € 26 mln.) ook ingezet op een gezonde leefstijl van de jeugd. Zo zal er bijvoorbeeld een impuls worden gegeven aan het contactmoment jeugdgezondheidszorg voor adolescenten (leerlingen op het voortgezet en middelbaar onderwijs vanaf 14 jaar).
Preventie van schadelijk middelengebruik wordt ook in deze intensivering meegenomen.
288
Waar worden de subsidies ter bevordering kwaliteit en toegankelijkheid zorg aan besteed?
Dit betreft voornamelijk de subsidiëring van de Stichting Pharos. De Stichting Pharos ontvangt als kennis- en adviescentrum subsidie voor het stimuleren van de toepassing van kennis in de praktijk voor de verbetering van de kwaliteit en effectiviteit van de zorg voor migranten en mensen met beperkte gezondheidsvaardigheden (zie pagina 45 van de begroting).
289
Wat is de reden dat de subsidies ter bevordering van seksuele gezondheid in 2015 met 1,6 miljoen euro dalen?
Fiom gaat terug van tien locaties naar één. De overheid verwacht dat huisartsen e.a. de taken overnemen. Kan gegarandeerd worden dat zij tijdig over het minimaal benodigde deskundigheidsniveau hiervoor beschikken gezien huisartsen slechts sporadisch patiënten zien met een ongewenste zwangerschap (NIVEL 2005) en het aan richtlijnen ontbreekt voor gesprekken die huisartsen voeren met vrouwen die ongewenst zwanger zijn (NIVEL 2012)?
Uit de antwoorden op schriftelijke vragen over het korten op de subsidie voor Fiom (Tweede Kamer, vergaderjaar 2012–2013, Aanhangsel 54) blijkt dat de totale instellings- plus afbouwsubsidie in 2013 4,750 miljoen euro bedraagt en in 2014 3,750 miljoen euro.
a. Kan een meerjarig overzicht voor de jaren 2012–2012 worden verstrekt over de verdeling van de subsidies ter bevordering van seksuele gezondheid? Is Fiom de enige organisatie die subsidie krijgt uit dit begrotingsartikel?
b. Kan uit het verschil tussen de beantwoording van de Kamervragen en de ontwerpbegroting de conclusie worden getrokken dat er sprake is van een budgetflexibiliteit bij de subsidies ter bevordering van seksuele gezondheid van minstens 381 000 euro in 2013, 745 000 euro in 2014 en 854 000 euro in 2015?
c. Betekent het feit dat de instellingssubsidie voor Fiom structureel wordt verlaagd tot «ten hoogste» 2 miljoen, dat de instellingssubsidie na 2014 ook lager kan uitvallen dan 2 miljoen euro, maar dat er wel sprake is van een structurele subsidiëring?
De instellingsubsidie van Fiom wordt afgebouwd. Dit verklaart de daling van de subsidies ter bevordering van seksuele gezondheid.
De afbouw van de subsidie van Fiom vindt plaats over een periode van twee jaar. Ik ben op dit moment in gesprek met Fiom over welke taken zij voor de resterende taken ad € 2 mln. blijven doen en op welke manier invulling gegeven kan worden aan deskundigheidsbevordering vanuit Fiom onder meer richting de huisartsen.
a. Meerjarig overzicht verplichtingen
|
Bedragen * € 1 000 |
|||||
|---|---|---|---|---|---|
|
Instelling |
Omschrijving |
2012 |
2013 |
2014 |
2015 e.v. |
|
SIRIZ |
Instellingssubsidie |
269 |
265 |
260 |
256 |
|
Raet BV |
Wachtgelden voormalige Rutgersstichtingen |
96 |
83 |
61 |
48 |
|
Rutgers WPF |
Project Seksuele weer-baarheid sociale media |
145 |
150 |
80 |
0 |
|
FIOM |
Instellingssubsidie |
5 335 |
2 000 |
2 000 |
2 000 |
|
FIOM |
Afbouwsubsidie |
0 |
2 750 |
1 750 |
0 |
|
SOA Aids Nederland |
Project Seksuele opvoedondersteuning |
125 |
140 |
185 |
0 |
|
Nog toe te kennen Loon- bijstelling 2012 en 2013 |
79 |
144 |
141 |
139 |
|
|
Totaal verplicht |
6 049 |
5 532 |
4 477 |
2 443 |
|
|
Begroting 2013 |
5 131 |
4 495 |
2 854 |
||
|
Budgetflexibiliteit |
-300 |
18 |
411 |
||
Om de seksuele gezondheid te bevorderen verleent VWS rechtstreeks (zie hierboven), dan wel via het RIVM/Centrum voor infectieziektebestrijding (onder andere Rutgers WPF, Soa-Aids Nederland en de HIV-vereniging Nederland) subsidie aan diverse gezondheidsbevorderende instellingen. De middelen aan het RIVM staan verantwoord onder Ziektepreventie.
b. Zoals uit het meerjarig overzicht blijkt is er eerst vanaf 2015 sprake van budgetflexibiliteit. Deze bedraagt ca. € 0,4 mln. Dat biedt enige ruimte om t.z.t. op actuele ontwikkelingen te kunnen inspelen.
c. De instellingssubsidie aan het Fiom wordt gebaseerd op het activiteitenplan van Fiom. Indien de begroting voor het activiteitenplan lager uitvalt dan € 2 mln. dan zal ook de instellingssubsidie lager zijn dan € 2 mln. Er is sprake van structurele subsidiëring.
290
Op welke termijn kan een onafhankelijk onderzoek verricht worden naar de effectiviteit van de griepvaccinatie en wat zal dit onderzoek kosten?
Onderzoek naar het effect van de jaarlijkse griepprik vindt elk griepseizoen plaats door een netwerk van Europese wetenschappers, volksgezondheidsinstituten en geneesmiddelenautoriteiten. Door telkens optredende kleine veranderingen van het griepvirus moet het vaccin jaarlijks aan de nieuwe virusvarianten worden aangepast.
De discussie over de (kosten)effectiviteit van griepvaccinatie gaat met name over het verminderen van complicaties en sterfte bij ouderen. De bewijskracht komt vooral van observationele studies. Gerandomiseerd en (placebo)gecontroleerd onderzoek (RCT) heeft de hoogste bewijskracht en dit type onderzoek is nauwelijks voorhanden. Nu alsnog een RCT uitvoeren bij de vastgestelde risicogroepen stuit op praktische en ethische bezwaren. Aangezien het effect op influenza bewezen is en een effect op ernstige complicaties van griep daarmee aannemelijk is, is het ethisch moeilijk te rechtvaardigen om personen uit de doelgroepen vaccinatie te onthouden. Dergelijk onderzoek zal meerdere griepseizoenen moeten lopen, een forse onderzoekspopulatie moeten bevatten en navenante kosten met zich meebrengen. Over de omvang bestaat nu nog geen onderbouwd beeld. Het is de vraag of dat nuttig is, omdat ondertussen de ontwikkeling van nieuwe typen vaccins doorgaat. De Gezondheidsraad heeft onlangs aangegeven de verschillende aspecten van een mogelijke RCT te gaan verkennen en de laatste stand van wetenschap naast de bestaande adviezen te leggen.
291
Met welk percentage is het voorschrijven van antidepressiva gestegen de afgelopen vijf jaar onder jongeren onder de 18 en aan volwassenen?
Het percentage voorschriften van antidepressiva aan jongeren onder de 18 jaar is vanaf 2007 met respectievelijk 6%, 3%, 1% en 10% gestegen ten opzichte van het jaar daarvoor. In 2011 zijn er 36 060 voorschriften aan jongeren onder de 18 jaar verstrekt.
Bij volwassenen (18 – 65 jaar) is dat percentage 11% in 2008 en 2009, in 2010 en 2011 is dat respectievelijk 5 en 9%. Ook nu telkens bezien ten opzichte van het jaar dat er aan vooraf gaat. In 2011 zijn er 8 635 259 voorschriften aan volwassenen verstrekt.
292
Welk percentage daling van het aantal mensen met overgewicht en obesitas wordt nagestreefd met de subsidie ter bevordering van een gezonde voedingskeuze en een gezond gewicht?
We streven er samen met partijen naar om de ontwikkeling van overgewicht en obesitas (ernstig overgewicht) bij volwassenen en kinderen tot stilstand te brengen en de trend om te buigen in een daling. Volgens de laatst beschikbare cijfers10 heeft 48,2% van de volwassenen (≥ 20 jaar) overgewicht. Van de kinderen (2–20 jaar) heeft 12,8% overgewicht. Deze percentages zijn inclusief obesitas. Een verbetering ten opzichte van deze cijfers is ons streven.
293
Hoe verklaart u de stijging van het percentage niet-rokers in 2011? Hoe hoog zal het percentage niet-rokers naar schatting uitkomen in 2012?
In 2011 is het percentage niet-rokers gestegen tot bijna 76%. Dit is een aanzienlijke stijging: het percentage niet-rokers is jarenlang 72% geweest. Het is aannemelijk dat er een verband is met het feit dat meer gebruik gemaakt werd van ondersteuning bij stoppen met roken, naar dit specifieke verband is echter geen onderzoek gedaan. Zorgverzekeraars en zorgaanbieders bevestigen een stijging in het gebruik van stopondersteuning in 2011. De vergoeding van het programma stoppen met roken die in 2011 van kracht was, heeft hier waarschijnlijk aan bijgedragen. Deze vergoeding was de belangrijkste beleidswijziging op dit terrein ten opzichte van 2010. Het percentage niet-rokers in 2012 is nog niet bekend.
294
Hoe verklaart u de stijging van het vindpercentage van het aantal gevallen van soa's in 2011? Hoe hoog zal dat vindpercentage soa's naar verwachting uitkomen in 2012? Op welke manier gaat u ervoor zorgen dat het aantal soa's daalt? Hoe gaat u gezond seksueel gedrag onder jongeren bevorderen?
Het vindpercentage geeft aan hoeveel soa er gevonden worden bij de soa-poliklinieken die gericht zoeken naar soa onder hoogrisicogroepen. Dit betekent niet dat er meer soa onder de algemene bevolking voorkomen (prevalentie) maar geeft aan dat risicogroepen de soa-polikliniek bij de GGD beter weten te vinden. Daarnaast wijst het erop dat personen die onveilig seksueel gedrag vertoond hebben bewuster zijn geworden van de noodzaak zich te laten testen op soa en hiv.
Per 2012 is de regeling verder aangepast om nog gerichter onder hoogrisicogroepen te zoeken naar soa en hiv. Een schatting van het vindpercentage soa voor het eerste half jaar 2012 laat zien dat dit verder stijgt (15,1% tegenover 14,6% in dezelfde periode in 2011).
De GGD-en voeren daarnaast op preventie gerichte interventies uit om seksueel risicogedrag, vooral onder jongeren, te verminderen en worden hierin ondersteund door de landelijke thema-instituten op dit terrein, Rutgers WPF en Soa Aids Nederland. Daarnaast wordt in het kader van de Sense-hulpverlening momenteel onderzocht of en hoe e-health ingezet kan worden ten behoeve van bevordering van seksuele gezondheid van jongeren.
295
Welke garantie biedt de Wet toelating zorginstellingen voor de kwaliteit van de geleverde zorg van een onder deze wet toegelaten instelling?
De WTZi biedt wettelijke waarborgen voor goed bestuur (eisen aan de bestuursstructuur, waaronder een onafhankelijke raad van toezicht, en eisen aan de bedrijfsvoering, waaronder een ordelijke en controleerbare administratie). De IGZ houdt toezicht op de uitvoering van deze wettelijke bepalingen. Deze waarborgen kunnen bijdragen aan de kwaliteit van de geleverde zorg van een instelling, maar bieden geen garantie. De WTZi-toelating voegt daar weinig aan toe. Bij de aanvragen om een WTZi-toelating vindt slechts een marginale toets plaats, die er in feite op neer komt dat wordt gekeken of de statuten in overeenstemming zijn met de wet. De huidige toelating biedt derhalve geen garantie op de kwaliteit van de te leveren zorg.
In het bij uw Kamer aanhangige voorstel van Wet cliëntenrechten zorg worden de waarborgen voor goed bestuur verder aangescherpt en wordt de toelating afgeschaft.
296
Hoeveel fraudezaken die betrekking hebben op de gezondheidszorg worden momenteel behandeld door het Openbaar Ministerie? Zijn er zorgorganisaties die op dit moment onder verdenking staan van het Openbaar Ministerie?
Zoals eerder is geantwoord op vragen van uw Kamer (2012Z08961), heeft het Functioneel Parket meerdere zaken met betrekking tot fraude in de zorg in behandeling. Die zaken bevinden zich in verschillende stadia, van signaal tot lopende vervolging. Door de inrichting van het primair processysteem van het Openbaar Ministerie, kan een exact aantal niet worden gegeven.
Over lopende strafrechtelijke onderzoeken worden geen mededelingen gedaan.
297
In welke sectoren vindt de meeste fraude plaats en wat zijn de oorzaken hiervan?
Zorgverzekeraars Nederland maakt elk jaar bekend hoeveel fraude door de zorgverzekeraars is opgespoord. In 2011 hebben zij € 7,7 mln. aan fraude vastgesteld. Ook hebben zij € 167 mln. bespaard door controles op onterechte declaraties. Van de in 2011 geconstateerde fraude is 77% gepleegd door zorgaanbieders, 13% door verzekerden, 7% door derden (leveranciers van hulpmiddelen, bemiddelingsbureaus) en 3% door medewerkers van de zorgverzekeraars. Van de 77% geconstateerde fraude door zorgaanbieders kwam 36% voor rekening van medisch specialisten, 19% van pgb-bureaus en 12% van aanbieders van geestelijke gezondheidszorg (ggz). De sectoren waar de meeste fraude in 2011 is opgespoord, zijn dus de medisch specialistische zorg, het pgb en de ggz.
De oorzaken hiervan zijn divers. Oorzaken kunnen zowel liggen in de attitude van patiënten en beroepsbeoefenaren, in de regelgeving, in te weinig of geen goede controle en/of te weinig toezicht. Van belang is dat er meer zicht komt op waar de grootste risico’s op fraude zich voordoen en hoe de fraude wordt gepleegd. Dan kunnen de belangrijkste oorzaken worden blootgelegd en kunnen passende maatregelen worden genomen.
De aanpak van zorgfraude staat prominent op de agenda van mijn departement. Hiervoor is onder andere de Regiegroep verbetering zorgfraudebestrijding in het leven geroepen. Het doel van deze Regiegroep is het bereiken van ketensamenwerking waardoor de preventie, de detectie en de aanpak van zorgfraude verbetert. De Regiegroep onderneemt hiervoor verschillende activiteiten, zoals het uitvoeren van onderzoek, het instellen van een verzamelpunt voor meldingen van mogelijke fraude in de zorg, het opstellen van risicoanalyses en het ontwerpen van interventiestrategieën. De Regiegroep bestaat uit deelnemers op operationeel niveau en wordt aangestuurd door een Bestuurlijk Overleg, onder leiding van VWS. Deelnemers zijn IGZ, DNB, NZa, ZN, VvV, CIZ, OM, politie, FIOD, ISZW, Belastingdienst, de ministeries van Veiligheid en Justitie en VWS.
298
Hoeveel personen zijn in 2010, 2011 en 2012 opgepakt voor fraude in de zorg en hoeveel personen zijn gedurende die jaren feitelijk berecht?
De aanpak van fraude in de zorg heeft de nadrukkelijke aandacht van het Openbaar Ministerie. Het Openbaar Ministerie neemt deel aan de Regiegroep verbetering zorgfraudebestrijding die door VWS is ingesteld om de preventieve en repressieve aanpak van fraude in de zorg te versterken. Het Openbaar Ministerie heeft diverse zaken met betrekking tot fraude in de zorg in behandeling. Die zaken bevinden zich in verschillende stadia, van signaal tot lopende vervolging.
Fraude in de zorg vindt veelal plaats door het plegen van valsheid in geschrifte. Fraude in de zorg bestaat niet als zelfstandig strafbaar feit in de wet. Het registratiesysteem dat het Openbaar Ministerie gebruikt voor het primaire proces registreert het strafbare feit en dit is in geval van fraude in de zorg dus veelal valsheid in geschrifte. Valsheid in geschrifte is een generiek strafbaar feit waarvoor ook in vele andere (fraude) zaken wordt vervolgd. Uit het bij het Openbaar Ministerie in gebruikzijnd registratiesysteem is dus niet te herleiden hoeveel personen er de afgelopen jaren voor fraude in de zorg zijn opgepakt en berecht.
299
Uit welke posten bestaat het niet juridisch verplichte deel van beleidsartikel 2?
Zie het antwoord op vraag 94.
300
Kan in aanvulling op de informatie over de subsidies voor integrale kankercentra en voor het Nederlands Kanker Instituut worden aangegeven wat VWS doet om:
a. met het oog op de kwaliteit en de kosten de behandeling van complexe en relatief weinig voorkomende tumoren te concentreren?
b. behandeling in een ziekenhuis dichtbij mogelijk te laten zijn voor patiënten met veel voorkomende vormen van kanker?
De Nederlandse vereniging van Heelkunde (NvvH) heeft voor veel tumorsoorten kwaliteits- en volume normen ontwikkeld. De Stichting Oncologische Samenwerking (SONCOS) presenteert begin november 2012 een multidisciplinair normeringsrapport oncologie met een algemeen deel over de organisatie van een ziekenhuis en een team van professionals gevolgd door een specifiek deel over verschillende tumorsoorten. Ook de NFU zal binnenkort haar visie op de oncologische zorg presenteren.
De IGZ hanteert dergelijke veldnormen bij haar toezichtsrol. Voor de concentratie is van belang dat de zorgverzekeraars deze normen hanteren bij de zorginkoop. Dit heeft tot gevolg dat de hoogcomplexe kankerzorg geconcentreerd zal worden in een kleiner aantal ziekenhuizen, voor zover dat niet al gebeurde. De hoog volume, laag complexe kankerzorg zal in meer ziekenhuizen aangeboden kunnen worden, zolang dat ziekenhuis voldoet aan de opgestelde kwaliteitsnormen.
301
VWS trekt op het gebied van patiëntveiligheid in 2013 circa 2,6 miljoen euro uit. Hoe wordt dit bedrag besteed, en welke concrete resultaten worden hiermee beoogd, en hoe verhoudt dit bedrag zich tot voorgaande jaren?
Het veiligheidsprogramma’s in de eerstelijn «Zorg voor Veilig» is afgerond. Op dit terrein vinden in 2013 nog enkele activiteiten plaats die erop zijn gericht om de ontwikkelde instrumenten en bereikte resultaten te verspreiden en toegankelijk te houden. Genoemd kunnen worden de modules en pilots van het programma, praktische handleidingen, veiligheidskaarten voor patiënten en het Transmuraal Incident Preventie Programma dat het veilig melden in de eerste- en de tweedelijn aan elkaar verbindt.
Het VMS-veiligheidsprogramma in de tweedelijn lijn curatieve zorg loopt officieel per 1 januari 2013 af maar heeft qua activiteiten nog een uitloop in het begrotingsjaar 2013. Deze uitloop is budgettair neutraal, in die zin dat er geen extra middelen zijn uitgetrokken bovenop de oorspronkelijke subsidiebedragen van deze programma’s. VWS is momenteel in gesprek met partijen over de vraag hoe de VMS-activiteiten ook na 2012 gecontinueerd gaan worden.
Voor het VMS veiligheidsprogramma in de ziekenhuizen betekent dat dat er in 2013 ca 1 mln. wordt besteed ten behoeve van activiteiten van dit programma dan wel de deelnemende partijen aan dit programma. Het betreft met name activiteiten die zijn gericht op de borging van en communicatie over de resultaten van het VMS programma.
Daarnaast vindt er nog een laatste dossieronderzoek naar vermijdbare schade en sterfte in de ziekenhuizen plaats door het EMGO/NIVEL.
Ook zijn er in 2013 middelen uitgetrokken voor het veiligheidsprogramma
(2012 – 2015) dat ZKN ( Zelfstandige Klinieken Nederland) als brancheorganisatie uitvoert in de sector Zelfstandige behandelklinieken en dat medio 2012 van start is gegaan.
Net als het VMS veiligheidsprogramma loopt ook het veiligheidsprogramma in de ggz «Veilige zorg, ieders zorg» officieel af eind 2012 maar kent het nog een beperkte uitloop. Over de exacte invulling en prioritering van de activiteiten in 2013 wordt nog overleg gevoerd met ggz-Nederland. Het gaat om activiteiten gericht op het bevorderen van een patiëntveiligheidscultuur, Veilig Incident Melden (VIM) en het bevorderen van medicatieveiligheid.
De volgende activiteiten hebben betrekking op patiëntveiligheid in alle sectoren.
Het ZonMw programma «Veiligheid in de Zorg» loopt tot en met 2014 en focust op drie thema’s:
1. de succes- en faalfactoren bij reeds ontwikkelde projecten;
2. de beschikbare en noodzakelijke instrumenten voor het management en het bestuur, wil men zijn verantwoordelijkheid kunnen nemen voor de veiligheid in de instelling;
3. de vormgeving over een structurele uitwisseling van ervaringen en informatie tussen sectoren van zorg.
Samen met andere lidstaten en de Europese Commissie werkt Nederland mee aan Joint Action on Patient Safety and Quality of Care. Deze Joint Action is erop gericht om de aanbeveling van de Europese Raad op het vlak van patiëntveiligheid uit 2009 te implementeren.
In de jaren 2010 en 2011 is respectievelijk een bedrag van € 3,6 mln. en € 3,3 besteed.
302
Het VMS veiligheidsprogramma loopt per 31 december 2012 af. Het doel was alle 93 ziekenhuizen geaccrediteerd te krijgen. Dit doel wordt bijna gehaald. Hoeveel ziekenhuizen hebben per 31 december 2012 nog geen accreditatie en wat wordt er gedaan om er voor te zorgen dat deze ziekenhuizen deze alsnog zo spoedig mogelijk behalen?
Op dit moment hebben 47 ziekenhuizen hun accreditatie gehaald. 27 ziekenhuizen hebben hun audit al gehad en zijn in afwachting van besluitvorming voor accreditatie. De verwachting is dat zij nog in 2012 hun accreditatie zullen behalen. De overige 19 ziekenhuizen zullen dit jaar hun accreditatie of certificaat niet behalen, maar naar verwachting in 2013. Van deze groep hebben 9 ziekenhuizen nog in 2012 hun audit. Er gaat echter een tijd overheen voordat er een beslissing is genomen over de accreditatie. Deze ziekenhuizen hebben hun veiligheidsmanagementsysteem wel volledig geïmplementeerd en zijn klaar voor toetsing. Drie ziekenhuizen hebben hun VMS ook volledig geïmplementeerd en zijn klaar voor toetsing, alleen is het niet geluk om de daadwerkelijke audit nog in 2012 plaats te laten vinden. Vier ziekenhuizen hebben verbeterpunten gekregen uit de audit, en deze worden begin 2013 opnieuw getoetst tijdens een heraudit. Twee ziekenhuizen streven naar «Joint Commission» in plaats van een VMS accreditatie. Joint Commission is een accreditatie conform een Europees kwaliteitssysteem waarin onder meer ook voeding wordt meegenomen. Het gaat hier dus om een bredere toetsing. Beide ziekenhuizen verwachten dit in 2013 gereed te hebben. Het Centraal militair hospitaal tot slot is vanwege zijn bijzondere positie in een later stadium toegevoegd aan het VMS Veiligheidsprogramma (2010). Dat is de reden voor vertraging in het behalen van de accreditatie.
303
Wat wordt bedoeld met de zin «...dat de bovengemiddelde babysterfte in ons land drastisch wordt teruggedrongen.» Wat is «drastisch»? welk concreet doel wordt gesteld ten aanzien van het terugdringen van de babysterfte?
Uit de rapportage van de stichting Perinatale Audit Nederland (PAN), zoals bij brief van 14 december 2011 (Kamerstuk 32 279, nr. 21) aan uw Kamer is aangeboden, blijkt dat de sterfte van voldragen baby’s sinds 2001 met 39% is gedaald. De totale perinatale sterfte (inclusief de foetale sterfte na 22 weken) is met 23% verminderd. De cijfers over babysterfte zijn dus aanzienlijk verbeterd sinds 2001.
Dit neemt niet weg dat er nog steeds ruimte is voor verdere verbeteringen en het verder verlagen van babysterfte. Hier richt mijn beleid zich ook op. De voortgang van de maatregelen om de verloskundige zorg te verbeteren en de adviezen van de voormalige Stuurgroep Zwangerschap en Geboorte kunt u vinden in mijn brief van 3 juli 2012 (Kamerstuk 32 279, nr. 42).
304
Waarom hebben niet alle ziekenhuizen per 1 januari 2013 een geaccrediteerd VMS, zoals de afspraak was? Welke ziekenhuizen blijven achter en wat wordt hieraan gedaan? Wat wordt er naast invoering van het VMS nog meer gedaan aan het vergroten van de patiëntveiligheid?
Zie het antwoord op vraag 302.
305
Kunt u een overzicht geven van de activiteiten waaraan uw ministerie 2,6 miljoen euro voor patiëntveiligheid in 2013 besteedt?
Zie het antwoord op vraag 301.
306
Op welke manieren en met welke middelen werkt u aan het meetbaar en zichtbaar maken van de kwaliteit van zorg? Kunt u aangeven welke middelen beschikbaar zijn om te komen tot een basis van betrouwbare informatie om kwaliteitsindicatoren van af te leiden?
Het programma Zichtbare Zorg, dat de afgelopen jaren veldpartijen ondersteunde bij de ontwikkeling van indicatoren, stopt eind 2012 en wordt ondergebracht bij het op te richten Kwaliteitsinstituut. Dat geldt ook voor het Centrum Klantervaring Zorg dat de transparantie over cliëntervaring heeft gestimuleerd door middel van de CQ-index. Deze overgang en samenwerking is in lijn met het wetsvoorstel voor de oprichting van het Kwaliteitsinstituut en heeft tot doel om de ontwikkeling van indicatoren verder toe te spitsen op doeltreffendheid voor zorgvragers en toezichthouders. Daartoe wordt onder meer een kader ontwikkeld waaraan de door de veldpartijen ontwikkelde indicatoren zullen worden getoetst. De methodologische kaders die door het CKZ en Zichtbare Zorg zijn ontwikkeld hebben daarin een plaats gekregen.
Ook de taak van kiesBeter.nl voor wat betreft het aanbieden van keuze-informatie over kwaliteit wordt ondergebracht bij het toekomstige Kwaliteitsinstituut. Zorgaanbieders worden in dat kader verplicht om gegevens over geleverde kwaliteit aan te bieden aan het Kwaliteitsinstituut.
Het CVZ, waarbinnen het Kwaliteitsinstituut zal worden opgericht, krijgt additionele middelen voor de extra taken. Hierbij gaat het om de budgetten die voorheen ten goede kwamen van het CKZ, de Regieraad, het Coördinatieplatform Zorgstandaarden, kiesBeter en Zichtbare Zorg. Hierbij gaat het om ongeveer € 7,5 mln. De taken voor transparantie worden daaruit ook gefinancierd.
307
Wat zijn de meest recente cijfers over babysterfte in Nederland?
De perinatale sterfte is in Nederland volgens cijfers van het CBS de laatste jaren aanzienlijk gedaald. In 2011 ging het om 862 baby’s na een zwangerschap van minstens 28 weken en om 996 baby’s na een zwangerschap van 24 weken.
|
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
|
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Perinatale sterfte (24+) Aantal |
1 882 |
1 874 |
1 795 |
1 679 |
1 513 |
1 531 |
1 325 |
1 218 |
1 164 |
1 054 |
1 028 |
996 |
|
Perinatale sterfte (24+) (p 1000) |
9,1 |
9,2 |
8,8 |
8,3 |
7,8 |
8,1 |
7,1 |
6,7 |
6,3 |
5,7 |
5,7 |
5,5 |
|
Perinatale sterfte (28+) Aantal |
1 629 |
1 612 |
1 555 |
1 483 |
1 295 |
1 308 |
1 111 |
1 045 |
998 |
905 |
870 |
862 |
|
Perinatale sterfte (28+) (p 1000) |
7,8 |
7,9 |
7,6 |
7,4 |
6,6 |
6,9 |
6 |
5,7 |
5,4 |
4,9 |
4,8 |
4,8 |
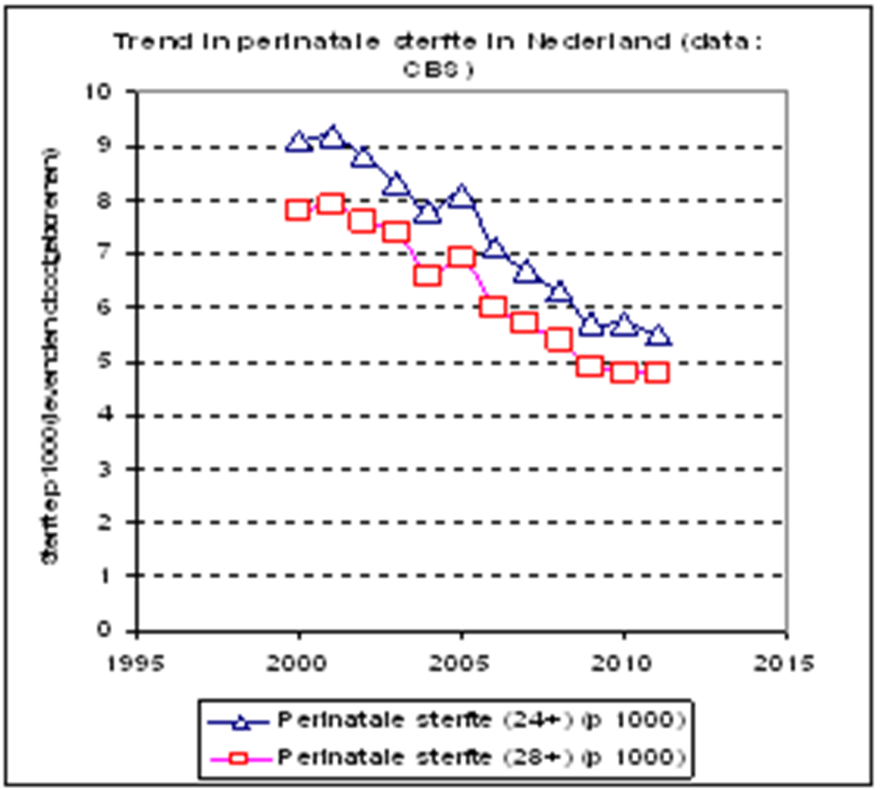
308
Zijn er ten opzichte van andere jaren wijzigingen in de aanrijdtijd van ambulances bij acute problematiek of bij zwangerschap bij vrouwen?
In het landelijke sectorrapport van de ambulancezorg, «Ambulances in zicht», worden ieder jaar de aanrijdtijden openbaar gemaakt. Hierin wordt geen onderscheid gemaakt tussen aanrijdtijden in verband met verloskundige zorg of andere acute problematiek. Het laatste sectorrapport over 2011 is in juli 2012 openbaar gemaakt. Hieruit blijkt dat zowel de gemiddelde aanrijdtijd voor A1-ritten als het percentage A1-ritten waarbij de patiënt binnen 15 minuten wordt bereikt is verbeterd ten opzichte van de voorgaande jaren. De gemiddelde responstijd bij A1-inzetten was, in 2011, 9 minuten en 32 seconden. In 93,3% van de A1-inzetten in 2011 is de patiënt binnen 15 minuten bereikt.
309
Wanneer zijn de resultaten van de herhaalstudie naar ziekenhuisopnames door verkeerd geneesmiddelengebruik (IPCI/Harm) bekend? Wanneer neemt de minister een beslissing welke activiteiten VWS nog kan ondersteunen/faciliteren om de medicatieveiligheid nog een stap verder te brengen?
Deze studie zal deze maand worden aangeboden aan het ministerie van VWS. Op basis van de uitkomsten van de studie en aanbevelingen die zullen worden gedaan, zal ik beoordelen of er op dit moment nog een rol is weggelegd voor de overheid om de medicatieveiligheid verder te verbeteren.
310
Wat wordt verstaan onder een coördinerende functie van het Nictiz? Welke taken horen daarbij?
De taken van Nictiz zijn het maken, onderhouden en beheren van ICT-standaarden en ICT-systemen te kwalificeren op het gebruik van standaarden. Daarnaast beoogt Nictiz kennis en expertise inzake ICT in de zorg op brede schaal te ontsluiten voor de zorgsector. Met de coördinerende functie wordt bedoeld het ondersteunen van veldpartijen bij hun standaardisatievraagstukken en -activiteiten, aansluiting hiervan bij (inter-)nationale ontwikkelingen en zorgen voor samenhang tussen informatiestandaarden en de professionele zorgstandaarden.
311
In hoeverre wordt de WBSO ook door zorginstellingen gebruikt als impuls voor R&D en Innovatie.
De WBSO is bedoeld voor ondernemingen met een winstoogmerk en kennisinstellingen die in opdracht van een onderneming contractonderzoek binnen de criteria van de WBSO verrichten. Voor aanbieders van intramurale medisch specialistische zorg en voor aanbieders van intramurale AWBZ zorg is het hebben van een winstoogmerk op dit moment op basis van de WTZi verboden. Alleen indien aanbieders van deze zorg aan te merken zijn als kennisinstelling, kunnen zij als er sprake is van contractresearch een beroep doen op de WBSO. Aanbieders van extramurale AWBZ en overige zorg kunnen de WBSO gebruiken indien zij een winstoogmerk hebben.
312
Wat zijn de opbrengsten van TIP geweest?
TI Pharma loopt nog tot het eind van 2013, voor zover dit het programma betreft dat oorspronkelijk vanuit het FES werd gefinancierd en tegenwoordig vanuit de VWS-begroting. Een eindoordeel daarover is nog niet mogelijk. Een deel van de projecten is inmiddels afgelopen. Daarover valt het volgende te zeggen: TI Pharma heeft op verschillende vlakken resultaten laten zien. Allereerst heeft TI Pharma samen met andere topinstituten een cultuuromslag gerealiseerd in de samenwerking tussen academische groepen en kleine en grote bedrijven. Internationaal is dit opgemerkt, getuige grote investeringen die grote farmaceutische bedrijven de afgelopen jaren in Nederland hebben gedaan. GSK alleen al heeft voor € 3 miljard aan investeringen uitstaan in Nederland. Uit de verschillende projecten van TI Pharma zijn veel toepasbare resultaten voortgekomen, naast patenten en publicaties. Zo is de dosering van morfine bij baby’s op basis van TI Pharma onderzoek fors naar beneden bijgesteld. Ook zijn er meerdere spin-offs gestart, zoals BioNovion, dat zich richt op medicatie tegen verschillende vormen van kanker en dat het eerste nieuwe researchbedrijf was dat zich vestigde in het Life Sciences Park te Oss. Verder zijn er projecten gestart die zich richten op ziekten uit tropische ontwikkelingslanden. Zonder TI Pharma had de industrie zich waarschijnlijk niet op deze onderwerpen gericht.
313
Hoe vindt de sturing van LSH/TKI gelden plaats? Kunnen deze (net als de vroegere TIP gelden) ingezet worden voor de ontwikkeling van priority medicines, zoals oncologie, antibiotica en Alzheimer?
De vrije middelen waarover het TKI kan beschikken komen uit de TKI-toeslag van het ministerie van EL&I. Dit is een toeslag van 25% op de cash-bijdrage van private partijen in een publiek-privaat consortium. Deze toeslag kan het TKI inzetten voor de uitvoering van het Innovatiecontract van de topsector LSH in zijn volle breedte, hoewel het vaak in de rede zal liggen om de toeslag (deels) toe te wijzen aan het project dat de private bijdrage inbrengt op grond waarvan de toeslag is verstrekt. Keuzes van het TKI worden gemaakt door het bestuur, dat verantwoording aflegt aan de Regiegroep LSH, waarin ook de overheid is vertegenwoordigd. Publieke financiers van projecten die onder het TKI gaan vallen, zoals NWO, KNAW en TNO behouden zeggenschap over de onderzoeksmiddelen die ze inbrengen en hanteren eigen criteria.
Het Innovatiecontract van LSH bevat een researchagenda (roadmap) voor farmacotherapie. Deze is niet expliciet gebaseerd op het Priority Medicines rapport van de WHO uit 2004. Dat rapport is toe aan een update, die voorzien is in 2013. De researchagenda (roadmap) voor farmacotherapie richt zich op vier hoofddoelen:
1. Het adresseren van problemen waarvoor nu geen behandeling beschikbaar is.
2. Het verbeteren van behandelingen die nog niet effectief of kosteneffectief genoeg zijn
3. Het verbeteren van behandelingen die nog niet veilig genoeg zijn
4. Optimaliseren van behandeling van individuele patiënten door medicatie op maat.
314
Wat zijn de belangrijkste aandachtsgebieden van het Topconsortium voor Kennis en Innovatie (TKI)?
Het Topconsortium voor Kennis en Innovatie (TKI) van de topsector LSH richt zich op de uitvoering van het Innovatiecontract van LSH. Dat Innovatiecontract bevat 10 roadmaps voor publiek-private R&D:
1. Molecular diagnostics
2. Imaging & image-guided therapy
3. Homecare & self-management
4. Regenerative medicine
5. Pharmacotherapy
6. One health
7. Specialized nutrition
8. Health technology assessment & quality of life
9. Enabling technologies & infrastructure
10. Solutions for neglected diseases
De missie van het TKI is om partners te vinden en middelen en deskundigheid te mobiliseren ter uitvoering van het innovatiecontract.
315
Welke reguliere (ggz) zorg kan door de anonieme e-mental health vervangen worden? Welke financiële effecten mogen we van een dergelijke verschuiving verwachten?
Anonieme e-mental health richt zich op doelgroepen die anders zeer moeilijk bereikt worden door de ggz. Het beleid richt zich vooral niet op het vervangen van reguliere zorgvormen door anonieme e-mental health, maar bevestigt de rol die deze hulp heeft in (geïndiceerde) preventie en de toeleiding naar eerstelijns zorg. De verwachting is dan ook niet dat het gebruik van anonieme e-mental health een verschuiving van financieringsstromen tot gevolg heeft.
316
Wanneer is er sprake van marktfalen bij eerstelijnszorg in Vinex-gebieden? Wat zijn de oorzaken en waarom nemen Vinex-locaties hier zo’n bijzondere plaats in?
Geïntegreerde eerstelijnscentra worden in bestaande wijken meestal opgestart voor een beoogde populatie vanaf circa 8 000 inschrijvingen. Deze schaalgrootte is doorgaans voldoende om een breed geïntegreerd zorgaanbod te organiseren.
Door de specifieke marktproblemen kunnen gezondheidscentra in nieuwbouwlocaties (Vinex-gebieden) veelal onvoldoende van de grond komen.
Er is sprake van marktfalen als er onvoldoende patiënten woonachtig zijn in een nieuwbouwlocatie om geïntegreerde eerstelijnszorg te realiseren met afspraken tussen verzekeraars en aanbieders. Zorgverzekeraars zijn terughoudend met het doen van investeringen, omdat het onduidelijk is of er voldoende verzekerden in de wijk komen te wonen. Door uitgestelde oplevering van huizen loopt de instroom van bewoners en dus ingeschreven patiënten dikwijls vertraging op. Daarnaast verstrekken banken vaak onvoldoende krediet, of tegen hoge rentelasten, om de aanloopfase van het centrum gefinancierd te krijgen.
De kern is dat in de aanloopperiode – gedurende de bouw van de Vinex-locatie – er onvoldoende patiënten zijn, terwijl die er in de toekomst – als de locatie is afgebouwd – wel zullen zijn. Dit maakt de Vinex-problematiek zo specifiek.
317
Op welke manier verhouden de inspanningen om de zorg toegankelijk te houden en toegankelijker te maken zich tot de instandhouding van de eigen bijdrage in de eerstelijns ggz?
De eigen bijdrage in de eerstelijnszorg vormt een (beperkte) drempel om onnodig gebruik te maken van de eerstelijnspsychologische zorg. Ook is dit een vorm van cofinanciering door de patiënt. De toegankelijkheid van de zorg is hier niet in het geding.
318
Kunt u een overzicht geven van het gebruik van psychofarmaca door kinderen over de periode 2005 tot heden, uitgesplitst naar antidepressiva, antipsychotica en psychostimulantia?
Het gebruik (volume) van geneesmiddelen wordt uitgedrukt in DDD (defined daily dose). Het gebruik van geneesmiddelen gerelateerd aan de leeftijd is bij de Stichting Farmaceutische Kengetallen (SFK) pas bekend vanaf 2007.
Antidepressiva
Het gebruik van antidepressiva bij jongeren onder de 18 jaar was in 2007 1 011 551 ddd’s. Het gebruik is in het daaropvolgende jaar gestegen met 7%, in 2009 is het gebruik gelijk gebleven. In 2010 is het gebruik toegenomen met 5%. In 2011 daalt het gebruik miniem, met 0,1%.
Antipsychotica
Het gebruik van Antipsychotica bij jongeren onder de 18 jaar was in 2007
997 676 ddd’s. Het gebruik is in het daaropvolgende jaren 2008 en 2009 gestegen met respectievelijk 6% en 7%. In 2010 en 2011 is de toename van het gebruik minder, namelijk respectievelijk 3 en 2%.
Psychostimulantia
Het gebruik van Psychostimulantia bij jongeren onder de 18 jaar was in 2007 13 820 609 ddd’s. Het gebruik is in het daaropvolgende jaren 2008, 2009, 2010 en 2011 gestegen met respectievelijk 18%, 13%, 14% en 11%.
Bron: SFK oktober 2012
319
Vermeld wordt in de toelichting dat het convenant met DBC-onderhoud met ingang van 2013 is beëindigd en dat de subsidierelatie met DBCO op basis van dit convenant zal worden herijkt. Kan worden aangegeven op welke manier het convenant wordt herijkt? Hoe ziet u de toekomstige rol van DBCO in het stelsel? Welke financiering heeft u daarbij voor ogen?
Uit hoofde van de Wet marktordening gezondheidszorg (WMG) heeft van overheidswege niet de minister van VWS, maar de NZa de directe verantwoordelijkheid voor het beheer en de (door)ontwikkeling van de DBC-systematiek. Financiering en aansturing van DBC-O door VWS aan de hand van een subsidierelatie conform het huidige convenant is niet goed te verenigen met die verantwoordelijkheidsverdeling. Daarnaast zijn ook veldpartijen betrokken bij het beheer en de (door)ontwikkeling van de DBC-systematiek. Tegen deze achtergrond is VWS de verantwoordelijkheidsverdeling aan het bezien tussen publieke en private partijen ten aanzien van het beheer en de (door)ontwikkeling van de DBC-systematiek, alsmede -in het verlengde daarvan- de onderlinge verhouding tussen DBC-O, de NZa en de minister van VWS.
Ik overleg op dit moment met partijen over de wijze waarop de inhoudelijke en financiële aansturing van DBC-O het best kan worden belegd gelet op de verantwoordelijkheid van de NZa op grond van de WMG voor de (door)ontwikkeling en het beheer van de DBC-systematiek. Hierbij zal ik er in elk geval voor zorgen dat de continuïteit in de (door)ontwikkeling en het beheer van de DBC-systematiek is gegarandeerd. Ook bekijk ik hoe de gegevens van DBC-O kunnen worden ontsloten en zo bijdragen aan inzicht in de kwaliteit van de geleverde zorg.
320
Wordt er rekening gehouden met een stijgend aantal wanbetalers in 2013? Zo ja, waaruit blijkt dat? Zo nee, waarom niet? Wordt er ook bijgehouden hoeveel mensen hun eigen bijdragen niet betalen, hoeveel het eigen risico niet betalen?
Er worden -in overleg met CVZ en Zorgverzekeraars Nederland- stappen gezet om uitstroom uit het bestuursrechtelijk premieregime te bevorderen. Ook loopt er een pilot van Zorgverzekeraar Menzis en de Stadsbank Oost-Nederland in samenwerking met de gemeente Enschede. Deze pilot heeft als doel om instroom van nieuwe wanbetalers te voorkomen en uitstroom te faciliteren. Er is rekening gehouden met een lichte daling van het aantal wanbetalers bij het CVZ in het laatste kwartaal van 2013.
De wanbetalersregeling van de Zvw ziet alleen op betalingsachterstand van de nominale premie. Eigen bijdragen worden geïnd door zorgaanbieders en verzekeraars; het eigen risico wordt geïnd door zorgverzekeraars. Hoeveel mensen daarbij betalingsachterstanden hebben is mij niet bekend. Het zijn de zorgaanbieders en zorgverzekeraars die dit bijhouden, daardoor is een totaaloverzicht niet beschikbaar.
321
Hoe verhouden de getallen over wanbetalers en onverzekerden zich tot de VWS-verzekerdenmonitor 2012, waarin staat dat er in 2012 naar verwachting 60 000 nieuwe onverzekerden zijn die moeten worden opgespoord? Wat is de reden dat deze verwachting hoger is dan de raming van 39 000 in de begroting?
– Die cijfers over onverzekerden hebben betrekking op twee verschillende kengetallen. Het cijfer in de VWS-begroting 2013 (39 duizend) gaat over het verwachte aantal onverzekerden bij het CVZ eind december 2012 (stand), terwijl het cijfer in de VWS-verzekerdenmonitor 2012 (60 duizend) betrekking heeft op de nieuwe instroom van onverzekerden gedurende het gehele jaar 2012.
– Het aantal onverzekerden is geen stabiele groep mensen; iedere maand worden er nieuwe onverzekerden opgespoord. Daarnaast stromen er ook elke maand mensen uit als onverzekerden, bijvoorbeeld omdat zij alsnog een zorgverzekering hebben afgesloten. Door deze uitstroom komt het verwachte aantal onverzekerden eind 2012 lager uit dan de totale instroom over 2012.
322
Wat is de reden dat de beschikbare registraties met niet-verzekeringsplichtigen van het CBS onvolledig waren? Wanneer zijn de juiste reeksen beschikbaar en kan alsnog worden voldaan aan de toezegging om verbeteringen aan te brengen in de verzekerdenmonitor en daarmee inzicht te geven in de samenstelling van de groep onverzekerden?
– Ongeveer een kwart van de mensen die worden opgespoord als vermeend onverzekerde, blijkt naderhand niet verzekeringsplichtig te zijn. Het gaat dan bijvoorbeeld om mensen die in Nederland wonen, maar in het buitenland werken, mensen die naar het buitenland zijn verhuisd, maar zich niet hebben uitgeschreven uit de gemeentelijke basisadministratie (GBA) of buitenlandse studenten. Wanneer wordt aangetoond dat iemand inderdaad niet verzekeringsplichtig is, wordt deze persoon uitgeschreven als onverzekerde.
– Omdat informatie over deze groepen mensen eerder niet beschikbaar was, heeft het CBS daar in de statistieken geen rekening mee gehouden. Dit heeft geleid tot een overschatting van het aantal onverzekerden. Daardoor is ook de informatie over de achtergrondkenmerken van onverzekerden onvoldoende betrouwbaar.
– Zoals is vermeld op pagina 18 van de VWS-verzekerdenmonitor 2012, zal het CBS in het voorjaar van 2013 nieuwe statistieken over onverzekerden en hun achtergrondkenmerken publiceren. Deze zullen vervolgens worden opgenomen in de VWS-verzekerdenmonitor 2013, zodat daarmee alsnog kan worden voldaan aan de toezegging.
323
Hoeveel personen maken gebruik van huishoudelijke verzorging vanuit de Wmo?
Mij is niet bekend hoeveel mensen het afgelopen jaar zijn geherindiceerd en hoeveel mensen minder uren hebben gekregen. Uit cijfers van het CAK blijkt wel dat het aantal mensen dat gebruik maakt van huishoudelijke verzorging in natura – net als het aantal uren dat is geleverd – de afgelopen jaren licht is gestegen.
|
2009 |
2010 |
2011 |
|
|---|---|---|---|
|
personen |
437 290 |
436 130 |
446 790 |
|
uren |
55 984 680 |
56 580 170 |
58 915 720 |
* de cijfers zijn exclusief pgb; bij het pgb gaat het om circa 13 miljoen uren.
324
In hoeveel en welke gemeenten worden alfahulpen ingezet?
De Wet maatschappelijke ondersteuning is een decentrale wet. Dit betekent dat gemeenten verantwoordelijk zijn voor de maatschappelijke ondersteuning en dat de verantwoording over het gevoerde gemeentelijke beleid via de gemeenteraad loopt.
Ik heb geen zicht op welke gemeenten alfahulpen inzetten of welke gemeenten het aankomende jaar dienen aan te besteden.
325
Hoeveel gemeenten maken gebruik van alfachecques en welke gemeenten betreft het?
Zie het antwoord op vraag 324.
326
Hoeveel huishoudelijk verzorgenden zijn de afgelopen jaren teruggezet van FWG 15 naar FWG 10?
In 2011 heeft het UWV in totaal 718 ontslagaanvragen inzake huishoudelijk verzorgenden verleend. Het is mij niet bekend in hoeverre de betrokken verzorgenden vervolgens bij een nieuwe aanbieder aan het werk zijn gegaan. Ook is mij niet bekend hoeveel huishoudelijk verzorgenden de afgelopen jaren een baan op FWG 15 niveau hebben verruild voor een baan op FWG 10 niveau.
327
Hoeveel huishoudelijk verzorgenden zijn de afgelopen jaren ontslagen?
Zie het antwoord op vraag 326.
328
Hoeveel mensen zijn er geherindiceerd afgelopen jaar en hoeveel mensen hebben minder uren gekregen?
Zie het antwoord vraag 323.
329
In welke gemeenten worden inkomensgrenzen gehanteerd?
Uit het recente rapport van de Stichting De Ombudsman komt naar voren, dat in ongeveer driekwart van de gemeenten in de Wmo-verordening nog sprake is van inkomensgrenzen.
De VNG heeft bij dit beeld al wel aangegeven, dat dit niet betekent dat ook in de uitvoeringspraktijk bij deze gemeenten sprake is van het feitelijk hanteren van inkomensgrenzen.
In mijn brief over dit rapport, die ik op 25 september aan alle gemeenten heb gestuurd, heb ik er nogmaals op gewezen dat het hanteren van inkomensgrenzen in de Wmo niet is toegestaan en heb ik er op aangedrongen de betreffende Wmo-verordeningen direct aan te passen. Ik heb deze brief in afschrift gezonden aan alle gemeenteraden met het verzoek om toe te zien op de gevraagde aanpassing.
Het voordragen ter vernietiging van een gemeentelijke verordening of ander besluit is een uiterste middel in het bestuursrecht waar de Kroon, op voordracht van de minister «die het aangaat», gebruik van kan maken. De gebruikelijke bestuurlijke contacten gaan vooraf aan het inzetten van dat middel; daarbij zet de minister regelgeving en beleid uiteen en geeft hij de gemeente ernstig in overweging om (in casu) de verordening, aan te passen. Er zijn nog geen verordeningen vernietigd.
330
Welke gemeenten krijgen het aankomende jaar te maken met aanbestedingen voor de Wmo?
Zie het antwoord op vraag 324.
331
Wat kost de Wmo jaarlijks, uitgesplitst in huishoudelijke verzorging, vervoer en hulpmiddelen?
De meest recente informatie over uitgaven door gemeenten aan de Wmo dateert uit 201018. Gemeenten verantwoorden in 2010 in totaal ca. € 6,0 mrd. aan uitgaven aan Wmo gerelateerde functies (incl. huishoudelijke verzorging). Dit betreft voorlopige cijfers.
Het SCP19 heeft becijferd dat gemeenten in 2010 ruim € 1,3 mrd. hebben uitgegeven aan huishoudelijke verzorging.
Op basis van de ons beschikbare data is een nadere uitsplitsing naar uitgaven aan vervoer en hulpmiddelen niet te maken.
332
Hoeveel casussen heeft het centrum voor Consultatie en Expertise, en hoeveel daarvan vallen onder de zwaarste categorie van mensen waarvoor dus haast geen plek te vinden is?
CCE doet jaarlijks ruim 1 200 consultaties en 1 300 toetsingen en zien dus 2 500 casus.
Naar schatting is bij 25–30% van de consultaties sprake van plaatsingsproblematiek.
333
Hoeveel Wmo-verordeningen waarin ten onrechte inkomensgrenzen worden gehanteerd zijn reeds zijn voorgedragen ter vernietiging?
Zie het antwoord op vraag 329.
334
Op welke wijze wordt gewaarborgd dat een overheveling van begeleiding naar de Wmo niet leidt tot verschraling van deze voorziening en rechtsongelijkheid, gelet op de beleidsvrijheid van gemeenten?
Het wetsvoorstel dat ziet op de decentralisatie van de functie extramurale begeleiding uit de AWBZ naar de Wmo is door de Tweede Kamer controversieel verklaard. Het is aan een volgend kabinet om te besluiten over decentralisatie van deze taak naar gemeenten en de wijze waarop dit plaats zal vinden.
335
Welk gevolg heeft de overheveling van de begeleiding naar de Wmo voor de beschikbaarheid van ontmoetingsplekken en activiteiten gericht op mensen met dementie?
Het wetsvoorstel dat ziet op de decentralisatie van de functie extramurale begeleiding uit de AWBZ naar de Wmo is door de Tweede Kamer controversieel verklaard. Gevolgen voor de beschikbaarheid van ontmoetingsplekken en activiteiten gericht op mensen met dementie zijn daarom nu niet aan de orde.
336
Waaruit bestaat de aangekondigde aanscherping op het bovenregionale vervoer?
Ik zal de Kamer zal voor de begrotingsbehandeling schriftelijk informeren over de aangekondigde aanscherping. Deze vraag zal ik in samenhang met de uitvoering van de moties-Wolbert / Klijnsma (Kamerstuk 25 847, nr. 108) en -Venrooij/Dijkstra (Kamerstuk 25 847, nr. 109) beantwoorden.
337
Hoe zal de toegang tot het BRV worden verscherpt? Wat betekent dit voor de huidige Valys-pashouders?
Zie het antwoord op vraag 336.
338
In 2013 wordt een breed actieplan tegen onvrijwillige zorg uitgevoerd. Kan worden toegelicht hoe dit actieplan eruit ziet, wanneer de Kamer dit actieplan krijgt toegestuurd, en welke partijen bij dit actieplan betrokken zijn?
Het actieplan «Onvrijwillige zorg» (werktitel) is gebaseerd op het advies van de denktank complexe zorg. Centraal daarin staat de andere denk- en werkwijze die de gehandicaptenzorg, maar óók de ouderenzorg, moet doormaken om ervoor te zorgen dat onvrijwillige zorg uitsluitend wordt toegepast volgens het «nee, tenzij» principe. Daarbij zijn methodisch en systematisch werken, een zorgvuldige besluitvormingsprocedure, het betrekken van de juiste deskundigheid en een goede communicatie met de cliënt en zijn naasten belangrijke onderdelen. Omdat veel van de aanbevelingen van de denktank zijn gericht aan de sector zelf, ben ik op dit moment met de betrokken partijen (zowel branche- als cliëntenorganisaties) in overleg over de wijze waarop zij willen bijdragen aan het actieplan. Ik informeer de Kamer dit najaar nader over het actieplan.
339
–
–
340
Uit welke posten bestaat het niet juridisch verplichte deel van beleidsartikel 3?
Zie het antwoord op vraag 94.
341
Hoeveel miljoen euro aan fraude zal de aanpak aan het licht brengen? Welke mogelijkheden zijn er om het verduisterde geld terug te vorderen?
Veronderstellend dat deze vraag ziet op de aanpak om pgb-fraude tegen te gaan, zij het volgende opgemerkt. Het plan van aanpak zal naast opsporing en vervolging vooral het voorkomen van fraude betreffen. Door in te zetten op het voorkomen van fraude wordt er minder fraude gepleegd en is het lastig om te voorspellen hoeveel miljoen aan fraude aan het licht wordt gebracht.
Indien pgb-fraude tot strafrechtelijk onderzoek leidt, zal het onderzoek per geval moeten uitwijzen wat de omvang van de fraude is. In de strafrechtelijke procedure kan het gefraudeerde bedrag door onttrekking aan het verkeer, verbeurdverklaring of het ontnemen van wederrechtelijk verkregen voordeel worden afgepakt.
Ook kan er een boete worden opgelegd. Voor de overheidsbrede inspanningen op dit terrein verwijs ik naar de brief van de minister van Veiligheid en Justitie van
12 juli van dit jaar (Kamerstuk 29 911, nr. 69).
342
Welke verklaring is er voor de stijgende uitgave aan de BIKK?
De Bijdrage in de Kosten van Kortingen (BIKK) bedraagt in 2012 € 5,3 miljard en daalt in 2013 naar huidige inschatting naar € 3,7 miljard. Via de BIKK wordt het Algemeen Fonds Bijzondere Ziektekosten gecompenseerd voor de gevolgen van de introductie van heffingskortingen bij de belastingherziening 2001. Die heffingskortingen drukken op de AWBZ naar rato van het aandeel van de AWBZ-premie in de eerste schijf. Dat aandeel daalt in 2013 omdat het belastingtarief in de 1e schijf fors stijgt. Dit belastingtarief stijgt van 1,95% in 2012 naar 5,85% in 2013.
343
In 2012 heeft de Kamer een motie aangenomen waarin de meldcode bij ouderenmishandeling wordt vervangen door een meldplicht. Hoe gaat de staatssecretaris deze motie uitvoeren?
In de voorstellen voor de Beginselenwet AWBZ-zorg en voor de Wet cliëntenrechten zorg is voor zorgaanbieders de plicht opgenomen om mishandeling door professionals te melden bij de IGZ. Beide wetsvoorstellen zijn door de Tweede Kamer controversieel verklaard.
Genoemde motie (Kamerstuk 33 000 XVI, nr. 184) spreekt over een meldcode ouderenmishandeling.
Er is geen aparte meldcode voor ouderenmishandeling. Het Wetsvoorstel verplichte meldcode huiselijk geweld en kindermishandeling, dat aan uw Kamer in oktober 2011 is toegezonden, omvat ook ouderenmishandeling. Het gaat hier om geweld in huiselijke kring. Uit onderzoek blijkt dat voor deze vorm van geweld een meldcode het meest effectief is.
344
Welke verklaring is er voor het feit dat minder dan de helft van de mensen met een Valyspas gebruik maakt van het bovenregionale gehandicaptenvervoer?
De verklaring is dat nieuwe pashouders niet altijd gebruik van maken van de voorziening. De stijging van het aantal pashouders is sterker dan de toename van het daadwerkelijke gebruik van de voorziening. Dit leidt ertoe dat het percentage actieve pashouders binnen het totaal aantal pashouders daalt.
Daarbij komt dat pashouders een Valyspas hebben ontvangen voor onbepaalde tijd. Na verloop van tijd zal een deel van de pashouders over alternatief vervoer beschikken of geen reizen meer buiten de regio maken.
345
Hoeveel personen maken gebruik van Valysvervoer, leerlingvervoer en zittend ziekenvervoer?
Op 1 september 2012 waren er in totaal 374 230 Valyspashouders. De directe beleidsverantwoordelijkheid van leerlingenvervoer ligt bij de gemeenten en bij het zittend ziekenvervoer ligt deze bij de zorgverzekeraars. Het aantal personen dat gebruik maakt van deze voorzieningen wordt niet centraal geregistreerd en is niet bekend bij de ministeries van VWS en OCW.
346
Hoeveel personen hebben een zorg met verblijf indicatie en hoeveel zorg zonder verblijfindicatie?
Op 1 januari 2012 hadden in totaal 769 705 personen een geldige indicatie.
Van hen hadden 346 625 personen een indicatiebesluit voor zorg met verblijf en 423 080 personen een indicatiebesluit voor zorg zonder verblijf.
347
Wat kost jaarlijks het CIZ?
Het voornemen is het CIZ voor reguliere werkzaamheden in 2013 € 108,6 mln. instellingssubsidie te verstrekken.
348
Hoeveel SIPS (standaard indicatieprotocollen) worden jaarlijks en per provincie afgegeven?
|
provincie |
2011 |
||
|---|---|---|---|
|
SIP |
Geen SIP |
Totaal |
|
|
Drenthe |
13 061 |
20 758 |
33 819 |
|
Flevoland |
5 055 |
11 632 |
16 687 |
|
Friesland |
14 821 |
25 240 |
40 061 |
|
Gelderland |
36 849 |
78 048 |
114 897 |
|
Groningen |
13 980 |
24 999 |
38 979 |
|
Limburg |
25 495 |
45 174 |
70 669 |
|
Noord-Brabant |
39 402 |
84 498 |
123 900 |
|
Noord-Holland |
37 970 |
82 367 |
120 337 |
|
Overijssel |
23 540 |
47 561 |
71 101 |
|
Utrecht |
17 594 |
40 967 |
58 561 |
|
Zeeland |
9 140 |
14 901 |
24 041 |
|
Zuid-Holland |
53 709 |
118 677 |
172 386 |
|
Onbekend |
118 |
435 |
553* |
|
Totaal |
290 734 |
595 257 |
885 991 |
* De gegevens per provincie worden afgeleid van postcodes die soms niet bekend, soms geheim zijn.
349
Er staat aangegeven dat mensen met een mobiliteitsbeperking gebruik kunnen maken van BRV. Krijgen mensen (na indicatie) nog steeds 450 km per jaar in 2013?
Jaarlijks stel ik aan het einde van een kalenderjaar de hoogte van de pkb’s voor het daaropvolgende jaar vast. Deze vaststelling is gebaseerd op de ontwikkeling van het aantal pashouders, het verbruik van de pkb’s en het beschikbare budget. De hoogte van het standaard pkb en het hoog pkb bedragen op dit moment 450 respectievelijk 2 250 kilometer per jaar. Op dit moment verwacht ik niet dat een aanpassing om budgettaire redenen noodzakelijk is en daarom ben ik voornemens om het niveau van de pkb’s in 2013 te handhaven op het huidige niveau.
350
Wat kosten de persoonsgebonden budgetten (pgb’s) jaarlijks per provincie?
De zorgkantoren zijn verantwoordelijk voor de uitvoering van de regeling. Daarmee zijn de uitgaven voor het pgb niet beschikbaar per provincie, maar alleen per zorgkantoorregio. De pgb-uitgaven per zorgkantoorregio zijn in 2011 als volgt:
Tabel: PGB-uitgave in 2011, uitgesplitst naar zorgkantoorregio
|
Zorgkantoor |
uitgaven (in euro’s) |
|---|---|
|
Groningen |
132 057 039 |
|
Friesland |
118 885 200 |
|
Drenthe |
112 187 609 |
|
Zwolle |
100 596 234 |
|
Twente |
102 073 333 |
|
Apeldoorn, Zutphen e.o. |
42 718 459 |
|
Arnhem |
123 050 637 |
|
Nijmegen |
62 505 015 |
|
Utrecht |
137 367 954 |
|
Flevoland |
43 425 593 |
|
't Gooi |
58 059 405 |
|
Noord-Holland-Noord |
65 780 694 |
|
Kennemerland |
42 030 818 |
|
Zaanstreek/ Waterland |
33 384 545 |
|
Amsterdam |
85 912 841 |
|
Amstelland en de Meerlanden |
20 814 799 |
|
Zuid-Holland Noord |
44 783 442 |
|
Haaglanden |
96 220 901 |
|
Delft/ Westland/ Oostland |
27 913 615 |
|
Midden-Holland |
25 449 755 |
|
Rotterdam |
85 977 844 |
|
Nieuwe Waterweg Noord |
20 792 917 |
|
Zuid Hollandse Eilanden |
43 597 504 |
|
Waardenland |
44 562 248 |
|
Zeeland |
49 860 762 |
|
West-Brabant |
75 301 459 |
|
Midden-Brabant |
65 401 107 |
|
Noord-oost Brabant |
89 349 515 |
|
Zuid-oost Brabant |
98 195 887 |
|
Noord- en Midden-Limburg |
73 916 221 |
|
Zuid-Limburg |
113 450 466 |
|
Midden-IJssel |
19 834 911 |
|
Totaal |
2 255 458 729 |
Bron: College voor zorgverzekeringen
351
Hoeveel pgb’s worden jaarlijks afgegeven per zorgdoelgroep en sector?
De instroom in de pgb-regeling is afhankelijk van de toegangsvoorwaarden die aan deze regeling zijn verbonden. In 2010 is het aantal budgethouders netto met circa 4 700 personen toegenomen. In 2011 is het aantal budgethouders netto met 15 700 personen toegenomen. Het is op basis van de huidige gegevens niet mogelijk om aan te geven op welke zorggroep deze netto-instroom betrekking had. Wel is het mogelijk de huidige pgb-populatie naar grondslag onder te verdelen, en deze is als volgt:
|
grondslag |
relatieve aandeel |
|---|---|
|
somatisch psychogeriatrisch verstandelijk lichamelijk zintuiglijk psychiatrisch |
18% 3% 24% 11% 1% 43% |
Vanaf 1 januari 2012 is alleen een pgb mogelijk voor cliënten met een indicatie voor verblijf en kunnen cliënten met een extramurale indicatie van minimaal 10 uur gebruik maken van de Vergoedingsregeling persoonlijke zorg. Volgens opgave van het College voor zorgverzekeringen maken eind augustus 2012 383 mensen gebruik van deze regeling. Het gaat vooral om cliënten met palliatieve terminale zorg en kinderen en jeugdigen die intensieve verzorging en/of begeleiding nodig hebben.
352
Hoeveel mensen hebben afgelopen jaar hun pgb verloren?
Alle bestaande budgethouders hebben hun pgb behouden, tenzij hun recht op zorg afliep. De maatregelen per 1 januari 2012 hadden alleen effect op nieuwe zorgvragers. De nieuwe instroom tot de pgb-regeling is in 2012 beperkt tot budgethouders met een verblijfsindicatie. Er is wel sprake van een reguliere uitstroom uit de pgb-regeling. Maandelijks stromen circa 1 250 cliënten uit de pgb-regeling vanwege beëindiging van hun (kortdurende) zorgvraag. Jaarlijks gaat het om circa 15 000 cliënten. De Vergoedingsregeling persoonlijke zorg is nieuw per 1 januari 2012. Mede gelet het beperkte gebruik van deze regeling (383 cliënten eind augustus 2012) is de uitstroom uit hoofde hiervan zeer beperkt.
353
Hoeveel mensen hebben een vergoedingsregeling persoonlijke zorg ontvangen?
Volgens opgave van het College voor zorgverzekeringen maken eind augustus 383 mensen gebruik van de vergoedingsregeling.
354
Zijn er mensen die hun pgb hebben verloren? Zo ja, hoeveel?
Zie het antwoord op vraag 352.
355
Agentschap NL 1,8 miljoen euro subsidie voor Innovatie programma. Wat is het doel van dit programma? Hoe is de samenhang met het programma In voor zorg waar 9,4 miljoen euro naar toe gaat?
Het bedrag van € 1,8 mln. ten behoeve van het innovatieprogramma bij Agentschap NL betreft de uitfinanciering van een project van het (inmiddels opgeheven) zorginnovatieplatform. Dit staat los van het «In Voor Zorg!» programma dat als doelstelling heeft om bestaande kennis te implementeren bij zorgaanbieders in de langdurige zorg.
356
Waarom wordt de subsidie aan Vilans per 2014 stopgezet?
De subsidie aan Vilans wordt niet stopgezet in 2014. Wel heeft VWS een algemeen beleid ingezet om de omvang van de subsidiestroom te beperken. In het kader van deze operatie zal de instellingssubsidie aan Vilans in 2013 met 10% worden verlaagd.
357
Kunt u aangeven welke acties en initiatieven in de begroting 2013 horen bij de invulling van de ministeriële verantwoordelijkheid voor voldoende capaciteit aan zorgverleners?
De verantwoordelijkheid voor het daadwerkelijk aantrekken van voldoende personeel ligt primair bij de zorginstellingen zelf, ondersteund door hun koepels. Daar waar noodzakelijk kan VWS zorginstellingen ook ondersteunen, aanvullend op de verantwoordelijkheid van de minister van SZW voor het algemene arbeidsmarktbeleid en die van OCW voor het algemene onderwijsbeleid.
De belangrijkste in de begroting 2013 opgenomen ondersteunende activiteiten op het terrein van de arbeidsmarkt en opleidingen zijn:
– Beschikbaarheidsbijdrage voor medische vervolgopleidingen;
– Fonds ziekenhuis Opleidingen;
– Stagefonds;
– Bekostiging opleiding verpleegkundig specialisten en physician assistent;
– Subsidieregeling bekostiging opleidingen Publieke Gezondheid;
– Versterking regionaal arbeidsmarktbeleid;
– Project Veilig werken in de zorg;
– Versterking arbeidsmarkt jeugdzorg;
– Regeling vaccinatie hepatitis B.
Daarnaast zijn er ondersteunende activiteiten die zich niet primair op het arbeidsmarkt- en/of opleidingsbeleid richten, maar wel van betekenis daarvoor zijn, zoals het programma «In voor Zorg».
358
Hoeveel mensen zijn geregistreerd in de Wet BIG, en hoeveel mensen zijn dit per beroepsgroep?
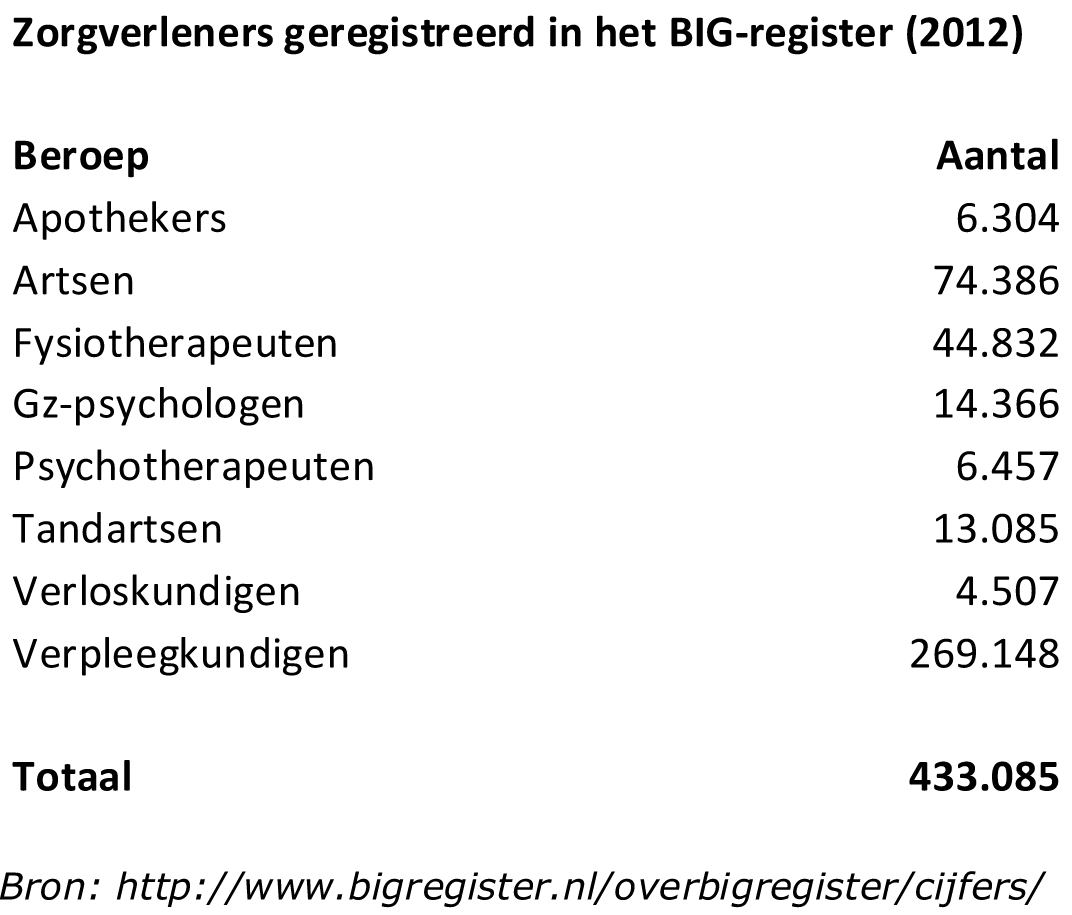
359
Hoe kan voorkomen worden dat het nieuw op te richten Kwaliteitsinstituut leidt tot een toename van de regel- en administratiedruk bij zorginstellingen?
Het toetsingskader dat het nieuw op te richten Kwaliteitsinstituut vaststelt, zorgt voor een selectieve, doch effectievere set van indicatoren en naar verwachting minder papieren rompslomp doordat expliciete eisen worden gesteld aan het onderscheidend vermogen en de gebruikswaarde van de indicatoren. Daarbij geldt als uitgangspunt dat de baten van de indicatoren (keuze- en toezichtinformatie) moeten opwegen tegen de (registratie)lasten voor de zorgaanbieder. Dat wil zeggen dat er naar wordt gestreefd om bij uitvraag van keuze- en toezichtinformatie zoveel mogelijk aan te sluiten bij de registratiesystemen die zorgaanbieders zelf gebruiken. Doordat bovendien de verplichting tot transparantie niet langer is gekoppeld aan de kwaliteitsparagraaf van het Jaardocument Maatschappelijke Verantwoording, zijn de partijen – binnen de door de toezichthouders te stellen handhavingskaders – vrij om afspraken te maken over de frequentie waarmee gegevens over kwaliteit moeten worden aangeleverd. Op deze wijze is beoogd de uitvoeringslast te beperken en te spreiden in de tijd.
Daarnaast waakt het nieuw op te richten Kwaliteitsinstituut ervoor dat ontwikkelde professionele standaarden en de daarbij behorende meetinstrumenten regelmatig worden geëvalueerd en dat via de meerjarenagenda onderhoud wordt gepland en uitgevoerd. Hierdoor ontstaat een meerjarige cyclus waarmee ook de proportionaliteit van de informatie wordt bewaakt.
Uit een in opdracht van VWS opgestelde raming blijkt dat een vermindering van circa € 14,3 mln. van de administratieve lasten kan worden gerealiseerd door de invoering van het wetsvoorstel dat de taken van het op te richten Kwaliteitsinstituut regelt.
360
In de Arbeidsmarktbrief «vertrouwen in de professionals» is de ambitie opgenomen de administratieve lasten met 50% te verminderen. Kunt u aangeven welke acties en initiatieven in de begroting van 2013 aan deze ambitie zijn gekoppeld?
In de memorie van toelichting bij de begroting op bladzijden 61/62 is voor wat betreft acties en initiatieven in de sector van de langdurige zorg verwezen naar het programma «Meer tijd voor de cliënt», dat uw Kamer eerder is toegestuurd. Tijdens een AO administratieve lasten in de care op 29 maart 2012 is hierover van gedachten gewisseld met uw Kamer. Het hart van het programma «Meer tijd voor de cliënt» wordt gevormd door de ca. 700 meldingen van hinderende wet- en regelgeving, zoals die zijn gedaan door zorgaanbieders, en de 28 experimenten met een regelarme werkwijze. De maatregelen die hieruit zullen voortvloeien zullen geleidelijk leiden tot een substantieel ervaren reductie van de overbodige administratieve lasten in de langdurige zorg. Naast de meldingen en de experimenten regelarme instellingen, vallen ook de volgende projecten (niet limitatief) onder dit programma:
1. Vereenvoudiging van de AZR en modernisering van het AGB-codestelsel;
2. Vereenvoudiging van de indicatiestelling AWBZ;
3. Vereenvoudiging van de tarieven;
4. Het aanpakken van de minutenregistratie in de extramurale zorg;
5. Het sterk reduceren van de informatieuitvraag ten behoeve van het Jaardocument Maarschappelijke Verantwoording;
6. Het standaardiseren van de voorwaarden voor inkoop en verantwoording
7. Het zoveel mogelijk schrappen van lasten die samenhangen met het toezicht van de IGZ.
Over de voortgang van deze projecten zult u separaat worden geïnformeerd. Tevens verwijs ik u kortheidshalve naar het antwoord op vraag 70.
Overigens zien we dat overbodige regels in toenemende mate niet van de overheid afkomstig zijn. Het is een cumulatie van uitvraag van overheid, eigen management, branches, marktpartijen en belangenorganisaties. Ik blijf dit probleem signaleren en agenderen en waar mogelijk bied ik ondersteuning om de uitvoeringspraktijk te verbeteren.
361
Wie betaalt, indien het veld zijn verantwoordelijkheid niet neemt en het Kwaliteitsinstituut zelf opdracht geeft voor het ontwikkelen van een professionele standaard?
De kosten voor het ontwikkelen van professionele standaarden moeten door de partijen zelf worden gedragen. De kosten voor verbeteren van kwaliteit van zorg moeten worden opgebracht uit de tarieven voor zorgverlening. Wanneer het nieuw op te richten Kwaliteitsinstituut de regie overneemt, verliezen de veldpartijen hun sturende invloed op de ontwikkeling van professionele standaarden. De regering verwacht dat door deze prikkel het risico klein is dat veldpartijen hun verantwoordelijkheid niet nemen. In dat licht acht de regering de kosten voor het terugvorderen of verdisconteren van de kosten van het overnemen van de regie te hoog. Mochten veldpartijen hun verantwoordelijk echter toch herhaaldelijk niet nemen, dan zal de regering wel tot verhaal van deze kosten overgaan. De wijze waarop dit zal gebeuren zal nader onderzocht worden.
362
Wat vindt u van de suggestie een Wetenschapsfonds op te richten waaruit medisch-wetenschappelijk onderzoek op bijv. het gebied van kanker gestimuleerd en gefaciliteerd kan worden?
Medisch-wetenschappelijk onderzoek wordt vanuit de rijksoverheid reeds op verschillende manieren gefinancierd:
1) Via het ministerie van OCW op basis van een vaste verdeelsleutel en het aantal afgestudeerden en promoties.
2) Via de Nederlandse Organisatie voor Wetenschappelijk Onderzoek (NWO) via subsidies en onderzoeksprogramma's.
3) Via de academische component voor het uitvoeren van gecompliceerde patiëntenzorg en wetenschappelijk onderzoek door UMC’s en het NKI-AVL (Nederlands Kanker Instituut-Anthonie van Leeuwenhoek Ziekenhuis).
4) Via instellingssubsidies en ZonMw (zie vraag 363 voor specificatie op terrein van kanker).
Fiscaal faciliteren van een Wetenschapsfonds, zoals door de Samenwerkende GezondheidsFondsen geopperd, wordt bekeken in kader van door Minster van EL&I toegezegd onderzoek in antwoord op een vraag van het lid Koppejan, gesteld tijdens overleg met Vaste Kamercommissie EZ in juni jl.
363
Wat doet VWS specifiek om de investeringen in onderzoek naar kanker bij ouderen en mogelijke comorbiditeit te bevorderen, concluderend dat er op dit moment weinig onderzoek wordt verricht naar therapieontwikkeling bij deze doelgroep (waarvan de groep boven de 65 jaar > 60% van de kankerpatiënten vormt) en is er te weinig kennis bij medisch specialisten over de integrale zorgbehoefte van ouderen is.
Hoeveel investeert VWS hier zelf in, en hoeveel wordt er vanuit andere overheidsbegrotingen in geïnvesteerd?
De Universitaire Medische Centra (UMC’s) ontvangen een beschikbaarheidsbijdrage voor academische zorg (ruim € 700 mln.), waarvan een deel bestemd is voor het verrichten van wetenschappelijk onderzoek. Het is aan de UMC’s zelf om te bepalen welk deel zij beschikbaar stellen voor het onderzoek naar kanker bij ouderen. Ditzelfde geldt voor het Nederlands Kanker Instituut (NKI) dat een instellingssubsidie van € 17 mln. ontvangt van VWS.
Voorts is € 27 mln. beschikbaar voor de integrale kankercentra. De integrale kankercentra voeren (naast andere taken) de regie over de ontwikkeling, implementatie en evaluatie van richtlijnen voor de oncologische en palliatieve zorg.
Vanuit het Nationaal Programma Ouderenzorg heeft VWS € 80 mln. beschikbaar gesteld voor het verbeteren van zorg voor ouderen met complexe hulpvragen. Doel hiervan is een samenhangend zorgaanbod dat beter is afgestemd op de individuele behoeften van ouderen. Hoewel niet primair gericht op kanker is het borgen van de integrale zorgbehoefte hierin een centraal thema.
364
Wat kost het CAK jaarlijks?
De goedgekeurde beheerskosten van het CAK (26 maart 2012) bedragen in totaal € 85 530 mln.. Deze beheerskosten hebben betrekking op de uitvoering van de vijf wettelijke taken van het CAK. In onderstaand overzicht wordt per taak het beheerskostenbudget weergegeven.
|
Regulier budget |
2012 |
|---|---|
|
Eigen bijdrage regeling (zorg met en zorg zonder verblijf) |
47 736 |
|
Eigen bijdrage regeling Wmo |
14 700 |
|
Financiering instellingen |
610 |
|
Wet tegemoetkoming chronisch zieken |
17 133 |
|
Compensatie Eigen Risico |
5 351 |
|
Totaal |
85 530 |
365
Hoeveel klachten zijn er in 2010, 2011 en in 2012 bij het CAK binnengekomen en met welke problemen hebben de meldingen betrekking?
De klachten die het CAK ontvangt, hebben voornamelijk betrekking op:
– factuur van het CAK
– onjuiste data, aangeleverd door zorgaanbieders,
– hoogte van het gehanteerde inkomen en
– vertraging in uitbetaling Wtcg en bezwaarprocedure Wtcg
In onderstaande tabel is het aantal klachten over de jaren 2010, 2011 en 2012 opgenomen. Er is een stijging van het aantal klachten. Ik merk op dat het CAK eind 2010 gestart is met de uitvoering van de Wtcg. Deze regeling kent circa 2.1 miljoen rechthebbenden.
|
Jaar |
Aantal klachten |
|---|---|
|
2010 |
365 |
|
2011 |
432 |
|
2012 (tot de maand september) |
354 |
366
Uit welke posten bestaat het niet juridisch verplichte deel van beleidsartikel 4?
Zie het antwoord op vraag 94.
367
Wat voor een innovatieprogramma voert Agentschap NL voor VWS uit?
Agentschap NL heeft in 2009 de opdracht gekregen van VWS voor het uitvoeren van een innovatieprogramma. Dit programma is opgestart onder de vlag van het Zorginnovatieplatform en omvatte vier financiële instrumenten om innovatieve projecten te ondersteunen door middel van subsidies en aanbestedingen. Dit waren o.a. zorginnovatievouchers t.b.v. onderzoek en innovatieprestatiecontracten (IPC) om samenwerking tussen zorginstellingen te bevorderen. Daarnaast zijn er projecten gefinancierd om opschaling van succesvolle initiatieven te realiseren en om kansrijke concepten te ontwikkelen. Het type innovaties varieert van bijvoorbeeld preventieve toepassingen, efficiëntere organisatie van zorg, ontwikkeling van nieuwe hulpmiddelen en de inzet van ICT. In 2011 is het Zorginnovatieplatform beëindigd en daarmee ook het financieren van nieuwe projecten. Agentschap NL zal tot en met 2014 de reeds gefinancierde projecten (circa 55) beheren en begeleiden.
368
Welke rol krijgt het College sanering zorginstellingen bij de verdergaande ambulantisering? Verwacht de minister een toename van de werkzaamheden van het college op de vervreemding van onroerende zaken? Welk gevolg heeft dit voor de capaciteit van het college?
De positie van het College sanering zorginstellingen bij verdergaande ambulantisering verandert niet. Indien een intramurale zorgaanbieder besluit gebouwen of delen daarvan te vervreemden en niet meer voor de zorg te gebruiken moet betrokken zorgaanbieder zich wenden tot het College sanering zorginstellingen (art.18 WTZi). In alle andere gevallen, bijvoorbeeld als een zorgaanbieder vastgoed besluit te verkopen maar na de verkoop het vastgoed weer terug huurt ten behoeve van de zorgverlening of dat de zorgaanbieder besluit een deel van zijn vastgoed te verhuren aan een andere zorginstelling, hoeft hij zich dus niet tot het College sanering te wenden.
Wat de gevolgen zijn voor de hoeveelheid werk van het College sanering als gevolg van de verdergaande ambulantisering bijvoorbeeld door scheiden van wonen en zorg en de voorgenomen extramuralisering van de ZZP’s 1 t/m 3 in de langdurige zorg valt op dit moment nog moeilijk in te schatten. Het is niet ondenkbaar dat er door de behoefte van mensen om langer thuis te blijven wonen, scheiden van wonen en zorg en de voorgenomen extramuralisering van ZZP’s 1 t/m 3 minder behoefte zal zijn aan intramurale capaciteit. Dit zou tot leegstand kunnen leiden en de wens om te verkopen.
Zorgaanbieders kunnen leegstaande (delen van) gebouwen verkopen aan bijvoorbeeld andere zorginstellingen of proberen cliënten aan te trekken met een zwaardere indicatie. Bij deze gevallen hoeft men zich dus niet tot het College sanering te wenden. Daar komt nog bij dat de genoemde extramuralisering van de ZZP’s 1 t/m 3 gefaseerd zal worden ingevoerd en er op dit moment nog sprake is van (weliswaar aflopend) nacalculatie op de nhc’s. Ik ga er dan ook vooralsnog vanuit dat de ambulantisering van zorg er niet toe leidt dat de capaciteit van het College sanering aangepast hoeft te worden.
369
In hoeverre is de hoogte van het stagefonds 99 miljoen euro subsidie voldoende om tegemoet te komen aan alle vraag naar stageplaatsen in de zorg?
Uit de laatste barometer van de stichting Samenwerking Beroepsonderwijs Bedrijfsleven (SBB) van juni 2012 komt naar voren dat over het algemeen meer dan voldoende stageplaatsen en leerbanen in de zorg worden aangeboden. Wel kunnen zich voor sommige opleidingen in sommige regio’s tijdelijke tekorten voordoen. Het stagefonds stimuleert zorginstellingen om meer stageplaatsen te realiseren en de kwaliteit van de stages te verhogen. Uit de evaluatie van Anderson Elffers Felix (2011)20 komt het volgende naar voren: «Het Stagefonds heeft als instrument gewerkt. Er zijn meer en betere stages gerealiseerd, die (indirect) te danken zijn aan het Stagefonds. De Stagefondsmiddelen zijn doeltreffend en doelmatig ingezet.» Ook in schooljaar 2011–2012 is het aantal gerealiseerde stageplaatsen in de zorg verder gestegen. Er is dan ook geen aanleiding om aan te nemen dat het bedrag van € 99 mln. niet adequaat is.
370
Hoe is gewaarborgd dat de 30,9 miljoen euro subsidie aan patiënten- en gehandicaptenorganisaties voor het versterken van de positie van de cliënt optimaal benut worden? Hoe wordt dit gecontroleerd?
Met mijn visiebrief van 20 mei 2011 heb ik u uitgebreid toegelicht op welke wijze aan patiënten- en gehandicaptenorganisaties subsidies worden verstrekt en welke keuzes gemaakt zijn. Daarbij hebben wij ons ondermeer laten leiden door de aanbevelingen uit de evaluatie die in 2011 is uitgevoerd. De subsidies worden verstrekt op grond van de Kaderregeling VWS-subsidies. De onderliggende visie neergelegd in het beleidskader voor deze regeling (vastgesteld op 1 juli 2011 en herzien op 18 juni 2012 (Kamerstuk 29 214, nr. 64). Uitgangspunten daarin zijn: sturing op doelbereiking, meetbare resultaten, voorkomen van versnippering, inzet op samenwerking tussen pg-organisaties.
Om voor subsidie in aanmerking te komen moeten organisaties bij het aanvragen van subsidie voldoen aan de criteria die de Kaderregeling VWS-subsidies en het Beleidskader voor subsidiering van patiënten- en gehandicaptenorganisaties stellen. Het CIBG toetst de aanvragen hierop. Daarbij wordt onder meer gekeken naar de aard, omvang, duur en wijze van uitvoering van de activiteiten en de met de activiteiten nagestreefde doelstellingen. Per activiteit moeten de aanvragers inzicht gegeven in de geraamde kosten en opbrengsten. Vaststelling vindt plaats op basis van de werkelijke kosten van de activiteiten waarvoor de subsidie is verleend. Jaarlijks wordt bij 25 á 30 organisaties een aanvullende financiële controle uitgevoerd, waarbij een extra check plaatsvindt op de doelmatigheid en rechtmatigheid van de verleende subsidies.
371
Wat is de top 5 meest gestelde vragen aan PGO support door patiënten- en gehandicapten organisaties?
Uit navraag bij PGO support is de volgende top 5 naar voren gekomen:
1) Vragen over de bedrijfsvoering, i.c. over ondersteuning bij subsidieaanvragen (instellingssubsidie en vouchers) en vragen over de bezuinigingen. Waar kan wel/niet op bezuinigd worden zonder leden te verliezen en hoe krijgen pg-organisaties nieuwe leden?
2) Strategische vraagstukken; pg-organisaties zijn bezig met de toekomst en onderzoeken mogelijke samenwerkingsvormen met andere organisaties. Hierbij spelen ook vragen omtrent fusie.
3) Bestuurlijke vraagstukken; hoe werven pg-organisaties nieuwe bestuursleden, vragen rondom statuten, ledenvergaderingen, reglementen, het organiseren van een congres of infodag etc.
4) Vragen rondom de activiteiten van een organisatie; het voeren van een ledenadministratie maar ook het gebruik van sociale media.
5) Vragen over het binden van vrijwilligers; hoe kom je aan vrijwilligers? Hoe voorkom je overbelasting van vrijwilligers?
372
Op welke wijze worden patiënten- en gehandicaptenorganisaties betrokken bij besluitvorming van de minister? Op welke wijze worden patiëntenorganisaties door zorgverzekeraars geraadpleegd? Op welke wijze worden patiënten- en gehandicaptenorganisaties geraadpleegd door gemeenten? Op welke wijze kan deze betrokkenheid worden verbeterd?
Patiënten- en gehandicaptenorganisaties (pg-organisaties) worden op verschillende wijze bij de VWS-besluitvorming betrokken. Een en ander is afhankelijk van het onderwerp en de beleidsfase. In het algemeen worden de koepels en platforms (NPCF, CG-Raad, Platform VG en Landelijk Platform GGz) betrokken bij algemeen beleid dat veel zorggebruikers of verzekerden treft. Zo is het Landelijk Platform GGz betrokken geweest bij het bestuurlijk akkoord ggz. Als het vooral om specifieke aandoeningsgerichte onderwerpen gaat worden eerder de meer specifiek gerichte organisatie betrokken.
Zorgverzekeraars zijn op basis van de Zorgverzekeringswet verplicht om in hun statuten te waarborgen dat verzekerden een redelijke mate van invloed hebben op het beleid. Zij hebben daarbij de vrijheid om zelf te bepalen hoe zij deze invloed realiseren, dan wel hoe zij de samenwerking met patiëntenorganisaties vormgeven. In de praktijk komt het er op neer dat zorgverzekeraars de invloed van verzekerden vaak geregeld hebben via een ledenraad of via lidmaatschap van de coöperatie of vereniging binnen het concern. Daarnaast hebben zorgverzekeraars ook contacten met pg-organisaties onder meer over het thema zorginkoop. Hoe dit verloopt verschilt per zorgverzekeraar, dit gebeurt bijvoorbeeld door convenanten te sluiten of hen bij inkoopgesprekken te betrekken. Vanaf 2012 houdt de NZa expliciet toezicht op de wijze waarop zorgverzekeraars in de praktijk invulling geven aan de invloed van verzekerden.
Het is de verantwoordelijkheid van de gemeenten om ervoor te zorgen dat zij lokaal de belanghebbenden bij hun beleid daadwerkelijk betrekken. De staatssecretaris heeft – mede gelet op de decentralisatie van functies uit de AWBZ – een tijdelijke subsidie beschikbaar gesteld voor de versterking van de belangenbehartiging op het lokale niveau. Dit betreft de subsidie voor het programma »Aandacht voor iedereen» van onder meer de NPCF, CG-Raad, Koepel van Wmo-raden, Landelijk Platform GGz en Platform VG. Dit programma is erop gericht om Wmo-raden en lokale patiënten- en gehandicaptenorganisaties te versterken.
De invloed van pg-organisaties op het beleid van zorgaanbieders, zorgverzekeraars en overheden kan aan kracht winnen als deze pg-organisaties onderling meer samen optrekken en hun krachten bundelen. Met de nieuwe subsidieregeling voor deze pg-organisaties stimuleer ik dit. Tot slot biedt het Kwaliteitsinstituut pg-organisaties de mogelijkheid het cliëntperspectief in professionele standaarden in te brengen, waardoor alleen nog richtlijnen kunnen worden ontwikkeld waarbij de betreffende pg-organisaties goed zijn betrokken. Ook PGOsupport biedt de pg-organisaties ondersteuning bij het inbrengen van het clientperspectief.
373
De afgelopen jaren is een aantal nieuwe specialisaties binnen de beroepen in de gezondheidszorg gecreëerd, zoals de SEH-arts en de verpleegkundig specialist. Zitten er nog andere nieuwe specialisaties in de pijplijn voor 2013 of de jaren daarna? Zo nee, wordt er wel nagedacht en met het veld gesproken over mogelijke nieuwe specialisaties de komende jaren?
De gezondheidszorg is continu in ontwikkeling. Ook de ontwikkeling van nieuwe of aangepaste beroepen/specialisaties en opleidingen speelt in op de veranderende zorgvraag, technologische veranderingen of andere omstandigheden. Deze nieuwe ontwikkelingen en de gedachtevorming hierover worden door het ministerie van VWS gevolgd, maar leiden op dit moment niet tot actie van het ministerie om nieuwe specialisaties te regelen.
In de sectie Zorgberoepen en opleidingen van het Nederlands Zorginstituut (nu CVZ) wordt samen met het veld gekeken naar de zorgvraag in de toekomst in relatie tot beroepen en opleidingen. Dit heeft tot doel, indien noodzakelijk, te adviseren over een nieuwe beroepen- en opleidingenstructuur van de gezondheidszorg.
374
Wat bedoelt de minister met de opmerking dat komende tijd onderzocht wordt hoe deze taakherschikking komende tijd financieel het beste kan worden gefaciliteerd?
Op 10 oktober 2012 heeft u de kabinetsreactie ontvangen op het advies van de NZa inzake taakherschikking. In dit advies concludeert de NZa dat er geen financiële belemmeringen zijn voor de ggz. De voor de somatiek geschetste
belemmeringen hebben betrekking op het zelfstandig declareren van een behandeling. In mijn brief heb ik aangegeven dat ik het aanpassen van het declaratierecht overlaat aan een volgend kabinet. Wel heb ik de NZa verzocht de financiële effecten als gevolg van taakherschikking te monitoren en hierover te rapporten begin 2013, zodat een volgend kabinet het besluit om het declaratierecht te verruimen gedegen kan nemen.
375
Subsidie veilig werken in de zorg van 1,7 miljoen euro aan sociale partners. Hoe is de samenhang met het Actieplan Veiligheid hulpverleners?
Ik wil agressie en geweld tegen zorgverleners niet accepteren. Om die reden heb ik in maart 2012 het Actieplan «Veilig werken in de zorg» opgesteld met sociale partners in de zorg, de minister van Veiligheid en Justitie en de minister van Binnenlandse Zaken en Koninkrijksrelaties (BZK). Voor het actieplan stel ik in de periode 2012 tot en met 2015 € 6,4 mln. ter beschikking aan sociale partners in de zorg om de maatregelen uit het plan te realiseren in samenwerking met het kabinet (Kamerstuk 29 282, nr. 150). Het Actieplan «Veiligheid hulpverleners» is mij niet bekend. Mogelijk doelt u op het programma «Veilige Publieke Taak» van de minister van BZK. Dit programma is nadrukkelijk betrokken bij het opstellen en het uitvoeren van het Actieplan «Veilig werken in de zorg».
376
Waarom ontvangt het CIBG een bijdrage voor de UZI-middelen? Uzi-middelen worden immers gebruikt voor het LSP dat nu in private handen is
UZI-middelen worden gebruikt voor het identificeren en verifiëren van de identiteit van cliënten middels het burgerservicenummer (BSN) en voor toegang tot bepaalde informatiesystemen als Zorgportaal Rijnmond en Mijnzorgnet. Daarnaast worden UZI-middelen gebruikt voor toegang tot het Landelijk Schakelpunt.
Om het CIBG ruimte te geven om de tarifering in te richten worden de UZI-middelen in overgangsjaar 2012 vanuit VWS nog gratis verstrekt.
Op dit moment wordt bezien vanaf wanneer een tarief voor de pas zal worden geheven. Dit zal naar verwachting niet eerder ingaan dan 1 juli 2013. De tarifering zal tijdig aan zorgaanbieders bekend worden gemaakt.
377
Hoeveel % van de Nederlanders heeft op 1 oktober 2012 opt-in-toestemming gegeven voor het Landelijk Schakelpunt (LSP)?
De Vereniging van Zorgaanbieders voor Zorgcommunicatie (VZVZ) is verantwoordelijk voor de uitwisseling van gegevens via de zorginsfrastructuur (het LSP). De VZVZ is eind 2011 opgericht op initiatief van de koepels van huisartsen (LHV), huisartsenposten (VHN), apotheken (KNMP) en ziekenhuizen (NVZ).
De VZVZ is op dit moment bezig met de voorbereidingen voor het informeren van zorgconsumenten over de opt-in regeling en de wijze waarop zij toestemming
kunnen geven. Enkele regio’s zijn hiermee van start gegaan. Exacte aantallen van Nederlanders die op 1 oktober 2012 toestemming hebben gegeven voor gegevensuitwisseling via het LSP zijn bij de VZVZ niet bekend. Dit vanwege het feit dat nog niet alle zorgverleners de toestemming die zij schriftelijk hebben vastgelegd hebben ingevoerd in hun zorginformatiesysteem.
Naar verwachting zal de uitvoering van de opt-in procedure (i.c. het vragen om toestemming) met name vanaf november 2012 een grote vlucht nemen, als de geplande communicatiecampagne van start is gegaan.
Dat moet ook wel, iemand die geen toestemming heeft gegeven voor 1 januari 2013, wordt uit het systeem verwijderd.
378
Hoeveel % van resp. individuele huisartsen, apothekers en ziekenhuizen neemt op 1 oktober 2012 deel aan het Landelijk Schakelpunt (LSP)?
De Vereniging van Zorgaanbieders voor Zorgcommunicatie (VZVZ) heeft aangegeven dat per 1 oktober de volgende aantallen zorgverleners zijn aangesloten op het Landelijk Schakelpunt (LSP):
|
Apotheken |
Huisarts-praktijken |
Huisartsen-diensten-structuren |
Zieken-huizen |
Totaal |
||||||
|---|---|---|---|---|---|---|---|---|---|---|
|
Aangesloten |
845 |
43% |
2 683 |
66% |
41 |
84% |
11 |
12% |
3 580 |
58% |
379
Hoeveel wanbetalers zijn er in Caribisch Nederland op het totaal aantal verzekerden?
Er zijn geen wanbetalers op het totaal aantal verzekerden in Caribisch Nederland. Dit is overigens een logisch gevolg van het feit dat de verzekerden in Caribisch Nederland, buiten belasting en werkgeverspremies, zelf niet bijdragen aan de kosten van de zorg.
380
Wat zijn het aantal vrijwillige en gedwongen uithuisplaatsingen en daarbinnen het aantal plaatsingen pleegzorg, gezinshuizen en residentiële zorg. Kunt u dit specificeren naar gemeenten?
Het aantal gedwongen uithuisplaatsingen bedroeg per 30 juni 2012 (OTS en Voogdij) zo'n 19 000 jeugdigen (12 000 OTS en 7 000 Voogdij)
|
– Pleeggezin |
10 500 |
|
– Residentieel |
3 800 |
|
– Gesloten jeugdzorg |
700 |
|
– Verblijf ggz |
3 000 |
|
– Overige verblijfsituaties |
1 000 |
Een specificatie naar gemeenten wordt niet uitgevraagd.
Het aantal vrijwillige uithuisplaatsingen wordt niet uitgevraagd.
381
Kunt u aangeven wat het aantal ondertoezichtstellingen (OTS) is per leeftijdsgroep (0–4 jaar, 4–12 jaar en 12- 18 jaar)? Zo nee, waarom zijn deze gegevens niet beschikbaar?
Per 30 juni 2012 was het aantal ondertoezichtstellingen per leeftijdsgroep als volgt:
|
– 0 t/m 5 jaar |
6 500 |
|
– 6 t/m 11 jaar |
10 600 |
|
– 12 t/m 14 jaar |
6 100 |
|
– 15 t/m 17 jaar |
8 500 |
382
Kunt u aangeven hoe vaak gemiddeld een kind in «zijn jeugdzorgcarrière» wisselt van geïndiceerd hulpaanbod? Zo nee, waarom zijn deze gegevens niet beschikbaar?
Nee, dit kan ik niet. Ik ben voornemens te onderzoeken of dit in de beleidsinformatie voor de nieuwe jeugdwet wel mogelijk gemaakt kan worden.
383
Wat is het jeugdzorggebruik per gemeente? Hoe ziet dat eruit, gespecificeerd naar leeftijdsgroep (0–4 jaar, 4–12 en 12–18)?
In onderstaande tabel is het gebruik van geïndiceerde, provinciaal gefinancierde jeugdzorg en Zvw-gefinancierde jeugd-ggz per gemeente in 2009 weergegeven. Uitsplitsingen naar leeftijdsgroepen zijn momenteel niet beschikbaar. Hoewel in één tabel gepresenteerd, zijn de cijfers over beide sectoren, door verschillende definities, niet optelbaar of 1:1 vergelijkbaar. Daarnaast geldt dat de tabel het aantal cliënten laat zien en daarmee geen informatie geeft over de kosten die omgaan in de sectoren.
Toelichting jeugd-ggz
Er is gebruik gemaakt van cijfers over 2009, omdat dit de meest actuele, beschikbare cijfers zijn. De bron is het College voor Zorgverzekeringen (CVZ), dat deze gegevens heeft onttrokken aan de administratie van de zorgverzekeraars. De cijfers geven een overzicht van het gebruik van de geneeskundige ggz (1e en 2e lijn) op basis van de Zorgverzekeringswet (Zvw) door jongeren van 0 t/m 17 jaar. Als een jongere meerdere vormen van zorg heeft gehad dan telt deze maar één keer mee in de cijfers.
Niet opgenomen in onderstaande cijfers zijn jongeren die op basis van de AWBZ jeugd-ggz kregen. Dit aantal wordt landelijk geschat op 300 tot 700 kinderen, onder andere voor beschermd wonen. Een uitsplitsing van deze groep naar gemeenten is niet voorhanden.
Ik benadruk dat deze cijfers het zorggebruik 2009 betreffen. Ná 2009 hebben zich verschillende ontwikkelingen voorgedaan, die van grote invloed kunnen zijn op het zorggebruik en aantallen in de jeugd-ggz. Ik wijs daarbij o.a. op het afgesloten bestuursakkoord ggz voor de jaren 2013 en 2014 en de verschillende maatregelen die per 2012 in de ggz zijn genomen.
Het is belangrijk te beseffen dat de nu verstrekte gegevens uiteindelijk niet leidend kunnen en zullen zijn voor de overheveling van de jeugd-ggz naar gemeenten per 1 januari 2015. Op basis van de actuele cijfers zal dan een nieuwe berekening worden gemaakt.
Toelichting geïndiceerde, provinciaal gefinancierde jeugdzorg
Bij de cijfers over de jeugdzorg gaat het om het aantal 0 – t/m 17 jarigen dat een nieuwe (her)indicatie voor geïndiceerde, provinciaal gefinancierde jeugdzorg heeft ontvangen van bureau jeugdzorg. In de tabel liggen deze aantallen per definitie lager dan voor de ggz. Dat komt omdat alleen het aantal kinderen met een in dat jaar afgegeven (her)indicatie wordt geteld en in de jeugd-ggz het aantal unieke kinderen dat in het jaar gebruik heeft gemaakt van zorg. Daarnaast betreffen de cijfers de vraag en niet per se het gebruik: niet iedereen met een geldige indicatie maakt gebruik van jeugdzorg. Het Sociaal en Cultureel Planbureau en Cebeon doen nog nader onderzoek naar het gebruik bij de zorgaanbieders in de jeugdzorg uitgesplitst naar gemeente. Deze cijfers komen begin 2013 beschikbaar.
De bron van de cijfers in de tabel is het Verwey-Jonker Instituut. Dat vraagt het aantal 0 t/m 17 jarigen dat een indicatie voor hulp heeft ontvangen van het bureau jeugdzorg uit. Voor deze indicator wordt voor elk jaar geteld voor hoeveel jongeren een (of meerdere) indicatiebesluit(en) is (zijn) genomen. Het maakt daarbij niet uit of het om een eerste indicatiebesluit of een herindicatiebesluit gaat. Als voor een jongere meerdere keren in een jaar een besluit is genomen telt deze één keer mee. Als in een kalenderjaar geen besluit t.a.v. de jongere is genomen, maar hij ontvangt (op grond van een eerder genomen indicatiebesluit dat nog geldig is) wel zorg, dan telt deze jongere niet mee in onderstaande cijfers. Er zijn jeugdigen die een indicatiebesluit(en) ontvangen, waarvan de duur langer is dan een jaar en die op basis daarvan langere tijd provinciaal geïndiceerde zorg ontvangen. Deze jeugdigen zijn niet zichtbaar in bovenstaande aantallen als vóór 2009 een (her)indicatiebesluit is genomen en in 2009 niet meer. Het cijfer is verder inclusief PGB voor jeugd-ggz uit de AWBZ voor zover het bij de uitvraag van het Verwey-Jonker Instituut aanwezig was in het Informatiesysteem Jeugdzorg (IJ) dat bureaus jeugdzorg gebruiken. Hoe vaak dit bij welke gemeenten in de dataset van Verwey-Jonker voorkomt is niet bekend. Indien het niet geregistreerd werd in IJ, maar in een ander systeem, is het daarom niet meegenomen in de cijfers.
|
Gemeente |
ggz |
Jeugdzorg |
|---|---|---|
|
Aa en Hunze |
378 |
90 |
|
Aalburg |
153 |
64 |
|
Aalsmeer |
445 |
56 |
|
Aalten |
250 |
145 |
|
Achtkarspelen |
451 |
110 |
|
Alblasserdam |
239 |
93 |
|
Albrandswaard |
286 |
73 |
|
Alkmaar |
1 356 |
257 |
|
Almelo |
889 |
356 |
|
Almere |
3 686 |
1 266 |
|
Alphen aan den Rijn |
1 152 |
520 |
|
Alphen-Chaam |
72 |
29 |
|
Ameland |
27 |
10 of minder |
|
Amersfoort |
2 451 |
652 |
|
Amstelveen |
1 152 |
200 |
|
Amsterdam |
8 408 |
3 364 |
|
Apeldoorn |
2 424 |
1 017 |
|
Appingedam |
219 |
63 |
|
Arnhem |
1 500 |
818 |
|
Assen |
1 662 |
482 |
|
Asten |
244 |
100 |
|
Baarle-Nassau |
43 |
20 |
|
Baarn |
298 |
71 |
|
Barendrecht |
686 |
192 |
|
Barneveld |
711 |
359 |
|
Bedum |
176 |
49 |
|
Beek (L.) |
258 |
51 |
|
Beemster |
118 |
20 |
|
Beesel |
154 |
57 |
|
Bellingwedde |
141 |
33 |
|
Bergambacht |
134 |
47 |
|
Bergeijk |
235 |
114 |
|
Bergen (L.) |
150 |
39 |
|
Bergen (NH.) |
373 |
38 |
|
Bergen op Zoom |
853 |
331 |
|
Berkelland |
589 |
224 |
|
Bernheze |
412 |
218 |
|
Bernisse |
154 |
44 |
|
Best |
453 |
237 |
|
Beuningen |
358 |
116 |
|
Beverwijk |
432 |
91 |
|
Binnenmaas |
395 |
110 |
|
Bladel |
253 |
140 |
|
Blaricum |
157 |
10 of minder |
|
Bloemendaal |
292 |
20 |
|
Boarnsterhim |
232 |
64 |
|
Bodegraven-Reeuwijk |
495 |
190 |
|
Boekel |
167 |
76 |
|
Borger-Odoorn |
371 |
111 |
|
Borne |
305 |
91 |
|
Borsele |
280 |
172 |
|
Boskoop |
207 |
108 |
|
Boxmeer |
509 |
198 |
|
Boxtel |
410 |
198 |
|
Breda |
1 788 |
1 113 |
|
Brielle |
179 |
58 |
|
Bronckhorst |
462 |
182 |
|
Brummen |
291 |
95 |
|
Brunssum |
389 |
134 |
|
Bunnik |
258 |
37 |
|
Bunschoten |
298 |
45 |
|
Buren |
361 |
125 |
|
Bussum |
587 |
47 |
|
Capelle aan den IJssel |
1 023 |
344 |
|
Castricum |
475 |
63 |
|
Coevorden |
458 |
171 |
|
Cranendonck |
238 |
124 |
|
Cromstrijen |
201 |
47 |
|
Cuijk |
413 |
186 |
|
Culemborg |
445 |
126 |
|
Dalfsen |
308 |
130 |
|
Dantumadiel |
210 |
67 |
|
De Bilt |
620 |
128 |
|
De Marne |
181 |
47 |
|
De Ronde Venen |
567 |
105 |
|
De Wolden |
316 |
89 |
|
Delft |
1 107 |
490 |
|
Delfzijl |
441 |
136 |
|
Den Helder |
591 |
269 |
|
Deurne |
441 |
228 |
|
Deventer |
1 512 |
494 |
|
Diemen |
302 |
67 |
|
Dinkelland |
165 |
50 |
|
Dirksland |
137 |
21 |
|
Doesburg |
190 |
77 |
|
Doetinchem |
892 |
461 |
|
Dongen |
277 |
119 |
|
Dongeradeel |
276 |
106 |
|
Dordrecht |
1 425 |
771 |
|
Drechterland |
278 |
46 |
|
Drimmelen |
257 |
108 |
|
Dronten |
748 |
301 |
|
Druten |
232 |
83 |
|
Duiven |
365 |
116 |
|
Echt-Susteren |
415 |
120 |
|
Edam-Volendam |
215 |
41 |
|
Ede |
1 359 |
773 |
|
Eemnes |
183 |
35 |
|
Eemsmond |
339 |
95 |
|
Eersel |
224 |
124 |
|
Eijsden-Margraten |
409 |
131 |
|
Eindhoven |
2 395 |
1 609 |
|
Elburg |
262 |
108 |
|
Emmen |
1 667 |
655 |
|
Enkhuizen |
327 |
45 |
|
Enschede |
1 488 |
788 |
|
Epe |
342 |
131 |
|
Ermelo |
508 |
207 |
|
Etten-Leur |
487 |
221 |
|
Ferwerderadiel |
92 |
40 |
|
Franekeradeel |
274 |
99 |
|
Gaasterlân-Sleat |
121 |
64 |
|
Geertruidenberg |
193 |
102 |
|
Geldermalsen |
372 |
127 |
|
Geldrop-Mierlo |
577 |
323 |
|
Gemert-Bakel |
418 |
150 |
|
Gennep |
222 |
53 |
|
Giessenlanden |
194 |
46 |
|
Gilze en Rijen |
221 |
115 |
|
Goedereede |
149 |
39 |
|
Goes |
432 |
265 |
|
Goirle |
287 |
188 |
|
Gorinchem |
423 |
182 |
|
Gouda |
957 |
517 |
|
Graafstroom |
139 |
46 |
|
Graft-De Rijp |
83 |
10 of minder |
|
Grave |
216 |
98 |
|
Groesbeek |
240 |
84 |
|
Groningen |
2 496 |
853 |
|
Grootegast |
292 |
63 |
|
Gulpen-Wittem |
166 |
43 |
|
Haaksbergen |
264 |
72 |
|
Haaren |
231 |
94 |
|
Haarlem |
1 801 |
359 |
|
Haarlemmerliede en Spaarnwoude |
78 |
14 |
|
Haarlemmermeer |
2 154 |
422 |
|
Halderberge |
320 |
140 |
|
Hardenberg |
649 |
294 |
|
Harderwijk |
600 |
238 |
|
Hardinxveld-Giessendam |
255 |
101 |
|
Haren |
361 |
63 |
|
Harenkarspel |
189 |
37 |
|
Harlingen |
221 |
84 |
|
Hattem |
151 |
51 |
|
Heemskerk |
545 |
108 |
|
Heemstede |
312 |
30 |
|
Heerde |
201 |
101 |
|
Heerenveen |
596 |
221 |
|
Heerhugowaard |
897 |
152 |
|
Heerlen |
1 240 |
512 |
|
Heeze-Leende |
177 |
100 |
|
Heiloo |
252 |
19 |
|
Hellendoorn |
489 |
132 |
|
Hellevoetsluis |
558 |
199 |
|
Helmond |
1 369 |
734 |
|
Hendrik-Ido-Ambacht |
402 |
128 |
|
Hengelo (O.) |
983 |
360 |
|
het Bildt |
155 |
70 |
|
Heumen |
232 |
73 |
|
Heusden |
652 |
298 |
|
Hillegom |
266 |
87 |
|
Hilvarenbeek |
211 |
58 |
|
Hilversum |
1 162 |
265 |
|
Hof van Twente |
369 |
93 |
|
Hollandse Kroon |
533 |
105 |
|
Hoogeveen |
965 |
323 |
|
Hoogezand-Sappemeer |
677 |
199 |
|
Hoorn |
1 339 |
210 |
|
Horst aan de Maas |
425 |
116 |
|
Houten |
889 |
197 |
|
Huizen |
723 |
89 |
|
Hulst |
368 |
117 |
|
IJsselstein |
606 |
113 |
|
Kaag en Braassem |
386 |
152 |
|
Kampen |
715 |
252 |
|
Kapelle |
191 |
71 |
|
Katwijk |
841 |
292 |
|
Kerkrade |
572 |
191 |
|
Koggenland |
332 |
41 |
|
Kollumerland en Nieuwkruisland |
154 |
40 |
|
Korendijk |
164 |
51 |
|
Krimpen aan den IJssel |
570 |
161 |
|
Laarbeek |
282 |
114 |
|
Landerd |
248 |
150 |
|
Landgraaf |
510 |
155 |
|
Landsmeer |
135 |
23 |
|
Langedijk |
387 |
55 |
|
Lansingerland |
754 |
184 |
|
Laren (NH.) |
171 |
12 |
|
Leek |
381 |
77 |
|
Leerdam |
249 |
89 |
|
Leeuwarden |
1 298 |
581 |
|
Leeuwarderadeel |
204 |
75 |
|
Leiden |
1 460 |
649 |
|
Leiderdorp |
481 |
175 |
|
Leidschendam-Voorburg |
936 |
330 |
|
Lelystad |
1 270 |
730 |
|
Lemsterland |
190 |
81 |
|
Leudal |
477 |
243 |
|
Leusden |
466 |
79 |
|
Liesveld |
134 |
59 |
|
Lingewaal |
144 |
40 |
|
Lingewaard |
600 |
126 |
|
Lisse |
260 |
83 |
|
Littenseradiel |
141 |
49 |
|
Lochem |
500 |
192 |
|
Loon op Zand |
253 |
100 |
|
Lopik |
240 |
59 |
|
Loppersum |
167 |
30 |
|
Losser |
187 |
77 |
|
Maasdonk |
194 |
78 |
|
Maasdriel |
349 |
136 |
|
Maasgouw |
260 |
88 |
|
Maassluis |
318 |
163 |
|
Maastricht |
1 732 |
685 |
|
Marum |
200 |
56 |
|
Medemblik |
698 |
98 |
|
Meerssen |
358 |
89 |
|
Menameradiel |
214 |
82 |
|
Menterwolde |
265 |
61 |
|
Meppel |
551 |
166 |
|
Middelburg |
645 |
281 |
|
Middelharnis |
250 |
50 |
|
Midden-Delfland |
194 |
47 |
|
Midden-Drenthe |
591 |
150 |
|
Mill en Sint Hubert |
190 |
64 |
|
Millingen aan de Rijn |
50 |
23 |
|
Moerdijk |
432 |
139 |
|
Montferland |
473 |
182 |
|
Montfoort |
238 |
38 |
|
Mook en Middelaar |
116 |
28 |
|
Muiden |
87 |
10 of minder |
|
Naarden |
391 |
22 |
|
Neder-Betuwe |
335 |
129 |
|
Nederlek |
193 |
61 |
|
Nederweert |
206 |
69 |
|
Neerijnen |
151 |
49 |
|
Nieuwegein |
1 022 |
246 |
|
Nieuwkoop |
348 |
139 |
|
Nieuw-Lekkerland |
149 |
64 |
|
Nijkerk |
611 |
176 |
|
Nijmegen |
1 798 |
905 |
|
Noord-Beveland |
90 |
28 |
|
Noordenveld |
486 |
126 |
|
Noordoostpolder |
698 |
335 |
|
Noordwijk |
344 |
82 |
|
Noordwijkerhout |
210 |
51 |
|
Nuenen, Gerwen en Nederwetten |
329 |
10 of minder |
|
Nunspeet |
336 |
116 |
|
Nuth |
215 |
50 |
|
Oegstgeest |
429 |
109 |
|
Oirschot |
206 |
94 |
|
Oisterwijk |
286 |
131 |
|
Oldambt |
719 |
211 |
|
Oldebroek |
265 |
154 |
|
Oldenzaal |
264 |
132 |
|
Olst-Wijhe |
229 |
72 |
|
Ommen |
157 |
64 |
|
Onderbanken |
134 |
43 |
|
Oost Gelre |
311 |
221 |
|
Oosterhout |
659 |
346 |
|
Oostflakkee |
125 |
30 |
|
Ooststellingwerf |
353 |
88 |
|
Oostzaan |
144 |
13 |
|
Opmeer |
177 |
22 |
|
Opsterland |
499 |
156 |
|
Oss |
1 446 |
765 |
|
Oud-Beijerland |
343 |
97 |
|
Oude IJsselstreek |
481 |
245 |
|
Ouder-Amstel |
182 |
31 |
|
Ouderkerk |
94 |
39 |
|
Oudewater |
115 |
25 |
|
Overbetuwe |
797 |
299 |
|
Papendrecht |
402 |
119 |
|
Peel en Maas |
442 |
142 |
|
Pekela |
267 |
71 |
|
Pijnacker-Nootdorp |
769 |
234 |
|
Purmerend |
1 085 |
343 |
|
Putten |
342 |
101 |
|
Raalte |
432 |
179 |
|
Reimerswaal |
288 |
154 |
|
Renkum |
429 |
168 |
|
Renswoude |
44 |
10 of minder |
|
Reusel-De Mierden |
171 |
83 |
|
Rheden |
538 |
202 |
|
Rhenen |
203 |
60 |
|
Ridderkerk |
517 |
132 |
|
Rijnwaarden |
131 |
56 |
|
Rijnwoude |
238 |
110 |
|
Rijssen-Holten |
402 |
95 |
|
Rijswijk (ZH.) |
540 |
168 |
|
Roerdalen |
248 |
62 |
|
Roermond |
755 |
265 |
|
Roosendaal |
1 023 |
438 |
|
Rotterdam |
6 353 |
2 992 |
|
Rozendaal |
20 |
10 of minder |
|
Rucphen |
222 |
89 |
|
Schagen |
219 |
40 |
|
Schermer |
68 |
13 |
|
Scherpenzeel |
104 |
30 |
|
Schiedam |
696 |
324 |
|
Schiermonnikoog |
10 of minder |
10 of minder |
|
Schijndel |
346 |
166 |
|
Schinnen |
215 |
54 |
|
Schoonhoven |
158 |
52 |
|
Schouwen-Duiveland |
379 |
156 |
|
's-Gravenhage |
5 190 |
2 560 |
|
's-Hertogenbosch |
2 075 |
1 106 |
|
Simpelveld |
128 |
32 |
|
Sint Anthonis |
215 |
59 |
|
Sint-Michielsgestel |
449 |
172 |
|
Sint-Oedenrode |
200 |
114 |
|
Sittard-Geleen |
1 773 |
490 |
|
Skarsterlân |
330 |
97 |
|
Sliedrecht |
270 |
114 |
|
Slochteren |
250 |
56 |
|
Sluis |
245 |
87 |
|
Smallingerland |
1 117 |
332 |
|
Soest |
630 |
130 |
|
Someren |
264 |
85 |
|
Son en Breugel |
245 |
121 |
|
Spijkenisse |
941 |
458 |
|
Stadskanaal |
579 |
175 |
|
Staphorst |
179 |
52 |
|
Stede Broec |
371 |
54 |
|
Steenbergen |
301 |
117 |
|
Steenwijkerland |
573 |
211 |
|
Stein (L.) |
397 |
95 |
|
Stichtse Vecht |
847 |
185 |
|
Strijen |
130 |
40 |
|
Súdwest Fryslân |
1 028 |
371 |
|
Ten Boer |
137 |
29 |
|
Terneuzen |
703 |
310 |
|
Terschelling |
38 |
13 |
|
Texel |
186 |
24 |
|
Teylingen |
621 |
188 |
|
Tholen |
308 |
125 |
|
Tiel |
629 |
254 |
|
Tilburg |
1 939 |
1 189 |
|
Tubbergen |
162 |
37 |
|
Twenterand |
375 |
124 |
|
Tynaarlo |
543 |
131 |
|
Tytsjerksteradiel |
445 |
151 |
|
Ubbergen |
111 |
33 |
|
Uden |
650 |
410 |
|
Uitgeest |
165 |
24 |
|
Uithoorn |
434 |
63 |
|
Urk |
250 |
121 |
|
Utrecht |
2 908 |
1 069 |
|
Utrechtse Heuvelrug |
652 |
219 |
|
Vaals |
82 |
35 |
|
Valkenburg aan de Geul |
204 |
65 |
|
Valkenswaard |
358 |
210 |
|
Veendam |
536 |
148 |
|
Veenendaal |
824 |
334 |
|
Veere |
258 |
80 |
|
Veghel |
606 |
351 |
|
Veldhoven |
644 |
417 |
|
Velsen |
1 098 |
186 |
|
Venlo |
1 128 |
467 |
|
Venray |
453 |
146 |
|
Vianen |
271 |
80 |
|
Vlaardingen |
633 |
347 |
|
Vlagtwedde |
215 |
55 |
|
Vlieland |
10 of minder |
10 of minder |
|
Vlissingen |
480 |
313 |
|
Vlist |
99 |
59 |
|
Voerendaal |
177 |
24 |
|
Voorschoten |
391 |
109 |
|
Voorst |
277 |
67 |
|
Vught |
447 |
200 |
|
Waalre |
267 |
86 |
|
Waalwijk |
450 |
181 |
|
Waddinxveen |
355 |
161 |
|
Wageningen |
356 |
151 |
|
Wassenaar |
342 |
88 |
|
Waterland |
174 |
43 |
|
Weert |
585 |
176 |
|
Weesp |
192 |
47 |
|
Werkendam |
281 |
114 |
|
West Maas en Waal |
259 |
83 |
|
Westerveld |
238 |
68 |
|
Westervoort |
184 |
90 |
|
Westland |
1 389 |
525 |
|
Weststellingwerf |
343 |
120 |
|
Westvoorne |
169 |
70 |
|
Wierden |
218 |
53 |
|
Wijchen |
586 |
210 |
|
Wijdemeren |
344 |
42 |
|
Wijk bij Duurstede |
393 |
85 |
|
Winsum |
302 |
65 |
|
Winterswijk |
281 |
209 |
|
Woensdrecht |
253 |
104 |
|
Woerden |
767 |
171 |
|
Wormerland |
239 |
43 |
|
Woudenberg |
198 |
49 |
|
Woudrichem |
158 |
61 |
|
Zaanstad |
2 007 |
495 |
|
Zaltbommel |
416 |
114 |
|
Zandvoort |
153 |
46 |
|
Zederik |
140 |
45 |
|
Zeevang |
81 |
18 |
|
Zeewolde |
456 |
219 |
|
Zeist |
900 |
370 |
|
Zevenaar |
398 |
173 |
|
Zijpe |
126 |
18 |
|
Zoetermeer |
1 861 |
1 051 |
|
Zoeterwoude |
122 |
46 |
|
Zuidhorn |
411 |
102 |
|
Zuidplas |
560 |
234 |
|
Zundert |
225 |
140 |
|
Zutphen |
965 |
397 |
|
Zwartewaterland |
258 |
91 |
|
Zwijndrecht |
529 |
222 |
|
Zwolle |
1 684 |
760 |
Bronnen: College voor Zorgverzekeringen (bewerking door APE) (jeugd-ggz) en Verwey-Jonker Instituut (jeugdzorg)
384
Wat is het jeugd-ggz-gebruik per gemeente, dan wel per regio? En hoe ziet dat eruit gespecificeerd naar leeftijdsgroep (0–4 jaar, 4–12 en 12–18)? Als deze gegevens niet voorhanden zijn, bent u bereid dit te onderzoeken?
Zie het antwoord op vraag 383.
385
Kan een geactualiseerd overzicht gegeven worden van het wettelijk traject rond de decentralisatie van de jeugdzorg?
De consultatie van het conceptwetsvoorstel Jeugdwet loopt tot 18 oktober 2012. De planning is om het conceptwetsvoorstel eind van dit jaar/begin 2013 naar de Raad van State te zenden voor advies.
Na ontvangst en verwerking van het advies van de Raad van State wordt het wetsvoorstel naar de Tweede Kamer gezonden.
386
Ten aanzien van de kwaliteit in de jeugdzorg is het belangrijk dat nieuwe, innovatieve aanbieders de mogelijkheid krijgen om in het gedecentraliseerde jeugdzorgstelsel een rol te spelen. Op welke manier gaat de staatssecretaris dit bevorderen?
Gemeenten zijn vrij in de keuze van de aanbieders die zij de jeugdzorg willen laten uitvoeren. De intentie is dat gemeenten kwalitatief goede en innovatieve aanbieders contracteren. Nieuwe aanbieders zullen, net als bestaande aanbieders, gemeenten moeten overtuigen van de kwaliteit van hun aanbod.
387
Hoe verloopt de landelijke uitrol van de methodiek om mogelijke kindermishandeling bij risicogroepen die bij de spoedeisende hulp ziekenhuizen binnenkomen te signaleren?
Momenteel wordt in meerdere ziekenhuizen op de spoedeisende hulp gewerkt met een (vorm van) ouderprotocol kindermishandeling. Voorbeelden hiervan zijn de vier grote steden en ziekenhuizen in Groningen en Friesland. De landelijke uitrol van het Haags ouderprotocol is ondergebracht bij de Taskforce kindermishandeling en seksueel misbruik. Onder leiding van de Taskforce zal een inventarisatie plaats vinden van de stand van zaken in de Nederlandse ziekenhuizen en worden activiteiten ondernomen voor de verdere uitrol.
388
Op welke wijze wordt onafhankelijk feitenonderzoek door een forensisch arts gewaarborgd in het Actieplan Kinderen Veilig?
Er zijn diverse acties in gang gezet om de inzet door een forensisch arts te waarborgen. In januari 2012 heeft u het onderzoek «Vraag en aanbod van forensisch-medische expertise bij de aanpak van kindermishandeling» ontvangen. In de voortgangsrapportage Geweld in afhankelijkheidsrelaties die u voor 1 november wordt toegestuurd, wordt ingegaan op de aanbevelingen van de onderzoekers en aangegeven welke acties verder nog worden ondernomen.
389
Wat is de planning van de nieuwe Jeugdwet? Wanneer ontvangt de Kamer het wetsvoorstel?
Zie het antwoord op vraag 385.
390
Kan een (plannings-)overzicht worden gegeven van op korte en (middel)lange termijn door de Kamer te ontvangen brieven inzake het volledige Jeugdzorgdossier, alsmede een overzicht van gestanddoening van nog openstaande toezeggingen?
De Kamer wordt hierover geïnformeerd voor het eerstvolgende wetgevingsoverleg Jeugdzorg.
391
Wanneer ontvangt de Kamer het wetsvoorstel over registratie en tuchtrecht?
Dit wetsvoorstel zal begin 2013 naar de Tweede Kamer worden verzonden.
392
Hoe wordt in de Verklaring van Geen Bezwaar (VGB) duidelijk gemaakt dat een aspirant pleegouder onkundig is in het opvoeden van pleegkinderen? Wat komt er precies in de VGB te staan waaruit pleegzorgaanbieders kunnen afleiden dat een aspirant pleegouder zonder goed gevolg actief is geweest bij andere zorgaanbieders?
Het feit dat de Raad voor de Kinderbescherming geen Verklaring van geen bezwaar afgeeft maakt duidelijk dat de Raad een bezwaar heeft tegen het voornemen van de betrokken volwassenen om pleegouder te worden. Er zijn gedragingen en/of omstandigheden van betrokkenen of gezinsleden of andere bewoners geconstateerd die bij plaatsing van een kind een gevaar voor het welzijn van een kind kunnen opleveren.
In de brief van de Raad voor de Kinderbescherming aan de pleegzorgaanbieder staat alleen of er wel of niet een VGB wordt afgegeven voor betrokkenen en er kan indien van toepassing worden toegevoegd dat al eerder een verzoek is ingediend voor de afgifte van een VGB. De Raad geeft geen inhoudelijke informatie. Vervolgens kan de pleegzorgaanbieder vragen in welk kader het verzoek voor een VGB is gedaan en welke pleegzorgaanbieder hierbij betrokken was. De aspirant-pleegouder moet toestemming geven voor de informatie-uitwisseling. Bij weigering van deze toestemming kan de pleegzorgaanbieder concluderen dat betrokkene informatie achterhoudt en besluiten niet verder te gaan met deze persoon. Bij toestemming kan de pleegzorgaanbieder informatie opvragen bij de vorige pleegzorgaanbieder.
393
Wanneer zal iedereen die met minderjarigen werkt een Verklaring Omtrent Gedrag (VOG) kunnen voorleggen?
Momenteel ligt een voorstel in de Tweede Kamer om de huidige Wet op de jeugdzorg aan te passen zodat iedereen die in de jeugdzorg met kinderen werkt een VOG moet hebben.
1. Momenteel vragen instellingen in de jeugdzorg al, op vrijwillige basis, om een VOG.
2. Wij informeren de Tweede Kamer zo spoedig mogelijk uitgebreider over onze reactie op alle aanbevelingen uit het rapport van de Commissie Samson. Daarbij zal ook gekeken worden naar de VOG.
394
Wordt het ook mogelijk dat jeugdzorginstellingen een seintje krijgen dat een medewerker geen geldige VOG meer heeft omdat hij/ zij bijvoorbeeld in aanraking is gekomen met justitie? Zo ja, wanneer wordt dit mogelijk gemaakt? Zo nee, waarom niet?
Op 8 oktober jl. is het rapport van de Commissie-Samson verschenen. De Commissie-Samson heeft onderzoek gedaan naar seksueel misbruik van kinderen in de residentiële jeugdzorg en de pleegzorg. Wij informeren de Tweede Kamer zo spoedig mogelijk uitgebreider over onze reactie op alle aanbevelingen uit het rapport van de Commissie-Samson. Daarbij zal ook gekeken worden naar de VOG.
395
Hoeveel geld is er gemoeid met het ondersteunen en faciliteren van gemeenten ter voorbereiding op de nieuwe wet op de jeugd en hoe is de verdeelsleutel?
In 2012 is er 10,7 mln. verdeeld onder gemeenten, in 2013 wordt er 15,75 mln. verdeeld. Het bedrag voor gemeenten is en wordt verdeeld op basis van het aantal jongeren (2/3e deel) en een vast bedrag voor iedere gemeente (1/3e deel). De bedragen per gemeente zijn gepubliceerd in de decembercirculaire 2011 en de septembercirculaire 2012.
396
Uit welke posten bestaat het niet juridisch verplichte deel van beleidsartikel 5?
Nagenoeg het gehele beschikbare programmabudget op beleidsartikel 5 is juridisch verplicht dan wel bestuurlijk gebonden. In de tabel «budgettaire gevolgen van beleid» is op het niveau van instrumenten, te weten subsidies, opdrachten en bijdragen, voor verschillende posten aangegeven waar het programmabudget voor ingezet wordt.
Het beperkte programmabudget op beleidsartikel 5 dat nog niet juridisch verplicht dan wel bestuurlijk verbonden is, heeft een omvang van circa € 5 mln. (<0,5%). Deze niet juridisch verplichte budgetten zijn verspreid over de verschillende instrumenten en posten op het beleidsartikel opgenomen. Deze middelen zijn bedoeld voor zaken als onderzoek, kwaliteit en beleidsinformatie en onvoorziene benodigde uitgaven.
397
Hoe worden de ontvangsten van het Rijk vanaf 2015 met betrekking tot ouderbijdragen binnen jeugdzorg gegenereerd, gelet op het feit dat per 1 januari 2015 jeugdzorg de verantwoordelijkheid wordt van gemeenten? Welke rol spelen gemeenten hierbij?
Met ingang van 1 januari 2015 krijgen gemeenten de mogelijkheid om een eigen bijdrage te vragen bij het gebruik van zorg. Vanwege deze mogelijkheid wordt het budget vanaf 2015 met € 70 mln. gekort. De huidige ontvangsten van het Rijk zullen met het totale budget voor jeugdzorg worden overgedragen aan de gemeenten. Overigens is er in het bepalen van de hoogte van de opbrengst van de eigen bijdrage vanaf 2015, de eerder genoemde € 70 mln., rekening gehouden met deze ontvangsten, zodat de overheveling van de huidige ontvangsten budgetneutraal is voor het Rijk en voor de gemeenten.
398
Op welk onderdeel (vrijwillig/gedwongen) binnen jeugdzorg hebben deze ouderbijdragen betrekking?
De huidige regeling voor ouderbijdragen betreft de jeugdigen die uit huis geplaatst zijn, zowel in het vrijwillig als in het gedwongen kader. In het systeem na 2015 kunnen gemeenten ook voor andere onderdelen een eigen bijdrage vragen.
399
Wanneer kunnen we het onderzoek verwachten naar de ouderbijdrage in de jeugdzorg?
In het huidige concept wetsvoorstel is een eigen bijdrage mogelijkheid opgenomen die zoveel mogelijk overeen komt met de Wmo. Naar de haalbaarheid en uitvoerbaarheid van deze regeling wordt binnenkort een onderzoek opgestart en dit zal in het voorjaar van 2013 tot resultaat leiden.
400
Uit welk begrotingsonderdeel wordt de financiering van forensisch pediatrisch onderzoek naar kindermishandeling in 2013 geregeld? Welke voorwaarden zijn aan de financiering gesteld en zijn de potentiële aanbieders hierover reeds geïnformeerd?
U wordt over de inzet van forensisch pediatrisch onderzoek naar kindermishandeling binnenkort geïnformeerd in de Voortgangsrapportage Geweld in afhankelijkheidsrelaties. U ontvangt deze voortgangsrapportage voor 1 november.
401
Op welke wijze wordt het budget voor forensisch pediatrisch onderzoek naar kindermishandeling structureel in de wet verankerd?
Zie het antwoord op vraag 400.
402
Stijgt het aantal meldingen bij het AMK mee met de prevalentie van kindermishandeling en welke trend laat het zien onder de betreffende beroepsgroepen waarvan verwacht wordt dat ze bij het AMK mogelijke vormen van kindermishandeling zouden moeten melden?
Het aantal meldingen neemt jaarlijks toe (in 2011 ligt het aantal meldingen 96% hoger dan in 2004). De stijgende lijn is vooral te danken aan het signaleren van kindermishandeling door beroepskrachten. Het aantal meldingen van mensen uit de privéomgeving is nagenoeg gelijk gebleven. Het is onbekend of prevalentie van kindermishandeling toeneemt. In ieder geval is grotere kennis onder professionals over kindermishandeling reden van de toename van signalering. Door scholing en training herkennen professionals signalen eerder. Daarnaast zijn redenen van toename van het aantal meldingen: de discussie over de verplichte meldcode, de uitrol van de Regionale Aanpak kindermishandeling en de publiekscampagnes.
403
Wordt een budget beschikbaar gesteld voor gemeenten om te experimenteren met de decentralisatie van de jeugdzorg?
Nee, niet in die zin dat gemeenten geld overgemaakt krijgen om te experimenteren. Gemeenten ontvangen middelen voor de invoeringskosten (zie antwoord op vraag 395) waaruit zij zelf experimenten kunnen financieren. Daarnaast is er budget voor de ondersteuning van gemeenten om zich voor te bereiden op de decentralisatie. Dit wordt onder andere ingezet voor de voorloperaanpak onderwijs-jeugd waarin gemeenten en schoolbesturen de mogelijkheid geboden wordt om, vooruitlopend op de stelselwijzigingen, te experimenteren met nieuwe werkwijzen. Accountmanagers van VWS en OCW ondersteunen regio's bij de invoering en denken mee over het oplossen van knelpunten die onder anderen vanuit wet- en regelgeving ontstaan.
404
De begroting stelt dat teveel jongeren vanuit de jeugdzorg moeilijk aan de slag komen en in de Wajong belanden. Over hoeveel jongeren gaat het?
Landelijk is niet exact bekend hoeveel jongeren met een achtergrond in de jeugdzorg een Wajong uitkering hebben. Duidelijk is wel dat het hier een diverse doelgroep betreft. In 2008 is in de provincie Utrecht onderzocht hoeveel jeugdigen die in 2007 een Wajong uitkering hadden, in de jaren daarvoor (2004–2007) bekend waren bij organisaties van de jeugdzorg. Uit die analyse bleek dat in totaal 6,6% van de jeugdzorgpopulatie bekend was bij de Wajong. Jeugdigen in het speciaal onderwijs hebben de meeste kans om in de Wajong terecht te komen (46%) gevolgd de jeugd-lvg (41%) en PGB (39%).
Uit de eerste Wajongmonitor (29 817, 57) blijkt dat tegenover de afnemende doorstroom vanuit de bijstand een nog steeds toenemend aantal leerlingen in het voortgezet speciaal onderwijs en in het praktijkonderwijs staat. Wel is het zo dat de toename minder groot is dan de afgelopen jaren. We weten uit het verleden dat een stijging van het aantal leerlingen in het VSO/PRO zich doorvertaalt in een vergelijkbare stijging van de instroom in de Wajong. Het toenemende aantal leerlingen heeft dus een verhogend effect op de instroom. Uit de tweede Wajongmonitor (Kamerstuk 29 817, nr. 73) blijkt dat ruim de helft van de Wajongers in de werkregeling heeft voortgezet speciaal onderwijs (VSO) gevolgd of op een praktijkschool (PRO) heeft gezeten.
405
Klopt het dat alleenstaande pleegouders geen recht hebben op alleenstaande oudertoeslag, omdat zij zowel door de Bijstandswet als door de AOW en WAO als alleenstaande worden behandeld?
Het klopt, alleen ligt er een andere reden aan ten grondslag. De reden dat pleegouders geen recht op oudertoeslag hebben is dat zij pleegouders zijn in het kader van de Wet op de jeugdzorg en zij daarom een pleegvergoeding voor hun pleegkind ontvangen. Het recht op pleegvergoeding op basis van de Wet op de jeugdzorg sluit ouderregelingen uit.
406
Klopt het dat een pleegouder/voogd voor het voogdijschap geen vergoeding ontvangt, terwijl een beroepsvoogd deze wel ontvangt?
In het kader van de Wet op de jeugdzorg ontvangt een pleegouder/voogd een vergoeding voor de kosten van opvoeding en onderhoud van het pleegkind. Een beroepsvoogd heeft een dienstverband en een professionele achtergrond en ontvangt salaris.
407
Klopt het dat niet-geïndiceerde pleegouders een pleegzorgvergoeding alleen kunnen afdwingen via een kort geding?
Nee, dit klopt niet. Pleegouders die een pleegkind hebben buiten het kader van de Wet op de jeugdzorg hebben geen indicatie en geen recht op pleegvergoeding. Zij moeten een beroep doen op de biologische ouders, want die zijn onderhoudsplichtig voor hun kind. In het geval dat de biologische ouders er niet meer zijn, staan er andere wegen open. Zo is er een fiscaal voordeel te behalen als het kind wordt opgevoed als ware het een eigen kind. Daarnaast komen deze niet-geïndiceerde pleegouders vaak in aanmerking voor kinderbijslag en onder voorwaarden voor kindgebonden budget. Indien de biologische ouders overleden zijn, kunnen de verzorgingskosten worden opgevangen door het wezenpensioen. Ten slotte is er voor niet-geïndiceerde pleegouders met een laag inkomen de mogelijkheid om een beroep te doen op bijzondere bijstand via de gemeente. De beoordeling hiervan wordt door de gemeente gedaan.
408
Wat is de gemiddelde verblijfsduur in een instelling van JeugdzorgPlus?
Met hoeveel wilt u de gemiddelde verblijfsduur in de JeugdzorgPlus verminderen?
De tijd die jeugdigen in geslotenheid doorbrengen, is nu gemiddeld elf maanden. De staatssecretaris van VWS wil tijdens de pilots zorgtrajecten jeugdzorgplus onderzoeken of het mogelijk is de periode waarbinnen dwangmiddelen kunnen worden toegepast te begrenzen tot in beginsel niet meer dan zes maanden.21 Binnen deze periode zou het mogelijk moeten zijn de jongere zodanig te motiveren dat deze zich niet meer onttrekt aan de noodzakelijke behandeling en voldoende weerbaar is wanneer anderen hem of haar daaraan dreigen te onttrekken. De instellingen dienen daarom samen met bureau jeugdzorg in alle gevallen na maximaal zes maanden de vraag te beantwoorden of de inzet van dwangmiddelen nog langer nodig is.
409
Hoeveel geld is gemoeid met de budgettaire korting van 2,65%?
Als uitvloeisel van het Begrotingsakkoord 2013 vindt vanaf 1 januari 2013 een korting van 2,65% plaats op de budgetten van de jeugdzorgplus en de doeluitkering jeugdzorg. In totaal is de budgettaire korting op de budgetten jeugdzorgplus en de doeluitkering jeugdzorg afgerond € 35,8 mln.
410
Op welke wijze zal vorm worden gegeven aan de uitvoering van motie Van der Burg c.s. (33829–208) over het niet geanonimiseerd publiceren van tuchtmaatregelen?
Het tuchtrecht wordt door het wettelijk erkende centraal kwaliteitsregister georganiseerd. De beroepsverenigingen die een belangrijke stem krijgen in het bestuur van de stichting, hebben ten aanzien van het niet geanonimiseerd publiceren van tuchtmaatregelen al aangegeven dezelfde lijn te zullen hanteren als in de Wet BIG. Hierover kunnen ook nadere regels worden gesteld in een amvb.
411
Welke accommodaties worden bedoeld wanneer er gesproken wordt dat er 9,2 miljoen euro aan ontvangsten is geraamd in het kader van overdracht accommodaties?
Waar worden de ontvangsten in het kader van overdracht accommodaties voor ingezet?
De accommodaties die hier worden bedoeld zijn Sprengen en Alexandra van de instelling Avenier. Deze zijn gesloten. De ontvangsten zijn ingezet voor de opbouw van de accommodatie De Vaart van Avenier. Het resultaat hiervan is dat het merendeel van de capaciteit van Avenier nu gevestigd is in het zorggebied waarvoor de capaciteit bedoeld is.
412
Welk inzicht heeft de minister in de feitelijke uitgaven van gemeenten jaarlijks voor sport met het oog op het feit dat gemeenten ook forse bezuinigingen doorvoeren?
Lokaal sportbeleid valt onder de autonomie van het gemeentelijk bestuur. Het CBS becijfert de uitgaven van de Nederlandse gemeenten aan sport in 2010 voorlopig op circa € 1,5 miljard (bruto). Zie onderstaande tabel. De cijfers over het jaar 2010 zijn nog voorlopig.
|
Uitgaven gemeenten |
Bruto uitgaven sport totaal |
Inkomsten sport totaal |
Netto uitgaven sport totaal |
|---|---|---|---|
|
Perioden |
mln. euro |
mln. euro |
mln. euro |
|
2000 |
924 |
264 |
660 |
|
2001 |
989 |
276 |
712 |
|
2002 |
1 062 |
281 |
781 |
|
2003 |
1 158 |
345 |
813 |
|
2004 |
1 159 |
340 |
819 |
|
2005 |
1 166 |
319 |
847 |
|
2006 |
1 241 |
346 |
895 |
|
2007 |
1 276 |
364 |
912 |
|
2008 |
1 369 |
376 |
993 |
|
2009 |
1 488 |
386 |
1 101 |
|
2010* |
1 499 |
384 |
1 115 |
– Voorlopige cijfers
In opdracht van de Vereniging Sport en Gemeenten is in 2010 en 2012 onder meer dan 100 gemeenten gepeild wat de gevolgen zullen zijn van de economische recessie voor het sportbeleid. Een meerderheid van de ondervraagde gemeenten (64% in 2010 en 54% in 2012) geeft aan dat het sportbudget zal krimpen. Gemeenten gaven daarbij aan vooral te gaan bezuinigen op subsidies voor sportstimulering en op onderhoud en renovatie van sportaccommodaties. Daarnaast is 39% van de gemeenten van plan de tarieven te verhogen voor binnen- en buitensportaccommodaties.
413
Welk bedrag wordt er ingezet om kinderen afkomstig uit gezinnen die in armoede leven in staat te stellen om te sporten? Welke initiatieven ondersteunt u met deze financiële impuls? Welke resultaten wil u te minste bereiken?
Het landelijke armoedebeleid wordt gecoördineerd door het ministerie van SZW. Lokaal zijn gemeenten verantwoordelijkheid voor de invulling van het armoedebeleid. Vanuit VWS wordt op meerdere manieren bijgedragen aan de sportparticipatie van (onder andere) deze groep kinderen:
– In de periode 2011–2014 ontvangt het Jeugdsportfonds een subsidie van € 500 000 voor een professionaliseringsslag van het aanvraagregistratiesysteem en een intensivering van het trainen en begeleiden van alle lokale Jeugdsportfondsen. In voorgaande jaren (2006–2010) ontving het Jeugdsportfonds al diverse VWS-subsidies (van in totaal ongeveer € 1,2 mln.) om een landelijke infrastructuur op te bouwen en het Jeugdsportfonds uit te rollen.
– Het programma Sport en Bewegen in de Buurt biedt ruimte aan gemeenten en andere partijen om in te zetten op het lokaal realiseren van sport- en beweegaanbod, afgestemd op de behoefte van bewoners. Om sport- en beweegaanbod te realiseren dat beter aansluit op de lokale vraag, is lokale samenwerking nodig tussen diverse partijen. Hoe deze lokale samenwerking er uitziet, heb ik niet vooraf willen bepalen omdat het uitgangspunt van het programma de lokale vraag is. De keuze om lokaal een specifiek op (deze) kinderen gericht aanbod te realiseren, is de verantwoordelijkheid van gemeenten.
414
Hoe staat u tegenover Europese initiatieven ten aanzien van lichamelijke (in)activiteit van ouderen? Op welke wijze stimuleert «sport voor ouderen»? Hoe sluiten de Nederlandse activiteiten aan bij de inspanningen in het kader van het «Europese jaar voor Actief ouder worden»?
Ik acht het stimuleren van sport en bewegen in hoge mate een verantwoordelijkheid van lidstaten. De meerwaarde van Europese samenwerking zie ik vooral in het uitwisselen van kennis en ervaring.
Het programma Sport en Bewegen in de Buurt biedt ruimte aan gemeenten en andere partijen om in te zetten op het lokaal realiseren van sport- en beweegaanbod, afgestemd op de behoefte van bewoners. Om sport- en beweegaanbod te realiseren dat beter aansluit op de lokale vraag, is lokale samenwerking nodig tussen diverse partijen. Hoe deze lokale samenwerking er uitziet, heb ik niet vooraf willen bepalen omdat het uitgangspunt van het programma de lokale vraag is. De keuze om lokaal een specifiek op ouderen gericht aanbod te realiseren, is de verantwoordelijkheid van gemeenten.
Landelijk wordt via het Nederlands Instituut voor Sport en Bewegen (NISB) ondersteuning gegeven door het beschikbaar stellen van kennis over succesvol sport- en bewegingsaanbod en stimuleringsconcepten. Een deel daarvan is specifiek gericht op (sub)doelgroepen van ouderen.
Het NISB ondersteunt ook het landelijke netwerk Fit for Life van diverse organisaties die actief zijn op dit terrein (semi-publiek, not-for-profit en commercieel). Dat netwerk is bedoeld voor kennisuitwisseling, gezamenlijke acties en aanbod voor diverse subgroepen van ouderen.
Deze activiteiten sluiten aan op de inspanningen in het kader van het Europees Jaar van Actief ouder worden, maar zijn in Nederland niet onder die vlag uitgevoerd. De invulling van het Europees Jaar en de coördinatie ervan is in handen van de minister van SZW.
415
Wat is de stand van zaken met betrekking tot het onderzoek naar matchfixing? Wanneer wordt de Kamer ingelicht over de uitkomsten van dit onderzoek? Maakt strafrechtelijk onderzoek deel uit van het onderzoek? Zo nee, waarom niet?
Het onderzoek wordt, conform de vigerende regels, Europees aanbesteed. Het onderzoek zal vermoedelijk begin december 2012 van start gaan. De Kamer zal in de zomer van 2013 over de uitkomsten worden geïnformeerd.
Strafrechtelijk onderzoek op basis van concrete verdenking van in Nederland gepleegde strafbare feiten zijn een exclusieve bevoegdheid van het Openbaar Ministerie en wordt zo nodig ingezet.
416
Wanneer komt het plan van aanpak voor de bestendiging en versteviging van het meiden- en vrouwenvoetbal in Nederland, waar in motie 30 234, nr. 46 om gevraagd werd naar de Kamer?
Op 27 augustus jl. heb ik middels een brief aan uw Kamer (Kamerstuk 30 234, nr. 73) een reactie gegeven op genoemde motie. Daarin maak ik melding van mijn overleg met de KNVB en hun plan van aanpak voor de bestendiging en versteviging van het meiden- en vrouwenvoetbal in Nederland. Als primair verantwoordelijke heeft de KNVB het meiden- en vrouwenvoetbal als speerpunt in haar beleidsplannen opgenomen en aangegeven dat zij zich de komende jaren zal inzetten voor de uitvoering hiervan.
417
Wat is de stand van zaken met betrekking tot het homo-acceptatieplan in de sport?
Op 11 oktober jl. – de «nationale coming-outdag» – heeft de KNVB haar plan met betrekking tot homoacceptatie gepresenteerd. Op basis van dit plan gaat de KNVB in samenwerking met de alliantie Gelijkspelen de komende jaren actief werken aan een veilig klimaat voor lesbische, homoseksuele, transgender en biseksuele sporters. Onder andere agendering in alle bestuurlijke gremia, integratie van het thema in alle opleidingen (jeugd, stewards, arbiters) en workshops en handvatten voor lokale verenigingen zijn de ingrediënten van dit plan. Het plan is gericht op het voetbal, maar de KNVB zal daarnaast NOC*NSF ondersteunen in het enthousiasmeren en stimuleren van andere sportbonden om ook met dit thema aan de slag te gaan. Door opname in het door het mij en de minister van Veiligheid & Justitie gesteunde sportbrede actieplan «Naar een Veiliger Sportklimaat» wordt het thema acceptatie van seksuele diversiteit ook door andere bonden opgepakt.
418
Welke gemeenten zijn voorbereidingen aan het treffen voor het Olympisch plan voor 2018?
De gemeente Rotterdam is, in samenwerking met het NOC*NSF, bezig voorbereidingen te treffen voor een bid op de Jeugd Olympische Spelen in 2018.
419
Hoeveel geld hebben welke gemeenten uitgegeven aan de voorbereidingen van het Olympisch plan 2028?
Hoeveel geld gemeenten besteden aan voorbereidingen in het kader van het Olympisch Plan is niet bekend, omdat deze gegevens niet verzameld worden. Bovendien vallen dergelijke uitgaven onder de verantwoordelijkheid van de desbetreffende gemeenten.
420
Hoeveel kinderen in Nederland hebben overgewicht en obesitas?
Zie ook antwoord 292. Van de kinderen (2–20 jaar) heeft 12,8% overgewicht.22 Dit percentage is inclusief obesitas.
421
Zijn er verschillen in regio’s waar het overgewicht van kinderen hoog is?
We weten op basis van de regionale monitors dat er verschillen zijn in het gemiddelde percentage overgewicht (inclusief obesitas) van kinderen. In Noord-Nederland is het percentage kinderen (2–20 jaar) met overgewicht (inclusief obesitas) 11,4%. Voor Oost-Nederland is dat 12,2%, West-Nederland 14,4% en Zuid-Nederland 11,8%.
Uw vraag of er verschillen zijn in regio’s waar het overgewicht hoog is kan ik niet beantwoorden omdat iedere regio eigen kenmerken heeft en overgewicht ook een samenspel is van diverse factoren. Factoren die invloed hebben op de gezondheidstoestand in het algemeen zijn onder te verdelen in lichamelijke eigenschappen, leefstijl, fysieke omgeving, sociale omgeving en demografie.23 Dit geldt ook voor overgewicht.
422
Hoeveel buurtsportcoaches zijn er op dit moment aangesteld? Hoeveel van het budget van VWS voor het aanstellen van buurtsportcoaches in 2012 is inmiddels uitgegeven?
Uit de laatste outputmeting blijkt dat, per 1 januari 2012, in totaal 1 364 fte’s zijn gerealiseerd. Per 2012 is € 8 mln. extra budget beschikbaar gesteld aan gemeenten om buurtsportcoaches te realiseren. Het volledige budget van € 47 mln., inclusief de additionele € 8 mln., is hiermee volledig uitgeput.
423
Hoe succesvol is het instellen van buurtsportcoaches op dit moment?
Door de uitbreiding en verbrede inzet van buurtsportcoaches kan meer sport- en beweegaanbod worden gerealiseerd in de buurt voor alle buurtbewoners. Tevens kunnen lokale verbindingen worden gelegd met sectoren zoals welzijn, zorg, kinderopvang en het bedrijfsleven. Deze uitbreiding van de mogelijkheden voor inzet van buurtsportcoaches ten opzichte van de eerdere combinatiefuncties zijn bij gemeenten met enthousiasme ontvangen. Dit blijkt uit de overtekening door gemeenten voor het budget van buurtsportcoaches voor 2012. Aangezien de eerste buurtsportcoaches net zijn gestart, valt nog weinig te zeggen over het succes van hun inzet. Eind dit jaar zal hiertoe een verdiepend onderzoek worden gestart.
424
Wie doet de uitvoering van het kopiëren van interventies die gericht zijn op de aanpak van overgewicht bij kinderen?
Het kopiëren van kansrijke interventies zal tot stand komen vanuit de extra Sportimpuls (à € 2 mln. per jaar) door de aanvragers van de impulsgelden. Voor de verspreiding van interventies die gericht zijn op de aanpak van overgewicht bij kinderen zullen de aanvragers lokale sport- en beweegaanbieders zijn. Bij de extra Sportimpuls zal het aangaan van lokale samenwerking met bijvoorbeeld de GGD, diëtisten, fysiotherapeuten, huisarts en/ of andere zorgprofessionals, worden gestimuleerd.
425
Wanneer komt de commissie Hoes met haar rapport?
Zie het antwoord op vraag 13
426
In het overzicht van de Budgettaire gevolgen van beleid staat voor 2012 81 752 000 euro aan uitgaven ingeboekt. In de begroting van 2012 stond 128 976 000 euro aan uitgaven ingeboekt. Kan dit verschil toegelicht worden?
Dit verschil is veroorzaakt door overboekingen, die samenhangen met de uitvoering van het sportbeleid, naar andere departementen en naar andere begrotingsartikelen van de VWS-begroting.
Het betreft met name:
– de overheveling van € 36,3 mln. naar de begroting van Binnenlandse Zaken en Koninkrijksrelaties voor de buurtsportcoaches; deze middelen worden via het gemeentefonds beschikbaar gesteld aan de deelnemende gemeenten;
– de overheveling van € 9,9 mln. naar artikel 4 van de VWS-begroting in verband met de uitvoering van de Sportimpuls door ZonMw.
427
Uit welke posten bestaat het niet juridisch verplichte deel van beleidsartikel 6?
Zie het antwoord op vraag 94.
428
Welke resultaten worden in 2013 verwacht van de sportimpuls?
De Sportimpuls ondersteunt lokale aanbieders bij het opstarten van nieuwe lokale sport- en beweegactiviteiten. Deze activiteiten zijn erop gericht om meer mensen te laten sporten en bewegen. In 2012 zijn in totaal 169 lokale sport- en beweegactiviteiten van start gegaan met subsidie van de Sportimpuls. Deze projecten lopen door tot en met 2014 en worden naar verwachting na die tijd zelfstandig voortgezet. In 2013 zal een nieuwe Sportimpuls ronde worden opengesteld. Voor deze ronde is in totaal ongeveer € 11 mln. beschikbaar voor lokale sport- en beweegactiviteiten. Daarvan is € 2 mln. bestemd voor kansrijke lokale sport- en beweegactiviteiten die zich specifiek richten op het tegengaan van overgewicht bij jeugd.
429
Waarom is er in 2011 zo’n grote afname van het aantal kinderen van 4 tot en met 17 jaar dat voldoet aan de beweegnorm?
De daling in 2011 van het percentage jeugdigen dat voldoet aan de beweegnorm is ogenschijnlijk fors. In 2010 was er evenwel sprake van een piek. Jaarlijkse cijfers vertonen een spreiding. Zowel de piek als het dal passen binnen de spreiding. Het cijfer van 2011 is in de zelfde orde van grootte als in 2009.
|
Jaar |
% combinorm-actieven |
spreiding |
|---|---|---|
|
2006 |
46,9 |
42,3 – 51,1 |
|
2007 |
43,3 |
38,6 – 48,1 |
|
2008 |
47,3 |
40,5 – 54,2 |
|
2009 |
45,7 |
40,9 – 50,5 |
|
2010 |
49,5 |
44,6 – 54,4 |
|
2011 |
45,3 |
41,3 – 49,4 |
430
Wat zijn de resultaten geweest van de subsidies voor verantwoord sporten en bewegen? Welke resultaten verwacht de regering in 2013?
Over de resultaten van het gevoerde beleid voor verantwoord sporten is uitvoerig gerapporteerd in 2011 ter gelegenheid van de Beleidsdoorlichting Sport (Kamerstuk 32 772, nr. 1). Daaruit valt onder meer af te leiden dat het risico op een sportblessure gestaag is afgenomen, maar ook dat de daling niet verder lijkt door te zetten in recentere jaren. Binnenkort verwacht ik de cijfers over 2011 in het Trendrapport Bewegen en Gezondheid (2010/2011).
431
Kunnen sportverenigingen ondergebracht worden in een andere bestaande regeling ten aanzien van de bekostiging compensatie van betaalde energiebelasting?
Op dit moment vallen instellingen die werkzaam zijn op het gebied van sport onder de compensatie ecotaks. Omdat deze instellingen doorgaans kunnen profiteren van deze niet-fiscale vorm van terugsluis van de energiebelasting, zijn zij uitgesloten van de teruggaafregeling in de energiebelasting. Het kabinet ziet geen aanleiding om de huidige teruggaafregeling in de energiebelasting op dit punt uit te breiden. Zoals ook is aangegeven in de nota naar aanleiding van het verslag bij de Geefwet (kamwerstuk 33 006, nr. 6) ligt, vanwege de hoge uitvoeringskosten voor de belastingdienst in verhouding tot het budgettair beslag en in het licht van de vereenvoudigingsagenda van het kabinet en de taakstelling bij de belastingdienst, afschaffing (al dan niet met terugsluis) meer voor de hand. Het is uiteraard aan een nieuw kabinet om een definitieve beslissing te nemen op dit punt.
432
Is de inkomensafdracht Stipendiumregeling al aangepast om meer rekening te houden met de leeftijd van de topsporter/ontvanger?
Ja. In juli 2011 is het variabel stipendium ingevoerd, waarbij de hoogte van het stipendium leeftijdsafhankelijk is.
433
Er is sprake van een rijksbijdrage van 20 000 euro per fte voor sport en bewegen in de buurt, naast een gemeentelijke cofinanciering van 30 000 euro per fte. Is deze rijksbijdrage structureel of wordt deze afgebouwd?
De rijksbijdrage is structureel en wordt uitgekeerd aan deelnemende gemeenten middels een decentralisatie-uitkering van het Gemeentefonds.
434
Wanneer en door wie is er besloten dat er een bedrag van 3,1 miljoen euro beschikbaar wordt gesteld voor het opleiden van sportartsen?
Het beleid van het kabinet voor verantwoord sporten is een voortzetting van bestaand beleid voor preventie en opvang van sportblessures en de kwaliteit van de sportgezondheidszorg. Het bedrag van € 3,1 mln. betreft het totaal aan activiteiten voor verantwoord sporten en niet uitsluitend de opleiding tot sportarts.
De bijdrage vanuit het sportbudget aan de opleiding tot sportarts is in 2008 verhoogd wegens de doorwerking van de stelselwijziging in de zorg van 2006.
435
Klopt het dat uw ministerie, de Dopingautoriteit en NOC-NSF in gesprek zijn over het ontwikkelen van een dopingwet, zoals te lezen is in het Jaarverslag van de Dopingautoriteit? Zo ja, wat is de stand van zaken met betrekking tot dit gesprek? Zo ja, wanneer bent u van plan een wetsvoorstel naar de Kamer te sturen?
Ja, dat klopt. Op dit moment vindt er tussen mijn departement, NOC*NSF en de Dopingautoriteit overleg plaats over de concept-Memorie van Toelichting, nadat eerder in dat overleg een concept wettekst is opgesteld. Ik laat besluitvorming hierover aan het nieuwe kabinet.
436
Bent u van mening dat de huidige regelgeving voldoende duidelijkheid biedt op het gebied van verwerking van (bijzondere) persoonsgegevens ten behoeve van de bestrijding van dopinggebruik? Zo ja, waarom wijkt u in dit oordeel af van uw voorganger?
Neen, die regelgeving biedt onvoldoende duidelijkheid. Enerzijds wordt met name vanuit de Europese Commissie en de toezichthouders inzake privacy gewezen op het feit dat vrijwillige toestemming («free and informed consent») van de sporter onvoldoende (juridische) basis biedt om akkoord te kunnen gaan met de uitvoering van een dopingcontrole, en daarmee met het verwerken van persoonsgegevens. Anderzijds heeft in ons land de burgerlijke rechter in een aantal gevallen uitgesproken dat die vrijwillige toestemming wel een voldoende basis biedt. Momenteel wordt door VWS bezien hoe dit kan worden opgelost.
437
Dopinggebruik vindt niet alleen in de georganiseerde sport plaats. De Gezondheidsraad heeft reeds in april 2010 geadviseerd te onderzoeken of effectieve interventies, die momenteel op andere terreinen (drugs, alcohol, roken) worden toegepast, bruikbaar zijn in het dopingbeleid. Wat is de stand van zaken met betrekking tot de aanbeveling van de Gezondheidsraad om onderzoek te doen naar de toepasbaarheid van effectieve interventies? Is een dergelijk onderzoek inmiddels gestart? Zo nee, waarom niet? Zo ja, kunt u de Kamer informeren over de stand van zaken en/of de uitkomsten van dit onderzoek? Klopt het dat u hier ruim twee jaar na dato nog steeds geen beleidsreactie op hebt gegeven?
De aanbevelingen uit het rapport van de Gezondheidsraad hebben vooral betrekking op differentiatie en aanscherping van het voorlichtingsaanbod ter preventie van het gebruik van doping binnen de ongeorganiseerde sport en op het doen verrichten van nader onderzoek. Na de rapportage door de Gezondheidsraad heb ik de Dopingautoriteit verzocht de aanbevelingen te verwerken in haar al langer lopende campagne («Eigen Kracht»). Het (laten) verrichten van nader onderzoek zoals door de Gezondheidsraad is aanbevolen, heb ik niet ingezet vanwege de daarmee gepaard gaande kosten en prioriteiten binnen de budgettaire ruimte voor mijn huidige sportbeleid.
In mijn Beleidsbrief «Sport en bewegen in Olympisch Perspectief» (Kamerstuk 30 234, nr. 37) van 2011 heb ik een beleidsreactie op het rapport van de Gezondheidsraad opgenomen. Belangrijk onderdeel daarbij was mijn oproep aan de sector (aanbieders van fitness en Dopingautoriteit) om de aanbevelingen van de Gezondheidsraad in hun anti doping activiteiten mee te nemen.
438
Welke verdere acties voert u uit, of bent u voornemens uit te voeren, om zowel de breedtesport als de topsport in Nederland schoon en eerlijk te houden?
Op nationaal niveau verstrek ik subsidies aan de Dopingautoriteit. Vanuit de instellingssubsidie gaat het om verzoek zowel preventieve als repressieve maatregelen om het gebruik van doping in de topsport tegen te gaan. Bovendien gaat het om preventieve maatregelen ter ontmoediging van het gebruik binnen de ongeorganiseerde sport. Daarnaast voert de Dopingautoriteit momenteel twee projecten uit (kennismanagement in combinatie met een dopingdatabank en een promotietraject inzake het dopingvraagstuk) die ik op basis van een projectsubsidie langjarig financier. Een tweede belangrijke contribuant van de Dopingautoriteit is NOC*NSF, met name ter bekostiging van (het uitvoeren van ) dopingcontroles. Met NOC*NSF en de Dopingautoriteit voer ik regelmatig overleg over de voortgang en zo nodig bijstelling van de activiteiten.
Op internationaal niveau voeren wij intensief overleg. Door de mondiale harmonisering wordt het anti doping beleid vooral internationaal bepaald, bijvoorbeeld in het kader van de anti doping conventies van de Raad van Europa en van Unesco en binnen het samenwerkingsverband van WADA. Belangrijke uitgangspunten in deze gremia zijn voor mij het bewaken van een effectief anti doping beleid en het bevorderen van de proportionaliteit ervan.
439
Wat zijn de resultaten geweest van de subsidies en opdrachten voor Kennis en innovatie? Welke resultaten verwacht u in 2013?
Kennis en innovatie leveren diverse resultaten op in de vorm van publicaties, opleidingen, interventies, projecten en producten. Mijn inzet is dat kennis en innovatie rendement opleveren voor zowel de sport, de wetenschap als ook de economie en maatschappij. Over het kennisbeleid voor de sport heb ik in juni 2012 een brief aan de Tweede Kamer gestuurd (Kamerstuk 30 234, nr. 69).
Enkele voorbeelden van resultaten die dit jaar zijn geleverd zijn: de opzet van een database met (erkende) sport- en beweeginterventies bij het NISB, waarmee professionals en vrijwilligers in de sportpraktijk meer handvatten krijgen om «evidence based» te kunnen werken; de Sportsatellietrekening van het CBS en de HAN (Hogeschool Arnhem-Nijmegen), waarmee de bijdrage van de sport aan de economie is berekend (Kamerstuk 30 234, nr. 74), en een aantal aansprekende Innosport-projecten waaronder de basketbalrolstoel die is gebruikt door het bronzen damesteam tijdens de Paralympische Spelen. Dit jaar volgt nog het Trendrapport Bewegen en Gezondheid 2010/2011 van TNO.
In juli 2012 hebben VWS, NOC*NSF en SIA in samenwerking met STW, NWO/Geesteswetenschappen en ZonMw het Onderzoeksprogramma Sport gelanceerd. De onderzoeksvoorstellen worden nog dit jaar beoordeeld en worden in de periode 2013–2016 uitgevoerd. Ik verwacht veel van de uitkomsten van dit programma, temeer omdat een grote nadruk ligt op de relevantie van de voorstellen voor de praktijk en cofinanciering wordt gevraagd van kennisgebruikers vanuit de sportwereld, het bedrijfsleven of overheden.
In 2013 verschijnt een rapportage van het SCP met de nieuwste inzichten over sportdeelname, o.a. op basis van de gegevens uit de Vrijetijdsomnibus (VTO), die in de plaats is gekomen van het Aanvullend Voorzieningengebruiksonderzoek (AVO).
440
Hoeveel subsidie krijgt NOC-NSF direct of indirect van het ministerie van VWS in het jaar 2013?
In 2013 ontvangt NOC*NSF, als vertegenwoordiger van de georganiseerde sport in Nederland, ca. € 27 mln. subsidie van VWS. Dit bedrag heeft met name betrekking op de uitvoering van de Top 10 ambitie van de georganiseerde sport (ruim € 18 mln.) en op de uitvoering van het programma Naar een veiliger sportklimaat van de georganiseerde sport (€ 7 mln.). Daarnaast gaat het om de ondersteuning van het Program Office Olympisch Plan en om de ondersteuning van de georganiseerde sport bij de uitvoering van het programma Sport en bewegen in de buurt.
441
Uit welke posten bestaat het niet juridisch verplichte deel van beleidsartikel 7?
Zie het antwoord op vraag 94.
442
Welke termijn wordt verstaan onder de term minimale doorlooptijden?
In de begrotingstekst is opgenomen dat de SVB naar minimale doorlooptijden streeft. Aan de term minimale doorlooptijden kan geen «harde» waarde worden gekoppeld, maar deze geeft het ambitieniveau van de SVB weer.
De wettelijke norm is voor de SVB de minimale eis, te weten:
– Eerste aanvragen Wuv, Wubo: 7 maanden+ eventuele verlenging van 8 weken
– Eerste aanvragen Wbp:9 maanden + eventuele verlenging van 8 weken
– Vervolgaanvragen Wuv, Wubo, Wbp: 13 weken + eventuele verlenging van 4 weken
– Aanvragen TVP: 8 weken + eventueel verlenging van 8 weken
– Bezwaar binnenland: 13 weken + eventuele verlenging van 4 weken
– Bezwaar buitenland: 21 weken + eventuele verlenging van 12 weken
– Bezwaar TVP: 6 weken + eventuele verlenging van 4 weken
443
Kan een overzicht gegeven worden van alle ondersteuningsregelingen voor (chronisch) zieken en gehandicapten van zowel VWS als SZW, inclusief de bijbehorende budgetten voor de jaren 2012 en 2013?
Onderstaande tabel geeft de verschillende regelingen weer voor chronisch zieken en gehandicapten en het verwachte budgettaire beslag in miljoenen euro’s in 2012 en 2013.
|
2012 |
2013 |
|
|---|---|---|
|
Wet tegemoetkoming chronisch zieke en gehandicapten (Wtcg) |
669 |
375 |
|
Compensatieregeling eigen risico (CER) |
170 |
242 |
|
Tegemoetkoming voor Ouders van thuiswonende Gehandicapte kinderen (TOG)1 |
25 |
25 |
|
Kopje TOG-uitkeringen1 |
5 |
5 |
|
Dubbele kinderbijslag1 |
62 |
62 |
|
Fiscale aftrek specifieke zorgkosten3 |
450 |
450 |
|
Tegemoetkoming specifieke zorgkosten |
41 |
42 |
1 Bron: Ministerie van SZW
2 Waarvan circa een derde vanwege een ziekte of handicap
3 Bron: Ministerie van Financiën
444
Hoe ver is het onderzoek naar de verschillende toeslagen en compensatieregelingen, zorgtoeslag, CER, Wtcg en TSZ? Bestaat het voornemen nog steeds deze te vereenvoudigen dan wel samen te voegen?
Op 20 juni 2012 is een analyse van de regelingen voor chronisch zieken en gehandicapten aan de Tweede Kamer gezonden (Kamerstuk 31 706, nr. 57). Vanwege de demissionaire status van het kabinet was het niet meer gepast om een visie te geven over de toekomst van de regelingen. Daarom is aangegeven dat het aan een volgend kabinet wordt overgelaten om zich uit te spreken over toekomstig te voeren beleid.
445
De raming voor de algemene tegemoetkoming Wtcg in 2013 is 375,4 mln. euro. Welk deel van dit bedrag wordt besteed aan andere zaken dan de daadwerkelijke tegemoetkoming, zoals de uitvoeringskosten? Kan dit nader worden uitgesplitst?
Dit bedrag is volledig gereserveerd voor Wtcg-tegemoetkomingen in 2013. Het blijft een raming, dus het daadwerkelijke bedrag aan tegemoetkomingen kan hoger of lager uitvallen.
De uitvoeringskosten voor de Wtcg maken deel uit van de beheerskosten voor het CAK, die onder artikel 4 van de VWS-begroting zijn opgenomen.
Voor de totale beheerskosten van het CAK is in 2013 een budget van € 95,9 mln. beschikbaar. De begroting van het CAK moet echter nog worden ingediend en vastgesteld. Ter indicatie had in 2012 € 17,1 mln. van de totale beheerskosten betrekking op de Wtcg. Ik verwacht dat de kosten in 2013 hoger zullen liggen, vanwege het inkomensafhankelijk maken van de Wtcg.
446
Waarom neemt het aantal mensen met een tegemoetkoming specifieke zorgkosten af?
Op dit moment is het definitieve aantal TSZ-rechthebbenden 2010 nog niet bekend. Een TSZ-beschikking kan immers pas worden vastgesteld nadat de definitieve aanslag is opgelegd. Mocht er sprake zijn van een daling ten opzichte van 2009 dan kan dit het gevolg zijn van de aanpassing van de regeling aftrek Uitgaven voor specifieke zorgkosten in 2010 voor belastingplichtigen die op 1 januari 2010 de leeftijd van 65 nog niet hebben bereikt. Voor die groep is de vermenigvuldigingsfactor verlaagd van 113% naar 77%. Hierdoor komt deze groep minder snel toe aan de drempel en daalt het aantal mensen onder de 65 dat gebruik kan maken van de aftrek Uitgaven voor specifieke zorgkosten. Dit heeft een doorwerking naar het aantal mensen dat gebruik maakt van de Tegemoetkoming specifieke zorgkosten. De verwachting is dat uiteindelijk het aantal TSZ-beschikkingen 2010 iets lager uit zal vallen dan het aantal TSZ-beschikkingen 2009.
447
De implementatie van de EU Richtlijn patiëntrechten grensoverschrijdende zorg is in 2012 een feit. Hoe?
Het ministerie van VWS werkt aan de implementatiefase van de Richtlijn. De Zorgverzekeringswet en de AWBZ voldoen grotendeels al aan de eisen die worden gesteld in de Patiëntenrichtlijn voor grensoverschrijdende zorg. Verzekerden hebben aanspraak op (vergoeding van kosten van) medische zorg verleend op het grondgebied van de EU en de EER, zowel op grond van de Verordening als op grond van nationale wetgeving. In het laatste geval is de vergoeding gemaximeerd tot de in Nederland gangbare tarieven. Ook dit is conform de Patiëntenrichtlijn. Nederland hoeft daarom op dat terrein geen aanvullende wetgeving te ontwikkelen.
Bij twee elementen van de Richtlijn moet Nederland maatregelen nemen: het instellen van een nationaal contactpunt (NCP) voor grensoverschrijdende gezondheidszorg en de erkenning van recepten bij grensoverschrijdende gezondheidszorg.
VWS is aan het verkennen welke partijen voor de opzet en uitvoering van het NCP in aanmerking kunnen komen. Hierbij overlegt VWS met andere EU- lidstaten (met name België en Duitsland) over hun aanpak. Nadat bekend is wie het nationaal contactpunt wordt zal VWS dit vastleggen in een ministeriële regeling of een ministerieel besluit.
Voor de erkenning van recepten bij grensoverschrijdende zorg ligt er momenteel vanuit de Europese Commissie een draft implementing directive (richtlijn erkenning recepten) voor aan de lidstaten. Wanneer deze richtlijn wordt vastgesteld zal Nederland deze verwerken in de eigen nationale regelgeving.
448
Kunt u specificeren aan welke projecten en programma’s de verzameluitkering sport (0,7 miljoen euro) wordt besteed?
Er is voor 2013 vooralsnog geen budget gereserveerd voor verzameluitkeringen op het terrein van sport. Abusievelijk is het bedrag van € 0,7 mln. overgenomen vanuit de VWS-begroting 2012.
449
Aan welke centra voor Topsport en Onderwijs wordt nu subsidie verleend en om welk bedrag gaat het?
In 2012 zijn bijdragen verstrekt aan de Centra voor Topsport en Onderwijs in Amsterdam, Eindhoven, Heerenveen en op Papendal voor in totaal € 3,6 mln.. Met ingang van 2013 maken de Centra voor Topsport en Onderwijs deel uit van de integrale financiering van het topsportbeleid via NOC*NSF.
450
Op welke wijze gaat de IGZ het incidententoezicht in 2013 verder verbeteren? Welke nieuwe maatregelen c.q. activiteiten zijn daarvoor gepland?
Vanaf 2011 is de IGZ bezig om haar incidententoezicht (IT) fundamenteel te herzien. Met hulp van een extern bureau is een start gemaakt met een herontwerp van het IT. Daaruit zijn inmiddels verschillende verbeteringen aangebracht:
– Kwaliteitseisen met betrekking tot burgermeldingen en omgaan met burgers;
– Landelijk werken IT en uniforme werkwijze;
– Centrale sturing van IT op voortgang;
– Vaste teams in zowel meldpunt als primair proces;
– Duidelijke verdeling van rollen en verantwoordelijkheden.
Deze verbeteringen hebben geleid tot een forse afname van de gemiddelde behandelduur van een melding van 233 dagen naar 104 (zie ook vraag 453).
De IGZ heeft voor 2013 een aantal belangrijke verbetertrajecten gepland voor het IT, die alle, kort gezegd, gericht zijn op een snellere en meer transparante en eenduidige behandeling en afhandeling van incidentenmeldingen. Het betreft onder meer:
– Een interne kwaliteitssystematiek dat verbeteringen waarborgt
– Een nieuwe Leidraad meldingen en specifieke kwaliteitseisen die aan het IT proces worden gesteld
– Een verbetering van de interne informatievoorziening omwille van risicotaxatie
– Een training en opleiding van medewerkers op het gebied van kwaliteitseisen en betrokkenheid van burgers bij het toezicht
Voorts zal de IGZ voor het IT van 2013 nog nieuwe actiepunten opvoeren naar aanleiding van de dit najaar door Van der Steenhoven en Sorgdrager te presenteren rapporten over de robuustheid van de IGZ-organisatie.
451
Hoeveel inspecteurs (uitgedrukt in fte) werken en momenteel bij de IGZ, uitgesplitst naar sector?
Zie het antwoord op vraag 204
452
Hoeveel onaangekondigde inspectiebezoeken zijn er afgelegd in 2012? Hoeveel extra inspecteurs zijn hiermee gemoeid? Met welk percentage zullen de onaangekondigde bezoeken nog toenemen de komende jaren?
In totaal heeft de IGZ in de eerste drie kwartalen van 2012 een kleine 400 onaangekondigde inspecties uitgevoerd. Hier werken in principe alle inspecteurs aan mee. Het gaat op peildatum september 2012 om 220 fte. De IGZ hanteert geen streefpercentage voor onaangekondigde bezoeken.
Afhankelijk van de ervaringen die in 2012 worden opgedaan zal voor 2013 worden bezien of extra intensivering van onaangekondigde bezoeken noodzakelijk is.
453
In hoeverre worden meldingen door de Inspectie sneller afgehandeld? Welke streefwaarde wordt gehanteerd?
De snelheid waarmee een melding door de Inspectie wordt afgehandeld is af te meten aan de gemiddelde doorlooptijd. De doorlooptijd is gedefinieerd als het aantal dagen tussen de datum van binnenkomst en de datum van afsluiting van de melding. De gemiddelde doorlooptijd in kalenderdagen neemt af zoals in de onderstaande figuur te zien is.
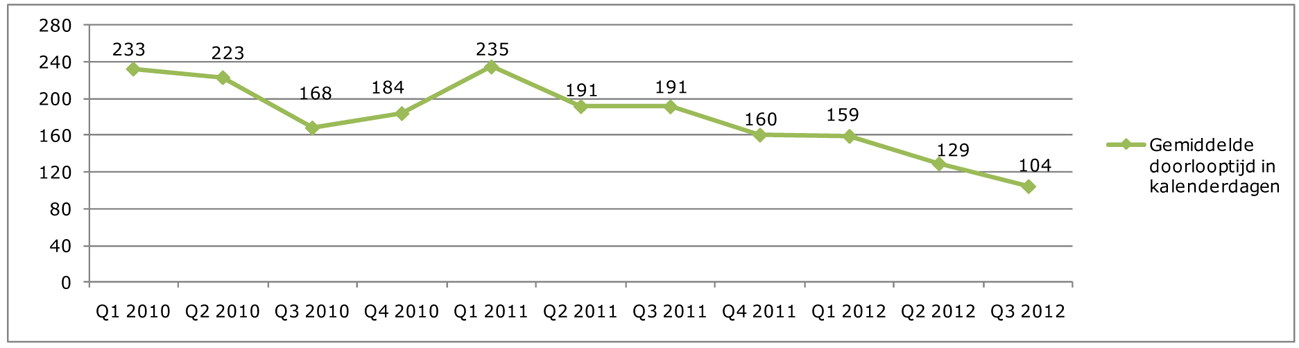
Figuur 1: gemiddelde doorlooptijd in kalenderdagen van meldingen afgesloten in Q1 2010 tot en met Q3 2012.
Het streven is dat meldingen nooit langer open staan dan 1 jaar, tenzij daar een goede reden voor is. Deze streefnorm heb ik met de Tweede Kamer gecommuniceerd in mijn brief van 2 april 2012 (Kamerstuk 33 149, nr. 9).
454
Hoeveel meldingen ontvangt de IGZ jaarlijks met betrekking tot de ouderenzorg, gehandicaptenzorg, geestelijke gezondheidszorg en ziekenhuiszorg?
De aantallen meldingen die de IGZ jaarlijks ontvangt met betrekking tot de ouderenzorg, gehandicaptenzorg, geestelijke gezondheidszorg en ziekenhuiszorg zijn weergegeven in de onderstaande tabel.
|
Ontvangen in kalenderjaar |
||||
|---|---|---|---|---|
|
2009 |
2010 |
2011 |
2012* |
|
|
Ouderenzorg |
640 |
1 400 |
2 420 |
2 090 |
|
Gehandicaptenzorg |
690 |
720 |
680 |
570 |
|
Geestelijke gezondheidszorg |
1 170 |
1 170 |
930 |
680 |
|
Ziekenhuiszorg |
1 080 |
900 |
1 010 |
970 |
|
Totaal IGZ** |
5 970 |
7 160 |
8 750 |
7 570 |
*Aantallen bijgewerkt tot en met 1 oktober 2012 en afgerond op tientallen.
** Alle bij de IGZ binnengekomen meldingen waaronder ook de meldingen vallend onder de vier specifiek genoemde sectoren.
455
Hebben de meldingen die de IGZ binnen krijgt betrekking tot veel dezelfde problemen, zo ja welke problemen zijn dit?
Vanaf 1 januari tot en met peildatum 1 oktober 2012 ontving de IGZ in totaal 7 570 meldingen.
Er is een aantal problemen in de zorg waarover de IGZ verhoudingsgewijs meer meldingen ontvangt. Dat zijn:
1. Suïcides, met name meldingen vanuit de geestelijke gezondheidszorg;
2. Valincidenten, met name meldingen vanuit de ouderenzorg, De reden is dat vanaf 2010 de IGZ de sector sterk heeft gestimuleerd naast valcalamiteiten ook de valincidenten te melden;
3. Seksueel grensoverschrijdend gedrag (SGOG), met name meldingen vanuit de gehandicaptenzorg;
4. Field Safety Corrective Actions (FSCA’s), dit zijn meldingen vanuit de medische technologie. FSCA’s gaan over incidenten met medische hulpmiddelen die reeds op de markt zijn. De producent onderneemt passende actie hierop (bijvoorbeeld door een terugroepactie, een software-update of aanpassen van de gebruikshandleiding) en meldt een dergelijke actie bij de IGZ. De IGZ ziet toe of de acties voldoende passend zijn in relatie tot de patiëntveiligheid.
456
Hoeveel zaken heeft de IGZ in 2011 en 2012 bij het college van medisch toezicht aangebracht? Hoe verhoudt zich dit het onderzoek waaruit blijkt dat een groot aantal artsen te kampen met verslavingen heeft?
De IGZ heeft in 2011 en 2012 geen zaak bij het College Medisch Toezicht (CMT) aangebracht. De problematiek met betrekking tot verslaafde beroepsbeoefenaren die op basis van artikel 3 BIG-geregistreerd zijn, moet worden beschouwd in het geheel van disfunctionerende beroepsbeoefenaren. De aanpak van disfunctionerende beroepsbeoefenaren is een prioriteit van de IGZ, die in de Staat van de Gezondheidszorg (SGZ) 2013 centraal staat. Wanneer een arts niet meewerkt aan een plan van aanpak of dat dit niet leidt tot de gewenste verbetering van het functioneren van de arts of de aangetroffen situatie dusdanig ernstig is, zal de IGZ gebruikmaken van haar handhavingsinstrumenten. Het CMT is daarbij een ultimum remedium om een beperking van beroepsbeoefening af te dwingen of doorhaling van de inschrijving in het BIG-register.
Indien de IGZ een zaak aanbrengt bij het CMT moet de IGZ aannemelijk maken dat er sprake is van ongeschiktheid voor de toekomstige beroepsuitoefening. Bij verslavingsziekten is dit soms minder duidelijk. Uit de onderzoeken van Sorgdrager en Van der Steenhoven moet blijken of de IGZ voldoende gebruik maakt van het tot haar beschikking staande instrumentarium om in te grijpen bij tekortschietende zorg.
457
Wat wordt bedoeld met de aanvullende subsidietaakstelling van 26 miljoen euro?
In het Begrotingsakkoord 2013 is aangekondigd dat er diverse taakstellingen op de rijksbegroting worden doorgevoerd. De totale ombuigingsopgave van deze taakstellingen bedraagt € 875 mln.. Het VWS-aandeel hierin is € 41 mln..
Deze taakstelling wordt ingevuld langs drie lijnen waarbij € 26 mln. wordt gekort op projectsubsidies. De taakstelling is een aanvulling op de eerdere subsidietaakstelling als gevolg van het Regeer- en Gedoogakkoord van het Kabinet-Rutte-Verhagen.
458
Hoeveel externe inhuur heeft de ACBG en hoe verhoudt zich dit tot het totale personeelsbestand?
Het aCBG heeft voor 2012 en latere jaren een raming van de externe inhuur van ca. € 2,3 mln., wat gelet op de personele kosten (ca € 21 mln.) neerkomt op een inhuurpercentage van 10% (pagina 121 Ontwerpbegroting).
459
Uit de tabel blijkt dat de omzet van het moederdepartement van het CIBG ten opzichte van 2012 in 2013 met meer dan 12 miljoen euro daalt. Wat is daar de reden voor?
Het voornemen is bij de producten van het CIBG meer het profijtbeginsel toe te passen dan tot nu toe het geval was. Dit betekent dat de kosten van een aantal producten komen te liggen bij de bedrijven en instellingen die van deze producten profiteren. Daardoor treedt een verschuiving op van de bijdrage van het moederdepartement naar de bijdragen door derden. De verschuiving in de tabel heeft betrekking op het voornemen om een kostendekkend tarief te hanteren voor aanvragers van UZI-passen en voor de registratie in het BIG-register.
460
In de Miljoenennota (blz. 3) staat dat de centrale overheid 76,6 miljard euro aan zorg uitgeeft. Hoe is dit bedrag opgebouwd, en hoe verhoudt zich dit tot het bruto en netto BKZ en de begrotingsstaat van het departement? Zijn de Wmo-uitgaven via het gemeentefonds wel of niet opgenomen in deze 76,6 miljard euro?
Het bedrag dat de centrale overheid aan zorg uitgeeft, zoals vermeld in de Miljoenennota, is in onderstaande tabel toegelicht.
|
Uitgaven zorg (bedragen x € 1 miljard) |
||
|---|---|---|
|
Omschrijving |
2013 |
|
|
Hoofdstuk 41 |
Zorgvezekeringswet |
41,0 |
|
Hoofdstuk 41 |
AWBZ |
27,3 |
|
Gemeentefonds (Hoofdstuk 50) |
Wmo |
1,5 |
|
Hoofdstuk 16 |
Wtcg, zorg Caribisch Nederland en opleidingen (deels) |
0,6 |
|
|
Bruto BKZ* |
70,5 |
|
Hoofdstuk 41 |
Eigen bijdragen |
-4,7 |
|
|
Netto BKZ |
65,8 |
|
Hoofdstuk 16 |
Begroting VWS (inclusief zorgtoeslag) |
8,7 |
|
Zorgverzekeraars |
Zorgbemiddelingskosten |
2,1 |
|
Totaal* |
76,6 |
|
|
* als gevolg van afronding kan de som der delen afwijken van het totaal |
||
Het bruto-BKZ zijn de uitgaven in het kader van de Zorgverzekeringswet, AWBZ, Wmo, Wtcg, zorg Caribisch Nederland en een deel van de uitgaven aan opleidingen. Het netto-BKZ is het bruto-BKZ minus de eigen bijdragen. De uitgaven op de begrotingsstaat van VWS zijn meegenomen in de genoemde € 76,6 mld. (uitgezonderd de Bijdrage in de Kosten van Kortingen (BIKK) en de rijksbijdrage voor de financiering van de premie voor jongeren onder de 18 jaar). De Wmo uitgaven via het Gemeentefonds zijn opgenomen in de € 76,6 mld.
461
Wat is de verklaring voor de grote toename van de zorguitgaven in de periode 2000–2004? Waarin onderscheidde deze periode zich van de overige periodes?
Het blijkt ondanks de vele analyses over de groei van de zorguitgaven lastig om specifieke oorzaken van de groei van de zorguitgaven aan te wijzen en te kwantificeren. Wel kunnen de twee perioden met elkaar worden vergeleken.
De Taskforce beheersing zorguitgaven laat zien dat waar het voor de periode 2000–2004 aannemelijk is dat een groot deel van de groei een «inhaalgroei» is geweest na decennia van strikte budgettering, is dit voor de periode vanaf 2006 minder het geval. De Taskforce beheersing zorguitgaven laat zien dat de zorg zich meer en meer lijkt te richten op de «lichtere» patiëntengroepen. Dit geldt zowel voor de curatieve als voor de langdurige zorg. Zo lijkt de groei voor de chronisch zieken lager dan voor niet-chronisch zieken, de zorg voor ouderen lager dan voor jongeren en de groei voor relatief dure patiënten lager dan voor goedkopere patiënten. In de AWBZ zien we een veel lagere groei in de intramurale ouderenzorg dan in de extramurale ouderenzorg en bij de pgb’s. En in de lichtere gehandicaptenzorg zien we een veel lagere groei bij de groep mensen met een ernstige verstandelijke handicap (IQ < 50) dan bij de groep zwakbegaafden (IQ 70–85) en licht verstandelijk gehandicapten (IQ 50–70).
462
Wat is de verklaring voor de grote toename van de zorguitgaven vanaf 2006? Wat is het onderscheid met de situatie voor 2006?
Zie het antwoord op vraag 461.
463
Tot welke wijzigingen leiden de voorstellen in het Herfstakkoord voor de inkomensafhankelijke eigen bijdrage (IAB) voor het ZVF (2013 en verder) dan wel de premie?
De voorstellen in het Herfstakkoord betreffen het terugdraaien van de eigen bijdrage verblijfskosten medisch specialistische zorg en de eigen bijdrage tweedelijns ggz, evenals het terugdraaien van de compensatieregeling voor de eigen bijdrage ggz voor lage inkomens.
Het Herfstakkoord leidt niet meer tot aanpassing van de inkomensafhankelijke bijdrage of de nominale premie in 2013. Verzekeraars worden geconfronteerd met een hogere schade in 2013 dan in de Begroting rekening mee is gehouden. Het voornemen is om dit via het per 2012 geïntroduceerde flankerend beleid bij de afschaffing van de macronacalculatie te compenseren uit het Zorgverzekeringsfonds. Het negatieve saldo van het Zorgverzekeringsfonds zal in 2014 worden aangevuld door hogere inkomsten via de inkomensafhankelijke bijdrage en lagere uitgaven aan vereveningsbijdragen.
464
Kan worden aangegeven of de SER «zorgsparen» ook meeneemt in haar advies wat begin 2013 wordt verwacht over de betaalbaarheid van zorg voor toekomstige generaties?
De SER schrijft hierover aan het slot van zijn ontwerpadvies «Naar een kwalitatief goede, toegankelijke en betaalbare zorg: een tussentijds advies op hoofdlijnen» (d.d. 19 oktober 2012) dat de raad wil komen tot een zorgvuldige verkenning en afweging ten aanzien van vormen van zorgsparen en mogelijkheden voor burgers om pensioeninkomen en vermogen in te zetten voor zorgarrangementen en dat de raad daarover in zijn vervolgadvies (voorjaar 2013) een keuze zal maken.
465
Welk percentage van de groei van de collectieve zorguitgaven komt puur op het conto van de vergrijzing, de toename van het aantal chronisch zieken, en technologische ontwikkelingen?
De vergrijzing veroorzaakt nog geen kwart van de totale groei van de zorguitgaven. In de curatieve zorg is de demografische component (circa 1% van de totale jaarlijkse groei) wat lager dan in de langdurige zorg (ca 1,5% van de totale jaarlijkse groei).
Schattingen van de groei veroorzaakt door de toename van het aantal chronisch zieken (de epidemiologie) zijn met wat meer onzekerheid omgeven. De totale groei veroorzaakt door demografie én epidemiologie samen ligt ongeveer rond de 2,5% tot 2,75% van de totale jaarlijkse groei.
De rest van de groei die niet verklaard wordt door demografie en epidemiologie kan niet kwantitatief worden uitgesplitst. Hoeveel van deze groei precies veroorzaakt wordt door de technologische groei is daarom niet duidelijk.
466
Welk percentage van de jaarlijkse stijging van de AWBZ-uitgaven is toe te schrijven aan de technologische ontwikkeling, hoeveel aan de demografische ontwikkeling en hoeveel aan (nader te specificeren) andere oorzaken? Kan dit per jaar voor de afgelopen 20 jaar worden aangegeven?
Zie het antwoord op vraag 365.
467
De groeiruimte stijgt met 325 miljoen euro op basis van de demografische ontwikkelingen. Welke ontwikkelingen zijn dit allemaal? Kunnen deze ontwikkelingen stuk voor stuk feitelijk onderbouwd worden?
De contracteerruimte voor de AWBZ wordt in 2013 beperkt tot het niveau van de verwachte demografische ontwikkeling. Die ontwikkeling valt uiteen in bevolkingsgroei en vergrijzing.
De totale bevolking groeit – op grond van de bevolkingsprognose van het Centraal Bureau voor de Statistiek (CBS) – in 2013 met circa 0,5% ten opzichte van 2012. Het aandeel 75-plussers in de bevolking is een goede voorspeller voor de stijging van de uitgaven aan langdurige zorg als gevolg van de vergrijzing. Dit aandeel stijgt van 7,1% in 2012 naar 7,2% in 2013. Daarnaast wordt rekening gehouden met een veronderstelde trendmatige stijging van de gezonde levensverwachting, wat een drukkend effect heeft op de kostenstijging in de langdurige zorg als gevolg van vergrijzing. De aanwezigheid van deze trendmatige ontwikkeling blijkt bijvoorbeeld uit gegevens van het CBS over de gezonde levensverwachting.
Per saldo leiden deze demografische ontwikkelingen samen tot een verwachte volumegroei in de langdurige zorg met circa 1,6% in 2013, wat overeenkomt met circa € 0,4 mld.
468
Hoe zal de demografie zich na 2017 naar verwachting ontwikkelen? Welke gevolgen zal dit hebben voor de verlaging van de groeiruimte?
In de raming van de groeiruimte wordt onder meer rekening gehouden met de demografische ontwikkeling volgens de bevolkingsprognose van het Centraal Bureau voor de Statistiek (CBS). In de bevolkingsprognose 2010–2060 wordt uitgegaan van een gestaag afnemende bevolkingsgroei tot 2040. In de jaren daarna wordt een – beperkte – bevolkingskrimp voorzien. Het aandeel 75-plussers in de bevolking, dat een goede indicator is voor de uitgaven aan langdurige zorg als gevolg van vergrijzing, stijgt van circa 7% nu naar 14% in 2 040 en stijgt ook in de jaren daarna nog door. Over de toekomstige ontwikkeling van de gezonde levensverwachting – die ook van invloed is op de groeiruimte – zijn geen CBS-prognoses beschikbaar.
Hoe de groeiruimte zich na 2017 zal ontwikkelen valt op grond van deze prognoses niet te zeggen. De omvang van de groeiruimte is immers ook afhankelijk van het toekomstige beleid.
469
De eigen bijdragen zijn in Nederland internationaal gezien relatief laag. In de begroting wordt toegelicht hoe hoog de eigen bijdragen in Nederland zijn als percentage van de BKZ uitgaven. Kan de minister dit actualiseren n.a.v. het schrappen van de eigen betalingen voor ggz en ligdagen, en dit geactualiseerde cijfer vergelijken met gelijksoortige cijfers uit de OESO-landen?
Het schrappen van de eigen betalingen voor ggz en ligdagen verlaagt het percentage eigen betalingen met 0,2% in 2013 (van 6,6% naar 6,4%). In 2017 komt het percentage eigen betalingen uit op 5,5%.
Een goede internationale vergelijking van de eigen bijdragen is niet voorhanden (zie ook het antwoord op vraag 191). Het hierboven genoemde percentage kan daarom niet vergeleken worden met gelijksoortige cijfers uit de OESO-landen. Het maken van een internationale vergelijking is lastig door onder andere verschillende definities, verschillen in de omvang van het pakket, verschillen in bekostiging en verschillende registratiesystemen.
470
Hoeveel volwaardige ziekenhuizen kende ons land in 2011 en hoeveel zijn het er thans? Kunt u een integraal overzicht verschaffen?
Het antwoord komt van de zorgatlas van het RIVM en luidt: In 2011 waren er 131 ziekenhuislocaties en 88 buitenpoliklinieken. Deze zijn georganiseerd in 91 organisaties waarvan 8 academische ziekenhuisinstellingen.
In 2012 zijn er 132 ziekenhuislocaties en 97 buitenpoliklinieken. Deze zijn georganiseerd in 92 organisaties waarvan 8 academische ziekenhuisinstellingen.
Categorale ziekenhuizen en zelfstandige behandelcentra zijn buiten beschouwing gelaten.
471
Hoeveel DBC’s lopen er nog in de curatieve zorg, uitgesplitst naar medisch-specialistische zorg en ggz?
Op dit moment is het niet mogelijk om te zien hoeveel DBC’s of DOT-zorgproducten er zijn geopend. Alleen gesloten en gedeclareerde DBC’s en DOT-zorgproducten zijn bekend. Vanaf volgend jaar is hier wel meer zicht op. Tussen VWS, zorgverzekeraars en ziekenhuizen is de afspraak gemaakt dat ziekenhuizen inzicht geven in het onderhandenwerk. Dat houdt in dat ziekenhuizen periodiek met behulp van de grouper de waarde bepalen van de nog niet gefactureerde omzet. Zorgverzekeraars gebruiken het onderhandenwerk om hun jaarprognoses aan te scherpen, waardoor een beter beeld ontstaat van de actuele jaaruitgaven (dit blijft een prognose). Op dit moment worden hiervoor de technische randvoorwaarden gecreëerd. Voor VWS zal dit betekenen dat informatie sneller beschikbaar is.
472
Hoeveel DOT’s zijn er geopend in 2012, uitgesplitst per specialisme?
Zie het antwoord op vraag 471.
473
Welk softwaresysteem wordt thans gebruikt bij het openen van DOT’s, wat zijn hiervan de invoeringskosten en hoeveel kost dit per jaar?
Zorgaanbieders zijn vrij in de inrichting van hun bedrijfsvoering. Het is aan hen om te bezien op welke manier zij die bedrijfsvoering digitaal ondersteunen. Navraag leert dat er in de sector verschillende aanbieders zijn van softwaresystemen voor het registreren en verwerken van de geleverde zorg. De kosten hiervoor zijn afhankelijk van de wijze waarop een zorgaanbieder de eigen bedrijfsvoering wil inrichten. Ik bekijk wel met het veld op welke wijze deze zogenaamde nalevingskosten geminimaliseerd kunnen worden, door steeds weer de aansluiting met deze interne bedrijfsvoeringsprocessen te blijven zoeken en aan te geven dat standaardisatie tot kostenbesparing zal leiden.
Ten slotte stel ik vast dat elk bekostigingssysteem hardware en software nodig heeft om ten minste te registreren welke zorg geleverd wordt. Aanbieders zijn vrij in de keuzes die zij daarbij maken, gegeven de basale randvoorwaarde dat de gekozen systemen in staat zijn met elkaar – en de centrale ziekenhuisadministratie – te communiceren.
474
Hoeveel ziekenhuizen in Nederland zijn bezig met het concentreren of afstoten van afdelingen en/of specialismen? Welke ziekenhuizen zijn dit en welke afdelingen of specialismen betreft het?
Recent onderzoek van KPMG laat zien dat er veel oriënterende gesprekken gaande zijn over gezamenlijke regionale zorginfrastructuren. Het thema spreiding en concentratie van acute en complexe zorg is hierbij leidend. De belangrijkste drijvende krachten hierbij zijn de (stijgende) volumenormen en de wens te komen tot een grotere doelmatigheid. In vrijwel alle gevallen waar een gezamenlijke infrastructuur wordt opgezet leidt dit tot concentratie van zorg. 20% van concentraties betreft oncologische zorg, 19% betreft andere vormen van complexe zorg, 12% betreft geboortezorg, 10% betreft de SEH en 10% betreft de IC’s.
Uiteindelijk is de Raad van Bestuur verantwoordelijk voor de keuzes die hierbij gemaakt worden en is de IGZ verantwoordelijk voor de handhaving wat betreft de minimum kwaliteitseisen waaraan voldaan moet worden. Mochten twee partijen besluiten om te willen fuseren, en op deze manier de zorg willen concentreren, dan is in de wet geregeld dat de NMa de fusie toetst en eventueel goedkeurt.
475
Waarom worden er drie keer zoveel patiënten in de tweedelijns ggz behandeld als in de eerste lijn?
In de eerstelijnspsychologische zorg worden inderdaad beduidend minder patiënten behandeld dan in de gespecialiseerde tweedelijnszorg. Dit heeft te maken met het feit dat de eerstelijnspsychologische zorg lange tijd niet was opgenomen in het basispakket van de Zorgverzekeringswet, waardoor er een financiële prikkel bestond om mensen door te verwijzen naar de tweedelijns ggz, die wel in het basispakket was opgenomen. Per 2008 is een relatief begrensd bedrag beschikbaar gesteld voor de opname van 8 zittingen eerstelijnspsychologische zorg in het basispakket. Initiatieven uit het veld laten zien dat er momenteel zorg wordt aangeboden die tussen de huidige eerstelijns- en tweedelijnszorg in ligt, de zogenaamde Basis ggz. Om deze initiatieven te ondersteunen is in het bestuurlijk akkoord afgesproken om zorgzwaartetarieven te ontwikkelen voor de Basis ggz. Door het ontwikkelen en versterken van de generalistische Basis ggz kan een aanzienlijk deel (minimaal 20%) van de patiënten die nu in de tweedelijn wordt geholpen naar de generalistische Basis ggz verschuiven. Dat kan voor de patiënten beter zijn en zal in het algemeen ook doeltreffender en goedkoper zijn. Met deze ontwikkeling wordt het mogelijk gemaakt dat de gespecialiseerde ggz zich meer kan richten op patiënten met ernstige psychische problemen.
476
Hoe wordt substitutie door de huisartsen gerealiseerd?
Substitutie is verschuiving van zorg van de tweede lijn naar de eerste lijn. Dit kan gebeuren doordat de huisarts zelf actief meer gespecialiseerde zorg gaat aanbieden of doordat de huisarts daartoe door de verzekeraar wordt aangespoord.
In de praktijk blijkt dat de specifieke lokale omstandigheden van invloed zijn op de manier waarop, en de gebieden waarbinnen substitutie door huisartsen tot stand komt. Hierin zijn vier onderdelen te herkennen:
– Acute zorg; door de integratie van de huisartsenpost en de SEH vindt triage plaats aan de poort en komt de patiënt bij het juiste loket terecht. Momenteel zijn van de 79 HAP’s er 24 volledig geïntegreerd met een SEH.
– Diagnostiek; hierbij wordt door de huisarts eenvoudige diagnostiek zelf uitgevoerd, te denken valt aan bloed- en urineonderzoek en beeldvormende diagnostiek.
– Enkelvoudige zorg; hierbij voert de huisarts enkelvoudige zorg uit die anders in het ziekenhuis gedaan zou worden; voorbeelden hiervan zijn eenvoudige chirurgische ingrepen zoals het verwijderen van een moedervlek, het overnemen van anticonceptie die in de tweede lijn plaats vindt en het uitvoeren van hypertensie behandelingen.
– Chronische zorg; waarbij de huisarts taken overneemt van het ziekenhuis. Voorbeelden hiervan zijn de zogenaamde keten DBC’s voor diabetes, vasculair risicomanagement en COPD.
Binnen de huidige bekostiging zijn er reeds verschillende mogelijkheden beschikbaar om substitutie te realiseren. Zorgverzekeraars kunnen op substitutie sturen door selectief in te kopen en prijs, volume en kwaliteitsafspraken te maken met de huisartsen en ziekenhuizen.
477
Op welke manier zal de 55 miljoen euro uit het Begrotingsakkoord om een deel van de eigen bijdrage in de ggz terug te draaien worden verdeeld?
In het gesloten deelakkoord over 2013 is overeengekomen dat de eigen bijdrage in de tweedelijns ggz in zijn geheel wordt afgeschaft. De uit het begrotingsakkoord 2013 voortvloeiende maatregel om de eigen bijdrage met € 55 mln. te verzachten voor mensen met een laag inkomen is hierdoor niet langer aan de orde.
478
Hoe is de verdeelsleutel van de 55 miljoen euro voor de gedeeltelijke compensatie van de eigen bijdrage in de ggz tot stand gekomen?
Ik verwijs naar het antwoord op vraag 477.
479
Wat is de aanleiding dat de bekostiging van het Opleidingsfonds niet langer via een subsidie vanuit VWS plaatsvindt, maar via een beschikbaarheidbijdrage op grond van de WMG uitgevoerd door de NZA? Kunt u toelichten wat een beschikbaarheidbijdrage is en hoe de financieringssystematiek op basis van deze bijdrage ingericht is?
Wat is het doel van deze verandering? Wat zijn de beoogde verbeteringen? Welke praktische gevolgen heeft dit?
In 2010 is een evaluatie van het Opleidingsfonds inzake vervolgopleidingen tot (medisch) specialist uitgevoerd. In het kabinetsstandpunt daarover, dat op 4 maart 2011 aan de Tweede Kamer der Staten-Generaal is aangeboden (Kamerstuk 29 282, nr. 111) heb ik geschreven dat ik de huidige aparte subsidiesystematiek van begrotingsfinanciering van de medische vervolgopleidingen wil vervangen door een bekostiging die meer aansluit bij de algemene financieringsinstrumenten van zorgaanbieders in de zorgsector. Betreffende opleidingen hangen immers nauw samen met de reguliere zorgverlening.
Zorgaanbieders zijn echter niet verplicht om op te leiden. Indien zij dat wel doen en de daarmee gemoeide kosten moeten terugverdienen via de reguliere tarieven, zijn hun tarieven hoger dan vergelijkbare aanbieders die niet opleiden. Hierdoor werkt toerekening van de opleidingskosten naar tarieven marktverstorend. Bij de bekostiging door middel van een beschikbaarheidbijdrage worden deze opleidingen rechtstreeks uit het Zorgverzekeringsfonds dan wel het Algemeen Fonds Bijzondere Ziektekosten bekostigd. Daarmee wordt die marktverstoring opgeheven terwijl deze opleidingen qua financiering gaan aansluiten op de gebruikelijke wijze van financiering van de reguliere zorg, namelijk via de zorgpremies.
Het instrument van de beschikbaarheidbijdrage is beschikbaar gekomen met het per 1 januari 2012 in werking zijn getreden van de Wet aanvulling instrumenten bekostiging WMG (Stb 2011, 596).
Om dit instrument te kunnen toepassen heb ik, na afronding van de reguliere voorhangprocedure, een aanwijzing aan de Nederlandse Zorgautoriteit (NZa) gestuurd.
Ook na de wijziging van begrotingsfinanciering naar premiefinanciering per 2013 blijft de minister van VWS verantwoordelijk voor de vaststelling van het aantal te bekostigen opleidingsplaatsen alsmede voor de hoogte van het vergoedingsbedrag per plaats. In lijn met de wijziging naar premiefinanciering wordt de uitvoeringskant van de bekostiging echter overgeheveld naar de NZa en gaat de bekostiging beter aansluiten bij wijzigingen in de opleidingsschema’s van degenen die in opleiding zijn.
Praktisch gevolg is dat een opleidende zorginstelling (een zorgaanbieder) de beschikbaarheidbijdrage aanvraagt bij de NZa in plaats van bij het ministerie van VWS en daarop van de NZa een beschikking ontvangt en niet meer van het ministerie van VWS. Met deze beschikking kan de beschikbaarheidbijdrage bij het College zorgverzekeringen ten laste van het Zorgverzekeringsfonds dan wel het Algemeen Fonds Bijzondere Ziektekosten in rekening worden gebracht en niet meer bij het ministerie van VWS ten laste van de rijksbegroting.
480
Hoeveel ziekenhuizen hebben thans een contract gesloten voor 2012 met een zorgverzekeraar en voor hoeveel en welke ziekenhuizen lopen de onderhandelingen nog?
Nagenoeg alle ziekenhuizen hebben voor 2012 afspraken gemaakt met de zorgverzekeraars. Enkele ziekenhuizen zijn er nog niet uitgekomen met de zorgverzekeraar. Dat betekent niet dat deze ziekenhuizen geen zorg meer kunnen leveren. Zoals ik ook heb aangegeven in mijn brief van 19 juni 2012 (Kamerstuk 29 248, nr. 229) zijn er afspraken gemaakt met de zorgverzekeraars over de liquiditeit van zorgaanbieders in het geval dat er nog geen contracten zijn afgesloten. Zorgverzekeraars hebben aangegeven dat zij bij ziekenhuizen waarmee nog onderhandeld wordt met het perspectief op het sluiten van een contract (en waardoor deze ziekenhuizen nog geen DBC’s over 2012 kunnen declareren), zullen voorkomen dat liquiditeitsproblemen ontstaan. Als er geen afspraken worden gemaakt brengt de zorgaanbieder passantentarieven in rekening bij de patiënt.
481
Wat zijn de totale kosten die ziekenhuizen maken voor de onderhandelingen met resp. zorgverzekeraars en met ziekenhuizen?
Ik heb geen inzicht in de totale kosten die ziekenhuizen en verzekeraars maken voor hun onderhandelingen. De onderhandelingen worden uitgevoerd door medewerkers van ziekenhuizen die zich vaak ook bezig houden met andere onderdelen van de bedrijfsvoering. Ik kan mij voorstellen dat een wijziging in het bekostigingssysteem tijdelijk extra inspanning vereist van ziekenhuizen. Door meerjarige afspraken te maken en ervaring op te doen met de contractering, neemt deze inspanning na verloop van tijd af. Daarnaast zijn de betrokken koepelorganisaties met elkaar in gesprek over het stroomlijnen van de onderhandelingen door bijvoorbeeld contracten te standaardiseren.
482
Op welke wijze voorkomt de regering dat overheveling van dure medicijnen naar de ziekenhuizen leidt tot versnippering van het overzicht over medicatiegebruik van de patiënt tussen ziekenhuis en apotheek?
Beroepsbeoefenaren, zoals apothekers en artsen, zijn verplicht, alvorens medicatie aan een patiënt mee te geven, na te gaan welke medicijnen een patiënt op dat moment tot zich neemt. Het is de verantwoordelijkheid van de beroepsbeoefenaren om over een geactualiseerd overzicht van medicatiegebruik van een patiënt te beschikken.
483
Welke maatregelen neemt u om ervoor te zorgen dat zorgverzekeraars naast het contracteren van de normale receptafhandeling ook de aanvullende zorgtaken zoals medicatiebegeleiding en farmaceutische begeleiding contracteren? Gaat u bevorderen dat de zorgverzekeraars deze taken als een prestatie gaan contracteren?
Het afsluiten van contracten is een aangelegenheid van zorgverzekeraars en apotheekhoudenden. De minister van Volksgezondheid, Welzijn en Sport kan dat proces niet doorkruisen. Bij het contracteren geldt als voorwaarde dat zorgverzekeraars een zorgplicht hebben om voldoende verantwoorde zorg te contracteren en zorgaanbieders verantwoorde zorg moeten aanbieden. Op het contracteerproces en de kwaliteit van de farmaceutische zorg wordt toezicht gehouden door specifiek daarvoor aangewezen toezichthouders, te weten de Nederlandse Zorgautoriteit (NZa) en de Inspectie voor de Gezondheidszorg (IGZ). Het toezicht strekt zich er ook toe of er voldoende verantwoorde zorg (dat wil zeggen zorg overeenkomstig de stand van de wetenschap en de praktijk) wordt gecontracteerd. De aanvullende zorgtaken zijn pas sinds 2012 apart te contracteren na de invoering van de nieuwe NZa-prestatiebeschrijvingen. Het is niet vreemd dat er enge tijd nodig is om te zien welke meerwaarde deze taken kwalitatief, maar ook ten aanzien van de kosteneffecten hebben. Ik verwacht dat het contracteren van deze taken op gang zal komen.
484
Waarom is de ramingsbijstelling eigen risico voor 2013 met 82 miljoen euro verlaagd, voor 2014 met 122 miljoen euro en voor 2015 en verder met 160 miljoen euro? Wat betekent deze bijstelling voor de raming van 800 miljoen euro opbrengsten van het hogere eigen risico van 350 euro?
De raming van het verplicht eigen risico wordt jaarlijks bijgesteld op basis van verschillende factoren. Zo hebben de verwachte ontwikkelingen in de uitgaven aan zorg invloed op de hoogte en de opbrengst van het verplicht eigen risico. Ook een verandering in de onderliggende verdeling van zorgkosten kan invloed hebben op de hoogte van het eigen risico. Tot slot wordt zoveel mogelijk aangesloten bij de raming van het Centraal Planbureau (CPB) aangezien het uiteindelijk het CPB is die de definitieve raming maakt voor het gemiddelde eigen risico dat wordt vergoed via de zorgtoeslag.
Deze bijstelling heeft geen effect voor de opbrengst van de verhoging van het verplicht eigen risico naar € 350. De berekening van de € 800 mln. hogere opbrengst als gevolg van de verhoging van het verplicht eigen risico is gemaakt nadat de raming van de opbrengst van het verplicht eigen risico was bijgesteld (voorjaar 2012). De hierboven genoemde factoren zijn daarom al meegenomen in de berekening van de opbrengst.
485
Kunt u uitsplitsen hoe de structurele korting, die voortkomt uit de gelijkschakeling van de vergoeding voor medisch specialistische vervolgopleidingen, in de jaren tot en met 2016 terechtkomt bij de academische en topklinische ziekenhuizen?
In de begroting 2013 is de volgende reeks bezuinigingen op het Opleidingsfonds opgenomen (bedragen in mln.):
|
2013 |
2014 |
2015 |
2016 |
structureel |
|---|---|---|---|---|
|
15 |
30 |
60 |
90 |
90 |
De reeks voor 2013 is ingevuld door een generieke korting van 2% op de opleidingsvergoeding voor de (medisch-)specialistische vervolgopleidingen. Het Begrotingsakkoord 2013 beoogde gelijktrekking van de opleidingskosten. Dit heeft aanzienlijke consequenties. De resterende reeks zal worden ingevuld in overleg met de Nederlandse Federatie van Universitair Medische Centra (NFU), de Nederlandse Vereniging van Ziekenhuizen (NVZ) en de vereniging Samenwerkende Topklinische opleidingsZiekenhuizen (STZ).
486
Wat zijn de gevolgen van de verschuiving van begrotingssubsidie naar beschikbaarheidsbijdrage in de financiering van zorgopleidingen? Wat verandert er in de verantwoording van de besteding van deze middelen?
De verschuiving van begrotingssubsidie naar beschikbaarheidsbijdrage betekent dat zorgopleidingen niet meer uit de rijksbegroting maar uit premiemiddelen gefinancierd gaan worden, dat wil zeggen ten laste van het Zorgverzekeringsfonds en het Algemeen Fonds Bijzondere Ziektekosten.
Voor de financiering van opleidende zorginstellingen heeft deze verschuiving in zoverre geen gevolgen dat de minister van VWS verantwoordelijk blijft voor de vaststelling van het aantal te bekostigen opleidingsplaatsen alsmede voor de hoogte van het vergoedingsbedrag per plaats. De Nederlandse Zorgautoriteit (NZa) stelt op basis daarvan de daadwerkelijke beschikbaarheidbijdrage vast.
De middelen blijven onderdeel van het budgettair kader zorg (BKZ) maar de verantwoording richting parlement loopt niet meer via het begrotingsgefinancierd deel van het BKZ maar via het premiegefinancierd deel van het BKZ.
Voor de opleidende instelling betekent de verschuiving van begrotingssubsidie naar beschikbaarheidbijdrage dat de instelling de verantwoording van de beschikbaarheidbijdrage voortaan indient bij de NZa in plaats van bij het ministerie van VWS.
487
Voor welke landen loopt het aanpassen van de verdragen inzake de werelddekking niet naar verwachting? Welke mogelijkheden heeft Nederland om deze verdragen eenzijdig op te zeggen?
Het aanpassen van de sociale zekerheidsverdragen is een gezamenlijk project van SZW (de minister van SZW is primair verantwoordelijk voor de sv-verdragen) en VWS. SZW moet dezelfde verdragen aanpassen als VWS in verband met het stopzetten van de export kinderbijslag.
De eerste landen waarmee besprekingen zijn gevoerd zijn Turkije en Marokko.
Tot op heden is het niet gelukt met deze landen afspraken te maken tot voortzetting van de besprekingen. Zoals door de minister van SZW aan uw Kamer toegezegd zal in het kader van de voortgangsrapportage van het project op dit onderwerp worden ingegaan.
Nederland heeft de mogelijkheid om deze verdragen, met inachtneming van een opzeggingstermijn en met inachtneming van het in de verdragen voorziene overgangsrecht, eenzijdig op te zeggen. Voor opzegging is de goedkeuring van het parlement noodzakelijk. Opzegging van een verdrag vereist per geval een brede en zorgvuldige afweging, in verband met andere belangen die mogelijk een rol spelen.
488
Waarom loopt het ingezette traject van het aanpassen van de verdragen inzake de werelddekking niet conform verwachting?
Bij het aanpassen van de verdragen is Nederland afhankelijk van de medewerking van de andere verdragsluitende partij. Bij de eerste besprekingen die met Turkije en Marokko zijn gevoerd, bleek dat de door Nederland voorgestelde verdragsaanpassingen voor de beperking van de werelddekking werd ervaren als een onaanvaardbare inbreuk op verworven verdragsrechten. Het is nu aan ons om te bezien hoe we hiermee verder willen. Of en hoe is aan een volgend kabinet.
489
Hoe is de korting van 34 miljoen euro op de integratie-uitkering van de Wmo opgebouwd?
De verlaging van de integratie-uitkering Wet maatschappelijke ondersteuning in het gemeentefonds met € 34 mln. vanaf 2013 (structureel) is het gevolg van de verhoging van de vermogensinkomensbijtelling bij de vaststelling van de eigen bijdragen, waardoor gemeenten een hogere eigen bijdrage van cliënten kunnen vragen. Op deze wijze blijft voor gemeenten een even groot budget beschikbaar voor de uitvoering van de Wmo. Gemeenten zijn zelf verantwoordelijk voor het innen van de eigen bijdragen.
In het Regeerakkoord was afgesproken om de vermogensinkomensbijtelling – die wordt gehanteerd bij het vaststellen van de eigen bijdrage van cliënten in de AWBZ en de Wmo – te verhogen naar 8% met ingang van 1 januari 2013. In het Begrotingsakkoord 2013 is deze bijtelling verder verhoogd naar 12%. Deze bijtelling betekent dat 12% van het belastbaar inkomen uit sparen en beleggen bij het bijdrageplichtige inkomen in de Wmo mag worden meegeteld.
Het CBS heeft onderzoek gedaan naar de financiële effecten van de vermogensinkomensbijtelling door gegevens uit het inkomenspanelonderzoek (inkomen en vermogen van steekproefpersonen) te koppelen aan gegevens van het CAK (zorggebruik en eigen bijdragen). Voor de Wmo heeft het CBS berekend dat dit effect € 32 mln. is in 2010 bij een verhoging naar 12%. Het CBS heeft hierbij geen rekening kunnen houden met eventuele gedragseffecten (minder zorgvraag) als gevolg van hogere eigen bijdragen. Rekening houdend met een volumegroei van 2% per jaar t/m 2013, wordt de extra verdiencapaciteit van gemeenten middels eigen bijdragen geraamd op € 34 mln. voor 2013. Hierbij is er van uitgegaan dat gemeenten de volledige extra verdiencapaciteit inzetten, maar daartoe zijn ze niet verplicht.
490
Tijdelijke uitleen van verpleegartikelen wordt overgeheveld van de AWBZ naar de Zvw. Kan een totaaloverzicht gegeven worden van alle hulpmiddelen in de Nederlandse zorg, waarbij wordt aangegeven in welk stelsel deze middelen vallen per 2013 (AWBZ, Zvw, Wmo), inclusief de geraamde middelen?
Medische hulpmiddelen worden zowel in de zorgdomeinen van cure als care als in de intra- en extramurale omgeving gebruikt. Vandaar dat er in de AWBZ, Zvw en Wmo medische hulpmiddelen worden verstrekt.
Bij de AWBZ, welke door zorgkantoren wordt uitgevoerd, gaat het om het kortdurig gebruik van verpleegartikelen bij een somatische aandoening (bijvoorbeeld krukken). In 2011 zijn er voor de extramurale uitleen van hulpmiddelen circa 1 500 000 uitleningen afgesproken.
In de Wmo gaat het om het verlenen van voorzieningen aan mensen met een functiebeperking ten behoeve van het behouden en het bevorderen van hun zelfstandig functioneren of hun deelname aan het maatschappelijke verkeer door het verstrekken van rolstoelen, vervoer- en woonvoorzieningen. Over de aantallen verstrekte Wmo-hulpmiddelen en gebruikers zijn geen landelijke gegevens beschikbaar. De meest actuele informatie is te vinden in het rapport: Benchmark Wmo 2010; resultaten over het jaar 2009 van SGBO Benchmarking (170 gemeenten). In de gemeenten die aan de benchmark hebben deelgenomen, heeft ongeveer 5% van de inwoners een Wmo-hulpmiddel.
In de Zvw welke door de zorgverzekeraars wordt uitgevoerd, gaat het om aangewezen hulpmiddelzorg zoals omschreven in de Regeling zorgverzekering (bijvoorbeeld het gehoorapparaat) voor verzekerden die daar redelijkerwijs op aangewezen zijn.
Voor de Zvw is het aantal gebruikers bekend van hulpmiddelen die ten laste van de Zvw worden vergoed. In 2009 deden 2,3 miljoen mensen een beroep op deze hulpmiddelenzorg. Voor uitgebreide informatie verwijs ik u graag naar het Genees- en hulpmiddelen Informatie Project (GIP) van het College voor zorgverzekeringen (CVZ). http://www.gipdatabank.nl/. In deze GIP databank zijn bijvoorbeeld het aantal gebruikers van incontinentiematerialen, de totale kosten, het aantal declaraties en de gemiddelde kosten per gebruiker terug te vinden.
Het totaal aantal verstrekte hulpmiddelen is niet exact te achterhalen omdat het ook om verbruikshulpmiddelen gaat. Bij verbruikshulpmiddelen, zoals bijvoorbeeld incontinentiemateriaal, is bekend wat de gemiddelde kosten per gebruiker zijn. Het aantal of hoeveelheid verstrekte incontinentiemateriaal is niet bekend. Voor het aantal verstrekte gebruikshulpmiddelen (bijvoorbeeld hoortoestellen) geeft de GIP databank wel een indicatie.
Het totaal aantal intramurale hulpmiddelen (bijvoorbeeld knieprothesen etc.) die in zorginstellingen worden verstrekt is mij niet bekend. De vraag hoeveel hulpmiddelen er tweedehands worden verstrekt kan ik eveneens niet beantwoorden. Ik weet wel dat gebruikshulpmiddelen op grond van de AWBZ, Wmo of Zvw doorgaans in eigendom of in bruikleen worden verstrekt. Dit laatste zal met name het geval zijn wanneer herverstrekking van een hulpmiddel economisch rendabel is. Zo zal een rolstoel (Wmo) of infuuspomp (Zvw) eerder herverstrekt kunnen worden dan bijvoorbeeld een rollator waarvan de herverstrekkingskosten, zoals de kosten voor transport, opslag en onderhoud, hoger zijn dan de boekwaarde.
491
Hoeveel mensen hebben het afgelopen jaar een beroep gedaan op de vergoedingsregeling persoonlijke zorg (VPZ)? Hoe verhoudt de instroom in de VPZ zich ten opzichte van de verwachte instroom? Welke verklaring is er voor dit verschil?
Volgens opgave van het College voor zorgverzekeringen maken eind augustus 383 mensen gebruik van de vergoedingsregeling. Daarmee is het beroep op deze regeling lager dan verwacht. Rekening was gehouden met een maandelijkse instroom van 300 cliënten. De belangrijkste verklaringen voor deze lagere instroom zijn:
– in de eerste maanden gold een overgangsregime, waardoor personen die voor 31 december 2011 een AWBZ-indicatie hebben aangevraagd in 2012 nog voor een pgb kunnen kiezen;
– een nieuwe regeling heeft altijd een bepaalde aanlooptijd nodig;
– uit het pgb-expertisecentrum komt als signaal naar voren dat het veld zich steeds nadrukkelijker richt op volgend jaar, waarbij de vergoedingsregeling wordt geïntegreerd in de pgb-regeling. Hierdoor krijgt de vergoedingsregeling minder aandacht.
492
Hoeveel mensen hebben geen VPZ gekregen omdat zij minder dan 10 uur verpleging en/of verzorging nodig hadden? Welk deel van deze mensen zullen naar verwachting in 2013 alsnog een budget aanvragen, als op 1 januari 2013 deze 10-uurs grens verdwijnt?
Volgens de monitor pgb-maatregelen 2012 hebben zorgkantoren eind september jl. bij 72 cliënten de aanvraag voor de vergoedingsregeling afgewezen, vooral vanwege het feit dat niet werd voldaan aan de 10-uursgrens. Onbekend is hoeveel van deze cliënten alleen een indicatie hebben voor verpleging en/of verzorging en alsnog in 2013 een pgb zullen gaan aanvragen.
493
Waarom wordt de 10-uursgrens wel in stand gehouden voor begeleiding, maar niet voor verpleging en verzorging?
De financiële (on)houdbaarheid van de pgb-regeling was aanleiding om maatregelen te nemen. Met het Begrotingsakkoord is € 150 mln. extra beschikbaar gekomen. Daarmee is de financiële problematiek in 2015 teruggebracht van € 700 mln. naar € 550 mln. Zoals in het AO pgb van 4 juli jl. aangegeven, is het gelet op deze resterende problematiek niet mogelijk om de 10-uursgrens voor iedereen te laten vervallen.
494
Welke aanzuigende werking zal het deels schrappen van de 10-uursgrens hebben? Welke gevolgen zal dit hebben voor het beschikbare budget?
Het verlagen van de 10-uursgrens zal ertoe leiden dat meer mensen in de pgb-regeling zullen instromen en de veronderstelde 33% vraaguitval zich bij de groep cliënten waarmee de urengrens wordt verlaagd niet zal voordoen. Dit geldt voor zowel nieuwe cliënten als bestaande cliënten voor wie de keuzemogelijkheid voor het pgb beschikbaar blijft. Het gevolg is dat het beschikbare budget voor pgb dient toe te nemen.
495
Wat levert de besparing van het extramuraliseren van zorgzwaartepakketten in de AWBZ op wanneer ZZP 3 niet meer geëxtramuraliseerd wordt in 2013, zoals de staatssecretaris voornemens is?
Zie het antwoord op vraag 541.
496
Wat zullen de gevolgen van extramuralisering van ZZP VV3 zijn voor het aantal huisartsenbezoeken?
Zowel thuis als in een verzorgingshuis bezoekt men de eigen huisarts. Beiden worden vergoed vanuit de Zvw. Ik zie op voorhand geen gevolgen voor het aantal huisartsenbezoeken als gevolg van het extramuraliseren van ZZP VV3.
497
Wat zullen de gevolgen van de extramuralisering van ZZP 3 zijn voor het aantal ZZP 4-indicaties en crisisopnames?
Mensen die voorheen in aanmerking kwamen voor een ZZP 3 komen niet zomaar in aanmerking voor een ZZP 4, tenzij hun zorgbehoefte toeneemt. In 2013 wordt ZZP3 niet geëxtramuraliseerd.
498
Hoe wordt de beschikbaarheidsbijdrage opleidingen AWBZ over de verschillende sectoren in de AWBZ verdeeld? Welke sectoren ontvangen hieruit een bijdrage en hoe hoog zijn deze bijdrages?
De beschikbaarheidbijdrage opleidingen AWBZ wordt verstrekt voor het opleiden van artsen gespecialiseerd in verstandelijk gehandicapten, specialisten ouderengeneeskunde en enkele psychologische specialisaties in de gehandicaptenzorg en de verpleeghuiszorg. De verdeling geschiedt naar rato van het aantal opleidingsplaatsen en de daarvoor geldende normatieve vergoedingen, welke jaarlijks door het ministerie van VWS worden vastgesteld.
Van de totale beschikbaarheidbijdrage opleidingen AWBZ van 25,7 mln. komt in 2013 4 mln. terecht bij de sector gehandicaptenzorg en 21,7 mln. bij de sector verpleeghuiszorg.
499
De verlaging van de groeiruimte blijft gelijk tot 2017. Betekent dit dat de demografische ontwikkelingen niet veranderen tussen nu en 2017? Kan feitelijk onderbouwd worden waarom de demografische ontwikkelingen de komende jaren geen invloed hebben op de groeiruimte?
In 2013 wordt de groeiruimte beperkt tot de demografische ontwikkeling. De demografische groei is voor de komende jaren goed voorspelbaar. Als gevolg hiervan wordt de groeiruimte 2013 met € 150 mln. verlaagd (en heeft dus geen betrekking op de groeiruimte in 2014 e.v.). De resterende groeiruimte 2013 bedraagt € 325 mln.
Deze verlaging werkt structureel door. De begroting 2013 bestrijkt de periode 2013–2016. Ook na 2016 werkt de verlaging door.
Dit betekent dat de uitgaven van de AWBZ worden gecorrigeerd voor het effect van demografische ontwikkelingen (zowel voor 2013 als de komende jaren). In 2013 en verdere jaren wordt voldoende groeiruimte geboden om de demografische ontwikkelingen te kunnen opvangen.
500
Wie draait er op voor de extra kosten wanneer de groeiruimte te krap blijkt? Als de groeiruime te krap blijkt, welke gevolgen heeft dit dan voor de zorgverlening?
Zie het antwoord op vraag 58.
501
Waarom wordt de tariefverhoging van 5% teruggedraaid voor mensen met een intramurale indicatie die gebruik maken van een pgb?
In lijn met het besluit in het Begrotingsakkoord 2013 om de verhoging van de ZZP-tarieven voor de gehandicapten- en geestelijke gezondheidszorg per 1 januari 2013 ongedaan te maken, komt ook de voor 2012 ingevoerde tariefsverhoging van 5% in de pgb-regeling voor cliënten met een ZZP voor gehandicaptenzorg en geestelijke gezondheidszorg, te vervallen.
502
Vanaf 1 januari 2013 wordt gestart met het extramuraliseren van de lichte ZZP's in de AWBZ. Voor ZZP VG 3 en ZZP ggz 3 geldt dat vanaf 2015 de zorg wordt geëxtramuraliseerd. Kunt u aangeven wat de specifieke opbrengst is van de extramuralisatie van ZZP VG 3 en ggz 3?
Het extramuraliseren van VG 3 levert op termijn een netto besparing op van ongeveer € 35 mln. structureel per jaar.
Het extramuraliseren van ZZP ggz 3 levert op termijn een besparing op van € 65 mln. structureel per jaar. Omdat ook voor deze doelgroepen geldt dat de maatregel alleen geldt voor de nieuwe instroom, zijn de besparingen in de beginjaren lager.
503
Waarom levert de overheveling van de geriatrische revalidatiezorg per 2013 pas in 2015 een doelmatigheidswinst van 50 miljoen euro op?
In aanloop naar 2015 is sprake van een overgangssituatie voor de geriatrische revalidatiezorg. Doelmatigheidswinst zal optreden als partijen, waaronder de verzekeraars, hun rol goed kunnen vervullen. Tijdens de overgangssituatie zijn de DBC-producten nog niet volledig ontwikkeld, zullen waarschijnlijk weinig nieuwe aanbieders toetreden, zal er nog gewerkt moeten worden aan transparantie van de zorg en moeten de gegevens voor de ex-ante risicoverevening worden opgebouwd. Met ingang van 2015 zullen de verzekeraars volledig risicodragend zijn voor de geriatrische revalidatiezorg en kan de doelmatigheidswinst geleverd worden.
504
Hoeveel personen maken gebruik van AWBZ-vervoer van en naar dagbesteding?
Het aantal vervoerde cliënten voor de dagbesteding in de AWBZ (niet pgb) in 2010 is ca. 39 500.
505
Het Wmo-budget wordt verlaagd met 34 miljoen euro in verband met de aanpassing van de vermogensinkomensbijtelling. Door deze aanpassing kan in de Wmo een hogere opbrengst ontstaan vanuit de eigen bijdrages. Kan deze berekening van 34 miljoen worden toegelicht?
Is bij het verlagen van het Wmo-budget met 34 miljoen euro rekening gehouden met het feit dat gemeenten niet verplicht zijn een eigen bijdrage te vragen, of is uitgegaan van een situatie waarin alle gemeenten daadwerkelijk de maximale eigen bijdrage rekenen binnen de kaders van de Wmo?
Zie het antwoord op vraag 489.
506
Hoeveel wordt er uitgegeven aan resp. het jeugdbeleid, het vrijwilligersbeleid, dak- en thuislozen en vrouwenopvang binnen de Wmo?
De meest recente informatie over uitgaven door gemeenten aan de Wmo dateert uit 201018, zie onderstaande tabel:
|
Prestatieveld |
Prestatie |
Uitgaven* 2010 (in € mln.) |
|---|---|---|
|
2 |
Op preventie gerichte ondersteuning van jeugdigen met problemen met opgroeien en van ouders met problemen met opvoeden |
130 |
|
3,4,7 (nader uitgesplitste data zijn niet beschikbaar) |
3. het geven van informatie, advies en cliëntondersteuning; 4. Het ondersteunen van mantelzorgers en vrijwilligers; 7. Het bieden van maatschappelijke opvang, waaronder vrouwenopvang en bestrijding van huiselijk geweld. |
1 393 |
*voorlopige cijfers
507
Kunnen bij de percentages die gegeven worden in het figuur op blz. 165 over de samenstelling van de AWBZ-uitgaven de bedragen aangegeven worden?
U kunt de samenstelling van de AWBZ-uitgaven vinden in tabel 2 op blz. 205 van de begroting.
Het gaat om:
|
Zorg in natura |
€ 22 717,4 mln. |
|---|---|
|
pgb |
€ 2 567,9 mln. |
|
MEE-instellingen |
€ 172,6 mln. |
|
Preventieve zorg |
€ 113,5 mln. |
|
Overige |
€ 82,6 mln. |
|
beheerskosten en |
|
|
diversen AWBZ |
€ 219,1 mln. |
|
Nominaal en |
|
|
Onverdeeld |
€ 1 422,5 mln. |
508
Hoeveel bedraagt de minimumeis aan reserves van De Nederlandsche Bank aan de zorgverzekeraars, en hoeveel reserves hebben de zorgverzekeraars momenteel, uitgesplitst naar zorgverzekeraar?
In onderstaande tabel staan de meest recente standen (ultimo 2011) van de reserveposities per verzekeraar. Voor sommige verzekeraars geldt dat de basis en de aanvullende verzekering binnen dezelfde risicodrager wordt uitgevoerd. Er zijn dan geen afzonderlijke reserveposities beschikbaar voor basis en aanvullende verzekering.
In het overzicht is tevens opgenomen de vereiste solvabiliteit (9% van de totale schade in 2011), het overschot op de vereiste solvabiliteit en de aanwezige solvabiliteit als percentage van de vereiste solvabiliteit.
De minimumeis is per 2012 voor de basisverzekering verhoogd van 9 naar 11% van de totale schade. Voor de aanvullende verzekeringen bedraagt de eis 24%.
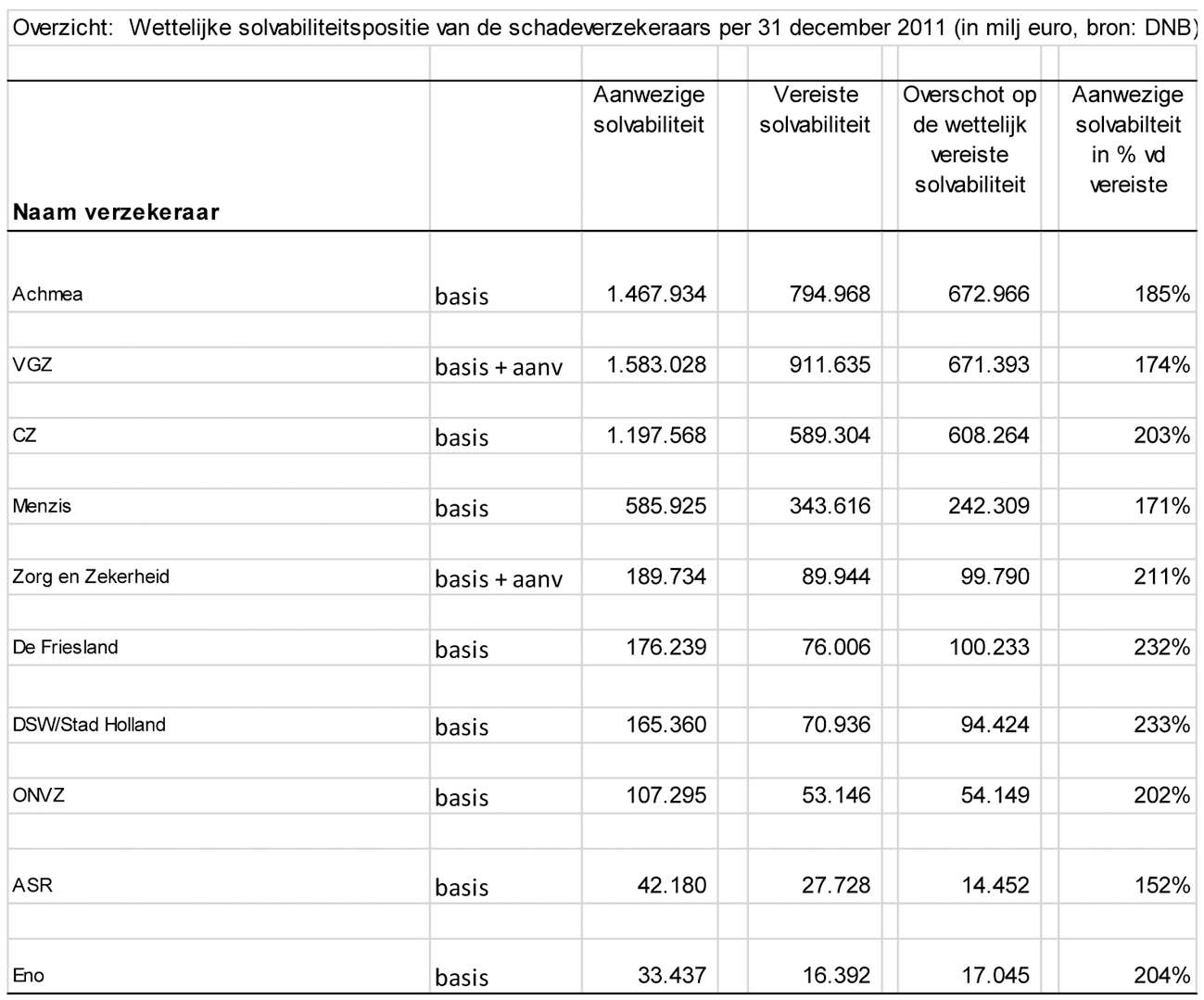
509
Kunt u per zorgverzekeraar de solvabiliteit noemen? Hoe groot is voor elk van deze verzekeraars het bedrag aan reserves bovenop de door de DNB vereiste solvabiliteit?
Zie het antwoord op vraag 508.
510
Het AFBZ betaalt rente aan de overheid. Waarover betaalt het AFBZ rente en hoe hoog is deze rente? Kan dit voor het jaar 2013 ter illustratie worden uitgewerkt in concrete bedragen?
Het College voor zorgverzekeringen (CVZ) doet als beheerder van het Algemeen Fonds Bijzondere Ziektekosten (AFBZ) aan schatkistbankieren bij het ministerie van Financiën. De geldstromen die in- en uit het AFBZ vloeien, lopen via een rekening courant die het CVZ bij het ministerie van Financiën heeft. Op de saldo- positie van deze rekening courant ontvangt of betaalt het CVZ rente.
Als rentetarief wordt het éénmaands Euribortarief gehanteerd. Als gevolg van de negatieve saldopositie van het AFBZ over 2011 heeft het CVZ een bedrag van
€ 140 mln. aan rente betaald. Voor 2012 wordt de rentelast door het CVZ op
€ 176 mln. geschat.
511
Bij welke collectiviteiten moeten zorgverzekeraars momenteel geld bijleggen omdat deze anders financieel niet handhaafbaar zijn?
Dit is bedrijfsvertrouwelijke informatie en mij derhalve niet bekend.
512
Wat is het effect van het vervallen van de macronacalculatie op de solvabiliteit van zorgverzekeraars?
Het effect van het vervallen van de macronacalculatie is dat het risico voor zorgverzekeraars is toegenomen. Macro mee- en tegenvallers worden niet meer nagecalculeerd uit het zorgverzekeringsfonds. Hiermee is de prikkel tot doelmatigheid toegenomen.
Ingevolge de toenemende risicodragendheid van de zorgverzekeraars is de minimale solvabiliteitseis in 2012 gestegen van 9 naar 11% van de totale schade.
513
Hoeveel % van hun besteedbaar inkomen waren mensen met een minimum inkomen in 2012 kwijt aan eigen betalingen in de zorg, en hoeveel % is dat in 2013?
Zie het antwoord op vraag 138.
514
Hoeveel % van hun besteedbaar inkomen waren mensen met een modaal inkomen in 2012 kwijt aan eigen betalingen in de zorg, en hoeveel % is dat in 2013?
Zie het antwoord op vraag 138.
515
Hoeveel % van hun besteedbaar inkomen waren mensen met een inkomen van 70 000 euro in 2012 kwijt aan eigen betalingen in de zorg, en hoeveel % is dat in 2013?
Zie het antwoord op vraag 138.
516
Hoeveel % van hun besteedbaar inkomen waren mensen met een inkomen van 100 000 euro in 2012 kwijt aan eigen betalingen in de zorg, en hoeveel % is dat in 2013?
Zie het antwoord op vraag 138.
517
Hoeveel % van hun besteedbaar inkomen waren mensen met een inkomen van 225 000 euro in 2012 kwijt aan eigen betalingen in de zorg, en hoeveel % is dat in 2013?
Zie het antwoord op vraag 138.
518
Hoeveel % van hun besteedbaar inkomen waren mensen met een inkomen van 1 000 000 euro in 2012 kwijt aan eigen betalingen in de zorg, en hoeveel % is dat in 2013?
Zie het antwoord op vraag 138.
519
Wat is het effect van het niet doorgaan van de eigen bijdrage in de ggz en het liggeld in ziekenhuizen op de rekenpremie?
Door het niet doorgaan van de eigen bijdrage in de ggz en het liggeld in ziekenhuizen is de rekenpremie iets te laag vastgesteld. Verzekeraars zullen immers worden geconfronteerd met meer uitgaven van zorg die anders onder de eigen bijdragen vielen en rechtstreeks door verzekerden moesten worden betaald. Het voornemen is om dit via het per 2012 geïntroduceerde flankerend beleid bij de afschaffing van de macronacalculatie te compenseren, zodat er geen premieconsequenties zijn voor 2013.
520
Waarop is de verwachting gebaseerd dat de nominale premie Zvw gemiddeld 20 euro zal stijgen? Ligt het in de rede te verwachten dat zorgverzekeraars kostenstijging die hoger is dan op te vangen met een verhoging van 20 euro zullen compenseren uit hun reserves? Kan een overzicht gegeven worden van de reserves van zorgverzekeraars en de mate waarin zij aan de solvabiliteitseisen voldoen?
De redenen waarom onze raming is uitgekomen op een gemiddelde stijging van 20 euro van de nominale premie staan toegelicht op pagina 174 en 175 van de begroting van VWS. Daarin staat aangegeven dat die stijging bestaat uit een stijging van de rekenpremie met € 103 en een daling van de opslagpremie met € 83.
Rekenpremie
De oorzaak van de stijging van de rekenpremie is een complex van deels tegengestelde effecten:
|
– Reguliere groei zorguitgaven |
+ € 85 |
|
– Overheveling geriatrische revalidatie |
+ € 30 |
|
– Verhoging eigen risico |
– € 80 |
|
– Groei rechtstreekse uitgaven uit zorgverzekeringsfonds (vooral overheveling opleidingen) |
+ € 45 |
|
– Diversen* |
+ € 23 |
|
Totaal |
+ € 103 |
|
* wegwerken tekorten zorgverzekeringsfonds, hogere rijksbijdragen/eigen bijdragen, lagere reserveopbouw verzekeraars, 50/50-verdeling |
|
Opslagpremie
De opslagpremie daalt in verband met een veronderstelde lagere reserveopbouw bij verzekeraars. In 2012 hebben verzekeraars veel reserves opgebouwd. Dit was deels omdat de solvabiliteitseis omhoog ging (van 9 naar 11%) en deels als risico-opslag. Als verzekeraars in 2012 en 2013 contracteren conform het hoofdlijnen akkoord dan hebben ze de risico-opslag niet nodig in 2012 om tegenvallers op te vangen en is er zeker geen extra risico-opslag nodig in 2013. Een deel van het rechttrekken van de zogenoemde fifty-fifty-regeling van voorgaande jaren leidt ook tot een daling van de opslagpremie.
In de raming van de opslagpremie 2013 wordt uitgegaan van een daling van de opbrengsten uit de opslagpremie van 1,1 miljard euro in 2013 ten opzichte van 2012. Dit komt neer op een daling van de opslagpremie van € 83. Opgemerkt zij wel dat uiteindelijk de verzekeraars zelfstandig besluiten over de hoogte van hun opslagpremie.
Of het in de rede ligt te verwachten dat zorgverzekeraars een kostenstijging die hoger is dan 20 euro zullen compenseren uit hun reserves is op voorhand niet te zeggen. Zorgverzekeraars zijn vrij daar zelf over te beslissen. Daarbij zullen zij verschillende afwegingen maken, zoals hoe is mijn concurrentiepositie en hoe is mijn solvabiliteitspositie.
Als ik de raming van de nominale premie 2013 van VWS vergelijk met die van DSW (die kort na Prinsjesdag als eerste verzekeraar de nominale voor premie 2013 bekend maakte) dan is het opvallend dat de geraamde ontwikkelingen elkaar niet veel ontlopen (VWS: stijging 20 euro versus DSW: gelijkblijvende premie) maar dat de onderliggende onderbouwing wel verschilt.
Ten tijde van de beantwoording van deze vraag is ook de nominale premie 2013 voor Menzis bekend geworden. Menzis verlaagt voor 2013 de nominale premie met 6 euro. Menzis geeft daarbij aan dat de toename van de risico’s voor zorgverzekeraars, inmiddels bijna 100% risicodragend, de afgelopen jaren heeft geleid tot hogere solvabiliteitseisen en dat Menzis hiervoor haar financiële reserves heeft versterkt. Dat is de afgelopen jaren mede van invloed geweest is op de hoogte van de premie. Menzis stelt dat zij met het huidige niveau van de reserves een financieel zeer gezond bedrijf is en dat eraan bijdraagt bij dat de premie in 2013 kan dalen. Verder volgens Menzis een rol dat zij door goede contractafspraken met zorgaanbieders de stijging van de zorgkosten heeft weten te beperken.
Voor een overzicht van de reserves van zorgverzekeraars en de mate waarin zij aan de solvabiliteitseisen voldoen zie vraag 508.
521
Wat is de verklaring voor het verschil van 700 miljoen euro tussen de schatting van VWS en die van zorgverzekeraar DSW voor wat betreft de landelijke farmaciekosten?
Een verklaring van ramingsverschillen tussen zorgverzekeraar DSW en VWS is te vinden in verschillen in het type raming. VWS raamt meerjarig en stelt de raming zo nodig later bij. DSW raamt ten opzichte van het voorgaande jaar, en houdt nu al rekening met hun inschatting van de uitgaven in het lopende jaar en hun verwachtingen voor het volgende jaar. Hierdoor zijn er verschillende startpunten van de beide ramingen. Daarnaast is de mate van het verschil in raming verder afhankelijk van de bedragen die DSW hanteert bij haar inschattingen. Deze bedragen zijn mij niet bekend.
Overigens ziet ook VWS dat er in 2012 minder uitgaven zullen zijn dan voorzien voor de extramurale farmaceutische zorg. Een eerste, voorzichtige schatting lijkt te wijzen op ruim € 200 mln. De precieze omvang en of het gaat om een incidenteel of structureel bedrag vraagt nader onderzoek voordat mijn ambtsopvolger uw Kamer kan informeren over een eventuele budgettaire bijstelling in 2013. Mogelijke oorzaken zijn minder vraag naar farmaceutische zorg (minder volume), lagere geneesmiddelenprijzen door het preferentiebeleid van zorgverzekeraars en de werking van de Wet geneesmiddelenprijzen en door de invoering van vrije onderhandelbare apothekerstarieven.
522
Hoeveel premie hebben Nederlanders in totaal in 2011 te veel betaald vanwege de niet meegetelde kostendaling van de farmacie?
Er zijn geen aanwijzingen dat alle Nederlanders in 2011 te veel premie zouden hebben betaald vanwege een niet meegetelde kostendaling van de farmacie.
523
Kan in een schematisch overzicht worden aangegeven wat de totale premielast is, uitgesplitst naar nominale premie, inkomensafhankelijke bijdrage en AWBZ premie, voor de jaren 2012 en 2013, voor onderstaande groepen. Kan in hetzelfde overzicht worden aangegeven, indien van toepassing, wat de hoogte is van de zorgtoeslag en de CER.
Minimum inkomen, alleenstaand
Minimum inkomen, (echt)paar/gezin één kostwinner
Minimum inkomen, (echt)paar/gezin beide partners werkend.
Modaal inkomen, alleenstaand
Modaal inkomen, (echt)paar/gezin één kostwinner
Modaal inkomen, (echt)paar/gezin beide partners werkend.
1,5 x Modaal inkomen, alleenstaand
1,5 x Modaal inkomen, (echt)paar/gezin één kostwinner
1,5 x Modaal inkomen, (echt)paar/gezin beide partners werkend.
2x Modaal inkomen, alleenstaand
2x Modaal inkomen, (echt)paar/gezin één kostwinner
2x Modaal inkomen, (echt)paar/gezin beide partners werkend.
De CER is in het overzicht niet opgenomen omdat voor deze tegemoetkoming specifieke criteria kent waardoor niet iedereen in aanmerking komt.
In onderstaande tabel zijn voor 2012 en 2013 en voor de gevraagde huishoudens en inkomens de uitgaven aan zorg uitgesplitst naar de inkomensafhankelijke bijdrage, de nominale premie Zvw, het gemiddelde eigen risico, de zorgtoeslag alsmede de AWBZ-premie onder aftrek van het aandeel van de heffingskorting dat betrekking heeft op de AWBZ. Tevens is rekening gehouden met het feit dat een deel van de zorguitgaven wordt betaald uit belastingen (o.a. rijksbijdrage Zvw & AWBZ, BIKK, Zorgtoeslag, deel van het Opleidingsfonds, WMO en BES). Verondersteld is dat deze kosten gefinancierd worden uit de directe (60%) en indirecte belasting (40%). Bijgevoegde berekening is conform berekening bij VWS-begroting 2012 gestelde soortgelijke vraag. Bij de gepresenteerde getallen moet in ogenschouw worden genomen dat de uitgaven aan zorg als percentage van het inkomen weliswaar afloopt met het oplopen van het inkomen, maar dat de betaalde belastingen navenant oplopen.
|
Alleenstaand |
kostwinner met kinderen |
tweeverdiener met kinderen |
||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
minimum |
modaal |
1,5 x modaal |
2x modaal |
minimum |
modaal |
1,5 x modaal |
2x modaal |
minimum |
modaal |
1,5 x modaal |
2x modaal |
|
|
Bruto inkomen |
18 810 |
33 000 |
49 500 |
66 000 |
18 810 |
33 000 |
49 500 |
66 000 |
18 810 |
33 000 |
49 500 |
66 000 |
|
Inkomensafhankelijke bijdrage |
1 317 |
2 272 |
3 384 |
3 555 |
1 317 |
2 272 |
3 384 |
3 555 |
1 335 |
2 322 |
3 434 |
4 545 |
|
Nominale premie |
1 253 |
1 253 |
1 253 |
1 253 |
2 506 |
2 506 |
2 506 |
2 506 |
2 506 |
2 506 |
2 506 |
2 506 |
|
Gemiddeld eigen risico |
133 |
133 |
133 |
133 |
266 |
266 |
266 |
266 |
266 |
266 |
266 |
266 |
|
Zorgtoeslag |
838 |
66 |
0 |
0 |
1 742 |
970 |
59 |
0 |
1 738 |
929 |
18 |
0 |
|
Netto premie Zvw |
548 |
1 320 |
1 386 |
1 386 |
1 030 |
1 802 |
2 713 |
2 772 |
1 034 |
1 843 |
2 754 |
2 772 |
|
AWBZ-premie |
2 413 |
4 114 |
4 114 |
4 114 |
2 413 |
4 114 |
4 114 |
4 114 |
2 447 |
4 256 |
6 293 |
8 229 |
|
minus aandeel heffingskorting |
-1 283 |
-1 338 |
-1 311 |
-1 309 |
-1 830 |
-1 885 |
-1 858 |
-1 856 |
-2 134 |
-2 917 |
-3 361 |
-3 458 |
|
netto |
1 130 |
2 777 |
2 804 |
2 805 |
583 |
2 230 |
2 256 |
2 258 |
313 |
1 340 |
2 932 |
4 771 |
|
directe belasting |
536 |
926 |
1 378 |
1 805 |
536 |
926 |
1 378 |
1 805 |
544 |
946 |
1 398 |
1 851 |
|
indirecte belasting |
356 |
519 |
722 |
913 |
460 |
613 |
771 |
960 |
481 |
722 |
918 |
1 086 |
|
Totaal |
3 888 |
7 814 |
9 674 |
10 465 |
3 927 |
7 843 |
10 502 |
11 350 |
3 707 |
7 173 |
11 436 |
15 025 |
|
Als percentage inkomen |
21% |
24% |
20% |
16% |
21% |
24% |
21% |
17% |
20% |
22% |
23% |
23% |
|
2013 |
Alleenstaand |
kostwinner met kinderen |
tweeverdiener met kinderen |
|||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
minimum |
modaal |
1,5 x modaal |
2x modaal |
minimum |
modaal |
1,5 x modaal |
2x modaal |
minimum |
modaal |
1,5 x modaal |
2x modaal |
|
|
Bruto inkomen |
19 137 |
33 743 |
50 614 |
67 485 |
19 137 |
33 743 |
50 614 |
67 485 |
19 137 |
33 743 |
50 614 |
67 485 |
|
Inkomensafhankelijke bijdrage |
1 463 |
2 536 |
3 777 |
3 941 |
1 463 |
2 536 |
3 777 |
3 941 |
1 483 |
2 592 |
3 832 |
5 073 |
|
Nominale premie |
1 273 |
1 273 |
1 273 |
1 273 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
2 546 |
|
Gemiddeld eigen risico |
186 |
186 |
186 |
186 |
372 |
372 |
372 |
372 |
372 |
372 |
372 |
372 |
|
Zorgtoeslag |
1 095 |
0 |
0 |
0 |
2 132 |
940 |
0 |
0 |
2 125 |
877 |
0 |
0 |
|
Netto premie Zvw |
364 |
1 459 |
1 459 |
1 459 |
786 |
1 978 |
2 918 |
2 918 |
794 |
2 041 |
2 918 |
2 918 |
|
AWBZ-premie |
2 387 |
4 140 |
4 220 |
4 220 |
2 387 |
4 140 |
4 220 |
4 220 |
2 420 |
4 231 |
6 255 |
8 441 |
|
minus aandeel heffingskorting |
-1 264 |
-1 273 |
-1 157 |
-938 |
-1 720 |
-1 729 |
-1 613 |
-1 394 |
-1 972 |
-2 817 |
-3 169 |
-3 276 |
|
netto |
1 123 |
2 867 |
3 063 |
3 282 |
667 |
2 411 |
2 607 |
2 826 |
448 |
1 414 |
3 087 |
5 165 |
|
directe belasting |
453 |
785 |
1 170 |
1 554 |
453 |
785 |
1 170 |
1 554 |
459 |
803 |
1 187 |
1 571 |
|
indirecte belasting |
320 |
467 |
655 |
818 |
411 |
545 |
691 |
854 |
429 |
633 |
816 |
1 018 |
|
Totaal |
3 722 |
8 115 |
10 123 |
11 054 |
3 779 |
8 256 |
11 163 |
12 093 |
3 613 |
7 483 |
11 840 |
15 745 |
|
Als percentage inkomen |
19% |
24% |
20% |
16% |
20% |
24% |
22% |
18% |
19% |
22% |
23% |
23% |
524
Hoeveel reumapatiënten zijn meer geneesmiddelen gaan gebruiken als gevolg van de pakketmaatregel fysiotherapie en wat zijn hiervan de kosten?
Hoeveel reumapatiënten zijn vaker naar de huisarts gegaan als gevolg van de pakketmaatregel fysiotherapie en wat zijn hiervan de kosten?
Hoeveel reumapatiënten zijn vaker naar de medisch specialist gegaan als gevolg van de pakketmaatregel fysiotherapie en wat zijn hiervan de kosten?
Het antwoord op deze vragen is niet pasklaar. Er is op dit moment geen direct causaal verband te leggen tussen de pakketmaatregel fysiotherapie en toename in zorggebruik. De thans beschikbare gegevens komen voort uit ervaringen van patiënten. Om de vragen goed te kunnen beantwoorden is nader onderzoek nodig. Op haar website geeft het reumafonds aan «met de beroepsvereniging van fysiotherapeuten (KNGF) te willen bewijzen dat dergelijke therapie wel zinvol is». 25 Zij hebben daarom besloten tot gezamenlijk wetenschappelijk onderzoek.
Het signaal, dat er een verband zou bestaan tussen de pakketmaatregel fysiotherapie en toename aan zorggebruik, komt voort uit een recent onderzoek van het reumafonds. Dit onderzoek, dat gebaseerd is op ervaringen van patiënten, geeft aan dat er meer zorg wordt gebruikt door reumapatiënten. Het geeft ook aan dat 83 % van de patiënten meer is gaan bewegen sinds fysiotherapie voor reumapatiënten niet meer wordt vergoed.
525
Wat zijn de effecten van de pakketmaatregel fysiotherapie op ziekteverzuim en arbeidsproductiviteit? Wil de regering dit bijhouden en de Kamer hierover informeren?
Er is bij mij geen direct causaal verband bekend tussen de pakketmaatregel fysiotherapie enerzijds en ziekteverzuim en arbeidsproductiviteit anderzijds. Er zijn zoveel interveniërende factoren dat het effect van de specifieke maatregelen niet is vast te stellen.
526
Zijn er op dit moment geneesmiddelen waarvoor een dubbele aanspraak bestaat, die dus zowel onder medisch-specialistische zorg vallen en nog in het GVS staan? Zo ja, welke zijn dit en hoe wordt deze dubbele aanspraak opgeheven?
Naast de specialistische geneesmiddelen die ik per 2013 overhevel naar de geneeskundige zorg, is er een aantal groepen geneesmiddelen die aan te merken zijn als medisch specialistische middelen en die tegelijkertijd opgenomen zijn in het GVS. Het gaat hierbij onder andere om de oncolytica die minder dan € 10 000 per patiënt kosten, de epoëtines, de fertiliteitshormonen, de immunoglobulinen en de weesgeneesmiddelen die in het GVS zijn opgenomen. Om die reden is het mijn voornemen om, in overleg met het veld, deze vanaf 2014 over te hevelen.
527
Hoe verhoudt de overheveling van dure geneesmiddelen zich tot de beleidsdoelstelling van zorg in de buurt?
Met de overheveling wordt de bekostiging van het dure geneesmiddel onder de ziekenhuisbekostiging gebracht. Daarmee wordt niet per se de zorgverlening binnen de ziekenhuismuren gebracht.
De aflevering of toediening van het middel kan prima thuis of in de buurt georganiseerd worden. Voorwaarde bij de overheveling is immers ook altijd geweest dat een patiënt het geneesmiddel ook thuis toegediend kan krijgen met, als nodig, verpleegkundige ondersteuning.
Ziekenhuizen kunnen het zo organiseren dat de patiënt het middel thuis krijgt afgeleverd of bij de lokale apotheek kan ophalen. Beide opties zien we in de praktijk gebeuren.
528
Wat is de stand van zaken met betrekking tot de bekostiging van de eerstelijnsdiagnostiek naar aanleiding van het NZa-advies hierover?
Door de val van het kabinet is de reactie op het advies van de NZa uitgesteld. Een nieuw kabinet zal een standpunt op het rapport innemen.
De NZa heeft de afgelopen periode gebruikt om binnen haar eigen mogelijkheden de bekostigingsregels voor de eerstelijnsdiagnostiek te herschikken. De verschillende zorgprestaties voor eerstelijnsdiagnostiek staan nu nog in verschillende beleidsregels, afhankelijk van het soort zorgaanbieder. Per 2013 staan deze prestaties bij elkaar in een aparte beleidsregel ELD. Deze nieuwe beleidsregel maakt beter duidelijk welke verrichtingen onder de noemer eerstelijnsdiagnostiek vallen.
529
Welke andere uitgaven dan huisartsenlaboratoria zijn opgenomen in het kader overig curatief? Hoe groot is het aandeel van de huisartsenlaboratoria?
Vanaf 2012 bestaat het kader overig curatief voornamelijk uit huisartsenlaboratoria. Daarnaast vallen de abortusklinieken en de extramuraal werkende specialisten onder dit kader. Het aandeel huisartsenlaboratoria bedraagt ca. 90%.
530
In het jaarverslag van het ministerie van VWS van 2011 is «vooruitlopend op het kostenonderzoek van de NZa, met betrekking tot de kosten van de eerstelijnsdiagnostiek [] een structurele besparing verwerkt van 60 miljoen euro binnen het kader van de ziekenhuizen en de overige curatieve zorg.» Is deze besparing meegenomen in de begroting van 2013? Wat is de verwachting van de uitgaven in 2012 voor de eerstelijnsdiagnostiek?
De structurele doorwerking van de besparing die in het jaarverslag 2011 is gemeld is bij de desbetreffende sectoren verwerkt in de begroting 2013. Het is nog te vroeg in het jaar om uitspraken te doen over de verwachting van de uitgaven in 2012. In het voorjaar van 2013 is het mogelijk om daar een reëel beeld bij te schetsen.
531
Hoeveel % van de Nederlanders kan in 2012 binnen 45 minuten per ambulance naar een SEH worden vervoerd? In welke plaatsen of regio’s wordt deze norm niet gehaald en waarom?
Op 18 juli 2011 heb ik u het onderzoek naar de bereikbaarheid van spoedeisende hulp in Nederland, dat door het RIVM is uitgevoerd, toegezonden. Dit zijn de meest recente cijfers over de bereikbaarheid van SEH’s binnen 45 minuten.
De resultaten van de bereikbaarheidsanalyses laten zien dat de spreiding van de
«volledige» SEH's zodanig is dat 99,1% van de inwoners van Nederland binnen 45 minuten per ambulance naar een SEH kan worden vervoerd. Met een volledige SEH wordt bedoeld een SEH, die 24 uur per dag en 7 dagen per week open is en acht poortspecialismen worden aangeboden. Dit betekent dat 0,86% (142 300) van de mensen niet binnen de normtijd een SEH kunnen bereiken. Hiervan woont circa 0,15% (24 115) op de Waddeneilanden. Wanneer in de berekeningen ook de SEH's worden meegenomen die één of meer van de acht poortspecialismen niet 24 x 7 uur aanbieden, is dit aantal 99,7%. Voor de 84 SEH’s die 24 x 7 uur klinische verloskunde aanbieden is dit hetzelfde cijfer.
De Nederlanders die buiten de 45 minuten norm vallen wonen in (de randen van) dunbevolkt gebied, zoals de Waddeneilanden en delen van Zeeland. Deze gebieden liggen verder van een ziekenhuis af en hier vinden zo weinig incidenten plaats dat het niet haalbaar, of verantwoord is om met extra ambulances bereikbaarheid te vergroten.
532
Hoe vaak moeten apothekers met verlies medicijnen afleveren als gevolg van het vergoedingssysteem waarbij de zorgverzekeraar een keer per jaar de vergoedingsprijs vaststellen, terwijl voor de apotheker de inkoopprijs meerdere malen per jaar wordt verhoogd? Vindt de regering dit wenselijk?
Hoe vaak apothekers medicijnen met verlies moeten afleveren als gevolg van de met zorgverzekeraars afgesloten contracten, is mij niet bekend. In de contracten met zorgverzekeraars zijn diverse afspraken opgenomen om de kortingen en bonussen die apothekers realiseren, deels af te romen. Over het algemeen hanteren zorgverzekeraars hierbij een gemiddelde. In het pakjesmodel van een zorgverzekeraar, waarvoor apothekers kunnen kiezen, geldt bijvoorbeeld één gemiddelde prijs voor de vergoeding van alle geneesmiddelen aan apothekers. Sommige zorgverzekeraars hebben een «clawback» afgesproken met apothekers. Hierbij geldt dat een vast percentage van de apotheekinkoopprijs van het geneesmiddel niet gedeclareerd wordt bij de zorgverzekeraar. Deze afspraken betekenen dat apothekers op een aantal geneesmiddelen verlies maken en op een aantal geneesmiddelen winst maken. Zorgverzekeraar Achmea laat periodiek onderzoek doen naar de hoogte van de (gemiddelde) kortingen en bonussen en heeft aangegeven de vergoeding van de apotheker zo nodig aan te passen.
Partijen sluiten samen contracten. Als blijkt dat deze contracten onwenselijke gevolgen hebben, moeten beide partijen elkaar opzoeken en daarover spreken.
Bij nieuw af te sluiten contracten vindt in ieder geval actualisatie plaats.
533
Hoe verhoudt de structurele meevaller van 26,8 miljoen euro op hulpmiddelen zich tot het schrappen van loophulpen, -rekjes en rollators uit het pakket?
Het besluit om deze hulpmiddelen vanaf 2013 uit het pakket te schrappen is genomen op basis van het CVZ Pakketadvies. Het CVZ heeft geadviseerd om de eenvoudige mobiliteitshulpmiddelen niet meer als verzekerde zorg via het basispakket te vergoeden omdat, gelet op de kosten per gebruiker, deze hulpmiddelen voor eigen rekening kunnen komen. Het hulpmiddelenkader voor 2013 is in overeenstemming met deze maatregel aangepast. Er is geen verband met een al geconstateerde meevaller.
534
Waarom schat VWS de ramingen voor de ggz stelselmatig te laag in en wat is er ondernomen om deze inschatting te verbeteren?
De reeks in de begroting voor de curatieve ggz betreft de financiële ruimte die het kabinet beschikbaar heeft gesteld voor deze sector. Afgelopen jaren is er meer aan curatieve ggz zorg uitgegeven dan het kabinet beschikbaar had gesteld.
Met het bestuurlijk akkoord zijn er afspraken met de sector gemaakt om de uitgavengroei in 2013 en 2014 tot maximaal 2,5% te beperken. Deze afspraken zijn conform de ruimte die het kabinet ten tijde van het afsluiten van het akkoord beschikbaar heeft gesteld en zijn in de voorliggende begroting opgenomen.
535
Kan de post Beheerskosten/diversen AWBZ worden gespecificeerd?
Op deze post worden verschillende uitgaven geraamd en verantwoord. Het betreft de beheerskosten AWBZ van de zorgkantoren, de landelijke uitvoeringskosten PGB van de Sociale Verzekeringsbank en de kosten van het College Sanering Zorginstellingen. Per 2012 zijn de uitgaven van het CAK in het kader van de uitvoering van de AWBZ overgeheveld naar de VWS-begroting en ondergebracht in het totale budget beheerskosten CAK.
536
Hoe is de verdeling van het budget voor extreme zorgzwaarte over de diverse zorgzwaartepakketten? Kan aangegeven worden welk bedrag de afgelopen jaren jaarlijks is uitgegeven aan extreme zorgzwaarte?
Hoe de precieze verdeling is van de middelen over de zorgzwaartepakketten, is niet bekend. Deze informatie zal later beschikbaar komen. Zodra ik deze in mijn bezit heb, zal ik u daarover berichten. Er wordt thans jaarlijks een bedrag van € 155,8 mln. uitgegeven voor circa 2 600 cliënten. Het beeld van de afgelopen jaren is hieronder weergegeven.
|
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
|
|---|---|---|---|---|---|---|
|
Totale kosten TEZ (x € mln.) |
€ 38.2 |
€ 54.2 |
€ 71.5 |
€ 87.6 |
€ 133,2 |
€ 155,8 |
|
Gemiddeld bedrag per cliënt (x € 1000) |
€ 619 |
€ 62.5 |
€ 60.9 |
€ 58.7 |
€ 64.1 |
- |
537
Kan de regering een overzicht per jaar geven van de kostenontwikkeling van verpleeg- en verzorgingshuizen en de thuiszorg van 2000 tot 2005 en van 2006 tot en met 2011 en kunt u deze cijfers voorzien van uw duiding?
Hiervoor verwijs ik u naar het rapport «Naar beter betaalbare Zorg» van de Taskforce Beheersing Zorguitgaven. Voorts maak ik u attent op de CBS-publicatie «ontwikkelingen van prijs en volume voor verpleging en verzorging, 1998–2010». Een beeld van de ontwikkelingen in de drie sectoren. Opgemerkt moet worden dat het CBS andere methoden hanteert voor het berekenen van uitgaven dan de Rijksbegroting waardoor er verschillen zijn tussen de in de publicatie genoemde cijfers en de cijfers genoemd in de Rijksbegroting. In onderstaande tabel treft u de relevante gegevens aan. Deze vindt u terug in bijlage 1 op p. 27 van het rapport. Voor de verdere toelichting op de cijfers verwijs ik naar de inhoud van het rapport.
|
1998 |
1999 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
|
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Totaal |
6 998 |
7 281 |
7 839 |
8 842 |
9 956 |
10 746 |
11 207 |
11 707 |
12 487 |
12 847 |
13 789 |
14 536 |
15 156 |
|
Verpleeghuiszorg |
2 694 |
2 764 |
2 872 |
3 128 |
3 425 |
3 636 |
3 727 |
3 873 |
4 121 |
4 337 |
4 944 |
5 218 |
5 541 |
|
Verzorgingshuiszorg |
2 547 |
2 669 |
2 857 |
3 124 |
3 388 |
3 513 |
3 564 |
3 678 |
3 719 |
3 783 |
3 978 |
4 136 |
4 031 |
|
Zorg zonder verblijf (incl. pgb-zorg) |
1 757 |
1 848 |
2 110 |
2 590 |
3 143 |
3 597 |
3 915 |
4 155 |
4 648 |
4 727 |
4 867 |
5 183 |
5 584 |
Bron: CBS, ontwikkelingen van prijs- en volume voor verpleging en verzorging, 1998–2010, mei 2012.
538
Kunt u een overzicht geven van de vermogensontwikkeling van verpleeghuizen, verzorgingshuizen, gehandicapteninstellingen en thuiszorgorganisaties van 2010, 2011 en 2012?
Het Centraal Bureau voor de Statistiek levert jaarlijks de rapportage «financiële kengetallen van zorginstellingen». De rapportage met de cijfers uit de jaarrekeningen 2011, verwacht ik eind van het jaar. Zodra ik de gevraagde gegevens over 2011 ter beschikking heb, zal ik u daarover informeren, waarbij ik tevens aandacht zal schenken aan de ontwikkelingen 2010–2011.
Het jaar 2012 is nog niet voorbij en zal in de loop van volgend jaar worden verantwoord.
De weerstandsvermogens van 2007–2010 vindt u hieronder.
|
Weerstandsvermogen |
|||||
|---|---|---|---|---|---|
|
2007 |
2008 |
2009 |
2010 |
||
|
Gehandicaptenzorg |
gemiddelde |
19,0% |
21,4% |
24,1% |
26,0% |
|
1e deciel |
5,0% |
5,3% |
6,7% |
9,4% |
|
|
2e deciel |
8,5% |
10,6% |
12,5% |
13,4% |
|
|
8e deciel |
22,0% |
26,0% |
30,7% |
33,4% |
|
|
9e deciel |
35,9% |
41,0% |
47,0% |
58,3% |
|
|
Verpleging & Verzorging |
gemiddelde |
16,1% |
22,4% |
23,4% |
24,2% |
|
1e deciel |
4,0% |
8,7% |
8,5% |
7,2% |
|
|
2e deciel |
8,3% |
12,6% |
12,6% |
12,4% |
|
|
8e deciel |
25,3% |
31,4% |
34,0% |
35,6% |
|
|
9e deciel |
30,5% |
41,0% |
41,5% |
45,9% |
|
|
Thuiszorg |
gemiddelde |
10,1% |
11,0% |
13,9% |
15,4% |
|
1e deciel |
-4,4% |
-4,6% |
-2,8% |
0,3% |
|
|
2e deciel |
0,6% |
0,9% |
1,3% |
1,2% |
|
|
8e deciel |
17,5% |
20,1% |
21,6% |
24,2% |
|
|
9e deciel |
30,6% |
36,2% |
37,7% |
42,1% |
|
*Bron: CBS financiële kengetallen van zorginstellingen 2010
* Toelichting: decielen gerangschikt naar weerstandsvermogen: 1e deciel: tussen 0% -10% van de instellingen (minste weerstandsvermogen), 2e deciel: tussen 10% – 20% van de instellingen, 8e deciel: tussen 80%-90% van de instellingen, 9e deciel: tussen 90% en 100% van de instellingen (beste weerstandsvermogen)
539
Hoeveel zorgzwaartepakketten zijn in 2010, 2011 en 2012 geïndiceerd, en in welke klassen?
In onderstaande tabel treft u het aantal afgegeven indicaties aan per ZZP. De kolom over het jaar 2012 bevat de aantallen indicaties over het eerste halfjaar.
|
2010 |
2011 |
2012 |
|
|---|---|---|---|
|
VV01 |
3 355 |
2 125 |
1 095 |
|
VV02 |
20 885 |
15 010 |
5 630 |
|
VV03 |
25 215 |
29 750 |
16 070 |
|
VV04 |
20 520 |
22 670 |
11 115 |
|
VV05 |
32 835 |
33 460 |
16 845 |
|
VV06 |
20 740 |
21 415 |
11 755 |
|
VV07 |
6 575 |
7 430 |
4 755 |
|
VV08 |
1 640 |
2 030 |
1 305 |
|
VV09 |
62 495 |
60 510 |
130 |
|
VV09a |
0 |
0 |
27 840 |
|
VV09b |
0 |
0 |
3 550 |
|
VV10 |
7 725 |
7 640 |
3 905 |
|
VG01 |
615 |
325 |
135 |
|
VG02 |
3 715 |
3 180 |
1 515 |
|
VG03 |
7 055 |
6 725 |
3 405 |
|
VG04 |
3 375 |
2 595 |
1 275 |
|
VG05 |
3 240 |
1 725 |
825 |
|
VG06 |
5 165 |
5 830 |
3 245 |
|
VG07 |
2 145 |
3 185 |
1 585 |
|
VG08 |
0 |
1 385 |
765 |
|
LVG01 |
290 |
195 |
50 |
|
LVG02 |
1 430 |
1 175 |
435 |
|
LVG03 |
2 560 |
2 755 |
1 195 |
|
LVG04 |
1 265 |
1 520 |
770 |
|
LVG05 |
405 |
350 |
160 |
|
SGLVG01 |
400 |
320 |
180 |
|
LG01 |
610 |
210 |
75 |
|
LG02 |
995 |
625 |
325 |
|
LG03 |
2 375 |
1 020 |
365 |
|
LG04 |
2 815 |
1 965 |
845 |
|
LG05 |
1 335 |
825 |
320 |
|
LG06 |
3 500 |
2 300 |
1 065 |
|
LG07 |
725 |
500 |
295 |
|
ZGVIS01 |
180 |
85 |
35 |
|
ZGVIS02 |
265 |
205 |
95 |
|
ZGVIS03 |
350 |
335 |
140 |
|
ZGVIS04 |
250 |
150 |
75 |
|
ZGVIS05 |
265 |
185 |
80 |
|
ZGAUD01 |
75 |
65 |
15 |
|
ZGAUD02 |
140 |
115 |
50 |
|
ZGAUD03 |
185 |
110 |
50 |
|
ZGAUD04 |
130 |
95 |
50 |
|
ggz01B |
70 |
50 |
15 |
|
ggz02B |
365 |
205 |
70 |
|
ggz03B |
1 085 |
900 |
315 |
|
ggz04B |
935 |
875 |
295 |
|
ggz05B |
1 800 |
1 900 |
830 |
|
ggz06B |
610 |
580 |
200 |
|
ggz07B |
705 |
875 |
405 |
|
ggz01C |
615 |
230 |
80 |
|
ggz02C |
3 425 |
2 490 |
1 070 |
|
ggz03C |
6 595 |
7 455 |
3 860 |
|
ggz04C |
2 900 |
2 890 |
1 435 |
|
ggz05C |
1 555 |
1 670 |
1 100 |
|
ggz06C |
335 |
265 |
180 |
|
Totaal |
268 830 |
262 475 |
133 250 |
Een cliënt krijgt een ZZP-indicatie als hij is aangewezen op verblijf voor 4 of meer etmalen per week. Vrijwel alle ZZP-indicaties worden afgegeven voor 7 dagen per week (klasse 7). In onderstaande tabel treft u de verdeling aan.
|
klasse 4 |
klasse 5 |
klasse 6 |
klasse 7 |
|
|---|---|---|---|---|
|
2010 |
305 |
75 |
200 |
268 250 |
|
2011 |
345 |
70 |
165 |
261 895 |
|
2012 |
210 |
35 |
85 |
132 915 |
540
Het extramuraliseren van ZZP 1 t/m 3 levert 20 miljoen euro op in 2013 en loopt op tot 200 miljoen euro in 2016. Welke berekening gaat hierachter schuil?
In de AWBZ treedt een besparing op doordat geleidelijk dure intramurale zorg vervangen wordt door goedkopere extramurale zorg. Extramurale zorg is goedkoper doordat een aantal verblijfscomponenten niet vanuit de AWBZ worden bekostigd. In de berekeningen wordt rekening gehouden met effecten buiten de AWBZ, zoals extra uitgaven voor huurtoeslag en huishoudelijke hulp vanuit de Wmo. Ook wordt rekening gehouden met lagere inkomsten uit eigen bijdrage en een lagere vergoeding voor kapitaallasten.
541
Welke effecten heeft het besluit om het extramuraliseren van ZZP 3 minimaal een jaar uit te stellen op de beoogde bezuiniging? Hoe gaat dit ontstane gat gevuld worden?
Op basis van de meest recente cijfers kom ik tot de conclusie dat ook met de gefaseerde invoering de besparingen zoals deze in het begrotingsakkoord zijn ingeboekt, zijn te realiseren. In 2013 is de besparing van € 20 mln. netto nog relatief gering.
542
Kan de regering in het overzicht van de stand van zaken van moties aangeven hoe zij voornemens is deze moties uit te voeren?
Zoals te doen gebruikelijk zullen wij van elke motie afzonderlijk per brief aangeven hoe deze wordt uitgevoerd. Dit kan uitsluitend plaatsvinden op het moment dat de uitvoering bekend is.
543
Is het mogelijk om de reactie op de motie-Smilde over de introductie over uitkomstfinanciering (33 000-XVI, nr. 45) voor de begrotingsbehandeling aan de Tweede Kamer te sturen?
Het is, gezien de demissionaire status van dit kabinet, aan een volgende minister om met u van gedachten te wisselen over een voldragen plan van aanpak voor de daadwerkelijke invoering van uitkomstbekostiging.
544
Is het mogelijk toegezegde brieven n.a.v. de moties Van der Staaij 33 000 XVI, nr. 59 en 29 509, nr. 36 voor de begrotingsbehandeling naar de Kamer te sturen?
Zie het antwoord op vraag 241.
545
Hoe staat het met het verhalen van de kosten voor verblijf buitenshuis op de dader van huiselijk geweld? Zal dit al per 2013 ingevoerd kunnen worden? Zo nee, waarom niet?
De verantwoordelijkheid voor het beleid op het gebied van huiselijk geweld (als onderdeel van de Wet maatschappelijke ondersteuning, Wmo) en de uitvoering van de Wet tijdelijk huisverbod ligt bij gemeenten. Zij kunnen in dat kader nu al de kosten voor verblijf buitenshuis op een dader van huiselijk geweld verhalen. Gemeenten kunnen daartoe niet worden verplicht. Wel zal dit punt samen met de Minister van Veiligheid en Justitie op korte termijn nog een keer expliciet onder de aandacht van de gemeenten worden gebracht. Daarmee wordt ook uitvoering gegeven aan de motie van de leden Gerbrands en Agema over deze kwestie (Kamerstuk 33 000 XVI, nr. 180).
546
Hoe wordt uitvoering gegeven aan de in 2012 aangenomen motie over een integrale visie op doelgroepenvervoer?
Ik zal de Kamer zal vóór de begrotingsbehandeling schriftelijk informeren over de uitvoering van de motie-Venrooij/Dijkstra.
547
Kan aangegeven worden waarom verondersteld wordt dat de motie over een register voor banden tussen farmaceutische industrie en artsen/onderzoekers (22 894, nr. 243) uitgevoerd kan worden via zelfregulering? Is het waar dat in 2013, wanneer het register openbaar wordt informatie te vinden is over banden tussen farmaceutische industrie en artsen/onderzoekers in 2012, of kan dan ook actuele informatie over banden verkregen worden uit het register? Waarom komt er ondanks verschillende vragen om meer details pas in 2013 een brief over de uitwerking van deze motie? Kan deze brief met de praktische uitwerking van het register vóór de behandeling van de begroting 2013 aan de Tweede Kamer worden gezonden?
Er bestaat al jaren een systeem van zelfregulering op het gebied van geneesmiddelenreclame waarop toezicht plaatsvindt door de IGZ. In deze zelfregulering zijn betrokken: artsen, apothekers, drogisten, verpleegkundigen, physician assistants en de farmaceutische industrie. Omdat dit ook degenen zijn waartussen banden transparant worden, zijn dit dus bij uitstek degenen die met elkaar daarover afspraken kunnen maken en dit onderling kunnen regelen. Vanaf januari 2012 is de informatie zo veel mogelijk gestandaardiseerd en wordt deze verzameld teneinde vanaf het eerste kwartaal 2013 de gegevens in het register openbaar te kunnen maken. Omdat over enkele belangrijke details nog nader overleg plaatsvindt met bijvoorbeeld het College Bescherming Persoonsgegevens (CBP), is het nu nog niet mogelijk om de precieze details van de praktische uitwerking aan de Tweede Kamer te sturen. De stichting Code Geneesmiddelenreclame (CGR) hoopt in november, zo mogelijk voor de begrotingsbehandeling, deze details wel te kunnen verstrekken.
548
Hoe ver bent u met het invoeren van de zorgbestuurderstoets? Per wanneer zal deze toets ingevoerd worden?
Zie het antwoord op vraag 552.
549
Hoe ver bent u met het hoofdelijk aansprakelijk kunnen stellen van zorgbestuurders? Per wanneer kunnen bestuurders hoofdelijk aansprakelijk gesteld worden?
Zie het antwoord op vraag 552.
550
Wanneer kan de Kamer de nota van wijziging en de nota naar aanleiding van het verslag van de Wvggz verwachten?
Vanwege het ingrijpende karakter van de nota van wijziging, wordt binnenkort het wetsvoorstel voor advisering aan de Raad van State voorgelegd. Na ontvangst van het advies van de Raad van State, is het aan het volgende kabinet om te besluiten of dit aan de Tweede Kamer wordt toegestuurd.
551
Welke budgettaire middelen zijn er de komende jaren beschikbaar voor het Deltaplan Dementie en hoe verhoudt dit zich dat tot wat er nodig is voor een integrale uitvoering van het Deltaplan?
In het kader van de bevordering van ketenzorg dementie is het voornemen om
€ 15,5 mln. beschikbaar te stellen. Dit is nader toegelicht in de aanwijzingen aan de Nederlandse Zorgautoriteit (NZa) over de contracteerruimte AWBZ voor 2013, die u op 3 oktober 2012 is toegezonden.
Het Deltaplan Dementie is een initiatief van het veld, bestaande uit wetenschap, bedrijfsleven, verzekeraars en patiëntenorganisaties. In de begroting 2013 hebben wij, bovenop de genoemde € 15,5 mln. en naast de mogelijkheden die het topsectorenbeleid (Life Sciences & Health) en het Nationaal Programma Ouderenzorg bieden, geen extra middelen hiervoor vrijgemaakt.
552
Wanneer in het najaar stuurt de minister een notitie over goed bestuur in de zorg aan de Kamer?
Met het oog op de demissionaire status van het Kabinet heb ik afgezien van toezending van de notitie over goed bestuur en heb ik besloten dit aan een volgend Kabinet te laten. Een en ander is wel voorbereid.
553
Hoe verhouden toezegging 4 038 en 4 050 zich tot elkaar? Wanneer kan de Kamer de brief n.a.v. het mondelinge vragenuur verwachten?
Beide toezeggingen hebben betrekking op hetzelfde onderwerp; de mogelijkheid tot verplichte anticonceptie bij bewezen falend ouderschap. In een uitzending van Zembla in april van dit jaar gaven deskundigen aan dat het in bepaalde gevallen verstandig is om psychiatrisch patiënten, verslaafden en mensen met een verstandelijke beperking geen kinderen meer te laten krijgen. Voor deze groep zou verplichte anticonceptie, als geen andere mogelijkheid meer lijkt open te staan, mogelijk moeten worden in de visie van deskundigen uit de jeugdzorg, de psychiatrie en de rechtelijke macht. De staatssecretaris van VWS heeft hierop aangegeven dat zij vindt dat een «hooggeplaatst orgaan» opnieuw naar dit vraagstuk moet kijken.
De staatssecretaris acht het opportuun dat de Kamer hierover nader wordt geïnformeerd door een volgend kabinet.
554
Wanneer worden de resultaten van de inventarisatie van tabaksingrediënten door het RIVM openbaar gemaakt?
Via de website van het RIVM, www.tabakinfo.nl, kan de consument nu al algemene informatie vinden over de samenstelling van tabaksproducten, toevoegingen aan tabak en de gevolgen daarvan voor de roker. Dit najaar zal, zoals toegezegd, voor het eerst informatie openbaar worden gemaakt over de door de industrie gebruikte ingrediënten. Dit zal uiterlijk half december gebeuren.
555
Op welke datum wordt de inventarisatie van tabaksingrediënten openbaar gemaakt op de website van het RIVM?
Zie het antwoord op vraag 554.
556
Welke maatregelen uit het Framework Convention on Tobacco Control worden door de regering overgenomen, welke niet en om welke reden?
De Framework Convention on Tobacco Control (FCTC) is een verdrag met juridisch bindende kaderbepalingen die door de Nederlandse regering zijn geratificeerd. Dit betekent dat Nederland zich committeert aan het naleven van het verdrag in zijn totaliteit.
Het invullen van de kaderbepalingen gebeurt onder meer door het opstellen van guidelines die juridisch niet bindend zijn. Deze guidelines bevatten aanbevelingen om landen te helpen met de implementatie van het FCTC-verdrag, daarbij ruimte houdend voor nationale invulling. Het is dus van belang dat de WHO aanbevelingen doet en dat er vervolgens op nationaal niveau eigen afwegingen worden gemaakt. Op nationaal niveau worden er uiteindelijk, in overleg met het parlement, besluiten genomen.
drs. Katleen Brummelhuis & ir. Lambert DrouvenTelling. Zwerfjongeren: Aantallen op basis van definitie 2010. HHM, Enschede: 2011.
Kamervraag met nummer 2012Z14666, beantwoording minister van VWS d.d. 25 september 2012, kenmerk:103805–100618-MEVA.
Kamervraag met nummer 2012Z14660, beantwoording staatssecretaris van Financiën d.d. 25 september 2012, kenmerk: DGB/2012/4508.
Tot kwetsbare groepen behoorden tot voor kort: 1) jongeren en volwassenen met een laag IQ (IQ 70–85) met ernstige bijkomende problematiek die per 2013 geen aanspraak meer hebben op AWBZ-zorg op grondslag verstandelijk gehandicapt, 2) jongeren met psychische en gedragsproblematiek (waaronder ADHD en autisme), 3) multiprobleemhuishoudens.
Bron: Permanent Onderzoek Leefstijl Situatie (POLS), via www.Statline.nl van Centraal Bureau voor de Statistiek, 2011
Het handelen of het nalaten van handelen van al degenen die in een terugkerende persoonlijke of professionele relatie met de oudere (iemand van 65 jaar of ouder) staan, waardoor de oudere persoon lichamelijke en/of psychische en/of materiële schade lijdt en waarbij van de kant van de oudere sprake is van een vorm van gedeeltelijke of volledige afhankelijkheid.
Advies over het Wmo-budget huishoudelijke hulp voor 2012, Sociaal Cultureel Planbureau, juni 2011
Bron: Permanent Onderzoek Leefstijl Situatie (POLS), via www.Statline.nl van Centraal Bureau voor de Statistiek, 2011
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-33400-XVI-12.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
