Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2011-2012 | 33000-XVI nr. 2 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2011-2012 | 33000-XVI nr. 2 |
|
Blz |
||
|
A. |
ARTIKELSGEWIJZE TOELICHTING BIJ HET BEGROTINGSVOORSTEL |
3 |
|
B. |
BEGROTINGSTOELICHTING |
4 |
|
1. |
Leeswijzer |
4 |
|
2. |
Het beleid |
12 |
|
2.1 |
De beleidsagenda |
12 |
|
2.2 |
De beleidsartikelen |
38 |
|
Artikel 41 Volksgezondheid |
38 |
|
|
Artikel 42 Gezondheidszorg |
60 |
|
|
Artikel 43 Langdurige zorg |
87 |
|
|
Artikel 44 Maatschappelijke ondersteuning |
105 |
|
|
Artikel 45 Jeugd |
118 |
|
|
Artikel 46 Sport en bewegen |
128 |
|
|
Artikel 47 Oorlogsgetroffenen en Herinnering Wereldoorlog II |
137 |
|
|
2.3 |
De niet-beleidsartikelen |
143 |
|
Niet-beleidsartikel 97 Algemeen |
143 |
|
|
Niet-beleidsartikel 98 Apparaatsuitgaven |
147 |
|
|
Niet-beleidsartikel 99 Nominaal en onvoorzien |
155 |
|
|
3. |
Begroting baten-lastendiensten |
156 |
|
College ter Beoordeling van Geneesmiddelen |
156 |
|
|
Centraal Informatiepunt Beroepen Gezondheidszorg |
160 |
|
|
Rijksinstituut voor Volksgezondheid en Milieu |
165 |
|
|
JeugdzorgPlus-instelling Almata |
168 |
|
|
JeugdzorgPlus-instelling De Lindenhorst |
172 |
|
|
4. |
Bijlagen |
176 |
|
4.1 |
Financieel Beeld Zorg |
176 |
|
4.2 |
ZBO’s en RWT’s |
199 |
|
4.3 |
Lijst met afkortingen |
203 |
|
4.4 |
Trefwoordenregister |
208 |
|
Internetbijlagen |
||
|
1. |
Verdiepingshoofdstuk |
|
|
2. |
Moties en toezeggingen |
|
|
3. |
Overzicht subsidies |
|
|
4. |
Evaluatie- en onderzoeksoverzicht |
|
Wetsartikel 1
De begrotingsstaten die onderdeel uitmaken van de Rijksbegroting, worden op grond van artikel 1, derde lid, van de Comptabiliteitswet 2001 elk afzonderlijk bij de wet vastgesteld. Het onderhavige wetsvoorstel strekt ertoe om de begrotingsstaten van het Ministerie van Volksgezondheid, Welzijn en Sport voor het jaar 2012 vast te stellen.
Alle voor dit jaar vastgestelde begrotingswetten tezamen vormen de Rijksbegroting voor het jaar 2012. Een toelichting bij de Rijksbegroting als geheel is opgenomen in de Miljoenennota 2012.
Met de vaststelling van dit wetsartikel worden de uitgaven, verplichtingen en de ontvangsten voor het jaar 2012 vastgesteld. De in de begroting opgenomen begrotingsartikelen worden in onderdeel B van deze memorie van toelichting toegelicht (de zogenaamde begrotingstoelichting).
Wetsartikel 2
Onder het Ministerie van Volksgezondheid, Welzijn en Sport ressorteren de volgende diensten die een baten-lastenstelsel voeren: het Agentschap College ter Beoordeling van Geneesmiddelen, het Centraal Informatiepunt Beroepen Gezondheidszorg, het Rijksinstituut voor Volksgezondheid en Milieu en de JeugdzorgPlus-instellingen Almata en De Lindenhorst.
Met de vaststelling van dit wetsartikel worden de baten en lasten en de kapitaaluitgaven en -ontvangsten van deze baten-lastendiensten voor het jaar 2012 vastgesteld. De begrotingsartikelen worden toegelicht in onderdeel B (begrotingstoelichting) van deze Memorie van Toelichting en wel in de paragraaf inzake de diensten die een baten-lastenstelsel voeren.
De Minister van Volksgezondheid, Welzijn en Sport
E. I. Schippers
Inleiding
Voor u ligt de begroting 2012 van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Deze begroting bestaat uit de volgende onderdelen:
• Beleidsagenda;
• Beleidsartikelen en de niet-beleidsartikelen;
• Begroting baten-lastenadministratie;
• Diverse bijlagen, waaronder het Financieel Beeld Zorg en de verdiepingsbijlage.
Daarnaast wordt een aantal bijlagen digitaal bij deze begroting aan de Staten-Generaal aangeboden.
Wijzigingen ten opzichte van begroting vorig jaar (groeiparagraaf)
De VWS-begroting is ten opzichte van vorig jaar op een aantal punten gewijzigd.
Op 20 april 2011 is de Tweede Kamer akkoord gegaan met een aanpassing van de presentatie van de Rijksbegroting onder de naam «Verantwoord Begroten» (Kamerstuk 31 865, nr. 26). De nieuwe presentatie moet leiden tot meer inzicht in financiële informatie, de rol en verantwoordelijkheid van de minister en moet een duidelijke splitsing tussen apparaat en programma laten zien.
De meeste veranderingen zullen pas in de begroting 2013 worden doorgevoerd. In 2012 geldt dit echter al voor een paar wijzigingen:
• In de beleidsagenda is aan het eind een totaaloverzicht van de beleidsdoorlichtingen opgenomen;
• In deze begroting zijn de beleidsartikelen 45 (Jeugd) en 46 (Sport en bewegen) alvast ingevuld volgens de nieuwe voorschriften;
• In deze begroting is een nieuw niet-beleidsartikel opgenomen (artikel 97 Algemeen). Hierop staan de programma-uitgaven die voorheen op artikel 98 stonden (met uitzondering van de bijdragen aan ZBO’s; die staan nu op de beleidsartikelen);
• De begroting bevat een centraal apparaatsartikel, waarop alle apparaatsuitgaven van het kerndepartement bij elkaar staan. Dit is artikel 98 van deze begroting;
• In paragraaf 3 van artikel 98 Apparaatsuitgaven is aangegeven hoe de taakstelling Rijk bij VWS is ingevuld;
• De bedrijfsvoeringsparagraaf is vervallen. De onderwerpen die in de bedrijfsvoeringparagraaf stonden, zijn nu in de toelichting van artikel 98 Apparaatsuitgaven opgenomen;
• Als extra nieuwe bijlage is een subsidieoverzicht opgenomen. Deze wordt digitaal aangeboden aan de Tweede Kamer.
Nederlands Vaccin Instituut (NVI)
Het NVI, in 2004 opgericht en vanaf 2006 een baten-lastendienst met definitieve status, bevindt zich in een transitieproces. Dit proces is in gang gezet naar aanleiding van een besluit van de minister in 2009 en daarop volgende brieven van januari en december 2010. De belangrijkste onderdelen van deze brieven zijn:
• Privatisering van de productie; het verkoopproces is eind 2010 opgestart en zal conform de huidige planning nog in 2011 worden afgerond;
• Integratie van de inkoop, opslag en distributie en de onderzoek- en ontwikkelingstaak in het RIVM; dit is geformaliseerd per 1 januari 2011;
• Definitieve positionering van de ondersteunende diensten; besluitvorming en implementatie hiervan is voorzien voor 2011.
Een en ander impliceert dat met ingang van 2012 alle activiteiten van het NVI elders zijn ondergebracht. Deze VWS-begroting 2012 bevat daarom geen NVI-paragraaf meer.
De inmiddels aan de Tweede Kamer aangeboden jaarrekening 2010 is de laatste integrale jaarrekening waarin alle samenstellende delen van het NVI volledig en voor het hele jaar voorkomen. Over 2011 zal nog een laatste jaarrekening worden opgesteld voor de in 2011 nog resterende activiteiten en periode dat deze publiek waren. Deze jaarrekening behelst dan tevens de eindbalans in het kader van de opheffing van het NVI als baten-lastendienst. Het formele opheffingsbesluit zal daarna in de Staatscourant worden gepubliceerd.
Invulling motie-Schouw
De motie-Schouw verzoekt onder andere het Ministerie van VWS om aan te geven hoe wordt omgegaan met de aanbeveling van de Europese Commissie om maatregelen te nemen waarbij de pensioengerechtigde leeftijd wordt gekoppeld aan de gemiddelde levensverwachting en het verbeteren/de houdbaarheid van de publieke financiën op lange termijn in relatie tot de vergrijzing.
Door onder andere de vergrijzing, de toename van het aantal chronisch zieken en technologische ontwikkelingen neemt de vraag naar zorg de komende jaren toe. Daarmee stijgen ook de zorguitgaven. In de VWS-begroting wordt aandacht besteed aan de toekomstbestendigheid van de zorg, bijvoorbeeld in paragraaf 1 en 6 van de beleidsagenda.
Beleidsrelevante indicatoren en -kengetallen
De beleidsinformatie bestaat uit beleidsindicatoren en kengetallen. Beleidsinformatie wordt alleen opgenomen indien zinvol en relevant.
De begroting van 2012 is een overgangsjaar wat betreft de beleidsinformatie. De beleidsartikelen 45 (Jeugd) en 46 (Sport en bewegen) zijn opgesteld volgens de nieuwe begrotingssystematiek van «Verantwoord Begroten». Ook de beleidsinformatie is daarbij aangepast. De overige beleidsartikelen zijn volgens de «oude» begrotingssystematiek opgesteld.
Beleidsinformatie bij Verantwoord Begroten
Bij «Verantwoord Begroten» wordt de beleidsinformatie aangepast aan de verschillende rollen in de verantwoordelijkheid van de minister.
Indien sprake is van een duidelijk verband tussen de uitgaven op het beleidsartikel, de inzet en invloed van de minister en een gewenste maatschappelijke uitkomst (de ambitie van de minister; de streefwaarde), worden de te bereiken beleidsresultaten toegelicht met beleidsindicatoren.
Wanneer dit verband niet te leggen is en de minister geen doorslaggevende invloed heeft op de uiteindelijke beleidsresultaten, wordt volstaan met algemene kengetallen over ontwikkelingen op het beleidsterrein. Kengetallen kennen geen streefwaarde.
Beleidsinformatie bij de «oude» begrotingssystematiek
In de begroting wordt het principe gevolgd dat de beleidsdoelen worden geformuleerd in termen van te realiseren effecten (outcome) of in daarvan afgeleide prestatiegegevens (output). Per beleidsartikel wordt bij de algemene doelstelling (AD) of, wanneer dat beter past, bij de operationele doelstelling (OD) effect- of prestatiegegevens gepresenteerd. Indien geen zinvolle en relevante indicator kan worden bepaald is het «comply or explain- beginsel» van toepassing. Dit houdt in dat wordt uitgelegd (explain) waarom bij sommige artikelen geen indicatoren zijn opgenomen (comply).
Beleidsagenda
In de beleidsagenda wordt ingegaan op de onderwerpen uit de strategische agenda van de minister en de staatssecretaris van VWS (zie kamerstukken 32 620, nr. 1 en 2). Aan het eind van de beleidsagenda is een meerjarige planning van de beleidsdoorlichtingen opgenomen.
Beleidsartikelen (artikel 41 t/m 47)
Tabel budgettaire gevolgen van beleid
De tabel budgettaire gevolgen van beleid betreft een meerjarige tabel met de verplichtingen, uitgaven en ontvangsten. De uitgaven worden vervolgens onderverdeeld naar operationele doelstelling. Per doelstelling wordt onderscheid gemaakt naar de financiële instrumenten die de minister tot zijn beschikking heeft. De te onderscheiden financiële instrumenten zijn:
• Garantieverplichtingen;
• Bekostiging;
• Subsidie(regelingen);
• Opdrachten;
• Bijdragen aan baten-lastendiensten;
• Bijdragen aan ZBO’s/RWT’s;
• Bijdragen aan (inter-)nationale organisaties, medeoverheden;
• Bijdragen aan begrotingsfondsen/sociale fondsen.
De artikeloverstijgende uitgaven zijn niet over de beleidsartikelen verdeeld, maar budgettair opgenomen onder de meest relevante operationele doelstelling van de beleidsartikelen, zoals ZonMw op artikel 41 Volksgezondheid.
Budgetflexibiliteit
De tabel budgetflexibiliteit biedt inzicht in de mate waarin de begrote uitgaven nog vrij inzetbaar zijn of in hoeverre hiervoor al verplichtingen zijn aangegaan.
Niet-beleidsartikelen
De niet-beleidsartikelen bestaan uit artikel 97 (Algemeen), 98 (Apparaatsuitgaven) en 99 (Nominaal en onvoorzien).
Op artikel 97 worden de uitgaven voor internationale samenwerking, de verzameluitkering en de uitgaven voor strategisch onderzoek RIVM begroot.
Artikel 98 betreft het centrale apparaatsartikel. Hierop worden de apparaatsuitgaven van het moederdepartement begroot.
Artikel 99 is een technisch-administratief artikel, waarop de loon- en prijsbijstelling en taakstellingen worden geplaatst die nog aan de beleidsartikelen dienen te worden toebedeeld.
Budgettair Kader Zorg en de begroting van VWS
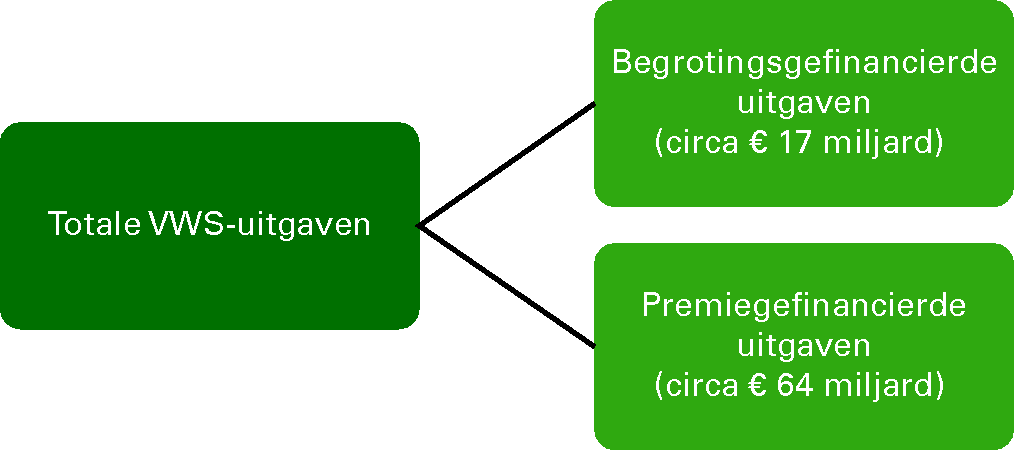
In voorliggende begroting zijn, naast de begrotingsuitgaven van het Ministerie van VWS, ook de collectief gefinancierde zorguitgaven opgenomen. Hieronder wordt het onderscheid tussen begrotingsgefinancierde en premiegefinancierde uitgaven toegelicht en wordt de relatie tussen het Budgettair Kader Zorg (BKZ) en de begroting van VWS verduidelijkt.
Begrotingsgefinancierde uitgaven versus premiegefinancierde uitgaven
De begroting van VWS omvat zowel begrotingsuitgaven, die uit belastinginkomsten worden betaald, als uitgaven die voornamelijk door middel van premies worden gefinancierd. Het onderscheid tussen beide categorieën is van belang voor de ministeriële verantwoordelijkheid en het budgetrecht van de Staten-Generaal.
De minister van VWS voert zelf het beheer over de begrotingsgefinancierde middelen. Dat wil zeggen: VWS gaat zelf alle verplichtingen aan en verricht de uitgaven rechtstreeks ten laste van de begroting. Bij de premiegefinancierde zorguitgaven is dat anders; hieraan liggen voornamelijk individuele beslissingen ten grondslag van de partijen die bij de zorg betrokken zijn. Zorgaanbieders leveren zorg aan patiënten/cliënten en declareren de kosten bij zorgverzekeraars en zorgkantoren. VWS is verantwoordelijk voor de randvoorwaarden en de regelgeving en ziet toe op de toegankelijkheid, betaalbaarheid en kwaliteit van de gezondheidszorg, maar verricht de uitgaven niet zelf.
Op de begrotingsgefinancierde uitgaven is het budgetrecht van de Staten-Generaal onverkort van toepassing. De Eerste en Tweede Kamer hebben het recht de uitgaven te beoordelen, goed te keuren of te verwerpen. De Tweede Kamer heeft tevens het recht van amendement. Zo bepalen de Staten-Generaal samen met het kabinet welk deel van de belastinginkomsten wordt besteed aan zorggerelateerde uitgaven.
De premiegefinancierde zorguitgaven maken geen deel uit van het wetslichaam en de begrotingsstaat van de begroting. Het budgetrecht is op deze uitgaven niet van toepassing. Gezien het maatschappelijk belang van de premiegefinancierde zorguitgaven worden deze uitgaven wel als beleidsinformatie toegelicht bij de beleidsartikelen. In het Financieel Beeld Zorg (FBZ) is een integraal overzicht opgenomen van alle premiegefinancierde zorguitgaven.
Overzicht 1: Uitgaven begroting VWS naar financieringsbron
Het Budgettair Kader Zorg (BKZ) en de begroting
Het BKZ bestaat uit alle uitgaven die op basis van een wettelijke aanspraak dan wel een subsidie op grond van de Zorgverzekeringswet (Zvw) en/of de Algemene Wet Bijzondere Ziektekosten (AWBZ) worden gemaakt. Een deel van de begrotingsuitgaven wordt ook toegerekend aan het BKZ. Het gaat daarbij om een deel van de uitgaven van de Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg), de uitgaven voor zorg, jeugd en welzijn in Caribisch Nederland en het Opleidingsfonds. Daarnaast omvat het BKZ de uitgaven die via andere begrotingshoofdstukken beschikbaar worden gesteld. Het gaat dan om de middelen die via het Gemeentefonds worden uitgekeerd aan gemeenten voor uitgaven voor huishoudelijke hulp in het kader van de Wet maatschappelijke ondersteuning (Wmo) en de reserveringen voor onder meer loon- en prijsbijstelling op de aanvullende posten van de minister van Financiën.
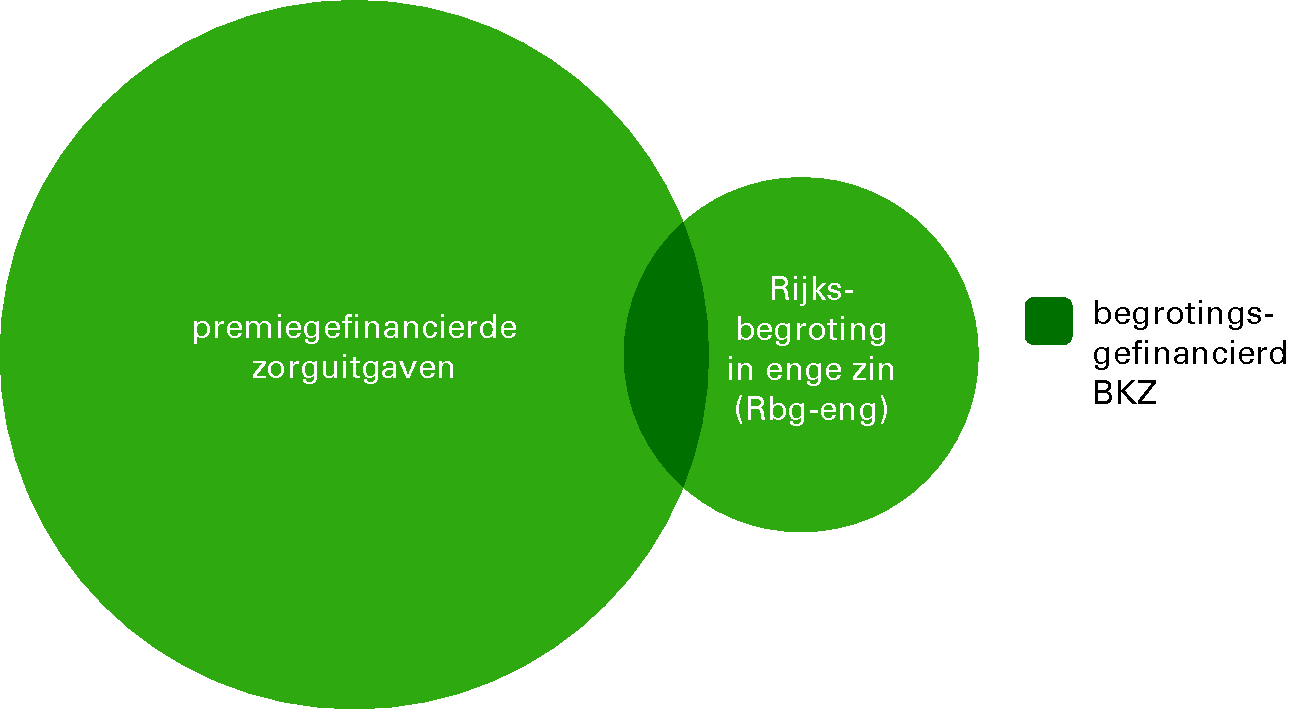
De begroting van VWS bevat uitgaven voor onder meer preventie, jeugdzorg en sport. Ook uitgaven om het zorgstelsel goed te laten functioneren, maar die niet direct zijn te relateren aan de zorgverlening, worden rechtstreeks ten laste van de begroting gebracht. Voorbeelden hiervan zijn de exploitatiekosten van de ZBO’s Nederlandse Zorgautoriteit (NZa) en het College voor zorgverzekeringen (CVZ). Deze uitgaven worden gerekend tot de budgetdisciplinesector Rijksbegroting in enge zin (Rbg-eng).
Financiering van het bruto-BKZ
Onderstaand overzicht (overzicht 2) maakt inzichtelijk dat het onderscheid tussen uitgaven op de begroting van VWS die worden toegerekend aan de budgetdisciplinesector Rbg-eng en de uitgaven die worden toegerekend aan het BKZ niet één op één overeenkomt met het onderscheid tussen begrotingsgefinancierde uitgaven en premiegefinancierde uitgaven. Het BKZ omvat immers zowel een begrotingsgefinancierd deel als een premiegefinancierd deel. De begrotingsgefinancierde uitgaven binnen het BKZ worden betaald uit belastingopbrengsten. De zorguitgaven worden gefinancierd uit premie-inkomsten, rijksbijdragen, eigen bijdragen en het verplicht eigen risico voor de basisverzekering van de Zvw.
Overzicht 2: Onderscheid tussen Budgettair Kader Zorg (BKZ) en begroting
Samenstelling van de BKZ-uitgaven
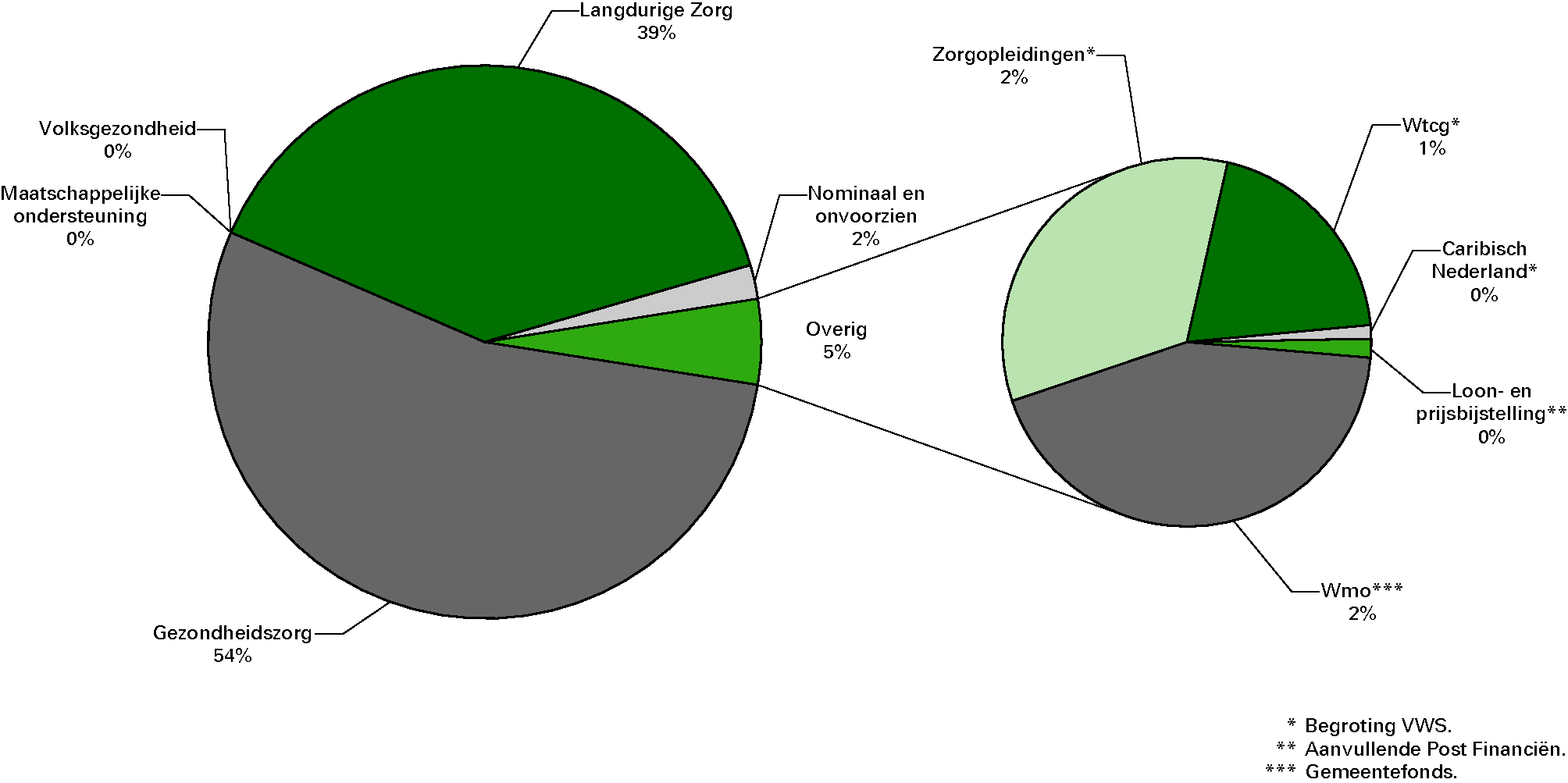
Tabel 1 geeft een overzicht van de bruto-BKZ-uitgaven uitgesplitst naar artikel. In overzicht 3 is deze uitsplitsing visueel gepresenteerd.
|
Begrotingshoofdstuk |
Artikel |
Omschrijving |
2012 |
Premie (P)/Begroting (B) |
|---|---|---|---|---|
|
H16 |
41 |
Volksgezondheid |
111,8 |
P |
|
42 |
Gezondheidszorg |
36 012,9 |
P |
|
|
43 |
Langdurige zorg |
25 980,1 |
P |
|
|
44 |
Maatschappelijke ondersteuning |
187,6 |
P |
|
|
99 |
Nominaal en onvoorzien |
1 624,6 |
P |
|
|
H16 |
42.2 |
Zorgopleidingen |
1 119,5 |
B |
|
42.3 |
Wtcg |
616,7 |
B |
|
|
42.4 |
Caribisch Nederland |
39,9 |
B |
|
|
H50 |
Wmo |
1 441,5 |
B |
|
|
H80/81 |
Loon- en prijsbijstelling |
53,3 |
B |
|
|
Bruto-BKZ-uitgaven ontwerpbegroting 2012 |
67 187,9 |
Bron: VWS, NZa-productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Overzicht 3: Totaaloverzicht van alle BKZ-uitgaven
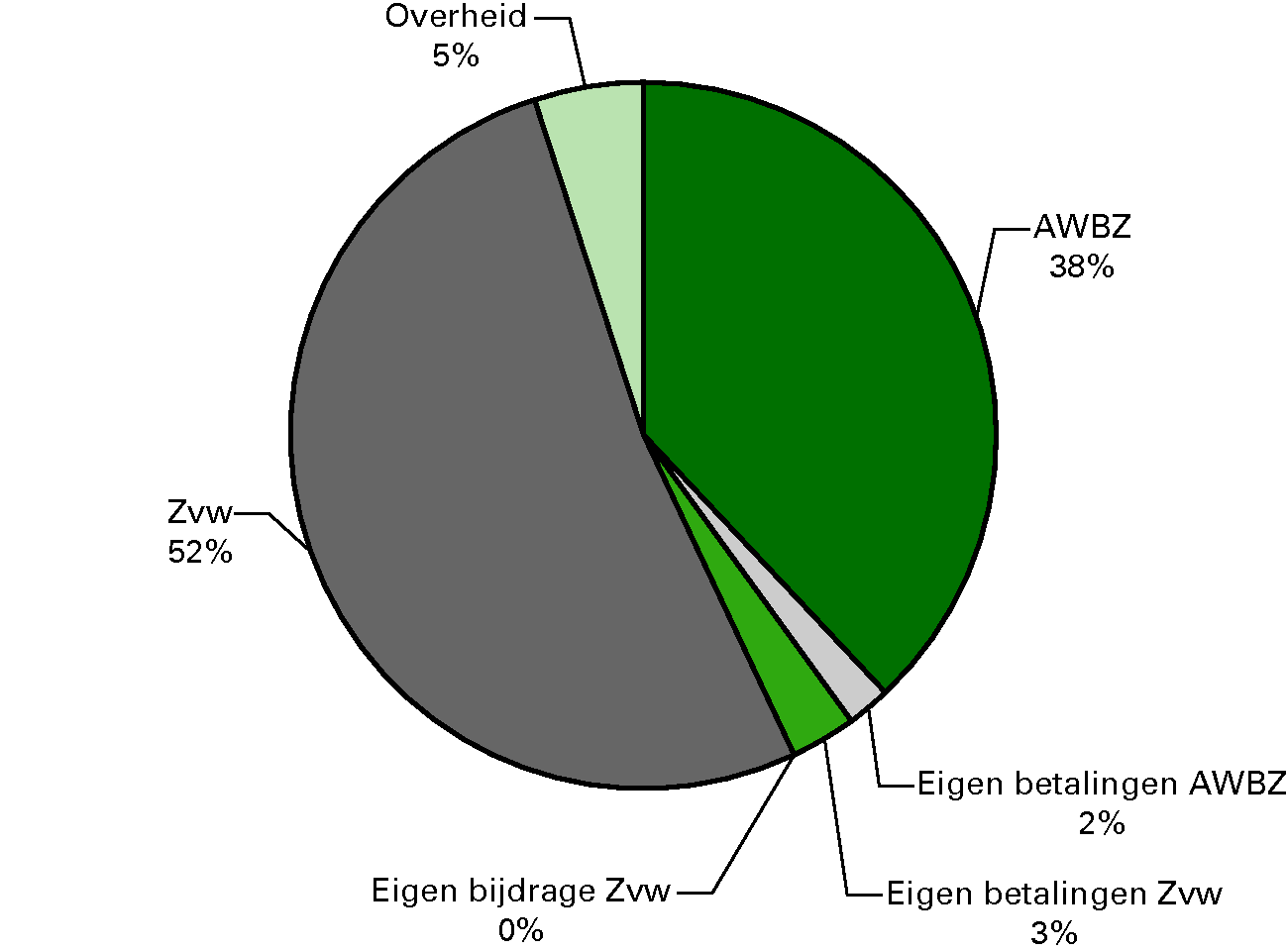
Tabel 2 geeft de samenstelling van het bruto-BKZ weer, maar dan uitgesplitst naar premiegefinancierde uitgaven en begrotingsgefinancierde uitgaven. Het verplicht eigen risico en de eigen betalingen worden als niet-belastingontvangsten gerekend tot het BKZ. De BKZ-uitgaven minus deze niet-belastingontvangsten vormen de netto-BKZ-uitgaven die worden getoetst aan het Budgettair Kader Zorg dat is vastgesteld in de Startbrief van het kabinet. Overzicht 4 geeft de samenstelling visueel weer.
|
2012 |
|
|---|---|
|
Bruto-BKZ-uitgaven ontwerpbegroting 2012 |
67 187,9 |
|
Premiegefinancierd |
63 917,0 |
|
waarvan Awbz |
27 076,5 |
|
waarvan Zvw |
36 840,5 |
|
Begrotingsgefinancierd |
3 270,9 |
|
waarvan Wmo |
1 441,5 |
|
waarvan Zorgopleidingen |
1 119,5 |
|
waarvan Wtcg |
616,7 |
|
waarvan Caribisch Nederland |
39,9 |
|
waarvan Overig |
53,3 |
|
BKZ-ontvangsten ontwerpbegroting 2012 |
3 641,6 |
|
waarvan Eigen risico Zvw |
1 798,9 |
|
waarvan Eigen bijdrage Zvw |
146,2 |
|
waarvan Eigen bijdrage AWBZ |
1 696,5 |
|
waarvan Terugontvangsten Zorgopleidingen |
– |
|
Netto-BKZ-uitgaven ontwerpbegroting 2012 |
63 546,3 |
Bron: VWS, NZa-productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Overzicht 4: Samenstelling van het bruto-BKZ
AWBZ-fonds en Zvw-fonds
De rijksbijdragen (de bijdrage in de kosten van kortingen (BIKK), de rijksbijdrage ten behoeve van 18-minners in de Zvw en de rijksbijdrage ten behoeve van de abortusklinieken) worden rechtstreeks vanuit de begroting gestort in het AWBZ-fonds en het Zvw-fonds. Omdat zowel de begroting als de fondsen onderdeel uitmaken van de collectieve sector gaat het hier om per saldo budgetneutrale verschuivingen binnen de collectieve sector. De rijksbijdragen worden om die reden wel op de begroting verantwoord, maar worden niet tot een budgetdisciplinesector gerekend.
De premie-inkomsten (nominale premie Zvw, AWBZ-premie inkomensafhankelijke bijdrage) worden gerekend tot de collectieve lasten en tellen daarom mee in de inkomstenindicator van het kabinet. Dit betekent dat iedere verandering in de hoogte van de premies wordt gecompenseerd door lastenverzwaring of lastenverlichting elders.
Verschuivingen tussen budgetdisciplinesectoren en tussen premiemiddelen en begrotingsmiddelen
Met enige regelmaat vinden overboekingen plaats tussen de budgetdisciplinesectoren (deelkaders) Rbg-eng en BKZ. Dergelijke overboekingen zijn budgetneutraal en de deelkaders worden hiervoor technisch gecorrigeerd. Tevens vinden verschuivingen plaats tussen begrotingsgefinancierde uitgaven en premiegefinancierde uitgaven. De eventuele gevolgen van dergelijke verschuivingen voor de hoogte van premies worden gecompenseerd binnen het inkomstenkader.
Alle medische vervolgopleidingen waarvoor VWS (eerst)verantwoordelijk is, staan op de begroting van VWS. De zogenoemde eerste en tweede trancheopleidingen worden tot het BKZ gerekend, terwijl de andere opleidingen (huisartsen, physician assistants, nurse practitioners) tot het Rbg-eng behoren. Om hier meer uniformiteit in aan te brengen worden de huisartsopleidingen met ingang van deze begroting overgeheveld van Rbg-eng naar het BKZ. Het Fonds Ziekenhuis Opleidingen, dat in 2011 van start is gegaan, valt eveneens onder het begrotingsgefinancierde deel van het BKZ. Hiermee is het grootste deel van de middelen dat beschikbaar wordt gesteld voor medische vervolgopleidingen onder één budgettair kader gebracht.
Iedere Nederlander moet kunnen rekenen op goede zorg. Zorg die van hoge kwaliteit, toegankelijk én betaalbaar is. Nu, en in de toekomst. De Nederlandse gezondheidszorg doet het gelukkig – ook naar internationale maatstaven – behoorlijk goed, dankzij al die mensen die zich elke dag met hart en ziel inzetten om de patiënt de juiste zorg te bieden. Mede daardoor leven we steeds langer en in betere gezondheid. Dat neemt niet weg dat we een aantal problemen en daarmee een maatschappelijke opgave hebben die moet worden aangepakt.
De zorgkosten stijgen de laatste jaren sneller dan de economie groeit en drukken daardoor steeds meer op de collectieve uitgaven. Door onder andere de vergrijzing, de toename van het aantal chronisch zieken en technologische ontwikkelingen neemt de vraag naar zorg de komende jaren alleen nog maar toe. Daarmee stijgen ook de zorguitgaven. Een structurele aanpak is dus noodzakelijk om deze uitdaging het hoofd te bieden. Naast de vijftien miljard euro1 extra die dit kabinet investeert in de zorg, zet het daarom ook flinke stappen in het hervormingsproces van de zorg. Het kabinet ziet zich daarbij voor een grote maatschappelijke opgave gesteld: hoe houden we de zorg toegankelijk, verhogen we de kwaliteit en beheersen we tegelijkertijd de zorguitgaven?
De kwaliteit en houdbaarheid van zorg hangen voor een groot deel af van het functioneren van de arbeidsmarkt in de zorg. Het is essentieel dat er voldoende en goed opgeleid personeel beschikbaar is en dat zorgverleners op de juiste plek worden ingezet. De beschikbaarheid van zorgverleners staat onder meer als gevolg van de dubbele vergrijzing en ontgroening van de samenleving onder druk. Het is noodzakelijk om op verschillende fronten in actie te komen. Daarom trekt dit kabinet jaarlijks 852 miljoen euro extra uit om de kwaliteit van zorg te verbeteren. Met dit bedrag kunnen zittende medewerkers scholing krijgen en zorgen in 2014 twaalfduizend extra medewerkers dagelijks voor ouderen, gehandicapten en chronisch psychiatrische patiënten. Maar daarmee zijn we er nog niet. We moeten alle mogelijkheden benutten om te voorkomen dat een personeelstekort realiteit wordt. We moeten slimmer gebruik maken van nieuwe (technologische) ontwikkelingen – bijvoorbeeld e-health –, zelfzorg maximaal stimuleren en andere arbeidsbesparende alternatieven inzetten.
Daarnaast ligt de maatschappelijke opgave er in om de zorg anders, beter en toekomstbestendig te organiseren. Zowel in de curatieve zorg als in de langdurige zorg moet het beleid gericht zijn op maximale aandacht en kwaliteit voor de patiënt tegen een betaalbare premie door een zo efficiënt mogelijke organisatie van de zorg. Zorgverleners moeten de zorg afstemmen op de behoeften en vermogens van patiënten. Dat kan alleen als er ruimte is om maatwerk te bieden en gerichte keuzes te maken, met de bijbehorende verantwoordelijkheden.
Deze analyse is niet nieuw; er zijn al verschillende ontwikkelingen in gang gezet. Dit kabinet onderscheidt zich door nu echt werk te maken van de omslag in de zorg en de herinrichting van het zorglandschap, zodat we de zorg voor de toekomst gezond en betaalbaar houden. Zowel in de curatieve als de langdurige zorg pakken we door op belangrijke dossiers. Dat vraagt met het oog op de toekomst om gevoelige keuzes.
De organisatie van de curatieve zorg moet klantvriendelijker en eenduidiger, maar moet ook minder gaan kosten. Het leidend principe is daarbij: dichtbij wat kan en verder weg waar nodig. Eenvoudige zorg (basiszorg) moet daarom dicht bij de burger worden georganiseerd en toegankelijk en bereikbaar zijn voor mensen die het op dat moment nodig hebben. Patiënten zijn voor eenvoudige handelingen beter af en goedkoper uit in de eerste lijn.
Voor specialistische zorg blijft de patiënt naar het ziekenhuis gaan. Ziekenhuizen leggen zich toe op complexere zorg en topzorg. Door zich te specialiseren in complexe aandoeningen, gaat de kwaliteit van de behandeling omhoog. Doordat niet meer alle ziekenhuizen zich hoeven toe te leggen op bepaalde specialisaties, en dus niet allemaal dezelfde investeringen hoeven te doen in dure gespecialiseerde apparatuur, levert dit kostenbesparingen op. Om uitgaven te beheersen en kwaliteit en doelmatigheid te verbeteren, voert het kabinet voor de ziekenhuiszorg prestatiebekostiging in en breiden we de vrije prijsvorming uit. Tegelijkertijd moeten zorgverzekeraars selectiever inkopen. Als stimulans daarbij geldt dat ze meer risico dragen en de achterafcompensaties (de zogenoemde ex-post risicoverevening) worden afgebouwd.
In de langdurige zorg werken we aan een grote cultuuromslag door een structuurverandering. De zorgbehoefte van de cliënt zal, meer dan nu het geval is, centraal komen te staan. Uitgangspunt is dat cliënten de zorg ontvangen die zij nodig hebben. In een instelling als de zorgbehoefte daarom vraagt, thuis als dat kan. Het eindperspectief is een AWBZ van hoge kwaliteit voor de mensen met een langdurige vraag naar zorg. Cliënten in instellingen krijgen via de Beginselenwet zorginstellingen een sterkere positie. Onderdelen van de AWBZ worden gedecentraliseerd naar gemeenten. Hierdoor kan de ondersteuning meer op maat worden geboden, dichter bij de cliënt en beter afgestemd op lokale mogelijkheden. De zorgkantoren worden opgeheven en de uitvoering van de AWBZ wordt in handen gelegd van de zorgverzekeraars, waarmee de cliënt over meer keuzevrijheid en sturingsmogelijkheden beschikt. Op deze manier is ook de aansluiting tussen de langdurige zorg en de curatieve zorg beter gewaarborgd. Daarnaast wordt regelgeving waar mogelijk vereenvoudigd of afgeschaft. Het gebruik van het persoonsgebonden budget (pgb) wordt beperkt, maar wel wettelijk verankerd.
Het kabinet wil de zorg voor jeugd beter laten aansluiten op de eigen kracht van kinderen, jongeren en hun ouders. Zoals overeengekomen in het Regeerakkoord wordt het jeugdstelsel ingrijpend gewijzigd. Door de verantwoordelijkheid te decentraliseren naar gemeenten wordt het stelsel laagdrempeliger, integraler en efficiënter.
De maatschappelijke opgave is een stevige en vraagt forse inspanningen van alle betrokken partijen. Samen met iedereen die in de zorg werkt, wil het kabinet maatregelen nemen om deze opgave het hoofd te bieden. In de volgende hoofdstukken gaan we in op onze plannen voor 2012 en geven we een doorkijkje naar de rest van de kabinetsperiode. Wij sluiten daarbij aan op de eerder aan de Tweede Kamer verzonden strategische beleidsbrieven «Zorg die werkt» en «Vertrouwen in de zorg».
Het kabinet wil dat basisvoorzieningen in Nederland dichtbij zijn georganiseerd. Dit geldt ook voor de eenvoudige zorg, ondersteuning, sport, jeugd en participatie. Mensen willen dichtbij naar de huisarts, de prikpoli of de sportvereniging. Bovendien is in de huidige situatie de geboden zorg niet altijd het juiste antwoord op de soms eenvoudige behoefte van mensen aan zorg en ondersteuning.
a. Basiszorg dichtbij en toegankelijk
Het kabinet komt in 2012 met maatregelen om een krachtige impuls te geven aan de toegankelijkheid van eenvoudige zorg. Die zorg moet dicht bij huis beschikbaar zijn en goed bereikbaar als dat nodig is. Steeds vaker zullen de zorgaanbieders die in gezondheidscentra samenwerken, deze zorg bieden. Daarbij is het van groot belang dat de verbinding tussen de eerstelijnszorg, de langdurige zorg en maatschappelijke ondersteuning sterker wordt en meer gericht op buurt of regio.
Ook kan de eerste lijn een belangrijke rol spelen bij de verlening van medisch specialistische zorg. Eenvoudige ingrepen en behandelingen moeten uit de ziekenhuizen worden teruggebracht naar de eerste lijn. Daarnaast kan eenvoudige medisch specialistische zorg meer dan nu het geval is, ook in de buurt worden verleend, in een buitenpoli van het ziekenhuis of in een gezondheidscentrum.
Het aantal chronisch zieken neemt de komende jaren sterk toe. Ook bij de behandeling van deze groep kan de eerste lijn een grotere rol spelen. Nieuwe professionals die speciaal zijn opgeleid om chronisch zieken te begeleiden en te behandelen, verlichten de taak van de huisarts. Die kan zich daardoor richten op patiënten met een zorgvraag waar zij nu voor naar de tweede lijn gaan. Zo beperken we het onnodige gebruik van dure specialistische zorg. De specialist in het ziekenhuis krijgt hierdoor ruimte om meer patiënten te behandelen met complexere, specialistische zorgvragen.
Ook in de geestelijke gezondheidszorg (ggz) is een fundamentele omslag nodig die we mede met versterking van goede basiszorg in de buurt kunnen bereiken. Dat is nu meer dan ooit nodig, omdat de uitgaven in negen jaar meer dan verdubbeld zijn: van 2,5 miljard euro in 2000 naar 5,5 miljard euro in 2009. Elk jaar komen er meer dan tien procent patiënten bij in de ggz. Geestelijke ziekten komen echter even vaak voor als tien jaar geleden. Onderstaande tabel laat zien dat vergeleken met andere westerse landen een groot aandeel van het bruto binnenlands product (BBP) naar de behandeling van psychische- en gedragsstoornissen gaat.
Uitgaven aan de GGZ als aandeel van BBP
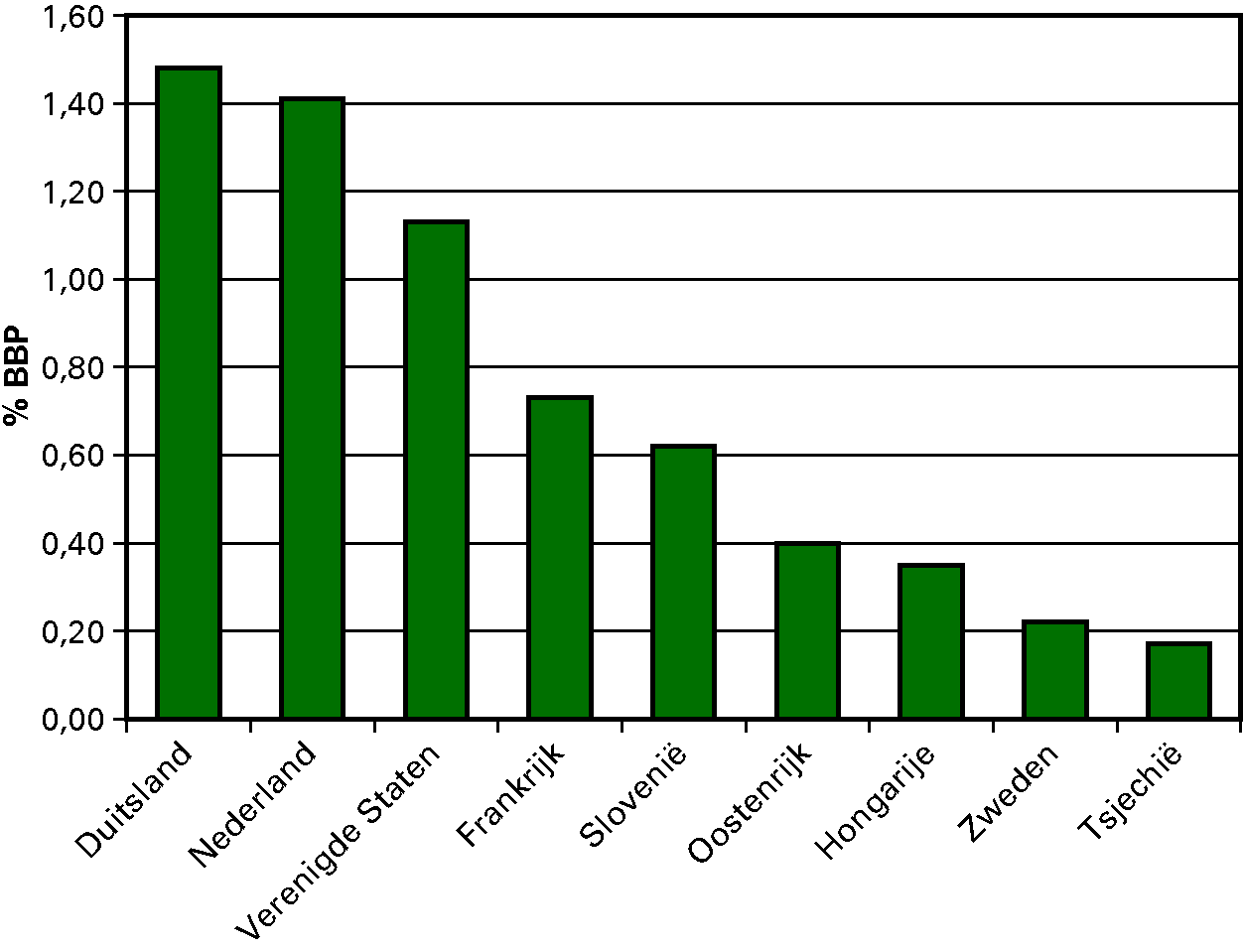
Ongeveer een derde van de mensen met lichte psychische klachten krijgt nu onnodig een behandeling in de tweedelijns geestelijke gezondheidszorg (ggz). Omdat deze zorg kwalitatief beter en ook nog eens goedkoper kan worden verleend in de eerste lijn, is het gewenst dat meer mensen een behandeling in de eerste lijn krijgen. Voor behandelingen in de eerste lijn moesten mensen al een eigen bijdrage betalen; voor behandeling in de tweede lijn moeten patiënten met ingang van 2012 ook een eigen bijdrage betalen. Die bijdrage is hoger dan die voor de eerstelijns ggz, zodat cliënten worden gestimuleerd om bij voorkeur behandeling te zoeken in de eerste lijn. Daarbij moet in de ggz worden beloond naar prestatie, zodat het leveren van maatwerk aan de patiënt, innovatie en hard werken lonen.
Bovendien moet er in de ggz meer nadruk worden gelegd op preventie, tijdig signaleren, zelfzorg, e-mental health en het stimuleren van kortdurende behandelingen. Naar verwachting kunnen we daarmee zwaardere en langdurige psychische behandelingen voorkomen. Om extramuralisering in de ggz te stimuleren is, op basis van advies van de NZa, voor 2011 de mogelijkheid gecreëerd om het schot tussen AWBZ en Zvw flexibel toe te passen. Daarmee is herschikking van financiële middelen op instellingsniveau mogelijk. De NZa is gevraagd om een aanvullend advies voor de langere termijn.
b. Zorgzaamheid dicht bij huis
Mensen willen zoveel mogelijk de regie over hun eigen leven voeren, zorg en ondersteuning het liefst dicht bij huis ontvangen en deze zorg en ondersteuning inpassen in hun dagelijkse situatie. Het kabinet geeft deze regie terug zodat cliënten in hun directe omgeving met familie, vrienden, vrijwilligers en alle zorgverleners afspraken kunnen maken over de zorg en ondersteuning die ze nodig hebben.
De Wet maatschappelijke ondersteuning (Wmo), uitgevoerd door gemeenten, regelt dat mensen de voorzieningen, hulp en ondersteuning krijgen die ze nodig hebben om te kunnen participeren in de samenleving. Gemeenten hebben de plicht om te zorgen dat iemand zo goed mogelijk kan deelnemen aan de maatschappij, de zogenoemde compensatieplicht. Gemeenten brengen in samenspraak met de burger in kaart welke ondersteuning iemand nodig heeft. Daarbij is de eigen kracht en de ondersteuning uit het eigen netwerk het uitgangspunt.
Extramurale begeleiding
Gemeenten staan dichterbij hun burgers dan het rijk. Daarom zal de extramurale begeleiding, die nu nog deel uitmaakt van de AWBZ, onder de Wmo komen. De gemeente kan ondersteuning op maat bieden bijvoorbeeld in de eigen wijk of buurt. De gemeente zal daarbij verbindingen leggen met bijvoorbeeld de schuldhulpverlening, woningaanpassingen, re-integratie en bijstand of het woonbeleid. Het zogeheten Transitiebureau van VWS en de Vereniging Nederlandse Gemeenten (VNG) helpen gemeenten, aanbieders en cliënten(organisaties) zich voor te bereiden op de overgang. In de bestuursafspraken 2011– 2015 met gemeenten staat deze overheveling beschreven.
In 2012 gaan we verder met de voorbereiding van de decentralisatie van extramurale begeleiding naar de Wmo. Per 1 januari 2013 geldt dat mensen die vanaf dat moment voor het eerst begeleiding nodig hebben een beroep moeten doen op de Wmo. Dit geldt ook voor cliënten van wie de AWBZ-indicatie in 2013 afloopt en die om een nieuwe – of een herindicatie vragen. Vanaf 2014 valt iedereen die begeleiding nodig heeft onder de verantwoordelijkheid van de gemeenten.
Laagdrempelig CJG in elke gemeente
Met de vorming van de Centra voor Jeugd en Gezin (CJG) is de basis gelegd voor het laagdrempelig en in de nabije omgeving aanbieden van opvoedingsondersteuning voor ouders met opgroeiende kinderen. In 2012 gaan we door met de inhoudelijke ontwikkeling van de CJG’s.
De ondersteuning en hulp die het CJG biedt, is zo veel mogelijk gericht op het versterken van de gewone opvoeding, de eigen kracht en autonomie van jongeren en hun ouders. Om nieuwe taken op het terrein van de zorg voor jeugd goed te kunnen uitvoeren, is het van belang dat gemeenten samenwerken. Hiervoor ontvangen zij ook in 2012 ondersteuning in de vorm van handreikingen en advies.
Cliëntondersteuning binnen handbereik
Gemeenten zijn uit hoofde van de Wmo verantwoordelijk voor cliëntondersteuning, maar hebben niet de middelen voor alle doelgroepen. Cliëntondersteuning voor gehandicapten bijvoorbeeld wordt op dit moment uitgevoerd door MEE. Veel voorzieningen op het vlak van participatie komen bij de gemeenten te liggen en dus dicht bij de burger. Daarom krijgen gemeenten geleidelijk meer zeggenschap over de middelen en capaciteit van MEE.
c. Veilig sporten en bewegen in de buurt
In het Regeerakkoord en de beleidsbrief «Sport en bewegen in Olympisch perspectief» zijn veel ambities voor het sportbeleid opgenomen. Om aan die ambities invulling te kunnen geven is extra geld vanuit de loterij opbrengsten beschikbaar gekomen. Voor 2012 tot en met 2014 is jaarlijks 10 miljoen euro toegevoegd aan het sportbudget van VWS. Daarvan is minimaal 6 miljoen euro per jaar afkomstig uit de Staatsloterij. Daarnaast worden vanuit de Lotto extra opbrengsten gegenereerd voor de georganiseerde sport (via NOC*NSF); minimaal 4 miljoen euro in 2013 en minimaal 9 miljoen euro vanaf 2014.
Sporten in de buurt
We hechten veel waarde aan sport en bewegen als basis voor een gezonde en actieve leefstijl. Sport is gezond, leuk, ontspant en brengt mensen bij elkaar. Overgewicht is een toenemend probleem in Nederland. Sporten is goed tegen overgewicht en depressies en heeft een positieve invloed op de levensstijl van mensen. Daarom moet iedere Nederlander kunnen sporten en bewegen in de buurt. Dat kan niet altijd, want in veel gemeenten zijn de sportvelden naar de rand van de bebouwde kom gedrukt. We moeten er nu gezamenlijk voor zorgen dat er voldoende mogelijkheden om te bewegen in de buurt komen. Dat gaat verder dan een trapveldje.
Met de sportsector, de gemeenten en het bedrijfsleven wordt gewerkt aan het vormgeven van het programma Sport en Bewegen in de buurt dat per 1 januari 2012 van start gaat. Met dit programma willen we vraaggericht sport- en beweegaanbod in de buurt stimuleren dat ook bijdraagt aan de gezondheid van het individu en de leefbaarheid van de buurt. Dat doen we door het uitbreiden van het aantal combinatiefunctionarissen en het verbreden van hun inzet. Combinatiefunctionarissen zijn mensen die nu worden ingezet om lokaal onderwijs, sport en cultuur te verbinden. Wij willen dat deze mensen zich in ieder geval ook richten op verbinding van zorg, welzijn en buitenschoolse opvang met de sport. Bovendien beoogt het programma dat sportverenigingen meer vraaggericht aanbod en meer aanbod in de buurt realiseren en publiek-private samenwerking te stimuleren. Tot slot start in het najaar van 2011 een Taskforce, die zich zal richten op het wegnemen van belemmeringen rond sport en bewegen in de buurt. Deze Taskforce zal eind 2011 haar eerste bevindingen rapporteren en in 2012 aan de slag gaan met het wegnemen van de geconstateerde belemmeringen.
Een veilig sportklimaat
Naast de bereikbaarheid van sportfaciliteiten is het belangrijk dat iedereen kan sporten zonder last te hebben van intimidatie of geweld. Mensen die geweld plegen tegen officials in de sport, krijgen zwaardere straffen. Samen met het Ministerie van Veiligheid en Justitie, partners uit de sport, gemeenten en MOgroep Welzijn hebben we het actieplan «Naar een veiliger sportklimaat» opgesteld. We pakken ongewenst gedrag en excessen in de sport aan en creëren een veiliger sportklimaat. Voor de uitvoering van dit plan is tot en met 2016 zeven miljoen euro per jaar beschikbaar.
Topsport en Olympisch plan
We hebben de ambitie om bij de beste tien topsportlanden van de wereld te behoren. Daarom investeren we onder meer in de inkomensvoorziening voor (gehandicapte) topsporters en in een betere aansluiting van onderwijs op de Centra voor topsport en onderwijs. Ook wil het kabinet de economische en maatschappelijke betekenis van sport verder benutten door Nederland internationaal op de kaart te zetten (Holland Branding).
Het vizier is erop gericht om in 2016 een gefundeerd besluit te kunnen nemen over de mogelijke organisatie van de Olympische en Paralympische Spelen in 2028 in Nederland. Om een dergelijk besluit voor te kunnen bereiden, worden onder meer verkennende studies uitgevoerd. Het gaat daarbij onder andere om uitwerking en verdieping van de ruimtelijke varianten voor de Olympische Hoofdstructuur.
Door gericht te investeren in betere kwaliteit en slimmer te werken, kunnen we goede zorg voor mensen nu en in de toekomst garanderen. De vraag naar zorg neemt de komende jaren alleen maar toe en de zorguitgaven zullen een steeds groter deel van de collectieve en private uitgaven beslaan. Dat gaat ten koste van andere uitgaven, zowel op rijksniveau als in de persoonlijke levens van mensen. Daaraan zitten grenzen. Het kabinet trekt deze kabinetsperiode weliswaar vijftien miljard extra uit voor zorg, maar er is een gezamenlijke verantwoordelijkheid om er voor te zorgen dat de kostenontwikkeling wordt beheerst en binnen de afspraken blijft.
Hervorming: Kwaliteit ouderenzorg is één van de hervormingen uit het Regeerakkoord. Dit doen we onder andere door de versterking van patiëntenrechten in de Wet cliëntenrechten zorg en de Beginselenwet zorginstellingen en door extra medewerkers te werven en bij te scholen voor ouderenzorg. We nemen extra maatregelen om de veiligheid van ouderen beter te garanderen en verbeteren het toezicht door de IGZ. We bevorderen de inzet van zorg in de buurt en optimaliseren de schaalgrootte van instellingen.
a. Betere kwaliteit, veiligheid en meer transparantie
Extra personeel en opleiding
Voor het leveren van goede zorg is het essentieel dat er voldoende en goed opgeleid personeel beschikbaar is. Daarom stelt het kabinet vanaf 2012 jaarlijks 852 miljoen euro extra beschikbaar voor de langdurige zorg. Met dit bedrag krijgen instellingen meer financiële armslag en kunnen medewerkers die al in de intramurale zorg werken worden opgeleid of extra medewerkers worden opgeleid en aangenomen. Het is van groot belang dat deze extra middelen doelmatig worden besteed en daadwerkelijk leiden tot meer handen aan het bed. Daarom is een bestuurlijk convenant afgesloten met de zorgverzekeraars, de werkgevers in de zorg en de beroepsverenigingen. Hierin wordt de ambitie vastgelegd dat op peildatum 31 december 2013 twaalfduizend extra medewerkers zijn aangenomen, of in opleiding zijn.
Patiëntveiligheid
Patiënten moeten erop kunnen vertrouwen dat ze goede en veilige zorg krijgen. En zorg daarop kunnen beoordelen. Daarvoor is inzicht in kwaliteit en veiligheid van zorgaanbieders noodzakelijk. Doelstelling is de kwaliteit en veiligheid van de zorg te verbeteren door het invoeren van veiligheidsprogramma's in alle ziekenhuizen, eerstelijns-organisaties en ggz-instellingen. Het in 2007 opgezet veiligheidsmanagementsysteem moet leiden tot een vermindering van vermijdbare schade en sterfte in de zorg. Hier trekt het kabinet in 2012 bijna 3,5 miljoen euro voor uit. De ambitie van de sector is de vermijdbare sterfte in 2012 met vijftig procent te verminderen ten opzichte van 2004. De Inspectie voor de Gezondheidszorg (IGZ) ziet erop toe dat alle ziekenhuizen eind 2012 over een geaccrediteerd veiligheidsmanagementsysteem beschikken. Zo nodig zal op verzoek van de IGZ hiertoe in voorkomende gevallen een aanwijzing worden gegeven.
Kwaliteitsinstituut voor de zorg
Zorg – zowel curatief als langdurig – wordt soms onnodig verleend, is van wisselende kwaliteit en wordt niet altijd gegeven door de juiste zorgverlener. Mensen hebben er onvoldoende zicht op wie wel of niet goede zorg levert, omdat de kwaliteit van zorg nog weinig transparant is. De praktijkvariatie is groot. Hierdoor maken we te veel kosten en krijgen mensen niet altijd de juiste zorg. Daarom zijn er professionele standaarden nodig, die vanuit het perspectief van de patiënt beschrijven hoe een samenhangend zorgproces eruit hoort te zien. Van preventie tot nazorg. Die standaarden geven inzicht in wanneer welke zorg geïndiceerd is en het gepast gebruik daarvan, hoe een integraal zorgpad er uit ziet, de geldende richtlijnen, kwaliteits- en veiligheidsnormen en verwachte uitkomstindicatoren.
Voor diabetes, COPD, overgewicht en cardiovasculair risicomanagement (hartfalen) is een begin gemaakt met zorgstandaarden. Ook voor andere aandoeningen, zoals depressie, dementie en astma, ontwikkelen we in 2012 standaarden. In de langdurige zorg zijn de inzichten van verzorgers en verplegers nog te weinig expliciet. Juist hun inzichten, die het dichtst staan bij de beleving van de cliënt, zullen bijdragen aan kwaliteitscriteria die echt de «belevingstemperatuur» van de zorg weergeven.
In 2012 integreren we een kwaliteitsinstituut in het College voor zorgverzekeringen (CVZ) dat de professionele standaarden zal coördineren. Een aantal nu los van elkaar opererende organisaties op het gebied van kwaliteit verdwijnt dan. Het instituut moet ingrijpen als standaarden niet op tijd klaar zijn of niet bruikbaar zijn. De kwaliteit van zorg wordt inzichtelijker voor burgers, professionals, Inspectie en zorgverzekeraars. We verwachten dat daardoor de kwaliteit in zowel de geneeskundige als de langdurige zorg toeneemt. Met ingang van 2013 moet het Kwaliteitsinstituut operationeel zijn. Vooruitlopend daarop zullen in 2012 enkele pilots worden uitgevoerd om met de relevante veldpartijen professionele standaarden te ontwikkelen.
Transparantie
Alleen wanneer duidelijk is welke kwaliteit zorgaanbieders leveren, is het voor cliënten en verzekeraars mogelijk een goede keuze te maken. Daarom wordt in de Wet cliëntenrechten zorg het recht op keuze-informatie wettelijk verankerd. Keuzes van patiënten en zorgverzekeraars zullen zorgaanbieders aanzetten om de kwaliteit van zorg verder te verbeteren. Ook de service en bejegening door zorgaanbieders moeten inzichtelijk zijn.
Doelstelling is dat er een beperkte set indicatoren is, die zo veel mogelijk iets zegt over de resultaten van de geboden zorg. Het project «Zichtbare Zorg» houdt eind 2012 op te bestaan. De functie om partijen te faciliteren in de totstandkoming van publieke (keuze)informatie zal daarna worden overgenomen door het Kwaliteitsinstituut bij het CVZ. In 2012 zullen de resultaten van de bestaande trajecten gericht op het verbeteren van transparantie worden geconsolideerd. Veldpartijen zijn zelf verantwoordelijk om in overleg met elkaar afspraken te maken over het openbaar maken van kwaliteitsinformatie. Zo zullen aanbieders en inkopers meer aandacht geven aan cliënttevredenheid en medewerkerstevredenheid als indicator.
IGZ-toezicht
De IGZ houdt toezicht op de naleving van regels en normen om zo risico’s te verminderen. De IGZ krijgt de komende jaren een grotere rol en ontvangt daarom met ingang van 2012 jaarlijks tien miljoen euro extra.
De IGZ zal meer toezicht houden op de zorg voor kwetsbare groepen, met de nadruk op de zorg voor ouderen. De IGZ voert daartoe meer inspecties uit op de werkvloer, zowel onaangekondigd als aangekondigd, en maakt gebruik van «mystery guests». De IGZ zal daarbij tevens papieren verantwoording terugdringen, ingegeven vanuit het overheidsbrede standpunt om administratieve lasten terug te dringen en een evenwichtiger verhouding te realiseren tussen papieren beoordeling en inspecties ter plekke.
Ook versterkt de IGZ het toezicht op de ontwikkeling en verkoop van geneesmiddelen om de veiligheid te vergroten. Verder houdt de IGZ nauwlettend toezicht op nieuwe toetreders, zodat ook zij die verantwoorde zorg leveren die we van alle zorgaanbieders verwachten.
De IGZ maakt een omslag, van een reactieve naar een proactieve toezichthouder. De inspectie zal meer dan voorheen bovenop de zorguitvoering moeten zitten. Beroepsbeoefenaren en instellingen in de zorg die niet goed functioneren worden nadrukkelijk gevolgd en daar waar nodig streng aangepakt. Met de extra middelen wordt de IGZ in staat gesteld om zaken sneller af te handelen.
Ouderen in veilige handen
Zoals in het Regeer- en Gedoogakkoord opgenomen, zet dit kabinet in op extra maatregelen om ouderenmishandeling tegen te gaan en trekt daarvoor de komende jaren tien miljoen euro uit. Met het actieplan «Ouderen in veilige handen» willen wij geweld en mishandeling gepleegd door professionals tegengaan, maar ook geweld dat is gepleegd in huiselijke kring. Het plan richt zich op een verplichte verklaring omtrent gedrag voor betaald zorgpersoneel, een richtlijn ouderenmishandeling, een meldplicht voor ouderenmishandeling en voortzetting van het project «stop ouderenmishandeling».
b. Gelijkwaardige relatie professional en cliënt
Wet cliëntenrechten zorg / Beginselenwet zorginstellingen
De rechten en plichten van cliënten worden geregeld in verschillende wetten. Om de wetgeving te stroomlijnen en om de rechten van cliënten in relatie tot de zorgaanbieder te versterken, heeft het vorig kabinet het wetsvoorstel Wet cliëntenrechten zorg (Wcz) ingediend. Deze wet geldt zowel voor de langdurige als voor de curatieve zorg. De wet bevordert de overzichtelijkheid voor cliënten, cliëntenorganisaties, zorgaanbieders en verzekeraars. Cliënten krijgen daarnaast recht op keuze-informatie, er komt een laagdrempelige en niet-vrijblijvende behandeling van klachten en geschillen waar burgers zonder hoge kosten hun recht kunnen halen en de medezeggenschap van bewoners van instellingen wordt verbeterd. Verder stelt de Wcz aanvullende eisen aan het bestuur en toezicht van zorginstellingen. Goed bestuur (oftewel good governance) wordt gestimuleerd door onder andere één lid van de raad van bestuur expliciet aanspreekpunt te maken voor kwaliteit, door het toezichthoudend orgaan meer controlemogelijkheden te geven bij ingrijpende besluiten en het mogelijk te maken voor het bestuur om aanwijzingen te geven aan zorgverleners.
Met de Beginselenwet zorginstellingen komt de dialoog tussen zorgverlener en cliënt in de langdurige zorg centraal te staan en krijgt deze een wettelijke basis. Mensen die gebruik maken van de intramurale AWBZ hebben recht op bespreking, actualisering en evaluatie van hun zorgplan. In het zorgplan van bewoners van instellingen moeten over de wijze waarop de cliënt zijn leven wenst in te richten goede en afdwingbare afspraken worden gemaakt waar de cliënt de zorgaanbieder ook aan kan houden. Ook het zelfbeschikkingsrecht voor mensen die langdurig afhankelijk zijn van zorg moet goed gewaarborgd zijn.
Bovendien krijgen mensen met deze wet het recht direct de IGZ in te schakelen als zij ernstige klachten hebben over hun persoonlijke verzorging of persoonlijke bejegening. Verder staan in het wetsvoorstel maatregelen die mensen moeten beschermen tegen mishandeling door medewerkers van instellingen. We willen het wetsvoorstel in het najaar van 2011 naar de Tweede Kamer sturen.
c. Zorg belonen naar prestatie
Hervorming: De invoering van prestatiebekostiging in de medisch specialistische zorg is één van de hervormingen uit het Regeerakkoord. Onderdeel hiervan is het uitbreiden van de vrije prijsvorming en de invoering van DOT-zorgproducten. Verzekeraars gaan meer risico lopen, doordat de macronacalculatie per 2012 wordt afgeschaft. De risicoverevening achteraf wordt tussen 2012 en 2015 geleidelijk afgeschaft. Winstuitkering in de zorg wordt onder voorwaarden mogelijk.
Prestatiebekostiging ziekenhuizen
Ziekenhuizen ontvangen nu nog een budget dat voor een groot deel vaststaat en geen relatie heeft met geleverde prestaties. Zij krijgen bijvoorbeeld een vast bedrag per opname, per ligdag of per bezoek aan een polikliniek. Zij worden voor dit vaste deel niet extra beloond als zij de kwaliteit van een behandeling verbeteren, maatwerk leveren of de zorg doelmatiger organiseren. Dat gaan we veranderen: voor de medisch specialistische zorg voeren we met ingang van 2012 prestatiebekostiging in. Ook vergroten we per 2012 het vrije segment naar circa 70 procent.
De jaren 2012 en 2013 vormen voor het kabinet een transitieperiode waarin we een verantwoorde en zorgvuldige overgang maken naar een eindmodel van belonen naar prestatie, vrije prijsvorming, keuzevrijheid en dynamiek. In de transitieperiode worden grote schommelingen in de omzet als gevolg van de invoering van prestatiebekostiging en de overstap naar DOT-zorgproducten gedempt. Zorgvuldigheid is daarbij belangrijk: daarom corrigeren we de schommelingen in het eerste jaar voor 95 procent en in het tweede jaar voor 70 procent. Dat betekent dat er zelfs in het eerste jaar van de overgang ruimte blijft voor groei en krimp op basis van prestatie. Zo kunnen de ziekenhuizen zich maximaal blijven inzetten voor de patiënt.
Ziekenhuizen stappen over van ruim 40 000 dbc’s naar ongeveer 4 000 DOT-zorgproducten. Een DOT beschrijft beter en beknopter dan een dbc welke prestaties een ziekenhuis levert.
De verzekeraars gaan meer risico dragen om ervoor te zorgen dat zij scherper op prijs, kwaliteit en aantal behandelingen inkopen. De macronacalculatie wordt per 2012 afgeschaft. De ex-post risicoverevening wordt stapsgewijs afgebouwd. Ook hier geldt een overgangsfase. In 2015 is het eindmodel bereikt.
Hoofdlijnenakkoord ziekenhuizen, zelfstandige behandelcentra, zorgverzekeraars, overheid
Het kabinet heeft met de zorgaanbieders en verzekeraars een akkoord op hoofdlijnen gesloten om samen de verantwoordelijkheid te nemen om de doelmatigheid te vergroten, te stoppen met onnodige behandelingen en de kwaliteit te verbeteren. De ambitie is om de structurele uitgavengroei in de ziekenhuissector in de periode 2012 tot 2015 te beperken tot 2,5 procent (exclusief loon- en prijsbijstelling), zonder dat er wachtlijsten ontstaan. Dat is een aanzienlijke opgave, waarbij de volledige medewerking van alle betrokken partijen noodzakelijk is. Dit kan niet zonder de organisatie van de zorg grondig te herzien: dichtbij wat kan, specialiseren waar moet. Het is beter als artsen en andere zorgverleners routine krijgen in het doen van hoogcomplexe behandelingen, waardoor de kans op een geslaagde operatie en daarmee de kwaliteit voor de patiënt toeneemt. Dat kan alleen als zorgverleners meer specialiseren. Dat is ook doelmatig, want niet ieder ziekenhuis hoeft dure apparatuur aan te schaffen voor een enkele patiënt. Ook het aantal hersteloperaties neemt zo sterk af. Het kabinet zal in 2012 zeer intensief in gesprek blijven met alle partners om deze ambities waar te maken.
Prestatiebekostiging in de curatieve geestelijke gezondheidszorg
Voor de tweedelijns curatieve geestelijke gezondheidszorg is de inzet om in 2013 over te gaan op prestatiebekostiging. Op die manier komt er een einde aan het dubbele administratiesysteem en aan het ongelijke speelveld van nieuwe aanbieders en aanbieders die al langer bestaan. Het doorvoeren van de omslag op een verantwoorde manier is een grote opgave en vergt een zorgvuldig traject dat alleen samen met de sector kan worden doorlopen. Er moet gewerkt worden aan het voldoende vervullen van de randvoorwaarden om prestatiebekostiging optimaal te laten werken. Het kabinet zet in op een brede beleidsagenda die in het najaar van 2011 met de sector wordt opgesteld voor de curatieve ggz en vervolgens wordt uitgevoerd. Daarin zullen ook zorginhoudelijke beleidsthema’s als versterking van de eerstelijns curatieve ggz, preventie, zelfmanagement, e-health, ambulantisering en patiëntveiligheid een plaats krijgen.
AWBZ: betalen voor resultaat
Mensen moeten de zorg krijgen die bij hen past. De afgelopen jaren hebben zorgaanbieders een grote inzet gepleegd om een financiering in te voeren die gericht is op de individuele cliënt, de zogenoemde zorgzwaartepakketten (ZZP’s). Op dit moment staat in een ZZP beschreven welke soort en hoeveel zorg is geïndiceerd. Dit zegt echter niets over of deze zorg ook zo wordt geleverd en wat het resultaat is. Bekostigen op resultaat stimuleert aanbieders om maatwerk en kwaliteit aan de cliënt te leveren, uitgaande van mogelijkheden in plaats van beperkingen. Daarmee is resultaatfinanciering een logische volgende stap op de ZZP’s. Het model voor resultaatfinanciering werken we de komende maanden uit. Als onderdeel van de aanpassing van de AWBZ-financiering gaat het kabinet vanaf 2012 integrale tarieven voor de langdurige zorg hanteren.
d. Juiste zorgverlener op de juiste plaats
Om te kunnen voldoen aan de toenemende vraag naar zorg moeten we alle zorgverleners inzetten daar waar ze het beste tot hun recht komen. Nieuwe beroepsbeoefenaren – verpleegkundig specialisten en physician assistants – zijn speciaal opgeleid om eenvoudige en routinematige taken van de huisarts of de specialist over te nemen. Dit leidt tot hogere kwaliteit, zorg dichter bij huis, minder werkdruk en een beter carrièreperspectief. Het aantal chronisch zieken stijgt de komende jaren enorm en daarom is er vooral in de chronische zorg behoefte aan extra, deskundig personeel, dat deze patiënten behandelt en begeleidt. De nieuwe beroepen spelen hierop in. Daarom komen er meer opleidingsplaatsen voor nieuwe beroepen. De komende tijd wordt onderzocht hoe we deze taakherschikking financieel het beste kunnen faciliteren.
In 2025 hebben we een kwart meer artsen nodig. We onderzoeken samen met het Ministerie van Onderwijs, Cultuur en Wetenschap op welke wijze en in welk tempo er vanaf 2012 meer artsen kunnen worden opgeleid. Over de uitwerking van de verhoging van opleidingsplaatsen van basisartsen, zorgmasters en medisch specialisten worden momenteel gesprekken gevoerd met de HBO-raad en VSNU.
Bescherming van zorgverleners
De vermindering van agressie en geweld heeft hoge prioriteit bij het kabinet. Agressie en geweld tegen zorgverleners is onacceptabel. Inmiddels zijn de straffen op geweld tegen medewerkers met een publieke taak drie keer zo hoog. Maar agressie komt nog te vaak voor. Op de werkvloer moet er meer aandacht komen voor maatregelen tegen agressie. Slachtoffers moeten juridisch goede hulp krijgen. Werkgevers moeten bijstand verlenen bij het doen van de aangifte en aandacht hebben voor nazorg. Daar waar het kabinet werkgevers en werknemers kan ondersteunen, zullen we dit doen.
e. E-health
Het kabinet zet in op e-health gericht op kwaliteitsverbetering en dienstverlening, arbeidsbesparing en doelmatigheid. Onder e-health verstaan we het toepassen van ICT, internet en mobiele technologie op het gebied van gezondheid en zorg. E-health draagt bij aan het versterken van de eigen regie doordat patiënten met een chronische aandoening thuis of op het werk op afstand worden gemonitord of begeleid. Dit betekent voor mensen met bijvoorbeeld diabetes of hartfalen meer vrijheid en dat de verpleegkundige efficiënter kan worden ingezet. Zo kan e-health delen van de zorgketen vervangen, kosten besparen en bovendien bijdragen aan oplossingen voor de arbeidsmarktproblematiek.
De implementatie van e-health toepassingen komt nog te langzaam op gang, terwijl er al bewezen effectieve toepassingen zijn. Het is nodig om in te zetten op drie aspecten: bekostiging, cultuur en organisatie en standaardisatie en interoperabiliteit.
Het kabinet wil de implementatie van e-health een flinke impuls geven. Met het actieprogramma «Zorg voor innoveren» geven we opdracht de belangrijkste knelpunten in wet- en regelgeving op te lossen. Het veld zelf heeft een nationale implementatie agenda e-health aangekondigd. Het kabinet wil waar mogelijk deze agenda ondersteunen en wil tevens inzetten op het verbeteren van de online dienstverlening door zorgaanbieders. In 2012 starten we tevens met een e-health monitor om de voortgang op dit thema te volgen.
In de ggz is specifiek aandacht nodig voor de bekostiging van anonieme e-health toepassingen. VWS financiert de ontwikkeling van Keurkring, een instrument om de kwaliteit van e-mental health programma’s te beoordelen.
f. Een toekomstbestendige langdurige zorg
Hervorming: De herziening in de AWBZ is één van de hervormingen uit het Regeerakkoord. Het persoonsgebonden budget wordt beperkt en krijgt een wettelijke verankering. We bereiden het scheiden van wonen en zorg voor. De ambitie is om de uitvoering van de AWBZ per 2013 te laten uitvoeren door zorgverzekeraars. Onderzocht wordt hoe de toegang tot de AWBZ per 2013 kan worden beperkt voor mensen met een IQ tussen de 70 en 85.
De meest kwetsbare mensen in onze samenleving moeten op goede zorg kunnen blijven rekenen. Door toegenomen zorggebruik, stijgende kosten, een dreigend tekort aan zorgpersoneel en omvangrijke bureaucratie is de houdbaarheid van de ABWZ onder druk komen te staan. Iedere burger betaalt nu maximaal 330 euro AWBZ-premie per maand: een bedrag dat zonder maatregelen zou verdubbelen indien we ervoor kiezen de stijgende uitgaven uit de premiegelden te betalen.
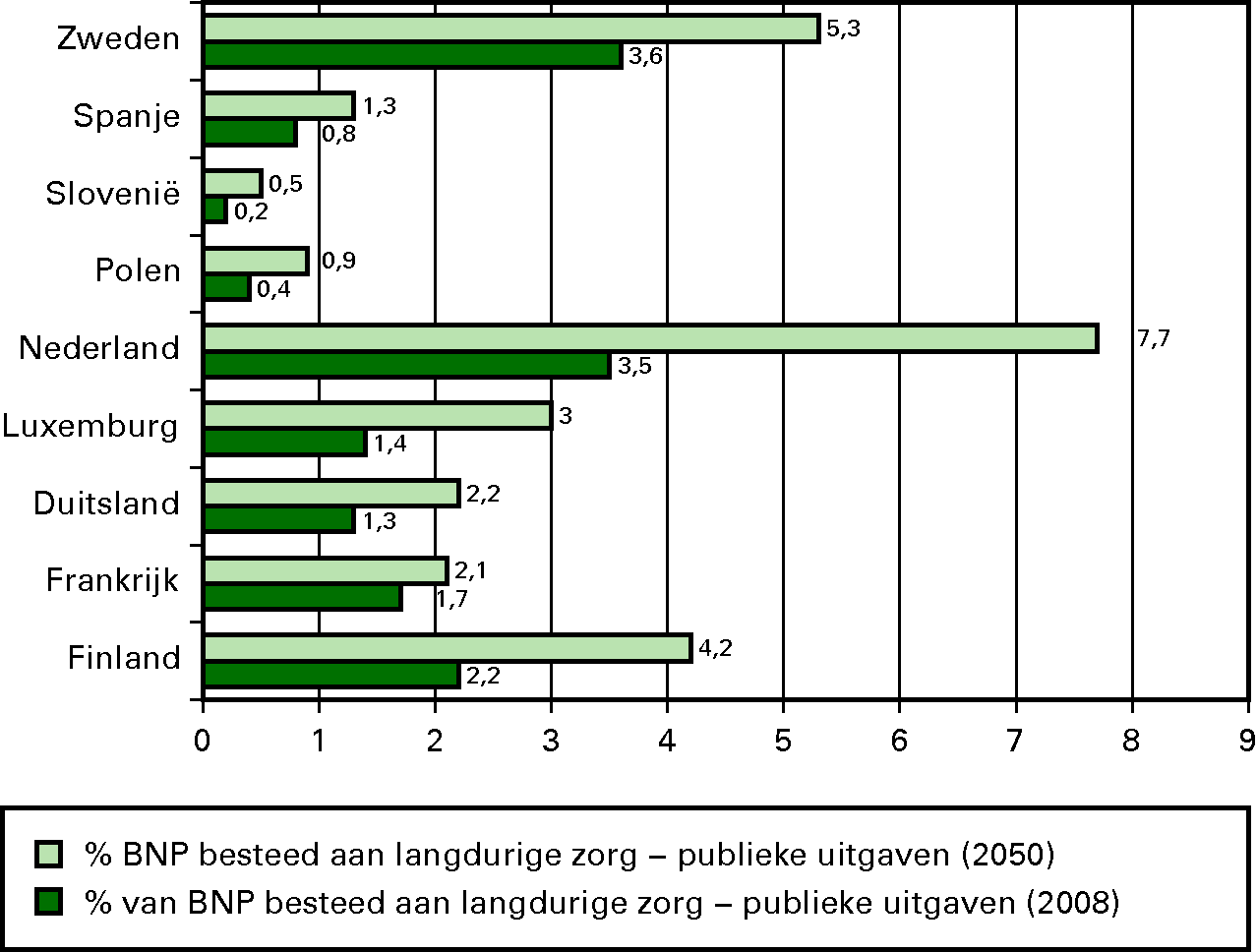
Onderstaande tabel laat zien dat Nederland in vergelijking met andere Europese landen samen met Zweden de hoogste kosten kent voor langdurige zorg. Bovendien groeien die uitgaven bij ongewijzigd beleid (veel) sterker dan in andere EU-landen. Naast de eerder in deze beleidsagenda genoemde maatregelen om de kwaliteit te verbeteren, brengen we de AWBZ terug naar de kern.
% van BBP besteed aan langdurige zorg nu, en bij ongewijzigd beleid in 2050
Wettelijke verankering persoonsgebonden budget (pgb)
Het pgb is een waardevol instrument voor personen met een levenslange zorgvraag. Het recht op een pgb wordt per 1 januari 2014 wettelijk vastgelegd. Het pgb en zorg in natura worden dan gelijkwaardige alternatieven en we voegen beide budgetten samen. Het wetsvoorstel gaat medio 2012 naar de Tweede Kamer.
De sterke groei van de pgb-uitgaven van de afgelopen jaren is echter niet vol te houden. Als we geen maatregelen treffen, gaat het pgb aan zijn eigen succes ten onder en worden we met een tekort van bijna 900 miljoen euro in 2015 geconfronteerd. Daarom komen vanaf 2012 alleen mensen die recht hebben op een verblijf in een zorginstelling, nog in aanmerking voor een pgb. De huidige budgethouders behouden hun pgb tot uiterlijk 1 januari 2014. Het recht op AWBZ-zorg blijft behouden. De verwachting is thans dat reguliere aanbieders van zorg in natura in belangrijke mate in de behoefte van de betreffende pgb-houders kunnen voorzien. De maatregelen van het kabinet zijn een belangrijke impuls om dit aanbod meer te richten op de specifieke wensen en behoeften van de cliënt. Daar waar een en ander (nog) niet het geval kan zijn, is het streven om binnen de contracteerruimte mogelijkheden te bieden tot maatwerk. In dit kader is het van belang dat zorgkantoren vanaf 2012 ook rechtstreeks zelfstandigen zonder personeel mogen contracteren.
Het scheiden van wonen en zorg
Het kabinet gaat wonen en zorg van elkaar scheiden. De AWBZ gaat dan alleen nog over zorg. Bewoners van instellingen krijgen hierdoor meer keuzevrijheid en zorginstellingen zullen zich beter richten op de woonwensen van cliënten. Om het scheiden van wonen en zorg in te kunnen voeren, is het nodig om stapsgewijs (vanaf 2012) standaardnormen vast te stellen voor kosten van huisvesting.
Cliënten betalen uiteindelijk zelf de kosten voor wonen. Ter compensatie van deze kosten verlaagt het kabinet de eigen bijdragen. Ook komen cliënten in aanmerking voor huurtoeslag als hun inkomenspositie hier aanleiding toe geeft. Het streven is om per 1 januari 2014 te starten met het scheiden van wonen en zorg voor mensen met een lichte zorgvraag.
Uitvoering AWBZ door zorgverzekeraars
Wij zijn voornemens vanaf 1 januari 2013 zorgverzekeraars de AWBZ voor hun eigen verzekerden te laten uitvoeren. De cliënt krijgt daarmee de beschikking over één loket waar hij met elke zorgvraag terecht kan, of dat nu zorg is vanuit de Zorgverzekeringswet of zorg vanuit de AWBZ.
Door de AWBZ door zorgverzekeraars voor eigen verzekerden te laten uitvoeren, ontstaat er een directe klantrelatie tussen cliënt en zorgverzekeraar. De cliënt krijgt de vrijheid om te kiezen via welke zorgverzekeraar hij zijn AWBZ-zorg wil laten regelen; hij is niet meer gebonden aan het zorgkantoor in zijn regio. De zorgverzekeraar zal zich ook daarom meer moeten richten op de wensen van de individuele cliënt en diens zorgvraag, dit hoort in onze visie ook bij «good governance». De zorgverzekeraars zijn beter in staat om de cliënt in de hele keten te volgen. In 2012 bereiden we deze overgang voor.
Verlaging IQ-grens
Het kabinet onderzoekt hoe vanaf 1 januari 2013 de toegang tot de AWBZ kan worden beperkt voor mensen met een IQ tussen de 70 en 85, zoals afgesproken in het Regeerakkoord. Het kabinet wil dat de zorg en ondersteuning voor deze mensen dichterbij en meer vanuit het eigen sociale netwerk wordt georganiseerd.
g. Goede zorg waarderen en blijven verbeteren
Organisaties in de zorg hebben te maken met een veranderende samenleving, zoals de krapper wordende arbeidsmarkt, financiële en economische druk, en het daarmee samenhangende overheidsbeleid. Zij moeten veel inspanningen plegen om zich voortdurend te verbeteren. Wij spreken er onze waardering voor uit dat zij dit doen. Goede zorg verdient het om onder de aandacht te worden gebracht. Wij willen zorgaanbieders ondersteunen in het verbeteren van de kwaliteit van zorg en zorgvernieuwing. Om dit te realiseren wordt voortgebouwd op diverse lopende programma’s ter stimulering van kwaliteitsverbetering, verhoging van arbeidsproductiviteit en effectiviteit.
In voor Zorg!
Het programma «In voor Zorg!» laat kennis en praktijk goed op elkaar aansluiten, zodat kwaliteit en doelmatigheid van zorg beter worden. «In voor Zorg!» verzamelt innovaties en richtinggevende goede voorbeelden in de langdurige zorg en stelt informatie daarover beschikbaar aan het veld. Op dit moment zijn al vele zorgaanbieders aan de slag met het programma «In voor Zorg!». Andere programma’s zijn Zorg voor Beter, Transitieprogramma in de Langdurige Zorg, het Nationaal Programma Ouderenzorg en Welzijn nieuwe stijl.
h. Een toekomstbestendige jeugdzorg
We willen dat de jeugd gezond en veilig opgroeit, zich ontwikkelt en meedoet. We gaan consequent uit van kansen en mogelijkheden. We stimuleren dat jongeren hun talenten goed gebruiken. De ondersteuning en zorg voor jeugd en gezin kan beter dan nu aansluiten bij de eigen kracht van jongeren, hun ouders en hun sociale omgeving. Het kabinet wil de zorg voor jeugd laagdrempeliger, integraler en efficiënter maken. Alle zorg voor de jeugd die nu nog valt onder het Rijk, de provincies, de AWBZ en de Zvw komt onder de verantwoordelijkheid van de gemeenten. Door decentralisatie naar gemeenten komen de budgetten in één hand en ontstaan in de uitvoering meer mogelijkheden voor preventie, integrale ondersteuning en afstemming met school en werk. Het wetsvoorstel dat dit regelt wordt eind 2012 aangeboden aan de Tweede Kamer. Gemeenten zullen in het komende jaar nadrukkelijk aandacht besteden aan het versterken van het lokaal preventief jeugdbeleid.
Kinderen en jongeren met relatief lichte opvoed- of psychiatrische problemen komen nog te vaak terecht in dure vormen van gespecialiseerde zorg voor jeugd, terwijl eerdere lichte zorg en begeleiding had volstaan. Het beroep op gespecialiseerde zorg en de kosten hiervan stijgen navenant. Aan de andere kant wordt door de complexiteit van het huidige jeugdstelsel een deel van de jeugd met zware en complexe problematiek onvoldoende geholpen. Deze analyse, gebaseerd op de evaluatie van de Wet op de Jeugdzorg en het rapport van de parlementaire werkgroep «Jeugdzorg dichterbij» uit 2010 heeft geleid tot de afspraak in het Regeerakkoord om het jeugdstelsel ingrijpend te wijzigen.
Tijdens deze kabinetsperiode wordt een aantal omvangrijke hervormingen doorgevoerd: passend onderwijs, decentralisatie jeugdzorg, de AWBZ en de Wet werken naar vermogen. Deze hervormingsmaatregelen hangen sterk met elkaar samen en kunnen elkaar in hun effect versterken. Door met name de regie en financiering in één hand te leggen kan efficiënter worden samengewerkt door betrokken uitvoeringsinstanties, ook als het gaat om kwetsbare groepen. Gezien de samenhang tussen de verschillende maatregelen hebben de bewindspersonen van VWS, OCW, BZK, SZW en VenJ afgesproken de hervormingsmaatregelen in samenhang uit te werken en te volgen. Met de VNG en gemeenten wordt momenteel bekeken welke groepen het mogelijk betreft.
Zorgverleners, zorgbestuurders en goede, particuliere initiatieven hebben meer ruimte nodig. Er zijn onvoldoende mogelijkheden om te innoveren en te investeren in betere zorg. De hoge administratieve lasten zijn een van de belemmeringen die zij ervaren. Ook ontbreekt het aan voldoende dynamiek in de zorg: Door meer mogelijkheden te bieden voor het aantrekken van privaat kapitaal bij investeringen, kunnen we de zorg vitaler maken.
a. Meer vrijheid en verantwoordelijkheid voor zorgaanbieders
Zorgaanbieders krijgen veel meer ruimte en kansen om patiënten betere zorg te geven. Om betere kwaliteit te leveren, zijn investeringen nodig. Momenteel zijn ziekenhuizen hiervoor afhankelijk van banken. Dit is een te eenzijdige afhankelijkheid. Waarom kunnen pensioenfondsen bijvoorbeeld wel investeren in het buitenland en niet in de Nederlandse zorg? Dat is een gemiste kans. Daarom gaan we de mogelijkheden om privaat kapitaal aan te trekken in de curatieve zorg vergemakkelijken conform het Regeerakkoord. Eind 2011 komt het kabinet met een wetsvoorstel om onder randvoorwaarden vanaf 2013 winstuitkering in de ziekenhuiszorg toe te staan. Met risicodragend kapitaal kunnen we de doelmatigheid, kwaliteit en dienstverlening in de ziekenhuiszorg verbeteren. Er worden strikte eisen gesteld aan winstuitkering. Er wordt geen winst uitgekeerd gedurende de eerste drie jaar na het moment van investeren en pas na een positieve beoordeling van minimumkwaliteitseisen en van de financiële reserves. Met deze eisen dragen we bij aan het waarborgen van de publieke belangen.
Innovatie
De stijgende vraag naar zorg, een dreigend arbeidsmarkttekort en continue kostenstijgingen vragen om slimme oplossingen. Maar vaak liggen er nog drempels voor zorginnovatie. Door die weg te nemen, kunnen zorgondernemers het innovatieproces gemakkelijker doorlopen. In 2012 komt er een centraal informatiepunt zorginnovatie. Hier kunnen burgers en professionals terecht voor informatie over het zorginnovatieproces, wet- en regelgeving en goede voorbeelden.
Zorginnovatie gaat vaak traag. Nieuwe behandelmethoden vinden vaak moeizaam hun weg naar het verzekerde pakket. Daar gaan we in 2012 wat aan doen. Het verzekerde pakket wordt stringenter beheerd, waarbij toelating van innovaties tot het verzekerde pakket eenduidiger, samenhangend en consequenter wordt beoordeeld; verouderde behandelingsmethoden worden uit het pakket verwijderd.
Continuïteit cruciale zorg na faillissement
Zorgaanbieders zijn vrij om zelf keuzes te maken. Zij krijgen daarvoor ook steeds meer ruimte. Bij deze vrijheid hoort ook de verantwoordelijkheid voor de financiële gevolgen van de keuzes. Dat was altijd al zo: Nederland kent van oudsher particuliere zorgaanbieders. En die kunnen verkeerde beslissingen nemen, die hen in financieel zwaar weer brengen. Niet duidelijk is wat daarin de rol van de overheid moet zijn. Dat geeft verwarring en valse verwachtingen. Daarom heeft het kabinet gesteld dat wanneer zorgaanbieders in financiële problemen komen of failliet gaan de overheid hen niet komt redden. Alleen de continuïteit van cruciale zorg blijft gewaarborgd. Concreet gaat het daarbij om ambulancezorg, basisspoedeisende hulp, acute verloskunde, crisisdienst binnen de ggz en voor de langdurige zorg over zorgfuncties die in een specifieke situatie cruciaal zijn. De Nza ontwikkelt een kader om te toetsen of zorgverzekeraars of zorgkantoren hebben aangetoond dat er, ondanks hun inspanning in het kader van hun zorgplicht, na faillissement geen vervangend aanbod voor cruciale zorg gevonden kan worden. Dat geeft de mensen die afhankelijk zijn van cruciale zorg de garantie dat zij die zorg hoe dan ook krijgen. Hiermee is de rolverdeling helder en weet iedereen waar hij aan toe is. Ook de premiebetaler, die weet dat hij niet hoeft op te draaien voor slecht management van zorgaanbieders.
b. Vereenvoudigen en verminderen verantwoordingslasten
We willen minder bureaucratie in de gezondheidszorg. Minder verantwoordingslasten dragen bij aan een efficiëntere bedrijfsvoering. Het opruimen van overbodige bureaucratie maakt bovendien het werken in de zorg aantrekkelijker. Als vertrouwen het uitgangspunt is in het beleid, is minder verantwoordingsinformatie nodig. De zorgaanbieder kan dan meer tijd besteden aan het verlenen van zorg en hulp aan de cliënt in plaats van aan het invullen van formulieren. Vertrouwen is echter geen blind vertrouwen. Waar het vertrouwen willens en wetens wordt geschaad, grijpen toezichthouders hard in, oftewel high trust, high penalty.
In de langdurige zorg gaat een experiment van start met regelarme instellingen. Zorgaanbieders zijn opgeroepen om regels waarvan zij last hebben bij het kwalitatief beter of meer doelmatig maken van de zorg te melden, zodat we waar mogelijk deze regels kunnen wegnemen. Wij willen met enkele instellingen in de langdurige zorg afspraken maken om voor een periode van twee jaar hinderende regels buiten werking te stellen. Tevens kijken we kritisch naar de AWBZ-brede zorgregistratie en bekijken we met zowel Zorgverzekeraars Nederland als VNG of we voorwaarden en regels die zorgkantoren en gemeenten aan zorgaanbieders stellen, kunnen standaardiseren. Ook voor de curatieve zorg zal het kabinet de mogelijkheden van regelarme instellingen nader onderzoeken.
In de curatieve zorg gaat het nieuwe declaratiesysteem voor ziekenhuizen, DOT, in per 2012. Met het nieuwe declaratiesysteem vervangen we met ingang van 2012 de ruim 40 000 diagnosebehandelingcombinaties (dbc) door ongeveer 4 000 nieuwe dbc-zorgproducten. Deze dbc-zorgproducten zijn een verbetering van de bestaande dbc’s. Doordat de dbc-zorgproducten specialisme overstijgend zijn gedefinieerd, wordt de zorg herkenbaarder en transparanter en het systeem eenvoudiger. Met de maatregelen geeft VWS invulling aan de kabinetsdoelstelling om in 2012 de regeldruk met tien procent te verminderen.
Vereenvoudiging indicatiestelling
De huidige wijze van indicatiestelling voor AWBZ-zorg gaat gepaard met te veel administratieve lasten. Het Centrum Indicatiestelling Zorg (CIZ) heeft de afgelopen jaren gewerkt aan een vereenvoudiging van de indicatiestelling, maar verdere stappen zijn nodig. Sinds april 2011 blijft de indicatie voor mensen met een stabiele en langdurige zorgvraag niet vijf, maar vijftien jaar geldig. Ook hebben sinds deze datum zintuiglijk gehandicapten geen indicatie meer nodig voor behandeling. Vanaf 1 oktober 2011 kunnen zorgaanbieders voor mensen boven de tachtig jaar die voor verblijf in aanmerking komen, volstaan met een melding bij het CIZ.
Regeldruk in de jeugdzorg
Op basis van een onderzoek naar de ervaren regeldruk bij cliënten en professionals in de jeugdzorg, pakken we dat probleem samen met de sector in 2012 aan. We vereenvoudigen de manier waarop de jeugdzorg verantwoording aan de overheid aflegt. Met minder regels hebben professionals meer plezier in hun werk, is er meer tijd voor contacten met cliënten en is er minder onnodig papierwerk.
Dit kabinet wil niet de indruk wekken dat het mogelijk is om verantwoordelijkheden van burgers over te nemen. Dit geeft mensen valse verwachtingen wat uit kan lopen op een deceptie. De overheid kan eenvoudigweg veel verantwoordelijkheden niet waarmaken. Daarom moet de overheid niet langer keuzes willen maken voor burgers, maar hen juist optimaal in staat stellen zelf die keuzes te maken. En daarmee voorkomen dat alledaagse vragen zorgvragen worden.
a. Zelf beslissen over leefstijl
Mensen bepalen zelf hoeveel en wat ze eten, hoeveel ze bewegen en hoe ze omgaan met hun gezondheid. De overheid heeft een belangrijke rol in het verschaffen van betrouwbare en doelgerichte informatie en het makkelijk maken van gezonde keuzes.
We stimuleren goede initiatieven om de gezonde keuzes aantrekkelijk en toegankelijk te maken, zoals een gezond aanbod en verbetering van productsamenstelling en goede informatie voor consumenten via het voedselkeuzelogo van de levensmiddelenindustrie, cateraars en supermarkten. Bij de inrichting van de openbare ruimte zijn goede voorbeelden die uitnodigen tot bewegen (denk aan het realiseren van goede fietsvoorzieningen en de OV-fiets om het voor- en natransport voor de reiziger in het openbaar vervoer te verbeteren en een autovrije zone rond school waardoor ouders en kinderen genoodzaakt zijn te voet of met de fiets naar school te komen). Bij het convenant Gezond Gewicht en het convenant tegen gehoorbeschadiging slaat de gehele sector de handen ineen ten behoeve van een gezonder leven.
Het is belangrijk dat jongeren op school leren wat wel en wat niet gezond is en dat zij weerbaar worden tegen de dagelijkse verleidingen. Door middel van betrouwbare informatie over leefstijl, de schoolverpleegkundigen en het bevorderen van gezond gedrag op school en in de buurt (en zo de mogelijkheid te bieden om voor gezond te kiezen), wil de overheid een stevige basis voor het verdere leven leggen. Grenzen stellen is gerechtvaardigd, maar onvoldoende. Grenzen handhaven krijgt van dit kabinet meer aandacht, waarbij jongeren zullen merken dat een verbod niet vrijblijvend is. Voor jongeren onder de zestien jaar is het naar verwachting vanaf het voorjaar van 2012 strafbaar alcohol in het bezit te hebben op de openbare weg en in horecagelegenheden.
Ten aanzien van leefstijl wordt de focus verlegd van «praten over» (massamediale programma’s, subsidiëren van organisaties en projecten) naar «doen», zoals daadwerkelijk bewegen in de buurt op een schoolplein of sportveld onder begeleiding van een coach. De komende jaren zullen we dan ook meer nadruk leggen op sport en bewegen in de buurt als onderdeel van een gezonde leefstijl.
b. Eigen kracht benutten
We moeten de eigen kracht van de samenleving benutten. De eigen kracht van mensen zien we in de bijna vijf miljoen Nederlanders die zich regelmatig vrijwillig inzetten voor de samenleving. VWS sluit een overeenkomst met het Nederlands vrijwilligerswerk als afsluiting van het Europees Jaar van het Vrijwilligerswerk. In 2012 bepalen we samen met de sector de prioriteiten voor het eerste jaar.
Van de vijf miljoen vrijwilligers zijn er bijna 500 000 mensen actief in de zorg. Het samenspel tussen de betaalde krachten en de vrijwilligers kan nog verder worden verbeterd. De beleidsbrief over vrijwilligerswerk die nog in 2011 verschijnt, zal onder meer ingaan op onze inzet voor vrijwilligers in de zorg.
Patiënten- en gehandicaptenorganisaties
Veel mensen zetten zich langs de weg van cliëntenorganisaties (de zogenoemde pg-organisaties) vrijwillig in voor mensen met een aandoening of beperking. Deze organisaties zorgen er met hun unieke ervaringskennis voor dat mensen met een aandoening of beperking zoveel mogelijk hun eigen kracht kunnen benutten door zelf regie over hun eigen leven te voeren. Dit draagt bij aan betere kwaliteit van zorg en maatschappelijke participatie. Wij waarderen die inzet, maar zien ook ruimte voor verbetering en beperken daarom de subsidiestroom aan deze organisaties. Met de nieuwe financieringssystematiek wil het kabinet vanaf 1 januari 2012 aan de ene kant zorgen voor een bijdrage aan een structurele financiële basis voor deze organisaties, maar aan de andere kant organisaties maximaal uitdagen en belonen voor samenwerking.
Mantelzorgers
Naar verwachting zal in de toekomst een groter beroep worden gedaan op mantelzorgers. Volgens het Sociaal Cultureel Planbureau zijn 450 000 van de 2,6 miljoen mantelzorgers overbelast. Dit aantal is te hoog. Wij willen gemeenten en instellingen voor mantelzorgondersteuning instrumenten aanreiken om iets aan die overbelasting te doen.
We onderzoeken wat gemeenten aan mantelzorgondersteuning doen. Dit onderzoek moet inzicht bieden in het bestaan van eventuele leemten in de infrastructuur voor mantelzorgondersteuning. Er zullen gesprekken plaats gaan vinden met partijen om te kijken welke ontwikkelingen relevant zijn voor mantelzorg en hoe daarmee kan worden omgegaan. Deze activiteiten moeten leiden tot een plan van aanpak om de ondersteuning van mantelzorgers te versterken. Hierop zal worden ingegaan in de beleidsbrief over mantelzorg die eind 2011 gereed is.
Maatschappelijke opvang
We willen ervoor zorgen dat zo veel mogelijk dak- en thuislozen re-integreren in de samenleving. Hiermee voorkomen we ook onnodige zorgkosten en kosten op het gebied van overlast en criminaliteit. Het kabinet wil dat er minder daklozen komen; waarbij de focus ligt op de vermindering van het aantal zwerfjongeren. Daarbij worden mensen aangesproken op hun eigen kracht. Het voorkómen van dakloosheid heeft prioriteit; samenwerking met bijvoorbeeld welzijnsorganisaties en schuldhulpverlening is essentieel. Gemeenten worden in 2012 ondersteund via een uitkering uit het Gemeentefonds en verspreiding van goede voorbeelden en expertise.
Eigen kracht van jongeren
Het kabinet wil jongeren weerbaar maken en stimuleren dat zij hun talenten goed gebruiken. Ook moeten we gebruik maken van de kracht van de sociale omgeving: ouders moeten kunnen aankloppen bij familie, vrienden en buren voor alledaagse vragen over hun kinderen. En als ze er zo niet uitkomen, moeten ze bij de Centra voor Jeugd en Gezin gemakkelijk antwoord kunnen krijgen op hun vragen.
De zogenoemde Eigen Kracht conferenties kunnen daaraan bijdragen.
Het kabinet stimuleert de discussie over alledaags opvoeden in de Opvoedweek, het ZonMw-programma «Vrijwillige inzet voor en door jeugd en gezin» en de vernieuwing van het jeugdwelzijnswerk.
c. Fusies
Het is van belang dat mensen in instellingen elkaar kennen wanneer zij daar wonen of werken. Ook moeten rollen en verantwoordelijkheden tussen verzekeraars, zorgaanbieders en cliënt duidelijk zijn. Op beide fronten komt dit kabinet in actie.
Zorgspecifieke fusietoets
In de afgelopen jaren hebben sommige fusies in de zorg geleid tot instellingen die groter zijn dan bedrijfsmatig optimaal is. De efficiency, de cliëntgerichtheid en de kwaliteit van zorg zijn daardoor in een aantal gevallen onder druk komen te staan. Dit kabinet houdt scherper toezicht op voorgenomen fusies in de zorg en neemt maatregelen om de kwaliteit en bereikbaarheid te waarborgen.
Dit gebeurt door de eigen verantwoordelijkheid van bestuurders en direct belanghebbenden bij een fusie te stimuleren. We willen de interne besluitvorming verbeteren door een verplichte fusie-effectrapportage, voorafgaand aan de (eventuele) toets van de NMa op grond van de mededingingswet. Ook letten we door een verplichte fusietoets meer dan voorheen op het fusieproces en op de directe risico’s van de fusie voor de kwaliteit en de bereikbaarheid van de zorg. Het kabinet komt eind 2011 met een wetsvoorstel om deze maatregelen te verankeren.
Verticale integratie
De patiënt en verzekerde is het beste gebaat bij een systeem waarbij de rollen tussen zorgverzekeraar en zorgaanbieder gescheiden blijven. We willen dan ook niet dat verzekeraars zorgaanbieders overnemen. Een verzekeraar koopt zorg in die kwalitatief goed en doelmatig moet zijn. Wanneer deze verzekeraar óók zorgaanbieder is, zou hij inkoopbesluiten kunnen nemen die niet in het belang van de patiënt en verzekerde zijn. Er zijn wel uitzonderingen: verzekeraars hebben een zorgplicht. Om daaraan te voldoen kan het nodig zijn tijdelijk zelf zorg te leveren. Ook kan zorg een kwaliteitsimpuls krijgen door tijdelijk aanbod van de zorg door de zorgverzekeraar als zorgaanbieders dat nalaten. Na afronding van overleg met de Europese Commissie, dat nodig is om de wetgeving goed op de Europese regels te laten aansluiten, komt het kabinet zo spoedig mogelijk met een wetsvoorstel om verticale integratie te voorkomen.
d. Geweld in afhankelijkheidsrelaties wordt niet geaccepteerd
Geweld in afhankelijkheidsrelaties kan volwassenen en kinderen grote schade toebrengen. Het schaadt ook het vertrouwen in de zorg als bij misbruik professionals betrokken zijn. Daarom pakken we partnergeweld, kindermishandeling, ouderenmishandeling, eergerelateerd geweld en vrouwelijke genitale verminking daadkrachtig aan. Uitgangspunt van de aanpak is dichtbij de mensen zelf en zoveel mogelijk op lokaal niveau. Door misstanden eerder te signaleren en mishandeling te melden, kan het geweld worden gestopt en krijgen slachtoffers sneller bescherming en hulp.
De verschillende advies- en meldpunten van geweld in afhankelijkheidsrelaties gaan nauwer samenwerken. We streven ernaar dat de Wet verplichte meldcode huiselijk geweld en kindermishandeling op 1 januari 2012 van kracht wordt. Het stelsel van de opvang wordt verbeterd. Ouderenmishandeling wordt krachtig aangepakt. De activiteiten om kindermishandeling tegen te gaan, staan in het nieuwe Actieplan Aanpak Kindermishandeling dat najaar 2011 gereed is.
Het kabinet zet in 2012 flinke stappen om de zorguitgaven te beheersen. Zo zijn met de ziekenhuissector en de medisch specialisten afspraken gemaakt over een beheerste uitgavenontwikkeling. De zorguitgaven mogen deze kabinetsperiode stijgen met vijftien miljard euro2. Het kabinet treft maatregelen om ervoor te zorgen dat aan het einde van deze kabinetsperiode niet méér dan dit bedrag wordt uitgegeven. Gegeven de verwachte ontwikkeling van de collectieve zorguitgaven is het ook op langere termijn noodzakelijk de groei om te buigen.
Ontwikkeling collectieve zorguitgaven
We geven steeds meer uit aan zorg. In 1970 waren de collectieve zorguitgaven bijna drie procent van het Bruto Binnenlands Product (BBP), in 2000 bedroeg dit zes procent. In 2012 komen we naar verwachting uit op circa tien procent 3. Ook wordt een steeds groter deel van de totale collectieve uitgaven besteed aan de zorg. In 1970 was dit minder dan zeven procent, in 2012 is dit bijna 21 procent.
Ontwikkeling collectieve zorguitgaven vanaf 1970
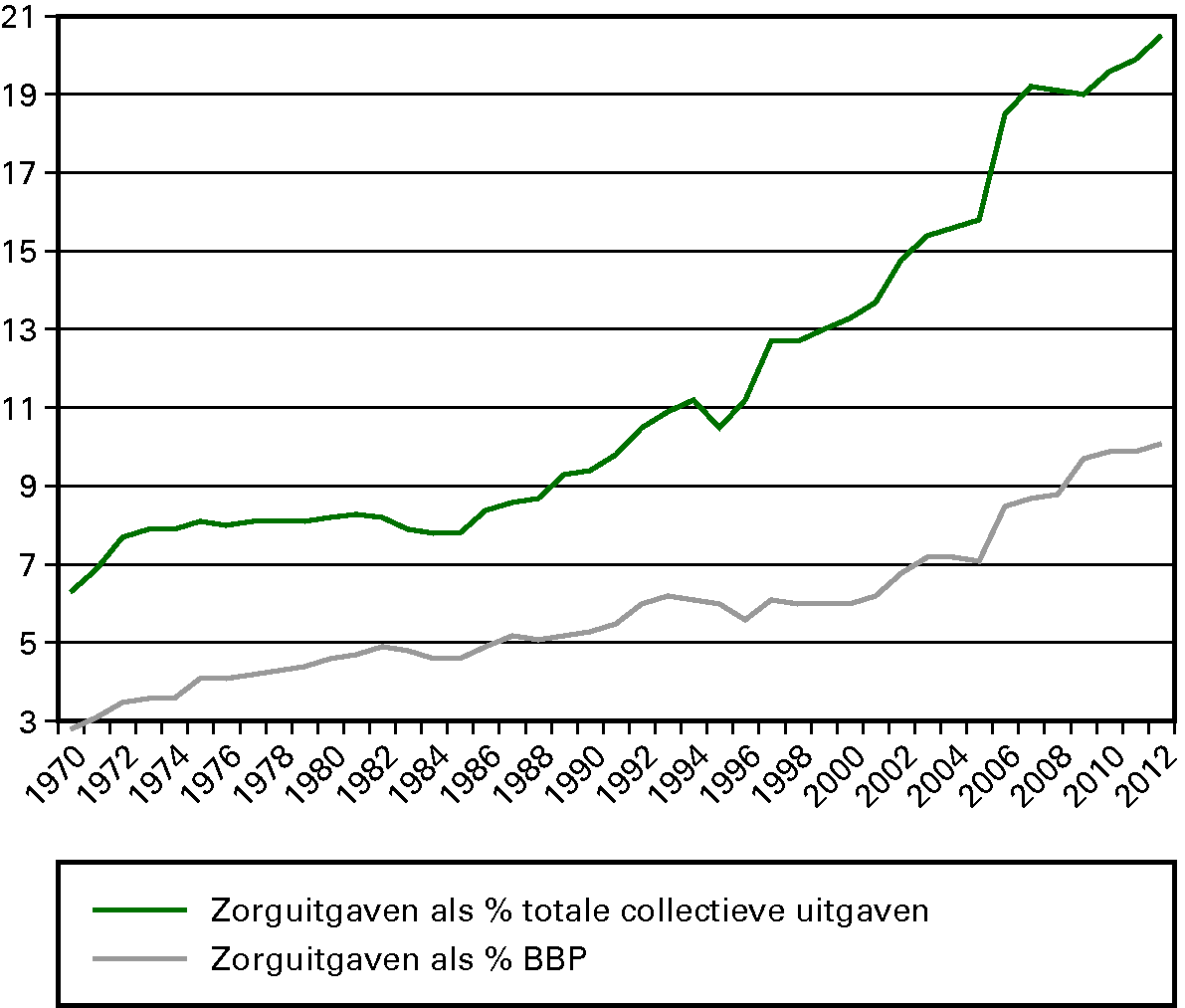
Bij voortzetting van de huidige stijging van de zorguitgaven is deze bijna drie keer zo hoog als de geraamde toekomstige groei van de totale economie. Een dergelijke groei soupeert nagenoeg alle collectieve groeiruimte op en is zowel op de middellange als de lange termijn onhoudbaar. Om die reden hebben de bewindspersonen van VWS en de minister van Financiën op 1 december 2010 de Taskforce beheersing zorguitgaven in het leven geroepen. Deze ambtelijke Taskforce zal voor de zomer van 2012 nadere voorstellen ontwikkelen, die de beheersing op middellange termijn kunnen vergroten en komt tevens met aanbevelingen die de houdbaarheid op langere termijn bevorderen c.q. die leiden tot een lager groeipad van de collectieve zorguitgaven. De SER is gevraagd om begin 2013 een advies uit te brengen hoe kan worden gewaarborgd dat de zorg betaalbaar blijft voor toekomstige generaties en er geen onoplosbare knelpunten ontstaan.
De collectieve zorguitgaven stijgen jaarlijks als gevolg van de vergrijzing, de toename van het aantal chronisch zieken en technologische ontwikkelingen. Voor deze kabinetsperiode is afgesproken dat de zorguitgaven met circa vijftien miljard euro mogen groeien. Met deze extra middelen kan de toegankelijkheid van de zorg worden gewaarborgd en kan de kwaliteit op een hoog niveau blijven. Om aan het einde van deze kabinetsperiode niet méér dan de vastgestelde vijftien miljard euro extra uit te geven, worden verschillende maatregelen getroffen.
Voornaamste tegenvallers en maatregelen 2012
Bovenop de bij het Regeerakkoord beschikbaar gestelde groei heeft een extra uitgavenstijging van circa 1,1 miljard euro plaatsgevonden. De voornaamste tegenvallers doen zich voor bij instellingen voor medisch specialistische zorg, de huisartsen, de curatieve ggz, de pgb’s en zorg in natura.
Het kabinet treft vanaf 2012 maatregelen om deze structurele tegenvallers op te vangen. Uitgangspunt daarbij is dat overschrijdingen zoveel mogelijk worden teruggehaald in de sectoren waar zij zich voordoen. Met medisch specialisten en ziekenhuizen en zelfstandige behandelcentra zijn in het voorjaar van 2011 afspraken gemaakt om te komen tot een meerjarige beheerste uitgavenontwikkeling. Dit heeft ertoe geleid dat (een groot deel van) de geconstateerde overschrijdingen kan worden geredresseerd. In andere sectoren grijpt het kabinet in door tariefskortingen in te voeren, het uit het basispakket halen van behandelingen of het invoeren of verhogen van eigen betalingen. Zo wordt bij de huisartsen een tariefskorting doorgevoerd, worden dieetadvisering en stoppen met roken uit het pakket gehaald en wordt de Wtcg inkomensafhankelijk gemaakt. Alle maatregelen die dit kabinet treft zijn erop gericht de collectieve zorguitgaven te beheersen en de zorg zo doelmatig en effectief mogelijk in te richten, zodat de groei van de zorguitgaven zich voltrekt conform het afgesproken bedrag van vijftien miljard euro. Met de in deze beleidsagenda beschreven hervormingsagenda werkt het kabinet ook aan de structurele verbetering van de houdbaarheid van de zorg en de verbetering van de kwaliteit van zorg.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Bruto-BKZ-uitgaven ontwerpbegroting 2011 |
61 107,5 |
62 615,1 |
65 926,0 |
69 951,3 |
74 470,7 |
79 573,5 |
|
|
1. Mutaties Startnota |
235,1 |
605,1 |
730,0 |
392,6 |
– 1 632,4 |
||
|
Bruto-BKZ-uitgaven Startnota |
61 107,5 |
62 850,2 |
66 531,1 |
70 681,3 |
74 863,3 |
77 941,1 |
|
|
Mee-/tegenvallers, maatregelen en intensiveringen |
688,6 |
1 297,5 |
128,0 |
– 233,1 |
– 536,1 |
– 297,6 |
|
|
2. Actualisering zorguitgaven |
628,9 |
1 073,0 |
1 013,1 |
1 246,1 |
1 376,1 |
1 675,1 |
|
|
3. Tariefmaatregel huisartsen |
– 132,0 |
– 132,0 |
– 132,0 |
– 132,0 |
|||
|
4. Verlaging eerdere korting ziekenhuizen |
235,2 |
235,2 |
235,2 |
235,2 |
235,2 |
||
|
5. Hoofdlijnenakkoord instellingen voor medisch specialistische zorg |
– 265,0 |
– 265,0 |
– 265,0 |
– 265,0 |
|||
|
6. Verlaging eerdere tariefskorting medisch specialisten |
42,4 |
42,4 |
42,4 |
42,4 |
42,4 |
||
|
7. Korting academische component |
– 10,0 |
– 20,0 |
– 30,0 |
– 40,0 |
|||
|
8. Afzien van pakketopname beweegkuur |
– 69,0 |
– 30,0 |
– 19,0 |
– 9,0 |
|||
|
9. Pakketuitname dieetadvisering |
– 42,0 |
– 42,0 |
– 42,0 |
– 42,0 |
|||
|
10. Pakketuitname maagzuurremmers |
– 75,0 |
– 75,0 |
– 58,0 |
– 58,0 |
|||
|
11. Pakketuitname stoppen met roken |
– 20,0 |
– 20,0 |
– 20,0 |
– 20,0 |
|||
|
12. Tariefkorting logopedie |
– 6,0 |
– 6,0 |
– 6,0 |
– 6,0 |
|||
|
13. Invoering darmkankerscreening |
16,6 |
40,0 |
61,4 |
||||
|
14. Maatregel fysiotherapie |
– 50,0 |
– 50,0 |
– 50,0 |
– 50,0 |
|||
|
15. Tariefmaatregel verloskunde |
– 4,0 |
– 4,0 |
– 4,0 |
– 4,0 |
|||
|
16. Kosten oneigenlijk gebruik SEH verhalen op patiënt |
– 10,0 |
– 10,0 |
– 10,0 |
||||
|
17. Maatregel farmaceutische hulp |
– 42,0 |
– 42,0 |
– 57,0 |
– 57,0 |
– 57,0 |
||
|
18. Hulpmiddelen |
20,0 |
20,0 |
20,0 |
20,0 |
20,0 |
||
|
19. Maatregelen ggz |
– 393,0 |
– 393,0 |
– 393,0 |
– 393,0 |
|||
|
20. Rechtmatigheid Zvw |
– 7,0 |
– 7,0 |
– 7,0 |
– 7,0 |
– 7,0 |
||
|
21. Ramingsbijstelling kapitaallasten |
34,0 |
52,0 |
30,5 |
16,0 |
|||
|
22. Niet doorgaan maatregel minimale eigen betalingen AWBZ |
80,0 |
80,0 |
80,0 |
80,0 |
|||
|
23. Besparingsverlies beperken doelgroep AWBZ |
20,0 |
||||||
|
24. Maatregel persoonsgebonden budgetten |
– 119,0 |
– 290,0 |
– 843,0 |
– 919,0 |
|||
|
25. Inzet taakstellende intensiveringsmiddelen |
– 20,0 |
– 20,0 |
– 20,0 |
– 20,0 |
|||
|
26. Caribisch Nederland |
22,5 |
15,2 |
15,2 |
14,5 |
14,1 |
||
|
27. Tekort budget Wtcg |
50,0 |
50,0 |
50,0 |
50,0 |
|||
|
28. Inkomensafhankelijke Wtcg |
– 250,0 |
– 250,0 |
– 250,0 |
||||
|
29. Diverse mutaties |
59,7 |
– 46,5 |
– 127,9 |
– 319,6 |
– 218,8 |
- 209,8 |
|
|
Technische en macro-economische mutaties |
427,2 |
265,2 |
528,8 |
308,5 |
– 284,2 |
199,2 |
|
|
30. Macro loon- en prijsbijstelling |
116,8 |
288,8 |
103,5 |
75,9 |
– 18,0 |
||
|
31. IJklijnmutaties |
– 41,6 |
148,4 |
96,8 |
61,8 |
65,1 |
74,0 |
|
|
32. Financieringsmutatie |
468,8 |
||||||
|
33. Technische mutatie ggz |
143,2 |
143,2 |
143,2 |
143,2 |
143,2 |
||
|
Totaal mutaties |
1 115,8 |
1 562,7 |
656,8 |
75,4 |
– 251,9 |
– 98,4 |
|
|
Bruto-BKZ-uitgaven ontwerpbegroting 2012 |
62 223,3 |
64 412,9 |
67 187,9 |
70 756,7 |
74 611,4 |
77 842,7 |
82 099,4 |
|
BKZ-ontvangsten ontwerpbegroting 2011 |
2 908,2 |
3 183,9 |
3 464,4 |
3 607,9 |
3 765,0 |
3 935,7 |
|
|
34. Mutaties Startnota |
80,0 |
80,0 |
– 185,0 |
||||
|
BKZ-Ontvangsten Startnota |
2 908,2 |
3 183,9 |
3 464,4 |
3 687,9 |
3 845,0 |
3 750,7 |
|
|
Tegenvallers, maatregelen en intensiveringen |
100,4 |
71,9 |
177,2 |
107,2 |
107,2 |
105,2 |
|
|
35. Actualisering zorguitgaven |
80,0 |
85,0 |
85,0 |
||||
|
36. Ramingbijstelling eigen risico Zvw |
– 33,0 |
– 54,0 |
– 20,0 |
– 20,0 |
– 22,0 |
||
|
37. Ramingbijstelling eigen bijdrage AWBZ |
– 19,0 |
– 19,0 |
– 19,0 |
||||
|
38. Eigen bijdrage Zvw |
146,2 |
146,2 |
146,2 |
146,2 |
|||
|
39. Diverse mutaties |
20,4 |
19,9 |
|||||
|
Technische en macro-economische mutaties |
23,7 |
||||||
|
40. IJklijnmutaties |
23,7 |
||||||
|
Totaal mutaties |
124,1 |
71,9 |
177,2 |
107,2 |
107,2 |
105,2 |
|
|
BKZ-ontvangsten ontwerpbegroting 2012 |
3 032,3 |
3 255,8 |
3 641,6 |
3 795,1 |
3 952,2 |
3 855,9 |
4 028,7 |
|
Netto-BKZ-uitgaven ontwerpbegroting 2011 |
58 199,3 |
59 431,2 |
62 461,6 |
66 343,4 |
70 705,7 |
75 637,8 |
|
|
Mutatie in de netto-BKZ-uitgaven |
235,1 |
605,1 |
650,0 |
312,6 |
– 1 447,4 |
||
|
Netto-BKZ-uitgaven Startnota |
58 199,3 |
59 666,3 |
63 066,7 |
66 993,4 |
71 018,3 |
74 190,4 |
|
|
Mutatie in de netto-BKZ-uitgaven |
991,7 |
1 490,8 |
479,6 |
– 31,8 |
– 359,1 |
– 203,6 |
|
|
Netto-BKZ-uitgaven ontwerpbegroting 2012 |
59 191,0 |
61 157,1 |
63 546,3 |
66 961,6 |
70 659,2 |
73 986,8 |
78 070,7 |
Bron: VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
|
Artikel/Operationele doelstelling |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
Toelichting |
|---|---|---|---|---|---|---|---|---|
|
41 Volksgezondheid |
||||||||
|
41 AD Een goede volksgezondheid, waarbij mensen gezond leven en zo min mogelijk bloot staan aan bedreigingen van hun gezondheid |
√ |
Volksgezondheid Toekomst Verkenning (VTV) 2010, deelrapport Effecten van preventie |
||||||
|
41 OD 1 Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten |
√ |
Voedselveiligheid 2014 |
||||||
|
41 OD 2 Er is een doelmatig systeem van publieke gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid |
√ |
Leefstijlbeleid 2015 |
||||||
|
41 OD 3 De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten |
√ |
Screeningsbeleid 2012 |
||||||
|
41 OD 4 Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij medisch wetenschappelijk onderzoek |
√
√ |
√ |
Euthanasiewet 2012 Wet medisch -wetenschappelijk onderzoek met mensen 2012 Embryowet 2013 |
|||||
|
41 OD 5 Meer mensen kiezen voor een gezonde leefstijl |
√ |
Leefstijlbeleid 2015 |
||||||
|
42 Gezondheidszorg |
||||||||
|
42 AD Een goed werkend en innoverend zorgstelsel, gericht op een optimale combinatie van kwaliteit, toegankelijkheid en betaalbaarheid voor de burger |
||||||||
|
42 OD 1 De positie van de burger in het zorgstelsel wordt versterkt |
√ |
Beleidsdoorlichting art. 42.OD 1 samen met art. 43 OD 1 m.u.v. 2017/2018 Evaluatie WCZ en Beginselenwet zorg |
||||||
|
42 OD 2 Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren |
√ |
√ |
√ |
√ |
IBO curatieve ggz in 2010 afgerond IBO UMC’s is gestart in augustus 2011 en wordt in 2012 afgerond Veiligheidsprogramma 2014 Opleidingsfonds 2016 |
|||
|
42 OD 3 Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket voor noodzakelijke zorg aan |
√ |
√ |
Heroverweging cure in 2010 afgerond |
|||||
|
42 OD 4 De burgers van Caribisch Nederland kunnen gebruik maken van voorzieningen voor zorg en welzijn |
√ |
Deze operationele doelstelling bestaat pas sinds de begroting 2011 |
||||||
|
43 Langdurige zorg |
||||||||
|
43 AD Zorgen dat voor mensen met een langdurige of chronische aandoening van lichamelijke, verstandelijke of psychische aard zorg van goede kwaliteit beschikbaar is en dat deze zorg tegen voor de samenleving aanvaardbare maatschappelijke kosten wordt geleverd |
√ |
Heroverweging care in 2010 afgerond |
||||||
|
43 OD 1 De positie van de burger in het zorgstelsel wordt versterkt |
√ |
√ |
Subsidiesystematiek PGO-organisaties 2011 Beleidsdoorlichting art. 43.OD 1 samen met art. 42 OD 1 m.u.v. 2017/2018 Evaluatie WCZ en Beginselenwet zorg |
|||||
|
43 OD 2 Voor iedere cliënt is de noodzakelijke zorg beschikbaar |
√ |
√ |
Indicatiestelling |
|||||
|
43 OD 3 De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg) |
√ |
√ |
√ |
√ |
Stagefonds 2011 Evaluatie AMvB zorgplanbespreking 2012 Palliatieve zorg 2013 In voor zorg 2014 |
|||
|
43 OD 4 De kosten van de zorg zijn maatschappelijk aanvaardbaar |
√ |
Wtcg Monitor AWBZ |
||||||
|
44 Maatschappelijke ondersteuning |
||||||||
|
44 AD Alle burgers participeren in de samenleving |
√ |
Onderzoek Wmo door het SCP |
||||||
|
44 OD 1 Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden |
||||||||
|
44 OD 2 Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning |
||||||||
|
44 OD 3 Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning |
||||||||
|
44 OD 4 Burgers met (psycho) sociale problemen kunnen gebruik maken van tijdelijke ondersteuning |
||||||||
|
45 Jeugd |
||||||||
|
45 AD Kinderen in Nederland groeien gezond en veilig op, ontwikkelen hun talenten en doen mee aan de samenleving |
||||||||
|
45 OD 1 Kinderen en hun ouders/verzorgers zijn positief betrokken bij hun leefomgeving en krijgen zo nodig laagdrempelige ondersteuning bij het opvoeden en opgroeien aansluitend op hun eigen kracht |
√ |
Actieplan Kindermishandeling. |
||||||
|
45 OD 2 Kinderen met ernstige opgroeiproblemen en ouders/verzorgers met opvoedproblemen krijgen op tijd de noodzakelijke en passende zorg |
√ |
√ |
2010 en 2015 Jeugdstelsel |
|||||
|
46 Sport en bewegen |
||||||||
|
46 AD Een sportieve samenleving waarin voor iedereen een passend sport- en beweegaanbod aanwezig is en waarin uitblinken in sport wordt gestimuleerd |
√ |
√ |
Uitvoering Sportbeleid (mei 2011) Sport- en beweegbeleid (2016) |
|||||
|
46 OD 1 Voor iedere burger die dat wil is een passend sport- en beweegaanbod in de buurt aanwezig, dat bovendien veilig en toegankelijk is |
||||||||
|
46 OD 2 Ondersteunen van de ambitie van de georganiseerde sport om als Nederland bij de beste 10 topsportlanden van de wereld te behoren |
||||||||
|
46 OD 3 Voorbereiden van een gefundeerd besluit over de kandidaatstelling voor de organisatie van de Olympische en Paralympische Spelen 2028 in Nederland |
||||||||
|
47 Oorlogsgetroffenen en Herinnering WOII |
||||||||
|
47 AD De (im)materiële zorg voor verzetsdeelnemers en oorlogsgetroffenen Wereldoorlog II is geborgd en mensen beseffen, mede op basis van de gebeurtenissen uit WOII, wat het betekent om in vrijheid te kunnen leven |
||||||||
|
47 OD 1 Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening in een situatie van structureel dalende werklast |
√ |
Uitvoering uitkering door Sociale verzekeringsbank in verband met overdracht taken in 2011 |
||||||
|
47 OD 2 De herinnering aan WOII blijft levend en veel mensen – waaronder jeugdigen – zijn zich bewust van de betekenis van WOII, mede in relatie tot grondrechten, democratie, (internationale) rechtstaat en vrijheid |
√ |
Uitvoering taken Nationaal Comité in verband met overdracht taken in 2011 |
Een goede volksgezondheid, waarbij mensen gezond leven en zo min mogelijk bloot staan aan bedreigingen van hun gezondheid.
Belangrijkste beleidsontwerpen 2012
Belangrijkste beleidsonderwerpen 2012
In 2012 wordt verder uitvoering gegeven aan de landelijke nota gezondheidsbeleid «Gezondheid dichtbij» (Kamerstuk 32 793, nr. 2). De uitgangspunten en beleidsvoornemens worden vertaald in concrete activiteiten die verderop in dit artikel aan bod komen. In het kader van de gezondheidsbescherming blijft het kabinet actief inzetten op de voedsel- en productveiligheid, het verminderen van infectieziekten (inclusief zoönosen) en crisisbeheersing. We dragen zorg voor een goede landelijke organisatiestructuur, zodat we alert kunnen blijven op bestaande en nieuwe gezondheidsrisico’s in de omgeving en, indien nodig, kunnen ingrijpen. De verbetering van risicocommunicatie tijdens rampen en crises is hierbij een belangrijk aandachtspunt.
In de landelijke nota Gezondheidsbeleid zijn de prioriteiten op het gebied van gezondheid en preventie benoemd. Overgewicht, diabetes, depressie, roken en schadelijk alcoholgebruik blijven belangrijk, maar er wordt een omslag gemaakt in de manier waarop deze speerpunten worden opgepakt. Gezondheid moet weer iets van de mensen zelf worden. De kracht ligt bij het individu en zijn directe woon-, werk- en leefomgeving. Betrokkenheid van het bedrijfsleven, maatschappelijke organisaties, het onderwijs en zorgverleners bij het stimuleren van gezond gedrag wordt vergroot. Het makkelijker toegankelijk maken van gezonde keuzes is daarbij de leidraad. Het kabinet draagt hieraan op verschillende manieren bij. Er wordt gezorgd voor een toegankelijke en betrouwbare kennisinfrastructuur waardoor partijen over relevante informatie kunnen beschikken over gezondheidseffecten en effectieve interventies, goede voorbeelden kunnen uitwisselen en praktische instrumenten kunnen ontwikkelen en verspreiden. De centra van het RIVM en de ZonMw-programma’s hebben hierin een belangrijke positie. We kiezen uitdrukkelijk voor implementatie en praktische toepassing: de inspanningen moeten meer zichtbaar worden in de dagelijkse praktijk en beter aansluiten bij behoeften van degenen die kennis en informatie in de praktijk gebruiken. Indien partijen belemmeringen in wet- en regelgeving ervaren om meer aan preventie en gezondheid te doen of praktische verbindingen te leggen, gaat het kabinet met hen bekijken hoe we dit kunnen oplossen.
Het kabinet kiest voor een positieve benadering en wil – met gemeenten, de sportsector en private partijen – realiseren dat mensen meer mogelijkheden krijgen om dicht in de buurt en veilig te bewegen, spelen en sporten. De opgebouwde netwerken rondom de BeweegKuur kunnen hiervoor benut worden. Aan de verdere opbouw van de infrastructuur rondom de BeweegKuur heeft het kabinet in 2011 een laatste grote impuls gegeven, opdat mensen die vanuit de gezondheidszorg worden verwezen naar de BeweegKuur ook daadwerkelijk aanbod krijgen. Zo kunnen mensen die medische belemmeringen hebben om te bewegen, dit verantwoord oppakken. Bewegen is goed voor zowel de lichamelijke als geestelijke gezondheid en heeft een positieve invloed op een gezonde leefstijl.
Ook worden verbindingen gelegd tussen partijen om activiteiten te versterken en (financiële) middelen te bundelen. Vooral op het gebied van publiek-private samenwerking (PPS) is nog een wereld te winnen. Een andere bijdrage die vanuit de rijksoverheid kan worden verwacht is, wanneer dit van belang is, het stellen en handhaven van grenzen. Voorbeelden zijn de leeftijdsgrenzen voor alcohol en tabak en de handhaving van de rookvrije horeca.
Een voorwaarde om mensen in staat te stellen zelf voor hun gezondheid te zorgen is een toegankelijk en kwalitatief hoogstaand zorgaanbod waar mensen met vragen en problemen terecht kunnen. De gezondheidszorg dient zich meer te richten op het bevorderen van gezondheid. Het kabinet wil bijvoorbeeld bevorderen dat gezondheidsrisico’s (zowel op individueel als collectief niveau) tijdig worden gesignaleerd en dat effectieve interventies en innovatieve behandelwijzen worden toegepast. Herkenbare en toegankelijke zorgvoorzieningen in de buurt of digitaal bereikbaar (e-health) kunnen hieraan bijdragen. Zorg en preventie moeten meer worden afgestemd. Uitgangspunt zijn behoeften en wensen van de mensen en niet de stelsels of sectoren die zorg leveren. Samenwerking met zorgverzekeraars (inkopers in het kader van de Zvw en in de toekomst ook de AWBZ), gemeenten (verantwoordelijk voor de Wmo, het sportbeleid en delen van de Wpg) en het Rijk (directe verantwoordelijkheid voor delen van de Wpg en systeemverantwoordelijk) is hierbij cruciaal. Het aanbieden van bevolkingsonderzoeken is de directe verantwoordelijkheid van het Rijk. Hierin blijven we investeren. Het kabinet heeft besloten om bevolkingsonderzoek naar darmkanker in te voeren. In 2012 en 2013 vinden de voorbereidingen plaats waarna de grootschalige screening onder alle 55- tot 75-jarigen van start kan gaan.
De jeugd heeft de toekomst. Hier wordt extra aandacht aan besteed. Naast bevordering van (het aanleren van) een gezonde leefstijl, vroege signalering van risico’s en inzet op weerbaarheid om dagelijkse verleidingen te weerstaan, vindt het kabinet dat het stellen van grenzen en het handhaven daarvan belangrijk is. Een voorbeeld daarvan is het strafbaar stellen van het bezit van alcohol voor jongeren onder de 16 jaar, zoals dat wordt voorgesteld in de wijziging van de Drank- en Horecawet. Hiermee worden jongeren zelf ook verantwoordelijk als zij onder de 16 jaar alcohol bij zich hebben op straat of in het café.
De beschikbare middelen worden anders ingezet. Dat betekent keuzes vanuit de bovengenoemde uitgangspunten, bundeling van activiteiten en nadruk op praktische toepassing. Massamediale campagnes passen hier niet in.
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn verantwoordelijk voor het:
• Beschermen van consumenten tegen onveilige consumentenproducten en levensmiddelen;
• Bevorderen van tijdige opsporing van (risico’s op) ziekten;
• Beschermen van burgers tegen (de gevolgen van) infectieziekten en rampen;
• Effectueren van een doelmatige en effectieve publieke gezondheidszorg;
• Bevorderen van herkenbare, laagdrempelige voorzieningen in de buurt waar de verbinding wordt gelegd tussen preventie, curatieve zorg en maatschappelijke ondersteuning;
• Bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch wetenschappelijk onderzoek;
• Bevorderen dat mensen gezonder gaan leven door de gezonde keuze makkelijker te maken;
• Bevorderen van veilig gedrag en een veilige omgeving ter voorkoming van letsels door ongevallen in de privésfeer.
Externe factoren
Externe factoren
Veel ziekte overkomt mensen. Maar ziekte is ook vaak te voorkomen. Door burgers zelf en via de wijken, op scholen, in de sport, op het werk en in de zorg. Om de beleidsdoelen te bereiken, is samenwerking van belang met andere ministeries, gemeenten, het bedrijfsleven, scholen, werkgevers en werknemers, zorgverzekeraars en -aanbieders (beroepsgroepen), maatschappelijke organisaties en de sportsector.
Binnen de overheid is een aantal actoren werkzaam op het terrein van de volksgezondheid:
• Gemeenten staan voor de collectieve preventie op lokaal niveau. Elke vier jaar brengen gemeenten, in het kader van de Wet publieke gezondheid, een nota gemeentelijk gezondheidsbeleid uit. Bij de vormgeving en uitvoering van het lokaal gezondheidsbeleid spelen GGD’en een belangrijke rol;
• Het RIVM is een expertise- en regiecentrum voor de publieke gezondheid. Daartoe zijn er centra voor Infectieziektebestrijding, Bevolkingsonderzoek, Gezond Leven en Gezondheid en Milieu. Daarnaast is met het onderbrengen van de publieke delen van het voormalige NVI, het RIVM verantwoordelijk voor de inkoop en levering van vaccins voor de Nederlandse vaccinatieprogramma’s, zoals het Rijksvaccinatieprogramma en het Nationaal Programma Grieppreventie;
• De nieuwe Voedsel en Waren Autoriteit (nVWA) handhaaft de wettelijke regels voor eet- en drinkwaren alcohol, tabak, en consumentenproducten;
• De Inspectie voor de Gezondheidszorg (IGZ) houdt onder meer toezicht op de volksgezondheid en verricht onderzoek naar de staat van de volksgezondheid.
Het nationale preventiebeleid is deels afhankelijk van ontwikkelingen in EU-verband of op mondiaal niveau. Nederland is actief op het terrein van voedsel- en productveiligheid, gezonde voeding en infectieziektebestrijding in EU- en WHO-verband.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
Het volksgezondheidsbeleid wordt gemeten met de indicatoren absolute levensverwachting en levensverwachting in goed ervaren gezondheid.
Het RIVM brengt vierjaarlijks de Volksgezondheid Toekomst Verkenningen en tweejaarlijks de Zorgbalans uit, die inzicht bieden in de toestand en de toekomstige ontwikkeling van de volksgezondheid.
|
2000 |
2003 |
2005 |
2007 |
2008 |
2009 |
2010 |
Streefwaarde 2012 |
|
|---|---|---|---|---|---|---|---|---|
|
1. Absolute levensverwachting in jaren: |
||||||||
|
– mannen |
75,5 |
76,2 |
77,2 |
78,0 |
78,3 |
78,5 |
78,8 |
≥ 78,8 |
|
– vrouwen |
80,6 |
80,9 |
81,6 |
82,3 |
82,3 |
82,6 |
82,7 |
≥ 82,7 |
|
2. waarvan jaren in goed ervaren gezondheid: |
||||||||
|
– mannen |
61,5 |
62,4 |
62,5 |
64,7 |
63,7 |
65,3 |
– |
≥ 65,3 |
|
– vrouwen |
60,9 |
61,6 |
61,8 |
63,4 |
63,5 |
63,8 |
– |
≥ 63,8 |
Bron
1. CBS-Statline. De levensverwachting van in Nederland geboren meisjes in 2010 bedroeg 82,7 jaar. Dat is 4 jaar hoger dan die van jongens (78,8 jaar). Sinds 1980 is het verschil in levensverwachting tussen de seksen kleiner geworden. Mannen boekten vanaf 1980 een winst van 6,1 jaar, vrouwen zijn gemiddeld 3,2 jaar ouder geworden. De verklaring is de sterke daling van de sterfte: ondanks de vergrijzing is in de periode 2002–2007 het aantal sterfgevallen ieder jaar gedaald. De cijfers voor 2010 zijn voorlopige cijfers.
2. CBS StatLine – Gezonde levensverwachting; vanaf 1981
De cijfers over 2010 worden in het najaar 2011 verwacht. Voor het berekenen van levensverwachting in als goed ervaren gezondheid is het aantal «gezonde» jaren bepaald op basis van een vraag naar de ervaren gezondheid. In de loop der jaren is de vraag naar de ervaren gezondheid op twee (vrijwel identieke) manieren gesteld, namelijk:
1. Hoe is het over het algemeen met uw gezondheid?
2. Hoe is over het algemeen de gezondheidstoestand van onderzochte persoon?
Mensen die deze vraag beantwoorden met «goed» of «zeer goed» worden gezond genoemd.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
834 556 |
652 159 |
618 733 |
592 512 |
568 364 |
559 086 |
562 959 |
|
Uitgaven |
792 731 |
679 904 |
630 570 |
597 459 |
571 711 |
560 673 |
562 959 |
|
41.1 Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten |
80 418 |
73 192 |
77 530 |
74 101 |
69 501 |
66 618 |
65 880 |
|
Subsidies |
3 670 |
3 440 |
3 850 |
3 850 |
3 850 |
||
|
waarvan onder andere: |
|||||||
|
Stichting Voedingscentrum |
1 547 |
1 333 |
1 333 |
1 333 |
1 333 |
||
|
Alternatieven voor dierproeven |
500 |
750 |
1 000 |
1 000 |
1 000 |
||
|
Bijdrage aan baten-lastendiensten |
73 520 |
70 321 |
65 311 |
62 428 |
61 690 |
||
|
Nieuwe Voedsel en Warenautoriteit |
73 520 |
70 321 |
65 311 |
62 428 |
61 690 |
||
|
Bijdrage aan ZBO's en RWT's |
220 |
220 |
220 |
220 |
220 |
||
|
Bijdrage aan andere begrotingshoofdstukken |
120 |
120 |
120 |
120 |
120 |
||
|
Bijdrage College Toetsing Bestrijdingsmiddelen (CTB) |
120 |
120 |
120 |
120 |
120 |
||
|
41.2 Er is een doelmatig systeem van publieke gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid |
208 969 |
201 838 |
153 455 |
129 474 |
104 770 |
102 813 |
101 244 |
|
Subsidies |
9 765 |
9 543 |
9 736 |
9 723 |
9 723 |
||
|
waarvan onder andere: |
|||||||
|
Algemeen en strategisch gezondheidsbeleid |
2 359 |
2 722 |
2 459 |
2 477 |
2 504 |
||
|
Pharos |
3 144 |
3 096 |
3 053 |
3 000 |
3 000 |
||
|
Jeugdgezondheidszorg |
1 049 |
1 077 |
1 091 |
1 148 |
1 175 |
||
|
Nederlands Centrum Jeugdgezondheid |
1 862 |
1 834 |
1 806 |
1 777 |
1 777 |
||
|
Voorbereid zijn op crises en rampen |
1 338 |
835 |
1 333 |
1 330 |
1 330 |
||
|
Opdrachten |
11 300 |
5 700 |
0 |
0 |
0 |
||
|
CBRN Weerstandsverhoging |
11 300 |
5 700 |
0 |
0 |
0 |
||
|
Bijdragen aan baten-lastendiensten |
13 692 |
12 734 |
12 292 |
11 899 |
11 839 |
||
|
RIVM: Opdrachtverlening programma's volksgezondheid |
13 692 |
12 734 |
12 292 |
11 899 |
11 839 |
||
|
Bijdrage aan ZBO's en RWT's |
118 698 |
101 497 |
82 742 |
81 191 |
79 682 |
||
|
ZonMw: Programmering |
117 316 |
100 115 |
81 360 |
79 809 |
78 300 |
||
|
ZonMw: Overhead |
1 382 |
1 382 |
1 382 |
1 382 |
1 382 |
||
|
41.3 De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en preventie van chronische ziekten |
445 668 |
345 983 |
343 257 |
338 096 |
341 633 |
336 145 |
340 604 |
|
Subsidies |
18 156 |
14 428 |
13 825 |
13 401 |
13 601 |
||
|
waarvan onder andere: |
|||||||
|
Preventie Chronische Ziekten |
1 626 |
1 196 |
664 |
627 |
627 |
||
|
Instellingen op het terrein van de preventie van chronische ziekten |
2 030 |
2 011 |
1 990 |
1 626 |
1 626 |
||
|
Nationaal Actieprogramma Diabetes |
2 500 |
0 |
0 |
0 |
0 |
||
|
Preventie en bestrijding van infectieziekten |
3 822 |
3 560 |
3 665 |
3 735 |
3 935 |
||
|
Instellingen die de seksuele gezondheid bevorderen |
7 549 |
7 041 |
6 895 |
6 812 |
6 812 |
||
|
Bijdragen aan baten-lastendiensten |
325 101 |
323 668 |
327 808 |
322 744 |
327 003 |
||
|
waarvan onder andere: |
|||||||
|
RIVM/Opdrachtverlening: |
|||||||
|
– Centrum infectieziektebestrijding |
34 156 |
32 001 |
31 479 |
31 049 |
30 710 |
||
|
– Centrum bevolkingsonderzoek |
10 313 |
9 679 |
9 498 |
9 366 |
9 366 |
||
|
– Centrum Gezondheid en Milieu |
2 632 |
2 595 |
2 558 |
2 531 |
2 520 |
||
|
– Centrum Gezond Leven |
3 610 |
2 610 |
2 438 |
2 438 |
2 438 |
||
|
– Vaccinologie |
38 298 |
36 369 |
33 148 |
27 279 |
26 168 |
||
|
– RSV-vaccin |
8 215 |
5 895 |
6 074 |
- 3 500 |
- 3 500 |
||
|
RIVM/Uitvoering subsidieregeling Publieke Gezondheid: |
|||||||
|
– Bevolkingsonderzoek naar borstkanker |
56 884 |
57 955 |
58 969 |
59 979 |
60 877 |
||
|
– Bevolkingsonderzoek naar baarmoederhalskanker |
30 966 |
30 868 |
30 724 |
31 052 |
30 964 |
||
|
– Nationaal programma grieppreventie |
58 742 |
59 718 |
60 552 |
61 627 |
62 554 |
||
|
– Pre- en postnatale screening bij zwangeren en pasgeborenen |
20 327 |
20 123 |
20 116 |
20 176 |
19 047 |
||
|
– Screening op Familiaire hypercholesterolemie |
2 140 |
2 032 |
0 |
0 |
0 |
||
|
– Invoering darmkankerscreening |
5 231 |
9 044 |
15 682 |
22 606 |
28 382 |
||
|
– Soa-bestrijding/Seksualiteitshulpverlening |
29 140 |
28 965 |
28 965 |
28 965 |
28 965 |
||
|
RIVM/Ontwikkelingen technologie/demografie |
11 696 |
14 847 |
16 986 |
18 657 |
17 993 |
||
|
RIVM/Uitvoering subsidieregeling VWS-subsidies |
11 086 |
9 537 |
9 189 |
9 089 |
9 089 |
||
|
41.4 Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij medisch-wetenschappelijk onderzoek |
16 986 |
18 708 |
17 536 |
17 416 |
17 385 |
17 142 |
17 276 |
|
Subsidies |
1 078 |
920 |
920 |
702 |
1 061 |
||
|
Beleid Medische Ethiek |
1 078 |
920 |
920 |
702 |
1 061 |
||
|
Bijdrage aan baten-lastendiensten |
2 201 |
2 201 |
2 201 |
2 201 |
2 201 |
||
|
CIBG: Uitvoeringstaken Medische Ethiek |
2 201 |
2 201 |
2 201 |
2 201 |
2 201 |
||
|
Bijdrage aan ZBO's en RWT's |
14 257 |
14 295 |
14 264 |
14 239 |
14 014 |
||
|
waarvan onder andere: |
|||||||
|
CVZ: Rijksbijdrage financiering abortusklinieken |
12 346 |
12 346 |
12 346 |
12 346 |
12 346 |
||
|
Centrale Commissie Mensgebonden Onderzoek (CCMO) |
1 661 |
1 629 |
1 598 |
1 573 |
1 566 |
||
|
41.5 Meer mensen kiezen voor een gezonde leefstijl |
40 690 |
40 183 |
38 792 |
38 372 |
38 422 |
37 955 |
37 955 |
|
Subsidies |
21 110 |
20 834 |
20 887 |
20 435 |
20 435 |
||
|
waarvan onder andere: |
|||||||
|
Trimbos-instituut |
4 699 |
4 574 |
4 574 |
4 574 |
4 574 |
||
|
Stivoro |
1 288 |
0 |
0 |
0 |
0 |
||
|
Stichting Informatievoorziening Zorg |
1 180 |
1 101 |
962 |
944 |
944 |
||
|
Stichting Consument en Veiligheid |
3 100 |
2 899 |
2 899 |
2 899 |
2 899 |
||
|
Gezonde voeding en gezond gewicht |
2 845 |
2 784 |
2 549 |
2 549 |
2 549 |
||
|
Letsel |
1 479 |
1 478 |
1 478 |
1 478 |
1 478 |
||
|
Preventie van schadelijk middelengebruik (alcohol, drugs en tabak) |
2 776 |
3 124 |
2 520 |
2 520 |
2 520 |
||
|
Bijdrage aan baten-lastendiensten |
1 000 |
1 000 |
1 000 |
1 000 |
1 000 |
||
|
nVWA: activiteiten in het kader van kabinetsbeleid leefstijl |
1 000 |
1 000 |
1 000 |
1 000 |
1 000 |
||
|
Bijdrage aan medeoverheden |
16 682 |
16 538 |
16 535 |
16 520 |
16 520 |
||
|
Heroïnebehandeling op medisch voorschrift |
16 682 |
16 538 |
16 535 |
16 520 |
16 520 |
||
|
Ontvangsten |
17 234 |
11 110 |
9 710 |
9 710 |
9 810 |
9 810 |
9 710 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Budgetflexibiliteit
Van de uitgaven die op dit artikel worden verantwoord, heeft 66% betrekking op bijdragen aan baten-lastendiensten. Hiervan betreft 82% de opdrachtverlening aan het RIVM (onder andere voor de uitvoering van de Subsidieregeling publieke gezondheid en de opdrachtverlening aan Centra en programma’s op het terrein van de volksgezondheid) en 18% aan de nVWA voor het toezicht op de veiligheid van voedsel en producten.
Verder heeft 21% van de uitgaven betrekking op bijdragen aan ZBO’s en RWT’s. Daarvan is 89% bestemd voor ZonMw voor de uitvoering van programma’s op het terrein van gezondheid, preventie en zorg en 9% voor het CVZ voor de financiering van de abortusklinieken.
De overige uitgaven bestaan uit subsidies (8%), opdrachten (2%) en bijdrage aan medeoverheden (3%).
De uitgaven zijn noodzakelijk voor de uitvoering van de Wet publieke gezondheid en de landelijke nota gezondheidsbeleid «Gezondheid dichtbij» (Kamerstuk 32 793, nr. 2) die onlangs is verschenen. De middelen zijn derhalve in beginsel niet alternatief aanwendbaar.
In de tabel hieronder zijn de beschikbare middelen opgenomen voor de premiegefinancierde zorguitgaven op het terrein van de volksgezondheid. Hierin zijn de budgettaire consequenties van de eerste suppletoire begroting 2011 en de begroting 2012 verwerkt. Voor 2011 is de loon- en prijsontwikkeling al verwerkt, terwijl voor 2012 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzonderlijke sectoren toegedeeld, is opgenomen als onverdeeld.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Preventieve zorg (uitvoeren Rijksvaccinatieprogramma) |
95,3 |
109,3 |
109,4 |
109,4 |
109,4 |
109,4 |
109,4 |
|
Volksgezondheid onverdeeld |
2,4 |
5,1 |
7,8 |
9,2 |
9,2 |
||
|
Totaal |
95,3 |
109,3 |
111,8 |
114,5 |
117,2 |
118,6 |
118,6 |
|
Procentuele mutatie t.o.v. voorgaand jaar |
- |
14,7% |
2,3% |
2,4% |
2,4% |
1,2% |
0,0% |
Er zijn vijf operationele doelstellingen op het gebied van volksgezondheid:
1. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten;
2. Er is een doelmatig systeem van publieke gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid;
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en preventie van chronische ziekten;
4. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch-wetenschappelijk onderzoek;
5. Meer mensen kiezen voor een gezonde leefstijl.
Motivering
Motivering
Ons voedsel is veiliger dan ooit. Toch is het zaak alert te blijven. Nieuwe ziekten en bacteriën kunnen de gezondheid van mensen bedreigen. Het huidige hoge niveau van veiligheid van ons voedsel en onze producten moet minimaal behouden en onderhouden worden. De aandacht voor voedselveiligheid is nu gericht op het in stand houden en de ontwikkeling van nieuwe risicobeoordelingen en/of van signalering van nieuwe risico’s. De verantwoordelijkheid voor de veiligheid van voedingsmiddelen en producten ligt primair bij het bedrijfsleven. De overheid is er voor kaderstelling, normstelling en het toezicht hierop. De nieuwe Voedsel en Waren Autoriteit (nVWA) moet de regels voor de veiligheid van voedsel en producten controleren en daarop handhaven. De rijksbrede taakstelling dwingt de nVWA in samenwerking met haar opdrachtgevers tot scherpe keuzes in de uitoefening van het publieke toezicht. Door inzet van vernieuwend en efficiënt toezicht wil de nVWA een goede afspiegeling van de markt hebben en houden. Door gebruik te maken van veel informatie van systemen uit de markt kan de nVWA haar toezicht uitvoeren.
De belangrijkste doelstellingen voor voedsel- en productveiligheid zijn:
• Gezondheidsschade door onveilig voedsel en onveilige producten moet voorkomen worden. Doelstelling is het handhaven en zo mogelijk verbeteren van het huidige beschermingsniveau van de consument met betrekking tot voedsel- en productveiligheid;
• Voorkomen van gezondheidsschade door nieuwe veiligheidsrisico’s. Het gaat hierbij onder meer om nieuwe voedingsmiddelen («novel foods») en nieuwe technologieën, zoals nanotechnologie.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
Voor deze operationele doelstelling wordt geen indicator opgenomen. Reden hiervoor is dat de resultaten van dit beleidsterrein niet zinvol in één of enkele indicatoren samengevat kunnen worden.
Instrumenten ter voorkoming van onveilig voedsel
Aanscherpingen en verdere uitwerking van het stelsel van regelgeving voor voedselveiligheid zijn in Brussel nog altijd aan de orde. Door nieuwe inzichten vanuit de risicobeoordeling door met name de European Food Safety Autority (EFSA) blijft aandacht voor en inzet op aanvullende normstelling voor voedselpathogenen nodig. Daarnaast is er steeds meer aandacht voor de toenemende aanwezigheid van antibioticaresistente bacteriën in voedingsmiddelen en de risico’s hiervan voor de consument. Ook wordt het stelsel van normen op het vlak van contaminanten en additieven in voedingsmiddelen bewaakt en regelmatig aangepast. Ten slotte moet VWS blijvend voorbereid zijn en snel kunnen reageren in het geval van voedselincidenten en -crises op het vlak van voedselveiligheid. Recente voorbeelden hiervan zijn ESBL op kippenvlees, groenten en fruit; mogelijke radioactiviteit Japanse voedingsmiddelen; de EHEC-bacterie op kiemgroenten en dioxine in Duits diervoeder. Het Europees belang in deze is groot in verband met open grenzen. Verbetering van de informatie-uitwisseling en betere afstemming van beleid is één van de doelstellingen van het kabinet. De EU heeft daar een expliciete rol in.
Om de veiligheid van het voedsel op een hoog niveau te houden en daar waar nodig te verbeteren, wordt ingezet op aanpassing van diverse instrumenten, waaronder regelgeving, onderzoek, adequaat toezicht en goede voorlichting/communicatie:
• Het in EU-verband realiseren van criteria en normen voor de aanwezigheid van pathogenen (Salmonella en Campylobacter) en afspraken maken ten aanzien van het gebruik van antibiotica in de dierlijke sectoren. Een relevant aandeel van de ziektegevallen wordt veroorzaakt door virussen die zich via voedsel verspreiden. In mondiaal verband (Codex Alimentarius) worden richtlijnen voor virussen in voedsel opgesteld;
• In 2012 blijft de Europese harmonisatie van regelgeving voor enzymen in levensmiddelen een aandachtspunt. Ook moet in 2012, conform de vereisten vanuit de EU-verordening voor additieven, de feitelijke inname van additieven nauwkeurig worden bepaald;
• Toezicht op de veiligheid van voedsel is één van de hoofdtaken van de nieuwe Voedsel en Waren Autoriteit (nVWA). Hiertoe wordt ook in 2012 nadrukkelijk ingezet op efficiënt en effectief toezicht door gebruik te maken van informatie van bedrijven en kwaliteitssystemen (horizontaal toezicht, tweedelijnstoezicht, systeemtoezicht);
• De communicatie over de veiligheid van voedsel door het Centrum Infectieziektebestrijding van het RIVM (CIB), het Voedingscentrum Nederland (VCN) en nVWA wordt in 2012 voortgezet.
Instrumenten ter voorkoming van onveilige producten
Met de Europese wetgeving voor de veiligheid van producten is inmiddels twintig jaar ervaring opgedaan. Begin 2010 is het New Legislative Framework (NLF) vastgesteld door de Europese Raad en het Europese Parlement met als doel enerzijds de bestaande productwetgeving beter op elkaar af te stemmen en anderzijds een eerste belangrijke stap te zetten in de harmonisatie van het markttoezicht op Europese productwetgeving. In 2012 wordt hier verder invulling aan gegeven. Ook wordt de Algemene Productveiligheid Richtlijn (APV) voor consumentenproducten herzien met als doel alerter te kunnen reageren op onveilige producten, waarvoor geen specifieke Europese veiligheidseisen bestaan.
Ook voor productveiligheid zijn regelgeving, onderzoek, toezicht en communicatie/voorlichting de belangrijkste instrumenten om het niveau van veiligheid te handhaven en zo nodig te verbeteren:
• Het stelsel van Europese regelgeving wordt herzien, zodat een beter geïntegreerd systeem kan ontstaan om de veiligheid van producten in Europa te garanderen. In 2012 wordt een voorstel voor de herziening van Algemene productveiligheidsrichtlijn verwacht. Essentieel hierbij is dat de verantwoordelijkheid voor de veilige producten bij het bedrijfsleven ligt. Zeer relevant zijn de buitengrenscontroles en de noodzaak tot verdere intensivering van de samenwerking tussen de nVWA en de douane. Immers 80% van de producten is afkomstig uit derde landen met China als belangrijkste exporteur. Nederland heeft als poort van Europa een bijzondere verantwoordelijkheid. Hiervoor is in 2011 een memorandum of understanding met China getekend. Daaraan wordt invulling gegeven door de buitengrenscontroles meer aan te laten sluiten op de exportcontroles in het land van herkomst. Ook wordt de kennis bij importeurs van deze producten met betrekking tot de Europese productwetgeving en het zaken doen in ontwikkelingslanden versterkt;
• Voor nanotechnologie wordt onderzoek gedaan naar de mogelijke risico’s. Doel van VWS is het beschermen van de consument tegen de eventuele risico’s van nanotechnologie in levensmiddelen en producten. Door vervolgonderzoek doet het RIVM verder onderzoek naar de aanwezigheid van nanodeeltjes in het lichaam;
• Aan bedrijven en consumenten wordt voorlichting gegeven over de gewijzigde gevaarsetikettering van producten ter bescherming van de consument tegen risico’s van chemische stoffen en het veilig omgaan door het bedrijfsleven met de chemische risico’s van producten. Er wordt bijgedragen aan het vaststellen en implementeren van de Europese Global Harmonized System Verordening voor de indeling en etikettering van stoffen en preparaten (EU GHS verordening voor bedrijven en consumenten);
• De communicatie over productveiligheid door de nieuwe Voedsel en Warenautoriteit en de Stichting Consument en Veiligheid wordt in 2012 voortgezet.
Instrumenten ten behoeve van de alternatieven voor dierproeven
• Het beleid, zoals verwoord in de kabinetsvisie alternatieven voor dierproeven (Kamerstuk 30 168, nr. 4) wordt in 2012 voortgezet. In 2012 en verder is er een intensivering van de beschikbare middelen voor alternatieven van dierproeven. In september 2011 is een actieplan gepresenteerd naar aanleiding van de programmeringstudie en de trendanalyse dierproeven. Dit actieplan geeft invulling aan de inzet van de intensivering;
• De Europese dierproevenrichtlijn (2010/63/EU) moet voor 10 november 2012 geïmplementeerd zijn in nationale regelgeving. Het uitgangspunt van VWS bij de implementatie is het handhaven van het huidige beschermingsniveau vanuit de Wet op de dierproeven (Wod).
Motivering
Het Ministerie van VWS wil bijdragen aan een goede volksgezondheid en anticiperen op (dreigende) volksgezondheidsproblemen door een goed systeem voor publieke gezondheidszorg te creëren en in stand te houden. Een keten van preventie en zorg die goed op elkaar aansluit is daarbij essentieel. Deze verantwoordelijkheid wordt ingevuld door:
• Het bevorderen van effectieve landelijke, regionale en lokale voorzieningen voor publieke gezondheidszorg;
• Het bevorderen van een effectieve jeugdgezondheidszorg (JGZ) voor alle jeugdigen (0–19);
• Het verbeteren van de paraatheid van zorgvoorzieningen voor grootschalig optreden bij crises en rampen.
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
|
2005 |
2007 |
2008 |
2009 |
2010 |
Streefwaarde 2012 |
|
|---|---|---|---|---|---|---|
|
1. Percentage gemeenten met een 2e nota gezondheidsbeleid |
– |
14% |
45,8% (juli) |
71,2% (juli) |
90,5% (dec) |
– |
|
2. Percentage gemeenten met een 3e nota gezondheidsbeleid |
– |
– |
– |
– |
– |
15% |
|
3. Congruentie GGD’en /GHOR met veiligheidsregio’s |
– |
68% (mei) |
– |
76% (jan) |
88% (jan) |
100% |
|
4. Iedere regio één directeur publieke gezondheid voor zowel GGD als GHOR |
– |
– |
– |
– |
– |
100% |
Bron
1. RIVM: Nationale Atlas Volksgezondheid
2. De 3e landelijke nota Gezondheidsbeleid is op 25 mei 2011 naar de Kamer gezonden (Kamerstuk 32 793, nr. 2).
3. RIVM, Nationale Atlas Volksgezondheid. Het betreft hier de congruentie van de buitengrenzen van de GGD’en met de veiligheidsregio’s. Dit betekent dat de buitengrenzen van GGD’en gelijk zijn aan de buitengrens van één veiligheidregio.
4. Deze directeur is integraal aanspreekbaar voor lokaal bestuur en veiligheidsregio.
Instrumenten voor effectieve landelijke, regionale en lokale voorzieningen voor publieke gezondheidszorg
Gemeenten staan voor adequaat lokaal gezondheidsbeleid
Gemeenten zijn in eerste instantie aan zet om hun lokaal gezondheidsbeleid vorm te geven. Elke vier jaar brengen zij, in het kader van de Wet publieke gezondheid (Wpg), een nota gemeentelijk gezondheidsbeleid uit. De nieuwe landelijk nota Gezondheidsbeleid (Kamerstuk 32 793, nr. 2) geeft gemeenten hiervoor aangrijpingspunten en handvatten. In 2012 wordt het proces ingezet om de kwaliteit van de gemeentelijke nota’s te verbeteren en een duidelijkere koppeling te maken tussen de landelijke en lokale nota’s. Hiervoor worden bestaande ondersteuningsmogelijkheden benut, zoals die van het RIVM en ZonMw. Er worden regionale bijeenkomsten georganiseerd waar best practices en ervaringen worden uitgewisseld. Belangrijke onderwerpen zijn: het bevorderen van bewegen en sport, preventieve activiteiten voor de jeugd, het stimuleren van publiek-private samenwerking, de verbinding tussen verschillende beleidsterreinen en gezondheid en de realisatie van «gezondheid in de buurt».
Versterken publieke gezondheidszorg
Het kabinet gaat in samenspraak met gemeenten een implementatietraject starten om de publieke gezondheidszorg te verbeteren en gezondheid prominenter op de lokale beleidsagenda te plaatsen. Nadruk komt in 2012 te liggen op het bevorderen van de praktische toepassing van instrumenten die de afgelopen jaren zijn ontwikkeld. Samenwerking tussen RIVM, ZonMw en GGD’en is hierbij cruciaal. Vanaf 1 januari 2012 is ook de gewijzigde Wet publieke gezondheid volledig in werking. De wet maakt een krachtiger positie van de publieke gezondheidszorg mogelijk, doordat een verbinding gelegd wordt tussen reguliere (publieke) zorg en zorg onder crisisomstandigheden. De wet introduceert een Directeur publieke gezondheid (Dpg) die zowel de GGD als de organisatie voor Geneeskundige Hulpverlening bij Ongevallenen Rampen (GHOR) aanstuurt. De Dpg is de centrale figuur die met private zorgpartijen afspraken maakt over de bestrijding van crises en is ook voor het openbaar bestuur het centrale aanspreekpunt voor alle medische aspecten van een crisis. De functie van Dpg maakt het mogelijk om de expertise en netwerken van de GGD in de reguliere publieke gezondheidszorg te koppelen aan de (voorbereiding op) opgeschaalde zorg. Er wordt een communicatietraject gestart om de Wpg, alsook de nieuwe landelijke nota Gezondheidsbeleid en de landelijke speerpunten onder de aandacht van de verantwoordelijke bestuurders te brengen.
De kracht van de publieke gezondheidszorg wordt ook vergroot door verbindingen te leggen met andere sectoren. We zetten in op een betere fysieke, organisatorische en inhoudelijke verbinding tussen de publieke gezondheidszorg, eerstelijnszorg, AWBZ- en Wmo-voorzieningen.
Gezond in de stad
Vanaf 2010 wordt in het kader van de decentralisatie-uitkering «Gezond in de stad» jaarlijks € 5,0 miljoen beschikbaar gesteld aan de grote gemeenten (G31). Via deze decentralisatie-uitkering als onderdeel van het stedenbeleid ontvangen zij extra middelen die kunnen worden ingezet om gezondheidsproblemen aan te pakken via een wijkgerichte aanpak.
Instrumenten voor een effectieve jeugdgezondheidszorg voor alle jeugdigen (0–19)
De Jeugdgezondheidszorg (JGZ) biedt aan alle kinderen preventieve gezondheidszorg (bijvoorbeeld Rijksvaccinatieprogramma en screeningen). Daarnaast volgt de JGZ de fysieke, psychisch-sociale en cognitieve ontwikkeling van alle jeugdigen. Ze ondersteunt ouders bij de normale ontwikkeling, signaleert stoornissen en risico’s en geleidt indien nodig de jeugdige (en de ouders) door naar de juiste ondersteuning of behandeling. Dit gebeurt steeds vaker vanuit een Centrum voor Jeugd en Gezin (CJG). De JGZ werkt daarbij samen met de andere partijen in het CJG en andere (medische) hulpverleners.
Vernieuwing Jeugdgezondheidszorg
Om toegerust te zijn op veranderingen in de samenleving, de organisatie van de zorg voor jeugd en de verwachtingen van ouders ontwikkelt de JGZ nieuwe werkwijzen. Het Rijk stimuleert dit via het ZonMw-programma «Vernieuwing uitvoeringspraktijk Jeugdgezondheidszorg» en een subsidie aan het Nederlands Centrum Jeugdgezondheid (NCJ). Het ZonMw-programma loopt van 2010 tot en met 2013. Hiervoor is in totaal € 5 miljoen beschikbaar. Het Nederlands Centrum Jeugdgezondheid is in 2011 gestart en bevordert de kwaliteit van de uitvoering van de JGZ (bijvoorbeeld via het bevorderen van de invoering van effectieve interventies in de praktijk). Hiervoor is in 2012 € 1,9 miljoen beschikbaar.
Digitalisering dossiers
Eind 2011 werken naar verwachting op één na alle JGZ-organisaties geheel of gedeeltelijk met digitale dossiers. Hiervoor is via het Gemeentefonds in 2012 € 20 miljoen beschikbaar, samen met de Verwijsindex Risicojongeren. Het digitaliseringstraject richt zich in 2012 in belangrijke mate op de overdracht van JGZ-dossiers tussen JGZ-organisaties (bijvoorbeeld bij verhuizing van een kind).
Instrumenten voor een verbeterde paraatheid van zorgvoorzieningen voor grootschalig optreden bij crises en rampen
Wet publieke gezondheid (Wpg)
De gewijzigde Wet publieke gezondheid die vanaf 1 januari 2012 van kracht zal zijn, is een belangrijk instrument om de voorbereiding van de zorg onder crisisomstandigheden te verbeteren. Belangrijke wijzigingen zijn dat het werkgebied van de GGD gelijk moet zijn aan dat van de veiligheidsregio en dat er in de toekomst nog maar één aanspreekpunt is voor de voorbereiding en uitvoering van de zorg onder crisisomstandigheden, zowel voor zorgpartijen als voor het openbaar bestuur. Dit maakt het voor de verantwoordelijke besturen makkelijker om, op basis van eenduidige adviezen, besluiten te nemen over de gecoördineerde inzet van zorg.
CBRN weerstandsverhoging
Doel is het nemen van weerstandsverhogende maatregelen gericht op het verminderen of voorkomen van de kans dat personen of groeperingen zich ongewenst toegang verschaffen tot chemische, biologische, radioactieve en/of nucleaire agentia (CBRN) (€ 11,3 miljoen). Dit valt binnen de doelstellingen van de Nationaal Coördinator Terrorismebestrijding en Veiligheid (NCTV).
Motivering
Motivering
Het Ministerie van VWS wil de gevolgen van ziekten vermijden door ziekten te voorkomen, tijdig op te sporen en complicaties tegen te gaan door:
• Te zorgen voor een goede landelijke structuur om bekende en onbekende infectieziektedreigingen inclusief zoönosen en vectorgebonden aandoeningen snel te kunnen signaleren en bestrijden;
• Te zorgen voor een goede voorbereiding op grote uitbraken van ziekten, waaronder een grieppandemie;
• Het inrichten van een kwalitatief hoogwaardig Rijksvaccinatieprogramma (RVP) en het in stand houden van een hoge vaccinatiegraad;
• Het internationaal uitwisselen van informatie en afstemmen van voorbereidings- en bestrijdingsmaatregelen;
• Het bevorderen van een goede organisatie van en deelname aan bevolkingsonderzoeken;
• Het bevorderen van herkenbare, laagdrempelige voorzieningen in de buurt waar de verbinding wordt gelegd tussen preventie, curatieve zorg en maatschappelijke ondersteuning;
• Het voorkomen van resistentievorming bij pathogenen4 en het voorkomen van overdracht van deze resistente pathogenen;
• Het zorgen voor een geïntegreerd aanbod van voorzieningen op het gebied van seksuele gezondheid, bestaande uit curatieve soa-zorg voor hoogrisicogroepen en seksualiteitshulpverlening voor jongeren.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
|
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
Streefwaarde 2012 |
|
|---|---|---|---|---|---|---|---|
|
1. Vindpercentage seksueel overdraagbare aandoeningen (soa’s) bij de soa-poli’s van de GGD |
12,8% |
13,3% |
12,7% |
13,2% |
13,2% |
13,7% |
≥ 14% |
|
2. Percentage deelname aan Rijksvaccinatieprogramma |
95,8% |
94,3% |
94,0% |
94,5% |
95,2% |
95,0% |
≥ 95% |
|
3. Percentage deelname aan griepvaccinatieprogramma (seizoensgriep) |
76,9% |
74,5% |
73,5% |
71,5% |
70,4% |
68,9% |
≥ 72% |
|
4. Percentage deelname aan Bevolkingsonderzoek borstkanker |
81,7% |
81,9% |
82,4% |
82,0% |
81,5% |
80,7% |
≥ 83% |
|
5. Percentage deelname aan Bevolkingsonderzoek baarmoederhalskanker |
65,5% |
66,0% |
– |
66,0% |
– |
– |
≥ 65% |
|
6. Percentage deelname aan hielprik |
– |
99,9% |
99,9% |
99,8% |
99,8% |
– |
≥ 99% |
Bron
1. RIVM/Centrum Infectieziektebestrijding. Betreft het percentage bezoekers van soa-poli’s, waarbij een (of meer) soa is gevonden.
2. Vaccinatiegraad Rijksvaccinatieprogramma Nederland. Verslagjaar 2011 – RIVM rapport 210021014.
Voor het verslagjaar 2010 is dit percentage 95,0%. Dit betreft het percentage kinderen geboren in 2007 dat basisimmuun is voor DKTP vóór het bereiken van hun 2-jarige leeftijd.
3. www.nivel.nl. De cijfers vanaf 2008 zijn niet vergelijkbaar met voorgaande jaren, onder andere doordat de leeftijdsgrens van 65 naar 60 is verlaagd in het najaar 2008.
4. Landelijk Evaluatieteam Bevolkingsonderzoek Borstkanker (LETB). Erasmus MC.
5. Erasmus MC. Landelijke Evaluatie Bevolkingsonderzoek naar Baarmoederhalskanker (LEBA). Rapportage 2009. Het cijfer over 2009 wordt in 2011 verwacht.
6. TNO, evaluatie van de neonatale hielprikscreening bij kinderen geboren in 2009. Het cijfer over 2010 wordt begin 2012 verwacht.
Instrumenten voor een goede structuur voor infectieziektebestrijding
Opdrachtverlening aan het RIVM/Centrum voor infectieziektebestrijding
Het RIVM/Centrum voor Infectieziektebestrijding heeft de volgende taken:
• Coördinatie en ondersteuning van de uitvoering op het gebied van infectieziektebestrijding, -onderzoek en vaccinonderzoek, ook op het gebied van zoönosen en vectorgebonden aandoeningen (€ 34,2 miljoen);
• Financiering van een aantal instellingen, die zich inzetten voor infectieziektepreventie en -bestrijding (€ 8,2 miljoen);
• Coördinatie van aanvullende voorzieningen op het gebied van de seksuele gezondheid (€ 29,1 miljoen).
Bevorderen seksuele gezondheid (inclusief preventie van soa/hiv)
Om de seksuele gezondheid te bevorderen verleent VWS (rechtstreeks, dan wel via het RIVM/Centrum voor infectieziektebestrijding) subsidie aan diverse gezondheidsbevorderende instellingen (€ 7,6 miljoen).
Onderzoeksprogramma’s via ZonMw
• Programma infectieziektebestrijding (€ 2,0 miljoen);
• Priority Medicines Antimicrobiële Resistentie (€ 2,9 miljoen);
• Vijfjarig programma «Seksuele gezondheid van de jeugd» (€ 0,4 miljoen).
Instrumenten voor een goede organisatie van en deelname aan vaccinatieprogramma’s
Nationaal Programma Grieppreventie via de Subsidieregeling publieke gezondheid
Doel van dit programma is om kwetsbare groepen (alle 60+-ers en mensen onder de 60 jaar met een risico-indicatie zoals longziekten, hart- of nieraandoeningen en diabetes mellitus) te beschermen tegen (de ernstige gevolgen van) griep (€ 58,7 miljoen).
Rijksvaccinatieprogramma
Het Rijksvaccinatieprogramma (RVP) heeft tot doel de vaccinatie van alle kinderen in de leeftijdscategorie van 0–12 jaar die in Nederland wonen. De ziekten waartegen gevaccineerd wordt zijn: difterie, kinkhoest, tetanus en polio (DKTP), infectie met Haemophilus Influenzae type B (Hib), bof, mazelen en rodehond (BMR), meningokokken C infecties (Men C), pneumokokken infecties en de HPV-vaccinatie tegen baarmoederhalskanker (meisjes). Voorts wordt met ingang van 2012 voor alle kinderen Hepatitis B toegevoegd aan het Rijksvaccinatieprogramma.
Instrumenten voor een goede structuur rondom de preventie van chronische ziekten
Nationaal Actieprogramma Diabetes (NAD)
Het vierjarige programma (2009–2013) NAD heeft tot doel een bijdrage te leveren aan het terugdringen van de groei van het aantal diabetespatiënten en het verminderen van de complicaties (€ 2,5 miljoen).
|
1994 |
2000 |
2004 |
2007 |
2009 |
2010 |
Verwachting 2012 |
|
|---|---|---|---|---|---|---|---|
|
Aantal patiënten diabetes mellitus |
306 000 |
414 000 |
609 000 |
740 000 |
– |
– |
> 850 000 |
Bron
RIVM/Volksgezondheid Toekomst Verkenningen 2010, deelrapport Effecten van preventie.
Dit zijn schattingen van het aantal patiënten met diabetes type 1 en type 2 samen. De schattingen van de prevalentie zijn gebaseerd op het aantal gediagnosticeerde patiënten door de huisarts in vijf huisartsenregistraties. Door onderrapportage en toename van obesitas wordt de komende jaren een forse toename van het aantal patiënten verwacht. Dit cijfer wordt onregelmatig geactualiseerd.
Preventieprogramma via ZonMw
De kern van de eerdere preventieprogramma’s was de kennis over (kosten)effectieve preventie en de toepassing ervan te vergroten en vernieuwende en kansrijke (kosten)effectieve preventiemogelijkheden te ontwikkelen. In juni 2009 is opdracht gegeven aan de uitvoering van het vierde preventieprogramma. Met dit programma geeft ZonMw invulling aan de visie op preventie (Kamerstuk 22 894, nr. 134) en levert een bijdrage aan het versterken van de preventiecyclus. Dit is een vierjarige cyclus waarmee specifieke doelstellingen en uitvoering van het Nederlandse gezondheidsbeleid worden vastgelegd, uitgevoerd en bijgesteld. Dit programma legt nog meer dan haar drie voorgangers, verbindingen tussen preventie en andere sectoren (wonen, werken, leren), in het bijzonder tussen de publieke en de eerstelijnsgezondheidszorg en daarmee ook tussen de preventieprogramma’s en andere programma’s van ZonMw. Daarnaast zal dit programma inspelen op de nieuwe landelijke nota gezondheidsbeleid (€ 10,0 miljoen).
Programma diseasemanagement chronische ziekten via ZonMw
Bij diseasemanagement wordt een sluitende keten gevormd van diagnostiek, behandeling en begeleiding. Ook vroege opsporing en preventie bij mensen met een verhoogd risico op chronische ziekten en zelfmanagement maken er deel van uit. Het doel van dit programma is kennis te verzamelen over diseasemanagement bij chronische aandoeningen en ervaring op te doen met de toepassing ervan in de praktijk. Dit programma kent ook een praktijkdeel, waarin multidisciplinaire transmurale zorggroepen die gaan werken volgens de diseasemanagement aanpak (€ 0,4 miljoen) ondersteund en gevolgd worden. Het programma loopt tot en met 2012.
Interventiestrategieën chronische ziekten
Het aantal mensen met chronische ziekten zal in de komende jaren fors toenemen. In 2012 worden daarom de volgende preventieve interventies (verder) ontwikkeld:
• Depressiepreventie. De NZa wordt binnenkort gevraagd om een advies hoe de functie basis geestelijke gezondheidszorg, dichtbij huis, versterkt kan worden. Uitgangspunt is dat het veld de ruimte krijgt om zelf de zorg rondom de patiënt te organiseren;
• Zelfmanagement chronische ziekten. Het gaat hier om een programmatisch aanbod om chronische patiënten beter in staat te stellen hun eigen ziekte te managen. Als effectief zelfmanagement beschikbaar is, moet dit onderdeel worden van de zorgstandaarden;
• Zorgstandaarden. Het uitbouwen en implementeren van zorgstandaarden geeft patiënten, zorgaanbieders en verzekeraars een goed instrument voor de inhoud, organisatie en transparantie van patiëntgerichte integrale zorg voor chronische aandoeningen. Het coördinatieplatform zorgstandaarden houdt zich bezig met alle aangelegenheden in relatie tot vraagstukken met en rond zorgstandaarden, de werkzaamheden houden direct verband met de ontwikkeling van het kwaliteitsinstituut zorg;
• Gezondheid en arbeid is een thema dat in samenwerking met sociale partners en gezondheidssector zal worden uitgewerkt. Met het coördinatieplatform zorgstandaarden zal een afspraak worden gemaakt over het ontwikkelen van een module arbeid en gezondheid ten behoeve van de zorgstandaarden.
Instrumenten voor een goede organisatie van en het bevorderen van deelname aan bevolkingsonderzoeken
Uitvoeren van bevolkingsonderzoeken en screeningsprogramma’s via de Subsidieregeling publieke gezondheid
De inzet van VWS betreft het financieren, bewaken en verbeteren van de kwaliteit van de landelijke bevolkingsonderzoeken naar borst- en baarmoederhalskanker, screening op familiaire hypercholesterolemie, bloedonderzoek bij zwangeren en de hielprik en gehoorscreening bij pasgeborenen (€ 110,3 miljoen). Het RIVM/Centrum voor Bevolkingsonderzoek voert de bekostiging, landelijke aansturing en coördinatie uit (€ 10,3 miljoen).
Gezondheidswinst realiseren door vroegopsporing van (risicofactoren voor) aandoeningen via het Nationaal Programma Bevolkingsonderzoek
Met de nieuwe landelijke nota Gezondheidsbeleid is besloten om vanaf 2013 een bevolkingsonderzoek naar darmkanker stapsgewijs in te voeren (zie brief van 1 juni 2011 over invoering bevolkingsonderzoek darmkanker, Kamerstuk 32 793, nr. 3). In 2012 en 2013 vinden hiervoor de voorbereidingen plaats. Op 24 mei 2011 kwam de Gezondheidsraad met een advies over de verbetering van het bevolkingsonderzoek naar baarmoederhalskanker. Het standpunt hierop volgt in september 2011. Met ingang van 1 mei 2011 is de neonatale hielprikscreening uitgebreid met screening naar Cystic Fibrosis (taaislijmziekte, CF). Ook wordt het screeningsprogramma voor zwangere vrouwen, prenatale screening infectieziekten en erytrocytenimmunisatie (PSIE) verbeterd.
Motivering
Motivering
Het kabinet wil patiënten, cliënten en proefpersonen beschermen bij de voortschrijding van (technologische) ontwikkelingen in de gezondheidszorg.
In 2012 zal een aantal evaluaties van regelgeving worden afgerond. Het gaat daarbij om de evaluatie van de Wet medisch-wetenschappelijk onderzoek met mensen (WMO), de Embryowet in samenhang met de Wet donorgegevens kunstmatige bevruchting, de Wet levensbeëindiging op verzoek en hulp bij zelfdoding en de Regeling preïmplantatie genetische diagnostiek. De bevindingen vanuit deze wetsevaluaties zullen worden voorzien van een kabinetsstandpunt. Aan het parlement zal naar verwachting in 2012 een wetsvoorstel ter wijziging van de WMO worden aangeboden, zoals toegezegd in het standpunt over het advies van de commissie Doek (medisch-wetenschappelijk onderzoek bij minderjarigen).
In 2012 zal het voorstel van wet betreffende zeggenschap over lichaamsmateriaal aan de Tweede Kamer worden aangeboden.
De abortushulpverlening zal in 2012 verdere aandacht vragen vanwege het verbeteren van de financieringsstructuur daarvan en van de opleiding van de hulpverleners.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
Voor deze operationele doelstelling wordt geen indicator opgenomen. Reden hiervoor is dat de resultaten van dit beleidsterrein niet goed aan één of enkele indicatoren te relateren zijn.
Instrumenten ethisch verantwoord handelen
Het laten uitvoeren van periodieke wetsevaluaties
Het periodiek evalueren van de praktijk en wet- en regelgeving biedt de mogelijkheid om tijdig te kunnen bijsturen zodat praktijk en beleid goed op elkaar kunnen gaan aansluiten.
Verbeteren van de abortushulpverlening en -registratie
Het doel is het verbeteren van de hulpverlening aan vrouwen die ongewenst zwanger zijn door onder meer het ondersteunen van de richtlijnontwikkeling voor abortusartsen, het opzetten van een kwaliteitssysteem en een onderzoeksprogramma bij ZonMw. Ook de financieringsstructuur van de abortushulpverlening zal worden verbeterd. Het ontwikkelen van een kwaliteitsbeleid door de klinieken en de beroepsgroepen en het wijzigen van de financieringssystematiek zijn van belang om de klinieken in staat te stellen een solide bedrijfsvoering te realiseren.
Verbeteren van mogelijke knelpunten in de toetsing van medisch-wetenschappelijk onderzoek met mensen
Het doel is het opheffen van mogelijke knelpunten op het terrein van de toetsing van medisch-wetenschappelijk onderzoek met mensen. Daarmee wordt de kwaliteit van het wetenschappelijk onderzoek bevorderd en de veiligheid van proefpersonen beter geborgd.
Zonodig bevorderen van de ontwikkeling van nieuwe en actualisering van bestaande richtlijnen voor vruchtbaarheidstechnieken door de betrokken beroepsgroep(en)
Het bevorderen van dergelijke richtlijnen en standpunten heeft tot doel professionals houvast te geven bij het nemen van mogelijk moreel beladen beslissingen.
Stimuleren van onderzoek naar ethische vraagstukken in de (gezondheids)zorg
Het doel is het vergroten van belangwekkende kennis over ethische vraagstukken in de (gezondheids)zorg en zorgverlening, onder meer door het onderzoeksprogramma «Ethiek en Gezondheid» bij ZonMw (€ 0,4 miljoen), alsmede het programma Maatschappelijk Verantwoord Innoveren bij de Nederlandse Organisatie voor Wetenschappelijk Onderzoek (NWO).
Stimuleren van innovatief onderzoek naar (nieuwe) medische technologieën met een belangrijke ethische component
Hierbij kan bijvoorbeeld worden gedacht aan het nog tot 2022 lopende ZonMw-onderzoeksprogramma Translationeel Adult Stamcelonderzoek (€ 1,4 miljoen).
Bijdrage aan de baten-lastendienst Centraal Informatiepunt Beroepen Gezondheidszorg (CIBG)
Deze bijdrage is nodig voor het beheer van regionale toetsingscommissies Euthanasie en de centrale deskundigheidscommissie«Late zwangerschapsafbreking en levensbeëindiging bijpasgeborenen». Ook fungeert het CIBG als aanspreekpunt voor kinderen die verwekt zijn met geslachtscellen van derden, hun ouders en artsen, indien zij vragen hebben over het register donorgegevens kunstmatige bevruchting (€ 2,2 miljoen).
Rijksbijdrage aan het College voor zorgverzekeringen (CVZ)
Hiermee wordt een bijdrage geleverd aan de financiering van abortusklinieken (€ 12,3 miljoen). Deze regeling zal worden aangepast om financiële problemen bij klinieken te kunnen voorkomen.
Bijdrage aan de Centrale Commissie Mensgebonden Onderzoek (CCMO)
De Centrale Commissie Mensgebonden Onderzoek (CCMO) is een bij wet (Wet medisch-wetenschappelijk onderzoek met mensen en de Embryowet) ingestelde commissie en waarborgt de bescherming van proefpersonen betrokken bij medisch-wetenschappelijk onderzoek, via toetsing aan de daarvoor vastgestelde wettelijke bepalingen en met inachtneming van de voortgang van de medische wetenschap (www.ccmo-online.nl). Zij is een zelfstandig bestuursorgaan (ZBO). Sinds de inwerkingtreding van de gewijzigde Wet medisch-wetenschappelijk onderzoek met mensen op 1 maart 2006, treedt de CCMO tevens op als bevoegde instantie (€ 1,7 miljoen).
Motivering
Een goede gezondheid is belangrijk voor een actieve bijdrage aan de maatschappij. Een goede gezondheid is van invloed op schoolprestaties, schoolverzuim en schooluitval en op arbeidsprestaties (arbeidsproductiviteit en arbeidsverzuim) en is een belangrijke factor voor arbeidsparticipatie, maatschappelijke participatie en sociale integratie.
De eigen gezondheid is van mensen zelf. Al lijken professionals deze verantwoordelijkheid soms over te willen nemen. Mensen maken hun eigen leefstijlkeuzes. De overheid zal zich richten op:
• Het tegengaan van versplintering en verkokering, het bundelen van krachten;
• Het benutten van (zorg)structuren en intensivering van de inzet van jeugdgezondheidszorg met op maat adviezen en verwijzing naar lokale mogelijkheden;
• Aandacht voor weerbaarheid en gezonde basis voor de jeugd;
• Inzet om de gezonde keuze, de makkelijke en aantrekkelijke keuze te maken in samenwerking met private partners;
• Betrouwbare, toegankelijke informatie, toegesneden op informatiebehoefte en aandacht voor het bundelen van leefstijlinterventies.
Startpunt Jeugd
Waar volwassenen eigen keuzes maken, heeft de overheid een bijzondere verantwoordelijkheid ten opzichte van de jeugd. De jeugd heeft de toekomst en investeren in hen loont. Dit kabinet wil de jeugd toerusten om op latere leeftijd zelf verantwoordelijkheid te kunnen nemen. Het kabinet wil op positieve wijze laten zien dat gezond leven leuk is en dat het jezelf uiteindelijk veel oplevert. De jongere zelf is het startpunt. Dit betekent een andere manier van communiceren.
Het kabinet zet in op het positief stimuleren van gezond gedrag en weerbaarheid van jongeren zelf. Reeds ontwikkelde interventies worden zo veel mogelijk in samenhang ingezet. Goede gewoonten en gedragingen die in de jonge jaren zijn aangeleerd, bieden meer perspectief voor de toekomst. Daarom vindt het kabinet het stellen van grenzen en het bevorderen van een gezonde leefstijl voor de jeugd gerechtvaardigd. We zien hierbij ook een belangrijke rol voor ouders, zij zijn immers primair verantwoordelijk voor de opvoeding van hun kinderen. Ook gemeenten hebben hier een verantwoordelijkheid.
Bij het aanleren van een gezonde leefstijl vanuit weerbaarheid, verdienen drie thema’s extra aandacht: gezond gewicht, riskant en problematisch middelengebruik en seksuele gezondheid. Het kabinet kiest vanuit bovenstaande visie voor een op leefstijl gerichte aanpak om:
• Jongeren een gezonde basis te geven;
• Jongeren weerbaar te maken zodat ze om leren gaan met verleidingen uit het dagelijks leven;
• Jongeren goede informatie op maat te geven die aansluit bij hun leefwereld;
• Het voortouw te nemen in het stellen van grenzen;
• Vroegtijdig te signaleren wanneer jongeren in problemen dreigen te raken door ongezond gedrag (met name problematisch middelengebruik) zodat ze gericht kunnen worden geholpen.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende indicatoren. Indicatoren over sport en bewegen staan vermeld in artikel 46.
|
2001 |
2007 |
2008 |
2009 |
2010 |
Streefwaarde 2012 |
|
|---|---|---|---|---|---|---|
|
1. Het percentage niet-rokers ≥ 15 jaar |
– |
72% |
73% |
72% |
73% |
≥ 73% |
|
2. Overgewicht bij volwassenen |
– |
– |
– |
– |
47% |
≤ 47% |
|
3. Overgewicht bij kinderen leeftijd 2–8 jaar |
– |
– |
– |
– |
14,5% |
≤ 14,5% |
|
4. Overgewicht bij kinderen leeftijd 9–17 jaar |
– |
– |
– |
– |
10,3% |
≤ 10,3% |
|
5. Obesitas bij volwassenen |
– |
– |
– |
– |
11% |
≤ 11% |
|
6. Obesitas bij kinderen leeftijd 2–8 jaar |
– |
– |
– |
– |
3,9% |
≤ 3,9% |
|
7. Obesitas bij kinderen leeftijd 9–17 jaar |
2,4% |
≤ 2,4% |
||||
|
8. Het percentage mensen in algemene bevolking (12 jaar en ouder) dat niet zwaar drinkt. |
– |
89,3% |
90,0% |
89,6% |
90,4% |
≥ 91,1% |
|
9. Het percentage 12–15 jarigen dat nog nooit alcoholhoudende drank heeft gedronken |
– |
25,6% |
– |
– |
35% |
≥ 38% |
|
10. Aantal problematische drugsverslaafden per 1 000 inwoners |
3,1 |
– |
1,6 |
– |
– |
≤ 1,6 |
|
11. Aantal spoedeisende hulpbehandelingen in ziekenhuizen door privéongevallen en sportblessures |
700 000 |
650 000 |
650 000 |
640 000 |
– |
630 000 |
Bron
1. TNS NIPO onderzoek, zie www.stivoro.nl
2. t/m 7. VTV 2010, www.vtv.nl
8. Permanent Onderzoek Leefstijl Situatie (POLS), via www.Statline.nl van Centraal Bureau voor de Statistiek
9. Health Behaviour in School-aged Children, Trimbos Instituut, zie www.trimbos.nl
10. Jaarbericht Nationale Drug Monitor 2009. Utrecht: Trimbos Instituut, 2010, zie www.trimbos.nl
11. Letselinformatiesysteem 2001–2009 (Consument en Veiligheid) en CBS, zie www.veiligheid.nl en www.cbs.nl.
Instrumenten ter bevordering van een gezonde leefstijl
Het Ministerie van VWS zet diverse instrumenten in ter bevordering van een gezonde leefstijl:
• RIVM/Centrum Gezond Leven heeft onder meer de taak ondersteuning te organiseren aan lokale professionals in gezondheidsbevordering. Deze ondersteuning bestaat uit informatie op het internet, een servicedesk, ontmoetingen, uitwisselingen en advisering op maat door een pool van experts;
• Programma Gezonde Slagkracht (ZonMw). Dit programma biedt gemeenten op de leefstijlonderwerpen alcohol, drugs, tabak en overgewicht de mogelijkheid om samen met lokale/regionale gezondheidspartners initiatieven te implementeren die de lokale gezondheid verbeteren;
• Inzet op gezonde keuze, de makkelijke keuze. Projecten en activiteiten worden gericht op een gezonde omgeving, een gezond aanbod en betrouwbare informatie. Publiek-private samenwerking speelt hierin een belangrijke rol;
• Dwarsverbanden met sport en bewegen in de buurt (zie artikel 46.3.1);
• Diverse gezondheidsbevorderende instellingen en preventieprogramma’s.
Instrumenten ter bevordering van gezonde voeding
Een gezond voedingspatroon is niet alleen van belang ter voorkoming van overgewicht, maar ook ter voorkoming van chronische ziekten (kanker, hart- en vaatziekten, diabetes en osteoporose). Bij gezonde voeding gaat het om een juiste energiebalans en een zo laag mogelijke inname van verzadigde vetzuren, transvetzuren en zout (natrium) en voldoende consumptie van vis, groente, fruit en volkoren graanproducten. Veel mensen kunnen hun voedingsgewoonten nog verbeteren en maar weinig mensen hebben een gezond voedingspatroon (VTV 2010). Het Ministerie van VWS zet in op twee lijnen:
• Het stimuleren van een productaanbod – in retail, via cateraars en bij horeca – waarbij de gezonde keuze een makkelijke en aantrekkelijke keuze is. Aandachtspunt hierbij is het verlagen van de hoeveelheden zout (natrium) en verzadigde vetzuren en/of transvetzuren. Eind 2011 verschijnt een nieuwe voedselconsumptiepeiling (VCP) die inzicht geeft in de consumptie in Nederland. Deze resultaten worden vanaf 2012 gebruikt om met het bedrijfsleven te kijken waar de mogelijkheden liggen om het productaanbod door zelfregulering gezonder te maken. Eind 2012 zal de voortgang op dit dossier beoordeeld worden en worden zo nodig mogelijkheden voor wettelijke normen verkend;
• Informatievoorziening over gezonde voeding aan consumenten, rechtstreeks of via zorgprofessionals is van belang. Een begrijpelijk etiket maakt hier onderdeel van uit. Daarvoor is inzet in de EU nodig bij invulling van regelgeving op het gebied van informatievoorziening (claims, etikettering e.d.).
Beide doelstellingen worden in samenwerking met partners uit de private sector vorm gegeven.
Instrumenten ter voorkoming van overgewicht (inclusief obesitas)
Overgewicht is het resultaat van een verstoorde energiebalans. Het percentage mensen met overgewicht bevindt zich op een hoog niveau. Overgewicht komt vaak voor in combinatie met andere ongezonde factoren. Doelstelling is het tot staan brengen van de stijgende trend in het aantal volwassenen met overgewicht en obesitas en het keren van de stijgende trend in het aantal kinderen met overgewicht en obesitas. Daarom worden in 2012 de volgende maatregelen genomen:
• Uitvoering convenant «Gezond Gewicht» (CGG). Met speciale aandacht voor de integrale lokale aanpak van overgewicht. Het deelconvenant «Jongeren op Gezond Gewicht» (JOGG), dat circa 15 gemeenten per jaar volgens de Epode 5-aanpak ondersteunt (met verbinding naar CGL en ZonMw programma «Gezonde Slagkracht») en het deelconvenant school, dat onder andere een impuls geeft aan de implementatie van het concept gezonde schoolkantine, spelen hierbij een belangrijke rol;
• Inzet om de gezonde keuze, de makkelijke keuze te maken. Het doel is een omgeving die uitnodigt tot gezond eet- en beweegpatroon. Dit krijgt invulling door middel van het stimuleren van een gezond aanbod in supermarkten en kantines (op school, werk of sportvereniging). Publiek-private samenwerking speelt hierin een belangrijke rol. Aandacht voor de fysieke omgeving wordt in samenhang en verbinding met andere thema’s en departementen invulling gegeven, zoals het programma «Sport en bewegen in de buurt» en de programma’s «Groene Schoolpleinen» en «Natuursprong» van het Ministerie van EL&I en het experiment «Gezonde Wijk» van het Ministerie van BZK;
• Versterken relatie preventie en zorg. Voorlichting over gezond gewicht en het duurzaam behoud ervan wordt via zorgprofessionals, Centra voor Jeugd en Gezin, scholen en andere actoren verbonden aan de begeleiding van doelgroepen. Multidisciplinaire benadering en implementatie van de zorgstandaard overgewicht en obesitas vallen ook onder deze pijler.
Bovenstaande maatregelen moeten in samenhang gelezen worden met activiteiten ter bevordering van veilige en verantwoorde lichaamsbeweging in artikel 46.3.1.
Instrumenten gericht op het ontmoedigen van roken, alcohol en drugs
Roken veroorzaakt nog steeds de grootste ziektelast en blijft daarmee de belangrijkste vermijdbare doodsoorzaak. Gezien de jaarlijkse sterfte en ziektelast als gevolg van roken wordt gestreefd naar een afname van het aantal mensen dat rookt, vooral bij jongeren. Het percentage zware drinkers is de laatste jaren gestabiliseerd, maar het alcoholgebruik onder jongeren blijft een groot volksgezondheidsprobleem. Als jongeren drinken, drinken ze veel. De maatschappelijke schade als gevolg van alcoholgebruik is groot (verkeersslachtoffers, agressie, overlast, huiselijk geweld, etcetera).
Het drugsgebruik in de algemene bevolking is het afgelopen decennium nagenoeg stabiel gebleven. Het cannabisgebruik onder jongeren vertoont recentelijk zelfs een lichte daling. Ondanks de dalende trend neemt de hulpvraag als gevolg van problematisch cannabisgebruik toe, zowel onder jongeren als onder ouderen.
Het beleid ter vermindering van de gezondheidsschade door drugs- en alcoholgebruik is gericht op grotere toepassing van e-health interventies voor verslaafden, op meer samenhang in de aanpak van multiproblematiek en op het stimuleren van betere nazorg.
In 2012 worden de volgende instrumenten ingezet:
• Ondersteuning van preventieactiviteiten, onder andere de drugs- en alcoholinfolijn, de gezonde school en genotmiddelen, activiteiten gericht op het vergroten van de weerbaarheid van jongeren en voorkomen jeugdroken;
• Continueren van de handhaving van de rookvrije horeca. Ook voor 2012 blijft dit een belangrijke prioriteit van de nieuwe Voedsel en Waren Autoriteit. De bestuurlijke boete voor de handhaving van de rookvrije horeca is verdubbeld;
• Implementatie van de gewijzigde Drank- en Horecawet (indien de Staten-Generaal daarmee akkoord gaan), vooral decentralisatie toezicht naar gemeenten en het strafbaar stellen van jongeren voor het aanwezig hebben van alcoholhoudende drank op straat of in het café;
• Realiseren van nazorgtrajecten voor jongeren die met een alcoholintoxicatie in het ziekenhuis worden opgenomen;
• Via het partnership vroegsignalering alcohol wordt ingezet op tijdige detectie door zorgverleners van beginnende alcoholproblematiek;
• Implementatie van de richtlijn vroegsignalering problematisch drugsgebruik (jongeren) in de verschillende jeugdketens.
Om een integrale aanpak te bewerkstelligen met betrekking tot preventieactiviteiten op het gebied van alcohol, roken en drugs, is het noodzakelijk om de activiteiten op deze terreinen te bundelen bij één instituut. De subsidies aan STIVORO en STAP zullen worden afgebouwd. Inzet gericht op preventie van schadelijk middelengebruik en verslaving wordt bij het Trimbos-instituut belegd, zodat integraal beleid kan worden vormgegeven. In 2012 zal dit beleid worden ingezet.
Instrumenten ter voorkoming van gezondheidsschade door ongevallen
Ongevallen en letsels staan op de gedeelde derde plek als het gaat om het aantal verloren levensjaren (VTV 2010). Om het aantal letsels en ongevallen in de privésfeer te beperken worden in 2012 de volgende maatregelen gecontinueerd:
• Voorlichting en ondersteuning door Stichting Consument en Veiligheid (CenV). CenV ontwikkelt en implementeert met nationale en lokale partijen maatregelen die ongevallen in de privésfeer moeten voorkomen en heeft daarbij een coördinerende rol ten aanzien van sportblessurepreventie (zie ook artikel 46.3.1);
• Voortzetten van kosteneffectief beleid en het versterken van de intersectorale en interdisciplinaire aanpak. Dit betekent dat diverse sectoren via interventies samenwerken en zich richten op de aanpak van letsels in de settings wonen, kinderopvang, school, wijk, sport, vervoer en werk en dat door middel van diverse inspanningen op het gebied van veiligheid in het verkeer, op het werk en in de privésfeer verbindingen worden gelegd. Het gaat bijvoorbeeld om valpreventie in verzorgingshuizen, sportblessurepreventie of de veiligheid in en om scholen.
Een goed werkend en innoverend zorgstelsel gericht op een optimale combinatie van kwaliteit, toegankelijkheid en betaalbaarheid voor de burger.
Belangrijkste beleidsonderwerpen in 2012
Belangrijkste beleidsonderwerpen in 2012
In dit artikel wordt het beleid inzake de curatieve zorg verwoord. Om de algemene doelstelling te realiseren zal ingezet worden op:
• Het transparant maken van geleverde kwaliteit door zorgaanbieders (42.3.1);
• Bevorderen dat de cliënt sneller en beter zijn recht kan halen (42.3.1);
• De voorbereiding van het oprichten van een nationaal kwaliteitsinstituut gezondheidszorg (42.3.2);
• De invoering van prestatiebekostiging bij ziekenhuizen (42.3.2);
• De versterking van de eerste lijn en zorg dichtbij huis (42.3.2);
• Zorg belonen naar prestatie, onder andere door invoering van vrije tarieven apotheekhoudenden (42.3.3);
• De versterking van de zorgprocessen zelfmanagement en e-health (42.3.2);
• Het bevorderen van patiëntveiligheid en medicatieveiligheid (42.3.2);
• Het versterken van de eerstelijns ggz (42.3.2).
Voor zover de invoering van het beleid additionele administratieve lasten met zich meebrengt, zal VWS bezien in hoeverre deze extra regeldruk zo beperkt mogelijk kan worden gehouden en zal tevens naar compensatie zoeken voor de extra administratieve lasten.
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn ministerieel verantwoordelijk voor:
• Het scheppen van randvoorwaarden om de kwaliteit, de toegankelijkheid, de veiligheid en de betaalbaarheid van de curatieve zorg te waarborgen voor de burger.
Deze verantwoordelijkheid wordt onder andere ingevuld door:
• Het versterken van de positie van de patiënt, zodat deze in staat is om zijn rol als zorgconsument te vervullen;
• Het scheppen van randvoorwaarden om het innoverend vermogen van de gezondheidszorg te waarborgen;
• Een goed werkend stelsel, waarin zorgverzekeraars in staat worden gesteld een betaalbaar verzekerd pakket aan te bieden.
Externe factoren
Externe factoren
Het behalen van de algemene doelstelling van dit artikel hangt af van een goed samenspel van veel partijen: zorgprofessionals, cliënten, zorginstellingen, zorgverzekeraars en toezichthouders. Daarnaast spelen Europese wet- en regelgeving en internationale afspraken een rol.
Het kabinet stimuleert partijen deze rol in te vullen onder meer door het zorgstelsel te moderniseren, zodanig dat het prikkelt tot kwaliteitsverbetering, innovatie en doelmatigheid. Verder stimuleert het kabinet hen door het verspreiden van goede voorbeelden, het verrichten van onderzoek en het leveren van bijdragen (in middelen en door medewerking) aan projecten in de zorg. De prikkels en programma’s versterken elkaar.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
Bij de algemene doelstelling ten aanzien van de curatieve zorg is in de begroting geen beleidsrelevante indicator opgenomen. Het is namelijk niet mogelijk om de werking van het gehele stelsel van curatieve zorg in Nederland in één of enkele indicatoren samen te vatten. Het stelsel is daarvoor te veelzijdig.
De prestaties van het stelsel worden gemonitord met de zorgbalans (zie hiervoor www.rivm.nl). De zorgbalans schetst aan de hand van ongeveer honderd indicatoren een beeld van de kwaliteit, de toegankelijkheid en de betaalbaarheid van de Nederlandse gezondheidszorg. Ook geven de volgende monitors inzicht in de werking van het gezondheidszorgstelsel: monitor cure (www.nza.nl; monitors en marktscans) en de marktscan zorgverzekeringsmarkt (jaarlijks, jaar 2010 zie Kamerstuk 29 689, nr. 360).
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
14 026 292 |
8 567 022 |
8 139 946 |
7 660 536 |
7 933 872 |
7 641 639 |
7 873 567 |
|
Uitgaven |
13 899 056 |
8 627 389 |
8 163 594 |
7 669 169 |
7 936 097 |
7 641 639 |
7 873 567 |
|
42.1 De positie van de burger in het zorgstelsel wordt versterkt |
3 787 |
3 050 |
929 |
919 |
910 |
900 |
900 |
|
Subsidies |
929 |
919 |
910 |
900 |
900 |
||
|
42.2 Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren |
1 298 696 |
1 459 444 |
1 431 107 |
1 425 328 |
1 468 446 |
1 491 735 |
1 494 763 |
|
Subsidies |
1 316 542 |
1 338 377 |
1 392 252 |
1 437 636 |
1 439 904 |
||
|
waarvan onder andere: |
|||||||
|
Opleidingen (fzo, pa/np, 1 e en 2 e tranche zorgopleidingen, huisartsenopleidingen) |
1 142 594 |
1 210 059 |
1 271 322 |
1 319 637 |
1 324 173 |
||
|
Integrale kankercentra |
30 700 |
30 700 |
30 700 |
30 700 |
30 700 |
||
|
Arbeidsmarktbeleid |
25 112 |
13 026 |
13 312 |
13 110 |
13 111 |
||
|
ICT in de zorg en Innovatie |
23 848 |
9 557 |
7 395 |
7 431 |
8 194 |
||
|
Nederlands Kanker Instituut |
17 081 |
16 900 |
16 719 |
16 538 |
16 538 |
||
|
Subsidies beroepen en opleidingenstructuur |
14 453 |
11 888 |
12 180 |
12 476 |
12 472 |
||
|
UMCG: Lifelines |
9 500 |
6 100 |
4 600 |
2 802 |
0 |
||
|
Nederlandse Transplantatiestichting |
4 894 |
4 813 |
4 732 |
4 650 |
4 650 |
||
|
Stichting Patiëntvertrouwenspersoon |
4 675 |
4 604 |
4 532 |
4 461 |
4 461 |
||
|
Zwangerschap en geboorte |
4 143 |
1 026 |
1 026 |
1 026 |
1 026 |
||
|
Stichting Pathologisch anatomisch landelijk geautomatiseerd archief (PALGA) |
3 636 |
3 586 |
3 535 |
3 484 |
3 484 |
||
|
Subsidieregeling vaccinatie stageplaatsen zorg |
3 500 |
3 500 |
3 500 |
3 500 |
3 500 |
||
|
Patiëntveiligheid curatieve zorg |
3 212 |
2 392 |
504 |
0 |
0 |
||
|
Eerstelijns gezondheidscentra in VINEX-gebieden |
3 000 |
3 000 |
3 000 |
3 000 |
3 000 |
||
|
Nederlands Huisartsen Genootschap project NHGDOC |
2 354 |
2 130 |
949 |
909 |
0 |
||
|
Anonieme e-mental health (meerjarig gereserveerd binnen premie) |
2 000 |
2 000 |
0 |
0 |
0 |
||
|
Uitvoering Wet verplichte ggz |
1 600 |
0 |
0 |
0 |
0 |
||
|
Frictiekosten Revalidatiezorg |
1 500 |
1 000 |
1 100 |
0 |
0 |
||
|
Stichting Instituut voor Verantwoord Medicijngebruik |
1 400 |
980 |
980 |
980 |
980 |
||
|
Nivel Landelijk Informatie Netwerk Eerstelijnszorg (LINEL) |
1 341 |
529 |
0 |
0 |
0 |
||
|
Stichting Lareb |
1 200 |
1 200 |
1 200 |
1 200 |
1 200 |
||
|
Nivel Monitor schade in ziekenhuizen |
1 117 |
170 |
0 |
0 |
0 |
||
|
Capaciteitsorgaan |
1 093 |
1 068 |
1 043 |
1 018 |
1 018 |
||
|
Familievertrouwenspersoon |
1 080 |
0 |
0 |
0 |
0 |
||
|
Opdrachten |
16 356 |
9 654 |
9 969 |
10 224 |
10 984 |
||
|
waarvan onder andere: |
|||||||
|
Arbeidsmarkt, beroepen en opleidingenstructuur |
3 664 |
2 188 |
2 372 |
2 367 |
2 367 |
||
|
Campagne «Nederland zegt JA» |
1 600 |
1 600 |
1 600 |
1 600 |
1 600 |
||
|
ICT in de zorg en Innovatie |
1 349 |
697 |
345 |
350 |
427 |
||
|
Bijdrage aan baten-lastendiensten |
61 043 |
39 831 |
28 759 |
10 759 |
10 759 |
||
|
Agentschap NL: innovatieprogramma |
50 284 |
29 072 |
18 000 |
0 |
0 |
||
|
CIBG: Bijdrage voor onder andere UZI-register, BIG-register, SVB-Z, donorregister en Farmatec |
10 759 |
10 759 |
10 759 |
10 759 |
10 759 |
||
|
Bijdrage aan ZBO's en RWT's |
37 166 |
37 466 |
37 466 |
33 116 |
33 116 |
||
|
CVZ: Compensatie kosten van zorg illegalen en andere onverzekerbare vreemdelingen |
32 616 |
32 616 |
32 616 |
32 616 |
32 616 |
||
|
ZonMw: Goed Geneesmiddelen Gebruik en Gezond Ouder Worden |
3 300 |
4 350 |
4 350 |
0 |
0 |
||
|
ZonMw: Regieraad Kwaliteit van Zorg |
1 250 |
500 |
500 |
500 |
500 |
||
|
42.3 Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket voor noodzakelijke zorg aan |
12 596 573 |
7 117 239 |
6 687 049 |
6 195 579 |
6 416 354 |
6 095 371 |
6 325 571 |
|
Bekostiging |
6 528 646 |
6 046 359 |
6 274 359 |
5 953 777 |
6 184 389 |
||
|
Rijksbijdrage 18- |
2 379 000 |
2 455 400 |
2 545 900 |
2 672 300 |
2 685 000 |
||
|
Zorgtoeslag |
4 149 646 |
3 590 959 |
3 728 459 |
3 281 477 |
3 499 389 |
||
|
Subsidies |
|||||||
|
waarvan onder andere: |
15 105 |
13 223 |
10 663 |
10 623 |
10 623 |
||
|
Stichting DBC-Onderhoud |
14 219 |
12 987 |
10 555 |
10 516 |
10 516 |
||
|
Opdrachten |
35 053 |
32 703 |
30 702 |
30 646 |
30 646 |
||
|
waarvan onder andere: |
|||||||
|
Overgangsregeling FLO/VUT ouderenregeling ambulancepersoneel |
31 000 |
30 000 |
28 000 |
28 000 |
28 000 |
||
|
Communicatie aanspraak zorgverzekering |
945 |
744 |
786 |
768 |
768 |
||
|
Risicoverevening |
1 578 |
1 359 |
1 407 |
1 387 |
1 387 |
||
|
Uitvoering stelsel |
644 |
364 |
402 |
384 |
384 |
||
|
Bijdrage aan baten-lastendiensten |
15 088 |
12 765 |
12 765 |
12 765 |
12 765 |
||
|
CJIB i.v.m. onverzekerden |
810 |
810 |
810 |
810 |
810 |
||
|
CJIB i.v.m. wanbetalers |
14 278 |
11 955 |
11 955 |
11 955 |
11 955 |
||
|
Bijdrage aan ZBO's en RWT's |
89 057 |
86 429 |
83 765 |
83 460 |
83 048 |
||
|
Beheerskosten zorg-ZBO's |
83 345 |
81 094 |
78 430 |
78 125 |
77 713 |
||
|
SVB: onverzekerden |
1 530 |
1 530 |
1 530 |
1 530 |
1 530 |
||
|
CVZ: onverzekerden |
1 860 |
1 860 |
1 860 |
1 860 |
1 860 |
||
|
CVZ: wanbetalers |
2 322 |
1 945 |
1 945 |
1 945 |
1 945 |
||
|
Bijdrage aan andere begrotingshoofdstukken |
4 100 |
4 100 |
4 100 |
4 100 |
4 100 |
||
|
Bijdrage C2000 (BZK) |
4 100 |
4 100 |
4 100 |
4 100 |
4 100 |
||
|
42.4 De burgers van Caribisch Nederland kunnen gebruik maken van voorzieningen voor zorg en welzijn |
0 |
47 656 |
44 509 |
47 343 |
50 387 |
53 633 |
52 333 |
|
Bekostiging |
39 909 |
42 743 |
45 787 |
49 033 |
47 733 |
||
|
Zorgkosten |
35 537 |
38 371 |
41 415 |
44 661 |
43 361 |
||
|
Jeugdzorg |
4 372 |
4 372 |
4 372 |
4 372 |
4 372 |
||
|
Subsidies en opdrachten |
4 600 |
4 600 |
4 600 |
4 600 |
4 600 |
||
|
Ontvangsten |
771 192 |
93 385 |
22 926 |
27 401 |
20 226 |
20 226 |
20 226 |
|
waarvan onder andere: |
|||||||
|
Ontvangsten wanbetalers |
16 600 |
13 900 |
13 900 |
13 900 |
13 900 |
Budgetflexibiliteit
80% van de geraamde begrotingsuitgaven op artikel 42 betreft de uitgaven aan de Zorgtoeslag en de Rijksbijdrage voor verzekerden onder de 18 jaar.
16% van de geraamde begrotingsuitgaven op artikel 42 betreffen instellingssubsidies en projectsubsidies. Instellingssubsidies zijn op korte termijn niet alternatief aanwendbaar. Om deze middelen alternatief aanwendbaar te maken moeten deze subsidies conform de daarvoor geldende regelgeving worden afgebouwd. Deze middelen kunnen dus ook pas op termijn worden aangewend voor alternatieve doelen. Ten aanzien van projectsubsidies geldt dat het grootste deel daarvan op korte termijn is verleend en niet alternatief aanwendbaar. Op langere termijn zijn de uitgaven bestuurlijk gebonden. Om deze bestuurlijk gebonden posten alternatief aanwendbaar te maken dienen afspraken en toezeggingen te worden herzien.
2% van de geraamde begrotingsuitgaven op artikel 42 betreffen uitgaven aan ZBO’s en RWT’s. Het betreft hier uitgaven van taken waartoe de minister wettelijk gehouden is deze uit te voeren en deze zijn in die zin grotendeels juridisch verplicht. Alternatieve aanwending is daarom niet mogelijk.
1% van de geraamde begrotingsuitgaven wordt uitgegeven aan bijdragen aan baten-lastendiensten voor diverse uitvoeringstaken en aan opdrachtverleningen voor beleidsondersteunende activiteiten.
Ten behoeve van opdrachten is 1% van de begrotingsuitgaven op artikel 42 geraamd.
In de tabel hieronder zijn de beschikbare middelen opgenomen voor de premiegefinancierde zorguitgaven op het terrein van de gezondheidszorg. Hierin zijn de budgettaire consequenties van de eerste suppletoire begroting 2011 en de begroting 2012 verwerkt. Voor 2011 is de loon- en prijsontwikkeling al verwerkt, terwijl voor 2012 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzonderlijke sectoren toegedeeld, is opgenomen als onverdeeld.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Extramurale zorg |
4 337,5 |
4 370,8 |
4 121,6 |
4 223,1 |
4 326,2 |
4 475,2 |
4 475,2 |
|
Huisartsenzorg |
2 219,0 |
2 310,4 |
2 104,6 |
2 103,6 |
2 103,6 |
2 103,6 |
2 103,6 |
|
Tandheelkunde en tandheelkundige specialistische zorg |
876,7 |
788,3 |
787,2 |
787,2 |
787,2 |
787,2 |
787,2 |
|
Paramedische hulp |
730,9 |
725,5 |
640,3 |
640,8 |
641,0 |
641,0 |
641,0 |
|
Verloskunde en kraamzorg |
456,8 |
491,7 |
501,7 |
506,8 |
507,6 |
508,3 |
508,3 |
|
Dieetadvisering |
54,1 |
54,9 |
|||||
|
Extramurale zorg onverdeeld |
87,8 |
184,7 |
286,8 |
435,1 |
435,1 |
||
|
Ziekenhuizen, medisch specialisten en overig curatief |
19 191,3 |
19 273,0 |
19 660,8 |
20 222,9 |
20 770,5 |
21 457,2 |
21 438,4 |
|
Algemene en categorale ziekenhuizen |
12 099,4 |
12 196,6 |
|||||
|
Academische ziekenhuizen |
2 884,4 |
3 080,4 |
|||||
|
Academische component |
647,0 |
681,2 |
689,9 |
702,4 |
715,8 |
739,4 |
739,4 |
|
Medisch specialisten |
2 211,3 |
2 095,4 |
|||||
|
ZBC's |
559,5 |
573,2 |
|||||
|
Overig curatieve zorg |
629,7 |
648,4 |
245,7 |
252,6 |
260,9 |
271,3 |
271,3 |
|
Instellingen voor medisch specialistische zorg |
16 704,0 |
17 122,0 |
17 550,0 |
17 989,0 |
17 961,0 |
||
|
Vrijgevestigde medisch specialisten |
1 979,0 |
2 028,0 |
2 079,0 |
2 131,0 |
2 131,0 |
||
|
Ziekenhuizen, medisch specialisten en overig curatief onverdeeld |
160,0 |
– 2,2 |
42,2 |
117,9 |
164,8 |
326,5 |
335,7 |
|
Ziekenvervoer |
588,6 |
571,0 |
583,2 |
597,4 |
627,3 |
668,1 |
668,1 |
|
Ambulancevervoer |
471,3 |
450,0 |
438,5 |
425,3 |
426,9 |
426,9 |
426,9 |
|
Overig ziekenvervoer |
117,3 |
121,0 |
121,0 |
121,0 |
121,0 |
121,0 |
121,0 |
|
Ziekenvervoer onverdeeld |
23,7 |
51,1 |
79,4 |
120,2 |
120,2 |
||
|
Genees- en hulpmiddelen |
6 609,5 |
6 935,0 |
6 926,5 |
7 375,8 |
7 793,6 |
8 235,3 |
8 223,3 |
|
Farmaceutische hulp |
5 215,2 |
5 459,8 |
5 391,4 |
5 772,3 |
6 117,1 |
6 482,5 |
6 470,5 |
|
Hulpmiddelen |
1 394,3 |
1 475,2 |
1 535,1 |
1 603,5 |
1 676,5 |
1 752,8 |
1 752,8 |
|
Geneeskundige geestelijke gezondheidszorg |
3 897,1 |
4 094,7 |
3 826,6 |
3 961,8 |
4 095,5 |
4 244,5 |
4 193,0 |
|
Geneeskundige ggz door instellingen |
3 545,2 |
3 654,5 |
3 328,0 |
3 340,9 |
3 341,8 |
3 341,8 |
3 341,8 |
|
Geneeskundige ggz door vrijgevestigden |
351,9 |
357,5 |
263,1 |
262,8 |
262,8 |
262,8 |
262,8 |
|
Geneeskundige ggz onverdeeld |
82,7 |
235,5 |
358,1 |
490,9 |
639,9 |
588,4 |
|
|
Overig |
|||||||
|
Multidisciplinaire zorgverlening |
240,9 |
347,8 |
336,3 |
344,3 |
352,5 |
364,3 |
364,3 |
|
Grensoverschrijdende zorg |
546,4 |
568,6 |
557,9 |
547,9 |
569,0 |
600,7 |
600,7 |
|
Beheerskosten uitvoeringsorganen Zvw |
5,6 |
5,8 |
|||||
|
Totaal |
35 416,9 |
36 166,7 |
36 012,9 |
37 273,2 |
38 534,6 |
40 045,3 |
39 963,0 |
|
Procentuele mutatie t.o.v. voorgaand jaar |
– |
2,1% |
– 0,4% |
3,5% |
3,4% |
3,9% |
– 0,2% |
Er zijn vier operationele doelstellingen op het gebied van de gezondheidszorg:
1. De positie van de burger in het zorgstelsel wordt versterkt;
2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren;
3. Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan;
4. De burgers van Caribisch Nederland kunnen gebruik maken van voorzieningen voor zorg, jeugd en welzijn.
Motivering
Motivering
Door informatie over zorgaanbieders en zorgverzekeraars toegankelijk en vergelijkbaar te maken kan de cliënt bewuster kiezen. De zeggenschap van burgers/cliënten wordt op die manier vergroot. Zorgaanbieders en zorgverzekeraars worden daardoor gestimuleerd zich te onderscheiden op kwaliteit en prijs. Het kabinet realiseert dit door instrumenten in te zetten die leiden tot:
• Meer transparantie over de kwaliteit van de zorg;
• Het verbeteren van de rechtspositie van burgers in het zorgstelsel.
Beleidsrelevante indicatoren en kengetallen
Beleidsrelevante indicatoren en kengetallen
In eerdere jaren werd voor de doelstelling «meer transparantie over de kwaliteit» het aantal aandoeningen, waarvan burgers op www.kiesbeter.nl kunnen zien welke kwaliteit ziekenhuizen bieden, vermeld. Deze indicator is niet meer opgenomen in de begroting, omdat de focus van het programma Zichtbare Zorg – waarbinnen indicatoren worden ontwikkeld en geïmplementeerd – meer wordt gelegd op kwaliteit dan op kwantiteit en daarmee op de daadwerkelijke informatieve waarde van indicatoren dan op de hoeveelheid indicatoren.
Instrumenten
Hieronder vallen activiteiten op het gebied van het programma Zichtbare Zorg, het Jaardocument Maatschappelijke Verantwoording, het waarborgen van de continuïteit van zorg, het beleid rond de schaalgrootte van zorginstellingen, de Wet cliëntenrechten zorg, de Beginselenwet zorginstellingen, geschilbeslechting en het beleid met betrekking tot patiëntenorganisaties. Dit betreft zorgbreed beleid. Zie 43.3.1 voor een toelichting op de instrumenten en de geraamde middelen.
Motivering
Motivering
Om te zorgen dat de burger de zorg krijgt waar hij conform het verzekerde pakket recht op heeft, bevat het zorgstelsel prikkels die zorgaanbieders moeten aanzetten tot het leveren van een kwalitatief hoogwaardige gezondheidszorg. Een kwalitatief hoogwaardige zorg is veilig en toegankelijk. Om het zorgaanbod ook op de langere termijn aan te laten sluiten op de behoefte van de burger en op de demografische en technologische ontwikkelingen, vindt het kabinet het beschikbaar krijgen van nieuwe- en het verbeteren van bestaande medische producten en processen via innovatie noodzakelijk. Daarnaast kan innovatie van zorg leiden tot een verbetering van de arbeidsproductiviteit, waardoor werknemers in de zorg meer tijd kunnen besteden aan de patiënt en zelf minder belast worden.
Hiervoor zet het kabinet in op:
• De kwaliteit en veiligheid van het zorgaanbod;
• De toegankelijkheid van het zorgaanbod;
• De randvoorwaarden voor innovatie van de zorg.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
|
2011 |
Streefwaarde 2012 |
Streefwaarde 2013 |
Streefwaarde 2014 |
|
|---|---|---|---|---|
|
1. Percentage huisartsen dat de CQ1-index meet |
Voorbereiding |
Voorbereiding |
Pilotjaar |
>50% |
|
2. Aantal verwijzingen van huisartsen naar de tweedelijn (per 1 000 patiënten) |
200 (2009) |
174 |
174 |
174 |
|
3. Aantal multidisciplinaire samenwerkingsverbanden in de eerstelijn |
1 782 (2009) |
1 800 |
– |
1 870 |
|
4. Ontwikkeling ketenzorgindicatoren |
Data2 beschikbaar op zorgniveau voor: – diabetes mellitus |
Data beschikbaar op zorgniveau voor: – diabetes mellitus – COPD – cardiovasculair risicomanagement |
Data beschikbaar op huisartspraktijk-niveau voor: – diabetes mellitus – COPD – cardiovasculair risicomanagement |
Data beschikbaar op huisartspraktijk-niveau voor: – diabetes mellitus – COPD – cardiovasculair risicomanagement |
|
5. Aantal vermijdbare incidenten in ziekenhuizen |
30 000 (2 004) |
15 000 |
15 000 |
15 000 |
|
6. Vermijdbare sterfte in ziekenhuizen (meting bij huidige stand technologie) |
1 735 (2 004) |
900 |
900 |
900 |
|
7. Percentage ambulances dat binnen 15 minuten ter plaatse is bij spoed/ levensbedreigende situaties |
92% (2 009) |
≥ 95% |
≥ 95% |
≥ 95% |
|
8. Percentage poliklinieken waar je binnen drie weken een afspraak hebt |
74,3% (2 009) |
80% |
80% |
80% |
|
9. Percentage ziekenhuizen dat de ICD-103 heeft ingevoerd bij de registratie van diagnosen |
5% |
30% |
60% |
100% |
|
10. Uitgavengroei honoraria medisch specialisten exclusief loon- en prijsbijstelling |
bestuurlijke afspraken |
≤ 2,5% |
≤ 2,5% |
≤ 2,5% |
|
11. Uitgavengroei ziekenhuizen exclusief loon- en prijsbijstelling |
bestuurlijke afspraken |
≤ 2,5% |
≤ 2,5% |
≤ 2,5% |
|
12. Aantal transplantaties (exclusief transplantaties met levende donoren) |
650 |
700 |
750 |
800 |
|
13. Percentage ggz-instellingen waar een familievertrouwenspersoon beschikbaar is |
40% |
60% |
60% |
60% |
|
14. Percentage ggz-instellingen dat de CQ-index meet |
||||
|
– Ambulant |
Verplicht 75% |
Verplicht >90% |
Verplicht >90% |
Verplicht 100% |
|
– Klinisch/langdurig |
Facultatief |
Verplicht >30% |
Verplicht >60% |
Verplicht >90% |
|
15. Score ggz-instellingen op de indicator «bejegening patiënten» |
||||
|
– Ambulant |
Stabilisatie gemiddelde |
Stabilisatie gemiddelde |
Stabilisatie gemiddelde |
Stabilisatie gemiddelde |
|
– Klinisch/langdurig |
Facultatief |
Verplicht/nulmeting |
Verplicht/ stabilisatie |
Verplicht/ stabilisatie |
Bron
1. VWS
2. Nivel, Landelijk Informatie Netwerk Huisartsenzorg (LINH) (jaarlijkse meting). De streefwaarde is gebaseerd op een stabiel blijvend aantal verwijzingen naar de tweede lijn, ondanks de toenemende druk op de eerstelijnszorg.
3. NIVEL, Monitor Multidisciplinaire Samenwerking 2010.
4, 5 en 6. VWS
7. RIVM, Zorgbalans, (jaarlijkse meting).
8. RIVM, Zorgbalans.
9. VWS, NZA. Per 2014 wordt gebruik ICD-10 voor ziekenhuizen verplicht.
10 en 11. Op basis van bestuurlijke afspraken met en convenant tussen VWS, NVZ en Orde Medisch Specialisten.
12. Nederlandse Transplantatie Stichting, jaarlijkse meting. Doelstelling is 25% meer transplantaties in 2014 bij een gelijkblijvend potentieel (vergeleken met het gemiddelde van 2005–2007, 635 transplantaties).
13. Website landelijke Stichting Familievertrouwenspersoon (www.stichting-fvp.nl).
14 en 15. Eindrapportage kernset prestatie-indicatoren ggz, Zichtbare zorg.
Consumer Quality Index. Dit is een gestandaardiseerde systematiek voor het meten van ervaringen van patiënten/consumenten met de zorg.
ICD-10 staat voor de 10e revisie van de International Classification of Diseases en Related Health Problems. Hiermee kunnen ziekenhuizen ziektebeelden en diagnoses van patiënten eenvoudig registreren.
|
2009 |
Geraamd 2012 |
|
|---|---|---|
|
Percentage burgers dat binnen 4 weken een afspraak heeft voor aanmelding bij een tweedelijns ggz-aanbieder |
72% |
80% |
Bron
Rapport «Wachttijden in ggz-instellingen», GGZ Nederland in opdracht van VWS.
Instrumenten ten behoeve van kwaliteit en veiligheid van het zorgaanbod
Kwaliteitsinstituut voor de zorg
Zorg wordt soms onnodig verleend, is van wisselende kwaliteit of wordt op de verkeerde plaats gegeven. Vermijdbare kosten zijn hiermee gemoeid en de burger krijgt vaak niet de zorg die voor hem passend is. Er is weinig systematisch inzicht in gemeten kwaliteitverschillen en prikkels om partijen in de richting van goede kwaliteit en betere doelmatigheid te sturen zijn nog onvoldoende. Om dit op te lossen kunnen zorgaanbieders kwalitatief goede en doelmatige zorg in zorgstandaarden beschrijven. Deze zorgstandaarden beschrijven, vanuit patiëntperspectief, een samenhangend zorgproces voor de electieve, chronische en langdurige zorg. Van preventie tot nazorg. De zorgstandaarden zijn voorzien van indicatoren voor meting van variatie in indicaties en variatie in resultaten van behandeling.
Het in 2013 op te richten Kwaliteitsinstituut voor de zorg krijgt als taak zorgaanbieders deze zorgstandaarden te laten ontwikkelen (zie Kamerstuk 32 620, nr. 14). Het instituut krijgt doorzettingsmacht indien zorgstandaarden niet tijdig of onvolledig worden voorgelegd aan het instituut. Het instituut ontwikkelt een standaard, waarin de kwaliteitseisen vastliggen waaraan de zorgstandaarden worden getoetst. Het instituut zorgt dat voldoende prikkels om de zorgstandaard toe te passen worden aangebracht, door een relatie te leggen met prestatiebeschrijvingen en pakketbeheer. In 2012 wordt gestart met de voorbereidingen van het Kwaliteitsinstituut voor de zorg.
Regieraad Kwaliteit van Zorg
Zorg dient bij voorkeur via algemeen aanvaarde, zo mogelijk «evidence based» standaarden te worden verleend. Om onnodige variatie zoveel mogelijk te voorkomen heeft de Regieraad Kwaliteit van Zorg een agenderende, faciliterende en stimulerende rol bij het beschrijven van criteria voor kwalitatief goede, veilige en doelmatige zorg. De Regieraad ontwikkelt instrumenten en procedures om het veld te ondersteunen. De ondersteuning van de Regieraad is bij ZonMw ondergebracht (€ 1,2 miljoen). De bestaande taken en de positie van de Regieraad zullen vanaf 2013 worden ondergebracht in het Kwaliteitsinstituut voor de zorg.
Patiëntveiligheid
Mensen moeten erop kunnen vertrouwen dat ze goede en veilige zorg krijgen wanneer dat nodig is en zorg kunnen kiezen die het beste bij hen past. Daarvoor is inzicht in kwaliteit en veiligheid van zorgverleners noodzakelijk. Doelstelling is de kwaliteit en veiligheid van de zorg te verbeteren door het invoeren van veiligheidsprogramma's in alle ziekenhuizen, eerstelijnsorganisaties en curatieve ggz-instellingen. Deze programma’s focussen enerzijds op de implementatie van een veiligheidsmanagementsysteem en anderzijds op concrete acties voor risicovolle thema’s. Hiermee moet er een duidelijke reductie in vermijdbare schade en sterfte behaald worden. Voor de curatieve zorg is hier in 2012 bijna € 3,5 miljoen voor uitgetrokken.
Patiëntveiligheid/medicatieveiligheid
In de afgelopen jaren zijn diverse activiteiten in gang gezet om de medicatieveiligheid te verbeteren. In het najaar van 2011 zal de herhaalstudie naar ziekenhuisopnames door verkeerd geneesmiddelgebruik (IPCI/Harm) worden uitgebracht en zullen de resultaten bekend worden van de reeds uitgevoerde activiteiten om de medicatieveiligheid te verbeteren. Aan de hand van deze uitkomsten zal nader worden bepaald welke activiteiten VWS nog kan ondersteunen/faciliteren om de medicatieveiligheid nog een stap verder te brengen. Uitgangspunt bij mogelijke activiteiten zijn de in de Harm Wrestling studie (Rapport expertgroep medicatieveiligheid 2009, www.rijksoverheid.nl) benoemde meest risicovolle geneesmiddelengroepen.
Aanpak problematiek vervalste medische producten
In 2012 en volgende jaren wordt de beleidsagenda vervalste medische producten, die in juli 2011 aan de Tweede Kamer is aangeboden (Kamerstuk 29 477, nr. 172), uitgevoerd. De beleidsagenda heeft tot doel de handel in en het gebruik van vervalste medische producten te bemoeilijken en te voorkomen. Grotendeels zal het werk worden verzet door veldpartijen, maar er zijn ook activiteiten die door verschillende overheidsdiensten zullen worden opgepakt. In de beleidsagenda zelf is nader uitgewerkt wie wat zal doen. Het Ministerie van VWS zal in 2012 de nieuwe Europese regelgeving implementeren. Daarnaast wordt ingezet op het creëren van bewustwording, zowel bij het algemeen publiek als bij professionals in de keten. Nu ontbreekt nog te vaak het besef dat geneesmiddelen en medische hulpmiddelen vervalst kunnen zijn. Vooral in de medische hulpmiddelensector is nog weinig bekend over de omvang van de vervalsingenproblematiek. In 2012 zal daarom samen met de Inspectie voor de Gezondheidszorg een meldweek worden georganiseerd.
Geneesmiddelenbewaking
Geneesmiddelenbewaking houdt in het systematisch verzamelen van gegevens over bijwerkingen en het gebruik van geneesmiddelen, nadat die zijn toegelaten tot de markt. Dit is nodig om te kunnen vaststellen of de balans tussen werkzaamheid en veiligheid van een geneesmiddel in de praktijk positief is en blijft. Per 21 juli 2012 zullen de Verordening 1235/2010 en de Richtlijn 2010/84/EU in werking treden. Door deze nieuwe regelingen wordt de samenwerking tussen de EU-lidstaten op het terrein van de geneesmiddelenbewaking beter gestroomlijnd. De nieuwe regels zullen worden geïmplementeerd in de Nederlandse Geneesmiddelenwet.
Veiligere toepassing van medische technologie
In 2011 is het rapport «Medische Technologie at risk» verschenen dat in opdracht van VWS door de Expertgroep medische technologie is uitgebracht. Dit rapport wordt, voorzien van een standpunt en een actualisering van de stand van zaken met betrekking tot medische technologie, in het najaar van 2011 aan de Tweede Kamer aangeboden. Het rapport toont aan dat de organisatie van de zorginstelling een cruciale rol speelt bij verdere verbetering van de toepassing van medische technologie (governance). Vanuit dit oogpunt zal verder worden gewerkt aan het verbeteren van de veilige toepassing van medische technologie door versterking van de governancerol binnen de zorginstellingen op dit terrein.
De eisen voor veiligheid, kwaliteit en functionaliteit, waaraan een medisch hulpmiddel moet voldoen voordat het op de markt mag komen, zijn vastgelegd in de Europese Richtlijnen voor Medische Hulpmiddelen. De Europese Commissie heeft aangekondigd dat zij in de eerste helft van 2012 een voorstel zal indienen om deze richtlijnen te wijzigen. Het kabinet wil de flexibiliteit en innovatievriendelijkheid van het huidige Europese systeem behouden en is daarom geen voorstander van meer gedetailleerde regels. Wel wil het kabinet aanscherping op enkele punten, zoals betere vastlegging en transparantie van klinische gegevens, betere afstemming tussen lidstaten over het toezicht en een betere afstemming tussen geneesmiddel- en medische hulpmiddelregelgeving met betere procedures voor producten waarvan niet op voorhand duidelijk is onder welk wettelijk regime ze vallen.
Zwangerschap en geboorte
In navolging van de adviezen van de Stuurgroep zwangerschap en geboorte (brief Zwangerschap en geboorte van 14 december 2010, Kamerstuk 32 279, nr. 10) is in 2011 al begonnen met fors in te zetten op een verbetering van de perinatale gezondheid in Nederland. Dat moet er mede toe leiden dat de bovengemiddelde babysterfte in ons land drastisch wordt teruggedrongen. Er zijn meerdere maatregelen ingezet. Er is een beroepsgroepoverstijgend en gezaghebbend College Perinatale Zorg opgericht. Dit college is in juni 2011 van start gegaan en gaat onder andere aan de slag met multidisciplinaire richtlijnen. Om de overdracht tussen de verloskundigen en gynaecologen te bevorderen is gestart in 2011 met het verder ontwikkelen van een digitaal perinataal dossier. Hiervan worden in 2012 de eerste resultaten verwacht. In maart 2011 is een twee jaar durende proef van de lokale aanpak van babysterfte met behulp van lokale overheden gestart. Voor het verbeteren van de samenwerking in de perinatale keten is de NZa gevraagd om in 2012 een advies uit te brengen over integrale bekostiging voor perinatale zorg. Een belangrijk onderdeel van de aanpak van de babysterfte is het bevorderen van wetenschappelijk onderzoek via het vier jaar durende ZonMw programma «Zwangerschap en geboorte». Dit programma is in het voorjaar van 2011 van start gegaan met de eerste call en bestaat onder andere uit onderzoek door pilots naar het kinderwensconsult en extra echoscopie in het derde trimester van de zwangerschap. Ook wordt geïnvesteerd in het verbeteren van de voorlichting over gezond zwanger worden aan vooral groepen in achterstandssituaties door een algemene folder kinderwens (preconceptiezorg) die begin van 2011 beschikbaar is gekomen. Het RIVM is gevraagd om samen met beroepsgroepen en andere partijen een aantal vervolgactiviteiten in 2011 en 2012 uit te voeren ter ondersteuning van professionals. Van het veld wordt verwacht om serieus aan de slag te gaan met het doorvoeren van een kwaliteitsslag, bijvoorbeeld door het verplicht thuisbezoeken van de zwangere vrouw, het verbeteren van 7x24uurs bereikbaarheid van verloskundige zorg, het deelnemen aan regionale verloskundige samenwerkingsverbanden (VSV’s), deelname aan de Perinatale Audit en Perinatale Registratie. In 2012 is voor de maatregelen zwangerschap en geboorte in totaal circa € 8 miljoen beschikbaar. (Deze middelen worden deels verantwoord onder artikel 41).
Stichting familievertrouwenspersoon
Op dit moment zijn in een aantal ggz-instellingen familievertrouwenspersonen werkzaam die familieleden en naasten voorzien in advies, bijstand en informatie over de patiënt in de geestelijke gezondheidszorg. In 2010 is de landelijke Stichting Familievertrouwenspersoon opgericht die tot doel heeft om in iedere ggz-instelling een familievertrouwenspersoon beschikbaar te laten zijn. De familievertrouwenspersonen komen in dienst van de landelijke Stichting Familievertrouwenspersoon, waardoor de kwaliteit gewaarborgd is. Er is een landelijke helpdesk ingesteld. Voor de operationalisering van de landelijke Stichting Familievertrouwenspersoon is in 2012 een bedrag van circa € 1,1 miljoen beschikbaar.
Bevolkingsonderzoek Nemesis II
Sinds 1 januari 2007 vindt een onderzoek plaats onder de volwassen Nederlandse bevolking naar het ontstaan en het beloop van psychische stoornissen. Dit bevolkingsonderzoek bestaat uit drie verschillende meetmomenten, waardoor ontwikkelingen in de tijd kunnen worden gevolgd. In de periode 1 januari 2007 tot 1 januari 2010 heeft de eerste meting plaatsgevonden en nu vindt van 1 januari 2010 tot 1 januari 2013 de tweede meting plaats. Op basis van de data van de eerste en tweede meting worden jaarlijks twee achtergrondstudies uitgevoerd en gepubliceerd, die rechtstreeks van belang zijn voor de beleidsontwikkeling in de geestelijke gezondheidszorg. Voor de tweede meting is circa € 2,3 miljoen beschikbaar. Hierna is een derde meting noodzakelijk om het beloop en ontstaan van psychische stoornissen goed te kunnen meten en onderzoeken. De derde meting zal worden uitgevoerd in de periode 2013 tot 2016.
Instrumenten voor een toegankelijk zorgaanbod
Orgaandonatie
Het tekort aan donororganen vraagt om continuering van het huidige beleid dat is gebaseerd op de voorstellen uit het Masterplan Orgaandonatie (Kamerstuk 28 140, nr. 48). Hierbij staat centraal dat niemand zich meer afzijdig kan houden. De verbetervoorstellen uit het Masterplan hebben onder andere geleid tot de ontwikkeling van een voorlichtingscampagne, die in 2009 is gestart en ook in 2012 nog doorloopt. De campagne «Nederland zegt Ja» staat naast een aantal verbetervoorstellen voor donorwerving in ziekenhuizen. Op dit moment lopen er pilots rond deze verbetervoorstellen. Na evaluatie zullen de succesvol gebleken pilots in 2012 landelijk worden geïmplementeerd. De doelstelling blijft om in 2013 25% meer postmortale transplantaties te verrichten bij een gelijkblijvend donorpotentieel ten opzichte van het gemiddeld aantal (635) van 2005–2007.
Basiszorg dichtbij en toegankelijk
De zorgvraag groeit en het aantal chronische zieken neemt toe. Tegelijkertijd willen mensen zo lang mogelijk in de eigen omgeving kunnen functioneren. Daartoe moeten zij ook in staat worden gesteld. Goed toegankelijke basiszorg, die zoveel mogelijk in de buurt geleverd wordt is daarvoor een belangrijke voorwaarde. Dat geldt ook voor de verbindingen die gelegd moeten worden tussen basiszorg dichtbij, maatschappelijke ondersteuning die vanuit de gemeente wordt geleverd en de langdurige zorg. Goed toegankelijke basiszorg is ook van belang om ervoor te zorgen dat niet onnodig gebruik wordt gemaakt van dure specialistische zorg.
Basiszorg is momenteel sterk in beweging. Een positieve trend is dat het aantal samenwerkingsverbanden de afgelopen vier jaar met circa 20% is toegenomen. Betere zorg en meer doelmatigheid is hierdoor mogelijk. De introductie van de integrale bekostiging voor drie chronische ziekten 6 in 2010 was een extra stimulans. De basiszorg is echter ook zeer divers georganiseerd. Zo is de mate waarin zorg afgestemd is op de behoeften van de regionale en lokale bevolking nog te vaak afhankelijk van initiatieven van individuele koplopers. Wil de basiszorg haar positie in het zorglandschap goed kunnen vervullen, dan is versterking en verbetering nodig.
Het Ministerie van VWS wil het volgende bereiken om de basiszorg nog beter te laten aansluiten op de behoeften van mensen:
• Stimuleren eigen regie en verantwoordelijkheid van zorgvragers;
• Het verbeteren van de toegankelijkheid en bereikbaarheid van de basiszorg;
• Stimuleren van de totstandkoming van samenhangende zorg, met afstemming tussen zorgaanbieders, verzekeraars en gemeenten;
• Het substitueren van relatief eenvoudige, niet complexe zorg van het ziekenhuis naar de buurt.
In het najaar van 2011 zal de brief «Basiszorg dichtbij en toegankelijk» naar de Tweede Kamer worden gestuurd. De maatregelen in de brief zullen onder andere betrekking hebben op bekostiging van de basiszorg. Er zal veel aandacht zijn voor de samenwerking van de partijen die bij de inrichting van betere basiszorg zijn betrokken: in de eerste plaats de zorgverleners, zorgverzekeraars en gemeenten. Zorgverzekeraars spelen via hun inkoopbeleid een cruciale rol bij de organisatie van de zorg. Ook zal een beroep worden gedaan op de burger, die een eigen verantwoordelijkheid heeft voor zijn gezondheid en de zorg die hij daarbij zoekt.
Basiszorg geestelijke gezondheidszorg
Ongeveer 30% van de mensen met lichte psychische klachten wordt behandeld in de duurdere tweedelijns geestelijke gezondheidszorg. Voorstel is om de bekostiging van de eerstelijn zodanig in te richten dat meer mensen in de eerstelijns geestelijke gezondheidszorg behandeld kunnen worden in plaats van in de tweedelijn. Het is daarbij belangrijk preventie, vroegsignalering en het aanbieden van e-health en kortdurende face-to-face behandelingen te stimuleren en ervoor te zorgen dat binnen de eerstelijn en tussen de eerste en de tweedelijn goed wordt samengewerkt. Dit voorkomt het ontstaan van zwaardere en langdurige psychische problematiek.
De NZa is om advies gevraagd om een model te ontwikkelen dat de geestelijke gezondheidszorg in de eerstelijn helpt te versterken. Eind 2011 wordt dit advies door de NZa opgeleverd. De Tweede Kamer wordt hierover begin 2012 geïnformeerd.
Eerstelijns diagnostiek
Adequate diagnostiek dicht bij huis voorkomt onnodige verwijzingen, onnodige diagnostiek en onnodige behandelingen die daaruit voort kunnen vloeien in de gespecialiseerde tweedelijnszorg. Met eerstelijns diagnostiek wordt bedoeld: het maken van echo’s, ECG’s, MRI’s, fundusfoto’s (oogonderzoek) of bloedonderzoek ten behoeve van aanvragen van eerstelijnszorgverleners, zoals de huisarts. Het beleid is erop gericht de diagnostiek in de eerstelijn te versterken. De serviceverlening aan de patiënt wordt hiermee verbeterd door snelle adequate diagnostiek dicht bij huis te laten plaatsvinden volgens het «one-stop shop concept». Deze versterking kan onnodige diagnostiek en dure behandelingen (praktijkvariatie) in de tweedelijn voorkomen. Op dit moment is er een aantal verkeerde prikkels in het systeem, waardoor zorgverzekeraars geen of nauwelijks actief inkoopbeleid ten aanzien van diagnostiek voeren.
De NZa is om advies gevraagd om een model te ontwikkelen dat de diagnostiek in de eerstelijn helpt te versterken. Eind 2011 wordt dit advies door de NZa opgeleverd. De Tweede Kamer wordt hierover begin 2012 geïnformeerd.
Suïcidepreventie
De Stichting 113online ontvangt een subsidie van het Ministerie van VWS. De Stichting 113online voorziet in online- en telefonische hulpverlening aan personen met suïcidale klachten. De hulpverlening vindt voornamelijk plaats op basis van anonimiteit. Adequate hulpverlening aan mensen met suïcidale klachten past in het huidige suïcidepreventiebeleid. VWS heeft de inspanningsverplichting op zich genomen om het aantal suïcides met vijf procent per jaar te verminderen. De hulpverlening aan mensen met suïcidale klachten, levert hieraan een substantiële bijdrage.
Anonieme e-mental health
Voor anonieme e-mental health is maximaal € 2 miljoen per jaar beschikbaar. Ten tijde van het opstellen van de teksten voor de begroting wordt nog onderzocht op welke wijze dit bedrag zal worden ingezet voor anonieme e-mental health. Deze inzet zal tijdelijk zijn in afwachting van de komst van een structurele (financieel begrensde) oplossing voor de financiering van anonieme e-mental health.
Opleidingen en taakherschikking
Met het Opleidingsfonds wordt de bekostiging van onder meer de opleidingen tot huisarts (circa € 150 miljoen), tot medisch specialist en een aantal andere zorgberoepen (circa € 852 miljoen) geregeld.
Doel van het Opleidingsfonds is zorg te dragen voor een ruim voldoende aanbod aan beroepsbeoefenaren teneinde de zorg goed te laten functioneren. Om de gewenste capaciteit te bereiken wordt gestuurd op instroom.
|
2008 |
2009 |
2010 |
2011 |
2012 |
|
|---|---|---|---|---|---|
|
1. Aantal personen dat instroomt in het eerste jaar van de huisartsenopleiding |
538 |
582 |
588 |
618 |
720 |
|
2. Aantal personen dat instroomt in het eerste jaar van de opleiding tot medisch specialist |
950 |
1 059 |
1 057 |
1 209 |
1 450 |
Bron
1. SBOH /MSRC, Capaciteitsorgaan. De cijfers tot en met 2010 hebben betrekking op de gerealiseerde instroom, de cijfers 2011 en 2012 zijn de streefwaarden voor de toegestane instroomcapaciteit.
2. SBOH /MSRC, Capaciteitsorgaan. De cijfers tot en met 2010 hebben betrekking op het aantal personen dat is ingestroomd in het eerste jaar van de opleidingen vallend onder de subsidieregeling zorgopleidingen eerste tranche (zijnde de erkende medisch specialismen, inclusief de erkende bètaberoepen en tandzorg specialismen, maar exclusief psychiatrie). De cijfers 2011 en 2012 zijn de streefwaarden ten aanzien van de toegestane instroomcapaciteit. Vanaf 2012 vallen psychiatrie en SEH (spoedeisendehulparts) onder de 1e tranche. Het betreft respectievelijk 172 en 59 instroomplaatsen.
De juiste zorgverlener op de juiste plaats. Bij taakherschikking gaat het er om dat zo optimaal mogelijk gebruik wordt gemaakt van (nieuwe) beroepen, zoals de verpleegkundig specialist, om te voldoen aan de (toenemende) zorgvraag. Op deze wijze wordt op een efficiënte en effectieve wijze gebruik gemaakt van alle talenten in de gezondheidszorg.
In samenwerking met de ziekenhuissector is het Fonds Ziekenhuisopleidingen opgericht. Dit fonds (circa € 117 miljoen) is bedoeld om buiten de reguliere ziekenhuisbekostiging om opleidingen van gespecialiseerde verpleegkundigen en medisch ondersteunend personeel apart te bekostigen. Aanleiding daarvoor zijn (dreigende) arbeidsmarkttekorten bij deze functies.
Arbeidsmarktbeleid
Ook in de komende jaren zal de zorgvraag en daarmee de vraag naar personeel groeien terwijl de beroepsbevolking in 2012 slechts beperkt groeit. Hiermee wordt de arbeidsmarktproblematiek urgenter en is het voeren van een gedegen arbeidsmarktbeleid des te belangrijker. Met een gedegen arbeidsmarktbeleid kan ervoor gezorgd worden dat er nu en in de toekomst voldoende gekwalificeerd zorgpersoneel beschikbaar komt en blijft. De primaire verantwoordelijkheid voor het arbeidsmarktbeleid in de zorgsector ligt bij de zorginstellingen en sociale partners. De overheid heeft hierin een ondersteunende rol. Vanuit deze verantwoordelijkheidsverdeling heeft het kabinet vier speerpunten om de instroom en het behoud van zorgverleners te bevorderen:
• Investeren in de zorg;
• Zorg voor opleidingen;
• @nders werken;
• Bescherming van zorgverleners.
Om de instroom van voldoende gekwalificeerd personeel te waarborgen is de zorg voor opleidingen van belang. Het Opleidingsfonds, het Stagefonds (zie 43.3.3) en het Fonds Ziekenhuisopleidingen zijn waardevolle instrumenten om de kwaliteit en toegankelijkheid van zorgopleidingen te verbeteren. Deze instrumenten zullen daarom ook de komende periode worden ingezet. Het kabinet blijft ook de zij-instroom van 30-plussers uit mbo-opleidingen in de zorg stimuleren.
Als we in de zorg op dezelfde wijze blijven werken als nu, dreigen er arbeidsmarkttekorten te ontstaan die niet opgevuld kunnen worden. Daarbij wordt rekening gehouden met de specifieke omstandigheden van verschillende regio’s door het voeren van regionaal arbeidsmarktbeleid. Het is van belang dat zorgverleners blijven investeren in nieuwe zorgconcepten en taakherschikking. Hierdoor is het mogelijk de kwaliteit van de zorg in de toekomst te waarborgen en nemen de carrièremogelijkheden toe. Dit maakt het vak aantrekkelijker en beperkt de uitstroom. Ook zijn meer waardering voor medewerkers en minder verantwoordingslasten van belang om de zorg beter, efficiënter en aantrekkelijker te maken.
Agressie en geweld zijn niet te tolereren, ook niet in de zorg. Het belemmert zorgverleners in het uitvoeren van hun taak, waardoor het recht op gezondheids- en geestelijke zorg in de knel komt. Gelet op hun bijzondere taak verdienen zorgverleners daarom extra bescherming en steun. Aan de vermindering van agressie en geweld wordt dan ook een extra impuls gegeven, aanvullend op het programma Veilige Publieke Taak (VPT) van het Ministerie van BZK.
|
Gemiddeld 2003–2007 |
2008 |
2009 |
2010 |
|
|---|---|---|---|---|
|
1. Werkgelegenheidsontwikkeling Zorg en Welzijn |
2,70% |
2,00% |
3,80% |
3,50% |
|
2. Vacaturegraad in zorg en welzijn |
16 |
23 |
16 |
14 |
|
3. Aantal leerlingen in zorg en welzijn opleidingen (mbo en hbo) |
240 000 |
251 000 |
260 000 |
268 000 |
|
4. Netto verloop verpleegkundig, verzorgend en agogisch personeel |
4,30% |
4,00% |
4,10% |
– |
|
5. Ziekteverzuim (1e ziektejaar) |
5,50% |
5,00% |
4,90% |
4,80% |
Bron
1. CBS
2. CBS en CFI/DUO, bewerking Panteia/SEOR/Etil
3. CBS (gemiddelde is hier niet 2003–2007, maar 2005–2007). Het gegeven 2010 is afkomstig van Panteia/SEOR/Etil.
4. Koppeling werknemersenquêtes Prismant met SSB (CBS). Er is nog geen informatie over 2010 bekend.
5. Vernet, bewerking Panteia/SEOR/Etil.
Bovenstaande tabel laat een relatief gunstige ontwikkeling van de arbeidsmarktsituatie voor de zorg zien. Mede door de financiële crisis is het relatief eenvoudig voor zorginstellingen om personeel te vinden. Dit is terug te zien in de hoge werkgelegenheidsgroei en de daling van de vacaturegraad. Daarnaast is het positief dat meer mbo- en hbo-studenten kiezen voor een opleiding in de zorg en welzijn sector. Het netto verloop laat zien dat zorginstellingen goed in staat zijn om hun personeel te behouden voor de zorg. Het ziekteverzuim is sinds 2003 gedaald van 6,1% naar 4,8% in 2010, waarmee het nog maar 0,5% boven het Nederlands gemiddelde ligt. Rekening houdend met de inherente gezondheidsrisico’s van het werk in de zorg is 4,8% een redelijk laag percentage.
Doelmatigheidsmaatregelen
Stringent pakketbeheer en lage ziektelast
Pakketbeheer beoogt een bijdrage te leveren aan de financiële houdbaarheid van de zorg. Daarom kiest het kabinet voor stringenter pakketbeheer. Zorg die niet bewezen effectief is dient uit het verzekerde pakket van de Zvw te worden verwijderd en mag dan ook niet langer ten laste van de Zvw worden gebracht. Ook moet er ruimte zijn voor innovaties die van belang zijn voor de vernieuwing van de zorg en die bijdragen aan die houdbaarheid. In 2012 wordt hiermee een eerste stap gezet. Een aantal aandoeningen, waarvoor langdurige fysiotherapie niet effectief is, wordt van de chronische lijkst voor fysiotherapie geschrapt.
Het Regeerakkoord gaat er vanuit dat met behulp van stringent pakketbeheer de uitgaven worden beperkt met € 30 miljoen in 2012; € 40 miljoen in 2013; € 50 miljoen in 2014 en vanaf 2014 structureel € 70 miljoen.
Het CVZ is op 7 maart 2011 verzocht in te gaan op de wijze waarop de systematiek van stringent pakketbeheer kan worden verbeterd. Aan het CVZ is gevraagd om zijn uitvoeringstoets voor 1 november 2011 uit te brengen. Daarin zal worden ingegaan op vragen uit het Regeerakkoord die moeten leiden tot een meer expliciete besluitvorming, de toepassing van het kosteneffectiviteitcriterium, het voorschrijven van toestemming als de zorgaanbieder afwijkt van de richtlijnen, evenals uitvoerbaarheid. Aansluitend is een snelle reactie gewenst, zodat het CVZ hiermee rekening kan houden bij de voorbereiding van het pakketadvies dat in het voorjaar 2012 wordt uitgebracht.
Voor de komende jaren is het de bedoeling dat het CVZ jaarlijks in zijn uit te brengen pakketadvies voorstellen doet die de gewenste besparing opbrengen.
Daarnaast is het de bedoeling van het kabinet om de behandeling van aandoeningen met een lage ziektelast uit het basispakket te halen. Ook hier gaat het om de uitwerking van één van de maatregelen uit het Regeerakkoord. Het CVZ is gevraagd uiterlijk in januari 2012 een uitvoeringstoets uit te brengen. In het jaar 2015 moet deze maatregel leiden tot een structurele beperking van het pakket van € 1,3 miljard. Het kabinet is voornemens om in maart 2012 een plan van aanpak aan de Tweede Kamer toe te zenden. Met de motie Van der Veen (Kamerstuk 32 500, nr. 28) is daar om verzocht.
Stepped care en zorgstandaarden
Stepped care 7en zorgstandaarden zijn beide instrumenten om te komen tot meer doelmatigheid en tot meer gepast gebruik in de zorg. In het voorbije jaar is de aandacht voor doelmatig handelen in de zorgsector sterk toegenomen. Terugdringing van praktijkvariatie, richtlijn conform handelen, selectief inkopen van zorg op basis van minimale productie cijfers en verscherping van het rechtmatigheidtoezicht zijn andere voorbeelden die moeten leiden tot meer gepast gebruik. Om de potentiële doelmatigheidswinsten daadwerkelijk te realiseren is medewerking van de sector noodzakelijk en onvermijdelijk.
Op 20 juni 2011 hebben acht partijen tezamen een intentieverklaring gepubliceerd waarin zij stellen mogelijkheden te zien voor meer gepast gebruik in de zorg en zeggen toe zich gezamenlijk te zullen inspannen om die doelmatigheidswinsten ook daadwerkelijk te realiseren. Deze partijen zijn: DBC-Onderhoud, CVZ, KNMG, NPCF, NZa, Regieraad, ZN en ZonMw. Sinds 2010 hebben de partijen mogelijke doelmatigheidsprojecten verkend en dat heeft concrete projecten opgeleverd waarmee de partijen voortgaan, zoals een registratiesysteem voor en praktijkvariatie bij amandelknippen. De uitwerking van de deelprojecten zal in de komende periode plaatsvinden.
Instrumenten voor innovatie
ICT en Innovatie
In het realiseren van optimale randvoorwaarden voor zorginnovatie en e-health 8 zal worden samengewerkt met het CVZ, de NZa en ZonMw. Voor bredere toepassing van de mogelijkheden van e-health en adequate informatie-uitwisseling tussen zorgaanbieders is het belangrijk de ontwikkeling en toepassing van uniforme standaarden in de zorg te bevorderen. Hiertoe wordt een opdracht verstrekt aan Nictiz. Om de positie van de patiënt te versterken en de privacy en beveiliging te borgen zal wet- en regelgeving worden aangevuld op basis van een juridische analyse. Met de Sectorale Berichten Voorziening in de Zorg (SBV-Z) wordt het gebruik van het burgerservicenummer (BSN) in de zorg gefaciliteerd. Internationaal zal met de betrokkenheid bij european patiënt smart open services (epSOS) worden bijgedragen aan de realisatie van de Digitale Agenda voor Europa.
Innovatie medische producten
Het kabinetsstandpunt op het Topsectorenplan wordt door de minister van EL&I samen met de Rijksbegroting toegezonden. Het Ministerie van VWS zal samen met de andere betrokken departementen uitvoering geven aan de daarin benoemde activiteiten op het gebied van het topgebied LifeSciences and Health.
Motivering
Motivering
Zorgverzekeraars concurreren om de gunst van de verzekerden door polissen aan te bieden met een goede prijs-kwaliteitverhouding. Dit realiseren zij door scherp en prestatiegericht zorg in te kopen bij zorgaanbieders.
Het beleid is gericht op:
• Een goed werkend stelsel;
• Een pakket van verzekerde aanspraken;
• Een op het stelsel aansluitend bekostigingssysteem;
• Beheer en toezicht stelsel.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende kengetallen en indicatoren:
|
2007 |
2008 |
2009 |
2010 |
Raming 2011 |
Raming 2012 |
|
|---|---|---|---|---|---|---|
|
1. Beheerste ontwikkeling gemiddelde nominale premie Zvw in € |
1 103 |
1 053 |
1 064 |
1 107 |
1 211 |
1 222 |
|
2. Beheerste ontwikkeling bruto schadelast, bedragen x € 1 miljard) |
26,4 |
31,3 |
33,9 |
35,4 |
36,2 |
36,0 |
Bron
1. VWS. De daling van de nominale premie van 2007 op 2008 is deels vertekend door de afschaffing van de no-claim en de invoering van het verplicht eigen risico. De nominale premie is gebaseerd op de MEV 2012
2. VWS. De ontwikkeling 2007–2008 is voor groot deel te verklaren door de overheveling van de geneeskundige ggz uit de AWBZ naar de Zvw.
|
2007 |
2008 |
2009 |
2010 |
Streefwaarde 2011 |
Streefwaarde 2012 |
|
|---|---|---|---|---|---|---|
|
1. Aantal onverzekerden op 1 mei van een jaar |
231 000 |
153 000 |
152 240 |
< 136 450 |
< 136 450 |
< 136 450 |
|
2. Aantal wanbetalers aan het einde van een jaar bij zorgverzekeraars |
190 000 |
240 000 |
279 520 |
318 000 |
0 |
0 |
|
3. Aantal wanbetalers aan het einde van het jaar bij het CVZ |
– |
– |
– |
– |
282 054 |
< 282 054 |
Bron
1. CBS. Uit de publicatie van 29 maart 2011 blijkt dat er op 1 mei 2010 136 450 onverzekerden waren.
2. CBS. Deze regel is gesplitst ten opzichte van de begroting 2011. Regel 2 geeft thans het aantal wanbetalers weer die geen premie betaalden aan hun zorgverzekeraar. Sinds de inwerkingtreding van de Wet structurele maatregelen wanbetalers zorgverzekering op 1 september 2009 zijn deze wanbetalers overgeheveld van de zorgverzekeraars naar het bestuursrechtelijk premieregime bij het CVZ. Daarmee is het aantal wanbetalers, met een achterstand van meer dan zes maanden dat geen premie betaalt aan de eigen zorgverzekeraar, tot 0 gereduceerd.
3. CVZ. Betreft het aantal wanbetalers dat in het bestuursrechtelijk premieregime is opgenomen en waarbij het CVZ de premie int. Zoals is aangegeven in de VWS-Verzekerdenmonitor 2010 (Kamerstuk 29 689, nr. 299) wordt in rapportages over de omvang van het aantal wanbetalers niet langer uitgegaan van cijfers van het CBS, maar van het aantal wanbetalers bij het CVZ.
Instrumenten voor een goede werking van het stelsel
Monitoren Zorgverzekeringswet
Uit het NZa-rapport «Uitvoering Zvw 2009» (Kamerstuk 29 689, nr. 307) is gebleken dat zorgverzekeraars de publieke randvoorwaarden, verbod op premiedifferentiatie en de zorgplicht, hebben nageleefd. Er zijn geen indicaties dat risicoselectie plaatsvindt.
Met betrekking tot de acceptatieplicht bleek dat sommige zorgverzekeraars zich niet leken te houden aan de acceptatieplicht, omdat zij aspirant verzekerden met een betalingsachterstand weigerden. Omdat verzekerden met een betalingsachterstand de zorgverzekering niet op kunnen zeggen en verzekeraars niet verplicht zijn een verzekering af te sluiten met een verzekeringsplichtige die al verzekerd is, is hier echter geen sprake van schending van de acceptatieplicht. Het gebruik van kwaliteitsindicatoren en de betrokkenheid van medisch adviseurs van zorgverzekeraars bij de zorginkoop is toegenomen.
De NZa heeft in 2011 een toezichtkader zorgplicht gepubliceerd. Het toezichtkader is een nadere concretisering van de reikwijdte van de zorgplicht. In dit kader zijn niet alle normen zeer specifiek en beperkend ingevuld maar is bewust ruimte gelaten voor veldpartijen om zelf een nadere invulling te geven aan kwaliteit, bereikbaarheid en tijdigheid. In 2011 vindt een follow-up plaats naar aanleiding van het toezichtskader, daarbij zal nader onderzoek worden gedaan naar aspecten als toestemmingsprocedures, het recht op vergoeding van zorg en zorgbemiddeling.
Uit de marktscan zorgverzekeringsmarkt 2007–2011 van de NZa blijkt dat zorgverzekeraars in 2011 meer polissen met volledig gecontracteerde zorg aanbieden. Daarnaast zijn meer verzekerden van zorgverzekeraar gewisseld; 5,5% in 2011 ten opzichte van 4,3% in 2010. De marktaandelen van de vier grootste zorgverzekeraars zijn stabiel gebleven. De premie voor de basisverzekering is met circa 10% gestegen. Ook sluiten steeds meer mensen een collectieve verzekering af; 60% in 2009 naar 66% in 2011. Ongeveer 90% van de verzekerden heeft een aanvullende verzekering. De laatste jaren neemt het aantal verzekerden met een aanvullende verzekering af. Verzekeraars hebben in 2009 voor het eerst een positief exploitatieresultaat op de basisverzekering behaald. In het kader van het hoofdlijnenakkoord ziekenhuiszorg, waarbij met de zorgverzekeraars afspraken zijn gemaakt om hun rol als selectieve inkopers van zorg meer op te pakken, beoordeelt de NZa in de volgende marktscan in hoeverre dit ook gebeurt.
Compensatie kosten zorg aan illegalen en andere onverzekerbare vreemdelingen
Op 1 januari 2009 is de wet in werking getreden op grond waarvan zorgaanbieders een bijdrage kunnen vragen als zij medisch noodzakelijke zorg hebben verleend aan illegalen en andere onverzekerbare vreemdelingen en de kosten niet verhaalbaar blijken op de patiënt. Zorgaanbieders kunnen in aanmerking komen voor compensatie uit collectieve middelen onder in de wet gestelde voorwaarden. Deze regeling wordt door het CVZ uitgevoerd. Voor compensatie aan de zorgaanbieders is in 2012 € 32,6 miljoen beschikbaar.
Risicoverevening
Het systeem van risicoverevening wordt jaarlijks aangepast aan de gewijzigde omstandigheden in de zorg. Daarnaast worden er jaarlijks verbeteringen in het ex ante model aangebracht. In 2012 wordt een criterium toegevoegd, waarmee voorspelbare (meerjarige) hoge kosten gecompenseerd worden. De mate van risicodragendheid voor verzekeraars zal in de komende jaren vergroot worden door een afbouw van de ex post compensatiemechanismen. Met het oog op de vergroting van de prikkels tot doelmatigheid voor verzekeraars heeft het kabinet besloten per 2012 de macronacalculatie in de risicoverevening te beëindigen (met flankerend beleid). Ook wordt in 2012 de hoge kostenverevening voor variabele kosten ziekenhuiszorg, dbc-zorgproducten uit het vrije segment en overige prestaties afgeschaft. In 2011 wordt het risicovereveningssysteem kwantitatief geëvalueerd.
Actieve opsporing onverzekerden
Het aantal onverzekerden bedroeg op 1 mei 2010 volgens cijfers van het Centraal Bureau voor de Statistiek (CBS) 136 450. Het kabinet vindt het ongewenst dat mensen zich aan de solidariteit van de Zorgverzekeringswet onttrekken door zich niet te verzekeren. Op 15 maart 2011 is de Wet opsporing en verzekering onverzekerden zorgverzekering in werking getreden, waarmee onverzekerde verzekeringsplichtigen actief worden opgespoord. Die opsporing vindt plaats door het CVZ door middel van vergelijking van een door de Sociale Verzekeringsbank (SVB) gebouwd bestand van alle AWBZ-verzekerden en het referentiebestand verzekerden Zorgverzekeringswet (RBVZ) dat alle Zvw-verzekerden bevat.
Terugdringen aantal wanbetalers
Op grond van de Wet structurele maatregelen wanbetalers zorgverzekering worden wanbetalers die geen premie betalen bij zes maanden premieachterstand overgedragen aan het CVZ. Via onder andere bronheffing betalen zij verplicht een bestuursrechtelijke premie van 130%. De uitstroom uit het bestuursrechtelijk premieregime komt langzaam op gang.
Uitvoeren zorgtoeslag
De Belastingdienst betaalt als tegemoetkoming in de kosten van de nominale premie Zvw de zorgtoeslag uit aan alle burgers die daar recht op hebben. Hierdoor betaalt niemand een groter dan aanvaardbaar deel van zijn inkomen aan Zvw-premie.
De raming voor 2012 is € 4,1 miljard. Deze raming is mede gebaseerd op een maatregel uit het Regeerakkoord waarmee een besparing van € 0,6 miljard op de zorgtoeslag dient te worden gerealiseerd. Daartoe worden de normpercentages verhoogd voor alleenstaanden en paren met 0,2% respectievelijk 0,5% en vindt een stijging plaats van het afbouwpercentage met 0,375%. Deze maatregel wordt de komende jaren jaarlijks genomen tot en met 2015. Dit leidt tot een inkomenseffect voor alle huishoudens, waarbij voor 82% het effect minder is dan – 2%. Het resultaat van deze maatregel is dat het budgettair beslag van de zorgtoeslag in totaliteit niet fors groeit en het aantal gebruikers vrijwel gelijk blijft.
Instrumenten op het terrein van het verzekerd pakket
Pakketmaatregelen Zvw
• Het uit het verzekerde pakket van de Zvw halen van maagzuurremmers (chronisch gebruik is van deze maatregel uitgezonderd);
• Het vergoeden van fysiotherapiebehandelingen bij meer dan twintig behandelingen per aandoening;
• Het schrappen van de te verzekeren prestatie dieetadvisering, tenzij de dieetadvisering onderdeel is van de gecoördineerde, multidisciplinaire zorg aan een verzekerde die lijdt aan een chronische obstructieve longziekte, of aan diabetes of die een cardiovasculair risico heeft.
Daarnaast worden in de geestelijke gezondheidszorg een aantal pakketmaatregelen genomen, waarvan de opbrengst op € 255 miljoen structureel wordt geraamd. Het betreft:
• Invoering van een eigen bijdrage tweedelijns ggz. Voor verzekerden van 18 jaar en ouder wordt een eigen bijdrage ingevoerd. Deze eigen bijdrage bedraagt € 100 voor dbc’s met een behandeltijd van minder dan 100 minuten. Voor alle overige dbc’s in de geneeskundige geestelijke gezondheidszorg zal een eigen bijdrage van € 200 worden ingevoerd (met uitzondering van de dbc’s crisis en indirecte tijd). Daarbij betaalt de verzekerde niet meer dan € 200 per kalenderjaar (exclusief de eigen bijdrage verblijf);
• Invoering van een nominale eigen bijdrage verblijf van circa € 145 per maand voor verzekerden van 18 jaar en ouder. Patiënten die worden behandeld op grond van de BOPZ hoeven geen eigen bijdrage te betalen;
• Het aantal vergoede zittingen in de eerstelijnspychologische zorg wordt verlaagd van acht naar vijf en de bijbehorende eigen bijdrage per zitting wordt verhoogd van € 10 naar € 20;
• De behandeling van aanpassingsstoornissen wordt uit het verzekerde pakket Zvw gehaald.
Preventieve interventies in het basispakket
Het CVZ heeft van 2008 tot 2010 rapportages uitgebracht over hoe de preventie van depressie, diabetes, overgewicht/obesitas en alcohol- en tabaksverslaving zich verhoudt tot de Zvw. De algemene conclusie is dat een groot deel van de interventies die zijn aangewezen in het kader van geïndiceerde preventie, verzekerde zorg is. Volgens het CVZ is het zorg zoals de zorgprofessionals in de eerste en tweede lijn die plegen te bieden. Het kabinet acht de dekking van geïndiceerde preventie in de zorgverzekeringswet voldoende. Het advies van het CVZ om voor het stoppen met roken en het tegengaan van overgewicht en bewegingsarmoede een programmatische aanspraak in de Zvw op te nemen wordt dan ook niet overgenomen. In de eerste plaats is de budgettaire noodzaak om zeer terughoudend te zijn met pakketuitbreidingen daarvoor te groot. In de tweede plaats overschrijden deze aanspraken de grens die het kabinet verantwoord acht als het gaat om de balans tussen de eigen verantwoordelijkheid die mensen voor hun leefstijl hebben ten opzichte van de collectieve financiering van de zorgverzekering.
De programmatische aanspraak stoppen met roken zal per 1 januari 2012 uit het basispakket worden verwijderd. Het in de begroting 2011 verwoorde voornemen om de gecombineerde leefstijlinterventie tegen overgewicht en bewegingsarmoede per 2012 in het pakket op te nemen zal niet worden uitgevoerd.
Overheveling revalidatiezorg
Met goede revalidatie kunnen kwetsbare ouderen die een medisch-specialistische behandeling hebben ondergaan, beter en sneller herstellen en daardoor langer zelfstandig wonen en maatschappelijk actief blijven. Revalidatiezorg is kortdurend van aard en past daarom beter in de Zvw dan de AWBZ. Overheveling zorgt voor het financieel ontschotten van de medisch-specialistische behandeling en de daarop volgende revalidatie van kwetsbare ouderen, hetgeen meer ruimte biedt voor een gevarieerd zorgaanbod en zorgt voor gerichte financiële prikkels. Daardoor ontstaat meer kwaliteit en doelmatigheid in de keten.
Het kabinet heeft besloten om de overheveling van de geriatrische revalidatiezorg naar de Zvw per 1 januari 2013 te doen plaatsvinden. In 2012 zal hieraan door VWS, de NZa, DBC-Onderhoud en betrokken partijen uitwerking worden gegeven. Het uiteindelijke doel is het in 2015 invoeren van prestatiebekostiging in de revalidatiezorg, met vrij onderhandelbare tarieven.
Instrumenten voor de bekostiging/het bekostigingssysteem
Bestuurlijke afspraken ziekenhuizen
In het licht van de invoering van prestatiebekostiging en tegen de achtergrond van de fors stijgende uitgavengroei in de gezondheidszorg als geheel hebben de overheid, zorgaanbieders en zorgverzekeraars op 4 juli 2011 een akkoord gesloten over een beheerste kostenontwikkeling in de ziekenhuiszorg de komende jaren. Om de trendbreuk in de uitgavengroei te realiseren gaan betrokken partijen onder andere de selectieve inkoop van zorg sterk uitbreiden, spreiding en specialisatie van ziekenhuisfuncties bewerkstelligen waar dit uit oogpunt van kwaliteit, doelmatigheid en innovatie wenselijk is en wordt overbodig geworden (ziekenhuis)capaciteit afgebouwd, zodat er daadwerkelijk kwaliteits- en doelmatigheidswinst wordt geboekt. Met deze aanpak wordt beoogd de uitgavengroei structureel te beheersen en daarmee overschrijdingen te voorkomen.
In het geval dat er desondanks toch sprake mocht zijn van overschrijdingen zullen die worden geredresseerd via het eerder aangekondigde macro-beheersingsinstrument. De Tweede Kamer heeft in dit verband gevraagd te bezien of een verfijndere toepassing van het instrument mogelijk is. Hierover vindt met convenantspartijen overleg plaats.
Invoering prestatiebekostiging ziekenhuizen
Zoals aangegeven in de brief «Zorg die loont» (Kamerstuk 32 620, nr. 6) zullen ziekenhuizen per 2012 de overstap maken van budgetbekostiging naar prestatiebekostiging. Op dit moment combineert de ziekenhuisbekostiging nog het slechtste van twee werelden. Dat is te duur en daagt niet uit tot het leveren van betere kwaliteit. Het kabinet is daarom voornemens om in twee jaar (2012 en 2013) een verantwoorde en zorgvuldige overgang te maken naar een eindmodel van belonen naar prestatie, vrije prijsvorming, keuzevrijheid en dynamiek. Daarbij worden waarborgen ingebouwd, zodat wordt voorkomen dat ziekenhuizen als gevolg van de overgang van budget- naar prestatiebekostiging in financiële problemen komen. Op hoofdlijnen gaat het om de volgende maatregelen:
• In 2012 gaat de ziekenhuissector over op 70% vrije prijsvorming. De bestaande ziekenhuisbudgetten worden afgeschaft. Ziekenhuizen stappen over van circa 30 000 dbc’s naar ongeveer 4 000 zogeheten DOT-zorgproducten. Een DOT-zorgproduct beschrijft veel beter en beknopter dan een dbc welke prestaties een ziekenhuis levert;
• Om onverantwoorde risico’s in de overgangsfase voor ziekenhuizen te voorkomen, wordt gedurende twee jaar (2012 en 2013) met een «transitiebedragmodel» gewerkt. De marktdynamiek blijft hiermee overeind, maar al te grote schommelingen in de omzetten van ziekenhuizen als gevolg van de overgang van budget- naar prestatiebekostiging worden gedempt;
• De risicodragendheid van verzekeraars wordt vergroot, om ervoor te zorgen dat verzekeraars scherper op prijs, kwaliteit en volume (aantal behandelingen) gaan inkopen;
• Voor het geval er ondanks bovenstaande afspraken toch de komende jaren sprake is van overschrijdingen, wordt er een macro-beheersingsinstrument geïntroduceerd.
Invoering beheersmodel medisch specialisten
De afgelopen jaren zijn er grote overschrijdingen bij de vrijgevestigd medisch specialisten opgetreden. De oorzaak van de overschrijdingen is gelegen in de huidige wijze van bekostiging. De tarieven voor de medisch specialisten in de huidige bekostiging bevatten fouten. Er zijn beperkte mogelijkheden voor beloning van kwaliteit en doelmatigheid en er bestaan grote verschillen in beloning tussen specialisten. Om die reden gaat het kabinet per 2012 een beheersmodel medisch specialisten invoeren. Het beheersmodel dient als tijdelijk overgangsmodel naar integrale prestatiebekostiging voor medisch specialistische zorg in 2015.
Met de Orde van Medisch Specialisten en de Nederlandse Vereniging van Ziekenhuizen zijn begin 2011 afspraken gemaakt over een beheerste uitgavenontwikkeling bij de medisch specialisten. Tegen de achtergrond van die afspraken kunnen met het beheersmodel de beschikbare middelen eerlijker over specialismen en specialisten worden verdeeld en kan kwaliteit en doelmatigheid van zorg beter worden beloond. De Raad van Bestuur en de specialisten maken binnen de instelling afspraken over de honoraria. Daardoor ontstaat een evenwichtiger relatie tussen de Raad van Bestuur en medisch specialist. Ook is er ruimte voor een eerlijker verdeling van de honoraria onder de specialisten. Met het beheersmodel wordt de dynamiek in de sector zo veel mogelijk behouden. Dit is mogelijk door de productieafspraken die door verzekeraars en ziekenhuizen worden gemaakt zoveel mogelijk door te vertalen naar de honoraria van de medisch specialisten.
Bekostiging farmacie
Het beleid is erop gericht om zo goed mogelijke farmaceutische zorg te realiseren voor de patiënt tegen zo laag mogelijke kosten en goede toegang van effectieve nieuwe vormen van zorg en innovatieve geneesmiddelen. Per januari 2012 krijgt dit ten eerste vorm door de invoering van vrije tarieven en nieuwe prestaties voor extramurale farmaceutische zorg. Hiermee worden belemmeringen in de tariefstructuur weggenomen en ontstaat er meer ruimte voor zorgaanbieders en zorgverzekeraars om onderling afspraken te maken over goede zorg en de beloning daarvan.
Met de invoering van de prestatiebekostiging zal de bekostiging van dure geneesmiddelen via aparte declarabele prestaties, de zogenoemde «toevoegingen» (add-ons), verlopen. De huidige NZa-beleidsregels voor ziekenhuisbekostiging van dure en weesgeneesmiddelen komen dan te vervallen. Het voorwaardelijke aspect van die beleidsregels, namelijk het uitvoeren van doelmatigheidsonderzoek, wordt voortgezet en per 2012 verankerd in het pakketbeheer. Dat houdt in dat die dure geneesmiddelen (die tot 31 december 2011 op de beleidsregel dure geneesmiddelen staan) worden aangemerkt als «voorlopig opgenomen in het pakket» met als voorwaarde dat het noodzakelijke doelmatigheidsonderzoek binnen een bepaald tijdsbestek wordt uitgevoerd. Vanaf 2012 zullen deze geneesmiddelen en nieuw beschikbaar komende dure intramurale geneesmiddelen per ministeriële regeling worden aangewezen voor voorlopige en voorwaardelijke opname in het pakket. Criteria daarvoor worden in 2011 uitgewerkt, waarbij ook de beschikbare financiële groeiruimte een criterium is.
Voor de dure intramurale geneesmiddelen wordt per 2012 al een stap gezet naar voorlopige en voorwaardelijke opname in het pakket. Daarnaast wordt gestreefd naar het mogelijk maken van voorlopige en voorwaardelijke opname van andere nieuwe geneesmiddelen in het pakket per 2013. Invoering van dit systeem (al dan niet in 2013) is afhankelijk van de uitkomst van de pilots die in 2012 van start gaan, de concrete uitwerking van onder andere in- en uitstroomcriteria, verbeterde budgettaire beheersing en de inpasbaarheid binnen het financiële kader, waarbij onderscheid gemaakt kan worden tussen extramurale en intramurale geneesmiddelen. Dit is er enerzijds op gericht om meer praktijkkennis op te doen voor effectieve en doelmatige toepassing van de geneesmiddelen en om nieuwe innovatieve geneesmiddelen snel toe te laten om zo een snelle toegankelijkheid voor de patiënt te realiseren. Anderzijds om de mogelijkheid te hebben om geneesmiddelenuitgaven beter te kunnen beheersen via instrumenten, zoals prijsvolume afspraken. Deze ontwikkelingen zijn mede van belang in het kader van het uitvoeren van het kabinetsstandpunt over het rapport van het Topteam Life Sciences (Bedrijfslevenbrief 2.0).
In 2012 wordt naar aanleiding van het signalement «Goed gebruik Geneesmiddelen» via publiek-private samenwerking het onderzoek gestart naar het goed gebruik van geneesmiddelen waaraan maatschappelijke behoefte bestaat, maar waarvoor de commerciële prikkel ontbreekt om het uit te voeren.
In 2012 blijft het bevorderen van doelmatig voorschrijven door huisartsen en medisch specialisten een aandachtspunt in het beleid. In 2012 dient dit te leiden tot een doelmatigheidswinst van € 110 miljoen als gevolg van het doelmatiger voorschrijfgedrag van huisartsen en € 30 miljoen als gevolg van het doelmatiger voorschrijfgedrag van medisch specialisten. Door middel van de ontwikkelde benchmarks en monitoring van de uitgaven wordt het voorschrijfgedrag gevolgd.
De bekostiging van de farmaceutische zorg wordt voorlopig niet opgenomen in de ketenbekostiging. Eerst krijgen partijen de tijd om ervaring op te doen met vrije tarieven en nieuwe prestaties. Partijen kunnen wel, los van de bekostiging, afspraken met elkaar maken over de integratie van farmaceutische zorg in ketenzorg.
Prestatiebekostiging geestelijke gezondheidszorg
De inzet is om in 2013 over te gaan op prestatiebekostiging in de tweedelijns curatieve geestelijke gezondheidszorg. De NZa zal hiervoor een plan van aanpak opstellen. Bij invoering van prestatiebekostiging dient in voldoende mate aan een aantal randvoorwaarden te zijn voldaan, namelijk een budgettair beheersbaar systeem dat past binnen het beschikbare financiële kader, voldoende risicodragendheid van zorgverzekeraars, inzicht in kwaliteit en zorgzwaarte, voldoende sturingsmogelijkheden voor verzekeraars, een goede en stabiele productstructuur, juiste dbc-tarieven en eenduidige diagnosestelling. Het plan van aanpak van de NZa zal ook betrokken worden bij het opstellen van een brede beleidsagenda in het najaar van 2011 met het veld. Daarin zullen ook inhoudelijke beleidsthema’s als versterking van de eerstelijns ggz, preventie, zelfmanagement, e-health, ambulantisering en patiëntveiligheid een plaats krijgen. Daarnaast zal per 2012 de ex post macronacalculatie voor de geestelijke gezondheidszorg worden afgeschaft. In het Regeerakkoord is de doelstelling opgenomen om verzekeraars (in combinatie met de invoering van prestatiebekostiging) uiterlijk in 2015 volledig risicodragendheid te maken voor de curatieve geestelijke gezondheidszorg.
Vrije prijsvorming mondzorg
Per 1 januari 2012 wordt via een experiment vrije prijsvorming voor de mondzorg ingevoerd. Dat betekent dat vanaf die datum de tandarts, mondhygiënist of tandprotheticus zelf zijn of haar tarief mag vaststellen. Daarvoor geldt een aantal voorwaarden, waarvan de belangrijkste is dat de zorgverlener helder inzicht geeft over hoeveel de consument betaalt voor welke behandeling. De tandarts is verplicht om een heldere en begrijpelijke prijslijst op te hangen of op zijn of haar website te tonen.
Het experiment duurt drie jaar, maar kent de mogelijkheid tot verlenging met twee jaar. Tijdens die periode zal de Nederlandse Zorgautoriteit de effecten monitoren op de betaalbaarheid, toegankelijkheid en kwaliteit van de mondzorg. Mede op grond van deze resultaten zal worden besloten of de vrije prijsvorming voor de mondzorg definitief wordt ingevoerd.
Beheer en toezicht stelsel
De beheerkosten van de zelfstandige bestuursorganen (ZBO’s) die zich bezig houden met de uitvoering van en het toezicht op het huidige zorgstelsel worden uit begrotingsmiddelen gefinancierd. Het betreft de Nederlandse Zorgautoriteit (NZa), het College voor zorgverzekeringen (CVZ), het College bouw zorginstellingen (CBZ) en het College Sanering Zorginstellingen (CSZ).
De taakstelling op personeel en materieel uit het Regeer- en Gedoogakkoord, die ook geldt voor uitvoerende ZBO’s, is doorgevoerd.
De NZa is belast met het markttoezicht specifiek voor de zorgsector en moet het algemeen consumentenbelang voorop stellen bij de uitoefening van haar taken. Die taken zijn:
• Marktwerking in de zorg op gang brengen en bewaken;
• Tarieven in de zorg reguleren;
• Toezien op de goede uitvoering van de Zvw en de AWBZ.
Het CVZ heeft tot taak het uitvoeren van:
• Pakketbeheer Zvw en AWBZ;
• Fondsbeheer van het Zorgverzekeringsfonds en het Algemeen Fonds Bijzondere Ziektekosten;
• Uitvoeren van de financiering van verzekeraars uit de fondsen en de beoordeling van de rechtmatige en doelmatige uitvoering van de AWBZ;
• Uitvoeren regelingen bijzondere groepen (verdragsgerechtigden, wanbetalers, onverzekerden, illegalen en andere onverzekerbare vreemdelingen, gemoedsbezwaarden).
De bouwregimes voor de curatieve- en de langdurige zorg zijn per 1 januari 2008 respectievelijk 1 januari 2009 afgeschaft. Daarmee zijn de wettelijke taken van het CBZ komen te vervallen. Het CBZ zal als liquidatieorganisatie vooralsnog blijven bestaan. Om de opgebouwde kennis beschikbaar te blijven houden, primair voor zorgaanbieders (zeker in het kader van de volledige verantwoordelijkheid van zorgaanbieders voor de bouw en de financiering daarvan) en secundair voor de IGZ en de NZa, is er met TNO unit Bouw en Ondergrond een overeenkomst gesloten voor de periode 2009–2013.
Het CSZ voert onder andere de saneringsregeling voor de intramurale gezondheidszorg en het ambulancevervoer uit evenals de meldings- en goedkeuringsregeling voor de vervreemding van onroerende zaken. In verband met verdere stroomlijning van de taken van zelfstandige bestuursorganen op het terrein van de zorg is het voornemen de taken van het CSZ met ingang van 2013 over te hevelen naar de NZa (Kamerstuk 32 402, nr. 6 en 7).
Financiële maatregelen
Tariefmaatregelen eerstelijnszorg
Op basis van de cijfers van het CVZ over de eerstelijnszorg is geconstateerd dat in de deelsectoren huisartsenzorg, verloskundige zorg en logopedie de uitgaven in 2010 uitstegen boven de beschikbare ramingen in het budgettair kader zorg (BKZ). Gelet op de algemeen financieel-economische situatie en daarmee de noodzaak tot kostenbeheersing in de gezondheidszorg is besloten om deze overschrijdingen structureel te redresseren via tariefmaatregelen. Deze tariefmaatregelen bedragen voor de huisartsenzorg, verloskundige zorg en logopedie respectievelijk € 132 miljoen, € 4 miljoen en € 6 miljoen structureel.
Maatregelen curatieve geestelijke gezondheidszorg
In 2012 zullen de volgende tarief-, budgetterings en volume beheersende maatregelen worden genomen met een geraamde structurele opbrengst van € 301 miljoen:
• Een budget- en dbc tariefkorting van € 222 miljoen;
• Het tarief van 18 000 minuten en langer wordt begrensd door het tarief van dezelfde behandeling tot 18 000 minuten (€ 26 miljoen);
• Scherpere inkoop door verzekeraars door contractering van zoveel mogelijk aanbieders en het nemen van volumebeheersende maatregelen en het monitoren van de productie lopende het jaar (€ 53 miljoen).
Tezamen met de in de voorgaande paragraaf genoemde pakketmaatregelen Zvw voor de geestelijke gezondheidszorg (€ 255 miljoen), het zelf betalen van no-show (€ 20 miljoen) komt het totaal aan maatregelen in de geestelijke gezondheidszorg voor 2012 neer op € 576 miljoen. Hiervan slaat € 146 miljoen neer bij de inkomsten Zvw in de vorm van eigen betalingen en € 430 miljoen in de vorm van lagere zorguitgaven.
Rijksbijdrage Zorgverzekeringsfonds
Met de rijksbijdrage Zorgverzekeringsfonds wordt voorkomen dat huishoudens met kinderen jonger dan achttien jaar hoge zorglasten hebben (€ 2,4 miljard). Kinderen tot achttien jaar betalen geen nominale premie. De rijksbijdrage voorziet in de financiering van de premie van deze kinderen.
Garantie ondernemingsfinanciering cure
De Regeling Garantie Ondernemingsfinanciering van het Ministerie van Economische Zaken, Landbouw en Innovatie is in 2009 uitgebreid voor zorginstellingen in de cure (GO-cure). De regeling is ingesteld als tijdelijke maatregel in het kader van de financiële crisis. Binnen de GO-cure kunnen banken per zorginstelling 50% staatsgarantie krijgen voor het verstrekken van nieuwe leningen aan zorginstellingen vanaf € 1,5 miljoen tot maximaal € 50 miljoen. Het kabinet overweegt om in 2012 een deel van de nog onbenutte ruimte van het oorspronkelijk beschikbare garantieplafond (€ 250 miljoen) opnieuw beschikbaar te stellen.
Motivering
Motivering
De eilanden Bonaire, Sint Eustatius en Saba (verder: Caribisch Nederland) zijn per 10 oktober 2010 als openbare lichamen onderdeel geworden van Nederland. De minister van VWS draagt sindsdien de verantwoordelijkheid voor de rijkstaken op het terrein van zorg, jeugd en welzijn in Caribisch Nederland. De minister van VWS draagt zorg voor een beter toegankelijke, kwalitatieve, doelmatige en betaalbare zorg in Caribisch Nederland.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
Voor deze operationele doelstelling is nog geen indicator opgenomen, omdat het hier gaat om nieuw beleid en ervaringscijfers ontbreken.
Instrumenten
Zorgverzekering Caribisch Nederland
In 2012 zal het zorgverzekeringskantoor beschikken over een volwaardig ICT systeem en zal verder worden gewerkt aan het verbeteren van het zorginkoopproces.
Verbeteren van het zorgaanbod
De uitbreiding van het aantal basisspecialismen in het ziekenhuis op Bonaire zal in 2012 zijn voltooid. Het samenwerkingsverband met de ziekenhuizen VU/AMC regelt de basiszorg op contractbasis. Het gaat om de specialismen interne geneeskunde, chirurgie, anesthesie, gynaecologie, kindergeneeskunde en psychiatrie. De verwachting is dat daardoor het aantal medische uitzendingen zal dalen in 2012. Daarnaast wordt in 2011 een indicatiecommissie ingesteld op Bonaire die als onafhankelijk orgaan gaat fungeren bij de toetsing van de noodzaak van een medische uitzending.
Ook zal in 2012 een dialysevoorziening op Bonaire werkzaam zijn. Verbetering van de medische infrastructuur op het vlak van gebouwen en apparatuur is veelal onderdeel van de kwaliteitsprojecten. De plannen daarvoor zijn uitgewerkt. Het realiseren zal geleidelijk in de jaren 2012 en verder gestalte krijgen als onderdeel van de normale bedrijfsvoering van de diverse zorginstellingen.
De acute zorg (secundair) en (super-)specialistische zorg (tertiair) wordt ingekocht bij goed geoutilleerde ziekenhuizen in de omgeving. Voor de eilanden Sint Eustatius en Saba is dat voor de secundaire zorg Sint Maarten en voor de tertiaire zorg Guadeloupe. Voor Bonaire gaat het om Curaçao/Aruba (secundair) en Colombia (tertiair)
Ten aanzien van de farmaceutische zorg en bloedvoorziening van het zorgaanbod wordt in 2012 gestreefd naar vergroting van de doelmatigheid. De contractering van de betrokken zorgverleners wordt gefaciliteerd met verbetering van (en verlaging van de kosten van) de inkoop en organisatie van de geneesmiddelenvoorziening. Daarbij is ook de verandering van het voorschrijfgedrag van artsen van belang. Voor de bloedvoorziening zal worden aangesloten bij de bestaande functionele relatie tussen de Rode Kruis Bloedbank Curaçao en de Fundashon Mariadal.
Novadic kentron
Om de psychiatrie inclusief de verslavingszorg op de drie eilanden op te zetten en te ondersteunen in de uitvoering, wordt een grote Nederlandse instelling ingehuurd. Daarbij zal samenwerking en samenhang met de bestaande voorzieningen op de eilanden worden gezocht. Om versnippering te voorkomen en efficiency te maximaliseren zal ook de samenhang met andere zorgvoorzieningen, justitie, preventie en voorlichting en de zorg aan licht verstandelijk gehandicapten worden nagestreefd. Ook zal worden bezien of samenwerking met andere eilanden in het Caribisch gebied gewenst en mogelijk is.
Jeugdzorg
Het jaar 2012 zal ook de jeugdzorg in het teken staan van verder bestendigen wat al in gang is gezet. De ambulante en residentiële jeugdzorg op Bonaire wordt verder doorontwikkeld en de pleegzorg wordt meer structureel georganiseerd. Op Saba en Sint Eustatius wordt de kwaliteit van de Centra voor Jeugd en Gezin en de bekendheid onder de bevolking verbeterd. In samenwerking met de Inspectie Jeugdzorg wordt het kwaliteitskader verder ontwikkeld en vastgesteld. Voor alle componenten van de jeugdzorg en gezinsvoogdij in Caribisch Nederland wordt naar een passende organisatievorm gezocht.
Overig
In 2012 zal de Wet publieke gezondheid (Wpg) worden aangepast aan de nieuwe bestuurskundige verhouding met Bonaire, Saba en Sint Eustatius. Parallel hieraan ondersteunen we de versterking van de publieke gezondheidszorg, onder andere via het RIVM. De publieke gezondheid op Caribisch Nederland wordt gefinancierd vanuit artikel 41.3.3.
Via de weg van amendementen (Kamerstuk 31 959, nr. 24) is door het Nederlandse parlement besloten, dat de Nederlandse wetgeving op het gebied van abortus, euthanasie en het huwelijk door mensen van gelijk geslacht ook voor Caribisch Nederland van kracht zal worden. Het gaat bij de abortuswetgeving om invoering één jaar na de transitiedatum en bij de andere twee onderwerpen om invoering twee jaar na de transitiedatum. De implementatie van dergelijke ethisch gevoelige onderwerpen vergt grote zorgvuldigheid en zal in nauw overleg met de bestuurscolleges, met professionals en andere betrokkenen worden uitgevoerd.
Zorgen dat voor mensen met een langdurige of chronische aandoening van lichamelijke, verstandelijke of psychische aard zorg van goede kwaliteit beschikbaar is en dat deze zorg tegen voor de samenleving aanvaardbare maatschappelijke kosten wordt geleverd.
Belangrijkste beleidsontwerpen 2012
Belangrijkste beleidsonderwerpen 2012
In dit artikel wordt het beleid inzake de langdurige zorg verwoord. Om de algemene doelstelling te realiseren zal het kabinet zich in 2012, in lijn met het Regeerakkoord, sterk maken om de volgende doelstellingen in 2012 te realiseren:
• Bevorderen dat de cliënt sneller en beter zijn recht kan halen door onder andere de invoering van de Wet cliëntenrechten zorg en de Beginselenwet (43.3.1);
• Het transparant maken van geleverde kwaliteit door zorgaanbieders (43.3.1);
• Het stimuleren van kwaliteit, veiligheid, innovatie en doelmatigheid van langdurige zorg (kwaliteit van zorg 43.3.2);
• Het bieden van een (financiële) impuls voor zorgaanbieders om zorg te dragen voor het opleiden en aannemen van extra personeel (43.3.2 en 43.3.3);
• Het zorgen voor snelle doorgeleiding naar zorg door de indicatiestelling te vereenvoudigen (toegankelijkheid van zorg 43.3.3);
• Het beheersbaar houden van de AWBZ door onder andere het persoonsgebonden budget solide te maken en deze wettelijk te verankeren, de functie begeleiding te decentraliseren en scheiden van wonen en zorg door te zetten (43.3.4);
• Het terugdringen van onnodige administratieve lasten door onder meer een experiment regelarme instellingen te starten (43.3.4).
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn ministerieel verantwoordelijk voor een goed werkend stelsel voor de langdurige zorg door:
• Het scheppen van randvoorwaarden om de toegankelijkheid, de kwaliteit, de veiligheid en de betaalbaarheid van de langdurige zorg te waarborgen voor de burger.
Deze verantwoordelijkheid wordt onder andere ingevuld door:
• Het versterken van de positie van de burger en in het bijzonder van cliënten met een langdurige of chronische aandoening of beperking en/of hun vertegenwoordigers;
• Het stimuleren en versterken van de klantgerichtheid en het innoverend vermogen van zorginstellingen.
Externe factoren
Externe factoren
Mensen met een langdurige of chronische aandoening of beperking hebben recht op toegankelijke zorg van goede kwaliteit. Dit vergt een samenspel van professionals, patiënten, cliënten en hun naasten, zorgaanbieders en zorgkantoren. De volgende partijen zijn daarnaast van groot belang voor een toegankelijke en kwalitatief goede zorg:
• Het Centrum Indicatiestelling Zorg (CIZ) voert onafhankelijk de indicatiestelling van de AWBZ uit op een wijze die voor cliënten helder en begrijpelijk is;
• De Nederlandse Zorgautoriteit (NZa) is belast met markttoezicht, marktontwikkeling en tarief- en prestatieregulering op het terrein van de gezondheidszorg. Daarnaast houdt zij toezicht op de rechtmatige en doelmatige uitvoering van de AWBZ;
• De Inspectie voor de Gezondheidszorg (IGZ) handhaaft normen voor verantwoorde zorg zoals deze door de sectoren zelf zijn vastgesteld;
• Het College voor zorgverzekeringen (CVZ) handhaaft een doelmatige inrichting van het systeem van prikkels en verantwoordelijkheden, adviseert over AWBZ-aanspraken en de toepassing daarvan, en beheert de AWBZ brede zorgregistratie (AZR).
Beleidsrelevante indicatoren en kengetallen
De Zorgbalans (www.rivm.nl) geeft een beeld hoe de Nederlandse zorg presteert op het terrein van kwaliteit, toegankelijkheid en betaalbaarheid in de curatieve, de langdurige en de preventieve zorg.
In het Jaardocument Maatschappelijke Verantwoording leggen zorgaanbieders in de hele sector verpleging, verzorging en thuiszorg door middel van het kwaliteitskader verantwoorde zorg verantwoording af over de activiteiten in het kader van de langdurige zorg. Sinds het verslagjaar 2010 zijn ook gehandicaptenorganisaties verplicht om aan de hand van het kwaliteitskader verslag te doen in het Jaardocument Maatschappelijke Verantwoording.
Het is niet mogelijk om de werking van het gehele stelsel van langdurige zorg in Nederland in één of enkele indicatoren samen te vatten. Het stelsel is daarvoor te veelzijdig.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
6 052 842 |
6 300 117 |
6 366 932 |
6 304 031 |
6 370 943 |
6 487 732 |
6 613 020 |
|
Uitgaven |
6 011 637 |
6 309 431 |
6 391 860 |
6 312 061 |
6 373 328 |
6 489 457 |
6 613 020 |
|
43.1 De positie van de burger in het zorgstelsel wordt versterkt |
59 201 |
57 386 |
55 627 |
49 805 |
43 778 |
41 248 |
41 293 |
|
Subsidies |
44 598 |
38 124 |
32 145 |
29 965 |
30 078 |
||
|
waarvan onder andere: |
|||||||
|
Subsidies aan patiënten- en gehandicapten organisaties |
39 000 |
33 000 |
27 000 |
25 000 |
25 000 |
||
|
NIVEL |
5 578 |
5 124 |
5 145 |
4 965 |
5 078 |
||
|
Opdrachten |
3 420 |
4 145 |
4 204 |
3 907 |
3 861 |
||
|
waarvan onder andere: |
|||||||
|
Zichtbare zorg |
2 000 |
2 500 |
2 500 |
2 500 |
2 500 |
||
|
Bijdrage aan baten-lastendiensten |
7 609 |
7 536 |
7 429 |
7 376 |
7 354 |
||
|
waarvan onder andere: |
|||||||
|
CIBG: Fonds PGO, DigiMV en Pallas |
2 760 |
2 760 |
2 760 |
2 760 |
2 760 |
||
|
RIVM: www.kiesbeter.nl en zorgbalans |
4 564 |
4 491 |
4 419 |
4 366 |
4 344 |
||
|
43.2 Voor iedere cliënt is de noodzakelijke zorg beschikbaar |
153 440 |
151 213 |
120 615 |
141 952 |
140 073 |
138 600 |
138 135 |
|
Subsidies |
118 726 |
134 658 |
132 779 |
131 306 |
130 841 |
||
|
waarvan onder andere: |
|||||||
|
Centrum Indicatiestelling Zorg (CIZ) |
107 433 |
108 624 |
106 745 |
105 272 |
104 807 |
||
|
Uitvoeringskosten pgb-maatregelen |
10 000 |
10 000 |
10 000 |
10 000 |
10 000 |
||
|
Opdrachten |
1 889 |
7 294 |
7 294 |
7 294 |
7 294 |
||
|
43.3 De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg) |
135 800 |
150 151 |
166 948 |
141 724 |
137 245 |
135 886 |
135 813 |
|
Subsidies |
158 824 |
133 180 |
125 431 |
125 905 |
125 857 |
||
|
waarvan onder andere: |
|||||||
|
Stagefonds |
99 000 |
99 000 |
99 000 |
99 000 |
99 000 |
||
|
Programma «In voor zorg!» |
20 000 |
10 000 |
0 |
0 |
0 |
||
|
Palliatieve zorg |
15 400 |
15 400 |
15 400 |
15 400 |
15 400 |
||
|
Landelijk Centrum CCE |
10 024 |
9 949 |
9 873 |
9 797 |
9 797 |
||
|
Uitvoeringskosten maatregelen Regeerakkoord (UAZ, IQ en pgb) |
9 770 |
4 250 |
0 |
0 |
0 |
||
|
Kwaliteitsverbetering palliatieve zorg |
5 400 |
5 400 |
5 400 |
5 400 |
5 400 |
||
|
Opdrachten |
4 088 |
4 508 |
7 778 |
5 945 |
5 920 |
||
|
waarvan onder andere: |
|||||||
|
Programma «Meer tijd voor de cliënt» |
3 325 |
2 875 |
2 600 |
0 |
0 |
||
|
Bijdrage aan baten-lastendiensten |
2 036 |
2 036 |
2 036 |
2 036 |
2 036 |
||
|
CIBG: Opdrachtgeverschap Wet Toelating Zorginstellingen |
2 036 |
2 036 |
2 036 |
2 036 |
2 036 |
||
|
Bijdrage aan ZBO's en RWT's |
2 000 |
2 000 |
2 000 |
2 000 |
2 000 |
||
|
Bijdrage aan CVZ voor AZR |
2 000 |
2 000 |
2 000 |
2 000 |
2 000 |
||
|
43.4 De kosten van de zorg zijn maatschappelijk aanvaardbaar |
5 663 196 |
5 950 681 |
6 048 670 |
5 978 580 |
6 052 232 |
6 173 723 |
6 297 779 |
|
Bekostiging |
5 951 838 |
5 881 331 |
5 954 936 |
6 076 257 |
6 200 429 |
||
|
Rijksbijdrage BIKK |
5 293 800 |
5 405 000 |
5 518 500 |
5 634 400 |
5 752 700 |
||
|
Tegemoetkoming chronisch zieken en gehandicapten |
616 739 |
434 032 |
394 137 |
399 558 |
405 430 |
||
|
Tegemoetkoming specifieke zorgkosten (Wtcg) |
41 299 |
42 299 |
42 299 |
42 299 |
42 299 |
||
|
Subsidies |
7 936 |
6 436 |
6 436 |
6 436 |
6 436 |
||
|
waarvan onder andere: |
|||||||
|
Landelijke kennisinstituten |
5 436 |
0 |
0 |
0 |
0 |
||
|
Onderzoeksprogramma langdurige zorg |
0 |
5 355 |
5 273 |
5 192 |
5 110 |
||
|
Diversiteit van wonen |
1 500 |
0 |
0 |
0 |
0 |
||
|
Opdrachten |
1 345 |
1 363 |
1 254 |
1 254 |
1 254 |
||
|
waarvan onder andere: |
|||||||
|
Opdrachten invoering Wtcg |
1 254 |
1 253 |
1 143 |
1 143 |
1 143 |
||
|
Bijdrage aan ZBO's en RWT's |
87 551 |
89 450 |
89 606 |
89 776 |
89 660 |
||
|
Beheerskosten CAK (Wtcg) |
87 551 |
89 450 |
89 606 |
89 776 |
89 660 |
||
|
Ontvangsten |
17 453 |
86 |
0 |
0 |
0 |
0 |
0 |
Budgetflexibiliteit
82% van de geraamde begrotingsuitgaven op artikel 43 betreft de Bijdrage in de Kosten van Kortingen (BIKK). Deze uitgaven komen voort uit afspraken bij wetgeving. Deze middelen zijn zonder wetswijziging niet alternatief aanwendbaar.
11% van de geraamde begrotingsuitgaven op artikel 43 betreft het verstrekken van tegemoetkomingen op grond van Wet tegemoetkoming chronisch zieken en gehandicaptenwetgeving (Wtcg) en de regeling tegemoetkoming specifieke zorgkosten (TSZ). Omdat deze uitgaven gebaseerd zijn op wet- en regelgeving, zijn deze middelen niet alternatief aanwendbaar. De middelen kunnen dus pas op termijn worden aangewend voor alternatieve doelen.
5% van de geraamde begrotingsuitgaven op artikel 43 betreffen subsidies. Om deze middelen alternatief aanwendbaar te maken moeten deze subsidies conform de daarvoor geldende regelgeving worden afgebouwd.
De beheerskosten aan het CAK zijn goed voor 1% van de geraamde begrotingsuitgaven. Het betreft hier niet alternatief aanwendbare financiering van uitvoeringstaken. Om deze uitgaven alternatief aanwendbaar te maken moet de aan deze taken ten grondslag liggende wet- en regelgeving worden gewijzigd dan wel ingetrokken.
Minder dan een half procent van de geraamde begrotingsuitgaven wordt uitgegeven aan bijdragen aan baten-lastendiensten voor diverse uitvoeringstaken en aan opdrachtverleningen voor beleidsondersteunende activiteiten.
In de tabel hieronder zijn de beschikbare middelen opgenomen voor de premiegefinancierde zorguitgaven op het terrein van de gezondheidszorg. Hierin zijn de budgettaire consequenties van de eerste suppletoire begroting 2011 en de begroting 2012 verwerkt. Voor 2011 is de loon- en prijsontwikkeling al verwerkt, terwijl voor 2012 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzondelijke sectoren toegedeeld, is opgenomen als onverdeeld.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
ZZP’s ggz |
1 245,6 |
1 281,3 |
1 281,3 |
1 281,3 |
1 281,3 |
1 281,3 |
1 281,3 |
|
ZZP’s ghz |
4 332,9 |
4 436,7 |
4 436,7 |
4 436,7 |
4 436,7 |
4 436,7 |
4 436,7 |
|
ZZP’s v&v |
7 446,6 |
7 636,7 |
7 636,7 |
7 636,7 |
7 636,7 |
7 636,7 |
7 636,7 |
|
Extramurale zorgprestaties |
3 594,8 |
3 603,0 |
3 679,9 |
3 679,9 |
3 679,9 |
3 679,9 |
3 679,9 |
|
Dagbesteding en vervoer |
1 158,8 |
1 180,7 |
1 180,7 |
1 180,7 |
1 180,7 |
1 180,7 |
1 180,7 |
|
Kapitaallasten |
2 607,8 |
2 593,4 |
2 627,4 |
2 645,4 |
2 623,9 |
2 609,4 |
2 576,9 |
|
Overige zorg in natura |
747,7 |
703,7 |
679,7 |
679,7 |
679,7 |
679,7 |
679,7 |
|
Bovenbudgettaire vergoedingen |
130,5 |
144,4 |
129,6 |
129,3 |
129,3 |
129,3 |
129,3 |
|
Persoonsgebonden budgetten |
2 157,5 |
2 278,8 |
2 464,7 |
2 532,5 |
2 194,8 |
2 442,8 |
2 442,8 |
|
Subsidies langdurige zorg |
73,4 |
79,2 |
|||||
|
Beheerskosten/diversen AWBZ |
241,8 |
250,7 |
206,9 |
213,3 |
219,6 |
223,0 |
223,1 |
|
Langdurige zorg onverdeeld |
245,8 |
456,9 |
1 656,5 |
2 204,0 |
2 581,1 |
2 835,8 |
2 703,1 |
|
Totaal |
23 983,2 |
24 645,5 |
25 980,1 |
26 619,5 |
26 643,7 |
27 135,3 |
26 970,2 |
|
Procentuele mutatie t.o.v. voorgaand jaar |
– |
2,8% |
5,4% |
2,5% |
0,1% |
1,8% |
– 0,6% |
Er zijn vier operationele doelstellingen op het terrein van langdurige zorg:
1. De positie van de burger in het zorgstelsel wordt versterkt;
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar (toegankelijke zorg);
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg);
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar (betaalbare zorg).
Motivering
Motivering
Voor de positie van de burger in het zorgstelsel zijn verschillende zaken van belang, waaronder:
• De burger moet voldoende zeggenschap hebben over de zorg die hij ontvangt. Hiervoor is keuzevrijheid belangrijk. Door informatie over zorgaanbieders en zorgverzekeraars toegankelijk en vergelijkbaar te maken, kan de cliënt bewuster kiezen. Zorgaanbieders en zorgverzekeraars worden daardoor gestimuleerd zich te onderscheiden op kwaliteit en prijs;
• De burger moet er van op aan kunnen dat de continuïteit van zorg ook bij veranderingen in de organisatie van de zorgaanbieder (bijvoorbeeld bij fusies) voldoende geborgd blijft;
• De (rechts)positie van burger in het zorgstelsel moet goed zijn verankerd. De rechten van cliënten en de bijbehorende verplichtingen voor zorgaanbieders zijn momenteel verspreid in verschillende wetten vastgelegd. Hierdoor is het voor de cliënt moeilijk om na te gaan wat zijn rechten zijn. Om de positie van de burger in het zorgstelsel te versterken moeten de rechten van de patiënten/cliënten en de plichten van de zorgaanbieder beter op elkaar worden afgestemd en eenduidig in wetgeving zijn vastgelegd.
Hierop zet het kabinet verschillende instrumenten in die in het vervolg van deze paragraaf worden toegelicht.
Beleidsrelevante indicatoren en kengetallen
Beleidsrelevante indicatoren en kengetallen
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
|
2008 |
2009 |
Streefwaarde 2010 |
Streefwaarde 2011 |
Streefwaarde 2012 |
|
|---|---|---|---|---|---|
|
1. Voor de sector verpleging, verzorging en thuiszorg (VVT) is voor alle instellingen het zorginhoudelijke kwaliteitskader beschikbaar op kiesBeter.nl |
62% |
– |
100% |
100% |
100% |
|
2. Voor de sector gehandicaptenzorg (GZ) is voor alle instellingen het zorginhoudelijke kwaliteitskader beschikbaar op kiesBeter.nl |
– |
– |
80% |
100% |
100% |
Bron
Kwaliteitskader verantwoorde zorg. Eind 2011 worden de cijfers over 2010 bekend gemaakt.
Naast deze doelstelling voor de sectoren Verpleging, Verzorging en Thuiszorg verschijnt in 2012 voor alle zorgsectoren in de AWBZ kwaliteitsinformatie op kiesBeter.nl – Resultaten Ziekenhuizen.
Het lange termijnstreven is 100%, maar omdat zorgaanbieders niet verplicht zijn gegevens te publiceren via kiesbeter.nl kan een 100%-score niet worden gegarandeerd.
Instrumenten voor een transparante informatievoorziening en keuzevrijheid
Programma Zichtbare Zorg (ZiZo)
De concrete invulling van kwaliteitsindicatoren vindt plaats in het kader van het programma «Zichtbare Zorg», waaraan (vertegenwoordigers van) informatievragers en aanbieders van zorg deelnemen. Binnen dit programma wordt nadruk gelegd op de informatie die patiënten en toezichthouders nodig hebben. Ook wordt meer nadruk gelegd op het beschikbaar stellen van indicatoren die vooral iets zeggen over de uitkomsten van de zorg in plaats van het proces. Binnen het programma wordt minder gefocust op het proces en kwantiteit (zoals het aantal aandoeningen waarvoor indicatoren beschikbaar zijn) en meer op kwaliteit (de daadwerkelijke informatieve waarde van indicatoren). Eind 2012 moet voor de verschillende sectoren een beperkte set van kwaliteitsindicatoren voor keuze- en toezichtinformatie over kwaliteit van zorg gereed zijn die aan deze voorwaarden voldoet.
Het programmabureau ZiZo is ondergebracht bij de IGZ. Het draagt zorg voor een eenduidig hanteerbare «kwaliteitstaal». Verschillende zorgsectoren binnen het programma worden ondersteund bij de ontwikkeling en implementatie van kwaliteitsindicatoren (www.zichtbarezorg.nl). Daarnaast draagt ZiZo bij aan een data-infrastructuur, het verbeteren van de betrouwbaarheid van kwaliteitsinformatie en het borgen van structureel onderhoud van indicatoren (€ 1,8 miljoen).
Vanaf 2012 zullen de veldpartijen zelf meer op hun verantwoordelijkheid voor transparantie worden aangesproken. Een deel van de publieke taken van het programmabureau zal vanaf 2013 ondergebracht worden in het Kwaliteitsinstituut voor zorg (zie artikel 42). De indicatoren die via het programma «Zichtbare Zorg» tot stand komen, worden voor zover mogelijk op instellingsniveau openbaar gemaakt via www.kiesBeter.nl (€ 4,0 miljoen).
Jaardocument Maatschappelijke verantwoording
Via het Jaardocument Maatschappelijke Verantwoording verantwoorden aanbieders van zorg zich jaarlijks. De aanbieders zijn verplicht om een aantal gegevens aan te leveren aan de hiervoor bedoelde database. Alle partijen die een rol spelen binnen het zorgstelsel hebben op eenvoudige wijze toegang tot deze uniforme, digitale informatie via www.jaarverslagenzorg.nl (€ 0,6 miljoen). De inhoud van het Jaardocument Maatschappelijke Verantwoording wordt waar nodig jaarlijks herzien. Het streven is om met zo min mogelijke administratieve lasten zo goed mogelijk tegemoet te komen aan de informatiebehoefte van de verschillende partijen. De inhoud van de kwaliteitsparagraaf, waarin de kwaliteitsindicatoren van instellingen worden opgenomen, vloeit direct voort uit de ontwikkelingen in het kader van het programma «Zichtbare Zorg».
Instrumenten om de continuïteit van zorg te waarborgen bij organisatieverandering
Aanpassing Wet Marktordening Gezondheidszorg
Er wordt een aantal maatregelen genomen om te zorgen dat doorlevering van cruciale zorg na een faillissement van een zorgaanbieder gewaarborgd is. De Wet Marktordening Gezondheidszorg (WMG) wordt aangepast, zodat zorgverzekeraars en zorgkantoren kunnen worden verplicht om afspraken te maken met zorgaanbieders over vroegtijdige signalering van continuïteitsrisico’s (early warning) en zich te melden bij de NZa wanneer zij zien aankomen dat zij niet meer aan hun zorgplicht kunnen voldoen. Geplande inwerkingtreding van deze wijziging is 1 januari 2013.
Daarnaast kan de overheid, wanneer blijkt dat de zorgverzekeraar of het zorgkantoor geen vervangend aanbod heeft kunnen vinden, een vangnetstichting oprichten die de cruciale zorg tijdelijk levert. Die stichting kan onder voorwaarden in aanmerking komen voor een tegemoetkoming in de kosten die specifiek samenhangen met het overnemen van de cruciale zorg na faillissement. Dit wordt geregeld door middel van een Algemene Maatregel van Bestuur (AMvB) op basis van het Wetsvoorstel Aanvulling Instrumenten Bekostiging Wet Marktordening Gezondheidszorg. De beleidsregel «Steunverlening» van de Nederlandse Zorgautoriteit (NZa) vervalt zodra het wetsvoorstel en genoemde AMvB in werking treden.
Waarborgen continuïteit van zorg
Door fusies in de zorg kan de efficiency, de integraliteit van zorg, de cliëntgerichtheid en/of de kwaliteit van zorg onder druk komen te staan. Om hieraan tegenwicht te bieden, moet de eigen verantwoordelijkheid van bestuurders en direct belanghebbenden bij een fusie worden gestimuleerd. Voorafgaand aan een fusie worden bestuurders verplicht een fusie-effectrapportage op te stellen. Doel is de interne besluitvorming te verbeteren. Door een zorgspecifieke fusietoets door de NZa wordt, voorafgaand aan de (eventuele) toets van de NMa op grond van de mededingingswet, de voorgenomen fusie getoetst op het zorgvuldig doorlopen van het fusieproces en op de directe risico’s van de fusie voor de kwaliteit en de bereikbaarheid van de zorg.
Daarnaast krijgt de IGZ vanaf 2013 de bevoegdheid om zorgaanbieders te verplichten bedrijfsonderdelen af te splitsen indien dat uit kwaliteitsoverwegingen noodzakelijk is. Dit (ingrijpende) instrument kan als ultimum remedium worden ingezet als er een rechtstreeks verband bestaat tussen tekortschietende kwaliteit in een zorginstelling en de organisatiestructuur van de zorgaanbieder. Dit instrument wordt enkel ingezet als er geen andere, minder belastende, maatregelen bestaan die hetzelfde effect teweeg brengen. De Tweede Kamer is over deze voornemens geïnformeerd (Kamerstuk 32 620, nr. 15).
Instrumenten ter verbetering van de (rechts)positie van de burger
Beginselenwet zorginstellingen
Het doel van het wetsvoorstel «Beginselenwet zorginstellingen» is het verder versterken van de positie van de cliënt in de AWBZ-zorg. Een belangrijk element van deze wet is dat bewoners van instellingen zoveel mogelijk zelf de regie over hun eigen leven kunnen voeren door het maken van afspraken over de inrichting van het dagelijks leven. Het wetsvoorstel is voor advies aangeboden aan de Raad van State.
Door de inzet van de Beginselenwet, die als een bijzondere wet ten opzichte van de Wcz zal gaan werken, wordt de eigen regie van de cliënt versterkt. Centraal komt het zorgplan te staan. Door heel concreet de onderwerpen te benoemen waarover in het zorgplan afspraken moeten worden gemaakt, wordt het voor cliënten makkelijker om aan te geven hoe zij hun dagelijkse zorgverlening willen invullen. Dat geldt ook voor de dagelijkse hygiëne, waaronder het wassen en douchen valt.
Wet cliëntenrechten zorg
In het wetvoorstel van de Wet cliëntenrechten zorg (Wcz) (Kamerstuk 32 402) staat de cliënt centraal en krijgt hij expliciete rechten. De cliënt krijgt bijvoorbeeld recht op keuze-informatie, er komt een laagdrempelige en niet-vrijblijvende behandeling van klachten en geschillen en de medezeggenschap wordt verbeterd. Verder stelt de Wcz aanvullende eisen aan het bestuur en toezicht van zorginstellingen. Goed bestuur wordt gestimuleerd door onder andere één lid van de raad van bestuur expliciet aanspreekpunt te maken voor kwaliteit, door het toezichthoudend orgaan meer controlemogelijkheden te geven bij ingrijpende besluiten en het mogelijk te maken voor het bestuur om aanwijzingen te geven aan zorgverleners. De Tweede Kamer heeft het wetsvoorstel in behandeling genomen.
Het kabinet hecht aan een snelle, laagdrempelige en effectieve behandeling van signalen, klachten en geschillen binnen zorginstellingen. Indien klachten niet naar tevredenheid worden afgehandeld, kunnen cliënten hun geschil eenvoudig, goedkoop en snel neerleggen bij de Geschillencommissie Zorginstellingen (www.degeschillencommissie.nl). De Geschillencommissie Zorginstellingen is een zorgbrede externe en onpartijdige commissie. Een cliënt kan een beroep doen op de geschillencommissie als de instelling waarmee de betreffende cliënt een geschil heeft bij deze commissie is aangesloten. Dit is vrijwillig. Naast de ziekenhuissector zijn op dit moment de leden van Actiz, Branchebelang Thuiszorg Nederland (BTN) en Zelfstandige Klinieken Nederland (ZKN) uit hoofde van hun lidmaatschap aangesloten.
Om ervoor te zorgen dat in de toekomst iedere cliënt toegang vindt tot een dergelijke geschilleninstantie is in het Wetsvoorstel cliëntenrechten zorg (Wcz) voor alle zorginstellingen verplicht gesteld dat zich aansluiten bij een geschilleninstantie. Een geschilleninstantie moet bindende uitspraken kunnen doen en een schadevergoeding kunnen toekennen van op termijn maximaal € 25 000. Het komt de kwaliteit en het draagvlak ten goede wanneer representatieve organisaties van cliënten en zorgaanbieders de geschilleninstantie nader gestalte geven.
Patiënten- en gehandicaptenorganisaties (pg-organisaties)
Deze pg-organisaties moeten de cliënt helpen zijn rol in het zorgstelsel goed te vervullen. De kennis en ervaring van cliënten moet ingezet worden voor betere zorg, ondersteuning en maatschappelijke participatie. Conform de taakstelling uit het Regeer- en Gedoogakkoord is de subsidiesystematiek voor pg-organisaties in 2011 aangepast (Kamerstuk 29 214, nr. 59). Uit de evaluatie van de subsidieregeling blijkt dat er meer kan worden bereikt als de subsidieregeling anders wordt ingericht en uitgevoerd. Samenwerking en krachtenbundeling tussen de ruim 200 cliëntenorganisaties en de overkoepelende organisaties wordt daarom beloond. In de nieuwe systematiek wordt de subsidiedoelgroep beperkt tot organisaties die zich op patiënten- en gehandicapten richten. Deze organisaties kunnen alleen nog een subsidie ontvangen voor activiteiten die gericht zijn op het verzamelen, uitwisselen en inbrengen van ervaringskennis. In 2012 is voor subsidies aan patiëntenorganisaties € 39 miljoen beschikbaar.
Motivering
Motivering
Het kabinet is verantwoordelijk voor de toegang tot de zorg.
Zorg is toegankelijk als:
• Er voldoende opgeleid personeel is om in de zorgvraag te voorzien;
• De cliënt binnen een redelijke termijn de noodzakelijke zorg ontvangt.
Om de toegankelijkheid van de zorg te verbeteren worden instrumenten ingezet die gericht zijn op het voorzien van een voldoende aanbod in zorgpersoneel en een snelle toegeleiding naar de zorg via de indicatiestelling. Aan de hand van indicatoren die betrekking hebben op de cliënttevredenheid wordt gemeten of en in welke mate de toegankelijkheid daadwerkelijk verbetert.
De beheerskosten van de zelfstandige bestuursorganen die zich bezig houden met de uitvoering van en het toezicht op het huidige zorgstelsel staan begroot op artikel 42 (zie 42.3.3).
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
|
2006 |
2007 |
2008 |
2009 |
2010 |
Streefwaarde 2012 |
Streefwaarde lange termijn |
|
|---|---|---|---|---|---|---|---|
|
1. Cliënttevredenheid over indicatiestelling CIZ |
7,5 |
– |
7,2 |
– |
– |
≥ 8,0 |
8,5 |
|
2. Percentage cliënten dat wordt geholpen binnen de treeknorm |
85% |
85% |
86% |
82% |
> 80% |
> 80% |
> 80% |
|
3. Percentage indicatieaanvragen dat is afgedaan binnen de wettelijke termijn (0 tot 6 weken) |
89% |
88% |
86% |
87% |
88% |
89% |
95% |
Bron
1. Landelijk klanttevredenheidsonderzoek CIZ onder AWBZ-zorgvragers 2008 door het Julius Centrum voor Gezondheidswetenschappen en Eerste lijnsgeneeskunde (Utrecht, maart 2010). De cliënttevredeheid bij de indicatiestelling wordt iedere twee jaar gemeten aan de hand van vragen over de bekendheid met het CIZ, de behandeltermijnen en de begrijpelijkheid van de indicatie. Het gegeven cijfer is hiervan het gemiddelde. De meetgegevens over het jaar 2010 zullen naar verwachting begin 2012 beschikbaar komen.
2. AWBZ-brede Zorgregistratie (AZR). Treeknormen zijn normen voor acceptabele wachttijden voor het leveren van zorg (extramuraal 6 weken, intramuraal 13 weken) en is een indicator voor de toegankelijkheid van de AWBZ.
3. Jaarverslag CVZ en CIZ. De genoemde termijn vloeit voort uit de wettelijke termijn van maximaal 6 weken waarbinnen het CIZ op grond van de Algemene wet bestuursrecht een besluit moet nemen.
Instrumenten voor toegankelijke zorg
Arbeidsmarktbeleid
De groeiende zorgvraag en de beperkte groei van de beroepsbevolking geven urgentie aan een gedegen arbeidsmarktbeleid. Voldoende instroom van gekwalificeerd personeel moet gewaarborgd blijven. De primaire verantwoordelijkheid daarvoor ligt bij de zorginstellingen en de sociale partners.
Om de instroom van voldoende gekwalificeerd personeel te waarborgen is de zorg voor opleidingen van belang. Het Stagefonds is één van de instrumenten die VWS inzet om de kwaliteit en toegankelijkheid van zorgopleidingen te verbeteren. In 2012 en verder wordt het Stagefonds voortgezet met een budget van € 99,0 miljoen.
Door de kwaliteitsimpuls langdurige zorg wordt het mogelijk om in de intramurale AWBZ-zorg 12 000 extra zorgverleners aan te trekken en op te leiden. Hiermee geeft VWS een verdere impuls aan het beschikbaar zijn van voldoende zorgverleners (zie ook 43.3.3).
De overige middelen voor het arbeidsmarktbeleid worden op artikel 42 begroot en verantwoord (42.3.2).
Indicatiestelling AWBZ
Het Centrum Indicatiestelling Zorg (CIZ) verzorgt de onafhankelijke, objectieve en integrale indicatiestelling voor de AWBZ en krijgt daarvoor een instellingssubsidie van VWS. Omdat het proces van indicatiestelling AWBZ door zorgaanbieders en cliënten als omslachtig wordt ervaren, wordt dit vereenvoudigd. Sinds 2010 is het mogelijk dat voor bepaalde cliëntgroepen bij een vervolgaanvraag voor een indicatie door de zorgaanbieder een indicatieadvies wordt gegeven aan het CIZ, die dat na een steekproefsgewijze toetsing omzet in een indicatiebesluit. Ook is het aantal standaard indicatieprotocollen (SIP’s) verder uitgebreid met onder andere een standaard voor Huntington-patiënten en is het voor cliënten mogelijk een aanvraag digitaal bij het CIZ in te dienen. In het voorjaar van 2011 is de maximale geldigheidstermijn van daartoe geëigende indicatiebesluiten verlengd naar vijftien jaar en in oktober 2011 wordt de indicatiemelding voor 80-plussers met verblijf geïntroduceerd.
Door gebruik te maken van de bij de zorgaanbieder aanwezige kennis over de cliënt en door het proces van indicatiestelling anders in te richten is er voordeel voor alle partijen. De aanbieder wordt verschoond van onnodige administratieve handelingen, de cliënt weet eerder waar hij aan toe is en de zorg kan sneller worden gestart dan wel (aangepast) worden voortgezet.
Regelhulp
De website www.regelhulp.nl draagt bij aan het verminderen van de administratieve lasten die chronisch zieken, gehandicapten en ouderen ondervinden bij het aanvragen van hulp en voorzieningen in zorg en sociale zekerheid. Ook op het terrein van de jeugdzorg wordt Regelhulp in toenemende mate ingezet. Publieksinformatie van verschillende uitvoeringorganisaties en vrijwel alle gemeenten worden samenhangend gepresenteerd, waarbij wordt geredeneerd vanuit de situatie van burgers/cliënten. De cliënt wordt naar de juiste organisatie toegeleid en kan via de website contact leggen en een aantal voorzieningen meteen digitaal aanvragen. Begin 2012 vindt de overdracht naar een beheersituatie plaats. Structureel is ruim € 0,5 miljoen beschikbaar voor het beheer van Regelhulp.
Gezamenlijke beoordeling
Ouderen en mensen met een beperking of chronische ziekte hebben vaak meervoudige hulpvragen op het gebied van werk, inkomen, zorg en welzijn. Om zo zelfstandig mogelijk te kunnen functioneren en participeren, hebben ze meerdere voorzieningen nodig. De dienstverlening aan cliënten met een meervoudige hulpvraag kan worden verbeterd wanneer uitvoeringsorganisaties samenwerken bij het zoeken naar de beste oplossing voor de cliënt. Dit wordt gezamenlijk beoordelen genoemd. In twaalf lokale initiatieven werken verschillende organisaties samen om een proces van gezamenlijk beoordelen lokaal vorm te geven. Eind 2011 dienen de projecten een eindverslag in en vindt er een evaluatie van de ingezette activiteiten plaats.
Begin 2012 wordt de Tweede Kamer geïnformeerd over de resultaten en vervolgacties. De conclusies en aanbevelingen vanuit de eindevaluatie kunnen in 2012 tot (projectmatige) vervolgactiviteiten leiden.
Motivering
Motivering
Cliënten – meestal kwetsbaar – moeten er op kunnen rekenen dat de zorg goed is. Het kabinet vindt de kwaliteit van zorg in orde als:
• De (keten van) zorg naar professionele maatstaven effectief is, wat zich bijvoorbeeld uit in minder prevalentie van decubitus en ondervoeding;
• De (keten van) zorg en de omgeving waarin deze geleverd wordt naar professionele maatstaven veilig is;
• De cliënt de (keten van) zorg en de omgeving waarin deze geleverd wordt positief ervaart;
• De cliënt gelet op zijn omstandigheden voldoende privacy en eigen regie behoudt;
• De cliënt uit voldoende verschillende aanbieders kan kiezen.
Beleidsrelevante indicatoren en kengetallen
Beleidsrelevante indicatoren en kengetallen
Of en in welke mate de zorg werkelijk verbetert, wordt door meer factoren bepaald dan uitsluitend de in voorgaande begrotingen opgenomen indicatoren. De ambities op het gebied van de kwaliteit van de langdurige zorg, zoals onder andere neergelegd in de Beginselenwet vertegenwoordigen daarnaast een andere visie op wat er voor de cliënt werkelijk toe doet en hoe hij zijn zorgverlening beoordeelt. Het kwaliteitskader verantwoorde zorg, waaruit een aantal van de eerder gehanteerde indicatoren afkomstig was, is daarom toe aan een volgende fase. Hierdoor is er voor gekozen om in deze begroting geen indicatoren op het gebied van kwaliteit van de langdurige zorg op te nemen.
Instrumenten voor kwalitatief goede zorg
Kwaliteitsimpuls langdurige zorg
Goede zorg ontstaat in de relatie tussen cliënt en zorgverlener. Voor het bieden van goede zorg is het essentieel dat er voldoende en goed opgeleid personeel beschikbaar is. Om dit te bewerkstelligen wordt vanaf 2012 structureel jaarlijks € 852 miljoen extra beschikbaar gesteld. Met dit bedrag krijgen instellingen meer financiële armslag en kunnen 12 000 extra medewerkers worden aangenomen en opgeleid (zie tevens 43.3.2 arbeidsmarktbeleid). Van de extra middelen is € 636 miljoen beschikbaar voor het verhogen van de ZZP-tarieven, € 142 miljoen voor het verhogen van contracteerruimte in verband met de vermindering van de taakstelling 2011 en een specifiek deel ter hoogte van € 74 miljoen wordt ingezet ten behoeve van het Stagefonds.
Het is van groot belang dat deze extra middelen doelmatig worden besteed en ook daadwerkelijk leiden tot meer handen aan het bed. Om hier zorg voor te dragen is een bestuurlijk convenant afgesloten dat leidend is bij de zorginkoop. Bij dit convenant zijn zowel de zorgverzekeraars, de werkgevers in de zorg, als de beroepsverenigingen betrokken en zijn afspraken gemaakt over de kwantitatieve doelstellingen, de 12 000 extra medewerkers en over de gewenste kwaliteit van de opleidingen en het personeel.
Palliatieve zorg
Het kabinet wil dat mensen in hun laatste levensfase goed worden verzorgd en met respect worden begeleid. Daarbij is een belangrijke rol weggelegd voor professionele zorgverleners, maar ook voor vrijwilligers.
Vanaf 2008 is jaarlijks circa € 10 miljoen extra beschikbaar gesteld om de kwaliteit van de palliatieve zorg te verbeteren; € 4,2 miljoen voor ophoging van de subsidieregeling palliatieve terminale zorg, € 2 miljoen als tegemoetkoming in de huisvestingslasten van bijna-thuis-huizen en high-care hospices (totaal vanaf 2008 € 17,4 miljoen) en € 3,8 miljoen voor verbetering van de kwaliteit van palliatieve zorg.
Met ingang van 2012 zal kinderpalliatieve zorg verder worden gestimuleerd. Tot en met 2014 wordt een verbeterprogramma onder regie van ZonMw uitgevoerd. Hiermee worden de kennis en goede voorbeelden van de afgelopen jaren gewaarborgd.
|
1-7-2007 t/m 30-6-2008 |
1-7-2008 t/m 30-6-2009 |
1-7-2009 t/m 30-6-2010 |
|
|---|---|---|---|
|
1. Zorgplaatsen via high-care hospices |
1 753 |
1 190 |
1 249 |
|
2. Zorgplaatsen via bijna-thuishuizen |
1 969 |
2 474 |
2 595 |
|
3. Thuisplaatsen |
4 375 |
4 553 |
4 553 |
|
Totaal aantal zorgplaatsen |
8 097 |
8 217 |
8 397 |
Bron
VWS. De middelen uit de subsidieregeling palliatieve terminale zorg zijn bedoeld als tegemoetkoming in de kosten die organisaties maken voor de coördinatie van vrijwilligers die ingezet worden in palliatief terminale situaties. De regeling is nadrukkelijk niet bedoeld om het aantal zorginzetten groter te maken. De verdeling van de middelen vindt plaats op basis van het aantal zorginzetten in de periode voorafgaand aan de aanvraag. In dit kader kan het aantal zorgplaatsen als kengetal dienen in de monitoring van de regeling, maar zijn daar niet primair voor bedoeld en dienen niet om het succes van de regeling aan af te meten. De cijfers over de periode 1 juli 2010 t/m 30 juni 2011 komen eind 2011 beschikbaar.
Programma «Meer tijd voor de cliënt»
Op de werkvloer worden majeure administratieve lasten gevoeld. Hierdoor is er inherent weerstand tegen zowel het systeem van de langdurige zorg als toekomstig beleid daaromtrent. Het is daarom passend als de overheid de administratieve lasten erkent als een majeur probleem en daarmee verantwoordelijkheid neemt voor het vinden van oplossingsrichtingen. In het Regeerakkoord staat dat de verplegenden en verzorgenden hun vak terug moeten krijgen zonder overbodige administratieve belasting. Het kabinet is daarom onder meer voornemens om een experiment met regelarme zorginstellingen te starten. Daartoe zal een inventarisatie worden gemaakt van regels in de zorg die afgeschaft kunnen worden en waarvan twijfel is over de noodzaak. De opbrengst van het terugdringen van de overhead gaat terug naar de zorginstelling. In de brief daarover aan de Tweede Kamer (Kamerstuk 29 515, nr. 50) is toegezegd dat de Kamer een apart plan van aanpak ontvangt voor de vermindering van de administratieve lasten in de langdurige zorg. Hierbij zal het onder meer gaan om indicatiestelling, AWBZ-brede zorgregistratie en standaardisering van eisen die zorgkantoren en gemeenten stellen aan zorgaanbieders in de langdurige zorg.
Innovatiebeleid
Om de kwaliteit van zorg te blijven verbeteren moet men innoveren. Het doel van innovatiebeleid is om op grote schaal de kwaliteit van zorg te verbeteren. Voor de langdurige zorg ondersteunt VWS hiertoe verschillende programma’s waaronder In voor zorg!, Ambiënt Assisted Living, het Nationaal Programma Ouderenzorg en gebiedgerichte experimenten. Daarnaast kent de NZa beleidsregels voor innovatie.
• Programma «In voor zorg!»
De kwaliteit van de langdurige zorg verdient een impuls. Om te zorgen dat de langdurige zorg ook in de toekomst kwalitatief goed is en beschikbaar blijft voor mensen die een onbetwistbare behoefte hebben aan zorg, is het niet alleen nodig allerlei zaken in de techniek en wetgeving te realiseren, maar is ook slimmer werken belangrijk. Het programma «In voor zorg!» helpt organisaties toekomstbestendig te worden. De afgelopen jaren is op veel plaatsen in de sector veel bruikbare kennis ontwikkeld. Door deze kennis binnen de gehele sector te implementeren kunnen kennis en praktijk beter op elkaar worden aangesloten. Hierdoor wordt het mogelijk om de kwaliteit van zorg (versneld) te verbeteren en de zorg doelmatiger in te richten. Dit draagt bij aan de toekomstbestendigheid van de langdurige zorg. In 2012 zijn naar verwachting circa 300 zorginstellingen tegelijkertijd met «In voor zorg!» aan de slag. De rapportages met resultaten worden vanaf 2011 (als de eerste tranche is afgelopen) aan de Tweede Kamer gezonden.
• Ambiënt Assisted Living
Deelname van VWS aan het Europese programma Ambiënt Assisted Living (AAL) is er op gericht ouderen in staat te stellen zo lang mogelijk zelfstandig te wonen en te leven, ook als ze last krijgen van lichamelijke en/of geestelijke beperkingen. Dit programma biedt het zorgveld en de industrie de gelegenheid om de ontwikkeling en innovatiekracht op Europees niveau te bundelen. Behoeften en wensen van de ouderen (en hun mantelzorgers) vormen het uitgangspunt. Dit programma loopt tot en met 2013. Onlangs is de vierde call voor projectvoorstellen gepubliceerd.
• Nationaal Programma Ouderenzorg
De oorspronkelijke looptijd van Het Nationaal Programma Ouderenzorg (NPO) is van april 2008 tot april 2012. Het programma is gericht op het verbeteren van de zorg voor kwetsbare ouderen. De zorg moet eerder, beter afgestemd op kwetsbare ouderen en meer in samenhang worden aangeboden. De wetenschappelijke onderbouwing van de zorg moet worden verbeterd. Onder begeleiding van een programmacommissie en ZonMw lopen bij acht regionale netwerken inmiddels 62 experimenten. De einddatum verschilt per experiment, maar zal uiterlijk eind 2013 zijn. Eventuele voortzetting zal worden bezien.
• Gebiedgerichte experimenten
In Rotterdam (Plan van Aanpak Kwetsbare Personen Rotterdam) werkt VWS samen met het Ministerie van Veiligheid en Justitie, de gemeente, de zorgverzekeraar en het zorgkantoor om op het beleids- en inkoopniveau de samenhang in zorg, welzijn, wonen en werken voor kwetsbare personen te bevorderen. In Friesland (Frieslab) werken gemeenten, verzekeraar en zorgaanbieders samen om de samenhang in geneeskundige en langdurige zorg en welzijn te bevorderen (€ 0,2 miljoen).
• NZa-beleidsregels innovatie
Om zorgkantoren en zorgaanbieders in staat te stellen contracten af te sluiten met betrekking tot innovatieve langdurige zorg is in 2012 een AWBZ-budget van € 19 miljoen bestemd voor de beleidsregel «Innovatie ten behoeve van nieuwe zorgprestaties». Aan de beleidsregel «Nationaal Programma Ouderenzorg» is € 10 miljoen gekoppeld. De beleidsregel TPLZ-experimenten krijgt in 2012 geen vervolg, omdat het Transitieprogramma in de Langdurige Zorg in 2011 is beëindigd. De resultaten van het programma zijn ingebracht in het programma «In voor zorg!».
Plan zorg voor mensen met dementie
De beleidsregel ketenzorg dementie wordt in 2012 voortgezet (€ 10,5 miljoen). In de afgelopen drie jaren is intensief gebruik gemaakt van deze beleidsregel.
De uitvoering van het plan «Zorg voor mensen met dementie», dat op 17 juni 2008 aan de Tweede Kamer is aangeboden (Kamerstuk 25 424, nr. 68), wordt in 2012 afgerond. Op basis van de evaluatie van dit plan wordt bezien welke activiteiten nog verder gestimuleerd moeten worden. Aandachtspunten zijn in ieder geval de verdere borging van samenhangende dementiezorg, inclusief de totstandkoming van een zorgstandaard dementie en de internationale samenwerking met betrekking tot wetenschappelijk onderzoek en verspreiding van goede voorbeelden.
Rechtsbescherming cliënten bij dwang
Het streven is het wetsvoorstel «Zorg en dwang» in 2012 in werking te laten treden. Dit betekent dat in 2012 diverse voorlichtingstrajecten lopen om zorgaanbieders en cliënten (met dementie of een verstandelijke beperking) hierop voor te bereiden. Voor zorgaanbieders sluit dit aan op de verbetertrajecten die zich in het kader van «Zorg voor Beter» al enige jaren succesvol richten op een cultuurverandering, waardoor er minder dwang in de zorg wordt toegepast.
Kwaliteit meten, verbeteren en borgen
Het beleid om de kwaliteit te verbeteren richt zich op het meten van de kwaliteit van zorg, het verbeteren van deze zorg en het borgen van deze verbetering.
• Implementatie kwaliteitskader verantwoorde zorg
Kwaliteit van zorg wordt gemeten door de Kwaliteitskaders Verantwoorde Zorg (zie ook 43.1). Er is een set indicatoren ontwikkeld voor het meten van de kwaliteit van zorg. In 2012 moet, nadat enkele jaren op deze indicatoren is gemeten, worden bezien of deze eerste set indicatoren de gewenste en benodigde informatie oplevert. Zowel in de VVT- als de GHZ-sector is een herbezinning gaande op de set indicatoren en in welke richting deze moeten worden doorontwikkeld. In beide sectoren wordt gekeken of het mogelijk is om meer aspecten van kwaliteit van bestaan (breder dan kwaliteit van zorg) in het instrumentarium in te voegen. Het kabinet vindt het belangrijk dat het proces van meten van kwaliteit going concern is binnen instellingen. Om dit mogelijk te maken en daarbij de administratieve lasten te verminderen, worden verbindingen gelegd met andere processen zoals de zorgzwaartebekostiging;
• Zorg voor Beter
Het kwaliteitsverbeterprogramma «Zorg voor Beter» is per eind 2011 afgelopen. Een aantal projecten van «Zorg voor Beter» heeft echter een langere doorlooptijd (tot uiterlijk medio 2013). In het voorjaar van 2012 wordt de slotconferentie «Zorg voor Beter» georganiseerd, waar de resultaten van het programma gepresenteerd worden. De veldpartijen zullen worden gestimuleerd de verbeterbeweging over te nemen.
Het programma wordt tevens geëvalueerd. De onderdelen die eind 2011 zijn afgerond worden daarin opgenomen. De trajecten die in 2012 en 2013 worden afgerond, worden in een addendum aan de evaluatie toegevoegd.
Stichting Centra voor Consultatie en Expertise
De Stichting Centra voor Consultatie en Expertise (CCE) heeft als taak door de inzet van expertise en (tijdelijke) extra ondersteuning perspectief te bieden aan individuele cliënten met een bijzondere zorgvraag. CCE kan adviezen geven over het opstellen van bijzondere zorgplannen en begeleidt ook de uitvoering ervan. Daarnaast heeft CCE een belangrijke adviserende rol met betrekking tot enkele beleidsregels van de NZa, waaronder de beleidsregel «Toeslag extreme zorgzwaarte». Het gaat om adviezen over de zorg van cliënten met een bijzondere zorgvraag.
De regeling «Toeslag Extreme Zorgzwaarte» verdient onderhoud. Het is belangrijk dat de extra middelen die via deze regeling worden ingezet ook daadwerkelijk effect sorteren en bijdragen aan het welzijn en de zorg van cliënten. Daarom wordt bekeken hoe met deze regeling in de toekomst moet worden omgegaan.
Motivering
Motivering
De maatschappelijke aanvaardbaarheid van de kosten voor de langdurige zorg bepaalt de mate waarin de samenleving duurzaam bereid is solidariteit op te brengen voor voldoende zorg van goede kwaliteit. Door de vergrijzing neemt de druk op deze solidariteit flink toe. Het kabinet vindt de maatschappelijke kosten aanvaardbaar als:
• De premie in verhouding is tot kwaliteit en capaciteit;
• Het beroep op de arbeidsmarkt in overeenstemming is met de mogelijkheden gelet op de concurrentie met andere sectoren in de economie;
• Mantelzorgers niet overmatig worden belast;
• De uitvoering van de AWBZ doelmatig is;
• Onnodige administratieve lasten worden beperkt.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met het volgende kengetal:
|
2007 |
2008 |
2009 |
2010 |
2011 |
Streefwaarde 2012 |
|
|---|---|---|---|---|---|---|
|
1. Beheerste ontwikkeling AWBZ-uitgaven langdurige zorg (x € 1 miljard) |
22,4 |
21,5 |
22,9 |
24,0 |
24,6 |
26,0 |
Bron
VWS, NZa productieafspraken en (voorlopige)realisatiegegevens, CVZ (voorlopige) financieringslasten.
Herijken van het pakket van verzekerde aanspraken
Persoonsgebonden budget (pgb)
Het kabinet vindt het persoonsgebonden budget een waardevol instrument voor personen met een levenslang en levensbrede zorgvraag. Vandaar dat in het Regeer- en Gedoogakkoord is vastgelegd het recht op een pgb wettelijk te regelen. Dit zal per 1 januari 2014 het geval zijn. Het pgb en zorg in natura worden dan gelijkwaardige alternatieven. De huidige subsidieregeling met een subsidieplafond komt te vervallen en de pgb-middelen worden onderdeel van de AWBZ-contracteerruimte. Medio 2012 wordt het wetsvoorstel aan de Kamer aangeboden.
De sterke groei van de pgb-uitgaven van de afgelopen periode is de komende jaren niet vol te houden. Vandaar dat het wettelijk verankeren van het recht op een pgb alleen mogelijk is als de toekomstige pgb-uitgaven worden beheerst. Het kabinet neemt hiervoor maatregelen. Per 1 januari 2012 krijgen alleen personen met een verblijfsindicatie toegang tot het pgb. Bestaande budgethouders op basis van een extramurale indicatie behouden tot 1 januari 2014 hun recht op een pgb, tenzij zij zich in 2013 melden voor een herindicatie voor de functie begeleiding. Voor deze personen geldt dat zij vanaf dat moment vallen onder de Wmo. Dit vanwege de decentralisatie van de functie begeleiding naar de gemeente vanaf 1 januari 2013.
Dit betekent dat, voor iedereen met een extramurale indicatie, passende zorg beschikbaar moet zijn of komen binnen de zorg in natura. Om deze beleidsopgave nauwkeuriger in beeld te brengen, vindt er voorafgaand onderzoek plaats onder budgethouders. Daarnaast is er overleg met zorgaanbieders, zorgkantoren en cliëntorganisaties. Hierbij wordt gekeken welke eventuele belemmeringen er zijn om het voorgaande mogelijk te maken. Het kabinet informeert de Kamer in september 2011 hoe zij haar plannen wil realiseren. Hierbij wordt rekening gehouden met de innovatieve vormen van pgb-zorg die op dit moment beschikbaar zijn (Kamerstuk 30 597, nr. 186).
Decentralisatie begeleiding
Het kabinet is voornemens om de functie begeleiding voor personen met een extramurale indicatie onder de verantwoordelijkheid van de gemeenten te brengen. Dit als onderdeel van een groter pakket dat het kabinet wil decentraliseren. De Wmo is in tegenstelling tot de AWBZ meer gericht op participatie van burgers en het bevorderen van de zelfredzaamheid. Het onderbrengen van de extramurale begeleiding in de Wmo zal leiden tot een meer op maat gesneden aanpak voor burgers. Gemeenten krijgen dan de mogelijkheid om een breder palet van ondersteuning aan te bieden, waarbij de combinatie kan worden gezocht met andere onderwerpen in het gemeentelijke domein, zoals huishoudelijke verzorging, woningaanpassingen, arbeidsparticipatie en onderwijs.
Per 1 januari 2013 geldt dat mensen die vanaf dat moment voor het eerst begeleiding nodig hebben of van wie de AWBZ-indicatie afloopt en een verzoek tot herindicatie wordt gedaan, een beroep kunnen doen op de Wmo. Vanaf 2014 valt iedereen die begeleiding nodig heeft onder de verantwoordelijkheid van de gemeenten.
Om deze decentralisatie in goede banen te leiden is het van belang met alle betrokken partijen tijdig de dialoog te zoeken. Dat resulteert in een nauwe samenwerking tussen VWS en VNG in het zogenoemde Transitiebureau, waarin ook vertegenwoordigers van gemeenten zitting hebben. Het Transitiebureau helpt gemeenten, aanbieders en cliënten(organisaties) om zich voor te bereiden op de uitvoering van begeleiding in het nieuwe domein door informatievoorziening (factfinding) en instrumentontwikkeling (transitie).
De gemeenten ontvangen het budget dat met de extramurale begeleiding gemoeid is, minus een efficiencykorting van 5%. Daarnaast heeft het kabinet € 130 miljoen aan transitiekosten ter beschikking gesteld, waarvan € 80 miljoen voor gemeenten.
Scheiden van wonen en zorg
Cliënten met beperkingen die intramuraal verblijven zijn door hun behoefte aan zorg op bepaalde woonruimte aangewezen. Wat betreft de woonmogelijkheden ontberen zij op dit moment keuzemogelijkheden. In die situatie moet verandering komen. Door cliënten huur te laten betalen, worden zij zich bewust van prijs en kwaliteit van de woonruimte en maakt dat mee een onderdeel van hun keuzeproces uit. Aanbieders van zorg en woningcorporaties zullen zich, afzonderlijk en gezamenlijk, meer moeten gaan richten op de wensen van ouderen en mensen met beperkingen. Zonder goed woonaanbod lopen zij het risico op leegstand; de overheid zal dat risico op termijn niet meer afdekken. Om te beginnen worden op 1 januari 2012 integrale tarieven ingevoerd. In de komende periode wordt alle relevante wet- en regelgeving (van VWS en van BZK) doorgelicht op noodzaak van aanpassing en waar nodig wordt die aanpassing ter hand genomen. Daarbij wordt rekening gehouden met de randvoorwaarden zoals die in het Regeer- en Gedoogakkoord staan. Vervolgens wordt op 1 januari 2014 daadwerkelijk voor de lichtere zorgzwaartepakketten (in ieder geval ZZP Verpleging en Verzorging 1 en 2) overgegaan tot het scheiden van wonen en zorg.
Verlagen IQ-grens
In het Regeer- en Gedoogakkoord is opgenomen dat het IQ-criterium voor recht op AWBZ-zorg per 2012 gelijkgesteld wordt aan het criterium dat in veel van de ons omringende landen wordt gehanteerd, namelijk een IQ lager dan 70. In Nederland hebben niet alleen licht verstandelijk gehandicapten met een IQ tussen 50 en 70, maar ook zwakbegaafden, met een IQ tussen 70 en 85 recht op AWBZ-zorg. Deze zwakbegaafden maken nu op basis van bijkomende ernstige beperkingen in de sociale redzaamheid en leer- en/of gedragsproblemen als gevolg van verminderd cognitief functioneren gebruik van de AWBZ.
Voor deze groep geldt dat, daar waar mogelijk, ondersteuning dichtbij georganiseerd moet worden, gebruik makend van het eigen sociale netwerk. Een belangrijke rol is hierbij weggelegd voor gemeenten en jeugdzorg. Met de maatregelen wordt beoogd stigmatisering van personen met een lager IQ te voorkomen en de participatie van deze groep in de maatschappij te bevorderen. Het kabinet heeft besloten om de maatregel met één jaar uit te stellen tot 1 januari 2013. Die tijd wordt gebruikt voor een nadere verkenning om te bezien hoe de toegang tot de AWBZ beperkt kan worden en daarbij wordt ook nadrukkelijk gekeken naar het inperken van de intramurale toestroom die de laatste jaren een vlucht heeft genomen. Bij de verdere uitwerking van de maatregel zijn experts en andere stakeholders betrokken. De beperking van de AWBZ-doelgroep zal structureel een besparing van € 250 miljoen met zich meebrengen.
Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg)
Eind 2010 hebben chronisch zieken en gehandicapten voor het eerst een algemene tegemoetkoming ontvangen in de extra kosten die zij vaak hebben als gevolg van hun chronische ziekte of handicap. Ruim twee miljoen burgers hebben een tegemoetkoming ontvangen. Dat is meer dan bij de totstandkoming van de Wtcg werd geraamd.
Voor het recht op een tegemoetkoming over het jaar 2010 (die eind 2011 wordt uitgekeerd) zijn de afbakeningscriteria aangepast. Hiervoor is een voorstel gedaan door de Taskforce verbetering afbakening Wtcg. De aanpassing heeft betrekking op onder andere de verbetering van de afbakening van het Zvw-gebruik en het betrekken van rolstoelen en pgb-huishoudelijke verzorging in het kader van de Wmo. Het aantal personen dat eind 2011 een algemene tegemoetkoming Wtcg ontvangt neemt door deze maatregelen per saldo verder toe. Dit vraagt om nadere afwegingen in de afbakeningscriteria, waarbij de tegemoetkoming nog beter kan worden gericht op de mensen die het echt nodig hebben. Hiervoor is onderzoek uitgezet. Vooruitlopend op de uitkomsten van dit onderzoek is besloten om het inkomen te betrekken bij de bepaling van het recht op een tegemoetkoming. Het beschikbare budget is daarom vanaf 2013 met € 250 miljoen verlaagd.
Instrumenten voor een goed werkend AWBZ stelsel
Uitvoering AWBZ door zorgverzekeraars
Zorgverzekeraars zijn formeel verantwoordelijk voor de uitvoering van de Algemene Wet Bijzondere Ziektekosten (AWBZ) voor hun verzekerden. Zij hebben nu echter al hun AWBZ-taken gemandateerd aan regionale zorgkantoren. Het zorgkantoor heeft volmacht om namens alle zorgverzekeraars in de betreffende regio werkzaam te zijn. In het Regeer- en Gedoogakkoord is opgenomen dat de taken van de zorgkantoren en de risico’s worden overgenomen door de zorgverzekeraars. De AWBZ zal vanaf 1 januari 2013 worden uitgevoerd door zorgverzekeraars (Kamerstuk 30 597, nr. 186).
De uitvoering van de AWBZ door zorgverzekeraars voor eigen verzekerden kent een aantal belangrijke voordelen, zoals vergroting van de keuzevrijheid voor verzekerden en cliënten, een grotere klantgerichtheid, verbetering van kwaliteit en meer kostenefficiency. De verzekeraar wordt voor de cliënt het aanspreekpunt voor de zorg in den brede (voor Zvw en AWBZ). De verzekeraar vervult op cliëntniveau een rol in de bemiddeling tussen zorgbehoefte en aanbod van zorg. Daarnaast krijgen cliënten meer invloed, doordat verzekeraars rechtstreeks aanspreekbaar zijn en doordat verzekerden de mogelijkheid hebben jaarlijks te wisselen van zorgverzekeraar (»stemmen met de voeten»).
Het is de verwachting dat zorgverzekeraars bij de zorginkoop een betere samenhang tussen de cure (Zvw) en de care (AWBZ) kunnen realiseren. Dit is bij uitstek van belang voor cliënten die zowel Zvw- als AWBZ-zorg nodig hebben, zoals ouderen en chronisch zieken. Er is een wetsvoorstel in voorbereiding waarmee de uitvoering van de AWBZ door zorgverzekeraars voor eigen verzekerden wordt geregeld.
Bijdrage in kosten van kortingen (BIKK)
De BIKK is een rijksbijdrage die is ingesteld om de lagere premieopbrengst van de AWBZ als gevolg van de grondslagverkleining van de AWBZ bij de invoering van het belastingstelsel van 2001 te compenseren (circa € 5,3 miljard).
AWBZ-Zorg Informatie Systeem (Azoris)
Aan de Tweede Kamer is toegezegd om de grote hoeveelheid informatie over de AWBZ overzichtelijker te presenteren. Een van de initiatieven daartoe is het realiseren van een AWBZ-brede gegevensbank, waarin AWBZ-gegevens uit verschillende informatiebronnen met elkaar worden verbonden en op een toegankelijke manier beschikbaar worden gesteld voor diverse partijen. Gegevens worden op vooraf afgesproken momenten door informatiehouders, zoals het CAK, de NZa en het CIZ, aangeleverd. Zo wordt de databank op gezette tijden bijgewerkt met de meest recente informatie, vermindert de uitvraag van gegevens bij de informatiehouders (en daarmee de administratieve lasten) en wordt de kennis over de AWBZ vergroot. Het CBS is gevraagd een pilot op te zetten. Deze is eind 2011 gereed. Daarna wordt besloten over structurele vormgeving en inbedding (voor medio 2012).
AWBZ-brede zorgregistratie (AZR)
De AWBZ-brede zorgregistratie (AZR) is een uniforme systematiek waarmee indicatieorganen, zorgkantoren en zorgaanbieders elektronisch informatie over cliënten kunnen uitwisselen. Daarmee wordt inzicht verkregen in ontwikkelingen in de zorgvraag en het zorgaanbod en eventuele fricties daartussen (wachtlijsten). Het CVZ draagt zorg voor de specificaties van de AZR, de standaarden en de bedrijfsregels en begeleidt de implementatie van de AZR. Daarvoor is in 2012 een bedrag van € 2,0 miljoen benodigd.
Alle burgers participeren in de samenleving.
Belangrijkste beleidsonderwerpen 2012
Belangrijkste beleidsonderwerpen 2012
Het Ministerie van VWS wil het participeren van burgers in de samenleving bevorderen door:
• Het decentraliseren van de functie begeleiding naar gemeenten in 2013 (44.3.1);
• Het stimuleren van zorg voor elkaar (bijvoorbeeld door vrijwilligerswerk en mantelzorg) (44.3.2);
• Het zorgdragen voor inclusief beleid door middel van gelijke behandelingswetgeving (44.3.3);
• Het daadkrachtig aanpakken van misbruik in afhankelijkheidsrelaties: partnergeweld, kindermishandeling, ouderenmishandeling, eergerelateerd geweld en vrouwelijke genitale verminking (44.3.4).
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
VWS heeft een stelselverantwoordelijkheid die wordt ingevuld door kennis te verzamelen over hoe de wet in de praktijk uitpakt en bij te sturen als de uitvoering van de wet / het systeem niet tot de beoogde uitkomsten leidt. De bewindspersonen van VWS zijn verantwoordelijk voor de randvoorwaarden waarbinnen kwalitatief goede, toegankelijke en betaalbare maatschappelijke ondersteuning kan worden gerealiseerd, zowel voor als door burgers. Voor een groot deel van deze taken ligt de directe verantwoordelijkheid uit hoofde van de Wet maatschappelijke ondersteuning (Wmo) bij gemeenten. Verantwoording over de uitvoering van de Wmo wordt afgelegd in de gemeenteraad.
Externe factoren
Externe factoren
Kwalitatief goede, toegankelijke en betaalbare maatschappelijke ondersteuning vergt een samenspel van gemeenten, burgers en anderen, zoals zorgleveranciers, woningcorporaties, kennisinstituten, organisaties voor vrijwilligers en mantelzorgers. Al deze partijen dragen bij aan het ontwikkelen van sociale netwerken, die weer in belangrijke mate bijdragen aan de algemene beleidsdoelstelling.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
Voor mensen met een beperking onderzoekt het Nivel de participatie voor de domeinen sociale contacten, wonen, werk, vrijetijdsbesteding, vervoer en opleiding. Door het Nivel wordt jaarlijks aan een steekproef van personen uit hun patiëntenpanel «mensen met een beperking of chronische ziekte» een vragenlijst voorgelegd over hun activiteiten op genoemde domeinen. Uit deze resultaten wordt vervolgens een indexcijfer over de feitelijke totale participatie op deze domeinen bepaald.
Deze participatie wordt weergegeven met het participatie-indexcijfer voor zelfstandig wonende mensen met een lichamelijke beperking van 15 jaar en ouder.
|
2007 |
2008 |
2009 |
2010 |
|
|---|---|---|---|---|
|
Totale groep |
105 |
104 |
104 |
104 |
|
Geslacht |
||||
|
Man |
103 |
100 |
101 |
98 |
|
Vrouw (ref.) |
105 |
106 |
106 |
106 |
|
Leeftijd |
||||
|
15–39 |
120 |
114 |
117 |
115 |
|
40–64 (ref.) |
109 |
108 |
105 |
105 |
|
65 jaar en ouder |
94 |
94 |
99 |
98 |
|
Opleidingsniveau |
||||
|
Laag |
95 |
94 |
97 |
98 |
|
Midden (ref.) |
110 |
109 |
110 |
104 |
|
Hoog |
125 |
121 |
118 |
121 |
|
Ernst van de beperking |
||||
|
Licht (ref.) |
114 |
112 |
114 |
111 |
|
Matig |
101 |
99 |
100 |
100 |
|
Ernstig |
78 |
80 |
79 |
83 |
Bron
Nivel, Participatiemonitor. Basisjaar 2006=100, voorlopige cijfers 2010. De participatie van mensen met een beperking wordt sinds 2006 gemeten. De participatie van ouderen sinds 2009.
Over het algemeen is de participatie van mensen met een lichamelijke beperking vanaf 2006 niet toe- of afgenomen.
Ook de participatie van mensen met een lichte of matige verstandelijke beperking is over het algemeen vanaf 2006 gelijk gebleven.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
239 260 |
106 468 |
209 355 |
202 560 |
192 504 |
186 500 |
186 365 |
|
Uitgaven |
259 607 |
186 511 |
212 152 |
202 704 |
192 504 |
186 500 |
186 365 |
|
44.1 Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden |
26 373 |
24 599 |
40 783 |
27 641 |
17 848 |
12 725 |
12 590 |
|
Bekostiging |
25 400 |
15 000 |
5 000 |
0 |
0 |
||
|
Overheveling begeleiding van AWBZ naar Wmo |
25 400 |
15 000 |
5 000 |
0 |
0 |
||
|
Subsidies |
13 583 |
11 141 |
11 398 |
11 375 |
11 240 |
||
|
waarvan onder andere: |
|||||||
|
Movisie |
8 064 |
6 345 |
6 345 |
6 345 |
6 345 |
||
|
Welzijn Nieuwe Stijl, Kanteling en overig |
2 500 |
1 300 |
900 |
900 |
900 |
||
|
Wmo-werkplaatsen , kwaliteit |
1 000 |
200 |
200 |
200 |
200 |
||
|
Vernieuwingsprogramma «Beter in Meedoen» |
1 000 |
2 550 |
2 400 |
2 400 |
2 400 |
||
|
Opdrachten |
1 800 |
1 500 |
1 450 |
1 350 |
1 350 |
||
|
waarvan onder andere: |
|||||||
|
Evaluatie Wmo |
1 763 |
1 197 |
1 200 |
1 000 |
1 000 |
||
|
44.2 Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning |
75 519 |
80 394 |
85 492 |
76 130 |
74 479 |
75 129 |
75 129 |
|
Subsidies |
85 492 |
76 130 |
74 479 |
75 129 |
75 129 |
||
|
waarvan onder andere: |
|||||||
|
Stimuleringsregeling mantelzorgers (inclusief uitvoeringskosten) |
76 000 |
69 000 |
68 000 |
68 000 |
68 000 |
||
|
Mezzo, Rode Kruis en Zonnebloem |
3 953 |
3 570 |
3 561 |
3 552 |
3 552 |
||
|
Projecten Mantelzorgbeleid |
2 461 |
1 538 |
1 321 |
1 550 |
1 550 |
||
|
Projecten Vrijwilligersbeleid |
2 956 |
1 839 |
1 550 |
1 715 |
1 715 |
||
|
44.3 Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning |
60 961 |
62 337 |
59 736 |
61 848 |
61 698 |
61 698 |
61 698 |
|
Subsidies |
2 305 |
1 568 |
1 418 |
1 418 |
1 418 |
||
|
waarvan onder andere: |
|||||||
|
Inclusief beleid/WGB/ratificatie VN-verdrag |
1 277 |
525 |
425 |
425 |
425 |
||
|
Opdrachten |
57 431 |
60 280 |
60 280 |
60 280 |
60 280 |
||
|
Bovenregionaal vervoer (Valys) |
57 431 |
60 280 |
60 280 |
60 280 |
60 280 |
||
|
44.4 Burgers met (psycho) sociale problemen kunnen gebruik maken van tijdelijke ondersteuning |
96 754 |
19 181 |
26 141 |
37 085 |
38 479 |
36 948 |
36 948 |
|
Subsidies |
26 141 |
37 085 |
38 479 |
36 948 |
36 948 |
||
|
waarvan onder andere: |
|||||||
|
Ouderenmishandeling |
10 000 |
10 000 |
10 000 |
10 000 |
10 000 |
||
|
Geweld in afhankelijkheidsorganisaties |
8 350 |
19 500 |
20 000 |
20 000 |
20 000 |
||
|
Projecten minderjarige meisjes |
1 630 |
2 055 |
2 055 |
2 055 |
2 055 |
||
|
Mannenopvang |
1 200 |
1 200 |
1 200 |
0 |
0 |
||
|
Ontvangsten |
25 765 |
0 |
0 |
0 |
0 |
0 |
0 |
Budgetflexibiliteit
De uitgaven bestaan voornamelijk uit subsidies en opdrachten op grond van wet- en regelgeving. Deze uitgaven zijn derhalve in principe niet alternatief aanwendbaar.
Voor een beperkt deel van de beleidsuitgaven (3%) zijn nog geen verplichtingen aangegaan. Deze middelen worden gedurende het jaar aangewend voor beleidsdoeleinden en zijn in principe alternatief aanwendbaar.
In de tabel hieronder zijn de beschikbare middelen opgenomen voor de premiegefinancierde zorguitgaven op het terrein van de maatschappelijke ondersteuning. Hierin zijn de budgettaire consequenties van de eerste suppletoire begroting 2011 en de begroting 2012 verwerkt. Voor 2011 is de loon- en prijsontwikkeling al verwerkt, terwijl voor 2012 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzonderlijke sectoren toegedeeld, is opgenomen als onverdeeld.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
MEE-instellingen |
180,1 |
186,2 |
187,6 |
180,0 |
181,6 |
181,0 |
181,0 |
|
Totaal |
180,1 |
186,2 |
187,6 |
180,0 |
181,6 |
181,0 |
181,0 |
|
Procentuele mutatie t.o.v. voorgaand jaar |
– |
3,4% |
0,8% |
– 4,1% |
0,9% |
0,0% |
0,0% |
Er zijn vier operationele doelstellingen op het gebied van maatschappelijke ondersteuning:
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden;
2. Burgers bieden anderen vrijwillige ondersteuning c.q. kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning;
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning;
4. Burgers met (psycho) sociale problemen kunnen gebruik maken van tijdelijke ondersteuning.
Motivering
Motivering
Samen met gemeenten wordt de participatie en zelfredzaamheid van burgers bevorderd. De Wet maatschappelijke ondersteuning (Wmo) biedt gemeenten, burgers en instellingen de mogelijkheid problemen rondom zelfredzaamheid en participatie op basis van lokaal maatwerk op te lossen. Gemeenten worden ondersteund om op vernieuwende wijze integraal lokaal beleid te ontwikkelen en uit te voeren, waarbij verbindingen worden gelegd tussen verschillende onderdelen van de Wmo en met aanpalende beleidsvelden.
Het kabinet is conform het Regeer- en Gedoogakkoord voornemens om de functie begeleiding voor personen met een extramurale indicatie per 2013 onder de verantwoordelijkheid van de gemeenten te brengen. Dit als onderdeel van een groter pakket van decentralisatie van taken. De Wmo is in tegenstelling tot de AWBZ meer gericht op participatie van burgers en het bevorderen van de zelfredzaamheid. Het onderbrengen van de extramurale begeleiding in de Wmo zal leiden tot een meer op maat gesneden aanpak voor burgers, dichtbij, bijvoorbeeld in de eigen wijk of buurt en rekening houden met de eigen kracht en de wensen van de burger. Gemeenten krijgen dan de mogelijkheid om een breder palet van ondersteuning aan te bieden, waarbij de combinatie kan worden gezocht met andere onderwerpen in het gemeentelijke domein, zoals huishoudelijke verzorging, woningaanpassingen, arbeidsparticipatie en onderwijs.
In de Wmo wordt de compensatieplicht uitgebreid voor de nieuwe begeleidingstaak van gemeenten.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende kengetallen:
|
2008 |
2009 |
2010 |
|
|---|---|---|---|
|
1. Percentage Wmo-cliënten dat aangeeft dat de Wmo ondersteuning bijdraagt aan het zelfstandig wonen en meedoen in de samenleving |
91% |
– |
– |
|
2. Percentage Wmo-cliënten dat aangeeft dat de Wmo ondersteuning bijdraagt aan het langer zelfstandig blijven |
– |
81% |
73% |
|
3. Percentage Wmo-cliënten dat aangeeft dat de Wmo ondersteuning bijdraagt aan meedoen in de samenleving |
– |
74% |
66% |
Bron
1. Rapportage tevredenheidsonderzoeken cliënten Wmo SGBO 2008 juni 2008.
2 en 3. Rapportages tevredenheidsonderzoek cliënten Wmo SGBO/BMC 2009 definitief en 2010 voorlopig.
De vraag of de ondersteuning van de Wmo bijdraagt aan het zelfstandig kunnen blijven wonen en/of meedoen aan de maatschappij is met ingang van 2009 gesplitst in twee aparte vragen.
Instrumenten voor actieve participatie
Decentralisatie begeleiding naar gemeenten
Het kabinet is conform het Regeer- en Gedoogakkoord voornemens om de functie begeleiding voor personen met een extramurale indicatie onder de verantwoordelijkheid van de gemeenten te brengen. Per 1 januari 2013 geldt dat mensen, die vanaf dat moment voor het eerst begeleiding nodig hebben of van wie de AWBZ-indicatie afloopt en waarbij een verzoek tot herindicatie wordt gedaan, een beroep kunnen doen op de Wmo. Vanaf 2014 valt iedereen die extramurale begeleiding nodig heeft onder de verantwoordelijkheid van de gemeenten.
Om deze decentralisatie in goede banen te leiden werken medewerkers van VNG en VWS in 2012 samen in het zogenoemde Transitiebureau, waarin ook vertegenwoordigers van gemeenten zitting hebben. Het Transitiebureau helpt in 2012 gemeenten, aanbieders en cliënten(organisaties) om zich voor te bereiden op de uitvoering van begeleiding in het nieuwe domein via informatievoorziening (factfinding) en instrumentontwikkeling (transitie). Zo worden onder andere bijeenkomsten in het land georganiseerd, handreikingen opgesteld en een toolkit voorbereid met informatie over cliëntprofielen, wijze van verantwoording en aanbesteden. Daarbij zal ook gebruik worden gemaakt van de kennis en de resultaten uit de programma’s «Welzijn Nieuwe Stijl» en «de Kanteling». Verder komen er middelen beschikbaar voor cliënt- en patiëntorganisaties en aanbieders om zich voor te bereiden op de begeleiding.
Welzijn Nieuwe Stijl
De individuele adviestrajecten die lopen bij gemeenten en welzijnsorganisaties worden in 2011 afgerond. In 2012 wordt het verspreiden van goede voorbeelden van het werken volgens de bakens van Welzijn Nieuwe Stijl gecontinueerd en blijft VWS het gedachtegoed uitdragen onder de deelnemers aan het programma, bij overige gemeenten en welzijnsaanbieders. Ook worden in 2012 de zorgaanbieders geïnformeerd over Welzijn Nieuwe Stijl in het kader van de implementatieactiviteiten voor de decentralisatie van extramurale begeleiding naar de Wmo.
Financieel arrangement Wmo
In de bestuursafspraken 2011–2015 is met de VNG overeengekomen dat het zogenoemde «financieel arrangement Wmo» per direct wordt verlaten. De bestaande integratie-uitkering voor huishoudelijke hulp wordt voortgezet tot en met 2015, waaruit de middelen (circa € 1,2 miljard) voor huishoudelijke hulp «ontschot» aan gemeenten beschikbaar worden gesteld (deze middelen worden jaarlijks geïndexeerd voor volume- en prijsontwikkelingen). In principe wordt de integratie-uitkering huishoudelijk hulp in 2016 overgeheveld naar de algemene uitkering van het Gemeentefonds9. Het financieel arrangement nodigde gemeenten onvoldoende uit om meer te investeren in collectieve voorzieningen (onder meer door welzijnsorganisaties) dan in individuele voorzieningen. Met de bestuursafspraken 2011–2015 is een meer robuust financieel arrangement gecreëerd, dat ook meer rust brengt in de gemeentelijke budgetten, waardoor de mogelijkheid van het maken van meer langdurige afspraken met ketenpartners wordt gefaciliteerd.
In de bestuursafspraken 2011–2015 zijn Rijk en VNG tevens overeengekomen om te bevorderen dat onnodig gebruik van zwaardere zorg wordt tegengegaan. Onderzocht wordt hoe averechts werkende prikkels kunnen worden vervangen door stimulerende prikkels. In dat licht zal nader worden gekeken naar verbeteringen in de verbinding tussen Wmo en AWBZ en die tussen de Wmo en de Zvw c.q. de eerstelijnszorg.
Naast de integratie-uitkering voor huishoudelijke hulp geven gemeenten circa € 3,5 miljard uit aan Wmo-taken die worden gefinancierd uit de algemene middelen van gemeenten.
Beter in Meedoen
2012 is het laatste jaar van het 5-jarige stimuleringsprogramma «Beter in meedoen» dat als doel heeft om in de Wmo de bestuurskracht van gemeenten te versterken en de kwaliteit van professionals en interventies te verbeteren. Het wordt uitgevoerd door Movisie en het Verwey-Jonkerinstituut (€ 1,0 miljoen per jaar). Eén van de resultaten is een databank met effectieve sociale interventies die eind 2012 ongeveer 80 interventies zal omvatten. Deze interventies worden in samenwerking met de MO-groep bij de welzijnsinstellingen geïmplementeerd. In 2012 wordt bezien hoe de kennisinstituten «Beter in Meedoen» na afloop van de projectperiode structureel kunnen integreren in hun activiteitenprogramma.
Werkplaatsen Wmo
In 2009 zijn zes Wmo-werkplaatsen gestart voor een periode van drie jaar (€ 0,8 miljoen in 2012, het laatste jaar). In de werkplaatsen werken hogescholen, instellingen en gemeenten samen aan onderzoek en ontwikkeling van nieuwe interventies en aan de doorvertaling ervan naar onderwijs en nascholing. De beschreven werkvormen (20 à 25) worden opgenomen in de databank effectieve sociale interventies van Movisie. In 2012 worden de resultaten van de werkplaatsen verwerkt in een publicatiereeks voor gemeenten en welzijnsorganisaties en in lesmateriaal voor het initiële onderwijs aan de hogescholen en voor bij- en nascholing van werkzame beroepskrachten.
Ten slotte wordt in 2012 bezien hoe de in de werkplaatsen gehanteerde aanpak van lerend werken een structurele inbedding kan krijgen.
Verspreiden kennis Wmo
Het kennisinstituut Movisie ondersteunt gemeenten en instellingen bij de adequate uitvoering van de Wmo en aanpalende terreinen door middel van het verzamelen, verrijken, valideren en verspreiden van kennis op het terrein van de Wmo. Movisie ontvangt hiervoor een subsidie van € 8,1 miljoen. De kennisactiviteiten worden uitgevoerd in zeven programma’s, die worden ingevuld door vragen uit het veld. De resultaten zijn te vinden op of via de website van Movisie (www.movisie.nl).
Eenzaamheid bestrijden
Eenzaamheid heeft waarschijnlijk ook effecten op de fysieke gezondheid. De Gezondheidsraad is gevraagd hierover een advies uit te brengen. Op basis van de conclusies hiervan wordt eind 2012 nader beleid geformuleerd.
Motivering
Motivering
Het stimuleren van de eigen kracht van mensen en – in het verlengde hiervan – het stimuleren van de zorg voor elkaar is cruciaal voor de samenleving. De samenleving kent veel mensen die er al dan niet tijdelijk onvoldoende in slagen om voor zichzelf te zorgen of om te participeren. De inzet van het eigen netwerk, van mantelzorgers en van vrijwilligers draagt bij aan hun zelfredzaamheid, hun participatie en is een teken van de onderlinge betrokkenheid en sociale samenhang in onze maatschappij. Het zich belangeloos inzetten voor een ander levert vrijwilligers en mantelzorgers voldoening, nieuwe ervaringen en kennis op.
In georganiseerd verband doen circa 5 miljoen Nederlanders vrijwilligerswerk. Daarnaast zet een groot en onbekend aantal mensen zich op allerlei manieren in voor (mensen in hun) omgeving. In de beleidsbrief die in het najaar van 2011 naar de Tweede Kamer wordt gestuurd, zal nader worden ingegaan op de wijze waarop de vrijwillige inzet van burgers wordt gestimuleerd.
Om diverse redenen staat er druk op de mantelzorg: vergrijzing, individualisering, personeelstekorten in de zorg, beperking van het verzekerd pakket en de roep om langer te moeten blijven werken. Gemeenten zijn op grond van de Wmo primair verantwoordelijk voor de ondersteuning van vrijwilligers en mantelzorgers, bijvoorbeeld door een adequaat ondersteuningsaanbod voor mantelzorgers en vrijwilligers aan te bieden. Om genoemde doelstellingen te kunnen realiseren zijn er echter ook taken voor het Rijk, deels ter ondersteuning van gemeenten, deels waar het gaat om taken die beter op nationaal niveau kunnen worden opgepakt. In dialoog met gemeenten en (vertegenwoordigers van) de doelgroep wordt een analyse van de huidige stand van de ondersteuning uitgevoerd en zullen daar waar nodig aanvullende maatregelen tot verbetering van de mantelzorgondersteuning worden geformuleerd. Deze maatregelen zullen vanaf 2012 verder worden uitgewerkt en geïmplementeerd. Eind 2011 zal de Tweede Kamer hierover concreet worden geïnformeerd.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
|
2002 |
2008 |
2010 |
Streefwaarde 2012 |
Streefwaarde lange termijn |
|
|---|---|---|---|---|---|
|
1. Aantal mantelzorgers (x 1 miljoen) |
– |
2,6 |
– |
2,6 |
≥ 2,6 |
|
2. Percentage vrijwillige inzet van het aantal mensen van 18 jaar en ouder. |
42% |
42% |
44,7% |
≥ 42% |
≥ 42% |
Bron
1. De Toekomst van mantelzorg, SCP oktober 2009 en Blijvend in Balans; een Toekomstverkenning van Informele Zorg, SCP juni 2007.
2. Toekomstverkenning Vrijwillige Inzet 2015, SCP juni 2007 en Vrijwillige Inzet 2008, CBS april 2009 en concept CBS rapport augustus 2011.
Het SCP meet iedere vijf jaar de participatie aan het vrijwilligerswerk in het kader van het Tijdsbestedingsonderzoek (Tbo). Het CBS meet iedere twee jaar de deelname aan vrijwilligerswerk in het kader van het Permanent Onderzoek Leefsituatie (POLS). De CBS-meting 2011/2011 is aan de tabel toegevoegd. Dit percentage is afkomstig uit het concept rapport. Het definitieve rapport verschijnt in september 2011.
Instrumenten voor vrijwilligerswerk en mantelzorg
Nationale overeenkomst
Eind 2011 wordt een overeenkomst met de vrijwilligerswerksector afgesloten als vervolg op het Europees jaar van het vrijwilligerswerk. Doel hiervan is een versterking en een betere positionering van het vrijwilligerswerk, vooral in de zorg en ondersteuning. De overeenkomst zal in 2012 in werking treden.
Met deze overeenkomst spreekt het kabinet vooral haar waardering uit voor het georganiseerde en ongeorganiseerde Nederlandse vrijwilligerswerk. Daarnaast geeft het een kader waarin de vrijwilligerswerksector wordt betrokken bij voor hen relevante beleidsontwikkelingen. Tot slot beoogt de overeenkomst in 2012 een impuls te geven aan een betere afstemming van vraag en aanbod van vrijwillige inzet. Nederland heeft een groot aantal mensen dat graag iets voor de samenleving zou willen doen, maar (nog) niet op de goede manier wordt gevraagd.
Mantelzorgcompliment
Mantelzorg is erg belangrijk in de Nederlandse samenleving. Om mensen te waarderen voor hun belangeloze inzet voor een ander kan ook in 2012 op grond van de Regeling maatschappelijke ondersteuning een mantelzorgcompliment worden toegekend. Door de groei van het aantal aanvragers wordt het beschikbare budget overschreden. Om deze reden zal het bedrag van het mantelzorgcompliment worden bijgesteld van € 250 naar € 200. Voor het mantelzorgcompliment is in 2012 een bedrag van € 76,9 miljoen beschikbaar. Deze regeling wordt uitgevoerd door de Sociale Verzekeringsbank.
Mantelzorgondersteuning
Aan de vereniging Mezzo wordt een instellingssubsidie beschikbaar gesteld. De activiteiten van Mezzo zijn er onder meer op gericht de kwaliteit van de mantelzorgondersteuning te versterken (€ 3,4 miljoen).
Motivering
Motivering
Mensen die kwetsbaar zijn moeten worden ontzien en ondersteund. Het is van groot belang dat zij hierdoor actief blijven deelnemen aan de samenleving en hun eigenwaarde behouden. Uitgangspunt is het ondersteunen van de eigen kracht van mensen in een samenleving die dat mogelijk maakt. Daar waar mensen er op eigen kracht en die van hun netwerk niet in slagen hun eigen situatie te organiseren, dienen zij hierin professioneel ondersteund te worden, waar en zo lang als nodig met specifieke voorzieningen. Daar waar dit de mogelijkheden van mensen met beperkingen kan vergroten dienen drempels weggenomen (of liever nog: voorkomen) te worden. Mensen moeten waar mogelijk en gewenst in staat zijn om ondanks hun beperkingen in hun vertrouwde omgeving te blijven wonen. De inzet en ondersteuning van mantelzorgers en vrijwilligers is hierbij van groot belang.
Om de positie van mensen met een beperking te verbeteren richt het kabinet zich op:
• Het bevorderen van gelijke behandeling door het wegnemen van drempels (fysiek en sociaal) en het bevorderen van gelijke behandeling door het verbeteren van de individuele rechtsbescherming;
• Het bevorderen van specifieke voorzieningen daar waar algemene voorzieningen niet toegankelijk zijn, onder andere op het terrein van het vervoer;
• Het bevorderen van lokale, meer integrale, cliëntenondersteuning.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De voortgang van het beleid wordt gemeten met de volgende indicator:
|
2007 |
2008 |
2009 |
2010 |
Streefwaarde 2012 |
Streefwaarde lange termijn |
|
|---|---|---|---|---|---|---|
|
Klanttevredenheid over Valys |
7,1 |
8,0 |
8,5 |
8,6 |
> 8,7 |
> 8,7 |
Bron
Jaarlijks tevredenheidonderzoek Valys.
Instrumenten voor de bevordering van gelijke behandeling
Uitbreiding Wet gelijke behandeling op grond van handicap of chronische ziekte en ratificatie VN verdrag inzake de rechten van personen met een handicap
Eventuele uitbreiding van bovengenoemde wet wordt bezien in het kader van het VN-verdrag inzake de rechten van personen met een handicap en van de voorgestelde EU-ontwerprichtlijn gelijke behandeling. Ter voorbereiding op het kabinetsbesluit over de ratificatie van het VN-verdrag wordt in 2011 gestart met een impactanalyse. De conclusies zijn van belang voor de voorstellen voor de goedkeuringswet en de invoeringswet.
AllesToegankelijk
Het kenniscentrum Vilans beheert, in samenspraak met onder andere vertegenwoordigers van ondernemers en cliëntenorganisaties, de interactieve website www.allestoegankelijk.nl. Dit is een informatiebank met goede voorbeelden van toegankelijkheid op verschillende terreinen, die voor iedereen te raadplegen is. Naast de uitgebreide, interactieve website beheert Vilans ook een helpdesk. Doel is de toegankelijkheid van goederen en diensten voor mensen met een beperking te vergroten (€ 0,6 miljoen).
Bovenregionaal vervoer gehandicapten (Valys)
De Valys is bedoeld om bovenregionaal sociaalrecreatief vervoer per (deel)taxi te bieden aan mensen met een mobiliteitsbeperking. Dit is een aanvulling op het (nog onvoldoende toegankelijke) openbaar vervoer en het gemeentelijke Wmo-vervoer (€ 57,4 miljoen). De groei van het gebruik van Valys leidt tot een overschrijding van de beschikbare middelen. Om deze reden wordt per 2012 het standaard persoonlijk kilometerbudget verlaagd van 750 naar 450 kilometer.
|
2007 |
2008 |
2009 |
2010 |
|
|---|---|---|---|---|
|
1. Aantal pashouders met standaard pkb Valys |
168 876 |
209 592 |
257 744 |
300 210 |
|
2. Aantal pashouders met hoog pkb Valys |
6 588 |
7 444 |
8 128 |
8 478 |
|
3. Totaal aantal pashouders Valys |
175 464 |
217 036 |
265 872 |
308 688 |
|
4. Percentage van het aantal Valys-pashouders dat daadwerkelijk reist met bovenregionaal vervoer gehandicapten |
63,5% |
59,5% |
54,7% |
51,9% |
Bron
Managementinformatie Valys conform de maandelijkse facturen van de vervoerder. Het aantal pashouders neemt maandelijks toe.
pkb = persoonlijk kilometer budget
Instrumenten voor de cliëntondersteuning
Cliëntondersteuning mensen met een beperking
MEE-organisaties bieden cliëntondersteuning aan mensen met een beperking. Daarvoor ontvangen zij subsidie van het CVZ op basis van de AWBZ (€ 187,6 miljoen). Conform de subsidieregeling maken MEE-organisaties afspraken met gemeenten in hun werkgebied. Vanaf 2012 wordt het budget jaarlijks met 1,5% verlaagd (Kamerstuk 32 500 XVI, nr. 143), oplopend tot 6% in 2015. Aanvullend wordt met ingang van 2013 een korting van € 10 miljoen doorgevoerd. Beide maatregelen betreffen een efficiencykorting.
De visie op cliëntondersteuning, waarin de positie van MEE is betrokken, zal verder worden uitgewerkt in de visiebrief op cliëntondersteuning.
|
2007 |
2008 |
2009 |
2010 |
Geraamd 2011 |
Geraamd 2012 |
|
|---|---|---|---|---|---|---|
|
1. Aantal cliënten MEE-organisaties |
100 546 |
99 192 |
103 729 |
101 457 |
105 000 |
105 000 |
|
2. Aantal diensten MEE-organisaties |
185 976 |
168 715 |
171 409 |
183 237 |
180 000 |
180 000 |
|
3. Totaal aantal MEE-organisaties |
23 |
23 |
22 |
22 |
22 |
22 |
Bron
MEE-Nederland.
Motivering
Motivering
Geweld in afhankelijkheidsrelaties wordt niet geaccepteerd. De overheid zet in op het zo vroeg mogelijk signaleren en ingrijpen bij geweld en mishandeling in afhankelijkheidsrelaties (ouderenmishandeling, eergerelateerd geweld, kindermishandeling, etc.). Door verbindingen te leggen tussen de verschillende aanpakken van eerder genoemd geweld wordt de hulp aan slachtoffers en hun sociale netwerk verbeterd. Tegelijkertijd zetten de overheden (gemeenten en Rijk) het (sociale) netwerk in om het geweld eerder te signaleren en te melden. Waar nodig worden extra maatregelen genomen voor specifieke vormen van geweld, zoals ouderenmishandeling (actieplan «Ouderen in veilige handen») en kindermishandeling (plan van aanpak kindermishandeling). Professionals hebben een belangrijke taak in het bestrijden van geweld. Daarom wordt hun taak om geweld tijdig te signaleren, adequaat te handelen en te melden ook wettelijk vastgelegd per 2012.
Bijzondere aandacht is er voor cliënten van zowel de vrouwenopvang als maatschappelijke opvang. Doel is mensen die daar hun toevlucht hebben gezocht te beschermen c.q. te ondersteunen en perspectief te bieden om daarna weer mee te kunnen doen in de samenleving. Belangrijker nog is dat wordt voorkomen dat opvang nodig is. De nadruk komt meer te liggen op preventie, nazorg en participatie. Daarvoor is een samenhangend (lokaal) beleid nodig op het gebied van maatschappelijke ondersteuning, veiligheid, wonen, zorg, inkomen en dagbesteding. Verbindingen tussen deze onderwerpen zullen in de eerste plaats op lokaal niveau moeten worden gelegd. In de afgelopen jaren is geïnvesteerd in de verbetering van het maatschappelijke opvangstelsel. Met het plan van aanpak maatschappelijke opvang tweede fase (Kamerstuk 29 325, nr. 54) wordt dit voortgezet.
Voor het stelsel vrouwenopvang is advies gevraagd aan de commissie De Jong. Op basis van dit advies (Advies van Commissie Stelsel Vrouwenopvang, «Opvang 2.0 naar een toekomstig opvangstelsel»; zie ook Kamerstuk 29 325, nr. 53) zal het stelsel worden verbeterd.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
Op basis van het advies over het stelsel vrouwenopvang (2010) zal eind 2011 een (nieuwe) indicator voor de vrouwenopvang worden geformuleerd.
Het percentage professionals dat werkt met een meldcode huiselijk geweld en kindermishandeling dient te stijgen van 40%10 naar 60% in 2012.
Als indicator voor de maatschappelijke opvang zal het aantal daklozen met een intake en een opgesteld individueel trajectplan in Amsterdam, Rotterdam, Den Haag en Utrecht gelden. Dit aantal wordt gemeten in het kader van het «plan van aanpak maatschappelijke opvang fase 2». Deze indicator geeft een beeld in hoeverre de inzet om meer nadruk te leggen op preventie succesvol is. Sinds de start van het plan van aanpak maatschappelijke opvang in 2006 hebben inmiddels 12 436 daklozen11 een intake en individueel trajectplan gehad. Naar verwachting zal de groei van deze indicator afvlakken. De beperking van deze indicator is dat alleen informatie wordt gegeven over de ontwikkelingen in de grote vier steden. De informatie over prestaties van de overige centrumgemeenten is in ontwikkeling, maar nog niet geschikt om als indicator in de begroting te dienen.
Instrumenten ten behoeve van het uitvoeren van het beleid
Decentralisatie-uitkering maatschappelijke opvang en vrouwenopvang
Vanaf 2010 wordt het budget voor maatschappelijke opvang, de openbare geestelijke gezondheidszorg en het verslavingsbeleid (in 2012 € 299 miljoen) verstrekt via een decentralisatie-uitkering. Het beleid op het genoemde terrein is door de 43 centrumgemeenten neergelegd in het «Plan van aanpak G4» en de Stedelijke Kompassen. Vanaf 2011 is ook de specifieke uitkering voor vrouwenopvang (circa € 89,0 miljoen) omgevormd tot een decentralisatie-uitkering. Het beleid is neergelegd bij 35 centrumgemeenten. Deze uitkeringen worden verstrekt via het Gemeentefonds.
Instrumenten geweld in afhankelijkheidsrelaties
Stelsel (vrouwen)opvang
Het stelsel van hulp en opvang voor alle slachtoffers van geweld in afhankelijkheidsrelaties wordt verbeterd, zoals is uiteengezet in de beleidsbrief die in de tweede helft van 2011 aan de Tweede Kamer wordt verzonden. Uitgangspunt is dat er lokaal een sluitende keten is van preventie tot nazorg. (Potentiële) slachtoffers en hun netwerk moeten zo vroeg mogelijk ondersteuning krijgen, zodat zij zoveel mogelijk in contact kunnen blijven met hun vertrouwde omgeving en netwerk of dat zij dat zo snel mogelijk weer kunnen opbouwen. (Centrum)gemeenten zijn hiervoor verantwoordelijk.
Meldcode huiselijk geweld en kindermishandeling
Professionals hebben een sleutelrol in het netwerk van het slachtoffer. Zij moeten signalen tijdig herkennen en vervolgens snel en adequaat handelen. De Wet verplichte meldcode huiselijk geweld en kindermishandeling die vanaf 2012 van kracht is, geeft instellingen en professionals hiervoor handelingskaders. De implementatie van deze wet wordt met volle kracht voortgezet.
Steunpunten huiselijk geweld
Wanneer professionals advies nodig hebben bij het omgaan met signalen van huiselijk geweld of een melding willen doen, kunnen zij terecht bij het Steunpunt Huiselijk Geweld (SHG). De steunpunten worden vanaf 2012 (met ingang van de Wet verplichte meldcode) het wettelijk meldpunt voor vermoedens van huiselijk geweld. Ook wordt het wettelijk verplicht dat SHG’s en Advies- en Meldpunten Kindermishandeling (AMK) met elkaar samenwerken als sprake is van zowel huiselijk geweld als kindermishandeling.
Omdat het belangrijk is dat burgers en professionals weten wat ze mogen verwachten van een Steunpunt Huiselijk Geweld, zijn in 2011 de functies van de Steunpunten Huiselijk Geweld benoemd en verspreid. Dit betreffen de functies waarvan de branches van de Steunpunten Huiselijk Geweld, de VNG en VWS vinden dat elk steunpunt ze minimaal zou moeten bieden. In 2012 wordt bekeken in hoeverre de Steunpunten Huiselijk Geweld deze functies bieden.
Slachtoffers van mensenhandel
Het Rijk heeft vanaf medio 2010 tot medio 2012 gedurende twee jaar 50 extra plekken beschikbaar gesteld voor de categorale opvang van slachtoffers van mensenhandel (€ 1,0 miljoen). Daar wordt hen de nodige rust, veiligheid en juridische ondersteuning geboden. In 2012 zal, mede op basis van de ervaringen van de pilot (de evaluatie zal begin 2012 worden uitgevoerd), besloten worden hoe deze opvang structureel vorm gegeven moet worden.
Actieplan «Ouderen in veilige handen»
De uitvoering van het actieplan «Ouderen in veilige handen» (Kamerstuk 29 389, nr. 30) is gestart. De voorlichtingscampagne onder ouderen is eind 2011 begonnen en wordt in 2012 herhaald.
De in 2011 ontwikkelde producten, waaronder een handreiking voor preventie, worden geïmplementeerd. Verschillende projecten zijn van start gegaan, waaronder een project voor het voorkomen van financiële uitbuiting. Er is een bedrag van structureel € 10,0 miljoen beschikbaar gesteld voor de uitvoering van het actieplan.
Instrumenten maatschappelijke opvang
Plan van Aanpak Maatschappelijke Opvang G4/Stedelijke Kompassen
In april 2011 heeft het kabinet samen met de wethouders van de vier grote steden (G4) de tweede fase van het plan van aanpak maatschappelijke opvang vastgesteld (zie bijlage bij Kamerstuk 29 325, nr. 54). De eerste fase is succesvol verlopen. De tweede fase van het plan is erop gericht deze resultaten vast te houden. Daarnaast ligt de focus op preventie (dakloosheid zoveel mogelijk voorkomen) en blijvend herstel (re-integreren van opvangcliënten in de samenleving). Mensen worden aangesproken op hun eigen kracht en daar waar nodig ondersteund. Het kabinet wil de voornemens uit het plan van aanpak tweede fase ook onder de overige centrumgemeenten, die hun maatschappelijke opvangbeleid in een «Stedelijk Kompas» hebben opgenomen, verspreiden. Dat gebeurt via een ondersteuningsprogramma, gezamenlijk met de Vereniging van Nederlandse Gemeenten. Via ondersteuningstrajecten, zoals een kennisdag voor gemeenteambtenaren die verantwoordelijk zijn voor maatschappelijk opvangbeleid, worden goede voorbeelden verspreid.
Voorts is in het kader van de tweede fase een kosten-batenanalyse opgesteld (zie bijlage bij Kamerstuk 29 325, nr. 54). Daaruit blijkt dat maatschappelijke opvang ook in financieel opzicht zinvol is. In het rapport zijn onder meer aanbevelingen opgenomen voor gemeenten om hun opvangbeleid te optimaliseren. De implementatie (van onderdelen) daarvan door gemeenten kan vanaf 2012 plaatsvinden.
Zwerfjongeren
Zoals eerder aangekondigd in de brief «Vertrouwen in de zorg» (Kamerstuk 32 620, nr. 2) wil het kabinet de situatie van zwerfjongeren in de komende jaren verbeteren. Cruciaal daarvoor is een goede afstemming tussen alle betrokken instanties. Om die reden wordt ook in de tweede fase van het plan van aanpak maatschappelijke opvang aandacht besteed aan dit onderwerp. Ook in de overige centrumgemeenten zal ten aanzien van de positie van zwerfjongeren een stap voorwaarts moeten worden gemaakt. In het afgelopen jaar is met alle betrokken partijen gewerkt aan praktische instrumenten zoals handleidingen. In 2012 zal het accent liggen op implementatie daarvan. Centrumgemeenten zullen door het Rijk worden benaderd om het thema te agenderen en ondersteuning te bieden, bijvoorbeeld in de vorm van beschikbaarstelling van expertise (€ 0,5 miljoen).
Kinderen in Nederland groeien gezond en veilig op, ontwikkelen hun talenten en doen mee aan de samenleving.
Rol en verantwoordelijkheid minister
Rol en verantwoordelijkheid minister
Met het nieuwe kabinet is de coördinatie van het jeugdbeleid overgegaan van de voormalig minister voor Jeugd en Gezin naar de minister van VWS. De beleidsverantwoordelijkheden die vóór de totstandkoming van Jeugd en Gezin behoorden tot de verantwoordelijkheden van andere ministeries dan het Ministerie van Volksgezondheid, Welzijn en Sport – zoals het beleid rond kinderbescherming en inkomensondersteuning van gezinnen – zijn terug naar de Ministeries van Veiligheid en Justitie, van Sociale Zaken en Werkgelegenheid en van Onderwijs, Cultuur en Wetenschap.
Ouders/verzorgers zijn primair verantwoordelijk voor de opvoeding en verzorging van hun kinderen. De minister van VWS is systeemverantwoordelijk voor het kader waarbinnen kinderen in Nederland gezond en veilig opgroeien, hun talenten ontwikkelen en participeren. Kinderen die in hun ontwikkeling worden bedreigd, moeten zorg krijgen en indien nodig in bescherming worden genomen. Systeemverantwoordelijkheid voor het jeugdstelsel houdt in dat de minister verantwoordelijk is voor het wettelijk kader rond zorg voor jeugd waarbinnen gemeenten, provincies, grootstedelijke regio’s, lokale en landelijke organisaties, Bureaus Jeugdzorg, zorgverzekeraars en zorgaanbieders hun verantwoordelijkheden realiseren. Gemeenten zijn op grond van de Wet maatschappelijke ondersteuning (Wmo) en de Wet publieke gezondheid (Wpg) verantwoordelijk voor het preventief jeugdbeleid en het basistakenpakket jeugdgezondheidszorg. Wanneer zich ernstige opgroei- en opvoedproblemen bij jongeren voordoen, is jeugdzorg aan de orde. Jeugdzorg omvat:
• de geïndiceerde zorg op grond van de Wet op de Jeugdzorg;
• jeugdgerelateerde geestelijke gezondheidszorg;
• de zorg voor licht verstandelijk gehandicapte jongeren.
Samengevat is de minister van VWS verantwoordelijk voor de volgende onderdelen van het jeugdstelsel:
• Het stimuleren en faciliteren van laagdrempelige opvoedondersteuning aan jongeren en hun ouders met opgroei- en opvoedvragen. De uitvoering hiervan ligt bij gemeenten;
• Het bevorderen van een effectieve aanpak van kindermishandeling;
• Het stimuleren en faciliteren van gemeenten om perspectief te bieden aan kwetsbare jongeren door verbetering van de samenhang in beleid en uitvoering tussen zorg, school en werk.
• Vanuit een faciliterende rol (mede-)financieren van een toegankelijk, passend en samenhangend zorgaanbod voor kinderen met ernstige opgroei- en opvoedproblemen, met psychiatrische problemen en voor licht verstandelijk gehandicapte kinderen en hun ouders en verzorgers. De provincies en grootstedelijke regio’s ontvangen een doeluitkering voor de uitvoering van de Wet op de Jeugdzorg. Hiermee zijn zij in staat een Bureau Jeugdzorg in stand te houden en zorgaanbod in te kopen voor kinderen en jongeren met een indicatie jeugdzorg;
• Het toezicht houden op de kwaliteit van de jeugdzorg. De Inspectie Jeugdzorg is verantwoordelijk voor het uitvoeren van onafhankelijk toezicht op de jeugdzorg.
Beleidsrelevante indicatoren en kengetallen
Indicator aanpak kindermishandeling (output)
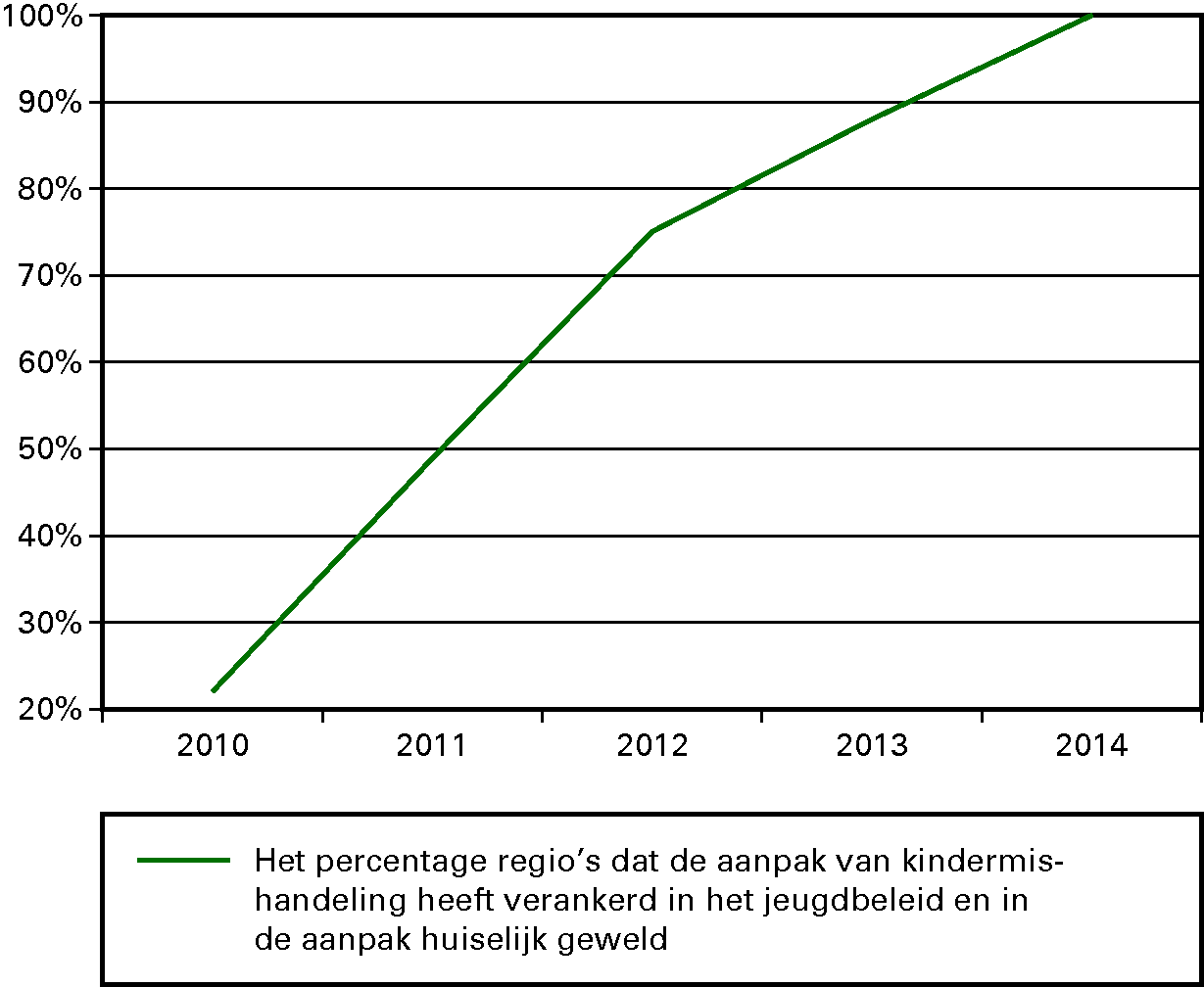
Indicator regionale samenwerkingsafspraken (output)
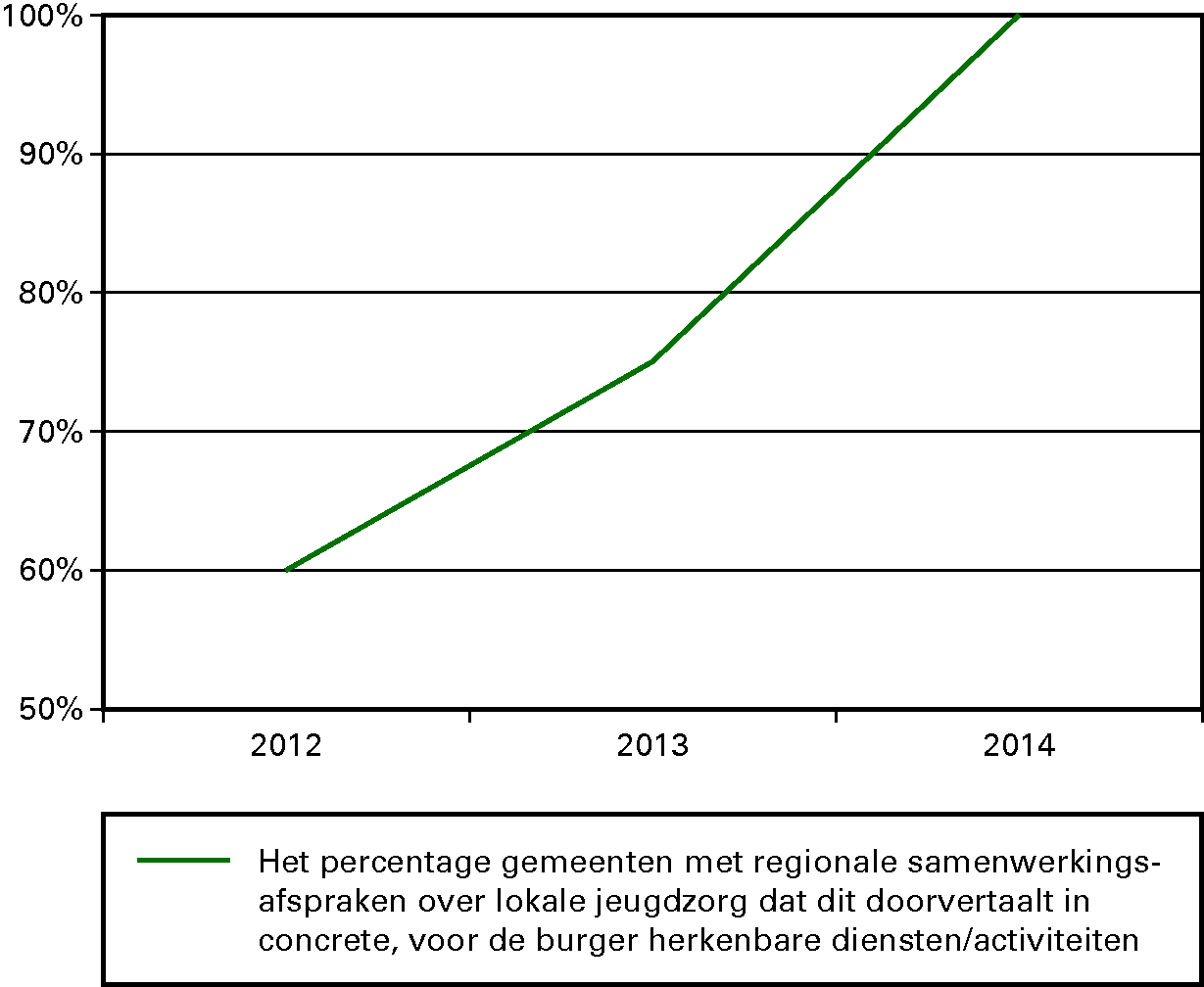
Kengetallen participatie jongeren
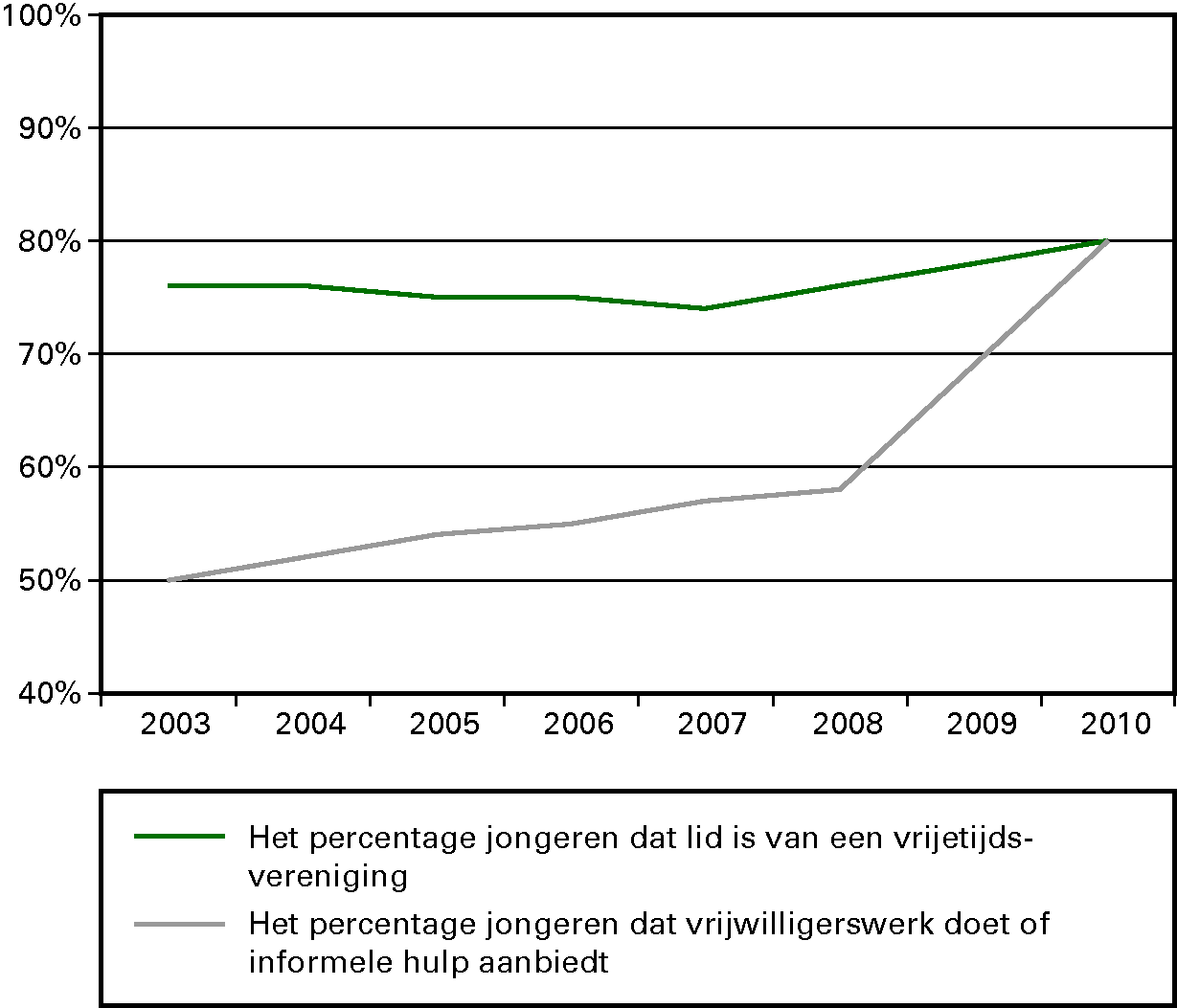
Kengetal aantal unieke jeugdigen in de provinciaal gefinancierde jeugdzorg
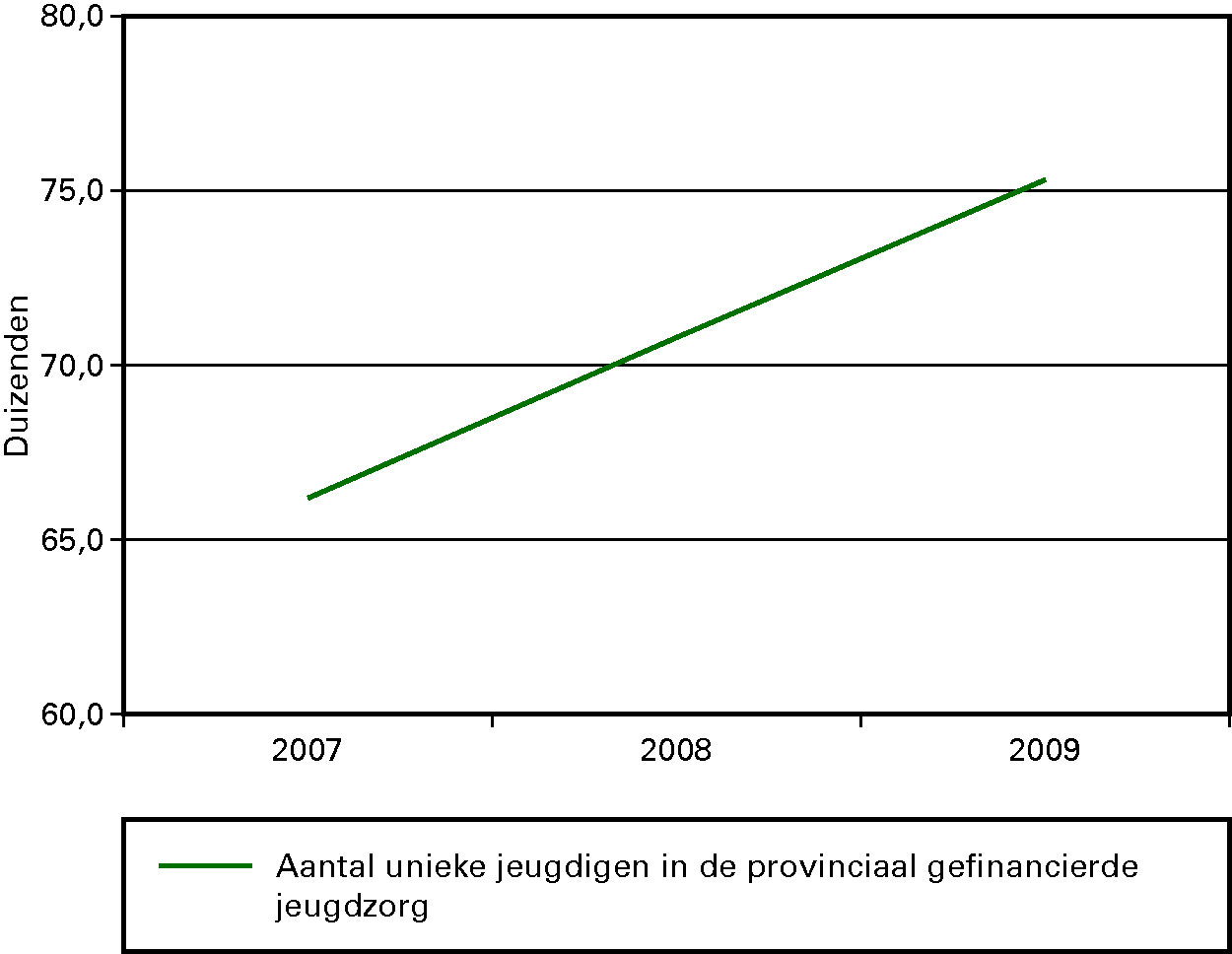
Kengetal aandeel gebruik residentieel in de provinciaal gefinancierde jeugdzorg
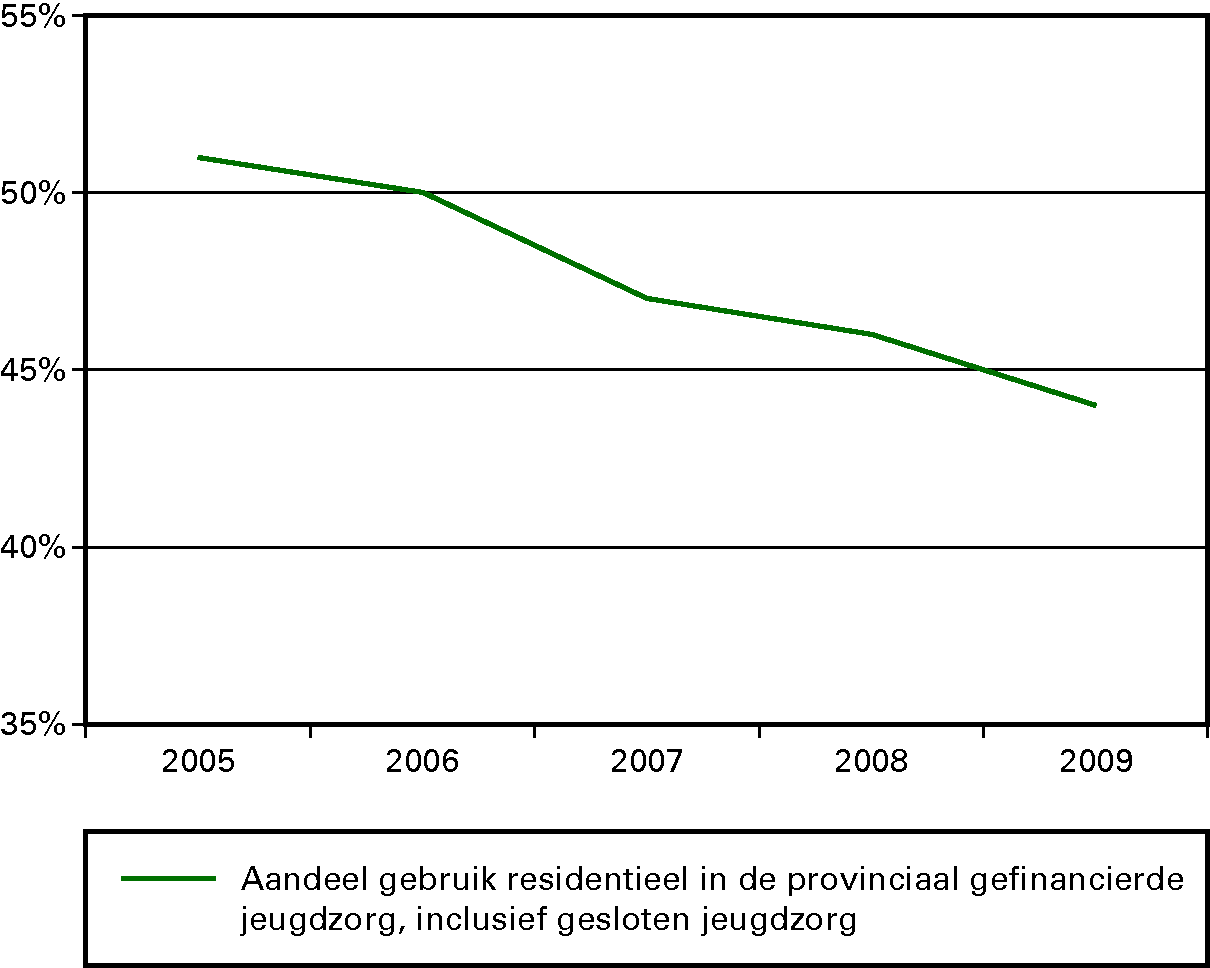
Prioriteiten 2012 en beleidswijzigingen
Prioriteiten 2012 en beleidswijzigingen
In het Regeerakkoord is een ingrijpende wijziging van het jeugdstelsel afgesproken om de ondersteuning en zorg voor jeugd laagdrempeliger, integraler en efficiënter te maken. Het kabinet wil de zorg voor jeugd beter laten aansluiten op de eigen kracht van jongeren en hun ouders.
Om de gewenste verschuiving van zware zorg naar lichte ondersteuning te realiseren, wordt alle jeugdzorg die nu nog valt onder het Rijk, de provincies, de Algemene Wet Bijzondere Ziektekosten (AWBZ) en Zorgverzekeringswet (Zvw) gedecentraliseerd naar gemeenten.
• Begin 2012 zal een concreet transitieplan gereed zijn. Dit plan bevat de afspraken over de transitie. Tevens wordt een kader opgenomen voor experimenten en zal ook de opdracht voor een transitiecommissie worden neergelegd;
• In 2012 treffen de gemeenten vooruitlopend op de wijziging van het jeugdstelsel alvast voorbereidingen om de samenwerking op lokaal niveau te bevorderen;
• Medio 2012 gaat het wetsvoorstel voor het nieuw wettelijk kader voor advies naar de Raad van Staten en eind 2012 kan het voorstel aan de Tweede Kamer worden aangeboden.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
0 |
1 501 848 |
1 482 355 |
1 375 219 |
1 517 354 |
1 427 035 |
1 361 035 |
|
Uitgaven |
0 |
1 858 920 |
1 488 585 |
1 515 296 |
1 517 354 |
1 427 035 |
1 361 035 |
|
45.1 Kinderen en hun ouders/verzorgers zijn positief betrokken bij hun leefomgeving en krijgen zo nodig laagdrempelige ondersteuning bij het opvoeden en opgroeien aansluitend op hun eigen kracht |
0 |
411 013 |
41 559 |
40 749 |
40 749 |
40 749 |
40 749 |
|
Subsidies |
30 909 |
30 099 |
30 099 |
30 099 |
30 099 |
||
|
waarvan onder andere: |
|||||||
|
Koepels van internaten voor schippers- en kermisjeugd |
21 900 |
21 900 |
21 900 |
21 900 |
21 900 |
||
|
Kennisontwikkeling, participatie en kinderrechten |
6 750 |
6 750 |
6 750 |
6 750 |
6 750 |
||
|
Opdrachten |
6 450 |
6 450 |
6 450 |
6 450 |
6 450 |
||
|
waarvan onder andere: |
|||||||
|
Doorontwikkeling CJG |
1 850 |
2 375 |
2 375 |
2 375 |
2 375 |
||
|
Onderzoek en monitoring |
1 550 |
1 975 |
1 975 |
1 975 |
1 975 |
||
|
Aanpak kindermishandeling |
1 100 |
1 100 |
1 100 |
1 100 |
1 100 |
||
|
Stelselwijziging |
750 |
1 000 |
1 000 |
1 000 |
1 000 |
||
|
Bijdrage aan medeoverheden |
4 200 |
4 200 |
4 200 |
4 200 |
4 200 |
||
|
waarvan onder andere: |
|||||||
|
Kwetsbare jongeren |
4 000 |
4 000 |
4 000 |
4 000 |
4 000 |
||
|
45.2 Kinderen met ernstige opgroeiproblemen en ouders/verzorgers met opvoedproblemen krijgen op tijd de noodzakelijke en passende zorg |
0 |
1 447 907 |
1 447 026 |
1 474 547 |
1 476 605 |
1 386 286 |
1 320 286 |
|
Subsidies |
229 141 |
256 662 |
208 730 |
209 411 |
201 011 |
||
|
waarvan onder andere: |
|||||||
|
Gesloten jeugdzorg |
215 362 |
212 904 |
197 904 |
197 904 |
197 904 |
||
|
Sturing, beleidsinformatie, financiering en kwaliteit |
4 500 |
4 500 |
4 500 |
4 500 |
4 500 |
||
|
Opdrachten |
4 000 |
4 000 |
4 000 |
4 000 |
4 000 |
||
|
waarvan onder andere: |
|||||||
|
Sturing, beleidsinformatie, financiering en kwaliteit |
3 000 |
3 000 |
3 000 |
3 000 |
3 000 |
||
|
Bijdrage aan medeoverheden |
1 213 885 |
1 213 885 |
1 263 875 |
1 172 875 |
1 115 275 |
||
|
Doeluitkering Jeugdzorg provincies en grootstedelijke regio's |
1 213 885 |
1 213 885 |
1 263 875 |
1 172 875 |
1 115 275 |
||
|
Ontvangsten |
0 |
6 149 |
1 630 |
1 630 |
1 630 |
64 630 |
64 630 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Budgetflexibiliteit
Voor een beperkt deel van de beleidsuitgaven zijn nog geen verplichtingen aangegaan.
Op de uitgaven voor het verstrekken van subsidies Schippersinternaten, gesloten jeugdzorg en de Doeluitkering Jeugdzorg bestaan (voor het grootste deel) afspraken op grond van wet- en regelgeving.
Om invulling te geven aan deze doelstelling maakt VWS voornamelijk gebruik van subsidies en opdrachten. Ook worden bijdragen aan ZonMw, het Ministerie van Onderwijs, Cultuur en Wetenschap en een Hoog College van Staat verstrekt.
Instrumenten
Subsidie aan koepels van internaten voor schippers- en kermisjeugd (circa € 22 miljoen)
Voor het regelen van opvang en verzorging van minderjarige kinderen van binnenschippers, kermisexploitanten en circusartiesten ontvangen internaten subsidie.
Subsidies voor kennisontwikkeling, participatie en kinderrechten (circa € 7 miljoen)
• Kennisontwikkeling
Het Nederlands Jeugdinstituut (NJi) is het landelijk kennisinstituut voor jeugd- en opvoedingsvraagstukken en heeft tot doel deze kennis te verzamelen, verrijken, valideren en verspreiden. Het NJi voert hiertoe onderzoeksprojecten uit, ontwikkelt kennis, methoden, instrumenten en richtlijnen voor professionals, ondersteunt de implementatie van kennis en voert opleidingsactiviteiten uit.
• Participatie
Jongerenparticipatie en talentontwikkeling zijn de kerntaken van NJR (de landelijke vereniging van jongerenorganisaties). Bij NJR werken jongeren aan (media)campagnes en projecten voor hun leeftijdgenoten. NJR geeft jongeren de kans om te laten zien wie ze zijn en wat ze kunnen; of dat nou in hun buurt of bij de Verenigde Naties in New York is. Ook adviseert NJR overheden en andere organisaties over jeugdbeleid.
• Kinderrechten
Het Internationaal Verdrag inzake de Rechten van het Kind vormt de basis van het jeugdbeleid. Op grond van artikel 42 van het Verdrag worden activiteiten gesubsidieerd die de rechten van kinderen algemeen bekend maken. In 2012 brengt het kabinet verslag uit aan het kinderrechtencomité van de Verenigde Naties over de ontwikkelingen van kinderrechten en het gevoerde beleid in de afgelopen vijf jaar.
Subsidie voor Europees jeugdbeleid (circa € 0,4 miljoen)
Het bevorderen van actief burgerschap van jongeren is een algemene doelstelling in het kader van de Europese samenwerking in jeugdzaken 2010–2018. Het lopende EU-programma Youth in Action geeft ondersteuning aan Europese projecten voor en van jongeren en maakt uitwisselingen mogelijk. Het doel hiervan is om de actieve betrokkenheid van jongeren bij de maatschappij en bij Europa te vergroten. Het nieuwe kerninitiatief Youth on the Move zal zich vooral richten op het bevorderen van de mobiliteit van jongeren in Europa, waaronder leer- en werkmobiliteit en het ontwikkelen van vaardigheden door middel van niet formeel leren. De instelling die in Nederland het programma uitvoert (het NJi), ontvangt rechtstreeks vanuit de Europese Unie ongeveer € 3 miljoen. Vanaf de begroting van VWS wordt een deel van de bureaukosten betaald.
Subsidies voor kwetsbare jongeren (circa € 4 miljoen)
Helaas lukt het een te grote groep jongeren niet op eigen kracht hun weg te vinden. Ze vallen uit op school, hebben problemen met het vinden van werk, komen vanuit de jeugdzorg moeilijk aan de slag en komen te snel in de Wajong terecht. Deze kwetsbare jongeren hebben vaak te maken met een opeenstapeling van problemen. Om deze kwetsbare jongeren te ondersteunen zijn subsidies beschikbaar. Deze zijn bedoeld om de doelgroep te ondersteunen zodat zij perspectief houden op een zelfstandige toekomst. Het geld wordt onder andere ingezet voor doorontwikkeling van campus «de Nieuwe Kans» in Rotterdam en voor doorontwikkeling van het concept wijkschool.
Bijdragen aan ZonMw
ZonMw ontvangt een bijdrage voor het programma «Zorg voor Jeugd». Dit programma levert kennis op voor professionals om de zorg voor jeugd – inclusief preventie – te verbeteren. Het gaat zowel om kennis over het bevorderen van de psychische en sociale ontwikkeling van jeugd als het tegengaan of opheffen van bedreigingen ervan. Het programma biedt ruimte voor het ontwikkelen van effectieve interventies en bevordert de toepassing in de praktijk. Ook levert het programma een bijdrage aan informatie over de kosteneffectiviteit van interventies in het jeugddomein en het gebruik van participatieve methoden van jeugdonderzoek. Tot slot krijgt deskundigheidsbevordering over kennisontwikkeling een plaats in het programma. Deze middelen worden begroot op artikel 41 (zie 41.3.2).
Ook ontvangt ZonMw geld voor het programma «Academische Werkplaatsen Jeugd». Het doel van dit programma is het bevorderen van samenwerking tussen onderzoek, praktijk en beleid. In zes Academische Werkplaatsen wordt onderzoek gedaan rondom de thema’s CJG, ketensamenwerking en jeugdzorg. Het programma loopt van 2010 tot en met 2014. Voor het gehele programma is € 9 miljoen beschikbaar. Deze middelen worden begroot op artikel 41 (zie 41.3.2).
Opdrachten/subsidies/bijdragen stelselwijziging
In de bestuursafspraken 2011–2015 met de Vereniging van Nederlandse Gemeenten (VNG) en het Interprovinciaal Overleg (IPO) zijn afspraken gemaakt over het te ontwikkelen nieuwe wettelijk kader, de bestuurlijke voorwaarden voor decentralisatie naar gemeenten, de transitie naar het nieuwe stelsel en de beschikbare in- en uitvoeringskosten.
In het nieuwe stelsel van de zorg voor jeugd heeft de gemeente de integrale verantwoordelijkheid voor adequate ondersteuning van kinderen en gezinnen. Binnen de gemeente speelt het CJG de rol van spin in het web die partijen in de lokale en regionale opvoedingsomgeving bijeenbrengt, stimuleert en faciliteert en een groot bereik heeft onder ouders en kinderen. Het CJG is expliciet gericht op het verminderen van beroep op zwaardere vormen van zorg. Alleen als het niet anders kan, wordt gespecialiseerde zorg ingeschakeld. Uitgangspunt is dat hulp zoveel mogelijk in de eigen sociale omgeving wordt geboden. Of dat hulp gericht is op terugkeer naar die omgeving en op het herstel van het gewone opvoeden/opgroeien.
Het CJG in één zin volgens jongeren:
«Het CJG is eigenlijk net zoiets als de kindertelefoon, maar dan voor jongeren van onze leeftijd.»
«Een CJG is een soort VVV voor jongeren met vragen over opvoeden en opgroeien.»
«Dat er nu één organisatie is die je wegwijs kan maken in de wirwar van instanties, vind ik heel goed.»
De Centra voor Jeugd en Gezin moeten ook voor jongeren van 12 tot en met 23 jaar dé plek zijn waar ze met hun vragen en problemen terecht kunnen. Jongeren willen vertrouwelijkheid en een persoonlijke benadering. Ze nemen eerder iets aan van leeftijdgenoten (peers) dan van volwassenen of professionals. Om jongeren de weg naar het CJG te laten vinden, zetten de gemeenten Geldermalsen, Capelle aan den IJssel, Heerenveen, Rheden en Oegstgeest jongerenvrijwilligers als voorlichter in voor hun leeftijdsgenoten. In pilots in deze gemeenten wordt ingezet op de kracht en verantwoordelijkheid van de jongeren zelf. Jongeren kunnen elkaar op een aantal vlakken prima ondersteunen, helpen, informeren of met elkaar nadenken over wat zij verwachten van een CJG. De pilots zijn eind 2009 gestart als onderdeel van het ZonMw- programma Vrijwillige inzet voor en door jeugd. Dit door het Ministerie van VWS gefinancierde programma heeft als doel de samenwerking te bevorderen tussen gemeenten, jeugdzorg, welzijnswerk en vrijwilligersorganisaties op het gebied van actief burgerschap rond opvoeden en opgroeien. Lessen en ervaringen uit de pilots komen beschikbaar voor alle gemeenten.
Opdrachten/subsidies/bijdragen Aanpak Kindermishandeling (circa € 1,1 miljoen)
De aanpak van kindermishandeling is een belangrijk onderdeel van de brede aanpak van geweld in afhankelijkheidsrelaties. In 2011 wordt samen met het Ministerie van Veiligheid en Justitie een nieuw actieplan voor de aanpak van kindermishandeling opgesteld, dat voortbouwt op de fundamenten die zijn gelegd met het Actieplan Kinderen Veilig Thuis 2008–2010. Een sluitende aanpak, van preventie, signalering, stoppen tot het beperken van de schade van kindermishandeling blijft de leidraad vormen. Snelheid van handelen is daarbij vooral bij het stoppen van kindermishandeling en bieden van hulpaanbod belangrijk. De middelen worden onder andere besteed aan de uitvoering van het eerste jaar van het Actieplan, bestemd voor voorlichting en campagnes, deskundigheidsbevordering en het stimuleren van aandacht voor kindermishandeling in opleidingen.
De implementatie van de wettelijk verplichte meldcode huiselijk geweld en kindermishandeling, een essentieel instrument voor het kunnen omgaan met signalen van kindermishandeling, wordt gefinancierd uit artikel 44 (zie 44.3.4).
Bijdrage aan het NICAM (circa € 0,2 miljoen)
Het Nederlands Instituut voor de Classificatie van Audiovisuele Media (NICAM) is verantwoordelijk voor de coördinatie van de Kijkwijzer. De Kijkwijzer geeft ouders en andere consumenten informatie over de mogelijke schadelijkheid van bioscoopfilms, dvd’s en televisieprogramma’s voor jongeren. Via de begroting van het Ministerie van Onderwijs, Cultuur en Wetenschap wordt aan het NICAM een subsidie verstrekt waar VWS ook aan bijdraagt.
Bijdrage aan de Kinderombudsman (begroting hoofdstuk IIB; € 1,5 miljoen)
De Kinderombudsman controleert of de kinderrechten in Nederland worden nageleefd door de overheid, door organisaties in het onderwijs, de kinderopvang, jeugdzorg en de gezondheidszorg.
Om invulling te geven aan deze doelstelling worden voornamelijk bijdragen verstrekt aan provincies en grootstedelijke regio’s voor de uitvoering van de Wet op de jeugdzorg. De instellingen voor gesloten jeugdzorg worden direct door VWS gefinancierd.
Instrumenten
Subsidies/Opdrachten voor sturing, beleidsinformatie, financiering en kwaliteit jeugdzorg (circa € 6 miljoen)
De beroepsverenigingen, de HBO-raad, werkgevers en cliëntenorganisaties krijgen ondersteuning bij de uitvoering van het implementatieplan professionalisering jeugdzorg 2010–2013. Het implementatieplan bevat vier trajecten:
• Wetgeving, de wettelijke borging van registratie en tuchtrecht in de Wet op de jeugdzorg en aanpalende wetgeving;
• Zelfregulering, het in de praktijk vormgeven van de (her)registratie, ethische code en het tuchtrecht;
• Onderwijs, de beroepsopleidingen worden beter aangesloten op de praktijk van de jeugdzorg;
• Accreditatie en na- en bijscholing van medewerkers, de vijfjaarlijkse herregistratie door onder meer bij- en nascholing.
De implementatie is van toepassing op professionals uit de gehele jeugdzorg: Bureaus Jeugdzorg, zorgaanbieders, gesloten jeugdzorg, de Raad voor de Kinderbescherming, de justitiële jeugdinrichtingen, de bureaus Halt en Nidos.
Subsidies voor gesloten jeugdzorg (circa € 0,2 miljard)
Vanaf 2012 zal geen gebruik meer worden gemaakt van de tijdelijke capaciteit die er in 2010 is bijgekomen. De beschikbare capaciteit was namelijk groter dan de vraag naar plekken.
In de gesloten jeugdzorg is een omslag nodig: iedere jongere die geplaatst wordt, komt in een traject dat erop gericht is om succesvol terug te keren naar de samenleving. Die omslag gaat het veld de komende jaren samen met andere overheden maken.
Dit moet er ook toe leiden dat de gemiddelde verblijfsduur in een instelling voor gesloten jeugdzorg substantieel vermindert. Belangrijke elementen in een traject zijn de tijdige beschikbaarheid van vervolgvoorzieningen en ambulante begeleiding.
Bijdragen aan provincies en grootstedelijke regio’s (circa € 1,2 miljard)
De provincies en grootstedelijke regio’s ontvangen een doeluitkering voor de uitvoering van de Wet op de jeugdzorg. Hiermee zijn zij in staat het Bureau Jeugdzorg te financieren en zorgaanbod in te kopen voor kinderen met een jeugdzorgindicatie. De doelstellingen voor het beleid worden opgenomen in een bijstelling van het Landelijk Beleidskader 2009–2012.
De ontvangsten op operationele doelstelling 1 bestaan voornamelijk uit de ouderbijdragen van de schippersinternaten. Dit is in 2012 circa € 1,6 miljoen.
Een sportieve samenleving waarin voor iedereen een passend sport- en beweegaanbod aanwezig is en waarin uitblinken in sport wordt gestimuleerd.
Rol en verantwoordelijkheid minister
Rol en verantwoordelijkheid minister
Aan het sportbeleid van de rijksoverheid ligt vooral de maatschappelijke betekenis van sport ten grondslag. Sport en bewegen dragen in belangrijke mate bij aan een betere gezondheid, aan het verbeteren van leefbaarheid, sociale samenhang en integratie, aan het verbeteren van schoolprestaties en het verminderen van schooluitval.
Op bijna alle operationele doelstellingen heeft de minister zowel een stimulerende als een faciliterende rol. De praktische invulling van die rol verschilt per operationele doelstelling en is afhankelijk van de relaties met en verantwoordelijkheden van andere partijen.
Voor de doelstelling op het terrein van sport en bewegen in de buurt maakt de minister gebruik van een tweetal bestaande stelsels.
Nederland heeft een sterke sportsector die in hoge mate zelforganiserend en zelfregulerend is. Daarbij is sprake van een landelijk netwerk met bijna 30 000 sportverenigingen, die aangesloten zijn bij landelijke sportbonden die zich verenigd hebben in de sportkoepel NOC*NSF.
De gemeenten in Nederland zijn verantwoordelijk voor het lokale accommodatiebeleid en het lokale sport- en beweegbeleid. De gemeenten investeren jaarlijks ongeveer € 1 miljard in de sport.
Voor uitblinken in sport onderschrijft het huidige kabinet, evenals voorgaande kabinetten, de ambitie van de georganiseerde sport om bij de tien beste topsportlanden van de wereld te willen horen. De primaire verantwoordelijkheid ligt bij de sportsector zelf.
Voor de doelstelling voorbereiden van een gefundeerd besluit over de kandidaatstelling voor de organisatie van de Olympische en Paralympische Spelen in 2028 in Nederland, werkt het kabinet tot 2016 de Olympische ambitie verder uit. Het besluit over een eventuele kandidaatstelling neemt het kabinet in 2016.
|
Beleidsterrein |
Stimuleren |
Faciliteren |
|---|---|---|
|
Sport en bewegen in de buurt |
Het bevorderen van de samenwerking tussen partijen uit verschillende sectoren, zodat op lokaal niveau een passend sport- en beweegaanbod tot stand komt en blijft. |
Het ontwikkelen en (mede)financieren van programma’s die er aan bijdragen dat er voor iedere Nederlander een passend sport- en beweegaanbod in de buurt aanwezig is. |
|
Uitblinken in sport |
Het mede financieren van de top 10 ambitie. Het scheppen van randvoorwaarden voor talenten en topsporters in Nederland, waardoor zij op een professionele en verantwoorde wijze kunnen uitblinken in sport, ook tijdens topsportevenementen in eigen land. |
|
|
Voorbereiden besluit kandidaatstelling Olympische en Paralympische Spelen in 2028 |
De rijksinzet op de Olympische speerpunten «Ruimtelijke ambitie» en «Economische betekenis van sport», en in het bijzonder het bevorderen van de economische en maatschappelijke spin-off van topsportevenementen. |
Het ondersteunen van de activiteiten van de Alliantie Olympisch Vuur. |
|
Het bevorderen van innovaties, kennisontwikkeling en kennisdeling in de sport. |
Beleidsrelevantie kengetallen
Vanuit de voornamelijk stimulerende en faciliterende rol van de minister van VWS zijn kengetallen over de positie van Nederland in het medailleklassement en de beweegnorm geselecteerd.
Percentage van de Nederlandse bevolking (vanaf 18 jaar) dat voldoet aan de beweegnorm
Positie Nederland in medailleklassement Olympische Zomerspelen
Positie Nederland in medailleklassement Olympische Winterspelen
Prioriteiten 2012 en beleidswijzigingen
Prioriteiten 2012 en beleidswijzigingen
In het Regeerakkoord en de beleidsbrief «Sport en bewegen in Olympisch perspectief» zijn veel ambities voor het sportbeleid opgenomen. Om aan die ambities invulling te geven is, zoals vastgelegd in het Regeerakkoord, extra geld vanuit loterij afdrachten beschikbaar gekomen. Voor de periode 2012 tot en met 2014 is jaarlijks € 10 miljoen toegevoegd aan de sportbegroting.
In de beleidsbrief «Sport en bewegen in Olympisch perspectief» (Kamerstuk 30 234, nr. 37) is het sportbeleid voor de komende jaren uiteengezet. Het begrotingsjaar 2012 is op onderdelen een overgangsjaar, omdat verschillende succesvolle programma’s die door het vorige kabinet zijn ingezet, nog doorlopen. In 2012 wordt een start gemaakt met een vernieuwing op de verschillende speerpunten van beleid:
• Sport en bewegen zijn nog meer dan voorheen met elkaar in verbinding gebracht. Dat krijgt vooral vorm in het brede programma «Sport en bewegen in de buurt», dat in het najaar van 2011 zal verschijnen (conform de toezegging tijdens het algemeen overleg Sport van 29 juni 2011). Het programma richt zich op het realiseren van vraaggericht sport- en beweegaanbod in de buurt met publieke en private partners. Hierbij zal primair worden ingezet op uitbreiding en verbreding van het aantal lokale mensen met een zogenoemde combinatiefunctie. Deze mensen kunnen de sportverenigingen versterken en de verbinding leggen met het onderwijs, zorg, welzijn en buitenschoolse opvang. Het programma wordt ondersteund met kennis over good practices en bewezen kansrijke interventies, publiek-private samenwerking, (het opbouwen van) lokale netwerken, de cijfermatige onderbouwing rond (maatschappelijke) kosten en baten van investeringen in sport en beweging en een goed monitoringssysteem;
• Met het actieplan «Naar een veiliger sportklimaat» wil het kabinet de sport veiliger maken, zodat iedereen met plezier kan sporten en de sport een positieve invloed heeft. Dit actieplan kent vier hoofdlijnen: sterke handhaving van spel- en gedragsregels en het tuchtrecht, aanpak van excessen bij de sport, aansluiting van de sport bij (lokaal) integraal veiligheidsbeleid en tot slot vrijwilligers in de sport in staat stellen ongewenst gedrag en excessen aan te pakken en te voorkomen;
• Het kabinet staat achter de ambitie van de sportsector om Nederland tot de beste tien topsportlanden van de wereld te laten horen. De bestaande inkomensvoorziening voor topsporters wordt variabel gemaakt. Topsporters krijgen, naarmate ze ouder zijn en meer topsportervaring hebben, een hoger stipendium;
• Topsportevenementen met een maatschappelijke en economische spin-off zijn essentieel voor de realisering van de Olympisch ambities. De afgelopen jaren zijn meer aansprekende en grote evenementen in Nederland georganiseerd, zoals het WK Turnen, het WK Tafeltennis en de start van de drie grote wielerronden. Met de komst van de «Strateigsche Evenementenkalender», zullen vaker grootschalige evenementen naar Nederland gehaald (kunnen) worden. Tevens stellen de internationale federaties steeds zwaardere eisen aan onze (multifunctionele) topsportaccommodaties. Een tijdelijke extra impuls is noodzakelijk om de ambities waar te kunnen maken. Ook wordt gewerkt aan een verdere professionalisering van topsportevenementen door meer focus aan te brengen in het evenementenbeleid en vooral in te zetten op maatschappelijke en economische spin-off van evenementen;
• In 2012 wordt extra geïnvesteerd in meer en betere topsportmedische zorg en betere aansluiting van onderwijs op de Centra voor Topsport en Onderwijs (CTO’s);
• In het kader van het Olympisch Plan 2028 wordt de ondersteuning van de Alliantie Olympisch Vuur voortgezet. Het kabinet wil de economische betekenis van sport versterken door in te zetten op Holland branding, toerisme, innovatie en ondernemerschap. Tot slot wil het kabinet de ruimtelijke ambitie verder uitwerken op een manier die inhoudt dat, ook als de Spelen niet naar Nederland komen, de samenleving profijt heeft van de investeringen die zijn gedaan.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
64 330 |
87 108 |
104 122 |
128 075 |
131 307 |
121 426 |
122 049 |
|
Uitgaven |
110 752 |
115 558 |
128 976 |
133 026 |
131 884 |
122 049 |
122 049 |
|
46.1 Voor iedere burger die dat wil is een passend sport- en beweegaanbod in de buurt aanwezig, dat bovendien veilig en toegankelijk is |
77 351 |
80 494 |
80 727 |
84 840 |
83 775 |
77 774 |
77 774 |
|
Bekostiging |
8 857 |
9 357 |
9 357 |
9 357 |
9 357 |
||
|
Compensatie van betaalde energiebelasting |
8 857 |
9 357 |
9 357 |
9 357 |
9 357 |
||
|
Subsidies |
43 536 |
47 149 |
46 084 |
40 083 |
40 083 |
||
|
waarvan onder andere: |
|||||||
|
Sport en bewegen in de buurt (uitwerking volgt) |
21 000 |
31 000 |
32 000 |
26 000 |
26 000 |
||
|
Stimuleren van een veiliger sportklimaat |
7 000 |
7 000 |
7 000 |
7 000 |
7 000 |
||
|
Gehandicaptensport |
4 743 |
3 153 |
3 153 |
3 153 |
3 153 |
||
|
Nationaal actieplan sport en bewegen |
3 800 |
1 500 |
0 |
0 |
0 |
||
|
Verantwoord sporten en bewegen |
3 069 |
3 071 |
3 072 |
3 072 |
3 072 |
||
|
Versterken verenigingen |
2 500 |
0 |
0 |
0 |
0 |
||
|
School en sport |
1 000 |
700 |
0 |
0 |
0 |
||
|
Bijdrage aan medeoverheden |
28 334 |
28 334 |
28 334 |
28 334 |
28 334 |
||
|
waarvan onder andere: |
|||||||
|
Impuls Brede scholen, Sport en Cultuur (combinatiefunctionarissen) |
28 334 |
28 334 |
28 334 |
28 334 |
28 334 |
||
|
46.2 Ondersteunen van de ambitie van de georganiseerde sport om als Nederland bij de beste 10 topsportlanden van de wereld te behoren |
33 401 |
35 064 |
36 896 |
36 548 |
36 548 |
32 548 |
32 548 |
|
Bekostiging |
7 631 |
7 631 |
7 631 |
7 631 |
7 631 |
||
|
Fonds voor topsporter |
7 631 |
7 631 |
7 631 |
7 631 |
7 631 |
||
|
Subsidies |
29 265 |
28 917 |
28 917 |
24 917 |
24 917 |
||
|
waarvan onder andere: |
|||||||
|
Talentontwikkeling |
12 861 |
12 864 |
12 864 |
12 864 |
12 864 |
||
|
Topsportevenementen |
9 136 |
8 785 |
8 785 |
4 785 |
4 785 |
||
|
Versterking topsportprogramma's |
4 500 |
4 500 |
4 500 |
4 500 |
4 500 |
||
|
Dopingbestrijding |
1 518 |
1 518 |
1 518 |
1 518 |
1 518 |
||
|
Sportmedische begeleiding |
1 250 |
1 250 |
1 250 |
1 250 |
1 250 |
||
|
46.3 Voorbereiden van een gefundeerd besluit over de kandidaatstelling voor de organisatie van de Olympische en Paralympische Spelen 2028 in Nederland |
0 |
0 |
11 353 |
11 638 |
11 561 |
11 727 |
11 727 |
|
Subsidies |
9 433 |
9 638 |
9 561 |
9 727 |
9 727 |
||
|
Kennis als fundament voor het sportbeleid in den brede |
6 599 |
6 804 |
6 727 |
6 893 |
6 893 |
||
|
Olympische ambitie |
1 500 |
1 500 |
1 500 |
1 500 |
1 500 |
||
|
Innovatie |
1 334 |
1 334 |
1 334 |
1 334 |
1 334 |
||
|
Opdrachten |
1 920 |
2 000 |
2 000 |
2 000 |
2 000 |
||
|
waarvan onder andere: |
|||||||
|
Olympische ambitie |
500 |
500 |
500 |
500 |
500 |
||
|
Kennis als fundament voor beleid |
1 420 |
1 500 |
1 500 |
1 500 |
1 500 |
||
|
Ontvangsten |
2 139 |
870 |
870 |
870 |
870 |
870 |
870 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Budgetflexibiliteit
In de beleidsbrief «Sport en bewegen in Olympisch perspectief» is het sportbeleid van het kabinet op hoofdlijnen neergezet. Aan de verdere uitwerking wordt momenteel vorm gegeven. Dat betekent dat op dit moment nog niet alle beleidsuitgaven een concrete bestemming hebben. Voor dat deel van het budget zijn ook nog geen verplichtingen aangegaan. Voor 2012 betreft het vooral de operationele doelstelling «Sport en bewegen in de buurt». Vanaf 2013 geldt dit ook voor de andere doelstellingen.
Uiteraard ligt een deel van beleidsuitgaven wel vast in meerjarige of structurele verplichtingen of bestuurlijke afspraken, die nagekomen moeten worden en derhalve niet alternatief aanwendbaar zijn.
Het programma «Sport en bewegen in de buurt» krijgt vanaf 2012 een nieuwe invulling. Aan de daarvoor gereserveerde middelen wordt dit najaar concreet bestemming gegeven (€ 21 miljoen).
Om invulling te geven aan deze doelstelling worden voornamelijk subsidies en bijdragen (uitkeringen) ingezet. Subsidies worden verstrekt aan NOC*NSF, sportbonden en andere (sport)organisaties om activiteiten te financieren die leiden tot een passend sport- en beweegaanbod, dat bovendien veilig en toegankelijk is. Bijdragen worden verstrekt aan gemeenten met als doel het aanstellen van combinatiefunctionarissen.
Instrumenten
Bekostiging compensatie van betaalde energiebelasting (€ 8,9 miljoen)
Sportverenigingen ontvangen geld om de kosten als gevolg van de regulerende energiebelasting gedeeltelijk te compenseren.
Subsidies voor het stimuleren van gehandicaptensport (€ 4,7 miljoen)
Sport en bewegen is voor iedereen van belang ter stimulering van een gezonde leefstijl, maar vooral ook voor gehandicapten en chronisch zieken. De subsidies worden verleend aan NOC*NSF en Gehandicaptensport Nederland.
Subsidies voor het stimuleren van een veiliger sportklimaat (€ 7,0 miljoen)
Het kabinet wil de sport veiliger maken, zodat iedereen met plezier kan sporten. Zonder last te hebben van intimidatie of geweld. Daartoe worden subsidies verleend aan NOC*NSF, dat de uitvoering van het programma verzorgt in nauwe samenwerking met de Koninklijke Nederlandse Voetbalbond (KNVB) en de Koninklijke Nederlandse Hockey Bond (KNHB). Ook andere sportbonden zijn hierbij betrokken.
Subsidies voor verantwoord sporten en bewegen (€ 3,1 miljoen)
Ondersteuning van activiteiten op het gebied van de opleiding van sportartsen, het verbeteren van de kwaliteit van de sportgeneeskunde, blessurepreventie en het verzamelen en verspreiden van kennis en informatie over gezonde sportbeoefening. Hiertoe worden subsidies verstrekt aan diverse instellingen zoals Consument en Veiligheid, Vereniging voor Sportgeneeskunde en het Nederlands Instituut voor Opleiding van Sportartsen.
Subsidies voor het Nationaal actieplan sport en bewegen (€ 3,8 miljoen), School en sport (€ 1,0 miljoen), Buurt en sport (€ 0,8 miljoen) en voor het versterken van verenigingen (€ 2,5 miljoen)
Deze subsidies hebben betrekking op reeds vastgelegde verplichtingen die voort komen uit het lopende sportbeleid. Vanuit de aard van de activiteiten dragen zij ook bij aan het stimuleren van sport en bewegen in de buurt.
Bijdragen voor het aanstellen van combinatiefunctionarissen (plus) (€ 28,3 miljoen)
Via de impuls Brede Scholen, Sport en Cultuur stellen gemeenten professionals aan in combinatiefuncties. Zij leggen verbindingen tussen onderwijs en cultuur.
De middelen worden via het Gemeentefonds in de vorm van decentralisatie-uitkeringen aan de gemeenten beschikbaar gesteld.
Bijdragen voor de Impuls Nationaal Actieplan Sport en Bewegen (NASB)
Ongeveer honderd gemeenten krijgen extra geld om burgers te stimuleren meer te bewegen. Dit gebeurt via de Impuls NASB, een succesvol sport- en beweegaanbod in de eigen woonomgeving. De middelen voor 2012 zijn reeds in 2001 overgeboekt naar het Gemeentefonds.
NOC*NSF, sportbonden en andere (sport)organisaties ontvangen subsidies en bijdragen om activiteiten te financieren ten behoeve van de ambitie om bij de tien beste topsportlanden van de wereld te horen.
Instrumenten
Bekostiging Fonds voor de Topsporter (€ 7,6 miljoen)
Het Fonds voor de Topsporter verzorgt het uitkeren van een stipendium aan A-topsporters en nationale toptalenten met een inkomen dat lager is dan het minimumloon. Zo kunnen zij zich vrij maken voor hun sportcarrière.
Het Fonds voor de Topsporter zorgt bovendien voor het uitkeren van onkostenvergoedingen aan topsporters.
Subsidies voor talentontwikkeling (€ 12,9 miljoen)
Ter facilitering van talentontwikkeling ontvangen NOC*NSF en sportbonden subsidie voor het uitvoeren van talentontwikkelingsprogramma’s en voor het aanstellen en ondersteunen van specifieke talentcoaches. Centra voor Topsport en Onderwijs (CTO’s) ontvangen subsidie voor het verbeteren van de combinatie toptraining, onderwijs en wonen. Ook wordt subsidie verleend aan Olympische netwerken voor de regionale ondersteuning.
Subsidies voor versterking topsportprogramma’s (€ 4,5 miljoen)
Om de top tien ambitie waar te kunnen maken worden de topsportprogramma’s van NOC*NSF en sportbonden versterkt.
Subsidie voor sportmedische begeleiding (€ 1,3 miljoen)
Topsporters moeten goede en verantwoorde sportmedische begeleiding krijgen. Om het aanbod van de topsportmedische zorg in Nederland te verbeteren en te vergroten ontvangt NOC*NSF een subsidie.
Nienke Kingma (toproeister) over topsportmedische begeleiding:
«De Nederlandse damesacht roeien won op de Olympische Spelen in 2004 in Athene brons en in 2008 in Beijing zilver. In Londen 2012 gaan we uiteraard voor goud! Maar ook de concurrentie zit niet stil. Om kans te maken op een medaille zullen we daarom tot het uiterste moeten gaan en moeten we elke dag onze grenzen verleggen. Alleen zo kunnen we in 2012 voorbereid aan de start van de finale liggen om mee te strijden voor de medailles.»
«Dit vergt veel van het lichaam en vaak is het moeilijk te bepalen wat het verschil is tussen grenzen verleggen en grenzen overgaan. Hierdoor liggen ziekte en blessure op de loer. Gelukkig is er bij de Koninklijke Nederlandse Roeibond een medisch team om ervoor te zorgen dat deze groep vrouwen de grenzen minder snel over gaat en, indien nodig, weer opgelapt wordt. Als deze mensen (sportartsen, fysiotherapeuten, masseurs) en alle kennis die zij met zich meebrengen er niet zouden zijn, zou het doel van een Olympische medaille in 2012 onmogelijk zijn.»
«Hiermee is de topsportmedische begeleiding minstens zo belangrijk als de coach die vertelt hoe een roeihaal gemaakt moet worden. Ze zorgen ervoor dat we in staat zijn om 12 keer per week te trainen en daar het beste uit te halen. Ze zorgen ervoor dat elke keer de grenzen opgezocht worden, maar dat we hier niet vaak overheen gaan. En mocht het toch voorkomen dat dit gebeurt, dan zijn zij de mensen die er alles aan doen wat mogelijk is om ervoor te zorgen dat we weer zo snel mogelijk in de boot zitten en de trainingen weer aankunnen om het Olympische doel te verwezenlijken.»
Subsidies voor topsportevenementen (€ 9,1 miljoen)
Er zijn subsidies beschikbaar voor (sport)organisaties voor het verkrijgen en organiseren van aansprekende topsportevenementen in Nederland en voor de noodzakelijke aanpassingen aan de daarvoor beschikbare (multifunctionele) accommodaties.
Subsidies en bijdragen aan (inter)nationale antidopingorganisaties (€ 1,5 miljoen)
Voor het tegengaan van dopinggebruik worden op basis van internationale afspraken subsidies en bijdragen verleend aan (inter)nationale antidopingorganisties.
Om invulling te geven aan deze doelstelling worden voornamelijk subsidies verstrekt aan NOC*NSF en InnoSportNL om activiteiten te financieren die bijdragen aan de Olympische ambitie. Tevens worden subsidies en opdrachten verstrekt ter versterking van de kennis als fundament voor het sportbeleid in den brede. Vanwege het algemeen karakter van deze subsidies en opdrachten zijn ze ondergebracht op deze operationele doelstelling.
Het Ministerie van Buitenlandse Zaken besteedt deze kabinetsperiode € 1,0 miljoen in het kader van de Olympische ambitie.
Instrumenten
Subsidies en opdrachten aan de Alliantie Olympisch Vuur (€ 2,0 miljoen)
De Alliantie Olympisch Vuur12 krijgt bij haar activiteiten ondersteuning van een programmabureau. Voor de medefinanciering van dit programmabureau verstrekt VWS een subsidie. Er zullen subsidies en opdrachten worden verstrekt voor verkennende studies en onderzoeken in het kader van een mogelijk bid voor de Olympisch Spelen in Nederland.
Subsidies voor innovatie (€ 1,3 miljoen)
Er worden subsidies verstrekt aan InnoSportNL en NOC*NSF om grensverleggende innovatieve toepassingen voor de (top)sport te ontwikkelen.
Subsidies en opdrachten voor «Kennis als fundament van beleid» (€ 8,1 miljoen)
Via het sectorplan «Sportonderzoek en -onderwijs» wordt gewerkt aan borging van kennis op universiteiten en hogescholen, een goede kennistransfer vanuit het hoger onderwijs naar het veld en bestaande en nieuwe opleidingen in de sport. Tevens wordt ingezet op het valideren van kansrijke sport- en beweegconcepten en op het borgen en verspreiden van beschikbare kennis. Kennis- en onderzoeksinstituten, waaronder TNO, het Mulier Instituut, ZonMw en het RIVM krijgen hiervoor subsidies en opdrachten.
De (im)materiële zorg voor verzetsdeelnemers en oorlogsgetroffenen Wereldoorlog II is geborgd en mensen beseffen, mede op basis van de gebeurtenissen uit WOII, wat het betekent om in vrijheid te kunnen leven.
Belangrijkste beleidsonderwerpen 2012
Belangrijkste beleidsonderwerpen 2012
Op het terrein van de «erfenis» van de Tweede Wereldoorlog is continuïteit en toekomstbestendigheid belangrijk.
Voor 2012 ligt de nadruk op de volgende beleidsinitiatieven:
• Bij een steeds kleinere doelgroep zeker stellen dat de (kennis over de) zorg voor oorlogsgetroffenen geborgd wordt;
• Het op stelselniveau volgen, regisseren en monitoren van ontwikkelingen op het terrein van de zorg voor oorlogsgetroffenen en van de herinnering;
• Voorzitterschap 2011/2012 van de Task Force for International Cooperation on Holocaust Education, Remembrance and Research (ITF) – een organisatie met intussen 28 aangesloten landen – in nauwe samenwerking met het Ministerie van Buitenlandse Zaken. Het voorzitterschap wordt voorbereid samen met de volgende (België) en de daarop volgende (Canada) voorzitter.
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn ministerieel verantwoordelijk voor:
• Het actueel houden van de wet- en regelgeving voor verzetsdeelnemers en oorlogsgetroffenen. Wijzigingen kunnen noodzakelijk zijn in verband met bijvoorbeeld de wijziging van wetgeving op andere terreinen;
• Het toezicht op vier zelfstandige bestuursorganen (ZBO’s), namelijk de Pensioen- en Uitkeringsraad (PUR), de Sociale Verzekeringsbank (SVB), de Commissie Algemene Oorlogsongevallenregeling Indonesië (CAOR) en de Stichting Afwikkeling Rechtsherstel Sinti en Roma (SARSR);
• De (financiering van de) infrastructuur die het mogelijk maakt de herinnering van WOII blijvend betekenis te geven.
Externe factoren
Externe factoren
Daling van het aantal cliënten als gevolg van de vergrijzing raakt de instellingen voor materiële en immateriële hulp, zoals de SVB, de PUR en de begeleidende instellingen. Het is van groot belang dat, ondanks deze daling, de uitvoeringsorganen in deze fase doelmatig en effectief (kunnen) blijven functioneren en in die zin toekomstbestendig zijn. Dit is mede geborgd door overheveling van het cliëntbeheer van de PUR naar de SVB sinds 1 januari 2011.
De bereikte mate van bewustwording over de betekenis van vrijheid is naast de herinnering aan de gebeurtenissen uit WOII mede afhankelijk van actuele maatschappelijke ontwikkelingen die niet direct door VWS kunnen worden beïnvloed.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
Bij de algemene doelstelling is geen indicator in de begroting opgenomen, omdat de doelstelling verschillende uiteenlopende elementen bevat die zich moeilijk in één indicator laten weergeven.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
382 273 |
368 567 |
342 171 |
324 950 |
307 885 |
291 811 |
276 737 |
|
Uitgaven |
380 292 |
362 551 |
342 776 |
325 170 |
307 885 |
291 811 |
276 737 |
|
47.1 1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening in een situatie van structureel dalende werklast |
368 981 |
353 332 |
333 781 |
316 175 |
298 890 |
282 816 |
267 742 |
|
Bekostiging |
299 058 |
282 275 |
266 310 |
250 486 |
235 491 |
||
|
Wet uitkeringen vervolgingslachtoffers 1940–1945 (Wuv) |
162 158 |
153 073 |
144 880 |
136 222 |
129 144 |
||
|
Wet uitkeringen burgeroorlogsslachtoffers 40–45 (Wubo) |
70 309 |
68 074 |
65 307 |
62 830 |
59 500 |
||
|
Wet buitengewoon pensioen 1940–1945 (Wbp) |
57 366 |
51 749 |
46 679 |
41 987 |
37 400 |
||
|
Overige regelingen |
9 225 |
9 379 |
9 444 |
9 447 |
9 447 |
||
|
Subsidies |
12 218 |
12 703 |
11 983 |
12 126 |
12 447 |
||
|
waarvan onder andere: |
|||||||
|
Immateriële dienstverlening |
8 104 |
7 829 |
7 829 |
7 829 |
7 829 |
||
|
Opdrachten |
321 |
321 |
321 |
321 |
321 |
||
|
Bijdrage aan ZBO's en RWT's |
22 184 |
20 876 |
20 276 |
19 883 |
19 483 |
||
|
waarvan onder andere: |
|||||||
|
Pensioen- en Uitkeringsraad |
6 621 |
5 413 |
4 813 |
4 420 |
4 020 |
||
|
Sociale Verzekeringsbank |
13 004 |
13 004 |
13 004 |
13 004 |
13 004 |
||
|
47.2 2. De herinnering aan WOII blijft levend en veel mensen – waaronder jeugdigen – zijn zich bewust van de betekenis van WOII, mede in relatie tot grondrechten, democratie, (internationale) rechtstaat en vrijheid |
11 311 |
9 219 |
8 995 |
8 995 |
8 995 |
8 995 |
8 995 |
|
Subsidies |
|||||||
|
waarvan onder andere: |
8 795 |
8 795 |
8 795 |
8 795 |
8 795 |
||
|
Nationaal Comité 4 en 5 mei |
4 440 |
4 440 |
4 440 |
4 440 |
4 440 |
||
|
Opdrachten |
200 |
200 |
200 |
200 |
200 |
||
|
Ontvangsten |
1 167 |
0 |
0 |
0 |
0 |
0 |
0 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Budgetflexibiliteit
Voor een beperkt deel van de beleidsuitgaven zijn nog geen verplichtingen aangegaan. Deze middelen worden gedurende het jaar aangewend voor beleidsdoeleinden en zijn in principe niet alternatief aanwendbaar.
De uitgaven op dit artikel bestaan grotendeels uit wetten en regelingen voor verzetsdeelnemers en oorlogsgetroffenen (circa 87% in 2012). De overige uitgaven bestaan voornamelijk uit bijdragen aan zelfstandige bestuursorganen en subsidies op grond van wet- en regelgeving en afspraken. De middelen zijn derhalve in beginsel niet alternatief aanwendbaar.
Er zijn twee operationele doelstellingen voor dit beleidsterrein:
1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan verzetsdeelnemers en oorlogsgetroffenen WOII in een situatie van structureel dalende werklast;
2. De herinnering aan WOII blijft levend en veel mensen – waaronder jeugdigen – zijn zich bewust van de betekenis van WOII, mede in relatie tot grondrechten, democratie, (internationale) rechtstaat en vrijheid.
Motivering
Motivering
Na de Tweede Wereldoorlog is in Nederland voor de deelnemers aan het verzet en de oorlogsslachtoffers een in de wereld uniek stelsel van materiële en immateriële hulpverlening opgezet, geschraagd door principes van «ereschuld» en «bijzondere solidariteit». Het aantal cliënten neemt om demografische redenen gestaag af. Gezien deze ontwikkeling zullen ook de organisaties die de materiële en immateriële hulpverlening verzorgen, zich geleidelijk moeten aanpassen aan de afnemende «vraag». Het is belangrijk dat dit op een verantwoorde manier gebeurt, zodat de dienstverlening kwantitatief en kwalitatief op peil blijft. Het kabinet begeleidt en faciliteert deze ontwikkeling. Dat gebeurt bijvoorbeeld door samenwerking te stimuleren tussen de instellingen waar het draagvlak van de afzonderlijke instellingen te smal dreigt te worden. Om die reden is het cliëntbeheer van de PUR – het berekenen en betalen van de pensioenen en uitkeringen en de verstrekking van bijzondere voorzieningen aan bestaande cliënten – per 1 januari 2011 overgedragen aan de SVB. De PUR als apart toelatingsorgaan dat beslist over de eerste aanvragen (en de beleidsregels formuleert voor de SVB) blijft bestaan.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De indicatoren hebben betrekking op de doelmatigheid (indicator 1) en de kwaliteit van dienstverlening (indicatoren 2 en 3) van de PUR.
Indicator 1 laat de apparaatskosten van de PUR zien in verhouding tot de programma-uitgaven voor pensioenen en uitkeringen. Dit percentage geeft een – zeer globale – indicatie van de (ontwikkeling van de) doelmatigheid van bij de uitvoering. Het streven is erop gericht een (sterke) stijging van dit percentage zoveel mogelijk te voorkomen.
De indicatoren 2 en 3 tonen het percentage eerste aanvragen en vervolgaanvragen voor een pensioen, uitkering of voorziening dat binnen de wettelijke termijn is afgehandeld.
|
2008 |
2009 |
2010 |
Streefwaarde ≥ 2012 |
|
|---|---|---|---|---|
|
1. Percentage apparaatskosten PUR (SVB) in verhouding tot de uitgaven voor pensioenen en uitkeringen |
4,8% |
4,6% |
4,6% |
4,5% |
|
2. Percentage eerste aanvragen die door de PUR binnen de (verlengde) wettelijke termijn zijn afgehandeld |
85% |
84% |
82% |
84% |
|
3. Percentage vervolgaanvragen die door de PUR binnen de (verlengde) wettelijke termijn zijn afgehandeld |
86% |
83% |
78% |
84% |
Bron
1. Jaarverslagen PUR 2009 en 2010.
2. Jaarverslagen PUR 2009 en 2010.
3. Jaarverslagen PUR 2009 en 2010. De basiswaarden en de streefwaarden voor de afhandeling van eerste aanvragen en vervolgaanvragen betreffen een gewogen gemiddelde van de Wet uitkeringen vervolgingsslachtoffers 1940–1945 (Wuv), de Wet uitkeringen burgeroorlogsslachtoffers 1940–1945 (Wubo) en de Wet buitengewoon pensioen 1940–1945 (Wbp). Deze indicatoren worden jaarlijks gepubliceerd in het jaarverslag van de PUR. De percentages over 2010 kunnen nog veranderen als aanvragen in voorraad nog binnen de wettelijke termijnen worden afgehandeld.
Instrumenten stelsel
Wetten en regelingen
Onderstaande tabel geeft een overzicht van (de ontwikkeling van) het aantal pensioenen en uitkeringen en de daarmee gemoeide totale programma-uitgaven in het kader van de wetten en regelingen voor verzetsdeelnemers en oorlogsgetroffenen over de periode 2008–2011. De wetten en regelingen voor oorlogsgetroffenen worden alleen nog bijgesteld als wijzigingen in aanpalende wetten dat noodzakelijk maken.
De totale uitgaven in 2012 bedragen € 299 miljoen.
|
2008 |
2009 |
2010 |
Geraamd 2011 |
|
|---|---|---|---|---|
|
Wuv |
||||
|
Gemiddeld aantal betaalbare uitkeringen (inclusief uitkeringen art. 21b) |
16 624 |
15 881 |
14 682 |
14 184 |
|
Uitgaven Wuv totaal (bedragen x € 1 miljoen) |
182,5 |
179,0 |
177,2 |
170,3 |
|
Wubo |
||||
|
Gemiddeld aantal betaalbare uitkeringen (inclusief toeslag art. 19) |
13 338 |
13 407 |
13 214 |
13 030 |
|
Uitgaven Wubo totaal (bedragen x € 1 miljoen) |
69,0 |
70,9 |
72,3 |
70,8 |
|
Wbp |
||||
|
Gemiddeld aantal betaalbare pensioenen |
4 044 |
3 744 |
3 415 |
3 264 |
|
Uitgaven Wbp totaal (bedragen x € 1 miljoen) |
85,2 |
78,5 |
72,1 |
66,4 |
|
AOR |
||||
|
Gemiddeld aantal uitkeringen |
1 831 |
2 025 |
2 128 |
2 208 |
|
Uitgaven AOR totaal (bedragen x € 1 miljoen) |
6,4 |
6,6 |
6,9 |
7,4 |
Bron
PUR, Stichting Administratie Indonesische Pensioenen, januari 2011
Wuv = Wet uitkeringen vervolgingsslachtoffers 1940–1945
Wubo = Wet uitkeringen burgeroorlogsslachtoffers 1940–1945
Wbp = Wet buitengewoon pensioen 1940–1945
AOR= Algemene Ongevallenregeling
Het gemiddeld aantal uitkeringen bij Wuv, Wubo en Wbp daalt geleidelijk. Bij de AOR-regeling is nog sprake van een stijging, direct of indirect als gevolg van het projecten «Gerichte benadering» en «Brede benadering».
Bijdragen aan ZBO’s
Om de materiële hulp zoals pensioenen, uitkeringen en bijzondere voorzieningen te kunnen verlenen aan verzetsdeelnemers en oorlogsgetroffenen, worden in 2012 bijdragen (€ 22,2 miljoen) ter beschikking gesteld aan de ZBO’s PUR, SVB, Commissie Algemene Oorlogsongevallenregeling Indonesië (CAOR) en de Stichting Afwikkeling Rechtsherstel Sinti en Roma (SARSR). Dit laatste bestuursorgaan zal uiterlijk op 1 januari 2013 zijn opgeheven. De werkzaamheden van SARSR zullen in de komende periode uitsluitend nog gekoppeld zijn aan de financiële relatie met het Nederlands Instituut Sinti en Roma (NISR), een steunpunt voor Sinti en Roma dat op 1 januari 2010 formeel van start is gegaan.
Subsidies immateriële dienstverlening
Om immateriële hulpverlening (maatschappelijk werk, sociale dienstverlening) aan verzetsdeelnemers en oorlogsgetroffenen mogelijk te maken, worden subsidies verleend aan gespecialiseerde instellingen, waaronder de zogenoemde begeleidende instellingen. Dit betreft de Stichting Pelita, de Stichting Joods Maatschappelijk Werk (JMW) en de Stichting 1940–1945 (€ 6,3 miljoen).
Toezicht op de ZBO’s
Doel van het toezicht op de ZBO’s is om de ministeriële verantwoordelijkheid voor een rechtmatige, doelmatige en kwalitatief goede uitvoering van de wetten en regelingen voor verzetsdeelnemers en oorlogsgetroffenen en van het naoorlogs rechtsherstel te kunnen waarmaken.
Motivering
Motivering
Het is belangrijk de herinnering aan WOII levend te houden en te borgen dat blijvend betekenis kan worden gegeven aan het verhaal van de oorlogsgetroffenen. Ook dit is onderdeel van de leidende begrippen «ereschuld» en «bijzondere solidariteit». Het belang van het levend houden van de herinnering geldt niet alleen voor (nabestaanden van) mensen die deze oorlog hebben meegemaakt, maar juist ook voor nieuwe generaties. Generaties van nu en later moeten betekenis kunnen geven aan alle facetten van deze geschiedenis. Dat geldt zowel voor de Tweede Wereldoorlog zoals deze zich in Nederland en Europa heeft afgespeeld, en dan vooral de Holocaust als dieptepunt van het menselijk bestaan, maar evenzo voor de oorlog (en de Bersiap-periode) in Nederlands-Indië. De betekenis van het levend houden van de herinnering aan WOII ligt ook in de relatie tot hedendaagse vraagstukken van grondrechten, democratie, (internationale) rechtsorde en vrijheid. Dat vraagt om een kennisinfrastructuur die antwoorden kan geven op vragen van maatschappelijke diversiteit, de informatierijke samenleving en kennis van de geschiedenis. Het Ministerie van VWS zorgt dat er een adequate infrastructuur is die dat mogelijk maakt.
Met ingang van 1 januari 2011 is een aantal departementale uitvoeringstaken op het terrein van «herdenken en vieren» en educatie over gedragen naar het Nationaal Comité 4 en 5 mei (Comité). Het Comité zal zich ontwikkelen tot het kenniscentrum op het gebied van de herinnering WOII.
Beleidsrelevante indicatoren en -kengetallen
Beleidsrelevante indicatoren en -kengetallen
De indicatoren meten het belang dat de Nederlandse bevolking hecht aan 4 en 5 mei. De cijfers laten zien dat het draagvlak voor zowel de Nationale Herdenking op 4 mei als de viering van de Bevrijding op 5 mei onverminderd groot is.
|
2008 |
2009 |
2010 |
2011 |
Streefwaarde ≥ 2012 |
|
|---|---|---|---|---|---|
|
1. Percentage van de bevolking dat (veel) belang aan 4 mei hecht |
85% |
86% |
80% |
86% |
86% |
|
2. Percentage van de bevolking dat (veel) belang aan 5 mei hecht |
79% |
77% |
80% |
78% |
80% |
Bron
Nationaal Comité 4 en 5 mei. Deze indicatoren worden jaarlijks gemeten.
Instrumenten Herinnering
Adequate infrastructuur
Het kabinet zorgt dat er een adequate infrastructuur is, gericht op het blijvend betekenis (kunnen) geven aan de herinnering aan gebeurtenissen uit WOII. Het Ministerie van VWS verleent vanuit deze (stelsel)verantwoordelijkheid instellingssubsidies aan de vier nationale herinneringscentra (Kamp Vught, Kamp Westerbork, Kamp Amersfoort en het Indisch Herinneringscentrum Bronbeek), het Nationaal Comité 4 en 5 mei, de Stichting Herdenking 15 augustus 1945 en aan het NIOD (Netwerk oorlogsbronnen).
Een aantal uitvoeringstaken is in 2011 overgedragen aan het Nationaal Comité 4 en 5 mei. De overdracht leidt ertoe dat de rol en positie van het Comité in het beleidsveld WOII verandert. In kwantitatieve zin, omdat het takenpakket een forse uitbreiding heeft ondergaan, maar ook principieel; het Comité verstrekt (in mandaat van het Ministerie VWS) projectsubsidies aan derden op het terrein van de educatie over de gebeurtenissen uit WOII. De ervaringen die het Comité in deze versterkte uitvoerende rol opdoet, zullen kunnen bijdragen aan de effectiviteit van het VWS-beleid.
Op onderstaande onderdelen van de herinnering WOII kan het Comité binnen de met VWS afgestemde doelstellingen eigen afwegingen maken:
• Ondersteuning organisaties herinnering WOII;
• Herinnering WOII internationaal;
• Herdenken;
• Reünies en lotgenotencontacten;
• Educatie en publieksgerichte toepassingen Erfgoed van de Oorlog;
• Toegepast onderzoek.
Deze onderdelen zijn in de VWS-begroting 2011 toegelicht.
Het Comité verantwoordt zich over het gevoerde beleid in het kader van de reguliere planning en control-cyclus. Daarnaast worden de bereikte resultaten periodiek geëvalueerd in een gestructureerd politiek-bestuurlijk overleg tussen het Ministerie van VWS en het Comité.
In dit niet-beleidsartikel worden de ministeriebrede uitgaven geraamd die niet specifiek zijn toe te rekenen aan een van de doelstellingen in de voorgaande beleidsartikelen.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
71 604 |
40 108 |
27 122 |
25 621 |
34 311 |
33 398 |
33 227 |
|
Uitgaven |
56 406 |
46 108 |
33 122 |
31 621 |
34 311 |
33 398 |
33 227 |
|
1. Internationale samenwerking |
19 055 |
7 536 |
7 769 |
6 914 |
6 188 |
5 761 |
5 761 |
|
2. Verzameluitkering VWS |
1 444 |
1 014 |
308 |
308 |
308 |
308 |
308 |
|
3. Strategisch onderzoek RIVM |
35 907 |
37 558 |
25 045 |
24 399 |
27 815 |
27 329 |
27 158 |
|
Ontvangsten |
60 |
33 |
0 |
0 |
0 |
0 |
0 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Bij internationale samenwerking gaat het erom dat een gemeenschappelijke benadering meerwaarde biedt boven een nationale aanpak. De nadruk moet liggen op grensoverschrijdende problemen en er moet concrete meerwaarde zijn vanuit de missie van het Ministerie van VWS. VWS kiest ervoor om goed samen te werken met andere landen en multilaterale organisaties bij het vormgeven van onze internationale ambities.
Ministeriële verantwoordelijkheid
Het Ministerie van VWS is verantwoordelijk voor afstemming van internationale samenwerking op de beleidsterreinen van volksgezondheid, welzijn en sport. Op specifieke gebieden wordt hiertoe nadrukkelijk samengewerkt met andere ministeries. Vooral de samenwerking met de Ministeries van Buitenlandse Zaken (WHO en drugs), Veiligheid en Justitie (drugs), Economische zaken, Landbouw en Innovatie (geneesmiddelenbeleid en voedselveiligheid) en Sociale Zaken en werkgelegenheid (EU) is hierbij van belang.
Instrumenten en activiteiten
Internationale samenwerking kent een breed scala aan instrumenten en activiteiten:
Samenwerking op Europees en mondiaal niveau
Het Ministerie van VWS vertegenwoordigt Nederland voor de voor volksgezondheid, welzijn en sport relevante onderwerpen bij internationale organisaties als de Europese Unie, de Wereldgezondheidsorganisatie (WHO), de Raad van Europa, de Organisatie voor Economische Samenwerking en Ontwikkeling (OESO) en de Verenigde Naties (VN). Contacten met een beperkt aantal voor het Ministerie van VWS belangrijke landen worden gestimuleerd en de noodzakelijke reguliere contacten met de andere landen worden behartigd.
Nieuw Partnerschap met de World Health Organization (WHO)
Nederland heeft in 2010 een hernieuwd partnerschapverdrag afgesloten met de WHO. Hiermee is een bedrag van € 6 miljoen gemoeid. Het partnerschapprogramma vergroot de Nederlandse invloed binnen de WHO. Via het partnerschapprogramma worden ook de contacten tussen de WHO en aan VWS gelieerde organisaties bevorderd.
Internationale samenwerking
Op het gebied van internationale samenwerking is toenemende aandacht voor internationale publieke goederen. Dit geldt zeker ook voor gezondheid. Besmettelijke ziekten stoppen niet bij grenzen en tekorten aan gezondheidswerkers hebben een mondiale dimensie. Er wordt samengewerkt met andere lidstaten en binnen multilaterale organisaties om de verspreiding van ziekten te beperken en om te komen tot de ontwikkeling van geneesmiddelen en vaccins ter bestrijding en voorkoming van deze ziekten. Samenwerking blijft ook nodig voor de verdere implementatie van de WHO-gedragscode uit 2010 voor werving van gezondheidspersoneel uit ontwikkelingslanden. Internationale solidariteit is juist bij internationale publieke goederen van belang. Waar mogelijk wordt aansluiting gezocht bij de bredere aanpak van internationale samenwerking en ontwikkelingshulp.
Grensoverschrijdende gezondheidzorg
Binnen Europa gaan steeds meer burgers de grens over voor hun gezondheidszorg. Vooral in grensstreken kan de dichtstbijzijnde zorgaanbieder zich in het buitenland bevinden. Zowel in EU-verband als via bilaterale programma’s met Duitsland en België, wordt hieraan invulling gegeven.
Internationaal personeels- en detacheringsbeleid
Om internationaal goed samen te kunnen werken, plaatst en detacheert het Ministerie van VWS medewerkers in het buitenland en bij multilaterale organisaties.
De verzameluitkering is een bijzondere vorm van een specifieke uitkering. Alle specifieke uitkeringen van een departement kleiner of gelijk € 10 miljoen moeten in de verzameluitkering worden opgenomen.
De verzameluitkering van het Ministerie van VWS voor 2012 bevat de uitkering van bestuurskosten aan de drie grootstedelijke regio’s en een bijdrage aan de pilots intersectorale zorg. Het bestaande programma voor topsportevenementen en -accommodaties kan ook voor de verzameluitkering in aanmerking komen. Het betreft een programma waarmee vooral subsidies worden verleend aan sportbonden voor de organisatie van een topsportevenement. Daarnaast kan het programma talentontwikkeling (het onderdeel Centra voor Topsport en Onderwijs) voor de verzameluitkering in aanmerking komen. Incidenteel vindt er een uitkering aan een medeoverheid plaats in het kader van deze programma's.
Deze uitkeringen zullen dan bij suppletoire begroting aan de verzameluitkering worden toegevoegd. Ook eventuele andere uitkeringen aan medeoverheden kleiner of gelijk aan € 10 miljoen kunnen aan de verzameluitkering worden toegevoegd.
Het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) is een baten-lastendienst van het Ministerie van VWS en doet projectmatig onderzoek voor zijn primaire opdrachtgevers: de Ministeries van VWS, EL&I, SZW en IenM. Daarnaast voert het RIVM ook strategisch onderzoek uit. Dit is onderzoek om de expertise te ontwikkelen die nodig is voor de continuïteit van het instituut. Zo kan het RIVM zijn toekomstige taken voor de opdrachtgevers adequaat uitvoeren, op zowel de middellange als de lange termijn. Het strategisch onderzoek richt zich enerzijds op lacunes in actuele kennis en anderzijds op nieuwe ontwikkelingen.
De Wet op het RIVM vormt de wettelijke basis voor het strategisch onderzoek dat dit instituut uitvoert. Deze wet bepaalt dat de directeur-generaal RIVM jaarlijks een programma van onderzoek opstelt. Hierin beschrijft hij welke inzichten het instituut moet verwerven om zijn taken adequaat te kunnen uitvoeren. Dit programma is openbaar. Met deze wettelijke bepaling laat de wetgever zien dat het RIVM professioneel zelfstandig is. In het licht van de betekenis van het strategisch onderzoek voor de toekomstige kennispositie van het RIVM is het budget voor het strategisch onderzoek belegd bij de secretaris-generaal van VWS, als «eigenaar» van de baten-lastendienst RIVM. Om deze reden staan deze middelen verantwoord op dit niet-beleidsartikel.
Het strategisch onderzoek is op dit moment ondergebracht in twee separate onderzoeksbudgetten, het Strategisch Onderzoek RIVM (SOR) en het Strategisch Vaccin Onderzoeksprogramma (SVOP). Laatstgenoemd budget viel tot dusver onder de verantwoordelijkheid van het NVI. Met de overkomst van de publieke delen van het NVI is dit budget onder het strategisch onderzoek van het RIVM geschaard. In de loop van 2011 zal worden bekeken op welke manier deze budgetten op termijn zullen worden geïntegreerd tot één strategisch onderzoeksprogramma. Dit betekent uiteindelijk een procesmatige en inhoudelijke integratie van de twee programma's.
Voor SOR geldt dat in 2011 een nieuwe vierjaarcyclus 2011–2014 is gestart met zes nieuwe speerpunten en 54 nieuwe projecten. In 2012 zal een beperkt aantal (6–8) nieuwe projecten starten. De speerpunten dekken de kennisdomeinen af, waarop het RIVM zijn kennis en kunde moet vernieuwen of intact moet houden. Twintig projecten uit de cyclus 2007–2010 lopen nog door in 2012. Alle projecten worden jaarlijks geëvalueerd en door de Commissie van Toezicht gevolgd om de kennispositie van het instituut te garanderen.
Het SVOP is specifiek gericht op de wetenschap van vaccinatie, voorheen ondergebracht als taak bij het Nederlands Vaccin Instituut. Het SVOP is erop gericht om kennis van de sterk veranderende branche en wetenschap op het gebied van vaccins en vaccinatie te handhaven en waar nodig te versterken. Daarbij staat het verwerven van inzichten die nodig zijn om de publieke vaccintaak adequaat uit te kunnen blijven voeren centraal. Het SVOP wordt regelmatig bijgesteld en begin 2011 is de ronde 2011–2014 van start gegaan met 10 nieuwe projecten. Deze projecten lopen door in 2012, eventueel zullen in 2012 nog één of twee nieuwe projecten starten.
In dit niet-beleidsartikel worden de apparaatsuitgaven van het moederdepartement begroot.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
243 988 |
243 946 |
227 923 |
222 511 |
213 959 |
210 061 |
206 390 |
|
Apparaatsuitgaven |
237 833 |
244 591 |
228 503 |
222 584 |
214 012 |
210 061 |
206 390 |
|
1. Apparaatsuitgaven kerndepartement |
153 183 |
161 266 |
153 832 |
149 297 |
142 347 |
139 682 |
136 927 |
|
Personeel kerndepartement |
93 848 |
93 561 |
93 147 |
91 658 |
89 284 |
||
|
Materieel kerndepartement |
59 984 |
55 736 |
49 200 |
48 024 |
47 643 |
||
|
2. Apparaatsuitgaven inspecties |
63 997 |
67 104 |
62 591 |
61 407 |
60 016 |
59 116 |
58 258 |
|
Inspectie voor de Gezondheidszorg (IGZ) |
57 318 |
61 166 |
56 637 |
55 553 |
54 262 |
53 492 |
52 660 |
|
Inspectie Jeugdzorg (IJZ) |
6 679 |
5 938 |
5 954 |
5 854 |
5 754 |
5 624 |
5 598 |
|
3. Apparaatsuitgaven SCP en raden |
20 653 |
16 221 |
12 080 |
11 880 |
11 649 |
11 263 |
11 205 |
|
Sociaal en Cultureel Planbureau (SCP) en Raad voor Maatschappelijke Ontwikkeling (RMO) |
11 958 |
8 958 |
5 950 |
5 855 |
5 764 |
5 478 |
5 451 |
|
Gezondheidsraad (GR) |
5 730 |
4 435 |
3 260 |
3 205 |
3 135 |
3 075 |
3 055 |
|
Raad voor Volksgezondheid en Zorg (RVZ) |
2 965 |
2 828 |
2 870 |
2 820 |
2 750 |
2 710 |
2 699 |
|
Ontvangsten |
13 935 |
14 828 |
5 703 |
5 715 |
5 727 |
5 736 |
5 739 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Totaal apparaat moederdepartement |
237 833 |
244 591 |
228 503 |
222 584 |
214 012 |
210 061 |
206 390 |
|
– Kernministerie |
153 183 |
161 266 |
153 832 |
149 297 |
142 347 |
139 682 |
136 927 |
|
– Inspecties |
63 997 |
67 104 |
62 591 |
61 407 |
60 016 |
59 116 |
58 258 |
|
– SCP en raden |
20 653 |
16 221 |
12 080 |
11 880 |
11 649 |
11 263 |
11 205 |
|
Baten-lastendiensten |
495 897 |
||||||
|
ZBO’s en RWT’s |
405 133 |
In bovenstaande tabel worden de apparaatsuitgaven en -kosten van het Ministerie van VWS weergegeven. De cijfers baten-lastendiensten en ZBO’s en RWT’s zijn niet te consolideren met de cijfers van het moederdepartement, omdat het zowel uitgaven als kosten betreft.
|
Omschrijving |
2012 |
2013 |
2014 |
2015 |
Structureel |
|---|---|---|---|---|---|
|
Kleinere overheid: Taakstelling Rijk, baten-lastendiensten en uitvoerende ZBO’s |
|||||
|
Efficiencykorting personeel en materieel (generieke deel): |
|||||
|
– Regeer- en Gedoogakkoord |
0 |
7 |
16 |
25 |
30 |
|
– Begroting 2011 |
12 |
12 |
12 |
12 |
12 |
|
– Andere taakstellingen |
3 |
8 |
11 |
12 |
10 |
|
Totaal |
15 |
27 |
39 |
49 |
52 |
De taakstelling Rijk, agentschappen en uitvoerende ZBO’s uit het Regeer- en Gedoogakkoord omvat voor VWS een generieke korting: een taakstelling van afgerond 4,5% (netto) in 2015 op personeel en materieel. De taakstelling loopt op tot een bedrag van € 30 miljoen.
Daarnaast is bij de begrotingsvoorbereiding 2011 door het vorige kabinet een eerste aanzet van deze taakstelling opgenomen die voor VWS neerkwam op bijna € 12 miljoen. Inclusief overige personele en materiële problematiek (vooral omdat de taakstelling bedrijfsvoering uit de begrotingsvoorbereiding 2010 binnen VWS nog niet geheel was ingevuld) komt de totale opgave voor personeel en materieel bij VWS uit op bijna € 52 miljoen structureel.
Invulling taakstelling
De taakstelling is voor zowel het kerndepartement als de baten-lastendiensten en de ZBO’s toebedeeld aan de verschillende onderdelen. Een evenredige verdeling volgens de grondslagen van de taakstelling uit het Regeerakkoord is hierbij het uitgangspunt geweest.
Binnen het kerndepartement (inclusief inspecties, raden en het SCP) wordt de taakstelling ingevuld langs een drietal sporen, te weten een algemene korting op de apparaatskostenbudgetten van 6%, het terugdringen van de inhuur externen tot het niveau van 10% (conform de motie-Roemer) en een ombuiging op de specifieke materiële budgetten.
De taakstelling is voor wat betreft de baten-lastendiensten en ZBO’s toegedeeld aan de onderdelen die binnen VWS verantwoordelijk zijn voor de aansturing van deze diensten. Uitgangspunt is dat de generieke korting als efficiencytaakstelling wordt doorvertaald naar de betreffende baten-lastendiensten en ZBO’s met inachtneming van de specifieke situatie van die diensten.
|
Omschrijving |
2012 |
2013 |
2014 |
2015 |
Structureel |
|---|---|---|---|---|---|
|
Kerndepartement, inspecties, SCP en raden |
6 |
12 |
17 |
21 |
22 |
|
Baten-lastendiensten |
4 |
6 |
10 |
12 |
13 |
|
ZBO’s |
5 |
9 |
13 |
16 |
17 |
|
Totaal |
15 |
27 |
39 |
49 |
52 |
Relatie met kabinetsprogramma Compacte Rijksdienst
Bij de verdere invulling van deze taakstellingen dient de concernbrede visie op de bedrijfsvoering als uitgangspunt. Concernbrede organisatie van de bedrijfsvoering en aansluiting bij rijksbrede initiatieven zijn hierbij de kernbegrippen. Daarmee heeft de invulling van deze taakstellingen uiteraard een relatie met de projecten uit het uitvoeringsprogramma Compacte Rijksdienst. Voor de projecten die vallen binnen de verdere uitbouw van de rijksbrede infrastructuur bedrijfsvoering en de concentratie van de bedrijfsvoering van de Haagse kerndepartementen geldt dat VWS bij de meeste lopende initiatieven is aangehaakt. Voor de projecten die vallen onder de ontdubbeling van de uitvoering en voor het project «Beleidsuitvoering minder arbeidsintensief» geldt dat de rijksbrede visie wordt onderschreven en dat VWS meekijkt bij de verdere uitwerking en waar mogelijk zal aanhaken.
Onder deze doelstelling worden de personele en materiële uitgaven geraamd voor personeel en materieel die nodig zijn om het kernministerie te doen functioneren.
De personele uitgaven kernministerie bestaan uit alle personeelsuitgaven van het kernministerie inclusief de inhuur van externen van zowel primaire – als ondersteunende processen. Het ambtelijk personeel betreft de algemene leiding van het departement, de beleidsdirecties en de stafdirecties.
De materiële uitgaven hebben uitsluitend betrekking op de ondersteunende processen. Dit omvat onder andere huisvesting, ICT, opleidingen en communicatie.
|
Omschrijving |
Bedrag apparaatsuitgaven |
Beleidsartikel |
|---|---|---|
|
DG Volksgezondheid |
16 302 |
41 en 46 |
|
DG Curatieve zorg |
12 824 |
42 |
|
DG Langdurige zorg |
13 466 |
43 |
|
DG Jeugd en Maatschappelijke zorg |
10 285 |
44, 45 en 47 |
|
Totaal beleid |
52 877 |
|
|
(plaatsvervangend) Secretaris Generaal |
100 955 |
98 |
|
Totaal apparaatsuitgaven kernministerie |
153 832 |
Bedrijfsvoering
Algemeen
In 2012 stapt VWS over op een nieuw en gedeeld financieel administratiesysteem samen met de Ministeries van Financiën en SZW. Daarnaast zal per 1-1-2012 de facilitaire dienstverlening overgedragen worden aan de rijksleverancier FM Haaglanden en wordt vanaf dezelfde datum de dienstverlening rond inkoop afgenomen van de Haagse Inkoopsamenwerking (HIS). Ook participeert VWS in de projecten van het programma Compacte Rijksdienst, onder andere rond de bundeling van subsidiebeheer en uitbesteding van incassotaken aan het CJIB.
Subsidiebeheer
In 2011 heeft VWS een verbeterplan opgesteld voor het subsidiebeheer. De uitvoering van het plan ligt op schema, een groot deel van de activiteiten is uitgevoerd. Het resultaat van deze activiteiten is in 2011 al zichtbaar. Het is van belang om de verbetering vast te houden.
In 2012 werkt VWS daarom verder aan verbetering van het subsidiebeheer aan de hand van het met de Algemene Rekenkamer afgestemde verbeterplan. De in 2011 uitgevoerde activiteiten op het gebied van interne controle en verscherpt toezicht worden gecontinueerd. Zo gaat VWS verder met het periodiek uitvoeren van kwaliteitscontroles, met het handhaven van de tijdige verstrekking van besluiten en met het creëren van leereffecten in het subsidieproces.
Het jaar 2012 is het eerste jaar waarin de nieuwe Kaderregeling VWS Subsidies op de instellingssubsidies van kracht is. Per 1 juli 2011 vallen de projectsubsidies al onder de regeling. In het subsidiebeheer ligt het accent op de beheersmaatregelen die nodig zijn om de subsidietaakstelling goed uit te voeren. Er is een ondergrens van € 125 000,– voor subsidies ingesteld.
Inhuur externen
In 2012 geldt voor VWS de comply or explain norm van maximaal 10% inhuur externen. VWS heeft in 2011 maatregelen genomen om de inhuur door het kerndepartement in overeenstemming met deze norm te brengen. Ook bij de baten-lastendiensten wordt de inhuur afgebouwd met behoud van een flexibele schil. In 2012 gaat de aandacht uit naar het in de jaarplannen vastleggen van plafonds voor inhuur en het scherp sturen daaarop.
Inspectie voor de Gezondheidszorg (IGZ)
Minder gezondheidsschade voor burgers, patiënten en cliënten door betere naleving door ondertoezichtstaanden. Dat is de missie van de IGZ.
De IGZ is een handhavingsorganisatie die toezicht houdt op de volksgezondheid en gezondheidszorg en overtredingen van wet- en regelgeving opspoort. Zij opereert tussen politiek, professie en publiek. Zij is van de overheid en werkt aan veilige, effectieve en patiëntgerichte zorg vóór burgers via zorgaanbieders. Vanuit haar wettelijke taakopdracht, verantwoordelijkheden en bevoegdheden draagt ze bij aan bescherming van de volksgezondheid en bevordering van een verantwoorde gezondheidszorg. Veilige zorg is een belangrijke component daarvan. Door te waken over de kwaliteit van zorg maakt de IGZ zich sterk voor een gerechtvaardigd vertrouwen van de zorgconsument in de kwaliteit van zorg.
De visie van de IGZ is: hoe beter de naleving, des te beter de risicobeheersing, des te minder gezondheidsschade, des te rechtvaardiger het vertrouwen van de burger in de zorg. Daarbij onderzoekt, oordeelt en intervenieert de IGZ deskundig, doortastend en duidelijk, opereert onafhankelijk van politieke kleur of heersend zorgstelsel, wordt uitgegaan van geverifieerd vertrouwen in ondertoezichtstaanden en hanteert de IGZ als uitgangspunt: high trust, high penalty.
De IGZ hanteert verschillende handhavingsmethoden. Reguliere inspecties vinden plaats op basis van een risico-inschatting. Met dit risico-indicatorentoezicht prioriteert de IGZ haar handhavingsactiviteiten op basis van onder andere kwaliteitsindicatoren. Daarnaast hanteert de IGZ het incidententoezicht dat is gebaseerd op meldingen en andere signalen, waarbij snel ingegrepen kan worden in een zorginstelling. Een derde vorm van toezicht is het thematoezicht, waarbij de IGZ aan de hand van bepaalde (zorg)thema’s gerichte aandacht van veld en beleid vraagt. Een vierde methode is het systeemtoezicht. De focus ligt hierbij op de organisatorische/bestuurlijke rollen en verantwoordelijkheden voor de borging van de kwaliteit. Ten slotte zet de IGZ in op betere opsporing. Via de methode opsporing zoekt de IGZ op basis van strafrechtelijke informatie, openbare informatie en meldingen naar bevestiging van vermoedens van strafbare feiten gepleegd door een zorgverlener.
Naast de bovengenoemde handhavingsmethoden werkt de IGZ momenteel instrumenten uit die zijn verwoord in het Regeer- en Gedoogakkoord. Het gaat bijvoorbeeld om het meer toepassen van onaangekondigde inspecties, door onder andere het gebruik van een «mystery guest». Met het «meldpunt ouderenmishandeling» maakt de IGZ optimaal gebruik van het burgerperspectief bij signalering van misstanden in de zorg voor (kwetsbare) ouderen.
Met ondersteuning van de ambities en de extra middelen uit het Regeer- en Gedoogakkoord gaat de IGZ haar handhavingstaak verder verbeteren. Dit door vertrouwen te geven aan zorginstellingen die de kwaliteit en veiligheid goed op orde hebben, maar ook sneller en steviger in te grijpen bij zorgverleners waar de kwaliteit en veiligheid van de geleverde de zorg onvoldoende is.
Eind 2011 publiceert de IGZ haar nieuwe meerjarenbeleidsplan voor de periode 2012–2015. Hierin staan de ambities van de IGZ nader uitgewerkt in doelen, activiteiten en benodigde formatie. Het in het laatste kwartaal 2011 uit te brengen jaarwerkplan geeft aan met welke activiteiten de IGZ haar doelen in 2012 wil realiseren.
|
Domein |
Inspectieprogramma |
|---|---|
|
Volksgezondheid |
1. Gezondheidsbevordering |
|
2. Gezondheidsbescherming |
|
|
Curatieve Gezondheidszorg |
3. Eerstelijnsgezondheidszorg |
|
4. Specialistische somatische zorg |
|
|
9. Geestelijke gezondheidszorg |
|
|
Verpleging en Chronische zorg |
5. Gehandicaptenzorg |
|
6. Ouderenzorg |
|
|
7. Zorg thuis |
|
|
Geneesmiddelen en Medische technologie |
8. Geneesmiddelen |
|
10. Medische technologie. |
Jaarlijks geeft de IGZ in de Staat van de Gezondheidszorg (SGZ) haar visie op een actueel thema dat de gezondheidszorg in de volle breedte raakt. In 2012 onderzoekt de IGZ de effectiviteit en verbetermogelijkheden van preventie in de cure en care.
Inspectie Jeugdzorg (IJZ)
De Inspectie Jeugdzorg is verantwoordelijk voor het uitvoeren van onafhankelijk toezicht op de jeugdzorg en werkt onder de verantwoordelijkheid van de minister van Volksgezondheid, Welzijn en Sport. De inspectie verzamelt informatie over de kwaliteit van de jeugdzorg, vormt zich een oordeel en grijpt zo nodig in. Daarnaast kijkt de inspectie of het beleid voor de jeugdzorg in de praktijk goed werkt. Daarover adviseert de inspectie gevraagd en ongevraagd de betreffende instellingen en verantwoordelijke overheden.
De Inspectie Jeugdzorg wil met haar onderzoeken bijdragen aan:
• Het behouden en bevorderen van de kwaliteit van de jeugdzorg;
• Het versterken van de positie van jongeren en hun ouders of verzorgers (de cliënten);
• De uitvoerbaarheid en handhaafbaarheid van het beleid.
De Inspectie Jeugdzorg houdt op grond van een viertal wetten 13 toezicht op de volgende organisaties:
• Bureaus jeugdzorg;
• Jeugdzorgaanbieders;
• Justitiële jeugdinrichtingen;
• Vergunninghouders voor interlandelijke adoptie;
• Opvangvoorzieningen voor alleenstaande minderjarige vreemdelingen;
• Raad voor de Kinderbescherming;
• Schippersinternaten.
Sociaal en Cultureel Planbureau (SCP) en Raad voor Maatschappelijke Ontwikkeling (RMO)
Het Sociaal en Cultureel Planbureau is een interdepartementaal, wetenschappelijk instituut, opgericht bij Koninklijk Besluit op 30 maart 1973. Het SCP verricht zelfstandig onderzoek en rapporteert – gevraagd en ongevraagd – aan de regering, de Eerste – en Tweede Kamer, ministeries en andere maatschappelijke en overheidsorganisaties. De belangrijkste taken van het SCP zijn:
• Het beschrijven van de situatie op sociaal en cultureel terrein in Nederland en de te verwachte ontwikkelingen;
• Het bijdragen aan verantwoorde keuzen van doeleinden en middelen in het sociaal en cultureel beleid en het ontwikkelen van alternatieven;
• Het beoordelen van het gevoerde beleid, speciaal het interdepartementale beleid.
Het SCP verricht daartoe sociaalwetenschappelijk onderzoek naar de leefsituatie en de opvattingen van de burger, evenals naar het (overheids)beleid dat daarop van invloed is. Het werk van het SCP omvat de terreinen van nagenoeg alle ministeries. Eens per jaar geeft het SCP een overzicht van de voorgenomen activiteiten in een werkprogramma. Het werkprogramma wordt gepubliceerd op de website van het bureau (www.scp.nl).
|
Aantal rapporten |
Uren in 2012 |
Kosten in 2012 (bedragen x € 1 000) |
|
|---|---|---|---|
|
1. Wetenschappelijk onderzoek |
50 |
47 098 |
4 239 |
|
2. Kennisverspreiding |
– |
5 233 |
471 |
|
3. Raad voor Maatschappelijke Ontwikkeling |
8 |
10 023 |
1 088 |
|
Totaal |
58 |
62 354 |
5 798 |
Toelichting
1. Wetenschappelijk onderzoek
Het onderzoeksprogramma van het SCP staat in het teken van het ondersteunen van het beleid van de overheid, waar dat gericht is op het behoud en de verhoging van het welzijn en het welbevinden van de Nederlandse burger en samenleving. Veel van de door het SCP in 2012 uit te voeren projecten vloeien voort uit eerder gemaakte afspraken of verkregen opdrachten.
In oneven jaren brengt het SCP «De Sociale Staat van Nederland» uit (een brede inventarisatie van de levensomstandigheden van de Nederlandse bevolking), in even jaren een meer thematisch Sociaal Cultureel Rapport.
Er zijn langjarige afspraken over de opstelling van bijvoorbeeld het Jaarrapport Integratie, de Armoedemonitor, de Monitor Discriminatie op de Arbeidsmarkt op grond van etnische herkomst, de Emancipatiemonitor, «De Sociale Staat van het Platteland», «Het Cultureel Draagvlak» en de ontwikkeling van ramingsmodellen voor de vraag naar jeugdzorg en langdurige zorg. Veel van het SCP-onderzoek is gebaseerd op door het CBS verzamelde en ter beschikking gestelde gegevens. Daarnaast laat het SCP zelf ook enkele grote surveys uitvoeren: het Aanvullend Voorzieningengebruik Onderzoek (gebruik van voorzieningen in de publieke sector), de Survey Integratie Minderheden, het Tijdsbestedingsonderzoek en het onderzoek Culturele Veranderingen (opvattingen en houdingen). Ook in 2012 zal het SCP ten behoeve van het kabinet rapporteren over de uitkomsten van het in 2008 gestarte onderzoek naar zorgen en maatschappelijke kwesties die leven onder de bevolking en van belang zijn voor de politiek (Continu Onderzoek Burgerperspectieven).
2. Kennisverspreiding
Vele SCP-medewerkers hebben contacten met of maken deel uit van voor het SCP relevante wetenschappelijke of maatschappelijke organisaties, of hebben vanwege hun SCP-werk of -expertise een adviserende rol in allerlei gremia. Kennisverspreiding via publicaties of presentaties zijn een belangrijk onderdeel van het werk.
Een kerntaak van het SCP is het adviseren van departementen en andere overheidsinstanties op basis van de beschikbare kennis en inzichten. De positionering van het bureau binnen de rijksoverheid maakt het mogelijk deel te nemen aan het commissie- en advieswerk binnen de overheid (onderraden en voorportalen). Afgezien van deze vorm van indirecte advisering brengt het bureau ook met regelmaat adviezen uit aan (beleidsdirecties van) departementen. Deze advisering kan zeer uiteenlopend van karakter zijn, bijvoorbeeld via participatie in de kenniskamers van verschillende ministeries.
3. Raad voor Maatschappelijke Ontwikkeling
De Raad voor Maatschappelijke Ontwikkeling (RMO) is de adviesraad van het kabinet en de Staten-Generaal voor de sociale verhoudingen in Nederland (Wet op de RMO, Staatsblad 103, 4 maart 1997). Vanaf 1 april 2010 is het secretariaat van de RMO ondergebracht bij het SCP.
De wetgever heeft de RMO de taak gegeven te adviseren over «de hoofdlijnen van beleid inzake de gevolgen van maatschappelijke ontwikkelingen voor zover deze van invloed zijn op de participatie van burgers in en de stabiliteit van de samenleving». De RMO adviseert zowel gevraagd als ongevraagd over de hoofdlijnen van beleid (www.adviesorgaan-rmo.nl). Naast strategische adviezen voor de middellange termijn, publiceert de Raad ook briefadviezen over actuele vraagstukken.
Thema’s die de RMO voor 2012 op zijn agenda heeft staan (deels doorlopend vanuit 2011), betreffen:
• Internet en publiek debat;
• Veerkracht en stabiliteit;
• Angst en onbehagen;
• De toekomst van de solidariteit;
• Waakvlambegeleiding en kwetsbare gezinnen;
• Randstad en periferie.
De RMO houdt ruimte vrij voor adviesvragen vanuit het kabinet of de Eerste en de Tweede Kamer.
Gezondheidsraad (GR)
De Gezondheidsraad is een onafhankelijk wetenschappelijk adviesorgaan en heeft als taak de regering en het parlement van advies te dienen over de stand van kennis ten aanzien van vraagstukken op het gebied van de volksgezondheid.
Het werkterrein van de Gezondheidsraad omvat thans de volgende onderwerpen: preventie, gezondheidszorg, voeding, leefomgeving, arbeidsomstandigheden, health technology assessment, gezondheids(zorg)onderzoek, medische technologieontwikkeling en kennisinfrastructuur. De raad brengt gevraagd en ongevraagd adviezen uit. In september stelt de minister van VWS het werkprogramma voor het komende jaar vast (www.gezondheidsraad.nl).
De Gezondheidsraad heeft samen met de Hoge Gezondheidsraad van België een Europees netwerk opgericht van vergelijkbare organisaties: EuSANH (European Science Advisory Network for Health). Vanuit dit netwerk wordt gewerkt aan het verbeteren van de kwaliteit en efficiency van de wetenschappelijke advisering op nationaal en op Europees niveau.
Raad voor de Volksgezondheid en Zorg (RVZ)
De Raad voor de Volksgezondheid en Zorg is een onafhankelijk adviesorgaan voor het kabinet en de Staten-Generaal. Het adviesdomein van de RVZ is VWS-breed en omvat dus de curatieve zorg, de langdurige zorg, de publieke gezondheid en de maatschappelijke ondersteuning. Het kabinet stelt in de zomer van 2011 het definitieve werkprogramma 2012 van de RVZ vast (www.rvz.net).
Thema’s in het werkprogramma voor 2012 zijn:
• Samenhang geestelijke gezondheidszorg en forensische psychiatrie;
• Goede zorg;
• Solidariteit en gelijkheid in het perspectief van de houdbaarheid van het stelsel;
• De poortwachtersrol.
Het Centrum voor ethiek en gezondheid (CEG) is een samenwerkingsverband van de Gezondheidsraad en de RVZ. Het secretariaat van het CEG is bij de RVZ ondergebracht. Het CEG publiceert elk jaar signalementen over ethische thema’s (www.ceg.nl).
De volgende onderwerpen staan voor 2012 op de rol:
• Betutteling of zorgen voor?;
• Morele aspecten van beeldvorming over gezondheid en gezondheidschade.
Overleg tussen GR en RVZ over en gezamenlijk signalement in 2012 zal nog plaatsvinden. Ook heeft het CEG een verwijs- en informatiefunctie. Volgens afspraak met de GR neemt de RVZ deze functie voor zijn rekening.
Dit niet-beleidsartikel heeft een technisch-administratief karakter. Vanuit dit artikel vinden overboekingen van loon- en prijsbijstellingen naar de loon- en prijsgevoelige artikelen binnen de begroting plaats. Ook worden er taakstellingen of extra middelen op dit artikel geplaatst die nog niet aan de beleidsartikelen zijn toegedeeld.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Verplichtingen |
0 |
– 43 393 |
– 44 332 |
– 39 836 |
– 58 597 |
– 40 522 |
– 37 603 |
|
Uitgaven |
0 |
– 46 749 |
– 55 162 |
– 39 836 |
– 58 597 |
– 40 522 |
– 37 603 |
|
1. Loonbijstelling |
0 |
– 447 |
– 414 |
– 810 |
– 1 283 |
– 2 191 |
– 2 916 |
|
2. Prijsbijstelling |
0 |
26 127 |
– 10 987 |
– 8 364 |
– 8 326 |
– 8 335 |
– 8 167 |
|
3. Onvoorzien |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4. Taakstelling |
0 |
– 72 429 |
– 43 761 |
– 30 662 |
– 48 988 |
– 29 996 |
– 26 520 |
|
Ontvangsten |
0 |
5 000 |
5 000 |
5 000 |
5 000 |
5 000 |
5 000 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Op dit artikel zijn verschillende bedragen opgenomen die nog niet aan de afzonderlijke beleidsartikelen zijn toegedeeld. Daarbij gaat het vooral om de loon- en prijsbijstelling voor 2012 en latere jaren, gereserveerde bedragen voor bouw en de volumegroei vanaf het jaar 2016.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Nominaal en onvoorzien |
0,0 |
62,2 |
1 624,6 |
3 359,7 |
5 843,8 |
6 951,0 |
11 381,6 |
|
Totaal |
0,0 |
62,2 |
1 624,6 |
3 359,7 |
5 843,8 |
6 951,0 |
11 381,6 |
Het College ter Beoordeling van Geneesmiddelen (CBG) bestaat uit een College en een secretariaat dat is ondergebracht in een baten-lastendienst. Het College is een organisatie met een zelfstandige bevoegdheid (zelfstandig bestuursorgaan (ZBO)). De uitvoeringsorganisatie ter ondersteuning van het CBG is een baten-lastendienst van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Naast de taken voor het CBG ondersteunt het agentschap tevens het Ministerie van Economische Zaken, Landbouw en Innovatie (EL&I) bij de uitvoering van veterinaire geneesmiddelenbeoordeling en -bewaking door de Commissie Registratie Diergeneesmiddelen (CRD) en het Ministerie van VWS bij de beoordeling van nieuwe voedingsmiddelen.
De belangrijkste taken op basis van de Nederlandse Geneesmiddelenwet (2007), de Diergeneesmiddelenwet en Europese Verordeningen zijn voor het CBG:
• Verstrekken, handhaven en schorsen van handelsvergunningen op basis van de beoordeling van werkzaamheid, risico’s en kwaliteit;
• Vaststellen van de afleverstatus humaan, dus het bepalen of het geneesmiddel uitsluitend op recept, uitsluitend via de apotheek, via de drogist of in de vrije verkoop verkrijgbaar mag zijn;
• Vaststellen van de afleverstatus veterinair, dus het bepalen of het diergeneesmiddel uitsluitend door een dierenarts mag worden toegediend, afgeleverd mag worden door dierenarts of apotheker, op recept afgeleverd mag worden door dierenarts, apotheker of vergunninghouder, of vrij verkrijgbaar is;
• Geneesmiddelenbewaking;
• Geven van wetenschappelijk advies in het kader van geneesmiddelontwikkeling.
De meest up-to-date informatie over de organisatiestructuur, collegesamenstelling en achtergrondinformatie over processen en procedures vindt men op de CBG-website: www.cbg-meb.nl.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
A. Baten |
|||||||
|
Opbrengst moederdepartement |
178 |
178 |
178 |
178 |
178 |
178 |
178 |
|
– Eigenaar |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Opdrachtgevers |
178 |
178 |
178 |
178 |
178 |
178 |
178 |
|
Opbrengst overige departementen |
617 |
612 |
612 |
612 |
612 |
612 |
612 |
|
– Ministerie van EL&I |
617 |
612 |
612 |
612 |
612 |
612 |
612 |
|
Opbrengst derden |
38 732 |
39 874 |
41 035 |
41 035 |
41 035 |
41 035 |
41 035 |
|
Rentebaten |
54 |
150 |
80 |
80 |
80 |
80 |
80 |
|
Vrijval voorzieningen |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Bijzondere baten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal baten |
39 581 |
40 814 |
41 905 |
41 905 |
41 905 |
41 905 |
41 905 |
|
B. Lasten |
|||||||
|
Apparaatskosten |
36 515 |
37 879 |
38 174 |
38 174 |
38 174 |
38 174 |
38 174 |
|
– Personele kosten |
19 602 |
19 506 |
23 322 |
23 322 |
23 322 |
23 322 |
23 322 |
|
Waarvan: |
|||||||
|
eigen personeel |
20 990 |
20 990 |
20 990 |
20 990 |
20 990 |
||
|
externe inhuur |
2 332 |
2 332 |
2 332 |
2 332 |
2 332 |
||
|
– Materiële kosten |
16 913 |
18 373 |
14 852 |
14 852 |
14 852 |
14 852 |
14 852 |
|
Waarvan: |
|||||||
|
ICT |
2 125 |
2 125 |
2 125 |
2 125 |
2 125 |
||
|
Overige lasten |
2 265 |
2 837 |
3 731 |
3 731 |
3 731 |
3 731 |
3 731 |
|
ZBO College |
739 |
782 |
744 |
744 |
744 |
744 |
744 |
|
Rentelasten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Afschrijvingskosten |
1 489 |
2 055 |
2 987 |
2 987 |
2 987 |
2 987 |
2 987 |
|
– Materieel |
174 |
555 |
1 734 |
1 734 |
1 734 |
1 734 |
1 734 |
|
– Immaterieel |
1 315 |
1 500 |
1 253 |
1 253 |
1 253 |
1 253 |
1 253 |
|
Overige kosten |
37 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Dotaties voorzieningen |
37 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Bijzondere lasten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal lasten |
38 780 |
40 716 |
41 905 |
41 905 |
41 905 |
41 905 |
41 905 |
|
Saldo van baten en lasten |
801 |
98 |
0 |
0 |
0 |
0 |
0 |
Toelichting op de begroting van baten en lasten
De bedragen 2010 betreffen de gerealiseerde baten en lasten volgens het departementale jaarverslag over 2010 (Kamerstuk 32 710 XVI, nrs. 1 en 2). De bedragen 2011 betreffen de begroting 2011 (Kamerstuk 32 500 XVI, nrs. 1 en 2). De bedragen 2012 en verder zijn gebaseerd op de realisatie 2010, begroting 2011 en verwachtingen voor de komende jaren.
Baten
Het ACBG ontvangt van opdrachtgever VWS een bedrag van € 178 000 ter dekking van de kosten van het Bureau Nieuwe Voedingsmiddelen.
Het Bureau Diergeneesmiddelen van het ACBG verricht voor het Ministerie van Economische Zaken, Landbouw en Innovatie (EL&I) beleidsondersteunende activiteiten. Hiervoor is een bedrag begroot van € 612 000.
In onderstaande tabel wordt de omzet derden verdeeld naar productgroepen.
|
Productgroep |
Omzet |
|---|---|
|
Beoordelen van nationale aanvragen |
2 308 |
|
Beoordelen van Europese aanvragen: centraal |
5 241 |
|
Beoordelen van Europese aanvragen: MRP |
682 |
|
Beoordelen DCP's |
14 293 |
|
Beoordelen van homeopathische aanvragen, kruiden en nieuwe voedingsmiddelen |
176 |
|
Jaarvergoedingen |
15 590 |
|
Bureau Diergeneesmiddelen |
2 745 |
|
Totaal opbrengst derden |
41 035 |
Voor 2012 wordt een lichte stijging van Europese aanvragen verwacht. De jaren daarna wordt uitgegaan van stabilisatie.
De tarieven zijn gebaseerd op de regeling Geneesmiddelenwet en de Diergeneesmiddelenregeling op de Regeling geneesmiddelenwet en Besluit diergeneesmiddelenwet. De tarieven worden kostendekkend vastgesteld.
Beoordelen van nationale aanvragen
Het beoordelingsproces van een nationale aanvraag betreft de aanvraag van een handelsvergunning voor een nieuw op de Nederlandse markt te brengen geneesmiddel. De handelsvergunning wordt door het CBG afgegeven. Het betreffende geneesmiddel komt alleen in Nederland op de markt.
Beoordelen van Europese aanvragen: centraal
Om een Europese handelsvergunning voor een geneesmiddel van de Europese Commissie toegekend te krijgen, moet de fabrikant de centrale procedure volgen. De fabrikant kan dan een handelsvergunning krijgen die in alle EU-lidstaten geldig is. De coördinatie van de centrale procedure berust bij het Europese Geneesmiddelenagentschap (EMEA).
Beoordelen van Europese aanvragen: MRP (Mutual Recognition Procedure)
In een MRP-procedure heeft een andere EU-lidstaat een handelsvergunning verleend. Het CBG beoordeelt of deze geneesmiddelen, op basis van het beoordelingsrapport van de andere lidstaat, toegelaten kunnen worden op de Nederlandse markt.
Beoordelen van Europese aanvragen: DCP (Decentrale Procedure)
Een Decentrale Procedure kan door de fabrikant worden gebruikt om een handelsvergunning in meerdere lidstaten te verkrijgen als nog in geen enkel land een handelsvergunning is verkregen. De fabrikant kan een EU-lidstaat vragen om het beoordelingsproces te verrichten. Deze lidstaat wordt dan Referentieland (RMS). Na het beoordelingsproces starten de overige lidstaten een MRP-procedure.
Beoordeling van homeopathische aanvragen, kruiden en nieuwe voedingsmiddelen
Het CBG verricht beoordelingswerkzaamheden voor homeopathische geneesmiddelen, kruiden en nieuwe voedingsmiddelen. Nieuwe voedingsmiddelen zijn voedingsmiddelen of voedselingrediënten die voor 15 mei 1997 niet in significante mate in de Europese Gemeenschap voor de menselijke voeding zijn gebruikt.
Jaarvergoedingen
Voor het op de markt brengen van een geneesmiddel moet door de registratiehouder jaarlijks een vergoeding worden betaald.
Bureau Diergeneesmiddelen
Het Bureau Diergeneesmiddelen beoordeelt en verleent vergunningen voor de productie en distributie van diergeneesmiddelen.
Rentebaten
Het ACBG ontvangt rentebaten over de haar ter beschikking staande middelen in deposito.
Lasten
De lasten laten een lichte stijging zien.
In 2011 zijn circa 40 medewerkers van het RIVM overgekomen naar het ACBG. Hierdoor vindt er voor 2012 een substantiële verschuiving van ongeveer € 3 miljoen aan kosten plaats tussen materiële en personele kosten.
Onderdeel van de materiële lasten is de subsidie aan het Nederlands Bijwerkingen Centrum Lareb, die is verhoogd tot € 2,1 miljoen.
De verhuizing van het ACBG naar Utrecht en de overgang naar het nieuwe werken brengen investeringen met zich mee die naar verwachting voor 2012 tot hogere afschrijvingskosten zullen leiden. De totale afschrijvingslast komt voor 2012 op circa € 3 miljoen.
De inhuur is berekend op basis van het rijksbrede maximum van 10% van de personele uitgaven. Kosten van externe inhuur wordt gefinancierd vanuit derden en niet vanuit overheidsmiddelen.
Als tariefgefinancierde dienst heeft het ACBG te maken met een beperkte P&M-taakstelling op basis van het Regeerakkoord: € 15 000 in 2012, oplopend tot € 51 000 in 2016, waarvoor de jaarlijkse afdracht voor ondersteuning door het kerndepartement zal worden verhoogd.
|
Omschrijving |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|---|---|---|---|---|---|---|---|
|
1. Rekening-courant RHB 1–1 |
14 202 |
14 914 |
13 984 |
9 484 |
10 284 |
11 084 |
11 884 |
|
2. Totaal operationele kasstroom |
1 427 |
0 |
1 500 |
2 300 |
2 300 |
2 300 |
2 300 |
|
3a. Totaal investeringen (-/-) |
– 715 |
– 930 |
– 6 000 |
– 1 500 |
– 1 500 |
– 1 500 |
– 1 500 |
|
3b. Totaal boekwaarde desinvesteringen (+) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
3. Totaal investeringskasstroom |
– 715 |
– 930 |
– 6 000 |
– 1 500 |
– 1 500 |
– 1 500 |
– 1 500 |
|
4a. Eenmalige uitkering aan moederdepartement (-/-) |
0 |
900 |
0 |
0 |
0 |
0 |
0 |
|
4b. Eenmalige storting door het moederdepartement (+) |
0 |
900 |
0 |
0 |
0 |
0 |
0 |
|
4c. Aflossingen op leningen (-/-) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4d. Beroep op leenfaciliteit (+) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4. Totaal financieringskasstroom |
0 |
1 800 |
0 |
0 |
0 |
0 |
0 |
|
5. Rekening-courant RHB 31–12 (=1+2+3+4) |
14 914 |
13 984 |
9 484 |
10 284 |
11 084 |
11 884 |
12 684 |
Toelichting kasstroomoverzicht
Voor 2012 is sprake van een eenmalige investering in verband met de voorgenomen verhuizing naar Utrecht en de overgang naar het nieuwe werken. Verdere investeringen hebben betrekking op vervanging van kantoorautomatisering.
Door vertraging bij de verhuizing naar Utrecht zijn het resultaat en het eigen vermogen in 2010 hoger uitgevallen. Voor 2011 voorziet het ACBG juist een tekort door dubbele huisvestingslasten. Het eigen vermogen per ultimo 2010 wordt afgeroomd en ingezet voor dekking van dat tekort.
|
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|
|
Generiek |
|||||
|
1. Tarieven/uur (bedragen in €) |
96,00 |
96,00 |
96,00 |
96,00 |
96,00 |
|
2. Omzet per productgroep (bedragen x € 1 000) |
|||||
|
– Beoordelen van nationale aanvragen |
2 308 |
2 308 |
2 308 |
2 308 |
2 308 |
|
– Beoordelen van Europese aanvragen: centraal |
5 241 |
5 241 |
5 241 |
5 241 |
5 241 |
|
– Beoordelen van Europese aanvragen: MRP |
682 |
682 |
682 |
682 |
682 |
|
– Beoordelen van Europese aanvragen: DCP’s |
14 293 |
14 293 |
14 293 |
14 293 |
14 293 |
|
– Beoordelen van homeopathische aanvragen, kruiden en nieuwe voedingsmiddelen |
176 |
176 |
176 |
176 |
176 |
|
– Bureau Diergeneesmiddelen |
2 745 |
2 745 |
2 745 |
2 745 |
2 745 |
|
– Jaarvergoedingen |
15 590 |
15 590 |
15 590 |
15 590 |
15 590 |
|
3. Aantal fte totaal (exclusief externe inhuur) |
273 |
273 |
273 |
273 |
273 |
|
4. Saldo van baten en lasten (% van de baten) |
0% |
0% |
0% |
0% |
0% |
|
Specifiek |
|||||
|
1. Gegronde klachten |
41 |
40 |
40 |
40 |
40 |
|
2. Zaken per fte |
96 |
96 |
96 |
96 |
96 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Tarieven/uur
De indicator uurtarieven wordt bijgehouden om de kostenefficiency aan te tonen. Deze indicator is een gemiddelde over alle functies waarbij naar het primaire proces exclusief onderzoekskosten wordt gekeken. Nominaal blijven de tarieven gelijk; in reële termen is sprake van een daling.
Omzet per productgroep
De omzet per productgroep geeft inzicht in de samenstelling en groei per productgroep.
Aantal gegronde klachten
Het aantal gegronde klachten wordt bijgehouden om inzicht te krijgen in de geleverde kwaliteit van de productie.
Aantal zaken per fte
Het aantal zaken per fte wordt bijgehouden om de efficiency van de productie inzichtelijk te maken. Deze indicator is ten opzichte van de begroting 2011 gedaald door het toetreden van RIVM-medewerkers tot het ACBG, wat ook de verklaring is voor de stijging van het aantal fte totaal ten opzichte van de begroting 2011.
Sinds 1 januari 2003 is het CIBG een baten-lastendienst van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). De kerntaken van het CIBG ten behoeve van zorgaanbieders, burgers en bedrijven zijn:
• Het registreren, beheren, genereren, beoordelen en verstrekken van vertrouwelijke (zorg)gegevens die leiden tot besluiten, beschikkingen en vergunningen;
• Hoogwaardig ondersteunen van onafhankelijke commissies en colleges;
• Verstrekken van informatie over en begeleiden bij implementatie van CIBG-producten.
Na een reorganisatietraject, waarbij een nieuw besturingsmodel is ingevoerd, bestaat de organisatie sinds 1 mei 2010 uit drie productiekolommen, twee ondersteunende kolommen en een organisatiebrede frontoffice.
Meer informatie over de organisatie en taken van het CIBG vindt men op de CIBG-website: www.cibg.nl.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
A. Baten |
|||||||
|
Opbrengst moederdepartement |
43 384 |
23 984 |
33 993 |
33 201 |
31 500 |
30 900 |
30 750 |
|
– Eigenaar |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Opdrachtgevers |
43 384 |
23 984 |
33 993 |
33 201 |
31 500 |
30 900 |
30 750 |
|
Opbrengst overige departementen |
36 |
106 |
186 |
186 |
186 |
186 |
186 |
|
– Ministerie van EL&I |
36 |
106 |
186 |
186 |
186 |
186 |
186 |
|
Opbrengst derden |
3 611 |
3 175 |
3 291 |
3 291 |
3 291 |
3 291 |
3 291 |
|
Rentebaten |
5 |
10 |
10 |
10 |
10 |
10 |
10 |
|
Vrijval voorzieningen |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Bijzondere baten |
12 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal baten |
47 048 |
27 275 |
37 480 |
36 688 |
34 987 |
34 387 |
34 237 |
|
B. Lasten |
|||||||
|
Apparaatskosten |
45 083 |
26 112 |
35 430 |
34 951 |
34 029 |
34 029 |
34 029 |
|
– Personele kosten |
24 581 |
16 425 |
20 822 |
19 822 |
18 822 |
18 822 |
18 822 |
|
Waarvan: |
|||||||
|
eigen personeel |
17 812 |
17 812 |
17 812 |
17 812 |
17 812 |
||
|
externe inhuur |
3 010 |
2 010 |
1 010 |
1 010 |
1 010 |
||
|
– Materiële kosten |
20 502 |
9 687 |
14 608 |
15 129 |
15 207 |
15 207 |
15 207 |
|
Waarvan: |
|||||||
|
ICT |
6 323 |
6 323 |
6 323 |
6 323 |
6 323 |
||
|
Overige lasten |
2 052 |
1 163 |
2 050 |
1 687 |
879 |
300 |
175 |
|
Rentelasten |
76 |
70 |
150 |
120 |
90 |
60 |
30 |
|
Afschrijvingskosten |
1 877 |
1 093 |
1 900 |
1 567 |
789 |
240 |
145 |
|
– Materieel |
162 |
101 |
101 |
157 |
157 |
155 |
145 |
|
– Immaterieel |
1 715 |
992 |
1 799 |
1 410 |
632 |
85 |
0 |
|
Overige kosten |
99 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Dotaties voorzieningen |
63 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Bijzondere lasten |
36 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal lasten |
47 135 |
27 275 |
37 480 |
36 638 |
34 908 |
34 329 |
34 204 |
|
Saldo van baten en lasten |
– 87 |
0 |
0 |
50 |
79 |
58 |
33 |
Toelichting begroting
De bedragen 2010 betreffen de gerealiseerde baten en lasten volgens het departementale jaarverslag over 2010 (Kamerstuk 32 710 XVI, nrs. 1 en 2). De bedragen 2011 betreffen de begroting 2011 (Kamerstuk 32 500 XVI, nrs. 1 en 2). De bedragen 2012 en verder zijn gebaseerd op de realisatie 2010, begroting 2011 en verwachtingen voor de komende jaren.
Baten
Naast de opbrengsten op basis van opdrachten van de beleidsdirecties van het Ministerie van VWS genereert het CIBG ook opbrengsten van burgers en bedrijven (opbrengst derden) voor het verrichten van verschillende (wettelijke) registratieactiviteiten en verleende vergunningen en ontheffingen tegen door het departement vastgestelde tarieven evenals de verkoop van medicinale cannabis.
Voor het Ministerie van Economische Zaken, Landbouw en Innovatie (EL&I) wordt een register voor paraveterinairen beheerd. Hiervoor ontvangt het CIBG een vergoeding (€ 186 000 in 2012).
De raming van de baten en lasten in 2011 is lager dan voor 2012 en verder, omdat vooral de variabele kosten van onder andere het UZI-register destijds niet in de begroting zijn opgenomen. Vanaf 2012 is dat wel het geval.
|
Opdrachtgevers VWS |
Opdrachtgever EL&I |
Derden |
|
|---|---|---|---|
|
BIG-register (p*q) |
1 076 |
880 |
|
|
Vakbekwaamheidverklaringen (p*q) |
1 903 |
150 |
|
|
UZI-register (Unieke Zorgverleners Identificatie) |
12 261 |
||
|
SBV-Z (Sectorale Berichten Voorziening in de Zorg) |
3 374 |
||
|
Wet Geneesmiddelenprijzen (WGP) (p*q) |
603 |
||
|
Geneesmiddelenvergoedingssysteem (GVS) (p*q) |
470 |
||
|
Vergunningen en Ontheffingen (V&O) (p*q) |
0 |
1 290 |
|
|
Register Apotheekhouder geneeskunde (APG) (p*q) |
153 |
210 |
|
|
Donorregister (p*q) |
2 975 |
||
|
Bureau Medicinale Cannabis (BMC) |
0 |
400 |
|
|
Regionale Toetsingcommissies Euthanasie (RTE) (p*q) |
2 293 |
||
|
Deskundigencommissie late zwangerschapsafbreking en levensbeëindiging pasgeborenen |
170 |
||
|
Register van Donoren Kunstmatige Bevruchting |
292 |
||
|
Databank Maatschappelijke Verantwoording |
811 |
||
|
Patiënten- en gehandicaptenorganisaties |
1 395 |
||
|
Pallas |
792 |
||
|
Zorgregister |
159 |
||
|
Toelating Zorginstellingen (p*q) |
2 894 |
||
|
Landelijke Verwijsindex Risicojongeren |
1 064 |
||
|
IGZ Medische hulpmiddelen: Notificaties (p*q) |
451 |
||
|
IGZ Medische hulpmiddelen: Exportverklaringen (p*q) |
369 |
82 |
|
|
IGZ Opiaten: in en uitvoer (p*q) |
167 |
120 |
|
|
IGZ Opiaten: Schengenverklaringen (p*q) |
321 |
||
|
IGZ Exportverklaring geregistreerde geneesmiddelen (p*q) |
0 |
124 |
|
|
Register Paraveterinairen (EL&I) (p*q) |
0 |
186 |
|
|
Kwaliteitsregister Paramedici (p*q) |
0 |
35 |
|
|
Totaal |
33 993 |
186 |
3 291 |
De raming van het UZI-register is hoger, omdat dit jaar de variabele kosten in tegenstelling tot 2011 nu wel zijn opgenomen. Het stilleggen van de verdere implementatie van het elektronisch patiëntendossier als gevolg van politieke besluitvorming heeft wel invloed gehad op de hoogte van het geraamde bedrag.
Er wordt gewerkt aan de invoering van een kostendekkend tarief voor derden, maar de besluitvorming daarover was ten tijde van de opstelling van deze begroting nog niet afgerond.
Op basis van de realisatie 2010 en de eerste helft 2011 is de raming voor 2012 van SBV-Z naar beneden bijgesteld.
Het product Farmatec (2011) is in deze begroting opgesplitst in vier afzonderlijke producten:
• Wet Geneesmiddelenprijzen;
• Geneesmiddelenvergoedingssysteem;
• Vergunningen en Ontheffingen;
• Register van apotheekhoudende geneeskundigen.
De raming van het Donorregister valt lager uit dan in 2011 als gevolg van de toename in de digitale instroom en verwerking van nieuwe inschrijvingen en een afname van de papieren handmatige verwerking.
De raming van de Regionale Toetsingcommissies Euthanasie (RTE) is hoger vanwege de sterke structurele toename in het aantal gemelde gevallen waarover geoordeeld moet worden.
De raming voor Toelating Zorginstellingen is hoger, omdat deze in 2011 te laag was geraamd op grond van een lager verwachte instroom.
De taken met betrekking tot Pallas (rapportage-tool voor zorginformatie) en het Zorgregister (registratie van privéklinieken) zijn medio 2011 gestart, maar pas vanaf 2012 in de begroting opgenomen.
Voor de IGZ taken loopt een onderzoek naar de mogelijkheden van kostendekkende tarifering aan derden. De besluitvorming daarover was ten tijde van de opstelling van deze begroting niet afgerond.
Ook het CIBG heeft te maken met een taakstelling. Over de verdeling van deze taakstelling moet nog besloten worden. Deze zal daarna budgettair verwerkt worden.
|
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|
|
Taakstelling CIBG |
17 |
606 |
1 104 |
1 597 |
1 983 |
2 104 |
|
Omschrijving |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|---|---|---|---|---|---|---|---|
|
1. Rekening-courant RHB 1–1 |
18 793 |
11 741 |
716 |
– 14 |
383 |
931 |
1 679 |
|
2. Totaal operationele kasstroom |
– 3 260 |
– 9 900 |
1 900 |
717 |
868 |
868 |
868 |
|
3a. Totaal investeringen (-/-) |
– 4 384 |
– 225 |
– 2 100 |
– 100 |
– 100 |
– 100 |
– 100 |
|
3b. Totaal boekwaarde desinvesteringen (+) |
42 |
0 |
0 |
0 |
0 |
0 |
0 |
|
3. Totaal investeringskasstroom |
– 4 342 |
– 225 |
– 2 100 |
– 100 |
– 100 |
– 100 |
– 100 |
|
4a. Eenmalige uitkering aan moederdepartement (-/-) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4b. Eenmalige storting door het moederdepartement (+) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4c. Aflossingen op leningen (-/-) |
– 854 |
– 900 |
– 530 |
– 220 |
– 220 |
– 20 |
– 20 |
|
4d. Beroep op leenfaciliteit (+) |
1 404 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4. Totaal financieringskasstroom |
550 |
– 900 |
– 530 |
– 220 |
– 220 |
– 20 |
– 20 |
|
5. Rekening-courant RHB 31–12 (=1+2+3+4) |
11 741 |
716 |
– 14 |
383 |
931 |
1 679 |
2 427 |
Toelichting kasstroomoverzicht
De (ICT) investering in 2012 heeft betrekking op de aanpassing van de applicatie Zorro ten behoeve van de herregistratie in het kader van de Wet Beroepen Individuele Gezondheidszorg (Wet BIG).
|
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|
|
Generiek |
|||||
|
1. Kostprijzen per product (in €) |
|||||
|
– Beschikking BIG-register |
170,01 |
170,01 |
170,01 |
170,01 |
170,01 |
|
– Vakbekwaamheidsverklaring |
6 295,14 |
6 295,14 |
6 295,14 |
6 295,14 |
6 295,14 |
|
– Oordeel RTE |
653,85 |
653,85 |
653,85 |
653,85 |
653,85 |
|
– Registratie wilsbeschikking donorregister |
14,02 |
14,02 |
14,02 |
14,02 |
14,02 |
|
– Vergunning en ontheffingen |
2 538,15 |
2 538,15 |
2 538,15 |
2 538,15 |
2 538,15 |
|
2. Omzet per productgroep (bedragen x € 1 000) |
|||||
|
– BIG-register |
831 |
831 |
831 |
831 |
831 |
|
– Vakbekwaamheidsverklaring |
2 336 |
2 336 |
2 336 |
2 336 |
2 336 |
|
– Oordeel RTE |
2 288 |
2 288 |
2 288 |
2 288 |
2 288 |
|
– Registratie wilsbeschikking donorregister |
1 903 |
1 903 |
1 903 |
1 903 |
1 903 |
|
– Vergunningen |
1 633 |
1 633 |
1 633 |
1 633 |
1 633 |
|
3. Aantal fte totaal (exclusief externe inhuur) |
206 |
206 |
206 |
206 |
206 |
|
4. Saldo van baten en lasten (% van de baten) |
0% |
0% |
0% |
0% |
0% |
|
Specifiek |
|||||
|
1. Aantallen |
|||||
|
– Aantal beschikkingen BIG-register |
11 000 |
11 000 |
11 000 |
11 000 |
11 000 |
|
– Aantal vakbekwaamheidsverklaringen |
400 |
400 |
400 |
400 |
400 |
|
– Aantal oordelen RTE |
3 000 |
3 000 |
3 000 |
3 000 |
3 000 |
|
– Aantal geregistreerde wilsbeschikkingen donorregister |
200 000 |
200 000 |
200 000 |
200 000 |
200 000 |
|
– Aantal verleende vergunningen Farmatec |
500 |
500 |
500 |
500 |
500 |
|
2. Aantal klachten/bezwaar en beroep |
|||||
|
– m.b.t. vakbekwaamheidverklaringen |
15 |
15 |
15 |
15 |
15 |
|
– m.b.t. wilsbeschikkingen donorregister |
0 |
0 |
0 |
0 |
0 |
|
3. Doorlooptijden |
|||||
|
– Doorlooptijd oordeel RTE in dagen (wettelijke norm is 42 dagen) |
42 |
31 |
30 |
30 |
30 |
|
– Doorlooptijd wilsbeschikking donorregister (wettelijk norm is 42 dagen) |
20 |
20 |
20 |
20 |
20 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Kostprijzen per product
Een aantal kostprijzen per product is gewijzigd ten opzichte van vorig jaar. Dit heeft verschillende oorzaken:
• Voor 2012 is een nieuw kostprijsmodel ontwikkeld, waarbij vooral indirecte kosten anders verdeeld worden over de producten;
• Er is een stijging van doorbelasting van kosten van onder andere de shared service organisatie waarop het CIBG geen invloed kan uitoefenen;
• Er zijn nieuwe investeringen waarvan de lasten niet in de kostprijs waren opgenomen.
Omzet per productgroep
De omzet per productgroep is niet gelijk aan de kostprijs vermenigvuldigd met het aantal. Dit wordt veroorzaakt doordat de inkomsten derden zijn verwerkt in de totale kostprijs, maar geen deel uitmaken van de onder punt 2 genoemde omzet. Daarnaast bestaat de totale omzet ook uit andere hier niet genoemde producten. Alleen de belangrijkste producten zijn in bovenstaand schema opgenomen.
Aantallen
Op basis van de resultaten voorgaande jaren is de raming van de productie bij Regionale Toetsingcommissies Euthanasie (RTE) vanaf 2012 verhoogd vanwege de sterke structurele toename in het aantal gemelde gevallen waarover geoordeeld moet worden.
Door uitbreiding van de personele capaciteit bij de RTE in 2011, wordt verwacht dat vanaf 2012 de doorlooptijd kan worden teruggebracht naar binnen de wettelijke termijn.
Op basis van de resultaten van de laatste twee jaar is het begrote volume van het Donorregister naar boven aangepast.
Sinds 1 januari 2004 is het RIVM een baten-lastendienst van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). De taken van het RIVM zijn erop gericht de publieke gezondheid, een gezond leefmilieu en de veiligheid van de leefomgeving te bevorderen. Kerntaak van het RIVM is het verrichten van onderzoek en het wereldwijd verzamelen van kennis. De uitkomsten daarvan dienen als beleidsondersteuning voor de overheid.
Het RIVM voert onderzoek uit voor de Ministeries van VWS, IenM, EL&I en SZW, voor diverse inspecties en voor internationale organisaties zoals de Europese Unie, de WHO en de Verenigde Naties. Informatie over de resultaten van het RIVM-onderzoek is te vinden via de thematische ingangen van de website www.rivm.nl. Het RIVM vervult ook regiefuncties en verzorgt de landelijke coördinatie van preventie- en interventieprogramma’s, zoals het Rijksvaccinatieprogramma (RVP).
In januari 2010 heeft de minister van VWS zijn besluit tot integratie van de publieke taken inkoop, opslag en distributie en de onderzoek- en ontwikkelingstaak van het Nederlands Vaccin Instituut binnen het RIVM bekend gemaakt (zie ook leeswijzer). De inname van de publieke taken vindt in 2011 plaats. De financiële effecten van deze inname zijn in deze begroting verwerkt.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
A. Baten |
|||||||
|
Opbrengst moederdepartement |
131 314 |
122 252 |
151 916 |
149 855 |
151 877 |
150 374 |
149 773 |
|
– Eigenaar |
20 886 |
17 956 |
25 045 |
24 399 |
27 815 |
27 329 |
27 158 |
|
– Opdrachtgevers |
110 428 |
104 296 |
126 871 |
125 456 |
124 062 |
123 045 |
122 615 |
|
Opbrengst overige departementen |
59 350 |
52 036 |
52 371 |
51 958 |
51 546 |
51 133 |
51 133 |
|
– Ministerie van IenM |
47 248 |
48 686 |
44 776 |
44 363 |
43 951 |
43 538 |
43 538 |
|
– Ministerie van EL&I |
4 699 |
1 350 |
1 350 |
1 350 |
1 350 |
1 350 |
1 350 |
|
– Ministerie van SZW |
0 |
0 |
3 445 |
3 445 |
3 445 |
3 445 |
3 445 |
|
– Overige departementen |
7 403 |
2 000 |
2 800 |
2 800 |
2 800 |
2 800 |
2 800 |
|
Opbrengst derden |
164 959 |
172 404 |
187 772 |
191 527 |
195 358 |
195 358 |
195 358 |
|
Rentebaten |
394 |
100 |
50 |
50 |
50 |
50 |
50 |
|
Vrijval voorzieningen |
965 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Bijzondere baten |
2 196 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal baten |
359 178 |
346 792 |
392 109 |
393 390 |
398 831 |
396 915 |
396 314 |
|
B. Lasten |
|||||||
|
Apparaatskosten |
353 084 |
341 883 |
384 776 |
386 057 |
391 498 |
389 582 |
388 981 |
|
– Personele kosten |
120 619 |
110 710 |
118 308 |
118 308 |
118 308 |
118 308 |
118 308 |
|
Waarvan: |
|||||||
|
eigen personeel |
106 477 |
106 477 |
106 477 |
106 477 |
106 477 |
||
|
externe inhuur |
11 831 |
11 831 |
11 831 |
11 831 |
11 831 |
||
|
– Materiële kosten |
232 465 |
231 173 |
266 468 |
267 749 |
273 190 |
271 274 |
270 673 |
|
Waarvan: |
|||||||
|
ICT |
9 300 |
9 300 |
9 300 |
9 300 |
9 300 |
||
|
Overige lasten |
9 213 |
4 909 |
7 333 |
7 333 |
7 333 |
7 333 |
7 333 |
|
Rentelasten |
381 |
393 |
447 |
447 |
447 |
447 |
447 |
|
Afschrijvingskosten |
4 670 |
4 516 |
6 886 |
6 886 |
6 886 |
6 886 |
6 886 |
|
– Materieel |
3 785 |
3 637 |
6 170 |
6 170 |
6 170 |
6 170 |
6 170 |
|
– Immaterieel |
885 |
879 |
716 |
716 |
716 |
716 |
716 |
|
Overige kosten |
4 162 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Dotaties voorzieningen |
4 162 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Bijzondere lasten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal lasten |
362 297 |
346 792 |
392 109 |
393 390 |
398 831 |
396 915 |
396 314 |
|
Saldo van baten en lasten |
– 3 119 |
0 |
0 |
0 |
0 |
0 |
0 |
Toelichting op de begroting van baten en lasten
De bedragen 2010 betreffen de gerealiseerde baten en lasten volgens het departementale jaarverslag over 2010 (Kamerstuk 32 710 XVI, nrs. 1 en 2). De bedragen 2011 betreffen de begroting 2011 (Kamerstuk 32 500 XVI, nrs. 1 en 2). De omzetbedragen voor 2012 voor de primaire opdrachtgevers (VWS-eigenaar, VWS-opdrachtgevers, IenM, EL&I en SZW) zijn ramingen op grond van de verwachte opdrachtvolumes bij ongewijzigd beleid voor de komende jaren waarin thans bekende ontwikkelingen zijn meegenomen. De overige omzetbedragen zijn gebaseerd op lopende en naar verwachting nog aan te gane contracten met overige opdrachtgevers.
Baten
De hoogte van de inkomsten is afhankelijk van overeenstemming tussen de opdrachtgevers en het RIVM over de aard en omvang van de te verrichten activiteiten en – daarmee samenhangend – de in rekening te brengen kosten (zijnde uren x tarief plus directe projectgebonden kosten). De geraamde baten van VWS-eigenaar zijn hoofdzakelijk bestemd voor het strategisch onderzoek van het RIVM en als aanvullend huisvestingsbudget.
De geraamde baten van VWS-opdrachtgevers betreffen inkomsten die het RIVM op grond van lopende werkprogramma’s en thans bekende ontwikkelingen verwacht te verkrijgen door opdrachtverlening door de beleidsdirecties van VWS, de IGZ en de nVWA.
De geraamde baten van IenM en EL&I volgen uit werkzaamheden die op het taakveld milieu in relatie tot volksgezondheid worden uitgevoerd in opdracht van de beleidsdirecties van IenM, de Inspectie IenM en EL&I. De geraamde baten van SZW hebben betrekking op onderzoek op het gebied van (gevaarlijke) arbeidsomstandigheden.
Baten van derden verkrijgt het RIVM door het uitvoeren van werkzaamheden voor derden in Nederland en in internationaal verband.
Lasten
De personele kosten bedragen circa € 118 miljoen, waarvan circa € 106 miljoen voor ambtelijk personeel en circa € 12 miljoen voor inhuur. De materiële kosten bedragen circa € 264 miljoen. Een groot deel betreft uitvoeringskosten voor het Rijksvaccinatieprogramma (€ 109 miljoen).
In deze begroting is de bezuinigingstaakstelling Kabinet Rutte verwerkt, waarbij het RIVM wordt aangeslagen voor een financiële reductie van 1,5% ingaande 2012 tot 6% structureel vanaf 2015. Deze bezuiniging werkt door in de opdrachtgeversbudgetten van VWS en IenM en in de eigenaarsbijdrage van VWS aan het RIVM. De taakstelling moet voor 3/4 worden ingevuld als efficiencytaakstelling (en werkt daarmee door in de RIVM-tarieven) en voor 1/4 als volumetaakstelling. In de uurtarieven zijn de in de onderstaande tabel vermelde taakstellingen verwerkt.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Efficiencytaakstelling Kabinet Balkenende IV |
– 2% |
– |
– |
– |
– |
– |
– |
|
Taakstelling Kabinet Rutte |
– |
– |
– 1,5% |
– 3% |
– 4,5% |
– 6% |
– 6% |
|
Omschrijving |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|---|---|---|---|---|---|---|---|
|
1. Rekening-courant RHB 1–1 |
59 880 |
28 943 |
29 442 |
29 603 |
29 114 |
28 621 |
28 821 |
|
2. Totaal operationele kasstroom |
– 26 030 |
5 015 |
7 047 |
6 397 |
6 393 |
7 086 |
6 843 |
|
3a. Totaal investeringen (-/-) |
– 4 907 |
– 4 516 |
– 6 886 |
– 6 886 |
– 6 886 |
– 6 886 |
– 6 886 |
|
3b. Totaal boekwaarde desinvesteringen (+) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
3. Totaal investeringskasstroom |
– 4 907 |
– 4 516 |
– 6 886 |
– 6 886 |
– 6 886 |
– 6 886 |
– 6 886 |
|
4a. Eenmalige uitkering aan moederdepartement (-/-) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4b. Eenmalige storting door het moederdepartement (+) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4c. Aflossingen op leningen (-/-) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4d. Beroep op leenfaciliteit (+) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4. Totaal financieringskasstroom |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
5. Rekening-courant RHB 31–12 (=1+2+3+4) |
28 943 |
29 442 |
29 603 |
29 114 |
28 621 |
28 821 |
28 778 |
Toelichting kasstroomoverzicht
Het RIVM investeert in software en licenties, gebouwinstallaties en infrastructuur, laboratoriumapparatuur, vervoermiddelen, IT en audiovisuele apparatuur en facilitaire apparatuur. Dit betreft vervangingsinvesteringen, nodig om de continuïteit te waarborgen.
|
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|
|
Generiek |
|||||
|
1. Tarieven/ uur |
|||||
|
– Gewogen uurtarief in € |
108,96 |
108,96 |
108,96 |
108,96 |
108,96 |
|
– Ontwikkeling uurtarief (2003 = 100) |
100 |
100 |
100 |
100 |
100 |
|
2. Aantal fte totaal (exclusief externe inhuur) |
1 516 |
1 516 |
1 516 |
1 516 |
1 516 |
|
3. Saldo van baten en lasten (% van de baten) |
0% |
0% |
0% |
0% |
0% |
|
Specifiek |
|||||
|
1. Liquiditeit (current ratio; norm: > 1,5) |
1,51 |
1,51 |
1,51 |
1,51 |
1,51 |
|
2. Solvabiliteit (debt ratio) |
0,94 |
0,94 |
0,94 |
0,94 |
0,94 |
|
3. Rentabiliteit eigen vermogen |
0% |
0% |
0% |
0% |
0% |
|
4. Percentage externe inhuur t.o.v. totale personele kosten |
10% |
10% |
10% |
10% |
10% |
|
5. Percentage facturen betaald binnen 30 dagen |
97,5% |
97,5% |
97,5% |
97,5% |
97,5% |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Uurtarief
Het RIVM hanteert als indicator voor de doelmatigheid het gewogen uurtarief. De uurtarieven worden jaarlijks door de eigenaar vastgesteld. De hoogte van de tarieven wordt onder meer bepaald door de ontwikkeling van de loonkosten, de materiële kosten (waaronder de huren die de Rijksgebouwendienst in rekening brengt) en het aantal te declareren uren per medewerker evenals efficiencytaakstellingen.
Specifiek
Voor wat betreft de specifieke doelmatigheidsindicatoren steunt het RIVM op de gangbare bedrijfseconomische indicatoren zoals vermeld in bovenstaande tabel. Over de geleverde prestaties legt het RIVM systematisch verantwoording af richting de opdrachtgevers. Voor de primaire opdrachtgevers VWS en IenM gebeurt dat in periodieke voortgangsrapportages die door deze opdrachtgevers worden vastgesteld. Voor de overige opdrachtgevers gebeurt dat via de tijdige levering van de afgesproken producten en diensten en de daarop volgende tijdige betaling door de opdrachtgevers van de overeengekomen opdrachtsom.
Audits en benchmarkonderzoeken vinden periodiek plaats. Over de (wetenschappelijke) audits op onderdelen van de primaire processen wordt gerapporteerd aan de Commissie van Toezicht.
Sinds 1 februari 2009 heeft Almata de tijdelijke status van baten-lastendienst toegekend gekregen (Kamerstuk 31 914, nr. 1). Almata is een voormalige rijksinrichting binnen de Dienst Justitiële Inrichtingen (DJI) van het Ministerie van Veiligheid en Justitie, die per genoemde datum is omgevormd tot een jeugdzorgPlus-instelling. De primaire opdrachtgever van Almata is het Ministerie van Volksgezondheid, Welzijn en Sport (VWS).
Almata heeft als missie jongeren met ernstige gedragsproblemen te behandelen. Doel van de behandeling is het verminderen van probleemgedrag, het vergroten van competenties en het creëren van een realistisch toekomstperspectief, zodat jongeren zo snel mogelijk en beter toegerust terug kunnen keren in de samenleving (thuis, op kamers of in een andere geschikte open setting, dan wel in een vervolgvoorziening). Almata heeft vestigingen in Den Dolder en Ossendrecht. De huidige behandelcapaciteit bedraagt 202 plaatsen.
In de brief van 13 april 2011 (Kamerstuk 31 839, nr. 100) heeft de staatssecretaris van VWS de Kamer geïnformeerd over toekomstige ontwikkelingen van jeugdzorgPlus. Voor Almata betekent dit dat komend jaar een aanzienlijk veranderproces doorgevoerd zal worden, waarin de locaties Den Dolder en Ossendrecht hun eigen weg zullen gaan. De locatie Den Dolder van Almata en De Lindenhorst zullen fuseren tot één private instelling van ongeveer 96 plaatsen. Voor de locatie Ossendrecht wordt een private samenwerkings- of fusiepartner gezocht. Met deze veranderingen is in de begroting voor 2012 nog geen rekening gehouden.
Meer informatie over de organisatie en taken van het Almata vindt men op de website: www.almata.nl.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
A. Baten |
|||||||
|
Opbrengst moederdepartement |
33 254 |
30 015 |
28 907 |
28 146 |
29 183 |
28 246 |
28 023 |
|
– Eigenaar |
3 401 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Opdrachtgevers |
29 853 |
30 015 |
28 907 |
28 146 |
29 183 |
28 246 |
28 023 |
|
Opbrengst overige departementen |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Opbrengst derden |
866 |
595 |
570 |
545 |
20 |
20 |
20 |
|
Rentebaten |
9 |
5 |
5 |
5 |
5 |
5 |
6 |
|
Vrijval voorzieningen |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Bijzondere baten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal baten |
34 129 |
30 615 |
29 482 |
28 696 |
29 208 |
28 271 |
28 049 |
|
B. Lasten |
|||||||
|
Apparaatskosten |
32 314 |
28 750 |
27 568 |
27 518 |
26 828 |
26 827 |
26 890 |
|
– Personele kosten |
19 457 |
18 657 |
18 188 |
18 260 |
17 875 |
17 840 |
17 895 |
|
Waarvan: |
|||||||
|
eigen personeel |
16 688 |
16 785 |
16 335 |
16 390 |
16 445 |
||
|
externe inhuur |
1 500 |
1 475 |
1 540 |
1 450 |
1 450 |
||
|
– Materiële kosten |
12 857 |
10 093 |
9 380 |
9 258 |
8 953 |
8 987 |
8 995 |
|
Waarvan: |
|||||||
|
ICT |
411 |
419 |
428 |
436 |
445 |
||
|
Overige lasten |
1 353 |
1 840 |
1 914 |
1 178 |
2 380 |
1 444 |
1 159 |
|
Rentelasten |
83 |
140 |
70 |
55 |
55 |
55 |
55 |
|
Afschrijvingskosten |
1 270 |
1 150 |
950 |
825 |
775 |
775 |
776 |
|
– Materieel |
1 251 |
1 138 |
931 |
806 |
756 |
756 |
756 |
|
– Immaterieel |
19 |
12 |
19 |
19 |
19 |
19 |
20 |
|
Overige kosten |
0 |
550 |
894 |
298 |
1 550 |
614 |
328 |
|
– Dotaties voorzieningen |
0 |
550 |
894 |
298 |
1 550 |
614 |
328 |
|
– Bijzondere lasten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal lasten |
33 667 |
30 590 |
29 482 |
28 696 |
29 208 |
28 271 |
28 049 |
|
Saldo van baten en lasten |
462 |
25 |
0 |
0 |
0 |
0 |
0 |
Toelichting op de begroting van baten en lasten
De bedragen 2010 betreffen de gerealiseerde baten en lasten volgens het departementale jaarverslag over 2010 (Kamerstuk 32 710 XVI, nrs. 1 en 2). De bedragen 2011 betreffen de begroting 2011 (Kamerstuk 32 500 XVI, nrs. 1 en 2). De bedragen 2012 en verder zijn gebaseerd op de realisatie 2010, begroting 2011 en verwachtingen voor de komende jaren.
De opbrengst van het moederdepartement bestaat uit een bijdrage van VWS voor exploitatiekosten, kapitaallasten en een aantal incidentele bijdragen.
|
Exploitatiebijdrage op basis van 202 plaatsen * € 107 000 |
21 614 |
|
Bijdrage voor kapitaallasten (situatie afhankelijk) |
5 764 |
|
Overige bijdrage (inclusief SBF/FLO) |
1 529 |
|
Totaal |
28 907 |
Verslagjaar 2010 is inclusief een eenmalige toekenning van de bouwimpuls.
De opbrengst derden bestaat uit de ESF-bijdrage (Europees Sociaal Fonds) in het kader van Workwise (arbeidstoeleiding van gedetineerde jongeren).
De dotatie voorziening heeft betrekking op kosten van medewerkers die gebruik maken van functioneel leeftijdsontslag (FLO). Deze voorziening is een voorziening die wordt opgebouwd vanuit het resultaat bij de aanvang van het functionele leeftijd ontslag (60 jaar) van de medewerker in een substantieel bezwarende functie (SBF). De kosten voor de gehele FLO-periode worden ineens genomen. De omvang hangt af van het aantal deelnemers in het betreffende jaar. De opbouw van de voorziening wordt gedekt vanuit een structureel budget op basis van afspraken die gemaakt zijn bij de transitie van DJI naar het Ministerie van VWS. De bijdrage FLO wordt rechtstreeks ten laste van het eigen vermogen gebracht.
Het aantal fte loopt terug vanwege het vertrek van personeel door reorganisatie van de maritieme sector van 282 fte naar 276 fte in 2012. Met een eventuele reorganisatievoorziening voor extra kosten en boventalligheid maritieme sector is geen rekening gehouden.
|
Omschrijving |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|---|---|---|---|---|---|---|---|
|
1. Rekening-courant RHB 1–1 |
7 288 |
7 179 |
6 876 |
5 826 |
4 876 |
3 976 |
3 276 |
|
2. Totaal operationele kasstroom |
586 |
500 |
– 200 |
– 200 |
– 200 |
0 |
0 |
|
3a. Totaal investeringen (-/-) |
– 1 060 |
– 300 |
– 500 |
– 500 |
– 500 |
– 500 |
– 500 |
|
3b. Totaal boekwaarde desinvesteringen (+) |
0 |
150 |
0 |
0 |
0 |
0 |
0 |
|
3. Totaal investeringskasstroom |
– 1 060 |
– 150 |
– 500 |
– 500 |
– 500 |
– 500 |
– 500 |
|
4a. Eenmalige uitkering aan moederdepartement (-/-) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4b. Eenmalige storting door het moederdepartement (+) |
1 292 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4c. Aflossingen op leningen (-/-) |
– 927 |
– 953 |
– 350 |
– 250 |
– 200 |
– 200 |
– 200 |
|
4d. Beroep op leenfaciliteit (+) |
0 |
300 |
0 |
0 |
0 |
0 |
0 |
|
4. Totaal financieringskasstroom |
365 |
– 653 |
– 350 |
– 250 |
– 200 |
– 200 |
– 200 |
|
5. Rekening-courant RHB 31–12 (=1+2+3+4) |
7 179 |
6 876 |
5 826 |
4 876 |
3 976 |
3 276 |
2 576 |
Toelichting kasstroomoverzicht
De afgelopen jaren is het saldo van de rekening-courant met de rijkshoofdboekhouding (RHB) erg hoog geweest doordat een aantal verplichtingen werd doorgeschoven. Vanaf 2011 zal het rekening-courantsaldo afnemen en dalen tot een normale hoogte.
De boekwaarde van de desinvesteringen in 2011 betreft de opbrengst (verkoop minus boekwaarde) van de verkoop van een tweetal schepen. De investeringen bestaan deels uit vervangingsinvesteringen en deels uit nieuwe investeringen. Almata investeert in zaken als vervanging ICT, vervanging wagenpark, verbetering gebouwen en terreinen, verbeteren en vervangen van inrichting van de paviljoens en de behandel/therapieruimten en bezoekersruimten, vervanging van onderwijshulpmiddelen en verbeteringen aan het schip. Deze investeringen zijn normaliter jaarlijks op hetzelfde niveau, maar in bepaalde jaren wijkt dit beeld af, door verbouwingen en veranderingen (zoals nieuwbouw Ossendrecht in 2010).
|
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|
|
Generiek |
|||||
|
1. Kosten per behandelplek (x € 1 000) |
138,7 |
137,9 |
136,8 |
136,8 |
137,1 |
|
2. Bijdrage per behandelplek (x € 1 000) |
138,7 |
137,9 |
136,8 |
136,8 |
137,1 |
|
3. Aantal fte totaal (exclusief externe inhuur) |
272 |
272 |
264 |
264 |
264 |
|
4. Saldo van baten en lasten (% van de baten) |
0% |
0% |
0% |
0% |
0% |
|
Specifiek |
|||||
|
1. Gemiddelde verblijfsduur in maanden |
7 |
7 |
7 |
7 |
7 |
|
2. Geregistreerde klachten |
350 |
300 |
250 |
250 |
250 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Kosten en bijdrage per behandelplek
De komende jaren wordt gewerkt aan kostenreductie met als doel een lagere kostprijs per behandelplek door afname van het aantal fte, het doorvoeren van materiële besparingen en het geleidelijk afbouwen van de overige bijdragen in de komende jaren. De bijdrage voor FLO-voorziening valt hier buiten, omdat deze afhankelijk is van het aantal deelnemers dat in dat jaar deel neemt aan de regeling.
Dit alles resulteert in een kostprijs die marktconform is voor het gedeelte dat niet afhankelijk is van het hebben van de status als rijksinstelling, en die Almata in staat stelt te concurreren met de particuliere collega’s uit de jeugdzorgPlus.
Gemiddelde verblijfsduur
De gemiddelde verblijfsduur is de duur die het beste past bij de kwaliteitsmaatstaf die Almata voor haar behandeling hanteert, maar is mede afhankelijk van de huidige bewegingen en komende besluitvorming over trajectzorg in de jeugdzorgketen.
Geregistreerde klachten
Het aantal klachten zal door verbetering van het leefklimaat voor de jongeren geleidelijk gaan teruglopen.
Sinds 1 februari 2009 heeft De Lindenhorst de tijdelijke status van baten-lastendienst toegekend gekregen (Kamerstuk 31 914, nr. 1). De Lindenhorst is een voormalige rijksinrichting binnen de Dienst Justitiële Inrichtingen (DJI) van het Ministerie van Veiligheid en Justitie, die per genoemde datum is omgevormd tot een jeugdzorgPlus-instelling. De primaire opdrachtgever van De Lindenhorst is het Ministerie van Volksgezondheid, Welzijn en Sport (VWS).
De Lindenhorst is een gespecialiseerde JeugdzorgPlus-instelling en heeft als kerntaak het bieden van bescherming en zorg aan meisjes met ernstige gedragsproblemen in een doorlopend traject ter vergroting van de zelfredzaamheid, passend bij de mogelijkheden van het meisje.
In de brief van 13 april 2011 (Kamerstuk 31 839, nr. 100) heeft de staatssecretaris van VWS een uitspraak gedaan over de toekomst van De Lindenhorst. Komend jaar zal een aanzienlijk veranderproces doorgevoerd worden. De locatie Den Dolder van Almata en De Lindenhorst zullen fuseren tot één private instelling van ongeveer 96 plaatsen, zodat een zelfde positie wordt verkregen als de overige (jeugd)zorginstellingen. Met deze veranderingen is in de ontwerpbegroting voor 2012 nog geen rekening gehouden.
Meer informatie over de organisatie en taken van De Lindenhorst vindt men op de website: www.delindenhorst.nl.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
A. Baten |
|||||||
|
Opbrengst moederdepartement |
10 306 |
9 471 |
9 407 |
9 246 |
9 004 |
9 004 |
9 004 |
|
– Eigenaar |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Opdrachtgevers |
10 306 |
9 471 |
9 407 |
9 246 |
9 004 |
9 004 |
9 004 |
|
Opbrengst overige departementen |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Opbrengst derden |
504 |
717 |
687 |
687 |
687 |
687 |
687 |
|
Rentebaten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Vrijval voorzieningen |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Bijzondere baten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal baten |
10 810 |
10 188 |
10 094 |
9 933 |
9 691 |
9 691 |
9 691 |
|
B. Lasten |
|||||||
|
Apparaatskosten |
10 540 |
10 037 |
9 949 |
9 788 |
9 546 |
9 546 |
9 546 |
|
– Personele kosten |
6 711 |
6 368 |
6 785 |
6 626 |
6 388 |
6 388 |
6 388 |
|
Waarvan: |
|||||||
|
eigen personeel |
6 464 |
6 313 |
6 086 |
6 086 |
6 086 |
||
|
externe inhuur |
321 |
313 |
302 |
302 |
302 |
||
|
– Materiële kosten |
3 829 |
3 669 |
3 164 |
3 162 |
3 158 |
3 158 |
3 158 |
|
Waarvan: |
|||||||
|
ICT |
411 |
401 |
387 |
387 |
387 |
||
|
Overige lasten: |
135 |
151 |
145 |
145 |
145 |
145 |
145 |
|
Rentelasten |
12 |
21 |
15 |
15 |
15 |
15 |
15 |
|
Afschrijvingskosten |
123 |
130 |
130 |
130 |
130 |
130 |
130 |
|
– Materieel |
123 |
130 |
130 |
130 |
130 |
130 |
130 |
|
– Immaterieel |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Overige kosten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Dotaties voorzieningen |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
– Bijzondere lasten |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Totaal lasten |
10 675 |
10 188 |
10 094 |
9 933 |
9 691 |
9 691 |
9 691 |
|
Saldo van baten en lasten |
135 |
0 |
0 |
0 |
0 |
0 |
0 |
Toelichting op de begroting van baten en lasten
De bedragen 2010 betreffen de gerealiseerde baten en lasten volgens het departementale jaarverslag over 2010 (Kamerstuk 32 710 XVI, nrs. 1 en 2). De bedragen 2011 betreffen de begroting 2011 (Kamerstuk 32 500 XVI, nrs. 1 en 2). De bedragen 2012 en verder zijn gebaseerd op de realisatie 2010, begroting 2011 en verwachtingen voor de komende jaren.
De opbrengst van het moederdepartement bestaat uit een bijdrage van VWS voor exploitatiekosten en kapitaallasten.
|
Exploitatiebijdrage op basis van 54 plaatsen * € 140 993 |
7 614 |
|
Bijdrage voor kapitaallasten (situatie afhankelijk) |
1 793 |
|
Totaal |
9 407 |
Verslagjaar 2010 is inclusief een eenmalige toekenning in verband met de bouwimpuls.
Medio 2013 zal de kostprijs structureel verlaagd worden door realisatie van een kostprijsverlagingstraject, onder andere door een afname van het aantal personeelsleden, samenwerking bedrijfsvoering en het herzien van externe contracten.
Begroting 2014 en verder betreft de structurele kostprijsverlaging, exclusief (eenmalige) fusie-/ en privatiseringskosten en uitgaand van een locatie met 54 capaciteitsplaatsen. Bij privatisering zullen de personele kosten (toepassing van de CAO Jeugdzorg) en huisvestingskosten (geen verplichte Rijksgebouwendienst) verder afnemen, maar zal er wel een effectief rendement dienen te worden behaald, conform maatschappelijk aanvaardbare normen. In bovenstaande begroting is dit niet meegenomen.
De dotatiekosten opbouw FLO voorziening worden direct ten laste van het eigen vermogen gebracht.
|
Omschrijving |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|---|---|---|---|---|---|---|---|
|
1. Rekening-courant RHB 1–1 |
252 |
1 284 |
927 |
615 |
324 |
301 |
577 |
|
2. Totaal operationele kasstroom |
1 187 |
– 200 |
– 200 |
– 200 |
– 200 |
– 120 |
– 180 |
|
3a. Totaal investeringen (-/-) |
– 53 |
– 55 |
– 55 |
– 55 |
– 55 |
– 55 |
– 55 |
|
3b. Totaal boekwaarde desinvesteringen (+) |
0 |
||||||
|
3. Totaal investeringskasstroom |
– 53 |
– 55 |
– 55 |
– 55 |
– 55 |
– 55 |
– 55 |
|
4a. Eenmalige uitkering aan moederdepartement (-/-) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
4b. Eenmalige storting door het moederdepartement (+) |
0 |
0 |
0 |
0 |
265 |
476 |
234 |
|
4c. Aflossingen op leningen (-/-) |
– 102 |
– 102 |
– 57 |
– 36 |
– 33 |
– 25 |
– 25 |
|
4d. Beroep op leenfaciliteit (+) |
0 |
||||||
|
4. Totaal financieringskasstroom |
– 102 |
– 102 |
– 57 |
– 36 |
232 |
451 |
209 |
|
5. Rekening-courant RHB 31–12 (=1+2+3+4) |
1 284 |
927 |
615 |
324 |
301 |
577 |
551 |
Toelichting kasstroomoverzicht
De investeringen betreffen reguliere vervangingsinvesteringen in technische installaties, video-/data-apparatuur, inventaris en overige activa.
De eenmalige stortingen door het moederdepartement zijn ter vorming van de voorziening functioneel leeftijdsontslag op basis van het huidige personeelsbestand. Hierdoor ontstaat in de jaren van dotatie voorziening een positieve financieringskasstroom. Uitbetalingen in het kader van dezelfde regeling veroorzaken de negatieve operationele kasstroom.
De aflossing op lening betreft de conversielening die verplicht is afgesloten bij de oprichting van de tijdelijke baten-lastendienst in 2009.
|
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|
|
Generiek |
|||||
|
1. Kosten per behandelplek (bedragen x € 1 000) |
141 |
138 |
134 |
134 |
134 |
|
2. Bijdrage per behandelplek (bedragen x € 1 000) |
141 |
138 |
134 |
134 |
134 |
|
3. Aantal fte totaal (exclusief externe inhuur) |
116 |
113 |
108 |
108 |
108 |
|
4. Saldo van baten en lasten (% van de baten) |
0% |
0% |
0% |
0% |
0% |
|
Specifiek |
|||||
|
1. Gemiddelde verblijfsduur in maanden |
7 |
7 |
7 |
7 |
7 |
|
2. Geregistreerde klachten |
29 |
29 |
29 |
29 |
29 |
|
3. Klachten gegrond verklaard |
0 |
0 |
0 |
0 |
0 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Basisindicatoren voor doelmatigheid zijn de kostprijs en de kwaliteit per product of dienst. Doelmatigheid kan worden bereikt door een lagere kostprijs (bij gelijke kwaliteit) of een hogere kwaliteit (bij gelijke kostprijs), uitgewerkt in onderstaande indicatoren.
Kosten en bijdrage per behandelplek
Betreft integrale kostprijs per plaats (54 plaatsen) -/- kapitaallasten en incidentele kosten die gecompenseerd zijn door het moederdepartement. In 2011 is een project gestart om te komen tot een structurele kostprijsverlaging. Naar verwachting zal medio 2013 de verlaging worden gerealiseerd.
Gemiddelde verblijfsduur
De gemiddelde verblijfsduur betreft de gemiddelde verblijfsduur van een jongere op De Lindenhorst. In 2010 is een gemiddelde verblijfsduur van 10,2 maanden gerealiseerd. Doelstelling van 2011 en verder betreft 7 maanden.
Geregistreerde klachten
De zorg dient op een dusdanige manier verleend te worden dat zo min mogelijk klachten worden ingediend.
Klachten gegrond verklaard
De zorg dient op een dusdanige manier verleend te worden dat zo min mogelijk klachten gegrond worden verklaard.
Dit hoofdstuk geeft een integraal overzicht van de ontwikkeling van de uitgaven en ontvangsten die tot het Budgettair Kader Zorg (BKZ) gerekend worden. Het Financieel Beeld Zorg (FBZ) heeft ten opzichte van eerdere jaren een aantal aanpassingen ondergaan. In de leeswijzer van deze begroting is een passage opgenomen die het onderscheid tussen begroting- en premiegefinancierde uitgaven toelicht en de relatie tussen de begroting van VWS en het BKZ verduidelijkt.
Het voorliggende FBZ richt zich allereerst op de ontwikkeling van het BKZ (paragraaf 2). Paragraaf 3 geeft de verticale ontwikkeling van de BKZ-uitgaven en ontvangsten weer en paragraaf 4 de horizontale ontwikkeling. De beschikbare uitgaven per sector komen in paragraaf 5 aan de orde. Binnen de cure en care is een aantal nieuwe sectoren toegevoegd, deze worden in paragraaf 6 toegelicht. In paragraaf 7 komen de financiering van de BKZ-uitgaven en de ontwikkeling van de premies Algemene Wet Bijzondere Ziektekosten (AWBZ) en Zorgverzekeringswet (Zvw) aan de orde. Deze aanpassingen vormen de eerste stap naar een meer transparant Financieel Beeld Zorg.
De collectieve zorguitgaven nemen jaarlijks toe als gevolg van onder andere de vergrijzing, de toename van het aantal chronisch zieken en technologische ontwikkelingen. Om de kwaliteit en toegankelijkheid van zorg te waarborgen heeft het kabinet in het financieel kader van het Regeerakkoord rekening gehouden met een groei van € 15 miljard in de periode 2011–2015. Dit betekent een reële groei van gemiddeld 3¼% per jaar, ruim boven de geraamde reële groei van het BBP met 1¼% per jaar.
Het BKZ is voor de periode 2011–2015 bij de start van het Kabinet Rutte vastgesteld, zie tabel 1.
Ondanks de geaccommodeerde groei zijn de zorguitgaven ook in 2011 sterker gestegen dan voorzien. De BKZ-uitgaven laten een bijstelling zien van ruim € 1,5 miljard in 2011. Een beperkt deel van deze stijging (€ 0,1 miljard in 2011) is te verklaren door het saldo van nominale ontwikkelingen en ijklijnmutaties. Het kader wordt hiervoor gecorrigeerd, waardoor een overschrijding resulteert in 2011 van € 1,4 miljard. Om te voorkomen dat de zorguitgaven op den duur onhoudbaar worden en andere collectieve uitgaven zullen verdringen, heeft het kabinet diverse maatregelen getroffen. In combinatie met de opwaartse bijstelling van het BKZ resulteert dit in een overschrijding van € 0,5 miljard in 2012, die in 2014 omslaat in een onderschrijding van € 0,2 miljard. De maatregelen worden toegelicht in paragraaf 3.
|
2011 |
2012 |
2013 |
2014 |
2015 |
|
|---|---|---|---|---|---|
|
BKZ Regeerakkoord (2011–2015) |
59 666 |
63 067 |
66 993 |
71 018 |
74 190 |
|
Bijstelling BKZ |
112 |
– 70 |
– 116 |
– 123 |
– 123 |
|
waarvan Ontwikkeling prijs nationale bestedingen |
– 36 |
– 167 |
– 178 |
– 188 |
– 197 |
|
waarvan IJklijnmutaties |
149 |
97 |
62 |
65 |
74 |
|
BKZ in lopende prijzen |
59 778 |
62 997 |
66 877 |
70 895 |
74 068 |
|
Netto-BKZ-uitgaven ontwerpbegroting 2012 |
61 157 |
63 546 |
66 961 |
70 659 |
73 986 |
|
Overschrijding (+)/onderschrijding (-) |
1 379 |
549 |
84 |
– 236 |
– 82 |
|
Als gevolg van de bijstelling in de netto-BKZ-uitgaven |
1 491 |
479 |
– 32 |
– 359 |
– 205 |
Bron: Startnota (Kamerstuk 32 500 XVI, nr. 29), VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Tabel 2 laat vanaf de stand ontwerpbegroting 2011 de verticale ontwikkeling van de BKZ-uitgaven en -ontvangsten zien. Hier worden alleen toegelicht de mutaties die hebben plaatsgevonden na het Regeerakkoord. Voor een uitgebreide toelichting op de Regeerakkoordmutaties wordt verwezen naar de Startnota (Kamerstuk 32 500 XVI, nr. 29).
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Bruto-BKZ-uitgaven ontwerpbegroting 2011 |
61 107,5 |
62 615,1 |
65 926,0 |
69 951,3 |
74 470,7 |
79 573,5 |
|
|
1. Mutaties Startnota |
235,1 |
605,1 |
730,0 |
392,6 |
– 1 632,4 |
||
|
Bruto-BKZ-uitgaven Startnota |
61 107,5 |
62 850,2 |
66 531,1 |
70 681,3 |
74 863,3 |
77 941,1 |
|
|
Mee-/tegenvallers, maatregelen en intensiveringen |
688,6 |
1 297,5 |
128,0 |
– 233,1 |
– 536,1 |
– 297,6 |
|
|
2. Actualisering zorguitgaven (zie tabel 2A) |
628,9 |
1 073,0 |
1 013,1 |
1 246,1 |
1 376,1 |
1 675,1 |
|
|
3. Tariefmaatregel huisartsen |
– 132,0 |
– 132,0 |
– 132,0 |
– 132,0 |
|||
|
4. Verlaging eerdere korting ziekenhuizen |
235,2 |
235,2 |
235,2 |
235,2 |
235,2 |
||
|
5. Hoofdlijnenakkoord instellingen voor medisch specialistische zorg |
– 265,0 |
– 265,0 |
– 265,0 |
– 265,0 |
|||
|
6. Verlaging eerdere tariefskorting medisch specialisten |
42,4 |
42,4 |
42,4 |
42,4 |
42,4 |
||
|
7. Korting academische component |
– 10,0 |
– 20,0 |
– 30,0 |
– 40,0 |
|||
|
8. Afzien van pakketopname beweegkuur |
– 69,0 |
– 30,0 |
– 19,0 |
– 9,0 |
|||
|
9. Pakketuitname dieetadvisering |
– 42,0 |
– 42,0 |
– 42,0 |
– 42,0 |
|||
|
10. Pakketuitname maagzuurremmers |
– 75,0 |
– 75,0 |
– 58,0 |
– 58,0 |
|||
|
11. Pakketuitname stoppen met roken |
– 20,0 |
– 20,0 |
– 20,0 |
– 20,0 |
|||
|
12. Tariefkorting logopedie |
– 6,0 |
– 6,0 |
– 6,0 |
– 6,0 |
|||
|
13. Invoering darmkankerscreening |
16,6 |
40,0 |
61,4 |
||||
|
14. Maatregel fysiotherapie |
– 50,0 |
– 50,0 |
– 50,0 |
– 50,0 |
|||
|
15. Tariefmaatregel verloskunde |
– 4,0 |
– 4,0 |
– 4,0 |
– 4,0 |
|||
|
16. Kosten oneigenlijk gebruik SEH verhalen op patiënt |
– 10,0 |
– 10,0 |
– 10,0 |
||||
|
17. Maatregel farmaceutische hulp |
– 42,0 |
– 42,0 |
– 57,0 |
– 57,0 |
– 57,0 |
||
|
18. Hulpmiddelen |
20,0 |
20,0 |
20,0 |
20,0 |
20,0 |
||
|
19. Maatregelen ggz |
– 393,0 |
– 393,0 |
– 393,0 |
– 393,0 |
|||
|
20. Rechtmatigheid Zvw |
– 7,0 |
– 7,0 |
– 7,0 |
– 7,0 |
– 7,0 |
||
|
21. Ramingsbijstelling kapitaallasten |
34,0 |
52,0 |
30,5 |
16,0 |
|||
|
22. Niet doorgaan maatregel minimale eigen betalingen AWBZ |
80,0 |
80,0 |
80,0 |
80,0 |
|||
|
23. Besparingsverlies beperken doelgroep AWBZ |
20,0 |
||||||
|
24. Maatregelen persoonsgebonden budgetten |
– 119,0 |
– 290,0 |
– 843,0 |
– 919,0 |
|||
|
25. Inzet taakstellende intensiveringsmiddelen |
– 20,0 |
– 20,0 |
– 20,0 |
– 20,0 |
|||
|
26. Caribisch Nederland |
22,5 |
15,2 |
15,2 |
14,5 |
14,1 |
||
|
27. Tekort budget Wtcg |
50,0 |
50,0 |
50,0 |
50,0 |
|||
|
28. Inkomensafhankelijke Wtcg |
– 250,0 |
– 250,0 |
– 250,0 |
||||
|
29. Diverse mutaties |
59,7 |
– 46,6 |
– 127,9 |
– 319,6 |
– 218,8 |
– 209,6 |
|
|
Technische en macro-economische mutaties |
427,2 |
265,2 |
528,8 |
308,5 |
284,2 |
– 199,2 |
|
|
30. Macro loon- en prijsbijstelling |
116,8 |
288,8 |
103,5 |
75,9 |
– 18,0 |
||
|
31. IJklijnmutaties (zie tabel 2B) |
– 41,6 |
148,4 |
96,8 |
61,8 |
65,1 |
74,0 |
|
|
32. Financieringsmutatie |
468,8 |
||||||
|
33. Technische mutatie ggz |
143,2 |
143,2 |
143,2 |
143,2 |
|||
|
Totaal mutaties |
1 115,8 |
1 562,7 |
656,8 |
75,4 |
– 251,9 |
– 98,4 |
|
|
Bruto-BKZ-uitgaven ontwerpbegroting 2012 |
62 223,3 |
64 412,9 |
67 187,9 |
70 756,7 |
74 611,4 |
77 842,7 |
82 099,4 |
|
BKZ-ontvangsten ontwerpbegroting 2011 |
2 908,2 |
3 183,9 |
3 464,4 |
3 607,9 |
3 765,0 |
3 935,7 |
|
|
34. Mutaties Startnota |
80,0 |
80,0 |
– 185,0 |
||||
|
BKZ-Ontvangsten Startnota |
2 908,2 |
3 183,9 |
3 464,4 |
3 687,9 |
3 845,0 |
3 750,7 |
|
|
Tegenvallers, maatregelen en intensiveringen |
100,4 |
71,9 |
177,2 |
107,2 |
107,2 |
105,2 |
|
|
35. Actualisering zorguitgaven |
80,0 |
85,0 |
85,0 |
||||
|
36. Ramingbijstelling eigen risico Zvw |
– 33,0 |
– 54,0 |
– 20,0 |
– 20,0 |
– 22,0 |
||
|
37. Ramingbijstelling eigen bijdrage AWBZ |
– 19,0 |
– 19,0 |
– 19,0 |
||||
|
38. Eigen bijdrage Zvw |
146,2 |
146,2 |
146,2 |
146,2 |
|||
|
39. Diverse mutaties |
20,4 |
19,9 |
|||||
|
Technische en macro-economische mutaties |
23,7 |
||||||
|
40. IJklijnmutaties |
23,7 |
||||||
|
Totaal mutaties |
124,1 |
71,9 |
177,2 |
107,2 |
107,2 |
105,2 |
|
|
BKZ-ontvangsten ontwerpbegroting 2012 |
3 032,3 |
3 255,8 |
3 641,6 |
3 795,1 |
3 952,2 |
3 855,9 |
4 028,7 |
|
Netto-BKZ-uitgaven ontwerpbegroting 2011 |
58 199,3 |
59 431,2 |
62 461,6 |
66 343,4 |
70 705,7 |
75 637,8 |
|
|
Mutatie in de netto-BKZ-uitgaven |
235,1 |
605,1 |
650,0 |
312,6 |
– 1 447,4 |
||
|
Netto-BKZ-uitgaven Startnota |
58 199,3 |
59 666,3 |
63 066,7 |
66 993,4 |
71 018,3 |
74 190,4 |
|
|
Mutatie in de netto-BKZ-uitgaven |
991,7 |
1 490,8 |
479,6 |
– 31,8 |
– 359,1 |
– 203,6 |
|
|
Netto-BKZ-uitgaven ontwerpbegroting 2012 |
59 191,0 |
61 157,1 |
63 546,3 |
66 961,6 |
70 659,2 |
73 986,8 |
78 070,7 |
Bron: VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Uitgaven
1. Mutaties Startnota
De mutaties uit het Regeerakkoord en de nota van wijziging 2011 zijn reeds toegelicht in de Startnota die bij de start van het Kabinet Rutte is vastgesteld (Kamerstuk 32 500 XVI, nr. 29).
2. Actualisering zorguitgaven
Op basis van de gegevens van de NZa en het CVZ zijn de zorguitgaven 2010 geactualiseerd. Uit deze actualisering volgt per saldo voor 2012 een geraamde tegenvaller van € 1 013 miljoen. Deze tegenvaller wordt in de onderstaande tabel (tabel 2A) uitgesplitst (overschrijding (+)/onderschrijding (-).
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
|
|---|---|---|---|---|---|---|
|
Huisartsenzorg |
45,0 |
45,0 |
45,0 |
45,0 |
45,0 |
45,0 |
|
Tandheelkundige zorg |
– 35,5 |
– 35,5 |
– 35,5 |
– 35,5 |
– 35,5 |
– 35,5 |
|
Fysiotherapie |
36,8 |
36,8 |
36,8 |
36,8 |
36,8 |
36,8 |
|
Logopedie |
6,1 |
6,1 |
6,1 |
6,1 |
6,1 |
6,1 |
|
Ergotherapie |
5,6 |
5,6 |
5,6 |
5,6 |
5,6 |
5,6 |
|
Verloskunde en kraamzorg |
3,8 |
10,2 |
10,2 |
10,2 |
10,2 |
10,2 |
|
Dieetadvisering |
11,6 |
11,6 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Ziekenhuiszorg1 |
79,6 |
43,9 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Medisch specialisten1 |
142,8 |
142,8 |
0,0 |
0,0 |
0,0 |
0,0 |
|
ZBC’s1 |
138,3 |
138,3 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Overig curatieve zorg1 |
30,2 |
30,2 |
7,0 |
7,0 |
7,0 |
7,0 |
|
Instellingen voor medisch specialistische zorg1 |
0,0 |
0,0 |
178,6 |
178,6 |
178,6 |
178,6 |
|
Vrijgevestigde medisch specialisten1 |
0,0 |
0,0 |
– 40,7 |
– 40,7 |
– 40,7 |
– 40,7 |
|
Ziekenvervoer |
27,4 |
26,3 |
26,3 |
26,3 |
26,3 |
26,3 |
|
Geneesmiddelen |
– 155,4 |
– 100,0 |
– 40,0 |
– 30,0 |
– 115,0 |
– 140,0 |
|
Hulpmiddelen |
– 5,9 |
– 5,9 |
– 5,9 |
– 5,9 |
– 5,9 |
– 5,9 |
|
Geneeskundige ggz |
254,7 |
254,7 |
254,7 |
254,7 |
254,7 |
254,7 |
|
Grensoverschrijdende zorg |
54,4 |
40,9 |
40,9 |
40,9 |
40,9 |
40,9 |
|
Multidisciplinaire zorgverlening |
69,9 |
69,9 |
69,9 |
69,9 |
69,9 |
69,9 |
|
Zorg in natura door AWBZ-instellingen |
0,0 |
352,1 |
352,1 |
352,1 |
352,1 |
352,1 |
|
Persoonsgebonden budgetten AWBZ |
14,3 |
0,0 |
102,0 |
325,0 |
540,0 |
864,0 |
|
Bovenbudgettaire vergoedingen |
– 6,4 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Subsidies gehandicaptenzorg |
– 3,7 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Beheerskosten uitvoeringsorganen AWBZ |
2,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Subsidies MEE-instellingen |
– 0,6 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Aanvullende post |
– 21,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Wtcg (begroting VWS) |
– 63,6 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Caribisch Nederland (begroting VWS) |
– 1,5 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Totaal |
628,9 |
1 073,0 |
1 013,1 |
1 246,1 |
1 376,1 |
1 675,1 |
Bron: VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Hier is rekening gehouden met de gevolgen van het «Bestuurlijk hoofdlijnenakkoord» en het «Convenant bekostiging vrij gevestigde medisch specialisten» (zie ook paragraaf 6). Dit betreft de mutatie ten opzichte van het Regeerakkoord. De mutatie in het verdiepingshoofdstuk is ten opzichte van de Eerste suppletoire begroting 2011.
3. Tariefmaatregel huisartsen
Het huisartsenkader wordt gekort voor de structurele overschrijdingen die toe te schrijven zijn aan de huisartsenzorg.
4. Verlaging eerdere korting ziekenhuizen
In de begroting 2011 is bij de ziekenhuizen een structurele overschrijding (op basis van voorlopige realisatie 2009) vermeld van € 549 miljoen. Tegenover deze overschrijding is een voorgenomen korting van gelijke omvang opgenomen. Op grond van de definitieve cijfers over 2009 zijn voor 2011 zowel de overschrijding als de maatregel neerwaarts bijgesteld naar € 314 miljoen. Met deze mutatie wordt de kortingsmaatregel (opgenomen als – € 549 miljoen in de begroting 2011) verlaagd met € 235 miljoen.
5. Hoofdlijnenakkoord instelling voor medisch specialistische zorg
Op 4 juli 2011 is het Bestuurlijk hoofdlijnenakkoord gesloten tussen de Nederlandse Vereniging van Ziekenhuizen (NVZ), Nederlandse Federatie van Universitair Medische Centra (NFU), Zorgverzekeraars Nederland (ZN), Zelfstandige Klinieken Nederland (ZKN) en VWS. In dit hoofdlijnenakkoord zijn onder andere afspraken gemaakt over een beheerste kostenontwikkeling van de ziekenhuiszorg van 2,5% vanaf 2012 aan de hand van basisjaar 2011 (exclusief loon- en prijsbijstelling). Onderdeel van de afspraken is het oplossen van de meerjarige doorwerking van de overschrijdingen 2010. Op grond van de voorlopige realisatie 2010 (stand juni 2011) zijn de overschrijdingen bij ziekenhuizen en zelfstandige behandelcentra (ZBC) toegenomen met circa € 400 miljoen. Afgesproken is dat de instellingen en verzekeraars maatregelen nemen om hiervan per 2012 € 265 miljoen op te lossen. Concreet betekent dit dat voor dit bedrag het in het hoofdlijnenakkoord afgesproken beschikbare kader vanaf 2012 niet verhoogd wordt voor dit deel van de overschrijding. VWS neemt het restant, voor haar rekening. Hiervoor wordt het beschikbare kader, zoals afgesproken in het hoofdlijnenakkoord, vanaf 2012 meerjarig wel opgehoogd. Tevens wordt in het kader van de bestuurlijke afspraken de budgetkorting 2011 van € 314 miljoen in 2011 verlaagd met € 81 miljoen.
6. Verlaging eerdere tariefskorting medisch specialisten
De overschrijding bij de medisch specialisten (op basis van realisatie 2009) is zoals gemeld in de 2e suppletoire wet 2010 neerwaarts bijgesteld met € 42 miljoen. Met deze mutatie worden de kortingsmaatregelen 2011 (opgenomen als negatieve bedragen in de begroting 2011) verlaagd met € 42 miljoen.
7. Korting academische component
De academische component – welke in de toekomst onderdeel zal worden van de beschikbaarheidbijdrage (vaste bijdrage voor specifieke zorgfuncties/diensten) – wordt gekort met € 10 miljoen in 2012 oplopend naar € 40 miljoen vanaf 2015.
8. Afzien van pakketopname beweegkuur
De beweegkuur wordt niet in het basispakket opgenomen. De daarvoor gereserveerde middelen vallen vrij.
9. Pakketuitname dieetadvisering
Dieetadvisering zal vanaf 2012 geen onderdeel meer uitmaken van het basispakket. Dit betreft de specialistische dieetadvisering in de niet-ketenzorg context. In het geval van ketenzorg bij COPD, diabetes en vasculair risicomanagement wordt de zorg die diëtisten bieden nog wel vergoed.
10. Pakketuitname maagzuurremmers
De maagzuurremmers zullen vanaf 2012 geen onderdeel meer uitmaken van het basispakket. Chronisch gebruik wordt van deze maatregel uitgezonderd.
11. Pakketuitname stoppen met roken
Ondersteuning bij stoppen met roken wordt per 1 januari 2012 uit het basispakket gehaald.
12. Tariefkorting logopedie
De tarieven zullen gekort worden om de overschrijding logopedie van € 6 miljoen, te compenseren.
13. Invoering darmkankerscreening
Na jarenlange discussie en gesteund door positieve onderzoeksresultaten wordt de darmkankerscreening per 2013 ingevoerd. Voor de invoering van deze screening is een reservering getroffen in verband met geraamde meerkosten bij de ziekenhuizen.
14. Maatregel fysiotherapie
De overschrijding bij de fysiotherapie wordt geredresseerd door het aantal behandelingen per aandoening voor eigen rekening extra te verhogen naar 20 (in plaats van 15). Dit is een aanscherping van de in het Regeerakkoord vastgelegde maatregel om per 1 januari 2012 de vergoeding vanaf de eerste 15 behandelingen (was 12 behandelingen) te laten ingaan. De groei bij fysiotherapie komt vooral voort uit een toename van het aantal ouderen, toename van het aantal patiënten en een stijging van de gemiddelde kosten per patiënt.
15. Tariefmaatregel verloskunde
De overschrijding bij verloskunde wordt door een tariefmaatregel deels geredresseerd. Deze overschrijding wordt onder andere veroorzaakt door een toename van de uitgaven aan diagnostische echo’s en prenatale screening.
16. Kosten oneigenlijk gebruik spoedeisende hulpposten (SEH) verhalen op patiënt
In aanvulling op het beleid om het aantal zelfverwijzers op de poliklinieken en bij de spoedeisende hulpposten (SEH) te verminderen is het voornemen de kosten van oneigenlijk gebruik van zelfverwijzers op de SEH te verhalen bij de patiënt.
17. Maatregel farmaceutische hulp
Als gevolg van het besluit van de NZa om de apothekerstarieven per 1 januari 2011 te verlagen, vallen de uitgaven voor geneesmiddelen structureel € 42 miljoen lager uit dan eerder geraamd. Daarnaast resulteert uitbreiding of wijziging van het aantal referentielanden op basis van de Wet Geneesmiddelenprijzen (WGP) naar verwachting in een besparing van € 15 miljoen. De WGP regelt de maximumprijzen van geneesmiddelen die in Nederland in de handel worden gebracht. De maximumprijzen zijn thans gebaseerd op het gemiddelde van de prijs van het betreffende product in België, Duitsland, Frankrijk en het Verenigd Koninkrijk.
18. Hulpmiddelen
Tijdens de begrotingsbehandeling VWS 2011 is de motie Agema c.s. (Kamerstuk 32 500 XVI, nr. 53) aangenomen. Deze maakt het uit het pakket halen van de rollators en andere loophulpmiddelen ongedaan.
19. Maatregelen geestelijke gezondheidszorg (ggz)
In de curatieve ggz worden maatregelen getroffen die ten opzichte van de Startnota in totaal € 396 miljoen opleveren. Deze maatregelen leiden naar verwachting tot € 3 miljoen hogere ontvangsten (hogere opbrengst eigen bijdragen) (zie regel 38) en € 393 miljoen lagere uitgaven. In 2012 wordt inclusief de in het Regeerakkoord en in de begroting 2011 aangekondigde maatregelen voor € 576 miljoen aan maatregelen getroffen. Deze worden bij artikel 42 toegelicht.
20. Rechtmatigheid Zvw
Hiermee wordt de maatregel «toetsing rechtmatigheid van vergoeding conform Zvw», zoals opgenomen in het Regeerakkoord, met € 7 miljoen verhoogd.
21. Ramingsbijstelling kapitaallasten
Het invoeren van integrale tarieven die bestaan uit een vergoeding voor geleverde zorg en een normatieve huisvestingscomponent (nhc) voor de kapitaallasten leidt tot een beperkte stijging van de uitgaven in de eerste jaren. Hierin is rekening gehouden met een ramingsbijstelling vanwege onder andere een lager bouwvolume en neerwaartse bijstelling van de rentecomponent in de nhc in lijn met de actuele ontwikkelingen in de markt.
22. Niet doorgaan maatregel minimale eigen betalingen AWBZ
De maatregel minimale eigen bijdrage AWBZ betreft een besluit van het vorige kabinet. Het huidige kabinet heeft besloten van deze maatregel af te zien. Dit levert een structureel besparingsverlies op van € 80 miljoen.
23. Besparingsverlies beperken doelgroep AWBZ
In het Regeerakkoord is de maatregel beperken doelgroep AWBZ opgenomen. Op 21 april 2011 heeft het CVZ een uitvoeringstoets uitgebracht over deze maatregel. Mede op grond hiervan en vanwege de noodzaak van een zorgvuldige voorbereiding heeft het kabinet besloten om nader onderzoek te doen naar de wijze waarop deze maatregel het beste vorm kan krijgen. De invulling van deze maatregel is met een jaar uitgesteld wat een besparingsverlies in 2012 oplevert van € 20 miljoen (Kamerstuk 30 597 XVI, nr. 186).
24. Maatregel persoonsgebonden budgetten
Om de groei van de pgb-regeling in lijn te brengen met de groei in de AWBZ wordt vanaf 1 januari 2012 de keuzemogelijkheid tot het pgb beperkt tot personen met een verblijfsindicatie. Hierdoor wordt de geraamde overschrijding in 2015 geredresseerd. Bestaande pgb-budgethouders met een extramurale indicatie behouden hun recht op een pgb tot 1 januari 2014. Daarnaast wordt in 2014 het recht op een pgb wettelijk verankerd. Het recht van bestaande budgethouders met een indicatie voor begeleiding vervalt bij de overheveling van de functie begeleiding naar de gemeenten. Dit is uiterlijk 1 januari 2014 of eerder in geval van een herindicatie in 2013 (Kamerstuk 30 597 XVI, nr. 186).
25. Inzet taakstellende intensiveringsmiddelen
Tijdens de begrotingsbehandeling VWS 2011 is de motie Agema c.s. (Kamerstuk 32 500 XVI, nr. 53) aangenomen (zie regel 18). Deze middelen uit het Regeerakkoord worden ingezet ter dekking hiervan.
26. Caribisch Nederland
Betreft de zorguitgaven voor Caribisch Nederland.
27. Tekort budget Wtcg
Op basis van de aantallen in december 2010 en begin 2011 uitgekeerde tegemoetkomingen over het jaar 2009 wordt voor 2011 en volgende jaren rekening gehouden met structureel € 50 miljoen hogere uitgaven. De hogere uitgaven 2011 en deels 2012 zijn terug te vinden bij de ijklijnmutaties (tabel 2B).
28. Inkomensafhankelijke Wtcg
Om de overschrijdingen van de Wtcg te redresseren en de uitgaven voor de Wtcg meer in lijn te brengen met het oorspronkelijk geraamde uitgavenniveau voor deze regeling wordt de Wtcg in 2012 inkomensafhankelijk gemaakt om zo in 2013 effect te krijgen.
29. Diverse mutaties
Deze post is het saldo van verschillende mutaties.
30. Macro loon- en prijsbijstelling
De raming van de loon- en prijsbijstelling is aangepast op basis van de meest recente macro-economische inzichten in het MEV 2011 van het Centraal Planbureau (CPB). Met de zorgwerkgevers wordt open en reëel overleg gevoerd over de ontwikkeling van de lonen en prijzen in de zorgsector.
31. IJklijnmutaties
Dit betreft het saldo van diverse mutaties tussen het BKZ en de andere uitgavenkaders. De meest omvangrijke mutaties zijn in de onderstaande tabel (tabel 2B) verwerkt.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
|
|---|---|---|---|---|---|---|
|
Totaal |
– 41,6 |
148,4 |
96,8 |
61,8 |
65,1 |
74,0 |
|
waarvan huisartsenopleiding |
0,0 |
133,7 |
136,3 |
135,3 |
135,3 |
135,3 |
|
waarvan Wtcg |
0,0 |
75,7 |
40,0 |
0,0 |
0,0 |
0,0 |
|
waarvan beheerskosten CAK |
0,0 |
0,0 |
– 69,2 |
– 69,4 |
– 69,7 |
– 70,0 |
|
waarvan overgangsrecht ambulancevervoer functioneel leeftijdsontslag |
0,0 |
– 32,0 |
– 31,0 |
– 30,0 |
– 28,0 |
– 28,0 |
|
waarvan integrale kankercentra |
0,0 |
0,0 |
– 30,7 |
– 30,7 |
– 30,7 |
– 30,7 |
Bron: VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
32. Financieringsmutatie
Er is sprake van een zeker tijdsverloop tussen het moment dat de NZa de productieafspraken van partijen ontvangt en de verwerking daarvan in de budgetten en de bevoorschotting van de instellingen. Als gevolg daarvan wijkt de financiering binnen een jaargrens af van de uitgaven (budgetten) in dat jaar. Zo ontstaan zogeheten financieringsachterstanden of -voorsprongen. In 2010 laat de actualisering van de financiering een hogere bijstelling zien dan de actualisering van de budgetten: in 2010 is € 469 miljoen meer gefinancierd.
33. Technische muatie ggz
In de VWS-begroting 2011 en de Startnota is besloten tot een aantal maatregelen met betrekking tot de eigen bijdrage in de curatieve ggz. Het deel dat betrekking heeft op de invoering van de eigen bijdrage in de tweedelijns ggz wordt aan de ontvangstenkant geraamd en verantwoord. Dit leidt tot een technische mutatie van de uitgavenkant naar de ontvangstenkant (zie regel 38)
Ontvangsten
34. Mutaties Startnota
De mutaties uit het Regeerakkoord zijn reeds toegelicht in de Startnota die bij de start van het Kabinet Rutte is vastgesteld (Kamerstuk 32 500 XVI, nr. 29).
35. Actualisering zorguitgaven
Uit de actualisering blijkt dat zich in 2010 een ramingsmeevaller voordoet bij de eigen betalingen in de AWBZ van € 80 miljoen. Voor 2011 en 2012 is deze € 85 miljoen.
36. Ramingbijstelling eigen risico Zvw
De opbrengsten uit eigen risico zijn aangepast als gevolg van een herijking van het eigen risico model (minder opbrengsten), de overheveling van geriatrische revalidatiezorg naar de Zvw (hogere opbrengsten) en een technische correctie met betrekking tot het niet meer vergoeden van de anticonceptiva voor vrouwen ouder dan 21 jaar (minder opbrengsten).
37. Ramingbijstelling eigen bijdrage AWBZ
Als gevolg van de voorgenomen overheveling van de geriatrische revalidatiezorg van de AWBZ naar de Zvw komt de eigen bijdrage zoals die in de AWBZ van toepassing is te vervallen.
38. Eigen bijdrage Zvw
In de curatieve ggz is besloten tot een aantal maatregelen zoals toegelicht in artikel 42. Hiervan slaat € 146 miljoen neer bij de inkomsten Zvw in de vorm van een eigen bijdrage tweedelijns ggz (behandeling en verblijf).
39. Diverse mutaties
Deze post is het saldo van verschillende mutaties.
40. IJklijnmutaties
De ontvangsten als gevolg van de aan wanbetalers opgelegde opslag in de bestuursrechterlijke premie zijn € 23,7 miljoen hoger dan geraamd.
Tabel 3 geeft per artikel de horizontale ontwikkeling aan van de BKZ-uitgaven en -ontvangsten aan. De ontwikkeling tussen 2010–2011 en 2011–2012 is daarbij onderverdeeld naar de oorzaak van de ontwikkeling: volume (v), nominaal (n) of technisch (t).
|
2010 |
v |
n |
t |
2011 |
v |
n |
t |
2012 |
|
|---|---|---|---|---|---|---|---|---|---|
|
41. Volksgezondheid |
0,1 |
0,0 |
0,0 |
0,0 |
0,1 |
0,0 |
0,0 |
0,0 |
0,1 |
|
42. Gezondheidszorg |
35,3 |
0,2 |
0,8 |
0,0 |
36,2 |
– 0,2 |
0,0 |
0,0 |
36,0 |
|
43. Langdurige zorg |
23,8 |
0,8 |
0,4 |
– 0,5 |
24,6 |
1,3 |
0,1 |
– 0,1 |
26,0 |
|
44. Maatschappelijke ondersteuning |
0,2 |
0,0 |
0,0 |
0,0 |
0,2 |
0,0 |
0,0 |
0,0 |
0,2 |
|
99. Nominaal en onvoorzien |
0,0 |
0,1 |
0,0 |
– 0,1 |
0,1 |
– 0,2 |
1,8 |
0,0 |
1,6 |
|
Wmo (Gemeentefonds) |
1,5 |
– 0,1 |
0,0 |
0,0 |
1,5 |
0,0 |
0,0 |
0,0 |
1,4 |
|
Zorgopleidingen (begroting VWS) |
0,8 |
0,0 |
0,0 |
0,2 |
1,1 |
0,0 |
0,0 |
0,0 |
1,1 |
|
Wtcg (begroting VWS) |
0,5 |
0,0 |
0,0 |
0,1 |
0,6 |
0,0 |
0,0 |
0,0 |
0,6 |
|
Caribisch Nederland (begroting VWS) |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
|
Loon-en prijsbijstellingen (begrotingsgefinancierd) |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
0,1 |
|
Bruto-BKZ-uitgaven ontwerpbegroting 2012 |
62,2 |
1,1 |
1,3 |
– 0,2 |
64,4 |
1,0 |
1,9 |
– 0,1 |
67,2 |
|
BKZ-ontvangsten ontwerpbegroting 2012 |
3,0 |
0,0 |
0,2 |
0,0 |
3,3 |
0,0 |
0,4 |
0,0 |
3,6 |
|
Netto-BKZ-uitgaven ontwerpbegroting 2012 |
59,2 |
1,1 |
1,1 |
– 0,2 |
61,2 |
1,0 |
1,5 |
– 0,1 |
63,5 |
Bron: VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Volume
Bij het artikel gezondheidszorg is tussen 2010–2011 een geringe volumegroei van € 0,2 miljard en tussen 2011–2012 een negatieve volumegroei van € 0,1 miljard. Onderliggend is wel degelijk sprake van een forse volume groei, alleen wordt deze geredresseerd door de aangekondigde maatregelen (zie paragraaf 3). De maatregelen moeten de uitvoeringstegenvallers 2010 compenseren (zie tabel 2A). De som van de maatregelen en de verwerkte tegenvallers doen de vooraf gereserveerde toegestane volumegroei (groeiruimte) rekenkundig teniet.
Artikel langdurige zorg heeft voor 2010–2011 een volumegroei van € 0,8 miljard en voor 2011–2012 een groei van € 1,3 miljard. Voor deze jaren kan gesteld worden dat zich hier – in vergelijking met het artikel gezondheidszorg – minder omvangrijke tegenvallers (zie tabel 2A) en dus minder kostenbesparende maatregelen in latere jaren voordoen (paragraaf 3). Daarnaast is bij de start van het huidige Kabinet circa € 0,8 miljard geïntensiveerd voor de ouderenzorg.
Nominaal
De nominale ontwikkeling 2010–2011 betreft de jaarlijkse aanpassing van de uitgaven aan loon- en prijsontwikkeling in 2011. Aangezien de loon- en prijsontwikkeling 2012 bij het verschijnen van het Centraal Economisch Plan (CEP) van het CPB wordt vastgesteld (maart 2012), is deze nog niet aan de beleidsartikelen toegedeeld en staat daarom nog geparkeerd op het artikel nominaal en onvoorzien.
Naast de nominale groei bij de BZK-uitgaven doet zich een groei voor bij de ontvangsten, dit is waarschijnlijk het gevolg van een toename van de groei van de zorgvraag in de ZVW en AWBZ. Voor 2012 ligt de oorzaak ook in de bij begroting 2011 aangekondigde € 40,- verhoging van het eigen risico Zvw, indexering van het eigen risico en de invoering van de eigen bijdrage in de curatieve ggz (zie paragraaf 3).
Technisch
Technische mutaties betreffen voornamelijk de mutaties in de financieringsachterstand bij de Zorg in natura door AWBZ-instellingen (zie paragraaf 3), mutaties tussen het BKZ en andere uitgavenkaders (zie tabel 2B) en technische overhevelingen van/naar artikelen. Zo valt de huisartsenopleiding per 1 januari 2011 onder het BKZ en zijn de middelen voor het Fonds ziekenhuisopleidingen van de ziekenhuizen naar het artikel Zorgopleidingen overgeheveld.
Onderstaande tabellen geven de beschikbare uitgaven per sector weer. Hierbij is rekening gehouden met de budgettaire consequenties van de eerste suppletoire begroting 2011 en de ontwerpbegroting 2012. Voor 2011 is de loon- en prijsontwikkeling reeds op de beleidssectoren verwerkt, terwijl voor 2012 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzonderlijke sectoren toegedeeld, is opgenomen als «onverdeeld» binnen de betreffende artikelen of nominaal en onvoorzien.
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Preventieve zorg (uitvoeren Rijksvaccinatieprogramma) |
95,3 |
109,3 |
109,4 |
109,4 |
109,4 |
109,4 |
109,4 |
|
Volksgezondheid onverdeeld |
2,4 |
5,1 |
7,8 |
9,2 |
9,2 |
||
|
Totaal |
95,3 |
109,3 |
111,8 |
114,5 |
117,2 |
118,6 |
118,6 |
|
Procentuele mutatie t.o.v. voorgaand jaar |
– |
14,7% |
2,3% |
2,4% |
2,4% |
1,2% |
0,0% |
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Extramurale zorg |
4 337,5 |
4 370,8 |
4 121,6 |
4 223,1 |
4 326,2 |
4 475,2 |
4 475,2 |
|
Huisartsenzorg |
2 219,0 |
2 310,4 |
2 104,6 |
2 103,6 |
2 103,6 |
2 103,6 |
2 103,6 |
|
Tandheelkunde en tandheelkundige specialistische zorg |
876,7 |
788,3 |
787,2 |
787,2 |
787,2 |
787,2 |
787,2 |
|
Paramedische hulp |
730,9 |
725,5 |
640,3 |
640,8 |
641,0 |
641,0 |
641,0 |
|
Verloskunde en kraamzorg |
456,8 |
491,7 |
501,7 |
506,8 |
507,6 |
508,3 |
508,3 |
|
Dieetadvisering |
54,1 |
54,9 |
|||||
|
Extramurale zorg onverdeeld |
87,8 |
184,7 |
286,8 |
435,1 |
435,1 |
||
|
Ziekenhuizen, medisch specialisten en overig curatief |
19 191,3 |
19 273,0 |
19 660,8 |
20 222,9 |
20 770,5 |
21 457,2 |
21 438,4 |
|
Algemene en categorale ziekenhuizen |
12 099,4 |
12 196,6 |
|||||
|
Academische ziekenhuizen |
2 884,4 |
3 080,4 |
|||||
|
Academische component |
647,0 |
681,2 |
689,9 |
702,4 |
715,8 |
739,4 |
739,4 |
|
Medisch specialisten |
2 211,3 |
2 095,4 |
|||||
|
ZBC's |
559,5 |
573,2 |
|||||
|
Overig curatieve zorg |
629,7 |
648,4 |
245,7 |
252,6 |
260,9 |
271,3 |
271,3 |
|
Instellingen voor medisch specialistische zorg |
16 704,0 |
17 122,0 |
17 550,0 |
17 989,0 |
17 961,0 |
||
|
Vrijgevestigde medisch specialisten |
1 979,0 |
2 028,0 |
2 079,0 |
2 131,0 |
2 131,0 |
||
|
Ziekenhuizen, medisch specialisten en overig curatief onverdeeld |
160,0 |
– 2,2 |
42,2 |
117,9 |
164,8 |
326,5 |
335,7 |
|
Ziekenvervoer |
588,6 |
571,0 |
583,2 |
597,4 |
627,3 |
668,1 |
668,1 |
|
Ambulancevervoer |
471,3 |
450,0 |
438,5 |
425,3 |
426,9 |
426,9 |
426,9 |
|
Overig ziekenvervoer |
117,3 |
121,0 |
121,0 |
121,0 |
121,0 |
121,0 |
121,0 |
|
Ziekenvervoer onverdeeld |
23,7 |
51,1 |
79,4 |
120,2 |
120,2 |
||
|
Genees- en hulpmiddelen |
6 609,5 |
6 935,0 |
6 926,5 |
7 375,8 |
7 793,6 |
8 235,3 |
8 223,3 |
|
Farmaceutische hulp |
5 215,2 |
5 459,8 |
5 391,4 |
5 772,3 |
6 117,1 |
6 482,5 |
6 470,5 |
|
Hulpmiddelen |
1 394,3 |
1 475,2 |
1 535,1 |
1 603,5 |
1 676,5 |
1 752,8 |
1 752,8 |
|
Geneeskundige geestelijke gezondheidszorg |
3 897,1 |
4 094,7 |
3 826,6 |
3 961,8 |
4 095,5 |
4 244,5 |
4 193,0 |
|
Geneeskundige ggz door instellingen |
3 545,2 |
3 654,5 |
3 328,0 |
3 340,9 |
3 341,8 |
3 341,8 |
3 341,8 |
|
Geneeskundige ggz door vrijgevestigden |
351,9 |
357,5 |
263,1 |
262,8 |
262,8 |
262,8 |
262,8 |
|
Geneeskundige ggz onverdeeld |
82,7 |
235,5 |
358,1 |
490,9 |
639,9 |
588,4 |
|
|
Overig |
|||||||
|
Multidisciplinaire zorgverlening |
240,9 |
347,8 |
336,3 |
344,3 |
352,5 |
364,3 |
364,3 |
|
Grensoverschrijdende zorg |
546,4 |
568,6 |
557,9 |
547,9 |
569,0 |
600,7 |
600,7 |
|
Beheerskosten uitvoeringsorganen Zvw |
5,6 |
5,8 |
|||||
|
Totaal |
35 416,9 |
36 166,7 |
36 012,9 |
37 273,2 |
38 534,6 |
40 045,3 |
39 963,0 |
|
Procentuele mutatie t.o.v. voorgaand jaar |
– |
2,1% |
– 0,4% |
3,5% |
3,4% |
3,9% |
– 0,2% |
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
ZZP’s ggz |
1 245,6 |
1 281,3 |
1 281,3 |
1 281,3 |
1 281,3 |
1 281,3 |
1 281,3 |
|
ZZP’s ghz |
4 332,9 |
4 436,7 |
4 436,7 |
4 436,7 |
4 436,7 |
4 436,7 |
4 436,7 |
|
ZZP’s v&v |
7 446,6 |
7 636,7 |
7 636,7 |
7 636,7 |
7 636,7 |
7 636,7 |
7 636,7 |
|
Extramurale zorgprestaties |
3 594,8 |
3 603,0 |
3 679,9 |
3 679,9 |
3 679,9 |
3 679,9 |
3 679,9 |
|
Dagbesteding en vervoer |
1 158,8 |
1 180,7 |
1 180,7 |
1 180,7 |
1 180,7 |
1 180,7 |
1 180,7 |
|
Kapitaallasten |
2 607,8 |
2 593,4 |
2 627,4 |
2 645,4 |
2 623,9 |
2 609,4 |
2 576,9 |
|
Overige zorg in natura |
747,7 |
703,7 |
679,7 |
679,7 |
679,7 |
679,7 |
679,7 |
|
Bovenbudgettaire vergoedingen |
130,5 |
144,4 |
129,6 |
129,3 |
129,3 |
129,3 |
129,3 |
|
Persoonsgebonden budgetten |
2 157,5 |
2 278,8 |
2 464,7 |
2 532,5 |
2 194,8 |
2 442,8 |
2 442,8 |
|
Subsidies langdurige zorg |
73,4 |
79,2 |
|||||
|
Beheerskosten / diversen AWBZ |
241,8 |
250,7 |
206,9 |
213,3 |
219,6 |
223,0 |
223,1 |
|
Langdurige zorg onverdeeld |
245,8 |
456,9 |
1 656,5 |
2 204,0 |
2 581,1 |
2 835,8 |
2 703,1 |
|
Totaal |
23 983,2 |
24 645,5 |
25 980,1 |
26 619,5 |
26 643,7 |
27 135,3 |
26 970,2 |
|
Procentuele mutatie t.o.v. voorgaand jaar |
– |
2,8% |
5,4% |
2,5% |
0,1% |
1,8% |
–0,6% |
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
MEE-instellingen |
180,1 |
186,2 |
187,6 |
180,0 |
181,6 |
181,0 |
181,0 |
|
Totaal |
180,1 |
186,2 |
187,6 |
180,0 |
181,6 |
181,0 |
181,0 |
|
Procentuele mutatie t.o.v. voorgaand jaar |
– |
3,4% |
0,8% |
– 4,1% |
0,9% |
0,0% |
0,0% |
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Nominaal en onvoorzien |
0,0 |
62,2 |
1 624,6 |
3 359,7 |
5 843,8 |
6 951,0 |
11 381,6 |
|
Totaal |
0,0 |
62,2 |
1 624,6 |
3 359,7 |
5 843,8 |
6 951,0 |
11 381,6 |
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
|---|---|---|---|---|---|---|---|
|
Wmo (Gemeentefonds) |
1 541,0 |
1 456,0 |
1 441,5 |
1 441,5 |
1 441,5 |
1 441,5 |
1 441,5 |
|
Zorgopleidingen (begroting VWS) |
839,3 |
1 105,1 |
1 119,5 |
1 180,7 |
1 235,6 |
1 282,9 |
1 287,4 |
|
Wtcg (begroting VWS) |
487,5 |
632,8 |
616,7 |
434,0 |
394,1 |
399,6 |
405,4 |
|
Caribisch Nederland (begroting VWS) |
41,8 |
39,9 |
42,7 |
45,7 |
48,9 |
47,6 |
|
|
Loon- en prijsbijstellingen (begrotingsgefinancierd) |
7,3 |
53,3 |
110,9 |
173,6 |
238,6 |
303,1 |
|
|
Totaal |
2 867,8 |
3 243,0 |
3 270,9 |
3 209,8 |
3 290,5 |
3 411,5 |
3 485,0 |
Bij de artikelen 42 en 43 is in 2010 de «niet kader relevante» mutatie uit het aanvullend coalitieakkoord (Balkenende IV), ter stimulering van de bouw (€ 320 miljoen) meegenomen.
Bron: VWS, NZa productieafsraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Binnen artikel 42 zijn nieuwe sectoren ontstaan voor medisch specialistische zorg en vrijgevestigde medisch specialisten. De sectorindeling binnen langdurige zorg (artikel 43) is aangepast aan de overgang van een aanbodgestuurd systeem op basis van zorgzwaartepakketen (ZZP's). In deze paragraaf worden de nieuwe sector indelingen nader toegelicht.
Sectorindeling cure
In het akkoord dat is gesloten tussen VWS, de NVZ, de NFU, ZKN en ZN is de ambitie geformuleerd om de structurele uitgavengroei in de ziekenhuiszorg in de periode 2012 tot 2015 te beperken tot 2,5% per jaar. De afspraken zijn gemaakt in het licht van de eerder dit jaar genomen besluiten over de ziekenhuiszorg, zoals de invoering per 2012 van prestatiebekostiging, uitbreiding tot 70% van de behandelingen waar vrije prijsvorming geldt en het afbouwen van de achteraf-compensaties voor zorgverzekeraars. Ook zijn de afspraken gemaakt tegen de achtergrond van de fors stijgende uitgavengroei in de gezondheidszorg als geheel. In samenhang met het realiseren van deze beheerste uitgaven ontwikkeling zal de volgende inhoudelijke agenda worden uitgevoerd:
• Zorgverzekeraars gaan de selectieve inkoop van zorg sterk uitbreiden. Er wordt gecontracteerd op basis van prijs, kwaliteit, doelmatigheid en gepast gebruik. Ongewenste praktijkvariatie wordt teruggedrongen.
• Waar dit uit oogpunt van kwaliteit, doelmatigheid en innovatie wenselijk is, zullen zorgaanbieders en zorgverzekeraars spreiding en specialisatie van ziekenhuisfuncties bewerkstelligen.
• Dure geneesmiddelen worden doelmatiger voorgeschreven.
• Ook maken partijen afspraken over normen voor minimale kwaliteit (selectieve inkoop) en gepast gebruik (terugdringen praktijkvariatie en overbehandeling).
Mede naar aanleiding van het bestuurlijk akkoord met de ziekenhuissector is in de begroting een nieuw kader voor instellingen voor medisch specialistische zorg opgenomen. Dit kader is samengesteld uit de voormalige onderdelen algemene en categorale ziekenhuizen, academische ziekenhuizen, ZBC’s en een groot deel van overige curatieve instellingen (bijvoorbeeld centra voor erfelijkheidsonderzoek en dialysecentra). Ook de medisch specialisten in loondienst maken onderdeel uit van deze nieuwe sector.
Opgemerkt dient te worden dat deze reeks licht afwijkt van de reeks zoals die is opgenomen in het hoofdlijnenakkoord van 4 juli 2011. Deze neerwaartse aanpassing is het gevolg van een betere inschatting van het aandeel van medisch specialisten in loondienst die tot en met 2007 onderdeel uitmaakten van de lumpsum. Hierdoor wordt een kleiner deel van de voormalige sector medisch specialisten toegerekend aan de sector instellingen voor medisch specialistische zorg dan ten tijde van het sluiten van het convenant werd verondersteld. Deze aanpassing leidt tot een herverdeling binnen de medisch specialistische zorg, waardoor de middelen beschikbaar blijven voor medisch specialistische zorg.
Voor de periode 2012–2014 heeft VWS een akkoord gesloten met de Orde van Medisch Specialisten (OMS) en de NVZ over de beheersing van de uitgavengroei van de honoraria van vrijgevestigde medisch specialisten. In het zogenoemde beheersmodel is een volumegroei afgesproken van maximaal 2,5% per jaar. De afspraken zijn mede gemaakt ten behoeve van de overgang naar de invoering van integrale prestatiebekostiging voor medisch specialistische zorg in 2015. Het beheersmodel dient als een tijdelijk overgangsmodel. De afspraken over een beheerste volumegroei zijn mede ingegeven door de grote overschrijdingen in de afgelopen jaren bij de medisch specialisten, de beperkte mogelijkheden voor beloning van kwaliteit en doelmatigheid en de grote verschillen in beloning tussen specialisten.
Via het beheersmodel maken Raad van Bestuur en de specialisten binnen de instelling afspraken over honoraria. Daardoor ontstaat een evenwichtiger verdeling van honoraria onder de specialisten. Ook is er ruimte voor een eerlijker verdeling van de honoraria onder de specialisten. Met het beheersmodel wordt de dynamiek in de sector zoveel mogelijk behouden.
In het gesloten akkoord zijn aanvullende afspraken gemaakt over het terugdringen van niet noodzakelijke zorg, het terugdringen van praktijkvariatie, het doelmatig voorschrijven van geneesmiddelen en veiligheidsprogramma’s. In het akkoord hebben de betrokken partijen afgesproken om samen te zullen werken aan het verbeteren van de kwaliteit, veiligheid en kosteneffectiviteit van de zorg.
Voor de nieuwe sector vrijgevestigde medisch specialisten is op basis van het convenant een reeks beschikbaar van circa € 2 miljard, oplopend tot € 2,1 miljard in 2014 (prijsniveau 2011). Het beschikbare kader is samengesteld uit het kader medisch specialisten geschoond voor specialisten in loondienst en aangevuld met middelen voor vrijgevestigde medisch specialisten in ZBC’s.
De in de begroting opgenomen reeks wijkt af van de afgesproken budgetten in het akkoord omdat de hierin genoemde bedragen in prijsniveau 2012 zijn en omdat in een later stadium het aandeel van medisch specialisten in loondienst, die tot en met 2007 deelnamen aan de lumpsum, neerwaarts zijn aangepast. Hierdoor wordt een groter deel van de voormalige sector medisch specialisten toegerekend aan de nieuwe sector vrijgevestigde medisch specialisten.
Sectorindeling care
In 2009 is de bekostiging van de intramurale AWBZ-zorg ingrijpend veranderd. Vanaf dat moment is de zorgzwaartebekostiging door middel van ZZP’s ingevoerd. Met ingang van 2010 worden zorgaanbieders ook daadwerkelijk bekostigd op basis van ZZP’s.
Daarmee is vanuit een aanbodgericht systeem van bedden/plaatsen is overgegaan naar een vraaggestuurd systeem van ZZP’s. Door deze overgang is de zorgvraag van de cliënt centraal komen te staan.
Daarnaast komt het steeds vaker voor dat aanbieders in de langdurige geestelijke gezondheidszorg (ggz), de gehandicaptenzorg (ghz) en verpleging en verzorging (v&v), ook zorg kunnen leveren «over de sectoren heen». De totale uitgaven van een sector wordt hierdoor steeds minder betrouwbaar.
Het wordt daardoor interessanter om te weten hoeveel intramurale zorg er nu geleverd is aan ggz, ghz en v&v, in plaats van hoeveel een van oudsher ggz, ghz of v&v geclassificeerde instelling aan totale zorg geleverd heeft.
Mede door deze ontwikkelingen heeft VWS haar registratie van 2010 aangepast in de volgende niveaus14:
• ZZP’s geestelijke gezondheidszorg
• ZZP’s gehandicaptenzorg
• ZZP’s verpleging en verzorging
• Extramurale zorgprestaties
• Dagbesteding en vervoer
• Kapitaallasten15
• Overige zorg in natura
De oude indeling is hiermee komen te vervallen.
De financieringbronnen van de BKZ-uitgaven staan in tabel 4 uitgesplitst voor het jaar 2012. In het vervolg van deze paragraaf wordt dieper ingegaan op de financiering van de ZVW en de AWBZ afzonderlijk.
|
2012 |
|
|---|---|
|
AWBZ |
25,4 |
|
Zvw |
34,9 |
|
Eigen betaling AWBZ |
1,7 |
|
Eigen betaling Zvw |
1,9 |
|
Overheid (opleidingsfonds/Wtcg/Bes) |
1,8 |
|
Overheid (gemeentefonds) |
1,4 |
|
Bruto BKZ-uitgaven stand VWS ontwerpbegroting 2012 |
67,2 |
Tabel 5 geeft een overzicht van de uitgaven en inkomsten uit hoofde van de Zorgverzekeringswet (Zvw). De zorguitgaven van verzekeraars, de belangrijkste uitgavenpost op grond van de Zorgverzekeringswet (Zvw), stijgen met een kleine € 0,5 miljard van 2011 op 2012. Deze uitgaven zouden in 2012 duidelijk hoger zijn geweest als de in de vorige paragraaf beschreven maatregelen niet zouden zijn genomen. Bij de beheerskosten en de winst van verzekeraars wordt een forse groei verondersteld. Door de afschaffing van de macro-nacalculatie lopen verzekeraars meer risico, waarvoor zij extra reserves moeten opbouwen. De rechtstreekse betalingen van het zorgverzekeringsfonds (uitgaven in het kader van internationale verdragen en de academische component) groeien met ruim € 0,1 miljard. Dit komt vooral door de beschikbaarheidsbijdrage die vanaf 2012 bestaat.
De uitgaven en het noodzakelijke saldo worden voornamelijk gedekt via inkomensafhankelijke bijdragen, nominale premie en een rijksbijdrage. De groei van deze posten wordt hierna toegelicht. Een deel van de uitgaven wordt gedekt via eigen betalingen. Die stijgen door de jaarlijkse indexering en door het besluit om het eigen risico te verhogen met € 40. De overige baten van het zorgverzekeringsfonds zijn vrij stabiel. Als gevolg van tegenvallers bij inkomsten en uitgaven zijn er tekorten ontstaan in het zorgverzekeringsfonds (ZVF). Om deze tekorten weg te werken dienen de inkomsten van het fonds in 2012 hoger te zijn dan de uitgaven.
Op grond van de Zvw dient de inkomensafhankelijke bijdrage even hoog te zijn als het saldo van de nominale premie, het eigen risico (gecorrigeerd voor compensatie eigen risico) en de rijksbijdrage (de 50/50 verdeling). In de wet is ook vastgelegd dat indien de gerealiseerde verhouding niet 1 op 1 is, er een correctie plaatsvindt in volgende jaren.
|
2010 |
2011 |
2012 |
|
|---|---|---|---|
|
Uitgaven ten laste van de macropremielast1 |
|||
|
– Zorguitgaven verzekeraars |
34,4 |
35,2 |
35,6 |
|
– Rechtstreekse uitgaven zorgverzekeringsfonds |
0,9 |
0,9 |
1,1 |
|
– Beheerskosten plus saldi verzekeraars |
1,8 |
1,8 |
2,5 |
|
– Totaal |
37,2 |
37,9 |
39,2 |
|
Inkomsten |
|||
|
– Inkomensafhankelijke bijdrage |
17,0 |
19,7 |
20,6 |
|
– Nominale premie |
14,4 |
15,9 |
16,3 |
|
– Rijksbijdrage kinderen |
2,1 |
2,3 |
2,4 |
|
– Eigen betalingen |
1,4 |
1,5 |
1,8 |
|
– Overige baten zorgverzekeringsfonds |
0,1 |
0,0 |
– 0,1 |
|
– Totaal |
35,1 |
39,4 |
40,9 |
|
Saldo Zorgverzekeringsfonds |
– 2,1 |
+ 1,5 |
+ 1,8 |
Bron: VWS
BKZ relevant zijn hiervan de zorguitgaven van de verzekeraars plus de rechtstreekse uitgaven van het zorgverzekeringsfonds.
Het zorgverzekeringsfonds (ZVF)
In tabel 6 staan de uitgaven en inkomsten van het zorgverzekeringsfonds en de individuele verzekeraars. Uit deze tabel blijkt dat de uitgaven van het ZVF van 2011 op 2012 stijgen met € 0,5 miljard.
Deze stijging hangt vrijwel geheel samen met de hogere bijdrage aan de verzekeraars ter dekking van zorgkosten. Uit het ZVF ontvangt elke verzekeraar een bedrag ter gedeeltelijke dekking van de zorguitgaven. Dit bedrag houdt rekening met het risicoprofiel van de verzekerden bij die verzekeraar en zorgt op die manier voor een gelijk speelveld voor alle verzekeraars. De stijging in de bijdrage aan de verzekeraars resulteert uit enkele ontwikkelingen. Allereerst stijgt de bijdrage met ruim € 0,2 miljard ter financiering van de helft van de stijging van de zorgkosten van verzekeraars (van een kleine € 0,5 miljard). Daarnaast daalt de bijdrage met een kleine € 0,2 miljard in verband met het hogere saldo van het zorgverzekeringsfonds; de helft van de verbetering (van € 0,3 miljard) daarin wordt opgebracht door een lagere bijdrage aan de verzekeraars. De derde reden hangt samen met de reserveopbouw door verzekeraars in verband met de afschaffing van de macro nacalculatie met € 0,6 miljard. Zij verhogen in verband hiermee hun opslagpremie. Om de 50/50 verhouding tussen de nominaal en inkomensafhankelijk in stand te houden wordt de inkomensafhankelijke bijdrage met € 0,3 miljard verhoogd. Dit bedrag wordt doorgegeven aan de verzekeraars, die daardoor de totale nominale premie – om de € 0,6 miljard op te bouwen – maar met € 0,3 miljard hoeven te verhogen. De resterende groei van € 0,1 miljard is het saldo van bijstellingen bij rechtstreeks betalingen, overige baten, beheerskosten verzekeraar, de rijksbijdrage, de compensatie eigen risico en van de correctie van de 50/50 verdeling.
Naast de bijdrage ter gedeeltelijke dekking van de zorgkosten ontvangen verzekeraars uit het ZVF een vergoeding voor de beheerskosten van verzekerde kinderen. Deze volgt de ontwikkeling van het aantal verzekerde kinderen.
Uit het ZVF vinden ook rechtstreekse betalingen plaats op grond van internationale verdragen, subsidies en de zogenaamde academische component van academische ziekenhuizen. Vanaf 2012 komt daar de zogenaamde beschikbaarheidsbijdrage aan ziekenhuizen bij. Deze nieuwe bijdrage is de belangrijkste reden van de groei van ruim € 0,1 miljard.
Via het ZVF lopen ook de compensatie eigen risico en de overige baten (rentelasten, premievervangende bijdragen verdragsgerechtigden, kosten wanbetalers). Deze worden bij de inkomsten geboekt.
De inkomsten van het ZVF bestaan verder uit de inkomensafhankelijke bijdrage en de rijksbijdrage ter dekking van de fictieve premielast van kinderen tot 18 jaar.
De inkomensafhankelijke bijdrage groeit van 2011 op 2012 met € 0,9 miljard. Ook deze groei wordt vooral verklaard door enkele factoren. De inkomensafhankelijke bijdrage stijgt ruim € 0,2 miljard ter dekking van de helft van de stijging van de zorgkosten van verzekeraars. Verder stijgt de inkomensafhankelijke bijdrage met een kleine € 0,2 miljard ter verbetering van het fondssaldo (50% van 0,3 miljard). Daarnaast stijgt de inkomensafhankelijke bijdrage met de eerder genoemde € 0,3 miljard in verband met de reserveopbouw bij verzekeraars. De resterende groei van € 0,2 miljard is het saldo van bijstellingen bij rechtstreeks betalingen, overige baten, beheerskosten verzekeraar, de rijksbijdrage, de compensatie eigen risico en van de correctie van de 50/50 verdeling.
Het vermogenssaldo van het ZVF per ultimo 2011 wordt geschat op – € 2,8 miljard. Dit is circa € 2 miljard slechter dan werd geraamd in de begroting 2011. Dit is vooral het gevolg van een lagere uitkering aan verzekeraars in 2006 tot en met 2009 en een hogere uitkering aan verzekeraars in 2010 en 2011 (per saldo € 1,5 miljard). Daarnaast wordt thans gerekend met hogere rente-inkomsten in 2006 tot en met 2011 en met lagere inkomensafhankelijke bijdragen in 2008 tot en met 2011.
Van het tekort van € 2,8 miljard wordt in 2012 € 1,8 miljard weggewerkt door de premies hoger vast te stellen dan louter ter dekking van de uitgaven. Ook hierna bestaat er bij de huidige ramingen nog een tekort in het fonds van € 1,0 miljard. Dit hangt samen met uitgaventegenvallers in 2011, die pas in de premiestelling 2013 worden weggewerkt, als er meer zekerheid over is.
De verzekeraars
Verzekeraars ontvangen uit het ZVF een bijdrage ter gedeeltelijke dekking van de zorgkosten die zij moeten betalen. Het bedrag dat een verzekeraar uit het ZVF ontvangt is zodanig dat hij – rekeninghoudend met zijn verzekerdenpopulatie en een gemiddeld kostenpatroon en met het eigen risico dat hij ontvangt – per premiebetalende verzekerde een gelijk bedrag per volwassen verzekerde op zijn zorgkosten tekort komt. Dit bedrag is de zogenaamde nominale rekenpremie. Verzekeraars dienen echter ook hun beheerskosten en exploitatiesaldi te dekken. Dit kunnen zij alleen door een opslag te leggen op de rekenpremie; de opslagpremie. In die opslag kunnen verzekeraars ook winsten en verliezen uit het verleden, afwijkende inschattingen ten aanzien van de zorguitgaven of risico-opslagen verwerken. In de ramingen is verondersteld dat het exploitatiesaldo bij de verzekeraars € 1,1 miljard bedraagt in 2012; € 0,6 miljard meer dan in 2011. Dit komt omdat verzekeraars extra reserves moeten aanhouden in verband met de afschaffing van de macro nacalculatie. De opbrengst van het eigen risico neemt in 2012 toe vanwege de beleidsmatige verhoging en de indexatie van het eigen risico.
|
2010 |
2011 |
2012 |
|
|---|---|---|---|
|
ZORGVERZEKERINGSFONDS |
|||
|
Uitgaven |
21 186,7 |
20 387,4 |
20 923,7 |
|
– Uitkering aan verzekeraars voor zorg |
20 099,0 |
19 266,9 |
19 691,4 |
|
– Uitkering voor beheerskosten kinderen |
173,3 |
173,1 |
173,6 |
|
– Rechtstreekse uitgaven ZVF |
914,4 |
947,4 |
1 058,8 |
|
Inkomsten |
19 118,2 |
21 867,8 |
22 693,2 |
|
– Inkomensafhankelijke bijdrage |
17 022,4 |
19 662,4 |
20 609,7 |
|
– Rijksbijdrage kinderen |
2 132,6 |
2 318,5 |
2 379,0 |
|
– Compensatie Eigen Risico |
– 100,2 |
– 106,4 |
– 169,8 |
|
– Overige baten |
63,4 |
– 6,6 |
– 125,6 |
|
Exploitatiesaldo |
– 2 068,5 |
+1 480,5 |
+1 769,5 |
|
Vermogen Zorgverzekeringsfonds |
– 5 792,0 |
– 4 311,6 |
– 2 542,1 |
|
Vermogensnorm1 |
– 1 513,1 |
– 1 513,1 |
– 1 513,1 |
|
Vermogenssaldo Zorgverzekeringsfonds |
– 4 278,9 |
– 2 798,5 |
– 1 029,0 |
|
INDIVIDUELE VERZEKERAARS |
|||
|
Uitgaven |
36 269,7 |
36 971,8 |
38 104,5 |
|
– Zorg |
34 448,0 |
35 182,2 |
35 635,5 |
|
– Beheerskosten/exploitatiesaldi |
1 821,7 |
1 789,6 |
2 469,0 |
|
Inkomsten |
36 269,7 |
36 971,8 |
38 104,5 |
|
– Uitkering van ZVF voor zorg |
20 099,0 |
19 266,9 |
19 691,4 |
|
– Uitkering voor beheerskosten kinderen |
173,3 |
173,1 |
173,6 |
|
– Nominale rekenpremie |
12 800,6 |
14 298,5 |
13 975,5 |
|
– Nominale opslagpremie |
1 648,4 |
1 616,5 |
2 295,4 |
|
– Eigen risico |
1 548,4 |
1 616,8 |
1 968,7 |
Bron: VWS
Het feitelijk vermogen van het zorgverzekeringsfonds wordt vanaf 2008 negatief beïnvloed door een zuiver boekhoudkundige verschuiving in verband met de introductie van DBC’s in de GGZ. Deze verschuiving is niet relevant voor het EMU-saldo en het BKZ. Via de vermogensnorm van – € 1,5 miljard wordt voorkomen dat deze boekhoudkundige verschuiving wel premieconsequenties heeft.
De nominale premies en inkomensafhankelijke bijdragen
Hiervoor is toegelicht hoe de uitgaven en inkomsten zich naar huidig inzicht ontwikkelen tussen 2011 en 2012. Daarbij wordt rekening gehouden met de huidige inzichten voor 2011. Die waren nog niet bekend toen de premies 2011 werden vastgesteld. Bij het verklaren van de premiestijging 2011 op 2012 moet het huidige beeld 2012 dus worden vergeleken met het beeld 2011 uit de begroting 2011.
De inkomensafhankelijke bijdrage daalt van 7,75% in 2011 naar 7,1% in 2012. Bij de nominale premie wordt een stijging geraamd van gemiddeld € 1 211 in 2011 naar gemiddeld € 1 222 in 2012. Voor deze bijstellingen zijn een aantal oorzaken.
De belangrijkste oorzaak voor de mutatie van de inkomensafhankelijke bijdrage resulteert uit de wet uniformering loonbegrip. In het kader van die wet is besloten om de premiegrens van de inkomensafhankelijke bijdrage gelijk te stellen met de (fors hogere) premiegrens van de werknemersverzekeringen. Dit leidt tot fors lagere administratieve lasten. In samenhang met de hogere premiegrens zijn de percentages verlaagd, zodat de macro opbrengst niet verandert. Los van deze aanpassing zou de inkomensafhankelijke bijdrage met 0,15%-punt zijn gestegen.
Een tweede oorzaak van de premiestijging is de stijging van de zorguitgaven van de in de begroting 2011 beoogde stand voor 2011 naar de huidige inzichten voor 2011 met € 1,4 miljard. Die groei van de zorguitgaven is duidelijk hoger dan de groei van het aantal premiebetalers. Dit leidt tot een stijging van de nominale premie van circa € 35. De groei van de zorguitgaven is ook hoger dan de groei van het premieplichtig inkomen. De uitgavenstijging leidt daarom tot een stijging van de inkomensafhankelijke bijdrage met 0,1%-punt.
Een derde oorzaak is de verhoging van het eigen risico van € 170 naar € 220. Hierdoor stijgen de inkomsten van verzekeraars op grond van het eigen risico met ruim € 0,3 miljard. In samenhang met de verhoging stijgen de kosten van de compensatie eigen risico met een kleine € 0,1 miljard. Deze bijstelling slaat (anders dan alle andere bijstellingen) volledig neer in de nominale premie, die hierdoor per saldo met een kleine € 0,3 miljard daalt, ofwel circa € 20.
Een vierde oorzaak is de ontwikkeling van het beoogde saldo van het zorgverzekeringsfonds. In de begroting 2011 werd ingezet op een fondssaldo van € 2,5 miljard. Thans wordt voor 2012 gerekend met een fondssaldo van € 1,8 miljard; € 0,7 miljard minder. Dit leidt tot een daling van de nominale premie met circa € 25 en van de inkomensafhankelijke bijdrage met circa 0,1%-punt.
De reserveopbouw door verzekeraars in verband met de afschaffing van de macro nacalculatie van € 0,6 miljard leidt tot een stijging van de nominale premie met € 25 (+€ 50 bij de opslagpremie en – € 25 bij de rekenpremie) en een stijging van de inkomensafhankelijke bijdrage van 0,10%-punt.
Bij de rechtstreekse uitgaven van het zorgverzekeringsfonds, de beheerskosten, de rijksbijdrage en de overige baten van het fonds doen zich allemaal beperkte bijstellingen voor. Samen verklaren deze bijstellingen een opwaartse bijstelling van de nominale premie met € 5 en een marginaal effect op de inkomensafhankelijke bijdrage.
Een laatste verklaring is gelegen in de regels ten aanzien van de 50/50-verdeling. Per saldo wordt er in de jaren 2006 tot en met 2011 meer opgehaald via het nominale deel dan met de inkomensafhankelijke bijdrage (vooral door tegenvallers bij de inkomensafhankelijke bijdragen in 2010). Hierdoor dient de premieverhouding in 2012 beperkt te worden gecorrigeerd (meer inkomensafhankelijk dan nominaal). Omdat de inkomensafhankelijke bijdrage in 2011 ongeveer 50% van de totale premielast opleverde, stijgt het aandeel van de inkomensafhankelijke bijdrage in de totale premielast van 2011 op 2012. Dit heeft een neerwaarts effect op de nominale premie van circa € 10 en een opwaarts effect op de inkomensafhankelijke bijdrage van 0,05%.
De nominale premie wordt overigens vastgesteld door de verzekeraars en het gemiddelde kan dus ook anders uitkomen dan de op de nu geraamde bedragen.
|
2010 |
2011 |
2012 |
|
|---|---|---|---|
|
Inkomensafhankelijke bijdrage normaal (in %) |
7,05 |
7,75 |
7,10 |
|
Inkomensafhankelijke bijdrage verlaagd (in %) |
4,95 |
5,65 |
5,00 |
|
Nominale rekenpremie |
983 |
1 088 |
1 050 |
|
Nominale opslagpremie (gemiddeld)2 |
127 |
123 |
172 |
|
Nominale premie totaal (gemiddeld)2 |
1 110 |
1 211 |
1 222 |
|
Premiekorting in collectieve polissen2 |
41 |
50 |
45 |
|
Nominale premie excl. korting collectieve polissen (gem)2 |
1 151 |
1 261 |
1 267 |
|
Eigen risico (gemiddeld voor persoon die geen CER ontvangt)2 |
111 |
114 |
135 |
|
Standaardpremie2 |
1 262 |
1 375 |
1 402 |
|
Nominale premie totaal 18- |
0 |
0 |
0 |
|
Verplicht eigen risico |
165 |
170 |
220 |
|
Compensatie eigen risico (CER)2 |
54 |
56 |
85 |
Bron: VWS
De zorgtoeslag
De zorgtoeslag waarborgt dat geen enkel huishouden een groter deel van zijn inkomen aan ziektekostenpremie hoeft te betalen dan wat aan de hand van deze wet als aanvaardbaar wordt berekend. De lasten die daar boven uit stijgen komen in aanmerking voor compensatie via de zorgtoeslag. Het aanvaardbare deel van het inkomen is in de wet vastgelegd in percentages. Met ingang van 2012 stijgen deze percentages elk jaar op grond van de maatregel die is aangekondigd in het regeerakkoord. Als gevolg van deze maatregel en de beperkte stijging van de nominale premie daalt het budgettair beslag van de zorgtoeslag van 2011 op 2012.
Maatgevend voor de premielasten zijn in het kader van de zorgtoeslag niet de feitelijke, door de burger betaalde premies, maar de standaardpremie. Deze is bepaald als het gemiddelde van de premies die worden betaald in de markt, vermeerderd met het gemiddelde bedrag dat een verzekerde aan eigen risico betaalt16. Voor de zorgtoeslag 2012 wordt in deze begroting uitgegaan van de raming van de standaardpremie zoals opgesteld door het CPB in de MEV 2012. Deze raming voor 2012 bedraagt € 1402. Dit komt overeen met de eerder genoemde raming van de nominale premie van € 1 222 plus het geraamde gemiddelde eigen risico van € 135 plus een correctie van € 45 voor de premiekorting in collectieve polissen. De Belastingdienst/toeslagen ontvangt voordat de zorgtoeslag feitelijk wordt uitgekeerd een geactualiseerde inschatting van de hoogte van de nominale premie nadat de verzekeraars hun premie bekend hebben gemaakt. De zorgtoeslag maakt geen onderdeel uit van het uitgavenkader, maar telt net als de zorgpremies mee in de inkomstenindicator. Dat betekent dat het kabinet de zorgtoeslag beschouwt als een vorm van lastenverlichting.
|
2010 |
2011 |
2012 |
|
|---|---|---|---|
|
ALGEMEEN FONDS |
|||
|
Uitgaven |
24 313,1 |
25 040,3 |
27 076,5 |
|
– Zorgaanspraken en subsidies |
24 104,6 |
24 828,0 |
26 903,3 |
|
– Beheerskosten |
208,5 |
212,3 |
173,2 |
|
Inkomsten |
20 933,1 |
22 217,1 |
22 792,9 |
|
– Procentuele premie |
14 686,0 |
15 450,0 |
16 025,0 |
|
– Eigen bijdragen |
1 478,2 |
1 681,2 |
1 696,5 |
|
– Rijksbijdrage |
12,0 |
12,1 |
12,7 |
|
– BIKK |
4 891,6 |
5 248,3 |
5 293,8 |
|
– Overige baten |
– 134,7 |
– 174,5 |
– 300,1 |
|
Exploitatiesaldo |
– 3 380,0 |
– 2 823,2 |
– 4 348,6 |
|
Vermogen Algemeen Fonds |
– 7 362,8 |
– 10 186,0 |
– 14 534,5 |
|
Procentuele premie (in %) |
12,15 |
12,15 |
12,15 |
De uitgaven in het kader van de AWBZ worden gefinancierd uit het Algemeen Fonds Bijzondere Ziektekosten (AFBZ). Tabel 8 geeft een overzicht van de uitgaven en inkomsten van dit fonds. De zorguitgaven kennen van 2011 op 2012 een relatief hoge groei vanwege de intensivering voor ouderenzorg uit het regeerakkoord. Deze uitgaven worden gedekt door premie-inkomsten, eigen bijdragen en de Bijdrage in de Kosten van Kortingen (BIKK). De AWBZ-premie blijft 12,15%. De groei van de premieopbrengst resulteert vrijwel geheel uit de stijging van het premieplichtig inkomen. De BIKK is een rijksbijdrage die stijgt als de premieopbrengst wordt gedrukt door een toename van de heffingskortingen.
Omdat de uitgaven sinds 2007 de inkomsten van het AFBZ steeds (fors) te boven gaan, is er al die jaren een negatief exploitatiesaldo in het fonds. Het saldo van het AFBZ beïnvloedt het EMU-saldo. Dat leidt tot een fors oplopend negatief vermogen in het AFBZ dat per ultimo 2012 thans op – € 14,5 miljard wordt geraamd. Het negatieve vermogen van het fonds is medebepalend voor de hoogte van de overheidsschuld.
Figuur 1 laat zien dat de gemiddelde volwassene in Nederland circa € 4 800 betaalt aan collectieve zorg. Dat betreft niet alleen de nominale premie en de eigen betalingen. Een Nederlander betaalt gemiddeld ook een fors bedrag aan AWBZ premie. De inkomensafhankelijke bijdrage wordt voor een beperkt deel rechtstreeks door burgers betaald (gepensioneerden en zelfstandigen) en voor het grootste deel door werkgevers. Dat laatste deel beïnvloedt wel de loonruimte en is daarom wel meegenomen. Via de zorgtoeslag ontvangt de gemiddelde burger een bedrag ter gedeeltelijke betaling van de nominale premie en het eigen risico. Als laatste is meegenomen het bedrag dat via belastingen wordt opgebracht ter dekking van de rijksbijdragen en de zorgtoeslag. De gemiddelde lasten voor een volwassene komen daarmee uit op 4 826 euro voor het jaar 2012.
Figuur 1, lasten per volwassene aan zorg in 2012 (in euro’s per jaar)
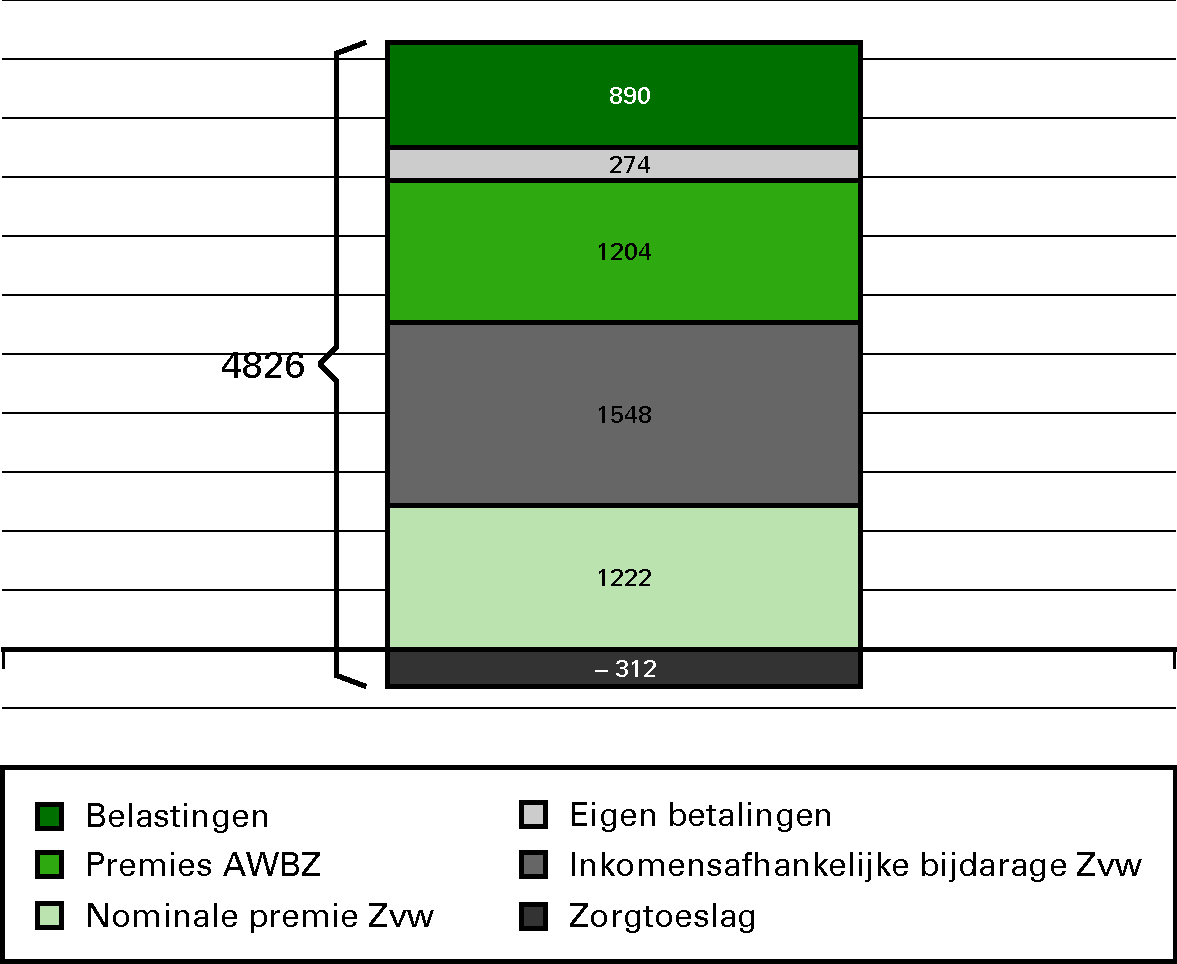
In onderstaand overzicht worden per ZBO/RWT de geraamde totale kosten 2012 vermeld.
Aanvullend op deze informatie worden bij de begrotingsgefinancierde ZBO’s en RWT’s de apparaatsuitgaven gepresenteerd. De apparaatsuitgaven zijn niet opgesplitst in categorieën.
|
ZBO/RTW |
ZBO |
RWT |
Art |
Begroting 2012 |
Geraamde apparaatskosten |
Verwijzing |
|
|---|---|---|---|---|---|---|---|
|
Financiering uit begrotingsmiddelen |
|||||||
|
1 |
Zorg Onderzoek Nederland/Medische Wetenschappen (ZonMw) |
x |
x |
41 |
115,1 |
1,4 |
www.zonmw.nl |
|
2 |
Keuringsinstanties op grond van de Warenwet |
x |
41 |
– |
– |
– |
|
|
3 |
Registratiecommissies en opleidingscolleges KNMG, KNMP en NMT |
x |
42 |
– |
– |
www.knmg.artsennet.nl www.knmp.nl www.tandartsennet.nl |
|
|
4 |
Keuringsinstanties op grond van de Wet op de Medische Hulpmiddelen (Dekra) |
x |
42 |
– |
– |
www.dekra.com |
|
|
5 |
Centrum Indicatiestelling Zorg (CIZ) |
x |
43 |
107,4 |
107,4 |
www.ciz.nl |
|
|
6 |
Centraal Administratie Kantoor |
x |
43 |
87,5 |
87,5 |
www.hetcak.nl |
|
|
7 |
Accommodaties op grond van de Wet op jeugdzorg |
x |
45 |
143,6 |
125,6 |
www.jeugdzorgplus.nl |
|
|
8 |
Pensioen- en Uitkeringsraad (PUR) |
x |
x |
47 |
289,8 |
6,6 |
www.pur.nl |
|
9 |
Commissie Algemene Oorlogsongevallenregeling Indonesië/SAIP |
x |
47 |
8,1 |
2,4 |
www.saip.nl |
|
|
10 |
Stichting Rechtsherstel Sinti en Roma |
x |
47 |
6,0 |
0,1 |
www.srsr.nl |
|
|
11 |
Centrale Commissie voor Mensgebonden Onderzoek (CCMO), inclusief Medisch Ethische Commissies (METC’s) |
x |
41 |
1,6 |
1,6 |
www.ccmo.nl |
|
|
12 |
Nederlandse Zorgautoriteit (NZa) |
x |
x |
42 |
29,8 |
28,8 |
www.nza.nl |
|
13 |
College voor zorgverzekeringen (CVZ) |
x |
x |
42 |
41,0 |
36,0 |
www.cvz.nl |
|
14 |
College Sanering Zorginstellingen (CSZ) |
x |
x |
42 |
2,7 |
2,7 |
www.collegesanering.nl |
|
15 |
College ter beoordeling van Geneesmiddelen (CBG). Zie begroting baten-lastendienst ACBG |
x |
– |
– |
– |
www.cbg-meb.nl |
|
|
16 |
Sociale verzekeringsbank (Zie ook de begroting van het Ministerie van Sociale Zaken en Werkgelegenheid voor informatie) |
x |
SZW |
n.v.t. |
n.v.t. |
www.svb.nl |
|
|
Financiering uit premiemiddelen |
|||||||
|
17 |
Nederlandse Transplantatie Stichting (NTS) |
x |
x |
42 |
22,0 |
5,0 |
www.transplantatiestichting.nl |
|
18 |
Zorgverzekeraars Zvw (x € 1 miljard) |
x |
42 |
35,6 |
– |
Zie Financieel Beeld Zorg |
Toelichting tabel
Ad 1) ZonMw
ZonMw is een intermediaire organisatie die op programmatische wijze onderzoek en ontwikkeling op het gebied van gezondheid, preventie en zorg laat uitvoeren. ZonMw bewaakt daarbij de kwaliteit, relevantie en samenhang.
Ad 2) Keuringsinstanties op grond van de Warenwet
Het betreft 25 private organisaties die voor wat betreft de kwaliteit van werkzaamheden onder toezicht staan van de nieuwe Voedsel en Waren Autoriteit.
Ad 3) Registratiecommissies en opleidingscolleges KNMG, KNMP en NMT
Registratiecommissies en opleidingscolleges Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst (KNMG), Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie (KNMP) en de Nederlandse Maatschappij tot bevordering der Tandheelkunde (NMT). Het betreft 10 private organisaties. De instellingsgrondslag betreft de Wet beroepen in de individuele gezondheidszorg (Wet BIG), art. 14 en 15.
Ad 4) Keuringsinstanties op grond van de Wet op de Medische Hulpmiddelen (DEKRA)
In Nederland is DEKRA de enige toegelaten instantie, die bevoegd is medische hulpmiddelen te certificeren. Europees gezien moet DEKRA opereren in een competitieve markt. Een door een buitenlandse bevoegde instantie toegelaten product mag ook op de Nederlandse markt worden gebracht. DEKRA ontvangt zijn financiering door van de aanvragende fabrikant een vergoeding te vragen. De hoogte hiervan wordt door DEKRA bepaald. Inzet voor en kosten van de dienstverlening worden bepaald door de vraag naar certificeringen.
Ad 5) Centrum Indicatiestelling Zorg (CIZ)
Het CIZ beoordeelt of mensen recht hebben op AWBZ-zorg. Dit gebeurt op basis van objectieve criteria, welke een vertaling zijn van de richtlijnen van het Ministerie van VWS.
Ad 6) Centraal Administratie Kantoor (CAK)
Het CAK berekent en incasseert de eigen bijdragen voor Algemene Wet Bijzondere Ziektekosten (AWBZ) en de Wmo. Het CAK is ook verantwoordelijk voor de financiering van de AWBZ-instellingen en het uitbetalen van de Compensatie eigen risico in de zorgverzekeringswet.
Ook verzorgt het CAK een tegemoetkoming van de Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg). Deze wet regelt dat chronisch zieken en gehandicapten een tegemoetkoming ontvangen voor de extra kosten die zij hebben.
Ad 7) Accommodaties op grond van de Wet op de jeugdzorg
Jongeren lopen soms ernstig vast binnen het gezin of binnen hun dagelijkse omgeving. Het kan dan nodig zijn om hen in een gesloten instelling te behandelen. Het aanbod van de JeugdzorgPlus-instellingen bestaat uit deskundige en wetenschappelijk onderbouwde interventies op het gebied van geestelijke gezondheidszorg, licht verstandelijke handicaps, onderwijs en arbeidstoeleiding. Centraal staan het bieden van sectoroverstijgende zorg, diagnostiek en behandeling van de jongeren; en de rol van de ouders, verzorgers en de omgeving daarbij.
Ad 8) Pensioen- en Uitkeringsraad (PUR)
De Pensioen- en Uitkeringsraad (PUR) beslist over de eerste aanvragen in het kader van de wetten en regelingen voor oorlogsgetroffenen. Verder stelt de PUR de beleidsregels vast voor de Sociale Verzekeringsbank.
Ad 9) Commissie Algemene Oorlogsongevallenregeling Indonesië/SAIP
De Commissie Algemene Oorlogsongevallenregeling (CAOR) is een ZBO van het Ministerie van VWS dat belast is met de toepassing en uitvoering van de Algemene Oorlogsongevallenregeling, een regeling voor oorlogsslachtoffers en nabestaanden van de oorlog met Japan in Nederlands-Indië.
Ad 10) Stichting Rechtsherstel Sinti en Roma
De Stichting Afwikkeling Rechtsherstel Sinti en Roma (SRSR) is een ZBO dat in het leven geroepen is voor de besteding van de middelen die in het kader van het naoorlogs rechtsherstel beschikbaar zijn gesteld voor de Sinti en Roma in Nederland.
Ad 11) Centrale Commissie voor Mensgebonden Onderzoek (CCMO), inclusief Medisch Ethische Commissies (METC’s)
De Centrale Commissie Mensgebonden Onderzoek (CCMO) is een bij wet (Wet medisch-wetenschappelijk onderzoek met mensen en de Embryowet) ingestelde commissie en waarborgt de bescherming van proefpersonen betrokken bij medisch-wetenschappelijk onderzoek, via toetsing aan de daarvoor vastgestelde wettelijke bepalingen en met inachtneming van de voortgang van de medische wetenschap (www.ccmo-online.nl). Zij is een zelfstandig bestuursorgaan (ZBO). Sinds de inwerkingtreding van de gewijzigde Wet medisch-wetenschappelijk onderzoek met mensen op 1 maart 2006, treedt de CCMO tevens op als bevoegde instantie.
Ad 12) Nederlandse Zorgautoriteit (NZa)
De NZa is belast met het markttoezicht specifiek voor de zorgsector en moet het algemeen consumentenbelang voorop stellen bij de uitoefening van haar taken. Die taken zijn marktwerking in de zorg op gang brengen en bewaken, tarieven in de zorg reguleren en toezien op de goede uitvoering van de Zvw en de AWBZ.
Ad 13) College voor zorgverzekeringen (CVZ)
Het CVZ beheert het pakket Zvw/AWBZ, beheert het Zorgverzekeringsfonds en het Algemeen Fonds Bijzondere Ziektekosten, voert de financiering van verzekeraars uit de fondsen uit, beoordeelt de rechtmatige en doelmatige uitvoering van de AWBZ en voert regelingen voor bijzondere groepen uit (verdragsgerechtigden, wanbetalers, onverzekerden, illegalen en andere onverzekerbare vreemdelingen en gemoedsbezwaarden).
Ad 14) College sanering zorginstellingen (CSZ)
Het CSZ voert taken uit in het kader van de Wet toelating zorginstellingen (WTZi) en de Wet ambulance vervoer (WAV), zoals de saneringsregeling voor de intramurale gezondheidszorg en het ambulancevervoer en de meldings- en goedkeuringsregeling voor de vervreemding van onroerende zaken.
Ad 15) College ter beoordeling van Geneesmiddelen (CBG)
Zie de begroting van de baten-lastendienst aCBG.
Ad 16) Sociale verzekeringsbank (SVB)
De begrotingsraming en geraamde apparaatsuitgaven zijn terug te vinden in de begroting van het Ministerie van Sociale Zaken en Werkgelegenheid, het moederdepartement van de SVB. Per 1 januari 2011 is het cliëntbeheer van de PUR – het berekenen en betalen van pensioenen en uitkeringen op basis van wetten en regelingen voor oorlogsgetroffenen en de verstrekking van bijzondere voorzieningen aan bestaande cliënten- overgedragen aan de Sociale Verzekeringsbank. De PUR blijft bestaan als apart toelatingsorgaan, dat beslist over de eerste aanvragen en de beleidsregels formuleert voor het SVB.
Ad 17) Nederlandse Transplantatie Stichting (NTS)
De Nederlandse Transplantatie Stichting is een dienstverlenende non-profitorganisatie ten behoeve van publiek, donorziekenhuizen en transplantatiecentra in Nederland. Professionals in de zorg en transplantatiepatiënten vinden op deze website informatie over de medische zorg en procedures rond donatie en transplantatie van organen en weefsels.
Ad 18) Zorgverzekeraars Zvw
De zorgverzekering is een in principe verplichte ziektekostenverzekering voor ingezetenen van Nederland. De zorgverzekeringswet wordt uitgevoerd door zorgverzekeraars.
|
AAL |
Ambiant Assisted Living |
|
ACBG |
Agentschap College ter Beoordeling van Geneesmiddelen |
|
AD |
Algemene doelstelling |
|
AIBWMG |
Aanvulling Instrumenten Bekostiging Wet Marktordening Gezondheidszorg |
|
AMC |
Academisch Medisch Centrum |
|
AMK |
Advies- en Meldpunten Kindermishandeling |
|
AMvB |
Algemene Maatregel van Bestuur |
|
AOR |
Algemene Oorlogsongevallenregeling Indonesië |
|
APG |
Register Apotheekhouder geneeskunde |
|
APV |
Algemene Productveiligheid Richtlijn |
|
AWBZ |
Algemene Wet Bijzondere Ziektekosten |
|
AZR |
AWBZ-brede zorgregistratie |
|
BIG |
Wet op de beroepen in de individuele gezondheidszorg |
|
BIKK |
Bijdrage in de kosten van kortingen |
|
BKZ |
Budgettair Kader Zorg |
|
BLD |
Baten-lastendienst |
|
BMC |
Bureau Medicinale Cannabis |
|
BMR |
Bof, mazelen, rode hond |
|
BSN |
Burgerservicenummer |
|
BTN |
Branchebelang Thuiszorg Nederland |
|
BZK |
Binnenlandse Zaken en Koninkrijksrelaties, Ministerie van - |
|
CAK |
Centraal Administratie Kantoor |
|
CAO |
Collectieve Arbeidsovereenkomst |
|
CAOR |
Commissie Algemene Oorlogsongevallenregeling Indonesië |
|
CBG |
College ter Beoordeling van Geneesmiddelen |
|
CBG-MEB |
College ter Beoordeling van Geneesmiddelen-Medicines Evaluation Board |
|
CBRN |
Chemische, biologische, radiologische of nucleaire middelen |
|
CBS |
Centraal Bureau voor de Statistiek |
|
CBZ |
College bouw zorginstellingen |
|
CCE |
Centra voor Consultatie en Expertise |
|
CCMO |
Centrale Commissie Mensgebonden Onderzoek |
|
CEG |
Centrum voor ethiek en gezondheid |
|
CE-index |
CliëntErvarings-index |
|
CenV |
Stichting Consument en Veiligheid |
|
CF |
Cystic Fibrosis |
|
CFI |
Centrale Financiën Instellingen |
|
CGG |
Convenant Gezond Gewicht |
|
CIB |
Centrum Infectieziektebestrijding |
|
CIBG |
Centraal Informatiepunt Beroepen Gezondheidszorg, agentschap |
|
CIZ |
Centrum Indicatiestelling Zorg |
|
CJG |
Centra voor Jeugd en Gezin |
|
CJIB |
Centraal Justitieel Incasso Bureau |
|
COPD |
Chronic Obstructive Pulmonary Disease |
|
CQ |
Consumer Quality Index |
|
CRD |
Commissie Registratie Diergeneesmiddelen |
|
CSZ |
Commissie sanering ziekenhuisvoorzieningen |
|
CTO |
Centrum voor Topsport en Onderwijs |
|
CVA |
Cerebro Vasculair Accident |
|
CVB |
Centrum Bevolkingsonderzoek |
|
CVZ |
College voor zorgverzekeringen |
|
dbc |
diagnose- behandelcombinatie |
|
DCP |
Decentrale Procedure |
|
DG |
Directoraat-Generaal |
|
DJI |
Dienst Justitiële Inrichtingen |
|
DKTP |
Difterie, kinkhoest, tetanus en polio |
|
DOT |
Dbc's op weg naar transparantie |
|
DUO |
Dienst Uitvoering Onderwijs |
|
ECG |
Electrocardiogram |
|
EFSA |
European Food Safety Autority |
|
EHEC |
Enterohemorragische Escherichia coli |
|
EL&I |
Economische Zaken, Landbouw en Innovatie, Ministerie van - |
|
EMEA |
European Medicines Agency |
|
Epode |
Ensemble, Prévenons l’Obesité Des Enfants |
|
epSOS |
European patiënt smart open services |
|
ESBL |
Extended Spectrum Beta-Lactamase |
|
ESF |
Europees Sociaal Fonds |
|
Etil |
Economisch Technologisch Instituut Limburg |
|
EU |
Europese Unie |
|
EU-GHS |
European Global Harmonized System Verordening |
|
EuSANH |
European Science Advisory Network for Health |
|
FLO |
Functioneel Leeftijdsontslag |
|
FNV |
Federatie Nederlandse Vakbeweging |
|
fte |
fulltime equivalent |
|
G31 |
De 31 grootste gemeenten van Nederland |
|
G4 |
Vier grootste gemeenten van Nederland (Amsterdam, Den Haag, Rotterdam en Utrecht) |
|
GGD |
Gemeentelijke Gezondheidsdienst |
|
ggz |
Geestelijke gezondheidszorg |
|
GHOR |
Geneeskundige Hulpverlening bij Ongevallen en Rampen |
|
GR |
Gezondheidsraad |
|
GRZ |
Geriatrische revalidatiezorg |
|
gvs |
Geneesmiddelenvergoedingssysteem |
|
GZ |
Gezondheidszorg |
|
HBO |
Hoger Beroeps Onderwijs |
|
Hib |
Haemophilus influenza type b |
|
HIS |
Haagse Inkoopsamenwerking |
|
Hiv |
Human immunodeficiency virus |
|
HPV |
Humaan Papillomavirus |
|
IBO |
Interdepartementaal Beleidsonderzoek |
|
ICD |
International Classification of Diseases |
|
ICD |
Inwendige defibrillator |
|
ICT |
informatie- en communicatietechnologie |
|
IGZ |
Inspectie voor de Gezondheidszorg |
|
IenM |
Infrastructuur en Milieu, Ministerie van - |
|
IPCI |
Integrated Primary Care Information |
|
IPO |
Interprovinciaal Overleg |
|
IQ |
intelligentiequotiënt |
|
IT |
Informatietechnologie |
|
ITF |
International Task Force for International Cooperation on Holocaust Education, Remembrance and Research |
|
JGZ |
Jeugdgezondheidszorg |
|
JMW |
Joods Maatschappelijk Werk |
|
JOGG |
Jongeren op Gezond Gewicht |
|
KEMA |
Keuring Elektrotechnische Materialen Arnhem |
|
KNHB |
Koninklijke Nederlandse Hockey Bond |
|
KNMG |
Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst |
|
KNMP |
Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie |
|
KNVB |
Koninklijke Nederlandse Voetbal Bond |
|
LEBA |
Landelijke Evaluatie Bevolkingsonderzoek naar Baarmoederhalskanker |
|
LINH |
Landelijk Informatie Netwerk Huisartsenzorg |
|
LPZ |
Landelijke Prevalentiemeting Zorgproblemen |
|
LRF |
Landelijk Rapportage Format |
|
MBO |
Middelbaar Beroeps Onderwijs |
|
MC |
Medisch Centrum |
|
MEE |
Vereniging voor ondersteuning bij leven met een beperking |
|
MenC |
Meningokokken type C |
|
METC |
Medisch Ethische Commissie |
|
MEV |
Macro Economische Verkenning |
|
MOgroep |
Maatschappelijk Ondernemers groep |
|
Movisie |
Kennis en advies voor maatschappelijke ontwikkeling |
|
MRI |
Magnetic Resonance Imaging |
|
MRP |
Mutual Recognition Procedure |
|
MSRC |
Medisch Specialisten Registratie Commissie |
|
NAD |
Nationaal Actieprogramma Diabetes |
|
NASB |
Nationaal Actieplan Sport en Bewegen |
|
NCJ |
Nederlands Centrum Jeugdgezondheid |
|
NCTV |
Nationaal Coördinator Terrorismebestrijding en Veiligheid |
|
Nemesis |
Netherlands Mental Health Survey and Incidence Study |
|
NICAM |
Nederlands Instituut voor de Classificatie van Audiovisuele Media |
|
NICTIZ |
Nationaal ICT Instituut in de Zorg |
|
NIOD |
Nederlands Instituut voor Oorlogsdocumentatie |
|
NISR |
Nederlands Instituut Sinti en Roma |
|
NIVEL |
Nederlands instituut voor onderzoek van de gezondheidszorg |
|
NJi |
Nederlands Jeugdinstituut |
|
NJR |
Nationale Jeugdraad |
|
NLF |
New Legislative Framework |
|
NMa |
Nederlandse Mededingingsautoriteit |
|
NMT |
Nederlandse Maatschappij tot Bevordering der Tandheelkunde |
|
NNGB |
Nederlandse Norm Gezond Bewegen |
|
NOC*NSF |
Nederlands Olympisch Comité*Nederlandse Sport Federatie |
|
NPCF |
Nederlandse Patiënten Consumenten Federatie |
|
NPO |
Nationaal Programma Ouderenzorg |
|
NTS |
Nederlandse Transplantatie Stichting |
|
NVI |
Nederlands Vaccin Instituut |
|
n.v.t. |
Niet van toepassing |
|
(n)VWA |
(nieuwe) Voedsel en Waren Autoriteit |
|
NVZ |
Nederlandse Vereniging van Ziekenhuizen |
|
NWO |
Nederlandse Organisatie voor Wetenschappelijk Onderzoek |
|
NZa |
Nederlandse Zorgautoriteit |
|
OBiN |
Ongevallen en Bewegen in Nederland |
|
OCW |
Onderwijs, Cultuur en Wetenschap, Ministerie van - |
|
OD |
Operationele doelstelling |
|
OESO |
Organisatie voor Economische Samenwerking en Ontwikkeling |
|
OGZ |
Openbare gezondheidszorg |
|
pg |
Patiënten- en gehandicaptenorganisaties |
|
pgb |
Persoonsgebonden budget |
|
pgo |
Patiënten-, gehandicaptenorganisaties en ouderenorganisaties |
|
Pkb |
Persoonlijk kilometer budget |
|
POLS |
Permanent Onderzoek Leefsituatie |
|
PPS |
Publiek-private samenwerking |
|
P*Q |
Price*quantity |
|
PSIE |
Prenatale screening van infectieziekten en erytrocytenimmunisatie |
|
PUR |
Pensioen- en Uitkeringsraad |
|
RBVZ |
Referentiebestand verzekerden Zorgverzekeringswet |
|
RHB |
Rijkshoofdboekhouding |
|
RIVM |
Rijksinstituut voor Volksgezondheid en Milieu |
|
RMO |
Raad voor Maatschappelijke Ontwikkeling |
|
RMS |
Reference Member State |
|
RTE |
Regionale Toetsingcommissies Euthanasie |
|
RVP |
Rijksvaccinatieprogramma |
|
RVZ |
Raad voor de Volksgezondheid en Zorg |
|
RWT |
Rechtspersoon met een wettelijke taak |
|
SAIP |
Stichting Administratieve Indonesische Pensioenen |
|
SARSR |
Stichting Afwikkeling Rechtsherstel Sinti en Roma |
|
SBF |
Substantieel Bezwarende Functies |
|
SBOH |
Stichting Beroepsopleiding tot Huisarts |
|
SBV-Z |
Sectorale Berichten Voorziening in de Zorg |
|
SCP |
Sociaal en Cultureel Planbureau |
|
SCR |
Sociaal en Cultureel Rapport |
|
seh |
Spoedeisende hulp |
|
SEOR |
Sociaal Economisch Onderzoek Rotterdam |
|
SGBO |
Sociaalgeografisch en Bestuurskundig Onderzoek |
|
SGZ |
Staat van de Gezondheidszorg |
|
SHG |
Steunpunt Huiselijk Geweld |
|
SIP |
Standaard indicatieprotocollen |
|
soa |
Seksueel overdraagbare aandoening |
|
SOR |
Strategisch Onderzoek RIVM |
|
SSB |
Sociaal Statistisch Bestand |
|
Stb |
Staatsblad |
|
Stivoro |
Stichting Volksgezondheid en Roken (voor een rookvrije toekomst) |
|
SVB |
Sociale Verzekeringsbank |
|
SVOP |
Strategisch Vaccin Onderzoek Programma |
|
SZW |
Sociale Zaken en Werkgelegenheid, Ministerie van - |
|
TBo |
Tijdsbestedingsonderzoek |
|
TNO |
Toegepast Natuurwetenschappelijk Onderzoek |
|
TNS NIPO |
Taylor Nelson Sofres Nederlands Instituut voor Publieke Opinie |
|
TPLZ |
Transitie Programma. Langdurende Zorg |
|
UMC |
Universitair Medisch Centrum |
|
UZI |
Unieke Zorgverlener Identificatie |
|
VCN |
Voedingscentrum Nederland |
|
VenJ |
Veiligheid en Justitie, Ministerie van - |
|
VG |
Verstandelijk gehandicapten |
|
vms |
Veiligheidmanagementsysteem |
|
VN |
Verenigde Naties |
|
VNG |
Vereniging van Nederlandse Gemeenten |
|
VNO-NCW |
Verbond van Nederlandse Ondernemingen – Nederlands Christelijk Werkgeversverbond |
|
V&O |
Vergunningen & Ontheffingen |
|
VPT |
Veilige Publieke Taak |
|
VSV |
Verloskundig Samenwerkingsverband |
|
VTV |
Volksgezondheid Toekomst Verkenning |
|
VU |
Vrije Universiteit |
|
VVT |
verpleging, verzorging en thuiszorg |
|
VWA |
Voedsel en Waren Autoriteit |
|
VWS |
Volksgezondheid, Welzijn en Sport, Ministerie van - |
|
Wbp |
Wet buitengewoon pensioen 1940–1945 |
|
WCZ |
Wet cliëntenrechten zorg |
|
WGP |
Wet Geneesmiddelenprijzen |
|
WHO |
World Health Organisation – Wereldgezondheidsorganisatie |
|
WMG |
Wet marktordening gezondheidszorg |
|
Wmo |
Wet maatschappelijke ondersteuning |
|
WMO |
Wet medisch-wetenschappelijk onderzoek met mensen |
|
WOII |
Tweede wereldoorlog |
|
WOD |
Wet op de dierproeven |
|
Wpg |
Wet publieke gezondheid |
|
Wtcg |
Wet tegemoetkoming chronisch zieken en gehandicapten |
|
WTZi |
Wet toelating zorginstellingen |
|
WUBO |
Wet uitkeringen burger-oorlogsslachtoffers 1940–1945 |
|
WUV |
Wet uitkeringen vervolgingsslachtoffers 1940–1945 |
|
ZBO |
Zelfstandig bestuursorgaan |
|
ZiZo |
Zichtbare Zorg |
|
ZN |
Zorgverzekeraars Nederland |
|
ZonMw |
Zorgonderzoek Nederland Medische Wetenschappen |
|
Zvw |
Zorgverzekeringswet |
|
ZZP |
Zorgzwaartepakket |
Abortus 10, 42, 43, 53, 54, 86
Administratieve lasten 20, 26, 28, 60, 92, 96, 98, 100, 101, 104, 194
Alcohol 29, 38, 39, 40, 43, 56, 58, 79
Algemene Wet Bijzondere Ziektekosten (AWBZ) 103, 121, 176, 199
Ambulance 62, 64, 66, 83, 184, 187, 201
Ambulancezorg 27
Apotheker 156, 182
Arbeidsmarkt 12, 23, 25, 27, 62, 73, 74, 101, 153
Arbeidsmarktbeleid 61, 73, 95, 97
Baten-lastendienst 1, 3, 4, 5, 6, 41, 42, 43, 54, 62, 63, 88, 89, 90, 145, 147, 148, 150, 156, 160, 165, 168, 172, 174, 199, 201, 202
Bedrijfsvoering 4, 27, 54, 85, 148, 149, 174
Bevolkingsonderzoek 39, 40, 42, 49, 50, 52, 53, 70, 202, 204
Caribisch Nederland 8, 9, 10, 34, 35, 62, 64, 84, 85, 86, 178, 180, 183, 185, 188
Chronische ziekten 35, 42, 44, 49, 51, 52, 56, 71
Crisis 27, 38, 48, 49, 74, 79, 84
Curatieve zorg 12, 13, 20, 27, 28, 40, 49, 60, 61, 64, 68, 154, 180, 187
Dbc 203
Dementie 19, 99, 100
Diabetes 19, 23, 38, 42, 51, 56, 66, 71, 78, 79, 181, 204
Doelmatigheid 13, 21, 23, 25, 27, 60, 67, 71, 74, 75, 77, 79, 80, 81, 82, 85, 87, 139, 160, 164, 168, 171, 175, 189, 190
Drugs 43, 56, 58, 143
Eerstelijnszorg 14, 48, 62, 66, 71, 84, 110
E-health 12, 22, 23, 39, 58, 60, 71, 75, 82
Ethiek 42, 54, 154, 202
Euthanasie 35, 54, 86, 162, 163, 164, 205
Farmacie 81
Fusie 30, 31, 91, 93, 169, 174
Geboorte 61, 69
Geestelijke gezondheidszorg 14, 22, 52, 64, 70, 71, 78, 82, 84, 115, 118, 151, 154, 182, 187, 190, 200, 203
Gehandicapten 12, 16, 28, 29, 86, 88, 89, 90, 91, 94, 96, 103, 114, 132, 133, 151, 162, 180, 190, 200, 204, 205, 206
Geneesmiddel 1, 3, 20, 62, 68, 69, 81, 82, 85, 143, 144, 151, 156, 157, 158, 160, 162, 163, 180, 182, 189, 190, 199, 201, 202, 203, 206
Gezondheidsbeleid 38, 40, 41, 43, 47, 48, 51, 52, 53
Governance 20, 25, 69
Huisarts 11, 14, 22, 33, 51, 61, 64, 66, 71, 72, 82, 84, 178, 180, 184, 186, 187, 204, 205
Indicatie 16, 28, 51, 67, 76, 85, 95, 96, 101, 102, 104, 108, 109, 118, 126, 129, 139, 183, 205
Indicatiestelling 28, 35, 87, 88, 89, 94, 95, 96, 98, 198, 199, 202
Infectieziekte 35, 38, 39, 42, 44, 49, 50, 53, 205
Infectieziektebestrijding 40, 42, 45, 50, 202
Inhuur externen 148, 150
Innovatie 15, 25, 27, 39, 54, 60, 61, 62, 65, 69, 74, 75, 80, 81, 82, 84, 87, 98, 99, 102, 129, 131, 132, 136, 143, 156, 157, 162, 189, 203
Internationale samenwerking 99, 143, 144
Jeugdzorg 1, 3, 8, 26, 28, 63, 86, 96, 103, 118, 119, 120, 121, 122, 124, 125, 126, 147, 151, 152, 153, 168, 169, 172, 174, 198, 200
Kiesbeter.nl 65, 88, 91
Kwaliteit 7, 12, 13, 18, 19, 20, 21, 22, 23, 24, 25, 26, 27, 29, 30, 31, 32, 33, 35, 45, 47, 48, 52, 53, 54, 60, 61, 62, 65, 67, 69, 70, 73, 76, 77, 79, 80, 81, 82, 83, 85, 86, 87, 88, 89, 91, 92, 93, 94, 95, 96, 97, 98, 100, 101, 102, 104, 106, 110, 112, 119, 122, 126, 133, 139, 149, 150, 151, 154, 156, 160, 162, 172, 175, 176, 189, 190, 199
Kwaliteitsinstituut 18, 19, 52, 67, 92
Langdurige zorg 1, 9, 12, 13, 14, 19, 20, 22, 23, 24, 25, 27, 28, 35, 67, 70, 83, 87, 88, 89, 90, 95, 97, 98, 99, 101, 149, 153, 154, 185, 186, 188
Leefstijl 17, 29, 35, 39, 43, 44, 55, 56, 79, 120, 133
Maatschappelijke ondersteuning 1, 9, 14, 40, 49, 70, 105, 107, 108, 112, 115, 154, 185, 188, 206
Maatschappelijke opvang 30, 115, 117
Mantelzorg 30, 99, 101, 105, 107, 111, 112, 113
Medisch specialist 14, 21, 23, 31, 33, 64, 66, 72, 80, 81, 82, 178, 180, 181, 187, 188, 189, 190
Obesitas 51, 56, 57, 79
Olympische Spelen 135
Onverzekerden 62, 76, 78, 83, 201
Oorlogsgetroffenen 1, 37, 137, 138, 139, 140, 141, 200, 201
Opleidingen 9, 10, 11, 61, 62, 72, 73, 74, 95, 97, 125, 126, 136, 149, 185, 186, 188
Opleidingsfonds 8, 35, 72, 73, 191
Orgaandonatie 70
Ouderen 12, 18, 19, 20, 31, 58, 62, 79, 96, 99, 102, 104, 105, 106, 107, 114, 115, 116, 151, 182, 204
Ouderenzorg 18, 25, 98, 99, 151, 186, 197, 204
Overgewicht 17, 19, 38, 56, 57, 79
Pakketmaatregelen 78, 84
Palliatieve zorg 36, 89, 97
Participatie 14, 16, 30, 55, 94, 102, 103, 105, 106, 108, 109, 111, 112, 115, 120, 122, 123, 124, 153
Persoonsgebonden budget 13, 23, 24, 34, 87, 90, 101, 178, 180, 183, 188, 204
Prestatiebekostiging 13, 21, 22, 60, 79, 80, 81, 82, 189
Preventie 8, 15, 19, 22, 26, 34, 38, 39, 40, 42, 43, 44, 47, 48, 49, 50, 51, 52, 56, 57, 58, 59, 67, 71, 72, 79, 82, 85, 115, 116, 117, 118, 124, 125, 133, 151, 154, 165, 199
Preventieve zorg 44, 88, 187
Rechtmatigheid 33, 75, 178, 182
Regeldruk 28, 60
Regelhulp 96
Roken 25, 26, 30, 32, 33, 38, 58, 79, 92, 104, 117, 121, 168, 178, 181, 189, 190, 205
Seksuele gezondheid 42, 50, 51, 55
Solidariteit 78, 101, 139, 141, 144, 153, 154
Spoedeisende hulp 56, 182, 205
Sport 1, 3, 4, 5, 8, 14, 16, 17, 29, 36, 37, 38, 39, 40, 47, 56, 57, 59, 118, 128, 129, 130, 131, 132, 133, 134, 135, 136, 143, 144, 145, 151, 156, 160, 165, 168, 172, 204, 205
Stepped care 75
Subsidie 2, 4, 6, 8, 30, 35, 41, 42, 43, 48, 50, 51, 52, 58, 61, 62, 63, 72, 88, 89, 90, 94, 95, 97, 98, 101, 106, 107, 110, 112, 114, 122, 123, 124, 125, 126, 132, 133, 134, 135, 136, 138, 139, 141, 142, 145, 149, 150, 159, 180, 188, 192, 197
Subsidiebeheer 149, 150
Taakstelling 4, 7, 44, 83, 94, 97, 148, 150, 155, 159, 163, 167, 168
Tabak 39, 40, 43, 56, 79
Thuiszorg 88, 91, 94, 202, 205
Toezicht 18, 19, 20, 28, 31, 40, 43, 44, 45, 46, 58, 60, 69, 75, 76, 77, 83, 88, 91, 92, 93, 95, 119, 137, 141, 145, 149, 150, 151, 168, 199, 200
Topsport 17, 37, 128, 129, 131, 132, 134, 135, 145, 202
Vaccin 4, 40, 42, 44, 48, 49, 50, 51, 61, 144, 145, 146, 165, 167, 187, 204, 205
Veiligheid 17, 18, 19, 20, 22, 34, 35, 38, 40, 43, 44, 45, 46, 47, 49, 54, 56, 59, 60, 61, 65, 67, 68, 69, 82, 87, 99, 115, 116, 118, 125, 131, 133, 143, 151, 165, 168, 172, 190, 202, 204, 205
Vergrijzing 5, 12, 32, 41, 101, 111, 137, 176
Vertrouwen 13, 18, 27, 28, 31, 61, 62, 66, 67, 70, 117, 150, 151
Voeding 16, 40, 41, 43, 44, 45, 55, 56, 57, 96, 118, 123, 124, 154, 156, 157, 158, 160, 205
Vrijwilligers 15, 29, 97, 98, 105, 107, 111, 112, 113, 125, 131
Wet maatschappelijke ondersteuning (Wmo) 8, 16, 105, 118
Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg) 8, 103
Ziekenhuissector 21, 31, 72, 80, 94, 189
Ziekenhuiszorg 13, 27, 77, 80, 180, 189
Ziekenhuizen 13, 14, 18, 21, 26, 28, 33, 56, 60, 62, 64, 65, 66, 68, 70, 80, 81, 85, 91, 178, 180, 181, 186, 187, 189, 192, 193, 201, 204
Zorgaanbieder 7, 14, 18, 19, 20, 21, 22, 23, 25, 26, 27, 28, 30, 31, 35, 52, 60, 61, 64, 65, 67, 71, 74, 75, 76, 77, 80, 81, 83, 87, 88, 91, 92, 93, 94, 95, 96, 98, 99, 100, 102, 104, 109, 118, 126, 144, 150, 160, 189, 190
Zorginnovatie 27, 75
Zorginstelling 13, 18, 20, 24, 25, 60, 65, 68, 69, 73, 74, 83, 84, 85, 87, 89, 93, 94, 95, 98, 150, 151, 162, 163, 172, 198, 201, 202, 206
Zorgstandaarden 19, 52, 67, 75
Zorgstelsel 8, 35, 60, 61, 64, 65, 83, 88, 90, 91, 92, 94, 95, 150
Zorgtoeslag 62, 63, 78, 196, 197
Zorguitgaven 5, 7, 8, 12, 18, 31, 32, 33, 34, 43, 63, 84, 90, 107, 155, 176, 178, 179, 180, 183, 184, 191, 192, 193, 195, 197
Zorgverzekeraar 7, 13, 18, 19, 21, 23, 25, 27, 28, 31, 35, 39, 40, 60, 62, 64, 65, 71, 72, 76, 77, 80, 81, 82, 91, 92, 97, 99, 103, 104, 118, 180, 189, 199, 201, 206
Zorgverzekering 8, 19, 54, 61, 62, 76, 77, 78, 79, 83, 84, 85, 88, 191, 192, 194, 195, 198, 201, 202
Zorgverzekeringswet 8, 25, 76, 78, 79, 121, 176, 191, 200, 201, 205, 206
Zorgzwaartebekostiging 100, 190
Zwangerschap 54, 61, 69, 162
De uitgavengroei van 15 miljard euro is gebaseerd op de aan het begin van deze kabinetsperiode (in de zogenoemde «Startbrief») vastgestelde uitgaven.
De uitgavengroei van 15 miljard euro is gebaseerd op de aan het begin van deze kabinetsperiode (in de zogenoemde «Startbrief») vastgestelde uitgaven.
Epode (Ensemble, Prévenons l’Obesité Des Enfants) biedt een effectieve geïntegreerde lokale aanpak om overgewicht bij kinderen en volwassenen terug te dringen. Stevig politiek draagvlak, publiek-private samenwerking, sociale marketing, verbinding van preventie met zorg en onafhankelijke wetenschappelijke evaluatie zijn de vijf belangrijkste peilers van de aanpak.
Bij stepped care wordt uitgegaan van het principe dat pas bij gebleken noodzaak naar intensievere behandeling wordt overgegaan.
In de bestuursafspraken 2011–2015 is een voorbehoud gemaakt voor wijzigingen die in het wetstraject worden aangebracht die de doelen achter en/of de uitvoerbaarheid van decentralisaties beïnvloeden. Rijk en VNG treden dan opnieuw in overleg over de gemaakte afspraken. Een vergelijkbare situatie ontstaat als de Eerste Kamer instemt met de initiatiefvoorstellen Leijten (Kamerstukken 31 347, 31 353 en 31 375).
«Meldcode huiselijk geweld en kindermishandeling: resultaten van de voormeting naar campagne-effect», bureau Veldkamp, november 2010.
In de Alliantie Olympisch Vuur werken NOC*NSF, de rijksoverheid, de G4, VNG, IPO, VNO-NCW en FNV samen aan de uitwerking van het Olympisch Plan 2028.
Wet op de jeugdzorg, Beginselenwet justitiële jeugdinrichtingen, Wet opneming buitenlandse kinderen ter adoptie en Wet Centraal Orgaan opvang Asielzoekers.
Er wordt gerekend met het gemiddeld eigen risico dat een verzekerde betaalt die geen compensatie eigen risico ontvangt.
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-33000-XVI-2.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
