Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2013-2014 | 30597 nr. 380 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2013-2014 | 30597 nr. 380 |
Aan de Voorzitter van de Tweede Kamer der Staten-Generaal
Den Haag, 6 november 2013
In mijn brief van 25 april jongstleden heb ik de contouren geschetst van de hervorming van de langdurige zorg en ondersteuning1. Deze hervorming is gebaseerd op de visie dat de samenleving mensen meer mogelijkheden biedt om verantwoordelijkheid te nemen voor hun eigen leven, voor meer gelijke deelname en meer eigen regie. Wie ondersteuning en zorg nodig heeft, krijgt die zoveel mogelijk dichtbij, in de eigen leefomgeving. Deze ondersteuning en zorg zijn gericht op zelfredzaamheid van mensen en het versterken van de zelfstandigheid. Voor kwetsbare mensen die vanwege hun beperkingen niet meer in een thuisomgeving kunnen wonen, en die een beschermende en veilige omgeving nodig hebben, is zorg beschikbaar via de nieuwe Wet Langdurige Zorg (Wlz). Hierdoor ontstaat een situatie, waarin mensen in eerste instantie zelf en met hun sociale omgeving een oplossing vinden voor hun behoefte aan ondersteuning en in tweede instantie voor hun ondersteuning en/of zorg een beroep kunnen doen op gemeenten en de zorgverzekeraar respectievelijk in aanmerking kunnen komen voor zorg via de Wlz.
In het nota-overleg dat ik op 10 en 13 juni jongstleden met uw Kamer heb gevoerd (Kamerstuk 30 597, nr. 354), heb ik toegezegd de Tweede Kamer in een brief te informeren over de gevolgen van de hervorming voor bepaalde groepen, de besluitvorming over de langdurige geestelijke gezondheidszorg (GGZ) en de mogelijkheden voor een persoonsgebonden-instrument in de Zorgverzekeringswet (Zvw), waardoor meer eigen regie mogelijk wordt. Ik heb deze toezegging herhaald in de brief «Voortgang Hervorming Langdurige Zorg» van 9 juli jongstleden2.
In de brief over de hervorming van de langdurige zorg van 25 april is aangekondigd dat er een nieuwe aanspraak wijkverpleging in de Zvw komt. Naast de extramurale verpleging die nu nog onder de Algemene Wet Bijzondere Ziektekosten (AWBZ) valt, valt ook de extramurale persoonlijke verzorging die nauw met verpleging samenhangt onder de aanspraak wijkverpleging. Daarbij is in de brief aangegeven dat er een nadere inhoudelijke verkenning zal plaatsvinden naar de samenhang tussen verpleging en verzorging. De brief die thans voor u ligt beschrijft de uitkomsten van deze verkenning, bevat een nadere uitwerking voor de positionering van persoonlijke verzorging en beschrijft de effecten op de premie voor zowel Wlz als Zvw.
In deze brief worden achtereenvolgens de volgende onderwerpen behandeld:
1. De nadere uitwerking van de positionering van de extramurale persoonlijke verzorging;
2. De nadere uitwerking van de besluitvorming over de positionering van de langdurige GGZ;
3. De effecten van de overhevelingen op de premie in Wlz en Zvw;
4. De mogelijkheden voor een persoonsgebonden-instrument in de Zvw;
5. De gevolgen van de hervorming voor bepaalde groepen cliënten.
In de genoemde brief van 9 juli jongstleden heb ik een overzicht opgenomen van de financiële effecten van de Hervorming van de Langdurige Zorg. In bijlage 2 heb ik een geactualiseerd overzicht van de financiële effecten waarin de besluitvorming uit voorliggende brief is verwerkt, opgenomen.
In de brief over de hervorming van de langdurige zorg van 25 april jl. is aangekondigd dat er een nieuwe aanspraak wijkverpleging in de Zvw komt. Naast de extramurale verpleging die nu nog onder de Algemene Wet Bijzondere Ziektekosten (AWBZ) valt, valt ook de extramurale persoonlijke verzorging die nauw met verpleging samenhangt onder de aanspraak wijkverpleging.
Conform hetgeen in de brief is opgenomen, is in kaart gebracht voor welke cliënten geldt dat er een nauwe samenhang is tussen verpleging en verzorging. Het blijkt dat dit voor de overgrote meerderheid van de cliënten geldt. Voor een kleine groep wordt ondersteuning bij Algemene Dagelijkse Levensverrichtingen (ADL), zoals wassen, aankleden en douchen, meer in samenhang met begeleiding geleverd.
De behoefte aan samenhang tussen verpleging en verzorging komt voort uit de idee dat het onwenselijk is om lijfsgebonden zorg voor mensen – in de praktijk van alle dag – op te splitsen. Steeds meer thuiszorgorganisaties tonen aan dat, als het werk georganiseerd wordt in kleinschalige zelfsturende teams, die verpleging en verzorging integraal leveren, de zorg beter wordt afgestemd op de wensen en mogelijkheden van de cliënt en hierdoor de zelfredzaamheid verbetert. Dit is onder meer te danken aan de manier waarop (wijk)verpleegkundigen en verzorgenden de zorg rondom de cliënt organiseren, namelijk door kennis en kunde te delen en af te stemmen wie de zorg verleent. Deze manier van organiseren is over het algemeen goedkoper en cliëntvriendelijker.
Uitgangspunt voor de positionering van verzorging is nadrukkelijk de zorginhoudelijke samenhang tussen vormen van zorg geweest, en niet de overlap tussen vormen van zorg en ondersteuning als zodanig. Het gaat dan ook niet zozeer om het aantal hulpverleners – cliënten zullen vaak ondersteuning en zorg uit zowel de Wmo 2015 als de Zvw ontvangen – maar wel om het soort hulpverleners die zorg in samenhang leveren.
De overgrote meerderheid van de huidige gebruikers van verzorging bestaat uit ouderen met (forse) lichamelijke aandoeningen. Ongeveer 84% (ruim 330.000 gebruikers) van het totaal aantal gebruikers van verzorging heeft een grondslag somatiek. De medische problematiek van deze groep is over het algemeen dominant. Het gaat om mensen waarbij hun gezondheidssituatie snel kan veranderen en verslechteren, zoals kwetsbare oudere mensen die dikwijls al (intensief) te maken hebben met de huisarts en/of het ziekenhuis.
De verzorging die aan deze groep geboden wordt, houdt vaak het overnemen van zorg in, zoals het overnemen van het wassen en aankleden. De groep mensen met een somatische aandoening maakt ook het meest gebruik van verpleging, circa 87% (bijna 165.000 gebruikers) van het totaal aantal gebruikers van verpleging betreft mensen met een somatische aandoening. De verzorging en de verpleging voor deze groep zal vanaf 2015 in samenhang vanuit de aanspraak wijkverpleging in de Zvw geboden worden. Dit geldt ook voor mensen met een lichamelijke beperking en mensen met dementie, samen ongeveer 10% van het totale aantal gebruikers van persoonlijke verzorging.
Het gaat hier ook om mensen die (nog) alleen verzorging nodig hebben. Ik acht het van belang dat een verpleegkundige deze cliënten ook met enige regelmaat en ziet en verzorgt. De verpleegkundige kan hierbij de cliënt observeren, problemen signaleren en daaraan gekoppeld handelen. Hierbij kan bijvoorbeeld gedacht worden aan eerste symptomen van decubitus, uitdroging, smetten en therapietrouw. Tijdige signalering hiervan voorkomt meer ernstige aandoeningen die gepaard gaan met hogere kosten of ziekenhuisopnames.
Een voorbeeld is een wondje aan de voet dat meestal met ontsmetting en eenvoudige hygiëne goed te verhelpen is. Cliënten met vaatproblemen en/of diabetes lopen hierbij echter een groot risico op ernstige infecties die uiteindelijk tot amputatie kunnen leiden.
In totaal gaat het om 95% van het budget van de totale persoonlijke verzorging dat onder de aanspraak wijkverpleging in de Zvw zal komen te vallen. De in het Regeerakkoord afgesproken taakstelling blijft gehandhaafd.
Uit de praktijk blijkt dat verzorging ook kan samenhangen met begeleiding in plaats van met verpleging. Verzorging wordt dan meer in het verlengde van begeleiding geleverd. Voor deze mensen geldt dat er over het algemeen geen sprake is van een somatische aandoening en/of primaire medische problematiek, maar in de regel behoefte aan ondersteuning bij ADL, in plaats van het overnemen er van. Dit komt met name voor bij mensen met een verstandelijke beperking, zintuiglijke beperking en psychiatrische problematiek. Deze ondersteuning bij ADL positioneer ik onder de Wmo.
Van alle mensen die gebruik maken van persoonlijke verzorging wordt minder dan 1% geleverd aan mensen met een zintuiglijke beperking, ongeveer 2% aan mensen met een verstandelijke beperking en ook 2% aan mensen met psychiatrische problematiek. Het gaat in totaal om 5% van het budget van persoonlijke verzorging dat wordt gedecentraliseerd naar gemeenten. De afgesproken taakstelling in het Regeerakkoord geldt ook voor het bedrag dat naar gemeenten wordt gedecentraliseerd.
Indien deze mensen verpleging nodig hebben, kunnen zij uiteraard een beroep doen op de aanspraak wijkverpleging in de Zvw. Wanneer deze mensen een somatische aandoening krijgen waardoor een medische hulpvraag ontstaat, zullen zij zowel verpleging als hun verzorging vanuit de aanspraak wijkverpleging ontvangen. Verder blijft voor mensen die begeleiding en ADL ondersteuning krijgen via de Wmo 2015, de medische zorg vanzelfsprekend verzekerd in de Zvw. Dat betekent bijvoorbeeld dat mensen die ondersteuning vanwege psychische problematiek krijgen via de Wmo 2015, daarnaast de behandeling van hun psychische stoornis vergoed krijgen vanuit de Zvw, net zoals dat nu het geval is.
Bovenstaande inhoudelijke lijn met betrekking tot de positionering van verzorging is getoetst bij partijen in het zorgveld, zoals cliëntenorganisaties, beroepsverenigingen, brancheorganisaties en zorgverzekeraars. Daaruit is gebleken dat er het meeste draagvlak bestaat voor de positionering van verzorging zoals hierboven beschreven. Tevens heb ik dit voorstel met de Vereniging Nederlandse Gemeenten (VNG), als medeoverheid, besproken. De VNG heeft aangegeven dat deze positionering van persoonlijke verzorging niet hun voorkeur heeft.
Los van de precieze positionering is het cruciaal dat de samenwerking op lokaal niveau tussen gemeenten en zorgverzekeraars stevig wordt geïntensiveerd. Zorgverzekeraars en gemeenten hebben een gezamenlijk belang, namelijk het vergroten van de kwaliteit van de dienstverlening, het beheersen van de kosten en het delen van informatie over de zorg- en ondersteuningsvraag van cliënten. De inzet van professionals, zoals wijkverpleegkundigen, maakt het mogelijk het medische en het sociale domein met elkaar te verbinden. De inzet van lichtere vormen van zorg en ondersteuning in de nabijheid van mensen en activiteiten gericht op preventie bevorderen de zelfredzaamheid en maatschappelijke participatie en verminderen het beroep op zwaardere vormen van zorg. Innovatieve werkwijzen zoals sociale wijkteams en het buurtgericht werken kunnen verder worden ontwikkeld en breder worden ingezet. De wet- en regelgeving (waaronder de bekostiging) wordt zodanig ingericht dat het samenwerking tussen zorgverzekeraars, zorgaanbieders en gemeenten stimuleert. Hiermee wordt voldaan aan de strekking van de aangenomen motie van het lid van Dijk over de borging van de samenwerking tussen zorgverzekeraars en gemeenten3. De komende tijd wordt het bovenstaande verder uitgewerkt in de aanspraak wijkverpleging in de Zvw en in de vormgeving van de Wmo 2015.
Conform mijn toezegging tijdens het notaoverleg op 10 juni jl. streef ik er naar het voorstel voor de Wmo 2015 nog dit jaar bij uw Kamer in te dienen. Tevens zal ik er zorg voor dragen dat uw Kamer bij de behandeling van het voorstel voor de Wmo 2015 beschikt over de strekking van het voorstel voor de beoogde Wlz en de concept aanspraak wijkverpleging, waardoor u deze in samenhang kunt bezien.
Door deze positionering van verzorging ontstaat uiteindelijk een logische organisatie van de verschillende domeinen. Als eerste de Wmo 2015 die ondersteuning biedt en is gericht is op participatie en begeleiding van mensen thuis, waarbij rekening wordt gehouden met de persoonlijke omstandigheden en mogelijkheden van de persoon zelf en zijn of haar netwerk. Als tweede de Zvw waarin een verzekerd recht bestaat op lijfsgebonden zorg, gericht op genezing, behandeling en verpleging. Tenslotte de Wlz waarin langdurige, intensieve zorg wordt geboden aan mensen die sterk in hun mogelijkheden en regie zijn beperkt, die blijvend behoefte hebben aan permanent toezicht en die 24 uur per dag zorg in de nabijheid nodig hebben ter voorkoming van escalatie of ernstig nadeel.
De budgettaire beheersbaarheid van de samenhangende overheveling van verpleging en persoonlijke verzorging naar de Zvw is van groot belang. Ik wil daarin als volgt voorzien.
Sterke eerste lijn
Met de overheveling van verpleging en verzorging vanuit de AWBZ naar de Zvw wordt (wijk)verpleegkundige zorg in de eerstelijn gepositioneerd. Samen met de huisartsenzorg zijn de verpleegkundigen en verzorgenden er op gericht om mensen zo lang mogelijk thuis te helpen. Door vanuit de eerste lijn mensen thuis te helpen, kan de ziektelast worden verminderd en kunnen complicaties worden voorkomen. Mensen hoeven niet of minder snel naar het ziekenhuis en zijn minder snel aangewezen op intramurale zorg op grond van de Wlz. Omgekeerd kunnen mensen vanuit een ziekenhuis weer sneller naar huis, omdat de eerste lijn daartoe beter is ingericht. Vanuit de akkoorden die met de sectoren zijn gesloten wordt gewerkt aan een substitutiemodel waarmee verschuiving van zorg van de tweede naar de eerste lijn kan worden aangetoond. Wijkverpleegkundigen vormen een zichtbare schakel tussen de verschillende domeinen. Zij kunnen door de participatie in wijk- en buurtteams zelf signaleren, in kaart brengen welke ondersteuning en/of zorg nodig is en spelen een sleutelrol om de kwaliteit van zorg op peil te houden.
Prikkel voor samenwerking tussen zorgverzekeraars en gemeenten
De zorgverzekeraar wordt met het onderbrengen van verpleging en verzorging onder de Zvw verantwoordelijk voor het hele domein, van verzorging en verpleging thuis tot en met opname in een ziekenhuis. De overheveling geeft verzekeraars de mogelijkheid een doorlopende zorglijn te creëren met het accent op zelfmanagement, eigen regie en zorg dichtbij huis. Er ontstaat een prikkel voor het inkopen van kwalitatief goede zorg dichtbij mensen thuis. Die ruimte is er ook. Thuiszorgorganisaties die al werken met resultaatgerichte zelfsturende teams laten zien dat het mogelijk is om de kosten per cliënt te laten dalen en tegelijkertijd de tevredenheid van cliënten en professionals substantieel te laten stijgen. Dit wordt met name veroorzaakt doordat verpleging en verzorging vanuit de zelfsturende teams integraal wordt geleverd en de grotere aandacht voor «ontzorgen en zelfredzaamheid». Hiermee neemt het aantal uren zorg per cliënt sterk af omdat de zorg effectiever en efficiënter wordt ingericht zonder dat de aandacht van de zorgverlener voor de cliënt vermindert. Streven moet zijn om te komen tot één zorgarrangement voor de cliënt. Door goede samenwerking tussen zorgverzekeraars en gemeenten ontstaat een continuüm tussen ondersteuning, verzorging, verpleging en behandeling.
Scherpe aanspraak op verpleging en verzorging
Het College voor Zorgverzekeringen (CVZ) heeft in 2010 het rapport «verpleging in de wijk: van samenhang verzekerd» uitgebracht waarin het adviseert verpleging en verzorging onder de Zvw te brengen. Op dit moment werkt het CVZ de aanspraak wijkverpleging, in samenspraak met het veld, uit. Er komt één integrale aanspraak op verpleging en verzorging in verband met geneeskundige zorg.
De toevoeging «geneeskundige zorg» in de aanspraak in de Zvw bepaalt het terrein waarop de verpleegkundige onder de basisverzekering werkzaam kan zijn, in dit geval de geneeskundige zorg. Door «geneeskundige zorg» op te nemen, zal de behoefte aan verpleegkundige zorg voortvloeien uit een ziekte/aandoening/beperking die wordt vastgesteld door een huisarts of medisch specialist. Net als nu specificeert de zorgverzekeraar in de polis de voorwaarden voor de betreffende zorg, zodat dit bij de verzekerde van te voren bekend is.
Zoals hiervoor reeds aan de orde kwam, zal ik er voor zorgen dat uw Kamer bij de behandeling van het voorstel voor de Wmo 2015 over de concept aanspraak wijkverpleging beschikt.
Bekostiging
In de nieuwe bekostiging zal de huidige productieprikkel uit de AWBZ niet terugkeren en zal de beschikbaarheidfunctie van de wijkverpleegkundige specifiek worden geborgd. Er zal één bekostiging gelden voor de gehele aanspraak wijkverpleging, waardoor de aanbieder verpleegkundigen en verzorgenden zo doelmatig mogelijk kan inzetten. In het bekostigingsmodel moet belonen op (gezondheids)uitkomsten mogelijk zijn. De NZa werkt op dit moment aan een advies voor de bekostiging dat binnenkort wordt verwacht. Deze bekostiging moet het ook mogelijk maken dat verpleegkundigen participeren in wijk- en buurtgerichte organisatie van zorg en ondersteuning. Begin 2014 zal ik de contouren van een nieuwe bekostiging aan uw Kamer voorleggen.
Met aanbieders (Actiz) en zorgverzekeraars heb ik afspraken gemaakt over het beschikbare financiële kader en de taakstelling. Aanbieders en zorgverzekeraars accepteren het feit dat de persoonlijke verzorging wordt overgeheveld naar de Zvw met de bovengenoemde budgettaire taakstelling. Ze hebben toegezegd dat het beschikbare financiële kader, met inachtneming van de zorgplicht van verzekeraars, als uitgangspunt dient bij de zorginkoop en de zorgverlening.
Inzet op zorgvernieuwing draagt in belangrijke mate bij aan het behalen van de noodzakelijke besparing. De zorginkoop door zorgverzekeraars en de bekostiging van de aanspraak moeten die zorgvernieuwing stimuleren. Met betrokken partijen is afgesproken om één en ander op korte termijn nader uit te werken, inclusief datgene wat nodig is om de transformatie op een verantwoorde wijze door te voeren.
Bovenstaande afspraken zijn erop gericht om overschrijdingen te voorkomen. Indien ondanks de gemaakte afspraken zich toch een overschrijding voordoet in deze sector, beschikken we over verschillende instrumenten om deze te redresseren. Het is enerzijds mogelijk om een tariefskorting door te voeren. Anderzijds bestaat de mogelijkheid om de inzet van een macrobeheersinstrument (MBI) te onderzoeken. Ook in andere delen van de curatieve zorg wordt dit instrument als ultimum remedium gebruikt.
Risicoverevening
De beoogde risicodragende uitvoering door zorgverzekeraars in de Zvw van de over te hevelen taken zal de hierboven beschreven prikkels versterken. Dit past in het reeds ingezette kabinetsbeleid dat er op gericht is om het systeem van correcties achteraf op het risicovereveningsmodel (de zogenaamde ex post compensaties) versneld af te bouwen. In dat kader is recent uitvoering gegeven aan de afspraken in het Regeerakkoord door bij AMvB vast te leggen dat de Zvw in 2017 volledig risicodragend is. Ook voor de over te hevelen taken uit de AWBZ naar de Zvw is het Kabinetsbeleid er op gericht om deze zo snel als mogelijk (in principe binnen 3 jaar) te verwerken in het ex ante risicovereveningsmodel in de Zvw. Conform het Regeerakkoord blijft de taakstelling op verzorging staan.
De positionering van de persoonlijke verzorging, de samenwerking tussen verzekeraars en gemeenten en de ontwikkeling van de wijkverpleegkundige zorg in buurten en wijken is een belangrijke nieuwe benadering. Zoals ook aangekondigd in de brief van 25 april, is het belangrijk deze veranderingen te monitoren. Om die reden zal na drie jaar een evaluatie worden uitgevoerd. Punten die hierbij aan de orde zullen komen zijn de kwaliteit van de toegang tot zorg, kwaliteit van de zorg zelf, samenwerking tussen zorgverzekeraars en gemeenten en financiële beheersbaarheid.
In de brief over de hervorming van de langdurige zorg van 25 april jongstleden heb ik beschreven dat per 2015 alle intramurale GGZ-zorg voor cliënten vanaf 18 jaar gericht op behandeling wordt overgeheveld naar de Zvw. Omdat op dit moment het eerste jaar intramurale op behandeling gerichte GGZ al uit de Zvw wordt betaald, verdwijnt hiermee de onwenselijke jaargrens tussen de Zvw en de AWBZ. Tevens is aangegeven dat gezamenlijk met de sector de positionering van cliënten die beschermd wonen wordt bezien (voor zover deze niet afhankelijk is van op genezing gerichte zorg). Ook tijdens het nota-overleg op 10 juni jl. is de positionering van «zware» GGZ cliënten aan de orde geweest. Mevrouw Bergkamp (D66) stelde de vraag of deze mensen niet thuis horen in de Wlz. Ik heb toegezegd dit nader te onderzoeken.
De doelstelling is om voor mensen in een beschermde woonvorm het leven daar waar mogelijk te normaliseren en het perspectief op herstel, ontwikkeling en integratie in de samenleving, te bevorderen. Mensen in een beschermde woonvorm hebben primair behoefte aan structuur en begeleiding en voor hen is de nabijheid van een arts niet – meer – noodzakelijk. Het kabinet kiest er dan ook voor om beschermd wonen (nu bekostigd met zorgzwaartepakketten C) vanaf 2015 onder te brengen in de Wmo 2015. De (centrum)gemeenten kunnen hun taak als regisseur op het terrein van huisvesting, inkomen, participatie en begeleiding oppakken en een integraal aanbod verzorgen. Zo bieden we deze doelgroep kansen op participatie. Uiteraard krijgen mensen in een beschermde woonvorm de noodzakelijke ambulante behandeling vergoed uit de Zvw, net zoals nu het geval is. Door beschermd wonen onder te brengen in de Wmo, wordt voorkomen dat het hele leven van iemand die geestelijke gezondheidszorg nodig heeft, wordt gemedicaliseerd.
De langdurige GGZ-zorg waarbij behandeling voorop staat (nu bekostigd met zorgzwaartepakketten B) zal vanaf 2015 worden overgeheveld naar de Zvw. Bij deze doelgroep is de nabijheid van de behandelaar belangrijk en ligt de focus op de medische behandeling.
Vanwege het samenspel tussen deze keuze en het ambulantiseringsbeleid, heb ik besloten tot een onderzoek naar de effecten van ambulantisering op de ontwikkeling van de langdurige GGZ.
Ook de vraag waar de zorg en ondersteuning voor zeer zware GGZ cliënten thuishoort, heeft deze zomer mijn volle aandacht gehad. Het gaat hier om zeer kwetsbare mensen die soms langdurig op intensieve intramurale zorg en ondersteuning zijn aangewezen. Een goede borging van deze zorg en ondersteuning is essentieel. Ik heb zowel met veldpartijen als experts intensief gesproken over de vraag of, en zo ja, welke zware GGZ cliënten een beroep zouden moeten kunnen doen op de Wlz. Experts pleiten voor het benaderen van de psychische aandoening vanuit een zo normaal mogelijke situatie, omdat dat de kans op herstel vergroot. Het perspectief op herstel moet nooit, zo stellen zij nadrukkelijk, uit het oog worden verloren. Zij zien vanuit dit perspectief geen noodzaak tot het positioneren van deze zorg in de Wlz. De zorg en begeleiding voor deze cliënten moet juist vanuit de Zvw en de Wmo 2015 optimaal geleverd worden. Bij herstel, of bij het realiseren van een zo normaal mogelijk leven met psychische klachten, wordt behandeling namelijk vrijwel altijd in samenhang geleverd met dagbesteding, begeleiding en bijvoorbeeld toeleiding naar werk. Onder brancheorganisaties verschillen de meningen over de noodzaak van positionering van zware GGZ-cliënten in de Wlz. Wel is iedereen het er over eens dat het vooraf bijzonder lastig is te bepalen wie blijvend zal zijn aangewezen op (intramurale) zorg. De ernst van de aandoening, de duur van de behandeling of de diagnose zijn geen goede voorspellers voor de behoefte aan zorg op de langere termijn.
Alles afwegende heeft het kabinet daarom besloten GGZ-zorg in de Zvw en de Wmo 2015 te positioneren. Mijns inziens sluit deze keuze goed aan bij de bredere beweging in de GGZ zoals ook hierboven beschreven, gericht op herstel, ontwikkeling, participatie en destigmatisering. Dat neemt niet weg dat een aanzienlijk deel van deze zware cliënten langdurig of zelfs levenslang (soms intramurale) zorg zal behoeven, in een kliniek of in een beschermende woonvorm. Zorgverzekeraars en gemeenten geven zich er rekenschap van dat zij er medeverantwoordelijk voor worden dat deze cliënten goede, samenhangende en passende zorg krijgen. Daarbij hecht ik er aan dat zorgverzekeraars en gemeenten nauw gaan samenwerken om integrale, domeinoverstijgende zorg goed te organiseren. Ik ben hierover in overleg met Zorgverzekeraars Nederland (ZN) en de VNG.
In de gevoerde gesprekken over de wenselijkheid van de toegang van zware GGZ- cliënten in de Wlz, heb ik ook zorgen gehoord van met name ouders en familieleden over de toekomst van de betrokkenen. Mensen zijn vooral bezorgd over de vraag of de kwaliteit, continuïteit en toegankelijkheid van deze zorg behouden blijven.
Mensen die zorg of ondersteuning nodig hebben, moeten die kunnen krijgen, ongeacht het stelsel. Ik wil dat er voldoende waarborgen zijn dat zij die zorg of ondersteuning ook krijgen. Die waarborgen zijn er ook. In de Zvw is dat de zorgplicht die zorgverzekeraars hebben. In het voorstel voor de Wmo 2015 zal de gemeentelijke verantwoordelijkheid voor beschermd wonen worden opgenomen. Gemeenten gaan via een gesprek na welke maatwerkoplossing nodig is. Ook een persoonsgebondenbudget behoort daarbij in beginsel tot de mogelijkheden. De cliënt kan bij zo’n gesprek zo nodig ondersteuning inroepen van bijvoorbeeld een familielid of mentor. Daarnaast is het goed voorstelbaar dat gemeenten zich bij een aanvraag voor beschermd wonen bij hun onderzoek laten adviseren door bijvoorbeeld de behandelend arts of een betrokken mantelzorger. Het is aan gemeenten om hier samen met de cliënt of zijn belangenbehartiger, invulling aan te geven. Ook de mogelijkheid van een rechtsgang voor de burger blijft in de Wmo 2015 gehandhaafd. Om een zorgvuldige overgang te realiseren en mogelijke zorgen zoveel mogelijk weg te nemen, blijf ik over dit onderwerp in gesprek met het veld en met cliëntenorganisaties zoals het Landelijk Platform GGZ en Per Saldo.
De overheveling van zorgtaken uit de AWBZ naar de Zvw heeft consequenties voor de premies die verzekerden betalen. De Zvw kent een lastendekkende premie; hoe hoger de schadelast van verzekeraars, hoe hoger de premies voor verzekerden en de werkgeverslasten. Dus als er zorg van de AWBZ naar de Zvw wordt overgeheveld, stijgt de schadelast van verzekeraars, die deze extra uitgaven zullen verwerken in de premie. Elk jaar voorafgaand aan het polisjaar maken verzekeraars hun premie bekend en kunnen verzekerden desgewenst van verzekeraar wisselen.
De AWBZ kent een constante, niet lastendekkende, premie die automatisch wordt ingehouden op loon of uitkering. Dat betekent dat, ondanks het feit dat de AWBZ-uitgaven de afgelopen jaren zijn gestegen, de premies gelijk zijn gebleven. Hierdoor zijn er in het AWBZ-fonds tekorten ontstaan. In 2014 wordt in de VWS begroting een tekort van € 3 miljard voorzien. Door die tekorten kent het AWBZ-fonds momenteel een negatief vermogen van circa € 20 miljard.
Overhevelingen van taken uit de Zvw naar de AWBZ hebben dus gevolgen voor de premies die betaald worden in beide wetten. De gevolgen en oplossingen worden momenteel onderzocht. Daarbij wordt gedacht aan een rijksbijdrage in de Zvw die bijvoorbeeld in drie jaar kan worden afgebouwd. Ik zal u hierover informeren als dit nader is uitgewerkt.
Binnen de huidige AWBZ gelden inkomens- en vermogensafhankelijke eigen bijdragen. Bij overheveling van zorg naar de Zvw stijgt het verplichte eigen risico in de Zvw «automatisch» mee met de kosten in de Zvw. Immers, wettelijk is bepaald dat de hoogte van het eigen risico meegroeit met de totale schadelast in de Zvw, de zogenaamde indexatie.
Door de overhevelingen die zijn aangekondigd in de brief over de hervorming van de langdurige zorg en de extra overheveling van persoonlijke verzorging naar de Zvw, stijgt uit dien hoofde het wettelijke eigen risico per 2015 op jaarbasis met circa € 30 extra. Deze verhoging van het verplichte eigen risico levert ongeveer even veel op als de huidige betreffende eigen bijdragen binnen de AWBZ. De verhoging van het verplicht eigen risico wordt voor de lage inkomensgroepen op de reguliere wijze gecompenseerd via de zorgtoeslag. Verhogingen van het eigen risico werken standaard door in de zorgtoeslag, uitgaande van het bedrag dat verzekerden gemiddeld genomen meer gaan betalen door de verhoging van het verplicht eigen risico.
Ik onderzoek of het wenselijk is om een eigen bijdrage in de Zvw in te voeren voor langdurig verblijf in GGZ instelling. Bij de op behandeling gerichte GGZ kan in een aantal gevallen namelijk sprake zijn van zeer langdurige opname. Deze cliënten «wonen» feitelijk een aantal jaren in die instelling en in de andere stelsels (AWBZ en Wmo) gelden eigen bijdragen voor langdurig verblijf. Daarnaast is van belang dat langdurig verblijf in de Zvw niet aantrekkelijker zou moeten zijn dan ambulante behandeling, waarbij mensen zelf de kosten van verblijf betalen.
In de motie Bruin Slot4 wordt de regering gevraagd om te berekenen hoe groot het bedrag is waarmee zorgverzekeraars hun solvabiliteitspositie moeten verbeteren in verband met de overdracht van taken uit de langdurige zorg naar de Zvw.
In de Zvw zijn zorgverzekeraars onderworpen aan het prudentieel toezicht van De Nederlandsche Bank (DNB). Zorgverzekeraars zijn verplicht om een minimale hoeveelheid solvabiliteit aan te houden. De minimale solvabiliteitseis ligt voor 2014 op 11 procent van de schadelast. Het is niet uit te sluiten dat deze eis na 2014 omhoog gaat onder nieuwe Europese regelgeving over solvabiliteitseisen (Solvency II). De overheveling van verpleging, verzorging, behandeling en de langdurige GGZ leidt tot verhoging van de schadelast die onder de Zvw valt en daarmee ook tot een verhoging van de minimaal aan te houden solvabiliteit met ruim € 400 mln. Zorgverzekeraars kennen op dit moment een fors overschot op de minimaal vereiste solvabiliteit. Zij kunnen er dus voor kiezen om hierop in te teren en voor de verhoging geen extra reserves op te bouwen via een opslag op de nominale premie. In dat geval verslechtert de solvabiliteitsratio met circa 15%-punt. Als zorgverzekeraars er wel voor kiezen om het volledige bedrag van € 400 miljoen te compenseren via de nominale premie dan leidt dit tot een eenmalige opslag op de premie 2015 van circa € 30.
Keuzevrijheid is een belangrijk uitgangspunt in de Zvw. Daarom bestaat op grond van de Zvw altijd de keuze om zorg af te nemen van een niet gecontracteerde zorgaanbieder. De Zvw kent immers zowel de mogelijkheid van zorg in natura als de mogelijkheid van restitutie. Ook als de verzekerde heeft gekozen voor een naturapolis kan zorg worden afgenomen van een niet gecontracteerde zorgaanbieder, waarbij de zorgverzekeraar de hoogte van de vergoeding bepaalt. Aanvullend op de keuze tussen een natura- of restitutiepolis bestaat er de mogelijkheid van «voorschot op restitutie». De zorgverzekeraar kan, zowel bij een natura- als bij een restitutiepolis, ervoor kiezen in zijn polis een voorschot op restitutie aan te bieden voor in principe alle vormen van zorg die onder de Zvw vallen. Dit voorschot op restitutie kan door de zorgvrager of diens vertegenwoordiger worden gebruikt om zorg in kopen bij instellingen en gekwalificeerde zelfstandigen, maar kan ook worden gebruikt voor het inzetten van niet professionele zorg.
Een zorgverzekeraar heeft op grond van de Zvw een verregaande zorgplicht. Onder die zorgplicht wordt verstaan dat de zorgverzekeraar er voor zorgt dat verzekerden worden voorzien van kwalitatief goede zorg die binnen hun bereik is af te nemen en tijdig wordt geleverd. De zorgverzekeraar moet zorg leveren of bekostigen die voldoet aan de specifieke zorgbehoefte van zijn verzekerde. De zorgverzekeraar moet, bij een naturapolis, beleid hebben ontwikkeld om te zorgen dat de zorgverlening aan verzekerden gewaarborgd blijft, ook als de gecontracteerde zorgaanbieders (kwalitatief en/of logistiek) niet in staat zijn de zorg te leveren.
Van belang is dat het bij zorg die ten laste van de Zvw komt, in principe gaat om zorg die door professionele zorgaanbieders wordt geleverd. Dit kan het beste door middel van zorg in natura of restitutie van declaraties van professionele zorgaanbieders. Echter, dit gaat voor verpleging en de daarmee samenhangende persoonlijke verzorging in mijn ogen niet altijd op. Ik denk daarbij aan situaties waarbij een verzekerde langdurig is aangewezen op bijvoorbeeld onplanbare verpleging. In die situaties zijn er veelal één of meer personen uit de omgeving van de verzekerde die, na instructie van een professionele hulpverlener, een deel van die verpleging levert. Daarbij valt bijvoorbeeld te denken aan de intensieve kindzorg (zie ook paragraaf 5 en bijlage 1). Ouders leveren dan vaak aan hun kind een groot deel van deze zorg zelf.
In deze situatie is van belang dat zorgverzekeraars bereid zijn om voor deze zorg een voorschot op restitutie voor professionele en niet professionele zorgaanbieders aan hun verzekerden aan te bieden (bijvoorbeeld in de polissen). Hierbij geldt de voorwaarde dat de niet-professionele zorgaanbieders wel de kwaliteit hebben om de betreffende zorg te leveren. Hierover heb ik afspraken gemaakt met ZN. Tevens is van belang dat verzekeraars zorgen voor een goede overgang voor bestaande budgethouders, die nu een persoongebondenbudet op grond van de AWBZ ontvangen. Over de zorgvuldige overgang van bestaande budgethouders naar de Zvw voer ik overleg met de zorgverzekeraars.
Gezien bovenstaande mogelijkheden binnen het systeem van de Zvw en de toezeggingen van ZN acht ik dit een adequate invulling van persoonsgebonden zorg in de Zvw.
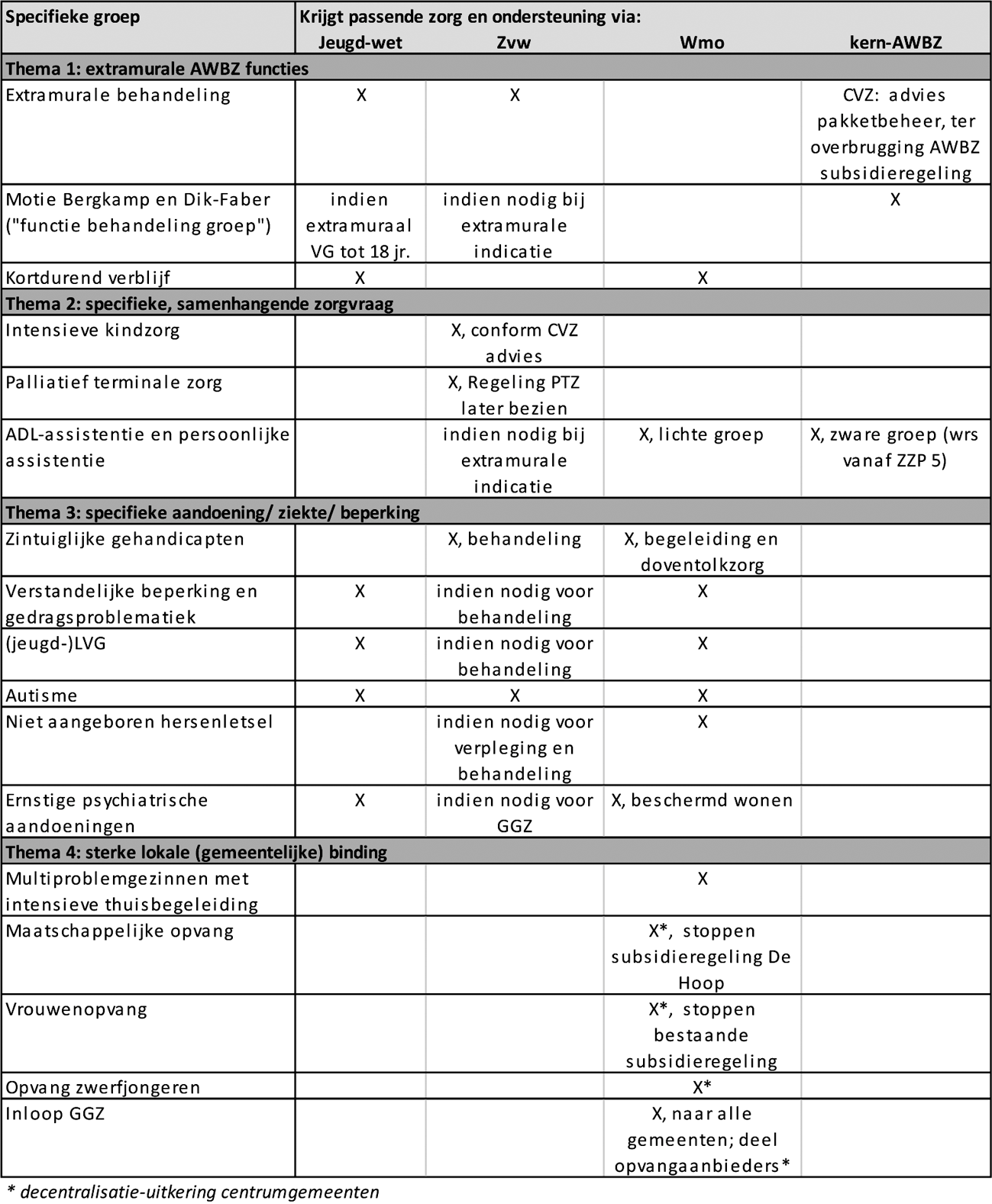
In de brief « Voortgang Hervorming Langdurige Zorg» van 9 juli jongstleden5 heb ik u toegezegd in te gaan op de aangenomen motie van de leden Van Dijk en Van ’t Wout6 met betrekking tot de positionering van bepaalde groepen cliënten in de veranderende stelsels. In deze motie wordt verzocht aan te geven voor welke groepen mensen naar een oplossing wordt gezocht en waar de aandachtspunten zitten. In de onderstaande tabel is aangegeven wat de effecten zijn van de positionering van zorg en ondersteuning voor specifieke groepen (Jeugdwet, Zvw, Wmo 2015 of Wlz). In sommige gevallen is een combinatie van meerdere stelsels mogelijk. In bijlage 1 vindt u meer achtergrondinformatie over de specifieke groepen, over de totstandkoming van de besluitvorming en de verdere uitwerking.
De Staatssecretaris van Volksgezondheid, Welzijn en Sport, M.J. van Rijn
Mijn visie op de hervorming van de langdurige zorg en ondersteuning is verwoord in de brief van 25 april jongstleden. Daarin worden mensen onder meer in staat gesteld om met ondersteuning en zorg zo lang mogelijk thuis te blijven wonen. Mensen proberen in de eerste plaats zelf, en met behulp van hun omgeving, een oplossing te vinden voor hun behoefte aan ondersteuning. Daarna kan er een beroep worden gedaan op gemeenten en zorgverzekeraars waarna er tot slot voor de meest kwetsbaren zorg mogelijk is via de Wet Langdurige Zorg (Wlz)7. Deze visie beschouw ik als een stevige basis voor mijn beleid en daarmee ook voor de specifieke groepen, die onderstaand aan de orde komen. De aard van de zorg of ondersteuning bepaalt in grote mate vanuit welk stelsel, of domein, zorg of ondersteuning geleverd wordt. Heeft die met name een medisch karakter en is ze gericht op behandelen of genezen, dan is de Zvw het aangewezen domein. Is het hoofddoel participeren in de samenleving of ondersteuning bij zelfredzaamheid, dan biedt de Wmo een passend kader. De Wlz is er voor mensen die levenslang en levensbreed op zorg zijn aangewezen. De zorg en ondersteuning die specifieke groepen ontvangen, heb ik (in overleg met betrokkenen) getoetst aan mijn visie op de langdurige zorg. Daarbij is rekening gehouden met de aard van de zorg en ondersteuning. In het onderstaande is aangegeven wat het resultaat is van die afweging. Ik doe dat langs vier lijnen:
1. enkele bijzonderheden omtrent de positionering van huidige functies in de AWBZ, die door de hervorming van het stelsel vervallen en in en ander domein (een andere) vorm krijgen;
2. de positionering van de zorg aan cliënten met een specifieke, samenhangende zorgvraag, zoals palliatief terminale zorg of zorg voor een bewoner van een ADL-woning;
3. cliënten die nadere aandacht verdienen in de decentralisatie naar gemeenten, zoals cliënten met een specifieke aandoening, ziekte of beperking. Voorbeelden hiervan zijn mensen met niet aangeboren hersenletsel of een zintuiglijke beperking.
4. het waarborgen van regie op de zorgvraag van groepen met een sterke lokale (gemeentelijke) binding.
De basis van deze brief wordt gevormd door de groepen die ik reeds genoemd heb in de brief van 9 juli j.l. Dit zijn mensen die palliatief terminale zorg of intensieve kindzorg ontvangen, bewoners van ADL-woningen en mensen die zorg ontvangen uit hoofde van de functie extramurale behandeling. Voor de overige groepen die in deze brief aan bod komen, put ik uit de informatie die eerder samen met het veld in het kader van de decentralisatie van begeleiding naar aanleiding van Rutte I in beeld is gebracht8. Voor de reactie op de motie van de leden Van Dijk en Van ’t Wout heb ik de groepen nogmaals bezien en getoetst bij het veld. Vooruitlopend op een beschouwing per thema is de conclusie dat er vrijwel geen uitzonderingen voor de specifieke groepen gemaakt hoeven worden in het licht van toekomstige domeinen Zvw, Wmo en Wlz. In deze domeinen kan passende zorg en ondersteuning geboden worden. Soms is echter wel (tijdelijk) flankerend beleid noodzakelijk.
Over de effecten van de Hervorming van de Langdurige Zorg op onderstaande groepen mensen heb ik overleg gevoerd met de meest betrokken veldpartijen. Op basis hiervan kan de conclusie worden getrokken dat er over het algemeen draagvlak bestaan voor de hieronder beschreven positionering. Aandachtspunten die door partijen zijn ingebracht heb ik zoveel mogelijk in deze brief verwerkt. Aandachtspunten die niet zijn verwerkt zal ik betrekken bij de verdere uitwerking van de positionering in aanvullende adviesaanvragen, wetgeving en het transitieplan.
De hervorming van de langdurige zorg leidt, in stelseltermen, tot het verdwijnen van de extramurale AWBZ-functies. De functie begeleiding wordt met het bijbehorende vervoer gedecentraliseerd naar de Wmo en de Jeugdwet. Ook voor de functie kortdurend verblijf geldt dat deze wordt gedecentraliseerd naar de Wmo en Jeugdwet. De functie verpleging wordt, inclusief chronische ademhalingsondersteuning, ondergebracht in de Zvw en daar opgenomen in de nieuw te vormen aanspraak wijkverpleging. Voor de positionering van persoonlijke verzorging verwijs ik u naar de hoofdtekst van deze brief. Naast deze functies kent de extramurale AWBZ nu ook nog de functie extramurale behandeling (met het bijbehorend vervoer).
Extramurale AWBZ-behandeling kent twee vormen, te weten behandeling individueel en behandeling-groep. Een substantieel deel van extramurale behandeling wordt ontvangen door mensen met een zintuiglijke beperking. Extramurale behandeling voor volwassenen en kinderen met een zintuiglijke beperking breng ik onder in de Zvw conform het advies van het College voor Zorgverzekeringen (CVZ). Het CVZ geeft in haar advies aan dat het hier, in de aard van de zorg, activiteiten betreft die onder de Zvw behoren.
Ik ben verder voornemens om ook extramurale behandeling in verband met een somatische of psychogeriatrische aandoening, een lichamelijke beperking of – vanaf 18 jaar – een verstandelijke beperking onder te brengen in de Zvw. Het is nog niet voor alle activiteiten van deze extramurale behandeling duidelijk of en hoe deze in de Zvw ondergebracht kunnen worden. Het CVZ zal daarom worden gevraagd een pakketadvies uit te brengen over deze resterende delen van de functie extramurale behandeling. Aan de hand van dit pakketadvies zal bepaald worden of en waar deze delen in het zorgstelsel een plek krijgen. In afwachting op de resultaten van het pakketadvies zal in de Wlz een subsidieregeling worden opgenomen, waarin deze resterende delen tijdelijk worden ondergebracht.
Zoals in de Jeugdwet is vastgelegd breng ik extramurale behandeling in verband met een verstandelijke beperking voor kinderen tot 18 jaar onder deze wet.
Dat brengt mij bij behandeling groep en de aangenomen motie van de leden Bergkamp en Dik-Faber9. De motie vraagt de regering om de functie «behandeling groep» voor thuiswonende kinderen met een intramurale zorgbehoefte die levenslang zijn aangewezen op zorg, in de nieuwe Wlz een plek te geven. Dit vanuit de idee dat de functie «behandeling groep» uit de Wlz zou verdwijnen, terwijl «behandeling-groep» kinderen met een intramurale zorgbehoefte juist in staat stelt thuis te blijven wonen.
De motie heeft betrekking op kinderen met meervoudige beperkingen waaronder een (zeer) ernstige verstandelijke beperking. Deze kinderen zijn levenslang aangewezen op zorg. Zij wonen, met grote inzet van ouders, soms nog lange tijd thuis met ondersteuning vanuit een instelling (KDC) waar de kinderen meerdere dagdelen per week terecht kunnen voor onder andere intensieve behandeling, begeleiding en verzorging (behandeling-groep). De zorgbehoefte van deze kinderen maakt dat zij (naar alle waarschijnlijkheid) in aanmerking komen voor een intramurale indicatie. Echter de ouders/ verzorgers van deze kinderen leveren op vrijwillige basis veel zorg, naast de gebruikelijke zorg. Hierdoor hebben veel cliënten een extramurale indicatie. Ik beschouw deze motie als ondersteuning van mijn beleid. Immers, ook met een indicatie voor de Wlz zal het mogelijk blijven middels een VPT (geheel in zorg in natura) of een pgb om deze zorg thuis af te nemen. Bij een pgb zal, net als in de huidige situatie, behandeling alleen in de vorm van zorg in natura kunnen worden afgenomen. Dit betekent dat cliënten met een indicatie voor de Wlz, en dan met name kinderen, deze zorg thuis kunnen blijven krijgen. En dat geldt ook voor «behandeling groep». Voor zover met de motie ook wordt verwezen naar cliënten die niet voldoen aan de criteria van de Wlz geldt voor kinderen dat zij aangewezen zijn op de Jeugdwet, al dan niet in combinatie met zorg vanuit de Zvw.
Kortdurend verblijf is een vorm van respijtzorg ter verlichting van de zorg door familie. Deze functie is sinds 2011 een aparte aanspraak in de AWBZ waarmee de familie van de AWBZ-verzekerde die zorg met permanent toezicht nodig heeft even op adem kan komen om de zorg thuis langer vol te houden. Er maken 21 duizend doorgaans minderjarige cliënten gebruik van deze zorg.
Uitgaand van mijn visie op de langdurige zorg en ondersteuning maak ik een vorm van, in AWBZ termen, kortdurend verblijf mogelijk voor jeugdigen binnen de Jeugdwet en voor volwassenen in de Wmo. Hiermee bied ik de gemeenten de mogelijkheid om passende arrangementen te ontwikkelen ter ontlasting van een mantelzorger op momenten dat dit nodig is. Daarvoor is zowel een Jeugdwet als in de Wmo een breder palet van mogelijkheden beschikbaar dan in de huidige AWBZ. Het verlichten van de informele zorg met respijtzorg is één van de speerpunten in de brief over informele zorg die ik op 20 juli jongstleden naar de Tweede Kamer hebt gestuurd10. In deze brief heb ik een handreiking over respijtzorg aangekondigd. Daarnaast neem ik de actualisatie van de acht huidige basisfuncties van mantelzorgondersteuning, waaronder respijtzorg, ter hand.
Ik ga hieronder in op personen met intensieve kindzorg, palliatief terminale thuiszorg, ADL-assistentie of persoonlijke assistentie. Deze groepen kenmerken zich door mensen die ernstig ziek zijn of een ernstige lichamelijke beperking hebben. Zij hebben de mogelijkheid om met een samenhangend pakket aan (intensieve) zorg in de thuissituatie te kunnen verblijven. Zonder deze zorg zijn deze mensen aangewezen op een intramurale setting.
Intensieve kindzorg (IKZ) betreft medisch specialistische verpleegkundige zorg thuis, na behandeling in het ziekenhuis, aan ernstig zieke kinderen tot 18 jaar. Zij hebben vaak een levensbedreigende ziekte. De eindverantwoordelijkheid voor deze verpleegkundige zorg blijft bij de medisch specialist. De uitvoering van de verpleegkundige zorg ligt bij een (kinder)verpleegkundige. Deze zorg wordt zowel geleverd door de (kinder)thuiszorgorganisaties, als in verpleegkundige kinderdagverblijven (leeftijd 0 tot 5 jaar) en kinderhospices. Er maken jaarlijks ongeveer 3800 kinderen gebruik van IKZ. In het licht van mijn visie op de langdurige zorg en gezien de aard van deze zorg, positioneer ik IKZ onder de Zvw. IKZ wordt daarmee een onderdeel van de nieuw te vormen aanspraak wijkverpleging.
In de voorliggende brief staat beschreven welke mogelijkheden er zijn voor een persoonsgebonden-instrument in de Zvw.
Palliatief terminale zorg richt zich op de terminale fase, omschreven als de laatste drie maanden van het leven, en wordt bij voorkeur thuis of in zelfstandige hospices geleverd. Er is geen aparte aanspraak op palliatief terminale zorg in de AWBZ. De zorg wordt geleverd in een combinatie van extramurale verpleging, persoonlijke verzorging en begeleiding. Naast de inzet van extramurale AWBZ zorg, wordt er gebruik gemaakt van de Regeling palliatief terminale zorg (Regeling ptz). Deze regeling voorziet in de inzet van speciaal opgeleide vrijwilligers en in de huisvestingskosten van hospices.
Ik breng de zorg die gemoeid is met de palliatief terminale zorg, die extramuraal wordt geleverd, onder in de nieuwe Zvw-aanspraak wijkverpleging. Tevens ga ik onderzoeken hoe ik de Regeling ptz een structureel karakter kan geven. In afwachting van de resultaten van dit onderzoek zal ik de regeling vooralsnog in zijn huidige vorm behouden. Met deze toezegging kom ik tegemoet aan de twee aangenomen moties over dit onderwerp 11 en 12. In de motie van de leden Dik-Faber c.s. wordt de regering verzocht palliatieve begeleiding niet naar de Wmo te decentraliseren. De leden Van der Staaij c.s. verzoeken de regering via een motie om te komen tot een eenduidige, integrale financiering van palliatieve zorg.
ADL-assistentie is 24-uur per dag oproepbare assistentie die geboden wordt aan personen met ernstige lichamelijke beperkingen in en om een speciale aangepaste rolstoeldoorgankelijke ADL-woning. Bewoners in een ADL-woning hebben naast ADL-assistentie doorgaans ook aanvullende extramurale AWBZ-zorg buiten de ADL-woning en huishoudelijke verzorging vanuit de Wmo. De cliënten hebben dankzij dit drieledige pakket regie over eigen leven. Er zijn ca. 1300 bewoners van Fokuswoningen in ca. 100 clusters verspreid over het hele land. Bewoners doen een gezamenlijk beroep op een team ADL-assistenten dat 24-uur per dag beschikbaar is in het ADL-cluster (overigens niet daarbuiten). De ADL-assistenten bieden een mix van persoonlijke verzorging, verpleegkundige handelingen en hand- en spandiensten. Ongeveer 60% van de bewoners hebben op basis van hun beperkingen en de totale zorgvraag toegang tot de Wlz (vergelijkbaar met, in huidige termen, LG ZZP 5 en hoger). Nieuwe cliënten die niet voldoen aan de criteria van de Wlz, omdat men bijvoorbeeld niet aangewezen is op 24 uur zorg in nabijheid, kunnen een beroep doen op de Wmo voor ondersteuning en, waar nodig, op de Zvw. Personen die in de nieuwe situatie toegang hebben tot de Wlz, moeten er vanuit kunnen gaan dat er passende zorg geleverd wordt. Dat geldt ook voor ADL-assistentie. Hiertoe zal in de Memorie van Toelichting behorende bij de Wlz aandacht besteed worden aan ADL-assistentie. Zorg in natura in de Wlz wordt geleverd als integraal pakket; er bestaan geen aparte functies en klassen meer. De zorgmix die bekend staat als ADL-assistentie kan dus deel uitmaken van dit integrale pakket en onder voorwaarden door de cliënt zelf via een pgb worden ingekocht.
Bovendien ben ik voornemens om overgangsrecht ten behoeve van de transitie te treffen, waarbij de verblijfsindicaties worden geëerbiedigd voor alle cliënten die daadwerkelijk in een instelling verblijven. Het ligt in de rede dit overgangsrecht ook te laten gelden voor bewoners van een ADL-woning of kleinschalige wooninitiatieven, zodat zij onder de nieuwe voorwaarden voor een pgb in de ADL-woning of het kleinschalig wooninitiatief kunnen blijven wonen.
Ik heb in mijn brief van 9 juli 2013 ook aangegeven u te informeren over mijn voornemens ten aanzien van het advies van het CVZ over persoonlijke assistentie. Het CVZ heeft hierover in april een advies uit gebracht. Een integraal pakket persoonlijke assistentie omvat alle zorg waar verzekerde op is aangewezen, omdat een assistent 24 uur per dag in de directe omgeving van de verzekerde aanwezig is. Dit is inclusief huishoudelijke hulp. Het betreft zorg met een zeer korte responstijd waarbij er een medische noodzakelijkheid tot direct ingrijpen, omdat anders een levensbedreigende situatie ontstaat. ADL-assistentie kan niet aan deze zeer korte responstijden voldoen. Persoonlijke assistentie kan dit wel. Kenmerkend is dat persoonlijke assistentie wordt geboden door een vast team persoonlijke assistenten waar een zorgvrager 1 op 1 afspraken mee kan maken. Het betreft hier alleenstaande volwassen zwaar lichamelijk gehandicapten die op basis van hun beperkingen en zorgzwaarte toegang hebben tot de Wlz (op basis van, in huidige termen, LG ZZP 5 en hoger). Voor persoonlijk assistentie geldt hetzelfde als voor ADL-assistentie. Personen met toegang tot de Wlz mogen niet tussen wal en schip vallen. Zij kunnen er vanuit gaan dat er passende zorg geleverd wordt. Om dit te borgen, wordt er aan persoonlijke assistentie aandacht besteed in de wettekst van de Wlz. In aanloop naar de Wlz wil ik voor de periode vanaf 2014 de mogelijkheden van de ZZP-meerzorgregeling in het pgb inzetten om ervaring op te doen met persoonlijke assistentie.
Uit de consultatieronde en uit gesprekken met veldpartijen zijn mensen naar voren gekomen die zich kenmerken door zowel een bepaalde aandoening, ziektebeeld of beperking. Hierbij is sprake van een complexe zorgvraag, onbekendheid van de groep bij gemeenten, benodigde expertise om met deze groepen om te kunnen gaan en een bepaalde, noodzakelijke schaalgrootte. Dit laatste geldt met name voor zintuiglijk beperkten. Andere genoemde groepen binnen dit thema zijn mensen met autisme, niet aangeboren hersenletsel of een ernstige psychiatrische stoornis. Zij kenmerken zich door een domeinoverstijgende, extramurale zorgvraag. Ook voor mensen met een verstandelijke beperking met ernstige gedragsproblematiek wordt aandacht gevraagd. Het betreft hier groepen die gebruik maken van extramurale zorg en/of ondersteuning.
De extramurale behandeling voor de zintuiglijk beperkten wordt, zoals ik heb aangegeven onder de functie extramurale behandeling, ondergebracht in de Zvw.
De zorg die valt onder de extramurale begeleiding, zal conform de functie begeleiding worden gedecentraliseerd naar de gemeenten aangezien deze zorg en ondersteuning gericht is op participatie in de samenleving.
In het Besluit zorgaanspraken is de aanspraak doventolkzorg opgenomen in artikel 12. Het omvat de inzet van een doventolk bij een gesprek in de leefsituatie. Bij de opname van deze aanspraak in het Besluit Zorgaanspraken AWBZ in 2006 is aangegeven dat het gaat om zorg die het best te vergelijken is met ondersteunende begeleiding. Ik hevel de doventolkzorg voor de leefuren, conform de functie begeleiding, over naar het domein van de Wmo. Dit biedt aanknopingspunten om verbindingen te maken met de uitvoering van de tolkvoorziening in de werksituatie, die wordt ondergebracht in de Participatiewet, waarbij ook sprake is van uitvoering op gemeentelijk niveau.
Het Transitiebureau Wmo werkt op dit moment samen met aanbieders en cliëntorganisaties aan landelijke (inkoop)afspraken voor de ondersteuning aan zintuiglijk beperkten, zoals de begeleiding en de doventolkzorg. Dit sluit aan bij het project van het Transitiebureau Jeugd, «Coördinatie landelijke (inkoop)afspraken specialistische jeugdzorg», waar wordt gekeken naar de mogelijkheden van een landelijk coördinatiebureau. Gemeenten kunnen via dit bureau ondersteund worden bij het opdrachtgeverschap voor de ondersteuning aan kleine specifieke groepen cliënten met een beperkt aantal aanbieders.
Cliënten- en patiëntenorganisaties vragen aandacht voor soms grote groepen cliënten met een zorg- of ondersteuningsvraag die over domeinen heengaat.
Als voorbeelden voor dit type groep worden genoemd mensen met autisme, of mensen die niet aangeboren hersenletsel (NAH) hebben of lijden aan een ernstig psychiatrische aandoening (EPA). Gemeenten en aanbieders wijzen in de consultatieronde op mensen met een verstandelijke beperking die (zeer) ernstige gedragsproblematiek vertonen. Met name bij licht verstandelijk beperkte kinderen en (jong-) volwassenen kan gemakkelijk over het hoofd gezien worden dat achter iemands ernstige gedragsproblemen soms een licht verstandelijke beperking en problemen met sociale redzaamheid schuilgaan. Alleen de gedragsproblematiek behandelen zonder daarmee rekening te houden, is dan niet effectief en verhoogt het risico op ernstige gedragsstoornissen. Bij deze laatste groep heb ik ook aandacht voor het onderwijs van kinderen.
Aandachtspunten die uit de consultatieronde naar voren zijn gekomen, zijn de mogelijkheden om te komen tot een integraal zorg- en ondersteuningsaanbod over de domeinen heen, de organisatie van de zorg en de regionale samenwerking tussen gemeenten als het gaat over de inkoop. Extra aandacht wordt gevraagd voor de cumulatie van maatregelen bij de groep (jeugd) LVG.
In mijn visie op de langdurige zorg past de zorg en ondersteuning voor mensen met een specifieke aandoening of ziekte, of een bepaald aandachtspunt in de nieuwe stelsels. Deze stelsels bieden de ruimte om tot een passend aanbod te komen voor de mensen in de genoemde groepen. Daar waar er op het gebied van extramurale zorg eerst sprake was van drie domeinen (gemeentelijk, AWBZ en Zvw) zullen er vanaf 1 januari 2015 twee domeinen, in versterkte vorm, overblijven. Dit zal de organisatie van de zorg ten goede komen.
Ik wil de bekendheid van de genoemde specifieke groepen en de bijbehorende expertise onder de aandacht brengen van relevante veldpartijen. Vanuit het Transitiebureau Wmo zijn cliëntprofielen beschikbaar voor gemeenten over o.a. mensen met niet aangeboren hersenletsel en ernstig psychiatrische aandoeningen.
Het Transitiebureau Jeugd heeft onlangs een handreiking uitgebracht over jongeren met een licht verstandelijke beperking. Samen met de koepels van aanbieders, cliëntorganisaties en gemeenten zorgen de Transitiebureaus voor het actief verspreiden van kennis en informatie. Daarnaast wordt nadrukkelijk binnen de ondersteuningsinstrumenten over bijvoorbeeld toegang, opdrachtgeverschap en signalering en coördinatie ook aandacht aan specifieke groepen besteed.
Zoals eerder genoemd, worden er voor de ondersteuning aan zintuiglijke beperkten landelijke (inkoop)afspraken uitgewerkt.
Mijn voorgangster heeft voorts het initiatief genomen tot een werkgroep «vanuit autisme bekeken». In die werkgroep werken cliënten, naasten en aanbieders in overleg met lokale en landelijke overheid aan meer erkenning, herkenning en maatschappelijke participatie voor mensen met autisme. De werkgroep stimuleert daartoe initiatieven op het terrein van zorg en ondersteuning, onderwijs, werk en vrijetijds- en dagbesteding. Steeds staat daarbij het perspectief van mensen met autisme centraal. Vanuit VWS ondersteun ik deze werkgroep financieel en materieel.
Samen met mijn collega van OC&W zal ik nader bekijken op welke manier de samenhang tussen onderwijs en zorg het beste kan worden vormgegeven voor kinderen met (ernstig meervoudige) beperkingen in het onderwijs. Er is een gezamenlijke werkagenda «Verbinding passend onderwijs en jeugdhulp» van de Ministeries OC&W en VWS, VNG, PO-Raad en VO-Raad. In die werkagenda is «Onderwijs-zorgarrangementen voor specifieke groepen» één van de onderwerpen waar in 2014 extra aandacht aan wordt besteed om te zorgen dat wat er nu mogelijk is in de combinatie tussen AWBZ en onderwijs straks goed «landt» bij gemeenten en samenwerkingsverbanden passend onderwijs.
Ik zal toezien op een strikte monitoring van de gehele hervorming. Kwaliteit is daarbij een belangrijk onderdeel. Immers in de loop der jaren is er veel expertise opgebouwd voor zorg aan mensen met een specifieke zorgvraag. Ik vind het belangrijk dat deze expertise door de hervorming niet verloren gaat.
Ten slotte heb ik aandacht voor groepen die sterk verbonden zijn aan het lokale, gemeentelijke niveau, waar een sterke regie gevraagd wordt van de (centrum)gemeenten. Hierbij valt te denken aan bijvoorbeeld multiproblem- gezinnen met intensieve thuisbegeleiding, maatschappelijke opvang, vrouwenopvang en inloop-GGZ. Aandachtspunten die genoemd zijn voor deze groepen bij de consultatieronde zijn het maken van verbindingen met andere gemeentelijke verantwoordelijkheden zoals schuldhulpverlening en wonen, het komen tot uitwisseling van kennis en expertise door (centrum)gemeenten en het gebruik maken van voorzieningen buiten de eigen woonplaats.
Om de integrale verantwoordelijkheid en regie van de centrumgemeenten te versterken, worden (voor zover van toepassing) de bestaande rijkssubsidies per 2015 stopgezet en ondergebracht in de respectievelijke (objectieve) decentralisatie-uitkeringen13. Versterking vindt voorts plaats door het deel van de AWBZ-middelen die binnen de inloop-GGZ en de functie begeleiding specifiek wordt ingezet voor opvanginstellingen over te dragen aan de centrumgemeenten. Het overige gedeelte van de gelden voor de inloop-GGZ wordt via de decentralisatie-uitkering bij alle gemeenten ondergebracht.
Ombuigingen
In de brief van 9 juli jl. aan de Tweede Kamer over de voortgang van de Hervorming Langdurige Zorg (Kamerstuk 30 597, nr. 368) is een volledig overzicht opgenomen van de maatregelen uit het Regeerakkoord en het zorgakkoord. Voor de volledigheid treft u dit overzicht nogmaals aan. Het overzicht is aangevuld met maatregelen die in het begrotingsakkoord zijn overeengekomen.
|
2014 |
2015 |
2016 |
2017 |
2018 |
|
|---|---|---|---|---|---|
|
Maatregelen begeleiding en PV |
0 |
– 1.607 |
– 1.607 |
– 1.622 |
– 1632 |
|
Beperken intramurale zorg Wlz |
0 |
0 |
– 45 |
– 500 |
– 500 |
|
VP naar Zvw |
0 |
0 |
0 |
– 30 |
– 30 |
|
Extramuraliseren zzp 4 |
0 |
0 |
– 35 |
– 70 |
– 75 |
|
Verzachten extramuralisering |
0 |
30 |
130 |
280 |
300 |
|
Eigen bijdrage AWBZ/wlz |
– 30 |
– 40 |
– 50 |
– 50 |
– 50 |
|
Intensivering arbeidsmarkt zorg |
0 |
0 |
0 |
100 |
100 |
|
Beperken huishoudelijke hulp (40%) |
0 |
– 465 |
– 610 |
– 610 |
– 610 |
|
Beperken uitgaven scootmobiel |
0 |
– 15 |
– 25 |
– 50 |
– 50 |
|
ILO-Care |
– 60 |
– 215 |
– 314 |
– 245 |
– 249 |
|
Tariefmaatregel care |
– 160 |
– 200 |
– 200 |
– 250 |
– 250 |
|
Contracteerruimte 2014 en pgb |
– 330 |
||||
|
Incid. compensatie gem (extram. ZZP) |
54 |
||||
|
Beleggen groeimiddelen care |
0 |
– 10 |
– 160 |
– 180 |
|
|
totaal care sec |
– 526 |
– 2.512 |
– 2.766 |
– 3.207 |
– 3.226 |
|
Beleggen groeimiddelen care |
0 |
– 10 |
– 160 |
– 180 |
|
|
totaal care sec |
– 526 |
– 2.512 |
– 2.766 |
– 3.207 |
– 3.226 |
|
MEE-budget |
– 25 |
– 25 |
– 25 |
– 25 |
|
|
Transitie HLZ |
– 75 |
– 85 |
– 95 |
– 95 |
|
|
Doelmatige inkoop |
– 30 |
– 30 |
– 30 |
– 30 |
|
|
Totaal care |
– 526 |
– 2.642 |
– 2.906 |
– 3.357 |
– 3.376 |
Uit het overzicht is op te maken dat de uitgaven langdurige zorg in de periode 2014–2018 met € 3,4 mld. worden verlaagd. Structureel zal dit oplopen tot ca. € 3,5 mld. Hierbij dient bedacht te worden dat het Kabinet ook rekening houdt met de groei van de uitgaven. Per saldo zijn de uitgaven na alle maatregelen in 2017 en correctie voor loon- en prijsbijstellingen nagenoeg gelijk aan de uitgaven in 2013. Deze uitgaven in 2013 bedragen ca. € 28,5 mld. (AWBZ en Wmo-HV).
Uitgaven per sector
In de brief over de nadere uitwerking van de herziening van de langdurige zorg (25 april 2013; kamerstuk 30 597, nr. 296) was voorzien dat in 2017 circa 60% van de uitgaven onder de Wlz zou vallen. De rest van de uitgaven zou verdeeld worden over Wmo, Zvw en de nieuwe Jeugdwet. Door de decentralisatie naar gemeenten groeide het uitgavenkader van de Wmo van een paar procenten naar ongeveer 25% van de gehele langdurige ondersteuning en zorg. De Zvw kreeg een aandeel van ongeveer 10%.
De voornemens zoals beschreven in de brief over de hervorming van de langdurige zorg uit april 2013 jl., zijn nader uitgewerkt in het zorgakkoord, het begrotingsakkoord en de huidige brief. Hierdoor wijzigt de uitgavenverdeling 2013–2017 over de verschillende sectoren (Wmo, Wlz, Zvw en Jeugdwet).
Bij de huidige voorstellen valt in 2017 nog circa 60% van de uitgaven onder de Wlz. De rest van de uitgaven wordt door de overheveling verdeeld over Wmo (18%), Zvw (17%) en de nieuwe Jeugdwet (4%). Door de decentralisatie naar gemeenten groeit het uitgavenkader van de Wmo van een paar procenten naar 17% van de gehele langdurige ondersteuning en zorg. De Zvw krijgt een vergelijkbaar aandeel als de Wmo.
In figuur 1 is de verschuiving in de uitgavenverdeling grafisch weergegeven.
Figuur 1 Verdeling van langdurige zorg naar de verschillende wetten uitwerking 2013–2017 (april voornemens versus oktober voornemens)
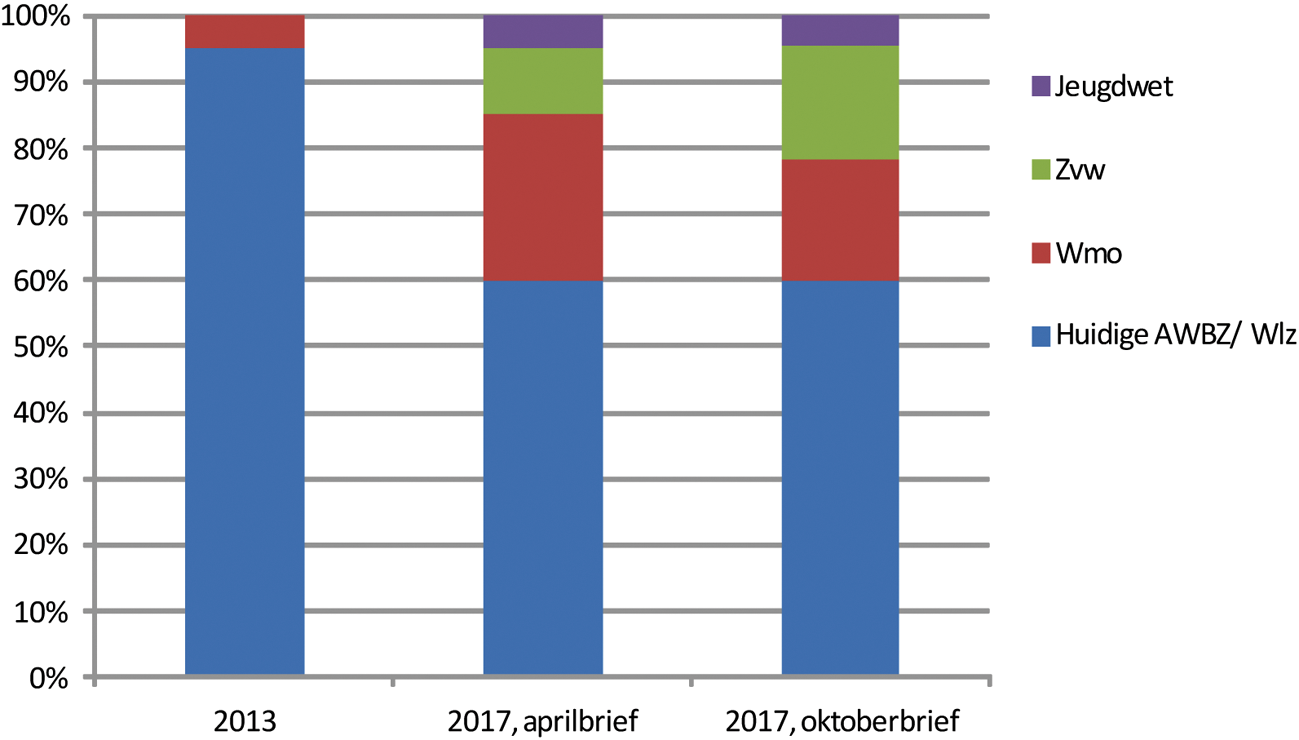
Dit betreft een beeld op basis van huidige gegevens, waarin als gevolg van nadere uitwerkingen die in de brief staan genoemd, periodieke actualisering van de uitgaven en ramingsbijstellingen nog wijzigingen zullen optreden. Tevens dient gerealiseerd te worden dat het beeld in de jaren na 2017 nog wijzigt in verband met de uitstroom uit de Wlz van cliënten met lagere ZZP’s. De uitgaven 2017 zijn zonder loon- en prijsbijstellingen.
Werktitel van de consultatieversie wet met betrekking tot kern-AWBZ is Wet Langdurige Intensieve Zorg (Wet LIZ).
T.a.v. de «specifieke groepen» binnen de vrouwenopvang, die nu nog door het Rijk worden gefinancierd, wordt door VNG en Federatie Opvang een advies voorbereid waarover u rond de jaarwisseling wordt geïnformeerd in de voortgangsrapportage Geweld in afhankelijkheidsrelaties. Op de positie van tienermoeders zal ik nader ingaan in de brief waarin ik reageer op amendementen die tijdens de begrotingsbehandeling VWS zijn ingediend. Aangezien er voor de uitzonderingspositie die stichting De Hoop/gemeente Dordrecht binnen de decentralisatieuitkering maatschappelijke opvang heeft geen inhoudelijke gronden (meer) zijn, wordt deze vanaf 2015 in twee jaar afgebouwd waarbij de middelen worden verdeeld over de centrumgemeenten. Voor alle gevallen geldt dat ik me er samen met betrokken partijen voor inzet de overgang zo goed mogelijk te laten verlopen.
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-30597-380.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
