Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2018-2019 | 29689 nr. 941 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2018-2019 | 29689 nr. 941 |
Aan de Voorzitter van de Tweede Kamer der Staten-Generaal
Den Haag, 9 november 2018
Iedereen heeft recht op zorg die van goede kwaliteit en toegankelijk is. Bijna iedereen heeft op enig moment in het leven zorg nodig, in meer of mindere mate, voor lichte tot zware aandoeningen, voor een kortere of langere periode. Die zorg moet voor een ieder beschikbaar en betaalbaar zijn, binnen redelijke termijn en afstand. En natuurlijk moet de zorg professioneel worden verleend en georganiseerd, daar moet je als patiënt op kunnen vertrouwen. Niet alleen overdag, maar ook in de avond-, nacht- en weekenduren. Niet alleen in elk afzonderlijk onderdeel van de zorg en ondersteuning, maar zorgverleners moeten ook goed samenwerken zodat de zorg ook in samenhang wordt verleend, zeker voor kwetsbare mensen. Niet als doel op zich, maar met als uitkomst dat iemand beter kan functioneren of zo goed mogelijk met zijn of haar beperkingen kan omgaan.
Tegenover dit recht van mensen staat de zorgplicht van verzekeraars. Als iedereen recht heeft op goede en toegankelijke zorg, betekent dat dat verzekeraars – aan wie zij premie betalen – verplicht zijn om die goede en toegankelijke zorg te leveren. Om deze stevige verantwoordelijkheid waar te maken moetenverzekeraars met zorgaanbieders afspraken maken over de beschikbaarheid, kwaliteit en de manier waarop de zorg georganiseerd en verleend wordt. En natuurlijk moet daar ruimte in zijn voor vernieuwing in de zorg, aandacht voor goede samenwerking met andere zorgprofessionals, gericht op de juiste zorg op de juiste plek.
Niet tegen elke aangeboden prijs; het is de taak van alle partijen, in het bijzonder die van de zorgverzekeraars om zorg betaalbaar te houden. Naast (potentiële) patiënt zijn we ook allemaal premie- en belastingbetalers en dragen ook werkgevers bij aan de kosten van de zorg. Het is van belang dat de zorg goed is maar niet onnodig duur is, dat enkel de zorg wordt verleend die nodig is. En dat zorgverzekeraars kunnen vaststellen dat de verzekerde zorg ook daadwerkelijk is verleend door professionele partijen. De rekening moet niet onnodig oplopen, en moet zeker ook kloppen. We zien nu dat bij niet-gecontracteerde zorg de kosten onnodig hoog kunnen zijn.
Goede, betaalbare en toegankelijke zorg vraagt om goede afspraken tussen verzekeraars en aanbieders. Die afspraken worden in de regel vastgelegd in contracten. Om te kunnen voldoen aan de zorgplicht hebben verzekeraars en aanbieders dus een gedeeld belang, namelijk dat van de patiënt. Organisaties in de zorg zijn er eerst en vooral om zorg en ondersteuning te bieden aan patiënten die daarvan afhankelijk zijn en niet om er zelf beter van te worden. De zorg is er om te dienen, niet om te vérdienen. Het is daarom onwenselijk als partijen meer en meer voorbijgaan aan het maken van de noodzakelijk afspraken en het sluiten van contracten. Het aandeel niet-gecontracteerde zorg neemt de laatste jaren toe, met name in de wijkverpleging en de ggz, en vormt een belemmering voor goede betaalbare zorg die in samenhang wordt verleend. Dat leidt tot hogere zorgkosten – en dus op termijn tot hogere premies – en ondoelmatige zorg. Dat leidt op zijn beurt weer tot een oneerlijke verdeling van het beperkt beschikbare zorgpersoneel over cliënten. En dat terwijl de werkdruk door veel zorgpersoneel al als ontzettend hoog wordt ervaren en de krapte op de arbeidsmarkt een van de grootste vraagstukken is van dit moment.
Het is zaak de motivatie van zorgaanbieders en zorgverzekeraars te versterken om tot contractuele afspraken. Dat gebeurt bij voorkeur voor meerdere jaren omwille van de continuïteit van de zorg en het beperken van administratieve lasten. De praktijk van de contractering tussen zorgverzekeraars en zorgaanbieders laat steeds meer van die potentie zien die contractering biedt om zorg betaalbaar en beschikbaar te houden: er is een toenemend aantal innovatieve contractvormen met een focus op de inhoud en organisatie van de zorg. Tegelijkertijd zien we in verschillende sectoren dat de contractering beter kan. Binnen de basisverzekering van de Zorgverzekeringswet (Zvw) geldt dat in elk geval voor de wijkverpleging en de geestelijke gezondheidszorg (GGZ). Het contracteerproces verloopt vaak te moeizaam. Dit komt omdat er simpelweg onvoldoende contact is tussen zorgaanbieders en verzekeraars, er over en weer onvoldoende kennis en begrip is, of de administratieve lasten onnodig hoog zijn. Ook worden er vaak nog onvoldoende zorginhoudelijke afspraken gemaakt. Dat dit gebeurt, ligt de ene keer aan de ene partij, de andere keer aan de andere partij.
Het contacteerproces met transparante uitkomsten moet in dienst staan van de patiënten en verzekerden. Mensen willen dat zorg gewoon goed geregeld wordt, dat ze ervan op aan kunnen, dat er iets te kiezen valt als daar medisch gezien de ruimte voor is, en dat verleende zorg en de verzekeringspremie ook betaalbaar is. Ze hebben er ook baat bij als ze meer inzicht in de kwaliteit van zorg krijgen om beter te kunnen kiezen. Dat vooraf duidelijk is of en hoeveel ze moeten bijbetalen voor bepaalde zorg. Ze hebben er baat bij dat ze niet met een rekening blijven zitten omdat de verleende zorg achteraf niet rechtmatig blijkt te zijn. Met de partijen van de hoofdlijnenakkoorden vindt het kabinet dat de contractering beter kan en moet: een contract moet de voorkeursoptie zijn voor zorgverzekeraars en zorgaanbieders. Daarover zijn concrete afspraken gemaakt in de hoofdlijnenakkoorden. Dat vraagt zoals gezegd inspanningen van beide partijen. Het contracteerproces moet beter en de contracteergraad moet omhoog.
Concreet betekent dit dat er in elk geval over en weer contact moet zijn over een mogelijk contract, ook in geval van kleine en nieuwe aanbieders. Dat proces moet goed lopen want het proces mag geen excuus zijn voor beide partijen om geen contract te sluiten. Contracten sluiten is niet verplicht, maar het kan niet zo zijn dat een zorgverzekeraar voor het voldoen aan zijn zorgplicht bij een naturapolis afhankelijk is van niet-gecontracteerde zorg omdat hij onvoldoende contracten heeft gesloten met zorgaanbieders. Omgekeerd kan het niet zo zijn dat zorgaanbieders geen afspraken willen maken met zorgverzekeraars over de kwaliteit en doelmatigheid van de zorg en een betere organisatie daarvan, juist ook in het licht van schaarste aan personeel en middelen. Het kan niet zo zijn dat we op één plek te veel zorg leveren en dat op een andere plek mensen verstoken blijven van zorg. De beschikbare zorg moet eerlijk verdeeld worden en de solidariteit niet onnodig op de proef worden gesteld.
Daarom hebben zorgaanbieders, zorgverzekeraars, patiëntenorganisaties en het kabinet afspraken gemaakt over maatregelen om het contracteerproces te verbeteren, de contracteergraad te verhogen en de informatievoorziening voor verzekerden te verbeteren. De partijen vinden ook dat de in de afgelopen jaren opgetreden groei van niet-gecontracteerde zorg onwenselijk is daar waar het aantoonbaar ondoelmatige zorg betreft. Als de afgesproken maatregelen onvoldoende resultaat opleveren, kan dat na een gezamenlijke analyse van het contracteerproces en de ontwikkeling van de contracteergraad uiteindelijk leiden tot noodzakelijke verdere aanpassing in de wet- en regelgeving om goede zorg betaalbaar en beschikbaar te houden. Dat sluit aan bij de passage in het regeerakkoord waarin het belang is onderkend om het onderscheid tussen gecontracteerde en niet-gecontracteerde zorg als bedoeld in de Zvw te verhelderen en te versterken.
Deze brief bevat de maatregelen die partijen en het kabinet nemen. Over de uitwerking van een aantal maatregelen worden nog gesprekken gevoerd met de sector. Hierover wordt uw Kamer in de loop van 2019 geïnformeerd. In deze brief wordt ook aangegeven welke voorbereidingen het kabinet treft om uitvoering te kunnen geven aan de gemaakte afspraken.
Hoofdpunten van deze brief:
– In het regeerakkoord (bijlage bij Kamerstuk 34 700, nr. 34) en de Hoofdlijnenakkoorden Wijkverpleging1 en GGZ2 hebben partijen aangegeven dat contractering hèt vehikel is om afspraken te maken over doelmatigheid, kwaliteit, innovatie, organiserend vermogen en de juiste zorg op de juiste plek. Partijen vinden de groei van niet-gecontracteerde zorg onwenselijk. Daarmee benadrukken partijen het belang van een goed contracteerproces. In het huidige contracteerproces is nog vaak onvoldoende contact en onvoldoende begrip tussen zorgaanbieders en zorgverzekeraars. Er zijn afspraken gemaakt om het contracteerproces sterk te verbeteren, zodat het voor alle partijen een voorkeursoptie wordt om voor een contract te kiezen. Hier ligt een stevige opdracht voor de betrokken partijen, er is geen ruimte voor vrijblijvendheid. Niet als doel op zich, maar om te borgen dat noodzakelijke zorg voor alle mensen beschikbaar, van goede kwaliteit en betaalbaar is.
– Partijen inclusief het kabinet beschouwen het als ongewenst dat de afgelopen jaren in de sectoren wijkverpleging en GGZ de omvang van de niet-gecontracteerde zorg in omvang is toegenomen als het ondoelmatige of onrechtmatige zorg betreft.
Waar in het verleden werd gesproken over een mogelijkheid van de toename van niet-gecontracteerde zorg, zien we nu dat dit risico zich ook daadwerkelijk manifesteert en een belemmering is voor goede betaalbare zorg die in samenhang wordt verleend. Hogere kosten leiden tot hogere premies dan nodig. Ondoelmatige zorg leidt tot een oneerlijke verdeling van personeel over cliënten. Partijen willen dat samen aanpakken. Daarvoor is een pakket aan maatregelen afgesproken. Tevens zijn afspraken gemaakt over het vergroten van de transparantie voor verzekerden en het verbeteren van rechtmatigheid en kwaliteit van bestaande en nieuwe aanbieders.
– De Nederlandse Zorgautoriteit (NZa) gaat na of de gemaakte afspraken leiden tot verbetering van het contracteerproces en Vektis zal de ontwikkeling van de contracteergraad volgen. In de hoofdlijnenakkoorden Wijkverpleging en GGZ is de afspraak gemaakt dat als het aandeel niet-gecontracteerde zorg ondanks de inspanningen niet daalt, (na een gezamenlijke analyse van aard en oorzaak) verdergaande aanpassingen in wet- en regelgeving noodzakelijk zijn om het onderscheid tussen de vergoeding van niet-gecontracteerde versus gecontracteerde zorg te verhelderen dan wel te versterken.
– Deze brief gaat specifiek in op de voorbereidingen die de overheid als wet- en regelgever treft om gericht uitvoering te kunnen geven aan de afspraken.
De focus van de brief ligt op de wijkverpleging en de GGZ-sector omdat het contracteerproces daar beter kan en moet en de toename van de niet-gecontracteerde zorg zich in deze sectoren het meest nadrukkelijk manifesteert. Als deze ontwikkeling zich ook in andere sectoren voortdoet, kan dat aanleiding zijn de discussie te verbreden naar die sectoren. Ook is het belangrijk op te merken dat er grote verschillen bestaan tussen sectoren, maar vaak ook binnen sectoren, zeker binnen de GGZ. In de hoofdlijnenakkoorden houden partijen hiermee rekening. Dat doet het kabinet ook. Als maatregelen in termen van wet- en regelgeving nodig zijn, zullen we deze zo goed mogelijk toesnijden op wat echt nodig is en werkt.
1 – Het belang van contractering
Alle partijen zijn van mening dat het contracteerproces zorgverleners dient te ondersteunen om zinnige zorg tegen een goede prijs zorg te leveren en zorgverzekeraars te ondersteunen om voor hun verzekerden goede zorg doelmatig in te kopen. Daarbij bestaat er wederzijdse contracteervrijheid, moeten zorgverzekeraars aan hun zorgplicht voldoen en moeten cliënten voldoende en heldere keuzemogelijkheden hebben. Betrokken partijen zien de meerwaarde van meerjarencontracten3 en dat er bij de jaarlijkse inkoopcyclus voldoende ruimte is voor duurzame afspraken en innovatie. In bijlage 1 worden voorbeelden gepresenteerd van afspraken die zorgverzekeraars en zorgaanbieders in contracten maken om de kwaliteit van de zorg te verbeteren waardoor de belangen van patiënten gediend worden.
Contractering en de kwaliteit van de zorg
Wat een goede uitkomst van een behandeling is, kan per patiënt, per aandoening verschillen. De aanpak om meer inzicht in uitkomsten te krijgen heb ik eerder beschreven in mijn Kamerbrief over uitkomstgerichte zorg4. Deze focust zich nu nog op de medisch specialistische zorg, maar geleidelijk aan vinden ook steeds meer initiatieven in andere sectoren plaats. Het kabinet hecht eraan om hier verder op in te zetten.
Partijen maken afspraken met elkaar over de kwaliteit van de zorg. Deze afspraken zijn vastgelegd in richtlijnen of in een kwaliteitsstatuut. Deze kwaliteitsafspraken borgen dat alle zorgaanbieders aan deze afspraken moeten voldoen. De Inspectie Gezondheidszorg en Jeugd (IGJ) houdt daar toezicht op.
Ook worden steeds vaker afspraken tussen zorgverzekeraars en zorgaanbieders gemaakt op basis van uitkomsten. Ook voor de contractering is inzicht in kwaliteit belangrijk.
Het is goed dat er kwaliteitsafspraken zijn. Dat laat onverlet dat in de praktijk blijkt dat er behoorlijke verschillen kunnen zijn in de kwaliteit tussen zorgaanbieders. Bij sommige zorgaanbieders is de patiënt sneller beter, zijn er minder complicaties, is er geen of veel minder terugval. Ook zijn er verschillen in kosten. Bij de ene zorgaanbieder is de zorg veel duurder dan bij een andere, terwijl er geen verschil is in uitkomst of patiëntkenmerken. Er is sprake van aanzienlijke praktijkvariatie.
Zorgverzekeraars kunnen zorgaanbieders met elkaar vergelijken op basis van informatie van de afgelopen jaren; zo kunnen zij zien bij welke zorgaanbieders het herstel sneller gaat, of er extra behandelingen nodig zijn omdat complicaties zijn opgetreden en of de kosten hoger zijn dan gemiddeld. Het is niet eenvoudig om deze vergelijking goed te maken omdat de ene patiëntenpopulatie de andere niet is, maar toch kan een zorgverzekeraar in beeld krijgen welke zorgaanbieders goede of juist minder goede resultaten boeken of waar de kosten relatief laag of hoog zijn.
Goed inzicht in de kwaliteit voor patiënten
Patiënten hebben helaas nog lang niet altijd goed zicht op de kwaliteit van de zorgaanbieder. Er is versnipperde en beperkte informatie beschikbaar over de effectiviteit van een behandeling en over klanttevredenheid. Deze informatie is ook nog niet altijd objectief en betrouwbaar. Bovendien is het voor patiënten niet altijd duidelijk welke zorgaanbieder wel of niet gecontracteerd is, dus is niet altijd duidelijk of met de zorgaanbieder afspraken over de kwaliteit zijn gemaakt, of er eventuele bijbetalingen zijn voor de patiënt en hoe hoog deze zijn. Daardoor komt het voor dat patiënten zorg ontvangen van een niet-gecontracteerde zorgaanbieder zonder dat ze daarvoor een bewuste keuze hebben gemaakt en dan onverwachts te maken krijgen met bijbetalingen.
GGZ
Zoals afgesproken in het Hoofdlijnenakkoord GGZ zijn partijen bezig met de evaluatie van het model-Kwaliteitsstatuut GGZ. Er zijn inmiddels verkennende gesprekken met de meeste betrokken partijen gevoerd onder leiding van het Zorginstituut Nederland en begin oktober besluit het Zorginstituut over plaatsing op de meerjarenagenda.
Zorgverzekeraars kunnen dit model-Kwaliteitsstatuut gebruiken om te zien wat goede kwaliteit van zorg is volgens de sector zelf en zij kunnen het model-Kwaliteitsstatuut GGZ en de kwaliteitsstatuten van de individuele instellingen gebruiken bij de inkoop. De deadline voor de evaluatie van het model-Kwaliteitsstatuut GGZ is indien het Zorginstituut akkoord gaat 1 april 2019. De evaluatie moet dan hebben geleid tot een nieuwe versie van of beter uitgewerkte werkafspraken over het model-Kwaliteitsstatuut GGZ. Deze kwaliteitseisen gelden ook voor niet-gecontracteerde zorg, omdat het een veldnorm betreft.
Wijkverpleging
Partijen hebben op 1 mei 2018 het kwaliteitskader wijkverpleging aan Zorginstituut Nederland aangeboden. Het kader geeft richting aan de ontwikkeling van wijkverpleging en ademt de ambitie om de kwaliteit van leven thuis te bevorderen, ondanks ziekte, behandeling of beperking. Wijkverpleging beperkt zich niet alleen tot zorgverlening aan de cliënt maar richt zich ook op preventie. Eén van de belangrijkste doelen de komende jaren is om de waarde die wijkverpleging toevoegt voor de cliënt alsmede in de keten inzichtelijk te maken. Het ontwikkelen van een relevante set uitkomstindicatoren heeft daarom prioriteit. In het verlengde van de ontwikkeling van uitkomstindicatoren gaan partijen tevens aan de slag om Samen Beslissen in de wijkverpleging te bevorderen. Partijen vinden een goede en eenduidige indicatiestelling door wijkverpleegkundigen van belang. De indicatiestelling is immers het startpunt van de zorg. Ook werken partijen aan kwaliteitsstandaarden die wijkverpleegkundigen ondersteunen om de juiste zorgopties te kiezen voor de cliënt en diens naasten. De ontwikkeling van kwaliteitsstandaarden vindt plaats in een cyclisch proces van ontwikkeling, implementatie, evaluatie en herziening.
Contractering en het belang van organiserend vermogen
In een contract kunnen zorgverzekeraars en zorgaanbieders aanvullende afspraken maken over de kwaliteit van de zorg, bijvoorbeeld over de organisatie, continuïteit of effectiviteit van de zorg. De organisatie van de zorg gaat over de samenwerking in de wijk en over het voorkomen, vervangen of verplaatsen van zorg, zoals ook beschreven in het rapport «De juiste zorg op de juiste plek» dat u 6 april 2018 ontvangen heeft5. In contracten zijn afspraken gemaakt die het vermogen om de zorg in samenhang en integraal te organiseren ondersteunen. Ook staan in contracten afspraken over de continuïteit van de zorg en de samenwerking met andere professionals. Bij zorg door (niet-gecontracteerde) zelfstandigen zonder personeel (ZZP’ers) bestaat het risico dat de continuïteit van de zorg niet is geborgd. Daarnaast bieden contracten de mogelijkheid aanvullende afspraken over de effectiviteit van de behandeling te maken.
Contractering en de schaarste aan zorgverleners
Naast het probleem van de oplopende kosten vormt ook de schaarste aan personeel een belangrijke reden om gecontracteerde zorg te bevorderen.
Het is belangrijk de capaciteit van zorgverleners zo eerlijk mogelijk in te zetten. Het mag niet zo zijn dat de ene patiënt onnodig veel uren wijkverpleging krijgt terwijl de andere patiënt van zorg verstoken blijft. Door te sturen op betere samenwerking tussen gecontracteerde zorgaanbieders kan de zorg doelmatiger worden ingezet wat het personeelstekort kan drukken.
In de niet-gecontracteerde wijkverpleging zijn de kosten per cliënt ongeveer twee keer zo hoog; in totaal gaat het om ca € 100 miljoen aan extra zorgkosten waarvoor de kenmerken van de patiënten geen verklaring bieden6. Globaal gerekend zouden wijkverpleegkundigen circa 16.000 extra cliënten voor dit bedrag kunnen helpen7.
Terug naar de basis: het wettelijk kader
Naar hun verzekerden hebben de zorgverzekeraars een wettelijke zorgplicht. Deze zorgplicht kunnen zorgverzekeraars op twee manieren invullen. Ten eerste kunnen zij de zorgplicht invullen door afspraken te maken met zorgverleners. Verzekerden kunnen dan hun keuze maken binnen het gecontracteerde zorgaanbod («zorg in natura»). Ten tweede kunnen de zorgverzekeraars hun zorgplicht ook invullen door de verzekerde zelf te laten bepalen tot welke zorgverlener hij zich wil wenden en de verzekerde de kosten van die zorg te vergoeden, waarbij zij op verzoek van de verzekerde bemiddelen bij het vinden van zorgverleners («restitutie + desgevraagd bemiddeling»). Een combinatie van beide is ook mogelijk.
Ongecontracteerde zorg zorgt ervoor dat het verschil tussen de duurdere restitutiepolis en de goedkopere zorg in naturapolis vertroebelt, terwijl het onderscheid een belangrijke pijler is voor ons zorgstelsel en bijdraagt aan de betaalbaarheid van de zorg.
Driekwart van de Nederlanders heeft een naturapolis en heeft dus voor «zorg in natura» gekozen. Zorgverzekeraars moeten voldoende zorgaanbieders contracteren: het kan niet zo zijn dat een verzekerde met een naturapolis voor zorg afhankelijk is van niet-gecontracteerde zorg. De noodzakelijke zorg moet ook tijdig en op redelijke afstand beschikbaar zijn8. De NZa ziet toe op de naleving van de zorgplicht door zorgverzekeraars. Als er onvoldoende gecontracteerde zorgaanbieders zijn, spreekt de NZa zorgverzekeraars daarop aan. De zorgplicht leidt in de praktijk tot voldoende keuzemogelijkheden voor verzekerden, waarbij zorgverzekeraars in sommige gevallen zelfs alle of bijna alle zorgaanbieders contracteren, vooral in de medisch-specialistische zorg en bij huisartsen.
Is een vorm van zorg in natura verzekerd, dan betekent dit dat de zorgverzekeraar de desbetreffende zorg aan die verzekerden dient te laten leveren, die daarop zijn aangewezen. Voor het verlenen van zorg in natura zal de zorgverzekeraar voor zijn verzekerden zorgaanbieders contracteren en daarbij op als onderhandelingspartner van de zorgaanbieder(s) optreden. Er wordt dan gesproken over de prijs, inhoud en organisatie van de zorg.
De zorgverzekeraar heeft daarbij contractsvrijheid maar de zorgplicht begrenst deze vrijheid; hij moet wel voldoende zorgaanbieders contracteren om aan zijn zorgplicht te kunnen voldoen. Tegelijk geldt ook dat hij niet meer zorgaanbieders hoeft te contracteren dan noodzakelijk. Maken verzekerden gebruik van de gecontracteerde zorgaanbieders, dan betaalt de zorgverzekeraar deze zorgaanbieder conform de afspraken in het contract.
Kiezen verzekerden voor een niet-gecontracteerde zorgaanbieder, dan hoeft de zorgverzekeraar de kosten niet volledig te vergoeden. In dit geval veroorzaakt de verzekerde voor zijn zorgverzekeraar immers extra kosten. Deze ging er bij het contracteren van zorgaanbieders op basis van zijn zorgplicht immers van uit dat al zijn natura-verzekerden voor de nodige zorg verstrekking in plaats van vergoeding wensten, en heeft de omvang van zijn contracten daarop afgestemd.
Is er sprake van een restitutiepolis, dan vindt een vergoeding van de kosten plaats ongeacht of de zorgaanbieder al dan niet gecontracteerd is. Dit wel onder voorwaarde dat de gehanteerde tarieven niet uitzonderlijk hoog zijn. Ook moet de zorgverzekeraar desgevraagd bemiddelen bij het vinden van noodzakelijke zorg.
Voor verzekerden is het van belang dat zij goed weten hoe de zorgverzekeraar de vergoeding vaststelt voor een niet-gecontracteerde zorgaanbieder. Op grond van de Wet marktordening gezondheidszorg (Wmg) zijn zorgaanbieders verplicht om hun patiënten tijdig en zorgvuldig te informeren over het tarief dat zij in rekening brengen. Daarnaast zijn zorgverzekeraars verplicht hun verzekerden te informeren over de inhoud van de polis. De NZa heeft dit uitgewerkt in regels voor zorgverzekeraars (TH/NR-010) en voor zorgaanbieders (TH/BR-012).
Door de zorgtoeslag, zijn zowel de natura- als de restitutiepolis voor iedereen betaalbaar. Doordat de contractering in naturapolissen in de regel breed is, is het prijsverschil tussen de naturapolis en de restitutiepolis nu beperkt.
De hoogte van de vergoeding
Iedere verzekerde heeft een vrije keuze naar welke zorgverlener hij gaat; afhankelijk van de polis vergoedt de zorgverzekeraar de zorg bij de keuze voor een niet-gecontracteerde zorgaanbieder volledig (restitutie) of gedeeltelijk (natura). De verzekerde is vrij om een polis en een zorgverzekeraar te kiezen passend bij zijn of haar voorkeuren. Zorgverzekeraars zijn volgens de Zvw verplicht bij een naturapolis ook een vergoeding te betalen voor kosten van zorg verleend door een niet-gecontracteerde zorgaanbieder. De wetgever heeft de hoogte van deze vergoeding niet vastgelegd in de wet, maar wel opgemerkt dat de vergoeding geen hinderpaal mag zijn voor mensen om voor niet-gecontracteerde zorg te kiezen. Het is de bedoeling is dat de patiënt met een naturapolis een deel van de kosten van de niet-gecontracteerde zorg zelf moet betalen, omdat daardoor een stimulans ontstaat voor verzekerden om te kiezen voor gecontracteerde zorg en voor zorgaanbieders om een contract te sluiten.
De vraag wanneer er sprake is van een hinderpaal leidt regelmatig tot discussies en rechtszaken. De Hoge Raad heeft de vuistregel aangenomen dat geen sprake is van een feitelijke hinderpaal als de zorgverzekeraar 75–80 procent van het gemiddeld gecontracteerde tarief vergoedt. De NZa volgt deze vuistregel in haar toezicht. Van lagere vergoedingen moet de zorgverzekeraar kunnen onderbouwen waarom er geen sprake is van een hinderpaal. Daarbij kan in de visie van de NZa een rol spelen of de zorgverzekeraar in de modelovereenkomst een hardheidsclausule heeft opgenomen. Een dergelijke hardheidsclausule moet de verzekerde dan in een concreet geval de mogelijkheid geven om bij de zorgverzekeraar aanspraak te maken op een hogere vergoeding.
De zorgverzekeraar legt de hoogte van de vergoeding vast in de polisvoorwaarden. De verzekerde moet, zeker bij de aanvang van de zorg, goed weten welke zorgaanbieder wel en niet is gecontracteerd en wat de consequenties zijn van de keuze om naar een niet-gecontracteerde zorgaanbieder te gaan. Voor verzekerden is het in de praktijk niet eenvoudig te achterhalen hoe hoog de vergoeding van de zorgverzekeraar van niet-gecontracteerde zorg precies is.
Zorgaanbieders voor wie het lagere tarief voor niet-gecontracteerde zorg toereikend is, kunnen ervoor kiezen de verzekerden niet te laten bijbetalen voor deze zorg. De mate waarin dit voorkomt, wisselt per sector – het beeld is dat het vaker voorkomt in de wijkverpleging dan in de GGZ. Het kwijtschelden van bijbetalingen is niet in de geest van ons stelsel, omdat het uitgangspunt van het stelsel is dat de verzekerde met een naturapolis gebruik maakt van gecontracteerde zorg.
2 – Aard en omvang van de niet-gecontracteerde zorg in de wijkverpleging en GGZ
Om meer inzicht te krijgen in de aard en omvang van de niet-gecontracteerde zorg, is er onderzoek uitgevoerd in twee sectoren, de wijkverpleging en de GGZ.
Voor deze sectoren waren de signalen het grootst dat er steeds minder contracten worden afgesloten9. Zoals gezegd betekent dit niet dat de twee sectoren en de problematiek die speelt identiek is; er zijn aanzienlijke verschillen tussen deze twee sectoren en ook daarbinnen.
Wijkverpleging
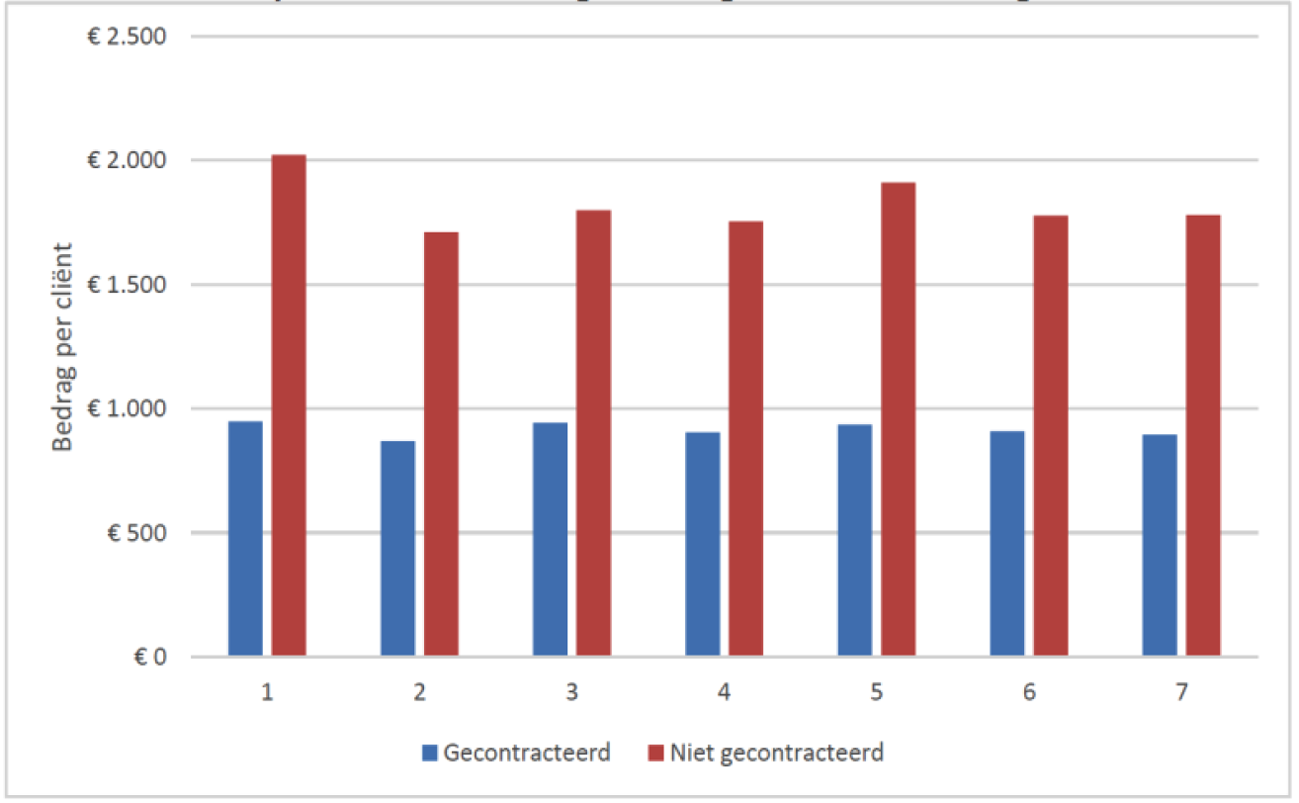
In de brief van 22 januari jl.10 is uw Kamer geïnformeerd over het onderzoek naar (niet-) gecontracteerde zorg in de wijkverpleging. In dit rapport kwam naar voren dat het aandeel niet-gecontracteerde zorg toeneemt. In 2015 was 1,3% niet gecontracteerd, in 2016 4,2% en in de eerste helft van 2017 was er sprake van 6,2% niet-gecontracteerde zorg. Voorts kwam in dit rapport naar voren dat in de eerste maanden van 2017 de kosten van niet-gecontracteerde zorg in vergelijking met gecontracteerde zorg per cliënt ongeveer twee keer zo hoog waren. Niet bekend was of cliëntkenmerken, anders dan leeftijd, hierbij een factor zijn. Op verzoek van Uw Kamer is vervolgens onderzocht of cliëntkenmerken een verklaring bieden voor de hogere kosten van niet-gecontracteerde zorg. Op 12 april jl. is uw Kamer over het onderzoek door Vektis geïnformeerd11. Uit dit vervolgonderzoek kwam naar voren dat er, als het gaat om chronische aandoeningen, eigenlijk geen verschil is tussen cliënten die gebruik maken van een wel- of een niet-gecontracteerde zorgaanbieder. Wel een verschil is dat de cliënten in de niet-gecontracteerde zorg jonger zijn en in het voorgaand jaar geen gebruik maakten van wijkverpleging. Deze verschillen vormen echter geen verklaring voor de hogere kosten van niet-gecontracteerde zorg. Niet-gecontracteerde zorgaanbieders leveren dus meer zorg en maken hogere kosten, zonder dat dit komt door hun cliëntpopulatie.
|
Bedrag in miljoenen |
2015 |
2016 |
2017 (eerste helft) |
|---|---|---|---|
|
Gecontracteerd |
€ 2.743,7 |
€ 2.357,3 |
€ 1.257,6 |
|
Niet-gecontracteerd |
€ 36,9 |
€ 104,3 |
€ 83,5 |
|
% niet-gecontracteerd van het totaal |
1,3% |
4,2% |
6,2% |
Gemiddelde kosten zorg per cliënt per maand in 2017 (Vektis, 2017)
In de monitor contractering wijkverpleging 2018 constateert de NZa12 dat er meer zorgaanbieders zijn die geen contracten aangaan (het aandeel zorgaanbieders dat bewust met minstens één zorgverzekeraar geen contract is aangegaan, is in de wijkverpleging toegenomen van 12% in 2017 tot 19% in 2018). De NZa vindt de toename onwenselijk. Zorgaanbieders en zorgverzekeraars zijn alleen gezamenlijk in staat om de burger voldoende toegankelijke, betaalbare en kwalitatieve zorg te bieden, aldus de NZa.
De NZa merkt in de monitor contractering wijkverpleging 2018 op dat het belangrijk is dat zorgverzekeraars en zorgaanbieders samen afspraken maken omdat de patiënt daardoor uiteindelijk betere zorg krijgt. Zorgverzekeraars kunnen met gecontracteerde zorgaanbieders bijvoorbeeld afspraken maken over wachtlijstbemiddeling. Zonder contractafspraken lukt dat niet.
Wat zijn de redenen van zorgaanbieders en zorgverzekeraars om geen contract aan te gaan? In interviews, gehouden in het kader van het onderzoek13 geven zorgaanbieders wijkverpleging die ten dele of niet gecontracteerd zijn de volgende redenen. Enerzijds zijn er zorgaanbieders die geen contract hebben omdat zij daar niet voor in aanmerking komen door de zorgverzekeraar. Dit geldt voor veel ZZP’ers en kleine zorgaanbieders of als de zorgverzekeraar al voldoende zorg heeft ingekocht om aan zijn zorgplicht te kunnen voldoen. In dat geval kiest zorgaanbieder er dus niet zelf voor om zonder contract zorg te verlenen. Anderzijds zijn er zorgaanbieders die geen contract willen. Bijvoorbeeld omdat zij het voorgesteld tarief of budgetplafond vanuit de zorgverzekeraars te laag vinden. Er zijn ook wijkverpleegkundigen die aangeven dat zij de zorgbehoefte van de cliënt middels het wijkverpleegkundige referentiekader en vanuit de professionaliteit van de wijkverpleegkundige zelf willen kunnen vullen, zonder bemoeienis van de zorgverzekeraar. Ter illustratie; een ZZP’er gespecialiseerd in ALS-patiënten geeft aan dat het grillige verloop van deze ziekte vraagt om continue bijstelling van de zorgbehoefte. De wijkverpleegkundige voelt meer vrijheid in het intensiveren en afbouwen van de zorg wanneer ze deze niet-gecontracteerd kan bieden. Deze zorgaanbieders maken bewust een keuze om niet-gecontracteerde zorg te leveren.
Voor de zorgverzekeraars geldt dat het beleid voor het contracteren van (nieuwe) zorgaanbieders per zorgverzekeraar sterk verschilt. Een deel van de zorgverzekeraars wil zoveel mogelijk zorgaanbieders contracteren. Een ander deel is terughoudend en stelt aanvullende eisen. Zij contracteren bijvoorbeeld alleen nieuwe zorgaanbieders die een zorgtekort in een regio opvullen of als ze een onderscheidend of vernieuwend aanbod hebben. Voor een ZZP’er is het bij veel zorgverzekeraars onmogelijk om een contract af te sluiten, al zouden de ZZP’ers dit willen. Enkel wanneer zij in coöperaties samenwerken, of een achterwachtcontract hebben met een andere zorgaanbieder zijn sommige zorgverzekeraars bereid om een contract aan te gaan.
Alle zorgverzekeraars geven aan dat een groot deel van de zorgaanbieders die in aanmerking willen komen voor een contract, niet voldoet aan minimale eisen, zoals het in dienst hebben van een hbo-wijkverpleegkundige.
Een aantal zorgverzekeraars vindt het opvallend dat zij weinig contractaanmeldingen van nieuwe zorgaanbieders krijgen voor het aankomend jaar, terwijl zij wel via de brancheorganisaties te horen krijgen dat bepaalde zorgaanbieders zich willen contracteren.
Cliënten wijkverpleging weten vaak niet of hun zorgaanbieder gecontracteerd is of niet. De cliënt krijgt de rekening veelal niet thuis gestuurd en hoeft niet extra te betalen voor niet-gecontracteerde zorg.
GGZ
Op 17 juli jl.14 informeerde ik u over het onderzoek naar niet-gecontracteerde zorg in de GGZ. Uit dat onderzoek komt naar voren dat de niet-gecontracteerde zorg qua omzet is toegenomen van 4,4% in 2014 naar 6,3% in 2016. De groei zit bij zorgaanbieders die met geen enkele zorgverzekeraar een contract hebben. Het gaat dan vooral om ambulante instellingen, verslavingszorgaanbieders, vrijgevestigde psychologen, psychotherapeuten en psychiaters en «overige» zorgaanbieders (voornamelijk GGZ-instellingen opgericht na 2008).
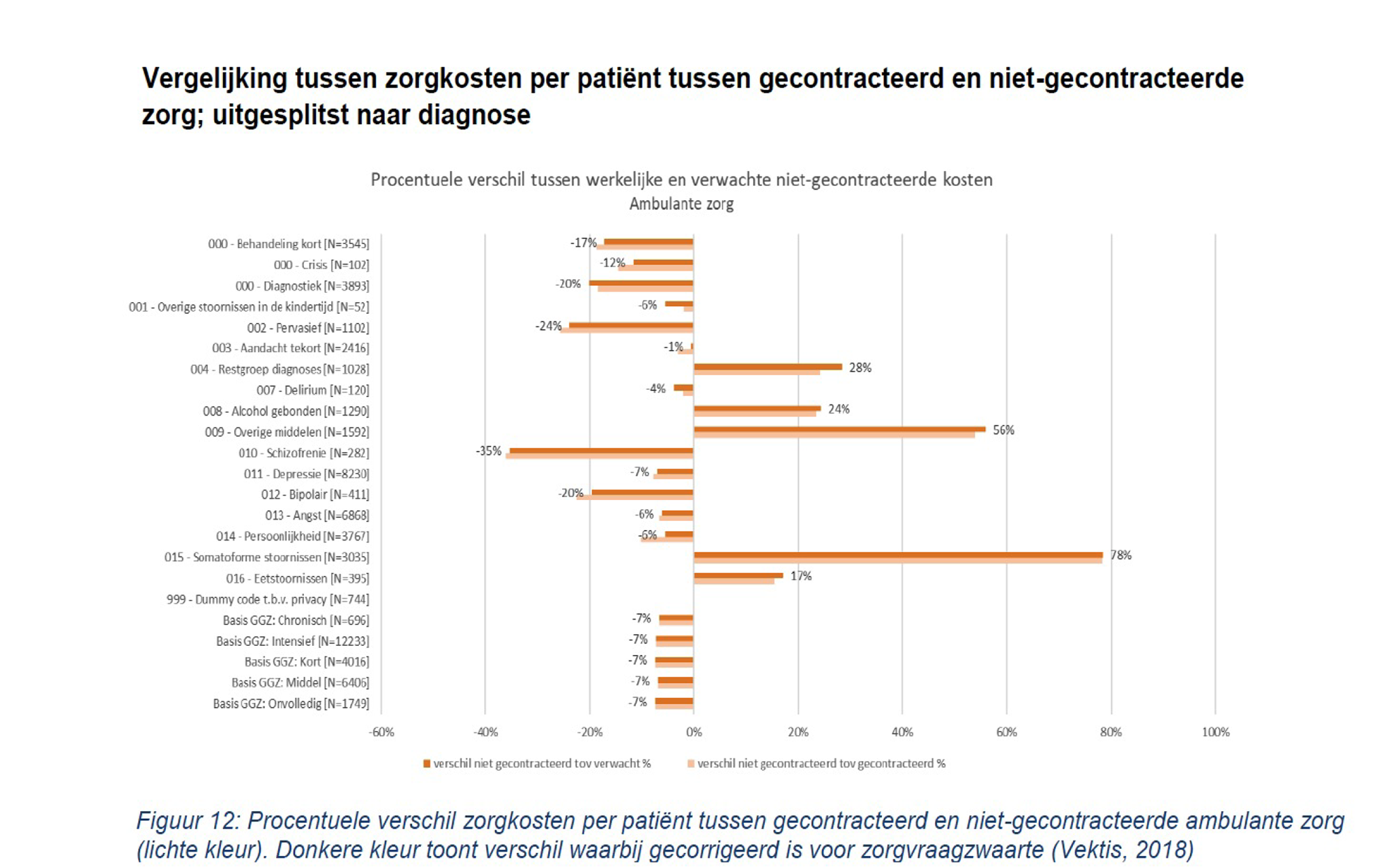
Uit het onderzoek blijkt ook dat patiënten die lichamelijke klachten hebben zonder duidelijke lichamelijke oorzaak (somatoforme stoornissen) en patiënten met aandachtstekortstoornissen bovengemiddeld vaak worden behandeld in de niet-gecontracteerde specialistische GGZ. Ook zijn patiënten in de Generalistische Basis GGZ (met uitzondering van patiënten die chronische zorg nodig hebben) relatief sterk vertegenwoordigd in de niet-gecontracteerde zorg. Niet-gecontracteerde zorgaanbieders behandelen relatief vaker ambulant dan gecontracteerde zorgaanbieders. De kosten voor niet-gecontracteerde zorg zijn in de GGZ veelal vergelijkbaar of lager dan van gecontracteerde zorg. Echter, de gemiddelde vergoede zorgkosten van de behandeling van patiënten met diagnosen alcoholverslaving, verslaving overige middelen, somatoforme stoornissen en «restgroep diagnoses» zijn bij niet-gecontracteerde ambulante zorg beduidend hoger dan bij gecontracteerde zorg (25%-80% hogere kosten). De niet-gecontracteerde zorgaanbieders leveren aan deze patiënten veel meer uren zorg dan gecontracteerde zorgaanbieders, zie figuur hieronder. Het grotere aantal behandelingen en de hogere kosten liggen niet aan de ernst van de afwijkingen, want als de kosten gecorrigeerd worden voor zorgvraagzwaarte, blijven de genoemde verschillen bestaan.
|
Bedrag in miljoenen |
2014 |
2015 |
20162 |
|---|---|---|---|
|
Gecontracteerd |
€ 2.909 |
€ 2.960 |
€ 2.968 |
|
Niet-gecontracteerd |
€ 128 |
€ 148 |
€ 187 |
|
% niet-gecontracteerd van het totaal |
4,4% |
5,0% |
6,3% |
Uit het rapport blijkt dat patiënten in de GGZ niet of nauwelijks verschillen ervaren in doelmatigheid en kwaliteit van de geleverde zorg tussen een gecontracteerde of niet-gecontracteerde zorgaanbieder. Bij de zorgaanbieders zijn de meningen op dit punt verdeeld. Het overgrote deel van de zorgaanbieders ervaart geen relatie tussen wel of geen contract en de kwaliteit van de zorg; maar er zijn ook enkele zorgaanbieders die vinden dat werken met een contract echt beter is – of juist slechter. Zorgverzekeraars vermoeden wel dat er verschillen zijn, maar die kunnen zij door het ontbreken van duidelijke zorgstandaarden moeilijk hard maken.
Wat zijn de redenen van zorgaanbieders en zorgverzekeraars om geen contract aan te gaan? Uit interviews blijkt dat een deel van de zorgaanbieders de in de contracten opgelegde omzetplafonds, gedifferentieerde tarieven en administratieve lasten als nadelig zien. Een ander deel van de zorgaanbieders in de GGZ kiest er bewust voor geen contract aan te gaan, omdat zij principieel tegen enige inmenging van zorgverzekeraars zijn als het gaat om de inhoud van de behandeling. Ook is er een groep zorgaanbieders die niet in aanmerking komt voor een contract omdat zij niet aan de eisen voldoen die de zorgverzekeraar stelt. Zorgaanbieders zien niet-gecontracteerd werken als mogelijkheid tot innovatie en als pressiemiddel naar zorgverzekeraars om tot acceptabele afspraken te komen.
Zorgverzekeraars geven in de interviews een aantal redenen om zorgaanbieders niet te contracteren. De meeste zorgverzekeraars hanteren een lijst met zorgaanbieders die zij bewust niet willen contracteren. Dit omdat zij vraagtekens zetten ten aanzien van zowel kwaliteit als doelmatigheid. Sommige zorgverzekeraars kiezen er bewust voor startende vrijgevestigden geen contract aan te bieden. Hiermee proberen ze een ander ervaren probleem in de GGZ tegen te gaan: de uitstroom van behandelaren bij instellingen. Om de groei van de markt te remmen, willen niet alle zorgverzekeraars breed contracteren. Zij kiezen ervoor extra eisen te stellen, om zo beperking van de groei van de markt te bewerkstelligen.
Anders dan bij de wijkverpleging maken cliënten in de GGZ een bewustere keuze voor een niet-gecontracteerde zorgaanbieder. Cliënten noemen als voordelen van niet-gecontracteerde zorg de vrijere keuzes voor een behandelaar en type behandeling, meer persoonlijke en kleinschalige voorzieningen, minder wachttijden en betere borging van de privacy. In de interviews zijn steevast de hogere kosten (eigen betalingen) genoemd als nadeel van niet-gecontracteerde zorg. Anders dan bij de wijkverpleging, berekent het merendeel van de niet-gecontracteerde GGZ zorgaanbieders de extra kosten door naar de cliënt.
3 – Maatregelen om de contractering te bevorderen
In de Hoofdlijnenakkoorden voor de wijkverpleging en de GGZ hebben partijen afspraken gemaakt om te investeren in het bevorderen van de contractering. Het moet voor zorgaanbieders een voorkeursoptie zijn om een (meerjarig) contract te willen sluiten. Het moet voor verzekerden een voorkeursoptie zijn om te kiezen voor gecontracteerde zorgaanbieders. Daarbij zijn alle partijen nodig.
We stellen met de partijen vast dat de contractering beter kan en moet.
Zo hebben zorgverzekeraars de afgelopen jaren in hun contracten eisen gesteld aan zorgaanbieders die niet altijd terecht waren. Daarnaast zijn er zorgaanbieders die bewust geen contract willen met een zorgverzekeraar omdat zij geen inmenging van de zorgverzekeraar wensen; dit is een ongewenste situatie.
Zorgverzekeraars en zorgaanbieders moeten en kunnen het contracteerproces verbeteren. Daarbij is het belangrijk dat er geen onnodige belemmeringen zijn in het contracteerproces tussen zorgverzekeraar en zorgaanbieder. Het contracteren is juist bedoeld om te sturen op kwalitatief goede en doelmatige zorg, en om zorgaanbieders te weren die dit niet kunnen leveren. De zorgverzekeraar moet hier onderscheid in kunnen maken. Verzekeraars en aanbieders moeten en kunnen verzekerden beter informeren over de kwaliteit en doelmatigheid van de zorg, waardoor zij bewustere keuzes kunnen maken.
Bevorderen contracteerproces
Het contracteerproces dient volgens partijen zodanig ingericht te zijn dat het voor beide partijen nuttig en werkbaar is. Zorgverzekeraars moeten drempels voor contractering, zoals onnodige administratieve lasten, zoveel mogelijk wegnemen. Ook voor toetredende en innovatieve partijen moet het mogelijk zijn om een gesprek aan te gaan over een contract met zorgverzekeraars. Nieuwe zorgaanbieders die toetreden op de markt kunnen immers innovaties brengen en daarmee een impuls geven aan het verbeteren van de kwaliteit of doelmatigheid van de zorg. Ook kleine zorgaanbieders moeten een kans krijgen op een contract. In de Hoofdlijnenakkoorden is ook afgesproken dat zorgverzekeraars bij de jaarlijkse inkoopcyclus voldoende ruimte geven aan innovatie. Zorgverzekeraars dienen bij de zorginkoop ook rekening te houden met de diversiteit van hun verzekerden en dit op hun website te melden15. Zorgverzekeraars moeten zich houden aan de verplichtingen die de NZa heeft opgesteld in de «Regeling transparantie zorginkoopproces Zvw»16.
Partijen hebben in de Hoofdlijnenakkoorden afspraken gemaakt over hoe ze contact met elkaar houden, zowel bij de contractering zelf als door het jaar heen en zowel over de kwaliteit als over het verbeteren van de informatie aan de cliënt. Concreet gaat het om de volgende afspraken:
– Zorgverzekeraars moeten voldoende bereikbaar zijn voor zorgaanbieders en voldoende informatie verschaffen, al dan niet op regionale bijeenkomsten.
– Alle zorgaanbieders, die zorg van goede kwaliteit op doelmatige wijze leveren kunnen deelnemen aan het contracteerproces, ook kleine zorgaanbieders.
– Zorgverzekeraars zijn transparant over de redenen waarom zij een zorgaanbieder geen (nieuw) contract bieden.
– Zorgverzekeraars dringen administratieve lasten terug door meer standaardisatie van het contracteerproces en contracteerdocumentatie.
– Zorgaanbieders maken hun activiteiten en de kwaliteit en doelmatigheid van hun handelen zichtbaar.
– Zorgverzekeraars reageren tijdig op verzoeken tot (bij)contractering of verhoging van de maximale omzet.
– Als zorgaanbieders op personele of financiële grenzen stuiten dan maken zij cliënten attent op de verantwoordelijkheid van zorgverzekeraars voor zorgbemiddeling of zij verwijzen cliënten zelf naar een andere zorgaanbieder.
– Zorgverzekeraars maken bij budgetplafonds heldere afspraken over de voortzetting van de zorg voor bestaande en nieuwe cliënten.
– Zonodig maken partijen gebruik van de onafhankelijke Geschilleninstantie voor Geschillenoplossing en -beslechting zorgcontractering.
– Om er voor te zorgen dat de cliënt een goede keuze kan maken, zijn zorgverzekeraars en zorgaanbieders transparant over (de kosten van) niet-gecontracteerde zorg.
– Zorgverzekeraars moeten hun verzekerden goed informeren over welke zorgaanbieders gecontracteerd zijn en welke niet en wat de (mogelijke) (financiële) gevolgen zijn van niet-gecontracteerde zorg.
Met deze afspraken willen partijen het proces van contracteren verbeteren en willen zij het voor zorgaanbieders aantrekkelijker maken om een contract af te sluiten.
Met partijen is afgesproken dat de NZa het verbeteren van het contracteerproces monitort. Op basis van deze monitor zullen partijen gezamenlijk bespreken of het contracteerproces verbeterd is en waar nog ruimte is voor verdere verbetering.
Samenwerking tussen zorgaanbieders
Binnen de Zorgverzekeringswet is het aan individuele zorgaanbieders en individuele zorgverzekeraars om te onderhandelen over de voorwaarden van de zorg. «Tekenen bij het kruisje» is een veel gehoorde klacht bij individueel opererende zorgaanbieders. Het is echter welhaast ondoenlijk om ten aanzien van iedere potentiële zorgaanbieder een individueel onderhandelingstraject te doorlopen aangezien het gaat om duizenden aanbieders. Daarom ligt het in de rede dat zorgverzekeraars standaardcontracten aan individuele aanbieders voorleggen.
Een mogelijk alternatief is samenwerking tussen zorgaanbieders. In beginsel is het op grond van de Mededingingswet verboden om collectief te onderhandelen over concurrentiegevoelige aspecten zoals prijzen. De Autoriteit Consument en Markt (ACM) houdt hierop toezicht. Wel is het mogelijk dat zorgaanbieders de onderhandelingen met zorgverzekeraars anders vormgeven. Zo kan het voorkomen dat zorgaanbieders onderling zodanig nauw verbonden zijn dat zij mededingingsrechtelijk worden gezien als één onderneming en in die hoedanigheid onderhandelen. Daarnaast laten zorgaanbieders zich soms in onderhandelingen vertegenwoordigen door een «zorgmakelaar», die bemiddelt met de zorgverzekeraar. Zo kunnen niet-concurrerende zorgaanbieders samen onderhandelen met zorgverzekeraars. Het komt ook voor dat zorgaanbieders een contract sluiten als onderaannemer bij een andere zorgaanbieder, die als hoofdaannemer contracten sluit met zorgverzekeraars. Dergelijke vormen van samenwerking mogen echter niet gebruikt worden als middel om alsnog verboden mededingingsbeperkende afspraken te sluiten. Ten slotte bevat de Mededingingswet een uitzondering voor alle samenwerking, ook gezamenlijke onderhandelingen, tussen partijen met een zeer beperkte omvang. Er gelden daarvoor specifieke omzet- en marktaandeelgrenzen17. Binnen deze grenzen is gezamenlijk onderhandelen zonder meer toegestaan.
Veel meer ruimte bestaat er voor samenwerking op niet-concurrentiegevoelige aspecten, zoals afspraken om de kwaliteit van zorg te bevorderen. Zo is samenwerking over zorginhoudelijke ontwikkelingen, regionale behoeften, ontwikkeling van kwaliteitsindicatoren en vermindering van regeldruk altijd toegestaan. Het kan daarbij ook voorkomen dat afspraken over bijvoorbeeld een betere kwaliteit van zorg effect hebben op de prijs.
Voor zover dat risico’s voor de mededinging met zich brengt staat voor de ACM in haar beoordeling voorop of de voordelen voor patiënten en verzekerden uiteindelijk opwegen tegen de nadelen voor de mededinging. De ACM geeft ruimte voor samenwerking in de eerstelijnszorg die op hoofdlijnen hierop neerkomt:18
– Zolang zorgaanbieders, patiënten (of hun vertegenwoordigers) en zorgverzekeraars er gezamenlijk uitkomen, is er voor de ACM geen aanleiding om aan te nemen dat een samenwerking schadelijk uitpakt.
– Mocht de ACM, bijvoorbeeld na een klacht, tot de conclusie komen dat de samenwerking schadelijk is voor patiënten of verzekerden, dan krijgen partijen eerst de gelegenheid hun afspraken aan te passen. De ACM waarschuwt dus eerst voordat zij ingrijpt.
Met partijen is afgesproken dat de NZa het verbeteren van het contracteerproces monitort. Op basis van deze monitor zullen partijen gezamenlijk bespreken of het contracteerproces verbeterd is en waar nog ruimte is voor verdere verbetering.
Bevorderen contracteergraad
Naast maatregelen om het contracteerproces te verbeteren, komen er ook maatregelen die het aantrekkelijker maken om zorg langs gecontracteerde weg te leveren. Er zijn zorgaanbieders die, om allerlei redenen, niet voor een contract in aanmerking komen. Hiervoor zijn de maatregelen afgesproken die in de vorige paragraaf gepresenteerd zijn. Maar er zijn ook zorgaanbieders die liever geen contracten afsluiten, bijvoorbeeld omdat ze het contract dat de zorgverzekeraar aanbiedt niet aantrekkelijk vinden, het als administratieve last ervaren, er onvoldoende kennis en begrip is, omdat ze geen afspraken willen maken met zorgverzekeraars over kwaliteit en doelmatigheid, of omdat ze zonder contract ook voldoende omzet kunnen maken; deze zorgaanbieders nemen genoegen met de verplichte vergoeding voor niet-gecontracteerde zorg (75–80 procent van het gemiddeld gecontracteerde tarief).
In de wijkverpleging indiceren zorgverleners zelf hoeveel zorg zij gaan leveren. In de niet-gecontracteerde wijkverpleging worden meer uren zorg dan noodzakelijk geïndiceerd en zijn de totale kosten per patiënt zelfs hoger. Voor de niet-gecontracteerde GGZ geldt dit ook, maar wel voor specifieke aandoeningen (alcoholverslaving, verslaving overige middelen, somatoforme stoornissen en «restgroep diagnoses» bij niet-gecontracteerde ambulante zorg)19.
Om contractering langs verschillende wegen aantrekkelijker te maken worden de volgende maatregelen genomen:
A. Vergroten transparantie voor verzekerden.Verzekerden moeten gemakkelijk informatie kunnen vinden voor het maken van een keuze met betrekking tot de kwaliteit van een zorgaanbieder en de kosten, zowel over de kosten die de zorgverzekeraar voor hen betaald als over de kosten die ze zelf maken. Daarvoor is het van belang informatie te kunnen vinden welke zorgaanbieder wel en niet gecontracteerd is, waarom deze zorgaanbieder wel of niet gecontracteerd is, welke zorg deze levert, wat de kwaliteit is van de zorg, wat de zorgaanbieder in rekening brengt en welke vergoeding de zorgverzekeraar voor de niet-gecontracteerde zorg toekent.
Deze informatie kan de verzekerde helpen om te achterhalen welke zorgaanbieder de beste zorg voor hem levert, welke kosten eventueel voor zijn rekening komen en of hij met de niet-gecontracteerde zorgaanbieder in zee wil gaan. We gaan verkennen hoe we de informatievoorziening over niet-gecontracteerde zorg voor cliënten en patiënten verder kunnen verbeteren, in het bijzonder de informatievoorziening over de hoogte van de eventueel te betalen vergoeding. Ook wordt met zorgverzekeraars overlegd hoe zij verzekerden meer inzicht kunnen geven waarom zij bepaalde partijen niet contracteren. Daarmee kunnen patiënten een betere keuze maken voor een zorgaanbieder.
B. Verbeteren van de kwaliteit en rechtmatigheid van het zorgaanbod. Dit bevorderen we door meer samenwerking tussen de IGJ en zorgverzekeraars gericht op beter toezicht op de kwaliteit van de zorg, aanscherping van het toezicht op nieuwe zorgaanbieders, waaronder een meldplicht, en via materiële controle op declaraties bij niet-gecontracteerde zorg gelijk te trekken aan gecontracteerde zorg. Borgen van kwaliteit en rechtmatigheid van de zorg is van groot belang, voor alle zorgaanbieders. Omdat zorgverzekeraars over niet-gecontracteerde zorgaanbieders geen of minder informatie beschikbaar hebben over kwaliteit en rechtmatigheid, is de verwachting dat deze maatregelen bij de niet-gecontracteerde zorgaanbieders bij uitstek tot resultaat leiden.
C. Stimuleren van contractering. Dit gaan zorgverzekeraars ten eerste realiseren door de mogelijkheden te benutten die zij tot hun beschikking hebben om het de zorgaanbieders lastiger te maken om niet-gecontracteerde zorg te leveren (cessieverbod, de betaalovereenkomst en het machtigingsvereiste); indien nodig is het kabinet bereid deze mogelijkheden beter in de wetgeving te verankeren. Ten tweede hebben partijen in het Hoofdlijnenakkoord wijkverpleging afgesproken dat zij bij niet-gecontracteerde zorg gebruik kunnen gaan maken van een «second opinion», waarbij een andere partij de indicatiestelling opnieuw kan beoordelen indien er signalen zijn dat er sprake is van een niet-passende indicatie. In het Hoofdlijnenakkoord GGZ is afgesproken dat indien bij niet-gecontracteerde zorg een machtiging niet bruikbaar is vanwege een privacyverklaring, er dan een andere, onafhankelijke deskundige de diagnose opnieuw kan beoordelen. Ten derde worden via de bekostiging prikkels ingebouwd om contractering te bevorderen.
Op basis van het onderzoek gedaan in de wijkverpleging en de GGZ richten veel van de hieronder benoemde maatregelen zich in eerste instantie op de wijkverpleging en de GGZ. De maatregelen zijn in de bijlage nader toegelicht.
In andere sectoren zijn vooralsnog geen signalen over een substantiële toename van niet-gecontracteerde zorg. Dat laat onverlet dat het ook in andere sectoren van belang is dat het contracteerproces soepel en voorspoedig verloopt. Indien daartoe aanleiding is gaat het kabinet deze maatregelen ook voor andere sectoren gericht invoeren.
4 – Monitoring van ontwikkeling niet-gecontracteerde zorg
Het kabinet is verheugd dat met partijen in de Hoofdlijnenakkoorden Wijkverpleging en GGZ afspraken zijn gemaakt om de contractering en het contracteerklimaat te bevorderen. Die afspraken zijn niet vrijblijvend en moeten ook vruchten afwerpen, juist in het belang van de patiënt en premiebetaler.
Vastgesteld is dat de niet-gecontracteerde zorg in (delen) van deze sectoren in omvang is toegenomen, zij het in de wijkverpleging sterker dan in onderdelen van de GGZ. Het is belangrijk te onderstrepen dat er duidelijke verschillen zijn tussen en binnen de twee sectoren waarmee we zo veel mogelijk rekening willen houden. Daarnaast is niet uitgesloten dat ontwikkelingen in andere zorgsectoren in de toekomst ook om een adequate reactie vragen.
Er zijn ook afspraken gemaakt om het effect van de afspraken te monitoren.
De NZa zal in het voorjaar van 2019 in haar jaarlijkse monitor over het inkoopproces voor de wijkverpleging en de GGZ rapporteren over de ontwikkelingen in het contracteerklimaat. De NZa bouwt in haar monitor voort op de bevindingen uit het onderzoek naar niet-gecontracteerde zorg in de wijkverpleging en de GGZ dat afgelopen jaar is uitgevoerd. De NZa zal daarbij aandacht besteden aan de reden waarom niet-gecontracteerde zorg geleverd wordt; of dat veroorzaakt wordt door het inkoopbeleid van de zorgverzekeraar, of omdat zorgaanbieders er zelf voor kiezen om zonder contract te willen werken. Ook zal de NZa aandacht besteden in welke (deel)sectoren dit aan de orde is. De NZa zal in haar monitor beschrijven of het contracteerproces verbeterd is en daarbij ook aandacht besteden aan het aantal meerjarencontracten.
Vektis gaat op basis haar gegevens het aandeel niet-gecontracteerde zorg in de wijkverpleging en GGZ monitoren voor de jaren 2017, 2018 en 2019. Het streven is om in 2019 een daling te realiseren ten opzichte van ijkjaar 2017 (wijkverpleging) of 2016 (GGZ), met inachtneming van de ontwikkeling van de tussenliggende jaren. De uitkomsten van de monitors gaan we met partijen bespreken waarbij we gezamenlijk bezien of het contracteerproces verbeterd is en of de contracteergraad is toegenomen.
Tot slot zijn afspraken gemaakt over maatregelen als het aandeel niet-gecontracteerde zorg ondanks de inspanningen niet daalt. In de Hoofdlijnenakkoorden GGZ en wijkverpleging is afgesproken dat als het aandeel niet-gecontracteerde zorg ondanks de inspanningen niet daalt, na een gezamenlijke analyse van aard en oorzaak verdergaande (gerichte) aanpassingen in wet- en regelgeving noodzakelijk zijn om het onderscheid tussen de vergoeding van niet-gecontracteerde versus gecontracteerde zorg te verhelderen dan wel te versterken.
Om deze reden bereidt het kabinet een wetswijziging voor die overheid de mogelijkheid biedt om voor bepaalde (deel) sectoren de hoogte van de vergoeding voor niet-gecontracteerde zorg in (nadere) regelgeving vast te leggen en deze dus niet langer over te laten aan verzekeraars en de daarover ontstane jurisprudentie. Deze wetswijziging zal ik gaan voorbereiden zodat die in de loop van volgend jaar beschikbaar is. In de tussentijd zal op basis van de jaarlijkse inhoudelijke analyse van het contracteerproces door de NZa en de reguliere meting van de contracteergraad door Vektis als ook de bestuurlijk weging hiervan, meer duidelijkheid moeten ontstaan over hoe de contracteergraad zich ontwikkelt en wat daarvan de achtergrond is. Op basis daarvan kan het kabinet in een volgende fase besluiten of en wanneer deze kan-bepaling nader wordt ingevuld en geëffectueerd. Gelet op de verschillen tussen en binnen de sectoren, is het belangrijk de invulling toe te snijden op wat er in de praktijk echt nodig is en werkt. Uiteraard betrek ik hierbij opnieuw het parlement.
Hierbij zal het kabinet borgen dat de hoogte van de vergoeding niet zo laag wordt vastgesteld dat deze een hinderpaal is voor verzekerden om gebruik te maken van niet-gecontracteerde zorg. Zorgverzekeraars en zorgaanbieders moeten verzekerden goed informeren over de consequenties als zij gebruik maken van een niet-gecontracteerde zorgaanbieder. Verzekerden die al in behandeling zijn bij een zorgaanbieder wiens contract niet verlengd wordt, mogen hun zorgtraject bij deze zorgaanbieder afmaken tegen de oorspronkelijke vergoeding.
Wij zullen uw Kamer informeren over de uitkomsten van de monitors en over de conclusies die wij daaraan verbinden. Over de wijkverpleging wordt uw Kamer uiterlijk in het eerste kwartaal 2020 geïnformeerd en over de GGZ uiterlijk in het eerste kwartaal 2021.
De Minister van Volksgezondheid, Welzijn en Sport, H.M. de Jonge
De Staatssecretaris van Volksgezondheid, Welzijn en Sport, P. Blokhuis
GGZ
Zorgverzekeraar Coöperatie VGZ en GGZ Yulius uit Dordrecht hebben een meerjaren contract gesloten waarin de cliënt, zijn hulpvraag en een passend antwoord centraal staat. Yulius krijgt de financiële armslag die haar professionals de ruimte biedt om de zorg passend te maken en daarbij zoveel mogelijk te innoveren. Belangrijk uitgangspunt hierbij is dat professionals de ruimte krijgen om goede ideeën aan te dragen en uit te voeren, omdat zij het beste weten wat passende zorg is. Een belangrijk kernelement in deze ideeën voor Yulius is herstelondersteunende zorg. Door cliënten in hun kracht aan te spreken, zorgt de organisatie ervoor dat mensen zo snel mogelijk weer kunnen functioneren in hun gezin, op het werk en in de maatschappij. De professionals van Yulius bekijken samen met de cliënt wat nodig is voor een optimaal herstel.
GGZ
Geestelijke gezondheidszorg in Noord-Nederland verder verbeteren én betaalbaar en toegankelijk houden voor patiënten is het doel van de meerjaren contractafspraken die zorgaanbieder Lentis en Menzis hebben gemaakt. Inhoud en kwaliteit van geestelijke gezondheidszorg staan in deze afspraken centraal. Voor cliënten van Lentis betekent het meer focus op herstel en leefkracht in hun behandelingen. Een gezonde leefstijl speelt namelijk een cruciale rol in het herstel en de gezondheid van mensen. Zeker op het moment dat patiënten hun eigen keuzes hierin kunnen maken. Er zijn innovatieve behandelmethoden gecreëerd en patiënten krijgen ondersteuning bij het zelf maken van keuzes. Zo krijgen straks zo veel mogelijk patiënten een gepersonaliseerd behandeladvies dat voldoet aan de richtlijnen.
Wijkverpleging
Herstel van een complexe open beenwond (ulcus cruris) kan maanden of zelfs meer dan een jaar duren. Samen met enkele thuiszorgorganisaties en huisartsen heeft zorgverzekeraar CZ een pilot uitgevoerd om de kwaliteit van de zorg voor mensen met dergelijke complexe wonden te verbeteren. Een goede triage van wonden, monitoring van het verloop van de wond en het vergroten van kennis over wonden bij huisartsen en thuiszorgorganisaties waren enkele belangrijke onderdelen van de pilot. Door deze verbeteringen in de keten is de genezing van de wond met gemiddeld 20 weken verkort. CZ stimuleert deze werkwijze nu in heel Nederland door in contracten de verschillende succesvoorwaarden op te nemen. Via een spiegelrapportage kunnen zorgaanbieders zich vergelijken met anderen en de zorgverlening en hun kennis en kunde verbeteren. Daarnaast is deze informatie belangrijk voor de patiënten. Ook zij krijgen inzicht in de kwaliteit van de zorgverlening.
Wijkverpleging
Buurtzorg en Menzis maken voor meerdere jaren afspraken over de wijkverpleging. De afspraken maken de juiste zorg op de juiste plek mogelijk. Bijvoorbeeld door preventie en het sociaal netwerk een kernonderdeel te laten zijn. Via onder meer projecten samen met gemeenten werken zij aan een sterker buurtnetwerk, meer zelfredzaamheid en betere kwaliteit van zorg. Ook worden uitkomstindicatoren ontwikkeld om de kwaliteit van zorg meetbaar te maken. Zo willen partijen aantonen dat deze aanpak met focus op preventie en sociale structuren vruchten afwerpt en zwaardere zorgvragen kan voorkomen.
Diabeteszorg
Zorgverzekeraar Zilveren Kruis en Diabeter, een landelijk opererende zorgaanbieder die zich gespecialiseerd heeft in diabeteszorg, hebben een tienjarig contract gesloten. De afspraak over een integraal tarief biedt Diabeter de ruimte om de zorg volledig in te richten naar de individuele behoefte van de patiënt. Aandacht voor de patiënt en toepassing van de nieuwste technieken staan daarbij centraal. Dat voorkomt complicaties ook op langere termijn, zoals hart- en vaatziekten, blindheid, zenuwpijn en nierfalen.
Gehoorzorg
Patiëntenverenigingen en zorgaanbieders hebben samen een hoorhulpmiddelenprotocol ontwikkeld. Bij audiciens die deze regels volgen kunnen de patiënten er van op aan dat zij de beste oplossing krijgen voor hun gehoorprobleem. Zo zijn er richtlijnen voor het goed aanmeten en afstellen van het toestel en voor de nazorg: na een «proeftijd» wordt gecheckt of het toestel daadwerkelijk aan de behoefte van de verzekerde voldoet. Zorgverzekeraars contracteren alleen zorgaanbieders die volgens deze richtlijn werken. Niet-gecontracteerde zorgaanbieders werken niet altijd met dit protocol, waardoor de verzekerden minder goede zorg krijgen én een (behoorlijk) financieel risico’s lopen omdat de hoortoestellen niet altijd volledig vergoed worden.
Prostaatzorg
Het doel van de oprichting van Stichting Egidius is om de kwaliteit van de prostaatzorg te verbeteren. Het bestuur van deze stichting bestaat uit professionals en bestuurders van deelnemende zorgaanbieders én uit de patiëntenvereniging. Deelnemers aan Egidius (ziekenhuizen/urologen) verbinden zich aan de kwaliteitsstandaard prostaatkankerzorg en de werkwijze van Egidius, die uit gaat van kortcyclische kwaliteitsevaluaties: zij verzamelen kwaliteitsinformatie, bespreken deze met elkaar en richten een verbetercyclus in. Op inhoudelijk vlak maken zij onder meer afspraken over transmurale zorgpaden, samenwerking, samen beslissen, innovatie, en specialisatie en concentratie van (delen van) de diagnostiek en behandeling. Zorgverzekeraar CZ faciliteert zorgaanbieders die aangesloten zijn bij Egidius, bijvoorbeeld door middel van het toekennen van groeiruimte (zoals voor de radicale prostatectomie). Egidius is op termijn de beoogde contractpartner voor CZ om inkoopafspraken mee te maken.
Informatieverstrekking aan patiënten door zorgverzekeraars en zorgaanbieders
Verzekerden moeten gemakkelijk informatie kunnen vinden voor het maken van een keuze met betrekking tot de kwaliteit van een zorgaanbieder en de kosten, zowel over de kosten die de zorgverzekeraar voor hen betaald als over de kosten die ze zelf maken. Daarvoor is het van belang informatie te kunnen vinden welke zorgaanbieder wel en niet gecontracteerd is, waarom deze zorgaanbieder wel of niet gecontracteerd is, welke zorg deze levert, wat de kwaliteit is van de zorg, wat de zorgaanbieder in rekening brengt en welke vergoeding de zorgverzekeraar voor de niet-gecontracteerde zorg toekent. Op basis van deze informatie kan de verzekerde bepalen welke zorgaanbieder de beste zorg voor hem levert, welke kosten eventueel voor zijn rekening komen en of hij met de niet-gecontracteerde zorgaanbieder in zee wil gaan. Als verzekerden zich wensen te wenden tot een niet-gecontracteerde zorgaanbieder, dan is het voor de verzekerde van belang dat de consequenties van zijn keuze voor hem inzichtelijk zijn. Zowel zorgverzekeraars als zorgaanbieders zijn verplicht hun verzekerden hierover juiste, volledige, begrijpelijke, duidelijke en gemakkelijk te vinden informatie te geven. Hier houdt de NZa toezicht op.
Als verzekerden zich realiseren dat ze bij een niet-gecontracteerde zorgaanbieder moeten bijbetalen, wenden zij zich wellicht eerder tot een gecontracteerde zorgaanbieder.
Zorgverzekeraars zijn op grond van de Regeling informatieverstrekking ziektekostenverzekeraars aan consumenten verplicht verzekerden inzicht te geven in het gecontracteerde zorgaanbod en desgevraagd in de kosten van een behandeling of dienst. Een zorgverzekeraar heeft in beginsel geen zicht op welke prestatie en welk tarief een niet-gecontracteerde zorgaanbieder in rekening brengt. Een zorgaanbieder moet de verzekerde informeren over de in rekening te brengen prestatie en het tarief dat hij daarvoor rekent en moet de verzekerde erop wijzen als er geen contract is met de zorgverzekeraar. Ook zijn zorgaanbieders verplicht om eventuele eigen betalingen, voorafgaand aan de zorglevering, inzichtelijk te maken voor de verzekerde. De NZa zal de eisen die zij stelt aan de informatieverstrekking door zorgaanbieders nader uitwerken20.
Niet alleen is het van belang dat de verzekerde juiste en begrijpelijke informatie tot zijn beschikking heeft om een keuze te maken, ook zal de verzekerde op het juiste moment die keuze moeten maken. Dat betekent dat de verzekerde voordat hij zich wendt tot een niet-gecontracteerde zorgaanbieder, de keuze moet hebben gemaakt en de consequenties daarvan gewogen heeft. Zo komt de verzekerde niet voor nare verrassingen te staan. De NZa zal daartoe in 2019 speerpunten formuleren en vervolgens acties ondernemen die bijdragen aan een betere risicoanalyse en -mitigatie op het gebied van transparantie en vindbaarheid van informatie voor burgers om goed kunnen kiezen.
Het gaat hierbij niet alleen om de keuze voor een polis, maar ook een keuze voor een gecontracteerde of niet-gecontracteerde zorgaanbieder. Daarbij zal de NZa niet alleen kijken naar de informatie die burgers nodig hebben, maar ook kijken naar mogelijkheden om te bewerkstelligen dat burgers een bewuste keuze maken.
Zorgverzekeraars zijn nog niet altijd transparant over de redenen waarom een zorgaanbieder wel of niet gecontracteerd wordt. Het kabinet zal met zorgverzekeraars in gesprek gaan om te bezien of zij meer transparantie kunnen bieden over deze redenen. Daarmee kunnen patiënten een betere keuze maken voor een zorgaanbieder.
Berekening gemiddeld gecontracteerd tarief
Het is ook van belang dat verzekerden op basis van volledige informatie kunnen beslissen of ze al of niet naar een niet-gecontracteerde zorgaanbieder willen, zonder dat zij achteraf voor eigen betalingen komen te staan waar ze niet op hadden gerekend. Nu is het zo dat zorgverzekeraars het gemiddeld gecontracteerd tarief gebruiken om te bepalen hoeveel zij willen vergoeden voor niet-gecontracteerde zorg. In de regel krijgen verzekerden een percentage van dat gemiddelde tarief vergoed als ze naar een niet-gecontracteerde zorgaanbieder gaan.
Uit onderzoek van de NZa21 blijkt echter dat zorgverzekeraars het «gemiddeld gecontracteerd tarief» verschillend berekenen. Dit zorgt voor onduidelijkheid bij verzekerden. De NZa zal met ZN afspraken over hoe verzekerden vooraf beter inzicht kunnen krijgen in de wijze van berekenen van het gemiddeld gecontracteerde tarief als ze ervoor kiezen om naar een zorgaanbieder te gaan die geen contract heeft met hun zorgverzekeraar.
Borgen van kwaliteit en rechtmatigheid van de zorg is van groot belang, voor alle zorgaanbieders. Omdat zorgverzekeraars over niet-gecontracteerde zorgaanbieders geen of minder informatie beschikbaar hebben over kwaliteit en rechtmatigheid, is de verwachting dat deze maatregelen bij de niet-gecontracteerde zorgaanbieders bij uitstek tot resultaat leiden.
Samenwerking bij toezicht op kwaliteit (specifiek GGZ)
In principe mag iedereen een melding doen bij de IGJ als er signalen zijn over slechte kwaliteit van zorg. Dat geldt ook voor zorgverzekeraars. In het Hoofdlijnenakkoord GGZ is afgesproken dat als zorgverzekeraars signalen hebben dat de kwaliteit van de zorg bij een zorgaanbieder niet op orde is, zij daarvan melding kunnen doen bij de IGJ. Wanneer blijkt dat de kwaliteit en/of veiligheid in het geding is, kan de IGJ optreden. Zorgverzekeraars gaan samen met de IGJ kijken hoe zij kunnen komen tot een periodiek overleg over signalen van zorgverzekeraars over de kwaliteit van de zorg. Nadere samenwerking tussen deze partijen kan bijdragen aan een hogere zorgkwaliteit, met name bij de niet-gecontracteerde zorgaanbieders waar zorgverzekeraars moeilijk kunnen controleren door (bijna 100%) machtigingen of waar zij vraagtekens hebben over kwaliteit en doelmatigheid.
Aanscherping van het toezicht op nieuwe zorgaanbieders
In september 2017 is het wetsvoorstel Wet toetreding zorgaanbieders (Wtza)22 bij de Tweede Kamer ingediend. Dit wetsvoorstel heeft tot doel alle nieuwe zorgaanbieders voor aanvang van de zorgverlening in het zicht te krijgen van onder meer de IGJ en die zorgaanbieders ook voorafgaand aan de aanvang van de zorg bewust te maken van de voorwaarden voor goede zorg en hun verantwoordelijkheid hiervoor. Het wetsvoorstel introduceert hiertoe een meldplicht voor de brede groep van nieuwe zorgaanbieders die onder de Wet kwaliteit, klachten en geschillen zorg vallen.
Ten opzichte van de huidige vrijwillige melding zal de meldplicht ervoor zorgen dat de IGJ sneller en vollediger kennis kan nemen van nieuwe zorgaanbieders in de zorg. Dit stelt de IGJ in staat om waar nodig eerder maatregelen te nemen als in de praktijk blijkt dat een nieuwe zorgaanbieder niet aan de voorwaarden voor goede zorg voldoet. Verder gaat de IGJ nieuwe zorgaanbieders bij melding informeren over de kwaliteitseisen en hun verantwoordelijkheid om hieraan te voldoen. De meldplicht bevordert dat nieuwe zorgaanbieders voldoen aan de voorwaarden voor goede zorg, zonder een noemenswaardige extra uitvoeringslast. Het wetsvoorstel Wtza beoogt een einde te maken aan de huidige situatie waarin nieuwe zorgaanbieders niet altijd tijdig in beeld zijn en waarin nieuwe zorgaanbieders zich vaak niet bewust zijn van de voor hen geldende kwaliteitseisen.
In het wetsvoorstel Wtza is opgenomen dat zorgverzekeraars en Wlz-uitvoerders zicht krijgen op alle nieuwe zorgaanbieders die hebben voldaan aan de meldplicht. Om zorg in het kader van de Zvw rechtstreeks bij de zorgverzekeraar te kunnen declareren, heeft een zorgaanbieder een AGB-code23 nodig. Dit is een landelijke code waarmee de zorgaanbieder kan worden herkend. Met deze unieke code staan zorgaanbieders geregistreerd in een landelijke database. Vektis beheert dit systeem. Zonder een AGB-code kan Vektis de (elektronische) declaraties van zorgaanbieders niet verwerken. Als de meldplicht als voorwaarde geldt voor de afgifte van de AGB-code zou dat een sterke financiële prikkel aan de nieuwe zorgaanbieder geven om aan de meldplicht te voldoen. Het kabinet is hiervoor in gesprek met de zorgverzekeraars. Daarnaast verkennen we met hen wat de mogelijkheden zijn van een vroegtijdige stevigere screening aan de voorkant gekoppeld aan de afgifte van de AGB-code.
Ter vermindering van de administratieve lasten bij de screening van zorgaanbieders hebben zorgverzekeraars het Portaal Raadpleging Integriteit Zorgaanbieders (RIZ) ontwikkeld. De regering heeft een wetsvoorstel in voorbereiding op basis waarvan een Waarschuwingsregister wordt ingericht. Ook kan het Waarschuwingsregister (als het in werking is) en het RIZ door aangesloten partijen gebruikt worden om na te gaan of een bepaalde zorgaanbieder eerder in de fout is gegaan. Hiervan kan een preventieve werking uitgaan. Nieuwe zorgaanbieders komen uiteraard (nog) niet in deze registers voor. Een stevigere screening van startende zorgaanbieders, gekoppeld aan de afgifte van de AGB-code, zou een belangrijke meerwaarde kunnen opleveren voor het beperken van recidive van frauderende of disfunctionerende zorgaanbieders.
De relatie met contractering is dat zorgaanbieders zich door de meldplicht – naast de bewustwording van de regels waaraan de zorgverlening moet voldoen – ook eerder bewust worden van de voorwaarden waaronder de zorg vergoed wordt en daarmee wat het wel of niet aangaan van een contract met een zorgverzekeraar kan betekenen, zowel voor henzelf als voor hun cliënten/patiënten. Van de mogelijkheid om te kunnen nagaan of een bepaalde zorgaanbieder eerder in de fout is gegaan, gaat een preventieve werking uit.
Materiële controle op declaraties bij niet-gecontracteerde zorg
Zorgverzekeraars zijn gehouden aan de rechtmatige uitvoering van de Zvw en hebben een zorgplicht jegens de verzekerde. De zorgplicht houdt in dat de zorgverzekeraar het zo regelt dat de verzekerde de zorg kan krijgen waarop deze gelet op zijn gezondheidstoestand recht op heeft (natura) of de kosten daarvan vergoed krijgt (restitutie). De zorgaanbieder geeft op de declaratie aan welke zorg is geleverd voor welk tarief. De zorgverzekeraars voeren risicogericht formele en materiële controles uit om te zien of de gedeclareerde zorg aan de wettelijke voorwaarden voldoet (formele controle) en of de zorg feitelijk en terecht is geleverd (materiële controle). Die controles zorgen er voor dat het publieke belang van toegankelijkheid, betaalbaarheid en kwaliteit is gewaarborgd. Bij zowel gecontracteerde als niet-gecontracteerde zorg voert de zorgverzekeraar materiële controles uit. Bij niet-gecontracteerde zorg waarbij geen sprake is van een betaalovereenkomst heeft de zorgverzekeraar beperktere mogelijkheden om controles op de rechtmatigheid van de declaraties uit te voeren. In die situaties loopt de controle via de patiënt.
Op dit moment ligt een wetsvoorstel24 bij de Eerste Kamer dat daar verandering in brengt. Als dit wetsvoorstel is aangenomen mogen zorgverzekeraars ook zonder tussenkomst van de patiënt materiële controles uitvoeren bij niet-gecontracteerde zorgaanbieders zonder betaalovereenkomst. Dat kan overigens alleen als er een concrete aanleiding is dat declaraties mogelijk niet rechtmatig zijn. Zorgverzekeraars moeten op grond van dit wetsvoorstel binnen drie maanden nadat er inzage is geweest in het medisch dossier, dit melden bij de verzekerde. Deze informatieverplichting bestaat op basis van huidige wetgeving nog niet.
Controle bij een niet-gecontracteerde zorgaanbieder
Een zorgaanbieder werkt zonder contract. Zonder betaalovereenkomst moet de zorgaanbieder de declaratie via de verzekerde naar de zorgverzekeraar versturen. De zorgverzekeraar controleert voor uitbetaling of de declaratie voldoet aan de geldende regelgeving – bijvoorbeeld of de declaratie tot het verzekerde pakket behoort (formele controle). Als dat het geval is, betaalt de zorgverzekeraar vervolgens de declaratie uit. Zorgverzekeraars hebben bij niet-gecontracteerde zorgaanbieders niet direct zicht op welke zorg daadwerkelijk geleverd is. Als de zorgverzekeraar vragen heeft welke zorg geleverd is, benadert de zorgverzekeraar de verzekerde. Dit is erg arbeidsintensief en bovendien belast dit de verzekerde. Daar komt bij dat zodra de zorgverzekeraar iets opvallends in de declaratie signaleert, de verzekerde moet wachten op het geld. Indien de declaraties aanleiding geven tot verder onderzoek, heeft de zorgaanbieder geen belang om eraan mee te werken. De zorgaanbieder krijgt immers betaald door de verzekerde. Dit in tegenstelling tot gecontracteerde zorgaanbieders, waarbij zorgverzekeraars vooraf afspraken maken over de te leveren zorg, de kwaliteit van zorg en de hoeveelheid.
Cessieverbod, betaalovereenkomst en machtigingsvereiste
Zorgverzekeraars hebben middelen tot hun beschikking die het de zorgaanbieder lastig maken om niet-gecontracteerde zorg te leveren. Het gaat dan om het cessieverbod, de betaalovereenkomst en het machtigingsvereiste. Gezien de recente uitspraak25 dat het gebruik van deze instrumenten in overeenstemming is met de wet, ziet het kabinet nu niet de noodzaak om aanvullende maatregelen te nemen. Als dit in de toekomst toch nodig blijkt te zijn26, is het kabinet bereid de mogelijkheden voor een cessieverbod en machtigingsvereiste beter in de wetgeving te verankeren.
Cessieverbod en betaalovereenkomst
Wat is het cessieverbod? Als een patiënt een niet-gecontracteerde zorgaanbieder in de arm heeft genomen, dan kan die zorgaanbieder op verschillende manieren worden betaald:
1. door de verzekerde, die de kosten vervolgens bij de zorgverzekeraar declareert en daarvoor een vergoeding ontvangt;
2. door de zorgverzekeraar op basis van een zogenoemde «akte van cessie» waarmee de verzekerde zijn vordering op de zorgverzekeraar aan de zorgaanbieder overdraagt;
3. door de zorgverzekeraar op basis van een betaalovereenkomst die de zorgverzekeraar met de desbetreffende zorgaanbieder heeft gesloten en die inhoudt dat de zorgaanbieder de kosten van de verleende zorg bij de zorgverzekeraar declareert en de vergoeding krijgt uitbetaald. Bij een betaalovereenkomst krijgt de zorgaanbieder zijn vergoeding voor verleende zorg dus rechtstreeks van de zorgverzekeraar.
De zorgverzekeraar heeft twee instrumenten om te voorkomen dat hij de niet-gecontracteerde zorgaanbieder rechtstreeks moet betalen. De eerste is: geen betaalovereenkomst met een niet-gecontracteerde zorgaanbieder aangaan – dat is namelijk niet verplicht. De tweede is: in de polis uitsluiten dat de verzekerde zijn vordering van een vergoeding overdraagt. Dit is een cessieverbod. Een cessieverbod is een gangbaar instrument in het economisch verkeer, ook voor andere marktpartijen dan zorgverzekeraars27.
De combinatie van beide maatregelen (het niet afsluiten van een betaalovereenkomst en het cessieverbod) betekent dat de zorgaanbieder zijn rekening aan de verzekerde moet sturen en dat de verzekerde die zelf moet betalen. Dit kan een stimulans zijn voor zorgaanbieders om wel een contract te sluiten. Een zorgaanbieder met een contract heeft minder administratieve lasten omdat deze zorgaanbieder de declaratie rechtstreeks naar de zorgverzekeraar kan sturen. Ook het debiteurenrisico vervalt. Een combinatie van het niet aangaan van een betaalovereenkomst en een cessieverbod kan daarmee een instrument zijn om het contracteren te bevorderen.
Deze maatregel betekent dan wel dat de verzekerden de rekeningen zelf moeten betalen en dus met administratieve lasten geconfronteerd worden. Omdat we het bevorderen van contractering dusdanig belangrijk vinden, is zo’n stijging van administratieve lasten verdedigbaar. Ook omdat we hiermee de kwaliteit van zorg voor de verzekerden beter kunnen borgen. Voorwaarde hierbij is wel dat de zorgverzekeraar en de zorgaanbieder verzekerden goed informeren over het cessieverbod zodat zij een bewuste keuze kunnen maken voor een zorgaanbieder en/of bij het afsluiten van een zorgverzekeringspolis.
Machtigingsvereiste
Een machtigingsvereiste houdt in dat een verzekerde die zorg wil van een niet-gecontracteerde zorgaanbieder daarvoor vooraf aan de zorgverzekeraar om toestemming moet vragen. Zorgverzekeraars mogen die eis stellen. Deze eis om vooraf toestemming te vragen draagt bij aan een efficiënt zorggebruik, omdat de zorgverzekeraar daarmee kan voorkomen dat de zorgaanbieder onnodig veel uren zorg gaat besteden. Een machtiging kan bijvoorbeeld nuttig zijn voor niet-gecontracteerde wijkverpleging nu onderzoek heeft aangetoond dat wijkverpleegkundige zorg verleend door niet-gecontracteerde zorgaanbieders gepaard gaat met hogere kosten voor de zorgverzekeraars28. Bij een machtiging kan een medisch deskundige van de zorgverzekeraar de diagnose of indicatie met de zorgverlener bespreken om te beoordelen of deze rechtmatig en doelmatig vastgesteld is. Deze aanpak past bij de rol van zorgverzekeraars.
Door middel van machtigingen weet de patiënt van te voren waar hij aan toe is; daarmee kan de zorgverzekeraar voorkomen dat de patiënt achteraf voor verrassingen komt te staan, bijvoorbeeld omdat de zorg niet vergoed wordt of de hij moet bijbetalen, of dat hij minder goede zorg ontvangt.
Jurisprudentie inzake cessieverbod, betaalovereenkomst en machtigingsvereiste
Het gebruik van deze instrumenten is door zorgaanbieders een aantal maal aan de rechter voorgelegd. Het Gerechtshof Arnhem-Leeuwarden heeft overeenkomstig onderstaande overwegingen het cessieverbod, de betaalovereenkomst en het machtigingsvereiste toegestaan (Uitspraak van het Gerechtshof van 10 juli 2018, ECLI:NL:GHARL:2018:6229).
Met betrekking tot het cessieverbod benadrukt het Hof dat het kenmerk van een niet-gecontracteerde zorgaanbieder juist is dat deze in beginsel zijn declaraties naar zijn cliënt stuurt, die deze declaratie zelf betaalt en vervolgens indient bij de zorgverzekeraar.
Wat betreft het al dan niet afsluiten van een betaalovereenkomst oordeelde het Hof dat aan partijen contractsvrijheid toekomt en dat zorgverzekeraars bij de inkoop van zorg in beginsel vrij zijn om te bepalen met welke zorgaanbieders zij een contract willen sluiten en welke zorg zij willen inkopen en tegen welke voorwaarden.
Ook het vereisen van een voorafgaande machtiging door de zorgverzekeraar is volgens het Hof niet onrechtmatig. Ook is het volgens het Hof niet in strijd met de vrije artsenkeuze omdat de verzekerde zich tot iedere zorgaanbieder mag wenden, zij het dat de verzekerde wellicht een deel van de kosten zelf zal moeten betalen als hij kiest voor een zorgaanbieder die geen contract met de zorgverzekeraar heeft gesloten.
Een machtigingsvereiste is volgens het Hof ook niet in strijd met artikel 14 van de Zvw. Dit artikel bevat regels op grond waarvan wordt vastgesteld of een individuele verzekerde op de verzekerde zorg is aangewezen. Beoordeling hiervan vindt plaats op basis van zorginhoudelijke criteria.
Ook mag een zorgverzekeraar bij de beoordeling van de machtigingsaanvraag een rol laten spelen of de zorgaanbieder eerder eventueel betrokken is geweest bij fraude.
«Second opinion»29 op de indicatie in de wijkverpleging
Partijen hebben in het Hoofdlijnenakkoord wijkverpleging afgesproken dat zij niet-gecontracteerde zorg gebruik kunnen maken van een second opinion, waarbij zij een andere partij kunnen vragen de indicatiestelling opnieuw te beoordelen indien er signalen zijn dat er sprake is van een niet-passende indicatie. Tevens is afgesproken dat partijen in kaart brengen wat de mogelijkheden zijn om deze second opinion vorm te geven. Door een beoordeling van een tweede expert zal de ondoelmatigheid van niet-gecontracteerde zorg in de wijkverpleging naar verwachting afnemen en is er minder aanleiding af te zien van een contract met een zorgverzekeraar. In het Programma Rechtmatige zorg 2018–202130is opgenomen dat indien er sprake is van een niet-passende indicatie, een onafhankelijke derde de indicatiestelling kan controleren. Op deze manier worden ook fouten en fraude tijdig gesignaleerd en voorkomen.
Partijen zijn op dit moment met elkaar in overleg op welke wijze zij een second opinion vorm kunnen geven. Uit eerste gedachtewisseling blijkt dat de term «second opinion» tot verwarring leidt. De term «second opinion» wordt in de praktijk gebruikt voor situaties waarin een patiënt er zelf voor kiest om bij twijfel over de diagnose of indicatie naar een andere zorgverlener te gaan om daar de zorgvraag opnieuw voor te leggen. Andere kwesties die aan de orde zijn gekomen betreft onder andere het borgen van de privacy, de onafhankelijke status van degene die het instrument hanteert, de status van het instrument (wel of niet bindend) en de consequenties voor de cliënt. Daarnaast Bezien partijen de toegevoegde waarde van dit instrument ten opzichte van andere instrumenten zoals machtigingen en materiële controles.
«Second opinion»31 op de diagnose GGZ in geval van een machtiging
In het Hoofdlijnenakkoord GGZ is afgesproken dat indien bij niet-gecontracteerde zorg een machtiging niet bruikbaar is vanwege een privacyverklaring, zij een andere, onafhankelijke deskundige kunnen vragen de diagnose opnieuw te beoordelen. Partijen zijn met elkaar in gesprek om in kaart brengen wat de mogelijkheden zijn om de werkwijze van deze onafhankelijke inhoudelijke deskundige vorm te geven. Met partijen uit de GGZ is van gedachten gewisseld over de uitwerking van de inzet van een onafhankelijk deskundige. Net als bij de second opinion in de wijkverpleging kwam ook de vraag aan de orde hoe we de de inzet van een onafhankelijk deskundige kunnen positioneren ten opzichte van andere bestaande instrumenten zoals machtigingen en materiële controles. Het gebruik van privacyverklaringen32 is een belangrijk recht voor patiënten en dit recht moet goed worden geborgd. Met een dergelijke privacyverklaring kunnen cliënten in de GGZ voorkomen dat een zorgverzekeraar informatie over de diagnose dan wel tot de diagnose herleidbare gegevens, onder ogen krijgt.
Tegelijkertijd constateren partijen dat zorgverzekeraars hun wettelijk verplichte rechtmatigheids- en doelmatigheidstoets niet kunnen uitvoeren wanneer een zorgaanbieder veel privacyverklaringen afgeeft. De zorgverzekeraar beschikt dan niet over gegevens over de behandeling. Samen met partijen gaan we dit beter in beeld brengen, waarbij we letten op het evenwicht tussen enerzijds het belang van privacy en anderzijds het belang van zorgverzekeraars om controle op de declaraties te kunnen uitvoeren. Ook in de GGZ gaan partijen de komende periode nog verder overleggen over de precieze vormgeving van dit instrument en de wijze waarop zij dit instrument (in welke situaties) kunnen toepassen.
Bekostiging van de zorg
Ook via de bekostiging worden prikkels ingebouwd om contractering te bevorderen. Hiertoe zijn onderstaande stappen gezet.
Wijkverpleging
De bekostiging van de wijkverpleging is ingericht op declaraties per geleverde uren zorg. Daarmee nodigt bekostiging uit tot het leveren van meer uren zorg (produktieprikkel). In contracten kunnen zorgverzekeraars afspraken maken om dit tegen te gaan, bij zorgaanbieders zonder contract kan dit niet. De NZa werkt met partijen aan de doorontwikkeling van de huidige bekostiging naar een bekostiging op basis van cliëntprofielen. Dit nieuwe model is nog niet gereed. Totdat er een nieuw bekostigingsmodel gereed is kunnen andere maatregelen helpen om de prikkel voor het leveren van meer zorg dan nodig te beperken.
De NZa heeft dit jaar de herijking van de tarieven binnen de wijkverpleging doorgevoerd. Door de tariefherijking gaat een aantal tarieven dalen. Deze tariefdaling maakt contractering voor aanbieders in potentie lonender dan nu het geval is. De vraag is immers of niet-gecontracteerde zorgaanbieders nog steeds voor 75–80 procent van het (neerwaarts bijgestelde) tarief zorg kunnen leveren.
GGZ
In het Hoofdlijnenakkoord voor de GGZ hebben partijen afgesproken dat – in afwachting van de nieuwe bekostigingssystematiek voor de GGZ – de NZa wordt gevraagd hoe in de bekostiging van de GGZ prikkels voor het leveren van ondoelmatige zorg kunnen worden verminderd en prikkels voor doelmatige zorg kunnen worden bevorderd. In de DBC’s van de GGZ wordt gewerkt met betrekkelijk brede tijdsranges van behandelminuten. Het systeem prikkelt zorgaanbieders om door te behandelen tot net boven de volgende tijdklassegrens zodat zij een hoger tarief kunnen declareren («upcoding»), of juist om zo snel mogelijk te stoppen met behandelen als men over de grens heen is. In een contract met de zorgverzekeraar zijn vaak bepalingen opgenomen die deze prikkel verminderen en upcoding tegengaan (bijvoorbeeld door een gemiddeld bedrag per DBC af te spreken). Zulke contractuele bepalingen ontbreken logischerwijs bij niet-gecontracteerde zorg. Het is daarom van belang om prikkels die leiden tot ondoelmatigheid in de huidige productstructuur zo veel mogelijk weg te nemen (in afwachting van de nieuwe bekostigingssystematiek). De NZa wordt gevraagd de tarieven van de huidige GGZ producten te herijken (bij voorkeur per 1 januari per 2020).
Het aantal meerjarencontracten neemt toe, blijkt uit recent onderzoek van het RIVM, zie https://www.rijksoverheid.nl/documenten/rapporten/2018/09/30/meerjarige-contracten-in-de-zorg-stand-van-zaken-anno-2018.
Uitgaande van de totale kosten wijkverpleging excl. PGB van € 3,1 mld., een besparingspotentieel van 44% bij de niet-gecontracteerde wijkverpleging en een omvang van 6,2% niet-gecontracteerde zorg, is de totale besparing € 87 mln. Deze besparing is € 104 mln. bij een omvang van de niet-gecontracteerde wijkverpleging van 7,5% (gezien de ontwikkeling een reële prognose voor 2018).
Een gemiddelde cliënt heeft 4 maanden wijkverpleging en 4,7 uur zorg per week. De gemiddelde kosten per cliënt bedragen € 6.200 per jaar (Vektis, Zorgprisma Publiek).
Het is overigens niet zo dat het onderscheid natura- en restitutieverzekering samenvalt met het onderscheid tussen gecontracteerde en niet-gecontracteerde zorg; ook voor restitutiepolissen sluiten zorgverzekeraars vaak contracten met zorgaanbieders.
De omvang van de niet-gecontracteerde zorg is nog geen 1% in 2016 bij de medisch-specialistische zorg en bij de huisartsenzorg & multidisciplinaire zorg volgens opgaven van zorgverzekeraars aan het Zorginstituut. Van andere sectoren zijn geen cijfers beschikbaar.
Kamerstuk 29 689, nr. 885 en Kamerstuk 25 424, nr. 422 en voor een verdere toelichting paragraaf 2 van deze brief.
Wetsvoorstel tot wijziging van de Wet marktordening gezondheidszorg en enkele andere wetten ivm het verbeteren van toezicht, opsporing, naleving en handhaving (VTO Wmg) (Kamerstuk 33 980)
Uitspraak van het Gerechtshof Arnhem-Leeuwarden d.d. 10 juli 2018, Zilveren kruis versus Stichting Zorgrecht, ECLI:NL:RBMNE:2018:750
Naar aanleiding van de uitspraak van het Gerechtshof in kort geding is Stichting zorgrecht een bodemprocedure gestart
Er wordt nog gezocht naar een alternatieve term voor «second opinion» omdat deze term tot verwarring kan leiden met de gangbare notie dat een patiënt een second opinion kan aanvragen bij een tweede arts.
Er wordt nog gezocht naar een alternatieve term voor «second opinion» omdat deze term tot verwarring kan leiden met de gangbare notie dat een patiënt een second opinion kan aanvragen bij een tweede arts.
Artikel 87 van de Zvw jo. Hoofdstuk 7 van de Regeling Zorgverzekering voorzien in de wettelijke regeling voor het verwerken van (bijzondere) persoonsgegevens door zorgverzekeraars ten behoeve van onder meer de controle van declaraties.
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-29689-941.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
