Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2022-2023 | 27529 nr. 292 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2022-2023 | 27529 nr. 292 |
Aan de Voorzitter van de Tweede Kamer der Staten-Generaal
Den Haag, 6 april 2023
De zorg verandert: een burger die zorg vraagt, komt steeds meer verschillende zorgverleners tegen en ontvangt ook vaker zorg op verschillende locaties. Dit betekent dat patiëntinformatie ook op steeds meer plekken en door steeds meer verschillende zorgverleners vastgelegd wordt. Voor mensen wordt het daarom steeds moeilijker om overzicht te houden over al hun medische gegevens, en voor zorgverleners, wordt het moeilijker om snel over die gegevens te beschikken.
Daarnaast stijgt de vraag naar zorg op dit moment sneller dan het aanbod. De verhouding tussen het aantal mensen dat zorg behoeft en het aantal mensen dat zorg kan bieden groeit scheef: de zorg kampt nu al met personeelstekort en door de vergrijzing zal dat tekort naar verwachting groter worden. Om de uitdagingen in de zorg aan te kunnen zijn grote veranderingen nodig. De beweging van zorg naar gezondheid moet hieraan bijdragen. Passende zorg is de paraplu waarin zorg, levensstijl, preventie, gezondheid en ondersteuning samenkomen om die beweging te kunnen maken. Passende zorg kan ook zorg zijn waarin digitalisering een belangrijke rol vervult. Het kunnen uitwisselen en kunnen beschikken over de juiste gegevens is cruciaal voor het kunnen verlenen van goede hybride zorg.
Het huidige zorginformatiestelsel is echter niet toegesneden op de huidige en toekomstige uitdagingen. Zorgverleners werken bij verschillende aanbieders in verschillende sectoren, en daarom vaak in verschillende systemen. Elke zorgaanbieder heeft een eigen systeem, dat ingericht is op een specifiek zorgproces. Informatie wordt daarom opgeslagen op een manier die bij dat specifieke proces past, maar niet persé op een manier die past bij de volgende zorgverlener in de keten. Informatievoorziening in de zorg is kortom erg versnipperd: er bestaat een veelheid aan systemen en manieren om gegevens vast te leggen en te delen.
In december 2022 heb ik u geïnformeerd over een aantal trajecten die nu al lopen om hier verandering in te brengen, denk aan de afspraken die hierover in het Integraal Zorgakkoord (IZA) zijn gemaakt, de Wet Elektronische Gegevensuitwisseling in de Zorg (Wegiz), de initiatieven op het gebied van infrastructuur en generieke functies en vanuit de Europese Commissie: de European Health Data Space (EHDS)1. Deze trajecten dragen bij aan de oplossingen die de komende jaren nodig zijn om een solide basis te leggen voor betere elektronische gegevensuitwisseling.
Om de informatievoorziening in de zorg toekomstbestendig te maken is het nodig om van losse trajecten en initiatieven naar een meer integrale aanpak te gaan. Dit is een aanpak gericht op de patiënt, de zorgverlener, maar ook mantelzorgers, onderzoekers, beleidsmedewerkers, kortom iedereen die goede toegang tot zorginformatie nodig heeft. Ik wil de komende jaren dan ook inzetten op een zorgbreed informatiestelsel. Om tot dit zorgbrede informatiestelsel te komen heb ik nu een nationale visie ontwikkeld. Hierin passen de nu al lopende trajecten maar ik kijk ook al naar de lange termijn; die visie heeft een horizon tot 2035. Om de beweging van zorg naar preventie te markeren spreek ik over een visie op het gezondheidsinformatiestelsel.
De visie op het gezondheidsinformatiestelsel biedt een kapstok om de komende jaren besluiten te nemen over hoe het informatiestelsel de veranderingen in de zorg kan ondersteunen en faciliteren. Besluiten die betrekking hebben op bijvoorbeeld de infrastructuur, het secundair gebruik van gegevens of de grondslagen voor elektronische gegevensuitwisseling. De visie is opgesteld in nauw overleg met het zorgveld.
In deze brief ga ik, mede namens de Minister voor Langdurige Zorg en Sport en de Staatssecretaris van Volksgezondheid, Welzijn en Sport, in op de nationale visie op het gezondheidsinformatiestelsel. Ik stip aan wat dat betekent voor de mogelijke regierol van VWS en de samenwerking met expert- en veldpartijen. De volledige visie is toegevoegd in de bijlage. Daarnaast is in de bijlage de huidige stand van denken voor de korte termijnstrategie opgenomen. De uitwerking van de strategie voor de middellange en lange termijnstrategie volgt later in 2023.
Wat is de kern van de visie?
Passende zorg en daaraan verbonden netwerkzorg vormen de uitgangspunten van deze visie op het gezondheidsinformatiestelsel. Gezondheid en preventie staan centraal. Passende zorg is waardegedreven, komt samen met en rondom de patiënt tot stand, vindt plaats op de juiste plek op het juiste moment en wordt aangeboden door de juiste zorgverlener. De groeiende zorgvraag, beschikbare mensen en middelen moeten op elkaar zijn afgestemd. Passende zorg kan daarmee ook arbeidsbesparende zorg zijn. De inrichting van het zorgstelsel en het daarbij behorende informatiestelsel zijn daarop afgestemd. Zorg kan in een behandelkamer plaatsvinden, maar ook thuis of digitaal op afstand, passende zorg is daarmee ook vaak hybride zorg. De inzet van effectieve digitale zorg, technologie en beschikbare data maken passende zorg mogelijk.
In de lijn van passende zorg zijn voor deze visie twee perspectieven van belang:
• Het toekomstig informatiestelsel in de zorg moet niet alleen gegevens beschikbaar hebben in verschillende zorgprocessen maar ook de gegevens ter beschikking stellen die nodig zijn om op het vlak van preventie en gezondheid forse verbeteringen te realiseren. Ik spreek dan ook liever over een gezondheidsinformatiestelsel.
• Het stelsel voorziet in de informatiebehoefte van de burger, de zorgverleners, de onderzoeker, de beleidsmedewerker, de toezichthouder en de ontwikkelaar te voorzien. Gegevens (al dan niet gepseudonimiseerd of geanonimiseerd) moeten in beginsel actueel toegankelijk zijn via een infrastructuur die daarop is toespitst en een vertrouwensmodel dat deze beschikbaarheid borgt. Dat betekent dat dezelfde gegevens op verschillende locaties beschikbaar moeten zijn en gebruikt moeten kunnen worden voor verschillende doeleinden met waarborgen voor de veiligheid van deze gegevens.
Welke transitie wordt ingezet?
Op dit moment wordt zorginformatie vaak binnen één bepaald zorgproces vastgelegd en gedeeld; er vindt een geprotocolleerde overdracht van gegevens plaats. De zorg verloopt volgens een bepaald protocol en de informatie die daarbij hoort past binnen dit protocol. Denk hierbij aan de waarneming van de huisarts in avond, nacht en weekend. Maar ook bij een verwijzing naar een specialist of de overdracht van ziekenhuis naar verpleeghuis of thuiszorg. Ook de overdrachten in de Wegiz ondersteunen dit.
Passende zorg en netwerkzorg leiden vaker tot een informatievraag anders dan in protocollen is beschreven. Er is behoefte aan een flexibiliteit om informatie op te vragen die in een specifieke situatie noodzakelijk is. Om iemand zo goed mogelijke passende zorg te kunnen leveren, moet je als zorgverlener kunnen beschikken over het totale plaatje en als burger over de informatie beschikken die nodig is voor eigen regie. Een zorgverlener mag inzien wat in een specifieke situatie noodzakelijk is om de juiste zorg en ondersteuning te leveren. Dat kan soms breder zijn dan informatie over het eigen specialisme. Het realiseren van databeschikbaarheid staat hierin centraal. Het gezondheidsinformatiestelsel moet daarom veel flexibeler worden om in die specifieke situaties de juiste informatie te kunnen verstrekken. Daarbij gaat het niet alleen om de data maar ook om de digitale diensten (teleconsult, telemonitoring). Het realiseren van die flexibiliteit en de verandering in denk- en werkwijze om met die flexibiliteit om te gaan is de transitie die wordt gevraagd.
Als we de burger in staat willen stellen om mee te beslissen over de eigen zorg, moeten we ook zorgen dat de informatie om goede beslissingen te kunnen nemen, beschikbaar is bijvoorbeeld door middel van een persoonlijke gezondheidsomgeving. De burger heeft het recht om bepaalde data niet beschikbaar te stellen en daar verantwoording voor te nemen. Maar ook dat kan de burger alleen als de burger weet dat die data er is, waar die data is en hoe de toegankelijkheid ervan te beperken of uit te sluiten. Databeschikbaarheid is een randvoorwaarde voor de burger ook om eigen regie te kunnen voeren, maar geen vrijbrief voor gebruik.
Het beschikbaar maken van data is ook nodig om de beweging van zorg naar gezondheid, van zorg naar preventie te ondersteunen. Hiervoor is het gewenst dat data die in het primaire zorgproces ontstaan beschikbaar komen voor andere doeleinden vaak in combinatie met andere bronnen. Deze doelen kunnen gericht zijn op beleid, monitoring, onderzoek, innovatie en wettelijke taken. Dit vraagt een stelsel van afspraken om belangen van burgers te beschermen.
Wat zijn de fundamenten van toekomstig gezondheidsinformatiestelsel
Het toekomstig gezondheidsinformatiestelsel voorziet in de afspraken die nodig zijn om burgers, zorgverleners, zorgaanbieders, onderzoekers en beleidsmakers op het juiste moment en de juiste plaats van de juiste informatie te kunnen voorzien. Het gezondheidsinformatiestelsel is gebaseerd op drie fundamenten: databeschikbaarheid, vertrouwen en regie.
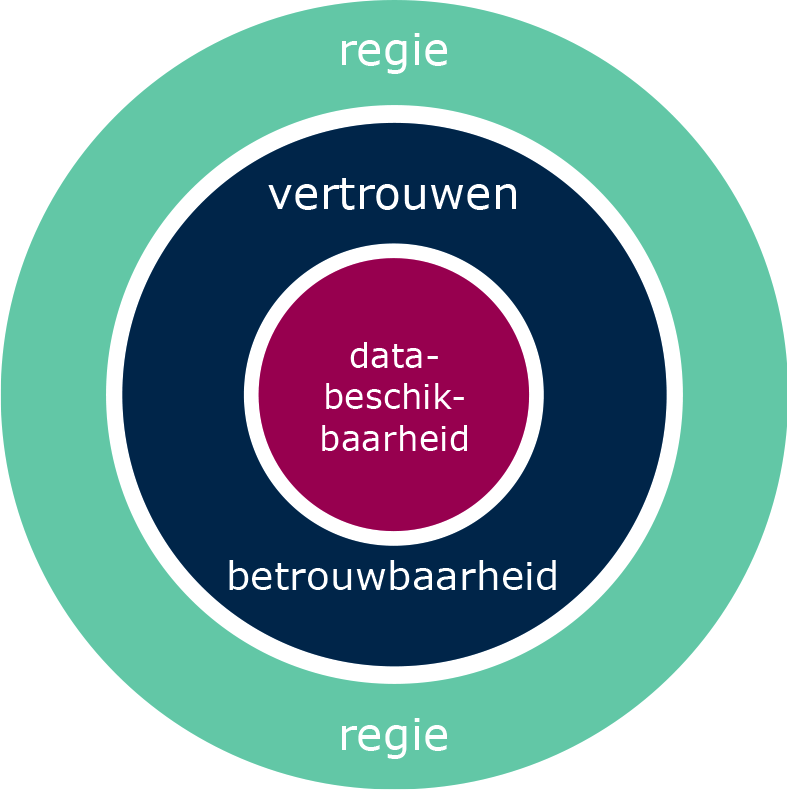
Databeschikbaarheid
Databeschikbaarheid is het beschikbaar, bereikbaar en bruikbaar hebben van vastgelegde gezondheidsdata ten behoeve van alle vormen van (her)gebruik. Burgers kunnen zo goed meebeslissen over voor hen passende zorg. Zorgverleners kunnen met de juiste data betere zorg leveren en gezondheid bevorderen. Daarbij kunnen zorgaanbieders sturen op efficiënte inzet van mensen en middelen. Onderzoekers en beleidsmakers kunnen met de beschikbare data kennis vergroten en effectief sturen. Gestandaardiseerde en beschikbare data zorgen ervoor dat ontwikkelaars en aanbieders toepassingsgericht innoveren.
Alle geregistreerde data zijn beschikbaar om te voorzien in de informatiebehoefte van zorgverlener en burger. Procedures uit het zorgproces zijn niet langer leidend voor de beschikbaarheid en het delen van data. Het is een principieel andere manier van kijken naar het delen van data. Data kan adequaat gebruikt worden in het primair proces om werkelijk passende, hybride zorg te leveren. Databeschikbaarheid veronderstelt natuurlijk ook dat er afdoende waarborgen zijn op het delen van data.
Vertrouwen
Vertrouwen betekent dat personen en partijen elkaar vertrouwen en vertrouwen hebben in het zorgproces. Bij goede zorg is er sprake van vertrouwen tussen zorggebruiker en zorgverlener en tussen zorgverleners onderling. Dit onderlinge vertrouwen is nodig in het gehele netwerk van de zorgverleners rondom de zorggebruiker. Verschillende zorgverleners rondom een burger met een zorgvraag hebben niet altijd persoonlijk contact met elkaar, maar moeten wel bereid zijn informatie met elkaar te delen. Vertrouwen gaat ook over betrouwbaarheid: het vertrouwen in de data zelf. Over vertrouwen in de kwaliteit ervan en de werking van applicaties. Zonder vertrouwen in data en applicaties wordt er geen of onvoldoende gebruik van gemaakt en kan er ook geen passende, hybride zorg worden geleverd. Vertrouwen in data vraagt om passende standaarden, zodat door Eenheid van Taal en Eenheid van Techniek iedere gebruiker kan vertrouwen op de juistheid van de data.
Regie
Regie gaat over het vermogen om te sturen, de leiding te hebben en belangrijke beslissingen te nemen. Dit is nodig om het gezondheidsinformatiestelsel te realiseren en vertrouwen vorm te geven. Regie op het gezondheidsinformatiestelsel borgt het vertrouwen in het gebruik van data. Burgers en zorgverleners moeten met elkaar bindende en samenhangende afspraken maken voor de verschillende gebruiksdoelen van data. Goede afspraken die leiden tot (her)gebruik van data.
Naleving en totstandkoming van de gewenste afspraken wordt geborgd op het juiste niveau (sectoraal, lokaal, regionaal, landelijk, Europees of internationaal). Regie kan dan ook niet bestaan zonder governance. Governance gaat over rollen, taken en verantwoordelijkheden. Het gezondheidsinformatiestelsel ontwikkelt zich en de governance ontwikkelt mee. De governance spiegelt enerzijds het zorgstelsel. Anderzijds zijn specifieke entiteiten nodig vanuit de ontwikkeling van het gezondheidsinformatiestelsel en de taken die daarvoor nodig zijn. Een heldere en daadkrachtige governance die (be)sturing en leiding geeft aan de inrichting en ontwikkeling van het gezondheidsinformatiestelsel is noodzakelijk.
Samenhangend begrippen
De drie fundamenten databeschikbaarheid, vertrouwen en regie grijpen op elkaar in. Databeschikbaarheid komt alleen tot stand in een klimaat van vertrouwen en betrouwbaarheid van gegevens waar passend gebruik geborgd is door goede afspraken en misbruik leidt tot bestraffing. Het vraagt ook dat we werken aan datasolidariteit: de bereidheid om data te delen ten behoeve van het grotere maatschappelijk belang. Die bereidheid ontstaat niet vanzelf omdat de beloning voor het delen van gegevens niet individueel is. Het is een vraagstuk dat breder dan alleen binnen de zorg speelt (verantwoord datagebruik). Bestuurlijke instrumenten zijn beperkt en wet- en regelgeving zijn complex. De komende jaren moet bewustwording onder burgers en onder zorgverleners een belangrijk onderdeel zijn van de realisatie van de visie met zowel juridische als technische waarborgen voor bescherming van privacy en oog voor belangen van het medisch beroepsgeheim. Hiervoor is regie nodig. Regie is een belangrijk begrip in deze visie: het beschikbaar krijgen van data vraagt om sturing en het maken van keuzes.
Leidende principes concretiseren het fundament
Het creëren van fundamenten alleen is onvoldoende om richting te geven aan de route naar realisatie van de visie. Om richting te geven, keuzes te maken en besluiten te nemen zijn leidende principes nodig. Deze leidende principes fungeren als toetssteen voor het bepalen van de juiste koers. Voor het gezondheidsinformatiestelsel benoemen we er vier.

De leidende principes hebben gevolgen voor alle onderdelen van het gezondheidsinformatiestelsel. Zij hebben betrekking op zorg en gezondheid. Op afspraken, specificaties, implementaties en dus ook op het gebruik van data en toepassingen. Hieronder licht ik de vier principes kort toe.
Data is beschikbaar voor alle betrokkenen in het zorgnetwerk van een burger en voor de burger zelf.
De verschillende deelnemers aan het zorgnetwerk houden eigen dossiers bij. Alle data in die dossiers moeten direct beschikbaar en bruikbaar zijn voor alle betrokkenen in het zorgnetwerk. Maar alleen als zij daartoe geautoriseerd zijn en die gegevens nodig hebben voor het leveren van zorg, en met waarborgen voor patiëntveiligheid en privacy. Hierbij worden de internationale richtlijnen voor privacy en informatiebeveiliging gevolgd.
Data is beschikbaar voor secundair gebruik, met minimale registratielast voor zorgverleners.
Data die in eerste instantie worden vastgelegd voor het geven van zorg moeten ook gebruikt kunnen worden voor secundaire doeleinden. Bijvoorbeeld het verbeteren van de kwaliteit van zorg, het ondersteunen van het zorgbeleid en het uitvoeren van wetenschappelijk onderzoek. Dit alles met minimale registratielast voor de zorgverleners.
Data is gescheiden van functionaliteit.
Data legt men vast in toepassingen (applicaties). Denk hierbij aan een ziekenhuisinformatiesysteem, maar ook aan een app waarin een patiënt zelf gegevens met zijn zorgverlener kan delen. Door deze data onafhankelijk van de specifieke toepassingsfunctie vast te leggen, kunnen zij eenvoudiger worden hergebruikt voor andere primaire en secundaire doelen. Opgeslagen gegevens komen zo voor hergebruik door derden.
Het gezondheidsinformatiestelsel creëert een open markt die innovatie stimuleert. Gebruikers moeten optimaal worden ondersteund bij het leveren van passende, hybride zorg. Maar ook in het verbeteren van de kwaliteit van zorg door het ontwikkelen van kennis, applicaties, systemen en beleid. Databeschikbaarheid en standaardisatie creëren hiervoor vruchtbare grond. Gerichte stimulering moet innovatie op dit gebied aanjagen.
Deze leidende principes kunnen op de korte termijn al als toetssteen gebruikt worden voor het maken van keuzes op het gebied van al lopende trajecten. Denk aan grondslagen voor gegevensuitwisseling, standaardisatie van taal en techniek, generieke functies, infrastructuren en de wijze waarop privacy en informatieveiligheid zijn geborgd. Op al deze terreinen werk ik al nauw met uw Kamer en het zorgveld samen om verbeteringen te bewerkstelligen. Om de visie in zijn geheel te realiseren werk ik ook aan een bredere strategie voor de middellange en lange termijn.
Doorkijk op de strategie
Zonder strategie blijft een visie alleen een punt op de horizon. De huidige stand van denken voor de korte termijnstrategie is sterk verbonden aan de afspraken die in het IZA zijn gemaakt en is bij deze brief gevoegd. Ik onderzoek op dit moment of er voor deze strategie financiering beschikbaar is en kom op een later moment bij u terug over de definitief te volgen strategie. De visie mag niet afleiden van directe knelpunten die we hebben op te lossen; knelpunten die er zijn rondom infrastructuur, voorzieningen en de administratieve last van registreren. Het wegnemen van deze knelpunten is nodig om de visie te kunnen realiseren. Voor de langere termijn werk ik de strategie nog verder uit. Ik zal uw Kamer hier na de zomer over informeren.
De uitwerking van de voorgenomen strategie is verbonden aan drie plateaus: interoperabiliteit (2023–2026), betere ondersteuning van netwerkzorg (2027–2030) en geïntegreerde zorg en ondersteuning (2031–2035). In het eerste plateau worden voorbereidingen getroffen die hun effect kennen in het tweede en derde plateau.

Voor de realisatie van plateau 1 kan worden geput uit veel activiteiten en afspraken die al lopen en vastliggen voor de komende jaren. Naast het IZA zijn dat het programma Wonen, Ondersteuning en Zorg voor Ouderen (WOZO), het Gezond en Actief Leven Akkoord (GALA), het programma Toekomstbestendige Arbeidsmarkt Zorg & welzijn (TAZ) en de Green Deal Duurzame Zorg. De komende jaren zetten we vol in op het realiseren van de afspraken die gemaakt zijn in het kader van het thema digitalisering en gegevensuitwisseling. De verandering naar een gezondheidsinformatiestelsel dat past bij het integrale perspectief op levensstijl, preventie, gezondheid en welzijn is omvangrijk en vraagt tijd. Het denken in plateaus helpt daarbij prioriteiten per plateau te kiezen.
Betrokkenheid van alle zorgsectoren, het sociaal domein en de publieke gezondheidszorg2 is van groot belang om de latere plateaus te kunnen realiseren. Daarbij heb ik aandacht voor de specifieke kenmerken en volwassenheid van digitalisering in verschillende sectoren. De uitgangssituatie voor bijvoorbeeld het sociaal domein is anders dan voor verschillende zorgdomeinen. Dat betekent wat voor de haalbaarheid en de snelheid waarmee deze visie kan worden gerealiseerd. Ik onderzoek daarnaast de mogelijkheden om specifieke aandacht te schenken aan digitale inclusie en digitale vaardigheden om voor burgers de toegankelijkheid en begrijpelijkheid van toenemende hybride zorg te borgen, in het bijzonder voor mensen met lage gezondheids- en digitale vaardigheden. IZA stelt hierover dat om te bevorderen dat burgers, cliënten, en patiënten mee kunnen gaan in de toenemende digitalisering van gezondheidszorg voor hen ondersteuningsmateriaal wordt ontwikkeld en vanaf 2025 aangeboden. Daarnaast zijn zaken als gestructureerd digitaal vastleggen en de inzet van digitale toepassingen dusdanig van belang dat ook de zorgverlener hierin geschoold moet zijn. Heel specifiek is in IZA gesteld dat veranderkundige en digitale vaardigheden een integraal onderdeel zijn van het onderwijs voor zorg en welzijn. Werkgevers zorgen ervoor dat deze vaardigheden onderdeel zijn van een leven lang ontwikkelen van medewerkers. Dat vraagt om digitaal leiderschap. De IZA afspraken hieromtrent maken in zijn geheel deel uit van de korte termijnstrategie.
De fundamenten en leidende principes uit de visie geven de richting aan. De uitwerking van de strategie vraagt dat in beeld is wat er moet gebeuren, maar ook wat niet verder moet worden vervolgd. Tegelijkertijd vraagt de beweging, die vanuit de visie wordt voorgesteld meer dan alleen maar vaststellen wat er moet gebeuren. Het gaat ook over het hoe, over rollen en timing, over gedrag en over betrokkenheid.
Wat vraagt dat van de besturing?
Van andere landen is geleerd dat veranderingen in het informatiestelsel niet effectief zijn als geen sprake is van een goede regie en duidelijke rollen en verantwoordelijkheden. De vraag aan VWS om regie te nemen past bij haar stelselverantwoordelijkheid. Deze stelselverantwoordelijkheid deelt zij met andere organisaties die wettelijke taken hebben.
VWS gaat in woord en daad verantwoordelijkheid nemen voor de realisatie van het gezondheidsinformatiestelsel. Zij doet dat in afstemming met alle betrokken en verantwoordelijke partijen: privaat en publiek. Denk aan zorgaanbieders, burgers, (mede)overheden en ICT-leveranciers. Het Informatieberaad Zorg krijgt hierin een duidelijke positie. De inrichting van een bestuurlijk stelsel is expliciet onderdeel van de strategie en moet borgen dat de visie met voldoende draagvlak wordt geïmplementeerd met de gewenste effecten binnen het zorgstelsel. Voor de komende jaren richt ik een governance in die past bij de doelstellingen van het IZA en bereiden ons voor op de taken die invullingen vragen vanuit EHDS of publiek houderschap. Hiermee voldoe ik ook aan de toezegging aan uw Kamer uit het meest recente commissiedebat over gegevensuitwisseling waarin ik beloofde aan te sturen op een minder versnipperde governance binnen het zorginformatielandschap.
Om te voorkomen dat regie nemen alleen in woord gebeurt, richt VWS zich ook op de realisatie van het gezondheidsinformatiestelsel: implementatie van delen daarvan en het (laten) oplossen van knelpunten zijn daar een nadrukkelijk onderdeel. Dat kan niet zonder samenwerking met andere deelnemers in het speelveld (incluis het sociaal domein en aanbieders van digitale gezondheidsdiensten) en vertrouwen in ieders rol in het veld.
Tot slot
Deze visie op het gezondheidsinformatiestelsel is niet statisch en daarmee dus bewegelijk. Ik wil voortdurend leren van de praktijk en leren van de maatschappelijke en technologische ontwikkelingen. We hebben de afgelopen jaren ervaren dat een gebeurtenis zoals de coronacrisis tot andere keuzes leiden, tot een versnelling van digitalisering en andere vormen van zorg. De visie moet rekening houden met veranderingen zoals ook de strategie lerend moet zijn. Dit betekent dat ik die visie en strategie constant zal evalueren, op haalbaarheid zal toetsen en eventueel zal bijstellen. Ik zal uw Kamer hier in de komende jaren regelmatig over informeren.
Met deze visie ben ik in staat mijn voorgenomen keuzes te onderbouwen op het vlak van digitalisering van de zorg. Over de eerste van deze keuzes wordt uw Kamer in de komende maanden via afzonderlijke brieven geïnformeerd, dit betreft onder anderen een scenario om te komen tot een landelijk dekkend netwerk van infrastructuren, een beleidslijn op grondslagen voor gegevensuitwisseling en een visie op secundair gebruik van zorgdata.
Omarming van deze visie vraagt om een route die om lef, daadkracht, keuzes en commitment draait. Dit alles in het belang van de transitie naar passende zorg. Ik heb er vertrouwen in dat ik dit samen met de alle partijen in het zorgveld aan ga en ik kijk er naar uit om hierover de komende tijd met uw Kamer in gesprek te gaan.
De Minister van Volksgezondheid, Welzijn en Sport, E.J. Kuipers
Hierbij gaat het primair over de wet maatschappelijke ondersteuning (2015), jeugdwet en preventie en gezondheidsbeleid (wet publieke gezondheid).
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-27529-292.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
