Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2012-2013 | 25424 nr. 211 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2012-2013 | 25424 nr. 211 |
Ontvangen ter Griffie op 21 mei 2013.
Het besluit tot het doen van een aanwijzing kan niet eerder worden genomen dan op 21 juni 2013.
Aan de Voorzitter van de Tweede Kamer der Staten-Generaal
Den Haag, 17 mei 2013
In het Bestuurlijk Akkoord Toekomst GGZ 2013–2014 zijn afspraken gemaakt over de versterking van de module POH-GGZ bij de huisarts en de toekomstige «Generalistische Basis GGZ».
Ik heb u toegezegd om u in het eerste kwartaal 2013 te informeren over de stappen die ik aan de hand van de afspraken uit het Bestuurlijk Akkoord GGZ wil gaan zetten. Mijn voornemen is om op grond van artikel 7 van de Wet marktordening gezondheidszorg (Wmg) een aanwijzing te geven aan de Nederlandse Zorgautoriteit (NZa) voor het flexibiliseren van de functie POH-GGZ in de huisartsenzorg en de invoering van vier zorgvraagzwaarteproducten1 in de Generalistische Basis GGZ per 2014. Op grond van artikel 8 van de Wmg informeer ik u hierbij over de zakelijke inhoud van de voorgenomen aanwijzing. Overeenkomstig genoemd artikel zal tot het geven van deze aanwijzing niet eerder worden overgegaan dan nadat dertig dagen zijn verstreken na verzending van deze brief.
In deze brief wordt uiteengezet op welke wijze en met welke handvatten verzekeraars en aanbieders met elkaar de keten van de curatieve GGZ anders kunnen gaan organiseren om de zorg voor de patiënt adequaat en op de juiste plek te laten plaatsvinden. Na de inleiding wordt het beleid per echelon in de keten van GGZ als volgt beschreven (A) Meer zelfmanagement en preventie (B) Versterking van de huisartsenzorg en de POH-GGZ functie (C) Invoering Generalistische Basis GGZ en (D) Gespecialiseerde GGZ.
Verder komen de thema’s «macrobudgettaire beheersing» en de opzet van een monitor aan de orde.
Inleiding
In het Bestuurlijk Akkoord Toekomst GGZ 2013–2014 is geconstateerd dat de geestelijke gezondheidszorg (GGZ) in Nederland een onmisbare bijdrage levert aan een gezonde, veerkrachtige en veilige samenleving. Het is belangrijk dat er in de GGZ een goed, stevig en gevarieerd zorgaanbod bestaat om mensen met psychische aandoeningen te behandelen. Dit betekent goede samenhangende zorg waarin mensen met een psychische aandoening door de huisartsenzorg, de Generalistische Basis GGZ of de gespecialiseerde GGZ snel en effectief worden behandeld. Uitgangspunt daarbij is dat de zorg rond de patiënt wordt georganiseerd, en niet de patiënt rond de zorg. Dit betekent dat zorgaanbieders in de GGZ continu passende en doelmatige zorg bieden, steeds weer de vraag stellen wat iemand nodig heeft, niet alleen op het moment dat de zorgvraag zich voor het eerst voordoet. Door goed ondersteunend beleid wordt verwacht dat er een verschuiving van patiëntenstromen kan plaatsvinden. Deze verschuiving zal als volgt zijn:
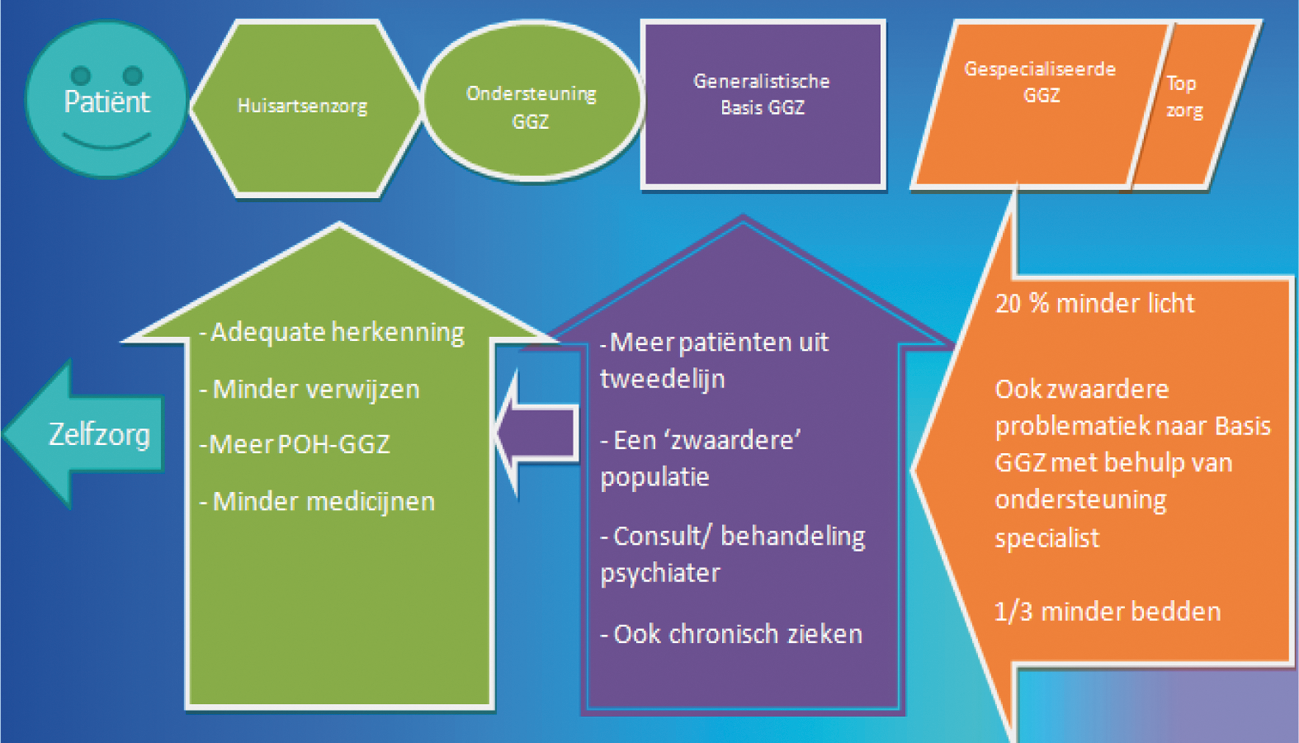
a) Versterking huisartsenzorg (inclusief POH-GGZ);
Het is van belang dat een huisarts patiënten met psychische problematiek goed herkent, meer patiënten zelf gaat behandelen en/ of patiënten gerichter zal verwijzen naar de Generalistische Basis GGZ (voorheen: eerstelijnspsychologische zorg) of de Gespecialiseerde GGZ. Door het organiseren van een adequate ondersteuningsfunctie (POH-GGZ) bij de huisarts worden huisartsen de mogelijkheden geboden om bijvoorbeeld patiënten te stimuleren tot meer zelfzorg door het aanbieden van e-healthbehandelingen, de screeningsfunctie te verbeteren, consultatie van een specialist aan te vragen of tijd te maken om de patiënt (met ondersteuning van een andere hulpverlener) zelf te behandelen. Ik kom hier later in mijn brief op terug.
b) Van de Gespecialiseerde GGZ naar de Generalistische Basis GGZ;
Hierbij zijn drie «patiëntstromen» te onderscheiden:
→ Lichte/ milde problematiek op de juiste plek in de keten
In het Bestuurlijk Akkoord toekomst GGZ is overeengekomen dat minimaal 20% van de patiënten die op dit moment in de gespecialiseerde GGZ worden behandeld patiënten met lichte – en milde problematiek betreft; deze patiënten kunnen in de toekomst in de Generalistische Basis GGZ worden behandeld.
→ Meer zwaardere problematiek in de Generalistische Basis GGZ
Uit innovaties in de zorg blijk dat het mogelijk is om patiënten met zwaardere psychische problematiek in de Generalistische Basis GGZ te behandelen dan – gemiddeld gezien – op dit moment gebeurt in de eerstelijnspsychologische zorg. Daarmee kan een deel van de patiënten uit de huidige gespecialiseerde GGZ in de toekomst in de generalistische Basis GGZ worden behandeld. In deze brief wordt uiteengezet hoe deze ontwikkeling in het beleid wordt ondersteund.
→ Ook stabiele chronische problematiek in de Generalistische Basis GGZ
In het Bestuurlijk Akkoord GGZ is afgesproken dat de ambulantisering van mensen die (langdurig) in een kliniek zijn opgenomen wordt voortgezet. In principe worden deze patiënten door de gespecialiseerde GGZ door middel van bijvoorbeeld ACT of FACT-teams ondersteund. In stabiele situaties kan een patiënt echter worden overgedragen aan de huisarts of de generalistische Basis GGZ.
Om deze substitutie van zorg te ondersteunen en zorg beter op de juiste plaats te laten plaatsvinden, worden de volgende maatregelen genomen.
In de gehele keten van de GGZ is preventie in termen van «vroegtijdig potentiële problemen herkennen» of «hernieuwde problemen herkennen» essentieel. Voor patiënten met psychische aandoeningen blijken vroegtijdige herkenning, adequate triage en preventieve behandeling met kortdurende interventies met zelfmanagement als uitgangspunt zeer veel waarde toe te voegen2. De incidentie van ernstige problematiek kan hiermee worden verminderd. Ook e-mental health blijkt een kosteneffectieve behandeling te zijn die in bovenstaande benadering van essentiële waarde is3. Vooral bij lichtere manifestaties van psychosociale problemen of depressie zijn er goede mogelijkheden om mensen zelf zorg te laten dragen voor hun gezondheid met behulp van de juiste ondersteuning en door middel van e-health interventies. Mensen kunnen zelf regie houden en deze zelfregie versterken. De familieleden en het netwerk rondom de patiënt hebben daarin ook een belangrijke rol. Dit geldt zowel voor mensen die risico lopen op het ontwikkelen van een psychische aandoening (geïndiceerde preventie4), als voor mensen die reeds gediagnosticeerd zijn voor een psychische aandoening (zorggerelateerde preventie) of mensen die in het verleden een psychische aandoening hebben gehad (terugvalpreventie). In het behandelproces van de patiënt zal daarom meer aandacht moeten worden besteed aan het voorkomen of verergeren van psychische problematiek. Tevens zullen met het beleid de mogelijkheden voor bijvoorbeeld het aanbieden van een internetbehandeling verruimd worden. Hieronder wordt uiteengezet hoe deze ondersteuning vorm krijgt bij de huisartsenzorg en in de Generalistische Basis GGZ.
De huisartsenzorg kenmerkt zich door een sterke poortwachtersfunctie waardoor patiënten met psychische problematiek adequaat worden herkend, behandeld of waar nodig verwezen naar de Generalistische Basis GGZ of de Gespecialiseerde GGZ. Medicalisering moet zoveel mogelijk worden voorkomen; mensen moeten niet onnodig (lang) in de curatieve zorg behandeld worden. Indien geen sprake is van psychische problematiek wordt gekeken of de problemen binnen het eigen netwerk zijn op te lossen of moet worden verwezen naar andere hulpverleners, zoals algemeen maatschappelijk werk (AMW) of andere hulpverlenende instanties.
Ten aanzien van de huisartsenzorg zijn er twee ontwikkelingen gaande om de substitutie van zorg en goede patiëntenzorg te kunnen ondersteunen:
1. De versterking van de module POH-GGZ.
2. De ontwikkeling van een verwijsmodel5 voor de huisarts.
Om de huisarts beter in staat te stellen de toeloop van mensen met psychische klachten te organiseren, te begeleiden en te verwijzen, zal de ondersteuning van de huidige module POH-GGZ binnen de huisartsenzorg worden versterkt. De huidige module POH-GGZ wordt per 2014 geflexibiliseerd. Dit betekent dat de huisartsenzorg ook de mogelijkheid wordt geboden om bijvoorbeeld de psychiater, psychotherapeut, klinisch psycholoog en/ of (eerstelijns) GZ-psycholoog te consulteren, de screeningsfunctie binnen de huisartsenzorg te optimaliseren of de patiënt een e-mental health programma aan te bieden. Als binnen de huisartsenzorg de patiënt niet kan worden geholpen, dan wordt de patiënt doorverwezen naar de Generalistische Basis GGZ (voor patiënten met lichte en matige problematiek) of de specialistische GGZ (voor patiënten met een hoog risico en/of (zeer) complexe aandoeningen). Voor een adequate verwijzing kan de huisarts gebruik maken van een verwijsmodel huisartsenzorg. Hier ga ik later in deze brief nader op in.
Huidige bekostiging POH-GGZ
In 2013 heeft reeds een verandering plaatsgevonden in de bekostiging van de functie POH-GGZ. De bekostiging van de functie POH-GGZ is geregeld in de beleidsregel huisartsenzorg6. In deze beleidsregel is geregeld dat de module POH-GGZ in rekening mag worden gebracht, indien hier een contract tussen een gezondheidscentrum (c.q. huisartsenpraktijk of individuele huisarts) en zorgverzekeraar aan ten grondslag ligt. De kosten van de functie POH-GGZ worden voor driekwart vergoed uit een opslag op het inschrijftarief en voor een kwart uit een consulttarief (€ 9,22). De regeling is in 2013 verruimd ten opzichte van de regeling in eerdere jaren. De opslag op het inschrijftarief is een bedrag per ingeschreven verzekerde van maximaal € 7,88 per jaar. Dat bedrag is berekend op een POH-GGZ-inzet van maximaal 9 uur per week (was in 2012 nog 4,5 uur) per normpraktijk van 2.350 mensen, ofwel 1 fte POH-GGZ op 4 normpraktijken. Vanaf 2008 (bij het ontstaan van de module POH-GGZ) is € 38,2 miljoen structureel beschikbaar gesteld binnen het huisartsenkader. Voor de verruiming van 4,5 uur naar 9 uur in 2013 is voor het jaar 2013 in het huisartsenakkoord € 7 miljoen extra beschikbaar gesteld.
Functionalisering van de module POH GGZ per 2014
In het Bestuurlijk Akkoord GGZ en in het Huisartsenakkoord zijn tevens afspraken gemaakt over de functionalisering van de module POH-GGZ. Met het functioneel maken van deze module wordt bedoeld dat ook andere zorgaanbieders (in brede zin) deze module POH-GGZ kunnen contracteren en organiseren, mits deze zorg in de huisartsenpraktijk als (ondersteuning van de) huisartsenzorg blijft aangeboden. Dit betekent dat de huisarts de organisatie van deze zorg aan andere aanbieders kan overlaten, maar wel zorginhoudelijk verantwoordelijk blijft voor deze ondersteuningsfunctie. Daarmee blijft de zorg in samenhang met de huisartsenzorg (cq in de huisartsenpraktijk) en onder verantwoordelijkheid van de huisarts staan. Hiermee blijft ook de relatie tussen psyche en somatiek geborgd. Het is essentieel dat de huisarts deze aandoeningen in samenhang beoordeelt. Uiteraard blijft de patiënt keuzevrijheid behouden indien doorverwijzing naar de Generalistische Basis GGZ of gespecialiseerde GGZ noodzakelijk blijkt. Voor de versterking van de module POH-GGZ zijn naast de genoemde € 7 miljoen in 2013, ook € 25 miljoen in 2014, en € 35 miljoen in 2015 (bovenop de € 38,2 miljoen) beschikbaar gesteld (conform afspraken Huisartsenakkoord).
Het advies van de NZa over de module POH-GGZ7
De NZa is gevraagd om een advies te geven hoe de flexibilisering en functionalisering kan worden vormgegeven. De NZa concludeert dat verdere versterking van de POH-GGZ-functie nu wordt beperkt doordat:
1. Andere aanbieders dan het gezondheidscentrum (c.q. huisartsenpraktijk of individuele huisarts) geen gebruik kunnen maken van de POH-GGZ regeling;
2. Aanbieders door het gebrek aan reguleringszekerheid de afgelopen jaren terughoudend zijn geweest in het investeren in de functie;
3. De huidige POH-GGZ regeling de inzet van e-health en consultatieve raadpleging niet faciliteert.
De NZa adviseert als oplossing voor de huidige knelpunten om aan te sluiten bij de huidige regeling, met een combinatie van een bedrag per ingeschreven patiënt en een consulttarief. Om ervoor te zorgen dat andere aanbieders dan gezondheidscentra ook POH-GGZ kunnen leveren, adviseert de NZa om de huidige opslag om te vormen tot een opzichzelfstaande prestatie: het «inschrijftarief module POH-GGZ». Hierbij zal het nodig zijn om inzicht te krijgen in het patiëntenbestand van het gezondheidscentrum.
De voorwaarde dat de huisarts eindverantwoordelijk is voor de patiënt blijft in stand. Tussen hoofdcontractant en huisarts moeten afspraken gemaakt worden over de werkzaamheden en de geldstromen.
De NZa adviseert om voor de bekostiging van de POH-GGZ een maximumtarief te blijven hanteren aangezien de aanpalende bekostiging van huisartsenzorg en (basis-) GGZ ook op basis van maximumtarieven is vormgegeven.
Om e-health en consultatieve raadpleging mogelijk te maken adviseert de NZa om deze als onderdeel van de prestatiebeschrijving en tariefopbouw mee te nemen. Partijen kunnen er dan voor kiezen om deze elementen wel of niet te contracteren en te bekostigen. Hoewel de tariefopbouw uit zal moeten gaan van een bepaalde verhouding personele inzet vs. e-health, zijn lokale partijen vrij om hun eigen optimale verhouding te bepalen. Of het tarief verder verruimd moet worden is mede afhankelijk van de vraag in hoeverre de huidige regeling (verruimd per 1 januari 2013) nog knelt. Eerste cijfers hierover verschijnen in april.
Het toegankelijk maken van de POH-GGZ prestaties voor andere aanbieders en het mogelijk maken van consultatieve raadpleging heeft als risico dat de rol van de huisarts als onafhankelijk poortwachter onder druk kan komen te staan. Dit risico is moeilijk met regelgeving te ondervangen. Huisarts en zorgverzekeraar hebben elk een verantwoordelijkheid om dit te monitoren en eventueel te sturen door het maken van aanvullende afspraken. De NZa schat in dat de risico’s beheersbaar zijn omdat alleen door middel van een contract de prestatie van de POH-GGZ in rekening kan worden gebracht.
Samenhang met de huisartsenzorg
Centraal in de adviesvraag aan de NZa staat de randvoorwaarde dat de functie POH-GGZ altijd in samenhang met en onder verantwoordelijkheid van de huisartsenzorg wordt aangeboden.
De samenhang met de huisartsenzorg wordt onder andere geborgd doordat de POH-GGZ-functie ook vanaf 2014 onder verantwoordelijkheid van de huisarts valt. Er vindt op dit vlak dan ook geen wijziging plaats ten opzichte van eerdere jaren en er dient te worden aangesloten bij de huidige uitgangspunten:
− de POH-GGZ-functie valt onder de aanspraak huisartsenzorg en betreft daarmee zorg die een huisarts pleegt te bieden;
− de POH-GGZ-functionaris heeft korte lijnen met de huisarts;
− de inzet van de POH-GGZ-functie vindt plaats op initiatief van de huisarts;
− de POH-GGZ functionaris geeft een terugkoppeling aan de huisarts en schakelt deze direct in bij alarmsignalen;
− bij eventuele doorverwijzing moet de huisarts hiermee formeel instemmen.
Naast deze uitgangspunten is er brede consensus in het veld over hoe de meerwaarde van de functie POH-GGZ vooral wordt bereikt. Kern van deze consensus is dat de zorg geleverd wordt door een functionaris met een plek in de praktijk, die registreert in het HIS, die werkt onder directe verantwoordelijkheid van de huisarts(en) in het centrum, en die makkelijk en snel kan schakelen met de huisarts en andere zorgverleners in en om het centrum. Voorbeelden van deze zorgverleners zijn de POH-somatiek en het maatschappelijk werk.
Bij zowel directe (door de huisarts zelf) als indirecte (door een andere zorgaanbieder) organisatie van de POH-GGZ-functie acht de NZa het mogelijk de POH-GGZ-functie zorginhoudelijk goed vorm te geven. Door partijen wordt het belang van de rol van de huisarts bij indirecte organisatie benadrukt. Bij de keuze om de POH-GGZ-functie indirect te organiseren, zal de huisarts dan ook altijd «in the lead» zijn, omdat het voor de hand ligt dat hij een samenwerkingsovereenkomst voor indirecte organisatie mede ondertekent.
Ik zal dit advies van de NZa overnemen en meenemen in de aanwijzing die zal volgen na de voorhangprocedure.
Om adequaat te kunnen verwijzen kan de huisarts gebruik maken van een verwijsmodel dat – in opdracht van VWS – is ontwikkeld door het bureau HHM. In bijeenkomsten met experts zijn objectieve criteria opgesteld voor een verwijsmodel voor de huisarts, deze criteria hebben tevens als basis gediend voor de vormgeving van de Generalistische Basis GGZ. Het gaat om de volgende criteria:
Objectieve criteria verwijsmodel huisarts
1. Is er een vermoeden van een DSM benoemde stoornis?
2. Ernst problematiek: wat is de impact op het dagelijks functioneren?
3. Complexiteit van de problematiek: is er sprake van comorbiditeit?
4. Het risico: is er sprake van zelfverwaarlozing, verwaarlozing van naasten, suïcideneigingen, kindermishandeling?
5. Het beloop van de klachten: wat is de duur van de klachten?
Voor deze verwijscriteria zijn diverse screeningsmogelijkheiden in de vorm van vragenlijsten beschikbaar, zoals 4DKL, BDI of de five shot tests. Het is aan verzekeraars om in goed overleg met aanbieders hierin een uniformering aan te brengen en afspraken te maken met de zorgaanbieders over het gebruik van de juiste screeningstools. Dit mede in relatie met de beperking van de administratieve lasten.
Zie bijlage 1 voor de uitgebreide rapportage hierover van HHM8.
De zorgvraagzwaarteproducten die worden ontwikkeld voor de Generalistische Basis GGZ bieden de mogelijkheid om zorg aan te bieden voor patiënten met zwaardere psychische problematiek dan in de huidige eerstelijnspsychologische zorg gemiddeld gezien wordt geboden. De eerstelijnspsychologische zorg wordt onderdeel van de Generalistische Basis GGZ. De huidige vijf zittingen eerstelijnspsychologische zorg komen daarmee per 2014 te vervallen. Tevens wordt een deel van de populatie uit de huidige gespecialiseerde GGZ (waarvoor op dit moment DBCs worden gedeclareerd) ook onderdeel van de Generalistische Basis GGZ. Om deze zorg adequaat te kunnen aanbieden in de Generalistische Basis GGZ, zal het daarom bij sommige patiënten nodig zijn om binnen het ingezette behandeltraject in de Basis GGZ ook de consultatie of behandeling door de specialistische zorg in te zetten. Alleen als er sprake is van een DSM-stoornis mag de patiënt behandeld worden in de Generalistische Basis GGZ.9 Vanaf 2014 zullen de vier zorgvraagzwaarteproducten die ontwikkeld zijn voor de Generalistische Basis GGZ ingevoerd worden. Binnen deze integrale prestaties wordt de ruimte geboden om een adequate behandeling in te zetten, afhankelijk van de zorgvraagzwaarte van de patiënt. De Generalistische Basis GGZ is alleen via de huisarts of andere hulpverlener (jeugdarts, bedrijfsarts) toegankelijk.10 Indien blijkt dat er sprake is van complexe- of acute problematiek kan de huisarts ervoor kiezen om een patiënt (rechtstreeks) door te verwijzen naar de specialistische GGZ.
De vier zorgvraagzwaarteproducten voor de Generalistische Basis GGZ
Voor de Basis Generalistische GGZ worden in 2014 vier producten onderscheiden; (1) kort, (2) middel, (3) intensief of (4) chronisch. Op basis van de eerder in deze brief genoemde vijf objectieve criteria (DSM-stoornis, ernst problematiek, risico, complexiteit, beloop klachten) kan worden bekeken welke categorie het beste past bij de zorgvraag van de patiënt. Het zorgzwaartevraagproduct is daarmee een combinatie van diverse zorgvraagzwaartecriteria. Dit betekent dat het zorgvraagzwaarteproduct niet alleen iets zegt over de ernst van de problematiek, maar over de mate van score op alle vijf de criteria. Ter illustratie: een patiënt kan een matige depressie hebben, maar bijvoorbeeld geen adequaat steunsysteem hebben. Hierdoor kan het zo zijn dat voor de patiënt een ander / zwaarder product passend is dan wanneer de patiënt kan rekenen op veel ondersteuning uit zijn omgeving. Het product «chronisch» biedt onder andere ruimte om in te spelen op het traject «ambulantisering» waarbij mensen met een chronische psychiatrische ziekte na opname in de kliniek terug naar huis kunnen en vanuit die situatie zullen worden ondersteund.
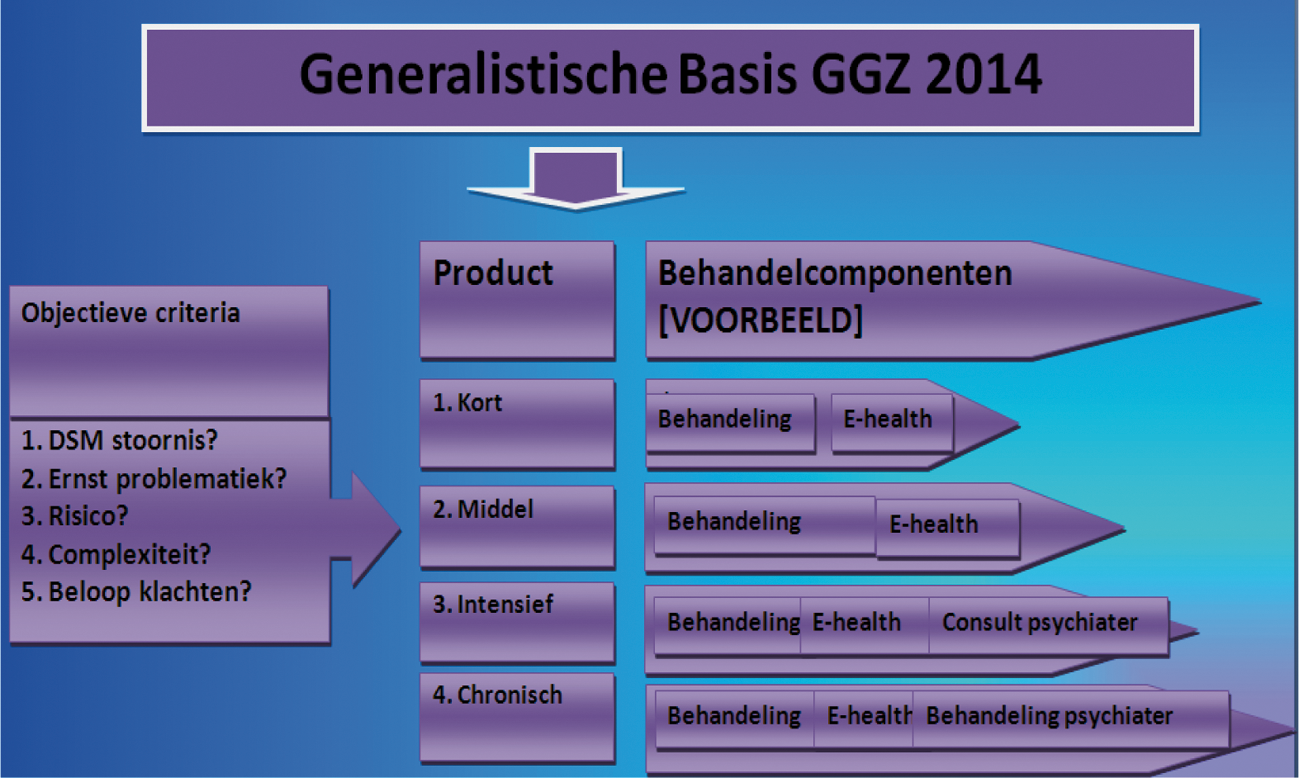
Integrale producten
De vier zorgvraagzwaarteproducten die zijn ontwikkeld, vormen integrale producten per patiënt. Dit betekent dat verschillende behandelcomponenten (van zorggerelateerde preventie, e-health behandeling tot de consultatie en / of behandeling door de gespecialiseerde GGZ) kunnen worden aangeboden binnen het integrale product, alsmede dat desgewenst verschillende deskundigheden kunnen worden ingezet in het behandeltraject. Deze componenten zullen niet meer afzonderlijk worden bekostigd in de toekomst, maar via vier integrale tarieven «kort, middel, intensief of chronisch». Aan de hand van de gestelde objectieve criteria kan worden bezien welk product volstaat om de patiënt adequaat te behandelen. De NZa stelt een maximumtarief per zorgvraagzwaarteproduct vast (ik kom daar later in deze brief op terug). Binnen die marges spreken verzekeraars en aanbieders voor elk product een prijs af. Het is aan de aanbieders zelf om binnen de bestaande regelgeving (Zorgverzekeringwet, Wet BIG11, de Wmg etc) te innoveren op het zorgproces en te bezien welk behandelaanbod past bij welke patiënt. Voorwaarde is dat dit uiteraard dient te gebeuren binnen de kwaliteitseisen en de afgesproken prijs. In het rapport dat is opgesteld door HHM worden de verschillende behandelcomponenten/ behandelmogelijkheden weergegeven, dit dient ter indicatie voor het veld om in de toekomst mee te gaan werken. Dit geldt ook voor het «verwijsmodel van de huisarts». Het idee is dat het een lerend systeem wordt, dat de komende jaren nog verder kan worden verfijnd en doorontwikkeld. Hiervoor wordt een monitor opgezet, waarop ik later in deze brief nog terug kom.
Hoe werkt dit in de praktijk? Zorginkoop per 2014
Zorgverzekeraars en zorgaanbieders zullen per 2014 hun contractafspraken moeten afstemmen op basis van de ontwikkeling in de Generalistische Basis GGZ. Dit betekent dat aanbieders die zorg leveren voor patiënten die volgens de gestelde objectieve criteria vallen onder de Generalistische Basis GGZ daarvoor de nieuwe zorgvraagzwaarteproducten en bijbehorende afgesproken prijzen moeten declareren per 2014. Dit geldt ook voor de huidige GGZ-instellingen die nu nog DBCs declareren voor deze patiëntenpopulatie; vanaf 2014 zou dat op basis van de nieuwe prestatiebeschrijvingen niet meer mogen12. In de inkoopgesprekken zullen zorgverzekeraars en zorgaanbieders met elkaar moeten bezien welk percentage van hun patiëntenpopulatie valt onder de Generalistische Basis GGZ. De verzekeraar zou vervolgens met de aanbieder een afspraak kunnen maken op basis van de zwaarte van de zorgvraag van de patiëntenpopulatie, bijvoorbeeld dat voor 40% van de patiëntenpopulatie het product «kort» wordt gedeclareerd, voor 30% het tarief «middel» en voor respectievelijk 20% en 10% het product «intensief» en «chronisch». Daarbij worden ook kwaliteitsafspraken gemaakt, bijvoorbeeld over de wijze van diagnosticeren (geprotocolleerd) en het toepassen van Routine Outcome Monitoring (ROM). Aan de hand van adequate informatie over praktijkvariatie tussen zorgaanbieders zouden verzekeraars met de zorgaanbieders in gesprek kunnen over de verschillen en eventuele gevolgen daarvan voor het inkoopbeleid.
Ik vertrouw erop dat de komende jaren verzekeraars en aanbieders daarmee een stevige Generalistische Basis GGZ weten op te bouwen voor de patiënt. Om goed te volgen wat er in de keten gebeurt, en of de producten die zijn ontwikkeld voldoende ondersteunend zijn, zal ik een monitor opzetten.
Moet altijd vooraf bekend zijn in welke categorie iemand valt?
Op basis van de zorgvraagzwaartecriteria kan vooraf worden bepaald welk product het meest aansluit bij de zorgvraag. Echter, soms blijkt tijdens een behandeling de problematiek toch erger of blijken de klachten te verergeren door omstandigheden. Het is daarom mogelijk om tijdens een zorgtraject van zorgvraagzwaarteproducten te «wisselen13», als geconstateerd wordt dat een patiënt toch een langere of meer intensieve behandeling nodig heeft en – op basis van de betreffende zorgvraagzwaartecriteria – in hogere zorgvraagzwaartecategorie valt. Dit betekent in de praktijk dat aan het eind van het behandeltraject een zwaardere categorie (product 3) wordt gedeclareerd voor de patiënt. Ik verwacht dat dit in de meeste gevallen niet nodig is. Het is aan de aanbieder en de verzekeraar om vooraf goede afspraken te maken over de te verwachten patiëntpopulatie en de te verwachten verdeling van de zorgvraagzwaarteproducten kort, middel, intensief en chronisch die zullen worden gedeclareerd. Daarbij kunnen zij ook afspraken maken over hoe om te gaan met declaraties van zorgvraagzwaarteproducten die vooraf anders waren ingeschat. Verzekeraars kunnen dan tussen verschillende aanbieders gaan vergelijken en benchmarken.
Wat gebeurt er als de huisarts iemand verwijst met een vermoeden op DSM stoornis, maar dit niet het geval blijkt te zijn?
De huisarts heeft de mogelijkheid om via de module POH-GGZ per 2014 een psychiater, psychotherapeut, klinisch psycholoog en (eerstelijns) GZ-psycholoog te consulteren, om de psychische problematiek adequaat te herkennen. Hiermee wordt de huisarts zoveel mogelijk ondersteund in de screening van mensen met psychische problematiek. Bij het vermoeden van een DSM stoornis door de huisarts, waarbij de huisarts de patiënt niet zelf kan behandelen, mag de huisarts doorverwijzen naar de Generalistische Basis GGZ. Indien tijdens de diagnostiek/ behandeling in de Generalistische Basis GGZ blijkt dat er toch geen sprake is van een DSM stoornis, wordt de behandeling stopgezet. Eventueel wordt de patiënt terug verwezen naar de huisarts of een andere hulpverlener zoals de maatschappelijk werker. De zorg die wel is verleend voor de patiënt, valt gewoon onder de verzekerde zorg, mits herkenbaar is op de declaratie dat dit traject bewandeld is. Hiervoor kan het product «kort» worden gedeclareerd.
Prestatiebeschrijvingen en tarieven
Door de introductie van de vier zorgvraagzwaarteproducten in de Generalistische Basis GGZ komen de huidige vijf zittingen eerstelijnspsychologische zorg per 2014 te vervallen. Na de voorhangprocedure zal de NZa per aanwijzing worden opgedragen om voor de vier zorgvraagzwaarteproducten een prestatiebeschrijving op te stellen, waarmee ruimte zal worden geboden voor innovatie in de praktijk.
Dit betekent dat binnen de vier vastgestelde integrale producten de ruimte wordt gelaten welke behandeling(en) er worden aangeboden bij welke patiënt. Dit kunnen face-to-face behandelingen zijn of een combinatie van face-to-face met e-mental health. Op basis van de producten van HHM zal de NZa prestaties en tarieven vaststellen. Het bijbehorende tarief zal een maximumtarief worden. Met de NZa is afgesproken dat de tarieven gebaseerd zullen worden op genormeerde kosten.
De aanspraak in de Zorgverzekeringswet
De huidige eerstelijnspsychologische zorg
Binnen de eerstelijnspsychologische zorg (EPZ), zoals wettelijk omschreven, kunnen op dit moment ten laste van de Zvw patiënten met psychische stoornissen worden behandeld, inclusief geïndiceerde preventie. Daarbij worden vijf zittingen volgens de aanspraak vergoed. Door het onderscheid dat het CVZ heeft gemaakt tussen psychische klachten en stoornissen wordt het behandelen van psychische klachten gerekend tot het domein van de huisartsenzorg14.
Dit betekent dat de behandeling van klachten, ook als het geïndiceerde preventie betreft, binnen de EPZ niet onder de verzekerde GGZ valt. Behandeling van ernstige complexe stoornissen vindt in principe niet plaats binnen EPZ.
De Generalistische Basis GGZ
Met de invoering van de Generalistische Basis GGZ per 2014 is de huidige EPZ niet langer een afzonderlijk onderscheiden zorgprestatie binnen de geneeskundige GGZ in de Zorgverzekeringswet. Dit betekent dat de nu geldende bepalingen in het Besluit zorgverzekering ten aanzien van de EPZ, komen te vervallen. Het gaat hierbij om de beperking tot vijf zittingen per kalenderjaar, de eigen bijdrage per zitting en de eigen bijdrage behorend bij het internetbehandeltraject.
De huidige aanspraak EPZ is onderdeel van de in het Besluit zorgverzekering opgenomen aanspraak «geneeskundige zorg omvat zorg zoals klinisch psychologen en medisch-specialisten (in casu psychiaters/zenuwartsen) die plegen te bieden». Onder die omschrijving valt ook de huidige specialistische GGZ.
Wat betreft de te verlenen (soorten) zorg verschillen de Generalistische Basis GGZ en de gespecialiseerde GGZ niet van de huidige EPZ en de specialistische GGZ. Dit houdt in dat zowel de EPZ en de specialistische GGZ als de komende Generalistische Basis GGZ en de gespecialiseerde GGZ vallen onder de hiervoor genoemde omschrijving in het Besluit zorgverzekering.
Voor de Generalistische Basis GGZ zal geen eigen bijdrage gaan gelden.
In de motie – Bouwmeester / Rutte over alternatieven voor de eigen bijdrage die nu nog in de eerstelijn geldt (33 400 XVI, nr. 60) wordt de regering verzocht ten behoeve van 2014 in overleg te treden met zorgaanbieders in eerste- en tweedelijns GGZ over alternatieven voor de eigen bijdrage binnen het budgettaire kader GGZ en de Kamer hierover te informeren bij VJN2013. Het overleg hierover is inmiddels gevoerd. Uitkomst van dit overleg is dat de regering afziet van het vervangen van de huidige eigen bijdrage in de eerste lijn door een procentuele eigen bijdrage. Vanaf 2014 zal er geen eigen bijdrage meer gelden voor de curatieve GGZ. De hiermee gepaard gaande budgettaire derving van naar schatting € 30 miljoen zullen verzekeraars in hun onderhandelingen betrekken zodat dit per saldo vanaf 2014 ingepast wordt in het GGZ-kader zoals dat voor 2014 is afgesproken in het bestuurlijk akkoord GGZ.
Omdat de EPZ met ingang van 2014 niet meer afzonderlijk wordt onderscheiden en daarmee de beperking tot vijf zittingen EPZ en de eigen bijdrage voor EPZ niet langer van toepassing zullen zijn, zullen de bepalingen in het Besluit zorgverzekering die daarop betrekking hebben komen te vervallen. Deze voorgenomen wijzigingen zullen worden opgenomen in het concept-besluit tot wijziging van het Besluit zorgverzekering dat ik dit voorjaar bij beide Kamers der Staten-Generaal zal voorhangen.
Met versterking van de POH-GGZ en introductie van de Generalistische Basis GGZ wordt het mogelijk gemaakt dat de gespecialiseerde GGZ zich meer kan richten op patiënten met ernstige psychische problemen. De gespecialiseerde GGZ kenmerkt zich door een hoge mate van complexiteit van behandeling waarbij een zwaar beroep op specialistische kennis gedaan zal worden. Behandeling wordt gegeven aan een doelgroep waarbij de kwaliteit van leven (ernstig) onder druk kan staan. In de gespecialiseerde GGZ worden op dit moment ook zorgvraagzwaartecriteria ontwikkeld om meer inzicht te krijgen in de zwaarte van de zorgvraag per patiënt. De tot nu toe vastgestelde criteria sluiten goed aan bij de criteria die zijn opgesteld voor de Generalistische Basis GGZ. U wordt hierover nog nader geïnformeerd.
Macrobudgettaire beheersing
In het Bestuurlijk Akkoord GGZ is met de sector een groei-afspraak gemaakt met de sector van maximaal 2,5% voor het totale kader curatieve GGZ15 voor de jaren 2013 en 2014. Zowel de Generalistische Basis GGZ als de gespecialiseerde GGZ vallen onder deze groei-afspraak van 2,5%. Afgesproken is dat overschrijdingen van het voor 2013 en 2014 beschikbare kader worden teruggehaald. Zorgverzekeraars en zorgaanbieders laten bij hun zorginkoop het jaarlijkse macrobudgettaire kader voor de curatieve GGZ leidend zijn. Dit betekent dat zorgverzekeraars en zorgaanbieders gezamenlijk een belang hebben om de zorg naar de juiste plek te substitueren. Ik vertrouw erop dat verzekeraars met behulp van de zorgvraagzwaarte-informatie die, zowel voor de Generalistische Basis GGZ als de gespecialiseerde GGZ, beschikbaar is in 2014 betere handvatten hebben om adequaat in te kopen16. Daarbij krijgen verzekeraars meer prikkels door de risicodragendheid te laten toenemen zoals in het Regeerakkoord benoemd. Ik verwacht dat het vroegtijdig maken van contractafspraken tussen zorgverzekeraars en zorgaanbieders met een goede monitoring van de productie-afspraken en productie gedurende het jaar bij alle zorgaanbieders de kans op onverwachte overschrijdingen minimaliseert en de mogelijkheid geeft om tijdig in te grijpen. Daarbij krijgen verzekeraars meer prikkels door de risicodragendheid de komende jaren verder te laten toenemen. Echter, ik realiseer mij ook, dat indien partijen onverhoopt hun rol niet adequaat oppakken, er uiteindelijk toch sprake kan zijn van een overschrijding in de GGZ. Daartoe is in het Bestuurlijk Akkoord GGZ met de sector het macrobeheersingsinstrument (MBI) opgenomen als ultimum remedium. Doelstelling is om eventuele overschrijdingen daarmee zoveel mogelijk terug te kunnen halen bij de bron. Daardoor bestaat een sterke voorkeur voor een gedifferentieerd MBI, waarbij zorgaanbieders die goed gedrag vertonen worden ontzien17. Indien blijkt dat er geen adequaat gedifferentieerd MBI tot stand kan komen, zal ik bezien of ik conform de afspraak in het Bestuurlijk Akkoord GGZ zal terugvallen op een generieke kortingsmaatregel waarbij zorgaanbieders bij een onverhoopte overschrijding naar rato van marktaandeel worden gekort; dat betekent dat het kortingspercentage voor iedereen hetzelfde is. Ik laat u rond de komende zomer weten of het gedifferentieerd MBI voor 2014 mogelijk is.
Monitor
De Basis GGZ is een «nieuw» concept en zal de komende jaren goed gevolgd moeten worden om de effecten daarvan en de continuïteit van de keten in kaart te brengen. Het gaat immers om een lerend systeem, waarbij aan de hand van de resultaten verbetering kan worden aangebracht. Hiertoe zal een monitor moeten worden opgezet. Met partijen is afgesproken om gezamenlijk te inventariseren waar een monitor precies aan zou moeten voldoen. Het is bijvoorbeeld van belang te toetsen of de objectieve criteria die zijn geformuleerd ten behoeve van de Basis GGZ en de bijbehorende producten aansluiten bij de daadwerkelijke patiëntenpopulatie. Tevens kunnen met een monitor de ontwikkelingen in de keten goed worden gevolgd. De ontwikkelingen waar aan gedacht worden zijn: (1) verwijsgedrag huisarts (2) patiëntvolgend systeem: hoe doorlopen GGZ-patienten de keten (3) het aantal «foute» en «goede» verwijzingen, zodat er van geleerd kan worden (4) welke informatie verzekeraars gebruiken om afspraken te maken (benchmarks, wijkscans) en hoe het proces van zorginkoop en declaratie verloopt (5) de voorspelbaarheid van de producten in relatie tot de zorgzwaarte (6) welke tarieven worden afgesproken voor welke 4 producten, met welke objectieve criteria. Daarbij zijn ROM-gegevens ook relevant. Op macroniveau zal inzicht verkregen moeten worden in de verschuivingen die optreden tussen de verschillende echelons en de verdeling over de verschillende zorgvraagzwaarteproducten en DBCs.
Tot slot wil ik aangeven dat ik besef dat de in deze brief toegelichte ontwikkeling in de GGZ groot is en dat dit veel vergt van de partijen in het veld die dit in gang moeten zetten. Ik zal mijn beleid uiteraard nauwlettend blijven volgen en ondersteuning bieden waar nodig en waar mogelijk, om het te laten slagen en te voorkomen dat patiënten in dit nieuwe model niet de juiste zorg ontvangen. Daarnaast zal ik een communicatietraject opzetten met de veldpartijen om de informatie-uitwisseling zo optimaal mogelijk te laten zijn. Gezien de krappe planning tot aan de implementatie van het traject zal ik vanaf heden starten met de communicatie hieromtrent.
Ik vertrouw erop u hierbij voldoende geïnformeerd te hebben.
De Minister van Volksgezondheid, Welzijn en Sport, E.I. Schippers
De zorgvraagzwaarteproducten die worden ontwikkeld voor de Generalistische Basis GGZ bieden de mogelijkheid om zorg aan te bieden voor patiënten met zwaardere psychische problematiek dan in de huidige eerstelijnspsychologische zorg gemiddeld gezien wordt geboden. De eerstelijnspsychologische zorg wordt onderdeel van de Generalistische Basis GGZ. Tevens wordt een deel van de populatie uit de huidige gespecialiseerde GGZ (waarvoor op dit moment DBCs worden gedeclareerd) ook onderdeel van de Generalistische Basis GGZ.
Conform aanspraak Zorgverzekeringswet; in 2013 is geïndiceerde preventie bij een individu met een hoog risico op een depressie, paniekstoornis of bij problematisch alcoholgebruik verzekerde zorg. Het CVZ zal in 2013 de minister adviseren over het verzekerde pakket GGZ voor de toekomst.
Het betreft verwijzing binnen de curatieve GGZ. Domeinen zoals jeugdzorg, Algemeen Maatschappelijk Werk (AMW) en dergelijke zijn hierbij buiten beschouwing gelaten.
In het Bestuurlijk Akkoord GGZ is afgesproken dat verzekeraars dit opnemen in hun polissen.
Voor de Generalistische Basis GGZ zullen net als voor de gespecialiseerde GGZ veldnormen ontwikkeld worden ten aanzien van het hoofdbehandelaarschap.
Mits de patiënt hierover adequaat wordt geïnformeerd conform Wet op de geneeskundige behandelingsovereenkomst (WGBO) en artikel 38 van de Wmg.
Op lokaal niveau kunnen de percentages verschillen, mits op landelijk niveau binnen de groei-afspraak wordt gebleven.
Doel is wel om de zorgvraagzwaarte-indicator die voor zowel de specialistische GGZ als de Generalistische Basis GGZ is ontwikkeld de komende jaren verder te ontwikkelen. Er daar sprake van een «lerende systematiek».
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-25424-211.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
