Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2019-2020 | 25295 nr. 461 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer |
|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2019-2020 | 25295 nr. 461 |
Aan de Voorzitter van de Tweede Kamer der Staten-Generaal
Den Haag, 16 juli 2020
Op 9 juni 2020 is de motie van de leden Marijnissen en Bergkamp (Kamerstuk 25 295, nr. 396) aangenomen. Met deze motie verzoekt de Tweede Kamer de regering in overleg te treden met onafhankelijke experts (ouderengeneeskunde en hygiëneveiligheid), cliëntenorganisaties, beroepsorganisaties en brancheorganisaties om lessen te formuleren over de genomen maatregelen en het te voeren beleid binnen verpleeghuizen in de nabije toekomst. Met deze brief vul ik de motie in.
Lessen voor eventuele tweede golf
Begin maart werd de eerste COVID-19-besmetting vastgesteld in een verpleeghuis. Daarna nam het aantal positief geteste bewoners snel toe, een ontwikkeling die geleidelijk in beeld kwam naarmate cliëntdossiers meer informatie genereerden over COVID-19-besmettingen en -verdenkingen in verpleeghuizen. Op advies van Verenso, op basis van de ervaringen in Noord-Brabant en Limburg en in lijn met het advies van het Outbreak Management Team (OMT) over het beperken van contacten en in het bijzonder het beperken van bezoek aan kwetsbare personen is besloten om per 20 maart alle verpleeghuizen en kleinschalige woonvormen in de ouderenzorg uit voorzorg te sluiten voor bezoek. Dit besluit was een buitengewoon ingrijpende maatregel voor bewoners en hun naasten. Over de noodzaak van deze maatregel op dat moment, toen nog niet duidelijk was hoe de verspreiding van het virus zich verder zou voltrekken, was en ben ik overtuigd: we moesten onze kwetsbare ouderen, hun naasten en zorgverleners beschermen. Het besluit paste in de strategie van het kabinet om het virus maximaal te controleren. Centraal stonden daarbij het voorkomen dat de zorg overbelast raakt en het beschermen van mensen met een kwetsbare gezondheid.
In de beginfase was een intelligente lockdown nodig om weer in control te komen. Sinds 1 juli bevinden we ons in de controlefase, waarin we beschikken over instrumentarium waarmee onze signaleringsfunctie wordt versterkt om zo snel mogelijk nieuwe oplevingen van het virus in beeld te krijgen. Dit doen we ook voor de verpleeghuizen. Op basis van deze signalen is het mogelijk op landelijk, regionaal en lokaal niveau snel en gericht maatregelen te treffen, indien het virus opliert. Het wenkend perspectief is de vaccinatiefase, waarin er een vaccin beschikbaar is.
Nu de eerste golf achter de rug is, gaat het in deze brief om de lessen die ik trek gericht op het kunnen omgaan met een eventuele tweede golf. Voor een evaluatie is het te vroeg; het is nu zaak een tweede golf te voorkomen dan wel voorbereid te zijn als deze tweede golf zich onverhoopt voordoet.
In de bijlage treft u een overzicht aan van de partijen die inbreng hebben geleverd zodat ik lessen kon formuleren. Ik ben allen erkentelijk voor hun bijdrage. Ik begin met enkele algemene observaties alvorens mijn voorlopige lessen te bespreken.
Waardering voor sector en zijn medewerkers
Alle locaties die verpleeghuiszorg bieden, hebben te maken met de consequenties van de COVID-19-pandemie. Terwijl sommige locaties (veel) harder zijn getroffen dan andere, zijn alle zorgverleners en hun collega’s in de verpleeghuiszorg geconfronteerd met de gevolgen van het virus en de genomen maatregelen. Vanwege hun grote betrokkenheid hebben zorgverleners enorm veel gedaan om de bewoners te beschermen tegen het virus en hun kwaliteit van leven zo goed mogelijk te borgen. Dat is een groot compliment waard. Gegeven het feit dat de kennis over het virus nog sterk in ontwikkeling was en er zeker in het begin sprake was van schaarste aan beschermingsmiddelen en testcapaciteit verkeerden zorgmedewerkers vaak in onzekerheid of ze goede en veilige zorg konden blijven verlenen. Daar kwam bij dat het ziekteverzuim toenam, mede omdat ook zorgmedewerkers zelf het virus opliepen. Daarmee is deze periode enorm belastend geweest en het is essentieel dat de zorgverleners nu kunnen herstellen. Dat geldt ook voor hun collega’s van stafafdelingen die een goede organisatie en verlening van zorg ondersteunden.
Waardering is ook op zijn plaats voor de bestuurders van zorginstellingen, die onder grote druk hebben geacteerd om de verspreiding van het virus te voorkomen en in te dammen en de gevolgen van de crisis zo goed mogelijk op te vangen. Daarbij hebben ze gebruik gemaakt van informele en formele netwerken en zijn in korte tijd nieuwe samenwerkingsverbanden ontstaan. Dan gaat het om samenwerking tussen organisaties voor verpleeg(huis)zorg, maar ook de samenwerking met ziekenhuizen in de regio en de GGD, alsook met bedrijven en maatschappelijke organisaties. Het organiserend en lerend vermogen van de sector, ondersteund door brancheorganisaties, professionele beroepsorganisaties en cliëntenorganisaties, is van grote waarde gebleken en heeft door de crisis een impuls gekregen die het behouden waard is.
Gedeelde urgentie
Met mij voelen alle partijen een grote urgentie om al het mogelijke te doen om een eventuele tweede golf COVID-19 te voorkomen en aan te kunnen als deze zich onverhoopt voordoet. Daarbij gaat het om een goed evenwicht tussen het medisch noodzakelijke en het menselijk wenselijke, tussen enerzijds de veiligheid borgen om kwetsbare bewoners en hun zorgverleners te beschermen en anderzijds de kwaliteit van leven van mensen in hun laatste levensfase en hun naasten bevorderen, tussen ingrijpen als het nodig is – zoals bij de bezoekregeling – en tegelijkertijd perspectief bieden – zoals bij het opstellen en uitvoeren van de routekaart met meer ruimte voor bezoek en nabijheid. Met de huidige inzichten, ervaringen en capaciteit zijn we bij een eventuele tweede golf in staat om meer gerichte en gedifferentieerde maatregelen te treffen.
Uiteraard is de strategie erop gericht om een tweede golf te voorkomen. Daarvoor zijn de algemene maatregelen, zoals 1,5 meter afstand houden, essentieel. Daarnaast bereiden we ons voor op de eventuele tweede golf, onder andere door de ontwikkeling nauwgezet te monitoren en de benodigde randvoorwaarden tot stand te brengen (https://coronadashboard.rijksoverheid.nl). Het dashboard is een belangrijk instrument voor de controlestrategie om maximaal zicht op en inzicht te houden in de verspreiding van het virus. Dit gaat hand in hand met een actief en gericht testbeleid met daarbij behorende adviezen en een uitgebreide capaciteit voor bron- en contactonderzoek. Samen stelt dit ons in staat om lokale oplevingen vroegtijdig te signaleren en gerichte maatregelen te treffen, bij voorkeur op lokaal en regionaal niveau en als dat nodig is ook op nationaal niveau. Dat maakt dat bij een opleving van het virus in de komende periode het slechts in het uiterste geval nodig zou kunnen zijn om de verpleeghuizen in heel Nederland te sluiten voor bezoek. Alle inzet is erop gericht het opnieuw inzetten van deze maatregel maximaal te voorkomen. Met de huidige ervaringen, inzichten en capaciteit staan we er nu veel beter voor dan in maart het geval was.
De voorlopige lessen met het oog op een mogelijke tweede golf bevinden zich op verschillende niveaus en zijn divers van aard:
1. De basis(veiligheid) op orde in alle verpleeghuizen
2. Ondersteuning voor zorgaanbieders verpleeghuiszorg
3. Goede landelijke en regionale positionering verpleeghuiszorg
4. Voldoende zorgprofessionals en hun welzijn en betrokkenheid
5. Voldoende (opschaalbare) capaciteit voor Covid-patiënten
6. Financieel comfort voor continuïteit
7. Signalering, analyse en interventie
8. Sneller en gerichter testen
9. Voldoende persoonlijke beschermingsmiddelen
10. Een evenwichtige en gedifferentieerde bezoekregeling
Deze lessen zijn in belangrijke mate al in de praktijk gebracht waardoor we nu beter geprepareerd zijn op een eventuele nieuwe golf.
Op basis van de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) is de bestuurder verantwoordelijk voor het creëren van randvoorwaarden voor goede en veilige zorg en daarbij mag verwacht worden dat de bestuurders lessen leren en zich voorbereiden op een mogelijke tweede golf. Daarbij moeten zij onder andere de balans vinden tussen het op een huiselijke manier blijven bieden van persoonsgerichte zorg (kwaliteit van leven) en tegelijkertijd toepassen van strikte hygiëne. Bij het treffen van voorbereidingen gaat het onder meer om het aanpassen van crisisplannen (of draaiboeken) en het vergroten van de kennis en vaardigheden van zorgverleners met betrekking tot hygiëne en infectiepreventie en de samenwerking met de GGD’en (bij uitbraken in een verpleeghuis stelt de desbetreffende GGD-standaard al een assessment op van de situatie). Naast ten behoeve van COVID-19 is dit in algemene zin belangrijk voor infectieziektebestrijding binnen verpleeghuizen. De IGJ houdt toezicht op de uitvoering van de Wkkgz.
Bij het aanpassen van de crisisplannen en draaiboeken is het belangrijk te verankeren dat de cliënten, cliëntenraad, verwanten en de VAR goed worden betrokken, van het begin van een uitbraak tot het einde ervan. Deze draaiboeken moeten ook voorzien in de communicatie rondom een tijdelijke sluiting of bezoekregeling. Mensen moeten goed weten waar ze aan toe zijn en zich bewust zijn van procedures en rechten. De zorgaanbieders wisselen hiertoe kennis en ervaringen van de afgelopen periode reeds actief uit.
De basis(veiligheid) moet op orde zijn. In eerdere brieven heb ik reeds aangegeven dat zorgaanbieders daarbij hulp kunnen krijgen (Kamerstuk 25 295, 386). Ik heb daartoe de kenniscoalitie vormgegeven. Dat is een samenwerkingsverband bestaande uit de GGD’en, ActiZ, de Antibiotica Resistentie (ABR)-zorgnetwerken, de Academische Werkplaatsen ouderenzorg en «Waardigheid en Trots op locatie». Deze kennis bij elkaar vormt een wegwijzer voor de verpleeghuizen en staat reeds online1. Via deze website kunnen zorgaanbieders ondersteuning bij toepassing van de kennis aanvragen. De kenniscoalitie doet het volgende:
– Bijeenbrengen van de kennis die de zorgaanbieders nodig hebben om het virus buiten de deur te houden. In deze wegwijzer is kennis opgenomen over onder meer:
• crisisteams en draaiboeken;
• monitoring, testbeleid en werkdruk personeel;
• hygiëne, infectiepreventiepreventie en persoonlijke bescherming;
• regionale monitoring en samenwerking;
• advance care planning;
• zorg bij en na overlijden;
• dagbesteding en vrijwilligers.
Voor alle items in de wegwijzer is aangegeven waaraan de organisatie moet voldoen, welke richtlijnen er gelden alsmede hoe dit in de praktijk te brengen.
De wegwijzer wordt geleidelijk uitgebreid met nadere inzichten en kennis. De wegwijzer staat reeds online
– Verspreiden van kennis en bieden van ondersteuning. Als een zorgaanbieder hulp nodig heeft, bieden is er «hands on» ondersteuning via de ABR-zorgnetwerken en «Waardigheid en Trots op locatie». Verschillende zorgaanbieders hebben reeds een beroep gedaan op de COVID-19-specifieke ondersteuning die vanuit «Waardigheid en Trots op locatie».
– Om na te gaan of de protocollen ook gevolgd worden, voeren veel aanbieders audits uit. Dit instrument biedt een goed inzicht of de zorgverleners op de hoogte zijn van de regels op het gebied van infectiepreventie. Dit is een leerzame test ter voorbereiding op een eventuele tweede golf. Het is belangrijk deze ervaringen te delen en eventuele hulpvragen te bespreken in de ABR-zorgnetwerken. Het uitvoeren van een interne of externe audit wordt door de IGJ2 aanbevolen. Ik zal met de zorgaanbieders bespreken hoe alle zorgaanbieders zich eraan binden een dergelijke audit uit te voeren, hetgeen niet alleen voor COVID-19 maar ook in algemene zin belangrijk is voor infectieziektebestrijding binnen verpleeghuizen. Verenso heeft reeds gewezen op de mogelijkheid om het genoemde ABR-programma uit te bouwen.
Gebleken is dat partijen niet zonder elkaar konden. Het is belangrijk dat de verpleeghuiszorg duidelijk is gepositioneerd, regionaal en landelijk.
Verpleeghuizen staan niet op zichzelf, maar maken deel uit van een netwerk van o.a. eerstelijns zorgaanbieders, zorg thuis en ziekenhuizen. In dat netwerk is samenwerking en positionering van groot belang. Voor wat betreft de regionale positionering geldt dat – hoewel de intensiteit in de praktijk verschilt – de verpleeghuizen veelal zijn aangesloten bij het Regionaal Overleg Acute Zorg (ROAZ, 11 regio’s). Voor de druk op de capaciteit van de acute zorg in ziekenhuizen zijn de ontwikkelingen in de verpleeghuizen van belang en omgekeerd spelen verpleeghuizen een belangrijke rol bij het ontlasten van de ziekenhuizen door waar nodig patiënten over te nemen. Onder het recent aan u toegezonden Uitvoeringsbesluit Wkkgz zal een ministeriële regeling komen die bepaalt dat Wlz-aanbieders deelnemen aan het ROAZ.
Daarnaast heeft de samenwerking van organisaties voor verpleeghuiszorg onderling en met andere zorgpartijen vaak vorm gekregen op het niveau van de 25 veiligheidsregio’s, in het bijzonder op het terrein van inzicht in de verspreiding van het virus, de noodzakelijke zorgcapaciteit, beschikbaarheid van personeel en persoonlijke beschermingsmiddelen. Een bekend voorbeeld is de snelle oprichting van een Regionaal Orgaan voor Niet-Acute Zorg (RONAZ) in de Brabantse regio’s; in andere regio’s zijn ook initiatieven met een vergelijkbaar doel ontplooid. Het RONAZ is op verzoek van de Brabantse veiligheidsregio’s opgericht. Al vroeg in de crisis werd duidelijk dat er naast regionale coördinatie in de acute zorgketen, ook behoefte was aan afstemming in de keten van de langdurige zorg en thuiszorg èn aan gestructureerde afstemming tussen de niet-acute en acute zorgketen (ROAZ).
Vanuit de veiligheidsregio’s wordt het ROAZ gevoed door zowel de GGD’en als een vertegenwoordiging van zorgaanbieders. De samenwerking tussen de verpleeghuizen en de directeuren Publieke Gezondheid/GGD’s heeft de afgelopen periode in alle GGD-regio’s een belangrijke en noodzakelijke impuls gekregen.
Het is waardevol om de samenwerking binnen de sector en over de zorgdomeinen heen de komende periode vast te houden. De situatie in verpleeghuizen kan immers niet los gezien worden van de situatie van ouderen thuis en capaciteit en zorg die in ziekenhuizen wordt verleend en evenmin van de bredere situatie in de regio. Ik zal met partijen bezien hoe tot een vastere structuur gekomen kan worden. Ook in de contourennota ga ik nader in op dit onderwerp.
Op landelijk niveau vond verschillende malen per week overleg plaats van VWS met de partijen in de langdurige zorg (cliënten-, beroeps- en brancheorganisaties) over knelpunten en te nemen maatregelen, alsook over de communicatie daarover naar partijen in het veld. Deze organisaties spelen een belangrijke rol in het overbrengen van nieuwe beleidsmaatregelen naar de praktijk èn het ophalen van signalen uit de ervaren praktijk om het beleid te verbeteren.
De specialisten ouderengeneeskunde zijn goed aangesloten in Outbreak Management Team (OMT)3 en dat zal ook zo blijven bij een eventuele tweede golf. Verenso – de vereniging van specialisten ouderengeneeskundigen – heeft behandeladviezen opgesteld en samen met brancheorganisaties (Actiz en Zorgthuis.nl) gewerkt aan handreikingen, bijvoorbeeld voor de bezoekregeling. De Vereniging van Verpleegkundigen en Verzorgenden (V&VN) is daarbij ook actief betrokken geweest en heeft de algemene RIVM-richtlijnen vertaald naar de alledaagse praktijk van professionals. Dat geldt in het bijzonder voor het gepast gebruik van beschermingsmiddelen. Ook de bonden hebben hierover een handreiking naar buiten gebracht. De cliëntenorganisaties hebben een enorm goede rol gespeeld als vraagbaak voor cliënten en hun naasten, en verzamelen zodoende veel signalen waar beleid beter en duidelijker kan.
De zorgverleners hebben zich de afgelopen periode zo goed mogelijk ingezet, terwijl de psychische belasting groot kon zijn. In aanvulling op hetgeen werkgevers zelf organiseerden zijn twee initiatieven gestart om de mentale gezondheid en veerkracht van zorgprofessionals te ondersteunen. «Sterk in je Werk» is er voor laagdrempelige ondersteuning. Voor de meer complexe hulpvragen zoals traumaverwerking en PTSS-klachten is er het contactpunt «Psychosociale ondersteuning voor zorgprofessionals» van ARQ IVP.
Ook geven partijen aan dat zorgaanbieders aandacht moeten geven aan de nazorg voor zorgverleners en het tegengaan van (de oorzaken van) het ziekteverzuim. Dit sluit aan bij het advies van de Chief Nursing Officer (CNO) over de transitie naar reguliere zorg en dan in het bijzonder over de draagkracht van verpleegkundigen (d.d. 13 mei). De CNO benadrukt dat een structurele verhoging van capaciteit op één plek, bijvoorbeeld de IC-capaciteit, doorwerkt op andere plekken. Dit vraagt om een integrale benadering van het personele vraagstuk (anders werken, anders opleiden en behoud van personeel). Deze les onderschrijf ik.
Verder heeft de afgelopen periode – nogmaals – zichtbaar gemaakt dat medezeggenschap van de zorgprofessional van groot belang is. Zorginstellingen dienen goed gebruik te maken van de ervaringen en kennis van hun werknemers. Om te bezien of en welke maatregelen er nodig zijn om dit beter te borgen, heb ik de CNO gevraagd mij hierover zorgbreed te adviseren.
De coronacrisis heeft ook de noodzaak van de beschikbaarheid van voldoende zorgpersoneel onderstreept. Het project Extra Handen voor de Zorg heeft in korte tijd de verschillende initiatieven waarbij (oud-)zorgpersoneel zich aanbood bij te springen in de zorg gekoppeld aan de acute vraag vanuit de zorgorganisaties.
Ruim 22.000 oud-zorgverleners zijn in de crisis opgestaan en waren bereid om tijdelijk in te springen naast hun reguliere baan. De verwachting is dat een deel bereid is om ook bij een volgende crisissituatie tijdelijk bij te springen. Dit wordt nu uitgevraagd en het proces om hen te kunnen inzetten als dat nodig is, wordt ingericht. Daarnaast is als tijdelijke maatregel het uitlenen van personeel tussen zorginstellingen vrijgesteld van BTW: dat scheelt de zorginstellingen geld en administratieve rompslomp en maakt het dus eenvoudiger personeel beschikbaar te stellen aan collega-instellingen.
De afgelopen periode is het belang van regionale strategische personeelsplanning goed zichtbaar geworden. Dit vraagt om goede regionale draaiboeken met betrouwbare arbeidsmarktinformatie. Met het in ontwikkeling zijnde arbeidsmarktdashboard willen we die betrouwbare arbeidsmarktinformatie beschikbaar stellen. We hebben de regionale werkgeversverenigingen verenigd in RegioPlus gevraagd om de ROAZ- en GGD-regio’s te faciliteren. Ook hebben we gevraagd de regionale actieplannen aanpak tekorten (RAAT) te richten op de parallelle uitdaging van én COVID-19- -zorg én reguliere zorg.
Er is voldoende capaciteit nodig om bij een uitbraak de positief geteste mensen te kunnen isoleren en cohortverpleging te kunnen bieden. Capaciteit voor cohortverpleging binnen de instellingen kunnen instellingen zelf vormgeven. De afgelopen maanden is gebleken dat in de regio’s snel voldoende capaciteit voor kwetsbare mensen met een COVID-19-besmetting buiten de instellingen gerealiseerd kon worden. Hiervoor is samenwerking tussen de sectoren van belang: huisartsen, ziekenhuizen, GGD-en, ouderenzorg, thuiszorg, verpleeghuizen, gehandicaptenzorg en de GGZ. Op basis van ervaringen tijdens de eerste golf hebben de DPG’en een ramingsmodel opgesteld. Samengevat komt dit erop neer dat:
1. Landelijk 300 plekken direct beschikbaar kunnen worden gemaakt voor nieuwe patiënten met COVID-19 na ziekenhuisopname of vanuit de thuissituatie als geen ziekenhuiszorg (meer) nodig is.
2. Aanvullend op deze 300 plekken landelijk tot 550 plekken binnen 72 uur flexibel te organiseren zijn.
3. Voornoemde 850 plekken binnen twee weken opschaalbaar kunnen zijn tot een landelijk totaal van 2.000 plekken.
Bij de berekening van de landelijke capaciteit is uitgegaan van hulp van buurregio’s om regionale piekbelasting op te kunnen vangen. Over dit ramingsmodel heeft op 13 juli bestuurlijk overleg plaatsgevonden met vertegenwoordigers van zorgverzekeraars/zorgkantoren, de DPG’en, Actiz, VGN, NZa en VWS. Conclusie is dat deze partijen het als een gezamenlijke opgave zien om voldoende zorgcapaciteit te realiseren voor kwetsbare mensen die als gevolg van een COVID-19 besmetting niet langer thuis kunnen blijven, maar waarvoor geen noodzaak (meer) is tot verblijf in het ziekenhuis. Zorgverzekeraars en zorgkantoren vergoeden de kosten samenhangend met beschikbaarheid en zorgverlening, mits hierover in het ROAZ of het RONAZ, waarin zorgverzekeraars/zorgkantoren, de DPG’en zorgaanbieders vertegenwoordigd zijn, besluitvorming heeft plaatsgevonden.
De DPG doet hiertoe een voorstel op basis van het ontwikkelde ramingsmodel en de regionale op- en afschalingsplannen die in augustus gereed zijn, rekening houdend met de regionale context die bepalend is voor de snelheid waarmee capaciteit beschikbaar kan komen. De voor de eerste golf gemaakte financieringsafspraken gelden onverkort. De financiering van beschikbaarheid in het kader van het ramingsmodel wordt door zorgverzekeraars/zorgkantoren en aanbieders verder uitgewerkt en is uiterlijk 1 september gereed. Dit geldt ook voor de financiering van zorgverlening aan GHZ-cliënten zonder WLZ-indicatie in een GHZ-instelling. Deze afspraken gelden tot 2021. In november wordt de regionale aanpak inclusief financieringsafspraken besproken in een bestuurlijk overleg en worden afspraken gemaakt over verlenging en eventuele aanpassing ervan voor 2021.
Met deze afspraken bereiden de betrokken partijen zich in de regio samen voor op eventuele uitbraken of een volgende golf COVID-19 besmettingen.
In een crisissituatie waar zorg op een andere manier en tijdelijk ook in mindere mate wordt verleend, is het belangrijk de zorgcapaciteit in stand te houden. Om eraan bij te dragen dat aanbieders zich zo goed mogelijk kunnen richten op zorgverlening heeft het kabinet bij de eerste golf een set aan financiële maatregelen geïntroduceerd met als doel de meerkosten in coronatijd te vergoeden en de continuïteit van zorg op de korte termijn te garanderen en de continuïteit van (het) zorg(landschap) op langere termijn te borgen. De meerkostenregeling loopt tot 1 januari 2021. De compensatie voor de omzetderving voor de intramurale ouderenzorg loopt tot 1 september, passend bij de stap die de sector conform de opgestelde routekaart momenteel zet naar «het nieuwe normaal». Nu er geen algemeen bezoekverbod meer geldt en de besmetting beperkt blijft tot een gering aantal locaties, is het belangrijk dat mensen die de zorg nodig hebben weer een plek in het verpleeghuis krijgen aangeboden, te meer omdat de wachtlijsten nog steeds substantieel zijn.
Ik heb de NZa gevraagd om voor de periode daarna haar beleidsregel aan te passen, zodat zorgkantoren de mogelijkheid krijgen om in uitzonderlijke situaties tot 1 januari 2021 maatwerkafspraken te maken. Over de uitwerking van deze maatwerkregeling ben ik in overleg met de NZa en ZN.
Bij een eventueel tweede golf kunnen we gebruik maken van deze ervaring en waar nodig het ontwikkelde instrumentarium opnieuw of versterkt activeren.
Vanaf het begin van de uitbraak is de strategie gericht op het maximaal controleren van het virus. Om tijdig de juiste maatregelen te kunnen nemen is een goede monitor essentieel. Daarvoor is informatie nodig over het aantal besmettingen binnen de verpleeghuizen, in de regio en landelijk. Deze informatie in inmiddels voorhanden.
Voor de landelijke monitoring is op coronadashboard.rijksoverheid.nl informatie opgenomen ten behoeve van vroegsignalering. Het RIVM monitort en duidt de actuele ontwikkelingen. Daar worden verschillende bronnen voor gebruikt zoals de GGD, het Landelijk Netwerk Acute Zorg (LNAZ), de Nationale Intensive Care Evaluatie (NICE, www.stichting-nice.nl) en Verenso. De GGD houdt zicht op de situatie in de regio, onder andere door testbeleid en bron- en contactonderzoek. Het RIVM verzamelt de gegevens en de signalen en geeft deze dagelijks door aan VWS. Samen maken we deze dagelijks inzichtelijk in het coronadashboard.
Om zicht te hebben op en inzicht te hebben in de verspreiding van het virus, worden in het dashboard verschillende data ontsloten: het aantal IC-opnames, het aantal ziekenhuisopnames, het aantal positief geteste personen, het geschatte aantal besmettelijke mensen en het reproductiegetal. Specifiek voor de verpleeghuizen bevat het dashboard informatie over het aantal locaties met minimaal één besmette bewoner, het aantal positief geteste bewoners en het aantal overleden personen. Dit is ook de informatie die de afgelopen tijd in de reguliere kamerbrieven is opgenomen.
Een recent toegevoegd onderdeel is de rioolwatermonitoring. Deze wordt uitgebreid en ontsloten in het dashboard. Daarmee wordt inzichtelijk gemaakt in hoeverre virusdeeltjes voorkomen in het rioolwater in een bepaald gebied. In september zal dit opgeschaald zijn naar alle rioolwaterzuiveringsinstallaties in het land. Voor verpleeghuizen is dit belangrijke informatie om te kunnen zien hoe hoog de virusdruk is in de regio waarin het verpleeghuis is gevestigd. Dat geeft mede inzicht in het risico op insleep van het virus. Alles is erop gericht om deze regionale verspreiding te ontsluiten in september. Zo snel mogelijk daarna willen we incidenteel kunnen inzoomen met gerichte metingen op locatieniveau, als daar aanleiding toe is. Dat kan vooral voor zorginstellingen nuttig zijn, om vroeg signalen te krijgen.
De verschillende indicatoren helpen bij de vroegsignalering van oplevingen van het virus en geven de mogelijkheid te anticiperen met gerichte hygiëne- en gedragsmaatregelen bij een eventuele toename van het aantal besmettingen in de omgeving van het verpleeghuis. De bestuurder van de instelling maakt – in overleg met de cliënten(raad), medezeggenschap en de specialist ouderengeneeskunde (SO) – de afweging over eventuele maatregelen en communiceert daarover. De directeur PG wordt hierbij betrokken. In sommige gevallen kan hiervoor een maatregel op nationaal niveau nodig zijn.
Omwille van regionale monitoring wordt op het dashboard per veiligheidsregio inzichtelijk gemaakt hoeveel mensen in de regio (niet alleen in de verpleeghuizen) positief getest zijn. Omdat landelijke informatie voor een regio soms onvoldoende precies is, hebben de GGD’en in elk van hun regio’s een team ingesteld om de monitoringsinformatie regio-specifiek verder uit te werken. Verder willen we, net als in Frankrijk, zicht krijgen op de wijze waarop besmetting zich in een regio voordoen. Namelijk, als blijkt dat in een bepaalde wijk of dorp zich besmettingen voordoen in een cluster, dan is dit minder doorgaans bedreigend dan wanneer er een even groot aantal losse besmettingen zich voordoet, in de buurt van het verpleeghuis. We willen deze informatie over clusterbesmettingen in de omgeving van bijvoorbeeld verpleeghuizen gebruiken om een inschatting te kunnen maken of er aanvullende maatregelen nodig zijn, in of rond het verpleeghuis. We werken dit proces en de methode momenteel verder uit.
Daarnaast is het van belang dat binnen de verpleeghuizen nauwgezet gesurveilleerd wordt op klachten en dat daar direct op geacteerd wordt (in elk geval testen en isoleren en mogelijk ook andere gerichte maatregelen). Wanneer er in een verpleeghuis een bewoner is met een verdenking van COVID-19, wordt deze getest. Bij een positieve testuitslag informeert het verpleeghuis de plaatselijke GGD. Na overleg tussen het verpleeghuis en de GGD vindt bron- en contactonderzoek plaats. De GGD stelt het RIVM op de hoogte van de besmetting en kan het RIVM consulteren voor advies over te treffen maatregelen.
Wanneer het RIVM opmerkt dat de signalen over besmettingen in verpleeghuizen regio-overstijgend zijn, neemt het RIVM contact op met de relevante veiligheidsregio’s en VWS. De grote toename van het aantal besmette personen in verpleeghuizen zal tevens terug te zien zijn in het coronadashboard. Deze data worden in het dagelijkse directeurenoverleg «Covid-19 Alert Overleg» (AZ, VWS, programma directie Samenleving en COVID-19 en Nationaal Coördinator Terrorismebestrijding en Veiligheid (NCTV)) in samenhang met andere sociaaleconomische en maatschappelijke signalen bekeken en gewogen. Bij het zien van een dergelijke stijging en na signalering door het RIVM zullen de veiligheidsregio’s geraadpleegd worden. Als geconcludeerd wordt dat regionale maatregelen niet afdoende zijn, zullen landelijke maatregelen getroffen worden. Over deze maatregelen zal het RIVM adviseren.
Aanvullend op het monitoren is het ook van belang kennis te verdiepen door het verzamelen van informatie over besmettingen en het verloop van de ziekte. Het Verenso/VU-initiatief «leren van data» biedt de noodzakelijke inzichten daartoe4.
Partijen hebben aangegeven dat COVID-19 heeft gewezen op een aantal dilemma’s waarover meer kennis nodig is. Kennisvragen zijn bijvoorbeeld:
• Wat zijn de effecten van de bezoekregeling? Bij sommige bewoners ontstond meer rust die als aangenaam werd ervaren, terwijl het gebrek aan bezoek bij andere bewoners tot apathie leidde.
• Het vinden van de balans tussen de duidelijkheid in regels die maatwerk in de weg kunnen staan en maatwerk dat tot willekeur kan leiden. Wat is de goede balans?
• Wat heeft geleid tot uitbraken in de instellingen, wat waren de triggers? En zijn dan de infectieprotocollen en richtlijnen toereikend?
• Kan een protocol worden uitgewerkt met betrekking tot het afscheid nemen in coronatijd?
• Hoe kan het verpleeghuis nog meer onderdeel van de wijk worden en helpen bij het naar elkaar omzien?
Ik bespreek met partijen op welke wijze deze vragen beantwoord kunnen worden.
Actief en gericht testen is belangrijk om een eventuele tweede golf te voorkomen. In combinatie met het bron- en contactonderzoek. Om adequaat te kunnen handelen bij een uitbraak is het zaak snel zicht te hebben op de aard en de omvang van de uitbraak. Dit zicht ontstaat door snel en gericht te testen. Dat betekent dat bij mensen zich bij klachten zo snel mogelijk laat testen. Daarvoor is ook voldoende (opschaalbare) testcapaciteit. Bij een positieve test is de volgende stap zo snel mogelijk gericht de mensen in de omgeving van de betreffende persoon te testen. Bij een geconstateerde besmetting in een verpleeghuis of bij een bepaalde (hoge) infectiedruk in de omliggende regio kan nagedacht worden over gericht en steekproefsgewijs testen binnen verpleeghuizen (klachtenvrij testen).
Begin maart werd zorgmedewerkers geadviseerd voor bepaalde situaties te testen. Het testbeleid en in lijn daarmee ook de testcapaciteit is gaandeweg sterk uitgebreid. Op 6 april was het beleid dat alle zorgmedewerkers met klachten zich lieten testen en daarop was de capaciteit afgestemd. Ook het testbeleid voor bewoners werd uitgebreid: vanaf 10 april kon laagdrempelig worden getest bij bewoners. Sinds 1 juni is het advies dat iedereen in Nederland met klachten zich laat testen.
De testcapaciteit is inmiddels schaalbaar. De benodigde testcapaciteit wordt afgestemd op inschattingen van het RIVM van de te verwachten testvraag (gebaseerd op de incidentie van luchtweginfecties). Er worden drie sporen gevolgd om deze ambitie te realiseren:
• gezamenlijke inzet op voldoende machine-materialen combinaties ten behoeve van laboratoria;
• capaciteitsafspraken met pandemielabs die in het najaar hoge volumes aankunnen;
• stimuleren van innovaties die op de langere termijn veelbelovend en opschaalbaar zijn.
Dit geeft ons op dit moment het vertrouwen dat we voorbereid zijn op een mogelijke tweede golf. Als het nodig is, zijn er mogelijkheden de capaciteit nog verder op te hogen.
Er wordt gewerkt aan een prognosemodel om de testcapaciteit te laten aansluiten op de vraag. Het RIVM actualiseert deze prognoses regelmatig (bijvoorbeeld op basis van feitelijke testvraag of wijzigingen in testbeleid).
Alle professionals in de zorg moeten erop kunnen rekenen dat zij hun werk veilig kunnen doen. Er is de afgelopen periode veel gesproken over persoonlijke beschermingsmiddelen (PBM). Het is vooraf belangrijk om de context van het begin van de coronacrisis te schetsen: er was sprake van een uitzonderlijke situatie. Als gevolg van grensbeperkingen was het moeilijk bestelde beschermingsmiddelen daadwerkelijk geleverd te krijgen en waren de geleverde voorraden niet altijd van voldoende kwaliteit. Tegelijkertijd steeg de vraag explosief: deze werd zestig keer groter dan daarvoor. Het is dan ook logisch dat de schaarste zich zorgbreed deed voelen. Vanaf het begin heeft VWS in overleg met de brancheorganisaties van fabrikanten van medische hulpmiddelen de situatie in het land uitgevraagd, en actie ondernomen waar dat nodig was. In de maand februari van dit jaar is van enkele zorginstellingen een concreet signaal ontvangen van vertraagde leveringen of een incidenteel tekort. Hierbij heeft VWS actie ondernomen en bemiddeld richting de betreffende leverancier.
Op 28 februari heeft het Bestuurlijk Afstemmingsoverleg (BAO) geadviseerd over te gaan tot een centrale verdeling van beschermingsmiddelen, via de GGD-GHOR, in samenwerking met het ROAZ. Daarmee werd invulling gegeven aan de wettelijke taak van de directeur Publieke Gezondheid (DPG) om de continuïteit van (veilige) zorg te borgen. Begin maart heeft VWS de veldpartijen hierover geïnformeerd. Onderdeel van de aanpak was dat zorgaanbieders zich konden melden bij de ROAZ en dat de ROAZ een onderlinge verdeling van de beschikbare voorraden maakte op basis van de behoefte. Dit gold ook voor de partijen in de langdurige zorg. Toen is afgesproken dat ook deze partijen zich bij tekorten konden melden bij de ROAZ/GHOR en dan zo spoedig mogelijk PBM geleverd konden krijgen, meestal binnen enkele uren. Ontving VWS concrete signalen van tekorten aan PBM vanuit de brancheorganisaties of vanuit individuele verpleeghuizen, dan werd in contact met de betreffende ROAZ gezorgd dat (dreigende) tekorten zo goed mogelijk werden aangepakt. Vanaf dat moment hielp VWS de regionale inkopers met de centrale inkoop van persoonlijke beschermingsmiddelen. Samen met de Nederlandse Federatie van Universitair Medische Centra (NFU), het LNAZ en de GGD-GHOR werd de inkoop centraal gecoördineerd (Kamerbrieven 2, 10 en 17 maart). Deze werkwijze is geformaliseerd met de oprichting van het Landelijke Consortium Hulpmiddelen op 23 maart. Bij de sterk toenemende schaarste waren reguliere kanalen voor individuele zorgaanbieders onvoldoende, was een samenwerking in de regio vaak ontoereikend, en bleek regie op nationale schaal noodzakelijk.
Die regie werd ook genomen ten aanzien van de verdeling van PBM. Aanvankelijk was de verdeling van middelen sterk gebaseerd op het uitgangspunt dat patiënten vooral in de acute zorg terechtkomen, waarbij een deel van de middelen voor andere sectoren, waaronder de langdurige zorg, en voor noodsituatie beschikbaar was. Deze insteek bleek op een gegeven moment niet meer bij de actuele situatie te passen, waarin steeds meer instellingen in de langdurige zorg moesten besluiten om COVID-19-corona patiënten te isoleren, of aparte cohortafdelingen in te richten waar deze patiënten behandeld konden worden. Daarom werd vanaf 13 april een nieuw verdeelmodel van kracht, waarbij de verdeling van beschikbare voorraden van beschermingsmiddelen plaatsvond op basis van het besmettingsrisico in een specifieke behandelsituatie. Uitgangspunt van dit verdeelmodel is dat bij gelijke risico’s gelijke bescherming nodig is, zowel in de langdurige zorg als in de curatieve zorg. Het LCH – in samenspraak met de ROAZ-coördinatoren – benutten dit uitgangspunt bij de afhandeling van de bestellingen van de zorgorganisaties bij het LCH. Sinds de oprichting van het LCH ging bijvoorbeeld circa 50% van de chirurgische mondneusmaskers naar instellingen in de langdurige zorg. Dat neemt niet weg dat de uitlevering soms achterbleef bij de aanvragen en het tijd kostte voordat de vele organisaties in de langdurige zorg aansluiting hadden gevonden bij het LCH. Gegeven het feit dat de kennis over het virus nog sterk in ontwikkeling was en er zeker in het begin sprake was van schaarste aan beschermingsmiddelen en testcapaciteit begrijp ik goed dat zorgmedewerkers vaak in onzekerheid verkeerden of ze goede en veilige zorg konden blijven verlenen. Datzelfde geldt voor werkgevers gegeven hun verantwoordelijkheid. Bij een (ervaren) tekort aan beschermingsmiddelen was en is het belangrijk dat medewerkers dit met hun werkgever bespreken. Biedt dit gesprek geen uitkomst, dan kunnen professionals dit melden bij de Inspectie SZW en/of de Inspectie Gezondheidszorg en Jeugd. In dit verband is ook van belang dat de Staatssecretaris van SZW, zoals vermeld in mijn brief van 15 april jl., gelet op de uitzonderlijke situatie, er eerder mee ingestemd heeft dat de Inspectie SZW tijdelijk de door het RIVM gehanteerde normen en instructies voor gebruik van persoonlijke beschermingsmiddelen als uitgangspunt hanteert bij de invulling van haar toezichtstaken. Dit uiteraard mede tegen de achtergrond van toezegging van de Minister voor MZS dat hij het proces zodanig inricht, mede op basis van de richtlijnen van het RIVM, dat aan een verantwoord beschermingsniveau wordt voldaan (zie Update Stand van Zaken COVID-19, Kamerstuk 25 295, nr. 249).
Door betere inkoop en vervolgens ook eigen productie kwamen gaandeweg steeds meer PBM beschikbaar. Uitgangspunt is dat zorgaanbieders zo veel mogelijk zelf hun PBM inkopen via de reguliere kanalen. Daar waar de reguliere toeleveringen onvoldoende zijn voorziet het LCH in de extra behoefte. Momenteel zijn er bij het LCH voldoende PBM beschikbaar om in de vraag te voorzien. Alleen voor onderzoekshandschoenen is de voorraad momenteel beperkt, maar binnen enkele weken worden grote leveringen verwacht waardoor ook hiervoor de beschikbaarheid dan voldoende is. Het LCH bouwt een «ijzeren voorraad» die op basis van de bestellingen en de verwachte leverdata ruim voldoende is voor een eventuele tweede golf, uitgaande van de ervaringen tijdens de eerste golf.5 Hierbij zijn er ook voldoende middelen voor de behoefte in de verpleeghuizen. Veel instellingen hebben inmiddels ook de nodige voorraden aangelegd. Vanuit de sector zijn recent geen signalen ontvangen van tekorten. Ook bij de IGJ zijn deze signalen niet binnengekomen.
Daarbij is en blijft het ook belangrijk dat zorgmedewerkers de beschermingsmiddelen op de juiste manier gebruiken en de juiste middelen in de juiste situatie gebruiken. Het RIVM heeft op 20 maart de eerste uitgangspunten opgesteld voor gebruik van persoonlijke beschermingsmiddelen buiten het ziekenhuis, in casu de verpleeghuizen. Deze uitgangspunten zijn gebaseerd op inzichten van deskundigen ten aanzien van het besmettingsrisico in bepaalde behandelsituatie niet op schaarste. De uitgangspunten zijn in de loop van de crisisperiode aangevuld op basis van nieuwe inzichten en ervaringen. Daarbij komt dat praktische situaties zich niet altijd vangen in algemene uitgangspunten en kunnen professionals op basis van hun inschatting beredeneerd afwijken van deze uitgangspunten. Dit is ook expliciet opgenomen in de uitgangspunten.
De beroepsvereniging V&VN heeft voor de verpleegkundigen, verzorgenden en verpleegkundige specialisten een handreiking opgesteld die op 14 mei is gepubliceerd6. Deze bevat handvatten voor de praktijk, inclusief voor situaties wanneer afgeweken kan worden van de norm en PBM gebruikt kunnen worden. Ook de vakbonden hebben hiervoor handvatten geformuleerd. Dit betekent dat ook professionals beter zijn voorbereid op een tweede golf en er meer zekerheid is dat de zorg in dat geval ook een goede en veilige manier kan worden verleend.
Per 20 maart werden verpleeghuizen en kleinschalige woonvormen in de ouderenzorg gesloten voor bezoekers en anderen die niet noodzakelijk zijn voor de basiszorg. Een uitzondering gold voor structurele vrijwilligers en ingeval de verwachting was dat bewoners op korte termijn zouden komen te overlijden. Dit was een ingrijpende maatregel voor bewoners, verwanten en zorgverleners. Hoewel er niets boven direct contact gaat, zijn de afgelopen maanden door veel zorgaanbieders alternatieven ontwikkeld zodat bewoners en verwanten elkaar toch konden zien en spreken (bijvoorbeeld in aparte «tuinhuisjes» en via digitaal contact). Ook zijn er vele voorbeelden van maatschappelijke initiatieven om de bewoners en zorgverleners waar mogelijk te helpen. Voorbeelden worden onder meer via de «Waardigheid en Trots op locatie» website gedeeld7. Dat neemt niet weg dat de bezoekregeling bewoners en hun naasten zwaar op de proef heeft gesteld en onmiskenbaar ten koste is gegaan van de kwaliteit van leven.
Vanaf 11 mei hebben we deze bezoekersregeling gefaseerd en gecontroleerd versoepeld tegen de achtergrond van het teruglopend aantal besmettingen.
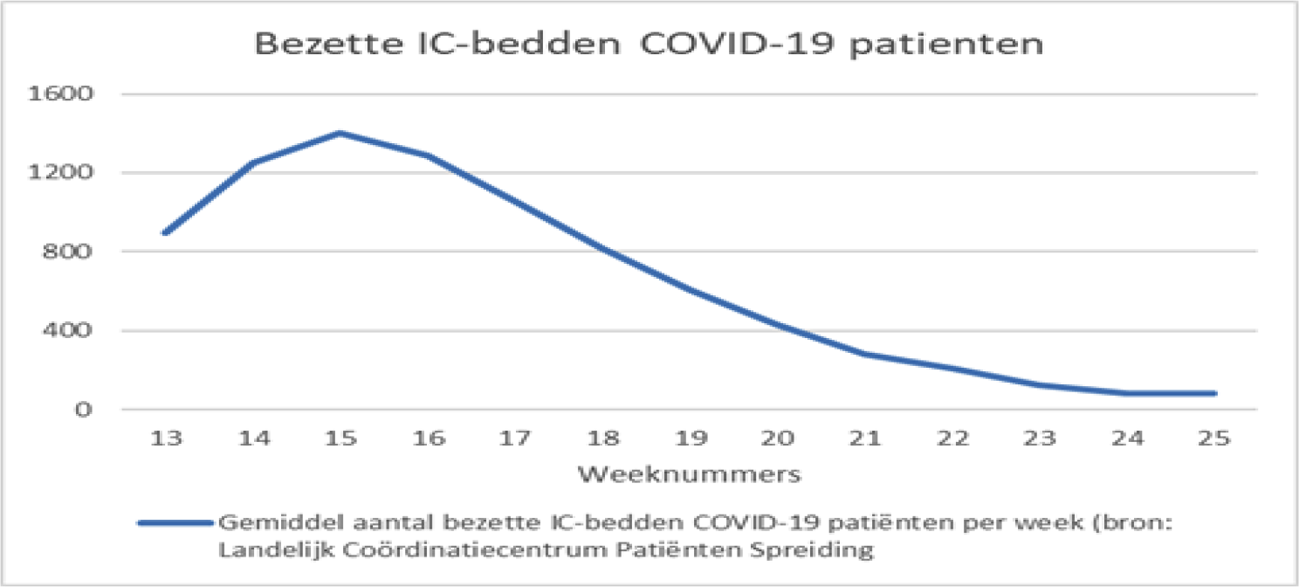
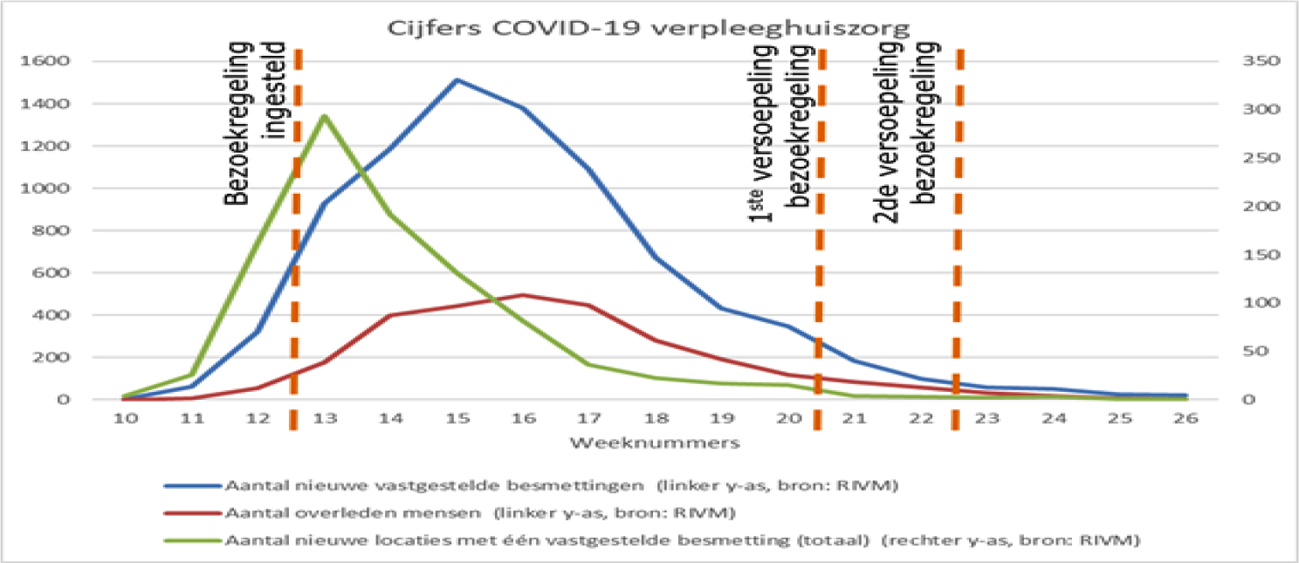
Uit deze grafieken valt af te leiden dat de bezoekregeling, in combinatie met andere maatregelen, effect heeft gehad. In week 12 is het besluit genomen om de verpleeghuizen te sluiten voor bezoek. De versoepelingen begonnen in week 20 met een pilot met 26 locaties.
Tegelijkertijd moeten we niet uitsluiten dat er bij nieuwe uitbraken opnieuw maatregelen nodig zijn. Met de huidige inzichten, ervaringen en capaciteit is de kans is klein dat er op basis van de Tijdelijke wet maatregelen COVID19 (TWM COVID19) een ministeriële regeling voor een bezoekregeling10 wordt opgesteld die voor het gehele land geldt. Dit komt in de eerste plaats omdat we nieuwe besmettingshaarden eerder en beter in het vizier hebben en dat we gerichtere maatregelen kunnen nemen op lokaal dan wel regionaal niveau. Dit maakt het mogelijk meer maatwerk te leveren: doen wat noodzakelijk is in de lokale situatie waarbij middel en doel in een goede verhouding tot elkaar staan.
Gelet op de substantiële nadelen van een (stringente) bezoekregeling in termen van kwaliteit van leven, is het zaak eerst andere maatregelen te verkennen en in te voeren. Het gaat daarbij onder meer om testen, benutten PBM, cohorteren en het inrichten van COVID-19-units binnen en buiten de instelling. Als gekozen moet worden voor beperken van bezoek, kan de regeling bovendien op verschillende manieren worden vormgeven. Al met al zal er meer ruimte zijn voor differentiatie geënt op de regionale situatie en de specifiek situatie bij de zorgaanbieders.
Bestuurders kunnen bij een lokale uitbraak in overleg met cliënten en professionals de afweging maken over eventuele lokale maatregelen en een (vrijwillig) bezoekplan. Als het de bestuurder niet tot overeenstemming komt, kan zo nodig, na een signaal van de bestuurder, op basis van een aanwijzing/noodverordening (bij spoed) of een ministeriële regeling (als de TWM van kracht is) een gerichte bezoekregeling worden ingevoerd. Ook bij een in de regio oplopende besmettingsgraad, zonder besmetting op een verpleeghuislocatie, kan een bestuurder in overleg met cliënten en professionals bovengenoemde afweging maken. De duiding door het RIVM van de regiocijfers en de informatie van de GGD zijn hierbij van belang. Hiervoor heb ik reeds aangegeven dat er veel stappen mogelijk zijn voordat besloten moet worden dat bezoek wordt beperkt. Algemeen uitgangspunt is dat we vrijheden van mensen niet langer en sterker beperken dan noodzakelijk. Belangrijk om te benadrukken is dat ook ingeval bezoek onverhoopt moet worden beperkt, het ouderen vrij staat om de instelling te verlaten.
Ten aanzien van de vormgeving van de bezoekregeling zijn partijen het erover eens dat een algemeen kader helderheid geeft over ieders rol mèt ruimte waar deze mogelijk en wenselijk is. Daarnaast heb ik de veldpartijen gevraagd om de reeds bestaande handreiking aan te passen op onderstaande uitgangspunten.
Zorgaanbieders
• Bij een uitbraak in een verpleeghuislocatie is het aan de bestuurder om te besluiten over het sluiten van de locatie voor bezoek. De bestuurder van de instelling besluit hierover in samenspraak met de cliënten(raad), medezeggenschap en de specialist ouderengeneeskunde en de VAR/PAR, en communiceert daarover.
• Bij een uitbraak in een verpleeghuislocatie is het belangrijk dat de kleinst afsluitbare eenheid in het gebouw wordt gesloten voor bezoek voor de periode tot twee weken na de laatste klacht. In de TWM COVID19 zijn enkele vormen van toegang genoemd die niet worden beperkt zoals de toegang van een familielid of naaste tot een bewoner die op korte termijn gaat overlijden. Ook kan op grond van een proportionele afweging worden geconcludeerd dat meer toegang mogelijk is. Zo kan bepaald worden dat voor iedere cliënt ten minste één bezoeker wordt toegelaten.
• Maatwerk is ook mogelijk met betrekking tot bijvoorbeeld de vaste vrijwilliger. Dit is niet geheel in landelijke regels vast te leggen, omdat de situatie per locatie en zelfs per bewoner kan verschillen. Wel is het belangrijk dat de bestuurder het besluit zo objectief mogelijk motiveert en hierover helder communiceert met cliënten, cliëntenraad, verwanten en de VAR.
• Voorspelbaarheid voor betrokkenen en maatvoering zijn van belang, dit om ook bij een uitbraak de kwaliteit van leven van de bewoners te borgen. Een passend ondersteuningsaanbod gericht op COVID-19 kan zorgbestuurders hierbij helpen.
Regionaal/landelijk
• Het RIVM monitort en duidt het besmettingsrisico in de regio. Daarbij hanteert het RIVM de indeling van de veiligheidsregio’s.
• Wanneer er sprake is van een te hoge besmettingsgraad in de regio wordt het OMT om advies gevraagd. Specialisten ouderengeneeskunde maken deel uit van het OMT.
Juridisch kader en toezicht
• Het juridisch kader wordt gevormd door de Wkkgz, de Wet medezeggenschap cliënten zorginstellingen (WMCZ), de Wet zorg en dwang (Wzd) en de aanwijzing en de noodverordeningen. In overleg met de veiligheidsregio’s zijn deze herzien. Daarnaast is de TWM COVID19 inmiddels bij uw kamer ingediend.
• De IGJ houdt toezicht op de naleving van de Wkkgz door zorgaanbieders en specifiek op de vraag of persoonsgerichte zorg in de huizen wordt geboden. Het is de verantwoordelijkheid van de IGJ om toe te zien hoe aanbieders invulling geven aan eventuele maatregelen voor bezoek en het weer tijdig opheffen ervan.
De TWM COVID19 wijst op het belang dat cliënten en hun vertegenwoordigers zich bewust zijn van hun rechten en de plichten van de zorgaanbieder. Goede informatievoorziening over de inhoud van die rechten is hierbij essentieel. Een belangrijke rol is hierbij weggelegd voor patiënten- en cliëntenorganisaties, zoals het Landelijk Overleg Cliëntenraden, Landelijk steunpunt medezeggenschap (LSR) of de ouderenorganisaties. Zij kunnen cliënten en hun vertegenwoordigers voorlichten over de plichten van de zorgaanbieders en de rechten van de cliënten en hoe zij hiervan gebruik kunnen maken. Daarnaast zal ook op de site rijksoverheid.nl informatie over deze wet worden geplaatst. De overheid zal actief bevorderen dat goede en actuele informatie over deze wet en de relatie met andere wetgeving voorhanden is. Ook zal de overheid voornoemde organisaties waar nodig behulpzaam zijn bij de informatievoorziening.
Met de afname van het aantal besmettingen en de daarmee gepaarde gaande versoepelingen ontstaat er ook weer meer ruimte voor zorgaanbieders om nieuwe bewoners te laten inhuizen.
Tot slot
De onaangename waarheid is dat ook dit alles niet kan verhinderen dat we bij een mogelijke tweede golf te maken zullen krijgen met besmettingen onder onze kwetsbare mensen en het personeel in verpleeghuizen. Om de kans hierop te minimaliseren en de gevolgen zoveel mogelijk te beperken, vormen de reeds geformuleerde lessen een werkagenda die de komende weken samen met de betrokken organisaties wordt opgepakt. Lessen trekken is goed, acteren beter.
Volledigheidshalve wijs ik er nog op dat de Onderzoeksraad Voor Veiligheid een beleidsevaluatie naar de aanpak van de crisis zal uitvoeren. Deze zal gericht zijn op het evalueren van het beleid van de crisisaanpak met als belangrijkste doelen om terug te blikken en te verantwoorden (zie ook Kamerstuk 25 295, nr. 422). Op 15 juni heb ik in een brief aangegeven hoe ik zal omgaan met de moties over het leren van lessen en dat ik de Tweede Kamer daarover voor 1 september a.s. zal informeren. Daarin wordt dan breed gekeken en onafhankelijk experts betrokken en internationale ervaringen benut.
De Minister van Volksgezondheid, Welzijn en Sport, H.M. de Jonge
Cliëntenorganisaties
– Pfn
– LOC
– Alzheimer Nederland
Beroepsorganisaties
– Verenso
– V&VN
– NIP
– VVGZ
Brancheorganisaties van zorgaanbieders
– Actiz
– Zorgthuis NL
Stelselpartijen
– ZN
– IGJ
Hygiëne- en infectiedeskundigen
– RIVM
– GGDen
Zorgaanbieders
– Vivent
– Opella
– Radicale vernieuwing verpleeghuiszorg
Wetenschap en kennis
– Academische Werkplaats Zuid-Limburg
– Academische Werkplaats Leiden
Ouderenorganisatie
– KBO-PCOB
Adviesgroep
– Gerrit van der Wal (diverse functies)
– Conny Helder (bestuurder Tante Louise)
– Hans van Delden (prof, ethicus ouderenzorg)
– Brenda Frederiks (Universitair docent gezondheidsrecht Amsterdam UMC)
– Bianca Buurman, (chief nursing officer)
– Hans Groenendijk (bestuurder zorggroep Samen)
– Robert Koorneef (directeur VGVZ)
– Amy van Doormaal (NIP psychologen)
– Cees Hertogh (hoogleraar ouderenzorg Amsterdam)
Doordat tot april 6 na 1 of 2 positief geteste patiënten per afdeling/unit/woongroep niet breder getest werd, is er waarschijnlijk een aanzienlijke onderrapportage ten opzichte van het werkelijke aantal personen met een bevestigde COVID-19 besmetting.
In de melding van bevestigde COVID-19 besmetting ontbreken vaak gegevens, waardoor het voor het RIVM niet altijd is vast te stellen of het om bewoner van een instelling gaat. Om daar toch een inschatting van te krijgen, koppelt het RIVM de postcode-locatie van de patiënt aan een lijst van postcodelocaties van instellingen.
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-25295-461.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
