Kamerstuk
| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer | Datum brief |
|---|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2004-2005 | 27659 nr. 47 |
Zoals vergunningen, bouwplannen en lokale regelgeving.
Adressen en contactpersonen van overheidsorganisaties.
U bent hier:

| Datum publicatie | Organisatie | Vergaderjaar | Dossier- en ondernummer | Datum brief |
|---|---|---|---|---|
| Tweede Kamer der Staten-Generaal | 2004-2005 | 27659 nr. 47 |
Aan de Voorzitter van de Tweede Kamer der Staten-Generaal
Den Haag, 8 november 2004
Hierbij stuur ik u de beleidsvisie en de beleidsregels WTZi. Hiermee krijgt u een beeld van het beleid dat ik de komende tijd wil voeren en welke rol de WTZi daarbij speelt.
Met de beleidsvisie geef ik mijn visie weer op een doelmatig, evenwichtig en voor een ieder toegankelijk stelsel van gezondheidszorg. Op deze visie zijn beleidsregels gebaseerd die de criteria bevatten om initiatieven van instellingen te kunnen beoordelen.
Met de WTZi wordt een belangrijke stap gezet in de overgang naar een systeem van minder centrale aanbodsturing naar gereguleerde marktwerking. Deze beleidsvisie geeft een beeld van het begin van dit proces. Zoals ik u heb toegezegd kom ik in februari 2005 met een notitie over de aanpassing van het regime rond winststreven in de zorg en als onderdeel daarvan de financiering van de kapitaallasten van de zorginstellingen. Met die notitie wil ik een aanzet geven voor de deregulering van het bouwregime in de intramurale sectoren.
Voor de goede orde wijs ik erop dat in de beleidsvisie en beleidsregels WTZi uitgegaan is van de bestaande takenpakketten van de zogenaamde zorg-ZBO's. Die takenpakketten zullen – zoals eerder met Uw kamer besproken – wijzigen als gevolg van de beoogde invoering van de Zorgverzekeringswet per 1-1-2006 en de meer algemene discussie rond ZBO's.
Beleidsvisie Wet toelating zorginstellingen (WTZi)
Met dit stuk geef ik, mede namens de Staatssecretaris, mijn visie weer op een doelmatig, evenwichtig en voor een ieder toegankelijk stelsel van gezondheidszorg. In de beleidsvisie geef ik de hoofdlijnen van het beleid aan met de punten waar ik de komende tijd op wil sturen.
De WTZi, de WTG Expres en de HOZ hebben gezamenlijk tot doel het huidige systeem van aanbodregulering te hervormen. De WTG Expres ziet op deregulering van het prijsregime en de HOZ op ondermeer het opheffen van de contactreerplicht daar waar de markt zich ervoor leent. De WTZi ziet ondermeer op het benoemen van de transparantie-eisen voor zorginstellingen en op verdergaande deregulering van het bouwregime. Uitgangspunt is dat het zoveel mogelijk aan marktpartijen moet worden overgelaten om zelf te beslissen over toetreding tot de zorgmarkt, over investeringen en over de vormgeving van gebouwen en instellingen. Het zware instrument dat de WTZi biedt, namelijk het verbieden van een nieuwe instelling of een verbod op de uitbreiding/wijziging van een bestaande instelling zal alleen gebruikt worden waar publieke belangen aantoonbaar in het gedrang komen.
De eindsituatie waar ik naar toe wil is een zorgstelsel waarin de cliënt een centrale rol inneemt en waar de zorgaanbieders en zorgverzekeraars voldoende in staat zijn om op de zorgvraag in te spelen. Met gereguleerde marktwerking beoog ik de cliënt meer keuzevrijheid, de zorgaanbieders meer vrijheid én eigen verantwoordelijkheid en de zorgverzekeraars een adequate inkooprol te kunnen geven. Voorwaarde is dat de publieke belangen gewaarborgd blijven.
De WTZi richt zich op de zorgaanbieders. Met de WTZi wil ik bewerkstelligen dat zorgaanbieders zelf verantwoordelijk worden voor hun infrastructuur en de (investering)beslissingen. Ik bekijk per deelmarkt waar en wanneer dit mogelijk is. Verdergaande deregulering en het tempo waarin dit zal plaatsvinden zullen afhankelijk zijn van de specifieke kenmerken alsmede de ontwikkelingen in de diverse deelmarkten. Door het introduceren van de mogelijkheid het winstoogmerk toe te staan wil ik de financieringsmogelijkheden van het zorgaanbod vergroten en ook een prikkel geven aan instellingen om doelmatiger te werken. Verder verplicht ik de zorgaanbieders om transparant te zijn over hun bestuursstructuur en bedrijfsvoering. Zo worden zorgaanbieders gestimuleerd om ten opzichte van elkaar, maar ook tegenover cliënten, patiënten én verzekeraars transparant te zijn over hun prestaties.
Met de WTZi wordt een belangrijke stap gezet in de overgang van een systeem van centrale aanbodsturing naar gereguleerde marktwerking. Deze beleidsvisie geeft een beeld van het begin van dit proces. Er is sprake van een forse versoepeling van de regels ten opzichte van de oude situatie. In de toekomst ligt een verdere versoepeling in de rede. In de huidige situatie is het van belang dat instellingen en verzekeraars hun verantwoordelijkheid waar moeten kunnen maken en de tijd krijgen om zich goed op marktwerking voor te bereiden. De manier waarop de overheid haar verantwoordelijkheid voor de borging van de publieke belangen waarmaakt verandert naarmate het proces van centrale aanbodsturing naar decentrale vraaggerichte sturing zich verder ontwikkelt. Deze verandering zal zich ook vertalen in de beleidsvisie. Deze zal zich steeds meer richten op de randvoorwaarden voor het handelen van partijen en op de spelregels waaraan zij zich moeten houden. Zoals ik u heb toegezegd kom ik in februari 2005 met een notitie over de aanpassing van het regime rond winststreven in de zorg en als onderdeel daarvan de financiering van de kapitaallasten van de zorginstellingen. Met die notitie wil ik een aanzet geven voor de deregulering van het bouwregime in de intramurale sectoren. Daarmee wordt een volgende stap gezet in het verleggen van verantwoordelijkheid van het centrale niveau naar de veldpartijen. Indien de ontwikkelingen aanleiding geven de beleidsvisie aan te passen, zal ik daar met u over communiceren. Volgens de WTZi dient de beleidsvisie ten minste één maal in de vier jaar te worden geactualiseerd. Dit betekent dat de beleidsvisie in ieder geval uiterlijk 31 december 2008 zal worden geactualiseerd. Aangezien dit de eerste visie is en het veld volop in ontwikkeling is, ligt eerdere actualisatie in de rede.
Op deze visie zijn beleidsregels ex artikel 4 van de WTZi gebaseerd die de criteria bevatten om initiatieven van instellingen te kunnen beoordelen. De beleidsregels kunnen snel aangepast worden waardoor er adequaat kan worden gereageerd op relevante ontwikkelingen, ook al verandert de hoofdrichting van het beleid niet. Het College voor zorgverzekeringen beoordeelt aanvragen om een toelating waar geen bouwregime aan de orde is. VWS beoordeelt, met advies van het College bouw zorginstellingen, aanvragen om een toelating waar dat wél het geval is. Alleen bij die laatste aanvragen wordt ook gekeken of het initiatief past in het financiële kader zoals ik dat voor iedere twee jaar bekendmaak.
Met de beoogde inwerkingtreding van de Zorgverzekeringswet per 1 januari 2006 zal ook een analyse plaatsvinden van de rolverdeling tussen de organisaties die een rol vervullen bij het toezicht op de diverse ondernemingswetten in de zorg. Daarnaast vindt zoals u weet, een meer algemene heroriëntatie plaats van de rol van de centrale overheid versus de rol van de zelfstandige bestuursorganen (ZBO's). Hierbij zal ondermeer bekeken worden in hoeverre een andere ZBO-structuur en andere verantwoordelijkheden een verschuiving betekenen in de taken zoals deze nu onder de WTZi zijn toebedeeld.
Hieronder ga ik eerst in op onderwerpen die een verdere uitwerking van de WTZi inhouden zoals verdergaand dereguleren (minder regels), meer doelmatigheid, waarborgen van toegankelijkheid en kwaliteit, transparantie-eisen, het toestaan van winstoogmerk, het financiële kader en de kapitaallasten.
Verdergaand dereguleren (minder regels)
De eigen verantwoordelijkheid en initiatief voor partijen in de zorg komt voorop te staan. Door middel van gereguleerde marktwerking wil ik zelf een stap terug doen, minder regels opleggen, en meer vrijheid laten aan de cliënt, de zorgaanbieders en verzekeraars. De overheid blijft wel verantwoordelijk voor het waarborgen van de toegankelijkheid, betaalbaarheid en kwaliteit van de zorg. Hiermee sluit ik aan bij wat hierover in het regeerakkoord is afgesproken.
Zorgaanbieders moeten doelmatig zorg van goede kwaliteit voor een concurrerende prijs leveren aan cliënten en patiënten. Die zorg moet zoveel mogelijk aansluiten bij de wensen en behoeften van de cliënten en patiënten. Dat is de kern van de introductie van marktwerking. Zorgaanbieders zullen worden gestimuleerd om ten opzichte van elkaar, maar ook tegenover cliënten, patiënten én verzekeraars open en controleerbaar te zijn over hun prestaties. Zo moeten instellingen voldoen aan de eisen die worden gesteld aan de bestuursstructuur en zorgen voor een ordelijke en controleerbare bedrijfsvoering.
Borging toegankelijkheid zorgaanbod
Het kabinet staat voor het waarborgen van de toegankelijkheid van het zorgaanbod. Dat is een publiek belang waar ik op wil blijven sturen. Bij de spreiding van zorgvoorzieningen geldt als uitgangspunt dat de betrokken regionale partijen zelf de variatie en differentiatie vormgeven. Zij kunnen het beste rekening houden met regionale variabelen en bijzonderheden. Zorgkantoren en verzekeraars hebben een wettelijke zorgplicht: zij moeten er in ieder geval op letten dat er voldoende en voldoende gedifferentieerd aanbod is.
Voor bepaalde vormen van zorg, zoals de acute zorg, is de bereikbaarheid van bijzonder belang. Daarom moet die vorm van zorg goed over het land gespreid zijn om de toegankelijkheid te waarborgen. Hier zal ik dan ook de nodige aandacht aan blijven besteden. Hier kom ik later op terug.
Zorgaanbieders dienen op een doelmatige wijze zorg van goede kwaliteit voor een concurrerende prijs te leveren aan cliënten en patiënten. Instellingen evenals de zorg die wordt geleverd vallen allereerst onder de kwaliteitswetgeving. Daarnaast speelt toetsing van de kwaliteit voor zover deze na de inwerkingtreding van de WTZi nog aan de orde is, een rol bij de toetsing van bouwaanvragen door het College bouw zorginstellingen (CBZ).
Zorgaanbieders worden gestimuleerd om ten opzichte van elkaar, maar ook tegenover cliënten, patiënten én verzekeraars transparant te zijn over hun prestaties. Instellingen moeten voldoen aan de eisen die worden gesteld aan de bestuursstructuur en zorgen voor een ordelijke en controleerbare bedrijfsvoering. Aangezien het hierbij primair om gedragsregels gaat, gaat het niet zozeer om regels die een toetredingsbarrière vormen tot de zorgmarkt. Deze eisen staan ook bekend als de transparantie-eisen. Ze sluiten aan bij de aanbevelingen van de Commissie Health Care Governance (Commissie-Meurs) die in november 1999 een rapport uitbracht over goed bestuur, goed toezicht en adequate verantwoording bij zorginstellingen. De transparantie-eisen worden verder uitgewerkt in het Uitvoeringsbesluit WTZi. Op het moment dat een instelling een aanvraag om een toelating indient zal worden getoetst of aan deze voorwaarden is voldaan. Het betreft hier géén toename van de administratieve lasten.
Het toestaan van winstoogmerk kan een impuls geven aan de efficiency in de zorgsector. In de eerste plaats vergroot het perspectief van winst de financieringsmogelijkheden van nieuw aanbod. Daarnaast zal de efficiencyprikkel die van op rendement gebaseerde zorgondernemingen uitgaat, doorwerken naar de niet op winst gerichte zorgaanbieders.
Vooralsnog wordt de situatie zoals die onder de WZV gold, gecontinueerd.
Met de inwerkingtreding van de Zorgverzekeringswet en regels inzake de Nederlandse Zorgautoriteit (NZa) per 1 januari 2006 krijgt deze ontwikkeling een nieuwe impuls en een op meer concurrentie toegeruste toezichtstructuur. Vanaf dat moment zal ik dan ook bezien bij welke categorieën van instellingen (als ziekenhuizen en zelfstandige behandelcentra (zbc's)) het winstmotief kan worden toegestaan. In het Uitvoeringsbesluit WTZi wordt het winstoogmerk verder uitgewerkt.
De WTZi dient ter begeleiding van de overgang van een stelsel van centrale aanbodsturing naar een decentraal meer vraaggericht stelsel met meer marktprikkels. Het is van belang dat voor alle stadia van het overgangstraject een passend beheersingsregime voor handen is. Het kabinet staat gedurende het gehele overgangstraject voor de taak om op verantwoorde wijze beheersing van de uitgaven zo nauwkeurig mogelijk af te stemmen op de feitelijke veranderingen in de verantwoordelijkheidsverdeling die zich in de zorgsector voltrekken. Instellingen moeten geleidelijk (verantwoord) meer risico lopen op eigen functioneren; dat stimuleert het vraaggericht werken. Als die ontwikkeling voldoende is voltooid is opheffen van deze rol aan de orde. Zolang dat nog niet het gevolg is er een rol voor de overheid weggelegd bij kapitaalinvesteringen.
Binnen de WTZi valt een deel van de bouwinitiatieven onder het bouwregime. Voor de exploitatiegevolgen van deze initiatieven geldt het bouwkader (en daarmee het financieel kader voor de bouw). Uiteraard tellen de exploitatiegevolgen van investeringsbeslissingen die niet onder het bouwregime vallen wel mee bij het bepalen van de totale BKZ-uitgaven.
Ik wil dat zorginstellingen in de toekomst zo veel mogelijk zelfstandig beslissen over gebouwen en infrastructuur. Een aantal instellingen doet dit al, andere zijn voor nieuwbouw en renovatie van huisvesting afhankelijk van voorafgaande toestemming. Ik wil dat de instelling in de toekomst zelf kan bepalen wat en wanneer wordt gebouwd en hoe het gebouw wordt vormgegeven. Beslissingen hierover moeten afhankelijk van de sector na overleg met de (medezeggenschapsorganen van) cliënten of patiënten van de instelling worden genomen. Op de lange termijn is het bouwregime hooguit van toepassing op uitzonderlijk risicovolle bouwinitiatieven.
Een gelijk speelveld op het gebied van kapitaallasten is van belang. Hiermee is eerlijke concurrentie op de markt mogelijk en kunnen nieuwe zorgaanbieders gemakkelijker toetreden. Aan dit punt zal ik de komende periode aandacht besteden.
Het vervallen van de contracteerplicht leidt, bij integrale kostprijzen, tot de vraag wat de consequenties zijn voor de positie van de instellingen op de kapitaalmarkt. Bij meer marktwerking lopen instellingen meer risico's.
Zorgaanbieders zijn in de toekomst zelf verantwoordelijk voor hun investeringsbeslissingen voor geleverde zorg in de vorm van diagnose behandeling combinaties (dbc's) in het zogenaamde B-segment (het segment met vrije prijsvorming). Zij kunnen de kosten dan doorberekenen in hun dbc-prijzen. In de curatief somatische zorg vindt vanaf 1 januari 2005 een percentuele opslag plaats op de overeengekomen dbc-prijzen in het B-segment. De instelling draait zelf op voor de gevolgen van zowel winst als verlies.
De beleidsvisie besteedt in het navolgende apart aandacht aan de curatieve zorg en de care.
De curatieve zorg omvat instellingen die in het Uitvoeringsbesluit WTZi staan in artikel 1.2 aanhef en onder 1, 4, 5, 6, 7, 8, 9, 10, 12, 17, 18, 19, 20, 21 en 22 in verband met een psychische stoornis.
De care omvat instellingen die huishoudelijke verzorging, persoonlijke verzorging, verpleging, ondersteunende begeleiding, activerende begeleiding, behandeling en eventueel verblijf leveren die verband houdt met een somatisch en/of psychogeriatrische aandoening of beperking of een verstandelijke, lichamelijke of zintuiglijke handicap. Alleen de instellingen of initiatiefnemers van bouw als bedoeld in het Uitvoeringsbesluit WTZi moeten hun verzoeken richten aan de minister van VWS. In alle andere gevallen kan rechtstreeks een verzoek om (wijziging van) een toelating worden ingediend bij het College voor zorgverzekeringen.
De curatieve geestelijke gezondheidszorg en de curatieve somatische zorg vormen samen de algemene curatieve gezondheidszorg. In de algemene curatieve gezondheidszorg worden ziekten behandeld en worden zoveel mogelijk de schadelijke effecten van die ziekten beperkt. De kerntaak van de geestelijke gezondheidszorg is het behandelen van psychische stoornissen om te komen tot herstel en verbetering en het beperken van de gevolgen van deze stoornissen. Kerntaak van de curatief somatische zorg is het behandelen van lichamelijke stoornissen en het beperken van de gevolgen van deze stoornissen.
De curatieve gezondheidszorg kent een aantal ontwikkelingen waardoor een nieuwe kijk nodig is op de positionering, sturing, organisatie en toegankelijkheid van deze sector. Het gaat om vraagstukken over de vraag naar zorg (vergrijzing, vraagsturing), het aanbod aan zorg (medische en technologische ontwikkelingen, verdergaande professionalisering, multidisciplinaire en transmurale samenwerking) en het beleid op terrein van zorg (decentralisatie en deregulering, bereikbaarheid en beschikbaarheid, schaalgrootte). Van belang daarbij is dat mensen steeds korter opgenomen worden (dalende gemiddelde verpleegduur) en steeds vaker poliklinisch of in dagbehandeling geholpen worden in plaats van opgenomen te worden. In de curatieve somatische zorg is bij de beoordeling van plannen voor nieuwbouw of ingrijpende renovatie een beddennorm niet langer relevant. In plaats daarvan wordt voor de bepaling van de normatieve ruimtebehoefte een parameter gehanteerd gebaseerd op adherentie, zorgzwaarte en leeftijdsopbouw.
Elke instelling vult die ontwikkelingen op een eigen manier in. Om te kunnen voldoen aan de eisen met betrekking tot maatschappelijke verantwoording en transparantie vindt in de curatieve zorg afstemming plaats met de direct betrokkenen zoals andere regionale zorgaanbieders, patiëntenorganisaties, zorgverzekeraar en lagere overheden. De instelling neemt hiertoe het initiatief. In dit zgn. stakeholdersoverleg komen behalve de strategische keuzes van de instelling, waaronder de voorgenomen plannen tot concentratie van zorg of tot nieuwe verdeling van zorg tussen instellingen of instellingslocaties, ook de gevolgen van die keuzes voor de huisvesting van de instelling aan de orde. Hierbij heeft een instelling ook rekening te houden met de te stellen functionele eisen aan de huisvesting conform de (basis)kwaliteitseisen voor zowel bestaande bouw als nieuwbouw. Een strategisch document (bijv. in de vorm van een Lange Termijn Huisvestingsplan (LTHP)), is hierbij, net als bij de WZV, onmisbaar.
De maatregelen in het kader van de WTZi moeten zorgen voor een transparant en gevarieerd aanbod van de curatieve gezondheidszorg. Het kabinet heeft besloten om per 1 januari 2006 de gehele geestelijke gezondheidszorg voor het eerste jaar onder te brengen in de basisverzekering (de nieuwe Zorgverzekeringswet). Voor de extramurale geestelijke gezondheidszorg geldt geen grens in tijd (TK 2003–2004, 23 619/26 631 nummer 19); ze valt straks te allen tijde onder de ZVW. De intramurale geestelijke gezondheidszorg die langer duurt dan één jaar blijft, afgezien van dat eerste jaar, gefinancierd via de AWBZ. Daarmee sluit de curatieve geestelijke gezondheidszorg aan bij de curatieve somatische zorg.
Differentiatie verschijningsvormen
Vraaggerichte zorg betekent dat we streven naar instandhouding en verdere ontwikkeling van een voldoende gevarieerd aanbod van zorgvoorzieningen. Ik verwacht dat dit op twee manieren merkbaar zal zijn.
Ten eerste zullen de verschijningsvormen waarin de algemeen curatieve gezondheidszorg op dit moment wordt aangeboden (nu vooral in de vorm van een polikliniek, RIAGG, zelfstandig behandelcentrum, dagziekenhuis, categoraal ziekenhuis, regionaal ggz-centrum, PAAZ/PUC, profielziekenhuis, basisziekenhuis, algemeen psychiatrisch ziekenhuis, topklinisch ziekenhuis en academisch ziekenhuis), mede ten gevolge van de invoering van marktprikkels, worden uitgebreid (TK 2003–2004, 25 424 nummer 17). De marktprikkels dagen aanbieders uit om zich te specialiseren en te onderscheiden van andere aanbieders. De uiteindelijke vorm waarin de zorg wordt aangeboden zal – afhankelijk van de mogelijkheden en van de afstand tot een instelling met alle faciliteiten – variëren. Ook zullen er zorgaanbieders zijn die zich naast of in plaats van het volledige pakket aan curatieve gezondheidszorg meer willen gaan richten op specifieke zorgproducten of categorieën van patiënten. Het geïsoleerd aanbieden van eenvoudige en planbare zorg kan de doelmatigheid en productiviteit ten goede komen.
Ten tweede verwachten we nieuwe zorgcombinaties. Zo kan de gespecialiseerde ambulante en kortdurende klinische geestelijke gezondheidszorg bijvoorbeeld een onderdeel worden van een integraal curatief aanbod aan zorg. Daarnaast verwacht ik ook dat instellingen in de algemene curatieve gezondheidszorg andere (voor het beantwoorden van de zorgvraag relevante) zorgfuncties (zoals verpleging en verzorging), of zelfstandig, of in samenwerking met een andere instelling aan zullen bieden.
Voor patiënten die algemeen curatieve gezondheidszorg nodig hebben, dient een zorgcontinuüm beschikbaar te zijn van ambulante zorg tot complexe intramurale zorg. Daarbij is voor verschillende patiëntengroepen meer samenhang met aanpalende zorg- en welzijnssectoren noodzakelijk. Daarom moeten de zorgaanbieders in de cure goede werkafspraken met elkaar en met andere zorgaanbieders maken. Ik verwacht dat zorgaanbieders zich, in het kader van concurrentie, zullen profileren met het aanbieden van ketenzorg. Patiënten zullen een voorkeur hebben voor instellingen die goede afspraken hebben met aanbieders voor vervolgzorg.
Afspraken om elkaar in de regio goed te informeren over de beschikbare opnamecapaciteit vergroten de doelmatigheid. Wanneer het ziekenhuis faciliteiten beschikbaar stelt aan huisartsen, zoals laboratorium, observatieruimten en ICT-voorzieningen (waaronder de toegang tot een elektronisch patiëntendossier), biedt dit meer kans op «voorselectie» van patiënten, zodat het oneigenlijk gebruik van de Spoedeisende hulp (SEH)-afdeling van het ziekenhuis kan worden voorkomen. De huisartsenpost (HAP) in het ziekenhuis is, mede in het kader van de bereikbaarheid en beschikbaarheid van spoedeisende hulpverlening buiten kantooruren, sterk in opkomst. Ten slotte kunnen gestructureerde afspraken tussen ziekenhuizen, huisartsen, verpleeghuizen en thuiszorginstellingen zorgen voor de afname van de zogenaamde verkeerde beddenproblematiek (klinische ziekenhuisopname zonder medische indicatie).
Electieve basiszorg is alle planbare zorg die niet valt onder zorg in het kader van de Wet bijzondere medische verrichtingen (WBMV) of topreferente zorg. De electieve basiszorg heeft geen spoedeisend karakter, is goed te plannen en de afstand die de patiënt moet afleggen naar de zorgaanbieder is minder van belang. De behandeling wordt in principe in overleg met de patiënt gepland. De tijd die verstrijkt vanaf de diagnose tot de daadwerkelijke behandeling hangt mede af van de behandelcapaciteit. Electieve basiszorg kan zowel eenmalige zorg zijn als zorg die vaker of doorlopend nodig is, de chronische zorg. Een deel van deze basiszorg staat overigens ten dienste van het op kwalitatief verantwoorde wijze aanbieden van acute zorg (beschikbaarheidsfunctie). Het actief sturen op de acute zorg waarborgt dus automatisch ook dat gedeelte van de electieve zorg dat daar onlosmakelijk mee is verbonden. Dit komt tegemoet aan het amendement van Tweede Kamerlid Van der Vlies (TK 2004–2005, 27 659, nummer 22).
In de curatief somatische zorg is directe bereikbaarheid met betrekking tot de electieve basiszorg minder van belang en hebben patiënten bovendien de tijd een zorgaanbieder te kiezen. Ik verwacht daarom dat verdere extra sturing van mijn kant niet noodzakelijk is. Zorgaanbieders moeten wel zoveel mogelijk ruimte krijgen om te voldoen aan de verwachtingen van patiënten en zorgverzekeraars.
Voor de electieve basiszorg in de geestelijke gezondheidszorg kan sturing echter wel noodzakelijk zijn. Dat zou bijvoorbeeld kunnen wanneer partijen onvoldoende afspraken maken over spreiding en bereikbaarheid, en dit nadelig uitwerkt voor de zorg(keten) van patiënten. In zo'n geval wordt dit in de beleidsregels ex artikel 4 van de WTZi opgenomen. Dat geldt dan vooral bij de kwaliteit en de toegankelijkheid van zorg voor specifieke doelgroepen van een beperkte omvang zoals de langdurige zorg voor zeer kwetsbare patiënten, de verpleegfunctie voor verslaafden en de voorzieningen voor kinderen en jeugdigen met psychiatrische problematiek en ernstige gedragsstoornissen.
Electieve complexe zorg in de ziekenhuissector betreft topklinische zorg – zorg die onder de Wet Bijzondere Medische Verrichtingen valt – en topreferente zorg – zeer specialistische patiëntenzorg die gepaard gaat met bijzondere diagnostiek en behandeling, waarvoor geen doorverwijzing meer mogelijk is. Het is planbare zorg waarop de overheid wel moet sturen. De mate van sturing verschilt voor de electieve complexe geestelijke gezondheidszorg en de electieve complexe ziekenhuiszorg.
Omwille van toegankelijkheid en kwaliteit willen wij de complexe electieve zorg met de WBMV en de academische component vooralsnog blijven reguleren. Ik denk hierbij bijvoorbeeld aan orgaantransplantaties. Ik acht het daarbij noodzakelijk dat er een dynamische doorstroom blijft van gereguleerde zorg naar gedereguleerde zorg. Voor de toepassing van de WTZi is het niet van belang of instellingen electieve complexe zorg of electieve basiszorg leveren. De partijen (de verschillende aanbieders en betreffende verzekeraars) moeten in eerste instantie zelf goede afspraken maken over de kwaliteit en toegankelijkheid van de electieve complexe geestelijke gezondheidszorg. Komt de toegankelijkheid, kwaliteit en doelmatigheid in het geding, dan wordt hiervoor een passage opgenomen in de beleidsregels ex artikel 4 van de WTZi.
Acute zorg doet zich voor bij een door de zorgvrager en/of zorgverlener ervaren onvoorziene en onmiddellijke behoefte aan diagnostiek en behandeling. Er is dan sprake van een levensbedreigende situatie of van een situatie waarbij uitstel van hulp ernstige gevolgen heeft voor de gezondheid. Het is van groot belang dat deze zorg voor een ieder binnen redelijke tijd toegankelijk is.
De toegankelijkheid van de acute zorg is op dit moment goed geborgd. In mijn brief van 26 september 2003 (TK 27 295, nr. 56), heb ik aangegeven dat volgens het Rijksinstituut voor Volksgezondheid en Milieu 98,8% van de bevolking binnen 45 minuten (15 minuten aanrijtijd, 5 minuten stabiliseren en 25 minuten rijtijd) per ambulance een ziekenhuis met Spoedeisende Eerste Hulp (SEH) kan bereiken. Bijlage 1 geeft een overzichtskaart weer van Nederland met de huidige reistijden naar SEH-faciliteiten.
Ten aanzien van de spreiding van zorgvoorzieningen zijn de betrokken regionale partijen zelf verantwoordelijk voor de variatie, differentiatie en invulling. Ik heb in mijn beleidsvisie acute zorg (TK 29 247, nr.1, 10 oktober 2003) aangegeven de ketenbenadering in de organisatie van de spoedeisende hulpverlening centraal te willen stellen, om de acute zorg ook in de toekomst goed toegankelijk te houden. Uitgangspunt is de «veldnorm»: patiënten die acute zorg nodig hebben moeten binnen een kwartier door óf huisarts óf ambulance bereikt kunnen worden om de primaire behandeling te kunnen laten beginnen. Het referentiekader «Spreiding en bereikbaarheid», waarover ik u op 3 mei 2004 (TK 29 247, nr.13) heb geïnformeerd, heeft in kaart gebracht hoeveel ambulancestandplaatsen nodig zijn om 95% van de bevolking binnen een kwartier door een ambulance te laten bereiken. In aansluiting moet hierop een werkend systeem zijn (7x24 uur beschikbaar) dat op voorhand aangeeft naar welke instelling de betreffende patiënt vervoerd kan of moet worden. Elke regio moet, op initiatief van het betreffende traumacentrum, hiervoor een passende oplossing zoeken. Er zijn 25 regio's voor acute zorg die samenwerken met 10 traumacentra. Alle zorgaanbieders in de keten worden hierbij betrokken: huisartsen, verloskundigen, regionale ambulancevoorzieningen, ggz-instellingen, ziekenhuizen en traumacentra. Dit geeft een beeld van de verschillende behandelmogelijkheden en -capaciteiten in de regio, een zogenaamde level-indeling. Deze level-indeling maakt voor alle ketenpartners transparant wie welk level zorg aan kan bieden. De traumacentra bepalen objectieve landelijke criteria voor deze level-indeling; één van de levels betreft in ieder geval de ziekenhuisvorm waarmee acute basiszorg kan worden geleverd. Zorgverzekeraars gebruiken deze level-indeling om acute zorg in te kopen.
De consequenties van eventuele wijzigingen in het zorgaanbod van één van de zorgaanbieders in de keten acute zorg dienen binnen de regio te worden opgevangen. In de toelating van basisziekenhuizen, topklinische ziekenhuizen en academische ziekenhuizen wordt opgenomen dat deze ziekenhuizen en ggz-instellingen dienen deel te nemen aan het op initiatief van het traumacentrum georganiseerde ketenoverleg acute zorg, en de in dat overleg gemaakte afspraken dienen na te komen. De wet biedt bij het overtreden van de in de toelating gestelde voorwaarden de mogelijkheid van bestuursdwang en, in het uiterste geval, de mogelijkheid om de toelating in te trekken. Het kan zijn dat in het ketenoverleg acute zorg wordt vastgesteld dat in de regio behoefte is aan bepaalde vormen van acute zorg, en de verzekeraar niet in staat is die zorg in te kopen omdat een bepaalde instelling weigert die zorg aan te bieden. In dat geval kan ik aan de toelating van de betreffende instelling het voorschrift verbinden dat de instelling de noodzakelijke zorg aanbiedt op een bepaalde locatie. Dit kan bijvoorbeeld resulteren in het verplicht openhouden van de SEH op een bepaalde locatie. Dit is een ultimum remedium dat alleen in uitzonderlijke gevallen dient te worden gebruikt.
De afspraken die gemaakt worden in het ketenoverleg acute zorg betreffen de reguliere spoedeisende hulpverlening. Maar ook over acute zorg in opgeschaalde situaties moeten afspraken worden gemaakt. Van opgeschaalde hulpverlening is sprake wanneer zich tegelijkertijd meer patiënten/slachtoffers aandienen in het ziekenhuis dan waar de normale ziekenhuisbezetting op gebaseerd is. De voorbereiding van algemene en academische ziekenhuizen op opgeschaalde inzet is van groot belang bij deze bijzondere vorm van medische hulpverlening. Alle algemene en academische ziekenhuizen maken afspraken met de Regionaal Geneeskundig functionaris over hun inzetmogelijkheden bij opgeschaalde hulpverlening. De Regionaal Geneeskundig functionaris sluit met elk ziekenhuis een contract waarin de afspraken vastgelegd zijn. De afspraken omvatten de voorbereidingen zoals vastgelegd in een actueel plan voor «ziekenhuis in bijzondere omstandigheden» en een afgestemde frequentie en schaal waarin een en ander geoefend wordt.
De acute psychiatrie is een speciale vorm van acute zorg. Acute psychiatrie kan namelijk zowel op vrijwillige basis als gedwongen plaatsvinden, op grond van de Wet bijzondere opnemingen in psychiatrische ziekenhuizen (Wet Bopz). Bij een crisisopname op grond van de Wet Bopz, dient in een eerste opname te worden voorzien op een zo kort mogelijke afstand van de woonomgeving van de hulpvrager. Een Bopz-patiënt kan alleen opgenomen worden – gezien de gestelde veiligheidseisen aan het gebouw, voor patiënt en personeel – wanneer de aanbieder van zorg daarvoor een aanwijzing in het kader van de Wet Bopz heeft. Binnen de keten van acute geestelijke gezondheidszorg worden afspraken gemaakt over voldoende plaatsen in de regio. Een aanvraag voor toelating dient vergezeld te gaan van de door de regio gemaakte afspraken over plaatsen acute zorg in de regio.
De vermaatschappelijking van de zorg is sinds jaren het zwaartepunt in het beleid voor de care. Mensen met beperkingen, ook met zeer ernstige beperkingen, moeten zo lang en zo zelfstandig mogelijk deel kunnen nemen aan de maatschappij. Mensen met ernstige beperkingen moeten geschikte woonruimte buiten de instelling kunnen vinden. Verder betekent vermaatschappelijking van de zorg een beweging naar «schaalverkleining», dat afstand genomen zal worden van grootschalige instellingszorg. Uitgangspunt is om wonen, zorg en welzijn zoveel als mogelijk op de maat van een wijk of buurt te organiseren. Deze thema's zal ik hieronder verder uitwerken.
De mening van de cliënt wordt in dit proces steeds belangrijker. Het is hierbij van belang dat de zorgaanbieder zijn voornemens goed op de wensen van de cliënt afstemt en dat de cliënt in staat is om de wensen te laten horen. Ik wil de WTZi gebruiken om de relatie tussen zorgaanbieder en cliënt te versterken. Als zorginstellingen voldoende rekening houden met de belangen en wensen van cliënten kan de regulerende overheidsrol op dit gebied verdwijnen. Uiteraard zal de overheid altijd de ontwikkelingen goed moeten volgen en zonodig bijsturen als de cliëntenbelangen onvoldoende tot hun recht komen. Dat is echter meer een toetsende dan een preventief regulerende rol.
Vermaatschappelijking van de zorg
De vermaatschappelijking van de zorg is sinds jaren het zwaartepunt in het beleid voor de care. Een belangrijke stap om dit mogelijk te maken was de invoering in april 2003 van de zogenoemde functiegerichte aanspraken in de AWBZ. Daarmee is de individuele behoefte aan zorg maatgevend voor de uiteindelijke inzet van zorg en de financiering daarvan. Met uitzondering van de functies verblijf en gedeeltelijk behandeling komen al deze functies voor levering aan huis in aanmerking. De functiegerichte bekostiging voor de functies die extramuraal worden geleverd gaat op 1 januari 2005 van start. Met ingang van diezelfde datum mogen aanbieders van die extramurale zorg winst beogen en met ingang van 1 september 2004 is er niet langer sprake van een contracteerplicht. Voor de toepassing van de WTZi betekent dit dat het College voor zorgverzekeringen (CVZ) verzoeken om een toelating voor deze functies (niet in combinatie met verblijf) slechts toetst op wettelijke (vorm)vereisten zoals die in het Uitvoeringsbesluit WTZi zijn neergelegd.
De vermaatschappelijking van de zorg houdt ook in dat, anders dan tot nu toe, mensen met ernstige beperkingen geschikte woonruimte buiten de instelling moeten kunnen vinden. Ook kan in voorkomende gevallen een woonwijk op het instellingsterrein worden gebouwd (omgekeerde integratie). Met de minister van VROM proberen wij te zorgen voor veel meer geschikte woningen voor mensen met ernstige beperkingen. Over de daarvoor noodzakelijke gezamenlijke acties de komende jaren hebben wij op 15 september 2003 een brief aan de Tweede Kamer gestuurd (TK vergaderjaar 2002–2003, 26 631, nr. 57).
Het Actieplan Investeren voor de toekomst werkt de beleidsbrief wonen en zorg verder uit; het plan is op 5 juli 2004 aan de Tweede Kamer aangeboden (TK vergaderjaar 2003–2004, 26 631 en 28 951, nr. 99).
Schaalverkleining: zorg op maat in de wijk
Vermaatschappelijking van de zorg betekent ook een beweging naar «schaalverkleining», weg van de grootschalige instellingszorg. Het uitgangspunt is om wonen, zorg en welzijn zoveel als mogelijk op de maat van een wijk of buurt te organiseren. Dit beperkt zich niet tot het wonen, maar ook AWBZ-instellingen die verblijf bieden moeten daaraan meedoen. Dat betekent dat nieuwe plaatsen bij voorkeur voor kleinere aantallen cliënten, meer gespreid over gemeenten (dit uiteraard aansluitend bij de keuzes die clienten maken of gaan maken) worden gerealiseerd.
De WZV-procedure geldt sinds enige tijd al niet meer bij kleinschalige voorzieningen voor mensen met psychiatrische aandoeningen of beperkingen (RIBW-en) en voor mensen met een verstandelijke, lichamelijke of zintuiglijke handicap. Wij willen deze beweging naar meer kleinschalige voorzieningen verder stimuleren. Daarom heb ik besloten de bouw van kleinschalige voorzieningen tot en met 25 plaatsen, voor mensen die licht verblijf nodig hebben en voorzieningen tot en met 12 plaatsen voor mensen die zwaar verblijf nodig hebben, vrij te stellen van het bouwregime. Die voorzieningen kunnen voortaan zonder toetsing vooraf worden gerealiseerd. Een (wijziging van een) toelating moet uiteraard worden gevraagd aan het CVZ voor het op kosten van de AWBZ kunnen leveren van verblijf.
Ook meer afstand overheid bij intramurale capaciteit
De huidige capaciteit is voldoende gespreid over Nederland (voor een overzicht van de spreiding van de intramurale zorg in Nederland verwijs ik naar bijlage 2). De vraag naar zorg in de care is bepalend voor de hoeveelheid zorg die er in een regio is. Ik bemoei mij daarom niet meer normatief met capaciteit. De zorgverzekeraar heeft een zorgplicht en moet zich in het contracteerbeleid grotendeels laten leiden door de vragen van de verzekerden; de spreiding wordt daarom gaandeweg geoptimaliseerd.
Instellingen moeten voor grotere verblijfvoorzieningen nog steeds bij mij een aanvraag om (wijziging van) een toelating indienen. Op die voorzieningen is het bouwregime zoals dat is neergelegd in het Uitvoeringsbesluit WTZi wel van toepassing. De aanbieders van dit type voorzieningen moeten uiteindelijk beschikken over een toelating van de minister en een vergunning van het College bouw.
Ook deze grote(re) instellingen moeten de zorg kleinschalig kunnen aanbieden. Nederland beschikt nu nog over heel veel grootschalige intramurale instellingen.
Die kunnen onmogelijk op korte termijn worden omgezet in kleinschalige voorzieningen op wijkniveau. Bovendien komen er steeds meer mensen met (ernstige) beperkingen en ligt het compleet sluiten of afstoten van de bestaande capaciteit niet voor de hand.
Het invoeren van gereguleerde marktwerking betekent ook dat de keuze van de klant gaandeweg belangrijker wordt in het stelsel van zorg. De zorgaanbieder dient om deze reden steevast de cliëntenraden te consulteren. Het is de verantwoordelijkheid van de zorgaanbieder om de cliëntenraad hiertoe in staat te stellen. Dit kan inhouden dat als de cliëntenraad moet adviseren bij complexe bouw- of veranderingstrajecten zij op kosten van de instelling externe expertise kunnen inhuren. Dit is te vergelijken met de positie van een ondernemingsraad bij grote reorganisaties. Ook kan hiertoe een leefwensenonderzoek een belangrijk instrument zijn. Als deze samenwerking met de cliëntenraad goed vorm krijgt heb ik er vertrouwen in dat op lokaal niveau de juiste afwegingen gemaakt kunnen worden.
Over twee jaar zal er een beleidsevaluatie plaatsvinden waarbij ik zal bekijken in hoeverre, in het systeem van gereguleerde marktwerking, rekening wordt gehouden met de wensen van de cliënten. Zo nodig zal ik door middel van beleidsregels bijsturen om de grootschalige intramurale instellingen de zorg meer kleinschalig aan te laten bieden.
Ik kan slechts een uitspraak doen over toelatingsverzoeken voor verblijf zolang de contracteerplicht voor intramurale zorg (verblijfvoorzieningen) nog bestaat en zolang er geen sprake is van functiegerichte bekostiging van die zorg.
Maar wanneer de markt meer ontwikkeld is, zal ik ten aanzien van de grootschalige intramurale instellingen ook grotere afstand bewaren tot de vraag hoe de zorg er feitelijk uit moet zien.
Een onderwerp in dit verband waaraan ik in het kader van de WTZi aandacht schenk is de privacy van de cliënten in intramurale voorzieningen (TK vergaderjaar 2003–2004, 29 200 XVI, nr. 225). De situatie laat op dat vlak in een te groot aantal gevallen veel te wensen over. Voor verblijfvoorzieningen voor mensen met somatische en psychogeriatrische aandoeningen en beperkingen heb ik middelen vrijgemaakt om ervoor te zorgen dat er op afzienbare termijn alleen nog maar één- en splitsbare tweepersoonskamers aanwezig zijn. Een aanvraag om wijziging van een toelating in verband met voorgenomen afbouw van kamers voor drie of meer bedden krijgt de hoogste prioriteit in de afweging van alle voor honorering in aanmerking komende verzoeken in het kader van de WTZi. De prioriteitscriteria zijn verwoord in de beleidsregels ex artikel 4 van de WTZi. De branche-organisatie Vereniging Gehandicaptenzorg Nederland (VGN) heeft voor mensen met verstandelijke en lichamelijke handicaps met het College bouw een actieplan ontwikkeld. Dit plan moet deze problemen in deze sector in vier jaar oplossen. De aanpak betekent dat bestaande toelatingen worden gewijzigd bijvoorbeeld wanneer er door aanpassingen minder plaatsen komen met meer privacy. Aan de toelating kan ook een voorschrift verbonden worden als de afbouw van kamers voor drie of meer bedden te lang duurt.
Ten behoeve van het kunnen opvangen van mensen met ((zeer)ernstige) beperkingen in crisissituaties dient in elke regio voldoende capaciteit aanwezig te zijn. Zolang die opvang kan geschieden zonder dat er (tijdelijk) moet worden voorzien in verblijf, dient het zorgkantoor daarvoor voldoende zorg gecontracteerd te hebben, dan wel op andere wijze te hebben voorzien in een adequate oplossing. Regionaal dient ook te worden voorzien in verblijfcapaciteit voor crisissituaties. Aanvragen om een toelating voor het realiseren van dit type verblijf heeft hoge prioriteit.
Wet Maatschappelijke Ondersteuning
In 2006 wordt de nieuwe Wet op de Maatschappelijke Ondersteuning (WMO) van kracht. Die wet is met de AWBZ onderdeel van een stelsel van hulp en zorg. De WMO moet het beleid van de vermaatschappelijking verder stimuleren; tegelijkertijd moeten mensen met (zeer) ernstige beperkingen – die in hoge mate van AWBZ-zorg en verblijf afhankelijk zijn – ook in de toekomst betaalbare AWBZ-zorg krijgen. Ik heb de Tweede Kamer hierover uitvoerig ingelicht. De brief van 23 april 2004 aan de Tweede Kamer gaat hier uitgebreid op in (TK vergaderjaar 2003–2004, 29 538, nr.1). De WMO wordt door de gemeenten uitgevoerd en gaat over de terreinen van de huidige Welzijnswet, Wet Voorzieningen Gehandicapten (WVG) en (onder andere) activiteiten die nu nog als aanspraak in de AWBZ zijn geregeld.
Ik ben van plan eerst de huishoudelijke verzorging en later ook (delen van) ondersteunende en activerende begeleiding uit het Besluit zorgaanspraken AWBZ te lichten en de daarmee gemoeide middelen toe te voegen aan het budget voor de WMO. Gemeenten kunnen daardoor beter integraal beleid ontwikkelen voor diverse groepen inwoners, ook voor mensen met ((zeer)ernstige) beperkingen. In het kader van de vermaatschappelijking van de zorg en een houdbaar systeem van zorg voor zwaar zorgbehoevende verzekerden worden tevens de voorwaarden geformuleerd om te komen tot een inperking van de functie verblijf.
Overigens ben ik voornemens de verzekerden die voor de geherformuleerde aanspraak verblijf worden geïndiceerd de keuze te bieden om dat verblijf niet te verzilveren, terwijl wel de benodigde zorg kan worden verkregen op kosten van de AWBZ. Ik verwacht al met al minder verzoeken om een toelating omdat er met de komst van de WMO minder AWBZ-aanspraken zullen zijn.
Kinderen groeien in het algemeen op in het gezin waarin ze worden geboren. Voor gehandicapte kinderen is dit niet anders. Uitgangspunt is dat de zorg aan het gehandicapte kind in het gezin wordt geleverd waardoor de ouders en verzorgenden goed worden ondersteund. Waar dit onmogelijk is, is een vervangende gezinsstructuur het eerste alternatief.
Kinderen met een handicap kunnen onderwijs volgen. Als instrument heeft het Ministerie van OCW daarvoor de Wet op de Expertisecentra (WEC). Sinds 01-08-2003 is in deze WEC de regeling leerlinggebonden financiering opgenomen «de rugzak». De school krijgt hiervoor geld uit de Wet Leerlinggebonden Financiering. Bouw als bedoeld in de WTZi ten behoeve van wonen en/of dagbesteding van kinderen met een handicap wordt alleen gehonoreerd als thuis wonen en/of ondersteund volgen van onderwijs en/of logeeropvang niet mogelijk is.
Kinderdagcentra vormen hierbij een belangrijk aandachtspunt. Deze zijn bedoeld voor kinderen met een meervoudig complexe handicap en vervullen een belangrijke rol in het voorkomen dat kinderen vroegtijdig intramuraal moeten worden opgenomen en daarmee zo lang mogelijk thuis kunnen wonen. De complexiteit van de handicaps stelt hoge bouwfunctionele eisen aan het gebouw waarin de zorg wordt geboden. Daardoor zijn de kosten voor de bouw, en daaruit volgende exploitatiekosten, aanzienlijk. Mede door de complexiteit is een genormeerde bekostiging van de kapitaallasten op korte termijn niet realiseerbaar. De kinderdagcentra blijven vooralsnog onder het bouwregime.
Daarnaast vindt ook ombouw plaats van de voorheen op enkelvoudig gehandicapte kinderen gerichte KDC's naar kinderdagcentra voor meervoudig complex gehandicapte kinderen. Vooralsnog heb ik een maximum verbonden aan het aantal plaatsen dat op deze manier omgebouwd kan worden.
De afgelopen jaren is fors geïnvesteerd in capaciteit in MFC. In 2001 bleek uit onderzoek dat er voor (licht) verstandelijk gehandicapte jeugdigen behoefte is aan 250 tot 300 plaatsen in tien tot twaalf multifunctionele centra. Voor de realisatie van capaciteit ten behoeve van MFC is echter tijd nodig. Daardoor zijn nog niet in alle regio's vraag en aanbod in evenwicht. Zorgkantoren en zorgaanbieders zijn verantwoordelijk om hier alsnog voor te zorgen. Ik verwacht dat zorgaanbieders en zorgkantoren in de tussenliggende periode zorgen voor voldoende overbruggingszorg.
Bij brief d.d. 13 april 1999 (TK vergaderjaar 1998–1999, 25 424, nr. 8) is daarover een standpunt aan de Tweede Kamer gezonden met daarin de aanpak voor verbetering van de zorg op het raakvlak van geestelijke gezondheidszorg en gehandicaptenzorg voor kinderen tot en met 18 jaar. Aanvragen voor (wijziging van) een toelating die buiten dit standpunt vallen worden niet gehonoreerd.
In 2001 is het actieprogramma licht verstandelijk gehandicapten (LVG) gestart. Het doel was de invoering van de nieuwe Wet op de jeugdzorg voor deze categorie gehandicapten zo soepel mogelijk te laten verlopen. Mede daarom wordt het bureau jeugdzorg met ingang van 1 januari 2006 wettelijk de enige integrale toegang tot zorg voor de jeugdige licht verstandelijk gehandicapten met opvoed- en opgroeiproblemen. De WTZi maakt het mogelijk voor specifieke zorgvormen zoals die voor licht verstandelijk gehandicapten een maximaal benodigde capaciteit te bepalen en die in de beleidsregels ex artikel 4 van de WTZi op te nemen.
Het behandelen van voornamelijk licht verstandelijk gehandicapten met (sterke) gedragsstoornissen blijft een belangrijk aandachtspunt. Verblijfsituaties dienen zodanig te worden vormgegeven dat ook daar vermindering van de gedragsstoornissen optreedt. Aanvragen voor (een wijziging van) de toelating voor verblijfssituaties SGLVG zullen hierop beoordeeld worden. De reguliere behandelcapaciteit lijkt op dit moment voldoende te zijn en wordt niet uitgebreid. Aanvragen voor (een wijziging van) de toelating voor behandeling SGLVG die leiden naar uitbreiding van het in de beleidsregels genoemde aantal zullen dus niet gehonoreerd worden.
Ten aanzien van de forensische verstandelijk gehandicaptenzorg is in de brief van 8 februari 2002 aan de Tweede Kamer, kenmerk DGB/ZVG-2248875, gekozen voor capaciteitsuitbreiding vanuit de bestaande SGLVGbehandelcentra (behandelplus-plaatsen). Aanvragen voor (een wijziging van) de toelating voor behandelplus plaatsen buiten het genoemde kader zullen niet gehonoreerd worden.
OVERZICHTSKAART REISTIJD NAAR DICHTSTBIJZIJNDE SEH FACILITEITEN
Het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) heeft in 2003 op mijn verzoek, analoog aan de uitvoeringstoets spreiding ziekenhuiszorg van het College bouw ziekenhuisvoorzieningen (CBZ) van 14 januari 2002, opnieuw de bereikbaarheid van de 7x24-uurs Spoedeisende Eerste Hulp (SEH) in kaart gebracht.
In de nieuwe analyse is op mijn verzoek een aantal zaken aangepast:
– Er is uitgegaan van de huidige afdelingen SEH (107 in plaats van 109 locaties);
– De echte aanrijtijd van ambulances is gebruikt i.p.v. de veronderstelde aanrijtijd (15 minuten)
– Een veronderstelde inlaadtijd van 5 minuten is meegenomen.
Op basis van de nieuwe gevoeligheidsanalyse concludeert het RIVM dat 98.8% van de bevolking in Nederland binnen 45 minuten per ambulance een ziekenhuis met SEH-afdeling kan bereiken. Een groot deel van de bevolking, 78.5% kan zelfs binnen 30 minuten op een afdeling SEH zijn. Figuur 1 geeft de reistijden naar het dichtstbijzijnde ziekenhuis met SEH weer voor heel Nederland.
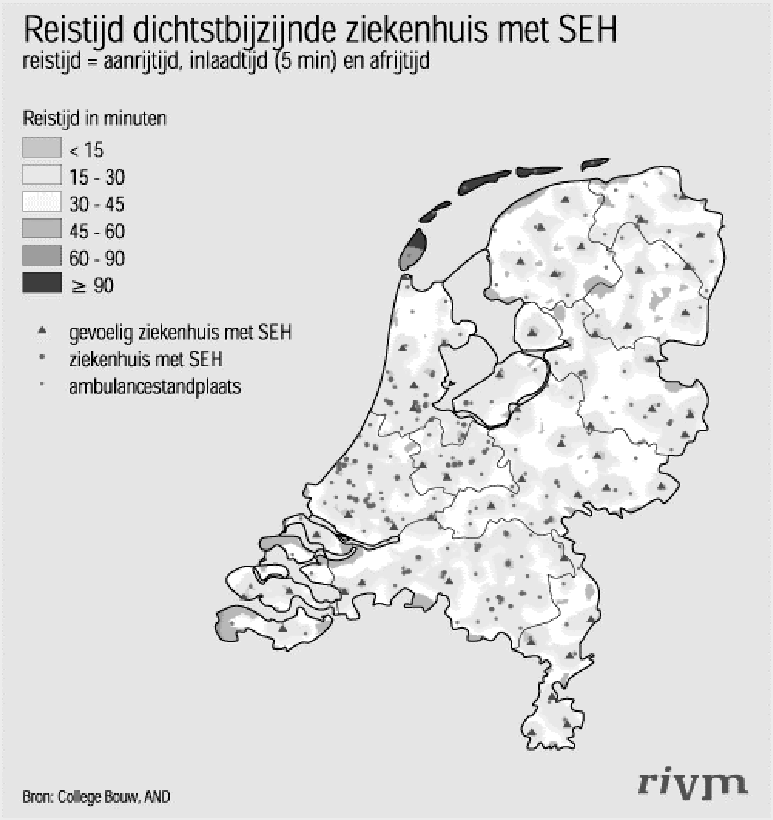
Noot: De effecten van de Westerscheldetunnel zijn niet meegenomen.
De oranje en rode gebieden geven de gebieden weer waar mensen wonen die met de huidige spreiding van ziekenhuizen niet binnen 45 minuten een ziekenhuis met afdeling SEH kunnen bereiken.
De rode driehoekjes op de kaart geven de ziekenhuizen weer die van belang zijn voor de bereikbaarheid van een afdeling SEH binnen 45 minuten. De blauwe stippen zijn ziekenhuizen die in de nabijheid staan van een ander ziekenhuis, met andere woorden waarvan de patiënten binnen 45 minuten een alternatief ziekenhuis kunnen bereiken.
Overzichtskaart intramurale plaatsen AWBZ-voorzieningen 2002
In onderstaande kaart is het aantal intramurale plaatsen van de volgende AWBZ-voorzieningen bij elkaar opgeteld: verzorgingshuizen, verpleeghuizen, verstandelijke en lichamelijke gehandicaptenzorg. De uitsplitsing is per zorgkantoorregio weergegeven.
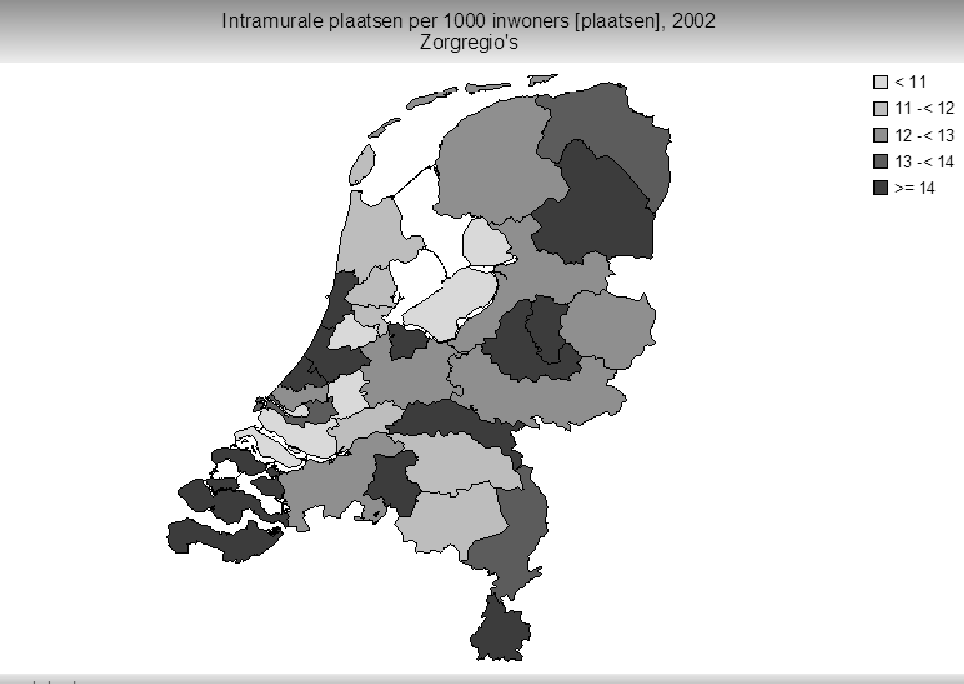
De volgende bronnen zijn hierbij gebruikt:
– capaciteiten: College voor Zorgverzekeringen
– aantal inwoners: CBS
Beleidsregels ex artikel 4 Wet toelating zorginstellingen
Op grond van artikel 4 van de Wet toelating zorginstellingen (WTZi) stelt de minister van Volksgezondheid, Welzijn en Sport (VWS) beleidsregels vast om aanvragen om een toelating te kunnen beoordelen. Deze beleidsregels zijn gebaseerd op zijn visie als bedoeld in artikel 3 van de WTZi. Deze beleidsregels sluiten aan bij het begin van het proces van gereguleerde marktwerking, als ook in de beleidsvisie is aangegeven. Bij verdergaande deregulering zullen de beleidsregels aangepast worden.
Volgens artikel 4 WTZi bevatten de beleidsregels in ieder geval criteria over de spreiding van die vormen van zorg waar aan de bereikbaarheid een bijzonder belang moet worden gehecht. Daarnaast zijn er criteria opgesteld om de aanvragen om een toelating waarmee bouw gepaard gaat prioriteit te kunnen geven. Deze prioriteitscriteria zijn van belang voor de periodieke vaststelling van het bouwprogramma. Met behulp van deze criteria wordt bepaald of een bouwinitiatief in aanmerking komt voor plaatsing op de bouwprioriteitenlijst, en of het betreffende initiatief sneller gerealiseerd moet worden dan andere initiatieven. Door op deze wijze prioriteiten te stellen ontstaat een rangorde van bouwinitiatieven waarin, in het geval van budgettaire schaarste, wordt aangegeven waar het meeste behoefte aan is. De keuze voor een bepaalde rangorde wordt beargumenteerd. Het beschikbare financiële kader is vervolgens bepalend voor het totaal aan initiatieven dat in de betreffende periode daadwerkelijk voor realisatie in aanmerking komt. Deze criteria hebben in ieder geval betrekking op de functionele en bouwkundige staat van de instellingen.
Alle instellingen die hun zorg bekostigd willen hebben op basis van de Algemene Wet Bijzondere Ziektekosten of de Ziekenfondswet moeten daarvoor beschikken over een toelating. Zowel het College voor zorgverzekeringen als de minister maakt gebruik van de beleidsregels, immers bij allebei kunnen verzoeken om een toelating worden ingediend. Een aanvraag om een toelating waarmee geen bouw is gemoeid, wordt gericht aan het College voor zorgverzekeringen en een verzoek waarmee wel bouw gepaard gaat, wordt ingediend bij de minister.
Niet alle instellingen zijn verplicht een toelating aan te vragen om te kunnen bouwen. In het Uitvoeringsbesluit WTZi is bepaald welke instellingen een toelating van het CVZ moeten vragen en welke instellingen voor welke vormen van bouw een toelating van de minister nodig hebben.
In datzelfde Uitvoeringsbesluit is ook bepaald dat het CVZ een formulier opstelt dat gebruikt moet worden bij het aanvragen van een toelating. Dat formulier bevat alle gegevens waar de beoordelende instantie over moet beschikken in het kader van de WTZi. Voor een aanvraag om een toelating die aan de minister moet worden gericht, zijn aanvullende gegevens betreffende de bouw noodzakelijk. Hiervoor stelt het College bouw een formulier beschikbaar.
Vooropgesteld dat een verzoek om een toelating op de juiste wijze is ingediend, voorzien van het juiste formulier en van de correcte bijlagen, dient vervolgens te worden beoordeeld of de aanvraag kan worden gehonoreerd. En daarvoor hebben zowel het CVZ als de minister de navolgende beleidsregels nodig. In het navolgende zullen de regels apart worden verwoord voor de cure en de care. Onder cure worden alle instellingen begrepen die curatieve geestelijke gezondheidszorg en/of curatieve somatische zorg (willen) leveren. De care omvat de instellingen die de functiegerichte aanspraken bedoeld in het Besluit zorgaanspraken AWBZ (willen) leveren.
2. Algemeen geldende beleidsregels
2.1 Een aanvraag om (wijziging van) een toelating als bedoeld in artikel 5, eerste en derde lid, van de wet wordt niet in behandeling genomen als blijkt dat die aanvraag niet vergezeld gaat van het standpunt van de (met de instelling contracterende) zorgverzekeraar of het zorgkantoor, tenzij het om een aanvraag gaat van één van de instellingen als bedoeld in artikel 3.1 van het Uitvoeringsbesluit WTZi of met het initiatief geen bouw is gemoeid die voor nacalculatie in de tarieven in aanmerking komt.
De verzekeraar of het zorgkantoor draagt zorg voor het vertalen van de vraag van verzekerden naar zorg in voldoende gecontracteerd aanbod. Zolang partijen regionaal nog niet volledig beschikken over het instrumentarium om dit onderling te regelen, ligt het voor de hand dat daar waar de minister of het CVZ deze beslissingen (nog) neemt, zij zich vergewissen van het standpunt van de verzekeraar of het zorgkantoor. Dat wil overigens niet zeggen dat het standpunt altijd positief moet zijn; ook aanvragen om (wijziging van) een toelating waarop een negatief standpunt van de verzekeraar of het zorgkantoor is verkregen, kunnen voor honorering in aanmerking komen.
2.2 Een aanvraag om (wijziging van) een toelating als bedoeld in artikel 5, eerste en derde lid, van de wet bevat een opgave van de (wijziging van de) capaciteit(en) die met de aanvraag is gemoeid. De aanvraag omvat eveneens een opgave van de uiteindelijke (verblijf)capaciteit(en) van de voorziening als de aanvraag wordt gehonoreerd. Tevens moet worden gemotiveerd op basis van welke afweging voor de gevraagde omvang is gekozen.
2.3 Een aanvraag om (wijziging van) een toelating als bedoeld in artikel 5, derde lid, van de wet moet worden opgesteld met in achtneming van de door het College bouw zorginstellingen vastgestelde prestatie-eisen en kostenkengetallen.
2.4 De functionele kwaliteit van voorzieningen voldoet aan de (basis)kwaliteitseisen voor bestaande bouw of voor nieuwbouw zoals die zijn vastgelegd in de betreffende referentiekaders respectievelijk de verschillende bouwmaatstaven.
3.1 Criteria ten behoeve van het beoordelen van aanvragen om een toelating als bedoeld in artikel 5, eerste en derde lid, van de wet van instellingen die worden genoemd in artikel 1.2, onder nummer 1 van het Uitvoeringsbesluit WTZi: sector ziekenhuizen
1. Borging spreiding en bereikbaarheid acute zorg
Van alle ziekenhuizen nemen basisziekenhuizen, topklinische ziekenhuizen en academische ziekenhuizen deel aan het op initiatief van het traumacentrum georganiseerde ketenoverleg acute zorg. De in dat overleg gemaakte afspraken dienen te worden nagekomen. De instelling legt in het jaarverslag verantwoording af over de wijze waarop de instelling invulling heeft gegeven aan de in het overleg gemaakte afspraken.
Ten aanzien van de spreiding van zorgvoorzieningen zijn de betrokken regionale partijen zelf verantwoordelijk voor de variatie en differentiatie en invulling. Bij de organisatie van de spoedeisende hulpverlening wordt uitgegaan van de ketenbenadering. Uitgangspunt is de veldnorm dat patiënten die acuut zorg nodig hebben binnen een kwartier door óf huisarts óf ambulance bereikt kunnen worden zodat de primaire behandeling kan worden ingezet. Aansluitend dient er een werkend systeem te zijn (7x24 uur) waarin op voorhand duidelijk is naar welke instelling de betreffende patiënt vervoerd kan c.q. moet worden. Daarbij moet per regio, op initiatief van het betreffende traumacentrum, een passende oplossing worden gezocht. De consequenties van eventuele wijzigingen in het zorgaanbod van één van de zorgaanbieders in de keten acute zorg dienen binnen de regio te worden opgevangen. In de toelating van basisziekenhuizen, topklinische ziekenhuizen en academische ziekenhuizen is opgenomen dat deze ziekenhuizen dienen deel te nemen aan het op initiatief van het traumacentrum georganiseerde ketenoverleg acute zorg, en de in dat overleg gemaakte afspraken dienen na te komen. Indien sprake zou zijn van het niet nakomen van de in de toelating opgenomen voorwaarden, biedt de wet de mogelijkheid van bestuursdwang en, indien nodig, de mogelijkheid om de toelating in te trekken.
Als in het ketenoverleg acute zorg geconcludeerd wordt dat in de regio behoefte is aan bepaalde vormen van acute zorg, en het niet mogelijk blijkt voor de verzekeraar die zorg in te kopen omdat een bepaalde instelling weigert die zorg aan te bieden, kan ik aan de toelating van de betreffende instelling het voorschrift verbinden dat die instelling de noodzakelijke zorg aanbiedt. Dit kan bijvoorbeeld resulteren in het verplicht openhouden van de Spoedeisende hulp (SEH) op een bepaalde locatie. Dit is een laatste redmiddel dat ik alleen zal gebruiken op een dringend, gezamenlijk verzoek van de zorgverzekeraar en het traumacentrum, als initiatiefnemer van het ketenoverleg acute zorg.
2. Voorbereiding op opgeschaalde hulpverlening.
Alle algemene en academische ziekenhuizen maken afspraken met de Regionaal Geneeskundig functionaris (RGF) over hun inzet bij opgeschaalde hulpverlening.
Van opgeschaalde hulpverlening is sprake wanneer meer patiënten/slachtoffers zich aandienen in het ziekenhuis dan waar de normale ziekenhuisbezetting op gebaseerd is. De voorbereiding van algemene en academische ziekenhuizen op opgeschaalde inzet is van belang bij deze bijzondere vorm van medische hulpverlening. De RGF sluit met elk ziekenhuis een contract waarin de afspraken vastgelegd zijn. De afspraken omvatten de voorbereidingen zoals vastgelegd in een actueel plan voor «ziekenhuis in bijzondere omstandigheden» en een afgestemde frequentie en schaal waarin een en ander geoefend wordt.
3. Lange Termijn Huisvestingsplan (LTHP) en stakeholdersoverleg
Om te kunnen voldoen aan de eisen met betrekking tot maatschappelijke verantwoording en transparantie beschikt de instelling over een LTHP dat vierjaarlijks wordt bijgesteld. Uit het LTHP moet blijken dat de instelling alle mogelijke moeite heeft gedaan om tot een door alle belanghebbenden gedragen visie op de huisvesting en infrastructuur te komen. Een eventueel afwijkende visie van afzonderlijke belanghebbenden is eveneens in het LTHP opgenomen. Bouwinitiatieven dienen opgenomen te zijn in het LTHP.
Bij de deregulering van de procedures rond het instandhouden van gebouwen is een door elk ziekenhuis op te stellen Lange Termijn Huisvestingsplan verplicht. Het LTHP is een afgeleide van de ontwikkelingen in zorg, de organisatie daarvan en de wensen van patiënten. Het huisvestingsplan dient gebaseerd te zijn op het medische beleidsplan, op samenwerkingsafspraken met andere zorgverleners en op afspraken met zorgverzekeraars over de invulling van de ziekenhuiszorg in de regio.
Het LTHP dient, op initiatief van het ziekenhuis, met de direct betrokkenen (andere regionale zorgaanbieders, patiëntenorganisaties, zorgverzekeraar en lagere overheden) te worden afgestemd in het zgn. stakeholdersoverleg. Streven is te komen tot een door alle stakeholders gedragen visie; indien dit niet mogelijk blijkt, dient het ziekenhuis aan te kunnen tonen dat het alle mogelijke moeite heeft gedaan om tot overeenstemming te komen.
4. Berekeningswijze normatieve ruimtebehoefte bij volledig vervangende nieuwbouw
In plaats van het bed als parameterwaarde voor de bepaling van de normatieve ruimtebehoefte bij vervangende nieuwbouw, wordt een parameter gehanteerd gebaseerd op klinische en poliklinische adherentie, zorgzwaarte en leeftijdsopbouw.
Een aanvraag om een toelating voor een nieuwbouwinitiatief voldoet aan de gestelde eisen met betrekking tot de voor de berekening noodzakelijke cijfers (klinische en poliklinische adherentie, zorgzwaarte, leeftijdsopbouw).
Gezien de accentverschuiving in het activiteitenpatroon van het ziekenhuis is het bed als parameterwaarde voor de bepaling van de normatieve ruimtebehoefte bij vervangende nieuwbouw niet langer relevant. In plaats daarvan wordt een parameter gehanteerd gebaseerd op klinische en poliklinische adherentie, zorgzwaarte en leeftijdsopbouw.
De meest recente, feitelijke adherentiecijfers (t-1) worden geëxtrapoleerd waarbij een planningshorizon van 10 jaar zal worden gehanteerd. De zwaarte van de zorgpopulatie komt tot uiting door gebruikmaking van de voor het betreffende ziekenhuis geldende verwachte verpleegduur voor klinische patiënten. Dit is de landelijke verpleegduur, gecorrigeerd voor de leeftijdsopbouw en het morbiditeitpatroon van het patiëntenbestand van het ziekenhuis. De normatieve oppervlaktes zijn gebaseerd op de resultaten van een door het CBZ uitgevoerd onderzoek naar de verdeling van het ruimtebeslag van het basispakket (266 m2 per 1000 inwoners): 61% (= 162 m2) is toe te rekenen aan de klinische patiëntenstroom en 39% (=104 m2) aan de niet-klinische patiëntenstroom. De formule voor de berekening van het normatieve vloeroppervlak luidt als volgt:
Vloeroppervlak = (polikl. adherentie x 0,104 m2) + (klin. adherentie x fv x 0,162 m2).
Fv staat voor «verwachte verpleegduur». Deze factor wordt leeftijdspecifiek gehanteerd, zodat de totaalberekening bestaat uit vijf deelformules. Binnen het berekende normatieve vloeroppervlak is de instelling vrij zelf keuzes te maken met betrekking tot de toe te delen ruimten aan beddencapaciteit, poliklinieken en transmurale voorzieningen.
5 2‰-norm bij vervangende nieuwbouw
Een aanvraag verklaring voor een nieuwbouwinitiatief bevat een opgave van het aantal daadwerkelijk te realiseren bedden. Het aantal bedden is niet groter dan het volgens de 2‰-norm maximaal te realiseren aantal.
Ten gevolge van de vergrijzing neemt het beroep op ziekenhuisvoorzieningen toe. Tegelijkertijd neemt het bedgebruik af. Reden is de ten gevolge van de medische en technologische ontwikkelingen nog steeds dalende gemiddelde verpleegduur en de verschuiving van klinische opname naar dagbehandeling, en van dagbehandeling naar poliklinische behandeling. Het bed is, zoals hierboven aangegeven, niet langer relevant als parameterwaarde voor de bepaling van de normatieve ruimtebehoefte. Bij nieuwbouw wordt wel een norm gesteld met betrekking tot het aantal daadwerkelijk te realiseren bedden. Een ziekenhuis mag in haar plannen niet meer bedden realiseren dan 2 bedden per 1000 adherente inwoners (2‰-norm).
6 Boekwaardecriterium
Op het moment van afstoten van een gebouw dient de boekwaarde niet hoger te zijn dan 7,5% van de investeringskosten van het vervangende bouwinitiatief, berekend op basis van de (voorheen) in het Besluit bouwmaatstaven WZV vastgestelde normen. Het boekverlies op de afschrijving van kapitaalinvesteringen (de som van de boekwaarde minus de opbrengsten van de verkoop) dient op het moment van afstoten bij voorkeur nihil te zijn, doch kan in uitzonderlijke situaties maximaal 4% bedragen van de investeringskosten van het vervangende nieuwbouwinitiatief, eveneens berekend op basis van de (voorheen) in het Besluit bouwmaatstaven WZV vastgestelde normen.
Bij de beoordeling of een gebouw waarvan de kapitaallasten worden nagecalculeerd in de tarieven, kan worden vervangen, wordt een boekwaardecriterium gehanteerd. Hiermee wordt kapitaalvernietiging voorkomen: het is niet wenselijk dat gebouwen worden afgestoten met een te hoge boekwaarde. In algemene zin is binnen tien jaar na ingebruikname of renovatie van een ziekenhuis geen behoefte aan bouw tenzij het bouwinitiatief noodzakelijk is vanwege ingrijpende functiewijzigingen of in geval van noodsituaties. Renovatie van een ziekenhuis is in het algemeen twintig jaar na ingebruikname nodig. In de laatste vijf jaar vóór het buiten gebruik stellen van een gebouw zijn investeringen (behoudens in geval van onontkoombaar onderhoud of calamiteiten) niet toegestaan.
7. Prioriteitscriteria
Bij de beoordeling van aanvragen om (wijziging van) een toelating worden in het geval er meer aanvragen zijn dan er budgettaire ruimte beschikbaar is, de volgende prioriteitscriteria toegepast (de criteria staan in willekeurige volgorde, er is geen rangorde aangebracht):
1. Initiatieven waarvoor een toelating met uitstelpassage is afgegeven hebben voorrang boven initiatieven waarbij dit niet het geval is.
2. Initiatieven die bijdragen aan een betere spreiding en bereikbaarheid van de acute zorg hebben voorrang boven initiatieven waarbij de huidige spreiding en bereikbaarheid wordt geborgd, c.q. initiatieven waarbij dit niet het geval is.
3. Initiatieven die bijdragen aan een betere spreiding en bereikbaarheid van de basiszorg hebben voorrang boven initiatieven waarbij de huidige spreiding en bereikbaarheid worden geborgd, c.q. initiatieven waarbij dit niet het geval is.
4. Initiatieven die bijdragen aan de verschuiving van klinische zorg naar zorg in dagverpleging en poliklinische zorg, hebben voorrang boven initiatieven waarbij dit niet het geval is.
5. Initiatieven die bijdragen aan de verschuiving van intramurale zorg naar transmurale zorg hebben voorrang boven initiatieven waarbij dit niet het geval is.
6. Initiatieven die bijdragen aan een aanmerkelijk doelmatiger gebruik van capaciteiten, waardoor meer patiënten kunnen worden behandeld of exploitatievoordelen worden behaald, hebben voorrang boven initiatieven waarbij dit niet het geval is.
3.2 Criteria ten behoeve van het beoordelen van aanvragen om een toelating als bedoeld in artikel 5, eerste en derde lid, van de wet van instellingen die worden genoemd in artikel 1.2, onder nummers 17, 18, 19, 20, 21 en 22 van het Uitvoeringsbesluit WTZi al dan niet in combinatie met verblijf als bedoeld in artikel 9 van het Besluit zorgaanspraken AWBZ in verband met een psychische aandoening.
1. Bereikbaarheid van acute zorg
GGZ-aanbieders (incl. de verslavingszorg) stemmen regionaal de vraag naar acute ggz-zorg af. Tot de overheveling GGZ naar het tweede compartiment zijn de zorgkantoren hierbij betrokken.
Voor een aanvraag tot wijziging van de toelating zijn afspraken over de beschikbaarheid van acute zorg in een regio vastgelegd.
Tot het moment van overheveling van de GGZ naar het tweede compartiment maken de aanbieders en zorgkantoren afspraken over voldoende capaciteit voor acute zorg in de regio. Na de overheveling maken partijen in de regio afspraken over het beschikbare aanbod van zorg.
De acute psychiatrie is kortdurend. En goede doorstroming van cliënten van een crisisplaats terug naar huis of naar een andere afdeling wordt door de aanbieders gewaarborgd. Een aanvraag voor toelating dient vergezeld te gaan van de door de regio gemaakte afspraken over beschikbare acute zorg in de regio. De consequenties van eventuele wijzigingen in het zorgaanbod van één van de zorgaanbieders in de keten acute zorg dienen binnen de regio te worden opgevangen. Indien sprake zou zijn van het niet nakomen van de in de toelating opgenomen voorwaarden, biedt de wet de mogelijkheid van bestuursdwang en, indien nodig, de mogelijkheid om de toelating in te trekken. Als in de regio aan de vraag naar de acute zorg niet wordt voldaan, en het niet mogelijk blijkt voor de verzekeraar die zorg in te kopen omdat een bepaalde instelling weigert die zorg aan te bieden, kan ik aan de toelating van de betreffende instelling het voorschrift verbinden dat die instelling de noodzakelijke zorg aanbiedt.
2. Separeervoorzieningen
Elke GGZ aanbieder (incl. de verslavingszorg) die verblijf biedt met behandeling, beschikt over separeerruimten.
Bij een aanvraag om (wijziging van) een toelating in verband met het realiseren van verblijf geeft de aanbieder het aantal separeerruimten aan.
GGZ aanbieders die zich richten op de behandeling van mensen met psychiatrische cq. verslavingsproblematiek alsmede opnames op grond van de Wet Bopz verzorgen kunnen patiënten separeren.
3. Electieve complexe geestelijke gezondheidszorg
GGZ-aanbieders (incl. de verslavingszorg) en zorgverzekeraars/zorgkantoren stemmen de vraag naar electieve complexe geestelijke gezondheidszorg af.
De aanbieders, zorgkantoren/verzekeraars maken afspraken over voldoende capaciteit voor electieve complexe geestelijke gezondheidszorg in de regio.
Een aanvraag voor toelating dient vergezeld te gaan van de gemaakte afspraken over beschikbare zorg. De consequenties van eventuele wijzigingen in het zorgaanbod van één van de zorgaanbieders in de keten electieve complexe geestelijke gezondheidszorg dienen binnen de keten te worden opgevangen. Indien sprake zou zijn van het niet nakomen van de in de toelating opgenomen voorwaarden, biedt de wet de mogelijkheid van bestuursdwang en, indien nodig, de mogelijkheid om de toelating in te trekken. Als aan de vraag naar de electieve complexe geestelijke gezondheidszorg niet wordt voldaan, en het niet mogelijk blijkt voor de verzekeraar die zorg in te kopen omdat een bepaalde instelling weigert die zorg aan te bieden, kan ik aan de toelating van de betreffende instelling het voorschrift verbinden dat die instelling de noodzakelijke zorg aanbiedt.
4. Prioriteitscriteria
Bij de beoordeling van aanvragen om (wijziging van) een toelating worden, in het geval er meer aanvragen zijn dan er budgettaire ruimte beschikbaar is, de volgende prioriteitscriteria toegepast in volgorde van weging:
1. Initiatieven waarvoor een toelating met uitstelpassage is afgegeven hebben voorrang boven initiatieven waarbij dit niet het geval is.
2. Initiatieven die tot verbetering leiden van 24 uur verblijfsvoorzieningen hebben voorrang boven initiatieven waarbij dit niet het geval is.
3. Initiatieven die bijdragen aan een betere spreiding en bereikbaarheid van de acute zorg hebben voorrang boven initiatieven waarbij de huidige spreiding en bereikbaarheid wordt geborgd, c.q. initiatieven waarbij dit niet het geval is.
4. Initiatieven die bijdragen aan een betere spreiding en bereikbaarheid van de basiszorg hebben voorrang boven initiatieven waarbij de huidige spreiding en bereikbaarheid wordt geborgd, c.q. initiatieven waarbij dit niet het geval is.
5. Initiatieven die bijdragen aan de verschuiving van klinische zorg naar ambulante zorg, hebben voorrang boven initiatieven waarbij dit niet het geval is.
6. Initiatieven die tot verbetering leiden van het langdurig verblijf in een beschermende of beveiligde setting hebben voorrang boven initiatieven waarbij dit niet het geval is.
4.1 Algemene geldende beleidsregels voor de care
1. Een aanvraag om (wijziging van) een toelating als bedoeld in artikel 5, derde lid, van de wet wordt niet in behandeling genomen als blijkt dat die aanvraag niet de informatie bevat waaruit blijkt dat de initiatiefnemer zich heeft vergewist van het standpunt van de cliënten. Onderwerpen als bejegening, respect voor de persoonlijke levenssfeer van de bewoners, dagindeling en dergelijke krijgen daarin een plek. Voor bestaande instellingen betekent dit het standpunt van de cliëntenraad. In het geval de cliëntenraad niet in staat is om zelfstandig de instelling advies te geven, is het aan de instelling om de cliëntenraad hierbij te faciliteren. Als het voor het uitbrengen van een advies over een complex voorstel redelijk is dat de cliëntenraad extern advies moet inwinnen, dient de instelling de cliëntenraad hiertoe financieel in staat te stellen. Verder verdient het de aanbeveling dat de instelling in ieder geval bij een initiatief voor grootschalige renovatie of (vervangende) nieuwbouw van verblijfsvoorzieningen een leefwensenonderzoek uitvoert. Om het standpunt van toekomstige cliënten te inventariseren bestaat de mogelijkheid deze door het doen van marktonderzoek dan wel door tussenkomst van de verzekeraars te verkrijgen van de verzekerden. Het standpunt van de cliënten dient bij de aanvraag te zijn gevoegd. De cliënten worden in dit kader in ieder geval om advies gevraagd over de zorgvisie van de instelling waarin aandacht wordt besteed aan het cliëntperspectief.
2. Een aanvraag om een toelating als bedoeld in artikel 5, eerste of derde lid, van de wet, van instellingen die cliëntondersteuning leveren, wordt niet gehonoreerd.
3. Het vervangen van bestaande grootschalige verblijfvoorzieningen ten gunste van kleinschalige verblijfvoorzieningen heeft prioriteit ten opzichte van het vervangen van grootschalige verblijfvoorzieningen door andere grootschalige verblijfvoorzieningen.
4. In een toelating als bedoeld in artikel 5, derde lid, van de wet kan de minister een termijn opnemen, waarbinnen de initiatiefnemer een aanvraag om een vergunning als bedoeld in artikel 11, eerste lid, van de WTZi moet hebben ingediend.
5. Kleinschalige woonvoorzieningen die in aan elkaar grenzende postcodegebieden worden gerealiseerd, moeten zo worden vormgegeven dat zij gezamenlijk niet als één voorziening kunnen worden beschouwd.
6. Voorzieningen die tot 1 januari 2005 als kleinschalig zijn aangemerkt, blijven als zodanig toegelaten, ook als zij niet voldoen aan de nieuwe definitie van kleinschaligheid als bedoeld in artikel 5.4 van het Uitvoeringsbesluit WTZi.
4.2.1 In het geval dat er meer aanvragen zijn dan er budgettaire ruimte beschikbaar is, gelden criteria ten behoeve van het beoordelen van aanvragen om een toelating als bedoeld in artikel 5, eerste en derde lid, van de wet, van instellingen die zorg aanbieden als bedoeld in artikel 1.2, nummers 17, 18, 19, 20, 21 en 22 van het Uitvoeringsbesluit WTZi al dan niet in combinatie met verblijf als bedoeld in artikel 9 van het Besluit zorgaanspraken AWBZ in verband met een somatische of een psychogeriatrische aandoening of beperking
1. Initiatieven die specifiek bedoeld zijn om de privacy van cliënten in verblijfvoorzieningen te verbeteren door het elimineren van kamers met drie -, vier -, vijf - of meer bedden genieten de hoogste prioriteit.
2. Initiatieven die voorzien in zorg al dan niet in combinatie met verblijf voor mensen in crisissituaties hebben hoge prioriteit, evenals initiatieven die de kwaliteit en kwantiteit van zorg voor mensen met dementie vergroten of die voorzien in ondersteuning van de mantelzorger.
3. Initiatieven die bijdragen aan het realiseren van nieuw verblijfaanbod op een locatie waar dat voordien nog niet het geval was maar waaraan behoefte bestaat gelet op de vraag / wachtlijst, hebben voorkeur boven initiatieven die uitgaan van uitbreiding van het bestaande verblijfaanbod.
4. Initiatieven die bijdragen aan het vervangen van bestaande grootschalige verblijfsvoorzieningen groter dan 150 plaatsen, door verblijfsvoorzieningen kleiner dan 150 plaatsen hebben voorkeur boven initiatieven voor het vervangen van grootschalige voorzieningen door andere verblijfsvoorzieningen groter dan 150 plaatsen.
5. Initiatieven die betrekking hebben op het realiseren van nieuwe verblijfscapaciteit waar zorg als bedoeld in artikel 1.2, punten 17, 18, 19 en 20 in combinatie met verblijf zal worden geleverd, hebben geen prioriteit.
6. Bij de beoordeling van aanvragen om (wijziging van) een toelating geldt dat de voorkeur uitgaat naar verdergaande uitbreiding van de zorg thuis.
Indien echter kan worden aangetoond dat er vraag bestaat naar het realiseren van zorg in combinatie met verblijf dan dient die zorg zo breed mogelijk te kunnen worden verleend, zo kleinschalig mogelijk te worden vormgegeven, zowel bouwkundig als inhoudelijk, en dient de verblijfsfunctie bovendien te voldoen aan de daaraan nader gestelde eisen (de prestatie-eisen van het College bouw zorginstellingen).
7. Prioriteitscriteria
Bij de beoordeling van aanvragen om (wijziging van) een toelating in verband met uitbreiding van de zorg of vervanging van zorgvoorzieningen al dan niet gecombineerd met verblijf worden de bovenstaande criteria in volgorde van vermelding toegepast.
4.2.2 Criteria ten behoeve van het beoordelen van aanvragen om een toelating als bedoeld in artikel 5, eerste en derde lid, van de wet, van instellingen die zorg verlenen als bedoeld in artikel 1.2, nummers 17, 18, 19, 20, 21 en 22 van het uitvoeringsbesluit WTZi al dan niet in combinatie met verblijf als bedoeld in artikel 9 van het Besluit zorgaanspraken AWBZ in verband met een verstandelijke, een lichamelijke of een zintuiglijke handicap en kinderdagcentra
1. Ten behoeve van het realiseren van capaciteit in grote nieuw te bouwen woonwijken wordt uitgegaan van een geprognosticeerde vraag. De initiatiefnemer dient aannemelijk te maken dat op termijn een vraag van bepaalde omvang naar de door hem te leveren zorg bestaat. De minister beoordeelt deze prognose. Op basis van die prognose kan een toelating worden verleend als aan de overige vereisten is voldaan.
2. Een aanvraag om (wijziging van) een toelating in verband met het realiseren van verblijf voor de achtervangfunctie voor licht verstandelijk gehandicapte jeugdigen (LVGj) wordt alleen gehonoreerd voor LVGj-instellingen. Dit vanwege de benodigde expertise die alleen bij LVGj-instellingen aanwezig is.
Het betreft hier expertise op de raakvlakken tussen gehandicaptenzorg en resp. jeugdzorg en psychiatrie. Alleen LVGj instellingen, die vanuit hun taak deze expertise in huis hebben, zijn in staat de (specialistische) achtervangfunctie te leveren. Initiatieven t.b.v. de achtervangfunctie door niet LVGj instellingen zullen om deze reden worden afgewezen.
3. Ten aanzien van de voorzieningen voor sterk gedraggestoord licht verstandelijk gehandicapten (SGLVG) wordt onderscheid gemaakt in behandelplaatsen, behandelplus-plaatsen en verblijfplaatsen.
– Het aantal klinische behandelplaatsen bedraagt maximaal 184
– Het aantal klinische behandelplus-plaatsen voor forensische verstandelijk gehandicaptenzorg bedraagt maximaal 120.
– Verblijfplaatsen
De bouwnorm voor zorg in de vorm van verblijfplaatsen geldt alleen voor cliënten die nu en in de toekomst uitstromen uit een SGLVG-behandelcentrum en die vanwege de blijvende restproblematiek aanspraak maken op een verblijfplaats. Dit moet schriftelijk worden onderbouwd vanuit één van de vijf SGLVG-behandelcentra.
De nu aanwezige en in ontwikkeling zijnde behandelcapaciteit is voldoende om aan de vraag te voldoen. In verband met de hoge kosten wordt deze zorgvorm niet verder uitgebreid dan hier aangegeven. Uitbreiding van de verblijfscapaciteit kan alleen onder speciale voorwaarden t.b.v. nieuwe cliënten.
In beginsel moeten alle cliënten met gedragsproblematiek behandeld kunnen worden. Alleen voor de zgn. uitbehandelde cliënten (indien een van de vijf behandelcentra heeft verklaard dat de betreffende cliënt is uitbehandeld) mag de sterk verzwaarde bouwnorm voor SGLVG verblijf worden toegepast. Deze gebouwcapaciteit wordt immers voor een langdurige tijd neergezet. Indien wij (of het CBZ) plannen krijgt met de verzwaarde bouwnorm dient dit dus aangetoond te worden.
4. Er mogen in het hele land 12 multifunctionele centra (MFC) met elk een capaciteit van 24 klinische plaatsen worden gerealiseerd, ten behoeve van zorg op het raakvlak van de geestelijke gezondheidszorg en de gehandicaptenzorg voor jeugdigen.
MFC's bieden dure intramurale zorg en behandeling op het raakvlak van gehandicaptenzorg en kinder- en jeugdpsychiatrie. Het genoemde aantal behandelplaatsen is voldoende om de zorg te kunnen geven die nodig is. In verband met de hoge kosten worden bouwplannen voor een dertiende MFC en/of een groter aantal dan 24 plaatsen afgewezen.
5. Kinderdagcentra (KDC) ontvangen steeds meer kinderen met zwaardere problemen. Voor de zwaarste categorie is een nieuwe bouwnorm ontwikkeld. Vooralsnog kan maximaal 0,14 promille van de bevolking in 2010, in aantallen plaatsen worden gebaseerd op deze nieuwe bouwnorm.
De zorgzwaarte van de doelgroep die opgevangen wordt in KDC is de laatste 10 jaar sterk toegenomen. Om een adequaat antwoord te geven op de problemen die de bestaande KDC daardoor tegenkomen is op basis van een aantal experimenten een nieuwe bouwnorm ontwikkeld. Deze, aanzienlijk hogere, bouwnorm voor multifunctionele kinderdagcentra voor meervoudig complex gehandicapte kinderen wordt vooralsnog toegestaan voor een beperkt deel van de KDC-capaciteit. Er is gekozen voor een promillage van de bevolking omdat daardoor tevens een goede spreiding over Nederland ontstaat van deze nieuwe voorzieningen.
6. Per zorgkantoorregio dient een minimum van 1 plaats crisisopvang per 75 toegelaten plaatsen aanwezig te zijn. De maximumbehoefte wordt bepaald door het zorgkantoor.
7. Prioriteitscriteria In het geval er meer aanvragen zijn dan er budgettaire ruimte beschikbaar is worden bij de beoordeling van aanvragen om (wijziging van) een toelating in verband met uitbreiding van de zorg of vervanging van zorgvoorzieningen al dan niet gecombineerd met verblijf de volgende prioriteitscriteria toegepast in volgorde van weging:
1. Bestaande voorzieningen met een slechte functionele kwaliteit dienen met voorrang te worden aangepakt. Dit geldt vooral voor de «rood» en «oranje» aangemerkte verblijfvoorzieningen. Verzoeken om (wijziging van) een toelating ter verbetering van deze voorzieningen hebben de hoogste prioriteit.
2. Verzoeken om (wijziging van) een toelating in verband met ambulante zorg (scheiden wonen en zorg) hebben voorrang boven verzoeken om (wijziging van) een toelating voor zorg met verblijf.
3. Aan verzoeken om (wijziging van) een toelating in verband met dag-, weekend-, midweek- en vakantieopvang wordt de voorkeur gegeven boven verzoeken die voorzien in voltijdszorg voor zeven dagen per week.
4. Verzoeken om (wijziging van) een toelating in verband met (bouw-) activiteiten voor wonen die voortvloeien uit expliciete beleidsstandpunten/-prioriteiten voor bepaalde groepen zoals LVG, raakvlak LVG-psychiatrie of die het gevolg zijn van andere afspraken, zoals verlichting van de wachtlijstproblematiek, hebben prioriteit.
5. Afbouw van bestaande grootschalige woonvoorzieningen ten gunste van kleinschalige woonvoorzieningen heeft prioriteit ten opzichte van het vervangen van grootschalige voorzieningen door andere grootschalige woonvoorzieningen.
6. De mate waarin een initiatief leidt tot kleinschaliger voorzieningen bepaalt mede de prioriteit van het initiatief.
Kopieer de link naar uw clipboard
https://zoek.officielebekendmakingen.nl/kst-27659-47.html
De hier aangeboden pdf-bestanden van het Staatsblad, Staatscourant, Tractatenblad, provinciaal blad, gemeenteblad, waterschapsblad en blad gemeenschappelijke regeling vormen de formele bekendmakingen in de zin van de Bekendmakingswet en de Rijkswet goedkeuring en bekendmaking verdragen voor zover ze na 1 juli 2009 zijn uitgegeven. Voor pdf-publicaties van vóór deze datum geldt dat alleen de in papieren vorm uitgegeven bladen formele status hebben; de hier aangeboden elektronische versies daarvan worden bij wijze van service aangeboden.
